Барцева Мария Травматический шок.pptx
- Количество слайдов: 38
 Травматический шок. Синдром длительного сдавления. МГМСУ Кафедра травматологии, ортопедии и военно-полевой хирургии. Работу выполнила Барцева Мария Аркадьевна
Травматический шок. Синдром длительного сдавления. МГМСУ Кафедра травматологии, ортопедии и военно-полевой хирургии. Работу выполнила Барцева Мария Аркадьевна
 Травматический шок определяется как наиболее часто встречающаяся клиническая форма тяжелого состояния раненого, развивающаяся вследствие тяжелой механической травмы или ранения, характеризующаяся снижением минутного объёма и гипоперфузией тканей. Другие клинические формы тяжелого состояния раненого: Травматическая кома Острая дыхательная и сердечная недостаточность
Травматический шок определяется как наиболее часто встречающаяся клиническая форма тяжелого состояния раненого, развивающаяся вследствие тяжелой механической травмы или ранения, характеризующаяся снижением минутного объёма и гипоперфузией тканей. Другие клинические формы тяжелого состояния раненого: Травматическая кома Острая дыхательная и сердечная недостаточность
 Патогенез. Теории травматического шока: Нейрогенная Теория кровоплазмопотери Токсическая Таким образом клиническую и патогенетическую основу травматического шока составляют синдром гипоциркуляции , в результате острой кровопотери, повреждения жизненно важных органов, эндотоксикоз и нервно-болевые влияния.
Патогенез. Теории травматического шока: Нейрогенная Теория кровоплазмопотери Токсическая Таким образом клиническую и патогенетическую основу травматического шока составляют синдром гипоциркуляции , в результате острой кровопотери, повреждения жизненно важных органов, эндотоксикоз и нервно-болевые влияния.
 Патогенез. Повреждение в результате действия неблагоприятного фактора Афферентная импульсация, кровопотеря, эндотоксикоз Активация гипоталамо-гипофизарно-надпочечниковой системы Цетрализация кровотока, повышение АД, тахикардия, замедление тока крови по легочным сосудам (улучшение оксигенации крови) Все выше перечисленные изменения в организме, представляют стадию компенсации (травматический шок I-II степени).
Патогенез. Повреждение в результате действия неблагоприятного фактора Афферентная импульсация, кровопотеря, эндотоксикоз Активация гипоталамо-гипофизарно-надпочечниковой системы Цетрализация кровотока, повышение АД, тахикардия, замедление тока крови по легочным сосудам (улучшение оксигенации крови) Все выше перечисленные изменения в организме, представляют стадию компенсации (травматический шок I-II степени).
 Патогенез. Длительный генерализованный спазм сосудов Гипоксия, дефицит энергетических веществ Развитие метаболического ацидоза Гибель клеток, образование БАВ Падение АД, нарушение микроциркуляции Развитие полиорганной недостаточности Продолжение действия неблагоприятного фактора приводит генерализованному гипоксическому повреждению клеток организма, что соответствует патогенетически –стадии декомпенсации (травматический шок III степени)
Патогенез. Длительный генерализованный спазм сосудов Гипоксия, дефицит энергетических веществ Развитие метаболического ацидоза Гибель клеток, образование БАВ Падение АД, нарушение микроциркуляции Развитие полиорганной недостаточности Продолжение действия неблагоприятного фактора приводит генерализованному гипоксическому повреждению клеток организма, что соответствует патогенетически –стадии декомпенсации (травматический шок III степени)
 Травматическая болезнь. Травматическая болезнь — нарушение жизнедеятельности организма, возникающее в результате повреждений, вызванных чрезмерными механическими воздействиями, проявляющееся сложным комплексом расстройств его функций, неодинаковым в разные ее периоды, и совокупностью приспособительных (адаптивных) реакций, направленных на сохранение жизни организма и восстановление нарушенных функций и структур.
Травматическая болезнь. Травматическая болезнь — нарушение жизнедеятельности организма, возникающее в результате повреждений, вызванных чрезмерными механическими воздействиями, проявляющееся сложным комплексом расстройств его функций, неодинаковым в разные ее периоды, и совокупностью приспособительных (адаптивных) реакций, направленных на сохранение жизни организма и восстановление нарушенных функций и структур.
 Периоды травматической болезни. 1. Период острого нарушения жизненно важных функций. Длительность: 6 -12 часов от момента получения травмы Лечебная тактика: выявление причин , диагностика повреждений, выполнение неотложных оперативных вмешательств, мониторинг. Место: Военный госпиталь, омедб, ОРИТ районных больниц.
Периоды травматической болезни. 1. Период острого нарушения жизненно важных функций. Длительность: 6 -12 часов от момента получения травмы Лечебная тактика: выявление причин , диагностика повреждений, выполнение неотложных оперативных вмешательств, мониторинг. Место: Военный госпиталь, омедб, ОРИТ районных больниц.
 Периоды травматической болезни. 2. Период относительной стабилизации жизненноважных функций. Длительность: от 12 -48 часов Лечебная тактика: профилактика тяжелых осложнений , преимущественно хирургическим путем, стабилизация состояния пациента, мониторинг. Место: ОРИТ районных больниц
Периоды травматической болезни. 2. Период относительной стабилизации жизненноважных функций. Длительность: от 12 -48 часов Лечебная тактика: профилактика тяжелых осложнений , преимущественно хирургическим путем, стабилизация состояния пациента, мониторинг. Место: ОРИТ районных больниц
 Периоды травматической болезни. 3. Период максимальной вероятности развития осложнений. Длительность: от 3 до 10 суток Типичные осложнения: местные и генерализованные инфекционные осложнения Лечебная тактика: активное выявление висцеральных инфекционных легочных осложнений на 3 -4 сутки, инфекционные осложнения других локализаций и сепсиса на 10 е сутки, и их лечение. Место: при развитии ИО осуществляется перевод из «чистого» ОРИТ в специализированное.
Периоды травматической болезни. 3. Период максимальной вероятности развития осложнений. Длительность: от 3 до 10 суток Типичные осложнения: местные и генерализованные инфекционные осложнения Лечебная тактика: активное выявление висцеральных инфекционных легочных осложнений на 3 -4 сутки, инфекционные осложнения других локализаций и сепсиса на 10 е сутки, и их лечение. Место: при развитии ИО осуществляется перевод из «чистого» ОРИТ в специализированное.
 Периоды травматической болезни 4. Период полной стабилизации жизненно важных функций. Длительность: вариабельна Лечебная тактика и место: лечение в специализированных отделениях в соответствии с ведущим повреждением, реабилитация.
Периоды травматической болезни 4. Период полной стабилизации жизненно важных функций. Длительность: вариабельна Лечебная тактика и место: лечение в специализированных отделениях в соответствии с ведущим повреждением, реабилитация.
 Клиника, диагностика и классификация травматического шока.
Клиника, диагностика и классификация травматического шока.
 Клинические симптомы. Бледность кожных покровов, липкий холодный пот, цианоз губ и подногтевых лож, симптом белого пятна. Понижение артериального давления Проникающие ранения груди • Психомоторное возбуждение • Кратковременный подъем АД, с последующим его понижением Проникающие ранения живота Черепно-мозговые травмы • Признаки внутреннего кровотечения • Картина острого живота • Развитие травматической комы ( утрата сознания, гипертонус мышц , вплоть до судорог, артериальная гипертензия и брадикардия)
Клинические симптомы. Бледность кожных покровов, липкий холодный пот, цианоз губ и подногтевых лож, симптом белого пятна. Понижение артериального давления Проникающие ранения груди • Психомоторное возбуждение • Кратковременный подъем АД, с последующим его понижением Проникающие ранения живота Черепно-мозговые травмы • Признаки внутреннего кровотечения • Картина острого живота • Развитие травматической комы ( утрата сознания, гипертонус мышц , вплоть до судорог, артериальная гипертензия и брадикардия)
 Классификация травматического шока По уровню с. АД и выраженности клинических симптомов травматический шок делится на 3 степени тяжести. Травматический шок I степени Причина: изолированные ранения и травмы Бледность кожных покровов. с. АД : 90 - 100 мм. рт. ст. Пульс : до 100 уд/мин
Классификация травматического шока По уровню с. АД и выраженности клинических симптомов травматический шок делится на 3 степени тяжести. Травматический шок I степени Причина: изолированные ранения и травмы Бледность кожных покровов. с. АД : 90 - 100 мм. рт. ст. Пульс : до 100 уд/мин
 Классификация травматического шока Травматический шок II степени Причина: множественные ранения и травмы Бледность кожных покровов, заторможенность раненого. с. АД : 85 -75 мм. рт. ст. Пульс : 110 -120 уд/мин
Классификация травматического шока Травматический шок II степени Причина: множественные ранения и травмы Бледность кожных покровов, заторможенность раненого. с. АД : 85 -75 мм. рт. ст. Пульс : 110 -120 уд/мин
 Классификация травматиеческого шока Травматический шок III степени Кожа блено-серая с цианотичным оттенком, Причина: тяжелые угнетение сознания. сочетанные либо с. АД : ниже 70 мм. рт. ст. множественные ранения и травмы, сопровождающиеся Пульс : до 140 уд/мин значительной кровопотерей Дыхание: поверхностное , учащенное.
Классификация травматиеческого шока Травматический шок III степени Кожа блено-серая с цианотичным оттенком, Причина: тяжелые угнетение сознания. сочетанные либо с. АД : ниже 70 мм. рт. ст. множественные ранения и травмы, сопровождающиеся Пульс : до 140 уд/мин значительной кровопотерей Дыхание: поверхностное , учащенное.
 Терминальное состояние. Предагональное состояние Признаки: отсутствие пульса на лучевых артериях, при его наличии на бедренных, АД не определяется Агональное состояние Признаки: тоже самое + патологическое дыхание (Чейн- Стокса), выраженный цианоз, утрата сознания. Клиническая смерть Признаки: кома, апноэ, асистолия. Биологическая смерть констатируется в случае неэффективности реанимационных мероприятий в течение 30 минут.
Терминальное состояние. Предагональное состояние Признаки: отсутствие пульса на лучевых артериях, при его наличии на бедренных, АД не определяется Агональное состояние Признаки: тоже самое + патологическое дыхание (Чейн- Стокса), выраженный цианоз, утрата сознания. Клиническая смерть Признаки: кома, апноэ, асистолия. Биологическая смерть констатируется в случае неэффективности реанимационных мероприятий в течение 30 минут.
 Принципы лечения травматического шока. Неотложный характер оказания медицинской помощи. 2. Целесообразность дифференцированного подхода 3. Ведущее значение и неотложный характер хирургического лечения 1.
Принципы лечения травматического шока. Неотложный характер оказания медицинской помощи. 2. Целесообразность дифференцированного подхода 3. Ведущее значение и неотложный характер хирургического лечения 1.
 Помощь при травматическом шоке на этапах медицинской эвакуации. Объем первой и доврачебной помощи ( поле боя, МПб): Остановка наружного кровотечения (давящая повязка, тугая тампонада раны, наложение жгута) Восстановление дыхания ( устранение асфиксии, введение воздуховода) Инфузия кристаллоидов Обезболивание ( введение 1 мл 2% промедола, фельдшер МПб может ввести морфин или бупранал) Транспортная иммобилизация
Помощь при травматическом шоке на этапах медицинской эвакуации. Объем первой и доврачебной помощи ( поле боя, МПб): Остановка наружного кровотечения (давящая повязка, тугая тампонада раны, наложение жгута) Восстановление дыхания ( устранение асфиксии, введение воздуховода) Инфузия кристаллоидов Обезболивание ( введение 1 мл 2% промедола, фельдшер МПб может ввести морфин или бупранал) Транспортная иммобилизация
 Помощь при травматическом шоке на этапах медицинской эвакуации. Объем первой врачебной помощи: Необходимо направить больного в перевязочную для уточнения причины тяжелого состояния и выполнения мероприятий для ее устранения Восстановление дыхания ( герметизация плевральной полости при открытом пневмотораксе, дренирование плевральной полости при напряженном пневмотораксе) Устранение наружного кровотечения ( временная остановка кровотечения , контроль уже наложенного жгута) Противошоковые мероприятия (инфузия кристаллоидов и коллоидов, обезболивание наркотическими анальгетиками, проведение новокаиновых блокад) Транспортная иммобилизация Приоритетной задачей для спасения больных в состоянии шока является быстрая доставка на этап оказания квалифицированной или специализированной помощи!!!
Помощь при травматическом шоке на этапах медицинской эвакуации. Объем первой врачебной помощи: Необходимо направить больного в перевязочную для уточнения причины тяжелого состояния и выполнения мероприятий для ее устранения Восстановление дыхания ( герметизация плевральной полости при открытом пневмотораксе, дренирование плевральной полости при напряженном пневмотораксе) Устранение наружного кровотечения ( временная остановка кровотечения , контроль уже наложенного жгута) Противошоковые мероприятия (инфузия кристаллоидов и коллоидов, обезболивание наркотическими анальгетиками, проведение новокаиновых блокад) Транспортная иммобилизация Приоритетной задачей для спасения больных в состоянии шока является быстрая доставка на этап оказания квалифицированной или специализированной помощи!!!
 Помощь при травматическом шоке на этапах медицинской эвакуации. Объемы квалифицированной или специализированной помощи: Раненые с признаками шока должны направляются: В операционную для выполнения операций по неотложным показаниям В палату интенсивной терапии
Помощь при травматическом шоке на этапах медицинской эвакуации. Объемы квалифицированной или специализированной помощи: Раненые с признаками шока должны направляются: В операционную для выполнения операций по неотложным показаниям В палату интенсивной терапии
 Лечение в палате интенсивной терапии направлено на: Восстановление ОЦК Стимуляция тонуса периферических сосудов Стабилизация гемодинамики с помощью глюкокортикоидов Улучшение реологический свойств крови Коррекцию свертывающей системы для профилактики ДВС- синдрома Коррекцию водно-электролитного балланса и КЩС Нейтролизацию ферментативной агресии Восстановление функции почек
Лечение в палате интенсивной терапии направлено на: Восстановление ОЦК Стимуляция тонуса периферических сосудов Стабилизация гемодинамики с помощью глюкокортикоидов Улучшение реологический свойств крови Коррекцию свертывающей системы для профилактики ДВС- синдрома Коррекцию водно-электролитного балланса и КЩС Нейтролизацию ферментативной агресии Восстановление функции почек
 Оказание реанимационного пособия.
Оказание реанимационного пособия.
 Сердечно-легочная реанимация. Сердечно-лёгочная реанимация (СЛР), сердечно-лёгочно-мозговая реанимация — неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Элементарные медицинские знания по проведению первичной сердечно-легочной реанимации при остановке кровообращения, безусловно, необходимы каждому человеку, и им должно быть обучено как можно большее число людей, а особенно парамедиков сотрудников оперативных служб (пожарные, милиция, спасатели), транспорта, работников мест массового скопления людей, которые первые оказываются на месте происшествия.
Сердечно-легочная реанимация. Сердечно-лёгочная реанимация (СЛР), сердечно-лёгочно-мозговая реанимация — неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Элементарные медицинские знания по проведению первичной сердечно-легочной реанимации при остановке кровообращения, безусловно, необходимы каждому человеку, и им должно быть обучено как можно большее число людей, а особенно парамедиков сотрудников оперативных служб (пожарные, милиция, спасатели), транспорта, работников мест массового скопления людей, которые первые оказываются на месте происшествия.
 Последовательность действий. Оценка ситуации на месте происшествия 1. установить наличие сознания – окликнуть или встряхнуть 2. установить наличие дыхания – смотреть, слушать, 3. установить наличие пульса на сонной или бедренной артерии. Затем необходимо уложить пострадавшего на спину на твердую поверхность и приступить к оказанию первичной реанимационной помощи, направленной на элементарное поддержание жизни и экстренную оксигенацию.
Последовательность действий. Оценка ситуации на месте происшествия 1. установить наличие сознания – окликнуть или встряхнуть 2. установить наличие дыхания – смотреть, слушать, 3. установить наличие пульса на сонной или бедренной артерии. Затем необходимо уложить пострадавшего на спину на твердую поверхность и приступить к оказанию первичной реанимационной помощи, направленной на элементарное поддержание жизни и экстренную оксигенацию.
 Реанимационная азбука Сафара. А (airway) - восстановление проходимости дыхательных путей – запрокинуть голову, открыть рот, выдвинуть нижнюю челюсть, удалить из верхних дыхательных путей инородные тела (зубные протезы, рвотные массы и т. д. ) B (breathing) - проведение искусственного дыхания – рот в рот, рот в нос. C (circulation) - восстановление кровообращения (циркуляции крови) – наружный (непрямой) массаж сердца. Соотношение искусственных вдохов и компрессий грудной клетки проведении реанимации одним спасателем 2: 15, двумя спасателями 1: 5. Восстановление самостоятельного кровообращения D (drugs) – введение фармакологических препаратов Е (electrocardiography) – ЭКГ мониторинг F (fibrillation) – проведение электрической дефибрилляции. G (gauging) – оценка первичных результатов Церебральная реанимация и постреанимационная интенсивная терапия: H (hypothermy) – охлаждение головы для снижения интенсивности обменных процессов в головном мозге I (intensive care) – проведение интенсивной терапии постреанимационных синдромов.
Реанимационная азбука Сафара. А (airway) - восстановление проходимости дыхательных путей – запрокинуть голову, открыть рот, выдвинуть нижнюю челюсть, удалить из верхних дыхательных путей инородные тела (зубные протезы, рвотные массы и т. д. ) B (breathing) - проведение искусственного дыхания – рот в рот, рот в нос. C (circulation) - восстановление кровообращения (циркуляции крови) – наружный (непрямой) массаж сердца. Соотношение искусственных вдохов и компрессий грудной клетки проведении реанимации одним спасателем 2: 15, двумя спасателями 1: 5. Восстановление самостоятельного кровообращения D (drugs) – введение фармакологических препаратов Е (electrocardiography) – ЭКГ мониторинг F (fibrillation) – проведение электрической дефибрилляции. G (gauging) – оценка первичных результатов Церебральная реанимация и постреанимационная интенсивная терапия: H (hypothermy) – охлаждение головы для снижения интенсивности обменных процессов в головном мозге I (intensive care) – проведение интенсивной терапии постреанимационных синдромов.
 Значение запрокидывания головы при выполнении СЛР
Значение запрокидывания головы при выполнении СЛР
 Критерии эффективности реанимационных мероприятий. • появление пульсации на крупных артериях; • появление АД на уровне 60— 70 мм рт. ст. ; • изменение цвета кожных покровов; • сужение зрачков, появление их реакции на свет; • ИВЛ — расширение грудной клетки при вдувании воздуха и спадение ее при пассивном выдохе; • появление самостоятельных дыхательных движений.
Критерии эффективности реанимационных мероприятий. • появление пульсации на крупных артериях; • появление АД на уровне 60— 70 мм рт. ст. ; • изменение цвета кожных покровов; • сужение зрачков, появление их реакции на свет; • ИВЛ — расширение грудной клетки при вдувании воздуха и спадение ее при пассивном выдохе; • появление самостоятельных дыхательных движений.
 Синдром длительного сдавления.
Синдром длительного сдавления.
 Определение. Компекс специфичеких патологических растройств, развивающийся после освобождения раненых из под завалов, где они были придавлены тяжелыми обломками (в течение 1 часа и более), называется синдромом длительного сдавления.
Определение. Компекс специфичеких патологических растройств, развивающийся после освобождения раненых из под завалов, где они были придавлены тяжелыми обломками (в течение 1 часа и более), называется синдромом длительного сдавления.
 Патогенез. Основой патогенеза является эндогенная интоксикация продуктами ишемии и реперфузии тканей. Действие механического фактора Ишемия тканей, травматический некроз, местный ацидоз Возобновление кровотока, выход токсических веществ в кровоток ОДН, ОПН, гиперкалиемия, метаболический ацидоз, острая гиповолемия, гемоконцентрация Полиорганная недостаточность
Патогенез. Основой патогенеза является эндогенная интоксикация продуктами ишемии и реперфузии тканей. Действие механического фактора Ишемия тканей, травматический некроз, местный ацидоз Возобновление кровотока, выход токсических веществ в кровоток ОДН, ОПН, гиперкалиемия, метаболический ацидоз, острая гиповолемия, гемоконцентрация Полиорганная недостаточность
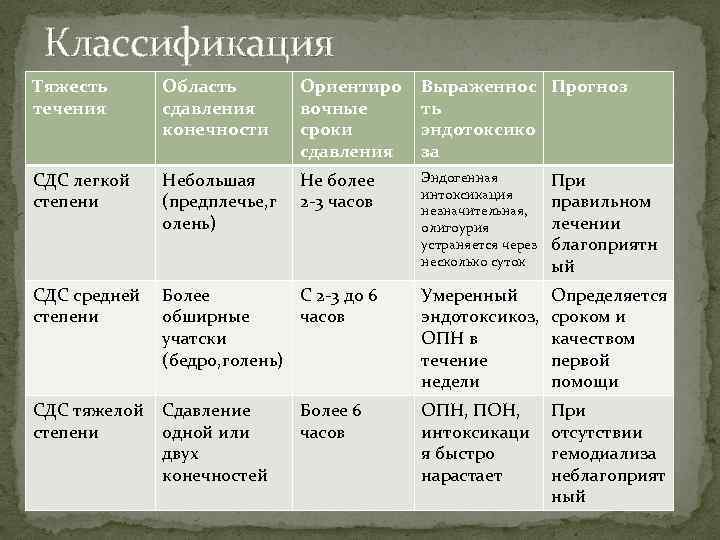 Классификация Тяжесть течения Область сдавления конечности Ориентиро вочные сроки сдавления Выраженнос Прогноз ть эндотоксико за СДС легкой степени Небольшая (предплечье, г олень) Не более 2 -3 часов Эндогенная интоксикация незначительная, олигоурия устраняется через несколько суток При правильном лечении благоприятн ый СДС средней Более С 2 -3 до 6 степени обширные часов учатски (бедро, голень) Умеренный эндотоксикоз, ОПН в течение недели Определяется сроком и качеством первой помощи СДС тяжелой Сдавление степени одной или двух конечностей ОПН, ПОН, интоксикаци я быстро нарастает При отсутствии гемодиализа неблагоприят ный Более 6 часов
Классификация Тяжесть течения Область сдавления конечности Ориентиро вочные сроки сдавления Выраженнос Прогноз ть эндотоксико за СДС легкой степени Небольшая (предплечье, г олень) Не более 2 -3 часов Эндогенная интоксикация незначительная, олигоурия устраняется через несколько суток При правильном лечении благоприятн ый СДС средней Более С 2 -3 до 6 степени обширные часов учатски (бедро, голень) Умеренный эндотоксикоз, ОПН в течение недели Определяется сроком и качеством первой помощи СДС тяжелой Сдавление степени одной или двух конечностей ОПН, ПОН, интоксикаци я быстро нарастает При отсутствии гемодиализа неблагоприят ный Более 6 часов
 Периодизация. Ранний период (1 -3 сутки): Возможно развитие картины травматического шока Нарушение сердечного ритма Развитие ОПН, отека легких, компартментсиндрома (тяжелая степень СДС) Лабораторные показатели: 1. 2. 3. 4. Признаки гемоконцентрации(повышение гемоглобина, гематокрита, снижение ОЦК) Выраженные электролитные нарушения Гиперферментемия, гипопротеинемия Бурый окрас мочи, протеинурия, гематурия, цилиндрурия
Периодизация. Ранний период (1 -3 сутки): Возможно развитие картины травматического шока Нарушение сердечного ритма Развитие ОПН, отека легких, компартментсиндрома (тяжелая степень СДС) Лабораторные показатели: 1. 2. 3. 4. Признаки гемоконцентрации(повышение гемоглобина, гематокрита, снижение ОЦК) Выраженные электролитные нарушения Гиперферментемия, гипопротеинемия Бурый окрас мочи, протеинурия, гематурия, цилиндрурия
 Периодизация. Промежуточный период (4 -20 сутки). Тяжелая степень СДС: Прогрессирование эндотоксикоза( токсичекая энцефалопатия) Развитие ОПН, олигоанурия , отек легких, токсичекий миокардит, парез кишечника, иммунодепрессия, токсическая анемия, ДВС-синдром. СДС средней и легкой тепени тяжести: Олигоанурия, эндотоксикоз Местные изменения ( отек пораженного сегмента, инфицирование, вторичные некрозы в следствие позиционного сдавления) Лаборатоные показатели: 1. 2. Повышение креатинина и мочевины, гиперкалиемия, анемия Цилиндроподобные образования при микроскопии мочи (слушенный эпителий канальцев и миоглобин)
Периодизация. Промежуточный период (4 -20 сутки). Тяжелая степень СДС: Прогрессирование эндотоксикоза( токсичекая энцефалопатия) Развитие ОПН, олигоанурия , отек легких, токсичекий миокардит, парез кишечника, иммунодепрессия, токсическая анемия, ДВС-синдром. СДС средней и легкой тепени тяжести: Олигоанурия, эндотоксикоз Местные изменения ( отек пораженного сегмента, инфицирование, вторичные некрозы в следствие позиционного сдавления) Лаборатоные показатели: 1. 2. Повышение креатинина и мочевины, гиперкалиемия, анемия Цилиндроподобные образования при микроскопии мочи (слушенный эпителий канальцев и миоглобин)
 Периодизация Поздний период (от4 недель до 2 -3 месяцев): Улучшение общего состояния раненых Нормализация показателей крови Основной угрозой жизнираненых с СДС в этот период являются генерализованные инфекционные осложнения.
Периодизация Поздний период (от4 недель до 2 -3 месяцев): Улучшение общего состояния раненых Нормализация показателей крови Основной угрозой жизнираненых с СДС в этот период являются генерализованные инфекционные осложнения.
 Помощь на этапах медицинской эвакуации. Первая и доврачебная помощь: Поиск и извлечение пострадавших из под завалов с переносом в безопасное место Наложение асептических повязок Остановка наружного кровотечения подручными или табельными средствами Обезболивание из шприц-тюбика Транспортная иммобилизация Введение кристаллоидов и коллоидов Обильное питье
Помощь на этапах медицинской эвакуации. Первая и доврачебная помощь: Поиск и извлечение пострадавших из под завалов с переносом в безопасное место Наложение асептических повязок Остановка наружного кровотечения подручными или табельными средствами Обезболивание из шприц-тюбика Транспортная иммобилизация Введение кристаллоидов и коллоидов Обильное питье
 Помощь на этапах медицинской эвакуации. В ряде случаев при подозрении СДС инфузионную тераю назначают еще до извлечения из-под завала. Производится «слепая коррекция ацидоза» введением в/в 200 мл 4% гидрокарбоната натрия. Наложение жгута обязательная процедура при СДС. Спасатели накладывают жгут выше места сдавления. Затем врач определяет жизнеспособность тканей пораженной области. Жгут остается в случае гангрены, разрушения конечности.
Помощь на этапах медицинской эвакуации. В ряде случаев при подозрении СДС инфузионную тераю назначают еще до извлечения из-под завала. Производится «слепая коррекция ацидоза» введением в/в 200 мл 4% гидрокарбоната натрия. Наложение жгута обязательная процедура при СДС. Спасатели накладывают жгут выше места сдавления. Затем врач определяет жизнеспособность тканей пораженной области. Жгут остается в случае гангрены, разрушения конечности.
 Помощь на этапах медицинской эвакуации. Первая врачебная помощь: Инфузия кристаллоидов (1000 -1500 мл) Катетеризация мочевого пузыря Осмотр конечности (при наличии ганрены или разрушения конечности- накладывается жгут, если он есть его не снимают!), снятие жгута, проведение новокаиновых блокад. Транспортная иммобилизация. Холод, щелочно-солевое питье, срочная эвакуация
Помощь на этапах медицинской эвакуации. Первая врачебная помощь: Инфузия кристаллоидов (1000 -1500 мл) Катетеризация мочевого пузыря Осмотр конечности (при наличии ганрены или разрушения конечности- накладывается жгут, если он есть его не снимают!), снятие жгута, проведение новокаиновых блокад. Транспортная иммобилизация. Холод, щелочно-солевое питье, срочная эвакуация
 Помощь на этапах медицинской эвакуации. Объемы квалифицированной и специализированной помощи: Ампутация конечности Широкая фасциотомия при компартмент синдроме Некрэктомия Инфузионная терапия Экстракорпоральные методы детоксикации
Помощь на этапах медицинской эвакуации. Объемы квалифицированной и специализированной помощи: Ампутация конечности Широкая фасциотомия при компартмент синдроме Некрэктомия Инфузионная терапия Экстракорпоральные методы детоксикации


