Травматическая болезнь.ppt
- Количество слайдов: 29

Травматическая болезнь Травматический шок Травматический токсикоз Выполнили студентки 306 группы лечебного факультета: Керученко Мария Александровна Леднёва Полина Михайловна

Травматическая болезнь — нарушение жизнедеятельности организма, возникающее в результате повреждений, вызванных чрезмерными механическими воздействиями, проявляющееся сложным комплексом расстройств его функций, неодинаковым в разные ее периоды, и совокупностью приспособительных (адаптивных) реакций, направленных на сохранение жизни организма и восстановление нарушенных функций и структур. (Селезнев С. А. , Худайберенов Г. С. ).

Патогенез Обобщенно выделяется ряд основных пусковых моментов патогенеза, имеющих наибольшее значение в развитии травматической болезни. К их числу относятся: раздражение нервных элементов; нарушение целостности мелких и крупных кровеносных сосудов; размозжение мягких тканей; повреждение опорных тканей; непосредственное повреждение органов; нарушения в системе гемостаза (а именно гиперкоагуляция). Частота развития тромбоэмболических осложнений у пострадавших с тяжелой политравмой не зависит от наличия/отсутствия факторов риска развития острого тромбоза глубоких вен в анамнезе.

Периоды травматической болезни Острая реакция на травму (до 2 суток): острая кровопотеря; травматический шок; краш-синдром (травматический токсикоз); непосредственное повреждение органов (первичное); повреждения опорно-двигательного аппарата; жировая эмболия; Ранние проявления (до 14 суток): выраженные нарушения функций органов и систем: нарушения функций ЦНС; расстройства дыхания; циркуляторные нарушения; нарушения микроциркуляции; острая почечная недостаточность; острая печеночная недостаточность; нарушения водного и электролитного баланса; нарушения водно-электролитного обмена в сердце; угнетение иммунологической реактивности; недостаточность иммунного ответа; Поздние проявления (свыше 14 суток): развитие дистрофических и склеротических процессов; замедление консолидации переломов, образование ложных суставов; Период реабилитации: частичное или полное восстановление функций и структур организма.

Травматический шок (ТШ) Травматическим шоком называют ответную реакцию генерализованного характера на тяжелую механическую травму. Поскольку такие травмы практически всегда сопровождаются массивной кровопотерей, травматический шок условно называют осложненным геморрагическим шоком.

Патогенез ТШ Главными пусковыми факторами развития травматического шока являются тяжелые, множественные, сочетанные и комбинированные травматические повреждения в сочетании с массивной кровопотерей и ярко выраженным болевым синдромом, которые индуцируют целый каскад изменений в организме, направленных на возмещение и поддержание основных функций, включая жизненно важные. Первичный ответ организма на вышеперечисленные факторы – массивный выброс катехоламинов (адреналин, норадреналин и др). Биологическое действие этих веществ настолько выражено, что под их влиянием в шоковом состоянии происходит кардинальное перераспределение кровообращения. Сниженный объем циркулирующей крови (ОЦК) в результате кровопотери не в состоянии адекватно обеспечить оксигенацию периферических тканей при наличии сохраненного объема кровоснабжения жизненно важных органов, поэтому отмечается системное падение артериального давления. Под действием катехоламинов происходит периферический вазоспазм, что делает циркуляцию крови в периферических капиллярах невозможной. Низкое артериальное давление еще больше усугубляет явление периферического метаболического ацидоза. Подавляющее количество от ОЦК находится в магистральных сосудах, и этим достигается компенсация кровотока в жизненно важных органах (сердце, головной мозг, легкие). Данное явление носит название «централизация кровообращения» . Оно не в состоянии обеспечить компенсацию на длительный срок. При неоказании своевременных противошоковых мероприятий явления метаболического ацидоза на периферии постепенно начинают приобретать генерализованный характер, обуславливая синдром полиорганной недостаточности, без лечения быстро прогрессирующий и приводящий в конечном счете к летальному исходу.

Фазы ТШ Характерно традиционное деление на две следующих друг за другом фазы: ЭРЕКТИЛЬНАЯ (фаза возбуждения) Всегда короче фазы торможения, характеризует начальные проявления ТШ: двигательное и психоэмоциональное возбуждение, бегающий беспокойный взгляд, гиперестезия, бледность кожных покровов, тахипноэ, тахикардия, повышение артериального давления; ТОРПИДНАЯ (фаза торможения) Клиника возбуждения сменяется клинической картиной торможения, что свидетельствует об углублении и утяжелении шоковых изменений: пульс нитевидный, снижение артериального давления вплоть до коллапса, нарушение сознания пострадавший малоподвижен или неподвижен, безучастен к окружающему.

Торпидная фаза ТШ Делится на 4 степени тяжести: I степень: легкий ступор, тахикардия до 100 уд/мин, систолическое артериальное давление не менее 90 мм рт. ст. , мочеотделение не нарушено, кровопотеря: 15 -25% от ОЦК; II степень: ступор, тахикардия до 120 уд/мин, систолическое артериальное давление не менее 70 мм рт. ст. , олигурия, кровопотеря: 25 -30% от ОЦК; III степень: сопор, тахикардия более 130 -140 уд/мин, систолическое артериальное давление не более 50 -60 мм рт. ст. , мочеотделение отсутствует, кровопотеря: более 30% от ОЦК; IV степень (следует расценивать как терминальное состояние): кома, пульс на периферии не определяется, появление патологического дыхания, систолическое артериальное давление менее 40 мм рт. ст. , полиорганная недостаточность, арефлексия. кровопотеря: более 30% от ОЦК.

Диагностика ТШ Показатели пульса и АД: По индексу Альговера (отношение величины пульса к систолическому АД) определяют степень тяжести ТШ (в норме равен 0, 5): 0, 8 -1, 0 – шок I степени; 1 -1, 5 – шок II степени; выше, чем 1, 5 – шок III степени. Мониторинг ЦВД при катетеризации центральной вены (чаще подключичной или яремной) - в норме равен 5 -8 мм вод. ст. : более высокие показатели свидетельствуют о нарушении сердечной деятельности - сердечной недостаточности; более низкие – о наличии источника продолжающегося кровотечения. Контроль диуреза: почасовый мониторинг (при условии постановки мочевого катетера): олиго- или анурия при шоке указывают на наличие признаков острой почечной недостаточности. Определение типа травмы - ТШ тяжелых степеней наиболее часто развивается при: открытом или закрытом оскольчатых переломах бедренной кости и костей таза; травме живота (проникающей или непроникающей) с механическим повреждением двух и более паренхиматозных органов; черепно-мозговой травме с ушибом мозга и переломом основания черепа; множественных переломах ребер с/без повреждения легких.

Неотложная помощь при ТШ Придать пострадавшему горизонтальное положение; Устранить любое продолжающееся наружное кровотечение: при истечении крови из артерии наложите жгут на 15 -20 см проксимальнее места кровотечения, при венозном кровотечении потребуется давящая повязка на место повреждения; При шоке I степени и отсутствии повреждения органов брюшной полости дать пострадавшему горячий чай, теплую одежду, обернуть одеялом; Выраженный болевой синдром устраняется 1 -2 мл 1% раствора промедола в/м; Если пострадавший без сознания - обеспечить проходимость дыхательных путей: при отсутствии спонтанного дыхания требуется искусственное дыхание рот в рот или рот в нос, при отсутствии еще и сердцебиения –срочное проведение сердечно -легочной реанимации; Транспортабельного пострадавшего с тяжелыми повреждениями срочно доставить в ближайшее медицинское учреждение.

Травматический токсикоз (синдром длительного раздавливания, краш-синдром) — своеобразное патологическое состояние, обусловленное длительным (4— 8 ч) раздавливанием мягких тканей конечностей, в основе которого лежат: ишемический некроз мышц, интоксикация продуктами некроза с развитием печеночно-почечной недостаточности. Возникает синдром после освобождения конечности от сдавления, извлечения пострадавшего из-под обломков разрушенных зданий, сооружений, грунта.

Патогенез В развитии синдрома играют роль следующие патогенетические факторы: болевое раздражение, травматическая токсемия вследствие всасывания продуктов распада тканей, плазмо- и кровопотеря.

Клиника В клиническом течении травматического токсикоза различают 3 периода: период нарастания отека и сосудистой недостаточности, продолжающийся 1— 3 дня; период острой почечной недостаточности, продолжающийся с 3 -го по 9— 12 -й день; период выздоровления.

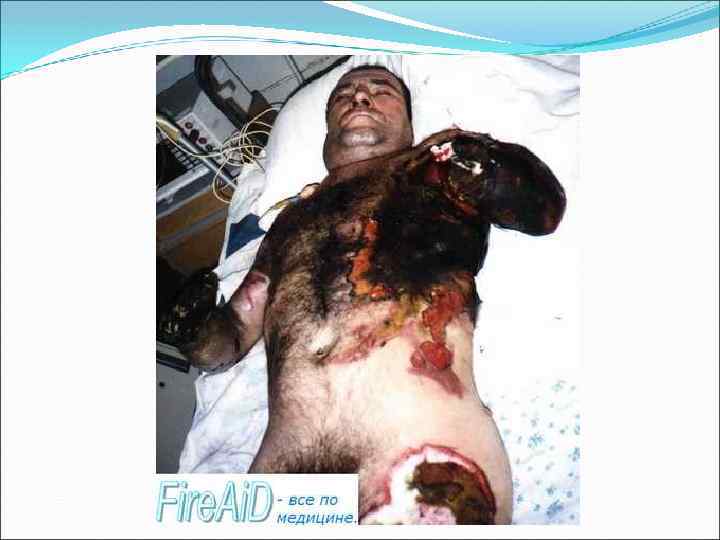
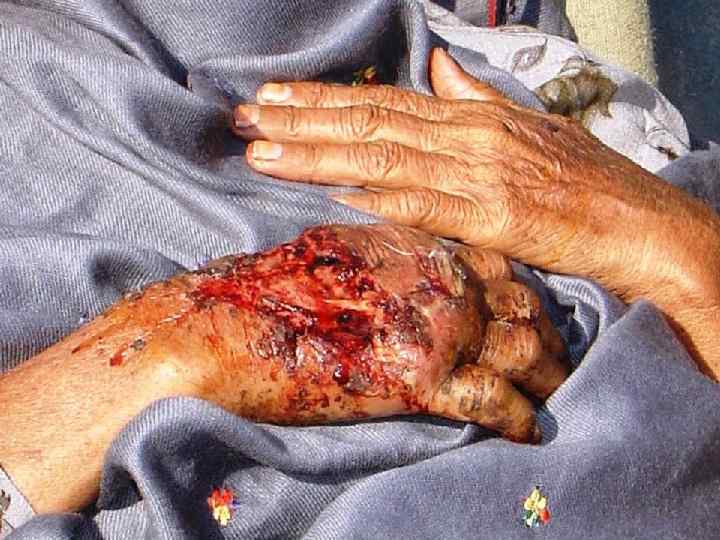
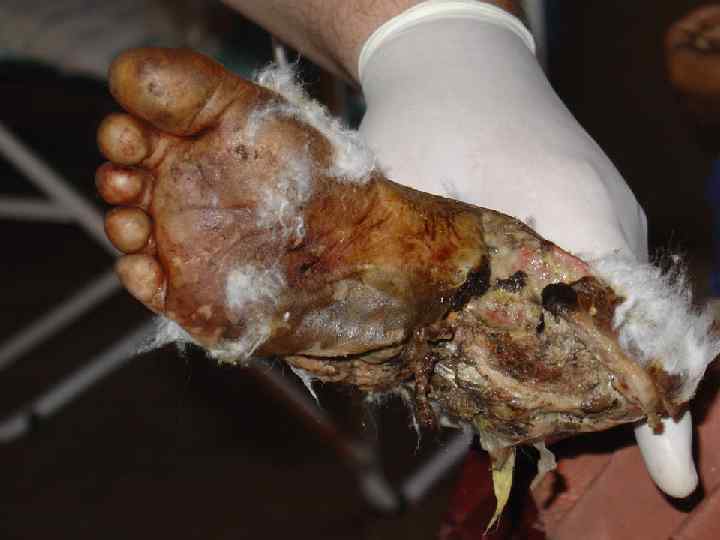
I период (нарастания отека и сосудистой недостаточности) Сразу после освобождения конечности от сдавления больные отмечают: боль в ноге и невозможность движений, слабость, тошноту; общее состояние их может быть удовлетворительным, кожные покровы бледные; отмечаются небольшая тахикардия, артериальное давление в пределах нормы. Однако быстро в течение нескольких часов развивается картина шока: нарастает отек раздавленной конечности, одновременно учащается пульс, снижается артериальное давление, повышается температура тела, кожные покровы становятся бледными, больной отмечает выраженную слабость. При осмотре конечности сразу после извлечения пострадавшего из-под обломков определяются: ее бледность, множество ссадин, кровоподтеков, отек конечности быстро нарастает, значительно увеличивается ее объем, кожа приобретает неравномерную багрово-синюшную окраску, на ней появляются кровоизлияния, пузыри с серозным или серозно-геморрагическим содержимым. При пальпации: ткани деревянистой плотности при надавливании пальцем на коже не остается вдавлений, движения в суставах невозможны, попытки произвести их вызывают резкие боли, пульсация периферических артерий (в дистальных отделах конечности) не определяется, все виды чувствительности утрачены. Очень быстро, иногда сразу же, уменьшается количество мочи, до 50— 70 мл в сутки. Моча приобретает лаково-красную, а затем темно-бурую окраску, содержание белка высокое (600— 1200 мг/л). При микроскопии осадка мочи определяется много эритроцитов, а также слепки канальцев, состоящие из миоглобина Отмечается сгущение крови — увеличение содержания гемоглобина, эритроцитов и высокий гематокрит, прогрессирует азотемия.

II период (ОПН) Характеризуется восстановлением кровообращения и прогрессированием почечной недостаточности: боли уменьшаются, артериальное давление становится нормальным, умеренная тахикардия— пульс соответствует температуре 37, 5 — 38, 5 °С. Несмотря на улучшение кровообращения, прогрессирует почечная недостаточность: нарастает олигурия, переходящая в анурию, высокий уровень мочевины, при обширном поражении тканей лечение может быть неэффективным, в таких случаях на 5— 7 -й день развивается уремия, которая может привести к смерти больного.

III период (выздоровления) При благоприятном течении заболевания и эффективности проводимого лечения наступает период выздоровления: общее состояние больных улучшается, уменьшается азотемия, увеличивается количество мочи, в ней исчезают цилиндры и эритроциты, появляются боли в конечности, которые могут носить выраженный жгучий характер, уменьшается отек конечности, восстанавливается чувствительность. при осмотре пораженной конечности определяются обширные участки некроза кожи, в рану выпирают некротизировавшиеся мышцы, которые имеют тусклый серый вид, могут отторгаться кусками, нарастает атрофия мышц, тугоподвижность в суставах.

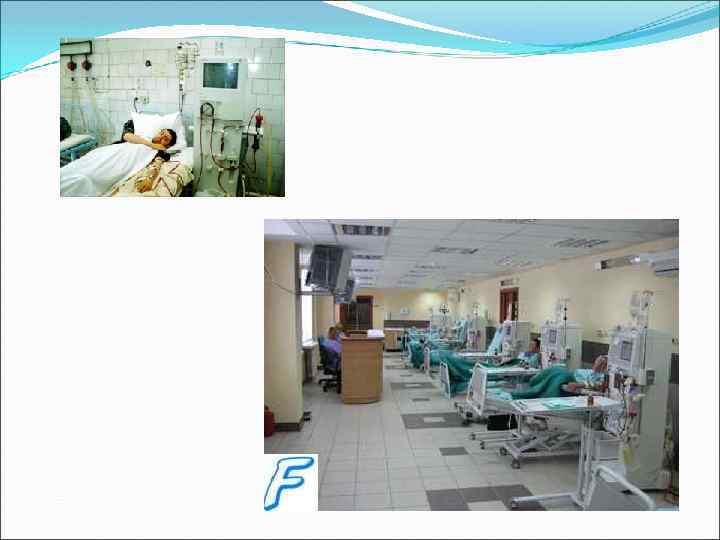
Лечение Сразу же после освобождения конечности от сдавления больному вводят промедол, морфин; поврежденную конечность туго бинтуют эластическим или обычным бинтом, накладывают на нее транспортную шину; Перед транспортировкой признаках начинающейся сердечно-сосудистой недостаточности больному вводят эфедрин, норадреналин, противошоковые кровезаменители (полиглюкин); После доставки в стационар лечение проводят с учетом периода развития болезни: Сразу начинают противошоковую и дезинтоксикационную терапию: внутривенно вводят противошоковые кровезаменители, раствор альбумина, плазму, растворы бикарбоната натрия. Общее количество вводимой за сутки жидкости должно составлять 3000— 4000 мл. Проводят циркулярную новокаиновую блокаду конечности и обкладывают ее пузырями со льдом (в течение 2— 3 дней, через каждые 3— 5 ч пузыри снимают на 11/2— 2 ч. ) Назначают антибиотики широкого спектра действия. За больным ведется постоянное наблюдение (измерение АД, определение частоты пульса, почасового диуреза). I период: противошоковая и дезинтоксикационная терапия. II период: для борьбы с ОПН используют гемодиализ, при нарастании почечной недостаточности и снижении диуреза производят широкое рассечение поврежденных тканей. III период: лечение гнойных ран, некрозов, гангрены по общим правилам. В тяжелых случаях травматического токсикоза при состоянии, угрожающем жизни больного, производят ампутацию конечности.



Благодарим за внимание!
Травматическая болезнь.ppt