чмт лекция курсанты короткая.ppt
- Количество слайдов: 95
 Травма головы 1 повреждение мягких тканей 2 повреждение костей черепа 3 повреждение шоп и сосудов шеи 4 повреждение челюстно-лицевой обл. и уха 5 черепно- мозговая травма
Травма головы 1 повреждение мягких тканей 2 повреждение костей черепа 3 повреждение шоп и сосудов шеи 4 повреждение челюстно-лицевой обл. и уха 5 черепно- мозговая травма
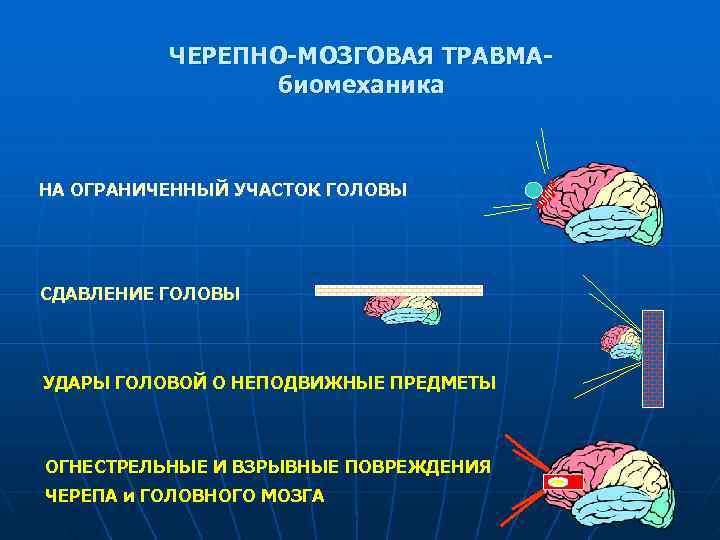 ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА- биомеханика НА ОГРАНИЧЕННЫЙ УЧАСТОК ГОЛОВЫ СДАВЛЕНИЕ ГОЛОВЫ УДАРЫ ГОЛОВОЙ О НЕПОДВИЖНЫЕ ПРЕДМЕТЫ ОГНЕСТРЕЛЬНЫЕ И ВЗРЫВНЫЕ ПОВРЕЖДЕНИЯ ЧЕРЕПА и ГОЛОВНОГО МОЗГА
ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА- биомеханика НА ОГРАНИЧЕННЫЙ УЧАСТОК ГОЛОВЫ СДАВЛЕНИЕ ГОЛОВЫ УДАРЫ ГОЛОВОЙ О НЕПОДВИЖНЫЕ ПРЕДМЕТЫ ОГНЕСТРЕЛЬНЫЕ И ВЗРЫВНЫЕ ПОВРЕЖДЕНИЯ ЧЕРЕПА и ГОЛОВНОГО МОЗГА
 БИОМЕХАНИКА ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ МЭ ØУДАРНАЯ ВОЛНА (УДАР-ПРОТИВОУДАР) ØРЕЗОНАСНАЯ КАВИТАЦИЯ ØУДАРНЫЙ ЭФФЕКТ ДЕФОРМАЦИИ ЧЕРЕПА ПЕРВИЧНЫЙ ØГИДРОДИНАМИЧЕСКИЙ (ЛИКВОРНЫЙ) УДАР ФАКТОР ДЕСТРУКТИВНОГО ИНЕРЦИОННЫЙ ВОЗДЕЙСТВИЯ ИМПУЛЬСНЫЙ ØПЕРЕМЕЩЕНИЕ И РОТАЦИЯ ПОЛУШАРИЙ ОТНОСИТЕЛЬНО СТВОЛА МОЗГА И КОСТНЫХ СТРУКТУР ОСНОВАНИЯ МОЗГА (ТРАВМА УСКОРЕНИЯ - ЗАМЕДЛЕНИЯ) МЭ
БИОМЕХАНИКА ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ МЭ ØУДАРНАЯ ВОЛНА (УДАР-ПРОТИВОУДАР) ØРЕЗОНАСНАЯ КАВИТАЦИЯ ØУДАРНЫЙ ЭФФЕКТ ДЕФОРМАЦИИ ЧЕРЕПА ПЕРВИЧНЫЙ ØГИДРОДИНАМИЧЕСКИЙ (ЛИКВОРНЫЙ) УДАР ФАКТОР ДЕСТРУКТИВНОГО ИНЕРЦИОННЫЙ ВОЗДЕЙСТВИЯ ИМПУЛЬСНЫЙ ØПЕРЕМЕЩЕНИЕ И РОТАЦИЯ ПОЛУШАРИЙ ОТНОСИТЕЛЬНО СТВОЛА МОЗГА И КОСТНЫХ СТРУКТУР ОСНОВАНИЯ МОЗГА (ТРАВМА УСКОРЕНИЯ - ЗАМЕДЛЕНИЯ) МЭ
 Классификация ЧМТ * По биомеханике: - ударно-противоударную - ускорения- замедления - сочетанная * По виду повреждения: - очаговые - диффузные - сочетанные
Классификация ЧМТ * По биомеханике: - ударно-противоударную - ускорения- замедления - сочетанная * По виду повреждения: - очаговые - диффузные - сочетанные
 Классификация ЧМТ по типу n Изолированная n Сочетанная n комбинированная
Классификация ЧМТ по типу n Изолированная n Сочетанная n комбинированная
 Классификация ЧМТ * По захарактеру: -закрытая (отсутствуют нарушения целостности покровов головы либо имеются поверхностные раны мягких тканей без повреждения апоневроза) - открытая (имеются раны мягких покровов головы с повреждением апоневроза, либо перелом костей свода с повреждением прилежащих тканей, либо перелом свода черепа, сопровождающийся кровотечением либо ликвореей)
Классификация ЧМТ * По захарактеру: -закрытая (отсутствуют нарушения целостности покровов головы либо имеются поверхностные раны мягких тканей без повреждения апоневроза) - открытая (имеются раны мягких покровов головы с повреждением апоневроза, либо перелом костей свода с повреждением прилежащих тканей, либо перелом свода черепа, сопровождающийся кровотечением либо ликвореей)
 n Первичное повреждение происходит в момент приложения травмирующей силы ( импульсный вариант, ударно- противоударный вариант). n Вторичное повреждение – вследствие повышенного внутричерепного давления, гематом и других объемных процессов, отека, гипоксии.
n Первичное повреждение происходит в момент приложения травмирующей силы ( импульсный вариант, ударно- противоударный вариант). n Вторичное повреждение – вследствие повышенного внутричерепного давления, гематом и других объемных процессов, отека, гипоксии.
 Фазы клинической компенсации ЧМТ 1. Фаза клинической компенсации – общемозговая симптоматика отсутствует. Очаговая –либо отсутствует, либо резидуальная. Функциональное благополучие больного, но можно клинически либо инструментально обнаружить изменения, свидетельствующие о перенесенной ЧМТ. 2. Фаза клинической субкомпенсации – состояние удовлетворительное. Сознание ясное либо элементы оглушения. Различные очаговые симптомы, чаще мягко выраженные. Дислокационная симптоматика отсутствует, жизненно важные функции не нарушены.
Фазы клинической компенсации ЧМТ 1. Фаза клинической компенсации – общемозговая симптоматика отсутствует. Очаговая –либо отсутствует, либо резидуальная. Функциональное благополучие больного, но можно клинически либо инструментально обнаружить изменения, свидетельствующие о перенесенной ЧМТ. 2. Фаза клинической субкомпенсации – состояние удовлетворительное. Сознание ясное либо элементы оглушения. Различные очаговые симптомы, чаще мягко выраженные. Дислокационная симптоматика отсутствует, жизненно важные функции не нарушены.
 Фазы клинической компенсации ЧМТ 3. Фаза умеренной клинической декомпенсации – общее состояние средней тяжести или тяжелое. Оглушение умеренное. Выражены признаки внутричерепной гипертензии при сдавлении мозга. Очаговые симптомы как выпадения, так и раздражения. Вторичные стволовые знаки. Тенденция к нарушению жизненно важных функций. 4. Фаза грубой клинической декомпенсации – состояние тяжелое или крайне тяжелое. Сознание -от глубокого оглушения до комы. При сдавлении мозга - синдромы ущемления ствола, чаще на тенториальном уровне. Нарушения жизненно важных функций становятся угрожающими.
Фазы клинической компенсации ЧМТ 3. Фаза умеренной клинической декомпенсации – общее состояние средней тяжести или тяжелое. Оглушение умеренное. Выражены признаки внутричерепной гипертензии при сдавлении мозга. Очаговые симптомы как выпадения, так и раздражения. Вторичные стволовые знаки. Тенденция к нарушению жизненно важных функций. 4. Фаза грубой клинической декомпенсации – состояние тяжелое или крайне тяжелое. Сознание -от глубокого оглушения до комы. При сдавлении мозга - синдромы ущемления ствола, чаще на тенториальном уровне. Нарушения жизненно важных функций становятся угрожающими.
 Фазы клинической компенсации ЧМТ 5. Терминальная фаза – обычно необратимая кома с грубейшими нарушениями жизненно важных функций , арефлексией, атонией, двусторонним фиксированным мидриазом.
Фазы клинической компенсации ЧМТ 5. Терминальная фаза – обычно необратимая кома с грубейшими нарушениями жизненно важных функций , арефлексией, атонией, двусторонним фиксированным мидриазом.
 Догоспитальный этап: n острая посттравматическая кома n немедленные судорожные припадки n психомоторное возбуждение n травматический шок n сопутствующая алкогольная и другие интоксикации n коморбидные расстройства
Догоспитальный этап: n острая посттравматическая кома n немедленные судорожные припадки n психомоторное возбуждение n травматический шок n сопутствующая алкогольная и другие интоксикации n коморбидные расстройства
 Принципы оказания помощи на догоспитальном этапе: 1. обезболивание 2. иммобилизация 3. введение плазмозамещающих растворов и симпатомиметиков (по показаниям) 4. купирование двигательного возбуждения и припадков 5. борьба с артериальной гипертензией ( при явлениях сердечной недостаточности) NB! 1. обязательна ранняя доставка в специализированный стационар 2. менингеальные симптомы проверяются только после исключения травмы шейного отдела позвоночника
Принципы оказания помощи на догоспитальном этапе: 1. обезболивание 2. иммобилизация 3. введение плазмозамещающих растворов и симпатомиметиков (по показаниям) 4. купирование двигательного возбуждения и припадков 5. борьба с артериальной гипертензией ( при явлениях сердечной недостаточности) NB! 1. обязательна ранняя доставка в специализированный стационар 2. менингеальные симптомы проверяются только после исключения травмы шейного отдела позвоночника
 СИМПТОМЫ , ТРЕБУЮЩИЕ СПЕЦИАЛИЗИРОВАННОГО ИНСТРУМЕНТАЛЬНОГО ДООБСЛЕДОВАНИЯ И ТЩАТЕЛЬНОГО ДИНАМИЧЕСКОГО НАБЛЮДЕНИЯ n прогрессирующая иили трудноконтролируемая анальгетиками головная боль n повторная рвота n наличие немедленных и ранних эпилептических припадков n признаки перелома основания черепа n очаговые неврологические симптомы(особенно прогрессирующие с появлением поражения стволового уровня)
СИМПТОМЫ , ТРЕБУЮЩИЕ СПЕЦИАЛИЗИРОВАННОГО ИНСТРУМЕНТАЛЬНОГО ДООБСЛЕДОВАНИЯ И ТЩАТЕЛЬНОГО ДИНАМИЧЕСКОГО НАБЛЮДЕНИЯ n прогрессирующая иили трудноконтролируемая анальгетиками головная боль n повторная рвота n наличие немедленных и ранних эпилептических припадков n признаки перелома основания черепа n очаговые неврологические симптомы(особенно прогрессирующие с появлением поражения стволового уровня)
 ДИАГНОСТИКА n тщательное ведение документации и медицинского наблюдения. n рентгенография черепа и шейного отдела позвоночника (С 1 -С 7) n безконтрастная КТ головного мозга, и ШОП( в 95%-является достаточной диагностической процедурой) n исследование на содержание токсинов в сыворотке крови и моче n ЛП при нормальных данных КТ и при подозрении на нейроинфекцию n МРТ только при сомнительных данных КТ или при повреждении ствола мозга или шейного отдела спинного мозга n ЭЭГ по показаниям
ДИАГНОСТИКА n тщательное ведение документации и медицинского наблюдения. n рентгенография черепа и шейного отдела позвоночника (С 1 -С 7) n безконтрастная КТ головного мозга, и ШОП( в 95%-является достаточной диагностической процедурой) n исследование на содержание токсинов в сыворотке крови и моче n ЛП при нормальных данных КТ и при подозрении на нейроинфекцию n МРТ только при сомнительных данных КТ или при повреждении ствола мозга или шейного отдела спинного мозга n ЭЭГ по показаниям
 Признаки, требующие исключения сдавления головного мозга и повышения внутричерепного давления n прогрессирующее ухудшение неврологического статуса, необъяснимое внечерепной патологией. n одно- или двустороннее расширение зрачков с вялой реакцией на свет n децеребрационная или декортикационная ригидность n сочетание брадикардии с артериальной гипертензией
Признаки, требующие исключения сдавления головного мозга и повышения внутричерепного давления n прогрессирующее ухудшение неврологического статуса, необъяснимое внечерепной патологией. n одно- или двустороннее расширение зрачков с вялой реакцией на свет n децеребрационная или декортикационная ригидность n сочетание брадикардии с артериальной гипертензией
 ПОКАЗАНИЯ ДЛЯ ИНТУБАЦИИ n нарушение уровня сознания и неадекватность спонтанного NB! дыхания (газы крови, сатурация ) n Цианоз n Содержание n тяжелая челюстно- лицевая травма кислорода в крови с нарушением проходимости < 60 мм. рт. дыхательных путей (может быть n Систолическое рассмотрен вопрос о ранней артериальное трахеостомии) давление < 90 мм. рт. ст. n необходимость экстренного Являются обследования и оперативного лечения серьезными предикторами неблагоприятног о прогноза
ПОКАЗАНИЯ ДЛЯ ИНТУБАЦИИ n нарушение уровня сознания и неадекватность спонтанного NB! дыхания (газы крови, сатурация ) n Цианоз n Содержание n тяжелая челюстно- лицевая травма кислорода в крови с нарушением проходимости < 60 мм. рт. дыхательных путей (может быть n Систолическое рассмотрен вопрос о ранней артериальное трахеостомии) давление < 90 мм. рт. ст. n необходимость экстренного Являются обследования и оперативного лечения серьезными предикторами неблагоприятног о прогноза
 Классификация ЧМТ (КТ) I. Внутримозговые повреждения • Первичные • Вторичные II. Внемозговые повреждения • Интракраниальные • Костные III. Смешанные
Классификация ЧМТ (КТ) I. Внутримозговые повреждения • Первичные • Вторичные II. Внемозговые повреждения • Интракраниальные • Костные III. Смешанные
 I. Внутримозговые повреждения • первичные - Диффузное аксональное повреждение (ДАП) - Очаговые ушибы ( + разрывы эпендимы желудочков, воронки гипофиза + повреждения черепно-мозговых нервов (III, IV, VI и др) - Внутримозговые гематомы
I. Внутримозговые повреждения • первичные - Диффузное аксональное повреждение (ДАП) - Очаговые ушибы ( + разрывы эпендимы желудочков, воронки гипофиза + повреждения черепно-мозговых нервов (III, IV, VI и др) - Внутримозговые гематомы
 Сотрясение головного мозга n Посттравматическая утрата сознания(кома), может быть очень кратковременной n Антероградная амнезия
Сотрясение головного мозга n Посттравматическая утрата сознания(кома), может быть очень кратковременной n Антероградная амнезия
 Клинические критерии( транзиторные с-мы) n Лабильность тонуса сосудов- «игра» вазомоторов. n Гипергидроз – на ладонях и подошвенной части стоп. n Неврологический статус: нестойкие парезы нижних ветвей лицевого и подъязычного нерва, негрубая асимметрия сухожильных рефлексов, лёгкие оболочечные знаки, исчезающие в теч. первых 3 -7 суток. n Нередки «+» пальценосовая проба, атаксия в позе Ромберга, тремор век и пальцев вытянутых рук в этой позе. n Преходящие миоз и мидриаз зрачков прои сохранённых реакциях на свет. При сотрясении мозга эта реакция живее, чем в норме. n Наличие наиболее частого симптома Маринеску-Радовича (ладонно-подбородочный рефлекс)при сотрясении головного мозга. Ранее чем через 6 ч он не возникает и наиболее выражен на 3 -5 день. Длится не менее 7 дней.
Клинические критерии( транзиторные с-мы) n Лабильность тонуса сосудов- «игра» вазомоторов. n Гипергидроз – на ладонях и подошвенной части стоп. n Неврологический статус: нестойкие парезы нижних ветвей лицевого и подъязычного нерва, негрубая асимметрия сухожильных рефлексов, лёгкие оболочечные знаки, исчезающие в теч. первых 3 -7 суток. n Нередки «+» пальценосовая проба, атаксия в позе Ромберга, тремор век и пальцев вытянутых рук в этой позе. n Преходящие миоз и мидриаз зрачков прои сохранённых реакциях на свет. При сотрясении мозга эта реакция живее, чем в норме. n Наличие наиболее частого симптома Маринеску-Радовича (ладонно-подбородочный рефлекс)при сотрясении головного мозга. Ранее чем через 6 ч он не возникает и наиболее выражен на 3 -5 день. Длится не менее 7 дней.
 Клинические критерии n Вестибулярный синдром: спонтанные вестибулярные головокружения, непостоянный спонтанный горизонтальный нистагм. Чаще в остром периоде вестибулярные реакции протекают симметрично, но могут быть небольшие вестибулярные асимметрии. Вестибулярная cимптоматика имеет центральное происхождение и характеризуется динамичностью: сильно изменяется и колеблется, что требует динамического неврологического наблюдения (через 4 -5 дней). Через 2 нед исчезнет. n Артериальное давление не претерпевает существенных отклонений от исходных цифр. n Ангиопатия сетчатки : расширение, извитость и полнокровие вен, неравномерность калибра. Могут быть сужение калибра артерий, отек сетчатки. Стушеватость границ зрительного нерва. Нормализуется к моменту выписки.
Клинические критерии n Вестибулярный синдром: спонтанные вестибулярные головокружения, непостоянный спонтанный горизонтальный нистагм. Чаще в остром периоде вестибулярные реакции протекают симметрично, но могут быть небольшие вестибулярные асимметрии. Вестибулярная cимптоматика имеет центральное происхождение и характеризуется динамичностью: сильно изменяется и колеблется, что требует динамического неврологического наблюдения (через 4 -5 дней). Через 2 нед исчезнет. n Артериальное давление не претерпевает существенных отклонений от исходных цифр. n Ангиопатия сетчатки : расширение, извитость и полнокровие вен, неравномерность калибра. Могут быть сужение калибра артерий, отек сетчатки. Стушеватость границ зрительного нерва. Нормализуется к моменту выписки.
 Диагностика n Вегетативные пробы (ортоклиностатические, Ашнера- Даньини, Ортнера, Тома-Ру, внутрикожные - адреналиновая, инсулиновая, гидрофильная, вегетативный индекс Кердо) в остром периоде ЧМТ отражают преобладание функций парасимпатического отдела вегетативной нервной системы, тогда как в отдалённом периоде преобладают функции симпатического отдела. n Давление спиномозговой жидкости чаще нормальное (100 -200 мм вол. ст. )
Диагностика n Вегетативные пробы (ортоклиностатические, Ашнера- Даньини, Ортнера, Тома-Ру, внутрикожные - адреналиновая, инсулиновая, гидрофильная, вегетативный индекс Кердо) в остром периоде ЧМТ отражают преобладание функций парасимпатического отдела вегетативной нервной системы, тогда как в отдалённом периоде преобладают функции симпатического отдела. n Давление спиномозговой жидкости чаще нормальное (100 -200 мм вол. ст. )
 ДИФФУЗНОЕ АКСОНАЛЬНОЕ ПОВРЕЖДЕНИЕ (ДАП) (клиническое определение) КЛИНИЧЕСКАЯ ФОРМА ТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ МОЗГА, СОПРОВОЖДАЕМАЯ БЫСТРЫМ РАЗВИТИЕМ БЕССОЗНАТЕЛЬНОГО СОСТОЯНИЯ ГЛУБОКОГО, СТОЙКОГО И ДЛИТЕЛЬНОГО ХАРАКТЕРА С ПОСЛЕДУЩИМ ВЫХОДОМ В ВЕГЕТАТИВНОЕ СОСТОЯНИЕ ИЛИ ВЕГЕТАТИВНЫЙ СТАТУС
ДИФФУЗНОЕ АКСОНАЛЬНОЕ ПОВРЕЖДЕНИЕ (ДАП) (клиническое определение) КЛИНИЧЕСКАЯ ФОРМА ТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ МОЗГА, СОПРОВОЖДАЕМАЯ БЫСТРЫМ РАЗВИТИЕМ БЕССОЗНАТЕЛЬНОГО СОСТОЯНИЯ ГЛУБОКОГО, СТОЙКОГО И ДЛИТЕЛЬНОГО ХАРАКТЕРА С ПОСЛЕДУЩИМ ВЫХОДОМ В ВЕГЕТАТИВНОЕ СОСТОЯНИЕ ИЛИ ВЕГЕТАТИВНЫЙ СТАТУС
 Степени тяжести ДАП n Легкая- продолжительность комы от 6 до 24 часов n Умеренная-продолжительность комы более суток но без грубых стволовых повреждений n Тяжелая-длительная более 11 суток кома с персистирующими, включая позно-тонические, стволовыми симптомами
Степени тяжести ДАП n Легкая- продолжительность комы от 6 до 24 часов n Умеренная-продолжительность комы более суток но без грубых стволовых повреждений n Тяжелая-длительная более 11 суток кома с персистирующими, включая позно-тонические, стволовыми симптомами
 Показания к КТ-исследованию при легкой ЧМТ (факторы риска) • Неясный анамнез и механизм травмы • Ретроградная амнезия, возраст <2 и >60 лет • Сильная головная боль и рвота, судороги • Очаговая неврологическая симптоматика • Признаки перелома черепа • Нарушения коагуляции • Интоксикация алкоголем, наркотиками и пр. Vos P. et al. , 2002
Показания к КТ-исследованию при легкой ЧМТ (факторы риска) • Неясный анамнез и механизм травмы • Ретроградная амнезия, возраст <2 и >60 лет • Сильная головная боль и рвота, судороги • Очаговая неврологическая симптоматика • Признаки перелома черепа • Нарушения коагуляции • Интоксикация алкоголем, наркотиками и пр. Vos P. et al. , 2002
 Первичные повреждения Диффузное аксональное повреждение (ДАП) Механизм – ускорение / торможение, ротация Локализация – полушария головного мозга - граница серого-белого вещества - лобные и теменные доли (50%) - базальные ганглии - мозолистое тело (валик) - средний мозг (дорсальные отделы) Диагностика: - КТ - только в 10% случаев. - МРТ ≈ 93 %
Первичные повреждения Диффузное аксональное повреждение (ДАП) Механизм – ускорение / торможение, ротация Локализация – полушария головного мозга - граница серого-белого вещества - лобные и теменные доли (50%) - базальные ганглии - мозолистое тело (валик) - средний мозг (дорсальные отделы) Диагностика: - КТ - только в 10% случаев. - МРТ ≈ 93 %
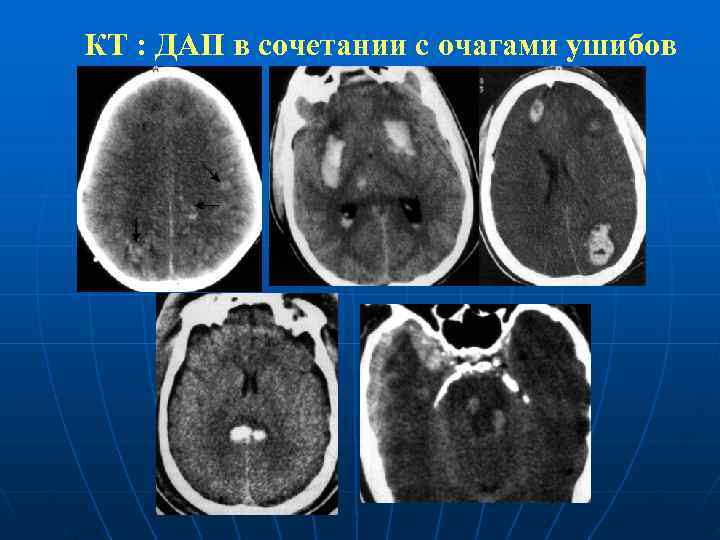 КТ : ДАП в сочетании с очагами ушибов
КТ : ДАП в сочетании с очагами ушибов
 Первичные повреждения Ушибы мозга По механизму: - ударные - противоударные
Первичные повреждения Ушибы мозга По механизму: - ударные - противоударные
 Первичные повреждения Ушибы мозга КТ и МРТ данные Ушиб первого вида : низкая плотность на КТ и повышение сигнала на МРТ (Т 2); Ушиб второго вида: смешанная плотность на КТ и неоднородный сигнал на МРТ , наличие геморрагических очагов; Ушиб третьего вида : сочетание внутримозговой гематомы на фоне смешанной плотности на КТ или высокого сигнала на МРТ окружающего мозга.
Первичные повреждения Ушибы мозга КТ и МРТ данные Ушиб первого вида : низкая плотность на КТ и повышение сигнала на МРТ (Т 2); Ушиб второго вида: смешанная плотность на КТ и неоднородный сигнал на МРТ , наличие геморрагических очагов; Ушиб третьего вида : сочетание внутримозговой гематомы на фоне смешанной плотности на КТ или высокого сигнала на МРТ окружающего мозга.
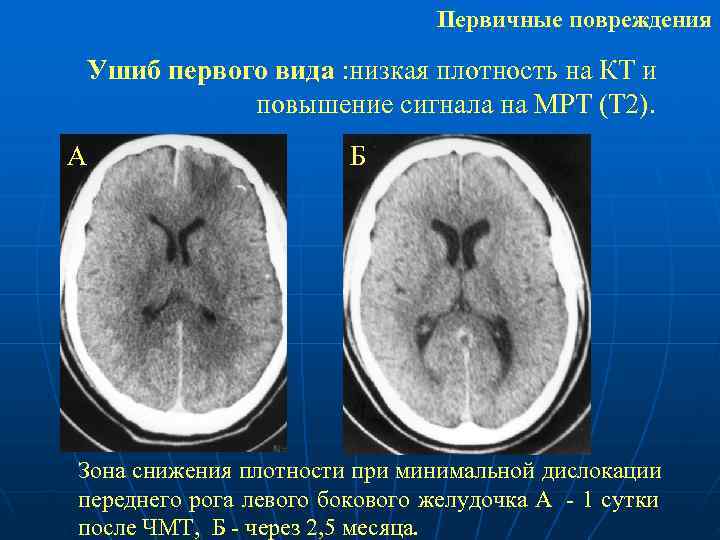 Первичные повреждения Ушиб первого вида : низкая плотность на КТ и повышение сигнала на МРТ (Т 2). А Б Зона снижения плотности при минимальной дислокации переднего рога левого бокового желудочка А - 1 сутки после ЧМТ, Б - через 2, 5 месяца.
Первичные повреждения Ушиб первого вида : низкая плотность на КТ и повышение сигнала на МРТ (Т 2). А Б Зона снижения плотности при минимальной дислокации переднего рога левого бокового желудочка А - 1 сутки после ЧМТ, Б - через 2, 5 месяца.
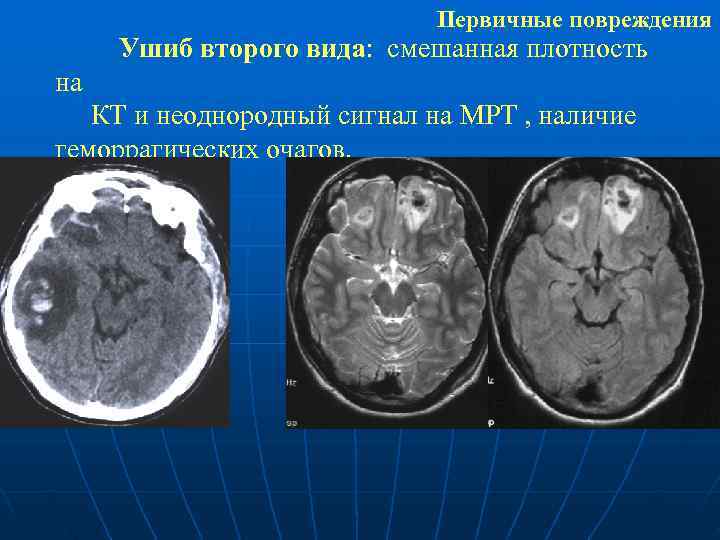 Первичные повреждения Ушиб второго вида: смешанная плотность на КТ и неоднородный сигнал на МРТ , наличие геморрагических очагов.
Первичные повреждения Ушиб второго вида: смешанная плотность на КТ и неоднородный сигнал на МРТ , наличие геморрагических очагов.
 NB! Повторное КТ при тяжелой черепно-мозговой травме делается через 3 -5 суток или при ухудшении состояния.
NB! Повторное КТ при тяжелой черепно-мозговой травме делается через 3 -5 суток или при ухудшении состояния.
 ВНУТРИЧЕРЕПНАЯ ГИПЕРТЕНЗИЯ Этиологические факторы: n отек n гиперемия мозга n внутричерепной объемный процесс n гидроцефалия n гиповентиляция с гиперкапнией n системная артериальная гипертензия n тромбоз венозного синуса n высокий мышечный тонус, двигательное возбуждение и судорожные приступы.
ВНУТРИЧЕРЕПНАЯ ГИПЕРТЕНЗИЯ Этиологические факторы: n отек n гиперемия мозга n внутричерепной объемный процесс n гидроцефалия n гиповентиляция с гиперкапнией n системная артериальная гипертензия n тромбоз венозного синуса n высокий мышечный тонус, двигательное возбуждение и судорожные приступы.
 ПРИЧИНЫ ОТСРОЧЕННОГО ПОВЫШЕНИЯ ВНУТРИЧЕРЕПНОГО ДАВЛЕНИЯ ОТ 3 -Х ДО 10 СУТОК n отсроченные внутричерепные гематомы n церебральный вазоспазм n РДСВ n гипонатриемия n отек головного мозга
ПРИЧИНЫ ОТСРОЧЕННОГО ПОВЫШЕНИЯ ВНУТРИЧЕРЕПНОГО ДАВЛЕНИЯ ОТ 3 -Х ДО 10 СУТОК n отсроченные внутричерепные гематомы n церебральный вазоспазм n РДСВ n гипонатриемия n отек головного мозга
 Нормы ВЧД. n Взрослые и подростки < 15 мм рт. ст. n Дети 3 -7 мм. рт. ст. n 1 -й год жизни 1, 5 -6 мм. рт. ст.
Нормы ВЧД. n Взрослые и подростки < 15 мм рт. ст. n Дети 3 -7 мм. рт. ст. n 1 -й год жизни 1, 5 -6 мм. рт. ст.
 КТ-признаки ВЧГ n сдавление боковых желудочков n сдавление базальных цистерн n сглаженность борозд, извилин n смещение срединных структур > 5 мм
КТ-признаки ВЧГ n сдавление боковых желудочков n сдавление базальных цистерн n сглаженность борозд, извилин n смещение срединных структур > 5 мм
 Отек мозга Очаговые ушибы мозга – локальный (перифокальный), полушарный Диффузные аксональные повреждения- генерализованный (диффузный), отек - набухание мозга
Отек мозга Очаговые ушибы мозга – локальный (перифокальный), полушарный Диффузные аксональные повреждения- генерализованный (диффузный), отек - набухание мозга
 Отек мозга n Вазогенный - максимальное развитие в течение 24 ч- экстрацеллюлярный, белое вещество n Цитотоксический - развитие в течение 4 -5 суток, внутриклеточ ный отек n Интерстициальный - перивентрикулярный n Гидростатический - повышение внутричерепного давления n Гипоосмотический - снижение осмолярности
Отек мозга n Вазогенный - максимальное развитие в течение 24 ч- экстрацеллюлярный, белое вещество n Цитотоксический - развитие в течение 4 -5 суток, внутриклеточ ный отек n Интерстициальный - перивентрикулярный n Гидростатический - повышение внутричерепного давления n Гипоосмотический - снижение осмолярности
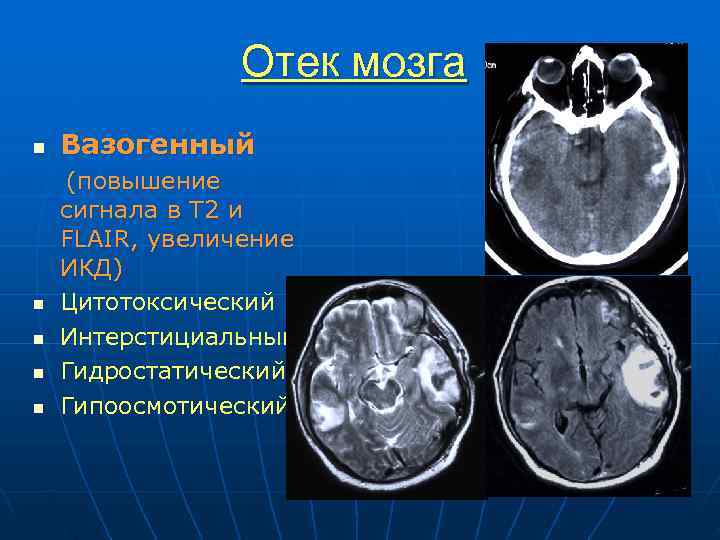 Отек мозга n Вазогенный (повышение сигнала в Т 2 и FLAIR, увеличение ИКД) n Цитотоксический n Интерстициальный n Гидростатический n Гипоосмотический
Отек мозга n Вазогенный (повышение сигнала в Т 2 и FLAIR, увеличение ИКД) n Цитотоксический n Интерстициальный n Гидростатический n Гипоосмотический
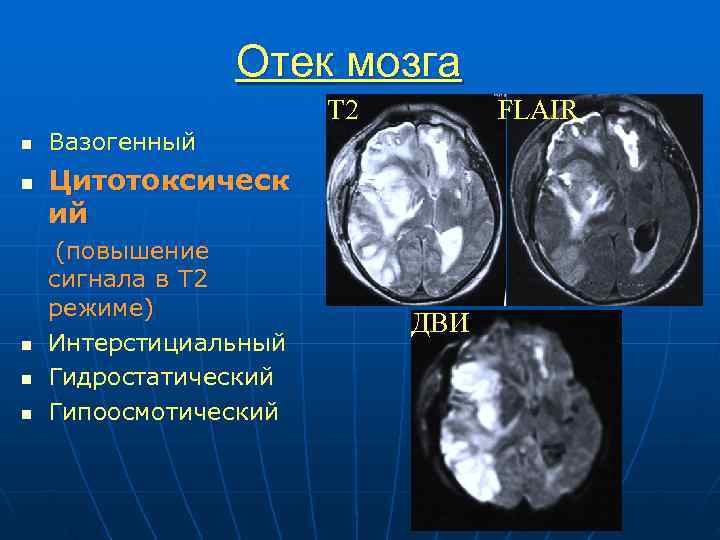 Отек мозга Т 2 FLAIR n Вазогенный n Цитотоксическ ий (повышение сигнала в Т 2 режиме) ДВИ n Интерстициальный n Гидростатический n Гипоосмотический
Отек мозга Т 2 FLAIR n Вазогенный n Цитотоксическ ий (повышение сигнала в Т 2 режиме) ДВИ n Интерстициальный n Гидростатический n Гипоосмотический
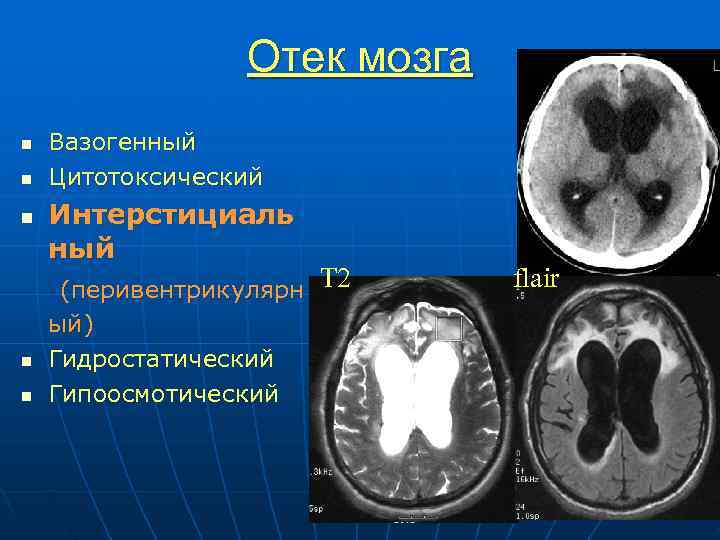 Отек мозга n Вазогенный n Цитотоксический n Интерстициаль ный (перивентрикулярн Т 2 flair ый) n Гидростатический n Гипоосмотический
Отек мозга n Вазогенный n Цитотоксический n Интерстициаль ный (перивентрикулярн Т 2 flair ый) n Гидростатический n Гипоосмотический
 Общие мероприятия по протоколу контроля вчд n подъем головного конца 30 -45 градусов n держать шею выпрямленной, избегать внешнего сдавления яремных вен n избегать артериальной гипотензии (объемвозмещающие препараты, вазопрессоры) n контроль АГ (нитропруссид натрия, бета- блокаторы) NB! Клонидин увеличивает опасность рикошетной гипертензии n предотвращение гипергликемии, гипертермии n ИВЛ при респираторном дистрессе и ШКГ <8 до нормокарбии (СО 2 35 -40 ) n незначительная седация
Общие мероприятия по протоколу контроля вчд n подъем головного конца 30 -45 градусов n держать шею выпрямленной, избегать внешнего сдавления яремных вен n избегать артериальной гипотензии (объемвозмещающие препараты, вазопрессоры) n контроль АГ (нитропруссид натрия, бета- блокаторы) NB! Клонидин увеличивает опасность рикошетной гипертензии n предотвращение гипергликемии, гипертермии n ИВЛ при респираторном дистрессе и ШКГ <8 до нормокарбии (СО 2 35 -40 ) n незначительная седация
 Специализированные мероприятия : n выраженная седация (Фентанил , Мидазолам, Миорелаксанты, Фентобарбитал, Mg. SO 4) n осмодиуретики ( Маннитол в минимальной эффективной дозе 1 гкг болюс за 20 мин, затем 0, 25 гкг 1 раз в 6 часов, можно в сочетании с Лазиксом 10 -20 мг вв перед введением Маннитола 1 раз в 6 часов) при осмолярности > 320 м. Осмл противопоказаны. n гипервентиляция р. СО 2 30 -35 мм рт. ст. агрессивная < 25 мм рт. ст. NB! В 1 -е сутки агрессивную гипервентиляцию по возможности не использовать. n вентрикулярное дренирование
Специализированные мероприятия : n выраженная седация (Фентанил , Мидазолам, Миорелаксанты, Фентобарбитал, Mg. SO 4) n осмодиуретики ( Маннитол в минимальной эффективной дозе 1 гкг болюс за 20 мин, затем 0, 25 гкг 1 раз в 6 часов, можно в сочетании с Лазиксом 10 -20 мг вв перед введением Маннитола 1 раз в 6 часов) при осмолярности > 320 м. Осмл противопоказаны. n гипервентиляция р. СО 2 30 -35 мм рт. ст. агрессивная < 25 мм рт. ст. NB! В 1 -е сутки агрессивную гипервентиляцию по возможности не использовать. n вентрикулярное дренирование
 Резервные мероприятия. n Тиопентал 5 мгкг вв за 30 мин, затем 5 мгкгчас –сутки, затем снижение до 2, 5 мгкгчас n гипотермия n декомпрессивная краниотомия n гипертензивная терапия
Резервные мероприятия. n Тиопентал 5 мгкг вв за 30 мин, затем 5 мгкгчас –сутки, затем снижение до 2, 5 мгкгчас n гипотермия n декомпрессивная краниотомия n гипертензивная терапия
 Причины цереброваскулярных нарушений при ЧМТ n Первичное повреждение сосудистой стенки n Локальное и ситемное выделение тромбогенных факторов n Сдавление мелких сосудов при отеке и дислокации n Вазоспазм при САК n Тромбоз вен и синусов вследствие срыва ауторегуляции мозгового кровотока и системных факторов (гипотензия, инфекция и т. Д. )
Причины цереброваскулярных нарушений при ЧМТ n Первичное повреждение сосудистой стенки n Локальное и ситемное выделение тромбогенных факторов n Сдавление мелких сосудов при отеке и дислокации n Вазоспазм при САК n Тромбоз вен и синусов вследствие срыва ауторегуляции мозгового кровотока и системных факторов (гипотензия, инфекция и т. Д. )
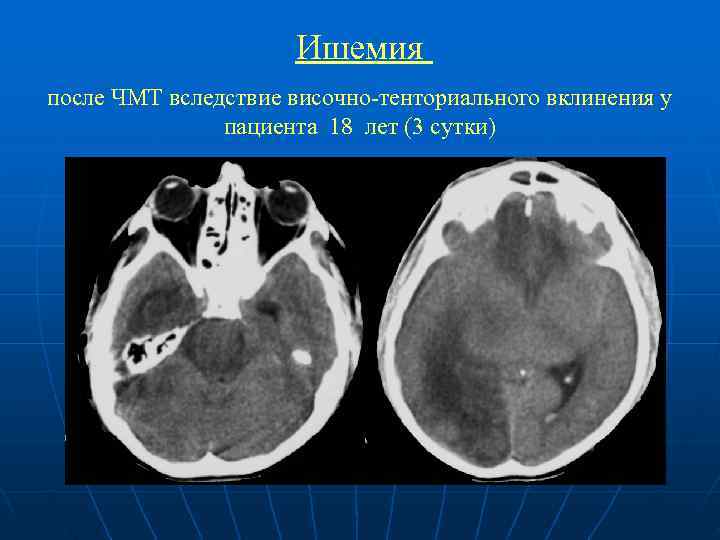 Ишемия после ЧМТ вследствие височно-тенториального вклинения у пациента 18 лет (3 сутки)
Ишемия после ЧМТ вследствие височно-тенториального вклинения у пациента 18 лет (3 сутки)
 Классификация ЧМТ Внемозговая патология -эпидуральные гематомы (острая, подострая, хроническая) -субдуральные гематомы (острая, подострая, хроническая) -субдуральные гигромы -субарахноидальное кровоизлияние -переломы свода и основания черепа
Классификация ЧМТ Внемозговая патология -эпидуральные гематомы (острая, подострая, хроническая) -субдуральные гематомы (острая, подострая, хроническая) -субдуральные гигромы -субарахноидальное кровоизлияние -переломы свода и основания черепа
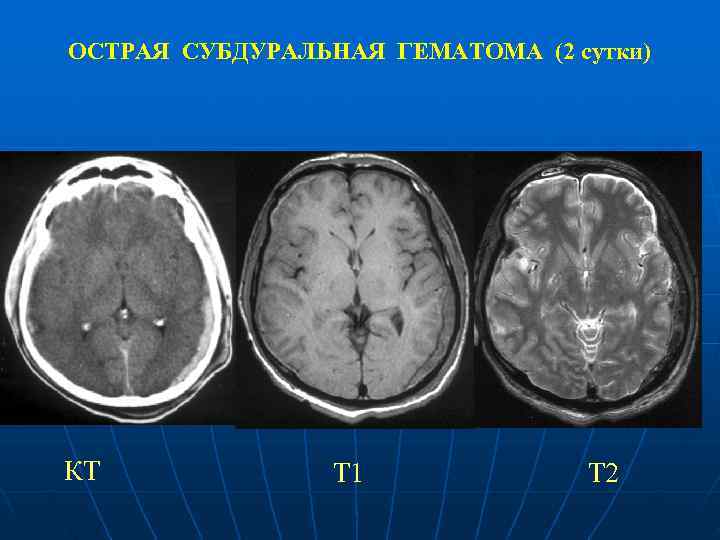 ОСТРАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА (2 сутки) КТ Т 1 Т 2
ОСТРАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА (2 сутки) КТ Т 1 Т 2
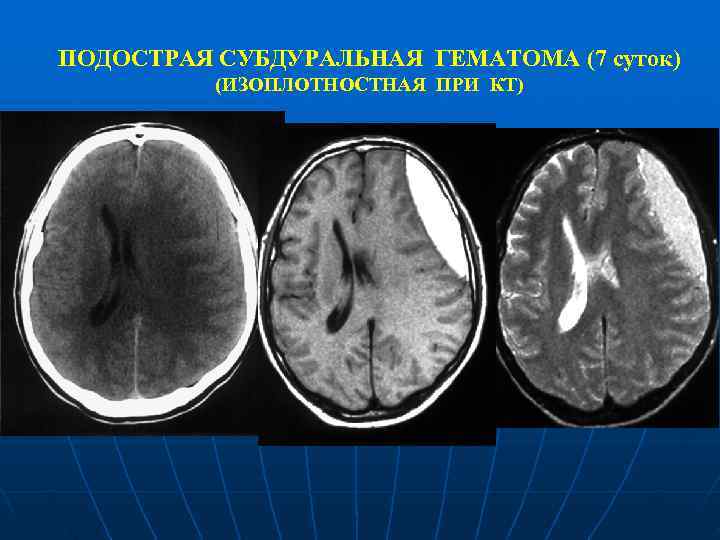 ПОДОСТРАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА (7 суток) (ИЗОПЛОТНОСТНАЯ ПРИ КТ)
ПОДОСТРАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА (7 суток) (ИЗОПЛОТНОСТНАЯ ПРИ КТ)
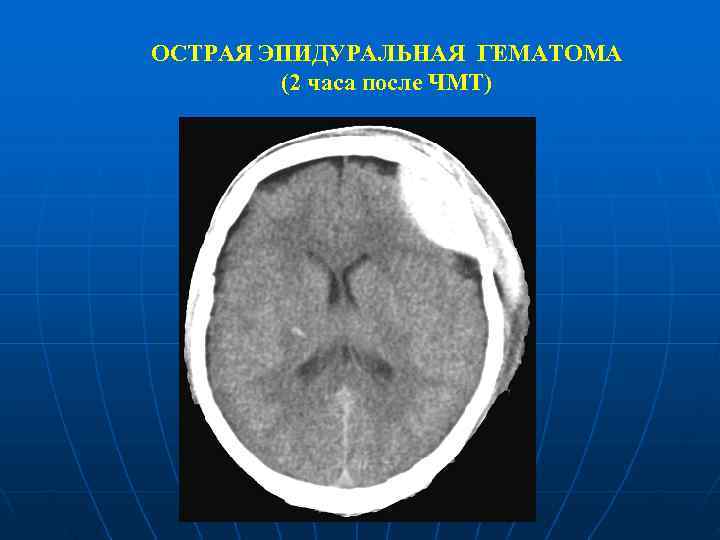 ОСТРАЯ ЭПИДУРАЛЬНАЯ ГЕМАТОМА (2 часа после ЧМТ)
ОСТРАЯ ЭПИДУРАЛЬНАЯ ГЕМАТОМА (2 часа после ЧМТ)
 ОТСРОЧЕННЫЕ ПОСТТРАВМАТИЧЕСКИЕ ГЕМАТОМЫ (чаще эпидуральные, внутримозговые) Причины: n Снижение ВЧД в течение 1 -х суток (медикоментозное или хирургическое) n Быстрое купирование явлений шока n Коагулопатии Решение вопроса о хирургическом лечении
ОТСРОЧЕННЫЕ ПОСТТРАВМАТИЧЕСКИЕ ГЕМАТОМЫ (чаще эпидуральные, внутримозговые) Причины: n Снижение ВЧД в течение 1 -х суток (медикоментозное или хирургическое) n Быстрое купирование явлений шока n Коагулопатии Решение вопроса о хирургическом лечении
 Клинические признаки переломов основания черепа n ПЧЯ-риноррея , с-м очков, гипо(ан)осмия, нарушения зрения, орбитальная подкожная эмфизема. n СЧЯ-оторррея, с-м Биттля, гипо(а)кузия, вестибулопатия, невропатия 7 пары ч. н.
Клинические признаки переломов основания черепа n ПЧЯ-риноррея , с-м очков, гипо(ан)осмия, нарушения зрения, орбитальная подкожная эмфизема. n СЧЯ-оторррея, с-м Биттля, гипо(а)кузия, вестибулопатия, невропатия 7 пары ч. н.
 R – признаки линейных переломов костей черепа n Прямолинейность n Прозрачность n Зигзагообразность n Узость просвета n С-м раздвоения( верёвочки)
R – признаки линейных переломов костей черепа n Прямолинейность n Прозрачность n Зигзагообразность n Узость просвета n С-м раздвоения( верёвочки)
 Переломы костей свода. N. B. -1/3 больных с тяжелой ЧМТ не имеют переломов костей. Выделяют: Линейные Вдавленные (компрессионные) Расхождение швов Дырчатые Огнестрельные Наиболее информативна КТ, позволяющая одновременно оценить костные и внутримозговые повреждения -Rg черепа неэффективна как скрининг травмы.
Переломы костей свода. N. B. -1/3 больных с тяжелой ЧМТ не имеют переломов костей. Выделяют: Линейные Вдавленные (компрессионные) Расхождение швов Дырчатые Огнестрельные Наиболее информативна КТ, позволяющая одновременно оценить костные и внутримозговые повреждения -Rg черепа неэффективна как скрининг травмы.
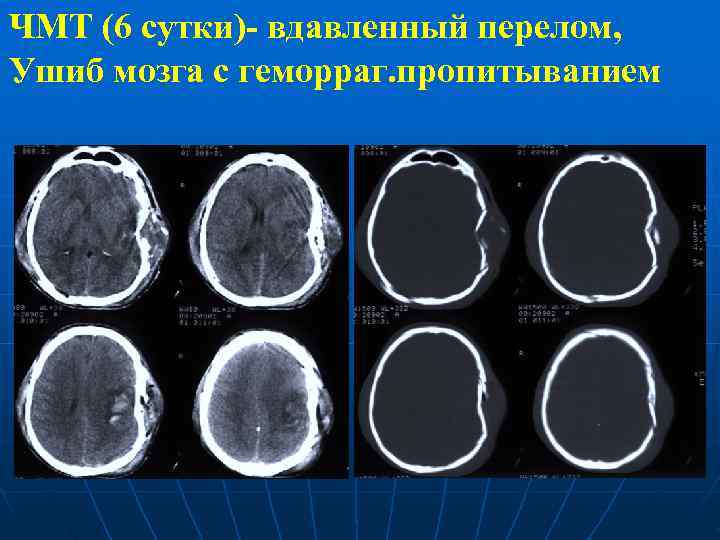 ЧМТ (6 сутки)- вдавленный перелом, Ушиб мозга с геморраг. пропитыванием
ЧМТ (6 сутки)- вдавленный перелом, Ушиб мозга с геморраг. пропитыванием
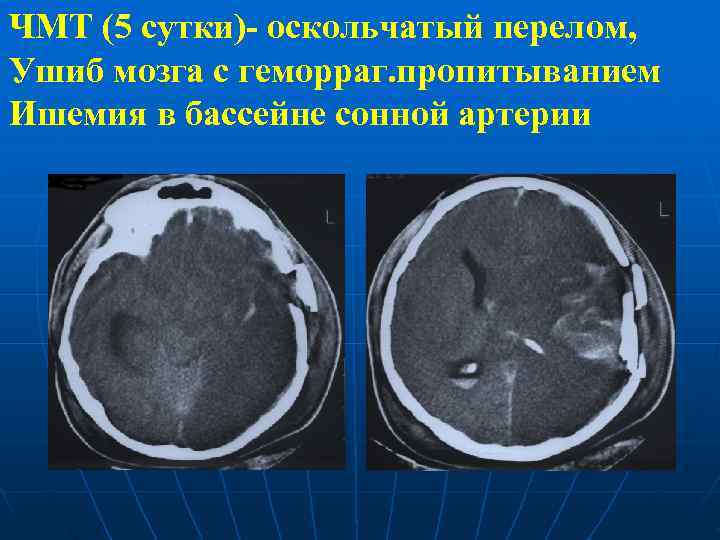 ЧМТ (5 сутки)- оскольчатый перелом, Ушиб мозга с геморраг. пропитыванием Ишемия в бассейне сонной артерии
ЧМТ (5 сутки)- оскольчатый перелом, Ушиб мозга с геморраг. пропитыванием Ишемия в бассейне сонной артерии
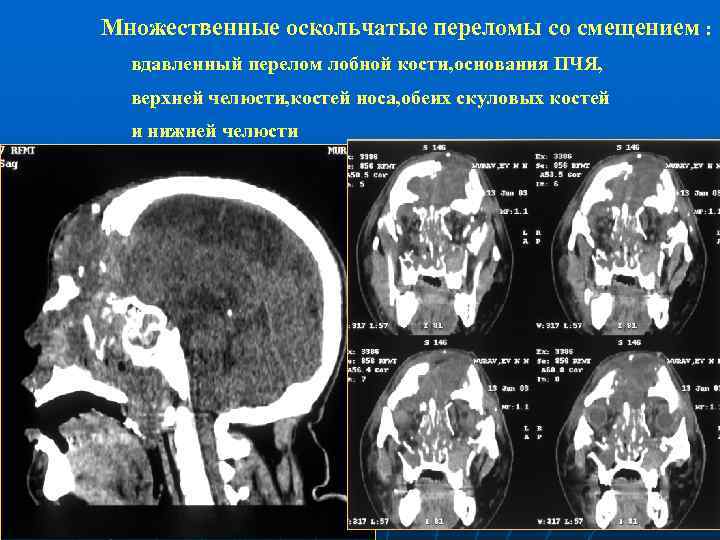 Множественные оскольчатые переломы со смещением : вдавленный перелом лобной кости, основания ПЧЯ, верхней челюсти, костей носа, обеих скуловых костей и нижней челюсти
Множественные оскольчатые переломы со смещением : вдавленный перелом лобной кости, основания ПЧЯ, верхней челюсти, костей носа, обеих скуловых костей и нижней челюсти
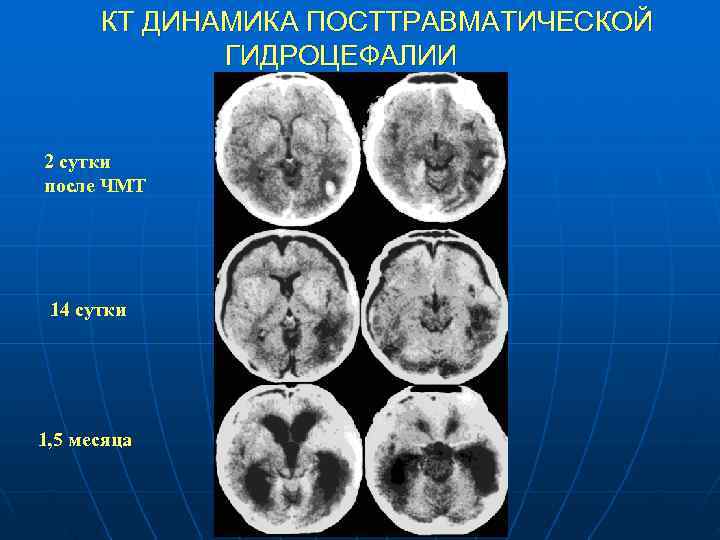 КТ ДИНАМИКА ПОСТТРАВМАТИЧЕСКОЙ ГИДРОЦЕФАЛИИ 2 сутки после ЧМТ 14 сутки 1, 5 месяца
КТ ДИНАМИКА ПОСТТРАВМАТИЧЕСКОЙ ГИДРОЦЕФАЛИИ 2 сутки после ЧМТ 14 сутки 1, 5 месяца
 ПНЕВМОЦЕФАЛИЯ n NB! Напряженная пневмоцефалия может проявляться симптомами ВЧГ Причины: n Проникающая ЧМТ(перелом основания черепа, перелом свода черепа с повреждением ТМО) n Краниотомия n ЛП , спинальная анестезия, вентрикулостомия n Врожденные дефекты черепа n Опухоли кости Диагностический метод выбора - КТ головного мозга.
ПНЕВМОЦЕФАЛИЯ n NB! Напряженная пневмоцефалия может проявляться симптомами ВЧГ Причины: n Проникающая ЧМТ(перелом основания черепа, перелом свода черепа с повреждением ТМО) n Краниотомия n ЛП , спинальная анестезия, вентрикулостомия n Врожденные дефекты черепа n Опухоли кости Диагностический метод выбора - КТ головного мозга.
 I. Легкая ЧМТ. Сознание ясное или умеренное оглушение (ШКГ 13 -15 баллов. ) Сотрясение головного мозга Ушиб головного мозга легкой степени II. ЧМТ средней тяжести. Глубокое оглушение, сопор (ШКГ 8 -12) Ушиб головного мозга средней степени III. Тяжелая ЧМТ. Кома 1 -3 (ШКГ 4 -7) Ушиб головного мозга тяжелой степени Диффузный аксональный перерыв Острое сдавление головного мозга
I. Легкая ЧМТ. Сознание ясное или умеренное оглушение (ШКГ 13 -15 баллов. ) Сотрясение головного мозга Ушиб головного мозга легкой степени II. ЧМТ средней тяжести. Глубокое оглушение, сопор (ШКГ 8 -12) Ушиб головного мозга средней степени III. Тяжелая ЧМТ. Кома 1 -3 (ШКГ 4 -7) Ушиб головного мозга тяжелой степени Диффузный аксональный перерыв Острое сдавление головного мозга
 3 периода ЧМТ: 1) острый; 2) промежуточный 3) отдалённый. Протяжённость острого периода от 2 до 10 недель в зависимости от клинической формы ЧМТ. Примерные сроки острого периода ЧМТ при: - сотрясении мозга - до 2 недель; - легком ушибе - до 3 недель; - среднетяжелом ушибе мозга - до 4 -5 недель; - тяжелом ушибе - 6 -8 недель; -диффузном аксональном повреждении - 8 -10 недель; - сдавлении мозга - от 3 до 10 недель (в зависимости от
3 периода ЧМТ: 1) острый; 2) промежуточный 3) отдалённый. Протяжённость острого периода от 2 до 10 недель в зависимости от клинической формы ЧМТ. Примерные сроки острого периода ЧМТ при: - сотрясении мозга - до 2 недель; - легком ушибе - до 3 недель; - среднетяжелом ушибе мозга - до 4 -5 недель; - тяжелом ушибе - 6 -8 недель; -диффузном аксональном повреждении - 8 -10 недель; - сдавлении мозга - от 3 до 10 недель (в зависимости от
 ХРОНИЧЕСКАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА Средний возраст 60 лет и старше Травматический анамнез < 50% Факторы риска: n Алкоголизм n Эпиприпадки n Вентрикулярное шунтирование n Артериальная гипертензия n Гиповитаминоз (особенно С) n Коагулопатии
ХРОНИЧЕСКАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА Средний возраст 60 лет и старше Травматический анамнез < 50% Факторы риска: n Алкоголизм n Эпиприпадки n Вентрикулярное шунтирование n Артериальная гипертензия n Гиповитаминоз (особенно С) n Коагулопатии
 Формы : n Псевдотуморозная n Инсультоподобная n С судорожным синдромом n С деменцией Клиника субдуральной гематомы, как правило, включает мягкие очаговые симптомы с явлениями дислокационного синдрома.
Формы : n Псевдотуморозная n Инсультоподобная n С судорожным синдромом n С деменцией Клиника субдуральной гематомы, как правило, включает мягкие очаговые симптомы с явлениями дислокационного синдрома.
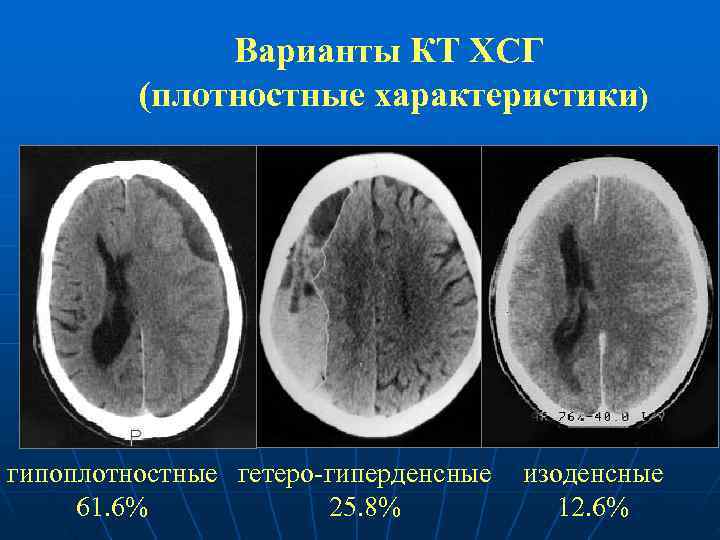 Варианты КТ ХСГ (плотностные характеристики) гипоплотностные гетеро-гиперденсные изоденсные 61. 6% 25. 8% 12. 6%
Варианты КТ ХСГ (плотностные характеристики) гипоплотностные гетеро-гиперденсные изоденсные 61. 6% 25. 8% 12. 6%
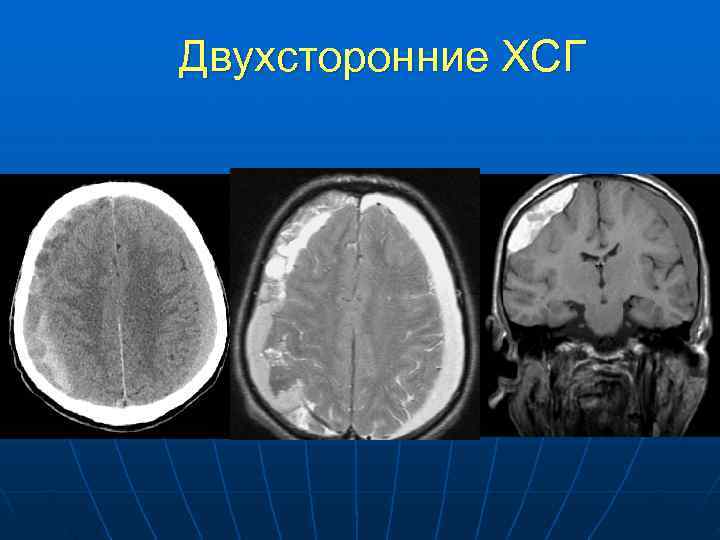 Двухсторонние ХСГ
Двухсторонние ХСГ
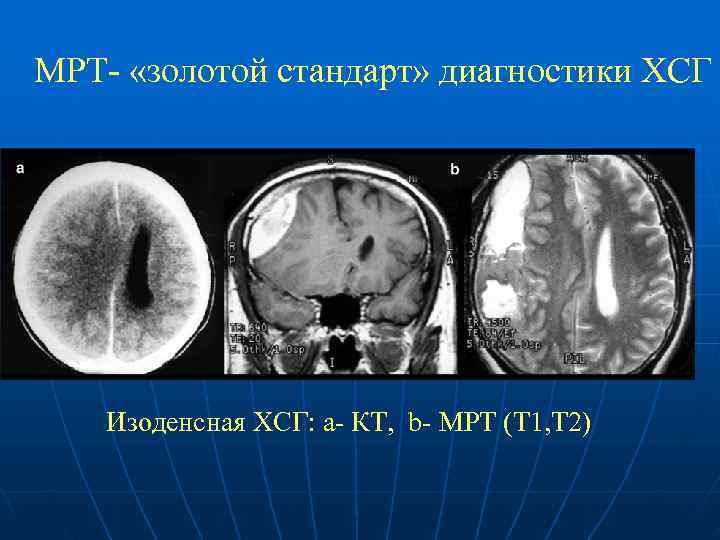 МРТ- «золотой стандарт» диагностики ХСГ Изоденсная ХСГ: а- КТ, b- МРТ (Т 1, Т 2)
МРТ- «золотой стандарт» диагностики ХСГ Изоденсная ХСГ: а- КТ, b- МРТ (Т 1, Т 2)
 ЖИРОВАЯ ЭМБОЛИЯ От 12 до 72 часов после травмы. Чаще при переломе длинных трубчатых костей Признаки: n ОДН ( РДСВ) около 75% n Нарушение состояния сознания n Судорожные приступы n Лихорадка n Петехиальная сыпь на передней поверхности грудной клетки n Эмболия ретинальных сосудов
ЖИРОВАЯ ЭМБОЛИЯ От 12 до 72 часов после травмы. Чаще при переломе длинных трубчатых костей Признаки: n ОДН ( РДСВ) около 75% n Нарушение состояния сознания n Судорожные приступы n Лихорадка n Петехиальная сыпь на передней поверхности грудной клетки n Эмболия ретинальных сосудов
 Летальность до 10% Специфических диагностических тестов, лечения – нет. Важнейший фактор - профилактика ( ранняя иммобилизация).
Летальность до 10% Специфических диагностических тестов, лечения – нет. Важнейший фактор - профилактика ( ранняя иммобилизация).
 Исходы ЧМТ (по шкале Глазго) n Хорошее восстановление. n Умеренная инвалидизация. n Грубая инвалидизация. n Вегетативное состояние. n Смерть.
Исходы ЧМТ (по шкале Глазго) n Хорошее восстановление. n Умеренная инвалидизация. n Грубая инвалидизация. n Вегетативное состояние. n Смерть.
 Классификация последствий ЧМТ (Т 90) n Прогрессирующие (ХСГ, гидроцефалия, арахноидит, энцефалопатия боксеров. ) n Резидуальные (энцефалопатия, посткоммоционный синдром, вестибулопатия, эпилепсия, цефалгия, ВЧГ, и т. д. )
Классификация последствий ЧМТ (Т 90) n Прогрессирующие (ХСГ, гидроцефалия, арахноидит, энцефалопатия боксеров. ) n Резидуальные (энцефалопатия, посткоммоционный синдром, вестибулопатия, эпилепсия, цефалгия, ВЧГ, и т. д. )
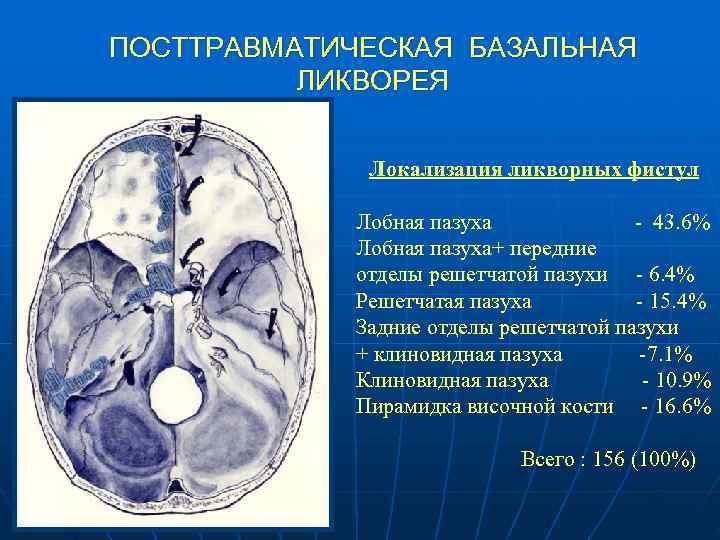 ПОСТТРАВМАТИЧЕСКАЯ БАЗАЛЬНАЯ ЛИКВОРЕЯ Локализация ликворных фистул Лобная пазуха - 43. 6% Лобная пазуха+ передние отделы решетчатой пазухи - 6. 4% Решетчатая пазуха - 15. 4% Задние отделы решетчатой пазухи + клиновидная пазуха -7. 1% Клиновидная пазуха - 10. 9% Пирамидка височной кости - 16. 6% Всего : 156 (100%)
ПОСТТРАВМАТИЧЕСКАЯ БАЗАЛЬНАЯ ЛИКВОРЕЯ Локализация ликворных фистул Лобная пазуха - 43. 6% Лобная пазуха+ передние отделы решетчатой пазухи - 6. 4% Решетчатая пазуха - 15. 4% Задние отделы решетчатой пазухи + клиновидная пазуха -7. 1% Клиновидная пазуха - 10. 9% Пирамидка височной кости - 16. 6% Всего : 156 (100%)
 Посттравматический менингит n От 1 до 20% больных среднетяжелой и тяжелой ЧМТ; 75% проникающая ЧМТ. n Обычно в первые 2 недели после ЧМТ
Посттравматический менингит n От 1 до 20% больных среднетяжелой и тяжелой ЧМТ; 75% проникающая ЧМТ. n Обычно в первые 2 недели после ЧМТ
 ЭТИОЛОГИЯ: грам-положительные кокки (стафилококки, стрептококки, реже пневмококки), грам-отрицательные (E. coli, Klebsiella, Acinetobacter)
ЭТИОЛОГИЯ: грам-положительные кокки (стафилококки, стрептококки, реже пневмококки), грам-отрицательные (E. coli, Klebsiella, Acinetobacter)
 РЕКОМЕНДУЕМАЯ АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ: n Карбапенемы n Ванкомицин n Сульперазон n фторхинолоны (могут использоваться как профилактические препараты при открытой ЧМТ в течение 5 -10 дней. )
РЕКОМЕНДУЕМАЯ АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ: n Карбапенемы n Ванкомицин n Сульперазон n фторхинолоны (могут использоваться как профилактические препараты при открытой ЧМТ в течение 5 -10 дней. )
 Продолжительность антибактериальной терапии 7 дней после санации СМЖ (отсутствие или наличие лихорадки и менингизма не является надёжным признаком и может наблюдаться при других патологических состояниях острого травматического периода ).
Продолжительность антибактериальной терапии 7 дней после санации СМЖ (отсутствие или наличие лихорадки и менингизма не является надёжным признаком и может наблюдаться при других патологических состояниях острого травматического периода ).
 ТРУДНОСТИ В ДИАГНОСТИКЕ n Менингит развивается на фоне имеющихся очаговых , общемозговых и менингиальных симптомов, сопутствующей пневмонии, мочевой инфекции, пролежней. n При наличии у пациента САК необходим подсчет эритроцитов в мм 3 для определения лейкоцитарного, эритроцитарного соотношения (норма – 1/500 -1/1000).
ТРУДНОСТИ В ДИАГНОСТИКЕ n Менингит развивается на фоне имеющихся очаговых , общемозговых и менингиальных симптомов, сопутствующей пневмонии, мочевой инфекции, пролежней. n При наличии у пациента САК необходим подсчет эритроцитов в мм 3 для определения лейкоцитарного, эритроцитарного соотношения (норма – 1/500 -1/1000).
 n Эмпирическая антибактериальная терапия должна начинаться или корригироваться в максимально ранние сроки n При сохранении ликворреи после санации СМЖ решение вопроса о нейрохирургическом вмешательстве.
n Эмпирическая антибактериальная терапия должна начинаться или корригироваться в максимально ранние сроки n При сохранении ликворреи после санации СМЖ решение вопроса о нейрохирургическом вмешательстве.
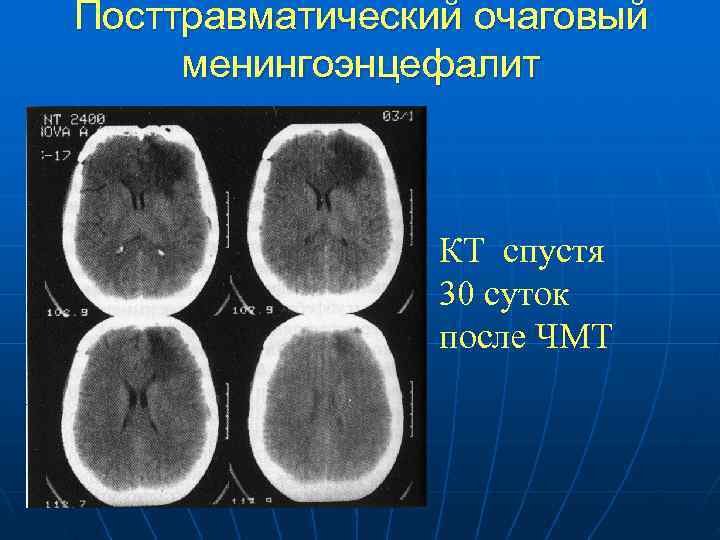 Посттравматический очаговый менингоэнцефалит КТ спустя 30 суток после ЧМТ
Посттравматический очаговый менингоэнцефалит КТ спустя 30 суток после ЧМТ
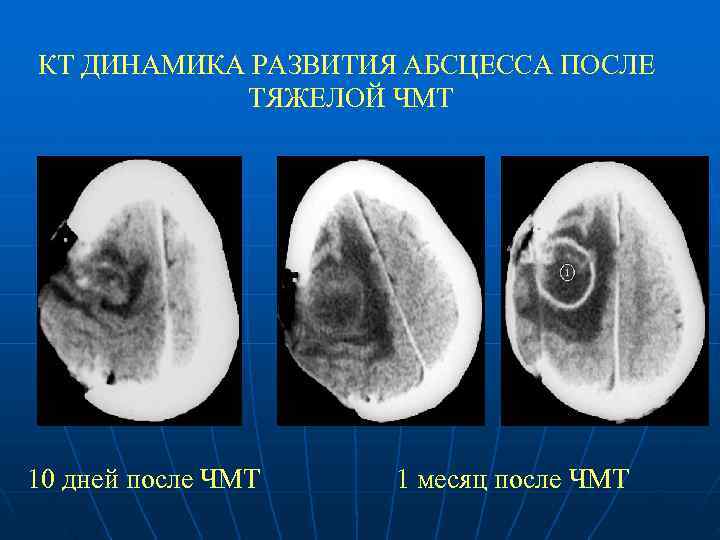 КТ ДИНАМИКА РАЗВИТИЯ АБСЦЕССА ПОСЛЕ ТЯЖЕЛОЙ ЧМТ 10 дней после ЧМТ 1 месяц после ЧМТ
КТ ДИНАМИКА РАЗВИТИЯ АБСЦЕССА ПОСЛЕ ТЯЖЕЛОЙ ЧМТ 10 дней после ЧМТ 1 месяц после ЧМТ
 Особенности ЧМТ у детей n Преобладание общемозговых симптомов над очаговыми ( нарушения сознания, судороги, снижение активности) Выраженные явления отёка и метаболических нарушений (кетоацидоз). n До 6 -8 мес компенсация ВЧГ за счёт родничка и подвижных швов n Возможность развития острой анемии при кровоизлияниях в голову. n Особенные формы повреждения.
Особенности ЧМТ у детей n Преобладание общемозговых симптомов над очаговыми ( нарушения сознания, судороги, снижение активности) Выраженные явления отёка и метаболических нарушений (кетоацидоз). n До 6 -8 мес компенсация ВЧГ за счёт родничка и подвижных швов n Возможность развития острой анемии при кровоизлияниях в голову. n Особенные формы повреждения.
 Синдромы посттравматической энцефалопатии(последствия ЧМТ средней и тяжелой степени) n Церебрально-очаговый n Синдром когнитивных, речевых нарушений n Эмоционально-аффективные нарушения n Вестибулопатия n Вегетативной дисфункции и нейроэндокринных нарушений n Эпилепсия n NB-Характерно сочетание нескольких синдромов , длительно существующих в отдаленном периоде ЧМТ
Синдромы посттравматической энцефалопатии(последствия ЧМТ средней и тяжелой степени) n Церебрально-очаговый n Синдром когнитивных, речевых нарушений n Эмоционально-аффективные нарушения n Вестибулопатия n Вегетативной дисфункции и нейроэндокринных нарушений n Эпилепсия n NB-Характерно сочетание нескольких синдромов , длительно существующих в отдаленном периоде ЧМТ
 Желательный алгоритм обследования n Нейровизуализация n ЭЭГ, ВП, МС, дуплекс , прочие. n Нейропсихологическое тестирование с применением различных объективизирующих шкал. n Консультация психиатра.
Желательный алгоритм обследования n Нейровизуализация n ЭЭГ, ВП, МС, дуплекс , прочие. n Нейропсихологическое тестирование с применением различных объективизирующих шкал. n Консультация психиатра.
 Посттравматическая эпилепсия- наличие 2 и более неспровоцированных приступов ( 5% от всех эпилептических приступов и 20% среди фокальных)
Посттравматическая эпилепсия- наличие 2 и более неспровоцированных приступов ( 5% от всех эпилептических приступов и 20% среди фокальных)
 Условия диагностики П. Т. Эпилепсии n Наличие среднетяжелой и тяжелой ЧМТ в анамнезе n Исключение прочих причин, способных вызвать данные нарушения.
Условия диагностики П. Т. Эпилепсии n Наличие среднетяжелой и тяжелой ЧМТ в анамнезе n Исключение прочих причин, способных вызвать данные нарушения.
 Приступы при П. Т. Э. n Немедленные n Ранние ( в течение 7 суток) n Поздние n NB-98% приступов фокальные или вторично-генерализованные, около 50% бессудорожные. n 95% П. Э. развивается в течение 3 лет после ЧМТ
Приступы при П. Т. Э. n Немедленные n Ранние ( в течение 7 суток) n Поздние n NB-98% приступов фокальные или вторично-генерализованные, около 50% бессудорожные. n 95% П. Э. развивается в течение 3 лет после ЧМТ
 Факторы риска посттравматической эпилепсии n ШКГ < 10 баллов при поступлении и амнезия, продолжающаяся более 24 часов n Длительное (более 20 суток) коматозное состояние. Диффузная медленноволновая активность по ЭЭГ n проникающая ЧМТ n вдавленный перелом черепа, инородные тела n острая внутричерепная гематома и САК n корковая контузия( особенно множественная), очаговые симптомы и изменения по ЭЭГ( очаговые) n припадки в течение первых 24 часов n злоупотребление алкоголем в анамнезе n Мужской пол n Возраст моложе 5 и старше 65 лет
Факторы риска посттравматической эпилепсии n ШКГ < 10 баллов при поступлении и амнезия, продолжающаяся более 24 часов n Длительное (более 20 суток) коматозное состояние. Диффузная медленноволновая активность по ЭЭГ n проникающая ЧМТ n вдавленный перелом черепа, инородные тела n острая внутричерепная гематома и САК n корковая контузия( особенно множественная), очаговые симптомы и изменения по ЭЭГ( очаговые) n припадки в течение первых 24 часов n злоупотребление алкоголем в анамнезе n Мужской пол n Возраст моложе 5 и старше 65 лет
 Показания к назначению антиконвульсантов (профилактическое)? ? ? n Наличие нескольких факторов риска в сочетании с ранними приступами. n Изменения по ЭЭГ без клинически достоверных приступов( необходимы ээг и видео- мониторинг) n Продолжительность составляет от 2 недель до 12 мес после ЧМТ.
Показания к назначению антиконвульсантов (профилактическое)? ? ? n Наличие нескольких факторов риска в сочетании с ранними приступами. n Изменения по ЭЭГ без клинически достоверных приступов( необходимы ээг и видео- мониторинг) n Продолжительность составляет от 2 недель до 12 мес после ЧМТ.
 Посттравматичечская вестибулопатия- по своему механизму в 90% случаев имеет периферическое происхождение n Факторы риска- повреждение периферических и центральных вестибулярных структур и шейного отдела позвоночника, длительный постельный и охранительный режим, неадекватное лечение острого периода , применение вестибулолитиков, седативных препаратов, отягощенный анамнез, пожилой возраст, сопутствующие эмоционально- аффективные нарушения и рентная ситуация.
Посттравматичечская вестибулопатия- по своему механизму в 90% случаев имеет периферическое происхождение n Факторы риска- повреждение периферических и центральных вестибулярных структур и шейного отдела позвоночника, длительный постельный и охранительный режим, неадекватное лечение острого периода , применение вестибулолитиков, седативных препаратов, отягощенный анамнез, пожилой возраст, сопутствующие эмоционально- аффективные нарушения и рентная ситуация.
 Диагностика осуществляется как у прочих пациентов с вестибулярными синдромами. n Ведущим компонентом терапии является специфическая ЛФК. Идеальным вариантом является стабилоплатформа с функцией БОС n Препараты, улучшающие вестибулярную адаптацию. n Отказ (как можно раньше) от препаратов, угнетающих вестибулярную функцию n психотерапия
Диагностика осуществляется как у прочих пациентов с вестибулярными синдромами. n Ведущим компонентом терапии является специфическая ЛФК. Идеальным вариантом является стабилоплатформа с функцией БОС n Препараты, улучшающие вестибулярную адаптацию. n Отказ (как можно раньше) от препаратов, угнетающих вестибулярную функцию n психотерапия
 Посткоммоционный синдром n Симптомокомплекс субъективных симптомов, наблюдающихся после легкой ЧМТ n Физические симптомы - головная боль (напряжения), головокружение (чаще несистемное), тиннитус, гипо- и гиперакузия, дизосмия, дисавгейзия, нарушения зрения. Ядром является астенический синдром. n Когнитивные - нарушения концентрации внимания и оперативной памяти. n Эмоционально-аффекивные- тревога, депрессия, нарушение сна, сексуальные расстройства. n Психосоциальные - частая смена мест работы, разводы, нарушение социальной адаптации.
Посткоммоционный синдром n Симптомокомплекс субъективных симптомов, наблюдающихся после легкой ЧМТ n Физические симптомы - головная боль (напряжения), головокружение (чаще несистемное), тиннитус, гипо- и гиперакузия, дизосмия, дисавгейзия, нарушения зрения. Ядром является астенический синдром. n Когнитивные - нарушения концентрации внимания и оперативной памяти. n Эмоционально-аффекивные- тревога, депрессия, нарушение сна, сексуальные расстройства. n Психосоциальные - частая смена мест работы, разводы, нарушение социальной адаптации.
 Факторы риска посткоммоционного синдрома n Неадекватная терапия или ее полное отсутствие в остром периоде. n Угроза жизни, чести, имуществу и близким людям (особенно детям у женщин) при получении ЧМТ n Невротические переживания, рентные ситуации, судебные иски. n Злоупотребление кофеином, алкоголем, психостимуляторами, седативными препаратами в преморбиде и остром периоде. Наличие дисфункциональных синдромов в преморбидном периоде. (мигрень , СРК , интерстициальный цистит и пр. )
Факторы риска посткоммоционного синдрома n Неадекватная терапия или ее полное отсутствие в остром периоде. n Угроза жизни, чести, имуществу и близким людям (особенно детям у женщин) при получении ЧМТ n Невротические переживания, рентные ситуации, судебные иски. n Злоупотребление кофеином, алкоголем, психостимуляторами, седативными препаратами в преморбиде и остром периоде. Наличие дисфункциональных синдромов в преморбидном периоде. (мигрень , СРК , интерстициальный цистит и пр. )
 Классификация посткоммоционного синдрома n Острый посткоммоционный синдром- начало в остром периоде (возможно некорректный диагноз в остром периоде) n Хронический симптомокомплекс, сохраняющийся после окончания промежуточного периода( ведущими причинами являются психосоциальные) n Оптимальным является мультидисциплинарный подход с тщательным дообследованием и динамическим наблюдением пациента во время промежуточного периода ЧМТ.
Классификация посткоммоционного синдрома n Острый посткоммоционный синдром- начало в остром периоде (возможно некорректный диагноз в остром периоде) n Хронический симптомокомплекс, сохраняющийся после окончания промежуточного периода( ведущими причинами являются психосоциальные) n Оптимальным является мультидисциплинарный подход с тщательным дообследованием и динамическим наблюдением пациента во время промежуточного периода ЧМТ.
 Принципы лечения ЧМТ Медикаментозное лечение при сотрясении головного мозга направлено на нормализацию функционального состояния головного мозга, снятие головной боли, головокружения, беспокойства, бессонницы. n Обычно спектр назначаемых препаратов включает анальгетики, седативные и снотворные препараты. n При головокружении выбирают какое-либо одно из имеющихся лекарственных средств (церукал) n Седативные средства. Используют настои трав (валериана, пустырник), препараты, содержащие фенобарбитал (корвалол, валокордин), а также транквилизаторы (элениум, сибазон, феназепам, нозепам, и др. ). n Нейропротективная терапия.
Принципы лечения ЧМТ Медикаментозное лечение при сотрясении головного мозга направлено на нормализацию функционального состояния головного мозга, снятие головной боли, головокружения, беспокойства, бессонницы. n Обычно спектр назначаемых препаратов включает анальгетики, седативные и снотворные препараты. n При головокружении выбирают какое-либо одно из имеющихся лекарственных средств (церукал) n Седативные средства. Используют настои трав (валериана, пустырник), препараты, содержащие фенобарбитал (корвалол, валокордин), а также транквилизаторы (элениум, сибазон, феназепам, нозепам, и др. ). n Нейропротективная терапия.
 Немедикаментозные методы n Занятия с психологом, логопедом, психотерапевтом. n БОС. n ТМС, ТЭС n ЛФК и Кинезотерапия n физиотерапия
Немедикаментозные методы n Занятия с психологом, логопедом, психотерапевтом. n БОС. n ТМС, ТЭС n ЛФК и Кинезотерапия n физиотерапия
 Спасибо за внимание.
Спасибо за внимание.


