802c7ffbec306f8d9ce4c244e3a6873d.ppt
- Количество слайдов: 49
 TRAUMATISMES CR NIENS GRAVES Prise en charge Dr Luc-Marie JOLY DAR - CHU Charles Nicolle, ROUEN
TRAUMATISMES CR NIENS GRAVES Prise en charge Dr Luc-Marie JOLY DAR - CHU Charles Nicolle, ROUEN
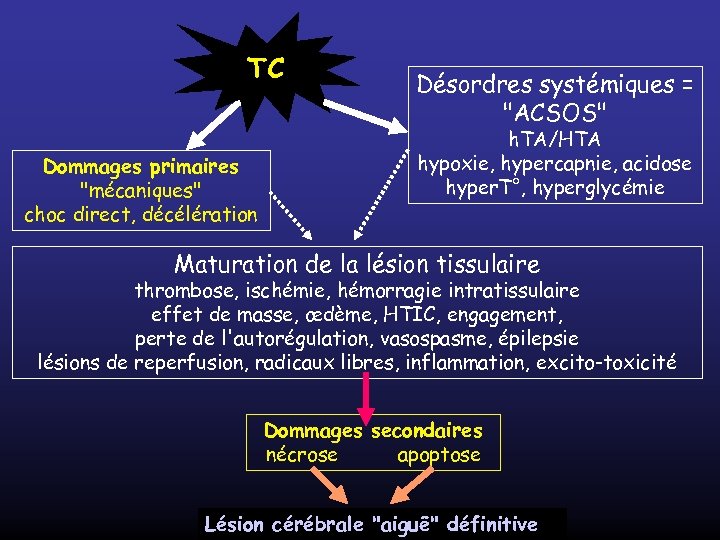 TC Dommages primaires "mécaniques" choc direct, décélération Désordres systémiques = "ACSOS" h. TA/HTA hypoxie, hypercapnie, acidose hyper. T°, hyperglycémie Maturation de la lésion tissulaire thrombose, ischémie, hémorragie intratissulaire effet de masse, œdème, HTIC, engagement, perte de l'autorégulation, vasospasme, épilepsie lésions de reperfusion, radicaux libres, inflammation, excito-toxicité Dommages secondaires nécrose apoptose Lésion cérébrale "aiguë" définitive
TC Dommages primaires "mécaniques" choc direct, décélération Désordres systémiques = "ACSOS" h. TA/HTA hypoxie, hypercapnie, acidose hyper. T°, hyperglycémie Maturation de la lésion tissulaire thrombose, ischémie, hémorragie intratissulaire effet de masse, œdème, HTIC, engagement, perte de l'autorégulation, vasospasme, épilepsie lésions de reperfusion, radicaux libres, inflammation, excito-toxicité Dommages secondaires nécrose apoptose Lésion cérébrale "aiguë" définitive
 Physiologie de la circulation cérébrale
Physiologie de la circulation cérébrale
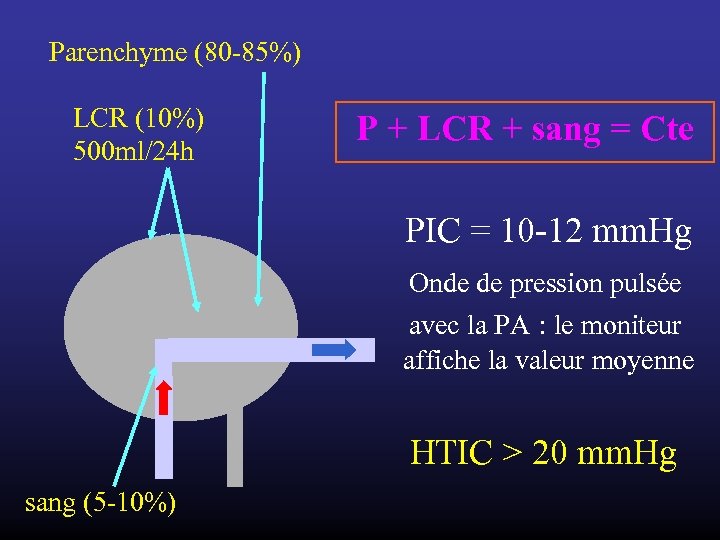 Parenchyme (80 -85%) LCR (10%) 500 ml/24 h P + LCR + sang = Cte PIC = 10 -12 mm. Hg Onde de pression pulsée avec la PA : le moniteur affiche la valeur moyenne HTIC > 20 mm. Hg sang (5 -10%)
Parenchyme (80 -85%) LCR (10%) 500 ml/24 h P + LCR + sang = Cte PIC = 10 -12 mm. Hg Onde de pression pulsée avec la PA : le moniteur affiche la valeur moyenne HTIC > 20 mm. Hg sang (5 -10%)
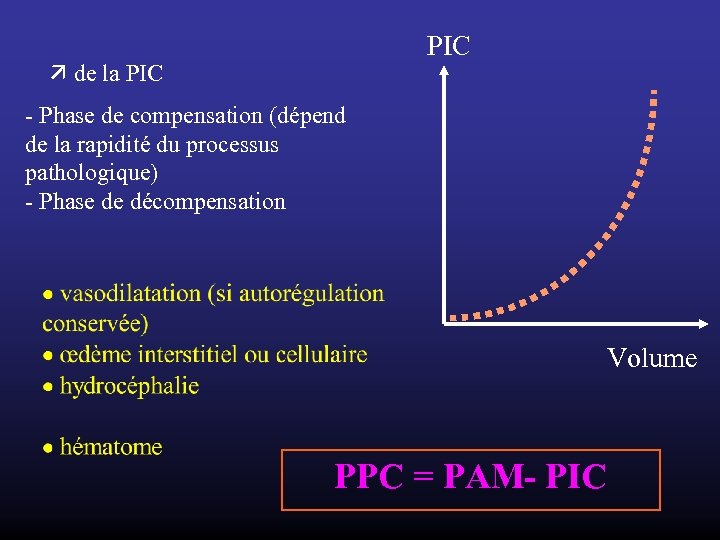 PIC de la PIC - Phase de compensation (dépend de la rapidité du processus pathologique) - Phase de décompensation Volume PPC = PAM- PIC
PIC de la PIC - Phase de compensation (dépend de la rapidité du processus pathologique) - Phase de décompensation Volume PPC = PAM- PIC
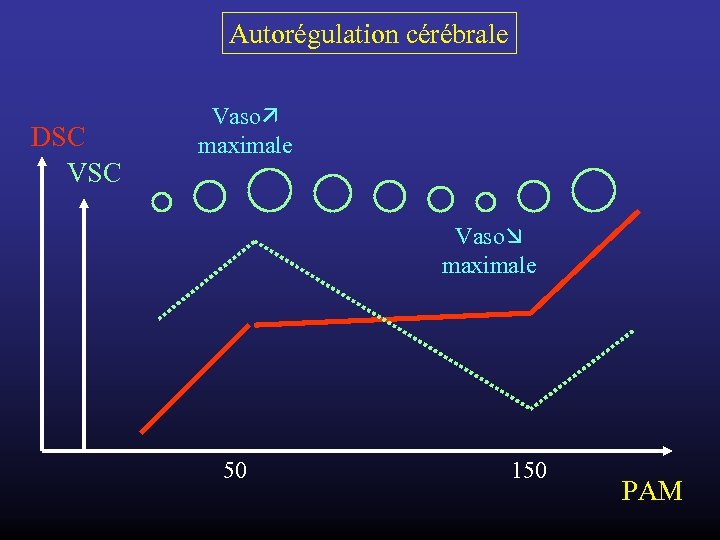 Autorégulation cérébrale DSC Vaso maximale 50 150 PAM
Autorégulation cérébrale DSC Vaso maximale 50 150 PAM
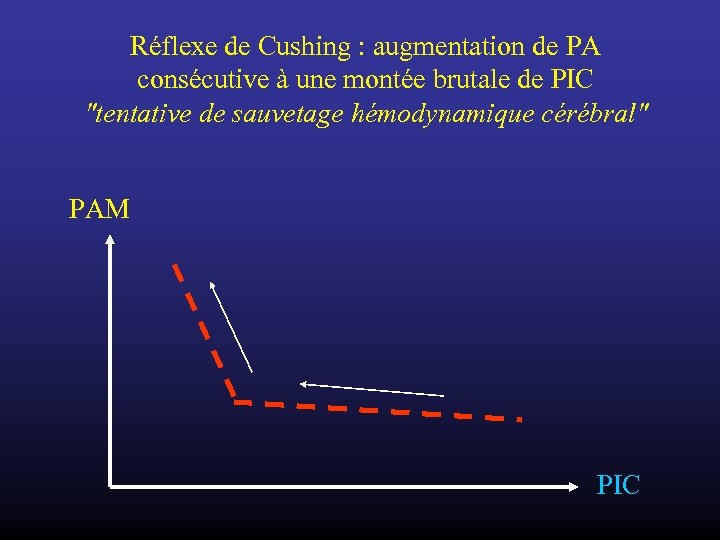 Réflexe de Cushing : augmentation de PA consécutive à une montée brutale de PIC "tentative de sauvetage hémodynamique cérébral" PAM PIC
Réflexe de Cushing : augmentation de PA consécutive à une montée brutale de PIC "tentative de sauvetage hémodynamique cérébral" PAM PIC
 Test d'autorégulation par augmentation de la PAM (noradrénaline) Autorégulation conservée : - la PAM => vaso => PIC stable Autorégulation abolie : - la PAM => vaso passive => PIC Test d'autorégulation par compression carotidienne => du DSC dans l'hémisphère homolatéral => vaso Puis relachage de la compression Autorégulation conservée : - brusque de PIC mais transitoire car vaso immédiate Autorégulation abolie : - PIC stable
Test d'autorégulation par augmentation de la PAM (noradrénaline) Autorégulation conservée : - la PAM => vaso => PIC stable Autorégulation abolie : - la PAM => vaso passive => PIC Test d'autorégulation par compression carotidienne => du DSC dans l'hémisphère homolatéral => vaso Puis relachage de la compression Autorégulation conservée : - brusque de PIC mais transitoire car vaso immédiate Autorégulation abolie : - PIC stable
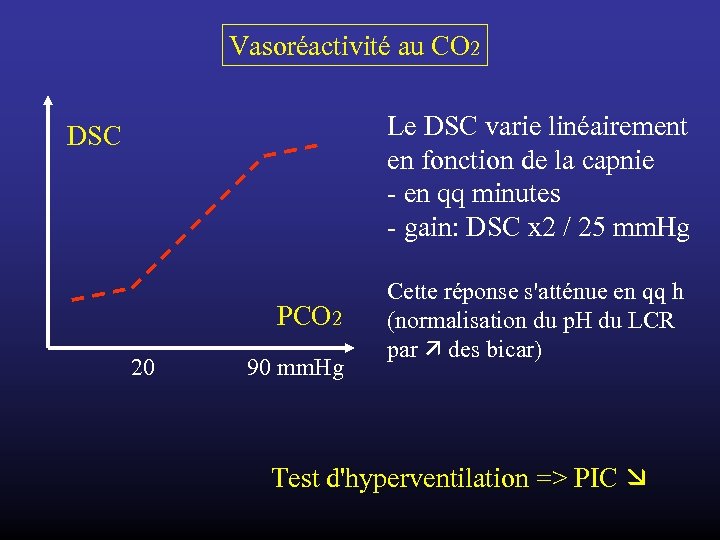 Vasoréactivité au CO 2 Le DSC varie linéairement en fonction de la capnie - en qq minutes - gain: DSC x 2 / 25 mm. Hg DSC PCO 2 20 90 mm. Hg Cette réponse s'atténue en qq h (normalisation du p. H du LCR par des bicar) Test d'hyperventilation => PIC
Vasoréactivité au CO 2 Le DSC varie linéairement en fonction de la capnie - en qq minutes - gain: DSC x 2 / 25 mm. Hg DSC PCO 2 20 90 mm. Hg Cette réponse s'atténue en qq h (normalisation du p. H du LCR par des bicar) Test d'hyperventilation => PIC
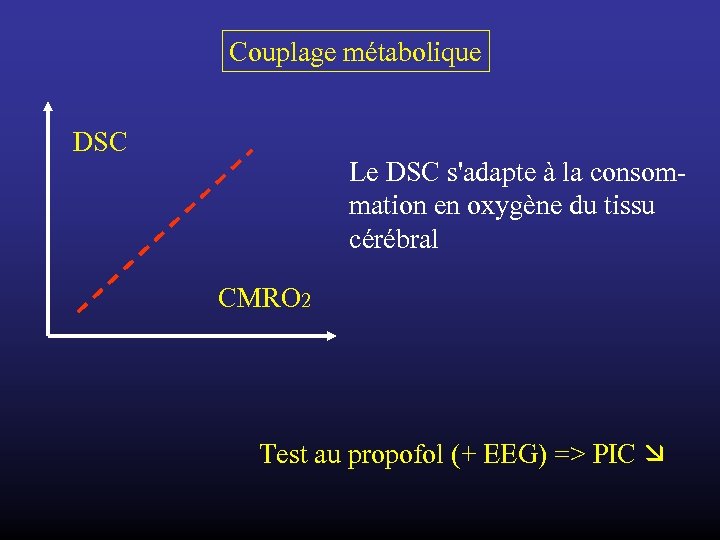 Couplage métabolique DSC Le DSC s'adapte à la consommation en oxygène du tissu cérébral CMRO 2 Test au propofol (+ EEG) => PIC
Couplage métabolique DSC Le DSC s'adapte à la consommation en oxygène du tissu cérébral CMRO 2 Test au propofol (+ EEG) => PIC
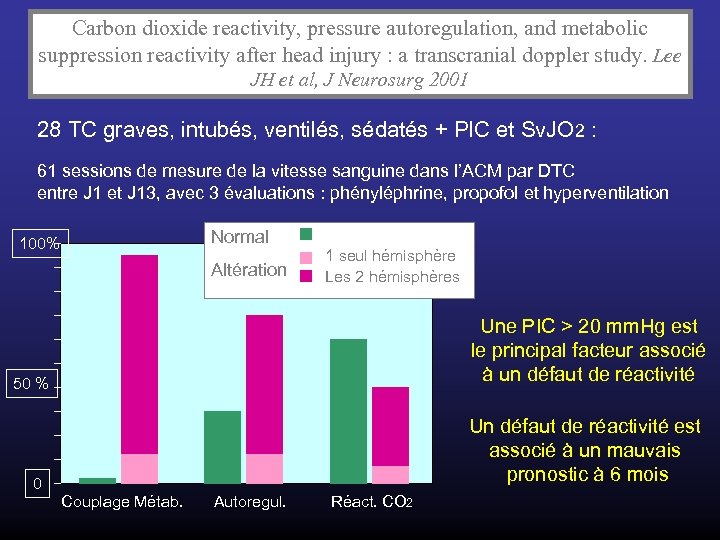 Carbon dioxide reactivity, pressure autoregulation, and metabolic suppression reactivity after head injury : a transcranial doppler study. Lee JH et al, J Neurosurg 2001 28 TC graves, intubés, ventilés, sédatés + PIC et Sv. JO 2 : 61 sessions de mesure de la vitesse sanguine dans l’ACM par DTC entre J 1 et J 13, avec 3 évaluations : phényléphrine, propofol et hyperventilation Normal Altération 1 seul hémisphère Les 2 hémisphères 50 % Vit MCA (cm/sec) 100% 0 Couplage Métab. Autoregul. Réact. CO 2 Une PIC > 20 mm. Hg est le principal facteur associé à un défaut de réactivité Un défaut de réactivité est associé à un mauvais pronostic à 6 mois
Carbon dioxide reactivity, pressure autoregulation, and metabolic suppression reactivity after head injury : a transcranial doppler study. Lee JH et al, J Neurosurg 2001 28 TC graves, intubés, ventilés, sédatés + PIC et Sv. JO 2 : 61 sessions de mesure de la vitesse sanguine dans l’ACM par DTC entre J 1 et J 13, avec 3 évaluations : phényléphrine, propofol et hyperventilation Normal Altération 1 seul hémisphère Les 2 hémisphères 50 % Vit MCA (cm/sec) 100% 0 Couplage Métab. Autoregul. Réact. CO 2 Une PIC > 20 mm. Hg est le principal facteur associé à un défaut de réactivité Un défaut de réactivité est associé à un mauvais pronostic à 6 mois
 Monitorage multimodal
Monitorage multimodal
 Monitorage de la PIC PPC = PAM – PIC (> 60 mm. Hg) • Recommandation "forte" pour les TC graves, si : • Indications : – PAS < 90 mm. Hg – Glasgow 8 + TDM anormal – Adaptation du traitement par catécholamines Þ Capteur intraparenchymateux (non calibrable) Þ DVE (recalibrable)
Monitorage de la PIC PPC = PAM – PIC (> 60 mm. Hg) • Recommandation "forte" pour les TC graves, si : • Indications : – PAS < 90 mm. Hg – Glasgow 8 + TDM anormal – Adaptation du traitement par catécholamines Þ Capteur intraparenchymateux (non calibrable) Þ DVE (recalibrable)
 Doppler transcranien ACM = 70% du DSC Succès 90% en fenêtre temporale Vsyst Vdiast 90 20 cm/sec 40 10 cm/sec Vmoy = ASC/temps 60 15 cm/sec temps
Doppler transcranien ACM = 70% du DSC Succès 90% en fenêtre temporale Vsyst Vdiast 90 20 cm/sec 40 10 cm/sec Vmoy = ASC/temps 60 15 cm/sec temps
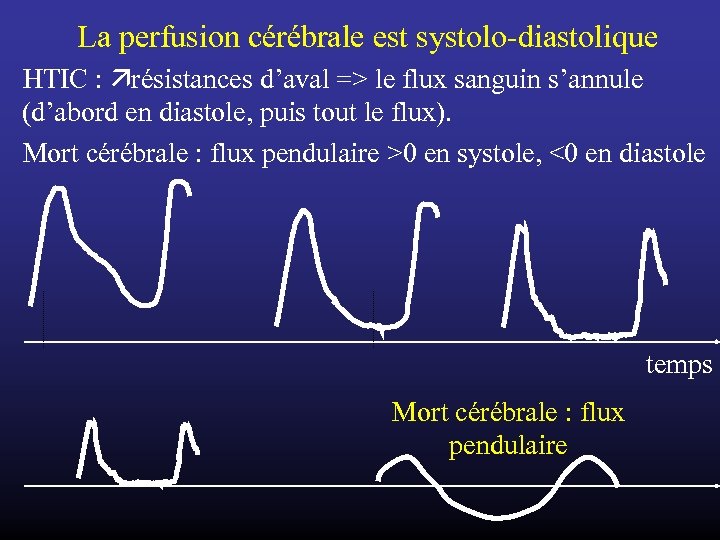 La perfusion cérébrale est systolo-diastolique HTIC : résistances d’aval => le flux sanguin s’annule (d’abord en diastole, puis tout le flux). Mort cérébrale : flux pendulaire >0 en systole, <0 en diastole temps Mort cérébrale : flux pendulaire
La perfusion cérébrale est systolo-diastolique HTIC : résistances d’aval => le flux sanguin s’annule (d’abord en diastole, puis tout le flux). Mort cérébrale : flux pendulaire >0 en systole, <0 en diastole temps Mort cérébrale : flux pendulaire
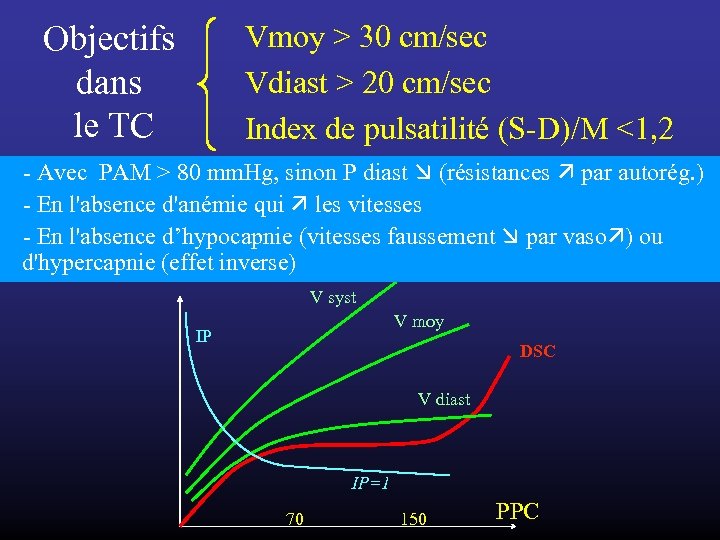 Vmoy > 30 cm/sec Vdiast > 20 cm/sec Index de pulsatilité (S-D)/M <1, 2 Objectifs dans le TC - Avec PAM > 80 mm. Hg, sinon P diast (résistances par autorég. ) - En l'absence d'anémie qui les vitesses - En l'absence d’hypocapnie (vitesses faussement par vaso ) ou d'hypercapnie (effet inverse) V syst V moy IP DSC V diast IP=1 70 150 PPC
Vmoy > 30 cm/sec Vdiast > 20 cm/sec Index de pulsatilité (S-D)/M <1, 2 Objectifs dans le TC - Avec PAM > 80 mm. Hg, sinon P diast (résistances par autorég. ) - En l'absence d'anémie qui les vitesses - En l'absence d’hypocapnie (vitesses faussement par vaso ) ou d'hypercapnie (effet inverse) V syst V moy IP DSC V diast IP=1 70 150 PPC
 TC : évolution d'une HTIC réfractaire Mort cérébrale Vigué B, Kremlin Bicêtre
TC : évolution d'une HTIC réfractaire Mort cérébrale Vigué B, Kremlin Bicêtre
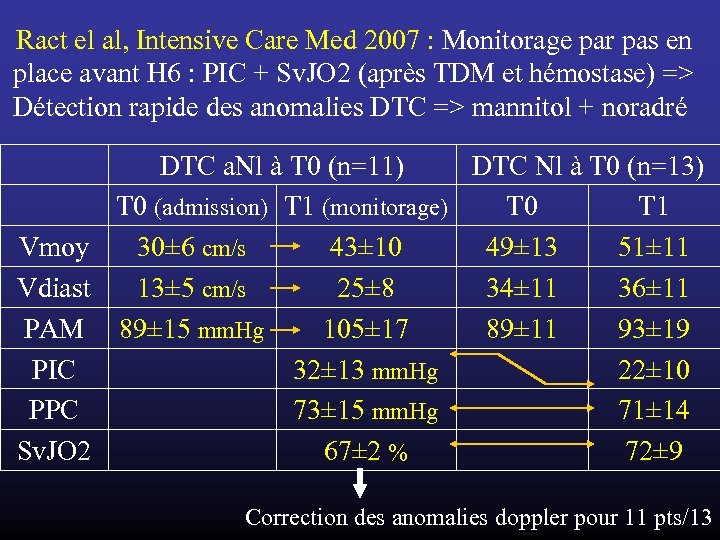 Ract el al, Intensive Care Med 2007 : Monitorage par pas en place avant H 6 : PIC + Sv. JO 2 (après TDM et hémostase) => Détection rapide des anomalies DTC => mannitol + noradré DTC a. Nl à T 0 (n=11) DTC Nl à T 0 (n=13) T 0 (admission) T 1 (monitorage) T 0 T 1 Vmoy 30± 6 cm/s 43± 10 49± 13 51± 11 Vdiast 13± 5 cm/s 25± 8 34± 11 36± 11 PAM 89± 15 mm. Hg 105± 17 89± 11 93± 19 PIC 32± 13 mm. Hg 22± 10 PPC 73± 15 mm. Hg 71± 14 Sv. JO 2 67± 2 % 72± 9 Correction des anomalies doppler pour 11 pts/13
Ract el al, Intensive Care Med 2007 : Monitorage par pas en place avant H 6 : PIC + Sv. JO 2 (après TDM et hémostase) => Détection rapide des anomalies DTC => mannitol + noradré DTC a. Nl à T 0 (n=11) DTC Nl à T 0 (n=13) T 0 (admission) T 1 (monitorage) T 0 T 1 Vmoy 30± 6 cm/s 43± 10 49± 13 51± 11 Vdiast 13± 5 cm/s 25± 8 34± 11 36± 11 PAM 89± 15 mm. Hg 105± 17 89± 11 93± 19 PIC 32± 13 mm. Hg 22± 10 PPC 73± 15 mm. Hg 71± 14 Sv. JO 2 67± 2 % 72± 9 Correction des anomalies doppler pour 11 pts/13
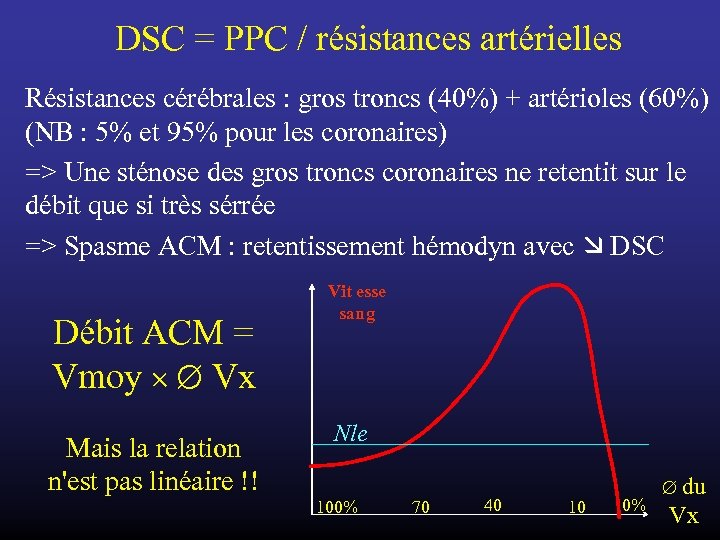 DSC = PPC / résistances artérielles Résistances cérébrales : gros troncs (40%) + artérioles (60%) (NB : 5% et 95% pour les coronaires) => Une sténose des gros troncs coronaires ne retentit sur le débit que si très sérrée => Spasme ACM : retentissement hémodyn avec DSC Débit ACM = Vmoy Vx Mais la relation n'est pas linéaire !! Vit esse sang Nle 100% 70 40 10 0% du Vx
DSC = PPC / résistances artérielles Résistances cérébrales : gros troncs (40%) + artérioles (60%) (NB : 5% et 95% pour les coronaires) => Une sténose des gros troncs coronaires ne retentit sur le débit que si très sérrée => Spasme ACM : retentissement hémodyn avec DSC Débit ACM = Vmoy Vx Mais la relation n'est pas linéaire !! Vit esse sang Nle 100% 70 40 10 0% du Vx
 Principe de Fick : CMRO 2 = DSC Daj. O 2 et Daj. O 2 = 1, 34 Hb (Sa. O 2 – Svj. O 2) + 0, 03 (Pa. O 2 – Pvj. O 2) en négligeant les PO 2 : Svj. O 2 = Sa. O 2 – (CMRO 2/1, 34 Hb DSC) donc Svj. O 2 a DSC SSi Sa. O 2 (donc Fi. O 2), Hb et CMRO 2 stables !!!! et couplage métabolique aboli !!!!
Principe de Fick : CMRO 2 = DSC Daj. O 2 et Daj. O 2 = 1, 34 Hb (Sa. O 2 – Svj. O 2) + 0, 03 (Pa. O 2 – Pvj. O 2) en négligeant les PO 2 : Svj. O 2 = Sa. O 2 – (CMRO 2/1, 34 Hb DSC) donc Svj. O 2 a DSC SSi Sa. O 2 (donc Fi. O 2), Hb et CMRO 2 stables !!!! et couplage métabolique aboli !!!!
 Veine jugulaire interne
Veine jugulaire interne
 Svj. O 2 < 55% - Hypoxie (Sa. O 2 ) - Anémie - Hypoperfusion cérébrale relative [a] - CMRO 2 (fièvre, convulsions) - Fistule carotido-caverneuse 55 < Svj. O 2 < 75% Normalité Svj. O 2 > 75% - Hyperhémie cérébrale relative [b] - CMRO 2 (sédation, hypothermie, AVCI ou mort cérébrale) - Contamination par du sang "facial" [a] Hypoperfusion cérébrale relative = > DSC insuffisant par rapport aux besoins du tissu cérébral (de l'hémisphère concerné) : tissu en situation ischémique => HTIC ou PPC , hypocapnie < 30 mm. Hg, vasospasme cérébral. [b] Hyperhémie cérébrale relative => DSC excessif par rapport aux besoins du tissu cérébral (de l'hémisphère concerné) : "perfusion de luxe". => tissu mort mais encore perfusé, tissu "sidéré", bien que ce concept soit moins clairement défini pour le cerveau que pour le myocarde.
Svj. O 2 < 55% - Hypoxie (Sa. O 2 ) - Anémie - Hypoperfusion cérébrale relative [a] - CMRO 2 (fièvre, convulsions) - Fistule carotido-caverneuse 55 < Svj. O 2 < 75% Normalité Svj. O 2 > 75% - Hyperhémie cérébrale relative [b] - CMRO 2 (sédation, hypothermie, AVCI ou mort cérébrale) - Contamination par du sang "facial" [a] Hypoperfusion cérébrale relative = > DSC insuffisant par rapport aux besoins du tissu cérébral (de l'hémisphère concerné) : tissu en situation ischémique => HTIC ou PPC , hypocapnie < 30 mm. Hg, vasospasme cérébral. [b] Hyperhémie cérébrale relative => DSC excessif par rapport aux besoins du tissu cérébral (de l'hémisphère concerné) : "perfusion de luxe". => tissu mort mais encore perfusé, tissu "sidéré", bien que ce concept soit moins clairement défini pour le cerveau que pour le myocarde.
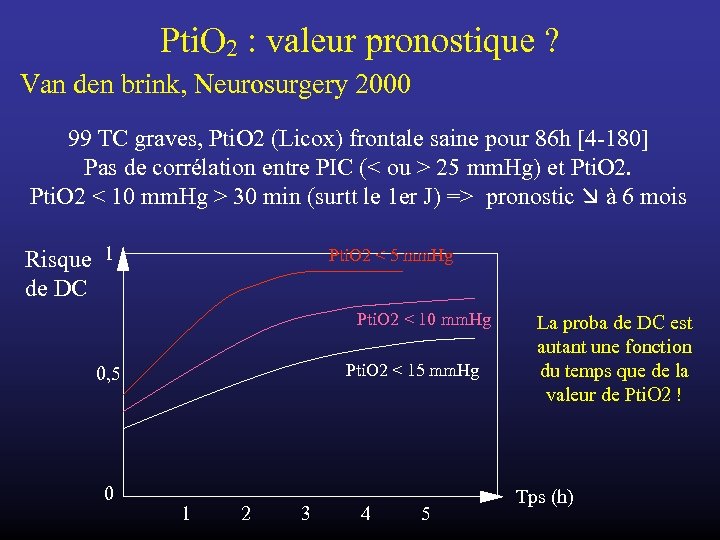 Pti. O 2 : valeur pronostique ? Van den brink, Neurosurgery 2000 99 TC graves, Pti. O 2 (Licox) frontale saine pour 86 h [4 -180] Pas de corrélation entre PIC (< ou > 25 mm. Hg) et Pti. O 2 < 10 mm. Hg > 30 min (surtt le 1 er J) => pronostic à 6 mois Risque 1 de DC Pti. O 2 < 5 mm. Hg Pti. O 2 < 10 mm. Hg 0, 5 0 Pti. O 2 < 15 mm. Hg 1 2 3 4 5 La proba de DC est autant une fonction du temps que de la valeur de Pti. O 2 ! Tps (h)
Pti. O 2 : valeur pronostique ? Van den brink, Neurosurgery 2000 99 TC graves, Pti. O 2 (Licox) frontale saine pour 86 h [4 -180] Pas de corrélation entre PIC (< ou > 25 mm. Hg) et Pti. O 2 < 10 mm. Hg > 30 min (surtt le 1 er J) => pronostic à 6 mois Risque 1 de DC Pti. O 2 < 5 mm. Hg Pti. O 2 < 10 mm. Hg 0, 5 0 Pti. O 2 < 15 mm. Hg 1 2 3 4 5 La proba de DC est autant une fonction du temps que de la valeur de Pti. O 2 ! Tps (h)
 Pti. O 2 basse - Hypoxie (Sa. O 2 basse) - Anémie - Hypoperfusion cérébrale relative => le DSC est insuffisant par rapport aux besoins du tissu cérébral dans la zone concernée [*] - Mort cérébrale : Pti. O 2 = 0 Pti. O 2 normale Pti. O 2 élevée Normalité - Hyperoxie [*] - Augmentation de PPC ? [*] Dans ces deux cas, seul un monitorage métabolique local par microdialyse permet une interprétation globale sur l'état de perfusion tissulaire Microdialyse cérébrale : dosage in situ : lactate, pyruvate, glycérol, glucose, AA neuroexitateurs …
Pti. O 2 basse - Hypoxie (Sa. O 2 basse) - Anémie - Hypoperfusion cérébrale relative => le DSC est insuffisant par rapport aux besoins du tissu cérébral dans la zone concernée [*] - Mort cérébrale : Pti. O 2 = 0 Pti. O 2 normale Pti. O 2 élevée Normalité - Hyperoxie [*] - Augmentation de PPC ? [*] Dans ces deux cas, seul un monitorage métabolique local par microdialyse permet une interprétation globale sur l'état de perfusion tissulaire Microdialyse cérébrale : dosage in situ : lactate, pyruvate, glycérol, glucose, AA neuroexitateurs …
 Stratégie thérapeutique s’appuyant sur le monitorage de l’oxygénation cérébrale Cruz, Crit Care Med 1998 353 TC graves (sur 10 ans), PIC > 30 mm. Hg PPC versus PPC + Sv. JO 2 mortalité 30 vs 9% !!! Etude prospective ? ? ? Non randomisée +++ Meixenberger, J Neurol Neurosurg Psychiatry 2003 93 TC graves (sur 6 ans) PIC/PPC versus PIC/PPC + Pti. O 2 (> 10 mm. Hg) Bon pronostic 35 vs 46 % NS Etude non randomisée +++, monitorage + précoce ds le 2ème gp …
Stratégie thérapeutique s’appuyant sur le monitorage de l’oxygénation cérébrale Cruz, Crit Care Med 1998 353 TC graves (sur 10 ans), PIC > 30 mm. Hg PPC versus PPC + Sv. JO 2 mortalité 30 vs 9% !!! Etude prospective ? ? ? Non randomisée +++ Meixenberger, J Neurol Neurosurg Psychiatry 2003 93 TC graves (sur 6 ans) PIC/PPC versus PIC/PPC + Pti. O 2 (> 10 mm. Hg) Bon pronostic 35 vs 46 % NS Etude non randomisée +++, monitorage + précoce ds le 2ème gp …
 Principes du traitement des TC graves en réanimation - Contrôler les ACSOS - Neurochirurgie - Optimiser l'hémodynamique cérébrale - Pas de Tt neuroprotecteur disponibles
Principes du traitement des TC graves en réanimation - Contrôler les ACSOS - Neurochirurgie - Optimiser l'hémodynamique cérébrale - Pas de Tt neuroprotecteur disponibles
 ACSOS (agressions cérébrales secondaires d'origine systémique) - Hypo. TA - Hyper. TA majeure - Hypoxémie - Hypocapnie profonde - Hypercapnie - Hyperthermie - Hypoglycémie - Hyperglycémie - Tbl hémostase - Anémie ? ? ?
ACSOS (agressions cérébrales secondaires d'origine systémique) - Hypo. TA - Hyper. TA majeure - Hypoxémie - Hypocapnie profonde - Hypercapnie - Hyperthermie - Hypoglycémie - Hyperglycémie - Tbl hémostase - Anémie ? ? ?
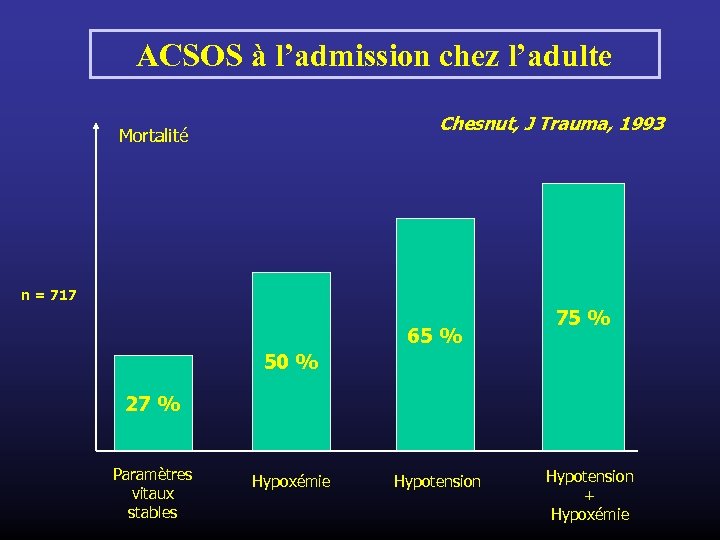 ACSOS à l’admission chez l’adulte Chesnut, J Trauma, 1993 Mortalité n = 717 65 % 75 % 50 % 27 % Paramètres vitaux stables Hypoxémie Hypotension + Hypoxémie
ACSOS à l’admission chez l’adulte Chesnut, J Trauma, 1993 Mortalité n = 717 65 % 75 % 50 % 27 % Paramètres vitaux stables Hypoxémie Hypotension + Hypoxémie
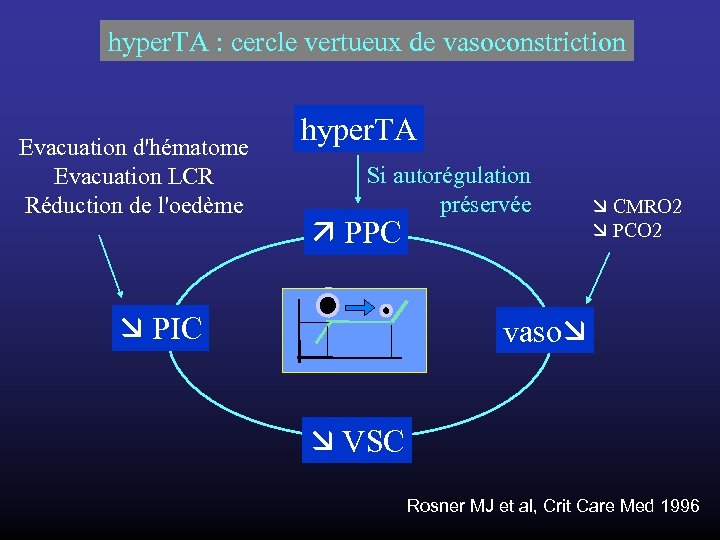 hyper. TA : cercle vertueux de vasoconstriction Evacuation d'hématome Evacuation LCR Réduction de l'oedème hyper. TA Si autorégulation préservée PPC PIC CMRO 2 PCO 2 vaso VSC Rosner MJ et al, Crit Care Med 1996
hyper. TA : cercle vertueux de vasoconstriction Evacuation d'hématome Evacuation LCR Réduction de l'oedème hyper. TA Si autorégulation préservée PPC PIC CMRO 2 PCO 2 vaso VSC Rosner MJ et al, Crit Care Med 1996
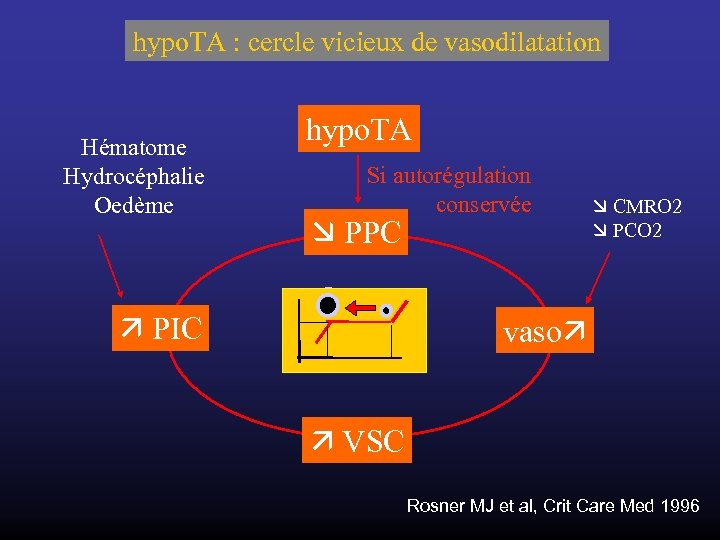 hypo. TA : cercle vicieux de vasodilatation Hématome Hydrocéphalie Oedème hypo. TA Si autorégulation conservée PPC PIC CMRO 2 PCO 2 vaso VSC Rosner MJ et al, Crit Care Med 1996
hypo. TA : cercle vicieux de vasodilatation Hématome Hydrocéphalie Oedème hypo. TA Si autorégulation conservée PPC PIC CMRO 2 PCO 2 vaso VSC Rosner MJ et al, Crit Care Med 1996
 Recommandations pour la pratique clinique PRISE EN CHARGE DES TRAUMATISÉS CRANIENS GRAVES À LA PHASE PRÉCOCE Janvier 1998 La Société de Réanimation de Langue Française La Société Française de Neurochirurgie La Société Française d'Anesthésie et de Réanimation La Société Française de Neuroradiologie L'Association de Neuroanesthésie et Réanimation de Langue Française La Société Française de Pédiatrie L'Association des SAMU de France La Société Francophone d'Urgences Médicales Agence Nationale d'Accréditation et d'Évaluation en Santé
Recommandations pour la pratique clinique PRISE EN CHARGE DES TRAUMATISÉS CRANIENS GRAVES À LA PHASE PRÉCOCE Janvier 1998 La Société de Réanimation de Langue Française La Société Française de Neurochirurgie La Société Française d'Anesthésie et de Réanimation La Société Française de Neuroradiologie L'Association de Neuroanesthésie et Réanimation de Langue Française La Société Française de Pédiatrie L'Association des SAMU de France La Société Francophone d'Urgences Médicales Agence Nationale d'Accréditation et d'Évaluation en Santé
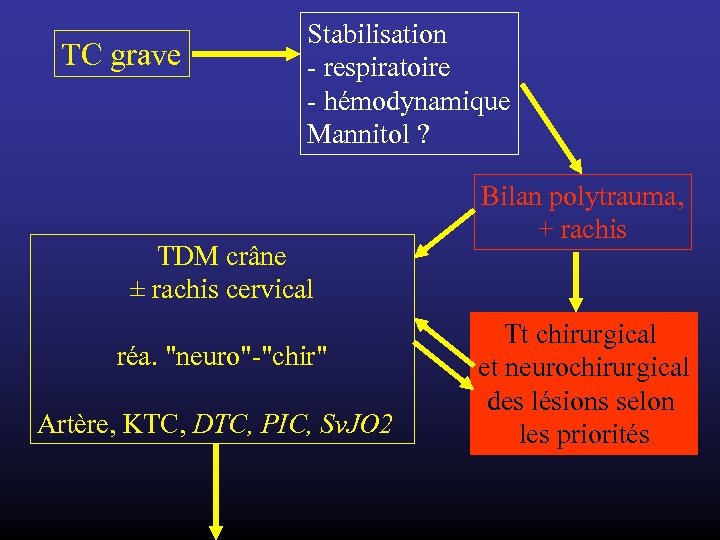 TC grave Stabilisation - respiratoire - hémodynamique Mannitol ? TDM crâne ± rachis cervical réa. "neuro"-"chir" Artère, KTC, DTC, PIC, Sv. JO 2 Bilan polytrauma, + rachis Tt chirurgical et neurochirurgical des lésions selon les priorités
TC grave Stabilisation - respiratoire - hémodynamique Mannitol ? TDM crâne ± rachis cervical réa. "neuro"-"chir" Artère, KTC, DTC, PIC, Sv. JO 2 Bilan polytrauma, + rachis Tt chirurgical et neurochirurgical des lésions selon les priorités
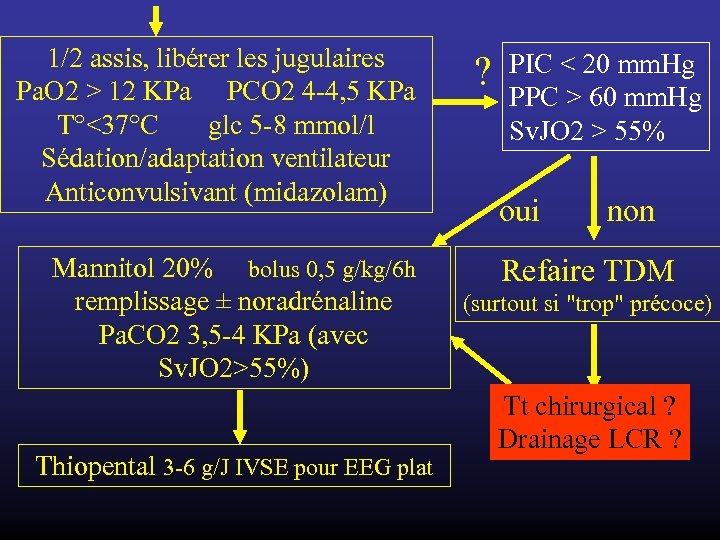 1/2 assis, libérer les jugulaires Pa. O 2 > 12 KPa PCO 2 4 -4, 5 KPa T°<37°C glc 5 -8 mmol/l Sédation/adaptation ventilateur Anticonvulsivant (midazolam) Mannitol 20% bolus 0, 5 g/kg/6 h remplissage ± noradrénaline Pa. CO 2 3, 5 -4 KPa (avec Sv. JO 2>55%) Thiopental 3 -6 g/J IVSE pour EEG plat ? PIC < 20 mm. Hg PPC > 60 mm. Hg Sv. JO 2 > 55% oui non Refaire TDM (surtout si "trop" précoce) Tt chirurgical ? Drainage LCR ?
1/2 assis, libérer les jugulaires Pa. O 2 > 12 KPa PCO 2 4 -4, 5 KPa T°<37°C glc 5 -8 mmol/l Sédation/adaptation ventilateur Anticonvulsivant (midazolam) Mannitol 20% bolus 0, 5 g/kg/6 h remplissage ± noradrénaline Pa. CO 2 3, 5 -4 KPa (avec Sv. JO 2>55%) Thiopental 3 -6 g/J IVSE pour EEG plat ? PIC < 20 mm. Hg PPC > 60 mm. Hg Sv. JO 2 > 55% oui non Refaire TDM (surtout si "trop" précoce) Tt chirurgical ? Drainage LCR ?
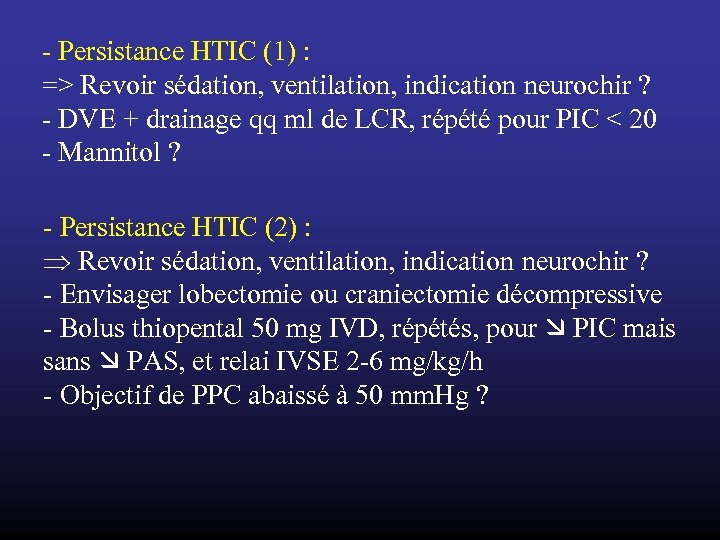 - Persistance HTIC (1) : => Revoir sédation, ventilation, indication neurochir ? - DVE + drainage qq ml de LCR, répété pour PIC < 20 - Mannitol ? - Persistance HTIC (2) : Þ Revoir sédation, ventilation, indication neurochir ? - Envisager lobectomie ou craniectomie décompressive - Bolus thiopental 50 mg IVD, répétés, pour PIC mais sans PAS, et relai IVSE 2 -6 mg/kg/h - Objectif de PPC abaissé à 50 mm. Hg ?
- Persistance HTIC (1) : => Revoir sédation, ventilation, indication neurochir ? - DVE + drainage qq ml de LCR, répété pour PIC < 20 - Mannitol ? - Persistance HTIC (2) : Þ Revoir sédation, ventilation, indication neurochir ? - Envisager lobectomie ou craniectomie décompressive - Bolus thiopental 50 mg IVD, répétés, pour PIC mais sans PAS, et relai IVSE 2 -6 mg/kg/h - Objectif de PPC abaissé à 50 mm. Hg ?
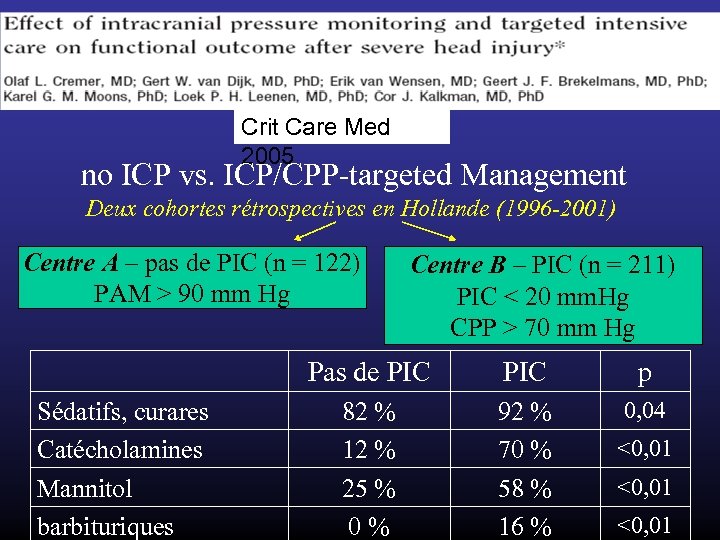 Crit Care Med 2005 no ICP vs. ICP/CPP-targeted Management Deux cohortes rétrospectives en Hollande (1996 -2001) Centre A – pas de PIC (n = 122) PAM > 90 mm Hg Centre B – PIC (n = 211) PIC < 20 mm. Hg CPP > 70 mm Hg Pas de PIC Sédatifs, curares Catécholamines Mannitol barbituriques PIC p 82 % 12 % 25 % 0 % 92 % 70 % 58 % 16 % 0, 04 <0, 01
Crit Care Med 2005 no ICP vs. ICP/CPP-targeted Management Deux cohortes rétrospectives en Hollande (1996 -2001) Centre A – pas de PIC (n = 122) PAM > 90 mm Hg Centre B – PIC (n = 211) PIC < 20 mm. Hg CPP > 70 mm Hg Pas de PIC Sédatifs, curares Catécholamines Mannitol barbituriques PIC p 82 % 12 % 25 % 0 % 92 % 70 % 58 % 16 % 0, 04 <0, 01
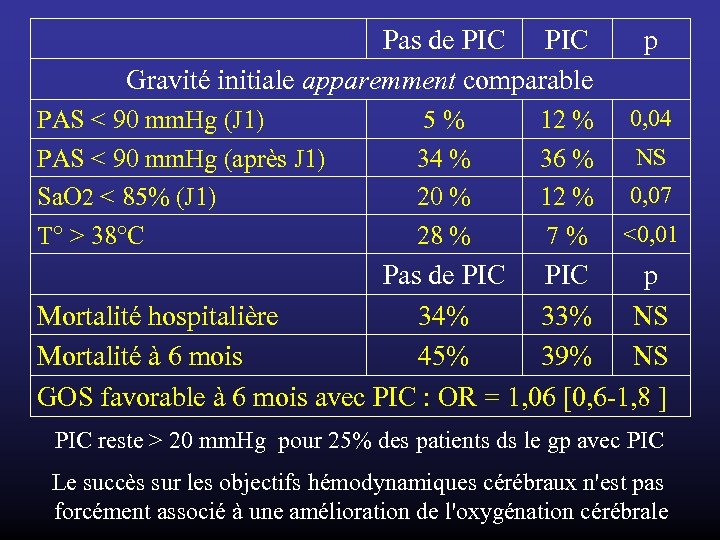 Pas de PIC Gravité initiale apparemment comparable PAS < 90 mm. Hg (J 1) PAS < 90 mm. Hg (après J 1) Sa. O 2 < 85% (J 1) T° > 38°C 5 % 34 % 20 % 28 % 12 % 36 % 12 % 7 % p 0, 04 NS 0, 07 <0, 01 Pas de PIC p Mortalité hospitalière 34% 33% NS Mortalité à 6 mois 45% 39% NS GOS favorable à 6 mois avec PIC : OR = 1, 06 [0, 6 -1, 8 ] PIC reste > 20 mm. Hg pour 25% des patients ds le gp avec PIC Le succès sur les objectifs hémodynamiques cérébraux n'est pas forcément associé à une amélioration de l'oxygénation cérébrale
Pas de PIC Gravité initiale apparemment comparable PAS < 90 mm. Hg (J 1) PAS < 90 mm. Hg (après J 1) Sa. O 2 < 85% (J 1) T° > 38°C 5 % 34 % 20 % 28 % 12 % 36 % 12 % 7 % p 0, 04 NS 0, 07 <0, 01 Pas de PIC p Mortalité hospitalière 34% 33% NS Mortalité à 6 mois 45% 39% NS GOS favorable à 6 mois avec PIC : OR = 1, 06 [0, 6 -1, 8 ] PIC reste > 20 mm. Hg pour 25% des patients ds le gp avec PIC Le succès sur les objectifs hémodynamiques cérébraux n'est pas forcément associé à une amélioration de l'oxygénation cérébrale
 • Intubation + hyperventilation modérée • Sédation (propofol + phénopéridine) • Normovolémie • Normoglycémie => Alimentation modérée => insuline • Maintenir une pression onchotique => albumine 20% => balance hydrique négative (diurétiques) • Si T° > 38°C : paracétamol chlorpromazine • Mannitol seulement si mydriase + indication chirurgicale PAS 100 mm. Hg PVC 0 -5 mm. Hg PO 2 > 12 KPa PCO 2 4 -4, 5 KPa Glc 5 -10 mmol/L T° 38°C PIC 20 mm. Hg PPC 60 -50 mm. Hg Na > 150 mmol/L Hb > 90 g/L
• Intubation + hyperventilation modérée • Sédation (propofol + phénopéridine) • Normovolémie • Normoglycémie => Alimentation modérée => insuline • Maintenir une pression onchotique => albumine 20% => balance hydrique négative (diurétiques) • Si T° > 38°C : paracétamol chlorpromazine • Mannitol seulement si mydriase + indication chirurgicale PAS 100 mm. Hg PVC 0 -5 mm. Hg PO 2 > 12 KPa PCO 2 4 -4, 5 KPa Glc 5 -10 mmol/L T° 38°C PIC 20 mm. Hg PPC 60 -50 mm. Hg Na > 150 mmol/L Hb > 90 g/L
 • Thiopental (Barbituriques) : bolus 2 -3 mg/kg puis 1 -3 mg/kg/h • Clonidine (α 2 agonistes anti-hypertenseurs) : 0, 5 -1, 5 g/kg sur 10 min, x 6à 8/J • Métoprolol (ßbloquant anti-catécholaminérgique) : 0, 02 - 0, 04 mg/kg, x 6à 8/J • Prostacycline (rétablir intégrité de la BHE) : 1 ng/kg/min IV • Dihydroergotamine (0, 9 – 0, 7 g/kg/h à J 1) dégressif pendant 5 jours MORTALITE 8 % vs 47 % DANS UN GP HISTORIQUE "CONTRÔLE" EKER, C Crit Care Med, 1998
• Thiopental (Barbituriques) : bolus 2 -3 mg/kg puis 1 -3 mg/kg/h • Clonidine (α 2 agonistes anti-hypertenseurs) : 0, 5 -1, 5 g/kg sur 10 min, x 6à 8/J • Métoprolol (ßbloquant anti-catécholaminérgique) : 0, 02 - 0, 04 mg/kg, x 6à 8/J • Prostacycline (rétablir intégrité de la BHE) : 1 ng/kg/min IV • Dihydroergotamine (0, 9 – 0, 7 g/kg/h à J 1) dégressif pendant 5 jours MORTALITE 8 % vs 47 % DANS UN GP HISTORIQUE "CONTRÔLE" EKER, C Crit Care Med, 1998
 1/2 assis, libérer les jugulaires Pa. O 2 > 12 KPa PCO 2 4 -4, 5 KPa T°<37°C glc 5 -8 mmol/l Sédation/adaptation ventilateur, Curare ? Anticonvulsivant ? Rosner Lund PPC > 60 mm. Hg PIC < 25 -30 mm. Hg (Sv. JO 2 > 55%) PPC > 60 -50 mm. Hg (Sv. JO 2 > 55%) Mannitol 20% (0, 5 g/kg/6 h) remplissage ± noradrénaline Pa. CO 2 4, 5 k. Pa (Sv. JO 2>55%) Thiopental IVSE si HTIC ou épilepsie réfractaire Maintenir P. onchotique => transfusion, albumine 20% => bilan HS négatif (furosémide) Limiter œdème => metoprolol et anti. HTA => clonidine => dihydroergotamine
1/2 assis, libérer les jugulaires Pa. O 2 > 12 KPa PCO 2 4 -4, 5 KPa T°<37°C glc 5 -8 mmol/l Sédation/adaptation ventilateur, Curare ? Anticonvulsivant ? Rosner Lund PPC > 60 mm. Hg PIC < 25 -30 mm. Hg (Sv. JO 2 > 55%) PPC > 60 -50 mm. Hg (Sv. JO 2 > 55%) Mannitol 20% (0, 5 g/kg/6 h) remplissage ± noradrénaline Pa. CO 2 4, 5 k. Pa (Sv. JO 2>55%) Thiopental IVSE si HTIC ou épilepsie réfractaire Maintenir P. onchotique => transfusion, albumine 20% => bilan HS négatif (furosémide) Limiter œdème => metoprolol et anti. HTA => clonidine => dihydroergotamine
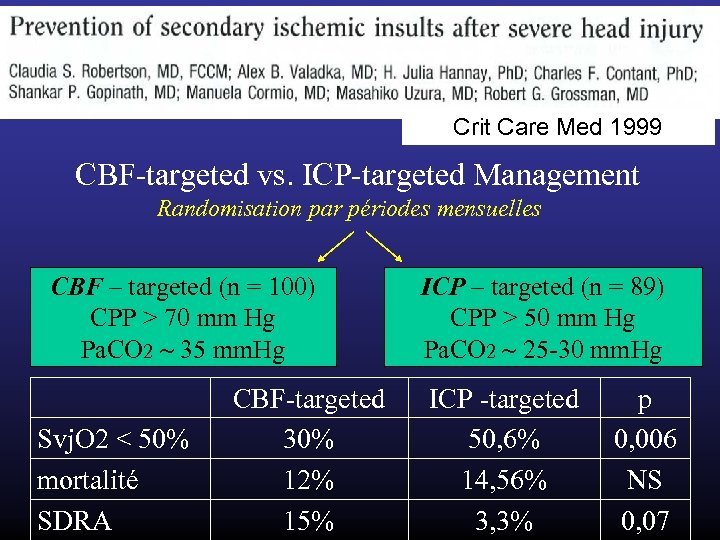 Crit Care Med 1999 CBF-targeted vs. ICP-targeted Management Randomisation par périodes mensuelles CBF – targeted (n = 100) CPP > 70 mm Hg Pa. CO 2 35 mm. Hg Svj. O 2 < 50% mortalité SDRA CBF-targeted 30% 12% 15% ICP – targeted (n = 89) CPP > 50 mm Hg Pa. CO 2 25 -30 mm. Hg ICP -targeted 50, 6% 14, 56% 3, 3% p 0, 006 NS 0, 07
Crit Care Med 1999 CBF-targeted vs. ICP-targeted Management Randomisation par périodes mensuelles CBF – targeted (n = 100) CPP > 70 mm Hg Pa. CO 2 35 mm. Hg Svj. O 2 < 50% mortalité SDRA CBF-targeted 30% 12% 15% ICP – targeted (n = 89) CPP > 50 mm Hg Pa. CO 2 25 -30 mm. Hg ICP -targeted 50, 6% 14, 56% 3, 3% p 0, 006 NS 0, 07
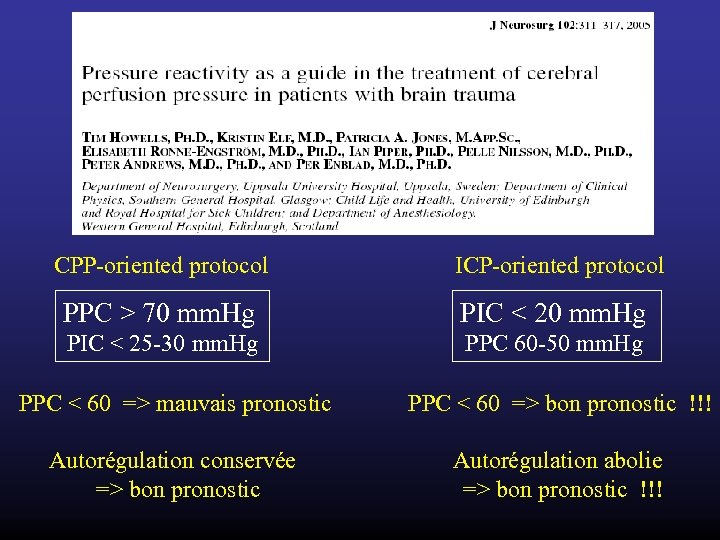 CPP-oriented protocol ICP-oriented protocol PPC > 70 mm. Hg PIC < 25 -30 mm. Hg PPC 60 -50 mm. Hg PPC < 60 => mauvais pronostic PPC < 60 => bon pronostic !!! Autorégulation conservée => bon pronostic Autorégulation abolie => bon pronostic !!!
CPP-oriented protocol ICP-oriented protocol PPC > 70 mm. Hg PIC < 25 -30 mm. Hg PPC 60 -50 mm. Hg PPC < 60 => mauvais pronostic PPC < 60 => bon pronostic !!! Autorégulation conservée => bon pronostic Autorégulation abolie => bon pronostic !!!
 Une synthèse raisonnable ? Déterminer (régulièrement ? ) la capacité d'autorégulation Test à la noradré ou compression carotidienne ? Monitorage continu ? ? ? Autorégulation + => PPC > 60 mm. Hg et < 80 mm. Hg !!! PIC < 25 -30 mm. Hg Autorégulation - => PIC < 20 mm. Hg PPC 60 -50 mm. Hg
Une synthèse raisonnable ? Déterminer (régulièrement ? ) la capacité d'autorégulation Test à la noradré ou compression carotidienne ? Monitorage continu ? ? ? Autorégulation + => PPC > 60 mm. Hg et < 80 mm. Hg !!! PIC < 25 -30 mm. Hg Autorégulation - => PIC < 20 mm. Hg PPC 60 -50 mm. Hg
 Mannitol 20% (200 g/l) • Effet rhéologique (durée 30 -60 min) : expansion volémique + de viscosité => vaso réflexe • Effet osmotique : transfert de liquide du SEC vers le plasma + hyperosmolérité (mesurée) + diurèse osmotique => compenser les pertes hydriques et électrolytiques !!! Risque théorique d'effet osmotique inversé si le mannitol franchi la BHE lésée et s'accumule dans les cellules
Mannitol 20% (200 g/l) • Effet rhéologique (durée 30 -60 min) : expansion volémique + de viscosité => vaso réflexe • Effet osmotique : transfert de liquide du SEC vers le plasma + hyperosmolérité (mesurée) + diurèse osmotique => compenser les pertes hydriques et électrolytiques !!! Risque théorique d'effet osmotique inversé si le mannitol franchi la BHE lésée et s'accumule dans les cellules
 Durant cette période, le Dr Cruz - n'était pas employé par l'université de Sao Paulo - n'avait pas d'activité clinique Aucun des coauteurs n'a inclus de patients Cruz J, Minoja G, Okuchi K: Improving clinical outcomes from acute subdural hematomas with the emergency preoperative administration of high doses of Aucun des coauteurs n'a vu les données originales mannitol: a randomized trial. Neurosurgery 49: 864– 871, 2001 Pas de trace au comité d'éthique local Cruz J, Minoja G, Okuchi K: Major clinical and physiological benefits of early high doses of mannitol for intraparenchymal temporal lobe hemorrhages with le Dr Cruz est DCD en 2005 abnormal pupillary widening: a randomized trial. Neurosurgery 51: 628– 638, 2002
Durant cette période, le Dr Cruz - n'était pas employé par l'université de Sao Paulo - n'avait pas d'activité clinique Aucun des coauteurs n'a inclus de patients Cruz J, Minoja G, Okuchi K: Improving clinical outcomes from acute subdural hematomas with the emergency preoperative administration of high doses of Aucun des coauteurs n'a vu les données originales mannitol: a randomized trial. Neurosurgery 49: 864– 871, 2001 Pas de trace au comité d'éthique local Cruz J, Minoja G, Okuchi K: Major clinical and physiological benefits of early high doses of mannitol for intraparenchymal temporal lobe hemorrhages with le Dr Cruz est DCD en 2005 abnormal pupillary widening: a randomized trial. Neurosurgery 51: 628– 638, 2002
 Neuroprotection TC : RCT chez l'homme Nimodipine Echec • Bailey I, Acta Neurochir (wien) 1991 • Teasdale G, J Neurotrauma 1992 • The European Study Group on Nimodipine in Severe Head Injury, J Neurosurg 1994 852 pts, résultat NS pour l'ensemble des patients, tendance à l'amélioration NS si HM sur le TDM initial Succès • Harders A, J Neurosurg 1996 TC + HM : 60 nimodipine vs 63 "controls" : Evolution favorable 75 vs 54% (p 0, 02) Corticoïdes Echec • Alderson P, BMJ 1997 Métaanalyse • CRASH study, Lancet 2005 mortalité 25, 7% gp Tt vs 22, 3% placebo (p< 0, 001) Tirilazad Echec • Marshall LF, J Neurosurg 1998 • Etude en cours sur environ 1000 patients, tj pas publiée … Mg++ Progestérone Echec • Temkin LF, Lancet Neurol 2007 et même surmortalité dans le gp forte dose • Wright DW, Ann Emerg Med 2007 phase II 77 pts progestérone vs 23 "controls" possible bénéfice ds le sous gp TC "modérés"
Neuroprotection TC : RCT chez l'homme Nimodipine Echec • Bailey I, Acta Neurochir (wien) 1991 • Teasdale G, J Neurotrauma 1992 • The European Study Group on Nimodipine in Severe Head Injury, J Neurosurg 1994 852 pts, résultat NS pour l'ensemble des patients, tendance à l'amélioration NS si HM sur le TDM initial Succès • Harders A, J Neurosurg 1996 TC + HM : 60 nimodipine vs 63 "controls" : Evolution favorable 75 vs 54% (p 0, 02) Corticoïdes Echec • Alderson P, BMJ 1997 Métaanalyse • CRASH study, Lancet 2005 mortalité 25, 7% gp Tt vs 22, 3% placebo (p< 0, 001) Tirilazad Echec • Marshall LF, J Neurosurg 1998 • Etude en cours sur environ 1000 patients, tj pas publiée … Mg++ Progestérone Echec • Temkin LF, Lancet Neurol 2007 et même surmortalité dans le gp forte dose • Wright DW, Ann Emerg Med 2007 phase II 77 pts progestérone vs 23 "controls" possible bénéfice ds le sous gp TC "modérés"
 Neuroprotection TC : RCT chez l'homme • Smith HP, J Neurosurg 1986 Mannitol systématique vs Mannitol seult si PIC > 25 mm. Hg : pas de différence • Etudes à refaire en préhospitalier … Mannitol Echec Na. Cl 7, 5% Succès • Simma B, CCM 1998 chez l'enfant Echec • Shackford SR, J Trauma 1998 34 pts SSH vs RL, résultat NS , mais gp SSH + sévère initialement • Cooper DJ, JAMA 2004 226 pts SSH vs RL en préhospitalier: aucune différence de mortalité ou score neuro à 6 mois Albumine Echec • SAFE study Analyse post-hoc des pts TC : 214 pts alb vs 206 Na. Cl : mortalité 33 vs 20% (RR 1, 63 p 0, 003) surtt si TC sévère PFC Echec • Etemadrezaie H, Clin Neurol Neurochir 2007 TC sans tbl hémostase! 43 pts plasma vs 44 placebo : évolution favorable idem, mais mortalité 63 vs 35% (p < 0, 05) Transfusion • Mc Intyre, Neurocrit Care 2006 Analyse post-hoc des pts TC de l'étude sur la transfusion en réanimation Hb 7 -9 (29 pts) vs > 10 g/dl (38 pts) : mortalité 17 vs 13% NS mais pt effectifs et analyse NON RANDOMISEE
Neuroprotection TC : RCT chez l'homme • Smith HP, J Neurosurg 1986 Mannitol systématique vs Mannitol seult si PIC > 25 mm. Hg : pas de différence • Etudes à refaire en préhospitalier … Mannitol Echec Na. Cl 7, 5% Succès • Simma B, CCM 1998 chez l'enfant Echec • Shackford SR, J Trauma 1998 34 pts SSH vs RL, résultat NS , mais gp SSH + sévère initialement • Cooper DJ, JAMA 2004 226 pts SSH vs RL en préhospitalier: aucune différence de mortalité ou score neuro à 6 mois Albumine Echec • SAFE study Analyse post-hoc des pts TC : 214 pts alb vs 206 Na. Cl : mortalité 33 vs 20% (RR 1, 63 p 0, 003) surtt si TC sévère PFC Echec • Etemadrezaie H, Clin Neurol Neurochir 2007 TC sans tbl hémostase! 43 pts plasma vs 44 placebo : évolution favorable idem, mais mortalité 63 vs 35% (p < 0, 05) Transfusion • Mc Intyre, Neurocrit Care 2006 Analyse post-hoc des pts TC de l'étude sur la transfusion en réanimation Hb 7 -9 (29 pts) vs > 10 g/dl (38 pts) : mortalité 17 vs 13% NS mais pt effectifs et analyse NON RANDOMISEE
 Neuroprotection TC : RCT chez l'homme Hypo. T° Echec • Clifton GL, J Neurotrauma 1993 • Marion DW, NEJM 1997 • Clifton GL, NEJM 2001 • Shiozaki T, J Neurosurg 1999 mais PIC < 20 mm. Hg Succès • Qiu WS, Chin J Traumatol 2004 43 patients hypo. T° (33 -35°C) vs 43 "contrôls" : mortalité à 2 ans 26 vs 51% (p < 0, 05) • Qiu WS, J Crit Care 2007 80 patients : gp Tt hypo. T° (33 -35°C) durant 4 J Evolution neuro favorable à 1 ans 70 vs 48% (p < 0, 05) PIC à J 1 (23 vs 24 mm. Hg), à J 2 (22 vs 25 mm. Hg), à J 3 (25 vs 24 mm. Hg) Hypo. T° • Qiu WS, JCBFM 2006 215 patients A posteriori, le gp hypo. T° longue (5 J) a un pronostic + favorable que le gp hypo. T° courte (2 J)
Neuroprotection TC : RCT chez l'homme Hypo. T° Echec • Clifton GL, J Neurotrauma 1993 • Marion DW, NEJM 1997 • Clifton GL, NEJM 2001 • Shiozaki T, J Neurosurg 1999 mais PIC < 20 mm. Hg Succès • Qiu WS, Chin J Traumatol 2004 43 patients hypo. T° (33 -35°C) vs 43 "contrôls" : mortalité à 2 ans 26 vs 51% (p < 0, 05) • Qiu WS, J Crit Care 2007 80 patients : gp Tt hypo. T° (33 -35°C) durant 4 J Evolution neuro favorable à 1 ans 70 vs 48% (p < 0, 05) PIC à J 1 (23 vs 24 mm. Hg), à J 2 (22 vs 25 mm. Hg), à J 3 (25 vs 24 mm. Hg) Hypo. T° • Qiu WS, JCBFM 2006 215 patients A posteriori, le gp hypo. T° longue (5 J) a un pronostic + favorable que le gp hypo. T° courte (2 J)
 A éviter. . . • les corticoïdes !!! (CRASH trial, Lancet 2005) • l'hypothermie modérée (? ? ? ) Ce qui marche peut-être. . . • • la "normoglycémie" la normothermie "active" le mannitol (phase aiguë ? ? ? , phase chronique ? ? ? ) la nimodipine ? ? ?
A éviter. . . • les corticoïdes !!! (CRASH trial, Lancet 2005) • l'hypothermie modérée (? ? ? ) Ce qui marche peut-être. . . • • la "normoglycémie" la normothermie "active" le mannitol (phase aiguë ? ? ? , phase chronique ? ? ? ) la nimodipine ? ? ?
 Prévention des complications liées au coma et au décubitus prolongé • • • - fermeture des yeux - sondage urinaire - nutrition entérale précoce, favoriser le transit digestif - aspirations trachéales et position demi-assise à 30° - prévention des escarres et attitudes vicieuses (mobilisation des articulations, péri/rachi avec anti-GABA B) - HBPM, bas de contention veineuse ou compression pneumatique - hydratation suffisante, natrémie 145 - surveiller la T° corporelle (< 37, 5°C à la phase aiguë) - surveiller abords veineux
Prévention des complications liées au coma et au décubitus prolongé • • • - fermeture des yeux - sondage urinaire - nutrition entérale précoce, favoriser le transit digestif - aspirations trachéales et position demi-assise à 30° - prévention des escarres et attitudes vicieuses (mobilisation des articulations, péri/rachi avec anti-GABA B) - HBPM, bas de contention veineuse ou compression pneumatique - hydratation suffisante, natrémie 145 - surveiller la T° corporelle (< 37, 5°C à la phase aiguë) - surveiller abords veineux


