трансплантация печени 2014.pptx
- Количество слайдов: 30

ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ

Введение Трансплантация печени является наиболее эффективным и, часто, единственным радикальным и перспективным методом лечения больных с терминальной стадией хронических болезней печени, строй печеночной недостаточностью фульминантного течения, злокачественными и доброкачественными опухолями печени. Увеличивающееся с каждым годом количество выполняемых операций (ежегодно около 25000 во всем мире)служит свидетельством успешности данного метода. Потребность в трансплантации печени возникает ежегодно не менее, чем у 20 человек на 1 000 населения.
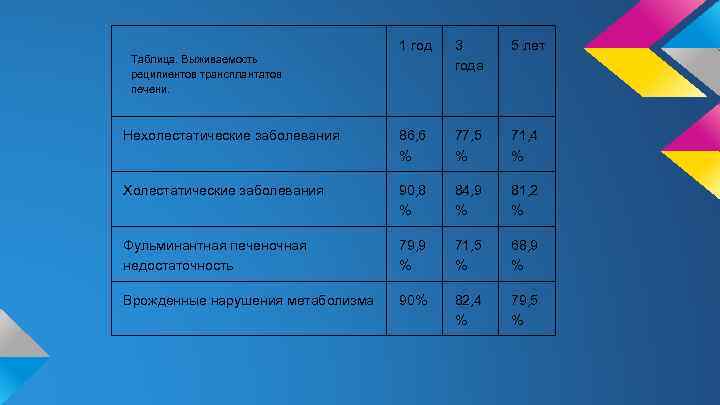
1 год 3 года 5 лет Нехолестатические заболевания 86, 6 % 77, 5 % 71, 4 % Холестатические заболевания 90, 8 % 84, 9 % 81, 2 % Фульминантная печеночная недостаточность 79, 9 % 71, 5 % 68, 9 % Врожденные нарушения метаболизма 90% 82, 4 % 79, 5 % Таблица. Выживаемость реципиентов трансплантатов печени.

Показания 1. Первичный билиарный цирроз печени 2. Вторичный билиарный цирроз печени 3. Первичный склерозирующий холангит 4. Болезнь Кароли 5. Криптогенный цирроз печени 6. Хронический гепатите циррозом печени 7. Синдром Бадда—Киари 8. Молниеносный гепатит 9. Алкогольный цирроз печени 10. Хронический вирусный гепатит 11. Печеночноклеточный рак 12. Аденомы печени

Фульминантная печёночная недостаточность Её причиной у 30– 80% больных служит вирусный гепатит, 30– 50% — химические реагенты и лекарства, 5% — яды, 5% — ишемия и гипоксия печени, 5– 10% — метаболические нарушения. Летальность при фульминантной печёночной недостаточности достигает 50 – 90%. Трансплантация печени должна быть выполнена в течение 2 -3 дней до развития необратимых неврологических нарушений.

Нехолестатические заболевания Трансплантацию печени у взрослых пациентов проводят по поводу алкогольного цирроза печени в 21, 6% случаев, цирроза печени в исходе гепатита С(HCV) — 19, 5%, гепатита В(HBV) — 6, 1%, криптогенного цирроза печени — 12%, аутоиммунного гепатита (АИГ)— 5%.

Холестатические заболевания Трансплантацию печени у взрослых пациентов проводят по поводу первичного билиарного цирроза(ПБЦ) в 10, 9% случаев, первичного склерозирующего холангита (ПСХ)— 9, 9% Трансплантация печени – единственный радикально эффективный метод лечения больных с печеночной недостаточностью при первичном билиарном циррозе, циррозе печени в исходе ПСХ (II-2). Трансплантация печени противопоказана при холангиокарциноме из-за высокой вероятности рецидива (II-3). Все пациентам, страдающим воспалительными заболеваниями кишечника необходимо регулярное проведение колоноскопии до и после ОТП для профилактик и развития колоректального рака (II-3).

Злокачественные опухоли печени (гепатоцеллюлярная карцинома (ГЦК), гепатобластома, эпителиоидная гемангиоэндотелиома и другие) Лучшие отдалённые результаты отмечены при фиброламеллярном варианте ГЦК, гепатобластоме, а также метастазах нейроэндокринных опухолей. Доброкачественные опухоли, поражающие всю печень (гемангиоматоз, печёночно-клеточная аденома, узловая фиброзная гиперплазия) относятся к редким показаниям к трансплантации. Показания к трансплантации печени по поводу гепатоцеллюлярной карциномы обычно ограничивается так называемыми Миланскими критериями (один опухолевый узел не более 5 см в диаметре или 2 -3 узла, каждый из которых не более 3 см в диаметре, отсутствие признаков сосудистой инвазии и отдаленных метастазов). Соблюдение этих критериев позволяет рассчитывать на удовлетворительные отдаленные результаты пятилетнюю выживаемость 50 -70%, менее 10% рецидивов. При соблюдении критериев Калифорнийского Университета Сан-Франциско(UCSF) – одиночный узел менее 6, 5 см в диаметре или не более трех узлов до 4, 5 см каждый, но не более 8 см в общей сумме, 5 летняя выживаемость составляет 50%. Для уменьшения размеров опухоли (down staging) до операции могут применяться трансартериальная хемоэмболизация,

Заболевания, служащие редкими показаниями для трансплантации 1. кистозный фиброз печени (муковисцидоз) 2. болезнь/синдром Бадда–Киари 3. неалкогольный стеатогепатит 4. семейный холестаз или болезнь Байлера 5. болезнь Аладжила 6. поликистоз печени 7. семейная амилоидная полинейропатия (TTR- амилоидоз) 8. альвеококкоз 9. тирозинемия 10. оксалурия и др. После определения необходимости трансплантации печени нужно удостовериться, что исчерпаны все ресурсы консервативного лечения, а затем оценивать возможность трансплантации для этого пациента.
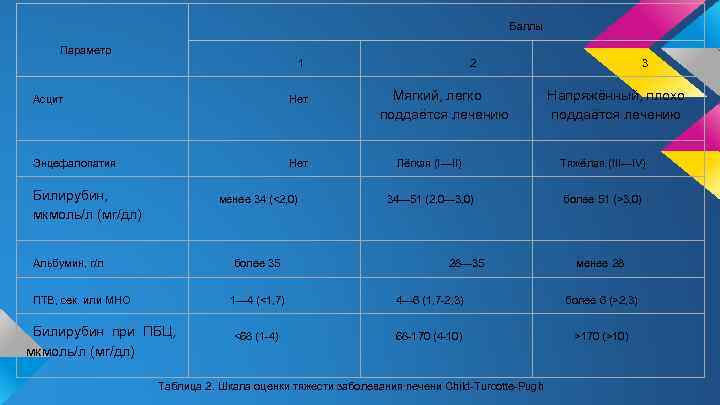
Баллы Параметр 1 Асцит Нет Энцефалопатия Нет Билирубин, мкмоль/л (мг/дл) менее 34 (<2, 0) Альбумин, г/л более 35 ПТВ, сек. или МНО 2 Мягкий, легко поддаётся лечению 3 Напряжённый, плохо поддаётся лечению Лёгкая (I—II) Тяжёлая (III—IV) 34— 51 (2, 0— 3, 0) более 51 (>3, 0) 28— 35 менее 28 1— 4 (<1, 7) Билирубин при ПБЦ, мкмоль/л (мг/дл) 4— 6 (1, 7 -2, 3) более 6 (>2, 3) <68 (1 -4) 68 -170 (4 -10) >170 (>10) Таблица 2. Шкала оценки тяжести заболевания печени Child-Turcotte-Pugh

Менее 7 баллов составляет класс A, 7 -9 баллов – класс B, 10 и более класс С. 5 -летняя выживаемость пациентов, чье состояние соответствует классу B по CTP составляет 80%, при классе С (10 и более баллов)-около трети пациентов умирают в течение года.

Противопоказания к трансплантации печени После того как были исчерпаны возможности консервативного лечения и установлена необходимость трансплантации печени требуется ответить на 3 основных вопроса: - сможет ли пациент перенести операцию и ранний послеоперационный период? - будет ли пациент привержен к терапии и режиму необходимому для выживания после трансплантации печени? - есть ли у пациента сопутствующие заболевания, которые могут скомпрометировать его выживание или функцию трансплантата. Противопоказания: Абсолютные: • СПИД; • внепечёночное распространение злокачественных опухолей; • активная внепеченочная инфекция (туберкулез и другие); • активный алкоголизм; • психические заболевания, исключающие регулярный прием иммунодепрессантов. Относительные: • высокий кардиологический или анестезиологический риск; • тромбоз воротной вены; • ранее перенесенные вмешательства на печени; • возраст более 60 лет; • индекс массы тела (ИМТ) более 35 кг/м 2

Подбор пары реципиент-донор Печень, как трансплантируемый орган, считается наиболее удобным с точки зрения тканевой совместимости. Это объясняется известной иммунокомпетентностью печени, в некоторой степени подавляющей иммунный ответ организма реципиента. Поэтому для подбора донорской печени конкретному реципиенту необходимым является лишь совпадение с донором по группе крови без учета совместимости по антигенам системы HLA. В педиатрической практике особое значение приобретает подбор органа по антропометрическим параметрам, что становится более трудным по мере уменьшения массы тела реципиента. В связи с крайним дефицитом трансплантатов малых размеров возникает необходимость использования различных модификаций печеночных трансплантатов.

Хирургическая техника ортотопической трансплантации печени Ортотопическая трансплантация печени представляет собой весьма обширное многоэтапное хирургическое вмешательство, которое справедливо считается наиболее сложным в абдоминальной хирургии. . Классическая методика ОТП с использованием печени трупного донора была разработана еще в 60 -х годах Т. Starzl и с тех пор не претерпела каких-либо принципиальных изменений. Она заключается в том, что пораженнаямпечень реципиента, включая позадипеченочный отдел нижней полой вены, полностью удаляется и замещается целым донорским органом. Существенным практическим вкладом в развитие родственной трансплантации явилась оригинальная методика использования правой доли печени живого донора, разработанная в РНЦХ РАМН и имеющая мировой приоритет.
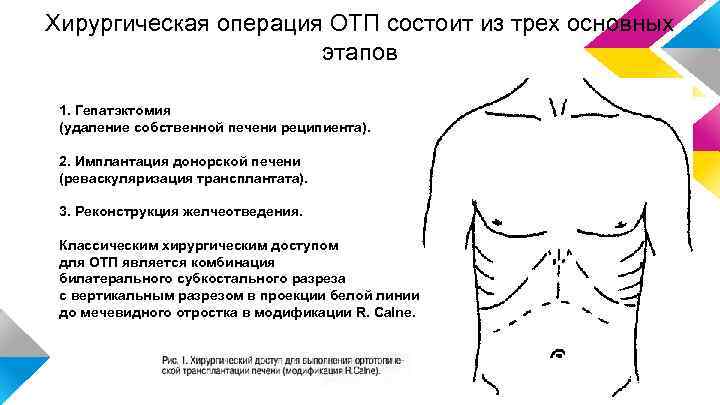
Хирургическая операция ОТП состоит из трех основных этапов 1. Гепатэктомия (удаление собственной печени реципиента). 2. Имплантация донорской печени (реваскуляризация трансплантата). 3. Реконструкция желчеотведения. Классическим хирургическим доступом для ОТП является комбинация билатерального субкостального разреза с вертикальным разрезом в проекции белой линии до мечевидного отростка в модификации R. Calne.

Гепатэктомия - наиболее травматичный этап ОТП Степень сложности гепатэктомии увеличивается с возрастом реципиента и длительностью существования болезни в связи с наступающими выраженными склеротическими изменениями тканей на фоне портальной гипертензии и хронического лимфостаза. Длительное существование портальной гипертензии приводит к развитию множественных забрюшинных коллатералей, что затрудняет хирургические манипуляции при мобилизации печени.

Беспеченочный период Общепринятой методикой для стабилизации состояния реципиента в беспеченочном периоде является проведение порто-бедренно-аксиллярного шунтирования, при котором забираемая отдельно из портального бассейна и отдельно из бассейна нижней полой вены кровь с помощью специального центрифужного насоса принудительно вливается в систему верхней полой вены через левую аксиллярную вену
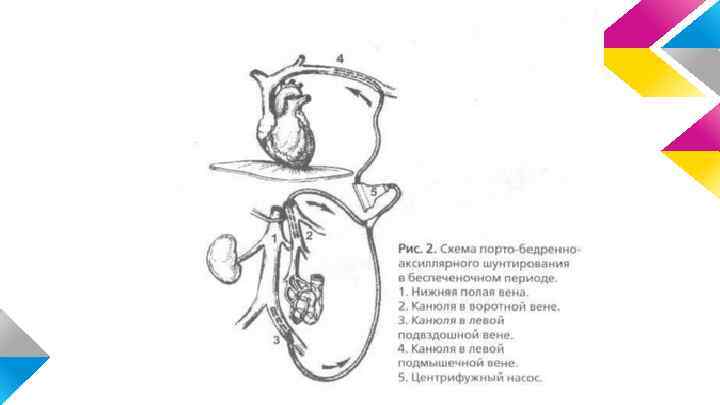

Имплантация донорской печени Результат ортотопической трансплантации печени, в значительной степени, зависит от того, насколько хирургу удастся воссоздать естественные условия, приемлемые для фнкционирования трансплантата в организме реципиента. В связи с этим методика имплантации варьирует в зависимости от разновидности используемого трансплантата. Такими разновидностями являются: 1. трупная печень целая 2. ‘’уменьшенная’’ трупная печень 3. анатомические доли или левый латеральный сектор трупной печени после разделения одного трансплантанта для двоих реципиентов 4. анатомические доли или левый латеральный сектор печени живого родственного донора.
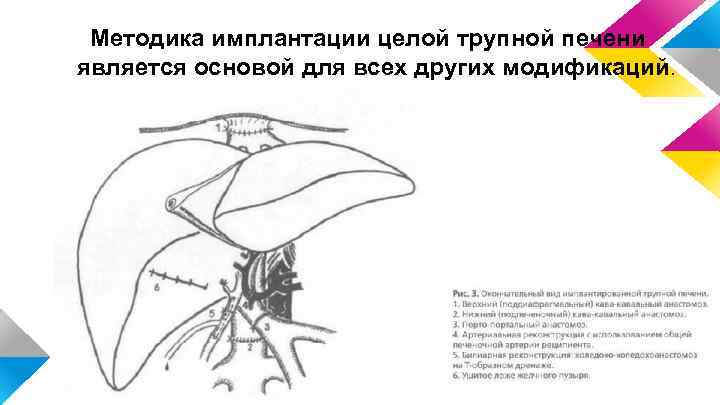
Методика имплантации целой трупной печени является основой для всех других модификаций.
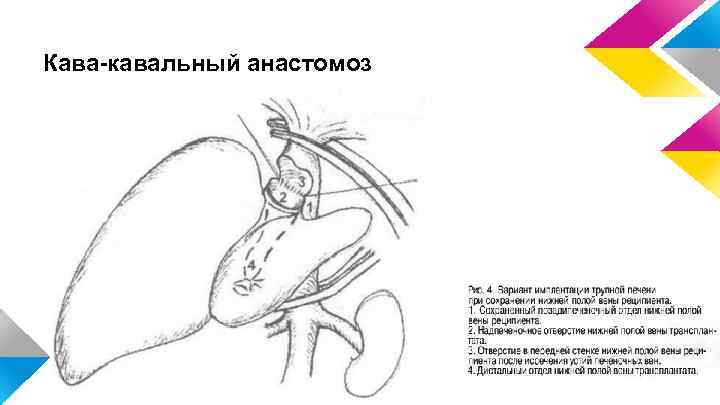
Кава-кавальный анастомоз

ИИмплантация левой доли печени
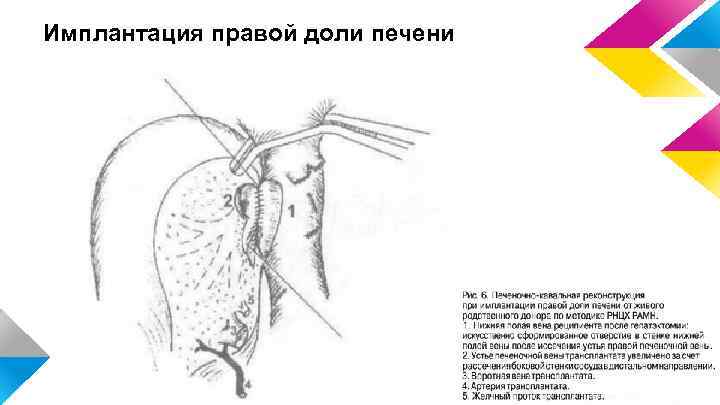
Имплантация правой доли печени
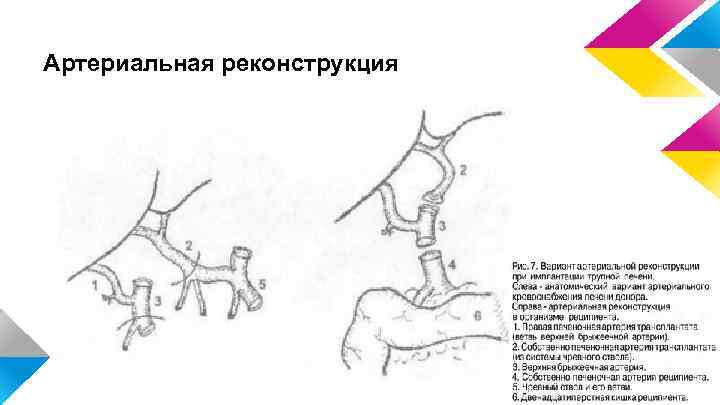
Артериальная реконструкция
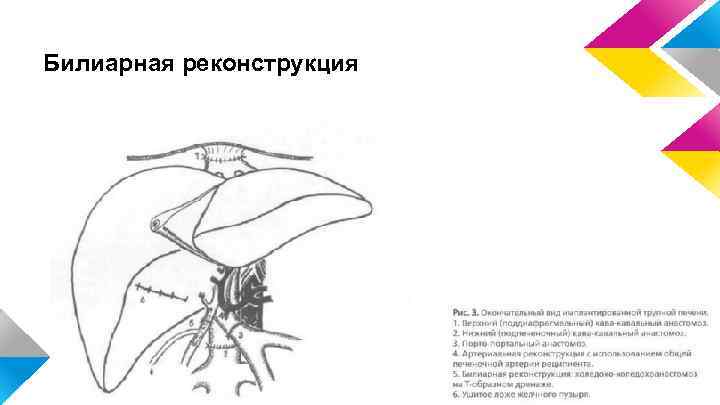
Билиарная реконструкция

Посттрансплантационный период Под посттрансплантационным периодом следует понимать жизнь реципиента с функционирующим трансплантированным органом (в данном случае - донорская печень) независимо от ее продолжительности. Нормальное течение этого периода у взрослого реципиента подразумевает выздоровление от болезни печени и ее осложнений, физическую и социальную реабилитацию.

Выживаемость После трансплантации печени выживаемость реципиентов в течение года составляет85%-90%, пятилетняя — 70%-75%, десятилетняя - 60%, двадцатилетняя — 40%. Наилучший прогноз у больных холестатическими заболеваниями. При злокачественных опухолях печени пятилетняя выживаемость больных составляет 50 -70% в зависимости от характера опухоли и стадии.

Реакция отторжения Неотъемлемой частью течения посттрансплантационного периода является реакция отторжения. Определяющую роль в том, как будет протекать посттрансплантационный период, играет медикаменозная иммуносупрессия. Главным принципом проведения медикаментозной иммуносупрессии является использование минимальных допустимых доз иммунодепрессантов, обеспечивающих удержание реакции клеточного отторжения трансплантанта в пределах слабой степени. Виды протоколов иммуносупрессий: 2 -компонентный(кортикостероиды+циклоспорин А или такролимус) 3 -компонентный(кортикостероиды+циклоспорин А+мофетиловая кислота)

Качество жизни Заканчивая изложение проблемы трансплантации печени, необходимо подчеркнуть, что своевременное выполнение этого вмешательства и проведение адекватного иммуноподавляющего лечения позволяет не только сохранить жизнь, но и обеспечить полное выздоровление реципиента. Говоря о перспективах развития трансплантации печени в России, следует констатировать, что основной проблемой в настоящее время является необходимость организации сколько-нибудь действенной системы посмертного органного донорства. Это представляет собой скорее социально-этическую, нежели медицинскую проблему. По всей вероятности, наиболее реальным путем в настоящее время является развитие родственной трансплантации, в том числе использование правой доли печени.
трансплантация печени 2014.pptx