Торакальная Анестезия.ppt
- Количество слайдов: 192

Торакальная Анестезия

RCA Syllabus: Знания Предоперационная оценка функции внешнего дыхания • Анестезия и вентиляция при проведении бронхоскопии • Понимание роли FOB в обеспечении контроля над ДП • Принципы однолѐгочной вентиляции • Лечение пневмоторакса • Принципы дренирования гр. полости • Принципы п/о ведения и аналгезии после торакальных операциий

Навыки Предоперационный осмотр больных с хроническими лѐгочными заболеваниями и больных отделения торакальной хирургии • Анестезия на «малые» и «большие» торакальные операции • Показания к использованию одно-и двухпросветных трубок • Подтверждение положения трубок с помощью FOB • Раздельная вентиляция лѐгких

План Краткий обзор анатомии ДП Показания к однолѐгочной вентиляции/изоляции лѐгких Физиология однолѐгочной вентиляции Как изолировать лѐгкое при сохранении вентиляции другого: Оборудование. Гипоксия во время однолѐгочной вентиляции –что делать?

Показания к однолёгочной, или раздельной вентиляции лёгких Абсолютные показания–с целью изоляциивентилируемого лѐгкого при наличии разрыва ДП, или предотвращения перекрёстной контаминации биологическим материалом (кровью, гноем, жидкостью) Относительные показания–в основном, для обеспечения хирургического доступа к лѐгким и средостению

Показания Абсолютные 1. БПФ 2. Лёгочный абсцесс 3. Эндобронхиальное кровотечение 4. Бронхоэктазы 5. Разрыв бронха Относительные 1. Лобэктомия, пульмонэктомия 2. VATS 3. Хирургия пищевода 4. Хирургия дуги аорты

Противопоказания к установке двухпросветных трубок Обструкция крупных ДП Трудная интубация Ограниченный опыт анестезиолога Ограничение подвижности или нестабильность шейного отдела ДП малого диаметра(дети, взрослые маленького роста) Полный желудок
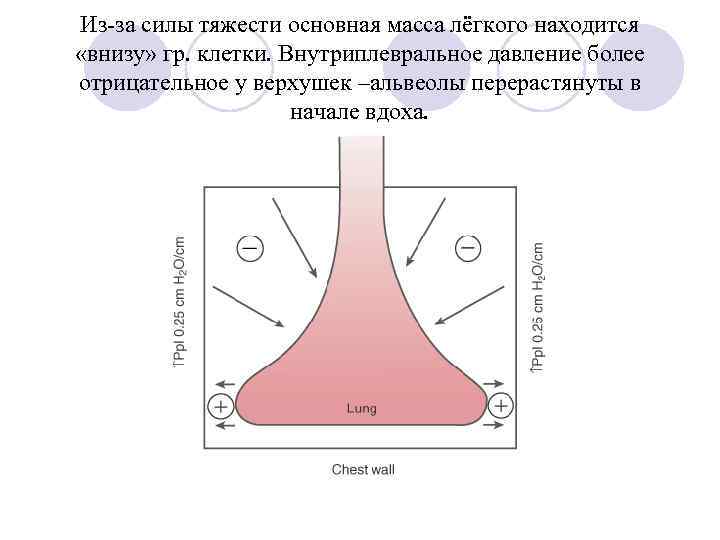
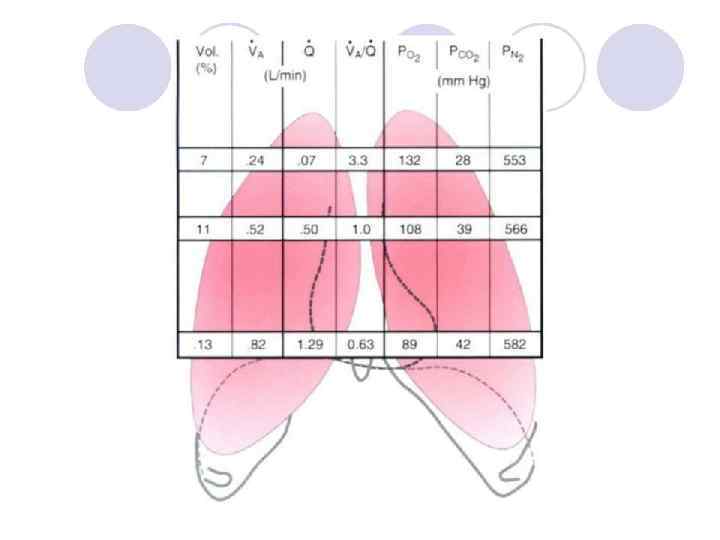
Из-за силы тяжести основная масса лёгкого находится «внизу» гр. клетки. Внутриплевральное давление более отрицательное у верхушек –альвеолы перерастянуты в начале вдоха.
Transpulino pressure
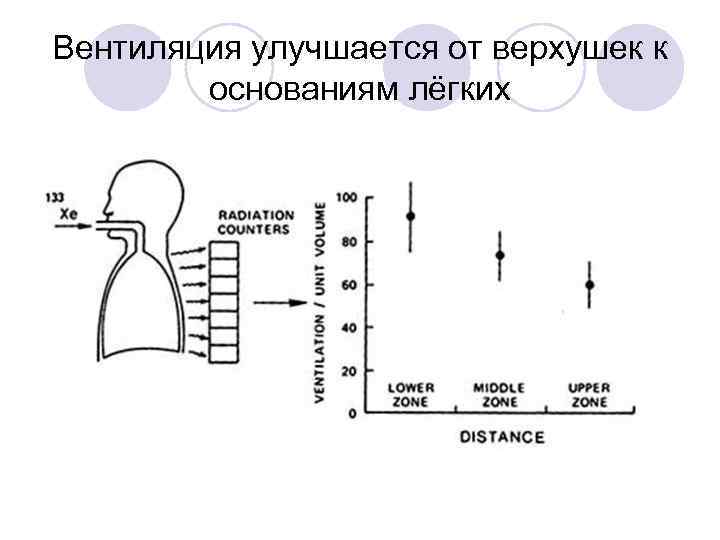
Вентиляция улучшается от верхушек к основаниям лёгких
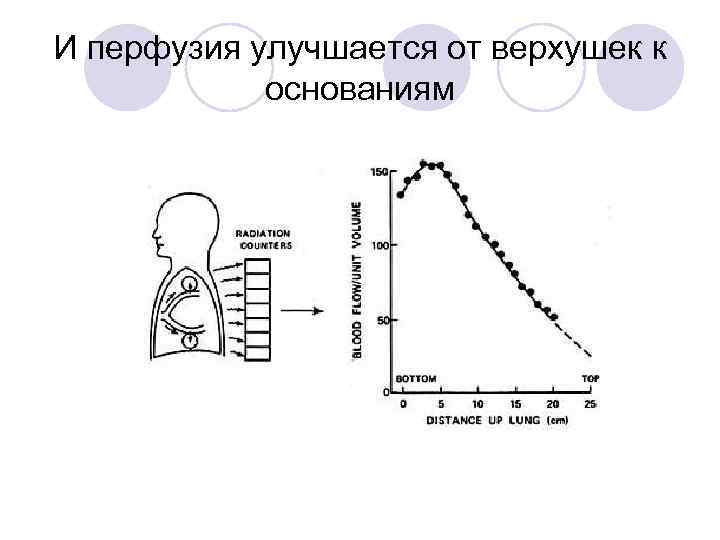
И перфузия улучшается от верхушек к основаниям
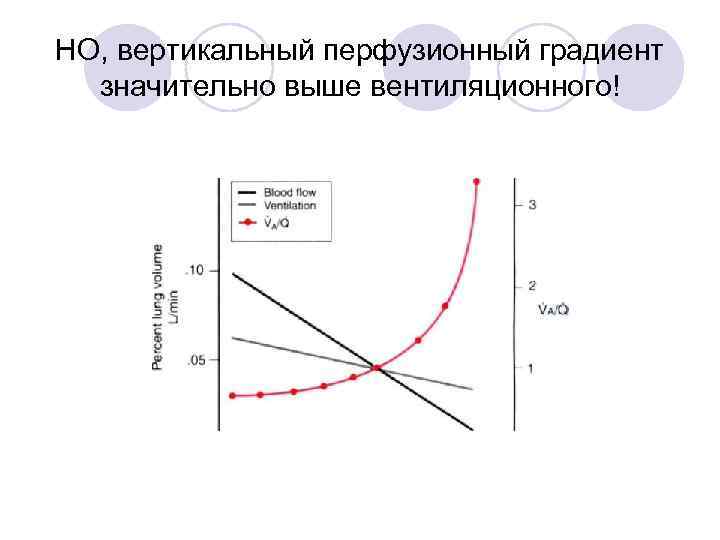
НО, вертикальный перфузионный градиент значительно выше вентиляционного!
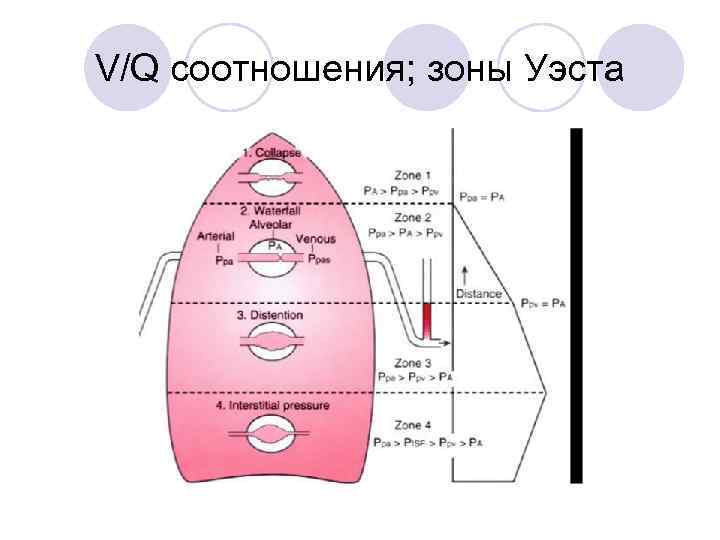
V/Q соотношения; зоны Уэста
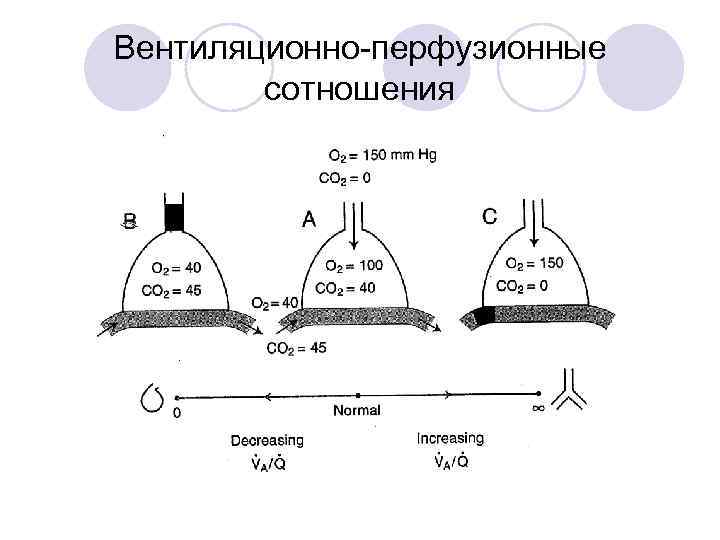
Вентиляционно-перфузионные сотношения
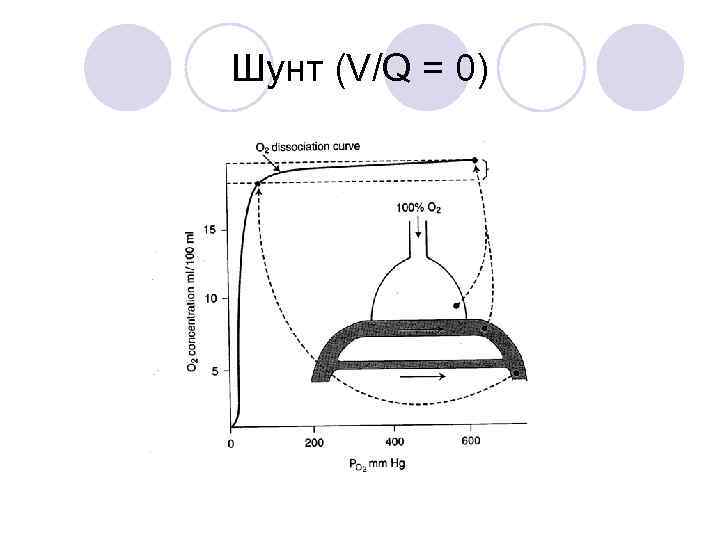
Шунт (V/Q = 0)
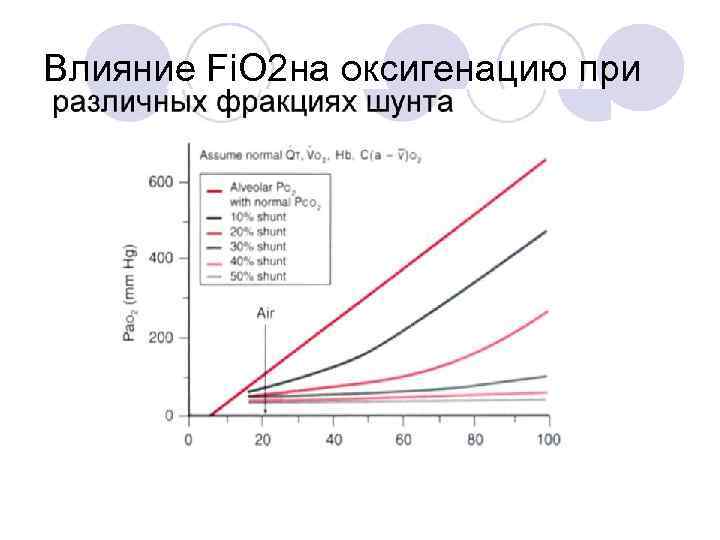
Влияние Fi. O 2 на оксигенацию при
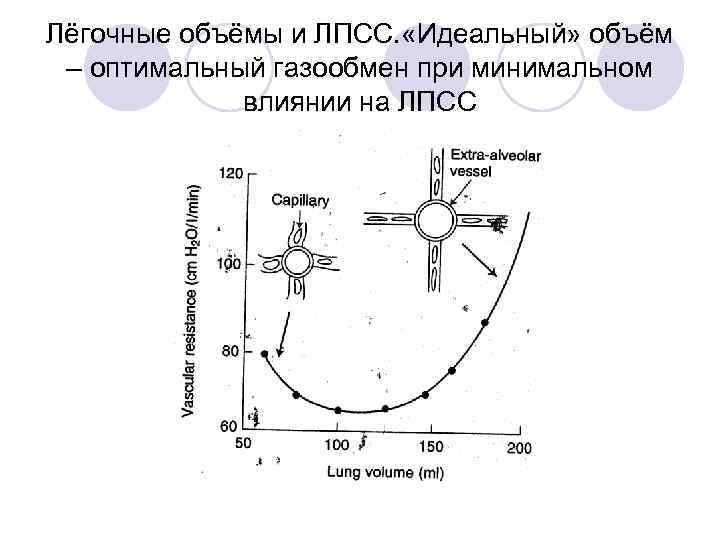
Лёгочные объёмы и ЛПСС. «Идеальный» объём – оптимальный газообмен при минимальном влиянии на ЛПСС
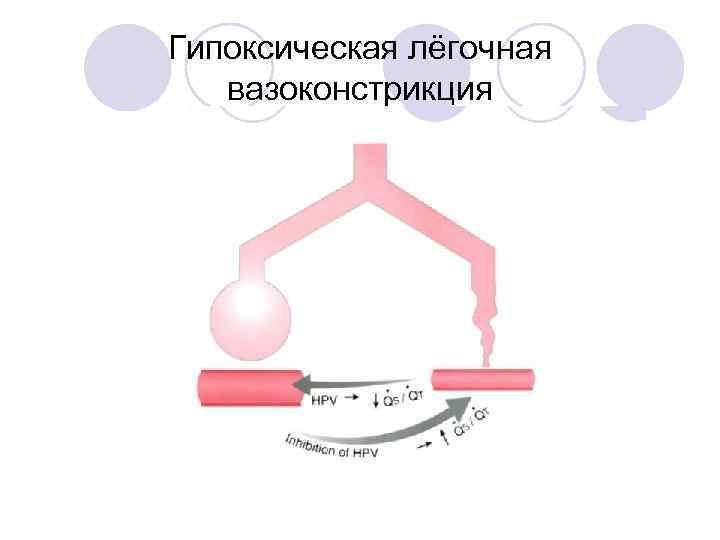
Гипоксическая лёгочная вазоконстрикция
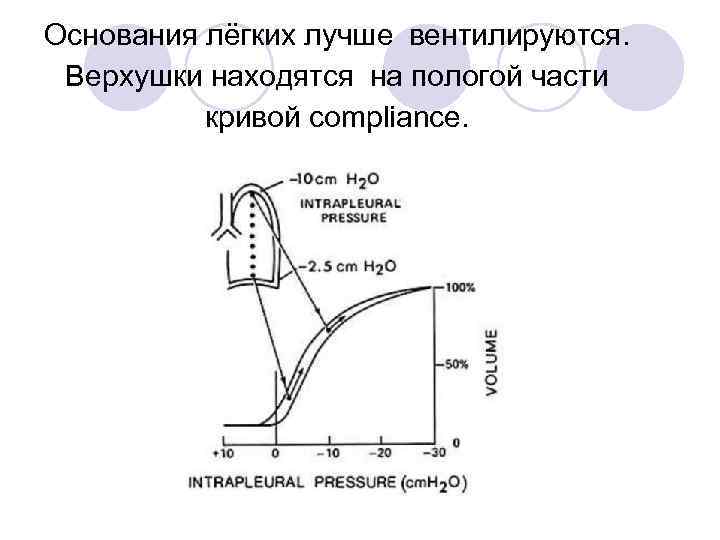
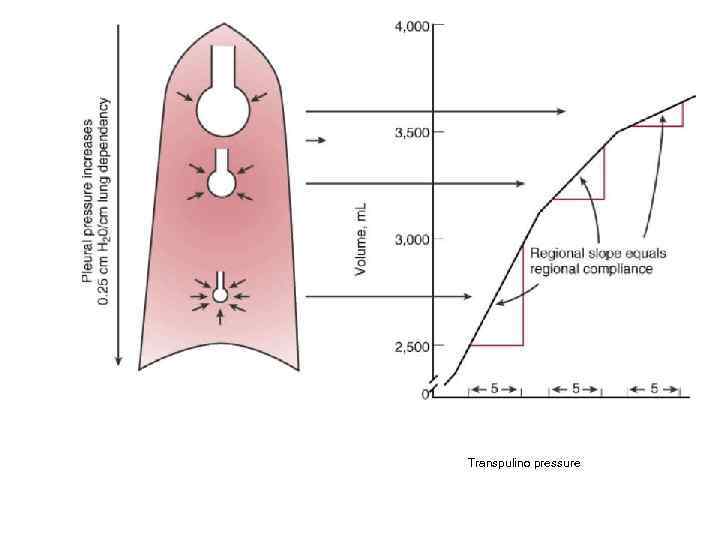
Основания лёгких лучше вентилируются. Верхушки находятся на пологой части кривой compliance.
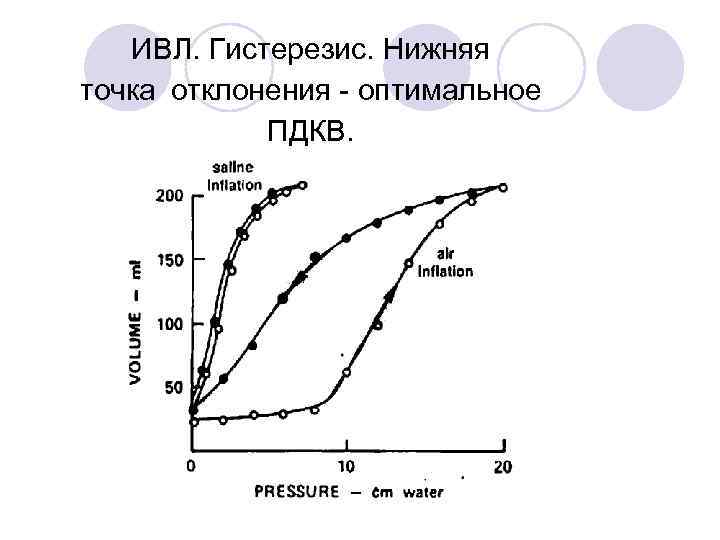
ИВЛ. Гистерезис. Нижняя точка отклонения - оптимальное ПДКВ.

Патофизиология однолёгочной вентиляции

Патофизиология однолёгочной вентиляции (ОВ) определяется факторами, влияющими на вентиляционно - перфузионные соотношения и шунт
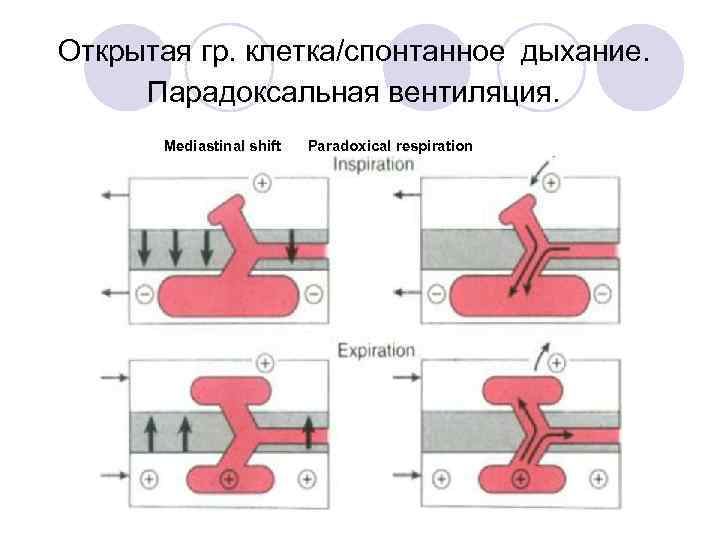
Открытая гр. клетка/спонтанное дыхание. Парадоксальная вентиляция. Mediastinal shift Paradoxical respiration i : » : ~
Однонаправленный клапан при лечении открытых ранений груди.


Распределение вентиляции в положении на боку, СД, гр. клетка закрыта. • В сознании: верхнее лёгкое - 39% нижнее лёгкое - 61% • Под наркозом: верхнее лёгкое - 55% нижнее лёгкое - 45% ФОЕ верхнее/нижнее лёгкое - 1400/900 (1. 5)
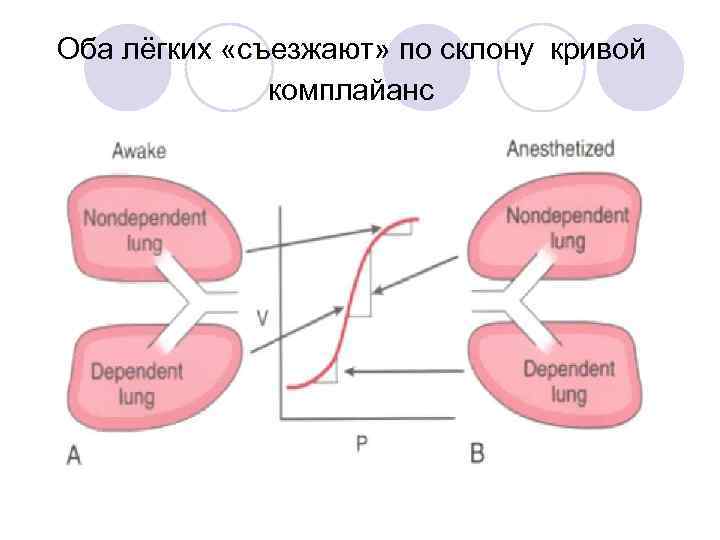
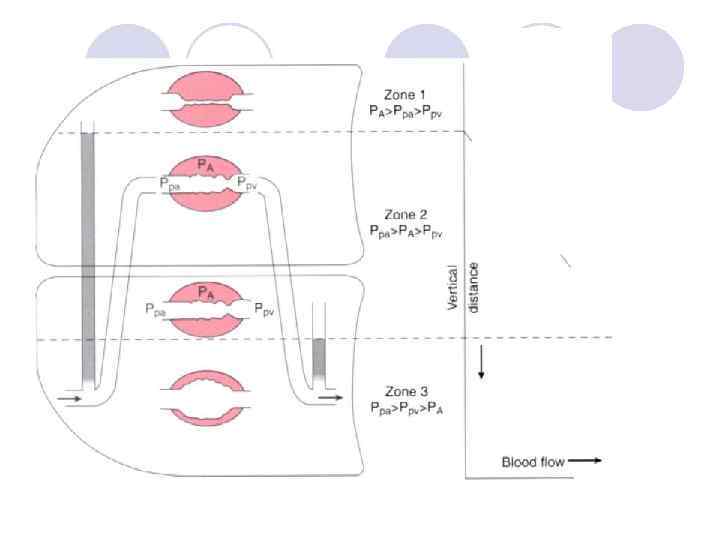
Оба лёгких «съезжают» по склону кривой комплайанс

Верхнее лёгкое вентилируется лучше. После введения миорелаксантов ситуация ещё более ухудшается, так как: • Курватура нижней гемидиафрагмы уплощается. • Дальнейшее снижение ФОЭ нижнего лёгкого под весом средостения и содержимого брюшной полости. • Ситуация ухудшается при неправильной укладке больного на столе.

Нижнее лёгкое перфузируется лучше при любых обстоятельствах (сила тяжести)!
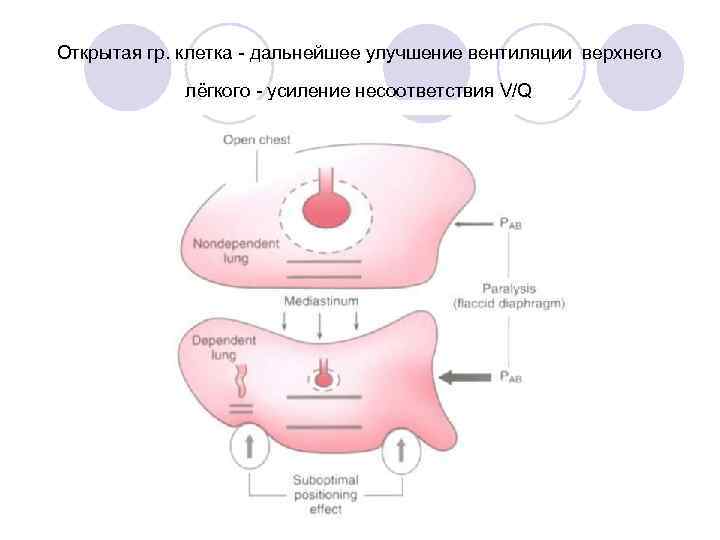
Открытая гр. клетка - дальнейшее улучшение вентиляции верхнего лёгкого - усиление несоответствия V/Q

Нарастание Р(А-а)О 2 - гипоксия! Решение проблемы - однолёгочная вентиляция. НО, за счёт увеличения фракции шунта (до 40%) - нарастание Р(А-а)О 2 - гипоксия!

Факторы, снижающие фракцию шунта • Гипоксическая лёгочная вазоконстрикция • Хроническая патология лёгких (хр. вазоконстрикция) • Сила тяжести • Хирургические манипуляции • «Оптимальная» вентиляция нижнего лёгкого
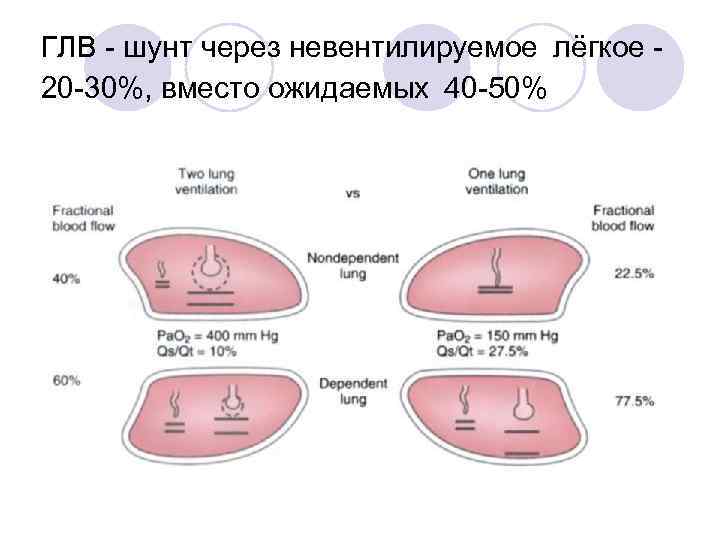
ГЛВ - шунт через невентилируемое лёгкое 20 -30%, вместо ожидаемых 40 -50%
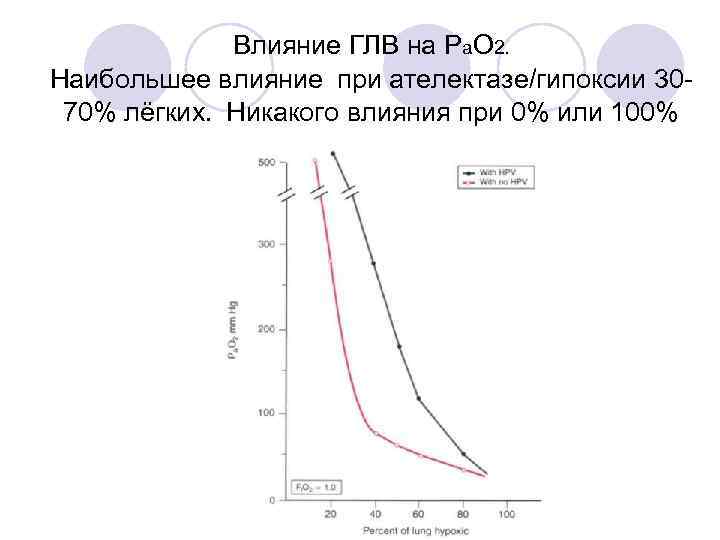
Влияние ГЛВ на Ра. О 2. Наибольшее влияние при ателектазе/гипоксии 3070% лёгких. Никакого влияния при 0% или 100%

Фармакологические факторы, подавляющие ГЛВ • Системные вазодилятаторы: Особенно нитроглицерин и нитропруссид А также, добутамин, некоторые блокаторы Са, и многие р2 агонисты (изадрин, орципреналин, ритадрин, сальбутамол, глюкагон, АТФ) • Ингаляционные агенты!
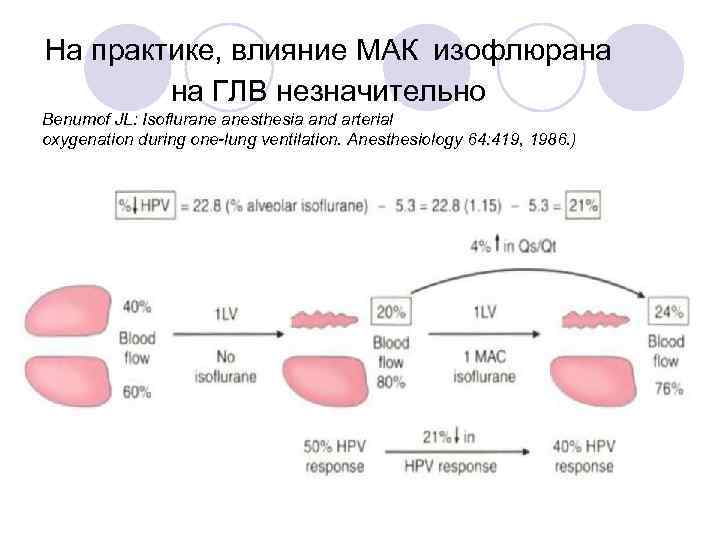
На практике, влияние МАК изофлюрана на ГЛВ незначительно Benumof JL: Isoflurane anesthesia and arterial oxygenation during one-lung ventilation. Anesthesiology 64: 419, 1986. )
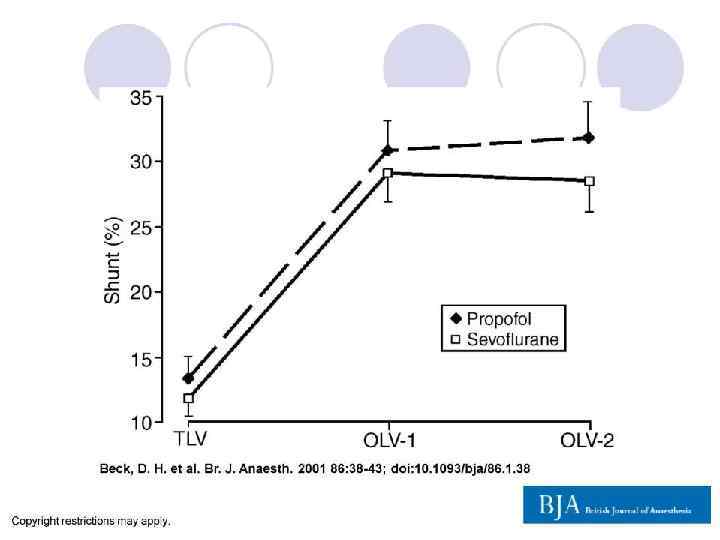

Респираторные факторы, повышающие фракцию шунта • Гипокапния - прямое влияние на региональную ГЛВ + перераздувание альвеол - увеличение ЛПСС - перенаправление крови в невентилируемое лёгкое - |фракции шунта • Гиперкапния напрямую усиливает ГЛВ, НО также и усиливает вазоконстрикцию в вентилируемом лёгком + гиповентиляция - усиление ателектазирования перенаправление крови в невентилируемое лёгкое - |фракции шунта
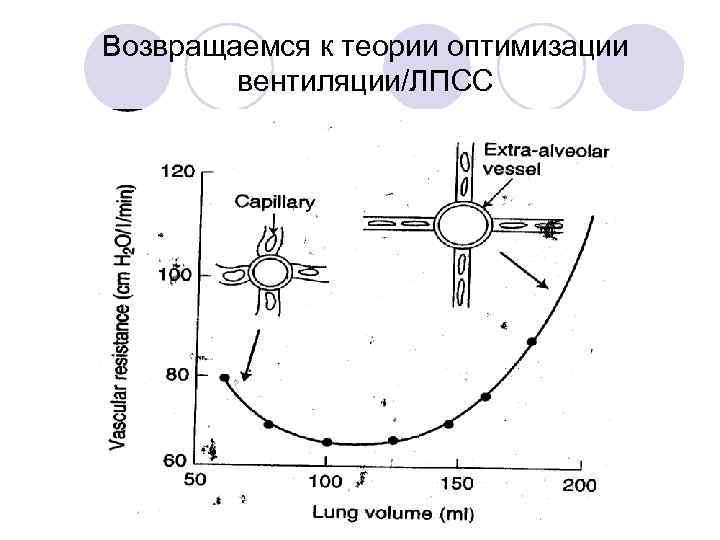
Возвращаемся к теории оптимизации вентиляции/ЛПСС

Влияние сердечно-сосудистой системы на ↑фракции шунта ↓Сердечного выброса –опосредованно, через. Cv. O 2 Qs/Qt=(Cc'O 2–Ca. O 2)/(Cc'O 2– Cv. O 2)Cv. O 2 = (Hb x 1, 36 x Sv. O 2) + (Pv. O 2 x 0, 0031)Ca. O 2 = (Hb x 1, 36 x Sa. O 2) + (Pa. O 2 x 0, 0031) DO 2 = CO x Ca. O 2 (доставка О 2)VO 2 = CO x (Ca. O 2 -Cv. O 2) (потребление О 2) Или Cv. O 2 = Ca. O 2 -VO 2 / CO СО –сердечный выброс

Факторы, снижающие СВ • - «Анестезиологические» Анестетики ↑ Инспираторного давления, ПДКВ • «Хирургические» Манипуляции Кровопотеря снижение преднагрузки Факторы «со стороны больного» Аритмии

Снижение СВ – аритмии (мерцание/трепетание предсердий) • Часто осложняет ХОБЛ • У 25% больных МА развивается в п/о периоде • Факторы риска: Возраст > 60 лет Пульмонэктомия левого лёгкого • Этиология - перегрузка правых отделов
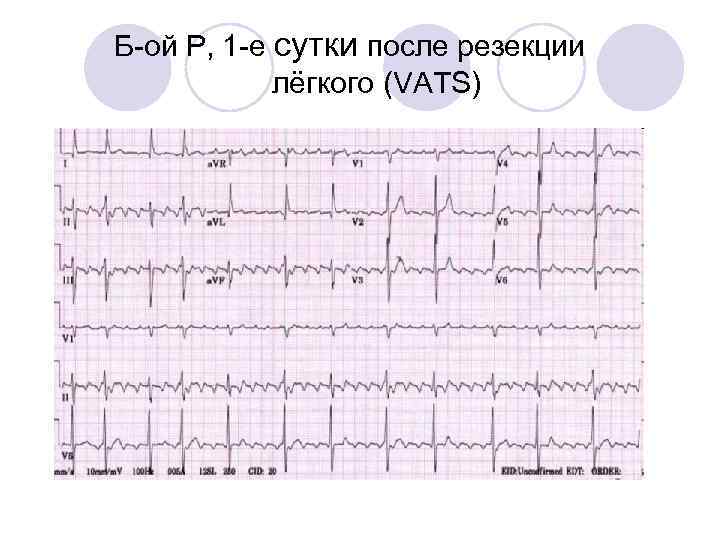
Б-ой Р, 1 -е сутки после резекции лёгкого (VATS)

Диагноз Трепетание предсердий –частота 260/мин, блок 3/1 – 4/1 Признаки гипертрофии ЛЖ и блокады ЛПНПГ ? Лечение •

Лечение Кардиоверсия Кардиостимуляция (―overdrive pacing‖) Антиаритмики –препараты, замедляющие AV-проводимость: Дилтиазем-β-блокаторы-Амиодарон Рекомендованы в п/о периоде после торакальных операций

Общая тактика при ОЛВ: • Поддержание адекватной оксигенации: Sa. O 2 > 90% Pa. O 2 > 9 k. Pa (60 mm. Hg) • «Оптимальная вентиляция» • Адекватный сердечный выброс
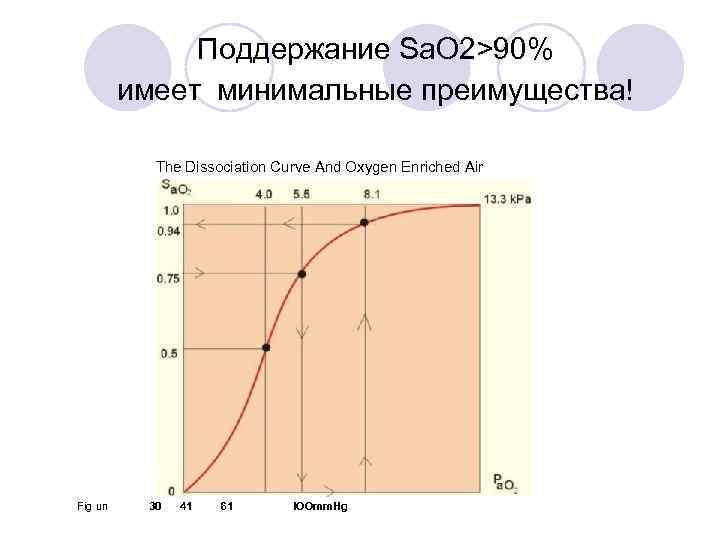
Поддержание Sa. O 2>90% имеет минимальные преимущества! The Dissociation Curve And Oxygen Enriched Air Fig un 30 41 61 l. OOmm. Hg

Методы раздельной вентиляции • Двухпросветные трубки • Бронхиальные блокеры • Эндобронхиальные трубки

Двухпросветные трубки Преимущества • Достаточный диаметр для ИВЛ и заведения катетера для отсоса • Надёжная конструкция • Можно вентилировать оба лёгких без необходимости замены трубки • Быстрое сдувание и раздувание лёгкого Недостатки • Не подходят: в ситуации трудных ДП и фиксированного шейного отдела ДП малого диаметра При аномалиях ДП • Введение правосторонних трубок бывает затруднено/невозможно

Двухпросветная трубка (Робертшоу)
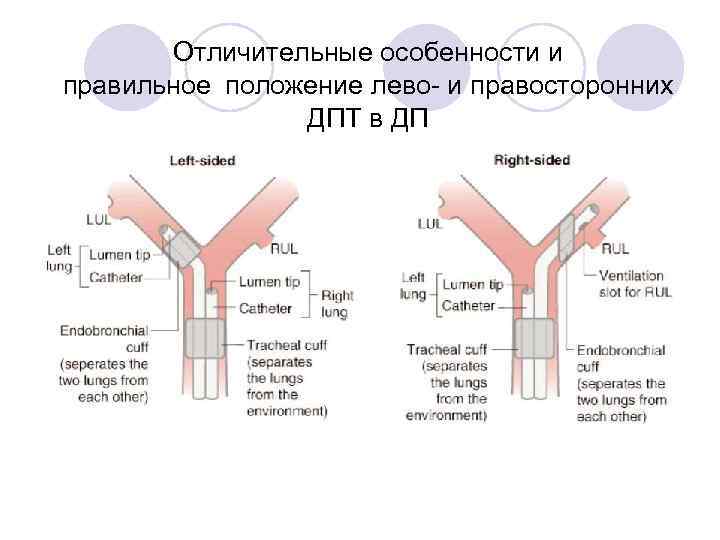
Отличительные особенности и правильное положение лево- и правосторонних ДПТ в ДП
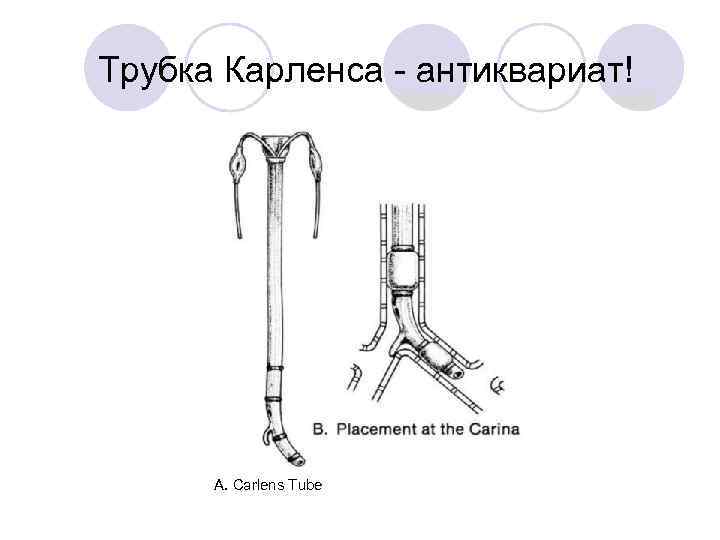
Трубка Карленса - антиквариат! A. Carlens Tube
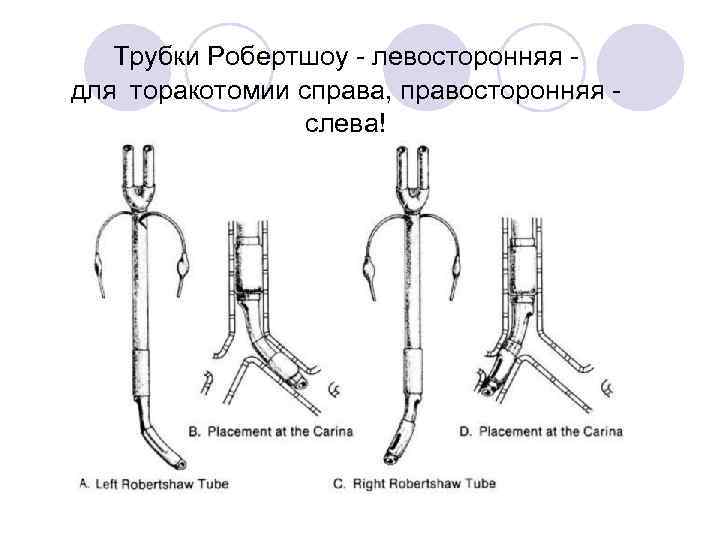
Трубки Робертшоу - левосторонняя для торакотомии справа, правосторонняя слева!
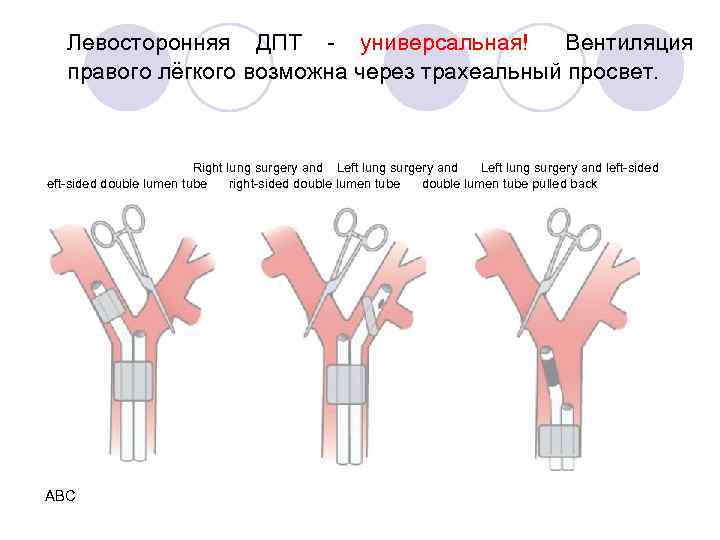
Левосторонняя ДПТ - универсальная! Вентиляция правого лёгкого возможна через трахеальный просвет. Right lung surgery and Left lung surgery and left-sided double lumen tube right-sided double lumen tube pulled back ABC
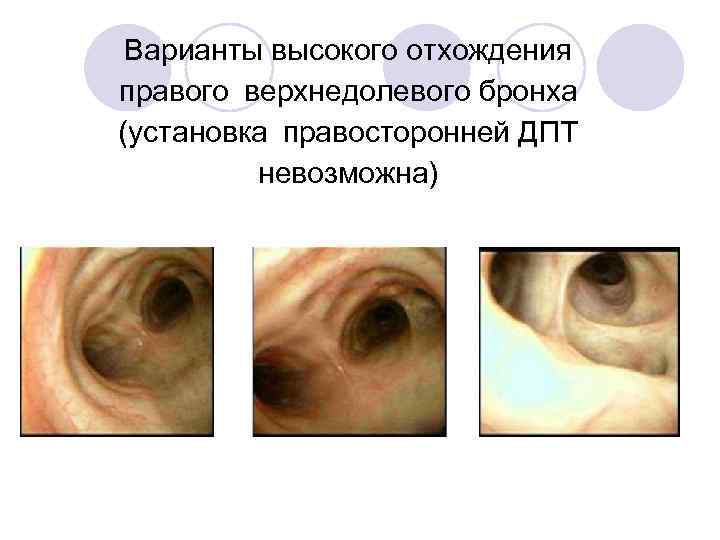
Варианты высокого отхождения правого верхнедолевого бронха (установка правосторонней ДПТ невозможна)

Выбор размера трубки (общие принципы) • Выбор трубки наибольшего возможного размера для облегчения ИВЛ, а также прохождения бронхоскопа и катетера для отсоса • Рост лучше всего коррелирует с размером трубки • У курильщиков и больных с бронхоэктазами и хр. инфекционными заб. лёгких, размер ДП, как правило, больше

Выбор размера трубки (бывает непросто!) • Large (39 F) - мужчины Medium (37 F) женщины Small (35 F) - женщины невысокого роста, подростки • 35 -37 F - короткий рост 37 -39 F - средний рост 39 -41 F - высокие/очень высокие

Suggested Sizes for Double-lumen Tubes: Sex Height Size of Tube (Fr. ) Female < 160 cm (63 in) 35 Female > 160 cm 37 Male< 170 cm (67 in) 39 Male> 170 cm 41
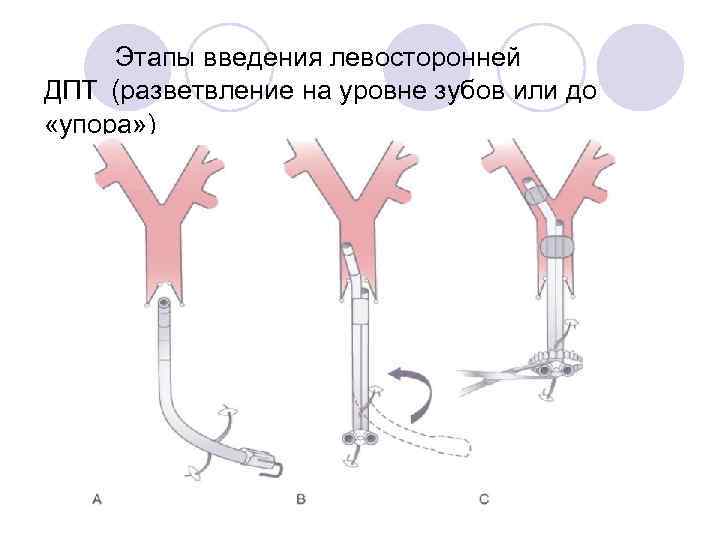
Этапы введения левосторонней ДПТ (разветвление на уровне зубов или до «упора» )
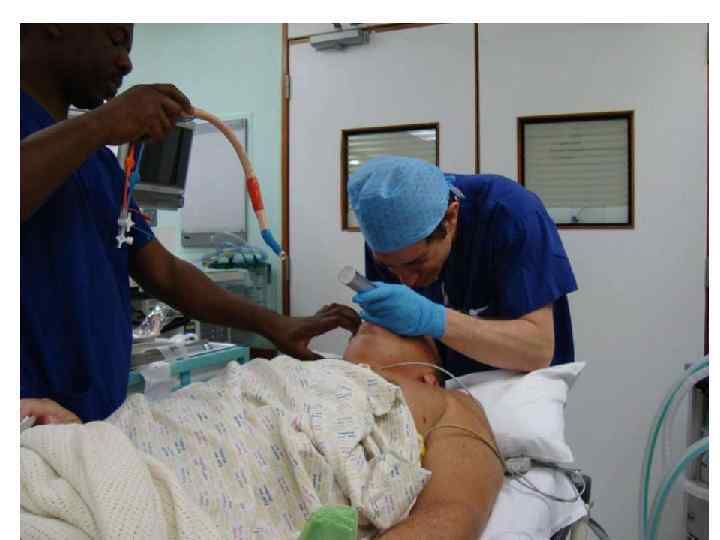
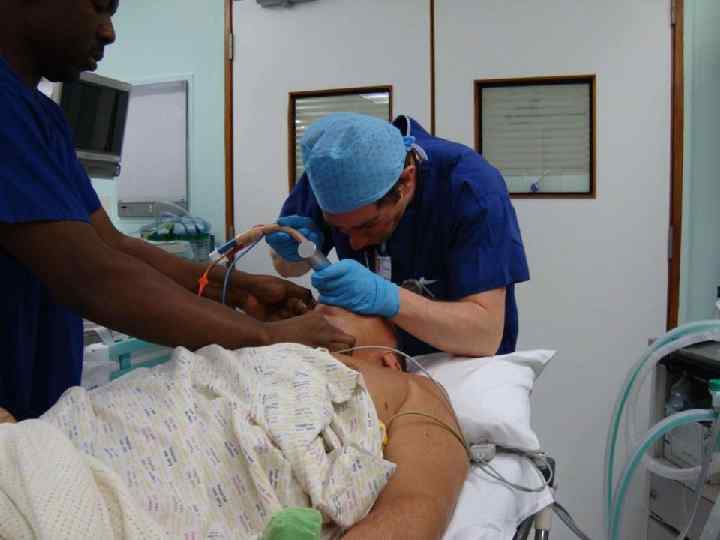
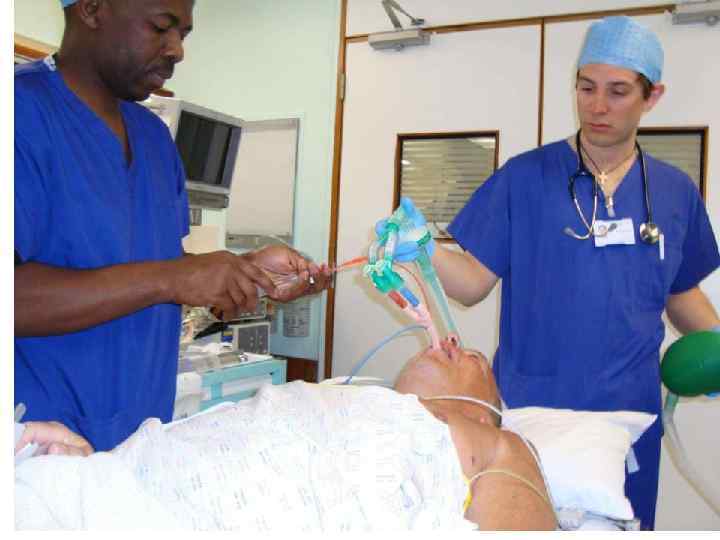
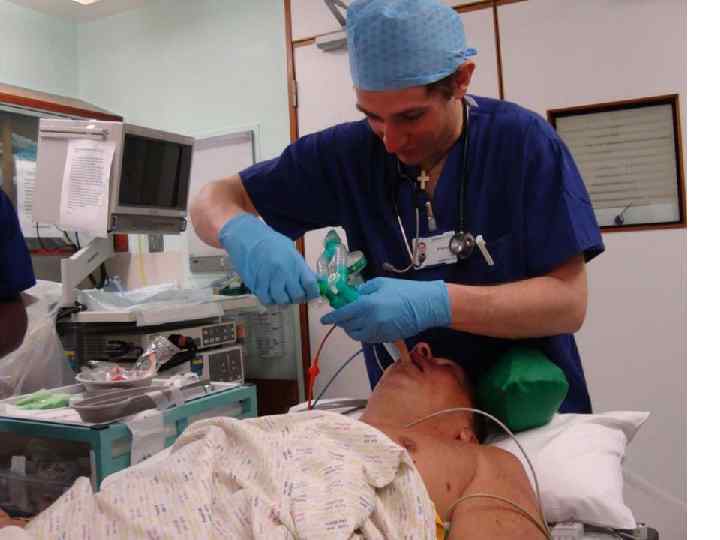
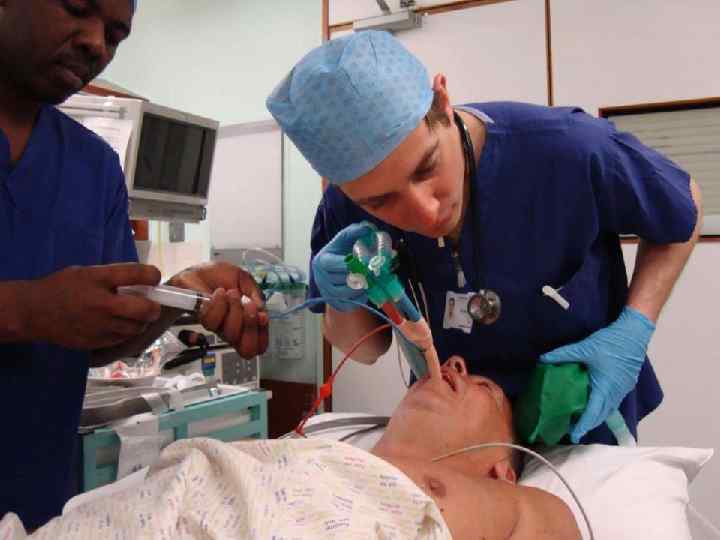

В чём ошибка Джона?
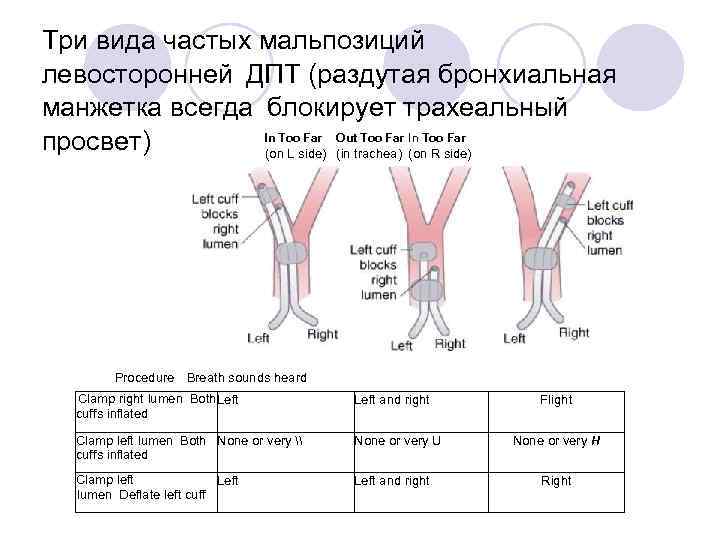
Три вида частых мальпозиций левосторонней ДПТ (раздутая бронхиальная манжетка всегда блокирует трахеальный In Too Far Out Too Far In Too Far просвет) (on L side) (in trachea) (on R side) Procedure Breath sounds heard Clamp right lumen Both Left cuffs inflated Left and right Clamp left lumen Both None or very \ cuffs inflated None or very U Clamp left Left lumen Deflate left cuff Left and right Flight None or very H Right

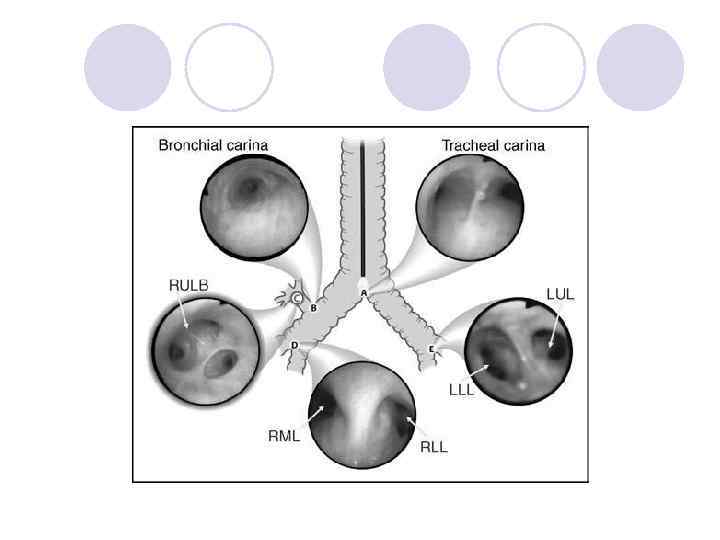
Подтверждение правильного положения ДПТ • Клиническая - аускультация • Фиброоптическая бронхоскопия «золотой стандарт»

Частота неправильной установки/смещения ДПТ и бронхиальных блокеров доходит до 38%! «Наиболее важным фактором, влияющим на успешную установку ДПТ, является знание анестезиологом эндоскопической анатомии лёгких» . Campos JH, et al. Anesthesiology 2006; 104: 261 -6

Левосторонние трубки. Клинический опыт применения у 1170 больных. • Положение трубки подтверждалось аускультативно, а также наблюдением за движениями гр. клетки больных. • «Авторы пришли к выводу, что в большинстве случаев установки левосторонних трубок потребности в бронхоскопии нет» Вrodsky JB, Lemmens HJM. J Cardiothorac Vasc Anesth 2003; 17: 28998
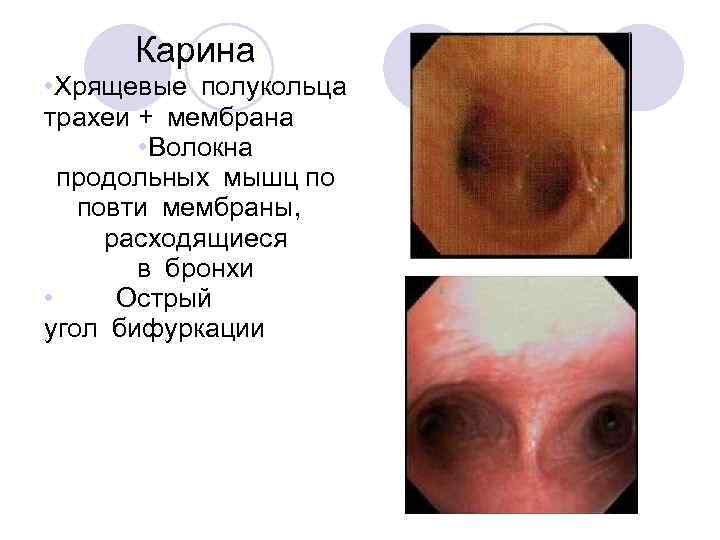
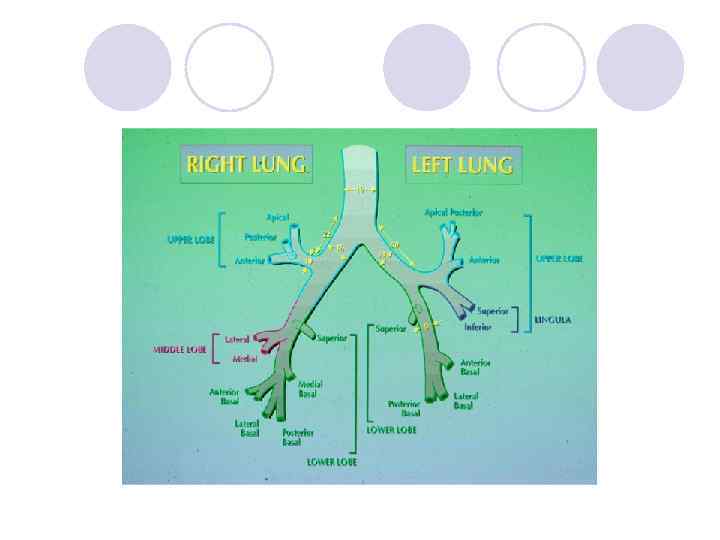
Карина • Хрящевые полукольца трахеи + мембрана • Волокна продольных мышц по повти мембраны, расходящиеся в бронхи • Острый угол бифуркации
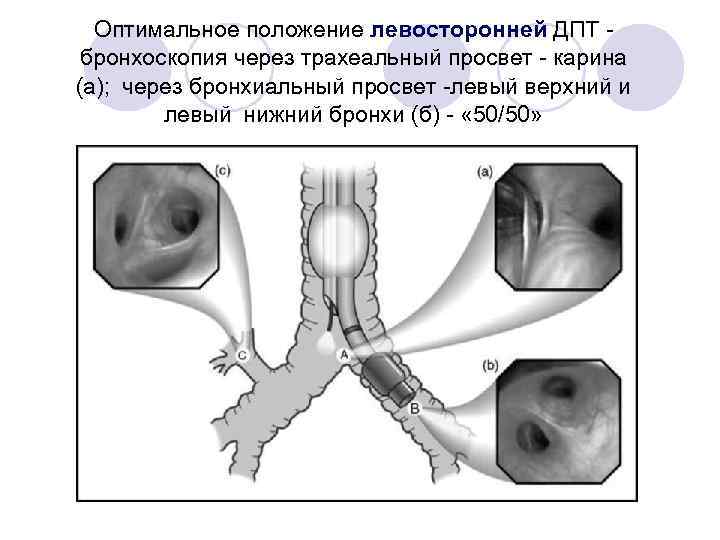
Оптимальное положение левосторонней ДПТ бронхоскопия через трахеальный просвет - карина (а); через бронхиальный просвет -левый верхний и левый нижний бронхи (б) - « 50/50»
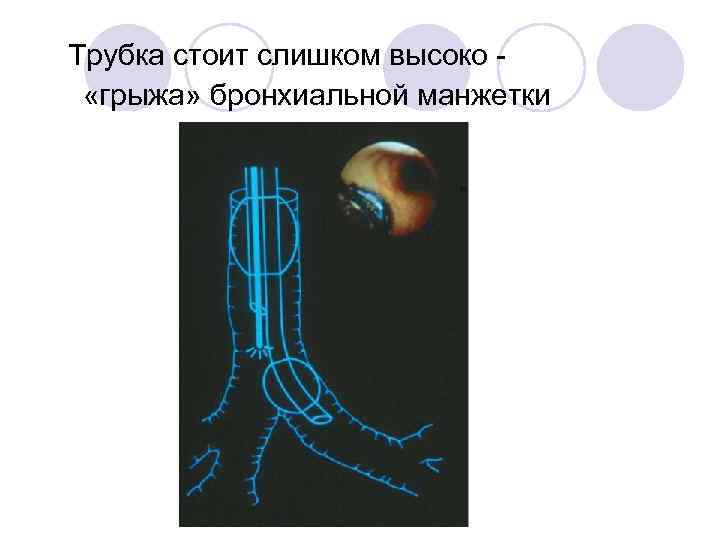
Трубка стоит слишком высоко «грыжа» бронхиальной манжетки
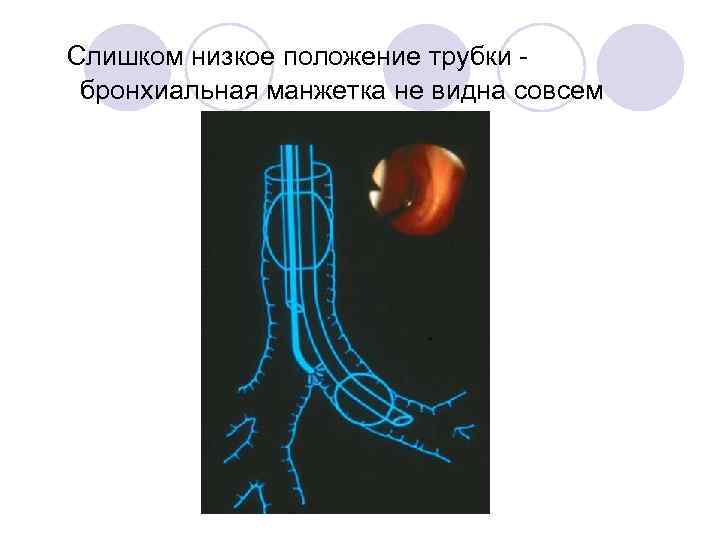
Слишком низкое положение трубки бронхиальная манжетка не видна совсем
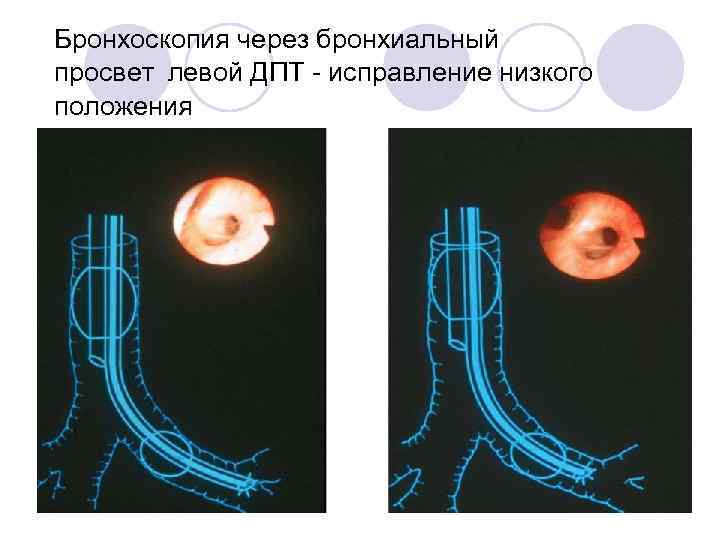
Бронхоскопия через бронхиальный просвет левой ДПТ - исправление низкого положения трубки.
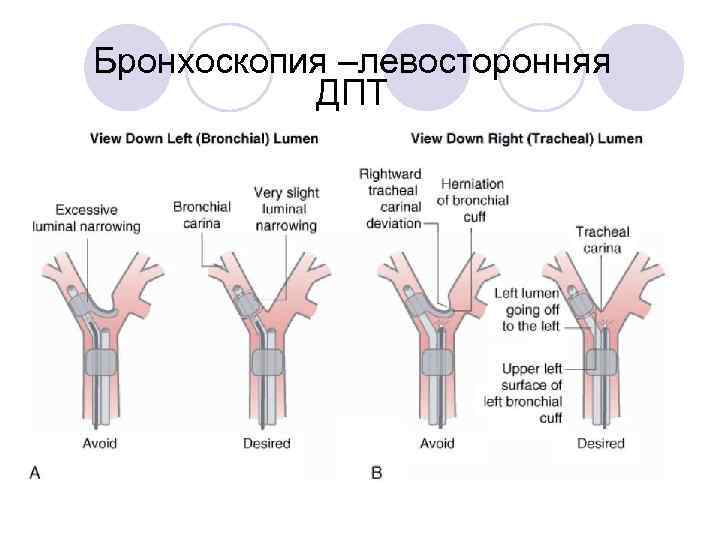
Бронхоскопия –левосторонняя ДПТ
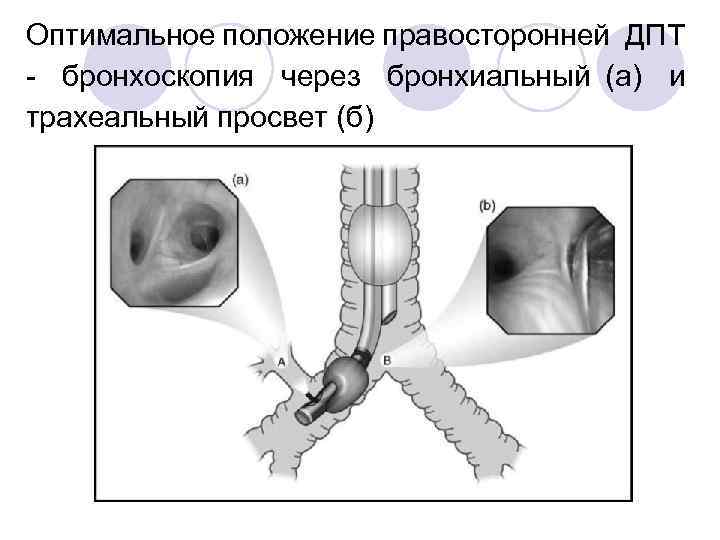
Оптимальное положение правосторонней ДПТ - бронхоскопия через бронхиальный (а) и трахеальный просвет (б)
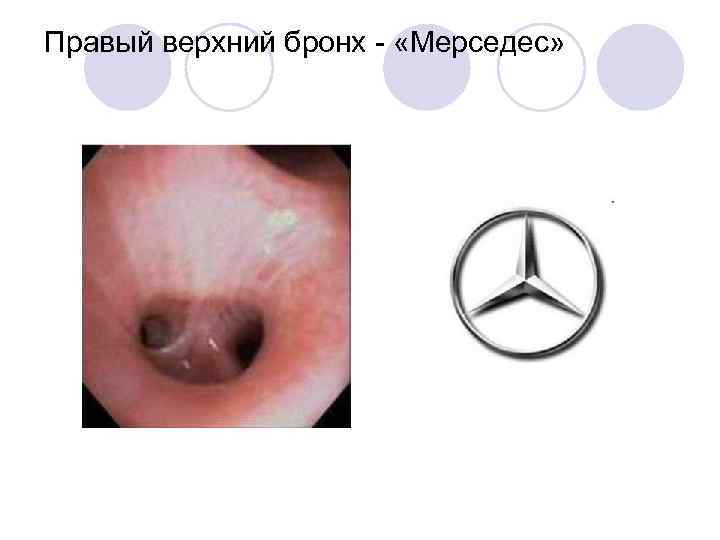
Правый верхний бронх - «Мерседес»
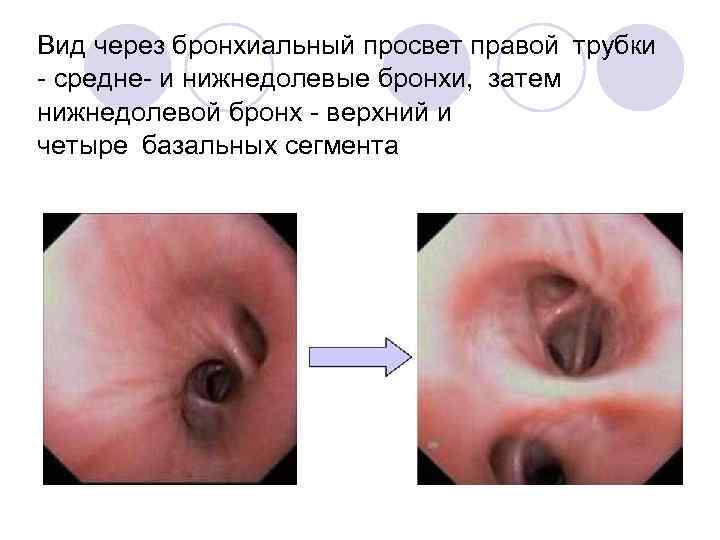
Вид через бронхиальный просвет правой трубки - средне- и нижнедолевые бронхи, затем нижнедолевой бронх - верхний и четыре базальных сегмента
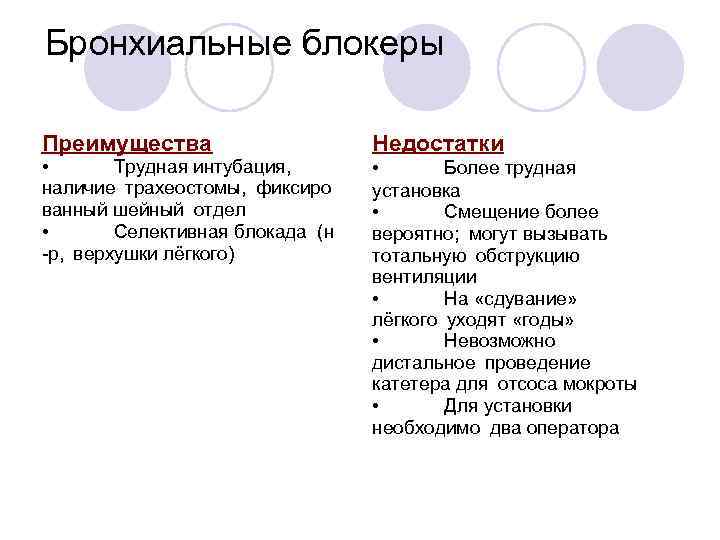
Бронхиальные блокеры Преимущества Недостатки • Трудная интубация, наличие трахеостомы, фиксиро ванный шейный отдел • Селективная блокада (н -р, верхушки лёгкого) • Более трудная установка • Смещение более вероятно; могут вызывать тотальную обструкцию вентиляции • На «сдувание» лёгкого уходят «годы» • Невозможно дистальное проведение катетера для отсоса мокроты • Для установки необходимо два оператора

Бронхиальные блокеры «Arndt»

Разъём для введения блокера бронхоскоп, блокер, наркозный контур

Наконечник с петлёй и манжеткой
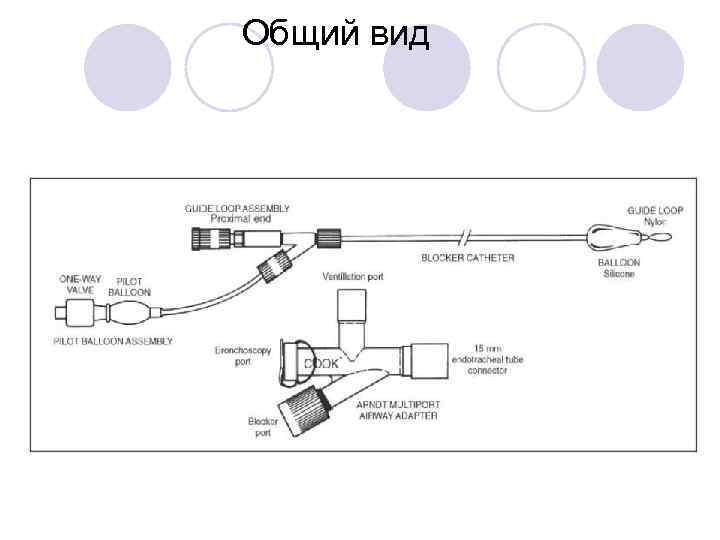
Общий вид
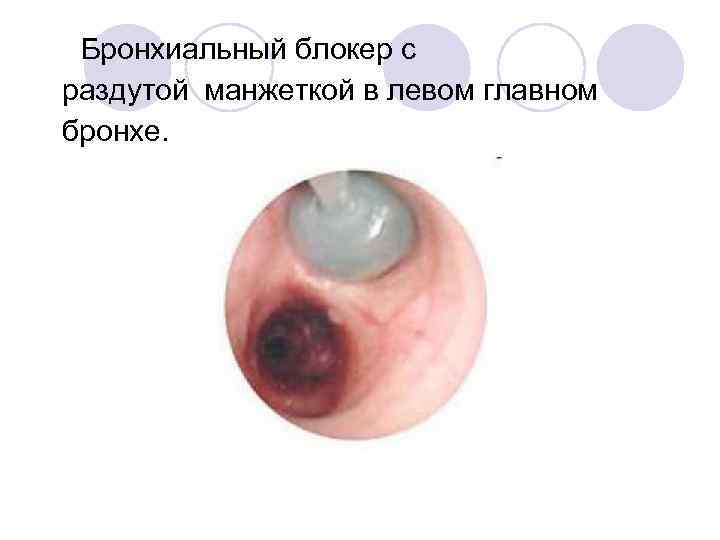
Бронхиальный блокер с раздутой манжеткой в левом главном бронхе.

Трубки Univent Преимущества Более лёгкая (по сравнению с ДПТ) установка Могут использоваться с обеих сторон Доступны маленькие размеры для детской практики(до 3. 5 мм) Один оператор Недостатки Медленное сдувание лёгкого Невозможность заведения катетера для отсоса мокроты Возможность смещения блокера

Трубки Univent Преимущества Недостатки • Более лёгкая (по сравнению с ДПТ) установка • Могут использоваться с обеих сторон • Доступны маленькие размеры для детской практики (до 3. 5 мм) • Один оператор • Медленное сдувание лёгкого • Невозможность заведения катетера для отсоса мокроты • Возможность смещения блокера

Трубка Univent - однопросветная трубка с боковым каналом для блокера
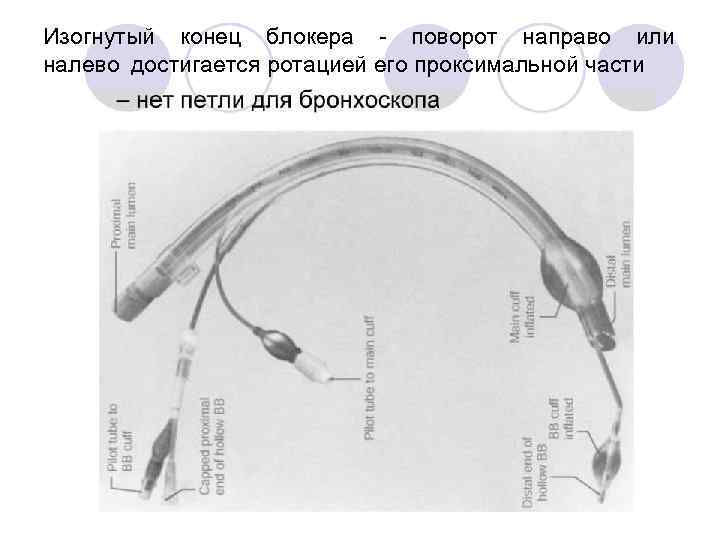
Изогнутый конец блокера - поворот направо или налево достигается ротацией его проксимальной части
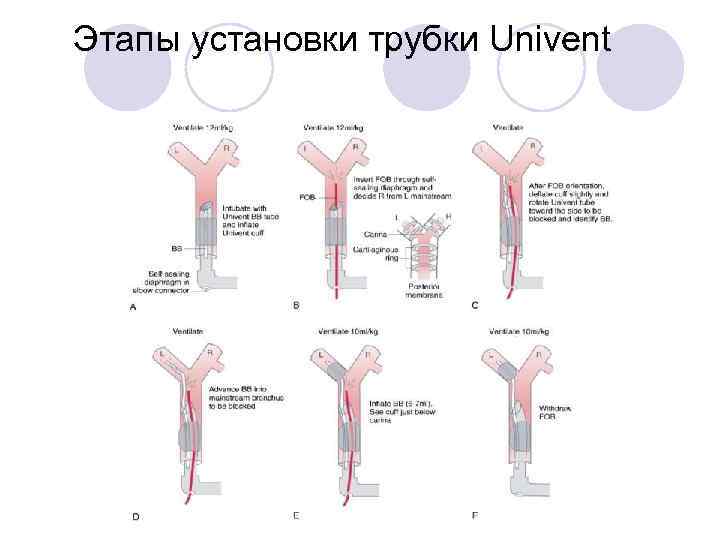
Этапы установки трубки Univent
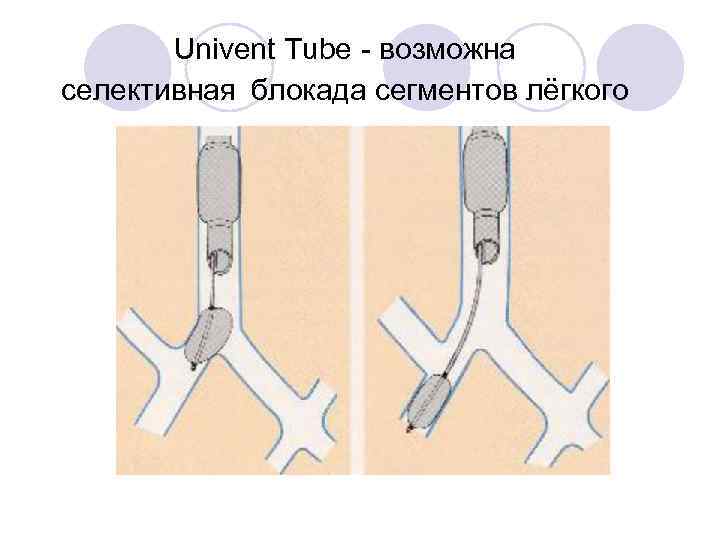
Univent Tube - возможна селективная блокада сегментов лёгкого
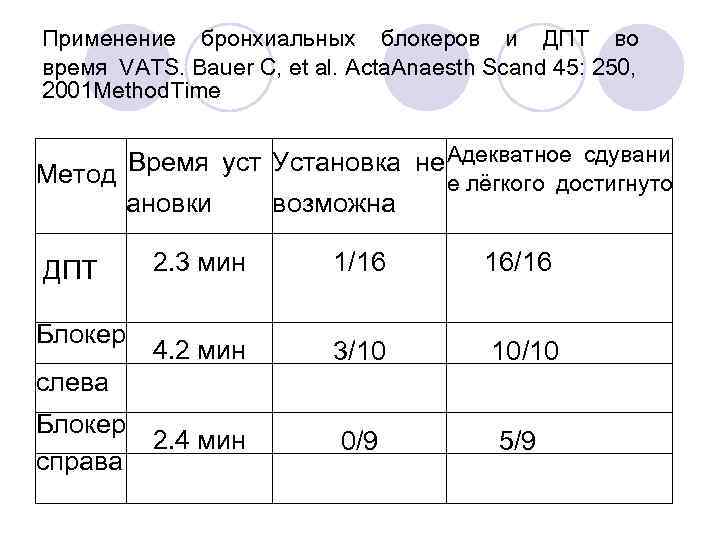
Применение бронхиальных блокеров и ДПТ во время VATS. Bauer C, et al. Acta. Anaesth Scand 45: 250, 2001 Method. Time Время уст Установка не Адекватное сдувани Метод е лёгкого достигнуто ановки возможна 2. 3 мин 1/16 16/16 4. 2 мин 3/10 10/10 Блокер 2. 4 мин справа 0/9 5/9 ДПТ Блокер слева

Предоперационная подготовка и отбор пациентов

Наиболее частая патология лёгких, требующая хирургического лечения (открытого и торакоскопического) 1. Резекция опухолей/биопсия 2. Плевральные аблационные процедуры (плевродез) по поводу рецидивирующего пневмоторакса или выпота (нр, в результате опухоли) 3. Удаление инфицированного материала (нр, декортикация после пневмонии) (ИВ: туберкулёз больше не оперируют!) 4. Биопсия лёгких с диагностической целью (н - р, фиброзирующие заболевания)

«Редкости» • Удаление инородного тела из трахеи/бронхов • Опухоли средостения (биопсия) • Симпатектомия • Трахео-пищеводная фистула • Раздельная интубация/вентиляция - кровь/гной/воздух

Рак лёгких - второй по распространённости рак в США (15% от общего числа) и самая частая причина смерти от рака среди мужчин и женщин (28%) • Мелкоклеточная карцинома - SCLC (25%) в большинстве случаев неоперабельна (только T 1 N 0 M 0); смерть без лечения в течении 3 месяцев. • Немелкоклеточная карцинома - ЫЭСЦС (75%) - менее, чем у 20% больных диагностика на этапе операбельности. Менее 50% выживают через 5 лет после операции.
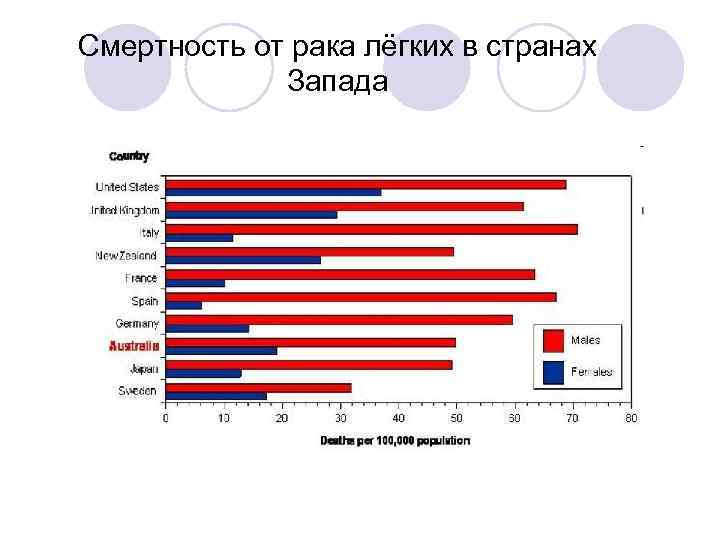
Смертность от рака лёгких в странах Запада

Торакальные анестезиологи - не вышибалы!!!
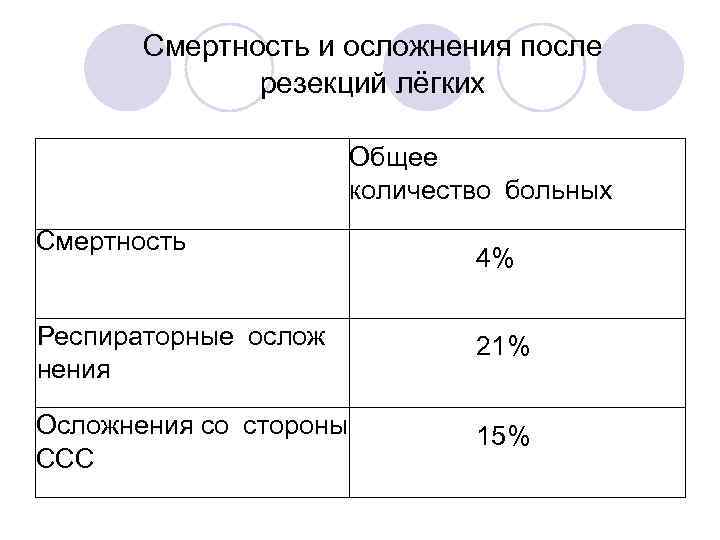
Смертность и осложнения после резекций лёгких Общее количество больных Смертность 4% Респираторные ослож нения 21% Осложнения со стороны ССС 15%
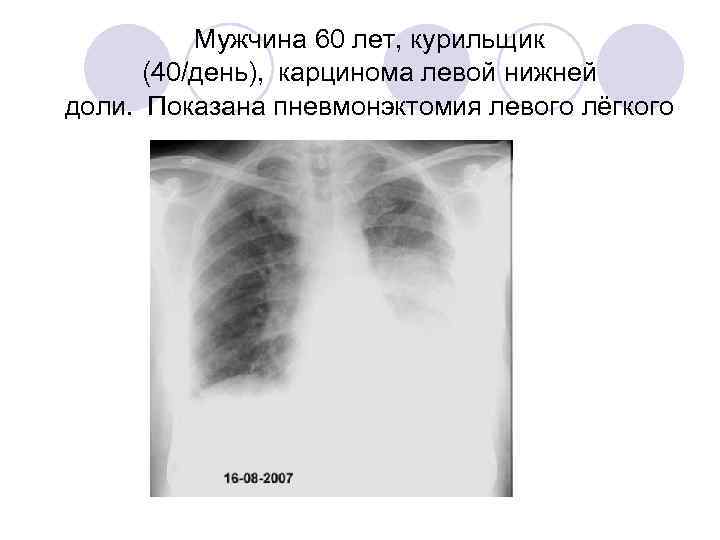
Мужчина 60 лет, курильщик (40/день), карцинома левой нижней доли. Показана пневмонэктомия левого лёгкого

Рекомендации Британского Торакального Общества 2001 г. http: //www. britthoracic. orq. Uk/Portals/0/Clinical%20 lnformation/Lunq%20 Cancer/Guidelines/l u ngcancersurgery. pdf • Операбельность - показания к оперативному лечению • Функциональное состояние организма больного - анестезиологический риск

Возраст • Сам по себе, не является противопоказанием к лобэктомии/клиновидной резекции лёгкого • Возраст > 80 лет - противопоказание к пульмонэктомии

Оценка функционального состояния системы внешнего дыхания
Основной скрининговый тест –FEV 1
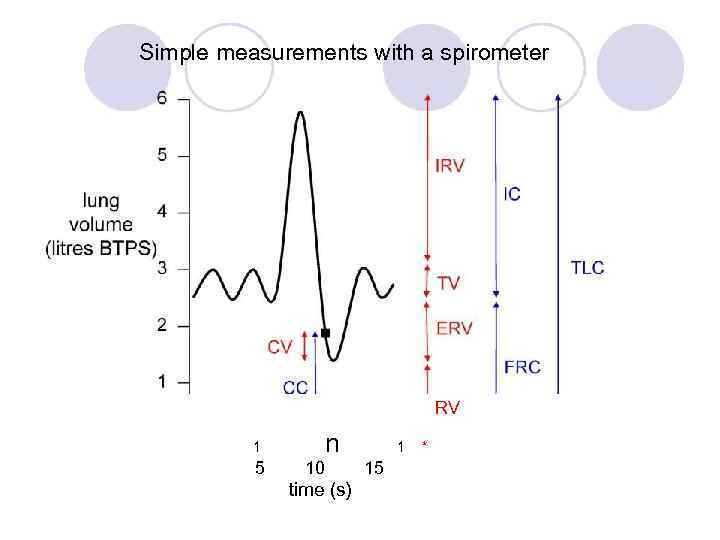
Simple measurements with a spirometer RV n 1 5 10 time (s) 1 15 *
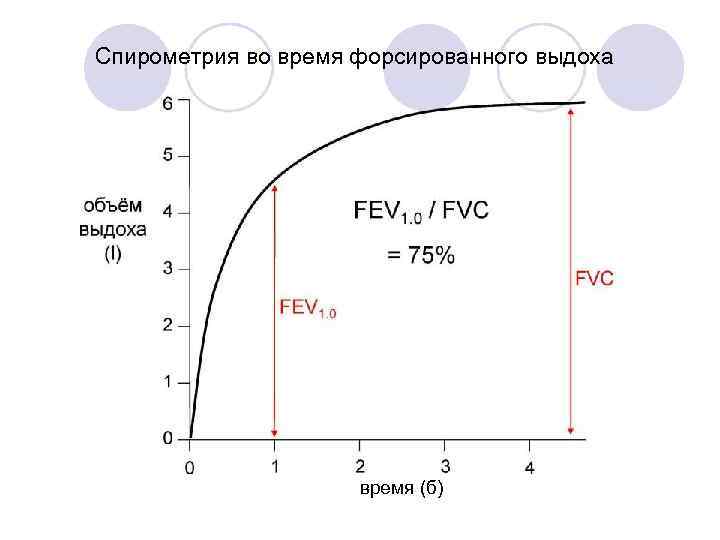
Спирометрия во время форсированного выдоха время (б)

Дальнейшие респираторные тесты не требуются, если после приёма бронходилятаторов: • FEV 1 >2 л - для пульмонэктомии • FEV 1>1. 5 л - для лобэктомии • . . . при отсутствии интерстициальной патологии лёгких или тяжёлой одышки

В сомнительных случаях. . .
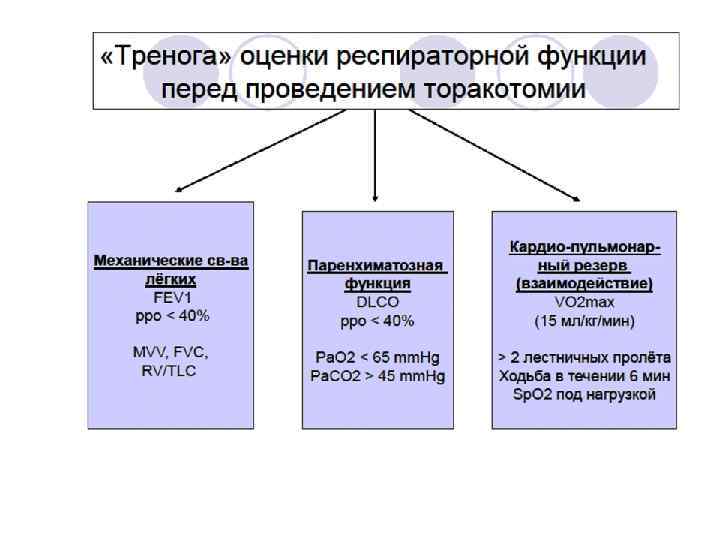

ppo - predicted postoperative расчётная послеоперационная величина • Например, ppo. FEV 1 = pre. FEV 1 (19 - колво резецируемых сегментов) 19 Правое лёгкое: верхняя доля (3), средняя доля (2), нижняя доля (5) Левое лёгкое: верхняя доля (3), лингула (2), нижняя доля (4)

40% - «магическая» цифра! • ppo (FEV 1 & DLCO) > 40% + Sp. O 2(на воздухе)> 90%= средняя степень риска Цифры рро < 40% = высокая степень риска • Нагрузочные пробы (ходьба или VO 2 max) используют для дальнейшей стратификации групп высокого риска

6 -ти минутная ходьба Дистанция > 300 м с падением Sp. O 2 <5%

VO 2 max (мл/кг/мин) V / • > 20 –минимальная смертность <15 резкое увеличение осложнений со стороны сердечно-лѐгочной системы <10– 30% смертность
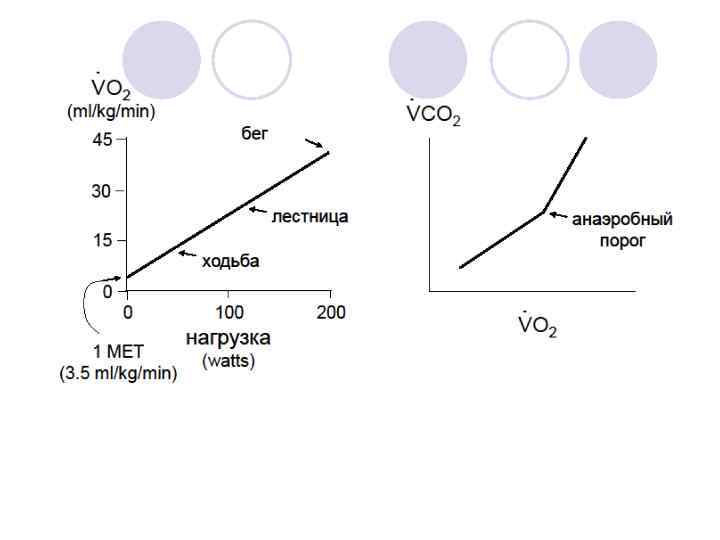

Слабо? ! Ланс Армстронг VO 2 max = 85 мл/кг/мин J Appl Physiol 98: 2191, 2005

Обследование сердечно-сосудистой системы у больных, идущих на торакотомию ACC/AHA Guidelines, Anesth Analg 2007, 104: 15 -26 http: //circ. ahaiournals. orq/cqi/reprint/CIRCULATI 0 NAHA. 107. 185700
Оригинал 1996 г

Полезные статьи

rediction of Postoperative Respiratory Failure in Patients Undergoing Lung Resection for Cancer 156 patients, lobect. 88, pneumonect. 26 respiratory complications 26% ppo. FEVI >50%: no/minor complic's. ppo. FEVI <40%: +/- major resp. complic's. ppo. FEVI <30%: 10/10 postop. ventilation 6/10 died Nakahara K, et al. Ann Thorac Surg 46:
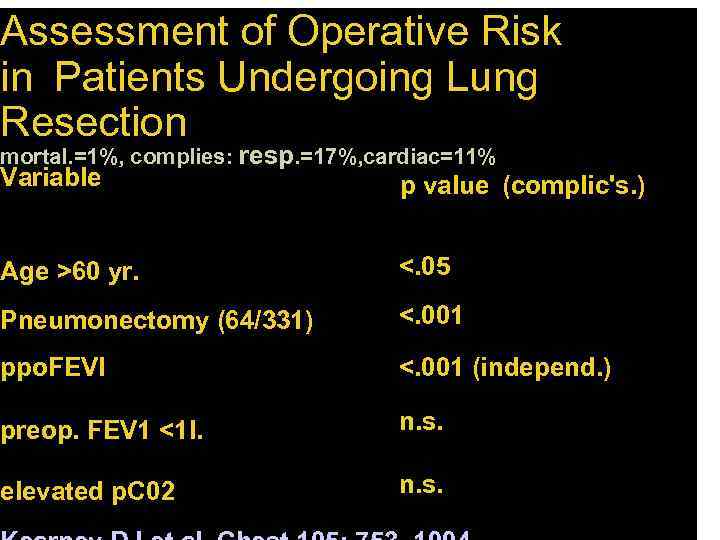
Assessment of Operative Risk in Patients Undergoing Lung Resection mortal. =1%, complies: resp. =17%, cardiac=11% Variable p value (complic's. ) Age >60 yr. <. 05 Pneumonectomy (64/331) <. 001 ppo. FEVI <. 001 (independ. ) preop. FEV 1 <1 l. n. s. elevated p. C 02 n. s.
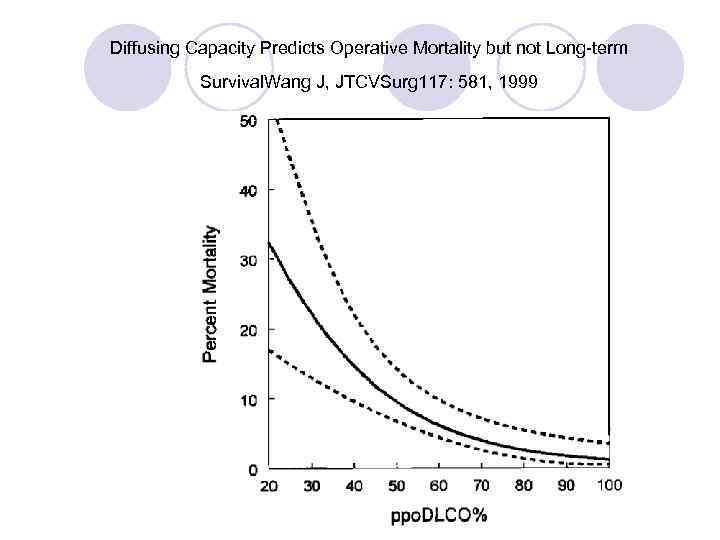
Diffusing Capacity Predicts Operative Mortality but not Long-term Survival. Wang J, JTCVSurg 117: 581, 1999

И, наконец. . . Практические аспекты рутинной торакальной операции лобэктомии с точки зрения анестезиолога.
Индукция и бронхоскопия
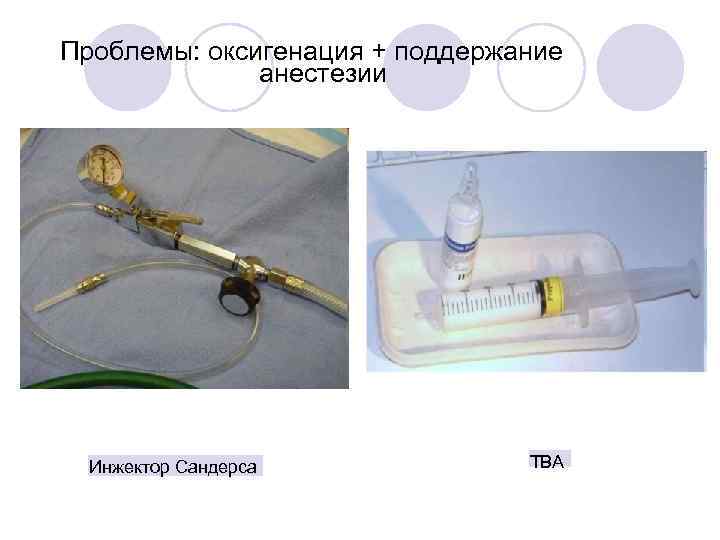
Проблемы: оксигенация + поддержание анестезии Инжектор Сандерса ТВА
Интубация ДПТ, и. .
Проверка правильного положения ДПТ
Позиционирование пациента на столе

Позиционирование • Наиболее частый вариант - на боку, операционное поле сверху. • Отведение и внутренняя ротация плеча с целью открытия межрёберных промежутков. • Особое внимание на «точки давления» , излишнее сгибание плеча (более 90 ), сдавление органов бр. полости.
Перевод больного на ОЛВ
Разрез, ретракция, продолжение ОЛВ.
Либо торакоскопия (VATS)

Частые проблемы, связанные с ОЛВ • 1. ГИПОКСИЯ! (шунт через невентилируемое «верхнее» лёгкое) • 2. Высокое давление на вдохе • 3. Невозможность изолировать лёгкое из-за плохой герметизации эндобронхиальной манжеткой

Принципы протективной ОЛВ • Как можно ближе к нормальной спонтанной вентиляции • Минимальное допустимое Fi. O 2 для поддержания безопасного уровня сатурации • Дых. объёмы 4 -6 мл/кг • Частый «рекрутмент» • Изменение ДО в процессе вентиляции • ПДКВ для поддержания ФОЭ Fan E, et al. JAMA. 2005; 294: 2889 -96

Гипоксия - нижние границы допустимого при ОЛВ • Sp 02 > 90% • ра 02 > 9 к. Ра

Причины нарушения оксигенации при ОЛВ • Повышение секреции • ХОБЛ • Снижение сердечного выброса (СВ) • Смещение ДПТ (н-р, правая верхняя доля)

Гипоксия - алгоритм действий
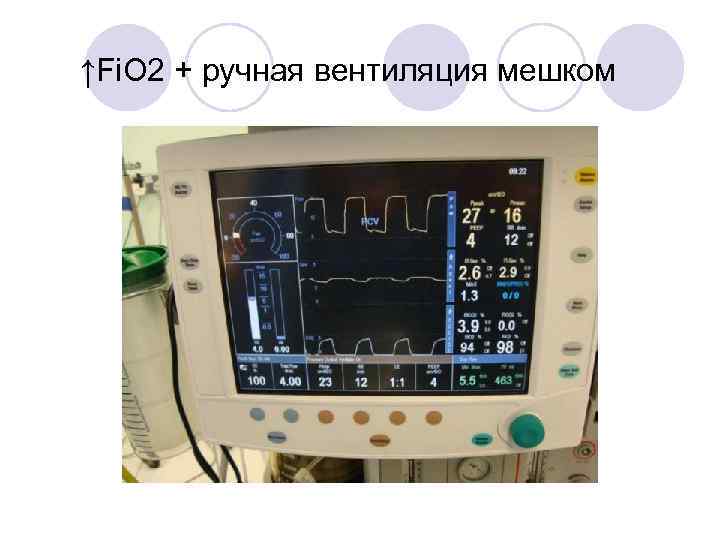
↑Fi. O 2 + ручная вентиляция мешком
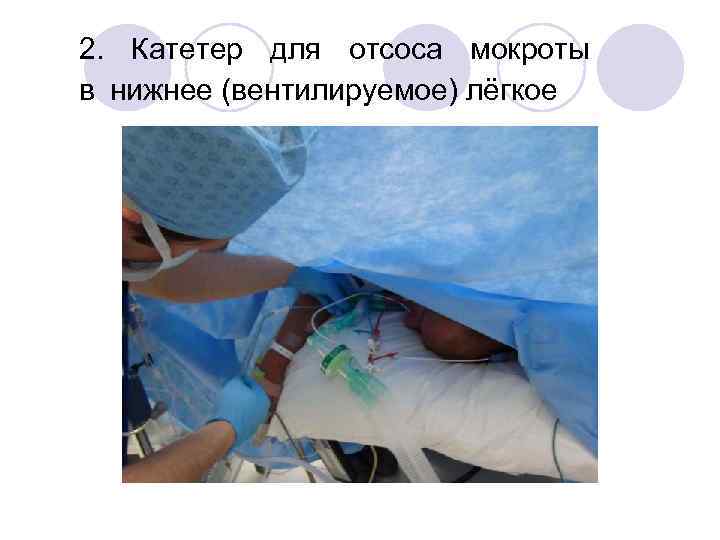
2. Катетер для отсоса мокроты в нижнее (вентилируемое) лёгкое

3. ↑ПДКВ: -↑оксигенацию в вентилируемом лёгком. . . НО-↑шунт в невентилируемом лёгком N. B. Давление на вдохе < 30
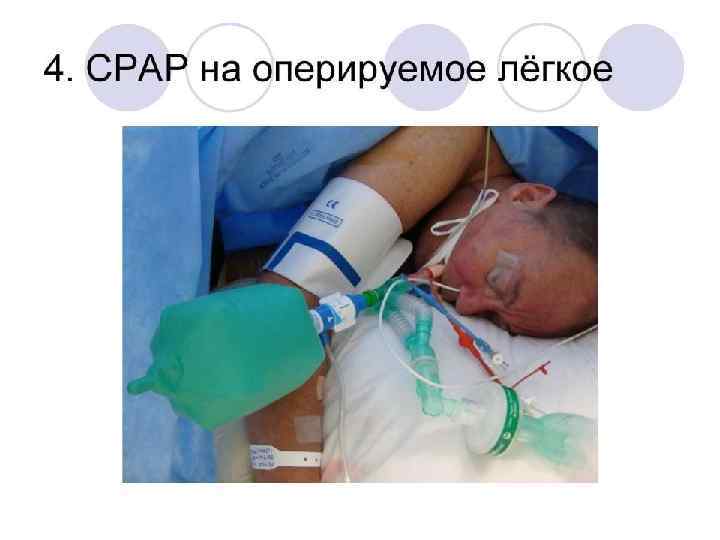
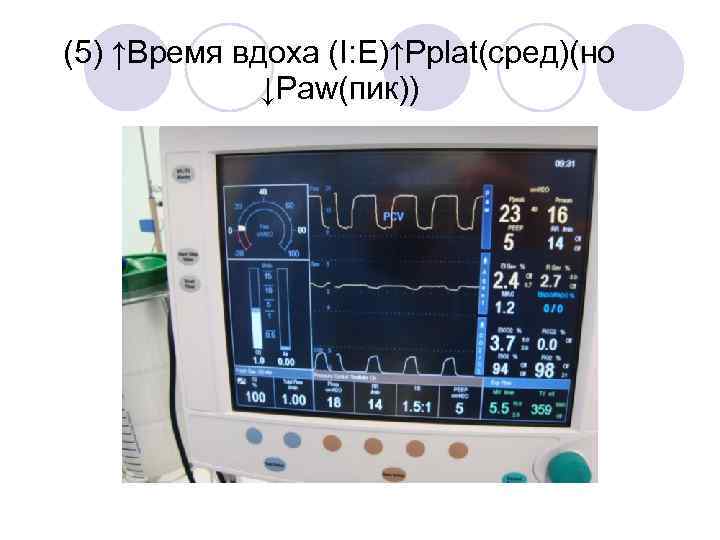
(5) ↑Время вдоха (I: E)↑Pplat(сред)(но ↓Paw(пик))

. . . но иногда за счёт усиления гемодинамической нестабильности ↑Рplat ↓преднагрузки -↓СВ

«Меры отчаяния» • Раздувание обеих лёгких - не забудьте предупредить хирургов! • Наложение зажима на лёгочную артерию
Поддержание анестезии ингаляционная ТВА -
TBA - отсутствие влияния на гипоксическую лёгочную вазоконстрикцию.

Лобэктомия - частые проблемы • Вновь возникшие предсердные аритмии (мерцание/трептание), относительно устойчивые к фарм. Терапии • Гемодинамическая лабильность (манипуляции средостения, недостаточный в/сос. объём) • Кровотечение (повреждение крупных сосудов). Однако, обычно не превышает 250 мл.
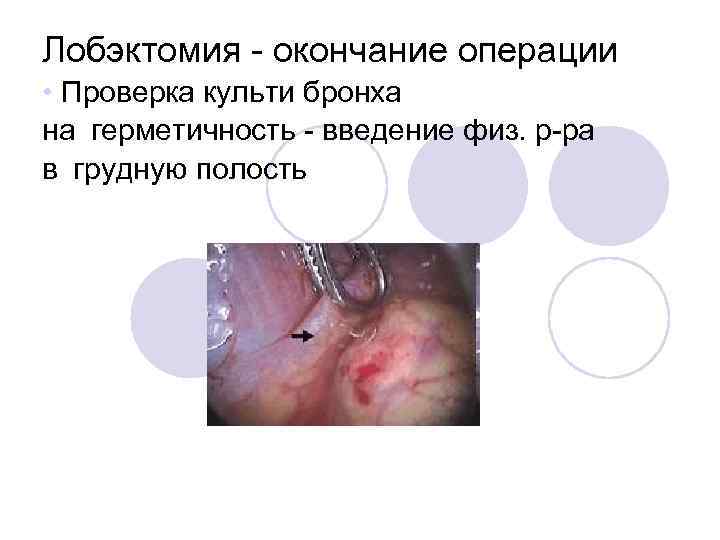
Лобэктомия - окончание операции • Проверка культи бронха на герметичность - введение физ. р-ра в грудную полость

Окончание операции • Установка экстраплевральных катетеров хирургом (если нет эпидуральной) • Дренажи • Закрытие торакотомной раны • Раздувание лёгкого (Внимание вентиляция может быть невозможна из-за утечки газа через дефект культи - перевод на ОЛВ/экстубация на СД)
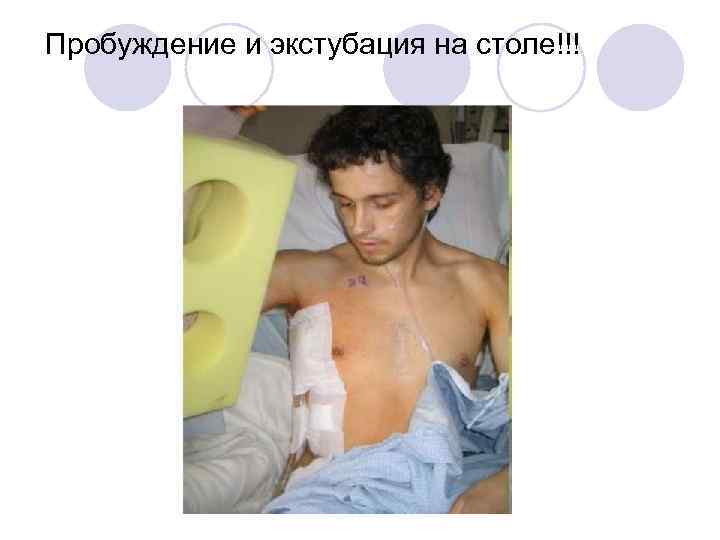
Пробуждение и экстубация на столе!!!
Что можем сделать мы, чтобы повлиять на исход операции? • Инфузионная терапия • Анальгезия • Ранняя экстубация и уход в раннем послеоперационном периоде

Инфузионная терапия как фактор риска развития повреждения лёгких после торакотомии • • Parquin et al. , 1996 - интраоперационная трансфузия > 2 литров жидкости van der Werff et al. , 1997 - переливание СЗП

Периоперационная инфузионная терапия • Избегать послеоперационного отёка лёгких (нарушение газообмена) • Предрасполагающие факторы: местное повреждение (ретракторы, хирургические манипуляции) избыточное переливание жидкости, продуктов крови • Тактика при пневмонэктомии: относительная рестрикция (1 л интраоперационно, 2 л/24 ч), избегать перегрузку Na , трансфузия только по показаниям.

Экстубация/ранний уход • Сразу на столе • В положении сидя (оптимизируется респираторная механика: улучшается ФОЭ, откашливание) • Это возможно только при наличии адекватной аналгезии, «сухих» лёгких и восстановления нейромышечной проводимости!

Аналгезия • Эпидуральная на торакальном уровне • Паравертебральная +/- РСА опиоиды • Системные опиоиды
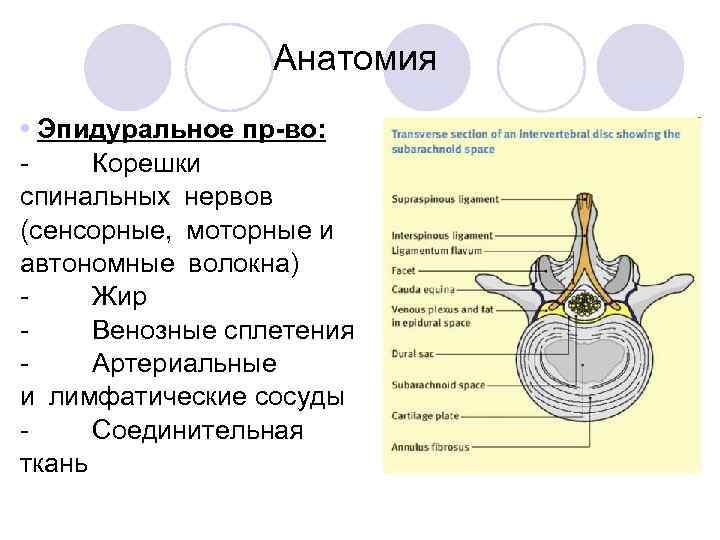
Анатомия • Эпидуральное пр-во: Корешки спинальных нервов (сенсорные, моторные и автономные волокна) Жир Венозные сплетения Артериальные и лимфатические сосуды Соединительная ткань
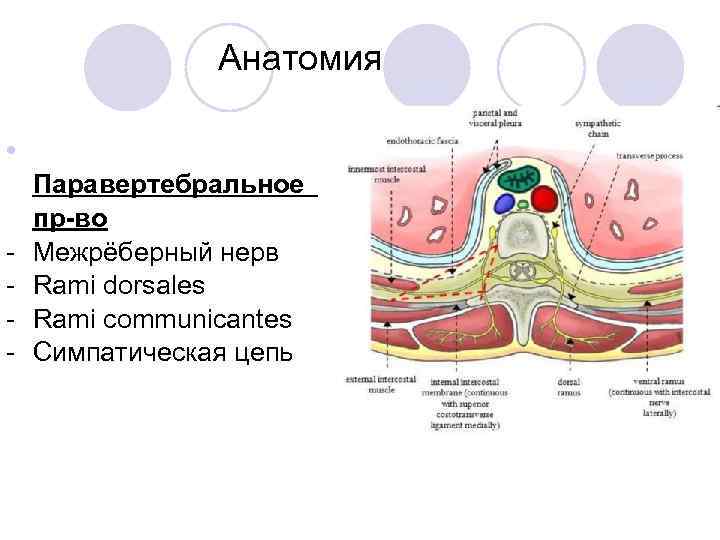
Анатомия • - Паравертебральное пр-во Межрёберный нерв Rami dorsales Rami communicantes Симпатическая цепь
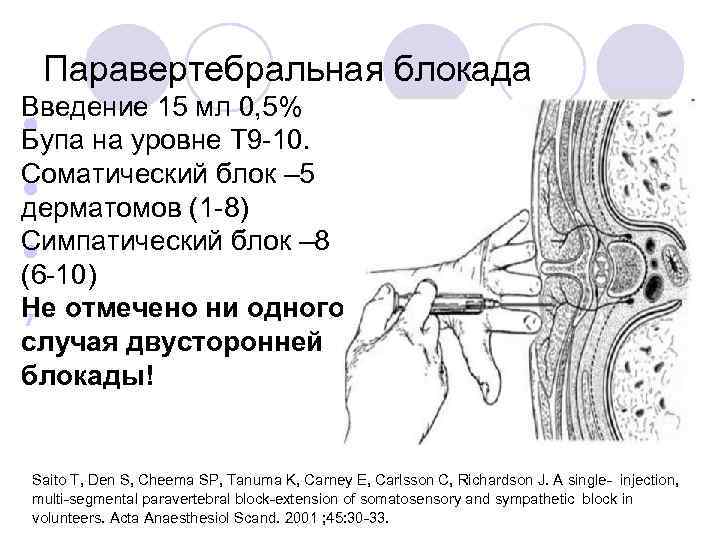
Паравертебральная блокада Введение 15 мл 0, 5% • Бупа на уровне Т 9 -10. Соматический блок – 5 • дерматомов (1 -8) Симпатический блок – 8 • (6 -10) Не отмечено ни одного т случая двусторонней блокады! Saito T, Den S, Cheema SP, Tanuma K, Carney E, Carlsson C, Richardson J. A single- injection, multi-segmental paravertebral block-extension of somatosensory and sympathetic block in volunteers. Acta Anaesthesiol Scand. 2001 ; 45: 30 -33.

Паравертебральный блок

Техника 2. 5 см латеральнее средней линии. Перпендикулярно коже До контакта с поперечным отростком (2 -4 см в средне грудных отделах) «Идти» по отростку вверх до «провала» . 1 см вглубь – добиваться потери сопротивления не нужно. ИЗБЕГАТЬ МЕДИАЛЬНОГО НАКЛОНА ИГЛЫ!!! •
Как делаем мы?
Можно (и нужно) катетеризировать паравертебральное пространство

В большинстве центров паравертебральные катетеры устанавливаются хирургом под прямым зрением в конце операции • Меньше риск неадекватной блокады • Требует сохранной париетальной плевры • Инфузия бупивакаина 0. 125% - 510 мл/час + морфин РСА

• A Systematic Review of Randomized Trials Evaluating Regional Techniques for Postthoracotomy Analgesia. Girish P. J. et al, MB, BS, MD, FFARCSI, Anesth Analg, 2008; 107: 1026^0 • A comparison of the analgesic efficacy and side- effects of paravertebral vs epidural blockade for thoracotomy—a systematic review and meta¬ analysis of randomized trials. R. G. Davies, et al, BJA, 2006; 96: 418 -26

Joshi GP et al • Продолженная паравертебральная блокада обладала такой-же эффективностью, как и эпидуральная анестезия с м/а • Меньше риск гипотензии • По сравнению с системными опиоидами, паравертебральный блок снижал риск лёгочных осложнений, а ЭА нет • Рекомендованные методы обезболивания после торакотомии - ЭА с м/а и опиоидом, или продолженная паравертебральная блокада

Davis RG, et al (вкратце) • Не было разницы в частоте респираторной депрессии • Не было разницы в степени боли (аналоговая шкала) • Не было разницы в продолжительности госпитализации • ПВБ имеет одинаковую с ЭА эффективность при возможном снижении осложнений
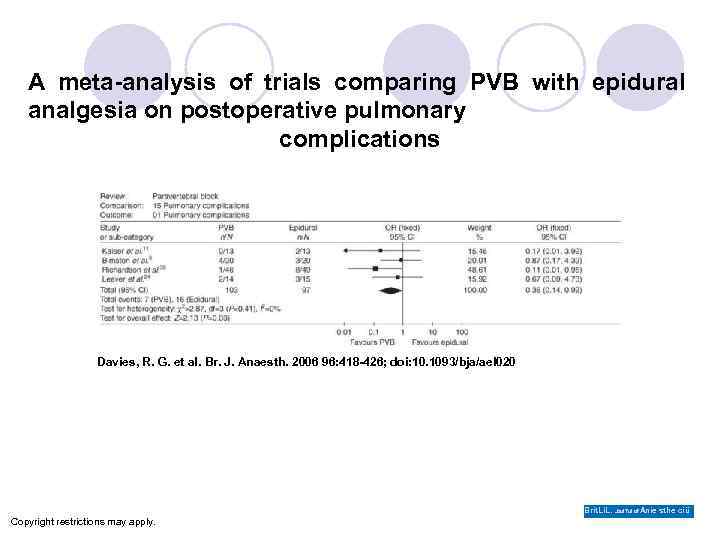
A meta-analysis of trials comparing PVB with epidural analgesia on postoperative pulmonary complications Davies, R. G. et al. Br. J. Anaesth. 2006 96: 418 -426; doi: 10. 1093/bja/ael 020 Brit. Li. L. Joui. Tul of Anie sthe ciü Copyright restrictions may apply.
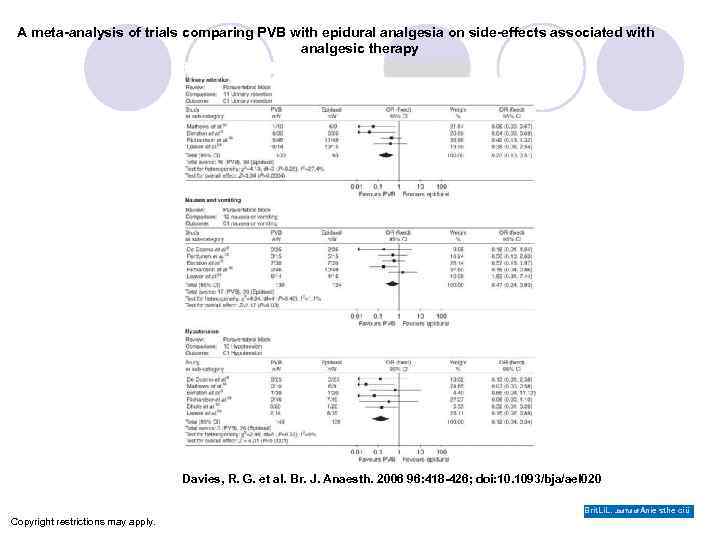
A meta-analysis of trials comparing PVB with epidural analgesia on side-effects associated with analgesic therapy Davies, R. G. et al. Br. J. Anaesth. 2006 96: 418 -426; doi: 10. 1093/bja/ael 020 Brit. Li. L. Joui. Tul of Anie sthe ciü Copyright restrictions may apply.

A meta-analysis of trials comparing PVB with epidural analgesia on pain visual analogue scale scores Davies, R. G. et al. Br. J. Anaesth. 2006 96: 418 -426; doi: 10. 1093/bja/ael 020 Brit. Li. L. Joui. Tul of Anie sthe ciü Copyright restrictions may apply.
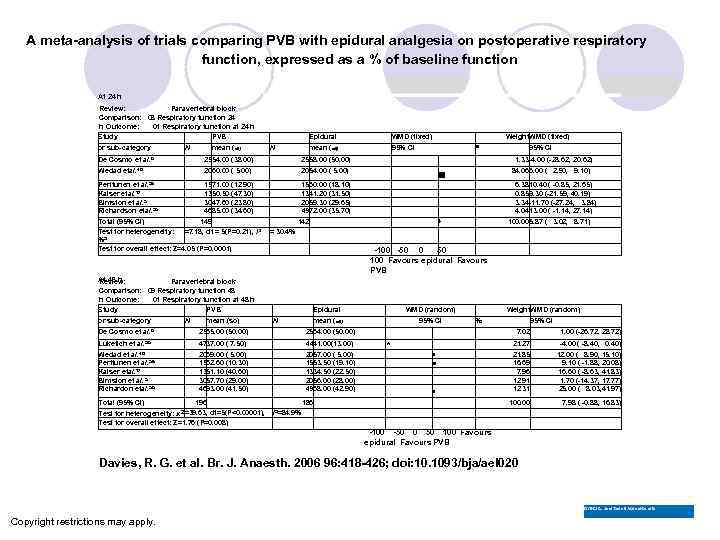
A meta-analysis of trials comparing PVB with epidural analgesia on postoperative respiratory function, expressed as a % of baseline function At 24 h Review: Paravertebral block Comparison: 08 Respiratory function 24 h Outcome: 01 Respiratory function at 24 h Study PVB or sub-category N mean (sd) Epidural WMD (fixed) mean (sd) N 95% CI De Cosmo ef a/. 8 2554. 00 (38. 00) 2558. 00 (50. 00) Wedad efa/. 46 2060. 00 ( 5. 00) Weight. WMD (fixed) /0 2054. 00 ( 5. 00) Perttunen ef a/. 35 1571. 00 (12. 90) Kaiser efa/. 17 1350. 50 (47. 30) Bimston ef a/. 3 3047. 60 (23. 80) 38 Richardson efa/. 4685. 00 (34. 60) Total (95% CI) 149 Test for heterogeneity: =7. 18, df = 5(P=0. 21), I 2 %2 Test for overall effect: Z=4. 05 (P=0. 0001) N mean (so) 84. 066. 00 ( 2. 90, 9. 10) ■ 1560. 00 (18. 10) 1341. 20 (31. 50) 2059. 30 (29. 65) 4972. 00 (35. 70) 142 6. 3810. 40 ( -0. 85, 21. 65) 0. 859. 30 (-21. 59, 40. 19) 3. 34 -11. 70 (-27. 24, 3. 84) 4. 0413. 00 ( -1. 14, 27. 14) 100. 005. 87 ( 3. 02, 8. 71) ♦ = 30. 4% -100 -50 0 50 100 Favours epidural Favours PVB At 48 h Review: Paravertebral block Comparison: 09 Respiratory function 48 h Outcome: 01 Respiratory function at 48 h Study PVB or sub-category Epidural N WMD (random) mean (sd) 95% CI De Cosmo ef a/. 8 2565. 00 (50. 00) Luketich ef a/. 28 4737. 00 ( 7. 50) 4441. 00(13. 00) Wedad ef a/. 46 Perttunen ef a/. 35 Kaiser efa/. 17 Bimston ef a/. 3 Richardon efa/. 38 2069. 00 ( 5. 00) 1562. 60 (10. 30) 1351. 10 (40. 60) 3057. 70 (29. 00) 4693. 00 (41. 50) 2057. 00 ( 5. 00) 1553. 50 (19. 10) 1334. 50 (22. 50) 2056. 00 (28. 00) 4968. 00 (42. 90) Weight. WMD (random) % 2564. 00 (50. 00) 196 Test for heterogeneity: x 2 =39. 63, df=5(P<0. 00001), Test for overall effect: Z=1. 76 (P=0. 008) 95% CI 1. 33 -4. 00 (-28. 62, 20. 62) Total (95% CI) 95% CI 7. 02 ■ • 186 -4. 00 ( -8. 40, 0. 40) 21. 85 16. 69 7. 96 12. 91 12. 31 12. 00 ( 8. 90, 15. 10) 9. 10 ( -1. 88, 20. 08) 16. 60 ( -8. 63, 41. 83) 1. 70 (-14. 37, 17. 77) 25. 00 ( 8. 03, 41. 97) 100. 00 ■ 1. 00 (-26. 72. 28. 72) 21. 27 * 7. 98 ( -0. 88, 16. 83) /2=84. 9% -100 -50 0 50 100 Favours epidural Favours PVB Davies, R. G. et al. Br. J. Anaesth. 2006 96: 418 -426; doi: 10. 1093/bja/ael 020 Brit. Li. L. Joui. Tul of Anie sthe ciü Copyright restrictions may apply.
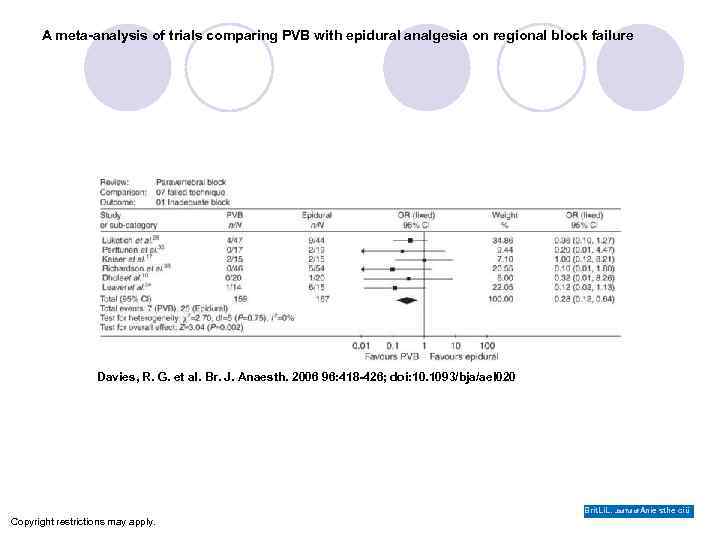
A meta-analysis of trials comparing PVB with epidural analgesia on regional block failure Davies, R. G. et al. Br. J. Anaesth. 2006 96: 418 -426; doi: 10. 1093/bja/ael 020 Brit. Li. L. Joui. Tul of Anie sthe ciü Copyright restrictions may apply.

UK Pneumonectomy Outcome Study • Все пневмонэктомии по поводу рака в Великобритании с 1/1/2005 по 31/12/2005 312 пациентов из 24 центров • 2/3 используют ЭА; 1/3 - ПВБ • ЭА связана с повышенным риском развития серьёзных осложнений • ПВБ может иметь преимущества с точки зрения противопоказаний, риска неврологических повреждений и preemptive analgesia.


«Редкости» • Кровотечение • Трахеоэзофагеальная фистула • Бронхоплевральная фистула • Инородные тела трахеи и бронхов • Медиастинальные опухоли
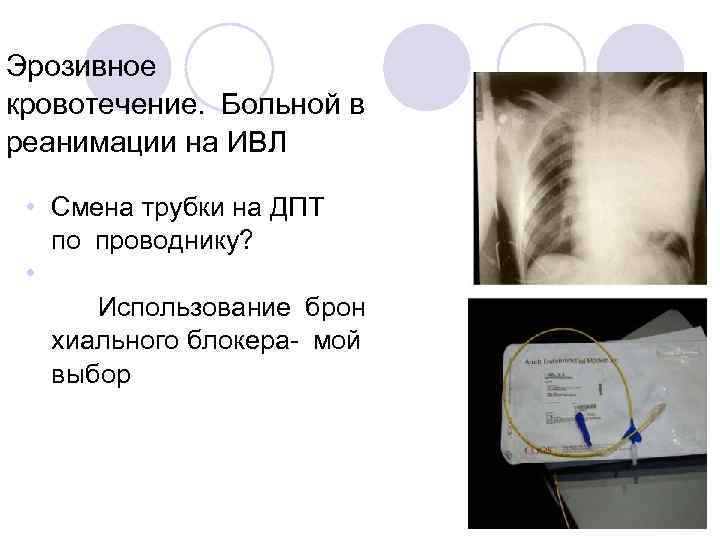
Эрозивное кровотечение. Больной в реанимации на ИВЛ • Смена трубки на ДПТ по проводнику? • Использование брон хиального блокера- мой выбор
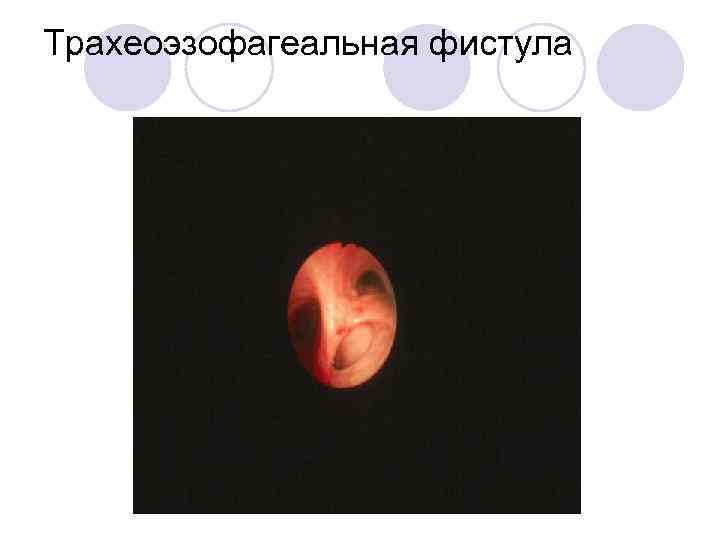
Трахеоэзофагеальная фистула
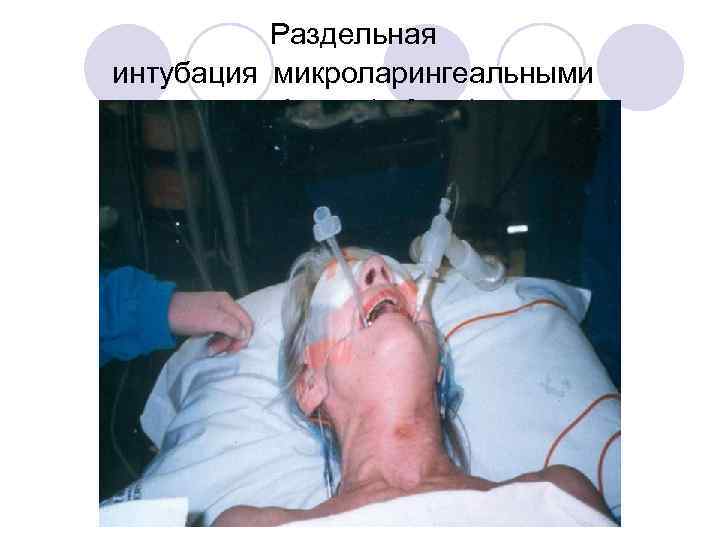
Раздельная интубация микроларингеальными трубками (5 -6 мм)
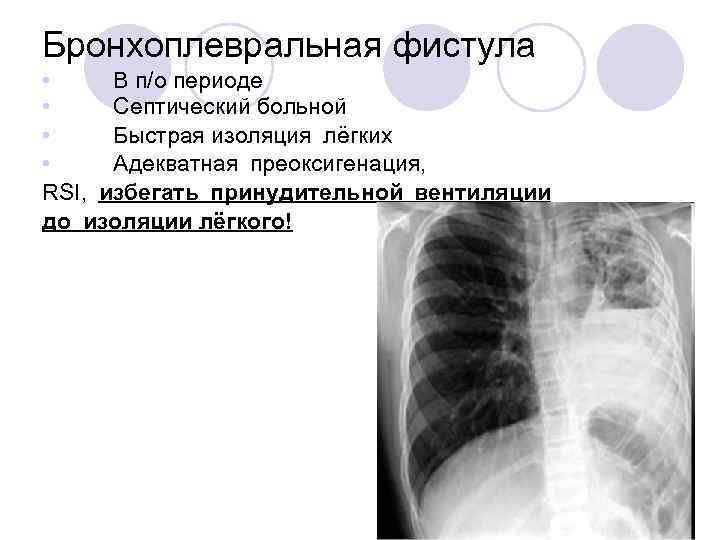
Бронхоплевральная фистула • В п/о периоде • Септический больной • Быстрая изоляция лёгких • Адекватная преоксигенация, RSI, избегать принудительной вентиляции до изоляции лёгкого!
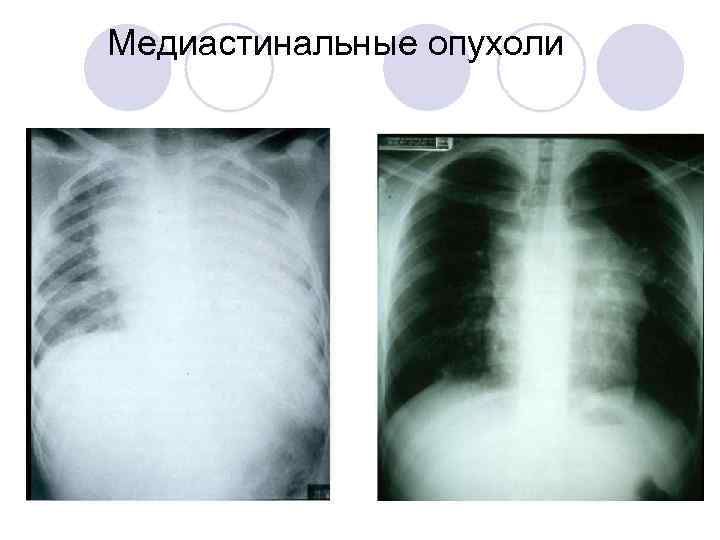
Медиастинальные опухоли
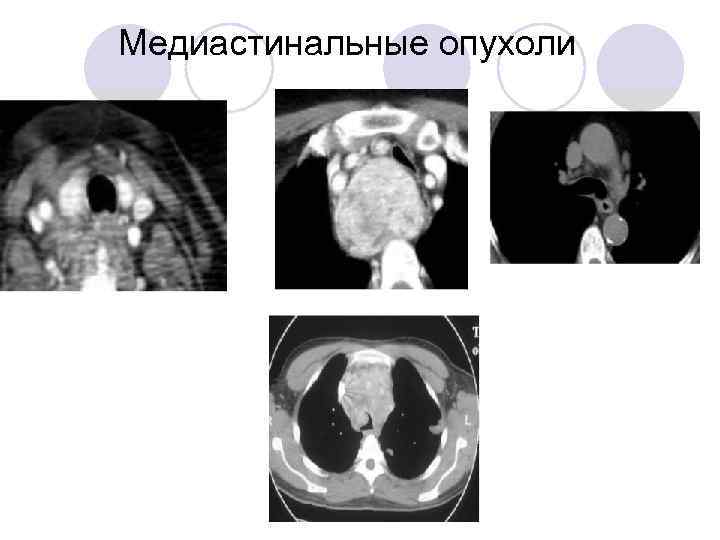
Медиастинальные опухоли

Симптомы • Одышка/кашель, синкопальные эпизоды • Лёгкая степень - отсутствие симптомов лёжа на спине • Средняя степень - наличие некоторых симптомов • Тяжёлая степень - больной не может лежать на спине

Принципы • Диагностические процедуры (биопсии) - по возможности под м/а • Сохранение спонтанного дыхания + ригидная бронхоскопия у группы риска • Миф - АИК под рукой (слишком поздно)

И на закуску. . .
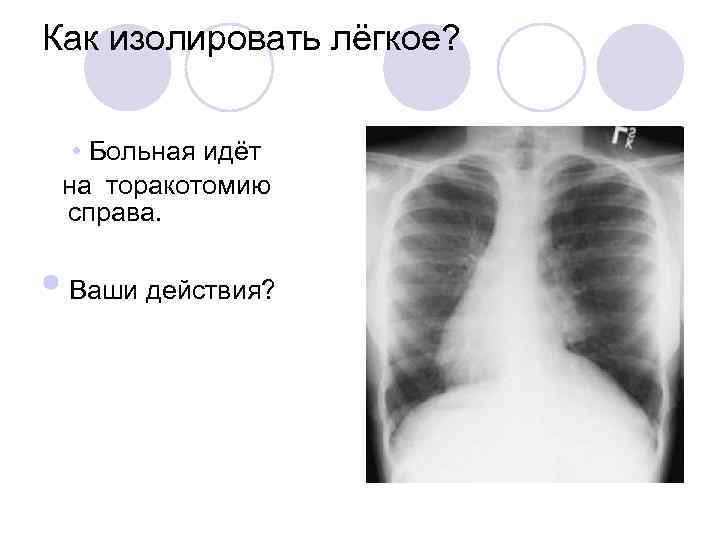
Как изолировать лёгкое? • Больная идёт на торакотомию справа. • Ваши действия?
Торакальная Анестезия.ppt