Топография внутренних органов шеи.pptx
- Количество слайдов: 32
 Топография внутренних органов шеи Выполнила: студентка 3 курса, 1 группы стоматологического факультета Шурундина Светлана Сергеевна
Топография внутренних органов шеи Выполнила: студентка 3 курса, 1 группы стоматологического факультета Шурундина Светлана Сергеевна
 Общие данные. Верхней границей шеи считается нижний край тела челюсти от подбородка до ее угла, затем линия, идущая к слуховому проходу, огибающая сосцевидный отросток и далее следующая по верхней выйной линии к наружному бугру затылочной кости. Нижняя граница представлена яремной вырезкой грудины, ключицей и линией, проведенной от вершины акромиального отростка лопатки к остистому отростку VII шейного позвонка. Данные границы условные.
Общие данные. Верхней границей шеи считается нижний край тела челюсти от подбородка до ее угла, затем линия, идущая к слуховому проходу, огибающая сосцевидный отросток и далее следующая по верхней выйной линии к наружному бугру затылочной кости. Нижняя граница представлена яремной вырезкой грудины, ключицей и линией, проведенной от вершины акромиального отростка лопатки к остистому отростку VII шейного позвонка. Данные границы условные.

 Гортань Верхняя граница гортани доходит до корня языка, к которому поднимается надгортанник, составляющий переднюю границу входа в гортань. Сзади вход в гортань образуют верхушки черпаловидных хрящей, а с боков - черпаловидно-надгортанные связки, идущие от боковых краев надгортанника к верхушкам черпаловидных хрящей. Нижнюю границу гортани составляет перстневидный хрящ, кольцо которого спереди пальпируется на уровне VI шейного позвонка. Между ним и щитовидным хрящом натянута щито-перстневидная связка. Боковые отделы ее прикрыты одноименными мышцами, а срединный отдел, свободный от мышц, имеет форму конуса. Через эту связку производится вскрытие гортани — коникотомия, причем разрез будет зиять только при поперечном рассечении этой связки. Выше перстневидного хряща переднюю стенку гортани образует щитовидный хрящ, который прочно связан с подъязычной костью щито-подъязычной мембраной, прикрытой одноименными мышцами. Эта перепонка прикрепляется к верхнему краю подъязычной кости сзади таким образом, что между нею и костью остается промежуток, нередко занятый слизистой сумкой. Сумка может преобразоваться в срединную кисту шеи, а при нагноении ее может развиться флегмона шеи.
Гортань Верхняя граница гортани доходит до корня языка, к которому поднимается надгортанник, составляющий переднюю границу входа в гортань. Сзади вход в гортань образуют верхушки черпаловидных хрящей, а с боков - черпаловидно-надгортанные связки, идущие от боковых краев надгортанника к верхушкам черпаловидных хрящей. Нижнюю границу гортани составляет перстневидный хрящ, кольцо которого спереди пальпируется на уровне VI шейного позвонка. Между ним и щитовидным хрящом натянута щито-перстневидная связка. Боковые отделы ее прикрыты одноименными мышцами, а срединный отдел, свободный от мышц, имеет форму конуса. Через эту связку производится вскрытие гортани — коникотомия, причем разрез будет зиять только при поперечном рассечении этой связки. Выше перстневидного хряща переднюю стенку гортани образует щитовидный хрящ, который прочно связан с подъязычной костью щито-подъязычной мембраной, прикрытой одноименными мышцами. Эта перепонка прикрепляется к верхнему краю подъязычной кости сзади таким образом, что между нею и костью остается промежуток, нередко занятый слизистой сумкой. Сумка может преобразоваться в срединную кисту шеи, а при нагноении ее может развиться флегмона шеи.
 Мышцы гортани. Мышцы, поднимающие и опускающие гортань, прикрепляются к подъязычной кости и грудине, mm. sternohyoideus, sternothyroideus, thyrohyoideus. На наружной и внутренней поверхностях гортани находятся мышцы, влияющие на взаимное расположение ее хрящей. На наружной поверхности гортани располагаются: m. cricothyroideus, m. cricoarytenoideus posterior, т. cricoarytenoideus lateralis, mm. arytenoidei transversus et obliquus; на внутренней поверхности- m. thy-reoarytenoideus, m. thyreoepiglotticus, m. aryepiglotticus. Места прикрепления этих мышц на хрящах гортани определяют их название. Полость гортани подразделяется на три отдела: верхний - преддверие, от надгортанника до ложных голосовых связок; средний- межсвязочный, соответствует ложным и истинным голосовым связкам; нижний - подсвязочный. От места прикрепления (книзу от верхней вырезки щитовидного хряща) ложные связки идут к передним краям черпаловидных хрящей. Расположенные ниже их истинные голосовые связки — , больше выдающиеся в полость гортани, прикрепляются к рго-cessus vocalis черпаловидных хрящей. Между ложными и истинными связками находятся желудочки гортани, продолжающиеся кверху в слепые мешочки. В рыхлой клетчатке по верхнему краю шито-перстневидной связки можно найти артериальный анастомоз между правой и левой верхними щитовидными артериями, что следует иметь в виду при коникотомии, хотя разрез обычно проводится параллельно названному анастомозу. Кнаружи от черпаловидно-надгортанных связок, в области гортанной части глотки, располагаются грушевидные карманы. На наружной стенке их под приподнятой слизистой оболочкой проходит верхний гортанный нерв.
Мышцы гортани. Мышцы, поднимающие и опускающие гортань, прикрепляются к подъязычной кости и грудине, mm. sternohyoideus, sternothyroideus, thyrohyoideus. На наружной и внутренней поверхностях гортани находятся мышцы, влияющие на взаимное расположение ее хрящей. На наружной поверхности гортани располагаются: m. cricothyroideus, m. cricoarytenoideus posterior, т. cricoarytenoideus lateralis, mm. arytenoidei transversus et obliquus; на внутренней поверхности- m. thy-reoarytenoideus, m. thyreoepiglotticus, m. aryepiglotticus. Места прикрепления этих мышц на хрящах гортани определяют их название. Полость гортани подразделяется на три отдела: верхний - преддверие, от надгортанника до ложных голосовых связок; средний- межсвязочный, соответствует ложным и истинным голосовым связкам; нижний - подсвязочный. От места прикрепления (книзу от верхней вырезки щитовидного хряща) ложные связки идут к передним краям черпаловидных хрящей. Расположенные ниже их истинные голосовые связки — , больше выдающиеся в полость гортани, прикрепляются к рго-cessus vocalis черпаловидных хрящей. Между ложными и истинными связками находятся желудочки гортани, продолжающиеся кверху в слепые мешочки. В рыхлой клетчатке по верхнему краю шито-перстневидной связки можно найти артериальный анастомоз между правой и левой верхними щитовидными артериями, что следует иметь в виду при коникотомии, хотя разрез обычно проводится параллельно названному анастомозу. Кнаружи от черпаловидно-надгортанных связок, в области гортанной части глотки, располагаются грушевидные карманы. На наружной стенке их под приподнятой слизистой оболочкой проходит верхний гортанный нерв.
 Сосуды и нервы гортани. Верхний гортанный сосудисто-нервный пучок состоит из верхних гортанных сосудов и верхнего гортанного нерва. Верхние гортанные артерия и вена вместе с внутренней (чувствительной) ветвью верхнего гортанного нерва прободают боковой отдел щито-подъязычной мембраны, причем ramus internus n. laryngei superior образует на дне recessus piriformis plicae nervi laryngei. Внутренняя ветвь верхнего гортанного нерва иннервирует слизистую надгортанника и полости гортани до голосовых связок. В зоне иннервации этой ветви возникает кашлевой рефлекс при попадании инородных тел в гортань. Наружная ветвь верхнего гортанного нерва, ramus externus n. laryngei superior, от уровня большого рога подъязычной кости идет параллельно верхней щитовидной артерии, кнутри от нее и иннервирует нижний констриктор глотки и единственную из мышц гортани -m. cricothyreoideus. Возвратный гортанный нерв, п. laryn-geus recurrens, справа отходит от ствола блуждающего нерва, лежащего на правой подключичной артерии у места деления плече-головного ствола; далее он огибает подключичную артерию и идет кзади от нее в борозде между трахеей и пищеводом. Слева возвратный нерв отходит от блуждающего на уровне нижнего края дуги аорты, огибая ее у места расположения боталлова протока или замещающей его Hg. arteriosums идет затем позади трахеи - по передней стенке пищевода. Конечная ветвь возвратного гортанного нерва поднимается к задней стенке гортани, проходя одинаково часто то впереди, то позади или между ветвями нижней щитовидной артерии. Он отдает нижнюю сердечную ветвь, ветви к трахее, пищеводу, щитовидной железе и иннервирует мышцы гортани и слизистую гортани и трахеи от голосовых связок до второго - третьего колец трахеи.
Сосуды и нервы гортани. Верхний гортанный сосудисто-нервный пучок состоит из верхних гортанных сосудов и верхнего гортанного нерва. Верхние гортанные артерия и вена вместе с внутренней (чувствительной) ветвью верхнего гортанного нерва прободают боковой отдел щито-подъязычной мембраны, причем ramus internus n. laryngei superior образует на дне recessus piriformis plicae nervi laryngei. Внутренняя ветвь верхнего гортанного нерва иннервирует слизистую надгортанника и полости гортани до голосовых связок. В зоне иннервации этой ветви возникает кашлевой рефлекс при попадании инородных тел в гортань. Наружная ветвь верхнего гортанного нерва, ramus externus n. laryngei superior, от уровня большого рога подъязычной кости идет параллельно верхней щитовидной артерии, кнутри от нее и иннервирует нижний констриктор глотки и единственную из мышц гортани -m. cricothyreoideus. Возвратный гортанный нерв, п. laryn-geus recurrens, справа отходит от ствола блуждающего нерва, лежащего на правой подключичной артерии у места деления плече-головного ствола; далее он огибает подключичную артерию и идет кзади от нее в борозде между трахеей и пищеводом. Слева возвратный нерв отходит от блуждающего на уровне нижнего края дуги аорты, огибая ее у места расположения боталлова протока или замещающей его Hg. arteriosums идет затем позади трахеи - по передней стенке пищевода. Конечная ветвь возвратного гортанного нерва поднимается к задней стенке гортани, проходя одинаково часто то впереди, то позади или между ветвями нижней щитовидной артерии. Он отдает нижнюю сердечную ветвь, ветви к трахее, пищеводу, щитовидной железе и иннервирует мышцы гортани и слизистую гортани и трахеи от голосовых связок до второго - третьего колец трахеи.
 Нижний гортанный нерв вступает в полость гортани вместе с одноименными сосудами через заднюю стенку органа позади перстне-щитовидного сочленения. Нижняя гортанная артерия отходит от нижней щитовидной. Она образует анастомозы с верхней гортанной и средней гортанной или a. cricothyroidea, отходящей от нижней щитовидной артерии на уровне перстневидного хряща. Все артерии гортани одной половины шеи анастомозируют с одноименными ветвями другой стороны. Поля иннервации верхнего и нижнего гортанных нервов перекрываются в области среднего отдела гортани. Для препарирования гортани рассекают срединным разрезом щитовидный хрящ и растягивают крючками края разреза в стороны, тогда отчетливо видно расположение голосовых связок.
Нижний гортанный нерв вступает в полость гортани вместе с одноименными сосудами через заднюю стенку органа позади перстне-щитовидного сочленения. Нижняя гортанная артерия отходит от нижней щитовидной. Она образует анастомозы с верхней гортанной и средней гортанной или a. cricothyroidea, отходящей от нижней щитовидной артерии на уровне перстневидного хряща. Все артерии гортани одной половины шеи анастомозируют с одноименными ветвями другой стороны. Поля иннервации верхнего и нижнего гортанных нервов перекрываются в области среднего отдела гортани. Для препарирования гортани рассекают срединным разрезом щитовидный хрящ и растягивают крючками края разреза в стороны, тогда отчетливо видно расположение голосовых связок.
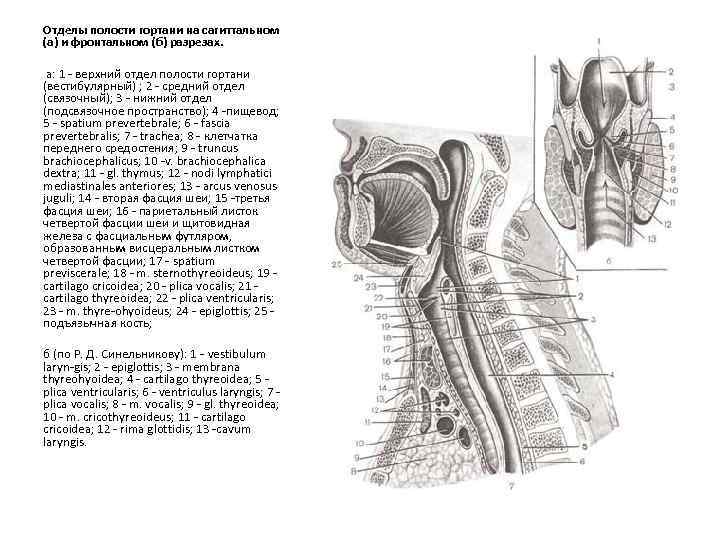 Отделы полости гортани на сагиттальном (а) и фронтальном (б) разрезах. а: 1 - верхний отдел полости гортани (вестибулярный) ; 2 - средний отдел (связочный); 3 - нижний отдел (подсвязочное пространство); 4 -пищевод; 5 - spatium prevertebrale; 6 - fascia prevertebralis; 7 - trachea; 8 - клетчатка переднего средостения; 9 - truncus brachiocephalicus; 10 -v. brachiocephalica dextra; 11 - gl. thymus; 12 - nodi lymphatici mediastinales anteriores; 13 - arcus venosus juguli; 14 - вторая фасция шеи; 15 -третья фасция шеи; 16 - париетальный листок четвертой фасции шеи и щитовидная железа с фасциальным футляром, образованным висцеральным листком четвертой фасции; 17 - spatium previscerale; 18 - m. sternothyreoideus; 19 cartilago cricoidea; 20 - plica vocalis; 21 cartilago thyreoidea; 22 - plica ventricularis; 23 - m. thyre-ohyoideus; 24 - epiglottis; 25 подъязычная кость; б (по Р. Д. Синельникову): 1 - vestibulum laryn-gis; 2 - epiglottis; 3 - membrana thyreohyoidea; 4 - cartilago thyreoidea; 5 plica ventricularis; 6 - ventriculus laryngis; 7 plica vocalis; 8 - m. vocalis; 9 - gl. thyreoidea; 10 - m. cricothyreoideus; 11 - cartilago cricoidea; 12 - rima glottidis; 13 -cavum laryngis.
Отделы полости гортани на сагиттальном (а) и фронтальном (б) разрезах. а: 1 - верхний отдел полости гортани (вестибулярный) ; 2 - средний отдел (связочный); 3 - нижний отдел (подсвязочное пространство); 4 -пищевод; 5 - spatium prevertebrale; 6 - fascia prevertebralis; 7 - trachea; 8 - клетчатка переднего средостения; 9 - truncus brachiocephalicus; 10 -v. brachiocephalica dextra; 11 - gl. thymus; 12 - nodi lymphatici mediastinales anteriores; 13 - arcus venosus juguli; 14 - вторая фасция шеи; 15 -третья фасция шеи; 16 - париетальный листок четвертой фасции шеи и щитовидная железа с фасциальным футляром, образованным висцеральным листком четвертой фасции; 17 - spatium previscerale; 18 - m. sternothyreoideus; 19 cartilago cricoidea; 20 - plica vocalis; 21 cartilago thyreoidea; 22 - plica ventricularis; 23 - m. thyre-ohyoideus; 24 - epiglottis; 25 подъязычная кость; б (по Р. Д. Синельникову): 1 - vestibulum laryn-gis; 2 - epiglottis; 3 - membrana thyreohyoidea; 4 - cartilago thyreoidea; 5 plica ventricularis; 6 - ventriculus laryngis; 7 plica vocalis; 8 - m. vocalis; 9 - gl. thyreoidea; 10 - m. cricothyreoideus; 11 - cartilago cricoidea; 12 - rima glottidis; 13 -cavum laryngis.
 Трахея Шейный отдел трахеи лежит вверху поверхностно на глубине 1 -1, 5 см, а на уровне яремной вырезки грудины -на глубине 4 -5 см. Спереди трахея прикрыта поверхностной, второй и третьей фасциями шеи, причем последняя образует футляры предтрахеальных мышц. В области верхнего отверстия грудной клетки на уровне яремной вырезки шейный отдел трахеи переходит в грудной. На этом уровне к трахее вплотную прилежат верхний край дуги аорты и отходящие от дуги аорты ветви. Справа и спереди от трахеи, на уровне грудино-ключичного сочленения, плечеголовной ствол делится на правые общую сонную и подключичную артерии. По передней стенке трахеи идет влево и вверх левая общая сонная артерия. Спереди непосредственно к первым хрящевым кольцам трахеи прилежит перешеек щитовидной железы. Доли этой железы охватывают боковые и отчасти заднюю стенку трахеи. Мембранозная часть стенки трахеи связана сзади с передней стенкой пищевода. В пищеводно-трахеальных бороздах справа и слева проходят возвратные гортанные нервы. На передней стенке трахеи книзу от перешейка щитовидной железы располагается plexus venosus thyreoideus impar, в 6 -8% - a. thyreoidea ima и цепочка предтрахеальных лимфатических узлов - nodi lymphatici pretracheales, заключенных в фасцию, окутывающую трахею и окружающую орган рыхлую жировую клетчатку. Сосуды и нервы. Трахея снабжается кровью из нижних щитовидных артерий, иннервируется возвратными гортанными нервами.
Трахея Шейный отдел трахеи лежит вверху поверхностно на глубине 1 -1, 5 см, а на уровне яремной вырезки грудины -на глубине 4 -5 см. Спереди трахея прикрыта поверхностной, второй и третьей фасциями шеи, причем последняя образует футляры предтрахеальных мышц. В области верхнего отверстия грудной клетки на уровне яремной вырезки шейный отдел трахеи переходит в грудной. На этом уровне к трахее вплотную прилежат верхний край дуги аорты и отходящие от дуги аорты ветви. Справа и спереди от трахеи, на уровне грудино-ключичного сочленения, плечеголовной ствол делится на правые общую сонную и подключичную артерии. По передней стенке трахеи идет влево и вверх левая общая сонная артерия. Спереди непосредственно к первым хрящевым кольцам трахеи прилежит перешеек щитовидной железы. Доли этой железы охватывают боковые и отчасти заднюю стенку трахеи. Мембранозная часть стенки трахеи связана сзади с передней стенкой пищевода. В пищеводно-трахеальных бороздах справа и слева проходят возвратные гортанные нервы. На передней стенке трахеи книзу от перешейка щитовидной железы располагается plexus venosus thyreoideus impar, в 6 -8% - a. thyreoidea ima и цепочка предтрахеальных лимфатических узлов - nodi lymphatici pretracheales, заключенных в фасцию, окутывающую трахею и окружающую орган рыхлую жировую клетчатку. Сосуды и нервы. Трахея снабжается кровью из нижних щитовидных артерий, иннервируется возвратными гортанными нервами.
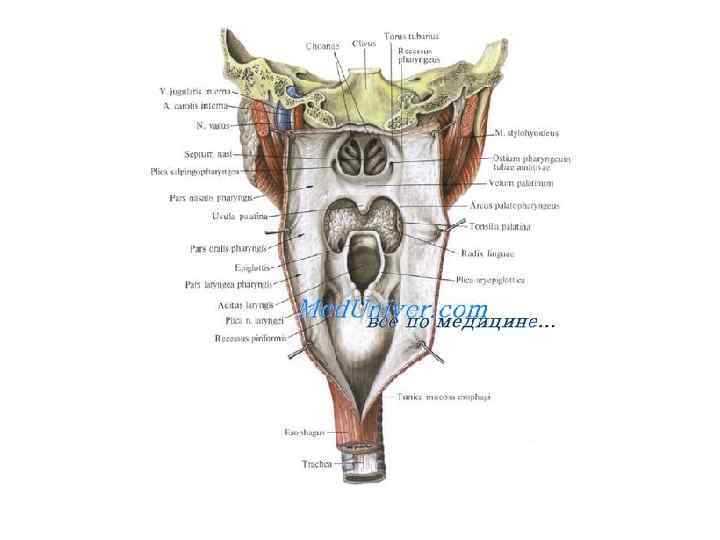
 Глотка Отделы. В глотке различают верхний отдел - носоглотку, расположенный выше мягкого неба, позади хоан, средний отдел - ротоглотку, соответствующий зеву, и самый узкий нижний отдел - гортаноглотку, расположенный позади гортани и отделенный от полости ее надгортанником, прикрывающим aditus laryngis в момент продвижения пищевых масс через глотку. Фасции и клетчаточные пространства. Задняя стенка глотки, покрытая висцеральной фасцией, отделена от предпозвоночной фасции позадиглоточным клетчаточным пространством, выполненным рыхлой клетчаткой. В клетчатке находятся позадиглоточные лимфатические узлы, расположенные кнутри от внутренней сонной артерии. К ним оттекает лимфа от стенок носовой полости, от небных миндалин, слуховой трубы. При воспалительных заболеваниях миндалин, среднего уха в клетчатке позадиглоточного пространства могут развиваться абсцессы и флегмоны. Соединительнотканная перегородка, имеющаяся в позадиглоточном пространстве, разделяет ретрофарингеальное пространство на правую и левую половины. У боковой стенки глотки, покрытой висцеральной фасцией, находятся с каждой стороны два окологлоточных пространства.
Глотка Отделы. В глотке различают верхний отдел - носоглотку, расположенный выше мягкого неба, позади хоан, средний отдел - ротоглотку, соответствующий зеву, и самый узкий нижний отдел - гортаноглотку, расположенный позади гортани и отделенный от полости ее надгортанником, прикрывающим aditus laryngis в момент продвижения пищевых масс через глотку. Фасции и клетчаточные пространства. Задняя стенка глотки, покрытая висцеральной фасцией, отделена от предпозвоночной фасции позадиглоточным клетчаточным пространством, выполненным рыхлой клетчаткой. В клетчатке находятся позадиглоточные лимфатические узлы, расположенные кнутри от внутренней сонной артерии. К ним оттекает лимфа от стенок носовой полости, от небных миндалин, слуховой трубы. При воспалительных заболеваниях миндалин, среднего уха в клетчатке позадиглоточного пространства могут развиваться абсцессы и флегмоны. Соединительнотканная перегородка, имеющаяся в позадиглоточном пространстве, разделяет ретрофарингеальное пространство на правую и левую половины. У боковой стенки глотки, покрытой висцеральной фасцией, находятся с каждой стороны два окологлоточных пространства.
 Окологлоточное пространство разделено на переднее и заднее шилодиафрагмой, представляющей собой фасциальные футляры мышц, начинающихся от шиловидного отростка: m. stylopharyngeus, m. styloglossus, m. stylohyoideus. Наружную стенку окологлоточного пространства составляет медиальная крыловидная мышца, отделяющая его от глубокой боковой области лица. Переднее окологлоточное пространство выполнено жировой тканью, в которой идут восходящие глоточные сосуды. В переднее окологлоточное пространство проникает глоточный отросток околоушной слюнной железы, отделенный от жировой ткани этого пространства слаборазвитой фасцией, нередко отсутствующей. В заднем (позадидиафрагмальном) окологлоточном пространстве располагаются: внутренняя сонная артерия, внутренняя яремная вена и четыре последние пары черепных нервов -языкоглоточный (IX пара), блуждающий (X пара), добавочный (XI пара) и подъязычный (XII пара). Главной артерией глотки является a. pharyngea ascendens, отходящая от наружной сонной артерии в сонном треугольнике. К небной миндалине, удаляемой при тонзиллитах, идут ветви как от этой, так и от восходящей небной артерии, начинающейся от лицевой артерии. Вблизи стенки глотки, соответствующей fossa tonsillaris, проходят восходящая глоточная и лицевая артерии. Внутренняя сонная артерия в норме отстоит от стенки глотки на 1 -1, 5 см. Опасность ранения этой артерии при тонзиллэктомии возникает при ее смещении в связи с воспалительными процессами в миндалине.
Окологлоточное пространство разделено на переднее и заднее шилодиафрагмой, представляющей собой фасциальные футляры мышц, начинающихся от шиловидного отростка: m. stylopharyngeus, m. styloglossus, m. stylohyoideus. Наружную стенку окологлоточного пространства составляет медиальная крыловидная мышца, отделяющая его от глубокой боковой области лица. Переднее окологлоточное пространство выполнено жировой тканью, в которой идут восходящие глоточные сосуды. В переднее окологлоточное пространство проникает глоточный отросток околоушной слюнной железы, отделенный от жировой ткани этого пространства слаборазвитой фасцией, нередко отсутствующей. В заднем (позадидиафрагмальном) окологлоточном пространстве располагаются: внутренняя сонная артерия, внутренняя яремная вена и четыре последние пары черепных нервов -языкоглоточный (IX пара), блуждающий (X пара), добавочный (XI пара) и подъязычный (XII пара). Главной артерией глотки является a. pharyngea ascendens, отходящая от наружной сонной артерии в сонном треугольнике. К небной миндалине, удаляемой при тонзиллитах, идут ветви как от этой, так и от восходящей небной артерии, начинающейся от лицевой артерии. Вблизи стенки глотки, соответствующей fossa tonsillaris, проходят восходящая глоточная и лицевая артерии. Внутренняя сонная артерия в норме отстоит от стенки глотки на 1 -1, 5 см. Опасность ранения этой артерии при тонзиллэктомии возникает при ее смещении в связи с воспалительными процессами в миндалине.
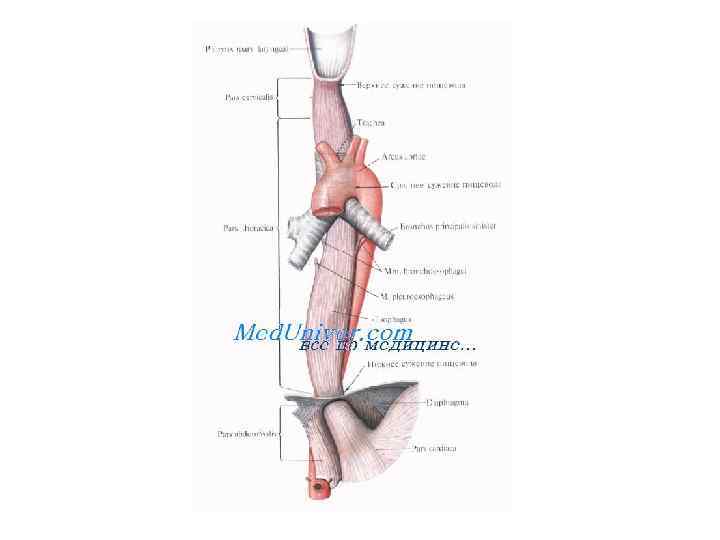
 Пищевод Верхняя граница шейного отдела пищевода соответствует нижнему краю VI шейного позвонка, нижняя-III грудному. Пищевод легко растягивается и смещается в стороны. Задняя стенка пищевода обращена к позвоночнику, покрытому длинными мышцами шеи и пятой фасцией шеи. На месте перехода глотки в пищевод, на расстоянии 12— 15 см от зубов, находится его первое сужение. На этом участке пищевод полностью прикрыт спереди трахеей. Ниже он смещается влево. Поэтому левый возвратный гортанный нерв оказывается на его передней стенке. По передней стенке пищевода на 1— 2 см ниже его начала в поперечном направлении идет левая нижняя щитовидная артерия. Левый сосудисто-нервный пучок (общая сонная артерия, внутренняя яремная вена и блуждающий нерв) лежит ближе к пищеводу, чем правый, расположенный на 1 -2 см кнаружи от пищевода. Шейный отдел пищевода снабжается кровью ветвями нижних щитовидных артерий; иннервируется ветвями возвратных гортанных нервов, которые окружены паратрахеальными лимфатическими узлами. В эти узлы оттекает лимфа от пищевода, а отсюда - в глубокие шейные лимфатические узлы.
Пищевод Верхняя граница шейного отдела пищевода соответствует нижнему краю VI шейного позвонка, нижняя-III грудному. Пищевод легко растягивается и смещается в стороны. Задняя стенка пищевода обращена к позвоночнику, покрытому длинными мышцами шеи и пятой фасцией шеи. На месте перехода глотки в пищевод, на расстоянии 12— 15 см от зубов, находится его первое сужение. На этом участке пищевод полностью прикрыт спереди трахеей. Ниже он смещается влево. Поэтому левый возвратный гортанный нерв оказывается на его передней стенке. По передней стенке пищевода на 1— 2 см ниже его начала в поперечном направлении идет левая нижняя щитовидная артерия. Левый сосудисто-нервный пучок (общая сонная артерия, внутренняя яремная вена и блуждающий нерв) лежит ближе к пищеводу, чем правый, расположенный на 1 -2 см кнаружи от пищевода. Шейный отдел пищевода снабжается кровью ветвями нижних щитовидных артерий; иннервируется ветвями возвратных гортанных нервов, которые окружены паратрахеальными лимфатическими узлами. В эти узлы оттекает лимфа от пищевода, а отсюда - в глубокие шейные лимфатические узлы.
 Щитовидная и паращитовидные железы Щитовидная железа расположена в regio infrahyoidea переднего отдела шеи. Она состоит из двух боковых долей и перешейка, лежащего на первых кольцах трахеи. Верхние полюса боковых долей поднимаются до середины пластин щитовидного хряща. Нижние полюса этих долей обычно не доходят до грудины на 1, 5 -2 см. В 7 з всех случаев имеется пирамидальная (добавочная) доля щитовидной железы, которая поднимается кверху от перешейка или от одной из боковых долей. Иногда перешеек щитовидной железы может отсутствовать. Своими боковыми поверхностями доли соприкасаются с фасциальными влагалищами медиальных сосудистонервных пучков шеи. Щитовидная железа покрыта двумя соединительнотканными оболочками. Внутренняя фиброзная оболочка отдает в толщу щитовидной железы междолевые перегородки. Наружная фасциальная оболочка, образованная висцеральным листком четвертой фасции шеи, отделена от фиброзной оболочки щитовидной железы слоем рыхлой клетчатки, в котором находятся сплетения кровеносных сосудов и нервов. От фасциальной капсулы щитовидной железы идут связки: от верхних полюсов боковых долей железы к щитовидному хрящу, от перешейка к перстневидному хрящу и первым кольцам трахеи.
Щитовидная и паращитовидные железы Щитовидная железа расположена в regio infrahyoidea переднего отдела шеи. Она состоит из двух боковых долей и перешейка, лежащего на первых кольцах трахеи. Верхние полюса боковых долей поднимаются до середины пластин щитовидного хряща. Нижние полюса этих долей обычно не доходят до грудины на 1, 5 -2 см. В 7 з всех случаев имеется пирамидальная (добавочная) доля щитовидной железы, которая поднимается кверху от перешейка или от одной из боковых долей. Иногда перешеек щитовидной железы может отсутствовать. Своими боковыми поверхностями доли соприкасаются с фасциальными влагалищами медиальных сосудистонервных пучков шеи. Щитовидная железа покрыта двумя соединительнотканными оболочками. Внутренняя фиброзная оболочка отдает в толщу щитовидной железы междолевые перегородки. Наружная фасциальная оболочка, образованная висцеральным листком четвертой фасции шеи, отделена от фиброзной оболочки щитовидной железы слоем рыхлой клетчатки, в котором находятся сплетения кровеносных сосудов и нервов. От фасциальной капсулы щитовидной железы идут связки: от верхних полюсов боковых долей железы к щитовидному хрящу, от перешейка к перстневидному хрящу и первым кольцам трахеи.
 Передняя поверхность щитовидной железы прикрыта грудинощитовидными, грудино-подъязычными мышцами, а ее верхние полюса — лопа-точно-подъязычными мышцами. Задне-внутренние поверхности боковых долей прилежат к гортани, трахее и борозде, отделяющей трахею от пищевода, а также к пищеводу, который может сдавливаться при увеличении боковых долей. В промежутке между трахеей и пищеводом поднимается к щито-перстневидной связке возвратный гортанный нерв, окруженный паратрахеальными лимфатическими узлами. При сдавлении нерва или при переходе воспалительного процесса с железы на этот нерв голос становится осиплым (дисфония). Перечисленные образования лежат вне фасциальной капсулы щитовидной железы. На задне-медиальной поверхности боковых долей щитовидной железы в рыхлой клетчатке между ее фиброзной оболочкой и наружной фасциальной капсулой располагаются по две паращитовидные железы: верхняя — на уровне нижнего края перстневидного хряща и нижняя -соответственно нижней трети боковой доли щитовидной железы. Положение их варьирует, но всегда верхняя находится выше, а нижняя — ниже места вступления нижней щитовидной артерии в заднюю поверхность боковой доли щитовидной железы.
Передняя поверхность щитовидной железы прикрыта грудинощитовидными, грудино-подъязычными мышцами, а ее верхние полюса — лопа-точно-подъязычными мышцами. Задне-внутренние поверхности боковых долей прилежат к гортани, трахее и борозде, отделяющей трахею от пищевода, а также к пищеводу, который может сдавливаться при увеличении боковых долей. В промежутке между трахеей и пищеводом поднимается к щито-перстневидной связке возвратный гортанный нерв, окруженный паратрахеальными лимфатическими узлами. При сдавлении нерва или при переходе воспалительного процесса с железы на этот нерв голос становится осиплым (дисфония). Перечисленные образования лежат вне фасциальной капсулы щитовидной железы. На задне-медиальной поверхности боковых долей щитовидной железы в рыхлой клетчатке между ее фиброзной оболочкой и наружной фасциальной капсулой располагаются по две паращитовидные железы: верхняя — на уровне нижнего края перстневидного хряща и нижняя -соответственно нижней трети боковой доли щитовидной железы. Положение их варьирует, но всегда верхняя находится выше, а нижняя — ниже места вступления нижней щитовидной артерии в заднюю поверхность боковой доли щитовидной железы.
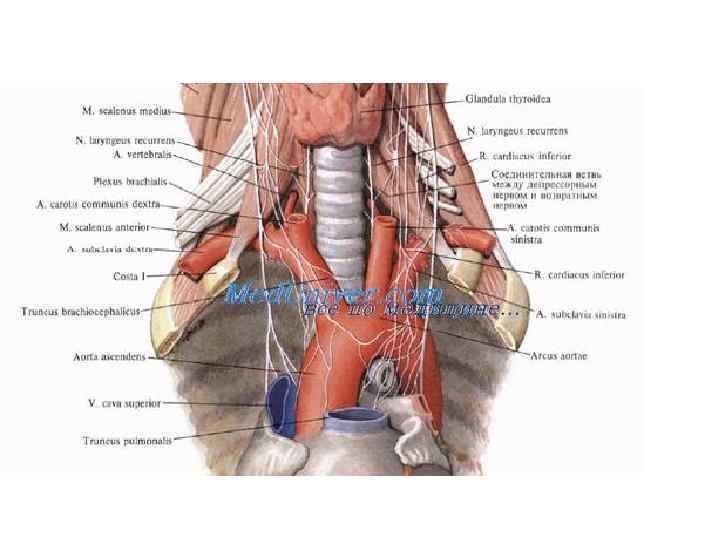
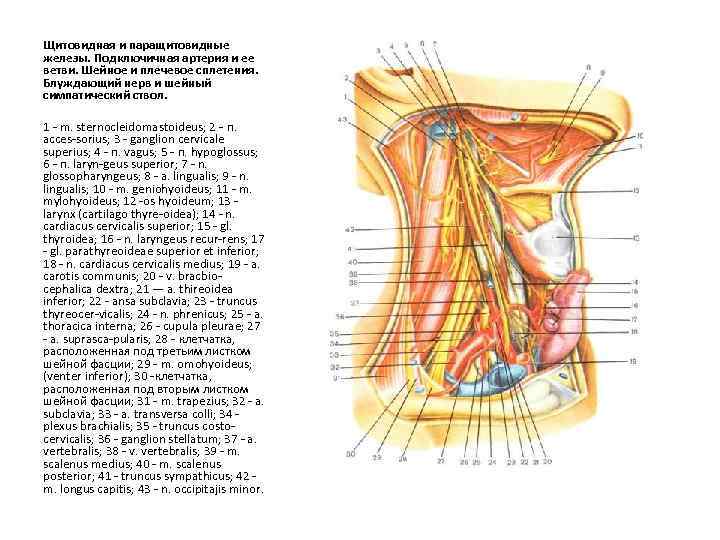 Щитовидная и паращитовидные железы. Подключичная артерия и ее ветви. Шейное и плечевое сплетения. Блуждающий нерв и шейный симпатический ствол. 1 - m. sternocleidomastoideus; 2 - п. acces-sorius; 3 - ganglion cervicale superius; 4 - п. vagus; 5 - п. hypoglossus; 6 - п. laryn-geus superior; 7 - n. glossopharyngeus; 8 - a. lingualis; 9 - n. lingualis; 10 - m. geniohyoideus; 11 - m. mylohyoideus; 12 -os hyoideum; 13 larynx (cartilago thyre-oidea); 14 - n. cardiacus cervicalis superior; 15 - gl. thyroidea; 16 - n. laryngeus recur-rens; 17 - gl. parathyreoideae superior et inferior; 18 - n. cardiacus cervicalis medius; 19 - a. carotis communis; 20 - v. bracbiocephalica dextra; 21 — a. thireoidea inferior; 22 - ansa subclavia; 23 - truncus thyreocer-vicalis; 24 - n. phrenicus; 25 - a. thoracica interna; 26 - cupula pleurae; 27 - a. suprasca-pularis; 28 - клетчатка, расположенная под третьим листком шейной фасции; 29 - m. omohyoideus; (venter inferior); 30 -клетчатка, расположенная под вторым листком шейной фасции; 31 - m. trapezius; 32 - a. subclavia; 33 - a. transversa colli; 34 plexus brachialis; 35 - truncus costocervicalis; 36 - ganglion stellatum; 37 - a. vertebralis; 38 - v. vertebralis; 39 - m. scalenus medius; 40 - m. scalenus posterior; 41 - truncus sympathicus; 42 m. longus capitis; 43 - n. occipitajis minor.
Щитовидная и паращитовидные железы. Подключичная артерия и ее ветви. Шейное и плечевое сплетения. Блуждающий нерв и шейный симпатический ствол. 1 - m. sternocleidomastoideus; 2 - п. acces-sorius; 3 - ganglion cervicale superius; 4 - п. vagus; 5 - п. hypoglossus; 6 - п. laryn-geus superior; 7 - n. glossopharyngeus; 8 - a. lingualis; 9 - n. lingualis; 10 - m. geniohyoideus; 11 - m. mylohyoideus; 12 -os hyoideum; 13 larynx (cartilago thyre-oidea); 14 - n. cardiacus cervicalis superior; 15 - gl. thyroidea; 16 - n. laryngeus recur-rens; 17 - gl. parathyreoideae superior et inferior; 18 - n. cardiacus cervicalis medius; 19 - a. carotis communis; 20 - v. bracbiocephalica dextra; 21 — a. thireoidea inferior; 22 - ansa subclavia; 23 - truncus thyreocer-vicalis; 24 - n. phrenicus; 25 - a. thoracica interna; 26 - cupula pleurae; 27 - a. suprasca-pularis; 28 - клетчатка, расположенная под третьим листком шейной фасции; 29 - m. omohyoideus; (venter inferior); 30 -клетчатка, расположенная под вторым листком шейной фасции; 31 - m. trapezius; 32 - a. subclavia; 33 - a. transversa colli; 34 plexus brachialis; 35 - truncus costocervicalis; 36 - ganglion stellatum; 37 - a. vertebralis; 38 - v. vertebralis; 39 - m. scalenus medius; 40 - m. scalenus posterior; 41 - truncus sympathicus; 42 m. longus capitis; 43 - n. occipitajis minor.
 Трахеостомия — операция наложения соустья просвета трахеи с окружающей средой. 1. Непроходимость верхних дыхательных путей • Острейшая (молниеносная). Развивается за секунды. Как правило, это – обтурация инородными телами • Острая. Развивается за минуты. Инородные тела, истинный круп при дифтерии (обтурация пленками), отеки Квинке, реже – подсвязочный ларингит • Подострая. Развивается за десятки минут, часы. Ложный круп, гортанная ангина, отёк при химических отеках пищевода etc • Хроническая. Развивается за сутки, месяцы, годы. Перихондрит, рубцовые сужения трахеи, рак гортани 2. Необходимость респираторной поддержки у больных, находящихся на длительной искусственной вентиляции лёгких
Трахеостомия — операция наложения соустья просвета трахеи с окружающей средой. 1. Непроходимость верхних дыхательных путей • Острейшая (молниеносная). Развивается за секунды. Как правило, это – обтурация инородными телами • Острая. Развивается за минуты. Инородные тела, истинный круп при дифтерии (обтурация пленками), отеки Квинке, реже – подсвязочный ларингит • Подострая. Развивается за десятки минут, часы. Ложный круп, гортанная ангина, отёк при химических отеках пищевода etc • Хроническая. Развивается за сутки, месяцы, годы. Перихондрит, рубцовые сужения трахеи, рак гортани 2. Необходимость респираторной поддержки у больных, находящихся на длительной искусственной вентиляции лёгких
 Набор инструментов Так называемый трахеостомический набор находится в готовом состоянии в отделениях реанимации. В него входят скальпель, хирургические пинцеты, пара крючков Фарабефа, тканевые ножницы, зажимы (москит), крючок для перешейка щитовидной железы, острый однозубый крючок для перстневидного хряща, скальпель с ограничителем глубины (1 см), трахеорасширитель Труссо, Вольфсона (или носовое зеркало Килиана), трахеоканюля, иглодержатель, нити.
Набор инструментов Так называемый трахеостомический набор находится в готовом состоянии в отделениях реанимации. В него входят скальпель, хирургические пинцеты, пара крючков Фарабефа, тканевые ножницы, зажимы (москит), крючок для перешейка щитовидной железы, острый однозубый крючок для перстневидного хряща, скальпель с ограничителем глубины (1 см), трахеорасширитель Труссо, Вольфсона (или носовое зеркало Килиана), трахеоканюля, иглодержатель, нити.
 При проведении трахеостомии голова должна быть запрокинута, что достигается подкладыванием валика под спину. Положение головы строго срединное, без поворотов. Желательно сделать наркоз. При его невозможности – сочетанная анестезия (местная в сочетании с внутривенной седацией). Описанная в литературе рядом авторов трахеостомия без анестезии почти невыполнима и крайне опасна.
При проведении трахеостомии голова должна быть запрокинута, что достигается подкладыванием валика под спину. Положение головы строго срединное, без поворотов. Желательно сделать наркоз. При его невозможности – сочетанная анестезия (местная в сочетании с внутривенной седацией). Описанная в литературе рядом авторов трахеостомия без анестезии почти невыполнима и крайне опасна.
 Скальпелем делается срединный разрез длиной 5 -6 см вниз от середины щитовидного хряща (при верхней трахеостомии) или перстневидного хряща (при нижней трахеостомии). Описанный рядом авторов поперечный разрез намного опаснее, менее удобен. Скальпель рассекает только кожу и подкожную клетчатку. Сечь в глубину опасно, так как при этом можно повредить крупные сосуды шеи, которые могут аберрантно располагаться в этой области. Рассекается белую линию шеи, чаще тканевыми ножницами «на просвет» . Реже используют старую технику рассечения скальпелем по желобоватому зонду. Разводятся крючками претрахеальные мышцы. В ране появляется щитовидная железа – темного цвета, лежащая поперек трахеи, замурованная в листках IV фасции шеи. Далее доступ по отношению к перешейку щитовидной железы получает три варианта: - Верхняя трахеостомия (над перешейком). Выполняется чаще у взрослых - Средняя трахеостомия (через перешеек). Выполняется по узким показаниям – при крупных зобах, раке, когда иного варианта нет. - Нижняя трахеостомия (под перешейком). Выполняется чаще у детей После рассечения листков IV фасции шеи перешеек смещается крючком, обнажая хрящи трахеи. Перстневидный хрящ фиксируется однозубым острым крючком и подтягивается кверху.
Скальпелем делается срединный разрез длиной 5 -6 см вниз от середины щитовидного хряща (при верхней трахеостомии) или перстневидного хряща (при нижней трахеостомии). Описанный рядом авторов поперечный разрез намного опаснее, менее удобен. Скальпель рассекает только кожу и подкожную клетчатку. Сечь в глубину опасно, так как при этом можно повредить крупные сосуды шеи, которые могут аберрантно располагаться в этой области. Рассекается белую линию шеи, чаще тканевыми ножницами «на просвет» . Реже используют старую технику рассечения скальпелем по желобоватому зонду. Разводятся крючками претрахеальные мышцы. В ране появляется щитовидная железа – темного цвета, лежащая поперек трахеи, замурованная в листках IV фасции шеи. Далее доступ по отношению к перешейку щитовидной железы получает три варианта: - Верхняя трахеостомия (над перешейком). Выполняется чаще у взрослых - Средняя трахеостомия (через перешеек). Выполняется по узким показаниям – при крупных зобах, раке, когда иного варианта нет. - Нижняя трахеостомия (под перешейком). Выполняется чаще у детей После рассечения листков IV фасции шеи перешеек смещается крючком, обнажая хрящи трахеи. Перстневидный хрящ фиксируется однозубым острым крючком и подтягивается кверху.
 Собственно трахеотомия может делаться продольно по передней поверхности трахеи и поперечно – между хрящей. Последний способ предпочтительнее, однако разрез не должен быть шире трети диаметра трахеи из-за риска ранения возвратных гортанных нервов. У взрослого рассекать трахею нужно аккуратно, так как есть риск ранения задней стенки трахеи и пищевода. У ребенка подслизистая толстая, есть риск не досечь и поставить канюлю в подслизистый слой. Перед рассечением трахеи, если ранее больной был интубирован, проводится экстубация. Нужно также приготовить большую салфетку, так как обычно после вскрытия трахеи начинается кашель с выделением слизи и мокроты. Рассечение делается инструментом с ограничителем глубины (его может заменить турунда, намотанная в 1 см от кончика). После рассечения трахеи, без промедления в нее вводится трахеорасширитель, рана разводится, устанавливается трахеоканюля. Если планируется перманентная (постоянная) трахеостомия, накладываются кожно-трахеальные швы
Собственно трахеотомия может делаться продольно по передней поверхности трахеи и поперечно – между хрящей. Последний способ предпочтительнее, однако разрез не должен быть шире трети диаметра трахеи из-за риска ранения возвратных гортанных нервов. У взрослого рассекать трахею нужно аккуратно, так как есть риск ранения задней стенки трахеи и пищевода. У ребенка подслизистая толстая, есть риск не досечь и поставить канюлю в подслизистый слой. Перед рассечением трахеи, если ранее больной был интубирован, проводится экстубация. Нужно также приготовить большую салфетку, так как обычно после вскрытия трахеи начинается кашель с выделением слизи и мокроты. Рассечение делается инструментом с ограничителем глубины (его может заменить турунда, намотанная в 1 см от кончика). После рассечения трахеи, без промедления в нее вводится трахеорасширитель, рана разводится, устанавливается трахеоканюля. Если планируется перманентная (постоянная) трахеостомия, накладываются кожно-трахеальные швы
 Опасности и осложнения Интраоперационные • ранение артерий шеи и кровотечение • ранение вен шеи, кровотечение и воздушная эмболия • ранение щитовидной железы • рефлекторное апноэ (чаще у детей) • ранение возвратных гортанных нервов с последующим парезом голосовых связок • подслизистая постановка канюли и асфиксия • ранение пищевода с исходом в трахеопищеводный свищ [B] Ранние послеоперационные • кровотечение из трахеотомического отверстия • эмфиземы – подкожная, клетчаток шеи, лица, средостения • нагноение раны и флегмона шеи • рецидив асфиксии • аспирационная пневмония [C] Поздние послеоперационные • обтурирующий эндотрахеит. • трахеобронхит. • абсцесс или гангрена лёгкого. • абсцедирующая пневмония. • рубцовый стеноз трахеи. • незаращение свища шеи • стриктура трахеи • перихондрит
Опасности и осложнения Интраоперационные • ранение артерий шеи и кровотечение • ранение вен шеи, кровотечение и воздушная эмболия • ранение щитовидной железы • рефлекторное апноэ (чаще у детей) • ранение возвратных гортанных нервов с последующим парезом голосовых связок • подслизистая постановка канюли и асфиксия • ранение пищевода с исходом в трахеопищеводный свищ [B] Ранние послеоперационные • кровотечение из трахеотомического отверстия • эмфиземы – подкожная, клетчаток шеи, лица, средостения • нагноение раны и флегмона шеи • рецидив асфиксии • аспирационная пневмония [C] Поздние послеоперационные • обтурирующий эндотрахеит. • трахеобронхит. • абсцесс или гангрена лёгкого. • абсцедирующая пневмония. • рубцовый стеноз трахеи. • незаращение свища шеи • стриктура трахеи • перихондрит
 Коникотомия В тех случаях, когда у пострадавшего имеется обтурация дыхательных путей на уровне входа в гортань в области голосовых связок, показана экстренная коникотомия.
Коникотомия В тех случаях, когда у пострадавшего имеется обтурация дыхательных путей на уровне входа в гортань в области голосовых связок, показана экстренная коникотомия.
 Больного укладывают на спину, под лопатки подкладывают валик, голова запрокинута назад. Пальпаторно находят коническую связку, расположенную между щитовидным и перстневидным хрящами. После обработки операционного поля антисептиком выполняют местную анестезию раствором новокаина. Над конической складкой делают небольшой разрез кожи. Затем коникотомом прокалывают коническую связку, извлекают мандрен и оставшуюся в ране трахеостомическую трубку фиксируют любым доступным методом. В тех случаях, когда лишь коникотомия недостаточна для введения трубки (канюли), то рассекают дополнительно перстневидный хрящ (криотомия) или даже щитовидный хрящ (тиреотомия). Вместе с тем, следует помнить о том, что в этом случае имеется опасность повреждения голосового аппарата и последующего стенозирования гортани. При отсутствии коникотома в экстренной ситуации допустимо вкалывание 3 -5 толстых игл максимального диаметра ниже щитовидного хряща на глубину 1, 5 -2 см с последующей подачей через них кислорода.
Больного укладывают на спину, под лопатки подкладывают валик, голова запрокинута назад. Пальпаторно находят коническую связку, расположенную между щитовидным и перстневидным хрящами. После обработки операционного поля антисептиком выполняют местную анестезию раствором новокаина. Над конической складкой делают небольшой разрез кожи. Затем коникотомом прокалывают коническую связку, извлекают мандрен и оставшуюся в ране трахеостомическую трубку фиксируют любым доступным методом. В тех случаях, когда лишь коникотомия недостаточна для введения трубки (канюли), то рассекают дополнительно перстневидный хрящ (криотомия) или даже щитовидный хрящ (тиреотомия). Вместе с тем, следует помнить о том, что в этом случае имеется опасность повреждения голосового аппарата и последующего стенозирования гортани. При отсутствии коникотома в экстренной ситуации допустимо вкалывание 3 -5 толстых игл максимального диаметра ниже щитовидного хряща на глубину 1, 5 -2 см с последующей подачей через них кислорода.
 Пункция и катетеризация подключичной вены Подключичную вену нередко используют для пункции и катетеризации. Выполнение этой манипуляции облегчается следующими топографоанатомическими особенностями: - подключичная вена имеет значительный диаметр (особенно в месте слияния с внутренней яремной веной); - вена прочно фиксирована к прилежащим анатомическим элементам и поэтому не спадается; - подключичная вена имеет относительно поверхностное расположение и четкие ориентиры, что облегчает доступ к ней. Подключичная вена является непосредственным продолжением v. axillaris и тянется от передненижнего края I ребра до места слияния с внутренней яремной веной. Длина ее колеблется от 2 до 5 см, а диаметр - от 0, 8 до 2, 3 см. Глубина залегания варьирует от 2 до 5 см.
Пункция и катетеризация подключичной вены Подключичную вену нередко используют для пункции и катетеризации. Выполнение этой манипуляции облегчается следующими топографоанатомическими особенностями: - подключичная вена имеет значительный диаметр (особенно в месте слияния с внутренней яремной веной); - вена прочно фиксирована к прилежащим анатомическим элементам и поэтому не спадается; - подключичная вена имеет относительно поверхностное расположение и четкие ориентиры, что облегчает доступ к ней. Подключичная вена является непосредственным продолжением v. axillaris и тянется от передненижнего края I ребра до места слияния с внутренней яремной веной. Длина ее колеблется от 2 до 5 см, а диаметр - от 0, 8 до 2, 3 см. Глубина залегания варьирует от 2 до 5 см.
 Для пункции применяют: - 0, 25 % раствор новокаина; - набор игл для местного обезболивания; - специальную изогнутую иглу для чрезкожной пункции сосудов длиной 10 -12 см с широким просветом; -2 -3 стандартных катетера с проводником. Кроме того, необходимы стерильные шарики и салфетки для отграничения зоны пункции, лейкопластырь для фиксации катетера к коже. Для пункции могут быть использованы толстые пункционные иглы длиной до 9 см диаметром 1, 0 -1, 5 мм с крутым срезом под углом 45 градусов. Двуствольная игла с конической заточкой уменьшает опасность повреждения подключичной артерии.
Для пункции применяют: - 0, 25 % раствор новокаина; - набор игл для местного обезболивания; - специальную изогнутую иглу для чрезкожной пункции сосудов длиной 10 -12 см с широким просветом; -2 -3 стандартных катетера с проводником. Кроме того, необходимы стерильные шарики и салфетки для отграничения зоны пункции, лейкопластырь для фиксации катетера к коже. Для пункции могут быть использованы толстые пункционные иглы длиной до 9 см диаметром 1, 0 -1, 5 мм с крутым срезом под углом 45 градусов. Двуствольная игла с конической заточкой уменьшает опасность повреждения подключичной артерии.
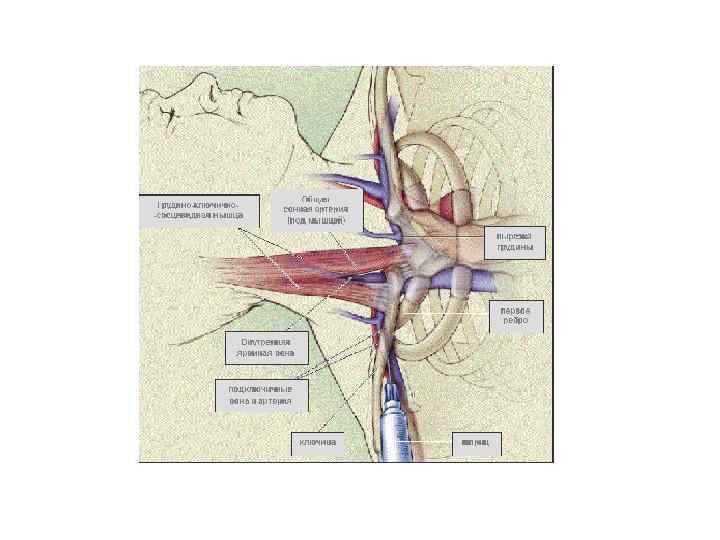
 Положение больного (пострадавшего) - на спине, с подложенным под лопатки валиком (голова повернута в противоположную сторону). У тяжелых больных допустимо проведение пункции в полусидячем положении. Проекционная линия подключичной вены у большинства людей соответствует границе между внутренней и средней третями длины ключицы, проходя косо снаружи внутрь и снизу вверх. Пунктируют вену либо под ключицей, либо выше нее — на шее. Надключичная зона пункции ограничена медиально — задним краем грудино-ключично-сосцевидной мышцы; латерально — линией, проведенной по границе внутренней и средней третей ключицы. Высота зоны — 1, 5 -2 см от верхнего края ключицы. Точка вкола иглы при пункции подключичной вены находится па 0, 5 -0, 8 см выше ключицы. При пункции иглу направляют под углом 40 -45° но отношению к ключице. Направление иглы примерно соответствует биссектрисе угла между ключицей и грудино-ключично-сосцевидной мышцей.
Положение больного (пострадавшего) - на спине, с подложенным под лопатки валиком (голова повернута в противоположную сторону). У тяжелых больных допустимо проведение пункции в полусидячем положении. Проекционная линия подключичной вены у большинства людей соответствует границе между внутренней и средней третями длины ключицы, проходя косо снаружи внутрь и снизу вверх. Пунктируют вену либо под ключицей, либо выше нее — на шее. Надключичная зона пункции ограничена медиально — задним краем грудино-ключично-сосцевидной мышцы; латерально — линией, проведенной по границе внутренней и средней третей ключицы. Высота зоны — 1, 5 -2 см от верхнего края ключицы. Точка вкола иглы при пункции подключичной вены находится па 0, 5 -0, 8 см выше ключицы. При пункции иглу направляют под углом 40 -45° но отношению к ключице. Направление иглы примерно соответствует биссектрисе угла между ключицей и грудино-ключично-сосцевидной мышцей.
 Последовательность действий: - выполняют местную инфильтрационную анестезию в зоне пункции 0, 25 % раствором новокаина; - производят точечный надрез кожи в месте пункции (в большинстве случаев этот этап не является необходимым). При ощущении провала поршень потягивают «на себя» . При отсутствии струйки темной крови иглу следует оттянуть назад или продвинуть дальше на расстояние 0, 5 -1 см. Аналогичную поисковую пункцию следует осторожно производить, изменяя направление движения иглы. Движению иглы обязательно предпосылают раствор новокаина. Срез иглы должен быть направлен кверху и медиально. Обычная глубина введения иглы 3 -5 см. Продвижение глубже опасно из-за возможности ранения купола плевры, подключичной артерии, плечевого сплетения. О попадании конца иглы в просвет вены судят по появлению в шприце темной венозной крови. Катетер в вену можно ввести через просвет иглы или по проводнику, введенному в вену через иглу ( через просвет иглы удается ввести только очень тонкий катетер; по проводнику после удаления иглы можно ввести в просвет вены катетере достаточно широким просветом).
Последовательность действий: - выполняют местную инфильтрационную анестезию в зоне пункции 0, 25 % раствором новокаина; - производят точечный надрез кожи в месте пункции (в большинстве случаев этот этап не является необходимым). При ощущении провала поршень потягивают «на себя» . При отсутствии струйки темной крови иглу следует оттянуть назад или продвинуть дальше на расстояние 0, 5 -1 см. Аналогичную поисковую пункцию следует осторожно производить, изменяя направление движения иглы. Движению иглы обязательно предпосылают раствор новокаина. Срез иглы должен быть направлен кверху и медиально. Обычная глубина введения иглы 3 -5 см. Продвижение глубже опасно из-за возможности ранения купола плевры, подключичной артерии, плечевого сплетения. О попадании конца иглы в просвет вены судят по появлению в шприце темной венозной крови. Катетер в вену можно ввести через просвет иглы или по проводнику, введенному в вену через иглу ( через просвет иглы удается ввести только очень тонкий катетер; по проводнику после удаления иглы можно ввести в просвет вены катетере достаточно широким просветом).
 Шейная вагосимпатическая блокада применяется для профилактики и лечения плевропульмонального шока при травме грудной клетки и как основа для последующей анестезии. Больной лежит на спине с валиком под шеей, голова повернута в противоположную сторону, а руку на стороне блокады сильно оттягивают книзу. У заднего края грудино-ключично-сосцевидной мышцы, на середине ее, выше или ниже места пересечения мышцы с наружной яремной иеной анестезируют кожу 0, 25% раствором новокаина. Нажимая указательным пальцем левой руки в месте желвака, отодвигают кпереди и кнутри грудиноключично-сосцевидную мышцу вместе с расположенными под ней сосудами; длинной иглой, надетой на шприц с 0, 25% раствором новокаина, через желвак прокалывают кожу и, предпосылая раствор новокаина, продвигают иглу кверху и кнутри, ориентируясь на переднюю поверхность позвоночника. Периодически оттягивают поршень шприца для определения возможного появления крови. Вводят 40— 50 мл 0, 25% раствора новокаина с каждой стороны при двусторонней блокаде. Признаком правильно проведенной блокады является появление через несколько минут симптома Горнера — расширения зрачка на стороне блокады.
Шейная вагосимпатическая блокада применяется для профилактики и лечения плевропульмонального шока при травме грудной клетки и как основа для последующей анестезии. Больной лежит на спине с валиком под шеей, голова повернута в противоположную сторону, а руку на стороне блокады сильно оттягивают книзу. У заднего края грудино-ключично-сосцевидной мышцы, на середине ее, выше или ниже места пересечения мышцы с наружной яремной иеной анестезируют кожу 0, 25% раствором новокаина. Нажимая указательным пальцем левой руки в месте желвака, отодвигают кпереди и кнутри грудиноключично-сосцевидную мышцу вместе с расположенными под ней сосудами; длинной иглой, надетой на шприц с 0, 25% раствором новокаина, через желвак прокалывают кожу и, предпосылая раствор новокаина, продвигают иглу кверху и кнутри, ориентируясь на переднюю поверхность позвоночника. Периодически оттягивают поршень шприца для определения возможного появления крови. Вводят 40— 50 мл 0, 25% раствора новокаина с каждой стороны при двусторонней блокаде. Признаком правильно проведенной блокады является появление через несколько минут симптома Горнера — расширения зрачка на стороне блокады.


