Топография в_н конечности.ppt
- Количество слайдов: 95
 Топография верхней и нижней конечности; основные виды оперативных вмешательств к. м. н. , доцент Маркауцан Павел Викторович http: //professor. bsmu. by/
Топография верхней и нижней конечности; основные виды оперативных вмешательств к. м. н. , доцент Маркауцан Павел Викторович http: //professor. bsmu. by/
 Верхняя конечность (области) 1. Надплечье (плечевой пояс): -подключичная -лопаточная -подмышечная -дельтовидная. 2. Плечо. 3. Локтевая. 4. Предплечье. 5. Запястье. 6. Кисть.
Верхняя конечность (области) 1. Надплечье (плечевой пояс): -подключичная -лопаточная -подмышечная -дельтовидная. 2. Плечо. 3. Локтевая. 4. Предплечье. 5. Запястье. 6. Кисть.
 Законы Н. И. Пирогова 1. Влагалище для сосудистонервного пучка на конечностях имеет форму трехгранной призмы. 2. Вершина этой призмы направлено в сторону кости, а основание к поверхности. 3. Передняя стенка влагалища сосудисто-нервного пучка одновременно является задней стенкой мышечного влагалища.
Законы Н. И. Пирогова 1. Влагалище для сосудистонервного пучка на конечностях имеет форму трехгранной призмы. 2. Вершина этой призмы направлено в сторону кости, а основание к поверхности. 3. Передняя стенка влагалища сосудисто-нервного пучка одновременно является задней стенкой мышечного влагалища.
 Коллатеральное кровоснабжение лопатки Надлопаточная артерия (щитошейный ствол) n Поперечная артерия шеи (подключичная артерия) n Артерия, огибающая лопатку (подлопаточная артерия) Наложение зажима: ниже щитошейного ствола, но выше подлопаточной артерии. n
Коллатеральное кровоснабжение лопатки Надлопаточная артерия (щитошейный ствол) n Поперечная артерия шеи (подключичная артерия) n Артерия, огибающая лопатку (подлопаточная артерия) Наложение зажима: ниже щитошейного ствола, но выше подлопаточной артерии. n
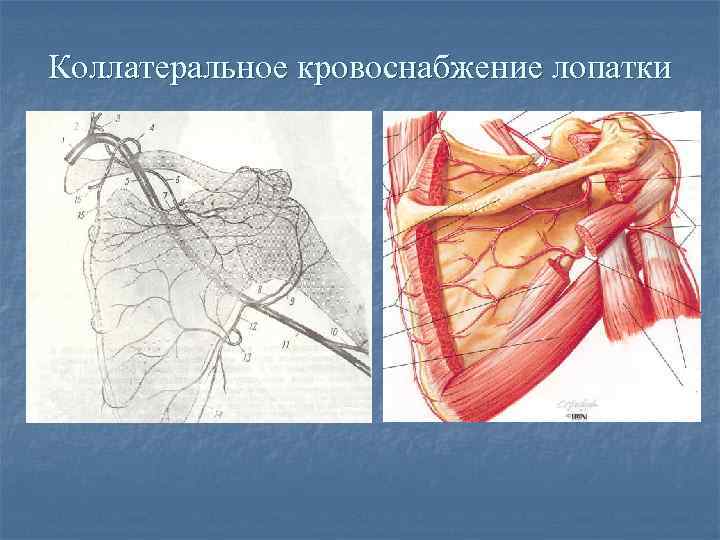 Коллатеральное кровоснабжение лопатки
Коллатеральное кровоснабжение лопатки
 Смещение отломков при переломе диафиза плечевой кости При переломах ниже хирургической шейки, над местом прикрепления большой грудной мышцы, центральный отломок под действием тяги надостной мышцы находится в положении отведения, дистальный отломок под действием тяги большой грудной мышцы смещается кверху и кнутри. При переломе ниже места прикрепления большой грудной мышцы, но выше дельтовидной бугристости центральный отломок находится в положении приведения (тягой большой грудной мышцы и широчайшей мышцы спины), а периферический - действием дельтовидной мышцы смещен кнаружи, а двуглавой и трехглавой мышцами плеча и клювовидно-плечевой - подтянут кверху. При ниже места прикрепления дельтовидной мышцы центральный отломок отведен (сокращением дельтовидной мышцы), а периферический - тягой двуглавой и трехглавой мышц плеча смещается по длине вверх кнутри и кпереди.
Смещение отломков при переломе диафиза плечевой кости При переломах ниже хирургической шейки, над местом прикрепления большой грудной мышцы, центральный отломок под действием тяги надостной мышцы находится в положении отведения, дистальный отломок под действием тяги большой грудной мышцы смещается кверху и кнутри. При переломе ниже места прикрепления большой грудной мышцы, но выше дельтовидной бугристости центральный отломок находится в положении приведения (тягой большой грудной мышцы и широчайшей мышцы спины), а периферический - действием дельтовидной мышцы смещен кнаружи, а двуглавой и трехглавой мышцами плеча и клювовидно-плечевой - подтянут кверху. При ниже места прикрепления дельтовидной мышцы центральный отломок отведен (сокращением дельтовидной мышцы), а периферический - тягой двуглавой и трехглавой мышц плеча смещается по длине вверх кнутри и кпереди.
 Смещение отломков при переломе диафиза плечевой кости
Смещение отломков при переломе диафиза плечевой кости
 Каналы запястья На передней поверхности три канала: 1. Canalis carpi (между двумя листками удерживателя сгибателей) – а) в лучевом мешке сухожилие длинного сгибателя большого пальца, б) срединный нерв, в) в локтевом мешке 8 сухожилий сгибателей пальцев (поверхностного и глубокого). 2. Canalis carpi radialis (между вырезкой на os trapezium и глубоким листком удерживателя сгибателей) – лучевой сгибатель запястья. 3. Canalis carpi ulnaris (между дупликатурой поверхностного листка удерживателя сгибателей у гороховидной кости) – локтевая артерия, вена и нерв.
Каналы запястья На передней поверхности три канала: 1. Canalis carpi (между двумя листками удерживателя сгибателей) – а) в лучевом мешке сухожилие длинного сгибателя большого пальца, б) срединный нерв, в) в локтевом мешке 8 сухожилий сгибателей пальцев (поверхностного и глубокого). 2. Canalis carpi radialis (между вырезкой на os trapezium и глубоким листком удерживателя сгибателей) – лучевой сгибатель запястья. 3. Canalis carpi ulnaris (между дупликатурой поверхностного листка удерживателя сгибателей у гороховидной кости) – локтевая артерия, вена и нерв.
 Каналы запястья
Каналы запястья
 Синдром запястного канала (carpal tunnel syndrome)
Синдром запястного канала (carpal tunnel syndrome)
 Кисть (ладонная поверхность) n n n Ложе thenar (ограничено спереди и снаружи собственной фасцией ладони, изнутри латеральной перегородкой, сзади первой пястной костью) – сухожилие длинного сгибателя большого пальца, m. abductor pollicis brevis, m. opponens pollicis, m. flexor pollicis brevis, срединный нерв и лучевая артерия. Срединное ложе (спереди ладонный апоневроз, по бокам перегородки, сзади глубокий листок собственной фасции) – сухожилия сгибателей, червеобразные мышцы, поверхностная ладонная дуга, ветви срединного и локтевого нервов. Ложе hypothenar (спереди и изнутри собственной фасцией, снаружи медиальной перегородкой, сзади пятая пястная кость) – mm. abductor, flexor, opponens digiti minimi, локетевой сосудисто-нервный пучок.
Кисть (ладонная поверхность) n n n Ложе thenar (ограничено спереди и снаружи собственной фасцией ладони, изнутри латеральной перегородкой, сзади первой пястной костью) – сухожилие длинного сгибателя большого пальца, m. abductor pollicis brevis, m. opponens pollicis, m. flexor pollicis brevis, срединный нерв и лучевая артерия. Срединное ложе (спереди ладонный апоневроз, по бокам перегородки, сзади глубокий листок собственной фасции) – сухожилия сгибателей, червеобразные мышцы, поверхностная ладонная дуга, ветви срединного и локтевого нервов. Ложе hypothenar (спереди и изнутри собственной фасцией, снаружи медиальной перегородкой, сзади пятая пястная кость) – mm. abductor, flexor, opponens digiti minimi, локетевой сосудисто-нервный пучок.
 Кисть (ладонная поверхность)
Кисть (ладонная поверхность)
 Панариций – воспаление тканей Панариций пальца. Классификация: кожный, подкожный (подногтевой, паронихий), сухожильный, костный (суставной), пандактилит.
Панариций – воспаление тканей Панариций пальца. Классификация: кожный, подкожный (подногтевой, паронихий), сухожильный, костный (суставной), пандактилит.
 Панариций
Панариций
 Панариций (анестезия) - По Оберсту- Лукашевичу, -по Брауну-Усольцевой (на тыльной поверхности кисти на уровне границы средней и проксимальной трети пястных костей в межкостный промежуток вводят 8 -10 мл р-ра новокаина)
Панариций (анестезия) - По Оберсту- Лукашевичу, -по Брауну-Усольцевой (на тыльной поверхности кисти на уровне границы средней и проксимальной трети пястных костей в межкостный промежуток вводят 8 -10 мл р-ра новокаина)
 Панариций (разрезы) Разрезы выполняются по боковым поверхностям пальцев, не затрагивая межфаланговые складки. Если необходимо выполняют контрапертурный разрез и дренирование.
Панариций (разрезы) Разрезы выполняются по боковым поверхностям пальцев, не затрагивая межфаланговые складки. Если необходимо выполняют контрапертурный разрез и дренирование.
 Панариций (лечение)
Панариций (лечение)
 Границы нижней конечности и области: Спереди – паховая связка, сзади – гребень подвздошной кости. Области: - ягодичная, - бедра; - коленного сустава; - голени; - голеностопного сустава; - стопы.
Границы нижней конечности и области: Спереди – паховая связка, сзади – гребень подвздошной кости. Области: - ягодичная, - бедра; - коленного сустава; - голени; - голеностопного сустава; - стопы.
 Ягодичная область. 1. Кожа. 2. Подкожная клетчатка. 3. Собственная фасция. 4. Три слоя мышц. Два клетчаточных пространства. Пути распространения инфекции. В/мышечная инъекция в среднюю ягодичную мышцу Ранения ягодичных артерий – перевязка внутренней подвздошной артерии забрюшинным доступом.
Ягодичная область. 1. Кожа. 2. Подкожная клетчатка. 3. Собственная фасция. 4. Три слоя мышц. Два клетчаточных пространства. Пути распространения инфекции. В/мышечная инъекция в среднюю ягодичную мышцу Ранения ягодичных артерий – перевязка внутренней подвздошной артерии забрюшинным доступом.
 Дисплазия тазобедренного сустава n n 1. Предвывих – имеет место недоразвитие крыши вертлужной впадины. Но смещения бедренной кости нет, так как ее головка находится в центре вертлужной впадины. Капсула растянута, и в связи с этим головка легко может вывихиваться и вправляться во впадину. 2. Подвывих – при этом кроме недоразвития крыши вертлужной впадины имеется также небольшое смещение головки бедренной кости кнаружи (латеропозиция бедра). 3. Врожденный вывих бедра – является крайней степенью дисплазии тазобедренного сустава. Головка бедренной кости полностью теряет контакт с вертлужной впадиной и выходит за ее пределы кнаружи и кверху. При этом ребенок постоянно хромает из-за того, что больная ножка «укорачивается» (это укорочение относительное и происходит вследствие смещения бедра; длина нижних конечностей остается одинаковой). Врожденный вывих бедра отмечается у 5 из 1000 новорожденных.
Дисплазия тазобедренного сустава n n 1. Предвывих – имеет место недоразвитие крыши вертлужной впадины. Но смещения бедренной кости нет, так как ее головка находится в центре вертлужной впадины. Капсула растянута, и в связи с этим головка легко может вывихиваться и вправляться во впадину. 2. Подвывих – при этом кроме недоразвития крыши вертлужной впадины имеется также небольшое смещение головки бедренной кости кнаружи (латеропозиция бедра). 3. Врожденный вывих бедра – является крайней степенью дисплазии тазобедренного сустава. Головка бедренной кости полностью теряет контакт с вертлужной впадиной и выходит за ее пределы кнаружи и кверху. При этом ребенок постоянно хромает из-за того, что больная ножка «укорачивается» (это укорочение относительное и происходит вследствие смещения бедра; длина нижних конечностей остается одинаковой). Врожденный вывих бедра отмечается у 5 из 1000 новорожденных.
 Симптомы врожденного вывиха бедра: n 1) асимметрия кожных складок (ягодичные, подколенные, паховые); 2) определяемое на глаз укорочение нижней конечности; 3) симптом соскальзывания, или щелчка (симптом Маркса-Ортолани); 4) ограничение отведения в тазобедренных суставах.
Симптомы врожденного вывиха бедра: n 1) асимметрия кожных складок (ягодичные, подколенные, паховые); 2) определяемое на глаз укорочение нижней конечности; 3) симптом соскальзывания, или щелчка (симптом Маркса-Ортолани); 4) ограничение отведения в тазобедренных суставах.
 Рентгенодиагностика дисплазии тазобедренных суставов
Рентгенодиагностика дисплазии тазобедренных суставов
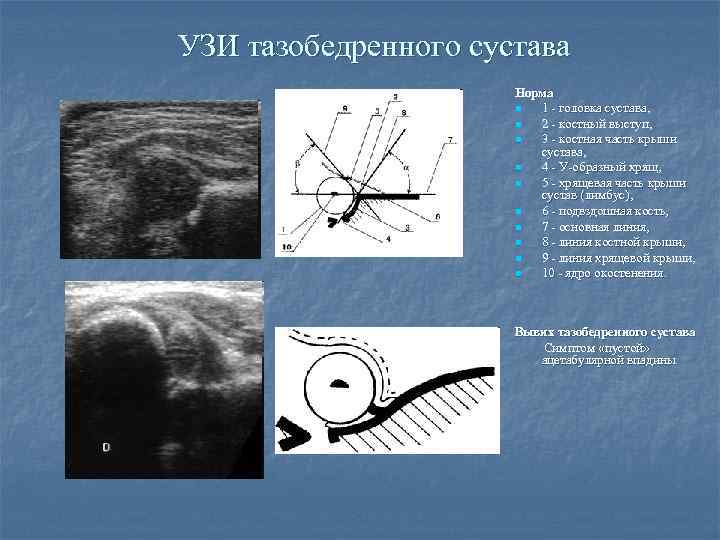 УЗИ тазобедренного сустава Норма n 1 - головка сустава, n 2 - костный выступ, n 3 - костная часть крыши сустава, n 4 - У-образный хрящ, n 5 - хрящевая часть крыши сустав (лимбус), n 6 - подвздошная кость, n 7 - основная линия, n 8 - линия костной крыши, n 9 - линия хрящевой крыши, n 10 - ядро окостенения. Вывих тазобедренного сустава Симптом «пустой» ацетабулярной впадины.
УЗИ тазобедренного сустава Норма n 1 - головка сустава, n 2 - костный выступ, n 3 - костная часть крыши сустава, n 4 - У-образный хрящ, n 5 - хрящевая часть крыши сустав (лимбус), n 6 - подвздошная кость, n 7 - основная линия, n 8 - линия костной крыши, n 9 - линия хрящевой крыши, n 10 - ядро окостенения. Вывих тазобедренного сустава Симптом «пустой» ацетабулярной впадины.
 Врожденный вывих бедра. Лечение. 1. Широкое пеленание. 2. Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины назначают стремена Павлика или подушку Фрейка. 3. Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок. 4. При вывихе бедра лечение начинается с этапа вправления и фиксации (стремена Павлика) или закрытое одномоментное вправление под анестезией с последующей фиксацией гипсовой повязкой. Ремоделирование вертлужной впадины.
Врожденный вывих бедра. Лечение. 1. Широкое пеленание. 2. Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины назначают стремена Павлика или подушку Фрейка. 3. Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок. 4. При вывихе бедра лечение начинается с этапа вправления и фиксации (стремена Павлика) или закрытое одномоментное вправление под анестезией с последующей фиксацией гипсовой повязкой. Ремоделирование вертлужной впадины.
 Остеотомия Киари
Остеотомия Киари
 Эндопротезирование тазобедренного сустава Показания: n дегенеративно-дистрофические артрозы и артриты; n посттравматические артрозы; ревматоидные артриты; n асептический некроз головки бедра; n ложные суставы шейки бедра; n опухолевые поражения.
Эндопротезирование тазобедренного сустава Показания: n дегенеративно-дистрофические артрозы и артриты; n посттравматические артрозы; ревматоидные артриты; n асептический некроз головки бедра; n ложные суставы шейки бедра; n опухолевые поражения.
 Эндопротез состоит из четырех частей: n 1 – стержень (ножка) предназначен для внедрения в канал бедренной кости; 2 – головка эндопротеза выполняет функцию головки бедренной кости; n 3 – шарнирный вкладыш; n 4 – ацетабулярная впадина представлена полулунной пластиной имплантированной в тазовую кость. Протезирование тазобедренного сустава может быть однополюсным (заменяется головка и шейка бедренной кости) или тотальным (+ вертлужный компонент).
Эндопротез состоит из четырех частей: n 1 – стержень (ножка) предназначен для внедрения в канал бедренной кости; 2 – головка эндопротеза выполняет функцию головки бедренной кости; n 3 – шарнирный вкладыш; n 4 – ацетабулярная впадина представлена полулунной пластиной имплантированной в тазовую кость. Протезирование тазобедренного сустава может быть однополюсным (заменяется головка и шейка бедренной кости) или тотальным (+ вертлужный компонент).
 Этапы: n 1. Доступ (переднебоковой по Мовшовичу, задний по Кохеру, боковой по Хардингу). n 2. Рассечение синовиальной оболочки. n 3. Извлечение (вывихивание) головки бедренной кости из вертлужной впадины и ее резекция.
Этапы: n 1. Доступ (переднебоковой по Мовшовичу, задний по Кохеру, боковой по Хардингу). n 2. Рассечение синовиальной оболочки. n 3. Извлечение (вывихивание) головки бедренной кости из вертлужной впадины и ее резекция.
 Этапы: n 4. Установка вертлужного компонента эндопротеза.
Этапы: n 4. Установка вертлужного компонента эндопротеза.
 Этапы: n n n 5. Подготовка костно-мозгового канала кости и введение ножки эндопротеза. 6. Проверка функционирования работы эндопротеза и послойное ушивание раны. Послеоперационный период - через 2 дня после операции удаляется дренаж - через 15 дней снимаются швы - со 2 -го дня пациент встает и может ходить с опорой на костыли - к концу первой недели разрешается ходить по лестнице под контролем медперсонала - после 4 -х- 6 -ти недель разрешаются движения без костылей - полное восстановление после операции занимает приблизительно 1 год.
Этапы: n n n 5. Подготовка костно-мозгового канала кости и введение ножки эндопротеза. 6. Проверка функционирования работы эндопротеза и послойное ушивание раны. Послеоперационный период - через 2 дня после операции удаляется дренаж - через 15 дней снимаются швы - со 2 -го дня пациент встает и может ходить с опорой на костыли - к концу первой недели разрешается ходить по лестнице под контролем медперсонала - после 4 -х- 6 -ти недель разрешаются движения без костылей - полное восстановление после операции занимает приблизительно 1 год.
 Тазобедренный сустав
Тазобедренный сустав
 Патологические изменения тазобедренного сустава
Патологические изменения тазобедренного сустава
 Эндопротез тазобедренного сустава
Эндопротез тазобедренного сустава
 Коленный сустав
Коленный сустав
 Остеосинтез (О. ) – это соединение отломков (концов) кости при лечении переломов и после остеотомии для устранения смещения отломков и скрепления их в положении, способствующем образованию костной мозоли. n n Показания: а) абсолютные – переломы, которые без оперативного скрепления отломков не срастаются, переломы, при которых существует опасность перфорации костным отломком кожи, т. е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва; . б) относительные – невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
Остеосинтез (О. ) – это соединение отломков (концов) кости при лечении переломов и после остеотомии для устранения смещения отломков и скрепления их в положении, способствующем образованию костной мозоли. n n Показания: а) абсолютные – переломы, которые без оперативного скрепления отломков не срастаются, переломы, при которых существует опасность перфорации костным отломком кожи, т. е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва; . б) относительные – невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
 Виды остеосинтеза: 1. 2. 3. n n n погружной (фиксаторы располагаются в зоне перелома); наружный чрескожный (с помощью дистракционно-компрессионных аппаратов); одномоментный; постепенный (этапный); стабильный (устойчивый); нестабильный – необходима дополнительная внешняя фиксация на весь срок образования костного сращения. Противопоказаниями к погружному О. : - открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, - местный или общий инфекционный процесс, - общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
Виды остеосинтеза: 1. 2. 3. n n n погружной (фиксаторы располагаются в зоне перелома); наружный чрескожный (с помощью дистракционно-компрессионных аппаратов); одномоментный; постепенный (этапный); стабильный (устойчивый); нестабильный – необходима дополнительная внешняя фиксация на весь срок образования костного сращения. Противопоказаниями к погружному О. : - открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, - местный или общий инфекционный процесс, - общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
 Погружной О. бывает внутрикостным (интрамедуллярным), накостным, чрескостным и комбинированным.
Погружной О. бывает внутрикостным (интрамедуллярным), накостным, чрескостным и комбинированным.
 Внутрикостный О. выполняют открытым и закрытым методами: n открытый – производят открытую репозицию отломков и внутрикостно вводят штифт; n закрытый – репонируют отломки кости, а затем под рентгенотелевизионным контролем, не обнажая область перелома, через отверстие в проксимальном или дистальном отломке в костномозговой канал вводят штифт.
Внутрикостный О. выполняют открытым и закрытым методами: n открытый – производят открытую репозицию отломков и внутрикостно вводят штифт; n закрытый – репонируют отломки кости, а затем под рентгенотелевизионным контролем, не обнажая область перелома, через отверстие в проксимальном или дистальном отломке в костномозговой канал вводят штифт.
 Для внутрикостного О. используют полые или сплошные стержни (штифты), которые могут иметь различный профиль поперечного сечения — круглый, четырехгранный, овальный, трехгранный, полусферический, U-образный, желобоватый. Для скрепления отломков применяют конструкции из металла (никель, кобальт, хром или титан), пластмасс, керамики и костные трансплантаты (аутотрансплантат, гомотрансплантат, гетеротрансплантат).
Для внутрикостного О. используют полые или сплошные стержни (штифты), которые могут иметь различный профиль поперечного сечения — круглый, четырехгранный, овальный, трехгранный, полусферический, U-образный, желобоватый. Для скрепления отломков применяют конструкции из металла (никель, кобальт, хром или титан), пластмасс, керамики и костные трансплантаты (аутотрансплантат, гомотрансплантат, гетеротрансплантат).
 Накостный О. выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия.
Накостный О. выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия.
 Компрессионнодистракционный остеосинтез
Компрессионнодистракционный остеосинтез
 Артроскопия n n n n Артроскоп представляет собой тубус диаметром в несколько миллиметров, снабженный оптической системой и системой освещения; он соединен с минивидеокамерой, подключенной к видеоэкрану. Артроскоп вводится внутрь сустава через небольшое отверстие; второе небольшое отверстие необходимо для введения в сустав миниатюризированных инструментов. В течение всей операции сустав наполнен жидкостью (физраствор). Оперативная и диагностическая артроскопия (показания): - мениск: проводится удаление (чаще всего частичное), только повреждённой части мениска, сшивание частей поврежденного мениска (если это возможно, редко); - хрящ: проводится пластика хряща в случае его расщепления, частичное удаление; - оболочка: проводится удаление спаек, складок, частичная/полная синовэктомия; - удаление инородных тел; - пластика крестообразных связок. Преимущества артроскопического метода перед традиционными методами: низкая травматичность; быстрота выполнения; местная анестезия; отсутствие значимой потери крови; минимальный риск возникновения осложнений; короткий период реабилитации.
Артроскопия n n n n Артроскоп представляет собой тубус диаметром в несколько миллиметров, снабженный оптической системой и системой освещения; он соединен с минивидеокамерой, подключенной к видеоэкрану. Артроскоп вводится внутрь сустава через небольшое отверстие; второе небольшое отверстие необходимо для введения в сустав миниатюризированных инструментов. В течение всей операции сустав наполнен жидкостью (физраствор). Оперативная и диагностическая артроскопия (показания): - мениск: проводится удаление (чаще всего частичное), только повреждённой части мениска, сшивание частей поврежденного мениска (если это возможно, редко); - хрящ: проводится пластика хряща в случае его расщепления, частичное удаление; - оболочка: проводится удаление спаек, складок, частичная/полная синовэктомия; - удаление инородных тел; - пластика крестообразных связок. Преимущества артроскопического метода перед традиционными методами: низкая травматичность; быстрота выполнения; местная анестезия; отсутствие значимой потери крови; минимальный риск возникновения осложнений; короткий период реабилитации.



 Lacuna vasorum и lacuna musculorum
Lacuna vasorum и lacuna musculorum
 Область бедренного треугольника.
Область бедренного треугольника.
 Бедренный канал В норме отсутствует. n Стенки: бедренная вена, поверхностный и глубокий листки собственной фасции. n Бедренная грыжа Грыжевой мешок – париетальный листок брюшины. Оболочка грыжевого мешка – поперечная фасция. n
Бедренный канал В норме отсутствует. n Стенки: бедренная вена, поверхностный и глубокий листки собственной фасции. n Бедренная грыжа Грыжевой мешок – париетальный листок брюшины. Оболочка грыжевого мешка – поперечная фасция. n
 Бедренные грыжи n n Бедренная грыжа – это выхождение органов брюшной полости, покрытых париетальной брюшиной под паховой связкой в бедренном треугольнике. У женщин встречаются в 4 -5 раз чаще, чем у мужчин: ширина внутреннего бедренного кольца (расстояние между бедренной веной и лакунарной связкой) у мужчин в среднем 1, 2 см, у женщин – 1, 8 см (шире размер таза). n Бедренные грыжи составляют 3 -20 % от всех брюшных грыж. n Частота ущемления 20 -42, 8 % (паховые 5 -11, 8 %). По локализации: а) сосудистой лакуны медиальная или типичная бедренная грыжа; латеральная – выходит кнаружи от бедренных сосудов; межсосудистая – между бедренными сосудами; б) лакунарной связки; в) мышечной лакуны (грыжа Гессельбаха). n
Бедренные грыжи n n Бедренная грыжа – это выхождение органов брюшной полости, покрытых париетальной брюшиной под паховой связкой в бедренном треугольнике. У женщин встречаются в 4 -5 раз чаще, чем у мужчин: ширина внутреннего бедренного кольца (расстояние между бедренной веной и лакунарной связкой) у мужчин в среднем 1, 2 см, у женщин – 1, 8 см (шире размер таза). n Бедренные грыжи составляют 3 -20 % от всех брюшных грыж. n Частота ущемления 20 -42, 8 % (паховые 5 -11, 8 %). По локализации: а) сосудистой лакуны медиальная или типичная бедренная грыжа; латеральная – выходит кнаружи от бедренных сосудов; межсосудистая – между бедренными сосудами; б) лакунарной связки; в) мышечной лакуны (грыжа Гессельбаха). n
 Линии Лангера
Линии Лангера
 Способ Бассини (1894 г. )
Способ Бассини (1894 г. )
 Способ Руджи (1892 г. )
Способ Руджи (1892 г. )
 Способ Парлавеччо–Райха n n Недостаток способов Бассини, Руджи: при подшивании паховой связки к гребешковой связке увеличивается паховый промежуток, следовательно возрастает риск развития прямых паховых грыж. Способ Парлавеччо–Райха – доступ паховый: свободные края внутренней косой и поперечной мышц живота подшивают вместе с паховой связкой к гребешковой связке одним рядом узловых швов.
Способ Парлавеччо–Райха n n Недостаток способов Бассини, Руджи: при подшивании паховой связки к гребешковой связке увеличивается паховый промежуток, следовательно возрастает риск развития прямых паховых грыж. Способ Парлавеччо–Райха – доступ паховый: свободные края внутренней косой и поперечной мышц живота подшивают вместе с паховой связкой к гребешковой связке одним рядом узловых швов.
 Этапы операции при ущемленной грыжи: n n n 1) Доступ к грыжевому мешку; 2) вскрытие грыжевого мешка; 3) фиксирование грыжевого содержимого; 4) рассечение ущемленного кольца; 5) оценивание жизнеспособности грыжевого содержимого (цвет, перистальтика, пульсация сосудов брыжейки и др. ); 6) если орган жизнеспособен его вправляют в брюшную полость и выполняют пластику грыжевых ворот; если нет – резекцию (как правило, через лапаротомную рану), затем – герниопластику.
Этапы операции при ущемленной грыжи: n n n 1) Доступ к грыжевому мешку; 2) вскрытие грыжевого мешка; 3) фиксирование грыжевого содержимого; 4) рассечение ущемленного кольца; 5) оценивание жизнеспособности грыжевого содержимого (цвет, перистальтика, пульсация сосудов брыжейки и др. ); 6) если орган жизнеспособен его вправляют в брюшную полость и выполняют пластику грыжевых ворот; если нет – резекцию (как правило, через лапаротомную рану), затем – герниопластику.
 Смещение отломков при переломе бедренной кости 1. Укорочение конечности. 2. Ломаная линия Розер-Нелатона (tuber ischii, trochanter major, spina iliaca ant. sup). 3. Ротация стопы кнаружи. Верхняя треть – центральный отломок кнаружи (подвздошно-поясничная, средняя и малая ягодичные мышцы), периферический отломок кнутри (приводящие мышцы) и кзади (икроножная мышца).
Смещение отломков при переломе бедренной кости 1. Укорочение конечности. 2. Ломаная линия Розер-Нелатона (tuber ischii, trochanter major, spina iliaca ant. sup). 3. Ротация стопы кнаружи. Верхняя треть – центральный отломок кнаружи (подвздошно-поясничная, средняя и малая ягодичные мышцы), периферический отломок кнутри (приводящие мышцы) и кзади (икроножная мышца).
 n Нижняя треть – центральный отломок кнутри (приводящие мышцы), периферический кзади (икроножная мышца).
n Нижняя треть – центральный отломок кнутри (приводящие мышцы), периферический кзади (икроножная мышца).
 Окклюзионно-стенотические поражения артерий нижних конечностей Этиология: 1) атеросклероз (75%), эндартериит, облитерирующий тромбангит Факторы риска: 1) повышение АД, 2) СД, 3) гиперхолистеринемия, переохлаждение, курение (более 15 сигарет/день – частота перемежающей хромоты в 9 раз больше, чем у некурящих). Артериальная недостаточность по А. В. Покровскому-Фонтейну: I – боль в икроножной мышце (не суставах) при физической нагрузке более 1 км; IIА – расстояние безболевой ходьбы более 200 м; IIБ – расстояние безболевой ходьбы менее 200 м; III – расстояние безболевой ходьбы до 25 м или боли в покое; IV – язвенно-некротические изменения.
Окклюзионно-стенотические поражения артерий нижних конечностей Этиология: 1) атеросклероз (75%), эндартериит, облитерирующий тромбангит Факторы риска: 1) повышение АД, 2) СД, 3) гиперхолистеринемия, переохлаждение, курение (более 15 сигарет/день – частота перемежающей хромоты в 9 раз больше, чем у некурящих). Артериальная недостаточность по А. В. Покровскому-Фонтейну: I – боль в икроножной мышце (не суставах) при физической нагрузке более 1 км; IIА – расстояние безболевой ходьбы более 200 м; IIБ – расстояние безболевой ходьбы менее 200 м; III – расстояние безболевой ходьбы до 25 м или боли в покое; IV – язвенно-некротические изменения.
 Показания к оперативному лечению – артериальная недостаточность по А. В. Покровскому-Фонтейну IIБ-IV ст. ишемии. П/показания – сочетанное поражение аорто-подвздошного и бедренно-подколенного сегментов. Виды оперативных вмешательств: 1. Профундопластика. 2. Бедренно-подколенное шунтирование по традиционной методике и по методике in situ. 3. Бедренно-тибиальное шунтирование. 4. Применение синтетических протезов.
Показания к оперативному лечению – артериальная недостаточность по А. В. Покровскому-Фонтейну IIБ-IV ст. ишемии. П/показания – сочетанное поражение аорто-подвздошного и бедренно-подколенного сегментов. Виды оперативных вмешательств: 1. Профундопластика. 2. Бедренно-подколенное шунтирование по традиционной методике и по методике in situ. 3. Бедренно-тибиальное шунтирование. 4. Применение синтетических протезов.
 Профундопластика n n Доступ. Вскрывают просвет и выполняют эндартерэктомию: удаляют стенозирующую бляшку, отслаивая её от мышечной оболочки сосуда. Просвет артерии увеличивают путем вшивания заплаты (аутовена, синтетический материал). Послойно ушивают рану.
Профундопластика n n Доступ. Вскрывают просвет и выполняют эндартерэктомию: удаляют стенозирующую бляшку, отслаивая её от мышечной оболочки сосуда. Просвет артерии увеличивают путем вшивания заплаты (аутовена, синтетический материал). Послойно ушивают рану.
 Профундопластика
Профундопластика
 Бедренно-подколенное шунтирование n n - - - Выполняют если непроходима поверхностная бедренная артерия в гунтеровом канале, а подколенная артерия и её ветви проходимы. Традиционная методика: доступ; большую подкожную вену выделяют через отдельные кожные разрезы по медиальной поверхности бедра. Боковые притоки тщательно лигируют; трансплантант промывают физ. раствором с гепарином и проверяют герметичность; реверсия трансплантанта; проксимальный конец трансплантанта анастомозируют с общей бедренной артерий, дистальный вшивают в подколенную артерию.
Бедренно-подколенное шунтирование n n - - - Выполняют если непроходима поверхностная бедренная артерия в гунтеровом канале, а подколенная артерия и её ветви проходимы. Традиционная методика: доступ; большую подкожную вену выделяют через отдельные кожные разрезы по медиальной поверхности бедра. Боковые притоки тщательно лигируют; трансплантант промывают физ. раствором с гепарином и проверяют герметичность; реверсия трансплантанта; проксимальный конец трансплантанта анастомозируют с общей бедренной артерий, дистальный вшивают в подколенную артерию.
 Бедренно-подколенное шунтирование по традиционной методике
Бедренно-подколенное шунтирование по традиционной методике

 Бедренно-подколенное шунтирование по методике in situ n Преимущество – использование аутовенозного трасплантанта достаточной длины с сохранением его иннервации и кровоснабжения. Этапы: 1. Доступ. 2. Пересекают сафено-феморальное соустье (приустьевые притоки лигируют). 3. Анастомоз вены с общей бедренной артерией по типу конец в бок. 4. Выделяют вену на уровне предполагаемого дистального анастмоза. Дистальный конец перевязывают. 5. В вену водят вальвулотом и разрушают клапаны. 6. Проксимальный конец вшивают в подколенную артерию. 5. Крупные венозные притоки перевязывают через отдельные разрезы. 6. Послойное ушивание раны.
Бедренно-подколенное шунтирование по методике in situ n Преимущество – использование аутовенозного трасплантанта достаточной длины с сохранением его иннервации и кровоснабжения. Этапы: 1. Доступ. 2. Пересекают сафено-феморальное соустье (приустьевые притоки лигируют). 3. Анастомоз вены с общей бедренной артерией по типу конец в бок. 4. Выделяют вену на уровне предполагаемого дистального анастмоза. Дистальный конец перевязывают. 5. В вену водят вальвулотом и разрушают клапаны. 6. Проксимальный конец вшивают в подколенную артерию. 5. Крупные венозные притоки перевязывают через отдельные разрезы. 6. Послойное ушивание раны.
 Бедренно-подколенное шунтирование по методике in situ
Бедренно-подколенное шунтирование по методике in situ
 Варикозная болезнь n n около 15 % мужчин и 25% женщин (беременность и роды, стенка вен и клапаны периодически становятся более растяжимыми под влиянием циклических увеличений прогестерона). Наследственный фактор (у 90% детей, если у обоих родителей есть эта патология, у 62% девочек и 25% мальчиков, когда болеет один из родителей). Избыточный вес, длительное стояние. Пусковой механизм – гипертензия в венозной системе н/конечностей. Неполноценность клапанного аппарата и врожденная слабость венозной стенки. Несостоятельность перфорантных вен.
Варикозная болезнь n n около 15 % мужчин и 25% женщин (беременность и роды, стенка вен и клапаны периодически становятся более растяжимыми под влиянием циклических увеличений прогестерона). Наследственный фактор (у 90% детей, если у обоих родителей есть эта патология, у 62% девочек и 25% мальчиков, когда болеет один из родителей). Избыточный вес, длительное стояние. Пусковой механизм – гипертензия в венозной системе н/конечностей. Неполноценность клапанного аппарата и врожденная слабость венозной стенки. Несостоятельность перфорантных вен.

 Методы диагностики n Дуплексное сканирование (ДС) и УЗИ.
Методы диагностики n Дуплексное сканирование (ДС) и УЗИ.
 n Флебография • КТ Плетизмография Функциональная реография Термография
n Флебография • КТ Плетизмография Функциональная реография Термография
 Хирургическое лечение n n Склеротерапия. Внутрипросветная окклюзия (эл. , током, лазером). Флебэктомия. Операции на перфорантных венах.
Хирургическое лечение n n Склеротерапия. Внутрипросветная окклюзия (эл. , током, лазером). Флебэктомия. Операции на перфорантных венах.
 Склеротерапия n n n Этоксисклерол, фибро-вейн. Микроиглы с катетером. Комрессионный трикотаж.
Склеротерапия n n n Этоксисклерол, фибро-вейн. Микроиглы с катетером. Комрессионный трикотаж.
 Внутрипросветная окклюзия (лазером, эл. током)
Внутрипросветная окклюзия (лазером, эл. током)
 Флебэктомия n n 1) 2) 3) 4) С помощью зонда-экстрактора (метод Бэбкокка) или через отдельные разрезы по Нарату. Этапы: доступ; разобщение сафенофеморального соустья и лигирование притоков; введение зонда-экстрактора и удаление вены. ушивание раны, эластическая компрессия.
Флебэктомия n n 1) 2) 3) 4) С помощью зонда-экстрактора (метод Бэбкокка) или через отдельные разрезы по Нарату. Этапы: доступ; разобщение сафенофеморального соустья и лигирование притоков; введение зонда-экстрактора и удаление вены. ушивание раны, эластическая компрессия.
 Флебэктомия
Флебэктомия
 Операции на перфорантных венах n n n Метод Кокетта – надфасциальная перевязка перфорантных вен через отдельные небольшие (до 2 см) разрезы кожи. Метод Линтона – субфасциальная перевязка. Эндоскопическая субфасциальная диссекция – специальным набором инструментов (как при лапароскопических вмешательствах) визуализируют, клипируют и пересекают перфорантные вены.
Операции на перфорантных венах n n n Метод Кокетта – надфасциальная перевязка перфорантных вен через отдельные небольшие (до 2 см) разрезы кожи. Метод Линтона – субфасциальная перевязка. Эндоскопическая субфасциальная диссекция – специальным набором инструментов (как при лапароскопических вмешательствах) визуализируют, клипируют и пересекают перфорантные вены.
 Бедренный треугольник: паховая связка (сверху), длинная приводящая (медиально) и портняжная (латерально) мышцы. Вена, артерия, нерв (с медиальной стороны)
Бедренный треугольник: паховая связка (сверху), длинная приводящая (медиально) и портняжная (латерально) мышцы. Вена, артерия, нерв (с медиальной стороны)
 Бедренная борозда: медиальная головка четырехглавой мышцы (латерально), длинная приводящая (медиально) и портняжная (сверху) мышцы. Нерв (сверху и латерально), артерия (глубже), вена (медиально). Канал приводящих мышц (гунтеров): медиальная головка четырехглавой мышцы (латерально), большая приводящая (медиально) пластинка (спереди). Входное и два выходных отверстия.
Бедренная борозда: медиальная головка четырехглавой мышцы (латерально), длинная приводящая (медиально) и портняжная (сверху) мышцы. Нерв (сверху и латерально), артерия (глубже), вена (медиально). Канал приводящих мышц (гунтеров): медиальная головка четырехглавой мышцы (латерально), большая приводящая (медиально) пластинка (спереди). Входное и два выходных отверстия.

 Топография сосудистонервного пучка в подколенной ямке: большеберцовый нерв (латерально), вена, артерия.
Топография сосудистонервного пучка в подколенной ямке: большеберцовый нерв (латерально), вена, артерия.






 Проекционные линии n a. femoralis по линии Кэна – от середины паховой связки к медиальному надмыщелку бедра. n a. tibialis anterior – от середины расстояния между бугристостью большеберцовой кости и головкой малоберцовой кости к середине расстояния между обеими лодыжками. n a. dorsalis pedis – от середины расстояния между обеими лодыжками к первому межпальцевому промежутку.
Проекционные линии n a. femoralis по линии Кэна – от середины паховой связки к медиальному надмыщелку бедра. n a. tibialis anterior – от середины расстояния между бугристостью большеберцовой кости и головкой малоберцовой кости к середине расстояния между обеими лодыжками. n a. dorsalis pedis – от середины расстояния между обеими лодыжками к первому межпальцевому промежутку.
 Проекционные линии n. ischiadicus – от середины расстояния между седалищным бугром и большим вертелом к середине подколенной ямки. a. tibialis posterior – от середины подколенной ямки к середине расстояния между ахилловым сухожилием и медиальной лодыжкой.
Проекционные линии n. ischiadicus – от середины расстояния между седалищным бугром и большим вертелом к середине подколенной ямки. a. tibialis posterior – от середины подколенной ямки к середине расстояния между ахилловым сухожилием и медиальной лодыжкой.
 Ампутации Ампутация конечности – это удаление периферической её части на протяжении кости (на уровне суставной щели - экзартикуляция). Абсолютные показания: 1) некроз дистального отдела конечности (диабет, атеросклероз, тромбоз, эмболия, анаэробная инфекция, ожоги, обморожения); 2) отрыв дистального отдела конечности при невозможности реплантации; 3) злокачественные неоперабельные опухоли костей или мягких тканей конечностей. Относительные показания: 1) хронический воспалительный процесс (остеомиелит, костный туберкулез) длительное время не излечивающийся и угрожающий амилоидным перерождением внутренних органов (печени, почек); 2) деформации конечности: врожденные (напр. шестой палец) и приобретенные, не поддающиеся коррекции.
Ампутации Ампутация конечности – это удаление периферической её части на протяжении кости (на уровне суставной щели - экзартикуляция). Абсолютные показания: 1) некроз дистального отдела конечности (диабет, атеросклероз, тромбоз, эмболия, анаэробная инфекция, ожоги, обморожения); 2) отрыв дистального отдела конечности при невозможности реплантации; 3) злокачественные неоперабельные опухоли костей или мягких тканей конечностей. Относительные показания: 1) хронический воспалительный процесс (остеомиелит, костный туберкулез) длительное время не излечивающийся и угрожающий амилоидным перерождением внутренних органов (печени, почек); 2) деформации конечности: врожденные (напр. шестой палец) и приобретенные, не поддающиеся коррекции.
 Классификация ампутаций I. Первичные (экстренные) выполняются в ближайшие сроки после ранения или травмы по типу первичной хирургической обработки раны, во время которой удаляются нежизнеспособная часть конечности при отсутствии явлений воспаления в области повреждения; при глубоких обширных ожогах III -IV ст. конечностей (обугливании) с полной утратой их функции; при отморожениях III -IV ст. с тотальным омертвением тканей после появления демаркационной линии. II. Вторичные (срочные) ампутации проводятся при неэффективности мер, принятых для сохранения жизнеспособности конечности, и явно выраженном воспалительном процессе в области повреждения, угрожающем жизни больного. III. Поздние (плановые) ампутации выполняются при: диабетической гангрене; гангрене на почве облитерирующего атеросклероза; тромбозе или эмболии крупных магистральных артерий; неоперабельных злокачественных опухолях; хроническом остеомиелите и амилоидозе. IV. Повторные (реампутации) при развитии порочной культи.
Классификация ампутаций I. Первичные (экстренные) выполняются в ближайшие сроки после ранения или травмы по типу первичной хирургической обработки раны, во время которой удаляются нежизнеспособная часть конечности при отсутствии явлений воспаления в области повреждения; при глубоких обширных ожогах III -IV ст. конечностей (обугливании) с полной утратой их функции; при отморожениях III -IV ст. с тотальным омертвением тканей после появления демаркационной линии. II. Вторичные (срочные) ампутации проводятся при неэффективности мер, принятых для сохранения жизнеспособности конечности, и явно выраженном воспалительном процессе в области повреждения, угрожающем жизни больного. III. Поздние (плановые) ампутации выполняются при: диабетической гангрене; гангрене на почве облитерирующего атеросклероза; тромбозе или эмболии крупных магистральных артерий; неоперабельных злокачественных опухолях; хроническом остеомиелите и амилоидозе. IV. Повторные (реампутации) при развитии порочной культи.
 Ампутации Уровень ампутации – это место перепила кости, который определяет длину культи и её функциональные возможности. Этапы: 1) рассечение мягких тканей; 2) обработка надкостницы и перепил кости; 3) «туалет культи» - перевязка сосудов, усечение нервов.
Ампутации Уровень ампутации – это место перепила кости, который определяет длину культи и её функциональные возможности. Этапы: 1) рассечение мягких тканей; 2) обработка надкостницы и перепил кости; 3) «туалет культи» - перевязка сосудов, усечение нервов.
 Способы рассечения мягких тканей: I. Круговой (циркулярный) – кожу и мягкие ткани рассекают в поперечном направлении по отношению к оси конечности: а) гильотинную ампутацию – все ткани рассекают на одном уровне; б) одномоментную – после рассечения кожи по границе ее смешения рассекают мягкие ткани и кость; в) двухмоментную – по границе рассеченной и смещенной кожи рассекают мышцы, кость перепиливают на уровне смещенных мышц; г) трехмоментную – после рассечения и смещения кожи по ее границе пересекают поверхностные мышцы, затем смещают их и пересекают глубокие мышцы, смещая их кверху, после этого перепиливают кость. II. Лоскутный – основан на выкраивании одного или нескольких лоскутов кожи с помощью которых укрывают культю после выполнения ампутации. Данный метод является более экономичным и лучшим с позиции современного протезирования. III. Овальный – рассечение кожи производят по эллипсу, расположенному под углом к оси конечности.
Способы рассечения мягких тканей: I. Круговой (циркулярный) – кожу и мягкие ткани рассекают в поперечном направлении по отношению к оси конечности: а) гильотинную ампутацию – все ткани рассекают на одном уровне; б) одномоментную – после рассечения кожи по границе ее смешения рассекают мягкие ткани и кость; в) двухмоментную – по границе рассеченной и смещенной кожи рассекают мышцы, кость перепиливают на уровне смещенных мышц; г) трехмоментную – после рассечения и смещения кожи по ее границе пересекают поверхностные мышцы, затем смещают их и пересекают глубокие мышцы, смещая их кверху, после этого перепиливают кость. II. Лоскутный – основан на выкраивании одного или нескольких лоскутов кожи с помощью которых укрывают культю после выполнения ампутации. Данный метод является более экономичным и лучшим с позиции современного протезирования. III. Овальный – рассечение кожи производят по эллипсу, расположенному под углом к оси конечности.
 Способы обработки надкостницы n n n Транспериостальный - кость перепиливают в непосредственной близости к пересеченной надкостнице, отступая от ее края на 1 -2 мм дистальнее. Апериостальный - надкостница рассекается проксимальнее предполагаемого уровня распила кости на 0, 5 см и отслаивается в дистальном направлении. Субпериостальный - надкостницу пересекают дистальнее уровня предполагаемого распила кости и с помощью распатора отслаивают в проксимальном направлении. Кость перепиливают и укрывают поверхность опила избытком надкостницы.
Способы обработки надкостницы n n n Транспериостальный - кость перепиливают в непосредственной близости к пересеченной надкостнице, отступая от ее края на 1 -2 мм дистальнее. Апериостальный - надкостница рассекается проксимальнее предполагаемого уровня распила кости на 0, 5 см и отслаивается в дистальном направлении. Субпериостальный - надкостницу пересекают дистальнее уровня предполагаемого распила кости и с помощью распатора отслаивают в проксимальном направлении. Кость перепиливают и укрывают поверхность опила избытком надкостницы.
 Методы формирования культи n n Кожно-фасциальный - опил укрывается лоскутом из кожи, подкожной клетчатки и фасции; тендопластический - опил укрывается сухожилиями мышц; костнопластический - для укрытия опила кости используют часть другой кости (при ампутации в н/3 бедра используют надколенник); миопластический — сшиваются мышцы-антагонисты над костным опилом.
Методы формирования культи n n Кожно-фасциальный - опил укрывается лоскутом из кожи, подкожной клетчатки и фасции; тендопластический - опил укрывается сухожилиями мышц; костнопластический - для укрытия опила кости используют часть другой кости (при ампутации в н/3 бедра используют надколенник); миопластический — сшиваются мышцы-антагонисты над костным опилом.
 Ампутации
Ампутации
 Спасибо за внимание!
Спасибо за внимание!


