ТОКСОПЛАЗМОЗ Rus.ppt
- Количество слайдов: 38

ТОКСОПЛАЗМОЗ TOXOPLASMOSIS Зоонозное заболевание, вызываемое внутриклеточным паразитом Toxoplasma gondii, характеризующееся хроническим течением, лимфаденопатией, увеличением печени и селезенки, поражением нервной системы, скелетных мышц, миокарда, глаз и частым инфецированием плода в острый период болезни у беременной

Историческая справка. 1908 г. Ш. Николь и А. Мансо обнаружили возбудителя токсоплазмоза в Тунисе в году у местного грызуна Ctenodactylus gondii. Возбудитель токсоплазмоза получил название по форме тела ( toxon – дуга, plasma – форма) Имеет размер 2 - 4 мкм шириной и 4 - 7 мкм длиной и при микроскопии напоминает дольку апельсина. При окрашивании по Гимзе цитоплазма приобретает голубой цвет, а ядро красно-фиолетовый
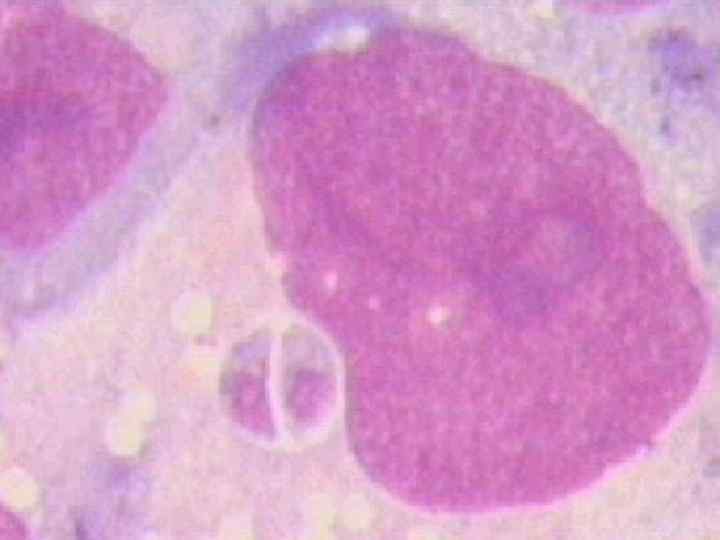

-1914 г –Кастеллани А. обнаружил возбудителя в органах солдата , погибшего на Цейлоне от Т. , подтвердив патогенное действие Т. на человека - 1823 г. чех Янки – описал случай врожденного Т. - 1937 -1955 гг. А. Сэбин и соавторы – описали особенности внутриклеточного размножения Т. и применили РСК для его диагностики Актуальность болезни определяется следующими факторами: - встречается повсеместно с частотой поражения 4 – 68% всех жителей планеты - возможностью внутриутробного заражения плода ( при первичном инфецировании в период беременности )

- отсутствие четких клинических признаков, характерных только для данной инфекции как в острой, так и хронической стадии заболевания - выделение её в группу СПИД-индикаторных заболеваний ( с 1981 г ) - отсутствие у врачей общей практики достаточных знаний и настороженности в отношении данного заболевания - появление точных методов диагностики, позволяющих определить фазу течения инфекционного процесса и назначить адекватное лечение как при острых так и хронических формах заболевания

ЭТИОЛОГИЯ Возбудитель – тип Apicomplexa, класс Sporozoa ( образующие споры ), отряд Eucoccidiida ( чередующие половое и бесполое размножение), вид Toxoplasma gondii Т. – внутриклеточные паразиты, обладающий низкой патогенностью, поэтому заражение чаще протекает без клинических проявлений, приближаясь к «идеальному» паразиту из разряда оппортунистических инфекций, но при выраженном иммунодефиците может вызывать тяжелые заболевания как у животных, так и у человека

Жизненный цикл Т. состоит из полового и бесполого размножения Половое размножение происходит в организме животных из породы кошачьих ( дикие и домашние кошки, оцелоты, тигры, рысь и т. д. ) При их отсутствие – циркуляция Т. в природе прекращается !! Первичное заражение кошек происходит через цисты ( поедание грызунов или сырого мяса ) или через ооцисты ( при контакте с больной кошкой или с предметами из её окружения)

• Оболочка цисты или ооцисты разрушается в желудке и кишечнике кошек. • Спорозоиты внедряются в энтероциты и превращаются в трофозоиты. • Зрелый трофозоит делится на меразоиты, часть которых опять внедряются в энтероциты , продолжая бесполое размножение ( шизогонию). • Другие – превращаются в гаметоциты. • Разнополые гаметоциты сливаются (зигота)

В процессе дальнейшего развития зигота увеличивается до 10 – 12 мкм и покрывается двуслойной оболочкой, которая вместе с испражнениями кошки попадает во внешнюю среду. Во внешней среде в течение 1 - 5 дней дозревает и делится на 2 спороцисты, каждая из которых содержит по 4 спорозоита. Длительность цикла репродукции в организме кошки занимает 1 – 3 недели, которая способна в этот период выделять миллионы ооцист ежедневно ! Ооцисты во внешней среде сохраняются до 2 лет !!!
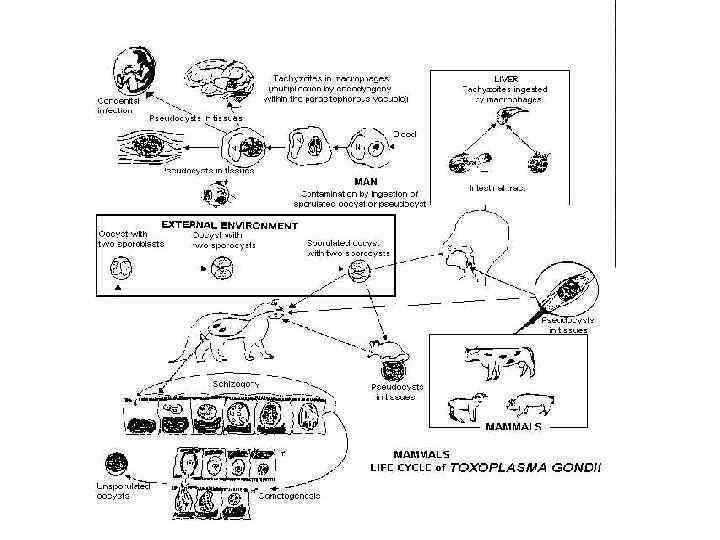

Ооцисты разрушаются при высушивании, кипячении, при воздействии концентрированных дезинфектантов, Образование ооцист – конечный этап в теле основного хозяина Т. Основные промежуточные хозяева – крысы и мыши, которые некоторое время могут поддерживать циркуляцию токсоплазм, занимаясь каннибализмом и передавая Т. потомству. Остальные промежуточные хозяева - 300 видов млекопитающих и 150 видов птиц, пресмыкающие и человек) – являются «тупиковыми» хозяевами

Цикл развития в организме промежуточного хозяина: Из проглоченных ооцист выходят спорозоиты, которые внедряются в макрофаги, активно в них размножаются и распространяются по лимфатическим путям При разрушении макрофага Т. попадают в кровь ( Тахизоиты) и внедряются в любую ядерную клетку и приступают к размножению. После разрушения клетки Т. внедряются в другие клетки, повторяя цикл развития. Только на этой стадии развивается паразитемия , которая позволяет им через плаценту инфецировать плод!
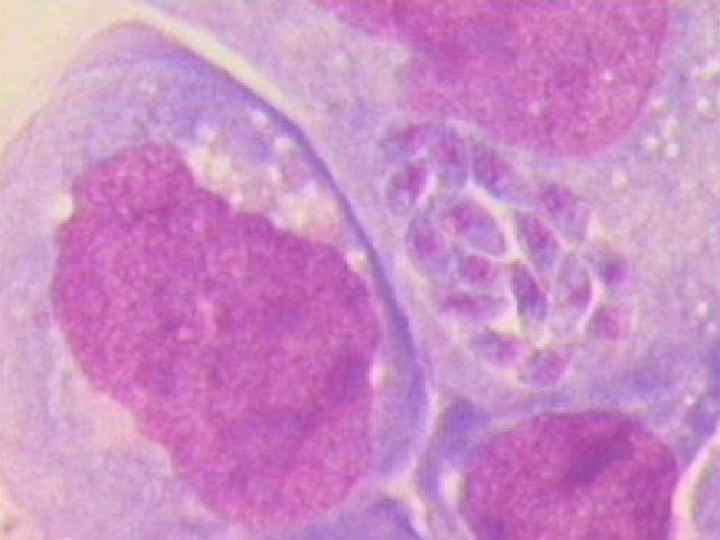

Цикл бесполого размножения продолжается до формирования иммунитета, что ведет к прекращению паразитемии и формированию тканевых цист в скелетной мускулатуре, глазах, головном мозге, сердечной мышце. Размер цисты до 100 мкм с плотной капсулой и Т. в ней находятся в виде брадизоитов. Образование тканевых цист – конечный этап жизненного цикла Т. в теле промежуточного хозяина. На этом этапе паразитемия не наблюдается. На стадии трофозоитов Т. очень неустойчивы и быстро погибают при нагревании до 50 гр. С через 5 -10 мин, при воздействии 50% спирта и любых дезинфектантов
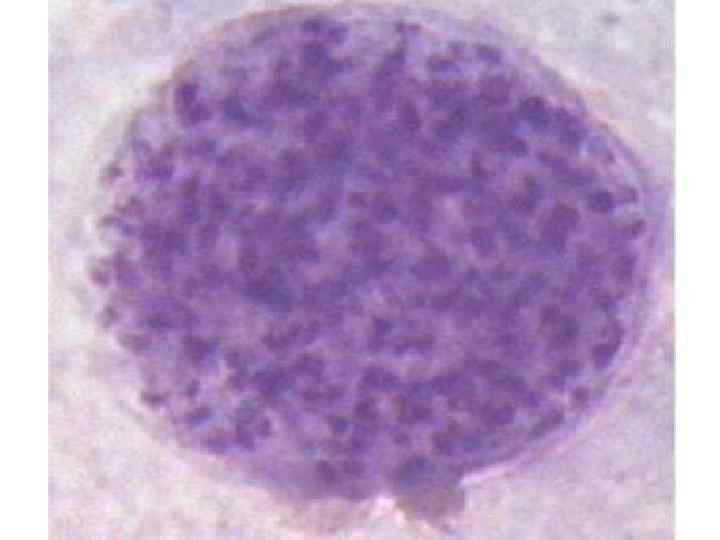

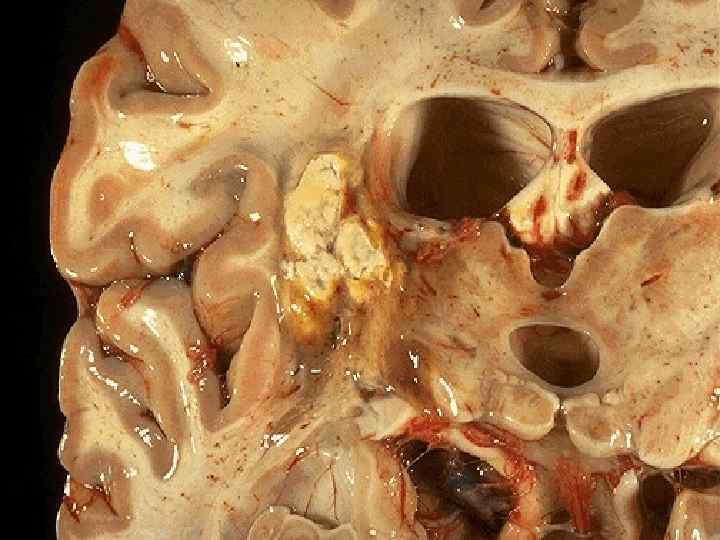
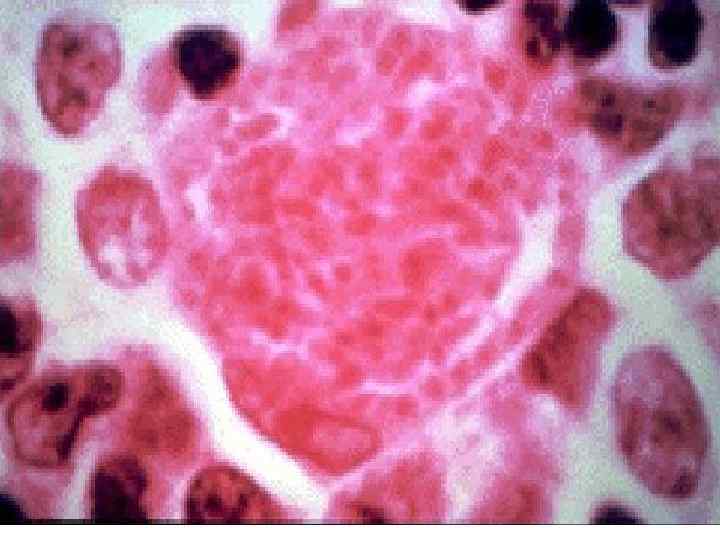
ПАТОМОРФОЛОГИЯ. Патологические изменения обнаруживаются во всех органах как при врожденном, так и приобретенном токсоплазмозе. Врожденный Т. сопровождается повреждением ЦНС, сетчатки и хориоидальной оболочки глаз ( 99% ) Возбудителей обнаруживают в виде цист, чаще в мышцах. Воспаление вокруг них отсутствует или выражено незначительно.

• Тахизоиты в крови обнаруживаются только при первичном инфецировании. • Гранулемы, очаги некроза и фиброзирования можно обнаружить чаще в мышцах, миокарде, легких, печени, селезенке, лимфоузлах. • Участки обызвестления в мозге находят только при врожденном Т. в виде полулуний в области полосатого тела. • Затяжной характер инфекции приводит к различным аллергическим проявлениям. • В цистах живые Т. могут сохранятся у хозяина всю жизнь!

ЭПИДЕМИОЛОГИЯ Заражение человека происходит при: - контакте с кошками и окружающими их предметами - употреблении недостаточно термически обработанного или сырого мяса - через плаценту ( частота врожденного Т. – 1: 2700 родов) - гемотрансфузиях и пересадках органов ( редко) От человека к человеку Т. – не передаётся ! Удельный вес инфецированных людей совпадает с частотой обнаружения Т. у животных. Чаще встречается в странах с жарким и влажным климатом

КЛИНИКА ( инкубационный период около 2 -х недель) Выделяют 2 формы Т. – врожденный и приобретенный Приобретенный Т. – острый, хронический, первичноили вторично- латентный) Острый Т. – генерализованная инфекция: -острое начало, лихорадка, интоксикация, боли в мышцах - увеличение печени и селезенки ( редко) - полиморфная экзантема длительностью 3 – 4 дня - генерализованная лимфаденопатия -пневмония - миокардит - односторонний хориоретинит ( 1% ) - энцефалит
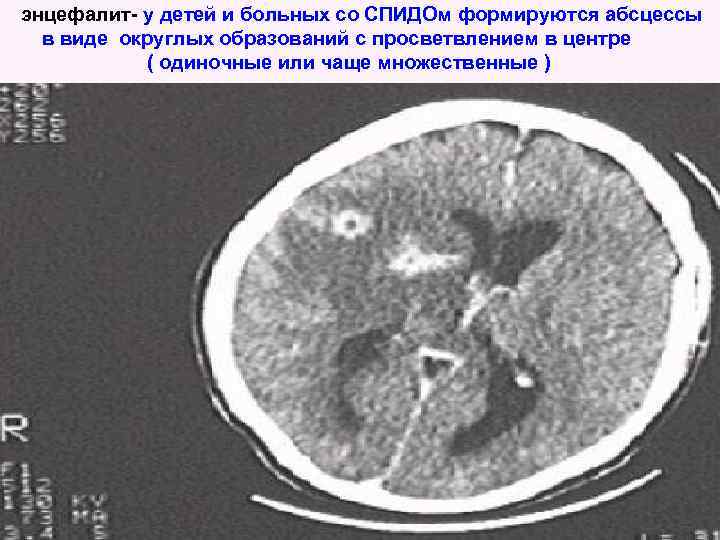
энцефалит- у детей и больных со СПИДОм формируются абсцессы в виде округлых образований с просветвлением в центре ( одиночные или чаще множественные )

При остром Т. - чаще встречается комбинация перечисленных проявлений на протяжении нескольких дней или недель со спонтанным выздоровлением. Частота летальных исходов неизвестна. Правильный диагноз чаще устанавливается только иммунологическими методами.

Хронический Т. – длительное вялотекущее заболевание -длительный субфебрилитет ( месяцами) иногда с периодами нормальной температуры -хроническая интоксикация -поражение многих органов и систем Жалуются на общую слабость, снижение аппетита, сухость в полости рта, тошноту, раздражительность, нарушение сна, головную боль, снижение памяти, боли в сердце и сердцебиения, боли в мышцах и суставах, нарушение зрения

Объективно: - генерализованная лимфаденопатия -увеличение печени ( 50%) и селезенки -специфические миозиты с кальцификатами -артралгии -тахикардия, гипотензия -явления миокардита с очаговыми изменениями ЭКГ -ЖКТ -тупые боли в эпигастрии, вздутие живота, запоры похудание

- НС – эмоциональная лабильность, снижение работоспособности, раздражительность, канцерофобия ит. д. Иногда тяжелые неврозы, диэнцефальный синдром, симптоматическая эпилепсия (редко) и у всех вегетососудистые нарушения - глаза – хориоретинит (1%), увеит, прогрессирующая близорукость - ЭС – расстройства менструального цикла, импотенция вторичная надпочечниковая недостаточность, снижение функции шитовидной железы ( редко) - ОАК – лейкопения, лимфоцитоз, повышение эозинофилов при нормальных значениях СОЭ

Первично- латентный Т. - самая частая форма заболевания. Нет и не было в прошлом клиники Т. Диагносцируется только обнаружением антител против Т. класса Ig G. Обострения чаще всего только иммунологические с появлением Ig. M Вторично –латентный Т. – остаточные явления после перенесенного Т. в виде кальцификатов, рубцов после хориоретинита, склерозирование лимфоузлов, снижение зрения

ВРОЖДЕННЫЙ Т. – возникает только при первичном инфецировании беременной. Тяжесть течения зависит от срока беременности в период инфецирования – чем меньше возраст плода, тем тяжелее течение Т, хотя инфецирование во время беременности не всегда приводит к врожденному токсоплазмозу. Длительное наблюдение за 176 беременными с первичным инфецированием (без клинических проявлений): - у 110 детей (63%), не обнаружило признаков Т - 6 детей - погибло внутриутробно или в период родов, - у 30 детей выявлен врожденный Т. - у 11 детей инфекция была сомнительная.

При тяжелом течении Т. плод погибает или рождается преждевременно (31%). Летальность среди новорожденных при этом была в 2 раза выше в сравнении с детьми родившимися в срок. Признаки заболевания можно обнаружить у ребенка сразу или спустя много дней после родов в виде: - лихорадки, снижения массы тела - пятнисто-папуллезной сыпи на коже - генерализованное увеличение лимфатических узлов - увеличение печени и селезенки, появление желтухи

- гидроцефалии, микроцефалии (50%), микрофтальмии - психомоторной неполноценности (56%) - судорог общих или отдельных групп мышц - хориоретинита у 99% ( двустроннего у 85% ) - обнаружение внутричерепных обызвествлений – чаще в полосатом теле мозга в виде полулунных линий. Острая инфекция Т. обычно приводит к летальному исходу в течение первых дней или недель после родов

но она может перейти в хроническую или вторичнолатентную формы Т. , оставив после себя: микрофтальмию, гидроцефалию, хориоретинит, параличи глазных мышц, психосоматическую или двигательную неполноценность, судороги, Поэтому эти дети нуждаются в пристальном наблюдении и постоянном контроле, так как истинный ущерб здоровью новорожденного можно оценить чаще только спустя несколько недель или месяцев

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА проводится с: ревматизмом, миокардитами, сепсисом, сифилисом, гемолитической болезнью ( при врожденном Т. ), ЦМВ, ВИЧ-инфекцией, мононуклеозом, мезаденитами, лимфоретикулезом, лимфогрануломатозом, тиреотоксикозом, хроническими тонзиллитами и др.

ЛАБОРАТОРНАЯ ДИАГНОСТИКА. 1. Микроскопия мазков СМЖ ( при врожденном Т. ) – ксантохромная, белок повышен, эозинофилия 2. Микроскопия мазков крови, биоптатов лимфоузлов, миндалин, плаценты, оболочек плода, околоплодной жидкости ( поиски цист и Т. ) 3. Биологическая проба с этим же материалом с последующим поиском цист в срезах тканей животного 4. ПЦР - СМЖ, околоплодных вод, тканей погибшего плода, плаценты и т. д. 5. Иммунологические методы – ИФА, РСК, РНГА 6. Внутрикожная проба с токсоплазмином в настоящее время не используется

ЛЕЧЕНИЕ Антипаразитарная терапия – Не проводится – при хроническом Т. вне обострения, при первично и вторично-латентном Т. Проводится при остром Т. и хроническом токсоплазмозе с клиническими проявлениями, при поражении мозга и глаз, используя: - пириметамин 50 – 100 мг однократно первый день , а затем по 25 – 50 мг/день 29 дней ( основной препарат) - сульфадиазин 4 - 6 г/день в 4 приема или - клиндамицин в дозе 900 – 1200 мг/день ( усиливают действие пириметамина) - спирамицин в дозе 2 - 4 г/день в 4 приема ( у беременных) – менее эффективен пириметамина

Альтернативное лечение Периметамин – в таких же дозировках ( основной препарат ) вместе с одним из ниже перечисленных: - Сlindamycin - 300 мг ро или в/в каждые 6 - 8 часов - Claritromycin - 1, 0 гр ро каждые 12 часов - Azithromycin - 1, 2 -1, 5 ро каждые 6 часов - Dapsone - 100 мг ро каждые 6 часов лейковорин 10 мг/день или 1 г. свежих пивных дрожжейдля устранения побочного действия лекарств лейкопении, тромбоцитопении, мегалобластной анемии

У беременных при иммунологическом обострении без клинических проявлений – в настоящее время можно использовать препараты фирмы «HEEL» Германия, которые не имеют противопоказаний и не оказывают тератогенного действия по определенной схеме с использованием Эхинацеи-композитум, Коэнзима – композитум, Нозода токсоплазмоза, Лимфомиозота, Галиума или Псоринохеля. Препараты должны подбираться методом медикаментозного тестирования, Эффективность лечения составляет 93% ( исчезновение в крови анти-ТОХО Ig M ) Кроме того проводится симптоматическая и патогенетическая терапия.

ПРОФИЛАКТИКА Особое внимание обращается на группу риска среди беременных ( отсутствие в плазме антител против Т. ) Они должны прервать контакты с кошками , а также использовать мясо прошедшее полноценную термическую обработку, тщательно мыть руки перед едой и т. д. ) Группа риска в популяции должна выявляются среди девушек с 16 лет и перед беременностью – им должно быть проведено полноценное обследование на ТОRCH- инфекции и в период беременности проводить определение антител только Ig M к выявленным ранее инфекциям из группы TORCH (HSH, CMV, ТОХО, RUBELLA) Женщины, которые до беременности имеют антитела против Т. – рожают здоровых детей, если у них для этого нет других причин! Другие меры профилактики из-за широкого распространения токсоплазмоза – обладают малой эффективностью!!

ТОКСОПЛАЗМОЗ Rus.ppt