БОЛЬШАНИН АРТЁМ ВИКТОРОВИЧ.pptx
- Количество слайдов: 17
 Тогавирусы
Тогавирусы
 • • • Название тогавирусы (от лат. toga — плащ) впервые было предложено для обозначения оболочечных РНК-содержащих вирусов, имеющих нуклеокапсид с кубической симметрией. Тоговирусы включают род: Alphavirus, Flavivirus, Rubivirus и Pestivirus. Поверхность вирусов покрыта гликопротеиновыми «шипами» содержащими гемагглютинин. Геном образует однонитевая молекула плюс-РНК.
• • • Название тогавирусы (от лат. toga — плащ) впервые было предложено для обозначения оболочечных РНК-содержащих вирусов, имеющих нуклеокапсид с кубической симметрией. Тоговирусы включают род: Alphavirus, Flavivirus, Rubivirus и Pestivirus. Поверхность вирусов покрыта гликопротеиновыми «шипами» содержащими гемагглютинин. Геном образует однонитевая молекула плюс-РНК.
 Японский энцефалит • Заболевание впервые описано в Японии в конце XIX века, а затем и в других странах. Вирус японского энцефалита открыт в 1934 г. Хаяши, а в 1938 г. доказана передача его от больного человека здоровому через комаров Culex и Aedes. В СССР заболевание выявлено в 1938 г.
Японский энцефалит • Заболевание впервые описано в Японии в конце XIX века, а затем и в других странах. Вирус японского энцефалита открыт в 1934 г. Хаяши, а в 1938 г. доказана передача его от больного человека здоровому через комаров Culex и Aedes. В СССР заболевание выявлено в 1938 г.
 • Вирус мелкий, размером 20— 30 нм. Различают не менее двух антигенов: оболочечный и внутренний. Как и все флавивирусы, имеет покрытую ворсинками внешнюю оболочку, содержащую липиды и гликопротеиды. Обладает гемагглютинирующей активностью. Вирус культивируется в желточном мешке куриного эмбриона. К вирусу восприимчивы животные (мыши, обезьяны, коровы, лошади и др. ), а также птицы семейства воробьиных.
• Вирус мелкий, размером 20— 30 нм. Различают не менее двух антигенов: оболочечный и внутренний. Как и все флавивирусы, имеет покрытую ворсинками внешнюю оболочку, содержащую липиды и гликопротеиды. Обладает гемагглютинирующей активностью. Вирус культивируется в желточном мешке куриного эмбриона. К вирусу восприимчивы животные (мыши, обезьяны, коровы, лошади и др. ), а также птицы семейства воробьиных.
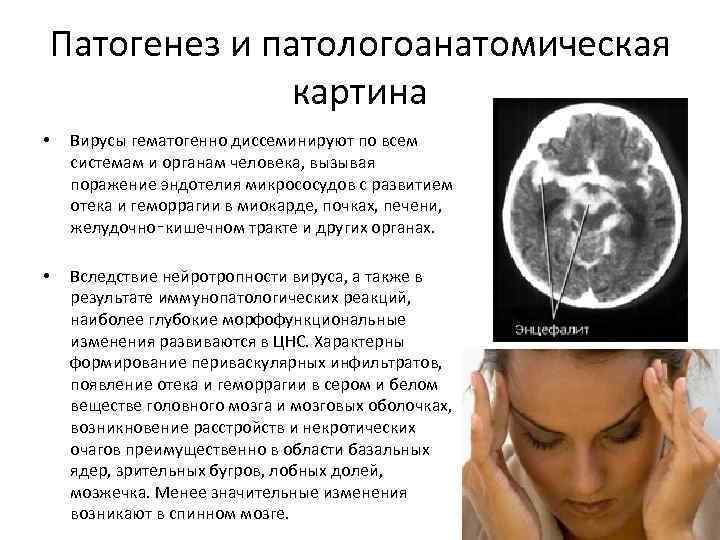 Патогенез и патологоанатомическая картина • Вирусы гематогенно диссеминируют по всем системам и органам человека, вызывая поражение эндотелия микрососудов с развитием отека и геморрагии в миокарде, почках, печени, желудочно‑кишечном тракте и других органах. • Вследствие нейротропности вируса, а также в результате иммунопатологических реакций, наиболее глубокие морфофункциональные изменения развиваются в ЦНС. Характерны формирование периваскулярных инфильтратов, появление отека и геморрагии в сером и белом веществе головного мозга и мозговых оболочках, возникновение расстройств и некротических очагов преимущественно в области базальных ядер, зрительных бугров, лобных долей, мозжечка. Менее значительные изменения возникают в спинном мозге.
Патогенез и патологоанатомическая картина • Вирусы гематогенно диссеминируют по всем системам и органам человека, вызывая поражение эндотелия микрососудов с развитием отека и геморрагии в миокарде, почках, печени, желудочно‑кишечном тракте и других органах. • Вследствие нейротропности вируса, а также в результате иммунопатологических реакций, наиболее глубокие морфофункциональные изменения развиваются в ЦНС. Характерны формирование периваскулярных инфильтратов, появление отека и геморрагии в сером и белом веществе головного мозга и мозговых оболочках, возникновение расстройств и некротических очагов преимущественно в области базальных ядер, зрительных бугров, лобных долей, мозжечка. Менее значительные изменения возникают в спинном мозге.
 • Клинические проявления японского энцефалита вариабельные: от бессимптомной инфекции до тяжёлого менингоэнцефалита с характерными общемозговыми симптомами псевдобульбарных расстройств, нарушениями витальных функций и очаговыми симптомами (спастические гемипарезы, эпилептические припадки, миоклонии, реже — мозжечковые расстройства).
• Клинические проявления японского энцефалита вариабельные: от бессимптомной инфекции до тяжёлого менингоэнцефалита с характерными общемозговыми симптомами псевдобульбарных расстройств, нарушениями витальных функций и очаговыми симптомами (спастические гемипарезы, эпилептические припадки, миоклонии, реже — мозжечковые расстройства).
 ДИАГНОСТИКА Распознавание японского энцефалита основано на совокупности клинических, эпидемиологических и лабораторных данных. Необходимо учитывать острое начало заболевания, раннее появление психических расстройств, богатство симптомов диффузного поражения нервной системы у больных из очагов инфекции в сезон передачи вирусов. Диагноз подтверждают путем выделения вируса из крови или цереброспинальной жидкости больных и головного мозга погибших (с использованием лабораторных животных или клеточных культур), а также с помощью серологических тестов – РСК, РТГА. ЛЕЧЕНИЕ Специфическую терапию осуществляют в лихорадочный период с помощью иммуноглобулина по 3– 6 мл три раза в день ежедневно, а также гипериммунной лошадиной сыворотки по 15– 20 мл внутримышечно или внутривенно в первые 5– 7 дней болезни. Патогенетическая терапия включает дезинтоксикационные и диуретические средства, кортикостероиды, седативные и противосудорожные средства. При нарушении дыхания, сердечно‑сосудистой деятельности и коматозном состоянии проводят реанимационные мероприятия. В настоящее время используются 4 основных типа вакцин против ЯЭ: инактивированные вакцины на основе клеток мозга мышей, инактивированные вакцины на основе клеток Vero, живые аттенуированные вакцины и живые рекомбинантные вакцины.
ДИАГНОСТИКА Распознавание японского энцефалита основано на совокупности клинических, эпидемиологических и лабораторных данных. Необходимо учитывать острое начало заболевания, раннее появление психических расстройств, богатство симптомов диффузного поражения нервной системы у больных из очагов инфекции в сезон передачи вирусов. Диагноз подтверждают путем выделения вируса из крови или цереброспинальной жидкости больных и головного мозга погибших (с использованием лабораторных животных или клеточных культур), а также с помощью серологических тестов – РСК, РТГА. ЛЕЧЕНИЕ Специфическую терапию осуществляют в лихорадочный период с помощью иммуноглобулина по 3– 6 мл три раза в день ежедневно, а также гипериммунной лошадиной сыворотки по 15– 20 мл внутримышечно или внутривенно в первые 5– 7 дней болезни. Патогенетическая терапия включает дезинтоксикационные и диуретические средства, кортикостероиды, седативные и противосудорожные средства. При нарушении дыхания, сердечно‑сосудистой деятельности и коматозном состоянии проводят реанимационные мероприятия. В настоящее время используются 4 основных типа вакцин против ЯЭ: инактивированные вакцины на основе клеток мозга мышей, инактивированные вакцины на основе клеток Vero, живые аттенуированные вакцины и живые рекомбинантные вакцины.
 Клещевой энцефалит • Вирус клещевого энцефалита был выделен в 1937 г. на Дальнем Востоке Л. А. Зильбер, Е. Н. Левкович, М. П. Чумаков и др. из мозга умерших людей, крови и ликвора больных, а также иксодовых клещей и диких позвоночных животных. Это первый патогенный вирус, обнаруженный на территории России, с него в России началось изучение.
Клещевой энцефалит • Вирус клещевого энцефалита был выделен в 1937 г. на Дальнем Востоке Л. А. Зильбер, Е. Н. Левкович, М. П. Чумаков и др. из мозга умерших людей, крови и ликвора больных, а также иксодовых клещей и диких позвоночных животных. Это первый патогенный вирус, обнаруженный на территории России, с него в России началось изучение.
 • Вирус клещевого энцефалита представлен сферическими сложно устроенными вирионами диаметром 37 -50 нм. Геном образует однонитевая молекула плюс-РНК, заключённая в капсид с кубическим типом симметрии. Нуклеокапсид имеет форму двадцатигранника. Снаружи нуклеокапсид покрыт суперкапсидом, который состоит из липидной мембраны и встроенных в нее гликопротеиновых шипов длиной около 10 нм.
• Вирус клещевого энцефалита представлен сферическими сложно устроенными вирионами диаметром 37 -50 нм. Геном образует однонитевая молекула плюс-РНК, заключённая в капсид с кубическим типом симметрии. Нуклеокапсид имеет форму двадцатигранника. Снаружи нуклеокапсид покрыт суперкапсидом, который состоит из липидной мембраны и встроенных в нее гликопротеиновых шипов длиной около 10 нм.
 • Основными источниками инфекции являются кроты, ежи, бурундуки, мышевидные грызуны, некоторые виды крыс, зайцы, белки и др. , из птиц — дрозды, рябчики, щеглы, чечетки, зяблики. Переносчиками и резервуарами инфекции служат иксодовые и другие клещи, которые заражаются вирусами при укусе инфицированных диких животных.
• Основными источниками инфекции являются кроты, ежи, бурундуки, мышевидные грызуны, некоторые виды крыс, зайцы, белки и др. , из птиц — дрозды, рябчики, щеглы, чечетки, зяблики. Переносчиками и резервуарами инфекции служат иксодовые и другие клещи, которые заражаются вирусами при укусе инфицированных диких животных.
 В клещах вирус концентрируется в слюнных железах. Самка зараженного вирусом клеща трансовариально передает инфекцию потомству. Человек заражается при укусе клеща. Механизм заражения – трансмиссивный. Пути передачи: • - трансмиссивный (при укусе клеща); • - алиментарный (при употреблении в пищу инфицированного сырого козьего, коровьего молока и молочных продуктов); • - контаминация (при раздавливании и втирании присосавшегося клеща); • - трансплацентарный (плоду от матери). •
В клещах вирус концентрируется в слюнных железах. Самка зараженного вирусом клеща трансовариально передает инфекцию потомству. Человек заражается при укусе клеща. Механизм заражения – трансмиссивный. Пути передачи: • - трансмиссивный (при укусе клеща); • - алиментарный (при употреблении в пищу инфицированного сырого козьего, коровьего молока и молочных продуктов); • - контаминация (при раздавливании и втирании присосавшегося клеща); • - трансплацентарный (плоду от матери). •
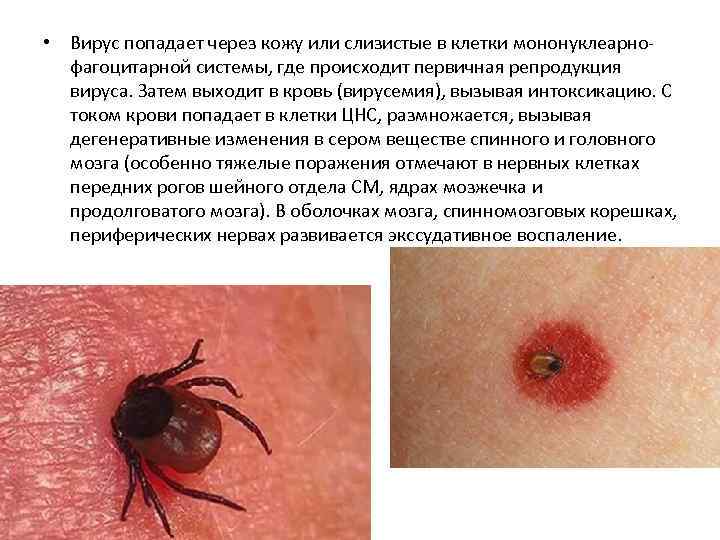 • Вирус попадает через кожу или слизистые в клетки мононуклеарнофагоцитарной системы, где происходит первичная репродукция вируса. Затем выходит в кровь (вирусемия), вызывая интоксикацию. С током крови попадает в клетки ЦНС, размножается, вызывая дегенеративные изменения в сером веществе спинного и головного мозга (особенно тяжелые поражения отмечают в нервных клетках передних рогов шейного отдела СМ, ядрах мозжечка и продолговатого мозга). В оболочках мозга, спинномозговых корешках, периферических нервах развивается экссудативное воспаление.
• Вирус попадает через кожу или слизистые в клетки мононуклеарнофагоцитарной системы, где происходит первичная репродукция вируса. Затем выходит в кровь (вирусемия), вызывая интоксикацию. С током крови попадает в клетки ЦНС, размножается, вызывая дегенеративные изменения в сером веществе спинного и головного мозга (особенно тяжелые поражения отмечают в нервных клетках передних рогов шейного отдела СМ, ядрах мозжечка и продолговатого мозга). В оболочках мозга, спинномозговых корешках, периферических нервах развивается экссудативное воспаление.
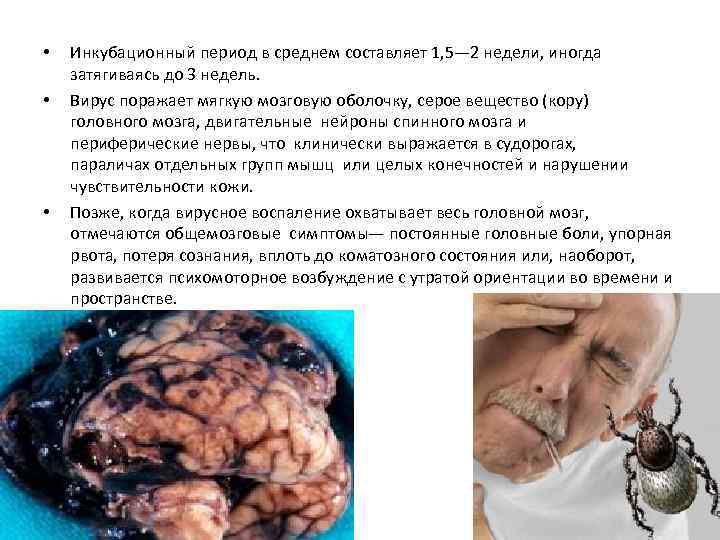 • • • Инкубационный период в среднем составляет 1, 5— 2 недели, иногда затягиваясь до 3 недель. Вирус поражает мягкую мозговую оболочку, серое вещество (кору) головного мозга, двигательные нейроны спинного мозга и периферические нервы, что клинически выражается в судорогах, параличах отдельных групп мышц или целых конечностей и нарушении чувствительности кожи. Позже, когда вирусное воспаление охватывает весь головной мозг, отмечаются общемозговые симптомы— постоянные головные боли, упорная рвота, потеря сознания, вплоть до коматозного состояния или, наоборот, развивается психомоторное возбуждение с утратой ориентации во времени и пространстве.
• • • Инкубационный период в среднем составляет 1, 5— 2 недели, иногда затягиваясь до 3 недель. Вирус поражает мягкую мозговую оболочку, серое вещество (кору) головного мозга, двигательные нейроны спинного мозга и периферические нервы, что клинически выражается в судорогах, параличах отдельных групп мышц или целых конечностей и нарушении чувствительности кожи. Позже, когда вирусное воспаление охватывает весь головной мозг, отмечаются общемозговые симптомы— постоянные головные боли, упорная рвота, потеря сознания, вплоть до коматозного состояния или, наоборот, развивается психомоторное возбуждение с утратой ориентации во времени и пространстве.
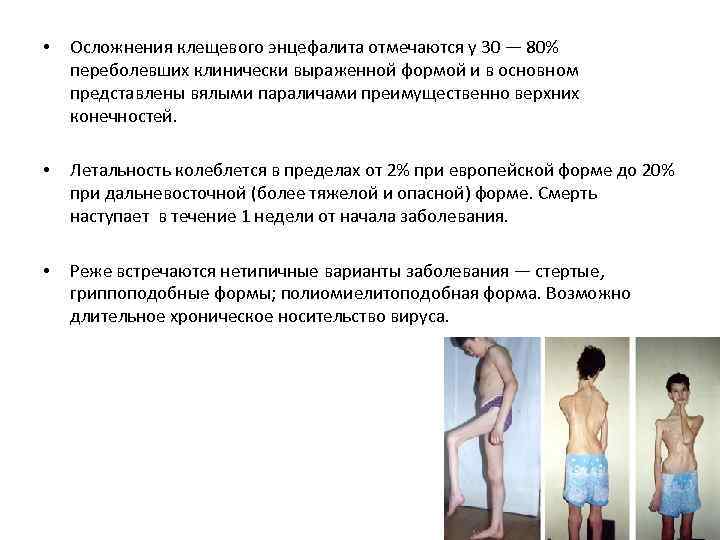 • Осложнения клещевого энцефалита отмечаются у 30 — 80% переболевших клинически выраженной формой и в основном представлены вялыми параличами преимущественно верхних конечностей. • Летальность колеблется в пределах от 2% при европейской форме до 20% при дальневосточной (более тяжелой и опасной) форме. Смерть наступает в течение 1 недели от начала заболевания. • Реже встречаются нетипичные варианты заболевания — стертые, гриппоподобные формы; полиомиелитоподобная форма. Возможно длительное хроническое носительство вируса.
• Осложнения клещевого энцефалита отмечаются у 30 — 80% переболевших клинически выраженной формой и в основном представлены вялыми параличами преимущественно верхних конечностей. • Летальность колеблется в пределах от 2% при европейской форме до 20% при дальневосточной (более тяжелой и опасной) форме. Смерть наступает в течение 1 недели от начала заболевания. • Реже встречаются нетипичные варианты заболевания — стертые, гриппоподобные формы; полиомиелитоподобная форма. Возможно длительное хроническое носительство вируса.
 • • Диагностика проводится путем выделения вируса из крови и цереброспинальной жидкости больных, а также внутренних органов и мозга, умерших путем интрацеребрального заражения новорожденных белых мышей и культур клеток. Идентификацию вируса в суспензиях мозга мышей и культуральной жидкости проводят в РТГА и РСК, а в монослое культур клеток – в РИФ. Обнаружение антител в парных сыворотках и цереброспинальной жидкости проводят с помощью РСК и РТГА, а также других серологических реакций. Экспрес-диагностика основана на обнаружении вирусного антигена в крови с помощью РНГА и ИФА, выявлении Ig. М антител на первой неделезаболевания в цереброспинальной жидкости и обнаружении РНКвируса в крови и цереброспинальной жидкости у людей, в клещах и внутренних органах животных с помощью ПЦР.
• • Диагностика проводится путем выделения вируса из крови и цереброспинальной жидкости больных, а также внутренних органов и мозга, умерших путем интрацеребрального заражения новорожденных белых мышей и культур клеток. Идентификацию вируса в суспензиях мозга мышей и культуральной жидкости проводят в РТГА и РСК, а в монослое культур клеток – в РИФ. Обнаружение антител в парных сыворотках и цереброспинальной жидкости проводят с помощью РСК и РТГА, а также других серологических реакций. Экспрес-диагностика основана на обнаружении вирусного антигена в крови с помощью РНГА и ИФА, выявлении Ig. М антител на первой неделезаболевания в цереброспинальной жидкости и обнаружении РНКвируса в крови и цереброспинальной жидкости у людей, в клещах и внутренних органах животных с помощью ПЦР.
 • • Для лечения и экстренной профилактики клещевого энцефалита у непривитых лиц, применяют специфический гомологичный донорский иммуноглобулин против клещевого энцефалита, полученный из плазмы доноров, проживающих в природных очагах клещевого энцефалита и содержащий в высоком титре антитела к вирусу. Серотерапию необходимо начинать не позднее 3 -4 дня заболевания. При отсутствии указанного препарата назначают специфический гетерологичный лошадиный иммуноглобулин. При лечении тяжелых форм клещевого энцефалита применяют иммуногемосорбцию и серотерапию иммуной плазмой доноров. Помимо специфических препаратов применяют виферон, йодантипирин, ридостин, рибонуклеазу. Для предупреждения развития затяжных и хронических форм заболевания применяют иммунотнрапию, в том числе вакцинотерапию. Наиболее действенным методом защиты является активная иммунизация.
• • Для лечения и экстренной профилактики клещевого энцефалита у непривитых лиц, применяют специфический гомологичный донорский иммуноглобулин против клещевого энцефалита, полученный из плазмы доноров, проживающих в природных очагах клещевого энцефалита и содержащий в высоком титре антитела к вирусу. Серотерапию необходимо начинать не позднее 3 -4 дня заболевания. При отсутствии указанного препарата назначают специфический гетерологичный лошадиный иммуноглобулин. При лечении тяжелых форм клещевого энцефалита применяют иммуногемосорбцию и серотерапию иммуной плазмой доноров. Помимо специфических препаратов применяют виферон, йодантипирин, ридостин, рибонуклеазу. Для предупреждения развития затяжных и хронических форм заболевания применяют иммунотнрапию, в том числе вакцинотерапию. Наиболее действенным методом защиты является активная иммунизация.
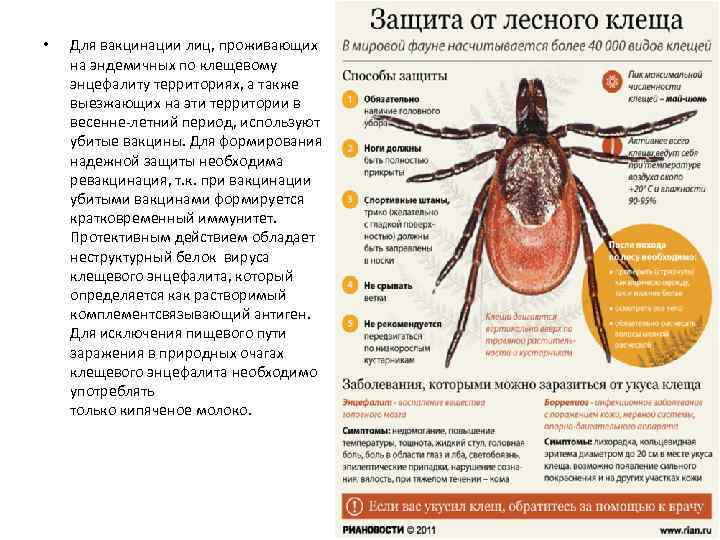 • Для вакцинации лиц, проживающих на эндемичных по клещевому энцефалиту территориях, а также выезжающих на эти территории в весенне-летний период, используют убитые вакцины. Для формирования надежной защиты необходима ревакцинация, т. к. при вакцинации убитыми вакцинами формируется кратковременный иммунитет. Протективным действием обладает неструктурный белок вируса клещевого энцефалита, который определяется как растворимый комплементсвязывающий антиген. Для исключения пищевого пути заражения в природных очагах клещевого энцефалита необходимо употреблять только кипяченое молоко.
• Для вакцинации лиц, проживающих на эндемичных по клещевому энцефалиту территориях, а также выезжающих на эти территории в весенне-летний период, используют убитые вакцины. Для формирования надежной защиты необходима ревакцинация, т. к. при вакцинации убитыми вакцинами формируется кратковременный иммунитет. Протективным действием обладает неструктурный белок вируса клещевого энцефалита, который определяется как растворимый комплементсвязывающий антиген. Для исключения пищевого пути заражения в природных очагах клещевого энцефалита необходимо употреблять только кипяченое молоко.


