Тетрада Фалло.ppt
- Количество слайдов: 19
 Тетрада Фалло
Тетрада Фалло
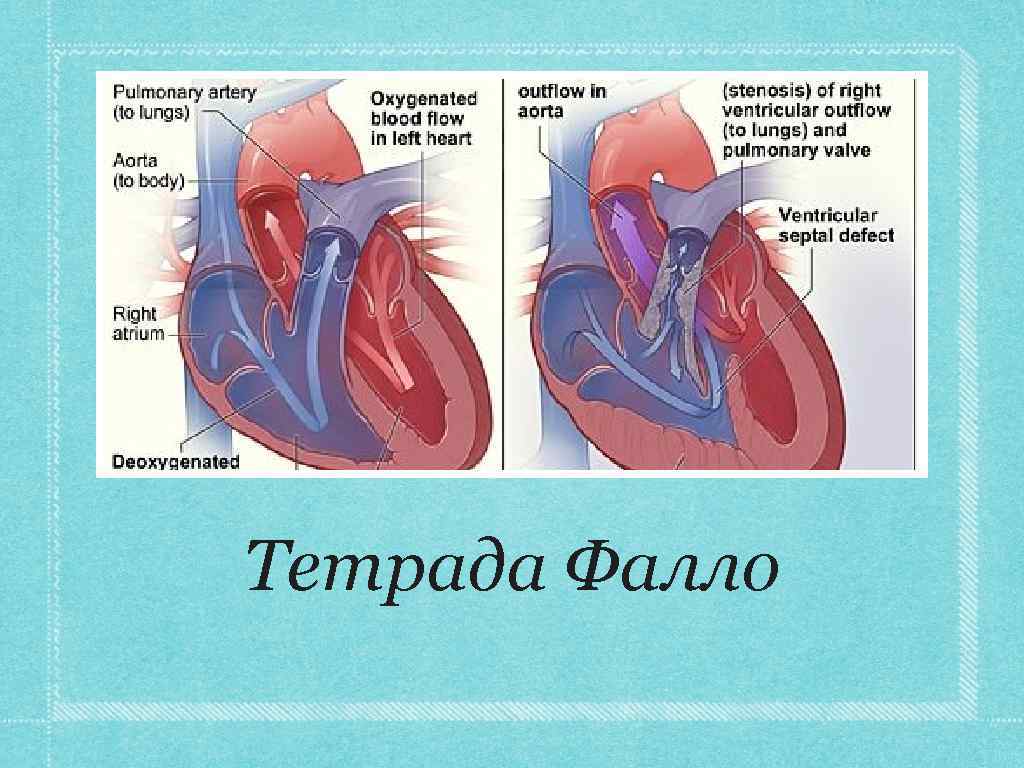
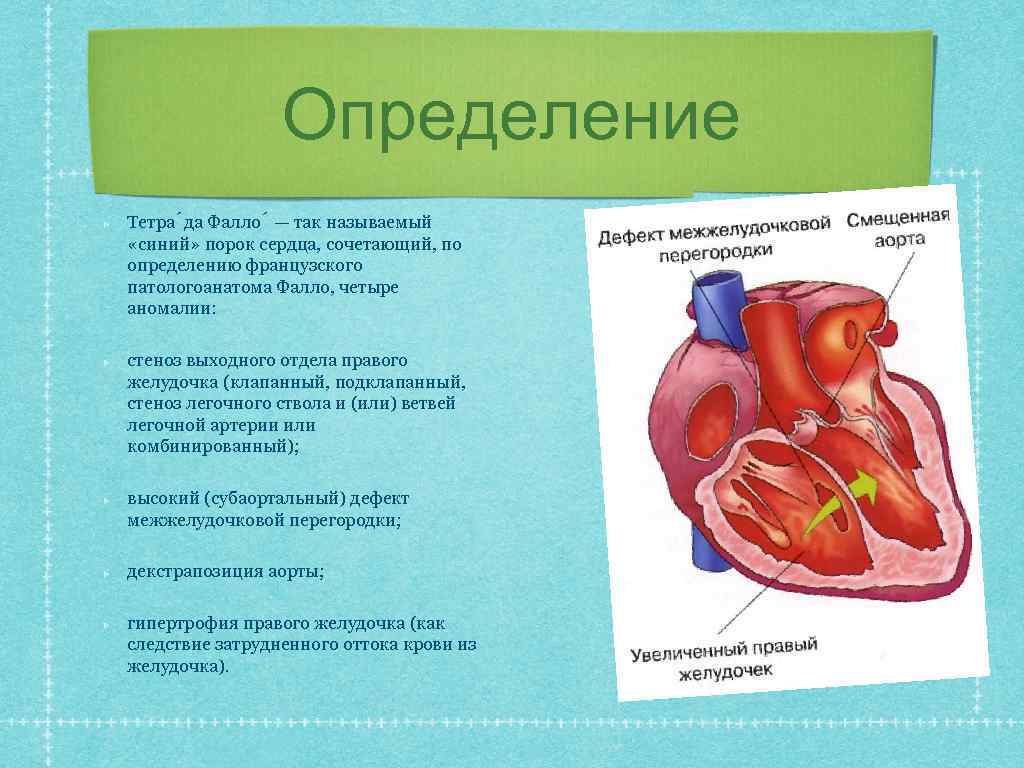 Определение Тетра да Фалло — так называемый «синий» порок сердца, сочетающий, по определению французского патологоанатома Фалло, четыре аномалии: стеноз выходного отдела правого желудочка (клапанный, подклапанный, стеноз легочного ствола и (или) ветвей легочной артерии или комбинированный); высокий (субаортальный) дефект межжелудочковой перегородки; декстрапозиция аорты; гипертрофия правого желудочка (как следствие затрудненного оттока крови из желудочка).
Определение Тетра да Фалло — так называемый «синий» порок сердца, сочетающий, по определению французского патологоанатома Фалло, четыре аномалии: стеноз выходного отдела правого желудочка (клапанный, подклапанный, стеноз легочного ствола и (или) ветвей легочной артерии или комбинированный); высокий (субаортальный) дефект межжелудочковой перегородки; декстрапозиция аорты; гипертрофия правого желудочка (как следствие затрудненного оттока крови из желудочка).
 История 1846 г Английский врач Томас Пикок (Thomas Bevill Peacock) при аутопсии пациента писал: «В этом случае выраженное сужение устья легочной артерии, в сочетании с дефектом межпредсердной перегородки, и аортой, которая частично отходит от правого желудочка…Сердце было взято у ребенка в возрасте 2 лет 5 месяцев, с выраженными симптомами цианоза, который появился через 3 месяца после рождения. » 1888 г Французский врач Этьен-Луи Фалло (Etienne-Louis Fallot) впервые детально описал «синюшную болезнь» . Он показал, что эта болезнь может быть диагностована лишь после смерти больного, при сочетании 4 -х анатомических компонентов порока. 1944 г Американский хирург Альфред Блелок (Alfred Blalock) в тесном сотрудничестве с американским кардиологом Хелен Брук Тауссиг (Helen Brooke Taussig) провел первую в мире успешную палиативную кардиохирургическую операцию 15 -месячной девочке с тетрадой Фалло (ТФ), присоединив левую подключичную артерию к левой легочной артерии при помощи анастомоза «конец в конец» (end-to-end), тем самым заставив кровь от левого желудочка поступать в малый круг кровообращения. Операцию позже назвали анастомоз Блелока-Тауссиг. 1962 г Немецкий врач Клиннер (Klinner) предложил протезный кондуит между правой подключичной артерией и правой легочной артерией. Операцию позже назвали модифицированный анастомоз Блелока-Тауссиг.
История 1846 г Английский врач Томас Пикок (Thomas Bevill Peacock) при аутопсии пациента писал: «В этом случае выраженное сужение устья легочной артерии, в сочетании с дефектом межпредсердной перегородки, и аортой, которая частично отходит от правого желудочка…Сердце было взято у ребенка в возрасте 2 лет 5 месяцев, с выраженными симптомами цианоза, который появился через 3 месяца после рождения. » 1888 г Французский врач Этьен-Луи Фалло (Etienne-Louis Fallot) впервые детально описал «синюшную болезнь» . Он показал, что эта болезнь может быть диагностована лишь после смерти больного, при сочетании 4 -х анатомических компонентов порока. 1944 г Американский хирург Альфред Блелок (Alfred Blalock) в тесном сотрудничестве с американским кардиологом Хелен Брук Тауссиг (Helen Brooke Taussig) провел первую в мире успешную палиативную кардиохирургическую операцию 15 -месячной девочке с тетрадой Фалло (ТФ), присоединив левую подключичную артерию к левой легочной артерии при помощи анастомоза «конец в конец» (end-to-end), тем самым заставив кровь от левого желудочка поступать в малый круг кровообращения. Операцию позже назвали анастомоз Блелока-Тауссиг. 1962 г Немецкий врач Клиннер (Klinner) предложил протезный кондуит между правой подключичной артерией и правой легочной артерией. Операцию позже назвали модифицированный анастомоз Блелока-Тауссиг.
 Эпидемиология Тетрада Фалло относится к наиболее распространенным порокам синего типа, частота ее у новорожденных детей составляет 5— 8% всех ВПС и 50— 75% от всех пороков синего типа.
Эпидемиология Тетрада Фалло относится к наиболее распространенным порокам синего типа, частота ее у новорожденных детей составляет 5— 8% всех ВПС и 50— 75% от всех пороков синего типа.
 Гемодинамика Нарушение гемодинамики при тетраде Фалло в основном определяется двумя анатомическими факторами — стенозом на пути крови из правого желудочка и дефектом межжелудочковой перегородки. Стеноз лёгочного ствола обусловливает снижение давления в нем и повышение систолического давления в полости правого желудочка. Различают 4 основных анатомических варианта сужения выхода из правого желудочка: — сужение устья легочной артерии на уровне клапанов; — подклапанное сужение артериального конуса правого желудочка; — сочетание клапанного и подклапанных сужений; — сужение артерии на протяжении. Комбинация стеноза лёгочного ствола с дефектом межжелудочковой перегородки создаёт условия для внутрисердечного сброса крови на уровне дефекта.
Гемодинамика Нарушение гемодинамики при тетраде Фалло в основном определяется двумя анатомическими факторами — стенозом на пути крови из правого желудочка и дефектом межжелудочковой перегородки. Стеноз лёгочного ствола обусловливает снижение давления в нем и повышение систолического давления в полости правого желудочка. Различают 4 основных анатомических варианта сужения выхода из правого желудочка: — сужение устья легочной артерии на уровне клапанов; — подклапанное сужение артериального конуса правого желудочка; — сочетание клапанного и подклапанных сужений; — сужение артерии на протяжении. Комбинация стеноза лёгочного ствола с дефектом межжелудочковой перегородки создаёт условия для внутрисердечного сброса крови на уровне дефекта.
 Из правого желудочка при тетраде Фалло имеется два пути оттока крови: один — в лёгочный ствол, а другой — через дефект межжелудочковой перегородки в аорту. Направление и объём крови, оттекающей через дефект, регулируется соотношением сопротивления лёгочного стеноза и периферического сопротивления сосудов большого круга кровообращения. Значительная часть венозной крови из правого желудочка сбрасывается в аорту. Последствиями такого сброса являются уменьшение минутного объёма малого круга кровообращения и гипоксемия со снижением насыщения артериальной крови кислородом до 80— 50%. Присутствие в артериальной крови более 5% по объёму восстановленного гемоглобина уже проявляется выраженным цианозом.
Из правого желудочка при тетраде Фалло имеется два пути оттока крови: один — в лёгочный ствол, а другой — через дефект межжелудочковой перегородки в аорту. Направление и объём крови, оттекающей через дефект, регулируется соотношением сопротивления лёгочного стеноза и периферического сопротивления сосудов большого круга кровообращения. Значительная часть венозной крови из правого желудочка сбрасывается в аорту. Последствиями такого сброса являются уменьшение минутного объёма малого круга кровообращения и гипоксемия со снижением насыщения артериальной крови кислородом до 80— 50%. Присутствие в артериальной крови более 5% по объёму восстановленного гемоглобина уже проявляется выраженным цианозом.
 В случаях умеренного стеноза, когда его сопротивление несколько меньше или равно сосудистому сопротивлению большого круга, сброс бывает небольшим или даже приобретает направление из левого в правый желудочек. Такой тип нарушения центральной гемодинамики существует при редко встречающейся ацианотической, или бледной, форме тетрады Фалло.
В случаях умеренного стеноза, когда его сопротивление несколько меньше или равно сосудистому сопротивлению большого круга, сброс бывает небольшим или даже приобретает направление из левого в правый желудочек. Такой тип нарушения центральной гемодинамики существует при редко встречающейся ацианотической, или бледной, форме тетрады Фалло.
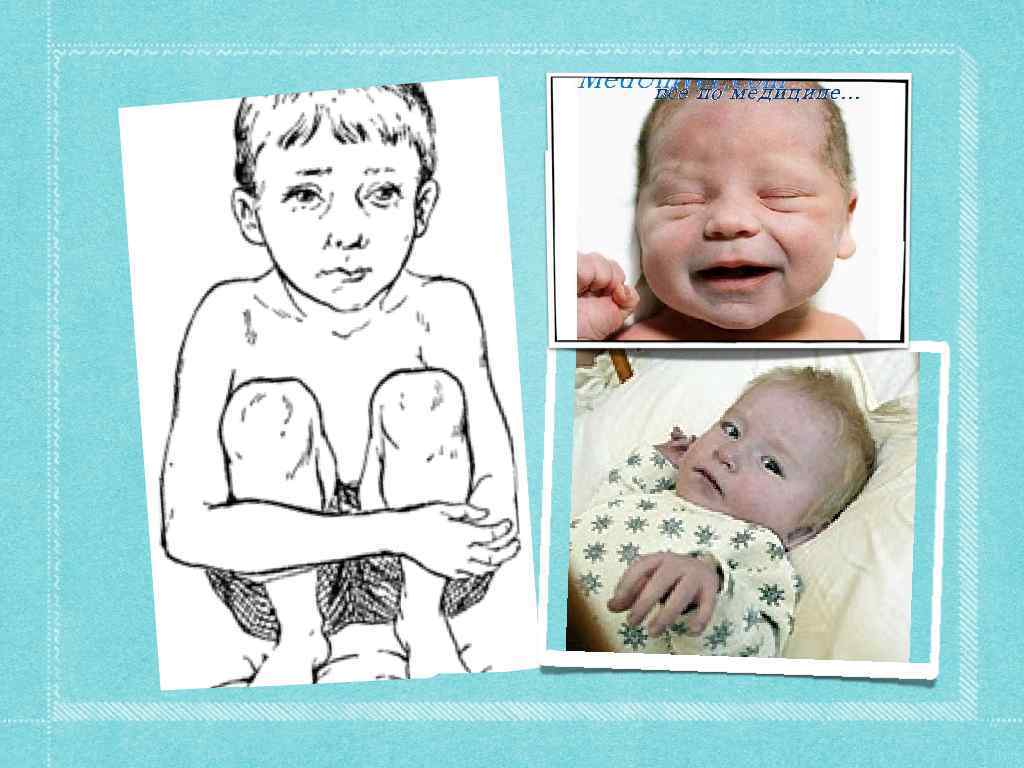
 Клиническая картина Относительно благоприятное состояние у большинства остальных больных может продолжаться несколько месяцев и обеспечивается существующей у новорожденных естественной полицитемией, наличием открытого артериального протока и относительно небольшим сопротивлением кровотоку, связанным со стенозом лёгочного ствола. Выраженные симптомы порока обычно развиваются в возрасте 4 — 6 месяцев. У больных появляются одышка и цианоз, усиливающиеся при физической нагрузке. Вследствие хронический гипоксемии развивается деформация концевых фаланг пальцев в виде барабанных палочек, ногти приобретают форму часовых стёкол. Увеличивается сеть венозных сосудов подкожной клетчатки. Выраженность этих признаков и полицитемия возрастают по мере увеличения объёма венозного сброса крови и степени цианоза. Дети начинают отставать в физическом развитии. Для отдыха занимают характерное положение на корточках.
Клиническая картина Относительно благоприятное состояние у большинства остальных больных может продолжаться несколько месяцев и обеспечивается существующей у новорожденных естественной полицитемией, наличием открытого артериального протока и относительно небольшим сопротивлением кровотоку, связанным со стенозом лёгочного ствола. Выраженные симптомы порока обычно развиваются в возрасте 4 — 6 месяцев. У больных появляются одышка и цианоз, усиливающиеся при физической нагрузке. Вследствие хронический гипоксемии развивается деформация концевых фаланг пальцев в виде барабанных палочек, ногти приобретают форму часовых стёкол. Увеличивается сеть венозных сосудов подкожной клетчатки. Выраженность этих признаков и полицитемия возрастают по мере увеличения объёма венозного сброса крови и степени цианоза. Дети начинают отставать в физическом развитии. Для отдыха занимают характерное положение на корточках.
 Фазы течения порока I фаза — относительного благополучия (от 0 до 6 месяцев), когда состояние пациента относительно удовлетворительное, нет отставания в физическом развитии; II фаза — одышечно-цианотических приступов (6 -24 мес), для которой характерно большое число мозговых осложнений и летальных исходов; III фаза — переходная, когда клиническая картина порока начинает принимать взрослые черты
Фазы течения порока I фаза — относительного благополучия (от 0 до 6 месяцев), когда состояние пациента относительно удовлетворительное, нет отставания в физическом развитии; II фаза — одышечно-цианотических приступов (6 -24 мес), для которой характерно большое число мозговых осложнений и летальных исходов; III фаза — переходная, когда клиническая картина порока начинает принимать взрослые черты
 Одышечно-цианотический приступ Патогенез возникновения приступа связан с резким спазмом инфундибулярного отдела правого желудочка, в результате чего вся венозная кровь поступает в аорту, вызывая резчайшую гипоксию ЦНС. Насыщение крови кислородом во время приступа падает до 35 %. Интенсивность шума при этом резко уменьшается вплоть до полного исчезновения. Ребенок становится беспокойным, выражение лица испуганное, зрачки расширены, одышка и цианоз нарастают, конечности холодные; затем следует потеря сознания, судороги и возможно развитие гипоксической комы и летальный исход. Приступы различны по тяжести и продолжительности (от 10 -15 секунд до 23 минут). В послеприступном периоде больные длительно остаются вялыми и адинамичными. Иногда отмечается развитие гемипарезов и тяжёлых форм нарушения мозгового кровообращения. К 4 -6 годам частота возникновения и интенсивность приступов значительно уменьшается или они исчезают. Связано это с развитием коллатералей, через которые происходит более или менее адекватное кровоснабжение легких.
Одышечно-цианотический приступ Патогенез возникновения приступа связан с резким спазмом инфундибулярного отдела правого желудочка, в результате чего вся венозная кровь поступает в аорту, вызывая резчайшую гипоксию ЦНС. Насыщение крови кислородом во время приступа падает до 35 %. Интенсивность шума при этом резко уменьшается вплоть до полного исчезновения. Ребенок становится беспокойным, выражение лица испуганное, зрачки расширены, одышка и цианоз нарастают, конечности холодные; затем следует потеря сознания, судороги и возможно развитие гипоксической комы и летальный исход. Приступы различны по тяжести и продолжительности (от 10 -15 секунд до 23 минут). В послеприступном периоде больные длительно остаются вялыми и адинамичными. Иногда отмечается развитие гемипарезов и тяжёлых форм нарушения мозгового кровообращения. К 4 -6 годам частота возникновения и интенсивность приступов значительно уменьшается или они исчезают. Связано это с развитием коллатералей, через которые происходит более или менее адекватное кровоснабжение легких.
 Диагностика При физикальном обследовании у больных с тетрадой Фалло грудная клетка чаще уплощена. Не характерны формирование сердечного горба и кардиомегалия. Во II—III межреберьях слева от грудины может определяться систолическое дрожание. Аускультативно I тон не изменен, II-ой — значительно ослаблен над лёгочной артерией, что связано с гиповолемией малого круга кровообращения. Во II—III межреберьях слева выслушивается грубый скребущий систолический шум стеноза лёгочной артерии. При инфундибулярном или сочетанном стенозе шум выслушивается в III—IV межреберьях, проводится на сосуды шеи и на спину в межлопаточное пространство. Шум ДМЖП может быть как очень умеренным, так и не прослушиваться вовсе из-за небольшого градиента давления между желудочками или его отсутствия.
Диагностика При физикальном обследовании у больных с тетрадой Фалло грудная клетка чаще уплощена. Не характерны формирование сердечного горба и кардиомегалия. Во II—III межреберьях слева от грудины может определяться систолическое дрожание. Аускультативно I тон не изменен, II-ой — значительно ослаблен над лёгочной артерией, что связано с гиповолемией малого круга кровообращения. Во II—III межреберьях слева выслушивается грубый скребущий систолический шум стеноза лёгочной артерии. При инфундибулярном или сочетанном стенозе шум выслушивается в III—IV межреберьях, проводится на сосуды шеи и на спину в межлопаточное пространство. Шум ДМЖП может быть как очень умеренным, так и не прослушиваться вовсе из-за небольшого градиента давления между желудочками или его отсутствия.
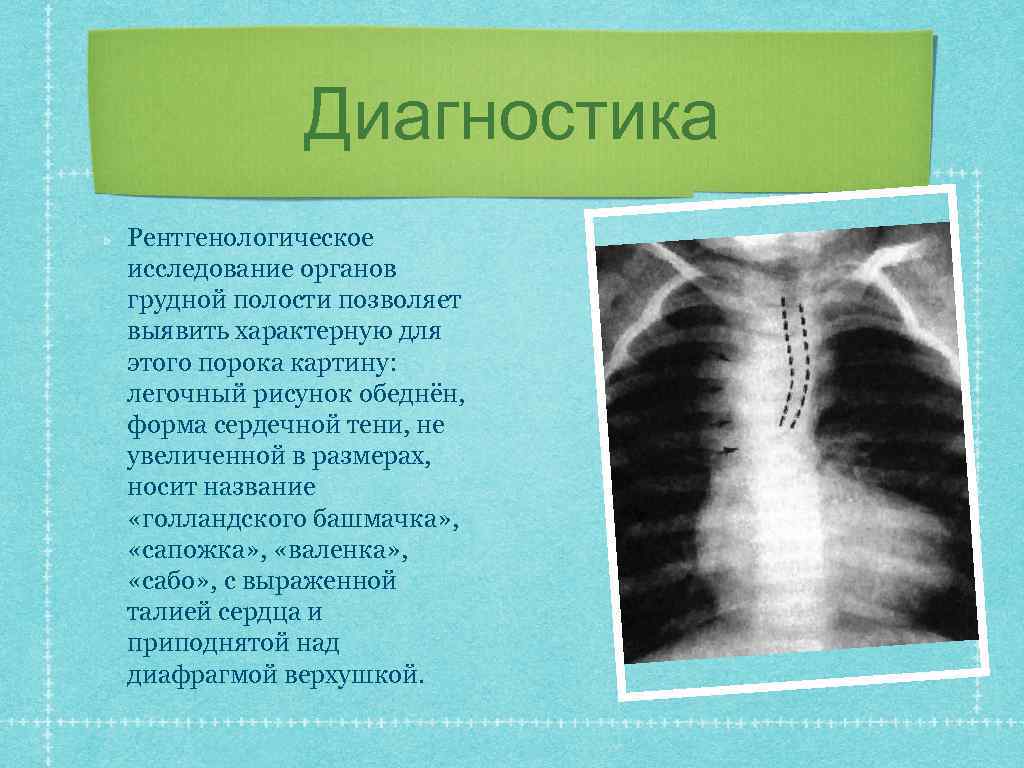 Диагностика Рентгенологическое исследование органов грудной полости позволяет выявить характерную для этого порока картину: легочный рисунок обеднён, форма сердечной тени, не увеличенной в размерах, носит название «голландского башмачка» , «сапожка» , «валенка» , «сабо» , с выраженной талией сердца и приподнятой над диафрагмой верхушкой.
Диагностика Рентгенологическое исследование органов грудной полости позволяет выявить характерную для этого порока картину: легочный рисунок обеднён, форма сердечной тени, не увеличенной в размерах, носит название «голландского башмачка» , «сапожка» , «валенка» , «сабо» , с выраженной талией сердца и приподнятой над диафрагмой верхушкой.
 Лечение Показания к операции носят абсолютный характер. В нашей стране большинство хирургов придерживаются этапного хирургического метода лечения детей с тетрадой Фалло.
Лечение Показания к операции носят абсолютный характер. В нашей стране большинство хирургов придерживаются этапного хирургического метода лечения детей с тетрадой Фалло.
 Первый этап лечения (внутрисердечные вмешательства) До 3 -х лет выполняются паллиативные операции, существенно облегчающие жизнь больных. Цель выполнения паллиативных операций — увеличить приток крови в малый круг кровообращения. 1. Внутрисердечные оперативные вмешательства. легочная вальвулотомия — рассечение створок с помощью вальвулотома, введённого через лёгочный ствол через бессосудистый участок правого желудочка; инфундибулярная резекция по R. Brock (1948), иссечение мышечного валика при подклапанном стенозе с помощью резектора Брока.
Первый этап лечения (внутрисердечные вмешательства) До 3 -х лет выполняются паллиативные операции, существенно облегчающие жизнь больных. Цель выполнения паллиативных операций — увеличить приток крови в малый круг кровообращения. 1. Внутрисердечные оперативные вмешательства. легочная вальвулотомия — рассечение створок с помощью вальвулотома, введённого через лёгочный ствол через бессосудистый участок правого желудочка; инфундибулярная резекция по R. Brock (1948), иссечение мышечного валика при подклапанном стенозе с помощью резектора Брока.
 Первый этап лечения (внесердечные вмешательства) 2. Внесердечные вмешательства — создание сосудистых анастомозов — шунтов для увеличения притока крови в малый круг кровообращения легочно-подключичный шунт по Блелоку-Тауссинг (1945, правую под-ключичную артерию вшивают в бок правой легочной артерии) артериально-легочный шунт по Ватерстоуну-Кули (восходящую часть аорты анастомозируют с правой легочной артерией бок-в-бок из передне-боковой торакотомии в IV межреберье справа), аорто-легочный шунт по Поттс-Смиту (анастомоз бок-в-бок между нисходящей аортой и левой легочной артерией из левосторонней передне-боковой торакотомии) аорто-легочное шунтирование протезом из политетрафторэтилена
Первый этап лечения (внесердечные вмешательства) 2. Внесердечные вмешательства — создание сосудистых анастомозов — шунтов для увеличения притока крови в малый круг кровообращения легочно-подключичный шунт по Блелоку-Тауссинг (1945, правую под-ключичную артерию вшивают в бок правой легочной артерии) артериально-легочный шунт по Ватерстоуну-Кули (восходящую часть аорты анастомозируют с правой легочной артерией бок-в-бок из передне-боковой торакотомии в IV межреберье справа), аорто-легочный шунт по Поттс-Смиту (анастомоз бок-в-бок между нисходящей аортой и левой легочной артерией из левосторонней передне-боковой торакотомии) аорто-легочное шунтирование протезом из политетрафторэтилена
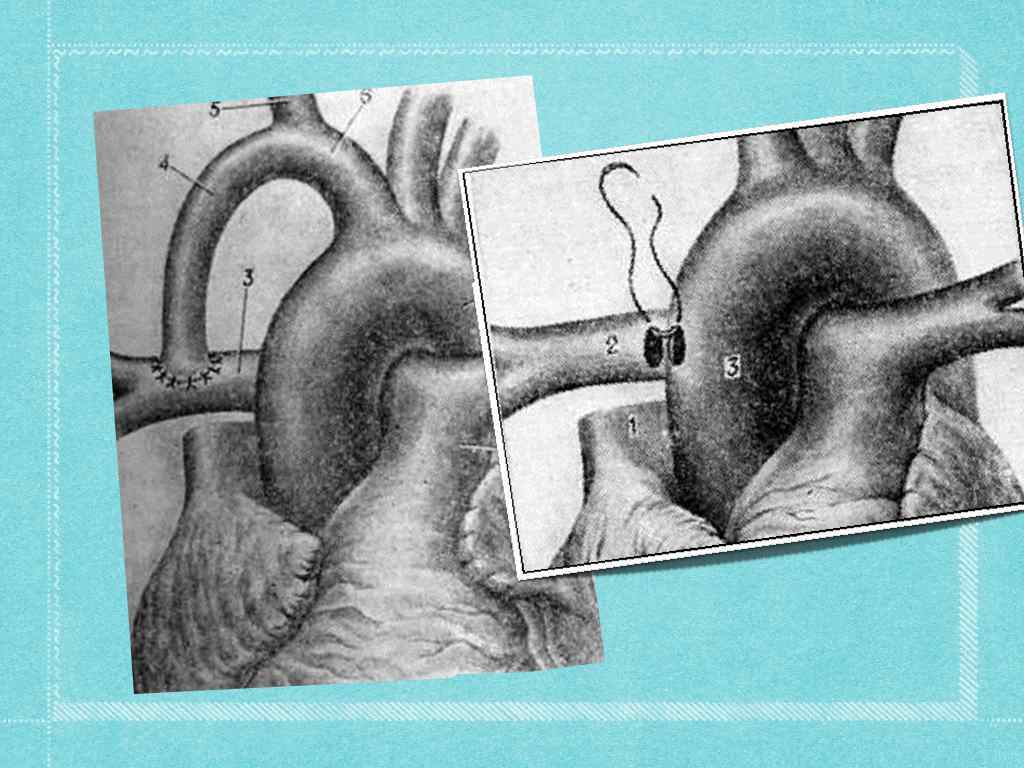
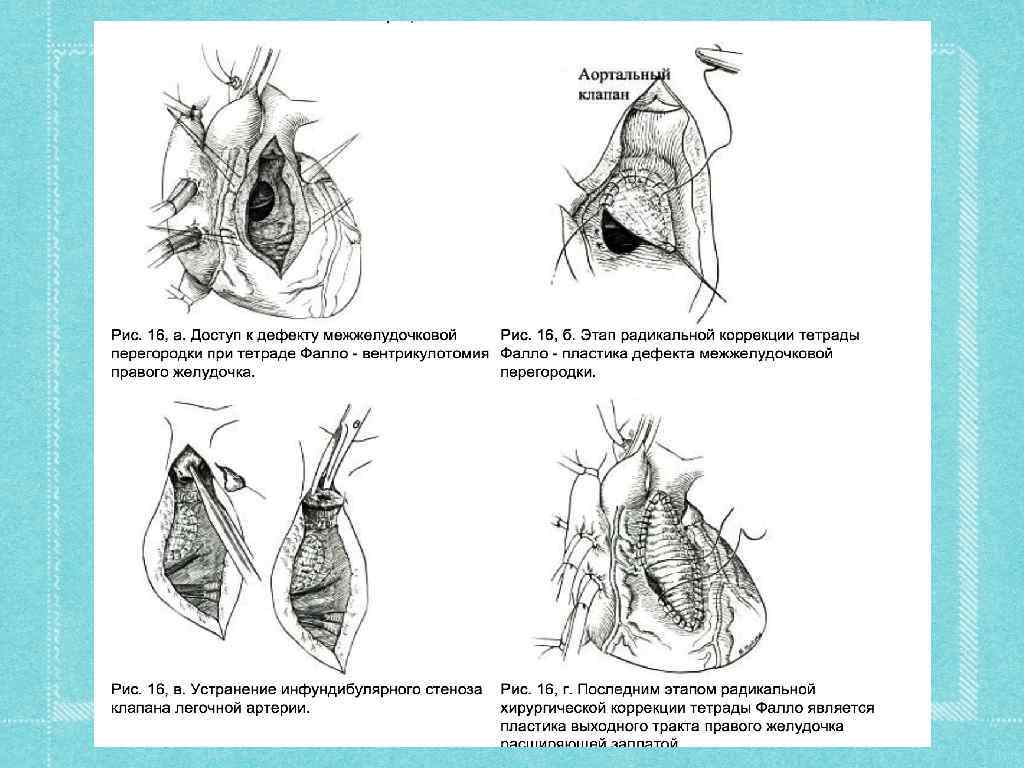
 Второй этап лечения Проводится через 2 -4 -6 месяцев после первого. Радикальная операция выполняется в условиях ИК с тщательной кардиоплегией. Перфузию начинают охлажденным до 10 -12°С перфузатом в аппарате ИК. Общая гипотермия при температуре 21, 6°. После пережатия аорты вскрывают полость правого желудочка и в зависимости от характера стеноза под контролем зрения выполняют оперативные приемы по устранению стеноза выходного отдела правого желудочка. Дефект межжелудочковой перегородки устраняют подшиванием заплаты П-образными швами. В переднюю поверхность правого желудочка вшивают заплату для увеличения ширины выходного отдела правого желудочка
Второй этап лечения Проводится через 2 -4 -6 месяцев после первого. Радикальная операция выполняется в условиях ИК с тщательной кардиоплегией. Перфузию начинают охлажденным до 10 -12°С перфузатом в аппарате ИК. Общая гипотермия при температуре 21, 6°. После пережатия аорты вскрывают полость правого желудочка и в зависимости от характера стеноза под контролем зрения выполняют оперативные приемы по устранению стеноза выходного отдела правого желудочка. Дефект межжелудочковой перегородки устраняют подшиванием заплаты П-образными швами. В переднюю поверхность правого желудочка вшивают заплату для увеличения ширины выходного отдела правого желудочка