Шок. Коллапс. Терминальные состояние.ppt
- Количество слайдов: 47
 Терминальные состояния (шок, коллапс, кома, шкала Глазго) Проф. Пастухова Н. К.
Терминальные состояния (шок, коллапс, кома, шкала Глазго) Проф. Пастухова Н. К.
 Терминальное состояние ¡ Критическое состояние – сопровождается последовательным закономерным нарушением функций и систем организма, заканчивается их выключением.
Терминальное состояние ¡ Критическое состояние – сопровождается последовательным закономерным нарушением функций и систем организма, заканчивается их выключением.
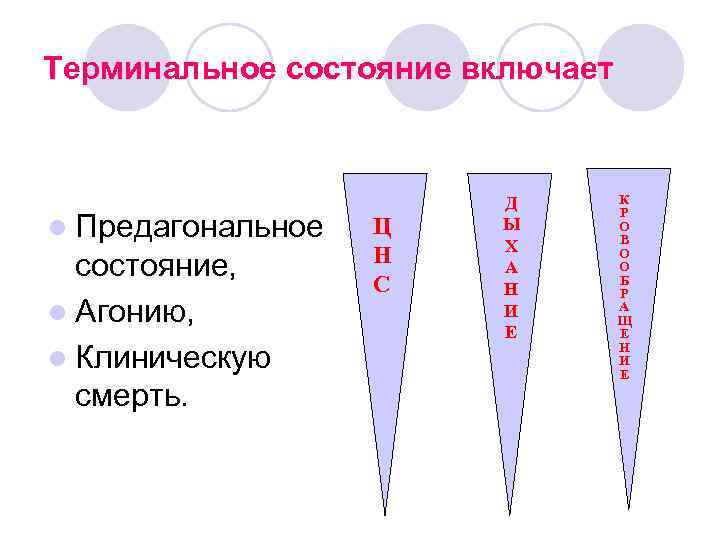 Терминальное состояние включает Д К Р l Предагональное Ц Ы О В Х Н О состояние, А О С Н Б Р l Агонию, И А Щ Е l Клиническую Н И Е смерть.
Терминальное состояние включает Д К Р l Предагональное Ц Ы О В Х Н О состояние, А О С Н Б Р l Агонию, И А Щ Е l Клиническую Н И Е смерть.
 Предагональное состояние ¡ Нарушение деятельности ЦНС: нарушение сознания (сопор, кома-1, 2), гипотония – 60 -70 мм рт. ст. , тахи-брадикардия, цианоз или бледность (мраморность) кожных покровов, одышка или патологические типы дыхания. ¡ Длится от нескольких часов до 2 -3 суток
Предагональное состояние ¡ Нарушение деятельности ЦНС: нарушение сознания (сопор, кома-1, 2), гипотония – 60 -70 мм рт. ст. , тахи-брадикардия, цианоз или бледность (мраморность) кожных покровов, одышка или патологические типы дыхания. ¡ Длится от нескольких часов до 2 -3 суток
 Агональное состояние ¡ 1. Угнетение сознания (кома-2, 3) ¡ 2. Резкая гипотония или АД не определяется. ¡ 3. Пульс (на периферических сосудах) нитевидный или не определяется. ¡ 4. Тоны сердца глухие, аритмия. ¡ 5. Нарушение дыхания (учащение и углубление, поверхностное дыхание, патологические типы дыхания). ¡ 6. Изменения на ЭКГ (ишемия, аритмия).
Агональное состояние ¡ 1. Угнетение сознания (кома-2, 3) ¡ 2. Резкая гипотония или АД не определяется. ¡ 3. Пульс (на периферических сосудах) нитевидный или не определяется. ¡ 4. Тоны сердца глухие, аритмия. ¡ 5. Нарушение дыхания (учащение и углубление, поверхностное дыхание, патологические типы дыхания). ¡ 6. Изменения на ЭКГ (ишемия, аритмия).
 Клиническая смерть (обратимый этап умирания) «…своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью…» . В. А. Неговский, 1986 n Длится несколько минут после прекращения кровообращения и дыхания n Продолжительность клинической смерти в обычных условиях не превышает 3— 4 мин.
Клиническая смерть (обратимый этап умирания) «…своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью…» . В. А. Неговский, 1986 n Длится несколько минут после прекращения кровообращения и дыхания n Продолжительность клинической смерти в обычных условиях не превышает 3— 4 мин.
 Клиническая смерть 1. Отсутствие сознания. 2. Отсутствие дыхания. 3. Отсутствие пульса на центральных артериях и сердечных тонов. По экг – асистолия или фибрилляция желудочков
Клиническая смерть 1. Отсутствие сознания. 2. Отсутствие дыхания. 3. Отсутствие пульса на центральных артериях и сердечных тонов. По экг – асистолия или фибрилляция желудочков
 Смерть биологическая n - необратимое состояние, при котором любые попытки оживления оказываются безуспешными. ДОСТОВЕРНЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ 1. Трупные пятна - начинают формироваться через 2 -4 часа после остановки сердца. 2. Трупное окоченение - проявляется через 2 -4 часа после остановки кровообращения, достигает максимума к концу первых суток и самопроизвольно проходит на 3 -4 сутки.
Смерть биологическая n - необратимое состояние, при котором любые попытки оживления оказываются безуспешными. ДОСТОВЕРНЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ 1. Трупные пятна - начинают формироваться через 2 -4 часа после остановки сердца. 2. Трупное окоченение - проявляется через 2 -4 часа после остановки кровообращения, достигает максимума к концу первых суток и самопроизвольно проходит на 3 -4 сутки.
 Классификация мероприятий СЛР
Классификация мероприятий СЛР
 Неотложные мероприятия. • 1. Положить больного на твердую поверхность. • 2. Начать ИВЛ (рот в рот, рот в нос) или через маску или интубировать ( с частотой дыхания не менее 12 раз в 1 мин). • 3. Начать закрытый массаж сердца (с частотой не менее 100 раз в 1 мин. ) • 4. Начать ВВ введение медикаментов: обязательно: адреналин, атропин, дополнительно - сода 4%, гормомы, лидокаин, эуфиллин, инфузионные растворы.
Неотложные мероприятия. • 1. Положить больного на твердую поверхность. • 2. Начать ИВЛ (рот в рот, рот в нос) или через маску или интубировать ( с частотой дыхания не менее 12 раз в 1 мин). • 3. Начать закрытый массаж сердца (с частотой не менее 100 раз в 1 мин. ) • 4. Начать ВВ введение медикаментов: обязательно: адреналин, атропин, дополнительно - сода 4%, гормомы, лидокаин, эуфиллин, инфузионные растворы.
 A. Обеспечение и поддержание проходимости верхних дыхательных путей • Запрокидывание головы. • Выдвижение нижней челюсти. • Введение воздуховода
A. Обеспечение и поддержание проходимости верхних дыхательных путей • Запрокидывание головы. • Выдвижение нижней челюсти. • Введение воздуховода
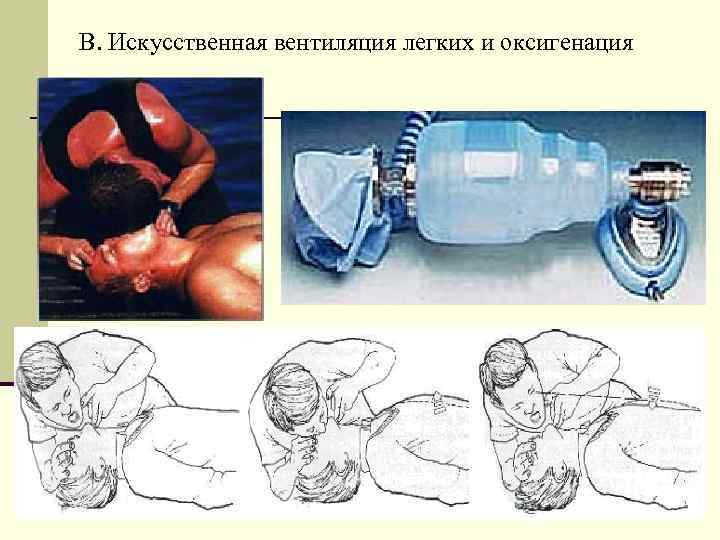 B. Искусственная вентиляция легких и оксигенация
B. Искусственная вентиляция легких и оксигенация
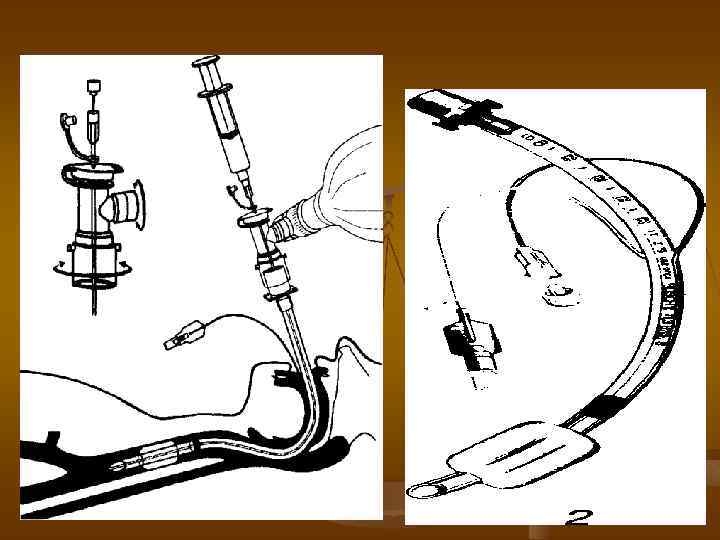
 Эндотрахеальная трубка
Эндотрахеальная трубка
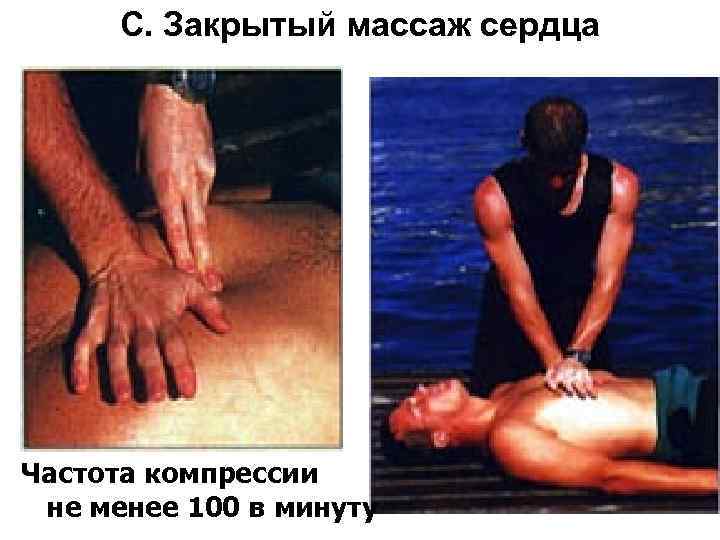 C. Закрытый массаж сердца Частота компрессии не менее 100 в минуту
C. Закрытый массаж сердца Частота компрессии не менее 100 в минуту
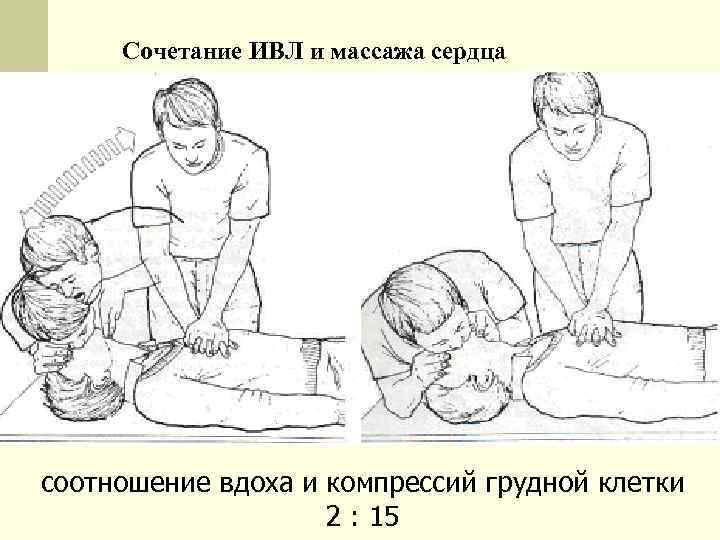 Сочетание ИВЛ и массажа сердца соотношение вдоха и компрессий грудной клетки 2 : 15
Сочетание ИВЛ и массажа сердца соотношение вдоха и компрессий грудной клетки 2 : 15
 Приспособление для проведения закрытого массажа сердца
Приспособление для проведения закрытого массажа сердца
 Кардиопамп (CARDIO PUMP) l Плотное прилегание рабочей поверхности l Всасывающее действие с эффектом поднятия передней грудной стенки и расширением грудной полости, l Интегрированный в верхнюю часть манометр с индикацией давления 30 -50 кг (глубина 4 -5 Компрессор-декомпрессор см) или декомпрессии для закрытого массажа сердца 10 -15 кг
Кардиопамп (CARDIO PUMP) l Плотное прилегание рабочей поверхности l Всасывающее действие с эффектом поднятия передней грудной стенки и расширением грудной полости, l Интегрированный в верхнюю часть манометр с индикацией давления 30 -50 кг (глубина 4 -5 Компрессор-декомпрессор см) или декомпрессии для закрытого массажа сердца 10 -15 кг
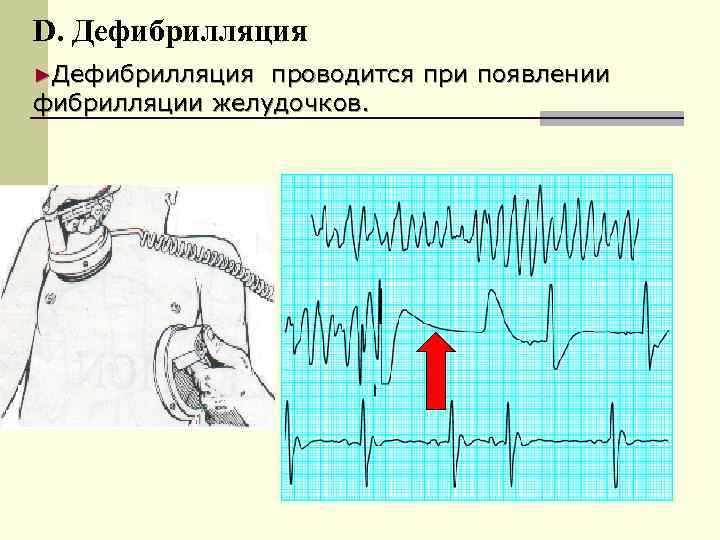 D. Дефибрилляция ►Дефибрилляция проводится при появлении фибрилляции желудочков.
D. Дефибрилляция ►Дефибрилляция проводится при появлении фибрилляции желудочков.
 Правила работы с дефибриллятором n 1. Сухие руки, пол n 2. Держаться только за электроды, которые ставить плотно на область сердца n 3. Никому не прикасаться к пациенту n 4. После проведения разряда снять остаточное напряжение с электродов.
Правила работы с дефибриллятором n 1. Сухие руки, пол n 2. Держаться только за электроды, которые ставить плотно на область сердца n 3. Никому не прикасаться к пациенту n 4. После проведения разряда снять остаточное напряжение с электродов.
 Контроль пульса
Контроль пульса
 ПРИЗНАКИ ЭФФЕКТИВНОСТИ СЛР n - пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, n - появление самостоятельных дыхательных движений. n - уменьшение цианоза (синюшности кожи), n - сужение ранее расширенных зрачков. Продолжать массаж следует до момента восстановления самостоятельных сердечных сокращений, обеспечивающих достаточное кровообращение
ПРИЗНАКИ ЭФФЕКТИВНОСТИ СЛР n - пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, n - появление самостоятельных дыхательных движений. n - уменьшение цианоза (синюшности кожи), n - сужение ранее расширенных зрачков. Продолжать массаж следует до момента восстановления самостоятельных сердечных сокращений, обеспечивающих достаточное кровообращение
 Пути выхода из клинической смерти ¡ Постреанимационная болезнь – состоит из трех фаз: 1. улучшение (несколько часов), 2. ухудшение (до 1 -2 сут), 3. улучшение или усугубление тяжести и летальный исход ¡ Биологическая смерть
Пути выхода из клинической смерти ¡ Постреанимационная болезнь – состоит из трех фаз: 1. улучшение (несколько часов), 2. ухудшение (до 1 -2 сут), 3. улучшение или усугубление тяжести и летальный исход ¡ Биологическая смерть
 I. Введение лекарственных средств n Внутривенный (в центральную вену). n Эндотрахеальный (атропин, адреналин, лидокаин – через катетер в трахею. Препарат разводят 10 мл 0, 9% Na. CL, доза в 2— 2, 5 раза больше, чем при внутривенном введении. n Внутрисердечный - «путь отчаяния» (в 40% повреждаются крупные коронарные артерии – в н. время не применяется). n Сублингвальный (инъекция под язык).
I. Введение лекарственных средств n Внутривенный (в центральную вену). n Эндотрахеальный (атропин, адреналин, лидокаин – через катетер в трахею. Препарат разводят 10 мл 0, 9% Na. CL, доза в 2— 2, 5 раза больше, чем при внутривенном введении. n Внутрисердечный - «путь отчаяния» (в 40% повреждаются крупные коронарные артерии – в н. время не применяется). n Сублингвальный (инъекция под язык).
 «Высокие» и «возрастающие» дозы адреналина не рекомендованы Стандарт: по 1 мг каждые 3 -5 мин
«Высокие» и «возрастающие» дозы адреналина не рекомендованы Стандарт: по 1 мг каждые 3 -5 мин
 Атропин: Болюс 0, 5 - 1 мг, максимум 0, 03 -0, 04 мг/кг
Атропин: Болюс 0, 5 - 1 мг, максимум 0, 03 -0, 04 мг/кг
 Гидрокарбонат натрия Na. HCO 3: 100 мл 4% раствора через 20 -25 мин СЛР однократно!
Гидрокарбонат натрия Na. HCO 3: 100 мл 4% раствора через 20 -25 мин СЛР однократно!
 Хлорид кальция Ca. Cl 2: ТОЛЬКО при гипокальциемиии или гиперкалиемии!
Хлорид кальция Ca. Cl 2: ТОЛЬКО при гипокальциемиии или гиперкалиемии!
 Длительность реанимационных мероприятий 30 минут
Длительность реанимационных мероприятий 30 минут
 «Вечные» ошибки СЛР: - внутрисердечное введение - высокие дозы адреналина - применение Ca. Cl 2 - передозировка Na. HCO 3 - ЭИТ при асистолии СЛР по схеме «всё подряд»
«Вечные» ошибки СЛР: - внутрисердечное введение - высокие дозы адреналина - применение Ca. Cl 2 - передозировка Na. HCO 3 - ЭИТ при асистолии СЛР по схеме «всё подряд»
 Реанимационные мероприятия не целесообразны • Состояние биологической смерти ; • Несовместимая с жизнью травма; • Длительные, хронические, многократно леченные болезни с полиорганной недостаточностью в терминальной стадии; • Инкурабильные онкологические больные в IV стадии заболевания;
Реанимационные мероприятия не целесообразны • Состояние биологической смерти ; • Несовместимая с жизнью травма; • Длительные, хронические, многократно леченные болезни с полиорганной недостаточностью в терминальной стадии; • Инкурабильные онкологические больные в IV стадии заболевания;
 Особенности СЛР у детей p 1. ЧСС значительно выше p 2. Массаж сердца до 1 года- двумя пальцами, на середину грудины p 3. До 5 лет-массаж 1 ладонью p 4. Дыхательныйобъем значительно меньше p 5. Дозировка лекарств. средств по возрасту
Особенности СЛР у детей p 1. ЧСС значительно выше p 2. Массаж сердца до 1 года- двумя пальцами, на середину грудины p 3. До 5 лет-массаж 1 ладонью p 4. Дыхательныйобъем значительно меньше p 5. Дозировка лекарств. средств по возрасту
 Обморок Внезапная кратковременная утрата сознания, падение АД, бради - или тахикардия, вегетативные расстройства: бледность, цианоз, холодный пот, слабость. Возникает в результате потери тонуса периферическими артериями.
Обморок Внезапная кратковременная утрата сознания, падение АД, бради - или тахикардия, вегетативные расстройства: бледность, цианоз, холодный пот, слабость. Возникает в результате потери тонуса периферическими артериями.
 Первая помощь при обмороке • 1. Растягнуть стесняющую одежду • 2. Уложить, повернув голову на бок • 3. Приток свежего воздуха • 4. Поднять ножной конец, для улучшения притока крови к головному мозгу • 5. Дать понюхать нашатырный спирт (аккуратно) • 6. При необходимости симптомати- ческая терапия
Первая помощь при обмороке • 1. Растягнуть стесняющую одежду • 2. Уложить, повернув голову на бок • 3. Приток свежего воздуха • 4. Поднять ножной конец, для улучшения притока крови к головному мозгу • 5. Дать понюхать нашатырный спирт (аккуратно) • 6. При необходимости симптомати- ческая терапия
 Коллапс Форма острой сосудистой недостаточности. Характеризуется падением сосудистого тонуса, стойкой гипотонией, признаками гипоксии головного мозга – нарушением сознания и угнетением жизненно важных функций организма. Возникает на фоне какого-либо заболевания организма: при продолжающемся кровотечении, инфекционно-воспалительном заболевании, резких болях и др.
Коллапс Форма острой сосудистой недостаточности. Характеризуется падением сосудистого тонуса, стойкой гипотонией, признаками гипоксии головного мозга – нарушением сознания и угнетением жизненно важных функций организма. Возникает на фоне какого-либо заболевания организма: при продолжающемся кровотечении, инфекционно-воспалительном заболевании, резких болях и др.
 КОМА n Характеризуется глубоким поражением центральной нервной системы - потерей сознания, угнетением (вплоть до отсутствия всех рефлексов) и сопровождается нарушением жизненно важных функций организма. n Причины комы: Поражения ЦНС, сахарный диабет, острая почечная или печеночная недостаточность, нарушения водно-электролитного обмена, отравление. n В основе комы – нарушение кровообращения и гипоксия, ведущие к отеку мозга.
КОМА n Характеризуется глубоким поражением центральной нервной системы - потерей сознания, угнетением (вплоть до отсутствия всех рефлексов) и сопровождается нарушением жизненно важных функций организма. n Причины комы: Поражения ЦНС, сахарный диабет, острая почечная или печеночная недостаточность, нарушения водно-электролитного обмена, отравление. n В основе комы – нарушение кровообращения и гипоксия, ведущие к отеку мозга.
 Степени ком n 1 степень – легкая: сохранена реакция на боль. Сознание и произвольные движения отсутствуют, рефлексы ослаблены, реакция зрачков - вялая + n 2 степень - выраженная: патологические виды дыхания, нарушения функции тазовых органов + n 3 степень - глубокая: почти полное угнетение рефлексов, нарушения работы сердечно-сосудистой системы + n 4 степень - запредельна: атония, арефлексия
Степени ком n 1 степень – легкая: сохранена реакция на боль. Сознание и произвольные движения отсутствуют, рефлексы ослаблены, реакция зрачков - вялая + n 2 степень - выраженная: патологические виды дыхания, нарушения функции тазовых органов + n 3 степень - глубокая: почти полное угнетение рефлексов, нарушения работы сердечно-сосудистой системы + n 4 степень - запредельна: атония, арефлексия
 Шкал ком Глазго • 1. Открывание глаз: спонтанное - 4 балла как реакция на голос - 3 балла как реакция на боль - 2 балла отсутствует -1 балл 2. Речевая реакция: • больной ориентирован, дает быстрый и правильный ответ на заданный вопрос - 5 балов • больной дезориентирован, спутанная речь - 4 балла • словесная окрошка, ответ по смыслу не соответствует вопросу - 3 балла • нечленораздельные звуки в ответ на заданный вопрос - 2 балла • отсутствие речи - 1 балл
Шкал ком Глазго • 1. Открывание глаз: спонтанное - 4 балла как реакция на голос - 3 балла как реакция на боль - 2 балла отсутствует -1 балл 2. Речевая реакция: • больной ориентирован, дает быстрый и правильный ответ на заданный вопрос - 5 балов • больной дезориентирован, спутанная речь - 4 балла • словесная окрошка, ответ по смыслу не соответствует вопросу - 3 балла • нечленораздельные звуки в ответ на заданный вопрос - 2 балла • отсутствие речи - 1 балл
 Шкала ком Глазго 3. Двигательная реакция • выполнение движений по команде - 6 баллов • целесообразное движение в ответ на болевое раздражение (отталкивание) - 5 баллов • отдергивание конечности в ответ на болевое раздражение - 4 балла • патологическое сгибание в ответ на болевое раздражение - 3 балла • патологическое разгибание в ответ на болевое раздражение - 2 балла • отсутствие движений - 1 балл Интерпретация полученных результатов по шкале комы Глазго: • 15 баллов - сознание ясное • 13 -14 баллов - оглушение • 9 -12 баллов - сопор • 4 - 8 баллов - кома • 3 балла - гибель коры головного мозга
Шкала ком Глазго 3. Двигательная реакция • выполнение движений по команде - 6 баллов • целесообразное движение в ответ на болевое раздражение (отталкивание) - 5 баллов • отдергивание конечности в ответ на болевое раздражение - 4 балла • патологическое сгибание в ответ на болевое раздражение - 3 балла • патологическое разгибание в ответ на болевое раздражение - 2 балла • отсутствие движений - 1 балл Интерпретация полученных результатов по шкале комы Глазго: • 15 баллов - сознание ясное • 13 -14 баллов - оглушение • 9 -12 баллов - сопор • 4 - 8 баллов - кома • 3 балла - гибель коры головного мозга
 Шок p Быстро возникающее и прогрессирующее состояние в результате чрезвычайного по силе или продолжительности воздействия. p 1. Выражается комплексом патологических изменений во всех органах и системах организма. p 2. Характеризуется уменьшением объёма циркулирующей крови, нарушением микроциркуляции, снижением работо-способности сердца.
Шок p Быстро возникающее и прогрессирующее состояние в результате чрезвычайного по силе или продолжительности воздействия. p 1. Выражается комплексом патологических изменений во всех органах и системах организма. p 2. Характеризуется уменьшением объёма циркулирующей крови, нарушением микроциркуляции, снижением работо-способности сердца.
 Классификация шока: 1. Травматический шок: -в результате механической травмы (раневой, операционный, компрессионный, геморрагический); -ожоговый шок; -электрический шок; -холодовой шок. , (Гиповолемический шок): при кровопотере обезвоживании 2. Кардиогенный шок (инфаркт миокарда, острая сердечная недостаточность, аритмия). 3. Токсико-инфекционный или септический шок. 4. Анафилактический шок.
Классификация шока: 1. Травматический шок: -в результате механической травмы (раневой, операционный, компрессионный, геморрагический); -ожоговый шок; -электрический шок; -холодовой шок. , (Гиповолемический шок): при кровопотере обезвоживании 2. Кардиогенный шок (инфаркт миокарда, острая сердечная недостаточность, аритмия). 3. Токсико-инфекционный или септический шок. 4. Анафилактический шок.
 Расчёт индекса шока (индекс Алговера) Ps sis АД Норма - 0, 5 Шок угрожаемый - 1, 0 Манифестированный шок - 1, 5
Расчёт индекса шока (индекс Алговера) Ps sis АД Норма - 0, 5 Шок угрожаемый - 1, 0 Манифестированный шок - 1, 5
 Анафилактический шок. 1. Молниеносная форма. 2. Тяжёлая форма. 3. Шок средней тяжести : (варианты : кардиальный, асфиктический, церебраль-ный, абдоминальный).
Анафилактический шок. 1. Молниеносная форма. 2. Тяжёлая форма. 3. Шок средней тяжести : (варианты : кардиальный, асфиктический, церебраль-ный, абдоминальный).
 Возможные последствия шока n 1. Развитие ОПН. n 2. Развитие синдрома диссемини- рованного внутрисосудистого свер- тывания (ДВС). n 3. Развитие респираторного дистресс синдрома (РДСВ). n 4. Аспирационный синдром. n 5. Отек мозга и кома. n 6. Присоединение тяжелых аритмий.
Возможные последствия шока n 1. Развитие ОПН. n 2. Развитие синдрома диссемини- рованного внутрисосудистого свер- тывания (ДВС). n 3. Развитие респираторного дистресс синдрома (РДСВ). n 4. Аспирационный синдром. n 5. Отек мозга и кома. n 6. Присоединение тяжелых аритмий.
 Первая помощь n 1. Адекватное обезболивание. n 2. Транспортная иммобилизация всех переломов. n 3. Внутривенные инфузии n 4. Обеспечение адекватной вентиляции легких. n 5. Стабилизация АД. n 6. Коррекция системы свертывания крови n 7. Противовоспалительная терапия
Первая помощь n 1. Адекватное обезболивание. n 2. Транспортная иммобилизация всех переломов. n 3. Внутривенные инфузии n 4. Обеспечение адекватной вентиляции легких. n 5. Стабилизация АД. n 6. Коррекция системы свертывания крови n 7. Противовоспалительная терапия
 Утопление • 1. В пресной воде: внутрисосудистый гемолиз, опн, одн, тенденция к тромбобразованию. • 2. В морской воде: отек легких – одн, сгущение крови - нарушение микроциркуляции Первая помощь • 1. Не пытаться удалить воду из дыхательных путей • 2. ИВЛ как можно раньше • 3. При необходимости реанимационные мероприятия (всех б-х в ОРИТ)
Утопление • 1. В пресной воде: внутрисосудистый гемолиз, опн, одн, тенденция к тромбобразованию. • 2. В морской воде: отек легких – одн, сгущение крови - нарушение микроциркуляции Первая помощь • 1. Не пытаться удалить воду из дыхательных путей • 2. ИВЛ как можно раньше • 3. При необходимости реанимационные мероприятия (всех б-х в ОРИТ)
 СПАСИБО ЗА ВНИМАНИЕ !
СПАСИБО ЗА ВНИМАНИЕ !


