ожоги и др.повреждения.pptx
- Количество слайдов: 23
ТЕРМИЧЕСКИЕ И КОМБИНИРОВАННЫЕ ПОРАЖЕНИЯ.

ОЖОГИ. Ожоги относятся к травматическим повреждениям покровов тела человека, возникающим в результате воздействия на кожу, слизистую оболочку различных факторов; термических, химических, электрических, лучистой энергии. Ожоги следует рассматривать не только как местные поражения кожных покровов, но и как общее тяжелое заболевание организма. Развитие ожоговой болезни характеризуется тремя последовательно переходящими одна в другую фазами: ожоговый шок, острая токсемия, период раневой интоксикации и септических осложнений.

Патогенез ожоговой болезни сводится к тому, что при ожогах поток болевых импульсов из области травмы вызывает перераздражение, истощение коры больших полушарий и подкорковых отделов с последующим резким нарушением регулирующих функций центральной нервной системы. Последнее сказывается на функции сосудодвигательного и дыхательного центров. Раздражение первого вызывает вначале кратковременное повышение, а затем падение сосудистого тонуса с быстрым развитием повышенной проницаемости стенок капилляров, обусловливающих плазмопотерю. В результате последней развивается сгущение крови, гипопротеинемия и гипохлоремия. В дальнейшем наступает всасывание в кровь продуктов распада денатурированных белков, обусловливающее интоксикацию организма, наблюдается поражение почек и печени.

Чем дольше по времени действует на ткани тепловой фактор и чем выше его температура, тем тяжелее термическое поражение, тем глубже некроз тканей. Степень реакции организма на травму и глубина поражения зависит от площади ожога. Классификация: Ожоги бывают: Поверхностные ( I, IIIA) Глубокие (III Б, IV) Поверхностные – заживают самостоятельно с регенерацией кожного покрова. Глубокие - с замещением некротизированной кожи на соединительную ткань с развитием десмогенных контрактур и обезображивающих рубцов.

В зависимости от степени ожога выявляется своя клиническая картина: I степень: Поражается верхний слой ороговевающего эпителия. Проявляется покраснением кожи, небольшим отёком и болью. Через 2— 4 дня происходит выздоровление. Погибший эпителий слущивается, следов поражения не остаётся. II степень : Повреждается ороговевающий эпителий до росткового слоя. Формируются небольшие пузыри с серозным содержимым. Полностью заживают за счёт регенерации из сохранившегося росткового слоя за 1— 2 недели. III степень : Поражаются все слои эпидермиса и дерма(собственная кожа). III A степень : Частично поражается дерма, дном раны служит неповреждённая часть дермы с оставшимися эпителиальными элементами (сальными, потовыми железами, волосяными фолликулами). Сразу после ожога выглядит, как чёрный или коричневый струп. Могут формироваться пузыри большого размера, склонные к слиянию, с серозно-геморрагическим содержимым. Болевая чувствительность снижена. Возможно самостоятельное восстановление поверхности кожи, если ожог не осложнится инфекцией и не произойдёт вторичного углубления раны.

III Б : Тотальная гибель кожи до подкожно-жировой клетчатки IV : Гибель подлежащих тканей, обугливание мышц, костей, подкожно-жировой клетчатки. По глубине (степени) и по этиологии. Распространённые ожоги с вовлечением внутренних органов переходят в ожоговую болезнь. А т. к. вовлекаются все органы и системы организма с функциональными и морфологическими нарушениями, то возникает ОЖОГОВЫЙ ШОК. ДИАГНОСТИКА : 1. Правило «ладони» 2. Правило « 9 %» (голова, шея – 9%, руки и ноги – 18%, промежность и половые органы – 1%) 3. Метод Долинина.

Периоды и клиника ожоговой болезни. 1. Ожоговый шок – 1 -3 сут. 2. Ожоговая острая токсемия – 3 -14 сут. 3. Септикотоксемия – неск. нед. – неск. мес. 4. Период реконвалесценции – неск. мес. – 1, 5 г. и больше. Лёгкая степ. : общая S=20 -40 %, ЧСС= 96106/мин, АД=N, общее состояние ср. тяжести. Тяжёлая: общая S=41 -60 %, ЧСС= 110 -120/мин, АД=100110 Hg, общее состояние тяжёлое, заторможен, рвота, олигурия. Крайне тяжёлая: общая S=60 и выше %, ЧСС= 120140/мин, АД=85 -90 Hg, общее состояние спутанное, заторможен, «кофейная» повторная рвота, олигурия с анурией.

ЛЕЧЕНИЕ Первая помощь Важную роль играет оказание само- и взаимопомощи. Основной её целью является прекращение действия поражающего фактора на пострадавшего. Так, например, при термическом ожоге необходимо устранить контакт пострадавшего с источником ожога и охладить поражённую поверхность (под прохладной проточной водой, не менее 15 -20 минут (только в том случае, если не нарушена целостность кожного покрова); тушение горящей одежды водой, землёй, плащом, актуально не позднее 2 часов после получения ожога), при электрическом поражении — прервать контакт с источником тока, при химических ожогах — смыть или нейтрализовать активное вещество и т. п.

Первая врачебная помощь на месте или в приёмном покое стационара заключается в обезболивании, обработке и перевязке ожоговой поверхности. Затем больного подготавливают к транспортировке в стационар. Обезболивание Препараты и способы обезболивания отличаются в зависимости от тяжести поражения. Обезболивание может проводиться нестероидными противовоспалительными средствами (кетопрофен, кеторолак), анальгетиками-антипиретиками (парацетамол — «перфалган» ). При более обширных и глубоких ожогах обезболивание дополняется введением наркотических анальгетиков (морфин, промедол). Обработка ожоговых ран После обезболивания начинается обработка ожоговой раны. Мягко отслаивается эпидермис, пузыри дренируются или удаляются, затем поверхность раны покрывается гигроскопичной асептической повязкой. При наличии ожогов 2— 4 -й степеней следует решить вопрос о профилактике столбняка в случае загрязнения раны. Не нуждаются в профилактике столбняка лица, имеющие при себе медицинские документы о проведении профилактики столбняка в течение последних 5 лет. Квалифицированная врачебная помощь Представляет собой лечение в хирургическом или специализированном ожоговом стационаре. Можно выделить следующие направления лечения.

Инфузионная терапия Важное место в терапии пострадавших от ожогов занимает инфузионная терапия. Пострадавший теряет много жидкости и белка через ожоговые поверхности, что усугубляет тяжесть его состояния. Раннее начало инфузионной терапии позволят уменьшить эти потери и предотвратить дальнейшее развитие ожогового шока. Показанием к инфузионной терапии является покрытие поверхностными ожогами более 10 % поверхности тела, глубокими — более 5 %. Проведение адекватной терапии требует введения коллоидных и кристаллойдных растворов. . Противошоковая инфузионная терапия при наличии электрических ожогов должна включать 40%-ный раствор глюкозы, реологические, растворы для коррекции кислотно-щелочного состояния (КЩС) и сердечно-сосудистые препараты по показаниям.

ОТМОРОЖЕНИЯ Отморожение, или обморожение – повреждение тканей организма под воздействием холода. Этиология : К отморожению на морозе приводят тесная и влажная одежда и обувь, физическое переутомление, голод, вынужденное длительное неподвижное и неудобное положение, предшествующая холодовая травма, ослабление организма в результате перенесённых заболеваний, потливость ног, хронические заболевания сосудов нижних конечностей и сердечнососудистой системы, тяжёлые механические повреждения с кровопотерей, курение и пр. , анемии. Патогенез : Под влиянием холода в тканях происходят сложные изменения, характер которых зависит от уровня и длительности снижения температуры. При действии температуры ниже − 30 °C основное значение при отморожении имеет повреждающее действие холода непосредственно на ткани, и происходит гибель клеток. При действии температуры до − 10 — − 20 °C, при котором наступает большинство отморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов, значительно снижается поступление кислорода к тканям.
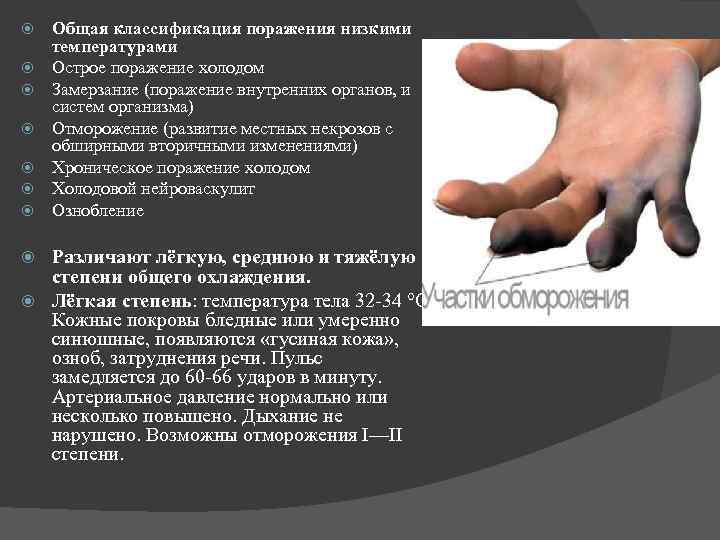
Общая классификация поражения низкими температурами Острое поражение холодом Замерзание (поражение внутренних органов, и систем организма) Отморожение (развитие местных некрозов с обширными вторичными изменениями) Хроническое поражение холодом Холодовой нейроваскулит Ознобление Различают лёгкую, среднюю и тяжёлую степени общего охлаждения. Лёгкая степень: температура тела 32 -34 °C. Кожные покровы бледные или умеренно синюшные, появляются «гусиная кожа» , озноб, затруднения речи. Пульс замедляется до 60 -66 ударов в минуту. Артериальное давление нормально или несколько повышено. Дыхание не нарушено. Возможны отморожения I—II степени.

Средняя степень: температура тела 29 -32 °C, характерны резкая сонливость, угнетение сознания, бессмысленный взгляд. Кожные покровы бледные, синюшные, иногда с мраморной окраской, холодные на ощупь. Пульс замедляется до 50 -60 ударов в минуту, слабого наполнения. Артериальное давление снижено незначительно. Дыхание редкое — до 8 -12 в минуту, поверхностное. Возможны отморожения лица и конечностей I—IV степени. Тяжёлая степень: температура тела ниже 31 °C. Сознание отсутствует, наблюдаются судороги, рвота. Кожные покровы бледные, синюшные, холодные на ощупь. Пульс замедляется до 36 ударов в минуту, слабого наполнения, имеет место выраженное снижение артериального давления. Дыхание редкое, поверхностное — до 3 -4 в минуту. Наблюдаются тяжёлые и распространённые отморожения вплоть до оледенения.

Клиника по глубине поражения тканей. I : поражения верхних слоёв кожи, бледность, парестезия, отёк, зуд, цианотичные пятна. II: частичный некроз кожи до росткового эпидермиса, пузыри с прозрачным экссудатом, боли и парестезии, заживление рубцевания эпителизацией раны. III: некроз кожи на всю глубину, пузыри с геморрагическим содержимым, заживление с рубцеванием. IV: некроз всех тканей и кости, тёмные толстостенные пузыри, демаркация и отторжение участков некроза длительны, показаны ампутация, экзартикуляция. ЛЕЧЕНИЕ: I : растирания руками, разогревающий массаж, тёплой одеждой, дыханием, затем накладывают ватно-марлевую повязку. Первая врачебная помощь: циркулярная новокаиновая блокада и погружение в воду поражённой конечности в 23 -24 С, постепенно поднимают TC до 30 -40 С.

После отогревания накладывают асептическую сухую повязку смоченную спиртом или глицерином, п/к – столбнячный анатоксин, транспортная иммобилизация. При тяжёлых стадиях в стационарах снимают промокшую холодную одежду и укутывают в одеяло, устраняют западение языка с помощью воздуховода, при необходимости проводят вспомогательное дыхание и ИВЛ, в/в – 400 мл подогретый полиглюкин, 40 мл 40% р-ра гл. Квалифицированная помощь: местные спиртовые повязки, тяжёлопоражённым – в/а – 10 мл 0, 5% р-р новокаина, 10 мл 2, 4% эуфиллина, 2 мл 2%димедрола, гепарин-10 тыс ЕД. В/в – гемодез, циркулярные новокаиновые блокады. 5%глюк. Замороженные участки обрабатывают спиртом, удаляют пузыри с наложением спиртофурацилиновых повязок. Специализированное лечение: некротомия, и эктомия, опорожнение пузырей, ампутации при полном некрозе.

Радиационные поражения В течении комбинированного радиационного поражения различают четыре периода 1. - начальный, или период первичных реакций, вызванных радиационной, механической и термической травмами; 2. - период преобладания проявлений механической травмы или термических ожогов (соответствует скрытому периоду лучевой болезни); 3. - период разгара лучевой болезни; 4. - восстановительный период.

Клиника В начальном периоде (первые часы или сутки после поражения) в клинической картине представлены главным образом проявления нелучевых травм: болевой синдром, травматический или ожоговый шок, острая кровопотеря, острые расстройства дыхания и гемодинамики. Признаки первичной реакции на облучение (тошнота, рвота, мышечная слабость) обычно маскируются, проявлениями механической или термической травмы. При исследовании крови регистрируются нейтрофильный лейкоцитоз, анемия при массивной кровопотере, гемоконцентрация при ожогах и синдроме сдавления. В периоде преобладания проявлений механической или термической травмы отмечается более тяжелое, чем при изолированных механическом, термическом или радиационном поражениях сравнимой силы, общее состояние пораженных, развиваются и прогрессируют лейкопения, лимфопения. В периоде преобладания признаков разгара острой лучевой болезни характерны кровоточивость, стойкая лихорадка, инфекционно-некротические осложнения (пневмония, стоматиты, некротический тонзиллит), лейкопения, тромбоцитопения, а также более выраженная, чем при лучевой болезни аналогичной степени тяжести, анемия. При незавершенном к этому периоду заживлении механических или термических повреждений течение их может осложняться инфицированием, вторичными кровотечениями, замедлением хода репарации. Восстановительный период характеризуется замедленным регрессированием симптомов лучевой болезни (нарушений кроветворения), заживлением ран и других повреждений, стойкой анемией, выраженным снижением массы тела.

Основным принципом лечения комбинированных радиационных поражений является совмещение комплексной терапии лучевой болезни с лечением нелучевых травм. Хирургическое лечение необходимо завершить в скрытом периоде лучевой болезни, в периоде разгара операции проводятся только по жизненным показаниям. Особенностью лечения комбинированных радиационных поражений в начальном и скрытом периодах лучевой болезни является профилактическое назначение антибиотиков (до возникновения инфекционных процессов и агранулоцитоза). В разгар болезни обращается особое внимание на профилактику и лечение раневой инфекции, и предупреждение кровотечений из ран (применение фибринной и гемостатической губок, сухого тромбина и других местных гемостатических средств).

Химические повреждения Классификация отравляющих веществ 1. Нервно-паралитические - зарин, «ви-газы» (У-газы). 2. Общеядовитые - синильная кислота, хлорацин. 3. Удушающие - фосген. 4. Кожно-нарывающего действия - иприт, люизит. 5. Психотомиметические: 6. Раздражающие: а) лакриматоры (слезоточивые) - «CS» , хлорциан; б) стерниты (вызывающие сильное раздражение слизистых оболочек дыхательных путей) - адамсит. Классификация отравляющих веществ по характеру поражающего действия. Различают отравляющие вещества смертельного действия, предназначенные для быстрого уничтожения живой силы противника, и ОВ, временно выводящие из строя, -применяются с целью временного нарушения бое- и трудоспособности. Токсический эффект любого отравляющего вещества зависит от дозы.

В быту чаще встречаются отравления ФОВ(фосфоорганические вещества). -зарин, зоман. Клиника: признак заражения ран – фибриллярное подёргивание мышц в ране и в её окружности. Позднее могут нарастать и переходить в клонические и тонические судороги, как проявления резорбтивного действия ФОС. Резко сужаются зрачки, исчезает реакция на свет, нарушается зрение, нарастает бронхоспазм и одышка, наблюдается усиленное потоотделение, брадикардия. Лечение: Первая медицинская помощь: надевание противогаза; применение антидотов специфического действия; частичная санитарная обработка участков кожи и одежды применение искусственного дыхания; в зависимости от характера ранения - временная остановка кровотечения, наложение защитной повязки на рану, иммобилизация поврежденной конечности, введение обезболивающих средств из шприца-тюбика; быстрый вынос (вывоз) из очага поражения.

Доврачебная медицинская помощь (МПБ) включает следующие мероприятия: повторное введение антидотов по показаниям; искусственное дыхание; снятие противогаза у тяжелораненых с резким нарушением функции дыхания; промывание глаз водой или 2 %-м раствором натрия бикарбоната при поражении ипритом и люизитом; беззондовое промывание желудка и дача адсорбента после снятия противогаза при поражении ипритом и люизитом; введение сердечных и дыхательных средств при нарушении дыхательной и сердечной функций; подбинтовывание сильно промокших повязок или наложение повязок, если они не были наложены; контроль наложения жгута; иммобилизация поврежденной области (если она не была произведена); введение обезболивающих средств; дача таблетированных антибиотиков (при снятом противогазе).

Первая врачебная помощь Введение антидотов при поражении ФОБ; применение противосудорожных средств; промывание глаз водой или 2 %-м раствором натрия бикарбоната, 2 %-м раствором борной кислоты, 0, 5 %-м водным раствором хлорамина Б или раствором калия перманганата 1 : 2000. При поражении желудочнокишечного тракта - зондовое промывание желудка теплой водой или 0, 5 %м раствором калия перманганата с добавлением 25 г активированного угля на 1 л воды. При поражении ипритом кожные покровы в окружности ран (ожоговых поверхностей) протирают 10 %-м спиртовым раствором хлорамина Б, а саму рану промывают 5 %-м водным раствором хлорамина Б; при поражении люизитом - смазывают кожные покровы вокруг раны (ожогов) 5 %-й йодной настойкой, а саму рану (ожоговую поверхность) - раствором Люголя или 5/6 -м раствором перекиси водорода. .

Квалифицированная медицинская помощь Основным мероприятием при заражении ран стойкими ОВ кожнорезорбтивного действия (иприт, люизит) является хирургическая обработка в наиболее ранние сроки. Дегазация зараженной раны и широкое иссечение ее в течение 3 -6 ч после поражения дает лучшие результаты. Местную анестезию по А. В. Вишневскому можно использовать в сочетании с нейроплегическими веществами, обладающими противосудорожным и обезболивающим действием (при поражении ФОВ). Эндотрахеальный наркоз - эффективный метод обезболивания. Противопоказанием к его применению являются отек легких и поражения, сопровождающиеся значительным падением артериального давления и угнетением центральной нервной системы. При отравлениях ФОВ можно применять внутривенный наркоз препаратами барбитуровой кислоты (гексенал, тиопентал-натрий и др. ), обладающими противосудорожным действием. Особенности хирургической обработки ран конечностей, зараженных ОВ кожно - резорбтивного действия Специализированная хирургическая помощь раненым с комбинированными химическими поражениями. Лечение раненых в госпиталях проводят в соответствии с локализацией и характером ранения, учитывая особенности течения раневого процесса при поражении ОВ. У раненых, поступающих в госпитали, всегда этой или иной степени проявляется интоксикация ОВ всего организма. Проводится дезинтоксикационная терапия.
ожоги и др.повреждения.pptx