ХПН-ПОСЛ.ВЕРС.ppt
- Количество слайдов: 68

Терапевтические аспекты ведения больных с ХПН, находящихся на программном гемодиализе Руководители: Доцент кафедры, к. м. н. Поскребышева А. С. Ассистент кафедры Трофимов Е. С. Докладчики Богданова М. В. , 505 а гр. Баранич А. И. , 412 б гр.

Хроническая почечная недостаточность «Хроническая почечная недостаточность» - клинико-лабораторный синдром, возникающий при необратимом уменьшении, примерно в 2 раза, числа и массы функционирующих нефронов из-за развития гломерулосклероза при различных заболеваниях.
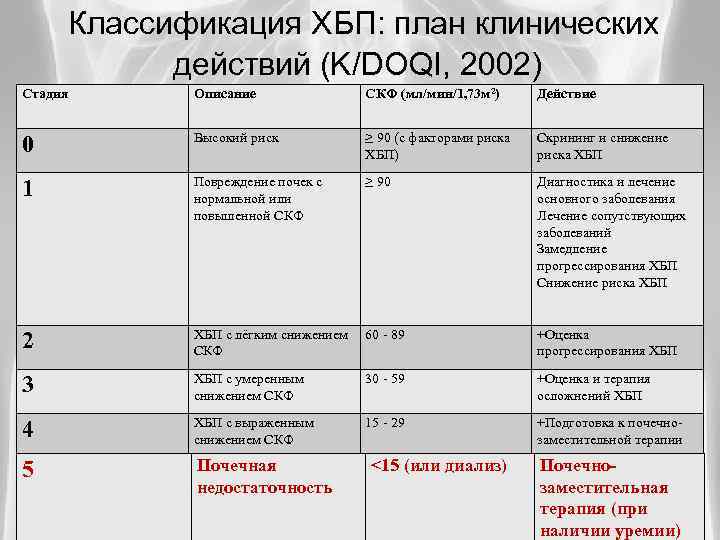
Классификация ХБП: план клинических действий (K/DOQI, 2002) Стадия Описание СКФ (мл/мин/1, 73 м 2) Действие 0 Высокий риск ≥ 90 (с факторами риска ХБП) Скрининг и снижение риска ХБП 1 Повреждение почек с нормальной или повышенной СКФ ≥ 90 Диагностика и лечение основного заболевания Лечение сопутствующих заболеваний Замедление прогрессирования ХБП Снижение риска ХБП 2 ХБП с лёгким снижением СКФ 60 - 89 +Оценка прогрессирования ХБП 3 ХБП с умеренным снижением СКФ 30 - 59 +Оценка и терапия осложнений ХБП 4 ХБП с выраженным снижением СКФ 15 - 29 +Подготовка к почечнозаместительной терапии 5 Почечная недостаточность <15 (или диализ) Почечно-заместительная терапия (при наличии заместительная уремии) 5 терапия (при наличии уремии)

Сердечно-сосудистая система: - гипертензия - гиперлипидемия - атеросклероз - перикардит Система органов кроветворения: - анемия - кровоточивость Клинические симптомы почечной недостаточности Желудочнокишечный тракт: Нервная система: - недомогание - сонливость - ухудшение памяти - тремор - головная боль раздражительность - полинейропатия - судороги - тики - ступор, кома - снижение социальной активности Костная система: Эндокринная система - уремический псевдодиабет - гиперпаратиреоз - остеодистрофия - тошнота и рвота Кожа: - задержка роста - уринозный запах - двигательная изо рта Снижение иммунитета - жажда слабость - паротит - гиперпигментация - язвенные поражения - сухость кожи - снижение веса
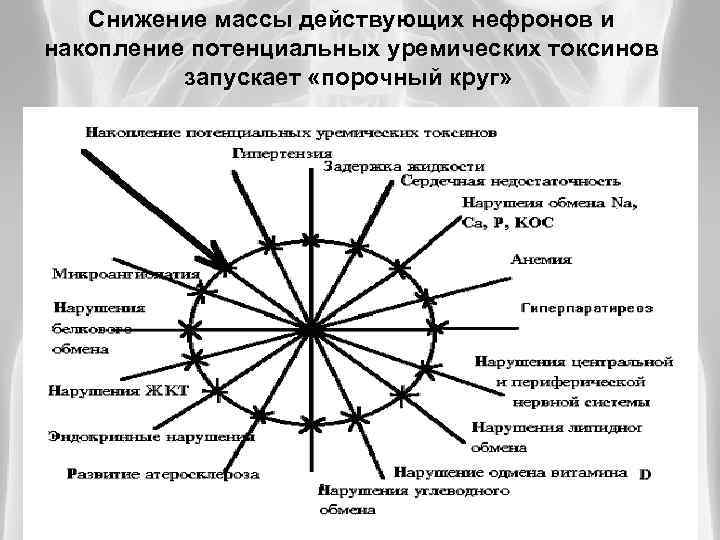
Снижение массы действующих нефронов и накопление потенциальных уремических токсинов запускает «порочный круг»

Коррекция патологических симптомов ХПН Коррекция одного или нескольких проявлений не разрывает «порочного круга» . Единственное, что разрывает этот «порочный круг» - своевременная трансплантация почки, но этот вид лечения, к сожалению, имеет ряд противопоказаний. Абсолютное большинство больных с ХПН лечатся гемодиализом.

Осложнение при гемодиализе со стороны разных систем организма

Осложнение при гемодиализе со стороны сердечно-сосудистой системы Ø артериальная гипертензия Ø нарушение ритма Ø уремический перикардит Ø бактериальный эндокардит Ø сердечной недостаточность
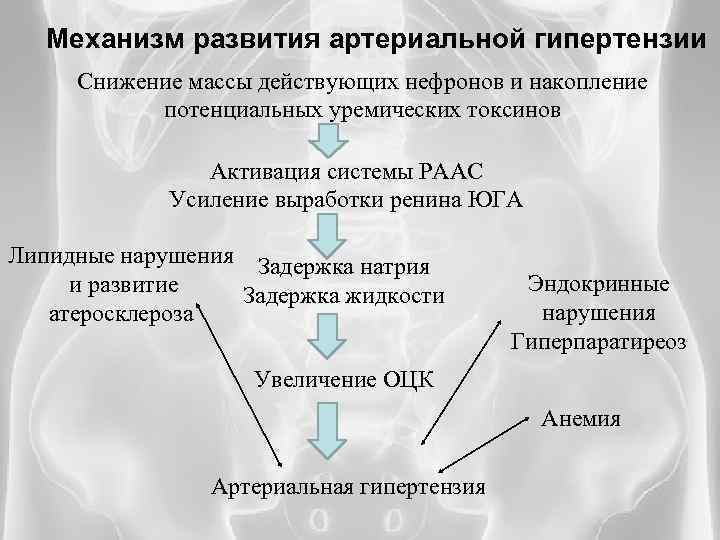
Механизм развития артериальной гипертензии Снижение массы действующих нефронов и накопление потенциальных уремических токсинов Активация системы РААС Усиление выработки ренина ЮГА Липидные нарушения Задержка натрия и развитие Задержка жидкости атеросклероза Эндокринные нарушения Гиперпаратиреоз Увеличение ОЦК Анемия Артериальная гипертензия

Алгоритм лечения АГ

Нарушение ритма у диализных больных Факторы риска Причины 1. Кардиологические Уремическая кардиомиопатия. Ишемическая болезнь сердца. Уремический перикардит 2. Электролитные нарушения Гипокалиемия. Гиперкалиемия. Нарушения обмена кальция. Дизбаланс магния 3. Системные заболевания Амилоидоз 4. Нарушения КОС Ацидоз или алкалоз. Гипокапния. Гипоксия 5. Лекарственные интоксикации Сердечные гликозиды, b-блокаторы

Неотложная терапия острых нарушений ритма сердца

Лечение хронических нарушений ритма сердца

Этиологические факторы уремического перикардита Признаки Проявления 1. Задержка выведения уремических метаболитов Мочевина, креатинин, мочевая кислота. 2. Фосфаты Гиперфосфатемия 3. Паратиреоидный гормон Гиперпаратиреоз 4. Гипердинамический синдром Гипертензия. Анемия. АV-фистула. Гипергидратация 5. Системные заболевания Системная красная волчанка. Полиартрит Вирусная инфекция. Вирусный гепатит. Туберкулез 6. Инфекция 7. Нарушения свертываемости крови Нарушение функции тромбоцитов и тромбоцитопения. Гепарин

Лечение уремического перикардита

Принципы диагностики бактериального эндокардита Методы диагностики 1. Клинические методы Интерпретация данных Длительная лихорадка, ознобы, плохая переносимость диализа, прогрессирующее похудание, слабость, поносы, сердечная недостаточность, диастолический шум 2. Лабораторные методы Прогрессирующая анемия, лейкоцитоз (нейтрофильный) со сдвигом влево. Патогенная флора при посеве крови (5 -6 раз). Высев из предполагаемых ворот инфекции Эхокардиография (поражение клапанного аппарата сердца). Рентгенограмма грудной клетки (абсцессы легких) 3. Дополнительные методы обследования

Лечение бактериального эндокардита

Патогенез сердечной недостаточности у больных с ХПН Патогенез Механизм развития 1. Гипертензия Повышение периферического сопротивления Гипертрофия левого желудочка 2. Гипергидратация Дилатация левого желудочка 3. Анемия Высокий сердечный выброс 4. Артериовенозная фистула Высокий сердечный выброс 5. Атеросклероз коронарных артерий Ишемическая болезнь сердца 6. Уремическая кардиомиопатия Дисфункция левого желудочка Аритмия 7. Питание Снижение макроэргических веществ Высокий выброс 8. Системная патология Васкулиты Амилоидоз Алюминиевая интоксикация Гиперпаратиреоз 9. Уремический перикардит Хроническое течение, констрикция перикарда

Лечение острой сердечной недостаточности • • обязательная дегидратация пациента, коррекция гипертензии, лечение нарушений ритма сердца, экстренную пункцию перикарда при тампонаде последнего.

Профилактика и лечение сердечной недостаточности

Гипотония в ходе диализа

Основные принципы защиты пациентов от гипотонии • Рекомендации пациенту прибавлять в междиализный день не более 2 кг. • Не продолжать ультрафильтрацию при получении "сухого веса". • Проводить коррекцию содержания Na в диете (минимальное потребление соли должно составлять 5 г). • При удалении более 5 кг использовать методику раздельной ультрафильтрации. • Поддерживать гематокрит в пределах 25 -30%. • Лечение сердечной недостаточности. • Прием дневной дозы гипотензивных препаратов производить после сеанса диализа. • Рекомендовать больным во время сеанса диализа воздерживаться от питания.

Лечение гипотонии • В основном сводится к коррекции электролитных нарушений, в первую очередь гипонатриемии, и гиповолемии. • Достаточно редко применяются глюкокортикоиды и адреномиметики. Однако в ряде случаев сеансы гемодиализа приходится проводить в условиях постоянной инфузии дофамина.

Гиперпаратиреоз у диализных больных

Механизм развития гиперпаратиреоза Снижение массы действующих нефронов и накопление потенциальных уремических токсинов Нарушение преобразование витамина Д из неактивной формы в активную Задержка фосфатов Уменьшается обратное всасывание кальция в почках Полинейропатия Гипокальциемия Сердечная недостаточность Анемия Околощитовидные железы увеличиваются и секреция повышенного количество ПТГ

Причины: • снижение выведения фосфатов • гипокальциемия (связанная со снижением всасывания Са в кишечнике) • Р и Са (в т. ч. из-за образования и действия вит. 1, 25 -(ОН)2 -D 3) вторичный гиперпаратиреоз прогрессирование ХПН Перелом Looser в проксимальном отделе tibia

Факторы, влияющие на содержание фосфатов • • • • Остаточная функция почек. Потребление фосфатов с диетой. Потребление фосфатсвязывающих антацидов. Способность усваивать фосфор. Чувствительность костей к паратиреоидному гормону. Уровень дефицита витамина D и лечение активным витаминам D. Частота, продолжительность и эффективность диализа. Потребление карбонатов (транзиторный эффект). Баланс между деградацией и синтезом протоплазмы. Скорость роста костей (остеомалация или остеофиброз). Употребление больших количеств заместителей кальция. Парентеральное потребление. Фосфатсодержащие клизмы.

Осложнения при отсутствии активных форм витамина D 3

Диагностика гиперпаратиреоза у диализных больных. Патологическое действие паратгормона Нарушение минерализации Собственно токсический эффект Остеопороз и образование кальцификатов кожный зуд, полинейропатию, Серии ренгеновских развитие снимков прогрессирующей сердечной недостаточности без явных признаков ИБС, стойкую анемию

Лечения гиперпаратиреоза 1. Препараты Са ++ рег оs/ в/в. Мимпара 180 мг 1 р. в день карбонат Са цитрат Са 2. Витамин Д рокальтрол 0, 25 -0, 5 -1 мкг/сут 4. Снижение фосфатов • Соблюдение диеты • Добавление аминокислот( кетостерил , кетоперлен, ультрамин, аминесс, АВ-витрум и др. ) • Антациды (Альмагель 100 мл/сут, ренагель) 3. Субтотальная паратиреоидэктомия

Основным методом лечения гиперпаратиреоза остается паратиреоидэктомия Показания к паратиреоидэктомии • Прогрессирование симптомов остеофиброза (боли в костях и/или переломы), вопреки адекватной терапии. • Наличие кальцификатов в мягких тканях. • Персистирующая гиперкальциемия, особенно при алюминиевой интоксикации. • Выраженный кожный зуд при очевидном гиперпаратиреоидизме. • Идиопатический диссиминирующий некроз костей. • Артриты, периартриты, разрывы сухожилий.
Неврологические осложнения у диализных больных

Неврологические осложнения диализных больных Ø Уремическая полинейропатия Ø Острые нарушения сознания Ø Хроническая деменция Ø Судороги у диализных больных

Патогенез уремической полинейропатии Нарушения Механизм действия 1. Дефицит витаминов группы В, особенно В 1 Снижение активности транскетолазы (имеет значение в пентозно-фосфатном цикле) Дефицит пиридоксинфосфатазы. Угнетение Na-, K-АТФазы (ингибиция транспорта Na+ и K+) → снижении скорости проведения возбуждения по периферическому нервному волокну. 2. Задержка выведения метилгуанидина и миоинокситола Нейротоксический эффект 3. Накопление паратгормона Нейротоксический эффект

Лечение полинейропатии умеренной степени • Перевод пациента в режим оптимального диализа (DICr≥ 1, 3) • Витамины группы В (нейромультивит, тригамма) • Восстановление показателей через 3 -8 недель

Лечение полинейропатии выраженной степени • Витамины группы В (нейромультивит, тригамма) • Увеличение частоты диализов до 4 -5 раз в неделю • Гемофильтрация, гемодиафильтрация, плазмаферез • Улучшение после паратиреоидэктомии

Лечение полинейропатии тяжелой степени • Ежедневный интенсивный диализ • Гемофильтрация • Плазмаферез • Витамины группы В (нейромультивит, тригамма) • Прозерин • Трансплантация почки

Дифференциальный диагноз хронической деменции у гемодиализных больных Дифференциальный диагноз Причины нарушений Алюминиевая энцефалопатия Высокое содержание алюминия в диализате Деменция после нарушений мозгового кровообращения Ишемический или геморрагический инсульт Хроническая субдуральная гематома Гидроцефалия Вторичная после субарахноидального кровоизлияния Метаболические нарушения Гиперкальциемия (гиперпаратиреоз или ятрогенная). Гипогликемия Уремия (до гемодиализа). Дефицит витамина В 1 (синдром Вернике) Лекарственная интоксикация Седативные препараты Анемия Псевдодеменция При депрессивных состояниях Хроническая инфекция

Лечение хронической деменции • Активное участие в лечении должен принимать психиатр или психотерапевт, особенно для диагностики и коррекции депрессивных состояний. • Развитие стойкой документированной деменции является прогностически неблагоприятным симптомом. Такие больные не подлежат трансплантации почки.

Этиология судорог у диализных больных • Гипокальциемия • Гиперосмолярность • Гипернатриемия • Гипонатриемия • Метаболические: • гипоксия • аритмия • тяжелая гипотония • воздушная эмболия • Нарушение мозгового кровообращения • Гипертоническая энцефалопатия • Дизэквилибриум-синдром • Уремическая энцефалопатия • Алюминиевая энцефалопатия • Алкогольные эксцессы

Профилактика судорог у диализных больных

Лечение судорог у диализных больных • • • Прекращение диализа. Поддержка вентиляции. Определение в крови глюкозы, кальция и других электролитов. При гипогликемии введение глюкозы. Назначение диазепама. Лечение метаболических нарушений.

Дизэквилибриум-синдром Наиболее выражен он у пожилых пациентов, и при целенаправленном расспросе выявляется, что его клиника определяется до полугода. Как правило, это слабость и плохое самочувствие после гемодиализа, продолжающиеся до следующего дня и самостоятельно проходящие без особой терапии.

Основные принципы лечения и профилактики дизэквилибриумсиндрома • Постепенное начало гемодиализа. • При необходимости удаления большого количества жидкости использованием методики изолированной ультрафильтрации. • Введение 60 -100 мл 40% глюкозы и (или) 10% раствора хлористого натрия. • Перевод пациента в режим раздельной ультрафильтрации

Гиперкалиемия

Продукты, наиболее богатые калием

Клинические проявления: • проявляется мышечной слабостью, доходящей иногда до уровня тетрапареза, • нарушениями ритма сердца, характерными изменениями на ЭКГ, такими как атриовентрикулярные блокады, инверсия комплекса QRS, высокий и острый зубец Т. В крайне тяжелых случаях развивается асистолия.

Лечебные мероприятия • Незамедлительные: Глюконат Са 10% 10 мл каждые 1 5 мин до улучшения ЭКГ. • Быстрые: Глюкоза 30% - 500 мл, инсулин 30 ед. Лактат Na 100 ммоль, Глюконат Са 10% 30 мл в/в 100 мл в первый час, далее 20 -30 мл/час 2 -5% раствор соды в/в с учетом КОС • Отсроченные: 50 г ионообменной смолы в 100 мл 20% р-ра сорбита. Гемодиализ (первые 1 -1, 5 часа диализный раствор без калия) • Экстренные: Непрямой массаж сердца, внутрисердечное введение хлористого Са. Дефибрилляция. Гемодиализ
Анемия у диализных больных

Механизм развития анемии Снижение массы действующих нефронов и накопление потенциальных уремических токсинов Снижение синтеза эритропоэтина Нарушения белкового обмена Нарушение всасывания Микроангиопатия железа и Кровопотери витаминов в желудочно. Гиперпаратиреоз кишечном тракте Анемия

Механизм возникновения • Низкий уровень эритропоэтина. • Высокая концентрация уремических токсинов

Лечение анемии у диализных пациентов I. Этап: лечение обострений основного заболевания (системных заболеваний, пиелонефрита и др. ) и обеспечение адекватного гемодиализа. II. Этап: ликвидация или сведение к минимуму всех кровопотерь. III. Этап: медикаментозная терапия препаратами железа и витаминами.

Терапевтическая тактика борьбы с анемией Ø Исключение приема аспирина, для профилактики эрозий желудочно-кишечного тракта, назначение антацидов при лечении антибиотиками. Ø Приём пероральных препаратов железа 15 мг/сутки (сульфат железа, фумарат железа и др. ) При терапии эритропоэтином - железо в дозе 100 мг/сутки. (рекормон, эритростим, эпомакс) Ø Назначение ежедневных витаминных добавок (тиамин, рибофлавин, фолиевая кислота). Пиридоксин 10 мг. Цианкобаламин 3 мкг. Аскорбиновая кислота 100 мг Ø При отсутствии эффекта от минимальной терапии необходимо приступить к стимуляции эритропоэза (Эфиры тестостерона, 17 -метилпроизводные, 19 -нортестостероны)

Гемолиз у диализных больных • • Основные причины гемолиза во время гемодиализа Диализирующий раствор (бактериальная загрязненность, хлорамин, медь. Травма эритроцитов насосом по крови Травма эритроцитов в игле Подключичный катетер

Лечебные мероприятия • Срочное отключение больного без возвращения крови. • Преднизолон 120 -240 мг. • Превентивная защита больного от гиперкалиемии. • Срочный гемодиализ. • Сеанс плазмафереза. • Гемотрансфузия.

Общие принципы лечения и профилактики гемодиализных больных Диетические рекомендации: • питьевой режим • ограничением белка • ограничение натрия • ограничением фосфатов(молоко, печень, бобы, хлеб, рыба и др. ) Медикаментозня терапия: Артериальная гипертензя Ингибиторы АПФ ( Энам не более 2, 5 мг) а 1 -АБ ( празозин 0, 5 мг) Гиперпаратиреоз Витаимн Д (рокальтрол - 0, 25 -0, 5 -1 мкг/сут) Альмагель 100 мл/сут Профилактика/ лечение осложнений нервной системы Витамины группы В (Нейромультивит 1 таб. 1 раз в сутки) Профилактика/ лечение анемии Рекормон 60 -85 ед/кг/нед. Fe - при дефиците (сульфат железа 15 мг/сутки ) Лабораторный контроль мочевины, креатинина, К+, Na+, альбумина, КЩС

Диета

ОСОБЕННОСТИ ГЕМОДИАЛИЗНОЙ ТЕРАПИИ У ПАЦИЕНТОВ С ХПН, ОТНОСЯЩИХСЯ К ГРУППЕ ВЫСОКОГО РИСКА

Особенности диализной терапии у больных старше 50 лет • следует больше внимания уделять коррекции анемии, т. е. желательно поддерживать уровень гематокрита в пределах 25%, а гемоглобина — выше 80 г/л. • раннее формирование артериовенозной фистулы (возможны чисто технические проблемы) и обязательный мониторный контроль сброса крови по ней, который не должен превышать 500 мл/мин.

Особенности диализной терапии у больных с ишемической болезнью сердца • Обязательный прием антиангинальных препаратов до гемодиализа, а иногда и в ходе его. • Повышенное внимание защите пациента от гипотонии и коррекции анемии.

Особенности диализной терапии у больных с сахарным диабетом • • • Частая гипергидратация Сердечная недостаточность Острый инфаркт миокарда у 20% больных Проблемы сосудистого доступа Ретинопатия и кровоизлияния в сетчатку глаза Развитие гипокалиемии и гипогликемии при отсутствии в диализирующем растворе глюкозы • Гиперосмолярная кома • Снижение чувствительности к инсулину, гипотония при ультрафильтрации • Развитие полинейропатии смешанного генеза

Особенности диализной терапии у больных с сахарным диабетом • Начало диализа при клубочковой фильтрации больше 10 мл/мин (IIБ ст. ХПН). • Поддержание гематокрита > 30%. • Витамины группы В. • Содержание белка в диете до 1, 5 г/кг/сут. • Дозированная гепаринизация.

Особенности диализной терапии у больных с амилоидозом • В вводном периоде обязательного введения альбумина, дегидратации пациентов. • Гипотония в ходе диализа зачастую не связана с дегидратацией, бывает столь выраженной, что создает чисто технические сложности проведения процедуры, требуя постоянной инфузии адреномиметиков.

Особенности диализной терапии у больных с системной красной волчанкой • Высокая, трудно контролируемая гипертензия. • Выраженная анемия и появление антител на фоне частых гемотрансфузий. (Преднизолон 20 -40 мг/сут. ) • Значимое увеличение КФ при выходе из обострения (Плазмаферез)

Особенности диализной терапии у больных со склеродермией • частое присоединение коронарной недостаточности с развитием выраженной сердечной недостаточности и нарушениями ритма, стойкая АГ. • Для этой категории больных следует при возможности использовать гемофильтрацию, гемодиафильтрацию, регулярные сеансы плазмафереза. В остальном — специфическая терапия ИБС, сердечной недостаточности и нарушений ритма сердца.

Особенности диализной терапии у больных гепатитом • При почечной недостаточности, в том числе терминальной, больным гепатитом C можно назначить интерферон. • У больных на гемодиализе допускается монотерапия пэгинтерфероном α-2 a, 135 мкг/нед п/к, при тщательном наблюдении за побочными эффектами. • Рибавирин при почечной недостаточности не назначают.

Особенности диализной терапии у больных туберкулезом • Кроме назначения туберкулостатических препаратов, требуется нормализация питания, в первую очередь — белкового, добавления витаминов. • Присоединение туберкулеза делает невозможной трансплантацию почки, даже после достижения длительной ремиссии.

Спасибо за внимание!
ХПН-ПОСЛ.ВЕРС.ppt