Ж.П. система.ppt
- Количество слайдов: 71
 Тема «Женская половая система» n ПЛАН n 1. Общая характеристика n 2. Яичники n 3. Фолликулогенез n 4. Овогенез n 5. Матка и маточные трубы n 6. Шейка матки. Влагалище. Молочная железа 1
Тема «Женская половая система» n ПЛАН n 1. Общая характеристика n 2. Яичники n 3. Фолликулогенез n 4. Овогенез n 5. Матка и маточные трубы n 6. Шейка матки. Влагалище. Молочная железа 1
 ОБЩАЯ ХАРАКТЕРИСТИКА n Органы женской половой системы (ЖПС) подразделяются на: n 1) Внутренние - расположенные в полости малого таза — яичники, маточные трубы, матка, влагалище; n 2) Наружные – лобок, малые и большие половые губы, клитор. n Молочные железы также относятся к органам женской половой системы. 2
ОБЩАЯ ХАРАКТЕРИСТИКА n Органы женской половой системы (ЖПС) подразделяются на: n 1) Внутренние - расположенные в полости малого таза — яичники, маточные трубы, матка, влагалище; n 2) Наружные – лобок, малые и большие половые губы, клитор. n Молочные железы также относятся к органам женской половой системы. 2
 ОБЩАЯ ХАРАКТЕРИСТИКА n Репродуктивная функция женщины осуществляется благодаря деятельности, в первую очередь: яичников и матки: n в яичниках созревает - яйцеклетка; n а в матке под влиянием гормонов яичников, происходят изменения, приводящие к восприятию оплодотворенной яйцеклетки. 3
ОБЩАЯ ХАРАКТЕРИСТИКА n Репродуктивная функция женщины осуществляется благодаря деятельности, в первую очередь: яичников и матки: n в яичниках созревает - яйцеклетка; n а в матке под влиянием гормонов яичников, происходят изменения, приводящие к восприятию оплодотворенной яйцеклетки. 3
 ОБЩАЯ ХАРАКТЕРИСТИКА n Репродуктивный, или детородный, период женщины n n начинается первым менструальным циклом (менархе) в возрасте 9 -14 лет, длится около 30 -45 лет, при этом характеризуется циклической деятельностью органов женского организма, контролируемой гормональными и нейрональными механизмами – овариально-менструальный цикл (28 -35 дней). Менструальный цикл состоит из трех фаз: 1) менструальная (1 -5 дни при 28 -дневном цикле); 2) постменструальная, или предовуляторная (5 -14 дни); 3) предменструальная, или постовуляторная (14 -28 дни). 4
ОБЩАЯ ХАРАКТЕРИСТИКА n Репродуктивный, или детородный, период женщины n n начинается первым менструальным циклом (менархе) в возрасте 9 -14 лет, длится около 30 -45 лет, при этом характеризуется циклической деятельностью органов женского организма, контролируемой гормональными и нейрональными механизмами – овариально-менструальный цикл (28 -35 дней). Менструальный цикл состоит из трех фаз: 1) менструальная (1 -5 дни при 28 -дневном цикле); 2) постменструальная, или предовуляторная (5 -14 дни); 3) предменструальная, или постовуляторная (14 -28 дни). 4
 Развитие - Закладка половой системы на начальных этапах эмбриогенеза (до 6 -ой недели) протекает у обоих полов одинаково, притом в тесном контакте с развитием органов мочеобразования и мочевыделения одинаково n На 4 -й неделе на внутренних поверхностях обеих первичных почек образуются утолщение целомического эпителия, которым покрыта почка – половые валики. Эпителиальные клетки валика, дающие начало фолликулярным клеткам яичника или сустентоцитам яичка, перемещаются вглубь почки, окружают мигрирующие сюда из желточного мешка гоноциты, образуя половые тяжи (будущие фолликулы яичника или извитые канальцы яичка). Вокруг половых тяжей скапливаются мезенхимные клетки, дающие начало соединительно-тканным перегородкам гонад, а также текоцитам яичника и клеткам Лейдига яичка. Одновременно от обоих мезонефральных (Вольфовых) протоков обеих первичных почек, тянущихся от тел почек к клоаке, отщепляются параллельно идущие парамезонефральные (Мюллеровы) протоки. 5 n
Развитие - Закладка половой системы на начальных этапах эмбриогенеза (до 6 -ой недели) протекает у обоих полов одинаково, притом в тесном контакте с развитием органов мочеобразования и мочевыделения одинаково n На 4 -й неделе на внутренних поверхностях обеих первичных почек образуются утолщение целомического эпителия, которым покрыта почка – половые валики. Эпителиальные клетки валика, дающие начало фолликулярным клеткам яичника или сустентоцитам яичка, перемещаются вглубь почки, окружают мигрирующие сюда из желточного мешка гоноциты, образуя половые тяжи (будущие фолликулы яичника или извитые канальцы яичка). Вокруг половых тяжей скапливаются мезенхимные клетки, дающие начало соединительно-тканным перегородкам гонад, а также текоцитам яичника и клеткам Лейдига яичка. Одновременно от обоих мезонефральных (Вольфовых) протоков обеих первичных почек, тянущихся от тел почек к клоаке, отщепляются параллельно идущие парамезонефральные (Мюллеровы) протоки. 5 n
 Развитие n Таким образом, индифферентная гонада к 6 -ой неделе содержит предшественники всех основных структур гонад: половые тяжи, состоящие из гоноцитов, окруженных эпителиальными клетками, вокруг половых тяжей – клетки мезенхимы. Клетки индифферентной гонады чувствительны к действию продукта гена Y хромосомы, в отсутствие которого на 8 -ой неделе эмбриогенеза развивается яичник: половые тяжи перемещаются на периферию гонады, формируя корковое вещество, почечные канальцы первичной почки редуцируются, мезенхима с врастающими сосудами располагается в центральной части – будущее мозговое вещество. Мезонефральные протоки атрофируются, тогда как парамезонефральные — становятся маточными трубами, концы которых расширяются в воронки, охватывающие яичники. Нижние части мюллеровых протоков, сливаясь, дают начало матке и большей части влагалища 6
Развитие n Таким образом, индифферентная гонада к 6 -ой неделе содержит предшественники всех основных структур гонад: половые тяжи, состоящие из гоноцитов, окруженных эпителиальными клетками, вокруг половых тяжей – клетки мезенхимы. Клетки индифферентной гонады чувствительны к действию продукта гена Y хромосомы, в отсутствие которого на 8 -ой неделе эмбриогенеза развивается яичник: половые тяжи перемещаются на периферию гонады, формируя корковое вещество, почечные канальцы первичной почки редуцируются, мезенхима с врастающими сосудами располагается в центральной части – будущее мозговое вещество. Мезонефральные протоки атрофируются, тогда как парамезонефральные — становятся маточными трубами, концы которых расширяются в воронки, охватывающие яичники. Нижние части мюллеровых протоков, сливаясь, дают начало матке и большей части влагалища 6
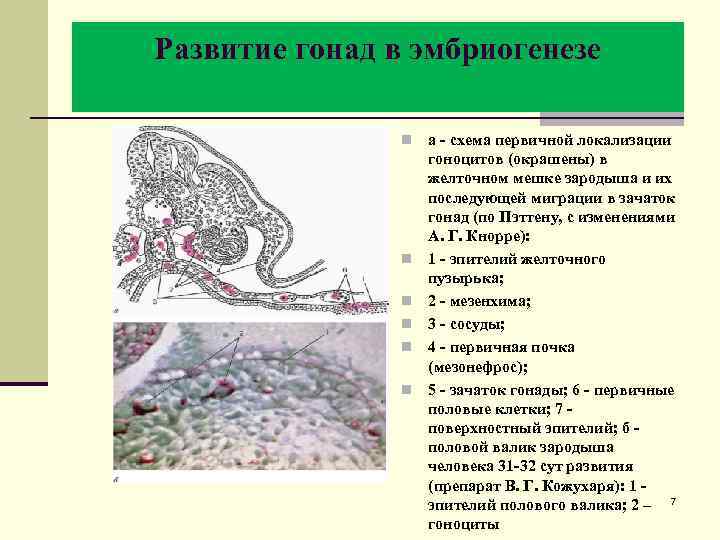 Развитие гонад в эмбриогенезе n n n а - схема первичной локализации гоноцитов (окрашены) в желточном мешке зародыша и их последующей миграции в зачаток гонад (по Пэттену, с изменениями А. Г. Кнорре): 1 - эпителий желточного пузырька; 2 - мезенхима; 3 - сосуды; 4 - первичная почка (мезонефрос); 5 - зачаток гонады; 6 - первичные половые клетки; 7 - поверхностный эпителий; б - половой валик зародыша человека 31 -32 сут развития (препарат В. Г. Кожухаря): 1 - эпителий полового валика; 2 – 7 гоноциты
Развитие гонад в эмбриогенезе n n n а - схема первичной локализации гоноцитов (окрашены) в желточном мешке зародыша и их последующей миграции в зачаток гонад (по Пэттену, с изменениями А. Г. Кнорре): 1 - эпителий желточного пузырька; 2 - мезенхима; 3 - сосуды; 4 - первичная почка (мезонефрос); 5 - зачаток гонады; 6 - первичные половые клетки; 7 - поверхностный эпителий; б - половой валик зародыша человека 31 -32 сут развития (препарат В. Г. Кожухаря): 1 - эпителий полового валика; 2 – 7 гоноциты
 Яичник n Яичник выполняет две функции: n 1) генеративную: образование зрелых женских половых клеток – овогенез; и n 2) эндокринную: выработка половых гормонов. n Яичник взрослой женщины имеет овальную форму, длину 2, 5 -3, 5 см, ширину 1, 5 -2, 5 см, толщину 1 -1, 5 см, массу 5 -8 г. n 8
Яичник n Яичник выполняет две функции: n 1) генеративную: образование зрелых женских половых клеток – овогенез; и n 2) эндокринную: выработка половых гормонов. n Яичник взрослой женщины имеет овальную форму, длину 2, 5 -3, 5 см, ширину 1, 5 -2, 5 см, толщину 1 -1, 5 см, массу 5 -8 г. n 8
 АНАТОМИЧЕСКОЕ СТРОЕНИЕ 9
АНАТОМИЧЕСКОЕ СТРОЕНИЕ 9
 Яичник n Правый яичник всегда больше левого. n Яичник – паренхиматозный орган, состоящий из коркового и мозгового вещества, имеет соединительнотканную капсулу (белочную оболочку), снаружи покрытую однослойным эпителием целомического происхождения. n Мозговое вещество состоит из рыхлой соединительной ткани, окружающей сосуды и нервы, которые поступают сюда через ворота яичника. Корковое вещество составляет до 2/3 объема яичника, содержит фолликулы различной степени зрелости, каждый из которых состоит из яйцеклетки с поддерживающими ее микроскопическими структурами: фолликулярными клетками и текацитами. Также в корковом веществе находятся атретические фолликулы, желтые и белые тела. Строма коркового вещества представлена прослойками соединительной ткани. 10
Яичник n Правый яичник всегда больше левого. n Яичник – паренхиматозный орган, состоящий из коркового и мозгового вещества, имеет соединительнотканную капсулу (белочную оболочку), снаружи покрытую однослойным эпителием целомического происхождения. n Мозговое вещество состоит из рыхлой соединительной ткани, окружающей сосуды и нервы, которые поступают сюда через ворота яичника. Корковое вещество составляет до 2/3 объема яичника, содержит фолликулы различной степени зрелости, каждый из которых состоит из яйцеклетки с поддерживающими ее микроскопическими структурами: фолликулярными клетками и текацитами. Также в корковом веществе находятся атретические фолликулы, желтые и белые тела. Строма коркового вещества представлена прослойками соединительной ткани. 10
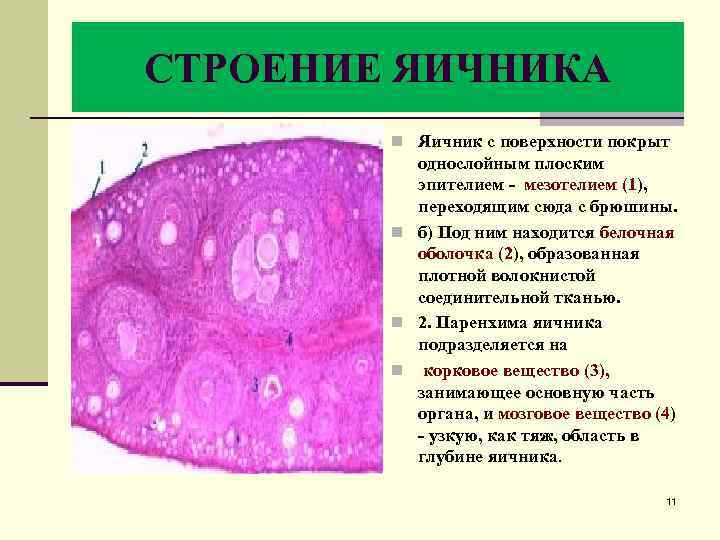 СТРОЕНИЕ ЯИЧНИКА n Яичник с поверхности покрыт однослойным плоским эпителием - мезотелием (1), переходящим сюда с брюшины. n б) Под ним находится белочная оболочка (2), образованная плотной волокнистой соединительной тканью. n 2. Паренхима яичника подразделяется на n корковое вещество (3), занимающее основную часть органа, и мозговое вещество (4) - узкую, как тяж, область в глубине яичника. 11
СТРОЕНИЕ ЯИЧНИКА n Яичник с поверхности покрыт однослойным плоским эпителием - мезотелием (1), переходящим сюда с брюшины. n б) Под ним находится белочная оболочка (2), образованная плотной волокнистой соединительной тканью. n 2. Паренхима яичника подразделяется на n корковое вещество (3), занимающее основную часть органа, и мозговое вещество (4) - узкую, как тяж, область в глубине яичника. 11
 Овогенез n протекает в корковом веществе яичника, за исключением завершающих этапов, и включает три фазы: n 1) размножения, n 2) роста и n 3) созревания. 12
Овогенез n протекает в корковом веществе яичника, за исключением завершающих этапов, и включает три фазы: n 1) размножения, n 2) роста и n 3) созревания. 12
 Овогенез n 1) Стадия размножения овогоний происходит внутриутробно. Овогонии развиваются из гоноцитов индифферентной гонады на 8 -й неделе и делятся митозом до 4 -5 месяца внутриутробного развития, в результате чего образуется до 7 млн овогоний. 13
Овогенез n 1) Стадия размножения овогоний происходит внутриутробно. Овогонии развиваются из гоноцитов индифферентной гонады на 8 -й неделе и делятся митозом до 4 -5 месяца внутриутробного развития, в результате чего образуется до 7 млн овогоний. 13
 Овогенез n Стадия роста складывается из двух периодов: n малого и большого роста. n Под действием местных регуляторных факторов прекращается деление овогоний, которые увеличиваются в размерах, накапливая в цитоплазме белок вителлин, становятся тетраплоидными овоцитами 1 -го порядка и с 5 -го месяца внутриутробного развития вступают в первое деление мейоза. n Овоцит проходит следующие стадии профазы 1 -го деления мейоза: n -лептотену, n -зиготену, n -пахитену, n когда происходит кроссинговер, диплотену, после чего мейоз останавливается, и на этом к 7 -му месяцу эмбриогенеза завершается малый рост яйцеклеток. 14
Овогенез n Стадия роста складывается из двух периодов: n малого и большого роста. n Под действием местных регуляторных факторов прекращается деление овогоний, которые увеличиваются в размерах, накапливая в цитоплазме белок вителлин, становятся тетраплоидными овоцитами 1 -го порядка и с 5 -го месяца внутриутробного развития вступают в первое деление мейоза. n Овоцит проходит следующие стадии профазы 1 -го деления мейоза: n -лептотену, n -зиготену, n -пахитену, n когда происходит кроссинговер, диплотену, после чего мейоз останавливается, и на этом к 7 -му месяцу эмбриогенеза завершается малый рост яйцеклеток. 14
 Овогенез n Овоциты в стадии диплотены профазы 1 -го деления мейоза находятся в составе примордиальных фолликулов длительное время. К рождению в яичнике остается до 1 -2 млн овоцитов. n Большой рост происходит с наступлением циклической деятельности под влиянием гонадотропных гормонов гипофиза в течение 10 -14 дней (в фолликулиновую стадию овариального цикла). Овоцит увеличивается в размерах, готовится к возобновлению мейоза и находится в растущем фолликуле. n Стадия покоя яйцеклетки начинается после малого роста и длится до большого роста, в это время овоцит находится в составе примордиальных фолликулов на стадии диплотены профазы 1 -го деления мейоза. 15
Овогенез n Овоциты в стадии диплотены профазы 1 -го деления мейоза находятся в составе примордиальных фолликулов длительное время. К рождению в яичнике остается до 1 -2 млн овоцитов. n Большой рост происходит с наступлением циклической деятельности под влиянием гонадотропных гормонов гипофиза в течение 10 -14 дней (в фолликулиновую стадию овариального цикла). Овоцит увеличивается в размерах, готовится к возобновлению мейоза и находится в растущем фолликуле. n Стадия покоя яйцеклетки начинается после малого роста и длится до большого роста, в это время овоцит находится в составе примордиальных фолликулов на стадии диплотены профазы 1 -го деления мейоза. 15
 Овогенез n Стадия созревания начинается непосредственно перед овуляцией в третичном (зрелом) фолликуле и длится 1 -2 суток. n Возобновляется мейоз: клетка заканчивает профазу, метафазу, анафазу и телофазу 1 -го мейотического деления, в результате чего образуется овоцит 2 -го порядка с диплоидным набором хромосом и первое редукционное тельце. n Овоцит 2 -го порядка при овуляции выделяется из яичника и поступает в маточную трубу, во время этого пути овоцит вступает во второе деление мейоза, которое останавливается в метафазе. В случае оплодотворения сперматозоидом мейотическое деление овоцита завершается с образованием гаплоидной яйцеклетки и 2 -го редукционного тельца, если оплодотворения не произошло, то мейоз не завершается, и через 1 -2 суток яйцеклетка погибает путем апоптоза. Редукционные тельца нежизнеспособны. 16
Овогенез n Стадия созревания начинается непосредственно перед овуляцией в третичном (зрелом) фолликуле и длится 1 -2 суток. n Возобновляется мейоз: клетка заканчивает профазу, метафазу, анафазу и телофазу 1 -го мейотического деления, в результате чего образуется овоцит 2 -го порядка с диплоидным набором хромосом и первое редукционное тельце. n Овоцит 2 -го порядка при овуляции выделяется из яичника и поступает в маточную трубу, во время этого пути овоцит вступает во второе деление мейоза, которое останавливается в метафазе. В случае оплодотворения сперматозоидом мейотическое деление овоцита завершается с образованием гаплоидной яйцеклетки и 2 -го редукционного тельца, если оплодотворения не произошло, то мейоз не завершается, и через 1 -2 суток яйцеклетка погибает путем апоптоза. Редукционные тельца нежизнеспособны. 16
 Отличия овогенеза от сперматогенеза n отсутствие фазы формирования; n - фаза размножения происходит внутриутробно; n - длительная фаза роста; n - завершение овогенеза вне гонады и лишь при n n оплодотворении; гибель большинства клеток, вступивших в этот процесс; - образование при созревании неодинаковых клеток; - выраженная цикличность овогенеза; - прекращение после менопаузы с полным исчезновением половых клеток 17
Отличия овогенеза от сперматогенеза n отсутствие фазы формирования; n - фаза размножения происходит внутриутробно; n - длительная фаза роста; n - завершение овогенеза вне гонады и лишь при n n оплодотворении; гибель большинства клеток, вступивших в этот процесс; - образование при созревании неодинаковых клеток; - выраженная цикличность овогенеза; - прекращение после менопаузы с полным исчезновением половых клеток 17
 Строение и развитие фолликулов n В корковом веществе яичника новорожденной девочки n n n насчитывается до 2 млн фолликулов, к моменту менархе – до 500 тыс. , из них созревают до стадии овуляции 300 -400. Выделяют следующие этапы развития фолликула: - примордиальный фолликул, -первичный (преантральный) фолликул, -вторичный (антральный) фолликул, -третичный (преовуляторный, зрелый) фолликул, или Графов пузырек. 18
Строение и развитие фолликулов n В корковом веществе яичника новорожденной девочки n n n насчитывается до 2 млн фолликулов, к моменту менархе – до 500 тыс. , из них созревают до стадии овуляции 300 -400. Выделяют следующие этапы развития фолликула: - примордиальный фолликул, -первичный (преантральный) фолликул, -вторичный (антральный) фолликул, -третичный (преовуляторный, зрелый) фолликул, или Графов пузырек. 18
 Строение и развитие фолликулов n Примордиальный фолликул диаметром 0, 5 мм состоит из овоцита 1 -го порядка, находящегося в диплотене профазы 1 -го деления мейоза, окруженного одним слоем плоских фолликулярных клеток и базальной мембраной. Примордиальные фолликулы располагаются непосредственно под соединительнотканной капсулой в корковом веществе яичника. 19
Строение и развитие фолликулов n Примордиальный фолликул диаметром 0, 5 мм состоит из овоцита 1 -го порядка, находящегося в диплотене профазы 1 -го деления мейоза, окруженного одним слоем плоских фолликулярных клеток и базальной мембраной. Примордиальные фолликулы располагаются непосредственно под соединительнотканной капсулой в корковом веществе яичника. 19
 Строение и развитие фолликулов. n Первичный (преантральный) фолликул диаметром до 2 мм состоит из одного или нескольких слоев призматических фолликулярных клеток, количество которых увеличивается под действием фолликулостимулирующего гормона гипофиза. Первичный фолликул с одним слоем фолликулярных клеток может образовываться из примордиального без действия ФСГ, поэтому в яичнике новорожденной девочки встречаются как примордиальные так и первичные фолликулы. Вокруг овоцита формируется прозрачная зона, состоящая из полисахаридов, играющая важную роль при последующем оплодотворении. Фолликулярные клетки, окруженные 20 базальной мембраной, вырабатывают эстрогены.
Строение и развитие фолликулов. n Первичный (преантральный) фолликул диаметром до 2 мм состоит из одного или нескольких слоев призматических фолликулярных клеток, количество которых увеличивается под действием фолликулостимулирующего гормона гипофиза. Первичный фолликул с одним слоем фолликулярных клеток может образовываться из примордиального без действия ФСГ, поэтому в яичнике новорожденной девочки встречаются как примордиальные так и первичные фолликулы. Вокруг овоцита формируется прозрачная зона, состоящая из полисахаридов, играющая важную роль при последующем оплодотворении. Фолликулярные клетки, окруженные 20 базальной мембраной, вырабатывают эстрогены.
 Строение и развитие фолликулов Вторичный (антральный) фолликул образуется из первичного фолликула, при этом продолжает увеличиваться количество слоев фолликулярных (гранулезных) клеток, продуцирующих фолликулярную жидкость, которая накапливается в межклеточном пространстве гранулезного слоя, образуя полости фолликула. Фолликулярная жидкость по составу похожа на плазму крови, содержит высокие концентрации некоторых белков и стероидных гормонов, в первую очередь, женских половых гормонов – эстрогенов. n Вокруг базальной мембраны фолликулярных клеток формируется соединительнотканная оболочка — ТЕКА, состоящая из наружного слоя, представленного плотной неоформленной соединительной тканью, и внутреннего слоя, состоящего из рыхлой волокнистой соединительной ткани с кровеносными сосудами и особенными клетками – текоцитами, синтезирующими андрогены (андрогены используются фолликулярными клетками для синтеза эстрогенов). Вторичный фолликул диаметром до 5 -15 мм существует 8 -9 суток в фолликулиновую стадию овариального цикла. Находясь в составе растущего фолликула, овоцит 1 -го порядка проходит стадию большого роста овогенеза. n 21
Строение и развитие фолликулов Вторичный (антральный) фолликул образуется из первичного фолликула, при этом продолжает увеличиваться количество слоев фолликулярных (гранулезных) клеток, продуцирующих фолликулярную жидкость, которая накапливается в межклеточном пространстве гранулезного слоя, образуя полости фолликула. Фолликулярная жидкость по составу похожа на плазму крови, содержит высокие концентрации некоторых белков и стероидных гормонов, в первую очередь, женских половых гормонов – эстрогенов. n Вокруг базальной мембраны фолликулярных клеток формируется соединительнотканная оболочка — ТЕКА, состоящая из наружного слоя, представленного плотной неоформленной соединительной тканью, и внутреннего слоя, состоящего из рыхлой волокнистой соединительной ткани с кровеносными сосудами и особенными клетками – текоцитами, синтезирующими андрогены (андрогены используются фолликулярными клетками для синтеза эстрогенов). Вторичный фолликул диаметром до 5 -15 мм существует 8 -9 суток в фолликулиновую стадию овариального цикла. Находясь в составе растущего фолликула, овоцит 1 -го порядка проходит стадию большого роста овогенеза. n 21
 Строение и развитие фолликулов n Третичный (зрелый, доминантный, преовуляторный) фолликул, или Граафов пузырек образуется из вторичного фолликула на 12 -13 день менструального цикла. В нем овоцит, окруженный прозрачной зоной и фолликулярными клетками – лучистым венцом, смещается к одному из полюсов фолликула, образуя яйценосный бугорок. n Фолликулярная жидкость заполняет одну большую полость фолликула, стенка которого изнутри наружу представлена слоями: n - слой фолликулярных клеток (зернистый, гранулезный слой), базальная мембрана, внутренняя тека с текоцитами, n наружная ТЕКА. Диаметр третичного фолликула – до 25 мм. За сутки до овуляции овоцит 1 -го порядка заканчивает 1 -е деление мейоза, образуется овоцит 2 -го порядка и 1 -е редукционное тельце. В стенке преовуляторного фолликула образуется бессосудистое выпячивание (так называемая стигма), которое разрывается вместе с оболочкой яичника, и яйцеклетка выбрасывается в брюшную полость — овуляция. 22
Строение и развитие фолликулов n Третичный (зрелый, доминантный, преовуляторный) фолликул, или Граафов пузырек образуется из вторичного фолликула на 12 -13 день менструального цикла. В нем овоцит, окруженный прозрачной зоной и фолликулярными клетками – лучистым венцом, смещается к одному из полюсов фолликула, образуя яйценосный бугорок. n Фолликулярная жидкость заполняет одну большую полость фолликула, стенка которого изнутри наружу представлена слоями: n - слой фолликулярных клеток (зернистый, гранулезный слой), базальная мембрана, внутренняя тека с текоцитами, n наружная ТЕКА. Диаметр третичного фолликула – до 25 мм. За сутки до овуляции овоцит 1 -го порядка заканчивает 1 -е деление мейоза, образуется овоцит 2 -го порядка и 1 -е редукционное тельце. В стенке преовуляторного фолликула образуется бессосудистое выпячивание (так называемая стигма), которое разрывается вместе с оболочкой яичника, и яйцеклетка выбрасывается в брюшную полость — овуляция. 22
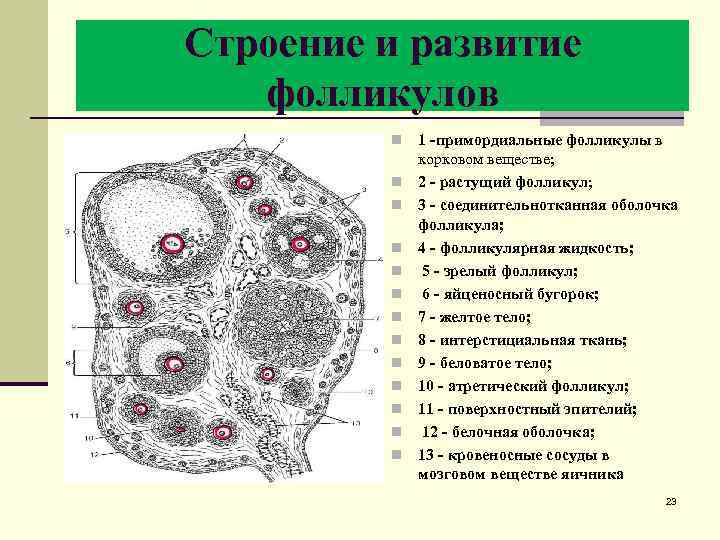 Строение и развитие фолликулов n n n n 1 -примордиальные фолликулы в корковом веществе; 2 - растущий фолликул; 3 - соединительнотканная оболочка фолликула; 4 - фолликулярная жидкость; 5 - зрелый фолликул; 6 - яйценосный бугорок; 7 - желтое тело; 8 - интерстициальная ткань; 9 - беловатое тело; 10 - атретический фолликул; 11 - поверхностный эпителий; 12 - белочная оболочка; 13 - кровеносные сосуды в мозговом веществе яичника 23
Строение и развитие фолликулов n n n n 1 -примордиальные фолликулы в корковом веществе; 2 - растущий фолликул; 3 - соединительнотканная оболочка фолликула; 4 - фолликулярная жидкость; 5 - зрелый фолликул; 6 - яйценосный бугорок; 7 - желтое тело; 8 - интерстициальная ткань; 9 - беловатое тело; 10 - атретический фолликул; 11 - поверхностный эпителий; 12 - белочная оболочка; 13 - кровеносные сосуды в мозговом веществе яичника 23
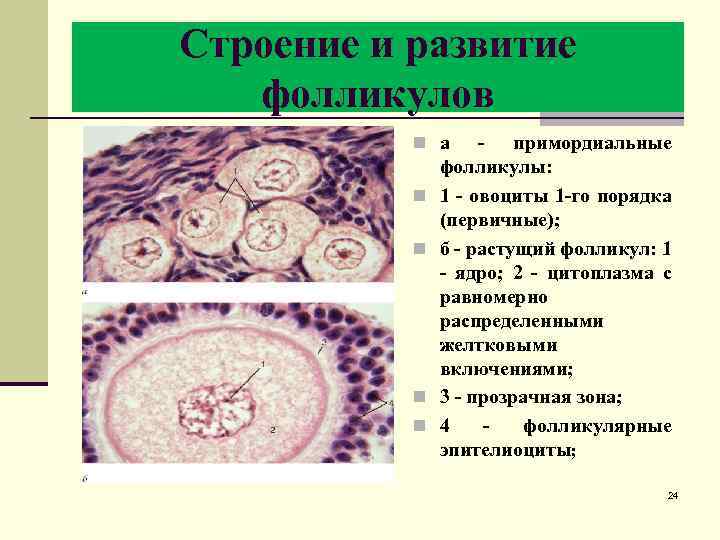 Строение и развитие фолликулов n а n n - примордиальные фолликулы: 1 - овоциты 1 -го порядка (первичные); б - растущий фолликул: 1 - ядро; 2 - цитоплазма с равномерно распределенными желтковыми включениями; 3 - прозрачная зона; 4 - фолликулярные эпителиоциты; 24
Строение и развитие фолликулов n а n n - примордиальные фолликулы: 1 - овоциты 1 -го порядка (первичные); б - растущий фолликул: 1 - ядро; 2 - цитоплазма с равномерно распределенными желтковыми включениями; 3 - прозрачная зона; 4 - фолликулярные эпителиоциты; 24
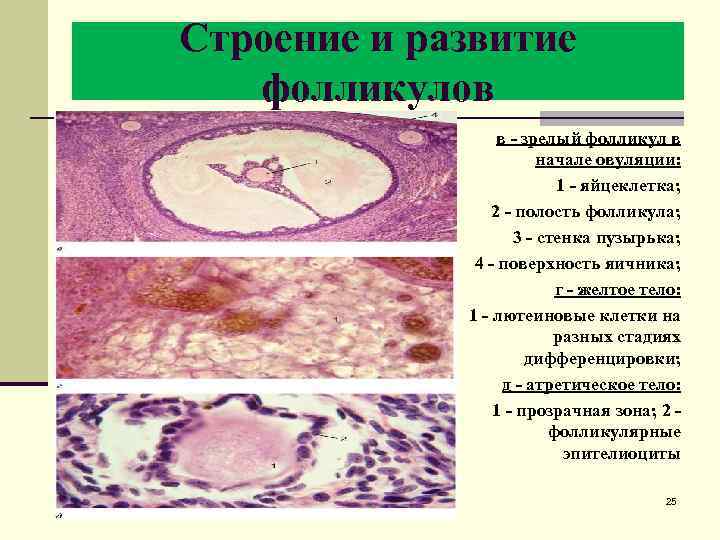 Строение и развитие фолликулов в - зрелый фолликул в начале овуляции: 1 - яйцеклетка; 2 - полость фолликула; 3 - стенка пузырька; 4 - поверхность яичника; г - желтое тело: 1 - лютеиновые клетки на разных стадиях дифференцировки; д - атретическое тело: 1 - прозрачная зона; 2 - фолликулярные эпителиоциты 25
Строение и развитие фолликулов в - зрелый фолликул в начале овуляции: 1 - яйцеклетка; 2 - полость фолликула; 3 - стенка пузырька; 4 - поверхность яичника; г - желтое тело: 1 - лютеиновые клетки на разных стадиях дифференцировки; д - атретическое тело: 1 - прозрачная зона; 2 - фолликулярные эпителиоциты 25
 Пузырчатый (третичный) фолликул n Пузырчатый (третичный) фолликул достигает такого размера, что выпячивает поверхность яичника, причем яйценосный бугорок с овоцитом оказывается в выступающей части пузырька. Дальнейшее увеличение объема пузырька, переполненного фолликулярной жидкостью, приводит к растягиванию и истончению как его наружной оболочки, так и белочной оболочки яичника в месте прилегания этого пузырька с последующим разрывом и овуляцией. Между фолликулами встречаются атретические тела (corpus atreticum). Они формируются из фолликулов, прекративших свое развитие на разных стадиях. Следует отметить, что большинство ооцитов в растущих и созревающих фолликулах в разные периоды своего роста претерпевают атрезию. Завершающие этапы периода большого роста ооцита и фолликула, созревания и овуляции происходят циклически и зависят от циклической деятельности системы гипофиз—гипоталамус— 26 яичники.
Пузырчатый (третичный) фолликул n Пузырчатый (третичный) фолликул достигает такого размера, что выпячивает поверхность яичника, причем яйценосный бугорок с овоцитом оказывается в выступающей части пузырька. Дальнейшее увеличение объема пузырька, переполненного фолликулярной жидкостью, приводит к растягиванию и истончению как его наружной оболочки, так и белочной оболочки яичника в месте прилегания этого пузырька с последующим разрывом и овуляцией. Между фолликулами встречаются атретические тела (corpus atreticum). Они формируются из фолликулов, прекративших свое развитие на разных стадиях. Следует отметить, что большинство ооцитов в растущих и созревающих фолликулах в разные периоды своего роста претерпевают атрезию. Завершающие этапы периода большого роста ооцита и фолликула, созревания и овуляции происходят циклически и зависят от циклической деятельности системы гипофиз—гипоталамус— 26 яичники.
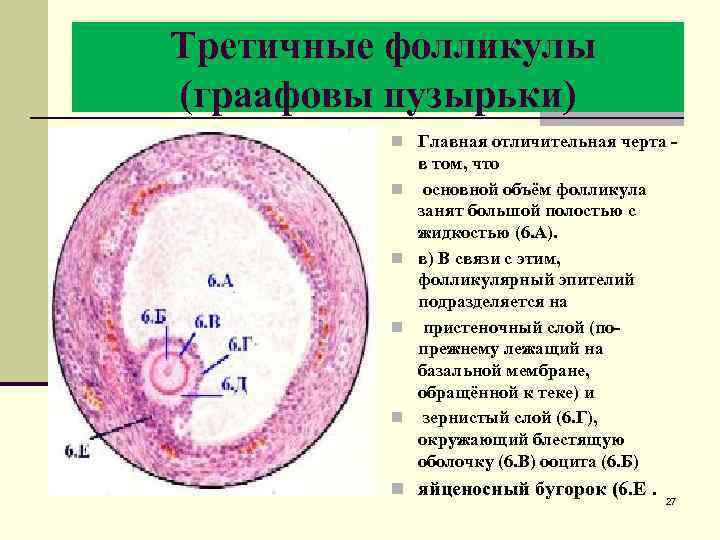 Третичные фолликулы (граафовы пузырьки) n Главная отличительная черта - n n в том, что основной объём фолликула занят большой полостью с жидкостью (6. А). в) В связи с этим, фолликулярный эпителий подразделяется на пристеночный слой (попрежнему лежащий на базальной мембране, обращённой к теке) и зернистый слой (6. Г), окружающий блестящую оболочку (6. В) ооцита (6. Б) n яйценосный бугорок (6. Е. 27
Третичные фолликулы (граафовы пузырьки) n Главная отличительная черта - n n в том, что основной объём фолликула занят большой полостью с жидкостью (6. А). в) В связи с этим, фолликулярный эпителий подразделяется на пристеночный слой (попрежнему лежащий на базальной мембране, обращённой к теке) и зернистый слой (6. Г), окружающий блестящую оболочку (6. В) ооцита (6. Б) n яйценосный бугорок (6. Е. 27
 Гематоовариальный барьер n Барьер состоит: n - из эндотелия и базальной мембраны капилляра соматического типа внутренней теки, n - базальной мембраны фолликулярных клеток, n - самих фолликулярных клеток и прозрачной зоны вокруг овоцита. 28
Гематоовариальный барьер n Барьер состоит: n - из эндотелия и базальной мембраны капилляра соматического типа внутренней теки, n - базальной мембраны фолликулярных клеток, n - самих фолликулярных клеток и прозрачной зоны вокруг овоцита. 28
 Овуляция n Наступление овуляции — разрыва фолликула и выброса овоцита 2 -го порядка в брюшную полость — вызывается действием гипофизарного лютеинизирующего гормона (лютропина), когда выделение его гипофизом резко увеличивается. n В предовуляторной стадии происходит выраженная гиперемия яичника, повышение проницаемости гематофолликулярного барьера с последующим развитием интерстициального отека, инфильтрацией стенки фолликула сегментоядерными лейкоцитами. n Овоцит 2 -го порядка, окруженный фолликулярным эпителием, из брюшной полости попадает в воронку и далее в просвет маточной трубы. Здесь (при наличии мужских половых клеток) быстро происходит второе деление созревания и образуется зрелая яйцеклетка, готовая к оплодотворению. 29
Овуляция n Наступление овуляции — разрыва фолликула и выброса овоцита 2 -го порядка в брюшную полость — вызывается действием гипофизарного лютеинизирующего гормона (лютропина), когда выделение его гипофизом резко увеличивается. n В предовуляторной стадии происходит выраженная гиперемия яичника, повышение проницаемости гематофолликулярного барьера с последующим развитием интерстициального отека, инфильтрацией стенки фолликула сегментоядерными лейкоцитами. n Овоцит 2 -го порядка, окруженный фолликулярным эпителием, из брюшной полости попадает в воронку и далее в просвет маточной трубы. Здесь (при наличии мужских половых клеток) быстро происходит второе деление созревания и образуется зрелая яйцеклетка, готовая к оплодотворению. 29
 Атрезия фолликулов n Значительное число фолликулов не достигает стадии зрелости, а претерпевает атрезию — своеобразную перестройку деструктивного характера. Атрезия овоцитов начинается с лизиса органелл, кортикальных гранул и сморщивания ядра. При этом блестящая зона утрачивает свою шаровидную форму и становится складчатой, утолщается и гиалинизируется. Одновременно атрофируются и клетки зернистого слоя, а интерстициальные клетки оболочки при этом не только не погибают, но, наоборот, усиленно размножаются и, гипертрофируясь, начинают напоминать по форме и виду лютеиновые клетки желтого тела, находящиеся в расцвете. Так возникает атретическое тело (corpus atreticum), внешне несколько напоминающее желтое тело, но отличающееся от последнего наличием в центре блестящей зоны овоцита. 30
Атрезия фолликулов n Значительное число фолликулов не достигает стадии зрелости, а претерпевает атрезию — своеобразную перестройку деструктивного характера. Атрезия овоцитов начинается с лизиса органелл, кортикальных гранул и сморщивания ядра. При этом блестящая зона утрачивает свою шаровидную форму и становится складчатой, утолщается и гиалинизируется. Одновременно атрофируются и клетки зернистого слоя, а интерстициальные клетки оболочки при этом не только не погибают, но, наоборот, усиленно размножаются и, гипертрофируясь, начинают напоминать по форме и виду лютеиновые клетки желтого тела, находящиеся в расцвете. Так возникает атретическое тело (corpus atreticum), внешне несколько напоминающее желтое тело, но отличающееся от последнего наличием в центре блестящей зоны овоцита. 30
 Развитие желтого тела (corpus luteum) n Под влиянием избытка лютеинизирующего гормона, вызвавшего овуляцию, элементы стенки лопнувшего зрелого пузырька претерпевают изменения, приводящие к формированию желтого тела — временной добавочной эндокринной железы в составе яичника. При этом в полость запустевшего пузырька изливается кровь из сосудов внутренней оболочки, целость которых нарушается в момент овуляции. Сгусток крови быстро замещается соединительной тканью в центре развивающегося желтого тела. 31
Развитие желтого тела (corpus luteum) n Под влиянием избытка лютеинизирующего гормона, вызвавшего овуляцию, элементы стенки лопнувшего зрелого пузырька претерпевают изменения, приводящие к формированию желтого тела — временной добавочной эндокринной железы в составе яичника. При этом в полость запустевшего пузырька изливается кровь из сосудов внутренней оболочки, целость которых нарушается в момент овуляции. Сгусток крови быстро замещается соединительной тканью в центре развивающегося желтого тела. 31
 Развитие желтого тела (corpus luteum) n Развитие желтого тела происходит под действием лютеотропного гормона гипофиза. выделяют следующие 4 стадии: n развития пролиферации; n железистого метаморфоза; n расцвета; n инволюции. 32
Развитие желтого тела (corpus luteum) n Развитие желтого тела происходит под действием лютеотропного гормона гипофиза. выделяют следующие 4 стадии: n развития пролиферации; n железистого метаморфоза; n расцвета; n инволюции. 32
 Развитие желтого тела n 1) Стадия пролиферации: после овуляции стенки фолликула спадаются, фолликулярные клетки и текоциты начинают пролиферировать, заполняя всю полость фолликула. Из внутренней теки прорастают кровеносные сосуды, разрушая базальную мембрану фолликула; 33
Развитие желтого тела n 1) Стадия пролиферации: после овуляции стенки фолликула спадаются, фолликулярные клетки и текоциты начинают пролиферировать, заполняя всю полость фолликула. Из внутренней теки прорастают кровеносные сосуды, разрушая базальную мембрану фолликула; 33
 Развитие желтого тела n 2) Стадия железистого метаморфоза: n фолликулярные клетки и текациты трансформируются в лютеоциты, вырабатывающие гормоны прогестерон (в большем количестве) и эстрогены. 34
Развитие желтого тела n 2) Стадия железистого метаморфоза: n фолликулярные клетки и текациты трансформируются в лютеоциты, вырабатывающие гормоны прогестерон (в большем количестве) и эстрогены. 34
 Развитие желтого тела n 3) СТАДИЯ РАСЦВЕТА. n Продолжительность этой стадии различна. Если оплодотворения не произошло, период расцвета желтого тела ограничивается 12… 14 днями. В этом случае оно называется менструальным желтым телом (corpus luteum menstruationis). Более длительно желтое тело сохраняется, если наступила беременность — это желтое тело беременности (corpus luteum graviditationis). 35
Развитие желтого тела n 3) СТАДИЯ РАСЦВЕТА. n Продолжительность этой стадии различна. Если оплодотворения не произошло, период расцвета желтого тела ограничивается 12… 14 днями. В этом случае оно называется менструальным желтым телом (corpus luteum menstruationis). Более длительно желтое тело сохраняется, если наступила беременность — это желтое тело беременности (corpus luteum graviditationis). 35
 Развитие желтого тела n 4) Разница между желтым телом беременности и менструальным ограничивается только длительностью периода расцвета и размерами (1, 5… 2 см в диаметре у менструального и более 5 см в диаметре у желтого тела беременности). После прекращения функционирования как желтое тело беременности, так и менструальное претерпевают инволюцию (стадию обратного развития). Железистые клетки атрофируются, а соединительная ткань центрального рубца разрастается. В результате на месте бывшего желтого тела формируется белое тело (corpus albicans) — соединительнотканный рубец. Оно сохраняется в яичнике на протяжении несколько лет, но затем рассасывается. 36
Развитие желтого тела n 4) Разница между желтым телом беременности и менструальным ограничивается только длительностью периода расцвета и размерами (1, 5… 2 см в диаметре у менструального и более 5 см в диаметре у желтого тела беременности). После прекращения функционирования как желтое тело беременности, так и менструальное претерпевают инволюцию (стадию обратного развития). Железистые клетки атрофируются, а соединительная ткань центрального рубца разрастается. В результате на месте бывшего желтого тела формируется белое тело (corpus albicans) — соединительнотканный рубец. Оно сохраняется в яичнике на протяжении несколько лет, но затем рассасывается. 36
 Овариальный цикл n Овариальный цикл включает две стадии: n - фолликулиновую (1 -14 дни 28 -дневного менструального цикла) и n - лютеиновую (14 -28 дни менструального цикла), границей между которыми является овуляция (14 -й день). n В фолликулиновую стадию под действием фолликулостимулирующего гормона гипофиза происходит рост фолликула: примордиальный, первичный, вторичный, третичный. Фолликулярные клетки вырабатывают эстрогены. n В лютеиновую стадию на месте овулировавшего фолликула под действием лютеотропного гормона гипофиза образуется желтое тело, лютеоциты которого продуцируют преимущественно прогестерон. 37
Овариальный цикл n Овариальный цикл включает две стадии: n - фолликулиновую (1 -14 дни 28 -дневного менструального цикла) и n - лютеиновую (14 -28 дни менструального цикла), границей между которыми является овуляция (14 -й день). n В фолликулиновую стадию под действием фолликулостимулирующего гормона гипофиза происходит рост фолликула: примордиальный, первичный, вторичный, третичный. Фолликулярные клетки вырабатывают эстрогены. n В лютеиновую стадию на месте овулировавшего фолликула под действием лютеотропного гормона гипофиза образуется желтое тело, лютеоциты которого продуцируют преимущественно прогестерон. 37
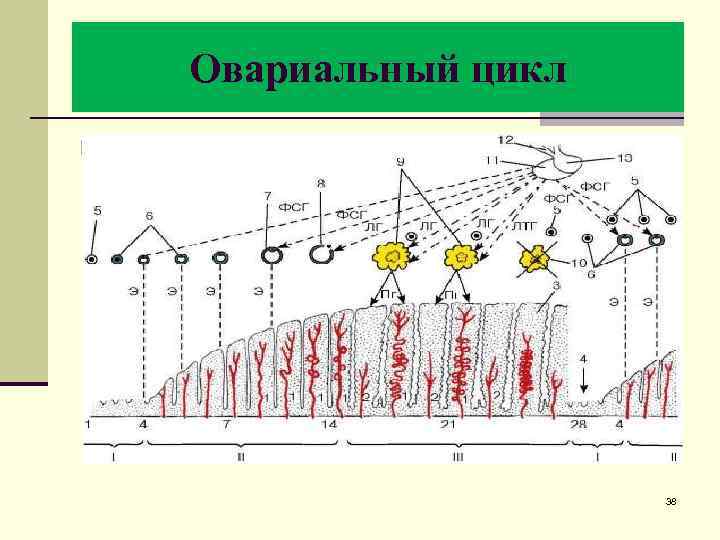 Овариальный цикл n 38
Овариальный цикл n 38
 Эндокринная функция яичника n Основными гормонами яичника являются - эстрогены, прогестерон и андрогены. Все они синтезируются из холестерина под влиянием определенных ферментов. n В репродуктивном периоде гормональная функция яичника достигает расцвета, синтез половых гормонов имеет четко выраженный циклический характер и зависит от фазы менструального цикла. 39
Эндокринная функция яичника n Основными гормонами яичника являются - эстрогены, прогестерон и андрогены. Все они синтезируются из холестерина под влиянием определенных ферментов. n В репродуктивном периоде гормональная функция яичника достигает расцвета, синтез половых гормонов имеет четко выраженный циклический характер и зависит от фазы менструального цикла. 39
 Эндокринная функция яичника. n Фолликулярные клетки под действием фолликулостимулирующего гормона гипофиза в фолликулиновую стадию овариального цикла вырабатывают эстрогены, преимущественно эстрадиол, который активизирует процессы пролиферации в эндометрии матки. Эстрадиол образуется из тестостерона или других стероидов путем его ароматизации. 40
Эндокринная функция яичника. n Фолликулярные клетки под действием фолликулостимулирующего гормона гипофиза в фолликулиновую стадию овариального цикла вырабатывают эстрогены, преимущественно эстрадиол, который активизирует процессы пролиферации в эндометрии матки. Эстрадиол образуется из тестостерона или других стероидов путем его ароматизации. 40
 Эндокринная функция яичника. n Эстрогены имеют отрицательную обратную связь с выработкой ФСГ, также влияют на образование ЛГ: n в первую половину фолликулиновой стадии зависимость отрицательная, n во второй половине фолликулиновой стадии – положительная, что приводит к пику ЛГ в середине менструального цикла, когда в фолликулах вырабатывается максимум эстрогенов. Помимо эстрогенов в фолликулярных клетках образуется ингибин В (гонадокринин), обеспечивающий доминирование фолликула и имеет отрицательную обратную связь с выработкой ФСГ. n Клетки желтого тела под действием лютеотропного гормона гипофиза вырабатывают прогестерон, усиливающий секрецию маточных желез, и подготавливает слизистую матки к прикреплению зародыша. 41
Эндокринная функция яичника. n Эстрогены имеют отрицательную обратную связь с выработкой ФСГ, также влияют на образование ЛГ: n в первую половину фолликулиновой стадии зависимость отрицательная, n во второй половине фолликулиновой стадии – положительная, что приводит к пику ЛГ в середине менструального цикла, когда в фолликулах вырабатывается максимум эстрогенов. Помимо эстрогенов в фолликулярных клетках образуется ингибин В (гонадокринин), обеспечивающий доминирование фолликула и имеет отрицательную обратную связь с выработкой ФСГ. n Клетки желтого тела под действием лютеотропного гормона гипофиза вырабатывают прогестерон, усиливающий секрецию маточных желез, и подготавливает слизистую матки к прикреплению зародыша. 41
 Эндокринная функция яичника n Тека-клетки (аналоги клеток Лейдига яичек) под действием лютеотропного и фолликулостимулирующего гормонов продуцирует андрогены, которые поступают в фолликулярные клетки и превращаются там в эстрогены. 42
Эндокринная функция яичника n Тека-клетки (аналоги клеток Лейдига яичек) под действием лютеотропного и фолликулостимулирующего гормонов продуцирует андрогены, которые поступают в фолликулярные клетки и превращаются там в эстрогены. 42
 Эндокринная функция яичника n Эстрогены обладают широким спектром биологического действия: n - способствуют росту и развитию наружных и внутренних половых n n n органов, - в пубертатном периоде стимулируют рост молочных желез, рост и созревание костей, обеспечивают формирование скелета и перераспределение жировой ткани по женскому типу. Андрогены способствуют росту и созреванию костей, оволосению лобка и подмышечных впадин. Эстрогены и прогестерон вызывают циклические изменения в слизистой оболочке матки и влагалища, эпителии молочных желез. Прогестерону принадлежит определяющая роль в подготовке матки и молочных желез к беременности, родам и лактации. Половые гормоны участвуют в водном и электролитном обмене. Эстрогены и прогестерон обладают выраженным иммунодепрессивным свойством. 43
Эндокринная функция яичника n Эстрогены обладают широким спектром биологического действия: n - способствуют росту и развитию наружных и внутренних половых n n n органов, - в пубертатном периоде стимулируют рост молочных желез, рост и созревание костей, обеспечивают формирование скелета и перераспределение жировой ткани по женскому типу. Андрогены способствуют росту и созреванию костей, оволосению лобка и подмышечных впадин. Эстрогены и прогестерон вызывают циклические изменения в слизистой оболочке матки и влагалища, эпителии молочных желез. Прогестерону принадлежит определяющая роль в подготовке матки и молочных желез к беременности, родам и лактации. Половые гормоны участвуют в водном и электролитном обмене. Эстрогены и прогестерон обладают выраженным иммунодепрессивным свойством. 43
 Эндокринная функция яичника n Помимо половых гормонов в клетках яичника вырабатываются n гистогормоны, обладающие паракринной регуляцией, к ним относятся: n -эпидермальный фактор роста – образуется в текацитах и ингибирует стероидогенез; n -трансформирующий фактор роста – образуется фолликулярными клетками и текацитами, стимулирует или подавляет клеточную пролиферацию; n -инсулиноподобный фактор роста – синтезируется фолликулярными клетками, стимулирует продукцию эстрогенов и прогестерона в фолликулиновую стадию; активин – образуется как и ингибин в фолликулярных клетках незрелых фолликулов, ингибирует синтез андрогенов в текацитах и усиливает синтез эстрогенов из холестерина в фолликулярных клетках. 44
Эндокринная функция яичника n Помимо половых гормонов в клетках яичника вырабатываются n гистогормоны, обладающие паракринной регуляцией, к ним относятся: n -эпидермальный фактор роста – образуется в текацитах и ингибирует стероидогенез; n -трансформирующий фактор роста – образуется фолликулярными клетками и текацитами, стимулирует или подавляет клеточную пролиферацию; n -инсулиноподобный фактор роста – синтезируется фолликулярными клетками, стимулирует продукцию эстрогенов и прогестерона в фолликулиновую стадию; активин – образуется как и ингибин в фолликулярных клетках незрелых фолликулов, ингибирует синтез андрогенов в текацитах и усиливает синтез эстрогенов из холестерина в фолликулярных клетках. 44
 Матка n Матка – полый орган, стенка которого состоит из трех оболочек: n 1) внутренняя - слизистая(эндометрий), n 2) средняя - мышечная (миометрий) и n 3) наружная - серозная (периметрий). 45
Матка n Матка – полый орган, стенка которого состоит из трех оболочек: n 1) внутренняя - слизистая(эндометрий), n 2) средняя - мышечная (миометрий) и n 3) наружная - серозная (периметрий). 45
 Матка - Эндометрий n Эндометрий (толщина – 10 -12 мм) состоит из однослойного призматического эпителий, чувствительного к действию гормонам яичника, и собственной пластинки слизистой, образованной рыхлой волокнистой соединительной тканью. n В слизистой оболочке находятся маточные железы n - простые, неразветвленные или слабо разветвленные, трубчатые, с мерокриновым типом секреции, выделяющие слизистый секрет. n Эпителий желез – однослойный высокопризматический. 46
Матка - Эндометрий n Эндометрий (толщина – 10 -12 мм) состоит из однослойного призматического эпителий, чувствительного к действию гормонам яичника, и собственной пластинки слизистой, образованной рыхлой волокнистой соединительной тканью. n В слизистой оболочке находятся маточные железы n - простые, неразветвленные или слабо разветвленные, трубчатые, с мерокриновым типом секреции, выделяющие слизистый секрет. n Эпителий желез – однослойный высокопризматический. 46
 Эндометрий n В эндометрии выделяют два слоя, которые различаются по строению и функции: - n базальный и n функциональный. 47
Эндометрий n В эндометрии выделяют два слоя, которые различаются по строению и функции: - n базальный и n функциональный. 47
 Эндометрий n Базальный слой прилежит к миометрию, его толщина 1 -1, 5 мм, содержит дистальные участки маточных желез, служит источником восстановления функционального слоя в менструальном цикле. Функциональный слой (при его полном развитии) в 5 -6 раз толще базального, состоит: n из поверхностного (компактного) слоя с плотно лежащими клетками стромы и глубокого (губчатого) с многочисленными железами и сосудами, в конце каждого цикла функциональный слой отторгается, и вновь восстанавливается в следующем. n Функциональный слой слабо иннервирован (вегетативная иннервация ограничена кровеносными сосудами), содержит незрелые коллагеновые и эластические волокна, имеет расширенные участки вен (лакуны). В функциональном слое много - децидуальных клеток – видоизмененные фибробласты, содержащие в цитоплазме глыбки гликогена. Количество децидуальных клеток возрастает со времени менархе, особенно при формировании плаценты и в период беременности. 48
Эндометрий n Базальный слой прилежит к миометрию, его толщина 1 -1, 5 мм, содержит дистальные участки маточных желез, служит источником восстановления функционального слоя в менструальном цикле. Функциональный слой (при его полном развитии) в 5 -6 раз толще базального, состоит: n из поверхностного (компактного) слоя с плотно лежащими клетками стромы и глубокого (губчатого) с многочисленными железами и сосудами, в конце каждого цикла функциональный слой отторгается, и вновь восстанавливается в следующем. n Функциональный слой слабо иннервирован (вегетативная иннервация ограничена кровеносными сосудами), содержит незрелые коллагеновые и эластические волокна, имеет расширенные участки вен (лакуны). В функциональном слое много - децидуальных клеток – видоизмененные фибробласты, содержащие в цитоплазме глыбки гликогена. Количество децидуальных клеток возрастает со времени менархе, особенно при формировании плаценты и в период беременности. 48
 Матка - Миометрий n Миометрий состоит из трех слоев гладко-мышечных клеток – n 1) внутреннего подслизистого, n 2) среднего циркулярного, сосудистого с косопродольным расположением миоцитов, n 3) наружного надсосудистого с косопродольным расположением мышечных клеток, но перекрестным по отношению к сосудистому слою. n Такое расположение мышечных пучков имеет значение в регуляции интенсивности циркуляции крови в течение менструального цикла. n Периметрий имеет типичное строение серозной оболочки (мезотелий с подлежащей соединительной тканью). 49
Матка - Миометрий n Миометрий состоит из трех слоев гладко-мышечных клеток – n 1) внутреннего подслизистого, n 2) среднего циркулярного, сосудистого с косопродольным расположением миоцитов, n 3) наружного надсосудистого с косопродольным расположением мышечных клеток, но перекрестным по отношению к сосудистому слою. n Такое расположение мышечных пучков имеет значение в регуляции интенсивности циркуляции крови в течение менструального цикла. n Периметрий имеет типичное строение серозной оболочки (мезотелий с подлежащей соединительной тканью). 49
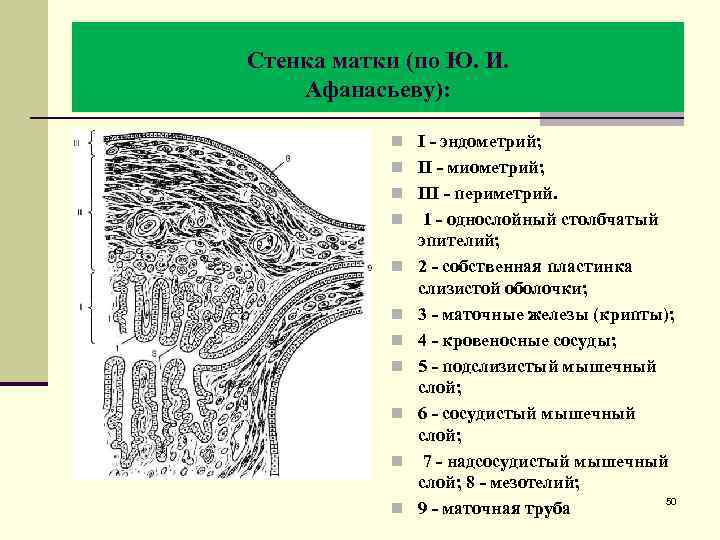 Стенка матки (по Ю. И. Афанасьеву): n I - эндометрий; n II - миометрий; n III - периметрий. n 1 - однослойный столбчатый n n n n эпителий; 2 - собственная пластинка слизистой оболочки; 3 - маточные железы (крипты); 4 - кровеносные сосуды; 5 - подслизистый мышечный слой; 6 - сосудистый мышечный слой; 7 - надсосудистый мышечный слой; 8 - мезотелий; 50 9 - маточная труба
Стенка матки (по Ю. И. Афанасьеву): n I - эндометрий; n II - миометрий; n III - периметрий. n 1 - однослойный столбчатый n n n n эпителий; 2 - собственная пластинка слизистой оболочки; 3 - маточные железы (крипты); 4 - кровеносные сосуды; 5 - подслизистый мышечный слой; 6 - сосудистый мышечный слой; 7 - надсосудистый мышечный слой; 8 - мезотелий; 50 9 - маточная труба
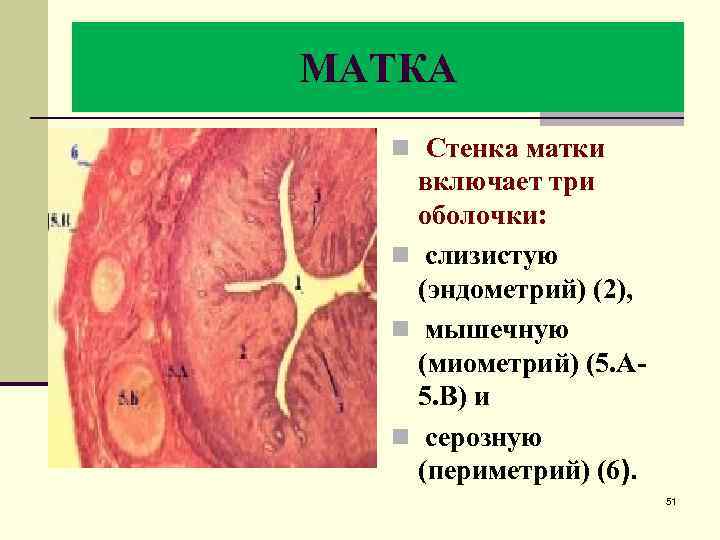 МАТКА n Стенка матки включает три оболочки: n слизистую (эндометрий) (2), n мышечную (миометрий) (5. А 5. В) и n серозную (периметрий) (6). 51
МАТКА n Стенка матки включает три оболочки: n слизистую (эндометрий) (2), n мышечную (миометрий) (5. А 5. В) и n серозную (периметрий) (6). 51
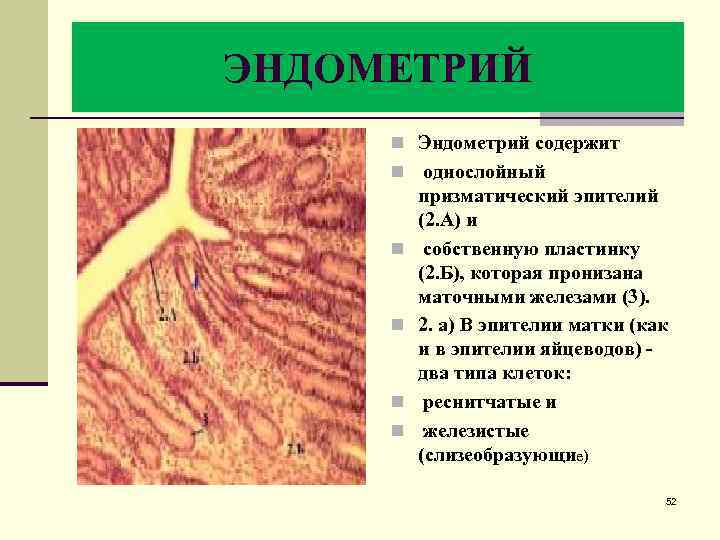 ЭНДОМЕТРИЙ n Эндометрий содержит n однослойный n n призматический эпителий (2. А) и собственную пластинку (2. Б), которая пронизана маточными железами (3). 2. а) В эпителии матки (как и в эпителии яйцеводов) - два типа клеток: реснитчатые и железистые (слизеобразующие) 52
ЭНДОМЕТРИЙ n Эндометрий содержит n однослойный n n призматический эпителий (2. А) и собственную пластинку (2. Б), которая пронизана маточными железами (3). 2. а) В эпителии матки (как и в эпителии яйцеводов) - два типа клеток: реснитчатые и железистые (слизеобразующие) 52
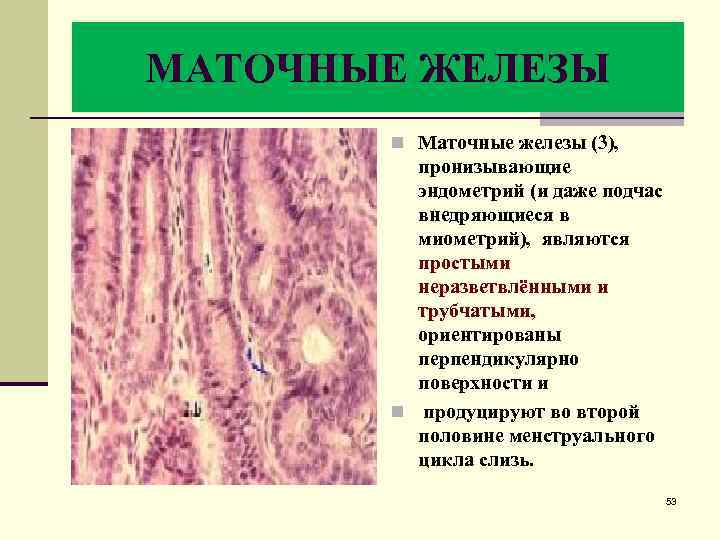 МАТОЧНЫЕ ЖЕЛЕЗЫ n Маточные железы (3), пронизывающие эндометрий (и даже подчас внедряющиеся в миометрий), являются простыми неразветвлёнными и трубчатыми, ориентированы перпендикулярно поверхности и n продуцируют во второй половине менструального цикла слизь. 53
МАТОЧНЫЕ ЖЕЛЕЗЫ n Маточные железы (3), пронизывающие эндометрий (и даже подчас внедряющиеся в миометрий), являются простыми неразветвлёнными и трубчатыми, ориентированы перпендикулярно поверхности и n продуцируют во второй половине менструального цикла слизь. 53
 Менструальный цикл n 1) фаза десквамации (1 -5 сутки менструального цикла), в которую происходит отторжение функционального слоя эндометрия вследствие снижения уровня прогестерона и эстрадиола, что приводит к спазму спиральных артерий, некрозам в слизистой и десквамации, что проявляется кровотечением. n 2) фаза пролиферации (5 -14 сутки менструального цикла) характеризуется восстановлением функционального слоя эндометрия за счет базального, что происходит под действием эстрогенов яичника. n 3) фаза секреции (14 -28 сутки менструального цикла) характеризуется активной деятельностью маточных желез, что происходит под действием прогестерона желтого тела яичника, – идет подготовка к имплантации эмбриона. n 54
Менструальный цикл n 1) фаза десквамации (1 -5 сутки менструального цикла), в которую происходит отторжение функционального слоя эндометрия вследствие снижения уровня прогестерона и эстрадиола, что приводит к спазму спиральных артерий, некрозам в слизистой и десквамации, что проявляется кровотечением. n 2) фаза пролиферации (5 -14 сутки менструального цикла) характеризуется восстановлением функционального слоя эндометрия за счет базального, что происходит под действием эстрогенов яичника. n 3) фаза секреции (14 -28 сутки менструального цикла) характеризуется активной деятельностью маточных желез, что происходит под действием прогестерона желтого тела яичника, – идет подготовка к имплантации эмбриона. n 54
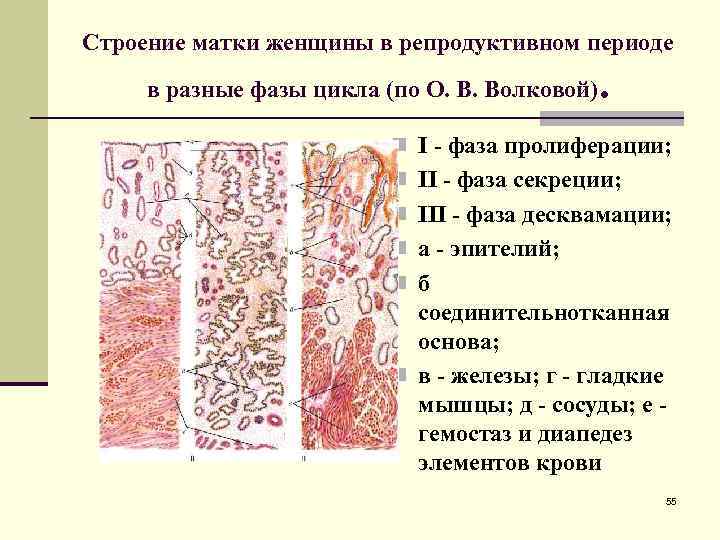 Строение матки женщины в репродуктивном периоде в разные фазы цикла (по О. В. Волковой) . n I - фаза пролиферации; n II - фаза секреции; n III - фаза десквамации; n а - эпителий; n б соединительнотканная основа; n в - железы; г - гладкие мышцы; д - сосуды; е - гемостаз и диапедез элементов крови 55
Строение матки женщины в репродуктивном периоде в разные фазы цикла (по О. В. Волковой) . n I - фаза пролиферации; n II - фаза секреции; n III - фаза десквамации; n а - эпителий; n б соединительнотканная основа; n в - железы; г - гладкие мышцы; д - сосуды; е - гемостаз и диапедез элементов крови 55
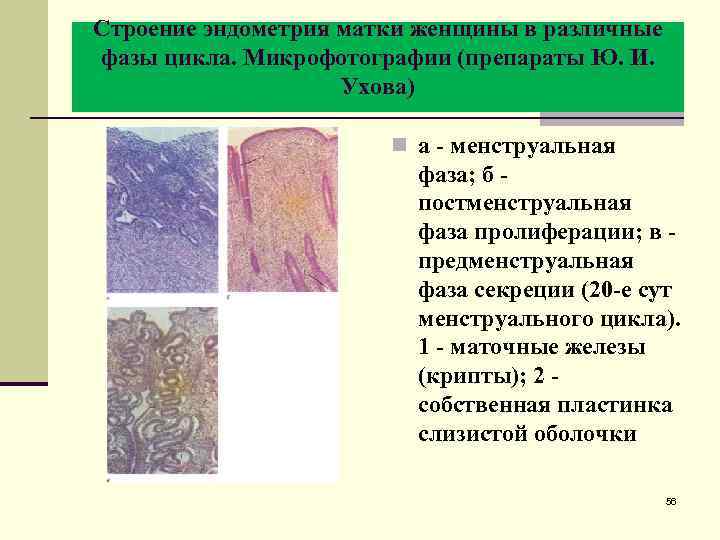 Строение эндометрия матки женщины в различные фазы цикла. Микрофотографии (препараты Ю. И. Ухова) n а - менструальная фаза; б - постменструальная фаза пролиферации; в - предменструальная фаза секреции (20 -е сут менструального цикла). 1 - маточные железы (крипты); 2 - собственная пластинка слизистой оболочки 56
Строение эндометрия матки женщины в различные фазы цикла. Микрофотографии (препараты Ю. И. Ухова) n а - менструальная фаза; б - постменструальная фаза пролиферации; в - предменструальная фаза секреции (20 -е сут менструального цикла). 1 - маточные железы (крипты); 2 - собственная пластинка слизистой оболочки 56
 Матка Шейка матки n Шейка матки - Толстостенная трубка, большую часть стенки которой образует миометрий, состоящий из циркулярных пучков гладкомышечных клеток. n Шеечный канал выстлан однослойным призматическим эпителием, который вдается в собственную пластинку, образуя несколько десятков разветвленных слизистых шеечных желез. Эпителий влагалищной части шейки матки – многослойный плоский неороговевающий. n Граница двух эпителиев – резкая, проходит выше наружного зева, имеет важное клиническое значение, так как нередко подвергается диспластическим процессам. Под действием эстрогенов (в середине цикла) слизь желез шейки матки становится жидкой, способствующей проникновению сперматозоидов. Под действием прогестерона мицеллы слизи образуют плотную сеть, препятствующую движению 57 спермиев.
Матка Шейка матки n Шейка матки - Толстостенная трубка, большую часть стенки которой образует миометрий, состоящий из циркулярных пучков гладкомышечных клеток. n Шеечный канал выстлан однослойным призматическим эпителием, который вдается в собственную пластинку, образуя несколько десятков разветвленных слизистых шеечных желез. Эпителий влагалищной части шейки матки – многослойный плоский неороговевающий. n Граница двух эпителиев – резкая, проходит выше наружного зева, имеет важное клиническое значение, так как нередко подвергается диспластическим процессам. Под действием эстрогенов (в середине цикла) слизь желез шейки матки становится жидкой, способствующей проникновению сперматозоидов. Под действием прогестерона мицеллы слизи образуют плотную сеть, препятствующую движению 57 спермиев.
 Матка Васкуляризация и иннервация матки n Артерии, несущие кровь к эндометрию и миометрию, в циркулярном слое миометрия спиралевидно закручиваются, что способствует их сжатию при сокращении матки, что особенно важно во время родов, так как предотвращается возможность сильного маточного кровотечения в после отделения плаценты. n Входя в эндометрий, приносящие артерии дают начало мелким артериям двух видов: прямым, которые не выходят за пределы базального слоя, и спиральным, которые снабжают кровью функциональный слой. Иннервация матки, в основном, происходит за счет симпатических волокон подчревного сплетения, которые образуют хорошо развитое маточное сплетение на поверхности матки в периметрии. Также имеется некоторое количество парасимпатических волокон. В эндометрии обнаружено большое количество нервных рецепторных окончаний различной структуры, раздражение которых не только вызывает сдвиги в функциональном состоянии самой матки, но и отражается на многих общих функциях организма. 58
Матка Васкуляризация и иннервация матки n Артерии, несущие кровь к эндометрию и миометрию, в циркулярном слое миометрия спиралевидно закручиваются, что способствует их сжатию при сокращении матки, что особенно важно во время родов, так как предотвращается возможность сильного маточного кровотечения в после отделения плаценты. n Входя в эндометрий, приносящие артерии дают начало мелким артериям двух видов: прямым, которые не выходят за пределы базального слоя, и спиральным, которые снабжают кровью функциональный слой. Иннервация матки, в основном, происходит за счет симпатических волокон подчревного сплетения, которые образуют хорошо развитое маточное сплетение на поверхности матки в периметрии. Также имеется некоторое количество парасимпатических волокон. В эндометрии обнаружено большое количество нервных рецепторных окончаний различной структуры, раздражение которых не только вызывает сдвиги в функциональном состоянии самой матки, но и отражается на многих общих функциях организма. 58
 Влагалище n Влагалище имеет стенку, состоящую из трех оболочек: n слизистой, n мышечной и n адвентициальной. n Слизистая оболочка выстлана многослойным плоским неороговевающим эпителием, лежащим на собственной пластинке (рыхлая соединительная ткань). 59
Влагалище n Влагалище имеет стенку, состоящую из трех оболочек: n слизистой, n мышечной и n адвентициальной. n Слизистая оболочка выстлана многослойным плоским неороговевающим эпителием, лежащим на собственной пластинке (рыхлая соединительная ткань). 59
 Влагалище n Многослойный эпителий, состоящий из трех слоев клеток: n -базальный, -шиповатый (промежуточный) и -поверхностный, претерпевает циклические изменения в течение овариальноменструального цикла, будучи чувствительным к действию овариальных гормонов. Чем больше эстрогенов (в середине цикла), тем больше поверхностных клеток в мазке – крупные, плоские, полигональной формы клетки с мелким пикнотическим ядром. n Индекс созревания – соотношение базальных/шиповатых/поверхностных клеток имеет важное диагностическое значение: 0/5/95 – индекс перед овуляцией на пике эстрогенов, 100/0/0 – при атрофии слизистой (при дефиците эстрогенов). Действие прогестерона в лютеиновую фазу сопровождается преобладанием в мазке шиповатых клеток, десквамацией эпителия в виде пластов и закручиванием краев клеток. Бактериальная микрофлора влагалища разлагает гликоген, освобождающийся из разрушенных клеток, с образованием молочной кислоты, обладающей бактерицидными свойствами. 60
Влагалище n Многослойный эпителий, состоящий из трех слоев клеток: n -базальный, -шиповатый (промежуточный) и -поверхностный, претерпевает циклические изменения в течение овариальноменструального цикла, будучи чувствительным к действию овариальных гормонов. Чем больше эстрогенов (в середине цикла), тем больше поверхностных клеток в мазке – крупные, плоские, полигональной формы клетки с мелким пикнотическим ядром. n Индекс созревания – соотношение базальных/шиповатых/поверхностных клеток имеет важное диагностическое значение: 0/5/95 – индекс перед овуляцией на пике эстрогенов, 100/0/0 – при атрофии слизистой (при дефиците эстрогенов). Действие прогестерона в лютеиновую фазу сопровождается преобладанием в мазке шиповатых клеток, десквамацией эпителия в виде пластов и закручиванием краев клеток. Бактериальная микрофлора влагалища разлагает гликоген, освобождающийся из разрушенных клеток, с образованием молочной кислоты, обладающей бактерицидными свойствами. 60
 Мышечная оболочка n Мышечная оболочка состоит из двух слоев гладкомышечных клеток: внутреннего циркулярного и наружного продольного. В нижних отделах имеются волокна поперечнополосатой мышечной ткани, расположенные циркулярно в виде сфинктера. n Адвентициальная оболочка образована рыхлой волокнистой соединительной тканью, которая сливается с адвентицией прямой кишки и мочевого пузыря. n 61
Мышечная оболочка n Мышечная оболочка состоит из двух слоев гладкомышечных клеток: внутреннего циркулярного и наружного продольного. В нижних отделах имеются волокна поперечнополосатой мышечной ткани, расположенные циркулярно в виде сфинктера. n Адвентициальная оболочка образована рыхлой волокнистой соединительной тканью, которая сливается с адвентицией прямой кишки и мочевого пузыря. n 61
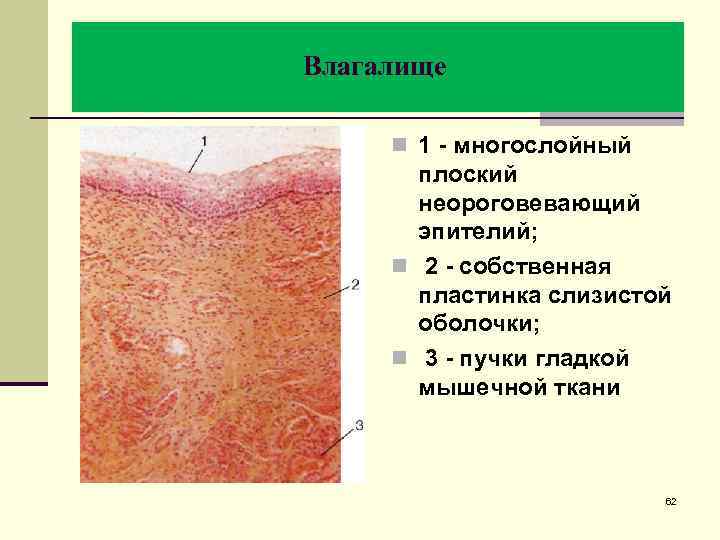 Влагалище n 1 - многослойный плоский неороговевающий эпителий; n 2 - собственная пластинка слизистой оболочки; n 3 - пучки гладкой мышечной ткани 62
Влагалище n 1 - многослойный плоский неороговевающий эпителий; n 2 - собственная пластинка слизистой оболочки; n 3 - пучки гладкой мышечной ткани 62
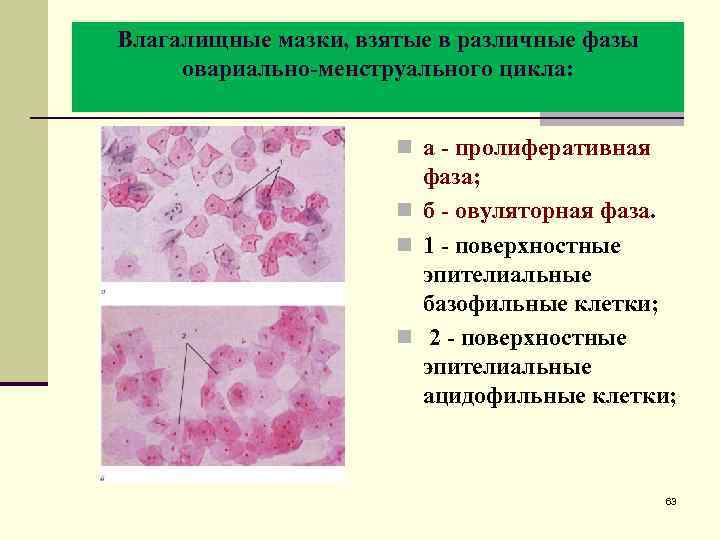 Влагалищные мазки, взятые в различные фазы овариально-менструального цикла: n а - пролиферативная фаза; n б - овуляторная фаза. n 1 - поверхностные эпителиальные базофильные клетки; n 2 - поверхностные эпителиальные ацидофильные клетки; 63
Влагалищные мазки, взятые в различные фазы овариально-менструального цикла: n а - пролиферативная фаза; n б - овуляторная фаза. n 1 - поверхностные эпителиальные базофильные клетки; n 2 - поверхностные эпителиальные ацидофильные клетки; 63
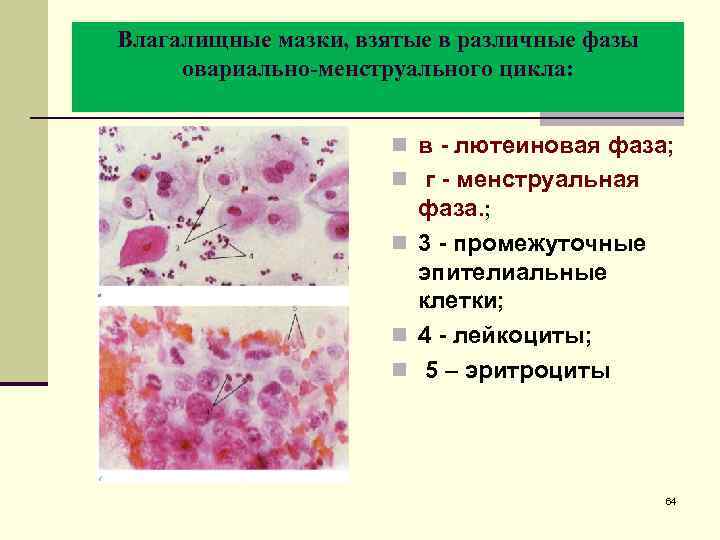 Влагалищные мазки, взятые в различные фазы овариально-менструального цикла: n в - лютеиновая фаза; n г - менструальная фаза. ; n 3 - промежуточные эпителиальные клетки; n 4 - лейкоциты; n 5 – эритроциты 64
Влагалищные мазки, взятые в различные фазы овариально-менструального цикла: n в - лютеиновая фаза; n г - менструальная фаза. ; n 3 - промежуточные эпителиальные клетки; n 4 - лейкоциты; n 5 – эритроциты 64
 Маточные трубы n Маточная труба (яйцевод) – полый парный орган, стенка которого n n состоит из трех оболочек: 1) Слизистая оболочка, образующая многочисленные складки, представлена эпителием и собственной пластинкой слизистой. Эпителий – однослойный призматический, среди клеток которого выделяют слизистые и реснитчатые клетки. 2) Мышечная оболочка состоит из внутреннего циркулярного и наружного продольного слоев гладких мышечных клеток. 3) Серозная оболочка: соединительнотканный слой, покрытый снаружи мезотелием. Продвижение яйцеклетки в маточной трубе в сторону матки обеспечивается движением ресничек эпителиальных клеток слизистой оболочки, а также перистальтическими сокращениями мышечной оболочки. 65
Маточные трубы n Маточная труба (яйцевод) – полый парный орган, стенка которого n n состоит из трех оболочек: 1) Слизистая оболочка, образующая многочисленные складки, представлена эпителием и собственной пластинкой слизистой. Эпителий – однослойный призматический, среди клеток которого выделяют слизистые и реснитчатые клетки. 2) Мышечная оболочка состоит из внутреннего циркулярного и наружного продольного слоев гладких мышечных клеток. 3) Серозная оболочка: соединительнотканный слой, покрытый снаружи мезотелием. Продвижение яйцеклетки в маточной трубе в сторону матки обеспечивается движением ресничек эпителиальных клеток слизистой оболочки, а также перистальтическими сокращениями мышечной оболочки. 65
 Молочные железы n Молочные железы в стадии лактации – n это сложные разветвленные альвеолярно-трубчатые железы; n по характеру секрета – смешанные, т. к. синтезируемое молоко состоит из белков, жиров и углеводов; n по типу секреции – апокриновые (при секреции белкового и углеводного компонентов молока) и мерокриновые (при секреции липидов). n По происхождению молочные железы представляют собой видоизмененные кожные потовые железы, но по функциональному значению относятся к женской репродуктивной системе. 66
Молочные железы n Молочные железы в стадии лактации – n это сложные разветвленные альвеолярно-трубчатые железы; n по характеру секрета – смешанные, т. к. синтезируемое молоко состоит из белков, жиров и углеводов; n по типу секреции – апокриновые (при секреции белкового и углеводного компонентов молока) и мерокриновые (при секреции липидов). n По происхождению молочные железы представляют собой видоизмененные кожные потовые железы, но по функциональному значению относятся к женской репродуктивной системе. 66
 Молочные железы n Структура железы существенно варьирует в разные периоды жизни женщины, что обусловлено различиями гормонального фона. У взрослой женщины молочная железа состоит из 15 -20 трубчато-альвеолярных желез, образующих такое же количество долей, которые разграничены тяжами плотной соединительной ткани с большим количеством скоплений жировых клеток, железы расходятся радиально от соска и разделяются на множественные дольки. На соске доли открываются млечными протоками, расширенные участки которых (млечные синусы) расположены под ареолой (пигментированной зоной вокруг соска). Млечные синусы являются резервуаром для образующегося молока, они выстланы многослойным плоским эпителием, остальные протоки (внутридольковые, междольковые) – однослойным призматическим эпителием и миоэпителиальными клетками. 67
Молочные железы n Структура железы существенно варьирует в разные периоды жизни женщины, что обусловлено различиями гормонального фона. У взрослой женщины молочная железа состоит из 15 -20 трубчато-альвеолярных желез, образующих такое же количество долей, которые разграничены тяжами плотной соединительной ткани с большим количеством скоплений жировых клеток, железы расходятся радиально от соска и разделяются на множественные дольки. На соске доли открываются млечными протоками, расширенные участки которых (млечные синусы) расположены под ареолой (пигментированной зоной вокруг соска). Млечные синусы являются резервуаром для образующегося молока, они выстланы многослойным плоским эпителием, остальные протоки (внутридольковые, междольковые) – однослойным призматическим эпителием и миоэпителиальными клетками. 67
 Молочные железы n Функционально неактивная железа содержит слабо развитый железистый компонент, состоящий преимущественно из протоков. Секреторные отделы (альвеолы) отсутствуют или слабо развиты. n Функционально активная (лактирующая) железа образована дольками, состоящими из альвеол, строение которых: лактоциты (секретирующие клетки), расположенные на базальной мембране, и миоэпителиальные клетки, своими отростками охватывающие лактоциты. Миэпителиальные клетки под влиянием окситоцина обеспечивают выделение молока из альвеол и выводных протоков. n По окончании периода лактации молочная железа подвергается инволютивным изменениям, часть альвеол, образовавшихся во время беременности, сохраняется. 68
Молочные железы n Функционально неактивная железа содержит слабо развитый железистый компонент, состоящий преимущественно из протоков. Секреторные отделы (альвеолы) отсутствуют или слабо развиты. n Функционально активная (лактирующая) железа образована дольками, состоящими из альвеол, строение которых: лактоциты (секретирующие клетки), расположенные на базальной мембране, и миоэпителиальные клетки, своими отростками охватывающие лактоциты. Миэпителиальные клетки под влиянием окситоцина обеспечивают выделение молока из альвеол и выводных протоков. n По окончании периода лактации молочная железа подвергается инволютивным изменениям, часть альвеол, образовавшихся во время беременности, сохраняется. 68
 Молочные железы n Регуляция лактации осуществляется, в первую очередь, пролактином гипофиза, который стимулирует лактоциты к биосинтезу молока, а также другими гормонами: эстрогенами, прогестероном, кортикостероидами, инсулином, тиреоидными, а также факторами роста. n Окситоцин гипофиза способствует выделению молока из альвеол и продвижению его по выводящим путям. Механическая стимуляция соска (сосание) – главный стимулятор лактации, при этом возникающие нервные импульсы поступают в спинной мозг, через ядра одиночного пути к супраоптическому и паравентрикулярному ядрам гипоталамуса, что способствует высвобождению окситоцина. 69
Молочные железы n Регуляция лактации осуществляется, в первую очередь, пролактином гипофиза, который стимулирует лактоциты к биосинтезу молока, а также другими гормонами: эстрогенами, прогестероном, кортикостероидами, инсулином, тиреоидными, а также факторами роста. n Окситоцин гипофиза способствует выделению молока из альвеол и продвижению его по выводящим путям. Механическая стимуляция соска (сосание) – главный стимулятор лактации, при этом возникающие нервные импульсы поступают в спинной мозг, через ядра одиночного пути к супраоптическому и паравентрикулярному ядрам гипоталамуса, что способствует высвобождению окситоцина. 69
 Молочные железы n Развитие. Закладка происходит на 6 -7 неделе внутриутробного развития в виде двух уплотнений эпидермиса, из которых формируются «молочные точки» . Из них в подлежащую мезенхиму врастают эпителиальные тяжи, которые ветвятся и формируют зачатки молочных желез. С наступлением половой зрелости у мальчиков образование новых ходов замедляется и затем прекращается, у девочек развитие железистых трубок ускоряется и к менархе на молочных ходах появляются первые концевые отделы. В течение менструально-овариального цикла происходят циклические изменения концевых отделов: во вторую половину цикла (под действием прогестерона) появляются, в первые дни после менструации они подвергаются обратному развитию. Однако окончательно развитие молочной железы в женском организме происходит только при беременности и в период 70 лактации.
Молочные железы n Развитие. Закладка происходит на 6 -7 неделе внутриутробного развития в виде двух уплотнений эпидермиса, из которых формируются «молочные точки» . Из них в подлежащую мезенхиму врастают эпителиальные тяжи, которые ветвятся и формируют зачатки молочных желез. С наступлением половой зрелости у мальчиков образование новых ходов замедляется и затем прекращается, у девочек развитие железистых трубок ускоряется и к менархе на молочных ходах появляются первые концевые отделы. В течение менструально-овариального цикла происходят циклические изменения концевых отделов: во вторую половину цикла (под действием прогестерона) появляются, в первые дни после менструации они подвергаются обратному развитию. Однако окончательно развитие молочной железы в женском организме происходит только при беременности и в период 70 лактации.
 Спасибо за внимание! 71
Спасибо за внимание! 71


