Анимация 3.ppt
- Количество слайдов: 16
 ТЕМА: Травма грудної порожнини та ушкодження стравоходу. Гнійно -запальні захворювання легенів та плеври. Екстренна медична допомога невідкладних станів у дітей.
ТЕМА: Травма грудної порожнини та ушкодження стравоходу. Гнійно -запальні захворювання легенів та плеври. Екстренна медична допомога невідкладних станів у дітей.
 Короткий ембріо-анатомічний екскурс структур та органів грудної клітки: а) формування структур та органів грудної клітки розпочинається практично однаково: з 3 – 6 тижня вагітності; б) їх кількісне формування завершується практично однаково - в п’ять років; в) це і визначає оптимальний термін радикальних оперативних втручань на органах грудної клітки (до 5 -7 років), для отримання доброго функціонального та косметичного віддаленого результату у дітей. * Хоча об'єм м’язів грудної клітки досягає вікової норми лише в 12 -15 років; * Хрящова тканина в ребрах зберігається до 20 -25 років; * Легені та кровоносні судини проходять певні вікові етапи свого формування: 6 міс – 5 -7 років – 14 років – 29 -32 роки. * Розвиток тімусу також проходить п’ять вікових етапів з найбільш інтенсивним розвитком в перші п’ять років життя та в періоді статевого розвитку.
Короткий ембріо-анатомічний екскурс структур та органів грудної клітки: а) формування структур та органів грудної клітки розпочинається практично однаково: з 3 – 6 тижня вагітності; б) їх кількісне формування завершується практично однаково - в п’ять років; в) це і визначає оптимальний термін радикальних оперативних втручань на органах грудної клітки (до 5 -7 років), для отримання доброго функціонального та косметичного віддаленого результату у дітей. * Хоча об'єм м’язів грудної клітки досягає вікової норми лише в 12 -15 років; * Хрящова тканина в ребрах зберігається до 20 -25 років; * Легені та кровоносні судини проходять певні вікові етапи свого формування: 6 міс – 5 -7 років – 14 років – 29 -32 роки. * Розвиток тімусу також проходить п’ять вікових етапів з найбільш інтенсивним розвитком в перші п’ять років життя та в періоді статевого розвитку.
 Синдром внутрішньогрудної напруги (СВГН) у дітей, складний патологічний симптомокомплекс, який проявляється моно- та комбінованим підвищенням внутрішньоплеврального, внутрішньолегеневого або ж медіастинального тиску в результаті приєднання ускладнень при різних хірургічних (БДЛ, торакотравма, лобарна емфізема, діафрагмальна грижа, ускладнена була і кіста легень тощо) та соматичних (спонтанний пневмоторакс при бронхіальній астмі, напружений плеврит при гломерулонефриті, хворобах селезінки тощо) захворюваннях
Синдром внутрішньогрудної напруги (СВГН) у дітей, складний патологічний симптомокомплекс, який проявляється моно- та комбінованим підвищенням внутрішньоплеврального, внутрішньолегеневого або ж медіастинального тиску в результаті приєднання ускладнень при різних хірургічних (БДЛ, торакотравма, лобарна емфізема, діафрагмальна грижа, ускладнена була і кіста легень тощо) та соматичних (спонтанний пневмоторакс при бронхіальній астмі, напружений плеврит при гломерулонефриті, хворобах селезінки тощо) захворюваннях
 Основні патофізіологічні зміни при СВНГ: • швидке погіршення вентиляції в легені на стороні ураження та здоровій стороні; • зміщення серця та органів середостіння разом з судинами в здорову сторону; • гіпертензія малого кола кровообігу; • патологічне шунтування крові справа (в нормі до 5%) – наліво; • формування гострої чи хронічної гіпоксії ЦНС та всього організму; • розвиток плевро-пульмонального шоку; • загроза раптової зупинки серця та дихання; - Частота СВГН визначається на протязі усього життя частотою і поширенням ускладнень основного захворювання та віком дитини. - В разі однобічного ураження дитячого організму СВГН – основним об’єктивним та діагностичним критерієм ( Rö, УЗД ОГК; ЕКГ тощо) є раптовість і швидкість зміщення бокових меж серця та середостіння в здорову сторону на фоні, здебільшого важкої гострої, дихальної і СС-недостатності (катастрофи).
Основні патофізіологічні зміни при СВНГ: • швидке погіршення вентиляції в легені на стороні ураження та здоровій стороні; • зміщення серця та органів середостіння разом з судинами в здорову сторону; • гіпертензія малого кола кровообігу; • патологічне шунтування крові справа (в нормі до 5%) – наліво; • формування гострої чи хронічної гіпоксії ЦНС та всього організму; • розвиток плевро-пульмонального шоку; • загроза раптової зупинки серця та дихання; - Частота СВГН визначається на протязі усього життя частотою і поширенням ускладнень основного захворювання та віком дитини. - В разі однобічного ураження дитячого організму СВГН – основним об’єктивним та діагностичним критерієм ( Rö, УЗД ОГК; ЕКГ тощо) є раптовість і швидкість зміщення бокових меж серця та середостіння в здорову сторону на фоні, здебільшого важкої гострої, дихальної і СС-недостатності (катастрофи).
 • При двобічному (нерідко на фоні ШВЛ) СВГН домінує симптоматика двобічного підвищення внутрішньогрудного тиску та здавлення ОГК, а не зміщення середостіння. При цьому відмічається: - падіння сатурації; - зростання тахікардії; - поява реакції на біль в грудній клітці; - поява та прогресування блідості і мармуровості шкіри, слизових оболонок; - холодний липкий піт; -страждальницький вираз обличчя; - напружений, парадоксальний пульс (зникає на вдосі); - поява чи прогресування патологічних змін при огляді, перкусії, аускультації і пальпації органів грудної клітки; - підвищення АТ, ЦВТ; - зміни в загальному аналізі крові та його похідних, КЛР тощо. • Виникаючи здебільшого раптово цей важкий патологічний стан потребує термінового адекватного і швидкого реагування як лікаря-хірурга, так і лікаряінтерна: - плевральна пункція; - дренування плевральної порожнини (торакоцентез); - дренування середостіння; - пункції та дренування порожнини напруженої кісти легені; - лікувальної бронхоскопії та тимчасової бронхооклюзії; - ургентної радикальної операції.
• При двобічному (нерідко на фоні ШВЛ) СВГН домінує симптоматика двобічного підвищення внутрішньогрудного тиску та здавлення ОГК, а не зміщення середостіння. При цьому відмічається: - падіння сатурації; - зростання тахікардії; - поява реакції на біль в грудній клітці; - поява та прогресування блідості і мармуровості шкіри, слизових оболонок; - холодний липкий піт; -страждальницький вираз обличчя; - напружений, парадоксальний пульс (зникає на вдосі); - поява чи прогресування патологічних змін при огляді, перкусії, аускультації і пальпації органів грудної клітки; - підвищення АТ, ЦВТ; - зміни в загальному аналізі крові та його похідних, КЛР тощо. • Виникаючи здебільшого раптово цей важкий патологічний стан потребує термінового адекватного і швидкого реагування як лікаря-хірурга, так і лікаряінтерна: - плевральна пункція; - дренування плевральної порожнини (торакоцентез); - дренування середостіння; - пункції та дренування порожнини напруженої кісти легені; - лікувальної бронхоскопії та тимчасової бронхооклюзії; - ургентної радикальної операції.
 • В залежності від частоти, причини і місця підвищення внутрішньогрудного тиску нами виділяється чотири форми СВГН: -плевральна; - внутрішньолегенева; - медіастинальна; - комбінована. • У новонароджених СВГН нерідко виникає як ятрогенне ускладнення в результаті катетеризації підключичних вен, аспірації слизу з бронхів та стравоходу, а також при спонтанному хілотораксі і хілоперикарді. Диференційний діагноз проводять з : - ателектазом легені; - вродженими вадами серця; - аномаліями аорти та легеневої вени; - заворотами та підворотами шлунку у новонароджених та дітей перших місяців життя; - перфорацією органів травного тракту при ВНЕК; - перикардитом; - об’ємними процесами головного мозку.
• В залежності від частоти, причини і місця підвищення внутрішньогрудного тиску нами виділяється чотири форми СВГН: -плевральна; - внутрішньолегенева; - медіастинальна; - комбінована. • У новонароджених СВГН нерідко виникає як ятрогенне ускладнення в результаті катетеризації підключичних вен, аспірації слизу з бронхів та стравоходу, а також при спонтанному хілотораксі і хілоперикарді. Диференційний діагноз проводять з : - ателектазом легені; - вродженими вадами серця; - аномаліями аорти та легеневої вени; - заворотами та підворотами шлунку у новонароджених та дітей перших місяців життя; - перфорацією органів травного тракту при ВНЕК; - перикардитом; - об’ємними процесами головного мозку.
 Лікування СВГН: Невідкладна допомога полягає в достовірній і швидкій Rö діагностиці та проведенні етіологічного алгоритму : • плевральна пункція та дренування плевральної порожнини, середостіння; • черезшкірна пункція, дренування за Мональді чи Сельдингером порожнини ускладненої кісти (були); • бронхоскопія, видалення стороннього тіла, тимчасова оклюзія паралоновою губкою дольового або ж головного бронху; • радикальна операція (сегмент, лоб- та туморектомія). Паралельно проводиться інтенсивна терапія в об’ємі 80 -100 % фізіологічних потреб відповідно до віку, наявності шоку у хворого: • знеболюючі; • гемостатики; • седативні; • оксигенотерапія; • спиртово-поліглюкіно-новокаїнові (0, 25%) – 0, 5% місцеві блокади в співвідношенні 1: 1: 3 вагосимпатична, загрудинна, паравертебральна та місця переломів • антибактеріальна терапія; • кардіо- і гепатопротектори; • покращення мікроциркуляції.
Лікування СВГН: Невідкладна допомога полягає в достовірній і швидкій Rö діагностиці та проведенні етіологічного алгоритму : • плевральна пункція та дренування плевральної порожнини, середостіння; • черезшкірна пункція, дренування за Мональді чи Сельдингером порожнини ускладненої кісти (були); • бронхоскопія, видалення стороннього тіла, тимчасова оклюзія паралоновою губкою дольового або ж головного бронху; • радикальна операція (сегмент, лоб- та туморектомія). Паралельно проводиться інтенсивна терапія в об’ємі 80 -100 % фізіологічних потреб відповідно до віку, наявності шоку у хворого: • знеболюючі; • гемостатики; • седативні; • оксигенотерапія; • спиртово-поліглюкіно-новокаїнові (0, 25%) – 0, 5% місцеві блокади в співвідношенні 1: 1: 3 вагосимпатична, загрудинна, паравертебральна та місця переломів • антибактеріальна терапія; • кардіо- і гепатопротектори; • покращення мікроциркуляції.
 І. Вроджена лобарна емфізема (ВЛЕ) – емфізематозний процес частіше в 2 -3 сегменті лівої верхньої долі, що виникає в результаті недостатньої кількості або ж функціональної незрілості еластичних волокон в легенях та дольових (сегментарних) бронхах. * За перебігом та патоморфологічно розрізняють дифузний і локалізований варіанти захворювання. * Виділяють три форми ВЛЕ: • некомпенсована (проявляється з перших днів життя); • субкомпенсована (провокується ГРВІ в перші місяці життя); • компенсована ( виявляється після року клініка респіраторнообструктивного захворювання). * Пізня діагностика нерідко є результатом помилок клініцистів та рентгенологів.
І. Вроджена лобарна емфізема (ВЛЕ) – емфізематозний процес частіше в 2 -3 сегменті лівої верхньої долі, що виникає в результаті недостатньої кількості або ж функціональної незрілості еластичних волокон в легенях та дольових (сегментарних) бронхах. * За перебігом та патоморфологічно розрізняють дифузний і локалізований варіанти захворювання. * Виділяють три форми ВЛЕ: • некомпенсована (проявляється з перших днів життя); • субкомпенсована (провокується ГРВІ в перші місяці життя); • компенсована ( виявляється після року клініка респіраторнообструктивного захворювання). * Пізня діагностика нерідко є результатом помилок клініцистів та рентгенологів.
 Клініка Грудна клітка (частіше зліва) здута, відстає в акті дихання, задишка, ціаноз, сухий рецедивуючий кашель на фоні нормальної чи субфебрильної температури тіла, патологічна емфізема легені на стороні ураження зі зміщенням серця в здорову сторону та ателектазом нижніх відділів легені на стороні ураження. Лікування: * в/в інфузійна терапія, спазмолітики, знеболюючі, інгаляції; * ургентна або ж планова торакотомія (сегмент-лобектомія).
Клініка Грудна клітка (частіше зліва) здута, відстає в акті дихання, задишка, ціаноз, сухий рецедивуючий кашель на фоні нормальної чи субфебрильної температури тіла, патологічна емфізема легені на стороні ураження зі зміщенням серця в здорову сторону та ателектазом нижніх відділів легені на стороні ураження. Лікування: * в/в інфузійна терапія, спазмолітики, знеболюючі, інгаляції; * ургентна або ж планова торакотомія (сегмент-лобектомія).
 ІІ. Кісти легень ( повітряно-рідинна внутрішньолегенева порожнина) • Класифікація: - однобічні, двобічні; - вроджені, набуті; - одно, багатокамерні; - ускладненні, неускладненні; • Ускладнення (частіше клапанний механізм) виникає в місці дихотонічного ділення бронхів. Нерідко цьому сприяє попереднє інфікування кісти (ГРВІ, бронхіт, пневмонія). • Клініка обумовлена гострою пневмонією, нагноєнням, кровотечею, розривом кісти і СВГН. - Прорив кісти в плевральну порожнину: раптовий приступоподібний кашель, занепокоєння дитини, наростання задишки, підвищення температури тіла та тахікардії, відставання грудної клітки в акті дихання і збільшення її ураженої половини в об’ємі, аускультативно-перкуторна картина пневмотораксу, анемії, СВГН. - На рентгенограмі ОГК визначаються тонкостінні чіткі контури кісти. - Томограма, Rö в 2 -х проекціях допомагає відрізнити її від були, а бронхографія, КТ, МРТ, – від абсцесу легені і інших захворювань, - Ангіографія та сцинтіграфія фіксують безсудинну ділянку на периферії, в 16% випадків при бронхографії контраст потрапляє в кісту.
ІІ. Кісти легень ( повітряно-рідинна внутрішньолегенева порожнина) • Класифікація: - однобічні, двобічні; - вроджені, набуті; - одно, багатокамерні; - ускладненні, неускладненні; • Ускладнення (частіше клапанний механізм) виникає в місці дихотонічного ділення бронхів. Нерідко цьому сприяє попереднє інфікування кісти (ГРВІ, бронхіт, пневмонія). • Клініка обумовлена гострою пневмонією, нагноєнням, кровотечею, розривом кісти і СВГН. - Прорив кісти в плевральну порожнину: раптовий приступоподібний кашель, занепокоєння дитини, наростання задишки, підвищення температури тіла та тахікардії, відставання грудної клітки в акті дихання і збільшення її ураженої половини в об’ємі, аускультативно-перкуторна картина пневмотораксу, анемії, СВГН. - На рентгенограмі ОГК визначаються тонкостінні чіткі контури кісти. - Томограма, Rö в 2 -х проекціях допомагає відрізнити її від були, а бронхографія, КТ, МРТ, – від абсцесу легені і інших захворювань, - Ангіографія та сцинтіграфія фіксують безсудинну ділянку на периферії, в 16% випадків при бронхографії контраст потрапляє в кісту.
 Диференціальний діагноз проводять з: • стафілококовими булами (рідко мають перегородки); • вторинними (набутими, паразитарними і не паразитарними кістами); • діафрагмальною грижею; • обмежованим пневмотораксом різного генезу (БДЛ частіше); • ускладненням глистної інвазії; • вродженою лобарною емфіземою; • абсцесом легені з рівнем; • аномаліями діафрагми; • пухлинами середостіння; • подвоєнням травного тракту. Лікування: • Ургентне або ж планове оперативне лікування (сегмент, лобектомія). • Пункція, мікродренування кісти проводиться при протипоказах до радикального оперативного лікування, як етап діагностики та консервативного лікування (є загроза розриву, внутрішньої кровотечі).
Диференціальний діагноз проводять з: • стафілококовими булами (рідко мають перегородки); • вторинними (набутими, паразитарними і не паразитарними кістами); • діафрагмальною грижею; • обмежованим пневмотораксом різного генезу (БДЛ частіше); • ускладненням глистної інвазії; • вродженою лобарною емфіземою; • абсцесом легені з рівнем; • аномаліями діафрагми; • пухлинами середостіння; • подвоєнням травного тракту. Лікування: • Ургентне або ж планове оперативне лікування (сегмент, лобектомія). • Пункція, мікродренування кісти проводиться при протипоказах до радикального оперативного лікування, як етап діагностики та консервативного лікування (є загроза розриву, внутрішньої кровотечі).
 ІІІ. БДЛ у дітей – гостре чи хронічне гнійно-деструктивне запалення легені (бронхів, паренхіми, плеври, судин тощо). * Синоніми : СДЛ, ПДП, БДЛ, ГГДП, емпієма плеври, стафілококова пневмонія * Перехід гострої пневмонії в БДЛ від 5 -8 до 26, 2% випадків * Маскуючі синдроми: - абдомінальний (болі в животі, блювота, закреп, пронос, ацетонемічний синдром); - астмоїдний (ларингіт, обструктивні стани, стороннє тіло дихальних шляхів); - нейротоксичний (гіпертермія, судоми, набряк головного мозку) - кардіоваскулярний (гепато-спленомегалія, висипка на лиці, набряк вік). Ведучі синдроми: прогресуюча ендогенна інтоксикація; прогресуюча дихальна недостатність. Етіологія: вірусна, вірусно-бактеріальна грам(+), грам(-) та змішана аеробно-анаеробна мікрофлора. Домінує аерогенний шлях проникнення інфекції
ІІІ. БДЛ у дітей – гостре чи хронічне гнійно-деструктивне запалення легені (бронхів, паренхіми, плеври, судин тощо). * Синоніми : СДЛ, ПДП, БДЛ, ГГДП, емпієма плеври, стафілококова пневмонія * Перехід гострої пневмонії в БДЛ від 5 -8 до 26, 2% випадків * Маскуючі синдроми: - абдомінальний (болі в животі, блювота, закреп, пронос, ацетонемічний синдром); - астмоїдний (ларингіт, обструктивні стани, стороннє тіло дихальних шляхів); - нейротоксичний (гіпертермія, судоми, набряк головного мозку) - кардіоваскулярний (гепато-спленомегалія, висипка на лиці, набряк вік). Ведучі синдроми: прогресуюча ендогенна інтоксикація; прогресуюча дихальна недостатність. Етіологія: вірусна, вірусно-бактеріальна грам(+), грам(-) та змішана аеробно-анаеробна мікрофлора. Домінує аерогенний шлях проникнення інфекції
 Причини переходу в деструкцію: - зниження місцевого і загального імунітету; - висока вірулентність інфекції; - не куповані вторинні причини запалення: субателектази, травма, стороннє тіло, паразитарна кіста, аномалія легені; - супутність обтурації + інфекції; - не дреновані вогнища інфекції; * Частіше уражуються бронхи 2 -4 порядку (субплевральні, рідше – центральні абсцеси). * Мікроскопічна та клініко-рентгенологічна картина БДЛ визначається вірулентними властивостями екзо- та ендотоксина, різницею будови мікровогнища деструкції (+) і (-), віком дитини, формою і локалізацією ураження та загальною реакцією організму у відповідь на агресію. *Деякі порівняльні діагностичні та лікувальні клінікорентгенологічні характеристики СДЛ(+) і БДЛ(-) у дітей:
Причини переходу в деструкцію: - зниження місцевого і загального імунітету; - висока вірулентність інфекції; - не куповані вторинні причини запалення: субателектази, травма, стороннє тіло, паразитарна кіста, аномалія легені; - супутність обтурації + інфекції; - не дреновані вогнища інфекції; * Частіше уражуються бронхи 2 -4 порядку (субплевральні, рідше – центральні абсцеси). * Мікроскопічна та клініко-рентгенологічна картина БДЛ визначається вірулентними властивостями екзо- та ендотоксина, різницею будови мікровогнища деструкції (+) і (-), віком дитини, формою і локалізацією ураження та загальною реакцією організму у відповідь на агресію. *Деякі порівняльні діагностичні та лікувальні клінікорентгенологічні характеристики СДЛ(+) і БДЛ(-) у дітей:
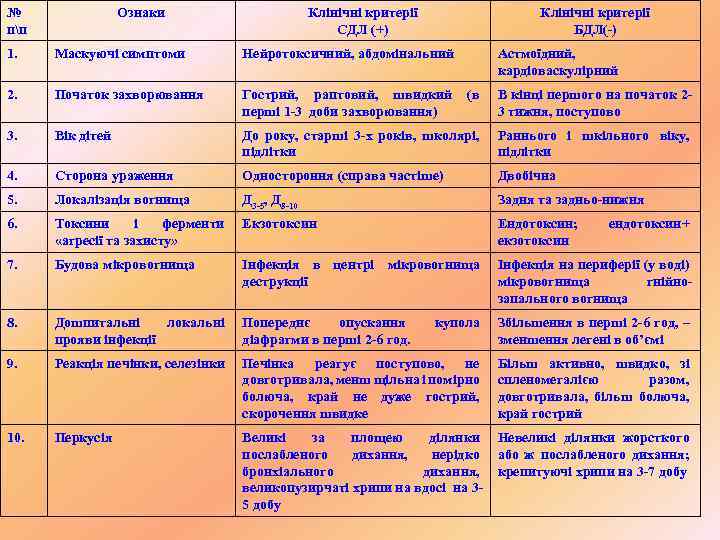 № пп Ознаки Клінічні критерії СДЛ (+) Клінічні критерії БДЛ(-) 1. Маскуючі симптоми Нейротоксичний, абдомінальний Астмоїдний, кардіоваскулірний 2. Початок захворювання Гострий, раптовий, швидкий перші 1 -3 доби захворювання) (в В кінці першого на початок 23 тижня, поступово 3. Вік дітей До року, старші 3 -х років, школярі, підлітки Раннього і шкільного віку, підлітки 4. Сторона ураження Одностороння (справа частіше) Двобічна 5. Локалізація вогнища Д 3 -5, Д 8 -10 Задня та задньо-нижня 6. Токсини і ферменти «агресії та захисту» Екзотоксин Ендотоксин; екзотоксин 7. Будова мікровогнища Інфекція в центрі мікровогнища деструкції Інфекція на периферії (у воді) мікровогнища гнійнозапального вогнища 8. Дошпитальні локальні прояви інфекції Попереднє опускання діафрагми в перші 2 -6 год. купола Збільшення в перші 2 -6 год, – зменшення легені в об’ємі 9. Реакція печінки, селезінки Печінка реагує поступово, не довготривала, менш щільна і помірно болюча, край не дуже гострий, скорочення швидке Більш активно, швидко, зі спленомегалією разом, довготривала, більш болюча, край гострий 10. Перкусія Великі за площею ділянки послабленого дихання, нерідко бронхіального дихання, великопузирчаті хрипи на вдосі на 35 добу Невеликі ділянки жорсткого або ж послабленого дихання; крепитуючі хрипи на 3 -7 добу ендотоксин+
№ пп Ознаки Клінічні критерії СДЛ (+) Клінічні критерії БДЛ(-) 1. Маскуючі симптоми Нейротоксичний, абдомінальний Астмоїдний, кардіоваскулірний 2. Початок захворювання Гострий, раптовий, швидкий перші 1 -3 доби захворювання) (в В кінці першого на початок 23 тижня, поступово 3. Вік дітей До року, старші 3 -х років, школярі, підлітки Раннього і шкільного віку, підлітки 4. Сторона ураження Одностороння (справа частіше) Двобічна 5. Локалізація вогнища Д 3 -5, Д 8 -10 Задня та задньо-нижня 6. Токсини і ферменти «агресії та захисту» Екзотоксин Ендотоксин; екзотоксин 7. Будова мікровогнища Інфекція в центрі мікровогнища деструкції Інфекція на периферії (у воді) мікровогнища гнійнозапального вогнища 8. Дошпитальні локальні прояви інфекції Попереднє опускання діафрагми в перші 2 -6 год. купола Збільшення в перші 2 -6 год, – зменшення легені в об’ємі 9. Реакція печінки, селезінки Печінка реагує поступово, не довготривала, менш щільна і помірно болюча, край не дуже гострий, скорочення швидке Більш активно, швидко, зі спленомегалією разом, довготривала, більш болюча, край гострий 10. Перкусія Великі за площею ділянки послабленого дихання, нерідко бронхіального дихання, великопузирчаті хрипи на вдосі на 35 добу Невеликі ділянки жорсткого або ж послабленого дихання; крепитуючі хрипи на 3 -7 добу ендотоксин+
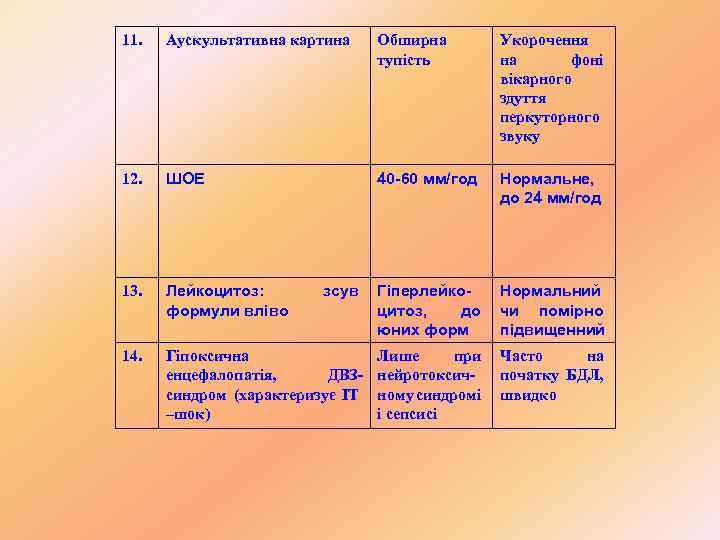 11. Аускультативна картина Обширна тупість Укорочення на фоні вікарного здуття перкуторного звуку 12. ШОЕ 40 -60 мм/год Нормальне, до 24 мм/год 13. Лейкоцитоз: формули вліво зсув Гіперлейкоцитоз, до юних форм Нормальний чи помірно підвищенний 14. Гіпоксична енцефалопатія, ДВЗсиндром (характеризує ІТ –шок) Лише при нейротоксичному синдромі і сепсисі Часто на початку БДЛ, швидко
11. Аускультативна картина Обширна тупість Укорочення на фоні вікарного здуття перкуторного звуку 12. ШОЕ 40 -60 мм/год Нормальне, до 24 мм/год 13. Лейкоцитоз: формули вліво зсув Гіперлейкоцитоз, до юних форм Нормальний чи помірно підвищенний 14. Гіпоксична енцефалопатія, ДВЗсиндром (характеризує ІТ –шок) Лише при нейротоксичному синдромі і сепсисі Часто на початку БДЛ, швидко
 Лікування: а) інтенсивна, посиндромна та симптоматична консервативна терапія; б) плевральні пункції; в) дренування і мікродренування плевральної порожнини, порожнини абсцесу і ускладненної кісти; г) лікувально-діагностична бронхо-торакоскопія (роз’єднання шварт, тимчасова оклюзія бронхів, черезбронхіальне дренування абсцесу та бужування бронхів, електрокістокоагуляція); д) радикальні ургентні (кровотеча) та планові операції (декортикація, перикардектомія, бронхоектазектомія, абсцесотомія); * Диспансерний нагляд, реабілітація: згідно віку, але мінімум на протязі трьох років.
Лікування: а) інтенсивна, посиндромна та симптоматична консервативна терапія; б) плевральні пункції; в) дренування і мікродренування плевральної порожнини, порожнини абсцесу і ускладненної кісти; г) лікувально-діагностична бронхо-торакоскопія (роз’єднання шварт, тимчасова оклюзія бронхів, черезбронхіальне дренування абсцесу та бужування бронхів, електрокістокоагуляція); д) радикальні ургентні (кровотеча) та планові операції (декортикація, перикардектомія, бронхоектазектомія, абсцесотомія); * Диспансерний нагляд, реабілітація: згідно віку, але мінімум на протязі трьох років.


