Средства влияющие ЦНС1.ppt
- Количество слайдов: 43
 Тема: Средства, влияющие на центральную нервную систему.
Тема: Средства, влияющие на центральную нервную систему.
 СРЕДСТВА, УГНЕТАЮЩИЕ ЦНС Средства для наркоза Наркоз (от греч. narke – оцепенение, оглушение) или общая анестезия (от греч. anaesthesia – нечувствительность) – искусственно вызванное обратимое торможение ЦНС, характеризующееся выключением сознания, всех видов чувствительности, подавлением рефлекторных реакций, снижением тонуса скелетных мышц. Широта наркотического действия – разница между концентрацией вещества, вызывающей наркоз и минимальной токсической концентрацией. Механизм действия наркоза связан с угнетением передачи нервных импульсов в синапсах ЦНС.
СРЕДСТВА, УГНЕТАЮЩИЕ ЦНС Средства для наркоза Наркоз (от греч. narke – оцепенение, оглушение) или общая анестезия (от греч. anaesthesia – нечувствительность) – искусственно вызванное обратимое торможение ЦНС, характеризующееся выключением сознания, всех видов чувствительности, подавлением рефлекторных реакций, снижением тонуса скелетных мышц. Широта наркотического действия – разница между концентрацией вещества, вызывающей наркоз и минимальной токсической концентрацией. Механизм действия наркоза связан с угнетением передачи нервных импульсов в синапсах ЦНС.
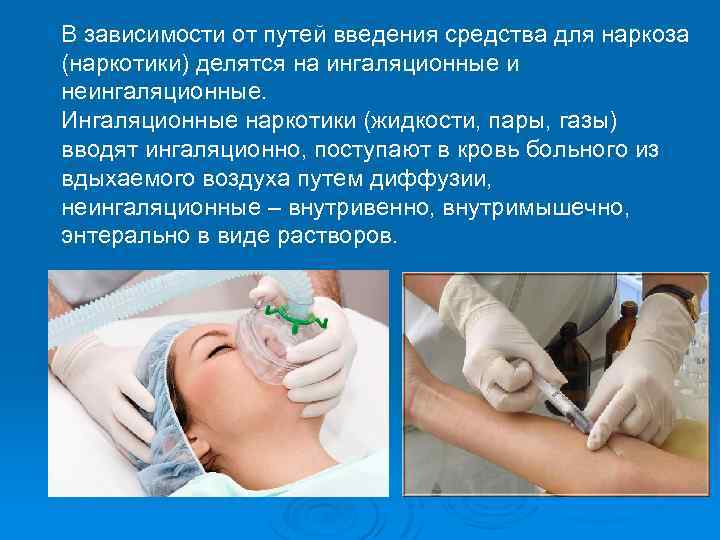 В зависимости от путей введения средства для наркоза (наркотики) делятся на ингаляционные и неингаляционные. Ингаляционные наркотики (жидкости, пары, газы) вводят ингаляционно, поступают в кровь больного из вдыхаемого воздуха путем диффузии, неингаляционные – внутривенно, внутримышечно, энтерально в виде растворов.
В зависимости от путей введения средства для наркоза (наркотики) делятся на ингаляционные и неингаляционные. Ингаляционные наркотики (жидкости, пары, газы) вводят ингаляционно, поступают в кровь больного из вдыхаемого воздуха путем диффузии, неингаляционные – внутривенно, внутримышечно, энтерально в виде растворов.
 История наркоза. Древние египтяне применяли для анестезии опьяняющие средства из индийской конопли и опия, смазывали кожу жиром священного нильского крокодила. В странах, расположенных ближе к северу, основным средством общей анестезии был этиловый спирт, с которым человечество в виде пива и вина знакомо более 6000 лет. Хирургическая операция в «донаркозную» эру
История наркоза. Древние египтяне применяли для анестезии опьяняющие средства из индийской конопли и опия, смазывали кожу жиром священного нильского крокодила. В странах, расположенных ближе к северу, основным средством общей анестезии был этиловый спирт, с которым человечество в виде пива и вина знакомо более 6000 лет. Хирургическая операция в «донаркозную» эру
 . В средние века имели распространение «методы общего обезболивания» путем удара тяжелым предметом по голове, кровопускание, пережатие сонных артерий, с помощью охлаждения снегом. В виду слабой эффективности анестетиков во время операции советовали больному «думать о чемнибудь другом» , при нестерпимых болях «покусать компресс» . Удаление зуба без анестезии
. В средние века имели распространение «методы общего обезболивания» путем удара тяжелым предметом по голове, кровопускание, пережатие сонных артерий, с помощью охлаждения снегом. В виду слабой эффективности анестетиков во время операции советовали больному «думать о чемнибудь другом» , при нестерпимых болях «покусать компресс» . Удаление зуба без анестезии
 Одним из главных событий в развитии наркоза стало открытие в 1200 г. эфира (от греч. aityr, перс. аttar – небесный огонь, самый чистый элемент) испанским ученым Раймундом Луллием.
Одним из главных событий в развитии наркоза стало открытие в 1200 г. эфира (от греч. aityr, перс. аttar – небесный огонь, самый чистый элемент) испанским ученым Раймундом Луллием.
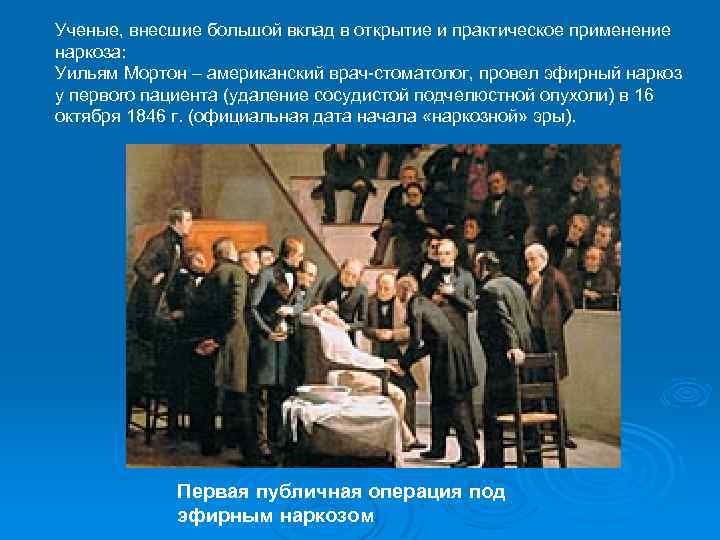 Ученые, внесшие большой вклад в открытие и практическое применение наркоза: Уильям Мортон – американский врач-стоматолог, провел эфирный наркоз у первого пациента (удаление сосудистой подчелюстной опухоли) в 16 октября 1846 г. (официальная дата начала «наркозной» эры). Первая публичная операция под эфирным наркозом
Ученые, внесшие большой вклад в открытие и практическое применение наркоза: Уильям Мортон – американский врач-стоматолог, провел эфирный наркоз у первого пациента (удаление сосудистой подчелюстной опухоли) в 16 октября 1846 г. (официальная дата начала «наркозной» эры). Первая публичная операция под эфирным наркозом
 Николай Иванович Пирогов – впервые произвел большую хирургическую операцию под полным эфирным наркозом 14 февраля 1847 г. , за год Пирогов сделал около 300 операций (всего в России их было произведено 690). Николай Павлович Кравков – в 1902 г. предложил использовать при хирургических вмешательствах неингаляционный внутривенный наркоз гедоналом и комбинированный гедонал – хлороформный наркоз. Имеются определенные основания считать, что применение эфирного наркоза в России началось никак не позднее, чем в Америке, а, возможно, даже на два года раньше. В. Ю. Островский (1983) сообщает, что исследователи в двух источниках обнаружили указание на то, что в газете "Русский инвалид" в 1844 г. была опубликована статья Я. А. Чистовича "Об ампутации бедра при посредстве серного эфира". 1847 г. – Джеймс Симпсон, английский ученый, врач-акушер, предложил хлороформ для уменьшения боли во время приема родов. 2 -я половина XIX века – предложен хлорэтил – замораживающая жидкость для местной анестезии (1867 г. ) и наркоза (1894 г. ). 1903 -1932 г. – синтез барбитуратов (барбитал, гексобарбитал, тиопентал-натрий, гексенал). 1934 г. – циклопропан.
Николай Иванович Пирогов – впервые произвел большую хирургическую операцию под полным эфирным наркозом 14 февраля 1847 г. , за год Пирогов сделал около 300 операций (всего в России их было произведено 690). Николай Павлович Кравков – в 1902 г. предложил использовать при хирургических вмешательствах неингаляционный внутривенный наркоз гедоналом и комбинированный гедонал – хлороформный наркоз. Имеются определенные основания считать, что применение эфирного наркоза в России началось никак не позднее, чем в Америке, а, возможно, даже на два года раньше. В. Ю. Островский (1983) сообщает, что исследователи в двух источниках обнаружили указание на то, что в газете "Русский инвалид" в 1844 г. была опубликована статья Я. А. Чистовича "Об ампутации бедра при посредстве серного эфира". 1847 г. – Джеймс Симпсон, английский ученый, врач-акушер, предложил хлороформ для уменьшения боли во время приема родов. 2 -я половина XIX века – предложен хлорэтил – замораживающая жидкость для местной анестезии (1867 г. ) и наркоза (1894 г. ). 1903 -1932 г. – синтез барбитуратов (барбитал, гексобарбитал, тиопентал-натрий, гексенал). 1934 г. – циклопропан.
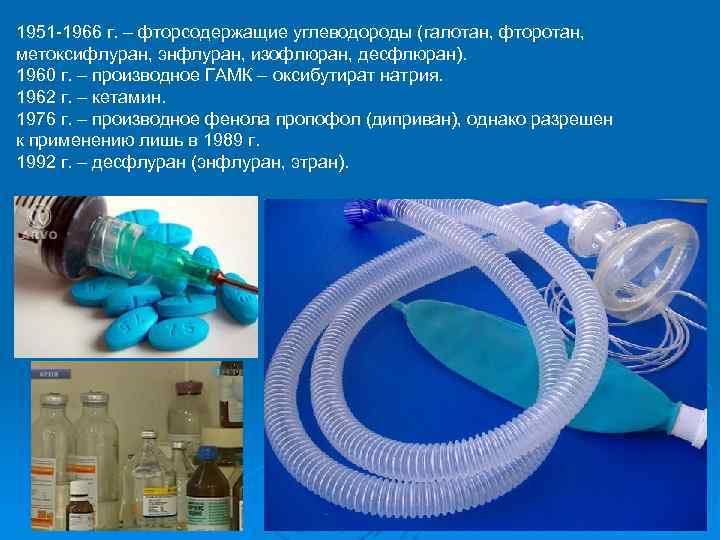 1951 -1966 г. – фторсодержащие углеводороды (галотан, фторотан, метоксифлуран, энфлуран, изофлюран, десфлюран). 1960 г. – производное ГАМК – оксибутират натрия. 1962 г. – кетамин. 1976 г. – производное фенола пропофол (диприван), однако разрешен к применению лишь в 1989 г. 1992 г. – десфлуран (энфлуран, этран).
1951 -1966 г. – фторсодержащие углеводороды (галотан, фторотан, метоксифлуран, энфлуран, изофлюран, десфлюран). 1960 г. – производное ГАМК – оксибутират натрия. 1962 г. – кетамин. 1976 г. – производное фенола пропофол (диприван), однако разрешен к применению лишь в 1989 г. 1992 г. – десфлуран (энфлуран, этран).
 Стадии наркоза: 1) оглушение (анальгезия) – оцепененение или беспокойство, дыхание глубокое и ритмичное, пульс учащен, движение глазного яблока произвольное, тонус мышц повышен, рефлексы сохранены, болевые ощущения исчезают, однако тактильные и температурные не нарушены.
Стадии наркоза: 1) оглушение (анальгезия) – оцепененение или беспокойство, дыхание глубокое и ритмичное, пульс учащен, движение глазного яблока произвольное, тонус мышц повышен, рефлексы сохранены, болевые ощущения исчезают, однако тактильные и температурные не нарушены.
 2) возбуждение – утрата сознания, двигательное и речевое возбуждение, неосознанные попытки встать с операционного стола и т. д. ; 3) хирургический наркоз – сознание выключено, болевая чувствительность отсутствует, тонус скелетной мускулатуры сохранен; 4) пробуждение (восстановление) – восстановление функций ЦНС после прекращения введения наркотического средства; 5) паралич (агония) – при передозировке наступает паралич дыхательного и сосудодвигательного центра.
2) возбуждение – утрата сознания, двигательное и речевое возбуждение, неосознанные попытки встать с операционного стола и т. д. ; 3) хирургический наркоз – сознание выключено, болевая чувствительность отсутствует, тонус скелетной мускулатуры сохранен; 4) пробуждение (восстановление) – восстановление функций ЦНС после прекращения введения наркотического средства; 5) паралич (агония) – при передозировке наступает паралич дыхательного и сосудодвигательного центра.
 Средства для ингаляционного наркоза: Эфир для наркоза, Галотан (Фторотан), Изофлуран (Форан), Энфлуран (Этран), Закись азота;
Средства для ингаляционного наркоза: Эфир для наркоза, Галотан (Фторотан), Изофлуран (Форан), Энфлуран (Этран), Закись азота;
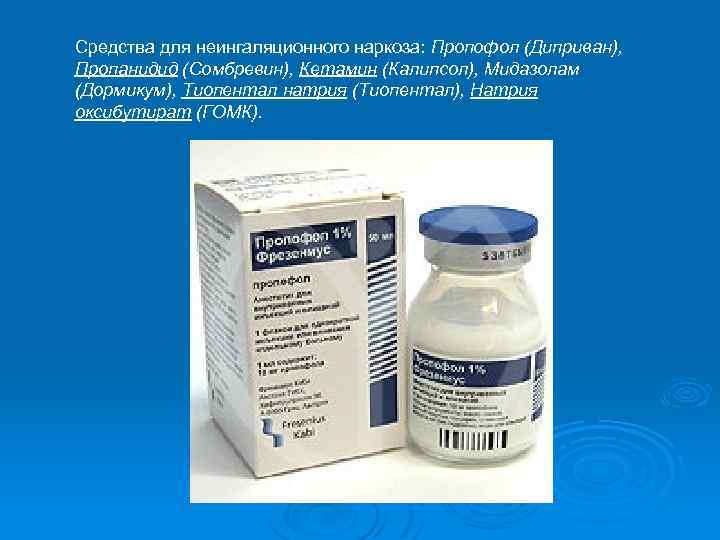 Средства для неингаляционного наркоза: Пропофол (Диприван), Пропанидид (Сомбревин), Кетамин (Калипсол), Мидазолам (Дормикум), Тиопентал натрия (Тиопентал), Натрия оксибутират (ГОМК).
Средства для неингаляционного наркоза: Пропофол (Диприван), Пропанидид (Сомбревин), Кетамин (Калипсол), Мидазолам (Дормикум), Тиопентал натрия (Тиопентал), Натрия оксибутират (ГОМК).
 П. Д. : раздражение дыхательных путей, сопровождающееся рефлекторными изменениями дыхательной и сердечной деятельности: расширение сосудов, падение АД, брадикардия, повышение чувствительности миокарда к адреномиметикам (могут вызвать аритмию – фторотан, закись азота). Проф-ка осл-й: введение перед наркозом Атропина. Преимущества неиналяционных наркотиков: вызывают наркоз без стадии возбуждения, поэтому их используют для вводного (базисного) наркоза, после которого переходят к основному наркозу ингаляционными наркотиками (комбинированный наркоз).
П. Д. : раздражение дыхательных путей, сопровождающееся рефлекторными изменениями дыхательной и сердечной деятельности: расширение сосудов, падение АД, брадикардия, повышение чувствительности миокарда к адреномиметикам (могут вызвать аритмию – фторотан, закись азота). Проф-ка осл-й: введение перед наркозом Атропина. Преимущества неиналяционных наркотиков: вызывают наркоз без стадии возбуждения, поэтому их используют для вводного (базисного) наркоза, после которого переходят к основному наркозу ингаляционными наркотиками (комбинированный наркоз).
 Миорелаксанты в анестизиологии. Большую роль при проведении наркоза играют миорелаксанты. Южноамериканские индейцы использовали на охоте с целью пропитания стрельный яд кураре для смазывания наконечников стрел при стрельбе из лука или бамбуковых трубок. Индейцы на охоте на птиц выдувают отравленные кураре стрелы из бамбуковых трубок
Миорелаксанты в анестизиологии. Большую роль при проведении наркоза играют миорелаксанты. Южноамериканские индейцы использовали на охоте с целью пропитания стрельный яд кураре для смазывания наконечников стрел при стрельбе из лука или бамбуковых трубок. Индейцы на охоте на птиц выдувают отравленные кураре стрелы из бамбуковых трубок
 Первые сведения о кураре проникли в Европу более 400 лет назад после возвращения экспедиции Колумба из Америки. Смертоносный яд готовили старейшие женщины племени. На костре в большом котле варились корни ядовитых растений вместе со смолянистыми соками, змеиным ядом, головами муравьев, хвостами скорпионов и др. Яд признавали годным для применения только тогда, когда одна из варивших этот состав старух теряла сознание и погибала. Приготовление "стрельного яда", в состав которого включалось кураре
Первые сведения о кураре проникли в Европу более 400 лет назад после возвращения экспедиции Колумба из Америки. Смертоносный яд готовили старейшие женщины племени. На костре в большом котле варились корни ядовитых растений вместе со смолянистыми соками, змеиным ядом, головами муравьев, хвостами скорпионов и др. Яд признавали годным для применения только тогда, когда одна из варивших этот состав старух теряла сознание и погибала. Приготовление "стрельного яда", в состав которого включалось кураре
 К 1935 г. выделен из кураре его основной естественный алкалоид – тубокурарин. Использование мышечных релаксантов значительно облегчало интубацию трахеи и позволяло проводить наркоз на поверхностном и более безопасном уровне. Впервые мышечный релаксант тубокурарин (интокострин) был использован в клинике 23 января 1942 г. в Монреальском Гомеопатическом госпитале доктором Гарольдом Гриффитом и его помощником Энидом Джонсоном при операции аппендэктомия под циклопропановым наркозом 20 -летнему водопроводчику. Сукцинилхолин (дитилин) был синтезирован в 1949 г. и разрешен к применению в клинике с 1951 г. Он стал препаратом выбора для обеспечения интубации и поддержания наркоза в челюстно-лицевой хирургии. Гарольд Гриффит (1894 -1985). Президент канадской ассоциации анестезиологов (с 1943). Ввел в анестезиологическую практику мышечные релаксанты (кураре)
К 1935 г. выделен из кураре его основной естественный алкалоид – тубокурарин. Использование мышечных релаксантов значительно облегчало интубацию трахеи и позволяло проводить наркоз на поверхностном и более безопасном уровне. Впервые мышечный релаксант тубокурарин (интокострин) был использован в клинике 23 января 1942 г. в Монреальском Гомеопатическом госпитале доктором Гарольдом Гриффитом и его помощником Энидом Джонсоном при операции аппендэктомия под циклопропановым наркозом 20 -летнему водопроводчику. Сукцинилхолин (дитилин) был синтезирован в 1949 г. и разрешен к применению в клинике с 1951 г. Он стал препаратом выбора для обеспечения интубации и поддержания наркоза в челюстно-лицевой хирургии. Гарольд Гриффит (1894 -1985). Президент канадской ассоциации анестезиологов (с 1943). Ввел в анестезиологическую практику мышечные релаксанты (кураре)
 Этанол (спирт этиловый) Этиловый спирт – легко воспламеняющаяся бесцветная жидкость, с характерным запахом, обладающая наркотическим действием, вызывает сначала возбуждение, а затем паралич нервной системы. В медицинской практике спирт этиловый в основном используется в качестве антисептика, местнораздражающего и противошокового средства. Местное применение: – 40% – наложение компрессов при воспалительных заболеваниях внутренних органов, мышц, суставов – раздражающее действие; – 95 % – лечение ожогов – вяжущее действие; – 70% – обработка инструментов (95%), рук хирурга и операционного поля – противомикробное действие. Резорбтивное действие: подавляет концентрацию внимания, процессы внутреннего торможения в коре, условные рефлексы, центры продолговатого мозга в больших дозах, центр
Этанол (спирт этиловый) Этиловый спирт – легко воспламеняющаяся бесцветная жидкость, с характерным запахом, обладающая наркотическим действием, вызывает сначала возбуждение, а затем паралич нервной системы. В медицинской практике спирт этиловый в основном используется в качестве антисептика, местнораздражающего и противошокового средства. Местное применение: – 40% – наложение компрессов при воспалительных заболеваниях внутренних органов, мышц, суставов – раздражающее действие; – 95 % – лечение ожогов – вяжущее действие; – 70% – обработка инструментов (95%), рук хирурга и операционного поля – противомикробное действие. Резорбтивное действие: подавляет концентрацию внимания, процессы внутреннего торможения в коре, условные рефлексы, центры продолговатого мозга в больших дозах, центр
 терморегуляции, расширяет сосуды кожи, на холоде может способствовать переохлаждению, повышает секрецию желез желудка, оказывает мочегонное действие, легко проникает через плаценту, вызывает психическую и физическую зависимость, может привести к алкоголизму. При остром отравлении: вызывать рвоту, промыть желудок, внутрь солевое слабительное – 20 -30 г магния сульфата на стакан воды, внутривенно 40% р-р глюкозы для детоксикации, 4% р-р натрия гидрокарбаната для устранения ацидоза, при необходимости дыхательные аналептики (бемегрид, кофеин), необходимо согревать больного. Лечение алкоголизма проводят в стационарах. Для выработки отрицательных рефлексов на алкоголь применяют дисульфирам (тетурам), для имплантации под кожу – эспераль.
терморегуляции, расширяет сосуды кожи, на холоде может способствовать переохлаждению, повышает секрецию желез желудка, оказывает мочегонное действие, легко проникает через плаценту, вызывает психическую и физическую зависимость, может привести к алкоголизму. При остром отравлении: вызывать рвоту, промыть желудок, внутрь солевое слабительное – 20 -30 г магния сульфата на стакан воды, внутривенно 40% р-р глюкозы для детоксикации, 4% р-р натрия гидрокарбаната для устранения ацидоза, при необходимости дыхательные аналептики (бемегрид, кофеин), необходимо согревать больного. Лечение алкоголизма проводят в стационарах. Для выработки отрицательных рефлексов на алкоголь применяют дисульфирам (тетурам), для имплантации под кожу – эспераль.
 Снотворные средства (гипнотики) Опр-е: (от греч. hypnos – сон) – средства, способствующие наступлению сна. Оказывают седативное, снотворное, противосудорожное действие, миорелаксирующее действие.
Снотворные средства (гипнотики) Опр-е: (от греч. hypnos – сон) – средства, способствующие наступлению сна. Оказывают седативное, снотворное, противосудорожное действие, миорелаксирующее действие.
 а) пр-е барбитуровой к-ты – Фенобарбитал (люминал), Циклобарбитал, «Реладорм» ; Большинство препаратов этой группы исключено из реестра ЛС, так как они укорачивают фазу быстрого сна, вызывают привыкание и пристрастие. Фенобарбитал используется, в основном, как противосудорожное средство. б) бензодиазепины: Мидазолам (Флормидал), Нитразепам (Радедорм), Оксазепам (Тазепам), Диазепам (Седуксен, реланиум), Хлордиазепоксид (Хлозепид, Элениум), Дифенилгидрамина гидрохлорид (Димедрол) в) циклопирролоны: Залеплон (Анданте), Зопиклон (Имован), Золпидем (Ивадал); г) блокаторы Н 1 -рецепторов гистамина: Доксиламин (Донормил); д) препараты мелатонина: Мелаксен.
а) пр-е барбитуровой к-ты – Фенобарбитал (люминал), Циклобарбитал, «Реладорм» ; Большинство препаратов этой группы исключено из реестра ЛС, так как они укорачивают фазу быстрого сна, вызывают привыкание и пристрастие. Фенобарбитал используется, в основном, как противосудорожное средство. б) бензодиазепины: Мидазолам (Флормидал), Нитразепам (Радедорм), Оксазепам (Тазепам), Диазепам (Седуксен, реланиум), Хлордиазепоксид (Хлозепид, Элениум), Дифенилгидрамина гидрохлорид (Димедрол) в) циклопирролоны: Залеплон (Анданте), Зопиклон (Имован), Золпидем (Ивадал); г) блокаторы Н 1 -рецепторов гистамина: Доксиламин (Донормил); д) препараты мелатонина: Мелаксен.
 П-я: бессонница: нарушение засыпания (невротическая), нарушение сна (атеросклеротическая), нарушения засыпания и сна (общая или тотальная). П. Д. : нарушение фазовой структуры сна, укорочение фазы активного сна, привыкание, психическая зависимость, поражение печени, почек. Пер-ка: сонливость, вялость, апатия, угнетение дыхания, потеря сознания, миореолаксация, гипотермия. П-щь: промывание желудка, адсорбирующие, солевые слабительные, форсированный диурез, оксигенотерапия, гемодиализ. Пр-я: заболевания печени, почек.
П-я: бессонница: нарушение засыпания (невротическая), нарушение сна (атеросклеротическая), нарушения засыпания и сна (общая или тотальная). П. Д. : нарушение фазовой структуры сна, укорочение фазы активного сна, привыкание, психическая зависимость, поражение печени, почек. Пер-ка: сонливость, вялость, апатия, угнетение дыхания, потеря сознания, миореолаксация, гипотермия. П-щь: промывание желудка, адсорбирующие, солевые слабительные, форсированный диурез, оксигенотерапия, гемодиализ. Пр-я: заболевания печени, почек.
 Анальгетики Опр-е: (от греч. analges – обезболенный) в-ва, при резорбтивном действии избирательно подавляющие болевую чувствительность; не нарушают сознание в отличие от средств для наркоза.
Анальгетики Опр-е: (от греч. analges – обезболенный) в-ва, при резорбтивном действии избирательно подавляющие болевую чувствительность; не нарушают сознание в отличие от средств для наркоза.
 Наркотические (опиоидные) анальгетики Опий (от греч. opos – сок) – высохший на воздухе млечный сок из надрезов на незрелых коробочках снотворного мака (Papaver somniferum). В 1806 г. 20 -летний немецкий фармацевт Фридрих Сертюрнер выделил алкалоид опия и назвал его «морфин» в честь Морфея, греческого бога сна.
Наркотические (опиоидные) анальгетики Опий (от греч. opos – сок) – высохший на воздухе млечный сок из надрезов на незрелых коробочках снотворного мака (Papaver somniferum). В 1806 г. 20 -летний немецкий фармацевт Фридрих Сертюрнер выделил алкалоид опия и назвал его «морфин» в честь Морфея, греческого бога сна.
 Вызывают эйфорию (греч. eu – хорошо, phero – переношу, – повышенное благодушное настроение в сочетании с беспечностью, необоснованным оптимизмом), седативный, снотворный эффекты, развивается привыкание, психическая и физическая зависимость, резкая отмена вызывает абстиненцию (лишение).
Вызывают эйфорию (греч. eu – хорошо, phero – переношу, – повышенное благодушное настроение в сочетании с беспечностью, необоснованным оптимизмом), седативный, снотворный эффекты, развивается привыкание, психическая и физическая зависимость, резкая отмена вызывает абстиненцию (лишение).
 Делятся на природные и синтетические. Природные: 1) Морфина г/хл – 1 -2% в ампулах, морфилонг – морфинг пролонгированного действия. Ф-ка: мощное обезболивающее действие (стимуляция опиоидных рецепторов и противоболевой системы, притупление вегетативной реакции и эмоциональной окраски на боль), возбуждает центры нервов – глазодвигательного (вызывает сужение зрачка) и блуждающих (повышает тонус бронхов и провоцирует бронхоспазм), угнетает центры – рвотный, дыхательный, кашлевой, терморегуляции (снижает температуру тела), вызывает спазм сфинктеров гладкой мускулатуры (затрудняет мочеиспускание).
Делятся на природные и синтетические. Природные: 1) Морфина г/хл – 1 -2% в ампулах, морфилонг – морфинг пролонгированного действия. Ф-ка: мощное обезболивающее действие (стимуляция опиоидных рецепторов и противоболевой системы, притупление вегетативной реакции и эмоциональной окраски на боль), возбуждает центры нервов – глазодвигательного (вызывает сужение зрачка) и блуждающих (повышает тонус бронхов и провоцирует бронхоспазм), угнетает центры – рвотный, дыхательный, кашлевой, терморегуляции (снижает температуру тела), вызывает спазм сфинктеров гладкой мускулатуры (затрудняет мочеиспускание).
 П-я: переломы, инфаркт миокарда, глубокие ожоги, в онкологии – безнадежным больным. П. Д. : выраженное угнетение дыхания, лекарственная зависимость, способность вызывать спазм сфинктеров. Пр-я: бронхиальная астма, острые воспалительные заболевания органов брюшной полости, черепно-мозговые травмы, детям до 2 лет, кормящим матерям.
П-я: переломы, инфаркт миокарда, глубокие ожоги, в онкологии – безнадежным больным. П. Д. : выраженное угнетение дыхания, лекарственная зависимость, способность вызывать спазм сфинктеров. Пр-я: бронхиальная астма, острые воспалительные заболевания органов брюшной полости, черепно-мозговые травмы, детям до 2 лет, кормящим матерям.
 При пер-ке: гипотермия, сужение зрачка, потеря сознания, брадикардия, миорелаксация скелетных мышц, спазм сфинктеров гладкой мускулатуры, угнетение дыхания (дыхание Чейна-Стокса, смерть наступает вследствие паралича дыхательного центра).
При пер-ке: гипотермия, сужение зрачка, потеря сознания, брадикардия, миорелаксация скелетных мышц, спазм сфинктеров гладкой мускулатуры, угнетение дыхания (дыхание Чейна-Стокса, смерть наступает вследствие паралича дыхательного центра).
 Специфические антидоты, вытесняющие морфин из опиатных рецепторов – конкурентные антагонисты: налорфин и налоксон – возбуждают дыхательный центр при отравлении морфином, расширяют зрачок – «+» экспресс-тест диагностики морфинизма. При отр-и следует промыть желудок р-ром перманганата калия, ввести налоксон, атропина сульфат, кофеин, катетеризовать мочевой пузырь, согревать пострадавшего.
Специфические антидоты, вытесняющие морфин из опиатных рецепторов – конкурентные антагонисты: налорфин и налоксон – возбуждают дыхательный центр при отравлении морфином, расширяют зрачок – «+» экспресс-тест диагностики морфинизма. При отр-и следует промыть желудок р-ром перманганата калия, ввести налоксон, атропина сульфат, кофеин, катетеризовать мочевой пузырь, согревать пострадавшего.
 2) Омнопон 1 -2% опия, содержит Папаверин – спазмолитик миотропного д -я – устраняет спазмы внутренних органов, расширяет бронхи, сосуды головного мозга. 3) Кодеин – противокашлевое средство, однако уступает морфину по всем показателям. П-я: очень сильный кашель. Синтетические: Тримеперидин (Промедол) – 1 -2%, в меньшей степени вызывает зависимость, привыкание, является спазмолитиком. П-я: сильная боль, в акушерстве – обезболивание родов. Бупренорфин (бупренокс) – действует слабее, может применяться сублингвально. Трамадол (Трамал) – эффективен приеме внутрь, не вызывает пристрастия. Фентанил – в 100 раз сильнее морфина, применяют для нейролептанальгезии. Этилморфин – применяют местно для лечения помутнений роговицы, противокашлевое средство. Эстоцин, Пентазоцин (Фортрал), Буторфанол (Морадол).
2) Омнопон 1 -2% опия, содержит Папаверин – спазмолитик миотропного д -я – устраняет спазмы внутренних органов, расширяет бронхи, сосуды головного мозга. 3) Кодеин – противокашлевое средство, однако уступает морфину по всем показателям. П-я: очень сильный кашель. Синтетические: Тримеперидин (Промедол) – 1 -2%, в меньшей степени вызывает зависимость, привыкание, является спазмолитиком. П-я: сильная боль, в акушерстве – обезболивание родов. Бупренорфин (бупренокс) – действует слабее, может применяться сублингвально. Трамадол (Трамал) – эффективен приеме внутрь, не вызывает пристрастия. Фентанил – в 100 раз сильнее морфина, применяют для нейролептанальгезии. Этилморфин – применяют местно для лечения помутнений роговицы, противокашлевое средство. Эстоцин, Пентазоцин (Фортрал), Буторфанол (Морадол).
 Порядок хранения лекарственных средств регламентирован Приказом Министерства здравоохранения РФ от 13. 11. 1996 г. № 377. Наркотические лекарственные средства, ядовитые (список А) должны храниться в сейфах или в железных шкафах с надежным запором. Список ядовитых средств хранится в шкафу с указанием высших разовых суточных доз. Особо ядовитые средства хранят во внутреннем отделении сейфа. Комнаты и сейфы с наркотическими и особо ядовитыми средствами должны иметь сигнализацию, на окнах – металлические решетки. Медикаменты списка Б и готовые средства, их содержащие, хранят в отдельных шкафах, запираемых на замок, с надписью “Б”, с указанием перечня препаратов и высших разовых и суточных доз.
Порядок хранения лекарственных средств регламентирован Приказом Министерства здравоохранения РФ от 13. 11. 1996 г. № 377. Наркотические лекарственные средства, ядовитые (список А) должны храниться в сейфах или в железных шкафах с надежным запором. Список ядовитых средств хранится в шкафу с указанием высших разовых суточных доз. Особо ядовитые средства хранят во внутреннем отделении сейфа. Комнаты и сейфы с наркотическими и особо ядовитыми средствами должны иметь сигнализацию, на окнах – металлические решетки. Медикаменты списка Б и готовые средства, их содержащие, хранят в отдельных шкафах, запираемых на замок, с надписью “Б”, с указанием перечня препаратов и высших разовых и суточных доз.
 Фармакокинетика. I. Пути введения лекарств: 1) энтеральные (греч. enteron – кишка) – вещество поступает в организм через желудочно-кишечный тракт (ЖКТ): а) пероральный (лат. – per os) – через рот, самый удобный и простой, однако эффект развивается через 20– 40 мин, поэтому для экстренной терапии не годится, биодоступность низкая (многие лекарства разрушаются под действием соляной кислоты, пищеварительных (гидролитических) и печеночных (микросомальных) ферментов); б) сублингвальный (лат. sub lingua) – под язык, эффект наступает быстро (через 2 -3 мин), лекарства попадают в бoльшoй круг кровообращения, минуя желудочно-кишечный тракт и печень, чтo позволяет избежать его биотрансформации (нитроглицерин приступе стенокардии, а клофелин и нифедипин при гипертоническом кризе); в) перлингвальный – в полости рта; г) трансбуккальный – нанесение пластинок на слизистую верхней десны над клыком;
Фармакокинетика. I. Пути введения лекарств: 1) энтеральные (греч. enteron – кишка) – вещество поступает в организм через желудочно-кишечный тракт (ЖКТ): а) пероральный (лат. – per os) – через рот, самый удобный и простой, однако эффект развивается через 20– 40 мин, поэтому для экстренной терапии не годится, биодоступность низкая (многие лекарства разрушаются под действием соляной кислоты, пищеварительных (гидролитических) и печеночных (микросомальных) ферментов); б) сублингвальный (лат. sub lingua) – под язык, эффект наступает быстро (через 2 -3 мин), лекарства попадают в бoльшoй круг кровообращения, минуя желудочно-кишечный тракт и печень, чтo позволяет избежать его биотрансформации (нитроглицерин приступе стенокардии, а клофелин и нифедипин при гипертоническом кризе); в) перлингвальный – в полости рта; г) трансбуккальный – нанесение пластинок на слизистую верхней десны над клыком;
 Основные сведения об аптеке. Правила хранения и учета лекарственных средств в аптеках и отделениях стационаров. Аптека – особая специализированная организация системы здравоохранения, занимающаяся изготовлением, фасовкой, анализом и отпуском лекарственных средств. Основной вид деятельность аптеки – оказание фармацевтической помощи населению, консультирование врача и пациента с целью определения наиболее эффективного, безопасного и экономически оправданного курса лечения. В 1547 г. появились первые аптеки в России.
Основные сведения об аптеке. Правила хранения и учета лекарственных средств в аптеках и отделениях стационаров. Аптека – особая специализированная организация системы здравоохранения, занимающаяся изготовлением, фасовкой, анализом и отпуском лекарственных средств. Основной вид деятельность аптеки – оказание фармацевтической помощи населению, консультирование врача и пациента с целью определения наиболее эффективного, безопасного и экономически оправданного курса лечения. В 1547 г. появились первые аптеки в России.
 д) ректальный (греч. rectum) – через прямую кишку, при заболеваниях желудочно-кишечного тракта, при бессознательном состоянии больного. Биодоступность при этом пути введения выше, чем при пероральном, около 1/3 лекарств поступает в общий кровоток, минуя печень; 2) парентеральные (para – около) – вещество минует желудочнокишечный тракт, часто вводят вещества, разрушающиеся в ЖКТ: а) аппликационный (трансдермальный) – вещество наносится на кожу и слизистые оболочки; б) подкожный – в подкожную жировую клетчатку (изотонические водные или масляные растворы), эффект – через 5 -15 мин. , растворы должны быть стерильными и апирогенными; в) внутримышечный – в верхний наружный квадрант ягодицы (изотонические водные растворы, масляные растворы, суспензии), эффект – несколько быстрее, чем при подкожном введении, создается депо препарата в месте инъекции; г) внутривенный – медленно в течение нескольких минут и капельно – часов (только водные растворы), обеспечивает быстрое наступление эффекта и точное дозирование; ства
д) ректальный (греч. rectum) – через прямую кишку, при заболеваниях желудочно-кишечного тракта, при бессознательном состоянии больного. Биодоступность при этом пути введения выше, чем при пероральном, около 1/3 лекарств поступает в общий кровоток, минуя печень; 2) парентеральные (para – около) – вещество минует желудочнокишечный тракт, часто вводят вещества, разрушающиеся в ЖКТ: а) аппликационный (трансдермальный) – вещество наносится на кожу и слизистые оболочки; б) подкожный – в подкожную жировую клетчатку (изотонические водные или масляные растворы), эффект – через 5 -15 мин. , растворы должны быть стерильными и апирогенными; в) внутримышечный – в верхний наружный квадрант ягодицы (изотонические водные растворы, масляные растворы, суспензии), эффект – несколько быстрее, чем при подкожном введении, создается депо препарата в месте инъекции; г) внутривенный – медленно в течение нескольких минут и капельно – часов (только водные растворы), обеспечивает быстрое наступление эффекта и точное дозирование; ства
 д) внутриартериальный – в артерию, снабжающую кровью определенный орган (печень, сосуды, конечности) для создания в нем высокой концентрации препарата; е) субарахноидальный – под оболочки спинного мозга при плохой проницаемости веществ через оболочки гематоэнцефалический барьер (антибиотики для лечения менингита, местные анестетики); ж) местное применение – на поверхность кожи, слизистых оболочек для оказания местного лечебного эффекта (противовоспалительного, анестезирующего, антисептического и т. д. ); з) ингаляционный – путем вдыхания газообразных веществ, летучих жидкостей и мельчайших порошков (средства для наркоза, аэрозоли приступах бронхиальной астмы, стенокардии); и) электрофорез – перенос ЛВ с поверхности кожи в глублежащие ткани с помощью гальванического тока.
д) внутриартериальный – в артерию, снабжающую кровью определенный орган (печень, сосуды, конечности) для создания в нем высокой концентрации препарата; е) субарахноидальный – под оболочки спинного мозга при плохой проницаемости веществ через оболочки гематоэнцефалический барьер (антибиотики для лечения менингита, местные анестетики); ж) местное применение – на поверхность кожи, слизистых оболочек для оказания местного лечебного эффекта (противовоспалительного, анестезирующего, антисептического и т. д. ); з) ингаляционный – путем вдыхания газообразных веществ, летучих жидкостей и мельчайших порошков (средства для наркоза, аэрозоли приступах бронхиальной астмы, стенокардии); и) электрофорез – перенос ЛВ с поверхности кожи в глублежащие ткани с помощью гальванического тока.
 II. Всасывание лекарств в кровь (резорбция): 1) пассивная диффузия – проникновение вещества через какой-либо орган клетки; движущей силой является разность концентраций; 2) фильтрация – всасывание через поры клетки; 3) активный транспорт – всасывание через молекулы носителя. III. Распределение: 1) равномерное, поэтому приходится вводить большие дозы; 2) депонирование – задержка лекарств в тканях организма, из которых с течением времени оно поступает в кровь. IV. Биотрансформация, метаболизм: Процесс химических превращений лекарств в печени под влиянием ферментных систем, протекает в виде двух типов химических процессов: 1) несинтетические реакции (метаболическая трансформация) – разложение ЛВ за счет окисления, восстановления, гидролиза с последующим образованием метаболитов;
II. Всасывание лекарств в кровь (резорбция): 1) пассивная диффузия – проникновение вещества через какой-либо орган клетки; движущей силой является разность концентраций; 2) фильтрация – всасывание через поры клетки; 3) активный транспорт – всасывание через молекулы носителя. III. Распределение: 1) равномерное, поэтому приходится вводить большие дозы; 2) депонирование – задержка лекарств в тканях организма, из которых с течением времени оно поступает в кровь. IV. Биотрансформация, метаболизм: Процесс химических превращений лекарств в печени под влиянием ферментных систем, протекает в виде двух типов химических процессов: 1) несинтетические реакции (метаболическая трансформация) – разложение ЛВ за счет окисления, восстановления, гидролиза с последующим образованием метаболитов;
 2) синтетические реакции (конъюгация) – присоединение к ЛВ различных химических группировок в результате их взаимодействия с кислотами (глюкуроновой, серной, аминокислотами), метилирования, ацетилирования с последующим образованием конъюгатов. Как правило, в результате биотрансформации образуются менее активные соединения, водорастворимые (гидрофильные), которые легко выводятся из организма почками. Пролекарство – вещество, в результате метаболизма которого образуются фармакологически активные метаболиты. При заболеваниях печени происходит усиление действия лекарств изза ослабления процессов биотрансформации.
2) синтетические реакции (конъюгация) – присоединение к ЛВ различных химических группировок в результате их взаимодействия с кислотами (глюкуроновой, серной, аминокислотами), метилирования, ацетилирования с последующим образованием конъюгатов. Как правило, в результате биотрансформации образуются менее активные соединения, водорастворимые (гидрофильные), которые легко выводятся из организма почками. Пролекарство – вещество, в результате метаболизма которого образуются фармакологически активные метаболиты. При заболеваниях печени происходит усиление действия лекарств изза ослабления процессов биотрансформации.
 V. Выделение лекарств из организма (элиминация (от лат. – eliminare – изгонять), экскреция): 1) через почки (моча) выводятся растворимые в воде (гидрофильные) соединения; 2) через кожу (потовые, сальные железы); 3) через ЖКТ (кал) выводятся растворимые в жирах (липофильные) соединения; 4) легкие (выдыхаемый воздух) выводятся летучие лекарственные вещества. Период полувыведения (Т 0, 5) – время, в течение которого концентрация ЛС в плазме уменьшается наполовину от ее начальной величины.
V. Выделение лекарств из организма (элиминация (от лат. – eliminare – изгонять), экскреция): 1) через почки (моча) выводятся растворимые в воде (гидрофильные) соединения; 2) через кожу (потовые, сальные железы); 3) через ЖКТ (кал) выводятся растворимые в жирах (липофильные) соединения; 4) легкие (выдыхаемый воздух) выводятся летучие лекарственные вещества. Период полувыведения (Т 0, 5) – время, в течение которого концентрация ЛС в плазме уменьшается наполовину от ее начальной величины.
 Фармакодинамика. Фармакодинамика изучает механизмы действия лекарств: 1) взаимодействие лекарств с рецепторами: миметики (от греч. – mimesis – подражание), агонисты (от греч. agonistes – соперник, agon – борьба) – вещества, возбуждающие рецепторы; блокаторы (ингибиторы, антагонисты) – вещества, понижающие чувствительность рецепторов; 2) взаимодействие лекарств с ферментами: индукторы – вещества, повышающие активность ферментов; ингибиторы – вещества, понижающие активность ферментов.
Фармакодинамика. Фармакодинамика изучает механизмы действия лекарств: 1) взаимодействие лекарств с рецепторами: миметики (от греч. – mimesis – подражание), агонисты (от греч. agonistes – соперник, agon – борьба) – вещества, возбуждающие рецепторы; блокаторы (ингибиторы, антагонисты) – вещества, понижающие чувствительность рецепторов; 2) взаимодействие лекарств с ферментами: индукторы – вещества, повышающие активность ферментов; ингибиторы – вещества, понижающие активность ферментов.
 Виды действия лекарственных веществ: Главное и побочное. Главным считают тот эффект лекарственного средства, на который рассчитывают, используя его в данном конкретном случае. Все остальные эффекты называют побочными. Побочным действием называют вредную и нежелательную для организма реакцию, возникающую при назначении лекарственного средства для лечения, диагностики и профилактики заболеваний. Не все побочные эффекты является нежелательными. Так, противоаллергический (главное действие) препарат димедрол обладает побочным действием – угнетает ЦНС, вызывая сонливость, поэтому его не применяют при аллергии у водителей транспорта, т. к. снижается внимание и скорость реакций. В то же время используют димедрол в качестве снотворного средства, т. е. побочный эффект в этом случае становится главным.
Виды действия лекарственных веществ: Главное и побочное. Главным считают тот эффект лекарственного средства, на который рассчитывают, используя его в данном конкретном случае. Все остальные эффекты называют побочными. Побочным действием называют вредную и нежелательную для организма реакцию, возникающую при назначении лекарственного средства для лечения, диагностики и профилактики заболеваний. Не все побочные эффекты является нежелательными. Так, противоаллергический (главное действие) препарат димедрол обладает побочным действием – угнетает ЦНС, вызывая сонливость, поэтому его не применяют при аллергии у водителей транспорта, т. к. снижается внимание и скорость реакций. В то же время используют димедрол в качестве снотворного средства, т. е. побочный эффект в этом случае становится главным.
 2. Местное и резорбтивное. Местное – эффект развивается на месте введения вещества (местноанестезирующие, вяжущие средства). Резорбтивное (лат. resorbtio – всасывание) – эффект развивается после всасывания вещества в системный кровоток. Избирательное (селективное) действие – проявляется преимущественно на определенные органы и ткани (сердечные гликозиды на миокард). 3. Прямое и косвенное. Прямое – проявляется в тканях при непосредственном контакте с лекарством. Косвенное является следствием прямого. Рефлекторное – эффект развивается вследствие раздражения чувствительных рецепторов (горчичники улучшают питание тканей легких).
2. Местное и резорбтивное. Местное – эффект развивается на месте введения вещества (местноанестезирующие, вяжущие средства). Резорбтивное (лат. resorbtio – всасывание) – эффект развивается после всасывания вещества в системный кровоток. Избирательное (селективное) действие – проявляется преимущественно на определенные органы и ткани (сердечные гликозиды на миокард). 3. Прямое и косвенное. Прямое – проявляется в тканях при непосредственном контакте с лекарством. Косвенное является следствием прямого. Рефлекторное – эффект развивается вследствие раздражения чувствительных рецепторов (горчичники улучшают питание тканей легких).
 4. Тератогенное и эмбриотоксическое. Тератогенное (от греч. teras – урод) – нарушение внутриутробного развития плода и появление врожденных уродств (заячья губа, отсутствие конечностей и др. ). Эмбриотоксическое (от греч. embryon – зародыш) – неблагоприятное действие веществ на плод в начале беременности, приводящее к гибели плода.
4. Тератогенное и эмбриотоксическое. Тератогенное (от греч. teras – урод) – нарушение внутриутробного развития плода и появление врожденных уродств (заячья губа, отсутствие конечностей и др. ). Эмбриотоксическое (от греч. embryon – зародыш) – неблагоприятное действие веществ на плод в начале беременности, приводящее к гибели плода.
 Доза. Виды доз. Широта терапевтического действия препарата. Доза – количество вещества, введенное в организм. Виды доз: разовая – назначается на один прием; суточная – доза препарата, назначаемая в течение суток; курсовая – количество лекарственного средства, назначаемое на курс лечения; ударная – для создания высокой концентрации ЛС в организме в течение короткого промежутка времени первая доза превышает дозу, вводимую в последующем на один прием; минимальная терапевтическая доза – наименьшее количество вещества, вызывающее первоначальный лечебный эффект; средняя терапевтическая доза – количество вещества, вызывающее наилучший (оптимальный) лечебный эффект; высшая доза: разовая или суточная – максимально допустимое количество вещества, вводимое за раз или за сутки; установлена для списка А (Venena – ядовитые вещества) и списка Б (Heroica – сильнодействующие вещества);
Доза. Виды доз. Широта терапевтического действия препарата. Доза – количество вещества, введенное в организм. Виды доз: разовая – назначается на один прием; суточная – доза препарата, назначаемая в течение суток; курсовая – количество лекарственного средства, назначаемое на курс лечения; ударная – для создания высокой концентрации ЛС в организме в течение короткого промежутка времени первая доза превышает дозу, вводимую в последующем на один прием; минимальная терапевтическая доза – наименьшее количество вещества, вызывающее первоначальный лечебный эффект; средняя терапевтическая доза – количество вещества, вызывающее наилучший (оптимальный) лечебный эффект; высшая доза: разовая или суточная – максимально допустимое количество вещества, вводимое за раз или за сутки; установлена для списка А (Venena – ядовитые вещества) и списка Б (Heroica – сильнодействующие вещества);


