Лекция Поздний токсикоз - редакция 2012г.pptx
- Количество слайдов: 89

ТЕМА: ПОЗДНИЕ ГЕСТОЗЫ. ОСОБЕННОСТИ КЛИНИКИ, СОВРЕМЕННЫЕ МЕТОДЫ ЛЕЧЕНИЯ. Асс. кафедры к. м. н. доцент Новопашина. Галина. Николаевна

План лекции: 1. Актуальность проблемы. 2. Классификация поздних гестозов. 3. Особенности клиники, 4. Диагностика гестоза, 5. Лечение гестозов. 6. Показания и методы родоразрешения при гестозе. 7. Профилактика тяжелых форм гестоза 8. Клинические протоколы по ведению беременных с гестозом

Гестоз беременных – это синдром полиорганной функциональной недостаточности, который развивается в результате несоответствия возможностей адаптационных систем организма матери адекватно обеспечивать потребности развивающегося плода. Реализуется это несоответствие через плацентарную недостаточность.

Фетоплацентарный комплекс является основным этиологическим фактором возникновения гестоза (гестоз не встречается вне беременности и после родов клинические проявления его прекращаются). Полиорганные нарушения, возникающие при гестозе, могут привести к материнской и перинатальной заболеваемости и смертности.

Актуальность: Проблема гестоза беременных – одна из наиболее актуальных в современном акушерстве, это распространенное и тяжелое осложнение беременности. Гестоз является одной из основных причин материнской и перинатальной смертности. Частота гестоза составляет от 15 до 20 % по данным различных стационаров. Высокий процент гестозов обусловлен неудовлетворительным состоянием здоровья населения.

Этиопатогенез. Плодное яйцо является основным этиологическим фактором возникновения гестоза, так как он не встречается вне беременности и после ее прерывания симптомы гестоза прекращаются.

Основные звенья патогенеза: 1. Генерализованная вазоконстрикция 2. Гиповолемия 3. Нарушение реологических свойств крови (изменение вязкости крови, агрегационных свойств клеток крови), 4. Развитие синдрома диссиминированного внутрисосудистого свертывания крови (ДВС синдром).

В патогенезе выделяют 2 этапа: 1 - формирование плацентарной ишемии и локальной эндотелиальной дисфункции, первичной и вторичной плацентарной недостаточности; 2 - формирование системной эндотелиальной дисфункции и полиорганных нарушений.

Классификация гестоза. 1. 2. 3. 4. 5. Прегестоз Водянка беременных Нефропатия (гестоз) Преэклампсия Эклампсия Атипические формы гестоза: 1. HELLH – синдром 2. Острый жировой гепатоз

Клиника. Классический гестоз характеризуется триадой симптомов: отеки, гипертензия, протеинурия (триада Цангемейстера). У беременных с гестозом определяют типы центральной гемодинамики: гиперкинетический, гипокинетический, эукинетический.

При гиперкинетическом типе ЦГД гипертензия обусловлена высокими объемными показателями, а не увеличением общего периферического сопротивления сосудов (ОПСС), и нарушений маточно – плацентарно – плодовой гемодинамики не отмечается. При эукинетическом и гипокинетическом типе ЦГД гипертензия у беременных с гестозом развивается вследствие возрастания ОПСС, в результате этого значительно увеличивается частота и тяжесть нарушений почечной и маточно- плацентарно- плодовой гемодинамики.

Прегестоз - комплекс патологических изменений в организме беременной предшествующий клинической картине гестоза. Для диагностики прегестоза применяются пробы, основанные на выявлении патологических реакций сердечно-сосудистой системы, изменений в моче и крови. Для этой цели могут быть использованы простые, достаточно информативные методы, не требующие специальной аппаратуры.

Методы диагностики прегестоза: - сосудистая ассиметрия при измерении АД на обеих руках, - снижение пульсового давления до 30 мм рт. ст. (норма 40 -50) - изменение периферического кровотока, который можно выявить при поднимании рук над головой и сжиманием кистей рук в кулак в течение 3 -5 секунд, после чего руки опускаются с разжатыми кистями, побледнение кистей или появление парестезий в них свидетельствует о нарушении периферического кровообращения,

- увеличение височно-плечевого коэффициента (отношение кровяного давления в височной артерии к плечевой при норме 0, 5), - сужение артериальных сосудов при исследовании глазного дна, - повышение удельного веса крови, - диспротеинемия (снижение альбуминов, увеличение гамма-глобулиновых фракций), - уменьшение числа тромбоцитов в динамике.

О наличии скрытых отеков можно судить по следующим признакам: - тесная обувь к концу дня, - положительный симптом кольца, - патологическая прибавка массы тела (более 350 -400 гр), - снижение суточного диуреза, - положительная проба Мак-Клюра-Олдрича.

Степени водянки беременных: 1 степень - отеки нижних конечностей 2 степень - отеки нижних конечностей и передней брюшной стенки 3 степень - отеки нижних конечностей, брюшной стенки и лиц 4 степень - анасарка

Нефропатия легкой степени: - повышение АД не выше, чем 25 -30% от исходного уровня, 150/90, - протеинурия до 1 г/л, - дефицит суточного диуреза 15%. Нефропатия средней степени: - повышение АД до 40% от исходного уровня, 170/100, - протеинурия до 3 г/л, - дефицит суточного диуреза 25%.

Нефропатия тяжелой степени: - повышение АД выше 40% от исходного уровня, более 170/100, - протеинурия более 3 г/л, - дефицит суточного диуреза свыше 25%.
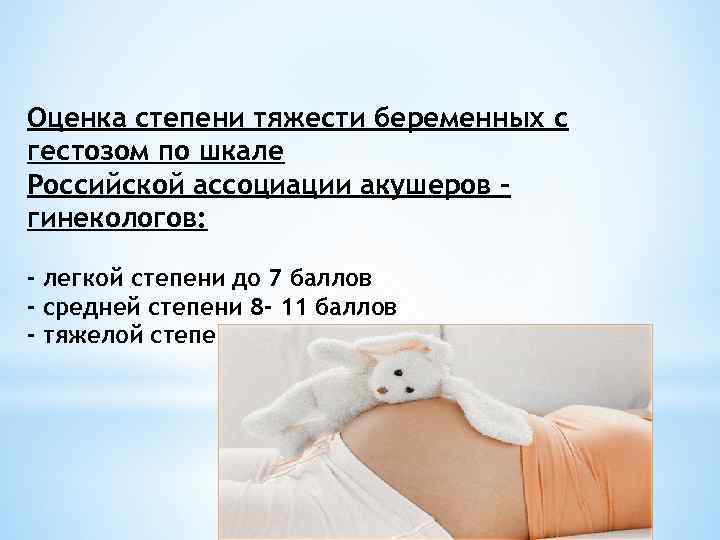
Оценка степени тяжести беременных с гестозом по шкале Российской ассоциации акушеров – гинекологов: - легкой степени до 7 баллов - средней степени 8 - 11 баллов - тяжелой степени 12 и более баллов

В диагностике еще ориентируются на среднее АД (САД) = (систолическое давление + 2 диастолических): 3. В норме САД 100. Для определения степени тяжести гестоза, выбора метода лечения и акушерской тактики имеет значение определение типа центральной гемодинамики.

Преэклампсия Появляются дополнительные симптомы, связанные с нарушением кровообращения в ЦНС и вегетативной нервной системе, повышением внутричерепного давления и отеком мозга, развивающихся на фоне нефропатии: расстройство зрения, головная боль, боли в эпигастрии, головокружение, чувство переполнения в голове и конечностях, заложенность носа, осиплость голоса, снижение слуха, гипертермия.

Эклампсия Это клинически выраженный синдром полиорганной недостаточности, характеризуется: выраженными нарушениями мозгового кровообращения, отеком головного мозга, развитием 1 или более судорожных припадков.

Периоды приступа эклампсии: 1 – предсудорожный – мелкие фибриллярные подергивания мышц лица с дальнейшим распространением на верхние конечности, продолжительность 20 -30 сек. 2 – тонические судороги – тонические сокращения всей скелетной мускулатуры, тело вытягивается и напрягается, позвоночник изгибается, потеря сознания, бледность лица, апноэ, цианоз, прикус языка, смыкание челюстей, «закатывание глаз» , длительность 30 секунд

3 - клонические судороги, при этом отмечается сокращение отдельных мышечных групп, продолжительность от нескольких секунд до 2 минут; 4 – разрешение припадка - судороги прекращаются, глубокий вдох, появляется прерывистое шумное дыхание, изо рта пена с примесью крови; сужение зрачков, постепенно дыхание восстанавливается, женщина приходит в сознание, о случившемся ничего не помнит, амнезия.

Осложнения эклампсии: - гипертоническая энцефалопатия, - геморрагический инсульт, - субарахноидальные кровоизлияния, - ПОНРП, - ДВС - синдром, - внутриутробная гибель плода, - отек легких, - синдром острого легочного повреждения, - аспирационный синдром, - нарушения зрения, острая печеночно – почечная недостаточность, - послеродовые психозы.

Осложнения гестоза Осложнения беременной 1. Сердечно-сосудистая недостаточность, отек легких; 2. Кровоизлияние в мозг, церебральная гипоксия, отек, кома; 3. Отслойка сетчатки и кровоизлияние в сетчатку; 4. Острая почечная недостаточность, анурия; 5. Острая печеночная недостаточность; 6. Преждевременная отслойка нормально расположенной плаценты; 7. Материнская смертность

Осложнения со стороны плода и новорожденного 1. Острая гипоксия плода 2. Задержка внутриутробного развития плода 3. Внутриутробная гибель плода, мертворождение 4. Спонтанные преждевременные роды 5. Асфиксия новорожденного 6. Заболевания новорожденного (инфекции, диатез, рахит) 7. Перинатальная и младенческая смертность

Схема обследования беременных с гестозом 1. Тщательный сбор анамнеза с целью диагностики длительно текущих форм (время появления патологической прибавки веса, нестабильность АД). 2. Измерение АД на обеих руках, подсчет пульсового и среднего АД, выявление скрытых и явных отеков, измерение окружности голеностопного сустава, контроль суточной прибавки веса, измерение суточного диуреза. Исследование периферической крови: общий анализ крови (гемоглобин, эритроциты, тромбоциты, гематокрит).

3. Исследование венозной крови: - общий белок и белковые фракции - электролиты крови, - мочевина и остаточный азот, - билирубин (общий, прямой, непрямой) - трансаминазы, - сахар крови, - сывороточное железо, - коагулограмма

4. Общий анализ мочи, проба Нечипоренко, проба Зимницкого, проба Реберга, бак. посев мочи на микрофлору и чувствительность к антибиотикам. 5. Диагностика внутриутробного состояния плода. 6. Консультации специалистов: терапевт, окулист (глазное дно), невролог, при необходимости др. специалистов.

ТЕРАПИЯ ГЕСТОЗОВ Основные принципы терапии гестозов: 1. Лечение в акушерском стационаре 2. Ликвидация гиповолемии 3. Гипотензивная терапия 4. Нормализация реологических и коагуляционных свойств крови 5. Нормализация сосудистой проницаемости 6. Регуляция водно-солевого обмена 7. Профилактика и лечение полиорганной недостаточности 8. Профилактика и лечение плацентарной недостаточности 9. Антиоксидантная терапия.

Лечебно-охранительный режим обеспечивается приемом препаратов оказывающих седативный эффект (седуксен 0, 5%-2, 0 мл, реланиум, антигистаминные средства с седативным эффектом димедрол 1% -1 мл). Лечение гестоза должно быть в акушерском стационаре.

Инфузионная терапия применяется с целью устранения гиповолемии, восстановления тканевой перфузии, кровотока в жизненно важных органах, устранения гемоконцентрации и гипопротеинемии, коррекции электролитных и метаболических нарушений.

Гипотензивная терапия должна подбираться индивидуально с учетом типа центральной материнской гемодинамики и клинических особенностей гестоза. При гиперкинетическом типе: - бета- адреноблокаторы (корвитол 50 мг в сут), - стимуляторы центральных и периферических альфа 2 - рецепторов( клофелин 0, 0075 - 0, 015 мг или в/в 0, 01% - 0, 5 - 1, 0 мл; - метилдофа (допегит 0, 5 - 2, 0 г в сут) с фуросемидом; - антагонисты ионов кальция(сульфат магния, нифедипин 0, 01 – 0, 03 г 2 раза в сут.

При эукинетическом и гипокинетическом типах необходимо обеспечить адекватный минутный объем сердца при снижении общего периферического сопротивления сосудов: - антагонисты ионов кальция (сульфат магния, нифедипин), - периферические вазодилататоры ( празозин 1, 0 мг 2 -3 раза в день; апрессин 25 мг 2 раза); - эуфиллин 2, 4% - 10 мл с сердечными гликозидами и средствами, улучшающими работу сердца (кокарбоксилаза 100 мг в/ в).

Принципы магнезиальной терапии: Сульфат магния назначают с учетом среднего артериального давления: 1. при САД 100 - 110 мм рт ст 20 мл 25% раствора в 400 мл реополиглюкина в/в капельно, со скоростью 100 мл/час; 2. при САД 111 – 120 мм рт ст - 30 мл 25% раствора; 3. при САД 121 - 130 мм рт ст – 40 мл 25% раствора 4. при САД свыше 130 мм рт ст – 50 мл 25% раствора

Препарат вводится под контролем частоты дыхания, почасового диуреза, коленных рефлексов. Одновременно с сульфатом магния можно использовать антогонисты кальция: верапамил 80 мг, норваск 5 -10 мг в сутки, коринфар 10 мг 2 раза в сутки.

Ганглиоблокаторы назначают при проведении управляемой гипотензивной терапии: пентамин 5% - 0, 5 мл, бензогексоний по 1, 0 -1, 5 мл 2, 5% раствора в/в в изотоническом растворе. Спазмолитические препараты в сочетании с гипотензивными средствами дают возможность длительно и стойко предупреждать артериальную гипертензию и поддерживать АД на нормальном уровне.

Диуретические препараты назначают только после восполнения объема циркулирующей плазмы: - при выраженных генерализованных отеках - при уровне диастолического АД 120 мм рт. ст. и более - при диурезе менее 50 мл/час - при ЦВД более 60 мм вод. ст. - при осложнениях в виде острой левожелудочковой недостаточности - при отеке легких

Профилактика и лечение ДВС-синдрома: курантил, трентал, фраксипарин; или свежезамороженная плазма, криопреципитат, ингибиторы протеаз (под контролем коагулограммы). Гепатопротекторы: эссенциале, вит Е.

Показания к досрочному родоразрешению: - гестоз тяжелой степени при отсутствии эффекта от лечения в течение 1 -2 суток; - преэклампсия при отсутствии эффекта от лечения в течение 6 часов - эклампсия - осложнения гестоза - выраженная фетоплацентарная недостаточность. - HELLP-синдром, - ОЖГ

Показания к кесареву сечению: - эклампсия, - преэклампсия в отсутствие эффекта от лечения, - осложнения гестоза, - ПОНРП (даже непрогрессирующая), - выраженная ФПН, СЗВУРП при возможности выхаживания недоношенного новорожденного, - сочетание гестоза с др. акуш. патологией (тазовое предлежание, бесплодие), - отсутствие эффекта от родовозбуждения, - HELLP синдром, ОЖГБ.

Профилактика тяжелых форм гестоза Выделение беременных в группы риска по гестозу. Ранняя диагностика легких форм гестоза, патогенетически обоснованная терапия, своевременное решение вопроса о досрочном родоразрешении. Специфической медикаментозной профилактики гестоза не существует.

Базовый алгоритм действия медицинского персонала в критических ситуациях ( кровотечение, геморрагический или септический шок, преэклампсия, )

ВЫПОЛНЯЕТСЯ ПРИ ЛЮБЫХ КРИТИЧЕСКИХ СОСТОЯНИЯХ! 1. Руководит всеми действиями заведующий родильно-операционным блоком, в ночное время праздничные и выходные дни – ответственный дежурный врач. При возникновении противоречий в тактике лечения, в первую очередь, решаются вопросы лечения критического состояния с учетом рекомендации по лечению основного заболевания ( Приказ № 315 н).

2. При появлении женщины с тяжелой патологией в любое время суток поставить в известность ответств дежурн врача по больнице, зам. гл. врача по акуш и гинекол, зав. родильно-операционным и реанимационным отделениями (или их заместителей или исполняющих обязанности).

3. Определить и согласовать с зам главн врача и заведующими стуктурными подразделениями ( реанимации и родильного блока) план обследования, лечения, тактики ведения пациентки в соответствии с протоколом диагносцированного критического состояния. 4. Осмотр пациентки, начиная с приемного отделения, проводит бригада дежурных врачей совместно с анестезиологом. 5. Осмотр, обследование и лечение проводятся параллельно;

6. Базовое обследование при стабильном состоянии: - Группа крови и резус фактор с фенотипом, кровь на совместимость; - Общий анализ крови + время свертывания, тромбоциты, гематокрит; - Общий анализ мочи; - Биохимический анализ крови: общий белок, билирубин, АЛТ, АСТ, мочевина, креатинин, амилаза, глюкоза крови; - Коагулограмма: МНО, АЧТВ, Д-димеры (РФМК), фибринолиз, антитромбин III, ; фибриноген. - Ионограмма: калий, натрий, хлор плазмы;

-Анализ КОС, газы капиллярной или смешанной венозной крови ( при наличии дыхательной недостаточности). - Микрореакция на сифилис. - Забор крови на ВИЧ. - ЭКГ; -Консультация терапевта, невролога, окулиста (при необходимости). -Рентгенография органов грудной клетки (при необходимости); -Мазок на флору (при необходимости);

7. Минимальный объём обследования при угрожающем состоянии: - Группа крови и резус фактор с фенотипом, кровь на совместимость. - Гемоглобин, гематокрит, время свертывания, тромбоциты. - Общий анализ мочи. - Биохимический анализ крови: общий белок, билирубин, креатинин, сахар. - Коагулограмма: МНО, АЧТВ, Д- димеры, фибриноген.

ПРОТОКОЛ № 5 Базисная терапия преэклампсии Догоспитальный этап. Скорая помощь 1. Оценка тяжести преэклампсии: АД, сознание, головная боль, судороги, одышка, боли в животе, кровотечение из родовых путей, сердцебиение плода. 2. Адекватный венозный доступ 3. Магния сульфат 5 г -25% 20 мл в/в медленно (за 1015 мин) и 100 мл капельно 1 -2 г/час 4. Инфузия: только магния сульфат на изотоническом кристаллоидном растворе. 5. При АД выше 160/110 мм. рт. ст-гипотензивная терапия: нифедипин 10 мг (под язык), возможно повторить через 20 мин, или клофелин 0, 01% 1, 0 мл в/м.

6. При судорожной готовности: обеспечение проходимости дыхательных путей. 7. При судорожной готовности: бензодиазепины (диазепам 10 мг) в/в однократно. 8. Вызвать на себя реанимационную бригаду. 9. При отсутствии сознания и/или серии судорожных приступов- поддерживание проходимости дыхательных путей, при необходимости ИВЛ (при наличии реанимационной бригады). 10. Оповестить родовспомогательное учреждение о транспортировке беременной с преэклампсией. 11. Госпитализация на каталке предпочтительно в родильное отделение многопрофильного ЛПУ.

Приемное отделение 1. Максимально быстрый перевод в отделение реанимации или в палату интенсивной терапии. 2. Катетеризация периферической вены катетером наиболее возможного диаметра. 3. Обследование согласно базовому алгоритму. 4. Почасовой контроль диуреза. 5. Неинвазивный мониторинг: АД, ЧСС, ЭКГ, ЧДД, пульсоксиметрия.

Отделение интенсивной терапии: 1. Обследование по базовому алгоритму. 2. Консультация окулиста, невролога. 3. Катетеризация мочевого пузыря и почасовой контроль диуреза. 4. Магнезиальная терапия: если не начата на догоспитальном этапе- ввести нагрузочную дозу сульфата магния 25% 20 мл-5 гр в/в в течении 10 -15 мин. Затем перейти в поддерживающую дозу 1 -2 г/час в течении 24 часов. 5. Гипотензивная терапия: • Нифедипин 10 мг (под язык), можно повторить через 20 мин (до 60 -120 мг/сутки)

При ЧСС более 100 уд/мин- атенолол 25 -100 мг/сут per os или метапролол (эгилок) до 100200 мг/сутки, а затем нифедипин до 60 -120 мг/ сут. Возможно сочетание нифедипина с клофелином 0, 00375 мг/кг/сут. • Метилдопа (допегит) 500 -2000 мг/сутки. • При сохраняющемся АД более 170/110 мм. рт. ст. нитроглицерин в/в через перфузор под контролем АД (кратковременно до снижения АД на 10 -15%) 5. Инфузионная терапия: полностью сбалансированный изотонический раствор с носителями резервной щелочности (Стерофундин и пр. ) (при отсутствии- прочие изотонические кристаллоиды) в объеме до 15 мл/кг массы тела (или 40 -80 мл/ч) при диурезе более 0, 5 мл/кг/ч. •

6. В случае отсутствия других показаний для экстренного родоразрешения (кровотечение, острая гипоксия плода и др. ) интенсивная терапия продолжается 6 -24 часа до стабилизации гемодинамики (АД диаст. 90 -100 мм рт. ст. ), устранения головной боли, достижения противосудорожного эффекта. 7. Оценка состояния плода, родовых путей, выбор сроков и метода родоразрешения. 8. Метод выбора обезболивания при родоразрешении при отсутствии противопоказаний – эпидуральный блок.

*

Интенсивная терапия продолжается 6 час (в стационарах высокого риска до 12– 24 ч), в случае отсутствия других показаний для экстренного родоразрешения (кровотечение, острая гипоксия плода и др. )

ПРОТОКОЛ № 6 ИНТЕНСИВНАЯ ТЕРАПИЯ ЭКЛАМПСИИ Догоспитальный этап. Скорая помощь 1. Оценка тяжести преэклампсии: АД, сознание, головная боль, судороги, одышка, боли в животе, кровотечение из родовых путей, сердцебиение плода. 1. Адекватный венозный доступ. 3. Магния сульфат 5 г -25% 20 мл в/в медленно (за 1015 мин) и 100 мл капельно 1 -2/час 4. Инфузия: только магния сульфат на изотоническом кристаллоидном растворе. 5. При АД выше 160/110 мм. рт. ст-гипотензивная терапия: нифедипин 10 мг (под язык), возможно повторить через 20 мин, или клофелин 0, 01% 1, 0 мл в/м.

6. При судорогах: обеспечить проходимость дыхательных путей; бензодиазепины (диазепам 10 -20 мг) в/в однократно. 7. Вызвать на себя реанимационную бригаду. 8. Оповестить родовспомогательное учреждение о транспортировке беременной с эклампсией. 9. Госпитализация на каталке предпочтительно в роддом многопрофильного ЛПУ. Приемное отделение 1. Максимально быстрый перевод в отделение реанимации или в палату интенсивной терапии. 2. Катетеризация периферической вены катетером наиболее возможного диаметра. 3. Обследование согласно базового алгоритма. 4. Почасовой контроль диуреза. 5. Неинвазивный мониторинг: АД, ЧСС, ЭКГ, ЧДД, оксигемометрия.

ИНТЕНСИВНАЯ ТЕРАПИЯ ЭКЛАМПСИИ Базисная терапия проводиться в соответствии с протоколом № 5, объем обследования, согласно базового алгоритма и дополнительно следующие мероприятия: 1. Перевод в отделение реанимации. 2. Консультация окулиста, невролога. 3. При появлении очаговой неврологической симптоматики (парезы, параличи, анизокория) – консультация невролога и/или нейрохирурга для исключения патологии, требующей срочного нейрохирургического вмешательства. Компьютерная томография.

4. Нагрузочная доза сульфата магния 25% 20 мл (5 г) в/в в течение 10 -15 мин. В дальнейшем поддерживающая доза 2 г/час в течение 24 часов (под контролем рефлексов, дыхания, диуреза). 5. Сибазон 20 мг в/в. 6. В/в тиопентал натрия, диприван с титрованием дозы в зависимости от клинического эффекта. 7. Гипотензивная терапия (нифедипин до 60 -120 мг/сут, клофелин до 300 мкг/сутки в/м) 8. Инфузионная терапия в объеме до 10 - 15 мл/кг/сут (кристаллоиды) только в качестве средносителей препаратов.

9. Оксигенотерапия. 10. После снятия приступа судорог – предоперационная подготовка и немедленное родоразрешение. 11. Метод выбора анестезии – ЭТН (ТВА+ИВЛ) или эпидуральная анестезия при отсутствии абсолютных противопоказаний (гипокоагуляции, тромбоцитопения, кровоизлияние, кровотечение, гнойничковые поражения кожи, органические поражения ЦНС, шок любого генеза).

После родоразрешения: • В первые 6 ч – полная отмена всех седативных препаратов (бензодиазепины, барбитураты, опиаты и др. ) и миорелаксантов- оценка неврологического статуса, при отсутствии судорожного синдрома. • Противосудорожный эффект достигается насыщением магния сульфатом 1 -2 г/ч в/в не менее 48 часов после родов. • Ограничение инфузионной терапии с учетом физпотребностей вплоть до отмены на сутки, со вторых суток- нутритивная поддержка. • При сохранении коматозного состояния или судорожной готовности- продолжение ИВЛ в режиме принудительной синхронизированной вентиляции

• Если сознание не восстанавливается в течение суток после отмены всех седативных препаратов или появляется грубая очаговая неврологическая симптоматика, признаки МРТ, КТ органического поражения головного мозга- перевод в отделение реанимации общего профиля.

ПРОТОКОЛ № 7 ЭПИДУРАЛЬНАЯ АНАЛЬГЕЗИЯ У ЖЕНЩИН С ПРЕЭКЛАМПСИЕЙ ПРИ РОДОРАЗРЕШЕНИИ ЧЕРЕЗ ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ Условия для проведения эпидуральной и субарахноидальной анестезии и анальгезии при тяжелой преэклампсии и эклампсии: • Надежный контроль судорожной активности • Отсутствие симптомов неврологического дефицита • Контролируемое артериальное давление • Число тромбоцитов > 100 х109 л • Отсутствие признаков острого нарушения состояния плода. • Отсутствие нарушения свертывания крови.

Противопоказания к региональной аналгезии Абсолютные: • отказ роженицы • сепсис • бактериемия • инфекция в месте пункции • гипокоагуляция (тромбоцтопения <50 х109/л; удлинение МНО более 1, 3; удлинение АЧВТ; наличие D-димеров). • отсутствие мониторинга состояния роженицы и плода • кровотечение и выраженная гиповолемия • наличие нарушений сердечной деятельности плода, являющихся показанием к кесареву сечению

• пороки сердца и другие заболевания, сопровождающиеся низким и фиксированным сердечным выбросом • аллергия на местные анестетики • внутричерепная гипертензия Относительные показания: • Отсутствие эффективной родовой деятельности, в том числе на фоне родостимуляции • Внутриутробная гипоксия плода до получения разрешения акушера • Неврологические заболевания • Раскрытие шейки матки более 7 см • Консервативное ведение родов с рубцом на матке • Значительные деформации позвоночника • Высокий риск акушерского кровотечения • Прием антикоагулянтов прямого действия(менее 12 ч) • Гипертермия матери более 37, 5 градусов

Базисная терапия проводится в соответствии с протоколом № 5, объём обследования, согласно, базовому алгоритму • Катетеризация периферической вены. • Мониторинг: АД, ЧСС, ЧДД, ЭКГ, Sp. O 2, диурез. Аналгезия: Катетеризация эпидурального пространства в положении на левом боку уровень пункции LII-IV Скорость введения анестетиков не более 15 мг раствора низкой концентрации каждые 5 минут до общего объема 15 мл с проведением перед каждым введением аспирационной пробы

Вводятся растворы анестетиков: • 0, 25 -0, 125% бупивакаина • 0, 2 -0, 1% ропивакаина • 0, 125 -0, 0625% бупивакаина +2 мкг/мл фентанила • 0, 1% ропивакаина+2 мкг/мл фентанила • 0, 5 -0, 1% лидокаина+2 мкг/мл фентанила Интервал введения 120 -180 мин, либо возобновления болевых ощущений. Возможна постоянная инфузия анестетика низких концентраций 8 -12 мл/ч. После рождения ребенка в эпидуральное пространство вводится дополнительная доза анестетика для обезболивания малых акушерских операций.

ПРОТОКОЛ № 8 ОБЩАЯ АНЕСТЕЗИЯ У ЖЕНЩИН С ПРЕЭКЛАМПСИЕЙ И ЭКЛАМПСИЕЙ ПРИ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ Объем обследования пациентки согласно базовому алгоритму. • Венозный доступ • Мониторинг: АД, ЧСС, ЧДД, ЭКГ, Sp. O 2, диурез. -Премедикация: • Атропин 0, 1%- 0, 3 -1, 0 мл в/в • желудочный зонд, Церукал 2, 0 в/в(при наличии показаний) -Вводный наркоз: • тиопентал натрия (6 -8 мг/кг), пропофол • мономиорелаксация эсмероном (либо прекураризация эсмероном+дитилин 1 -1, 5 мг/кг)

• Интубация трахеи с выполнением приема Селлика • ИВЛ: СМV, ЧД 12 -16 в мин. , ДО 7 -8 мл/кг, I: Е-1: 2 -После извлечения плода, поддержание анестезии: • Севоран, либо TBA: NLA, пропофол, тиопентал натрия • N 2 O: O 2 -2: 1 • Инфузионная терапия 15 -20 мл/кг (6% ГЭК 130/0, 42)- при отсутствии массивной кровопотери, гиповолемии • Магнезиальная терапия.

ПРОТОКОЛ № 9 СУБАРАХНОИДАЛЬНАЯ АНЕСТЕЗИЯ У ЖЕНЩИН С ПРЕЭКЛАМПСИЕЙ ПРИ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ Условия для проведения эпидуральной и субарахноидальной анестезии и аналгезии при тяжелой преэклампсии и эклампсии: • Надежный контроль судорожный активности • Отсутствие симптомов неврологического дефицита • Контролируемое артериальное давление. • Уровень тромбоцитов менее 100 х109/л • Отсутствие признаков острого нарушения состояния плода Базисная терапия проводится в соответствии с протоколом № 5 объем обследования, согласно, базовому алгоритму.

• Венозный доступ • Мониторинг: : АД, ЧСС, ЧДД, ЭКГ, Sp. O 2, диурез. -Премедикация: • Атропин 0, 1%-0, 3 -1, 0 мл в/в • Димедрол/Супрастин 1, 0 мл в/в (по показаниям) • Церукал 2, 0 мл в/в (по показаниям) • ГЭК 130/0, 42 6% или препарат желатина (Гелофузин) 500 мл • Полностью сбалансированный изотонический кристаллоидный раствор с носителями резервной щёлочи (Стерофундин и пр. ) (при отсутствиипрочие изотонические кристаллоиды )

• При тяжелом гестозе, преэклампсии ограничение инфузионной подготовки до 500 мл ГЭК 130/0, 42 6% + мезатон в/в методом титрования (эфедрин 0, 5 мл подкожно при гипотонии) • Инфузионная терапия, в общем объеме не более 20 мл/кг (при отсутствии кровотечения и выраженной гиповолемии). -Анестезия: • В положении на левом боку уровень пункции LIII-IV • Положение на операционном столе на правой половине спины (15 -25°) • Бупивкаин Спинал 12, 5 -15 мг • Избегать введения лидокаина.








-





СПАСИБО ЗА ВНИМАНИЕ!
Лекция Поздний токсикоз - редакция 2012г.pptx