эндокринная.ppt
- Количество слайдов: 125
 ТЕМА: ПАТОФИЗИОЛОГИЯ РЕГУЛЯТОРНЫХ СИСТЕМ ПАТОФИЗИОЛОГИЯ ЭНДОКРИННОЙ СИСТЕМЫ
ТЕМА: ПАТОФИЗИОЛОГИЯ РЕГУЛЯТОРНЫХ СИСТЕМ ПАТОФИЗИОЛОГИЯ ЭНДОКРИННОЙ СИСТЕМЫ
 Регуляция и интеграция процессов жизнедеятельности на всех уровнях организации организма (молекулярном, клеточном, тканевом, органном, системном) осуществляется физиологическими системами внутренних коммуникаций, по которым из одной его части в другую передается необходимая информация.
Регуляция и интеграция процессов жизнедеятельности на всех уровнях организации организма (молекулярном, клеточном, тканевом, органном, системном) осуществляется физиологическими системами внутренних коммуникаций, по которым из одной его части в другую передается необходимая информация.
 Интеграция всех функций в организме имеет химическую природу, в основе которой лежат комплементарные взаимодействия – строгое структурное соответствие сигнальных (информационных) и распознающих (рецепторных) молекул.
Интеграция всех функций в организме имеет химическую природу, в основе которой лежат комплементарные взаимодействия – строгое структурное соответствие сигнальных (информационных) и распознающих (рецепторных) молекул.
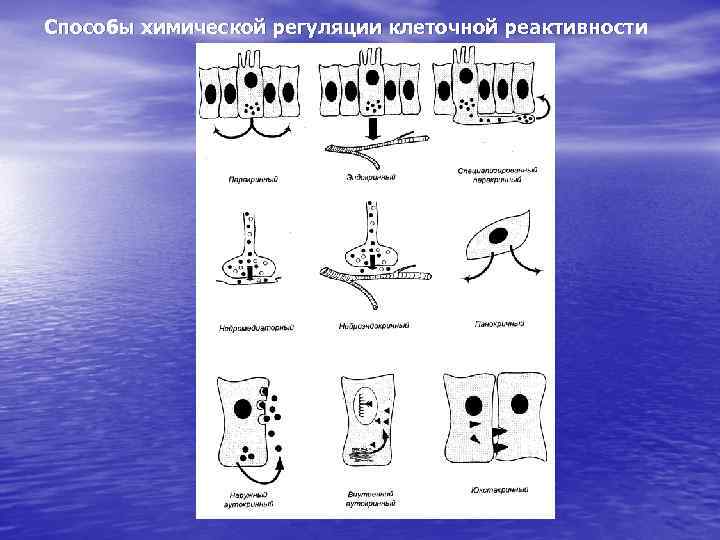 Способы химической регуляции клеточной реактивности
Способы химической регуляции клеточной реактивности
 1. Аутокринная химическая регуляция внутренняя Одноклеточный организм вырабатывает химические регуляторы, действующие внутри клетки наружная Биорегулятор выделяется во внешнюю среду и действует на саму вырабатывающую его клетку Аутокринные воздействия цитокинов один из элементов, обеспечивающих кооперацию клеток в процессе иммунного ответа. 2. Панокринная регуляция – биорегулятор выделяется в окружающее пространство и он действует на другие клетки. Свойственен одноклеточным простым многоклеточным. (выделение антибиотиков плесневыми грибами и Угнетение роста бактерий; присутствующий в секретах лизоцим)
1. Аутокринная химическая регуляция внутренняя Одноклеточный организм вырабатывает химические регуляторы, действующие внутри клетки наружная Биорегулятор выделяется во внешнюю среду и действует на саму вырабатывающую его клетку Аутокринные воздействия цитокинов один из элементов, обеспечивающих кооперацию клеток в процессе иммунного ответа. 2. Панокринная регуляция – биорегулятор выделяется в окружающее пространство и он действует на другие клетки. Свойственен одноклеточным простым многоклеточным. (выделение антибиотиков плесневыми грибами и Угнетение роста бактерий; присутствующий в секретах лизоцим)
 3. Юкстакринный механизм регуляции – биорегулятор липидной природы находится в мембране клетки-источника и контактно воздействует на клетку-мишень. 4. При паракринном воздействии биорегулятор выделяется в области тесных клеточных контактов и влияет на ближайшее клеточное окружение путем местной диффузии. Например, взаимодействия β, α и δ клеток островков Лангерганса в поджелудочной железе. С одной стороны, они выделяют в системный кровоток глюкагон, инсулин и соматостатин, а с другой – используют их же для локального (паракринного) воздействия друг на друга.
3. Юкстакринный механизм регуляции – биорегулятор липидной природы находится в мембране клетки-источника и контактно воздействует на клетку-мишень. 4. При паракринном воздействии биорегулятор выделяется в области тесных клеточных контактов и влияет на ближайшее клеточное окружение путем местной диффузии. Например, взаимодействия β, α и δ клеток островков Лангерганса в поджелудочной железе. С одной стороны, они выделяют в системный кровоток глюкагон, инсулин и соматостатин, а с другой – используют их же для локального (паракринного) воздействия друг на друга.
 5. Специализированная паракринная регуляция – осуществляется клетками, имеющими отростки, образующие примитивные синаптоподобные структуры на клетках-мишенях, расположенных на некотором минимальном удалении. Такой тип регуляторных взаимодействий осуществляется апудоцитами – клетками АПУД-системы (англ. APUD-amine precursor uptake and decarboxylation – амины, образованные путем декарбоксилирования накопленных предшественников). АПУД-система – диффузная эндокринная система, представленная отдельными эндокринными клетками-апудоцитами, расположенными в органах ЖКТ, в ЦНС, островках Лангерганса, сердце, бронхах, почках, эндокринных железах и др. органах.
5. Специализированная паракринная регуляция – осуществляется клетками, имеющими отростки, образующие примитивные синаптоподобные структуры на клетках-мишенях, расположенных на некотором минимальном удалении. Такой тип регуляторных взаимодействий осуществляется апудоцитами – клетками АПУД-системы (англ. APUD-amine precursor uptake and decarboxylation – амины, образованные путем декарбоксилирования накопленных предшественников). АПУД-система – диффузная эндокринная система, представленная отдельными эндокринными клетками-апудоцитами, расположенными в органах ЖКТ, в ЦНС, островках Лангерганса, сердце, бронхах, почках, эндокринных железах и др. органах.
 6. Нейромедиаторный тип регуляции лежит в основе функционирования нервной системы. Нервная система устроена на проводниковом принципе действия – аксоны обеспечивают двухстороннюю связь нервных центров со всеми органами и тканями организма. Нейромедиаторы (нейротрансмиттеры) – химические регуляторы (ацетилхолин, адреналин, серотонин и др. ), которые синтезируются в нервных клетках, высвобождаются в нервных окончаниях и действуют в пределах синапса, обеспечивая передачу нервных импульсов. Нервная регуляция осуществляется по пороговому принципу.
6. Нейромедиаторный тип регуляции лежит в основе функционирования нервной системы. Нервная система устроена на проводниковом принципе действия – аксоны обеспечивают двухстороннюю связь нервных центров со всеми органами и тканями организма. Нейромедиаторы (нейротрансмиттеры) – химические регуляторы (ацетилхолин, адреналин, серотонин и др. ), которые синтезируются в нервных клетках, высвобождаются в нервных окончаниях и действуют в пределах синапса, обеспечивая передачу нервных импульсов. Нервная регуляция осуществляется по пороговому принципу.
 7. Эндокринная система использует систему кровообращения для передачи информации в форме высокоспециализированных Химических веществ – гормонов; эта система является «беспроводниковой» . Гормоны – химические посредники, которые секретируются непосредственно в кровоток специализированными клетками, способными синтезировать и высвобождать гормоны в ответ на специфические сигналы. Гормоны действуют на клетки-мишени, отдаленные от места своей выработки, к которым они приносятся кровью – телекринный эффект.
7. Эндокринная система использует систему кровообращения для передачи информации в форме высокоспециализированных Химических веществ – гормонов; эта система является «беспроводниковой» . Гормоны – химические посредники, которые секретируются непосредственно в кровоток специализированными клетками, способными синтезировать и высвобождать гормоны в ответ на специфические сигналы. Гормоны действуют на клетки-мишени, отдаленные от места своей выработки, к которым они приносятся кровью – телекринный эффект.
 8. Тканевые аутокоиды (цитокины, эйкозаноиды и др. медиаторы воспаления) – это органические сигнальные молекулы беспроводникового зонального действия, которые вырабатываются, влияют на рецепторы и инактивируются в пределах ограниченного участка органа или ткани. Цитокины, выделяемые клетками иммунной системы, оказывают аутокринные и паракринные эффекты, а при попадании в системный кровоток – гормоноподобные (телекринные). 9. Комбинированный нейроэндокринный способ регуляции, при котором биорегулятор выделяется в кровь через аксовазальный синапс после аксонального транспорта, реализуется для секреции вазопрессина и окситоцина – феномен нейросекреции. 10. Приведенные градации химических сигнальных молекул относительны, так как одна молекула в разных ситуациях может выступать в роли аутокринного, паракринного, гормонального или нейромедиаторного регулятора. По современным данным нервная, эндокринная и иммунная система поддерживают в организме информационное равновесие, а при необходимости компенсируют и модулируют сигнально-информационные воздействия друга. сформулирована концепция единой иммунно-нейро-эндокринной регуляции.
8. Тканевые аутокоиды (цитокины, эйкозаноиды и др. медиаторы воспаления) – это органические сигнальные молекулы беспроводникового зонального действия, которые вырабатываются, влияют на рецепторы и инактивируются в пределах ограниченного участка органа или ткани. Цитокины, выделяемые клетками иммунной системы, оказывают аутокринные и паракринные эффекты, а при попадании в системный кровоток – гормоноподобные (телекринные). 9. Комбинированный нейроэндокринный способ регуляции, при котором биорегулятор выделяется в кровь через аксовазальный синапс после аксонального транспорта, реализуется для секреции вазопрессина и окситоцина – феномен нейросекреции. 10. Приведенные градации химических сигнальных молекул относительны, так как одна молекула в разных ситуациях может выступать в роли аутокринного, паракринного, гормонального или нейромедиаторного регулятора. По современным данным нервная, эндокринная и иммунная система поддерживают в организме информационное равновесие, а при необходимости компенсируют и модулируют сигнально-информационные воздействия друга. сформулирована концепция единой иммунно-нейро-эндокринной регуляции.
 Все перечисленные регуляторные соединения чрезвычайно активны и действуют в очень низких концентрациях – порядка 10 -7 – 10 – 12 М. Однако ими не исчерпываются «источники информации» , получая которую клетки усиливают или прекращают свою деятельность. В качестве информационных молекул могут выступать циркулирующие в крови субстраты (глюкоза, аминокислоты, жирные кислоты) и ионы (кальция, фосфора, калия, натрия, йода и др. ).
Все перечисленные регуляторные соединения чрезвычайно активны и действуют в очень низких концентрациях – порядка 10 -7 – 10 – 12 М. Однако ими не исчерпываются «источники информации» , получая которую клетки усиливают или прекращают свою деятельность. В качестве информационных молекул могут выступать циркулирующие в крови субстраты (глюкоза, аминокислоты, жирные кислоты) и ионы (кальция, фосфора, калия, натрия, йода и др. ).
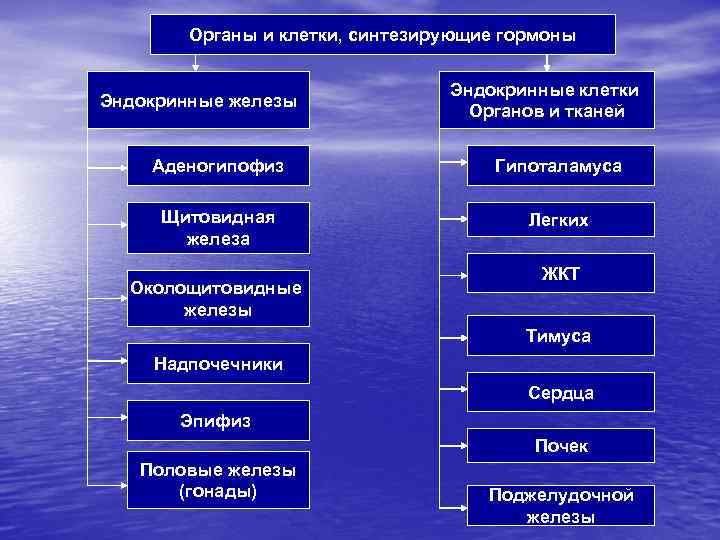 Органы и клетки, синтезирующие гормоны Эндокринные железы Эндокринные клетки Органов и тканей Аденогипофиз Гипоталамуса Щитовидная железа Легких Околощитовидные железы ЖКТ Тимуса Надпочечники Сердца Эпифиз Почек Половые железы (гонады) Поджелудочной железы
Органы и клетки, синтезирующие гормоны Эндокринные железы Эндокринные клетки Органов и тканей Аденогипофиз Гипоталамуса Щитовидная железа Легких Околощитовидные железы ЖКТ Тимуса Надпочечники Сердца Эпифиз Почек Половые железы (гонады) Поджелудочной железы
 Химическая природа гормонов 1. Белковые Пептиды: - вазопрессин (антидиуретический гормон, АДГ); - окситоцин; - меланоцитостимулирующий гомон (МСГ); - тиреотропин-рилизинггормон (ТРГ); - гонадотропин-рилизинггормон (Гн. РГ, ЛГ-РГ); - соматостатин (СРИФ); - кортикотропин-рилизинггормон (КРГ); - соматокринин (СТГ-РГ, СТГ-РФ); - ангиотензины (А 2, А 3) Белки: - инсулин; глюкагон; - гормон роста (соматотропин, РГ, СТГ); - плацентарный лактоген (ПЛ); - пролактин (ПРЛ); - паратиреоидный гормон или паратгормон (ПТГ); - в-липотропин и энкефалин; -кальцитонин; -адренокортикотропный гомон (АКТГ); -секретин; гастрин; --холецистокинин (ХЦК); -желудочный ингибиторный пептид (ЖИП) Гликопротеины: - фолликулостимулирующий гомон (ФСГ); - лютеинизирующий гормон (ЛГ); - хорионический гонадотропин (ХГ); - тиреотропный гормон (ТТГ) 2. Производные аминокислот: -амины : дофамин, адреналин, норадреналин, мелатонин. -йодтиронины : тироксин (Т 4), трийодтиронин (Т 3). 3. Стероидные гормоны: эстрогены (Э 2, Э 3), прогестерон (П), Тестостерон (Т), дигидротестостерон (ДГТ), глюкокортикоиды, Альдостерон, метаболиты холикальциферола (вит. D).
Химическая природа гормонов 1. Белковые Пептиды: - вазопрессин (антидиуретический гормон, АДГ); - окситоцин; - меланоцитостимулирующий гомон (МСГ); - тиреотропин-рилизинггормон (ТРГ); - гонадотропин-рилизинггормон (Гн. РГ, ЛГ-РГ); - соматостатин (СРИФ); - кортикотропин-рилизинггормон (КРГ); - соматокринин (СТГ-РГ, СТГ-РФ); - ангиотензины (А 2, А 3) Белки: - инсулин; глюкагон; - гормон роста (соматотропин, РГ, СТГ); - плацентарный лактоген (ПЛ); - пролактин (ПРЛ); - паратиреоидный гормон или паратгормон (ПТГ); - в-липотропин и энкефалин; -кальцитонин; -адренокортикотропный гомон (АКТГ); -секретин; гастрин; --холецистокинин (ХЦК); -желудочный ингибиторный пептид (ЖИП) Гликопротеины: - фолликулостимулирующий гомон (ФСГ); - лютеинизирующий гормон (ЛГ); - хорионический гонадотропин (ХГ); - тиреотропный гормон (ТТГ) 2. Производные аминокислот: -амины : дофамин, адреналин, норадреналин, мелатонин. -йодтиронины : тироксин (Т 4), трийодтиронин (Т 3). 3. Стероидные гормоны: эстрогены (Э 2, Э 3), прогестерон (П), Тестостерон (Т), дигидротестостерон (ДГТ), глюкокортикоиды, Альдостерон, метаболиты холикальциферола (вит. D).
 Общие свойства гормонов 1. Гормоны не инициируют новые реакции в клетках-мишенях, они включают ускорение одних биохимических реакций с одновременным торможением других. 2. Процессы синтеза, секреции, метаболической инактивации и (или) экскреции гомонов тесно взаимосвязаны и обеспечивают постоянный базальный гормональный фон, а также возрастание скорости продукции гормонов в периоды повышенной потребности в них. 3. Скорость секреции гормонов зависит от присутствия в крови субстратов, ионов, нейромедиаторов или других гормонов и осуществляется: - на протяжении отдельных периодов всей жизни индивидуума: эмбриональный период, детство, период полового созревания, детородный период, менопауза, старость; - в течение цикла беременность-лактация; - в течение менструального цикла; - в импульсном режиме (характерен для большинства гормонов) с регулярной периодичностью, измеряемой сутками, часами, минутами.
Общие свойства гормонов 1. Гормоны не инициируют новые реакции в клетках-мишенях, они включают ускорение одних биохимических реакций с одновременным торможением других. 2. Процессы синтеза, секреции, метаболической инактивации и (или) экскреции гомонов тесно взаимосвязаны и обеспечивают постоянный базальный гормональный фон, а также возрастание скорости продукции гормонов в периоды повышенной потребности в них. 3. Скорость секреции гормонов зависит от присутствия в крови субстратов, ионов, нейромедиаторов или других гормонов и осуществляется: - на протяжении отдельных периодов всей жизни индивидуума: эмбриональный период, детство, период полового созревания, детородный период, менопауза, старость; - в течение цикла беременность-лактация; - в течение менструального цикла; - в импульсном режиме (характерен для большинства гормонов) с регулярной периодичностью, измеряемой сутками, часами, минутами.
 4. Время действия гормонов различно: - нейромедиаторы – 10 -3 сек. ; - пептиды – сек. – мин. ; - белки и гликопротеины – мин. – часы; - стероиды – часы; - тиреоидные гормоны – сутки. 5. Гормоны функционируют в пределах закрытых систем передачи информации с обратной связью. 6. Стероидные и тиреоидные гормоны переносятся в крови специальными транспортными белками.
4. Время действия гормонов различно: - нейромедиаторы – 10 -3 сек. ; - пептиды – сек. – мин. ; - белки и гликопротеины – мин. – часы; - стероиды – часы; - тиреоидные гормоны – сутки. 5. Гормоны функционируют в пределах закрытых систем передачи информации с обратной связью. 6. Стероидные и тиреоидные гормоны переносятся в крови специальными транспортными белками.
 Основные эффекты гормонов 1. Метаболические: а) влияние инсулина, контринсулярных гормонов на уровень глюкозы крови; б) влияние инсулина, соматотропина, андрогенов, глюкокортикоидов и тироксина на белковый обмен; в) влияние минералокортикоидов, паратгормона, тиреокальцитонина на обмен Nа+, К+, Са 2+ и т. д. 2. Морфогенетические: а) влияние тироксина на метаморфоз головастиков – вызывает преждевременное превращение головастиков в лягушек; б) влияние эстрогенов и андрогенов на структуру скелета, развитие органов половой сферы, рост волос, в частности, связанный с вторичными половыми признаками; в) влияние тропных гормонов на рост и размножение секреторных элементов соответствующих эндокринных желез и др.
Основные эффекты гормонов 1. Метаболические: а) влияние инсулина, контринсулярных гормонов на уровень глюкозы крови; б) влияние инсулина, соматотропина, андрогенов, глюкокортикоидов и тироксина на белковый обмен; в) влияние минералокортикоидов, паратгормона, тиреокальцитонина на обмен Nа+, К+, Са 2+ и т. д. 2. Морфогенетические: а) влияние тироксина на метаморфоз головастиков – вызывает преждевременное превращение головастиков в лягушек; б) влияние эстрогенов и андрогенов на структуру скелета, развитие органов половой сферы, рост волос, в частности, связанный с вторичными половыми признаками; в) влияние тропных гормонов на рост и размножение секреторных элементов соответствующих эндокринных желез и др.
 3. Пусковые (когда какая-то функция начинает осуществляться только под влиянием воздействия соответствующего гормона): а) секреция гормонов в эндокринных железах под влиянием тропных гормонов гипофиза: кортикотропина (глюкокортикоиды), тиреотропина (тироксин), гонадотропинов (андрогены и эстрогены); б) секреция молока в молочных железах (даже у особей мужского пола) под влиянием лактотропина; в) осуществление различных фаз менструального цикла под влиянием различных эстрогенов и прогестинов (при отсутствии этих гормонов месячные прекращаются, например, в климактерическом периоде). 4. Регуляторные (корригирующие) – когда какая-либо функция может осуществляться и в отсутствии гормонов, но гормоны существенно меняют параметры этой функции: а) влияние катехоламинов на сердечный ритм; б) влияние катехоламинов на сосудистый тонус; в) влияние вазопрессина на сосудистый тонус; г) влияние андрогенов, эстрогенов, глюкокортикоидов, тироксина на развитие скелетной мускулатуры; д) влияние окситоцина на тонус мускулатуры матки и желчевыводящих путей.
3. Пусковые (когда какая-то функция начинает осуществляться только под влиянием воздействия соответствующего гормона): а) секреция гормонов в эндокринных железах под влиянием тропных гормонов гипофиза: кортикотропина (глюкокортикоиды), тиреотропина (тироксин), гонадотропинов (андрогены и эстрогены); б) секреция молока в молочных железах (даже у особей мужского пола) под влиянием лактотропина; в) осуществление различных фаз менструального цикла под влиянием различных эстрогенов и прогестинов (при отсутствии этих гормонов месячные прекращаются, например, в климактерическом периоде). 4. Регуляторные (корригирующие) – когда какая-либо функция может осуществляться и в отсутствии гормонов, но гормоны существенно меняют параметры этой функции: а) влияние катехоламинов на сердечный ритм; б) влияние катехоламинов на сосудистый тонус; в) влияние вазопрессина на сосудистый тонус; г) влияние андрогенов, эстрогенов, глюкокортикоидов, тироксина на развитие скелетной мускулатуры; д) влияние окситоцина на тонус мускулатуры матки и желчевыводящих путей.
 Интегративные функции гормонов 1. Дифференцировка. 2. Гормоны влияют на дифференцировку органов и тканей в 3. эмбриогенезе. 2. Размножение. Дифференцировка и развитие сперматозоидов и яйцеклеток, беременность и лактация требуют участия многих гормонов. 3. Оптимальный рост и развитие организма обуславливаются совместным действием гормона роста, тиреоидных гомонов и инсулина. 4. Адаптация. Гормоны принимают важнейшее участие в кратковременной и долговременной адаптации к количеству и качеству потребляемой пищи, к действию постоянно изменяющихся факторов внешней среды. 5. Старение. Процесс старения сопровождается снижением секреции половых гормонов.
Интегративные функции гормонов 1. Дифференцировка. 2. Гормоны влияют на дифференцировку органов и тканей в 3. эмбриогенезе. 2. Размножение. Дифференцировка и развитие сперматозоидов и яйцеклеток, беременность и лактация требуют участия многих гормонов. 3. Оптимальный рост и развитие организма обуславливаются совместным действием гормона роста, тиреоидных гомонов и инсулина. 4. Адаптация. Гормоны принимают важнейшее участие в кратковременной и долговременной адаптации к количеству и качеству потребляемой пищи, к действию постоянно изменяющихся факторов внешней среды. 5. Старение. Процесс старения сопровождается снижением секреции половых гормонов.
 Механизм действия гормонов Ранее считалось, что белковые гормоны и катехоламины действуют на клетки-мишени через поверхностные рецепторы, не проникая внутрь клеток (дистантный механизм действия), стероидные и тиреоидные гормоны – только через внутриклеточные рецепторы (внутриклеточный механизм действия). В настоящее время доказано, что многие белковые гормоны после их рецепции на плазматической мембране, подвергаются эндоцитозу, оказываются внутри клетки и могут транспортироваться в органоиды и ядро. У стероидов и тиреоидных гормонов также имеется набор внутриклеточных и поверхностных мембранных рецепторов. Белковые и стероидные гормоны вызывают в клеткахмишенях ранние ( на протяжении первых минут) и отсроченные (2 – 4 часа и более) эффекты, опосредованные взаимодействием гормона с поверхностным мембранным или внутриклеточным рецептором соответственно.
Механизм действия гормонов Ранее считалось, что белковые гормоны и катехоламины действуют на клетки-мишени через поверхностные рецепторы, не проникая внутрь клеток (дистантный механизм действия), стероидные и тиреоидные гормоны – только через внутриклеточные рецепторы (внутриклеточный механизм действия). В настоящее время доказано, что многие белковые гормоны после их рецепции на плазматической мембране, подвергаются эндоцитозу, оказываются внутри клетки и могут транспортироваться в органоиды и ядро. У стероидов и тиреоидных гормонов также имеется набор внутриклеточных и поверхностных мембранных рецепторов. Белковые и стероидные гормоны вызывают в клеткахмишенях ранние ( на протяжении первых минут) и отсроченные (2 – 4 часа и более) эффекты, опосредованные взаимодействием гормона с поверхностным мембранным или внутриклеточным рецептором соответственно.
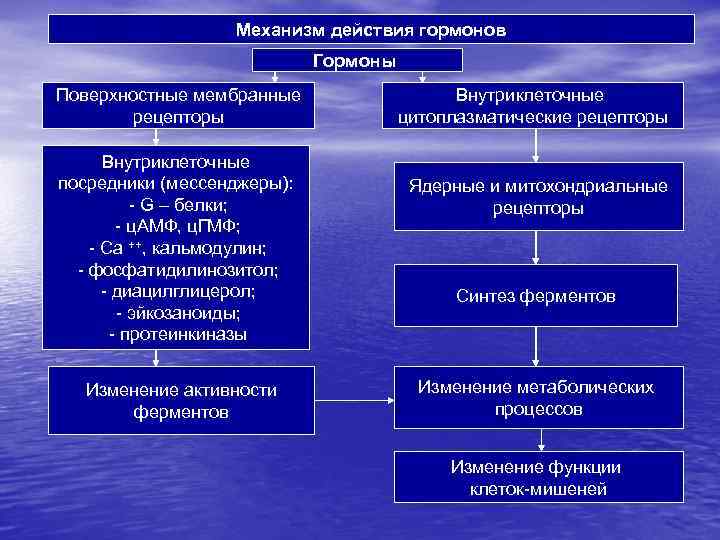 Механизм действия гормонов Гормоны Поверхностные мембранные рецепторы Внутриклеточные посредники (мессенджеры): - G – белки; - ц. АМФ, ц. ГМФ; - Са ++, кальмодулин; - фосфатидилинозитол; - диацилглицерол; - эйкозаноиды; - протеинкиназы Изменение активности ферментов Внутриклеточные цитоплазматические рецепторы Ядерные и митохондриальные рецепторы Синтез ферментов Изменение метаболических процессов Изменение функции клеток-мишеней
Механизм действия гормонов Гормоны Поверхностные мембранные рецепторы Внутриклеточные посредники (мессенджеры): - G – белки; - ц. АМФ, ц. ГМФ; - Са ++, кальмодулин; - фосфатидилинозитол; - диацилглицерол; - эйкозаноиды; - протеинкиназы Изменение активности ферментов Внутриклеточные цитоплазматические рецепторы Ядерные и митохондриальные рецепторы Синтез ферментов Изменение метаболических процессов Изменение функции клеток-мишеней
 Взаимодействие гормонов Регуляция большинства функций в организме, как правило, осуществляется не одним, а сразу несколькими гормонами. С другой стороны, каждый из гормонов имеет по несколько классов клеток-мишеней и способен оказывать воздействие на несколько функциональных отправлений организма. Можно выделить несколько типических вариантов таких взаимодействий. 1. Синергизм в действии гормонов. Под синергизмом понимают совпадение эффектов различных гормонов, одинаковый результат их воздействия. Например: - все контринсулярные гормоны повышают уровень сахара крови; - все гормоны – анаболики (соматотропин, андрогенные стероиды, инсулин) повышают биосинтез белка.
Взаимодействие гормонов Регуляция большинства функций в организме, как правило, осуществляется не одним, а сразу несколькими гормонами. С другой стороны, каждый из гормонов имеет по несколько классов клеток-мишеней и способен оказывать воздействие на несколько функциональных отправлений организма. Можно выделить несколько типических вариантов таких взаимодействий. 1. Синергизм в действии гормонов. Под синергизмом понимают совпадение эффектов различных гормонов, одинаковый результат их воздействия. Например: - все контринсулярные гормоны повышают уровень сахара крови; - все гормоны – анаболики (соматотропин, андрогенные стероиды, инсулин) повышают биосинтез белка.
 2. Антагонизм. Это такая форма взаимодействия, когда эффекты от различных гормонов разнонаправлены, прямо противоположны. Инсулин снижает содержание глюкозы в крови, а контринсулярные гомоны – повышают. Инсулин, лактотропин, глюкокортикоиды стимулируют липогенез, накопление жира, а катехоламины, соматотропин, тироксин – липолиз, опустошение жировых депо, похудение. 3. Пермиссивное действие гормонов. Эта форма взаимодействия сводится к тому, что для реализации эффекта какого-то гормона совершенно необходимо хотя бы минимальное количество другого гормона. При полном отсутствии гормона, осуществляющего пермиссивное действие, любые концентрации соответствующего гормона никакого результата не дадут. Все эффекты катехоламинов проявляются только при наличии глюкокортикоидов, а сосудистые – требуют еще и минералокортикоидов. Еще один яркий пример пермиссивных взаимодействий – это необходимость определенных количеств инсулина, тироксина и глюкокортикоидов для того, чтобы проявился анаболический эффект соматотропина.
2. Антагонизм. Это такая форма взаимодействия, когда эффекты от различных гормонов разнонаправлены, прямо противоположны. Инсулин снижает содержание глюкозы в крови, а контринсулярные гомоны – повышают. Инсулин, лактотропин, глюкокортикоиды стимулируют липогенез, накопление жира, а катехоламины, соматотропин, тироксин – липолиз, опустошение жировых депо, похудение. 3. Пермиссивное действие гормонов. Эта форма взаимодействия сводится к тому, что для реализации эффекта какого-то гормона совершенно необходимо хотя бы минимальное количество другого гормона. При полном отсутствии гормона, осуществляющего пермиссивное действие, любые концентрации соответствующего гормона никакого результата не дадут. Все эффекты катехоламинов проявляются только при наличии глюкокортикоидов, а сосудистые – требуют еще и минералокортикоидов. Еще один яркий пример пермиссивных взаимодействий – это необходимость определенных количеств инсулина, тироксина и глюкокортикоидов для того, чтобы проявился анаболический эффект соматотропина.
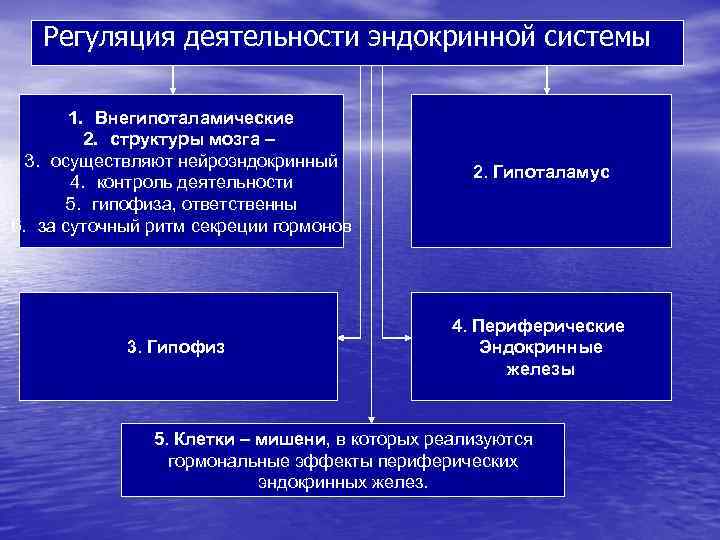 Регуляция деятельности эндокринной системы 1. Внегипоталамические 2. структуры мозга – 3. осуществляют нейроэндокринный 4. контроль деятельности 5. гипофиза, ответственны 6. за суточный ритм секреции гормонов 2. Гипоталамус 3. Гипофиз 4. Периферические Эндокринные железы 5. Клетки – мишени, в которых реализуются гормональные эффекты периферических эндокринных желез.
Регуляция деятельности эндокринной системы 1. Внегипоталамические 2. структуры мозга – 3. осуществляют нейроэндокринный 4. контроль деятельности 5. гипофиза, ответственны 6. за суточный ритм секреции гормонов 2. Гипоталамус 3. Гипофиз 4. Периферические Эндокринные железы 5. Клетки – мишени, в которых реализуются гормональные эффекты периферических эндокринных желез.
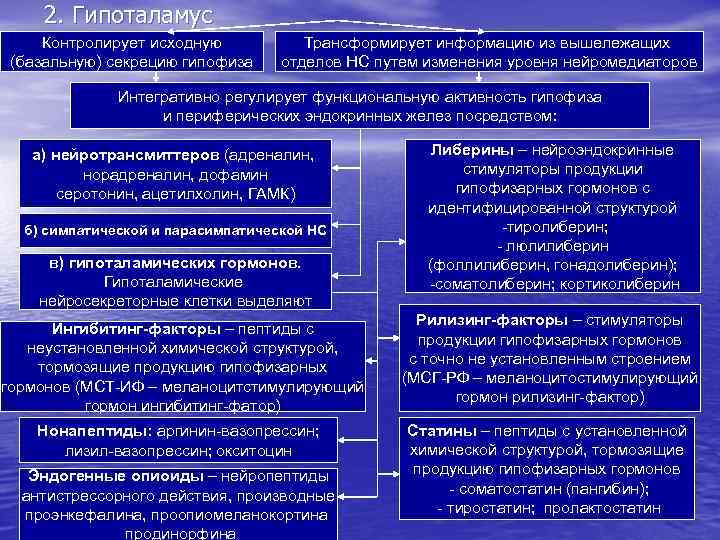 2. Гипоталамус Контролирует исходную (базальную) секрецию гипофиза Трансформирует информацию из вышележащих отделов НС путем изменения уровня нейромедиаторов Интегративно регулирует функциональную активность гипофиза и периферических эндокринных желез посредством: а) нейротрансмиттеров (адреналин, норадреналин, дофамин серотонин, ацетилхолин, ГАМК) б) симпатической и парасимпатической НС в) гипоталамических гормонов. Гипоталамические нейросекреторные клетки выделяют Ингибитинг-факторы – пептиды с неустановленной химической структурой, тормозящие продукцию гипофизарных гормонов (МСТ-ИФ – меланоцитстимулирующий гормон ингибитинг-фатор) Нонапептиды: аргинин-вазопрессин; лизил-вазопрессин; окситоцин Эндогенные опиоиды – нейропептиды антистрессорного действия, производные проэнкефалина, проопиомеланокортина продинорфина Либерины – нейроэндокринные стимуляторы продукции гипофизарных гормонов с идентифицированной структурой -тиролиберин; - люлилиберин (фоллилиберин, гонадолиберин); -соматолиберин; кортиколиберин Рилизинг-факторы – стимуляторы продукции гипофизарных гормонов с точно не установленным строением (МСГ-РФ – меланоцитостимулирующий гормон рилизинг-фактор) Статины – пептиды с установленной химической структурой, тормозящие продукцию гипофизарных гормонов - соматостатин (пангибин); - тиростатин; пролактостатин
2. Гипоталамус Контролирует исходную (базальную) секрецию гипофиза Трансформирует информацию из вышележащих отделов НС путем изменения уровня нейромедиаторов Интегративно регулирует функциональную активность гипофиза и периферических эндокринных желез посредством: а) нейротрансмиттеров (адреналин, норадреналин, дофамин серотонин, ацетилхолин, ГАМК) б) симпатической и парасимпатической НС в) гипоталамических гормонов. Гипоталамические нейросекреторные клетки выделяют Ингибитинг-факторы – пептиды с неустановленной химической структурой, тормозящие продукцию гипофизарных гормонов (МСТ-ИФ – меланоцитстимулирующий гормон ингибитинг-фатор) Нонапептиды: аргинин-вазопрессин; лизил-вазопрессин; окситоцин Эндогенные опиоиды – нейропептиды антистрессорного действия, производные проэнкефалина, проопиомеланокортина продинорфина Либерины – нейроэндокринные стимуляторы продукции гипофизарных гормонов с идентифицированной структурой -тиролиберин; - люлилиберин (фоллилиберин, гонадолиберин); -соматолиберин; кортиколиберин Рилизинг-факторы – стимуляторы продукции гипофизарных гормонов с точно не установленным строением (МСГ-РФ – меланоцитостимулирующий гормон рилизинг-фактор) Статины – пептиды с установленной химической структурой, тормозящие продукцию гипофизарных гормонов - соматостатин (пангибин); - тиростатин; пролактостатин
 3. Гипофиз – эндокринная железа, в функциональном отношении неразрывно связан с гипоталамусом. Аденогипофиз (передняя доля) выделяет биорегуляторы: - соматотропный гормон (соматотропин, СТГ); - пролактин (Пр. Л); - тиреотропный гормон (тиреотропин, ТТГ); - лютеинизирующий гормон (лютропин, ЛГ); - фолликулостимулирующий гормон (фоллитропин, ФСГ); - адрено-кортикотропный гормон (кортикотропин, АКТГ); - липотропные гормоны (липотропины, Лп. ТГ); - меланоцитстимулирующие гормоны (меланотропины, МСГ); - эндогенные опиаты (эндорфины, динорфины, неоэндорфины). Нейрогипофиз (задняя доля) – секреция гипоталамических нонапептидов: вазопрессина (антидиуретический гормон, АДГ) и окситоцина.
3. Гипофиз – эндокринная железа, в функциональном отношении неразрывно связан с гипоталамусом. Аденогипофиз (передняя доля) выделяет биорегуляторы: - соматотропный гормон (соматотропин, СТГ); - пролактин (Пр. Л); - тиреотропный гормон (тиреотропин, ТТГ); - лютеинизирующий гормон (лютропин, ЛГ); - фолликулостимулирующий гормон (фоллитропин, ФСГ); - адрено-кортикотропный гормон (кортикотропин, АКТГ); - липотропные гормоны (липотропины, Лп. ТГ); - меланоцитстимулирующие гормоны (меланотропины, МСГ); - эндогенные опиаты (эндорфины, динорфины, неоэндорфины). Нейрогипофиз (задняя доля) – секреция гипоталамических нонапептидов: вазопрессина (антидиуретический гормон, АДГ) и окситоцина.
 4. Периферические эндокринные железы – надпочечники, щитовидная железа, половые железы, паращитовидные железы, панкреас, АПУД-система. Регуляция их деятельности осуществляется высшими центрами по нескольким каналам: а) трансгипофизарная гуморальная регуляция – при которой возникший в надгипоталамической области или в гипоталамусе Импульс вызывает выработку соответствующего тропного гормона гипофиза, стимулирующего деятельность периферической железы. Этим путем регулируется функция коры надпочечников, гонад, щитовидной железы, молочных желез, координируются ростовые и анаболические процессы, функции жировой ткани, водно-солевой метаболизм и др. б) парагипофизарная нервная регуляция, осуществляемая помимо гипофиза через гипоталамические центры симпатической и парасимпатической систем. Прямую иннервацию, влияющую на метаболические процессы, получают печень, жировая ткань, ЖКТ, поджелудочная железа и островки Лангерганса, паращитовидные железы, щитовидная железа и мозговое вещество надпочечников. в) парагипофизарная гуморальная регуляция – осуществляется через цереброспинальную жидкость по пути: гипоталамус – цереброспинальная жидкость – венулы сосудистого органа концевой пластинки – системный кровоток.
4. Периферические эндокринные железы – надпочечники, щитовидная железа, половые железы, паращитовидные железы, панкреас, АПУД-система. Регуляция их деятельности осуществляется высшими центрами по нескольким каналам: а) трансгипофизарная гуморальная регуляция – при которой возникший в надгипоталамической области или в гипоталамусе Импульс вызывает выработку соответствующего тропного гормона гипофиза, стимулирующего деятельность периферической железы. Этим путем регулируется функция коры надпочечников, гонад, щитовидной железы, молочных желез, координируются ростовые и анаболические процессы, функции жировой ткани, водно-солевой метаболизм и др. б) парагипофизарная нервная регуляция, осуществляемая помимо гипофиза через гипоталамические центры симпатической и парасимпатической систем. Прямую иннервацию, влияющую на метаболические процессы, получают печень, жировая ткань, ЖКТ, поджелудочная железа и островки Лангерганса, паращитовидные железы, щитовидная железа и мозговое вещество надпочечников. в) парагипофизарная гуморальная регуляция – осуществляется через цереброспинальную жидкость по пути: гипоталамус – цереброспинальная жидкость – венулы сосудистого органа концевой пластинки – системный кровоток.
 Принципы регуляции эндокринных функций I. II. Принцип прямых связей. Лежит в основе деятельности следующих эндокринных функциональных систем: III. - гипоталамо-гипофизарно-надпочечниковой IV. - гипоталамо-гипофизарно-тиреоидной V. - гипоталамо-гипофизарно-гонадальной Реализуется в три последовательных этапа: 1. Восприятие гипоталамусом высших нервных регуляторных сигналов и секреция соответствующих рилизинг-гормонов; 2. В ответ на действие рилизинг-гормонов секреция аденогипофизом соответствующих тропных гормонов; 3. В ответ на действие тропных гормонов образование и выделение периферическими железами (корой надпочечников, щитовидной железой, половыми железами) эффекторных гормонов. 4. Нарушения прямых связей в регуляции эндокринных функций могут быть обусловлены расстройствами синтеза и секреции: - Рилизинг-гормонов; - Тропных гормонов; - Эффекторных гормонов.
Принципы регуляции эндокринных функций I. II. Принцип прямых связей. Лежит в основе деятельности следующих эндокринных функциональных систем: III. - гипоталамо-гипофизарно-надпочечниковой IV. - гипоталамо-гипофизарно-тиреоидной V. - гипоталамо-гипофизарно-гонадальной Реализуется в три последовательных этапа: 1. Восприятие гипоталамусом высших нервных регуляторных сигналов и секреция соответствующих рилизинг-гормонов; 2. В ответ на действие рилизинг-гормонов секреция аденогипофизом соответствующих тропных гормонов; 3. В ответ на действие тропных гормонов образование и выделение периферическими железами (корой надпочечников, щитовидной железой, половыми железами) эффекторных гормонов. 4. Нарушения прямых связей в регуляции эндокринных функций могут быть обусловлены расстройствами синтеза и секреции: - Рилизинг-гормонов; - Тропных гормонов; - Эффекторных гормонов.
 Принципы регуляции эндокринных функций II. Принцип обратных связей. Различают обратные отрицательные связи в системах гипоталамус-аденогипофиз-периферические железы и короткие парагипофизарные обратные связи. Сущность отрицательных связей в системах гипоталамус-аденогипофиз-периферические железы состоит в том, что образующиеся гормоны угнетают деятельность структур, осуществляющих предыдущие этапы регуляции. Вследствие этого увеличение секреции эффекторного гормона через определенные звенья приводит к уменьшению его образования и поступления в кровь, и наоборот, уменьшение содержания гормона в крови вызывает повышение интенсивности его образования и секреции.
Принципы регуляции эндокринных функций II. Принцип обратных связей. Различают обратные отрицательные связи в системах гипоталамус-аденогипофиз-периферические железы и короткие парагипофизарные обратные связи. Сущность отрицательных связей в системах гипоталамус-аденогипофиз-периферические железы состоит в том, что образующиеся гормоны угнетают деятельность структур, осуществляющих предыдущие этапы регуляции. Вследствие этого увеличение секреции эффекторного гормона через определенные звенья приводит к уменьшению его образования и поступления в кровь, и наоборот, уменьшение содержания гормона в крови вызывает повышение интенсивности его образования и секреции.
 Эндокринная система обладает автоматической саморегуляцией, основанной на существовании механизма «обратной связи» . 1. Трансгипофизарная обратная связь (ОС) осуществляется по уровню гормонов в крови. Можно выделить несколько ее уровней: а) длинная ОС – взаимодействие периферической железы с гипоталамогипофизарной системой, например, увеличение выработки кортиколиберина и кортикотропина при снижении концентрации в крови кортикостероидов; б) короткая ОС – гипофизарно-гипоталамическое взаимодействие, возрастание выработки кортиколиберина при росте АКТГ; в) ультракороткая ОС – интрагипоталамическое взаимодействие, влияние одного гормона на высвобождение другого. 2. Парагипофизарная обратная связь. В роли регулируемого показателя выступает содержание какого-либо метаболита, подавляющее по принципу сервомеханизма продукцию гормона, повышающего такой показатель. Пример, - взаимоотношения концентрации кальция и секреции паратгормона, уровня глюкозы и гормонов островков Лангерганса, калий-натриевого соотношения в плазме и секреция альдостерона, осмоляльности внеклеточной жидкости и продукции вазопрессина. По характеру ОС может быть положительной (выброс одного гормона стимулирует выброс другого, например, АКТГ-кортиколиберин) и отрицательной (кортикостероиды угнетают продукцию кортиколиберина).
Эндокринная система обладает автоматической саморегуляцией, основанной на существовании механизма «обратной связи» . 1. Трансгипофизарная обратная связь (ОС) осуществляется по уровню гормонов в крови. Можно выделить несколько ее уровней: а) длинная ОС – взаимодействие периферической железы с гипоталамогипофизарной системой, например, увеличение выработки кортиколиберина и кортикотропина при снижении концентрации в крови кортикостероидов; б) короткая ОС – гипофизарно-гипоталамическое взаимодействие, возрастание выработки кортиколиберина при росте АКТГ; в) ультракороткая ОС – интрагипоталамическое взаимодействие, влияние одного гормона на высвобождение другого. 2. Парагипофизарная обратная связь. В роли регулируемого показателя выступает содержание какого-либо метаболита, подавляющее по принципу сервомеханизма продукцию гормона, повышающего такой показатель. Пример, - взаимоотношения концентрации кальция и секреции паратгормона, уровня глюкозы и гормонов островков Лангерганса, калий-натриевого соотношения в плазме и секреция альдостерона, осмоляльности внеклеточной жидкости и продукции вазопрессина. По характеру ОС может быть положительной (выброс одного гормона стимулирует выброс другого, например, АКТГ-кортиколиберин) и отрицательной (кортикостероиды угнетают продукцию кортиколиберина).
 Механизмы эндокринных нарушений Эндокринные нарушения могут возникать при нарушении любого звена данной системы – от коры больших полушарий головного мозга до пострецепторных процессов в «клетках-мишенях» : Нарушения центральной регуляции функций периферических эндокринных желез Первичные нарушения гормонообразования в периферических эндокринных железах Внежелезистые нарушения – транспорта, активности, рецепции гормонов и пострецепторных процессов
Механизмы эндокринных нарушений Эндокринные нарушения могут возникать при нарушении любого звена данной системы – от коры больших полушарий головного мозга до пострецепторных процессов в «клетках-мишенях» : Нарушения центральной регуляции функций периферических эндокринных желез Первичные нарушения гормонообразования в периферических эндокринных железах Внежелезистые нарушения – транспорта, активности, рецепции гормонов и пострецепторных процессов
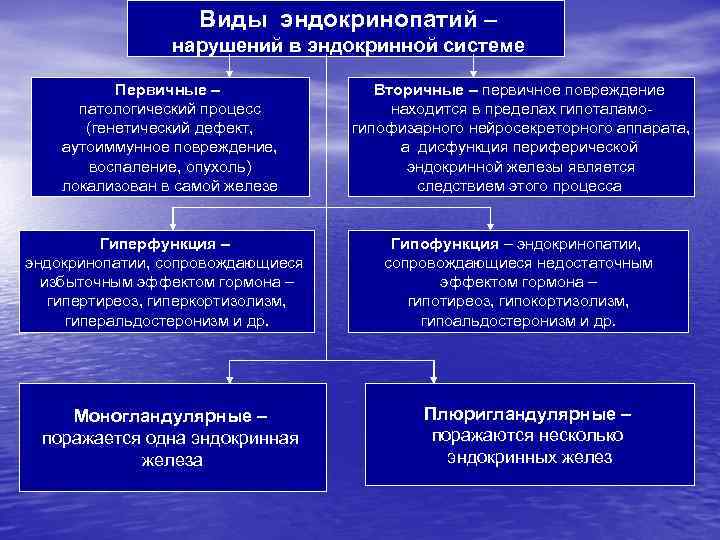 Виды эндокринопатий – нарушений в эндокринной системе Первичные – патологический процесс (генетический дефект, аутоиммунное повреждение, воспаление, опухоль) локализован в самой железе Гиперфункция – эндокринопатии, сопровождающиеся избыточным эффектом гормона – гипертиреоз, гиперкортизолизм, гиперальдостеронизм и др. Моногландулярные – поражается одна эндокринная железа Вторичные – первичное повреждение находится в пределах гипоталамогипофизарного нейросекреторного аппарата, а дисфункция периферической эндокринной железы является следствием этого процесса Гипофункция – эндокринопатии, сопровождающиеся недостаточным эффектом гормона – гипотиреоз, гипокортизолизм, гипоальдостеронизм и др. Плюригландулярные – поражаются несколько эндокринных желез
Виды эндокринопатий – нарушений в эндокринной системе Первичные – патологический процесс (генетический дефект, аутоиммунное повреждение, воспаление, опухоль) локализован в самой железе Гиперфункция – эндокринопатии, сопровождающиеся избыточным эффектом гормона – гипертиреоз, гиперкортизолизм, гиперальдостеронизм и др. Моногландулярные – поражается одна эндокринная железа Вторичные – первичное повреждение находится в пределах гипоталамогипофизарного нейросекреторного аппарата, а дисфункция периферической эндокринной железы является следствием этого процесса Гипофункция – эндокринопатии, сопровождающиеся недостаточным эффектом гормона – гипотиреоз, гипокортизолизм, гипоальдостеронизм и др. Плюригландулярные – поражаются несколько эндокринных желез
 Плюригландулярные синдромы бывают: Гипоталамо-гипофизарные – пангипопитуитаризм Аутоиммунные – синдром Шмидта – инсулинзависимый сахарный диабет, аутоиммунный тиреоидит, гипопаратиреоз и гонадно-надпочечниковая недостаточность Рецепторные – дефект семейства G-белков псевдогипопаратиреоз, гипергонадотропный гипогонадизм и первичный гипотиреоз Наследственные – синдромы MEN – I, MEN – IIа, MEN – IIb – от англ. multiple endocrine neoplsiae – множественные неопластические эндокринопатии
Плюригландулярные синдромы бывают: Гипоталамо-гипофизарные – пангипопитуитаризм Аутоиммунные – синдром Шмидта – инсулинзависимый сахарный диабет, аутоиммунный тиреоидит, гипопаратиреоз и гонадно-надпочечниковая недостаточность Рецепторные – дефект семейства G-белков псевдогипопаратиреоз, гипергонадотропный гипогонадизм и первичный гипотиреоз Наследственные – синдромы MEN – I, MEN – IIа, MEN – IIb – от англ. multiple endocrine neoplsiae – множественные неопластические эндокринопатии
 Этиология и патогенез эндокринопатий на различных уровнях 1. Гипоталамо-гипофизарный уровень – нарушение центральной регуляции эндокринных функций – реализуется по нескольким направлениям : Психогенные эндокринопатии, могут приводить к возникновению тиреотоксикоза, половых расстройств, адреналиновой интоксикации. Функциональные расстройства внегипоталамических структур мозга – психозы, неврозы – приводят к нарушению нейроэндокринного контроля деятельности гипофиза. Поражения гипоталамуса и внегипоталамических структур (лимбической системы, ретикулярной формации, промежуточного мозга, гиппокампа) - вследствие травм (перелом основания черепа), воспаления (энцефалит, менингит), ишемии (тромбоз, эмболия), кровоизлияний, опухолей – приводят к развитию гипоталамических эндокринопатий (диэнцефальный синдром). Поражение гипофиза может быть либо тотальным, что ведет к снижению выработки всех его гормонов и развитию пангипопитуитаризма (врожденная агенезия нижнего мозгового придатка, травматическая деструкция гипофиза, радиационные поражения, тромбоз, аутоиммунный гипофизит) либо парциальным (опухоль, аутоиммунное поражение, радиационное поражение) – снижение секреции отдельных гормонов. Аденомы гипофиза могут приводить к парциальной гиперсекреции гормонов.
Этиология и патогенез эндокринопатий на различных уровнях 1. Гипоталамо-гипофизарный уровень – нарушение центральной регуляции эндокринных функций – реализуется по нескольким направлениям : Психогенные эндокринопатии, могут приводить к возникновению тиреотоксикоза, половых расстройств, адреналиновой интоксикации. Функциональные расстройства внегипоталамических структур мозга – психозы, неврозы – приводят к нарушению нейроэндокринного контроля деятельности гипофиза. Поражения гипоталамуса и внегипоталамических структур (лимбической системы, ретикулярной формации, промежуточного мозга, гиппокампа) - вследствие травм (перелом основания черепа), воспаления (энцефалит, менингит), ишемии (тромбоз, эмболия), кровоизлияний, опухолей – приводят к развитию гипоталамических эндокринопатий (диэнцефальный синдром). Поражение гипофиза может быть либо тотальным, что ведет к снижению выработки всех его гормонов и развитию пангипопитуитаризма (врожденная агенезия нижнего мозгового придатка, травматическая деструкция гипофиза, радиационные поражения, тромбоз, аутоиммунный гипофизит) либо парциальным (опухоль, аутоиммунное поражение, радиационное поражение) – снижение секреции отдельных гормонов. Аденомы гипофиза могут приводить к парциальной гиперсекреции гормонов.
 Гипоталамо-гипофизарный уровень. Продолжение Нарушения механизма обратной связи. Например, при болезни Иценко-Кушинга повышается порог возбудимости гипоталамических нейронов к тормозному влиянию кортикостероидов на синтез кортикотропина, что приводит к его гиперсекреции и вторичной гиперплазии коркового вещества надпочечников. Еще одним примером может служить так называемый «синдром отмены» . Длительное применение в лечебных целях больших доз глюкокортикоидов тормозит выработку в аденогипофизе кортикотропина, а при его отсутствии происходит атрофия пучковой зоны коры надпочечников. Больной теряет способность вырабатывать собственные глюкокортикоиды. В случае отмены гормональной терапии (глюкокортикоидов) у больного развивается острая надпочечниковая недостаточность.
Гипоталамо-гипофизарный уровень. Продолжение Нарушения механизма обратной связи. Например, при болезни Иценко-Кушинга повышается порог возбудимости гипоталамических нейронов к тормозному влиянию кортикостероидов на синтез кортикотропина, что приводит к его гиперсекреции и вторичной гиперплазии коркового вещества надпочечников. Еще одним примером может служить так называемый «синдром отмены» . Длительное применение в лечебных целях больших доз глюкокортикоидов тормозит выработку в аденогипофизе кортикотропина, а при его отсутствии происходит атрофия пучковой зоны коры надпочечников. Больной теряет способность вырабатывать собственные глюкокортикоиды. В случае отмены гормональной терапии (глюкокортикоидов) у больного развивается острая надпочечниковая недостаточность.
 2. Периферический железистый уровень. Эндокринопатии, сопровождающиеся недостаточным выделением избыточной продукцией гормона, могут иметь гормона, могут быть следствием причин несколько причин - инфекционное воспаление (орхит, болезнь Аддисона и др. ); - негормонобразующие опухоли, метастазы неэндокринных опухолей, инфильтрация лейкозными бластами (гипопитуитаризм и др. ); - неинфекционное воспаление, чаще аутоиммунное или травматическое (аутоиммунный гипофизит, тиреоидит, гипопаратиреоз и др. ); -острое нарушение кровообращения (синдром Уотерхауза-Фредериксена; - дефицит компонентов, из которых синтезируется гормон (эндемический зоб и др. ); - интоксикации; - генетически обусловленный дефект биосинтеза гормона; - блокада рецепторов к тропным гормонам. - избыточная стимуляция гормонообразующих клеток антителами-агонистами рецепторов тропных гормонов (гипертиреоз), при снижении сердечного выброса (вторичный альдостеронизм) и др. ; - гормонпродуцирующие опухоли эндокринных желез (гипертиреоз), болезнь Крона, болезнь Иценко-Кушинга и др. ); - аутоиммунное поражение; - метаболический блок во взаимопревращениях гормонов (врожденная гиперплазия коры надпочечников – вследствие генетического дефекта снижается синтез минералокортикоидов и усиливается синтез андрогенов).
2. Периферический железистый уровень. Эндокринопатии, сопровождающиеся недостаточным выделением избыточной продукцией гормона, могут иметь гормона, могут быть следствием причин несколько причин - инфекционное воспаление (орхит, болезнь Аддисона и др. ); - негормонобразующие опухоли, метастазы неэндокринных опухолей, инфильтрация лейкозными бластами (гипопитуитаризм и др. ); - неинфекционное воспаление, чаще аутоиммунное или травматическое (аутоиммунный гипофизит, тиреоидит, гипопаратиреоз и др. ); -острое нарушение кровообращения (синдром Уотерхауза-Фредериксена; - дефицит компонентов, из которых синтезируется гормон (эндемический зоб и др. ); - интоксикации; - генетически обусловленный дефект биосинтеза гормона; - блокада рецепторов к тропным гормонам. - избыточная стимуляция гормонообразующих клеток антителами-агонистами рецепторов тропных гормонов (гипертиреоз), при снижении сердечного выброса (вторичный альдостеронизм) и др. ; - гормонпродуцирующие опухоли эндокринных желез (гипертиреоз), болезнь Крона, болезнь Иценко-Кушинга и др. ); - аутоиммунное поражение; - метаболический блок во взаимопревращениях гормонов (врожденная гиперплазия коры надпочечников – вследствие генетического дефекта снижается синтез минералокортикоидов и усиливается синтез андрогенов).
 3. Периферический внежелезистый уровень – нарушение транспорта, метаболизма и реализации биологического эффекта гормонов может быть обусловлено причинами: - нарушение белкового транспорта. Большая часть циркулирующих гормонов образует комплексы с соответствующими белками: тиреоидные гормоны – тироглобулин, андрогены – тестостерон – эстрадиолсвязывающий глобулин, кортизол и прогестерон – транскортин и т. д. 98% гормонов находятся в связанном состоянии, а активностью обладают только свободные. При изменении концентрации гормонсвязывающего белка повышается концентрация активной свободной фракции (вирилизация у женщин, связанная с недостатком тестостеронэстрадиолсвязывающего глобулина, гипертиреоз при недостатке тироглобулина и др. ). При связывании гормонов патологическими белками развиваются гипогормональные состояния; - патологии печени приводят к повышению времени циркуляции гормонов в крови, так как печень – основной орган, осуществляющий клиренс гормонов; - нарушение перехода прогормона в гормон (гипогонадизм);
3. Периферический внежелезистый уровень – нарушение транспорта, метаболизма и реализации биологического эффекта гормонов может быть обусловлено причинами: - нарушение белкового транспорта. Большая часть циркулирующих гормонов образует комплексы с соответствующими белками: тиреоидные гормоны – тироглобулин, андрогены – тестостерон – эстрадиолсвязывающий глобулин, кортизол и прогестерон – транскортин и т. д. 98% гормонов находятся в связанном состоянии, а активностью обладают только свободные. При изменении концентрации гормонсвязывающего белка повышается концентрация активной свободной фракции (вирилизация у женщин, связанная с недостатком тестостеронэстрадиолсвязывающего глобулина, гипертиреоз при недостатке тироглобулина и др. ). При связывании гормонов патологическими белками развиваются гипогормональные состояния; - патологии печени приводят к повышению времени циркуляции гормонов в крови, так как печень – основной орган, осуществляющий клиренс гормонов; - нарушение перехода прогормона в гормон (гипогонадизм);
 - циркулирующие антагонисты гормона – антитела к гормону, лекарства, метаболиты (несахарный диабет, гипогонадизм, сахарный диабет); - периферическая рецепторная гормонорезистентность наследственные дефекты рецепторов, блокада рецепторов подавление экспрессии генов рецепторов (синдром тестикулярной феминизации, сахарный диабет, несахарный диабет); - периферическая пострецепторная гормонорезистентность– нарушение образования пострецепторных посредников, нарушение взаимодействия рецептора с пострецепторными посредниками (псевдогипопаратиреоз, гиперкортицизм); - атрофия или повреждение клеток-мишеней; - эктопическая продукция гормонов опухолями; - аутоантитела к рецепторам, имитирующие действие соответствующих гормонов.
- циркулирующие антагонисты гормона – антитела к гормону, лекарства, метаболиты (несахарный диабет, гипогонадизм, сахарный диабет); - периферическая рецепторная гормонорезистентность наследственные дефекты рецепторов, блокада рецепторов подавление экспрессии генов рецепторов (синдром тестикулярной феминизации, сахарный диабет, несахарный диабет); - периферическая пострецепторная гормонорезистентность– нарушение образования пострецепторных посредников, нарушение взаимодействия рецептора с пострецепторными посредниками (псевдогипопаратиреоз, гиперкортицизм); - атрофия или повреждение клеток-мишеней; - эктопическая продукция гормонов опухолями; - аутоантитела к рецепторам, имитирующие действие соответствующих гормонов.
 Патофизиология гипоталамо-гипофизарного нейросекреторного аппарата Гипоталамо-гипофизарный нейросекреторный комплекс – высший нейроэндокринный трансмиттер организма, который координирует эндокринную регуляцию обмена веществ с работой вегетативной нервной системы и интегральными эмоционально-поведенческими реакциями лимбической системы. Он включает в себя: Гипоталамус Нейрогипофиз Аденогипофиз Гипоталамус – отдел промежуточного мозга, контролирующий установочные точки гомеостаза. Вегетативные нервные центры гипоталамуса регулируют: - теплопродукцию и теплоотдачу; - аппетит и насыщение; - жажду и диурез; - артериальное давление; - сон и бодрствование; - лактацию и маточные сокращения.
Патофизиология гипоталамо-гипофизарного нейросекреторного аппарата Гипоталамо-гипофизарный нейросекреторный комплекс – высший нейроэндокринный трансмиттер организма, который координирует эндокринную регуляцию обмена веществ с работой вегетативной нервной системы и интегральными эмоционально-поведенческими реакциями лимбической системы. Он включает в себя: Гипоталамус Нейрогипофиз Аденогипофиз Гипоталамус – отдел промежуточного мозга, контролирующий установочные точки гомеостаза. Вегетативные нервные центры гипоталамуса регулируют: - теплопродукцию и теплоотдачу; - аппетит и насыщение; - жажду и диурез; - артериальное давление; - сон и бодрствование; - лактацию и маточные сокращения.
 Гипоталамус обеспечивает эмоциональный и поведенческий ответ лимбический системы головного мозга. В гипоталамусе формируется аффективный компонент ощущений и реакций. Раздражение центра ярости (гнева) провоцирует агрессивную эмоционально-вегетативнодвигательную реакцию и сильнейший стресс. Раздражение центра наказаний вызывает страх, а при длительных воздействиях – истощающий стресс, который носит особенно сильный и патогенный характер. Центр удовольствий (награды, удовлетворения) – успокаивает стресс. Гипоталамус - «дозорный» орган центральной нервной системы, который получает информацию о появлении стрессора и «запускает» работу стресс-системы.
Гипоталамус обеспечивает эмоциональный и поведенческий ответ лимбический системы головного мозга. В гипоталамусе формируется аффективный компонент ощущений и реакций. Раздражение центра ярости (гнева) провоцирует агрессивную эмоционально-вегетативнодвигательную реакцию и сильнейший стресс. Раздражение центра наказаний вызывает страх, а при длительных воздействиях – истощающий стресс, который носит особенно сильный и патогенный характер. Центр удовольствий (награды, удовлетворения) – успокаивает стресс. Гипоталамус - «дозорный» орган центральной нервной системы, который получает информацию о появлении стрессора и «запускает» работу стресс-системы.
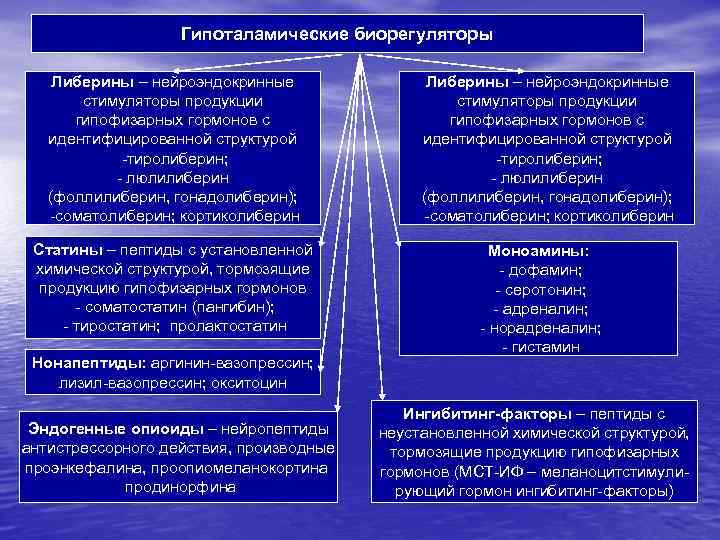 Гипоталамические биорегуляторы Либерины – нейроэндокринные стимуляторы продукции гипофизарных гормонов с идентифицированной структурой -тиролиберин; - люлилиберин (фоллилиберин, гонадолиберин); -соматолиберин; кортиколиберин Статины – пептиды с установленной химической структурой, тормозящие продукцию гипофизарных гормонов - соматостатин (пангибин); - тиростатин; пролактостатин Нонапептиды: аргинин-вазопрессин; лизил-вазопрессин; окситоцин Эндогенные опиоиды – нейропептиды антистрессорного действия, производные проэнкефалина, проопиомеланокортина продинорфина Либерины – нейроэндокринные стимуляторы продукции гипофизарных гормонов с идентифицированной структурой -тиролиберин; - люлилиберин (фоллилиберин, гонадолиберин); -соматолиберин; кортиколиберин Моноамины: - дофамин; - серотонин; - адреналин; - норадреналин; - гистамин Ингибитинг-факторы – пептиды с неустановленной химической структурой, тормозящие продукцию гипофизарных гормонов (МСТ-ИФ – меланоцитстимулирующий гормон ингибитинг-факторы)
Гипоталамические биорегуляторы Либерины – нейроэндокринные стимуляторы продукции гипофизарных гормонов с идентифицированной структурой -тиролиберин; - люлилиберин (фоллилиберин, гонадолиберин); -соматолиберин; кортиколиберин Статины – пептиды с установленной химической структурой, тормозящие продукцию гипофизарных гормонов - соматостатин (пангибин); - тиростатин; пролактостатин Нонапептиды: аргинин-вазопрессин; лизил-вазопрессин; окситоцин Эндогенные опиоиды – нейропептиды антистрессорного действия, производные проэнкефалина, проопиомеланокортина продинорфина Либерины – нейроэндокринные стимуляторы продукции гипофизарных гормонов с идентифицированной структурой -тиролиберин; - люлилиберин (фоллилиберин, гонадолиберин); -соматолиберин; кортиколиберин Моноамины: - дофамин; - серотонин; - адреналин; - норадреналин; - гистамин Ингибитинг-факторы – пептиды с неустановленной химической структурой, тормозящие продукцию гипофизарных гормонов (МСТ-ИФ – меланоцитстимулирующий гормон ингибитинг-факторы)
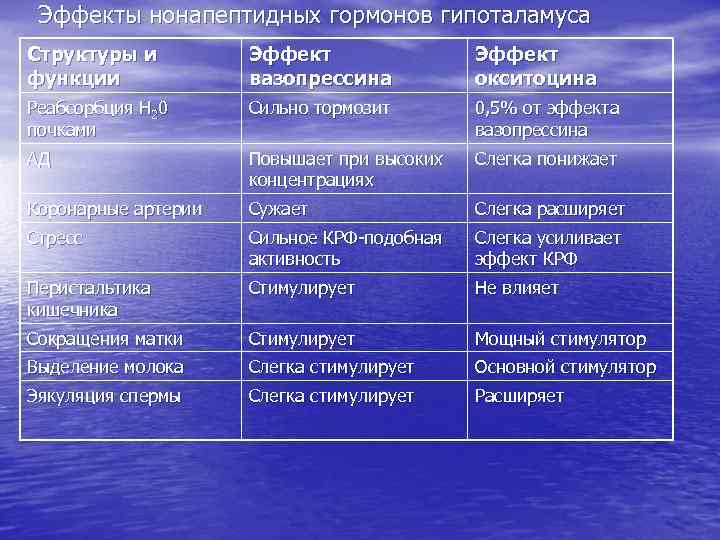 Эффекты нонапептидных гормонов гипоталамуса Структуры и функции Эффект вазопрессина Эффект окситоцина Реабсорбция Н 20 почками Сильно тормозит 0, 5% от эффекта вазопрессина АД Повышает при высоких концентрациях Слегка понижает Коронарные артерии Сужает Слегка расширяет Стресс Сильное КРФ-подобная активность Слегка усиливает эффект КРФ Перистальтика кишечника Стимулирует Не влияет Сокращения матки Стимулирует Мощный стимулятор Выделение молока Слегка стимулирует Основной стимулятор Эякуляция спермы Слегка стимулирует Расширяет
Эффекты нонапептидных гормонов гипоталамуса Структуры и функции Эффект вазопрессина Эффект окситоцина Реабсорбция Н 20 почками Сильно тормозит 0, 5% от эффекта вазопрессина АД Повышает при высоких концентрациях Слегка понижает Коронарные артерии Сужает Слегка расширяет Стресс Сильное КРФ-подобная активность Слегка усиливает эффект КРФ Перистальтика кишечника Стимулирует Не влияет Сокращения матки Стимулирует Мощный стимулятор Выделение молока Слегка стимулирует Основной стимулятор Эякуляция спермы Слегка стимулирует Расширяет
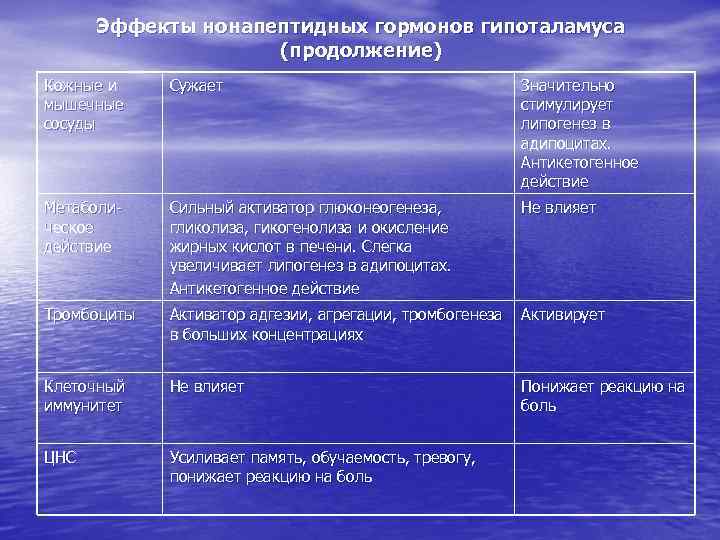 Эффекты нонапептидных гормонов гипоталамуса (продолжение) Кожные и мышечные сосуды Сужает Значительно стимулирует липогенез в адипоцитах. Антикетогенное действие Метаболическое действие Сильный активатор глюконеогенеза, гликолиза, гикогенолиза и окисление жирных кислот в печени. Слегка увеличивает липогенез в адипоцитах. Антикетогенное действие Не влияет Тромбоциты Активатор адгезии, агрегации, тромбогенеза в больших концентрациях Активирует Клеточный иммунитет Не влияет Понижает реакцию на боль ЦНС Усиливает память, обучаемость, тревогу, понижает реакцию на боль
Эффекты нонапептидных гормонов гипоталамуса (продолжение) Кожные и мышечные сосуды Сужает Значительно стимулирует липогенез в адипоцитах. Антикетогенное действие Метаболическое действие Сильный активатор глюконеогенеза, гликолиза, гикогенолиза и окисление жирных кислот в печени. Слегка увеличивает липогенез в адипоцитах. Антикетогенное действие Не влияет Тромбоциты Активатор адгезии, агрегации, тромбогенеза в больших концентрациях Активирует Клеточный иммунитет Не влияет Понижает реакцию на боль ЦНС Усиливает память, обучаемость, тревогу, понижает реакцию на боль
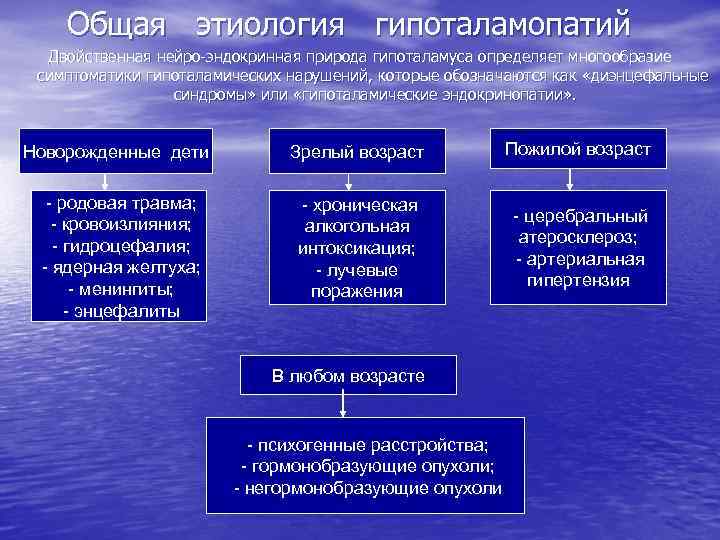 Общая этиология гипоталамопатий Двойственная нейро-эндокринная природа гипоталамуса определяет многообразие симптоматики гипоталамических нарушений, которые обозначаются как «диэнцефальные синдромы» или «гипоталамические эндокринопатии» . Новорожденные дети Зрелый возраст Пожилой возраст - родовая травма; - кровоизлияния; - гидроцефалия; - ядерная желтуха; - менингиты; - энцефалиты - хроническая алкогольная интоксикация; - лучевые поражения - церебральный атеросклероз; - артериальная гипертензия В любом возрасте - психогенные расстройства; - гормонобразующие опухоли; - негормонобразующие опухоли
Общая этиология гипоталамопатий Двойственная нейро-эндокринная природа гипоталамуса определяет многообразие симптоматики гипоталамических нарушений, которые обозначаются как «диэнцефальные синдромы» или «гипоталамические эндокринопатии» . Новорожденные дети Зрелый возраст Пожилой возраст - родовая травма; - кровоизлияния; - гидроцефалия; - ядерная желтуха; - менингиты; - энцефалиты - хроническая алкогольная интоксикация; - лучевые поражения - церебральный атеросклероз; - артериальная гипертензия В любом возрасте - психогенные расстройства; - гормонобразующие опухоли; - негормонобразующие опухоли
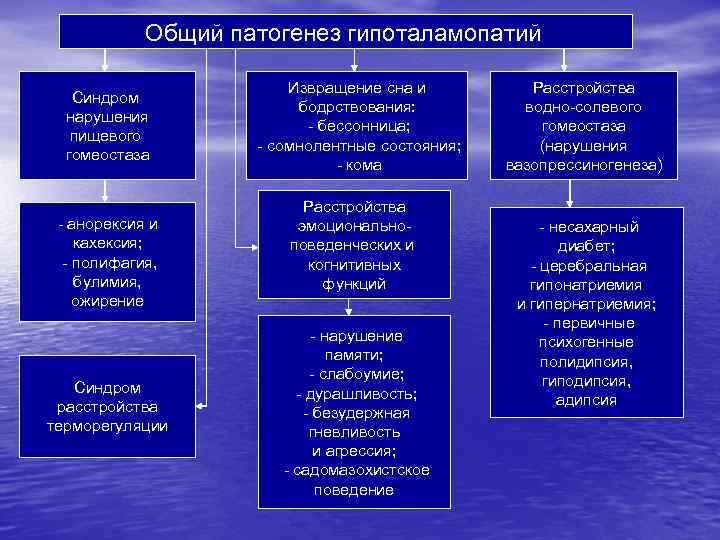 Общий патогенез гипоталамопатий Синдром нарушения пищевого гомеостаза - анорексия и кахексия; - полифагия, булимия, ожирение Синдром расстройства терморегуляции Извращение сна и бодрствования: - бессонница; - сомнолентные состояния; - кома Расстройства эмоциональноповеденческих и когнитивных функций - нарушение памяти; - слабоумие; - дурашливость; - безудержная гневливость и агрессия; - садомазохистское поведение Расстройства водно-солевого гомеостаза (нарушения вазопрессиногенеза) - несахарный диабет; - церебральная гипонатриемия и гипернатриемия; - первичные психогенные полидипсия, гиподипсия, адипсия
Общий патогенез гипоталамопатий Синдром нарушения пищевого гомеостаза - анорексия и кахексия; - полифагия, булимия, ожирение Синдром расстройства терморегуляции Извращение сна и бодрствования: - бессонница; - сомнолентные состояния; - кома Расстройства эмоциональноповеденческих и когнитивных функций - нарушение памяти; - слабоумие; - дурашливость; - безудержная гневливость и агрессия; - садомазохистское поведение Расстройства водно-солевого гомеостаза (нарушения вазопрессиногенеза) - несахарный диабет; - церебральная гипонатриемия и гипернатриемия; - первичные психогенные полидипсия, гиподипсия, адипсия
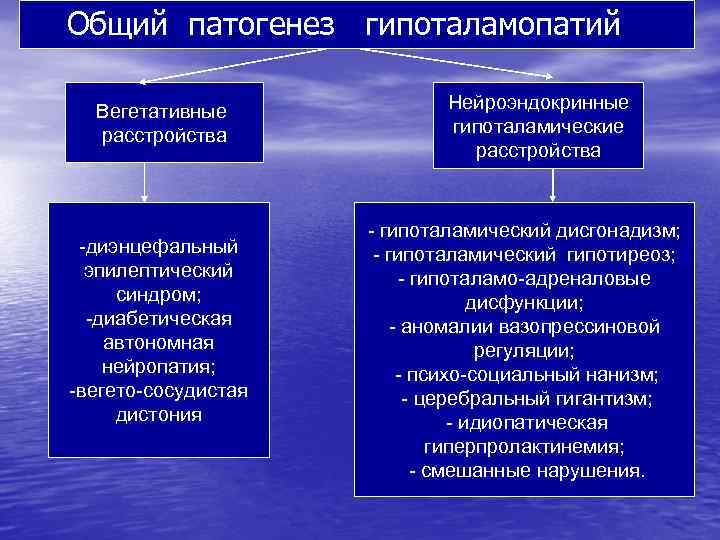 Общий патогенез гипоталамопатий Вегетативные расстройства -диэнцефальный эпилептический синдром; -диабетическая автономная нейропатия; -вегето-сосудистая дистония Нейроэндокринные гипоталамические расстройства - гипоталамический дисгонадизм; - гипоталамический гипотиреоз; - гипоталамо-адреналовые дисфункции; - аномалии вазопрессиновой регуляции; - психо-социальный нанизм; - церебральный гигантизм; - идиопатическая гиперпролактинемия; - смешанные нарушения.
Общий патогенез гипоталамопатий Вегетативные расстройства -диэнцефальный эпилептический синдром; -диабетическая автономная нейропатия; -вегето-сосудистая дистония Нейроэндокринные гипоталамические расстройства - гипоталамический дисгонадизм; - гипоталамический гипотиреоз; - гипоталамо-адреналовые дисфункции; - аномалии вазопрессиновой регуляции; - психо-социальный нанизм; - церебральный гигантизм; - идиопатическая гиперпролактинемия; - смешанные нарушения.
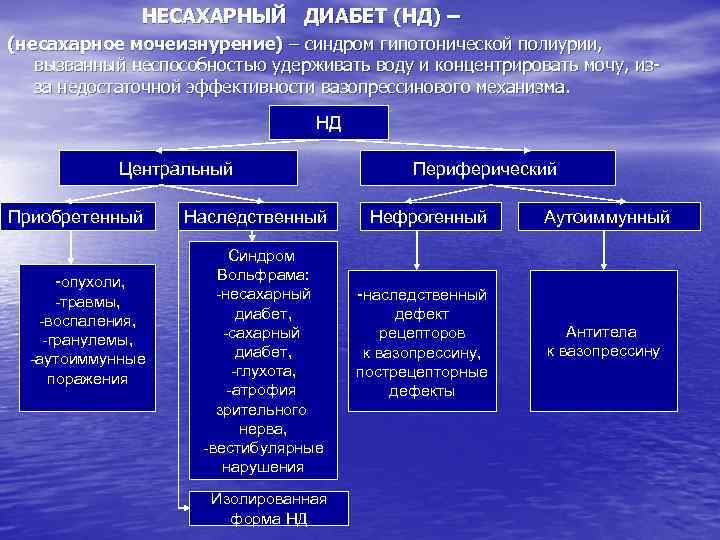 НЕСАХАРНЫЙ ДИАБЕТ (НД) – (несахарное мочеизнурение) – синдром гипотонической полиурии, вызванный неспособностью удерживать воду и концентрировать мочу, изза недостаточной эффективности вазопрессинового механизма. НД Центральный Приобретенный -опухоли, -травмы, -воспаления, -гранулемы, -аутоиммунные поражения Наследственный Синдром Вольфрама: -несахарный диабет, -глухота, -атрофия зрительного нерва, -вестибулярные нарушения Изолированная форма НД Периферический Нефрогенный Аутоиммунный -наследственный дефект рецепторов к вазопрессину, пострецепторные дефекты Антитела к вазопрессину
НЕСАХАРНЫЙ ДИАБЕТ (НД) – (несахарное мочеизнурение) – синдром гипотонической полиурии, вызванный неспособностью удерживать воду и концентрировать мочу, изза недостаточной эффективности вазопрессинового механизма. НД Центральный Приобретенный -опухоли, -травмы, -воспаления, -гранулемы, -аутоиммунные поражения Наследственный Синдром Вольфрама: -несахарный диабет, -глухота, -атрофия зрительного нерва, -вестибулярные нарушения Изолированная форма НД Периферический Нефрогенный Аутоиммунный -наследственный дефект рецепторов к вазопрессину, пострецепторные дефекты Антитела к вазопрессину
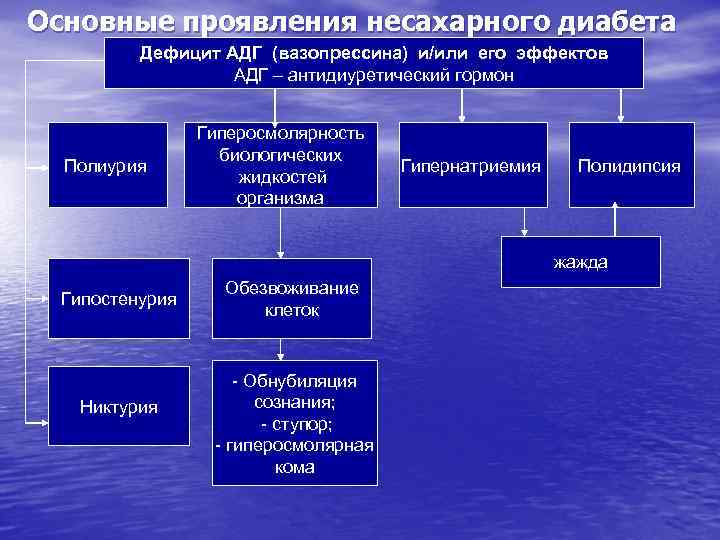 Основные проявления несахарного диабета Дефицит АДГ (вазопрессина) и/или его эффектов АДГ – антидиуретический гормон Полиурия Гиперосмолярность биологических жидкостей организма Гипернатриемия Полидипсия жажда Гипостенурия Никтурия Обезвоживание клеток - Обнубиляция сознания; - ступор; - гиперосмолярная кома
Основные проявления несахарного диабета Дефицит АДГ (вазопрессина) и/или его эффектов АДГ – антидиуретический гормон Полиурия Гиперосмолярность биологических жидкостей организма Гипернатриемия Полидипсия жажда Гипостенурия Никтурия Обезвоживание клеток - Обнубиляция сознания; - ступор; - гиперосмолярная кома
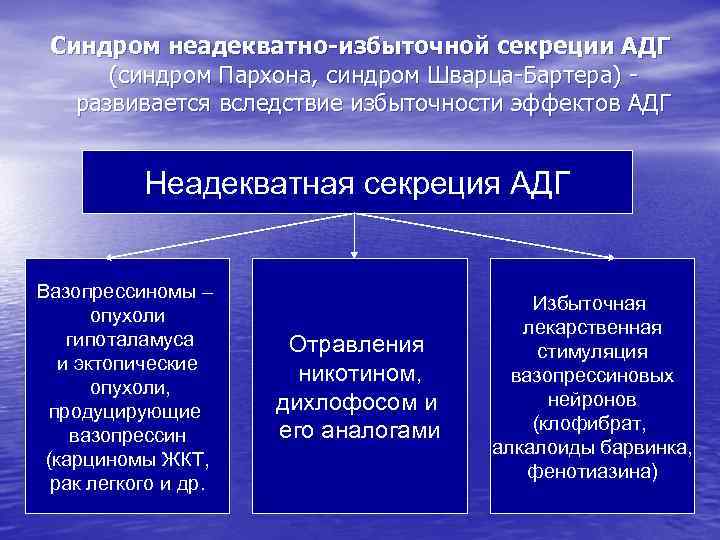 Синдром неадекватно-избыточной секреции АДГ (синдром Пархона, синдром Шварца-Бартера) развивается вследствие избыточности эффектов АДГ Неадекватная секреция АДГ Вазопрессиномы – опухоли гипоталамуса и эктопические опухоли, продуцирующие вазопрессин (карциномы ЖКТ, рак легкого и др. Отравления никотином, дихлофосом и его аналогами Избыточная лекарственная стимуляция вазопрессиновых нейронов (клофибрат, алкалоиды барвинка, фенотиазина)
Синдром неадекватно-избыточной секреции АДГ (синдром Пархона, синдром Шварца-Бартера) развивается вследствие избыточности эффектов АДГ Неадекватная секреция АДГ Вазопрессиномы – опухоли гипоталамуса и эктопические опухоли, продуцирующие вазопрессин (карциномы ЖКТ, рак легкого и др. Отравления никотином, дихлофосом и его аналогами Избыточная лекарственная стимуляция вазопрессиновых нейронов (клофибрат, алкалоиды барвинка, фенотиазина)
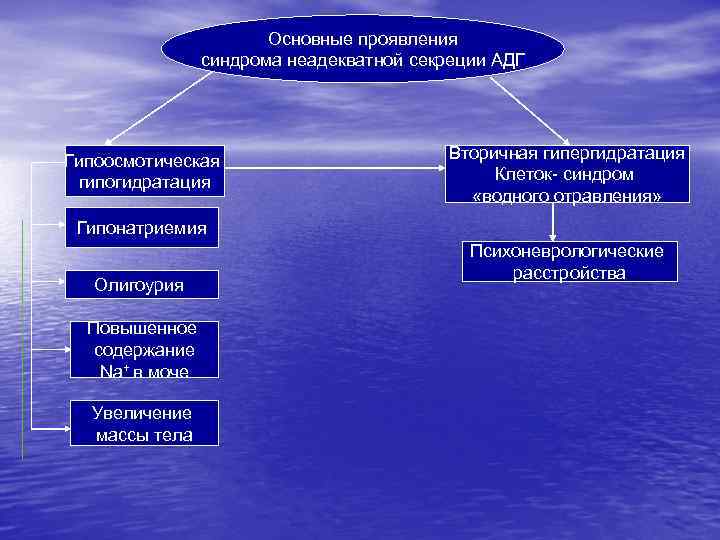 Основные проявления синдрома неадекватной секреции АДГ Гипоосмотическая гипогидратация Вторичная гипергидратация Клеток- синдром «водного отравления» Гипонатриемия Олигоурия Повышенное содержание Na+ в моче Увеличение массы тела Психоневрологические расстройства
Основные проявления синдрома неадекватной секреции АДГ Гипоосмотическая гипогидратация Вторичная гипергидратация Клеток- синдром «водного отравления» Гипонатриемия Олигоурия Повышенное содержание Na+ в моче Увеличение массы тела Психоневрологические расстройства
 Патофизиология эпифиза (шишковидной железы) Эпифиз или шишковидная железа- нейрогормональный орган, сопрягающий деятельность гипоталамогипофизарного нейросекреторного комплекса и активность периферических эндокринных желез с природными ритмическими процессами, прежде всего, фотопериодическими процессами. Эпифиз выделяет гормон мелатонин. Свет угнетает секрецию мелатонина, что способствует активации гонадотропной активности гипоталамогипофизарного нейросекреторного комплекса. В темновой период продукция мелатонина усиливается.
Патофизиология эпифиза (шишковидной железы) Эпифиз или шишковидная железа- нейрогормональный орган, сопрягающий деятельность гипоталамогипофизарного нейросекреторного комплекса и активность периферических эндокринных желез с природными ритмическими процессами, прежде всего, фотопериодическими процессами. Эпифиз выделяет гормон мелатонин. Свет угнетает секрецию мелатонина, что способствует активации гонадотропной активности гипоталамогипофизарного нейросекреторного комплекса. В темновой период продукция мелатонина усиливается.
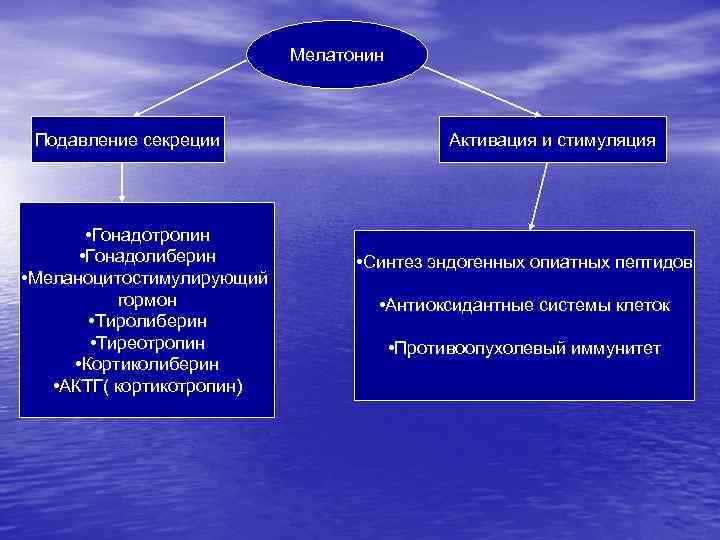 Мелатонин Подавление секреции • Гонадотропин • Гонадолиберин • Меланоцитостимулирующий гормон • Тиролиберин • Тиреотропин • Кортиколиберин • АКТГ( кортикотропин) Активация и стимуляция • Синтез эндогенных опиатных пептидов • Антиоксидантные системы клеток • Противоопухолевый иммунитет
Мелатонин Подавление секреции • Гонадотропин • Гонадолиберин • Меланоцитостимулирующий гормон • Тиролиберин • Тиреотропин • Кортиколиберин • АКТГ( кортикотропин) Активация и стимуляция • Синтез эндогенных опиатных пептидов • Антиоксидантные системы клеток • Противоопухолевый иммунитет
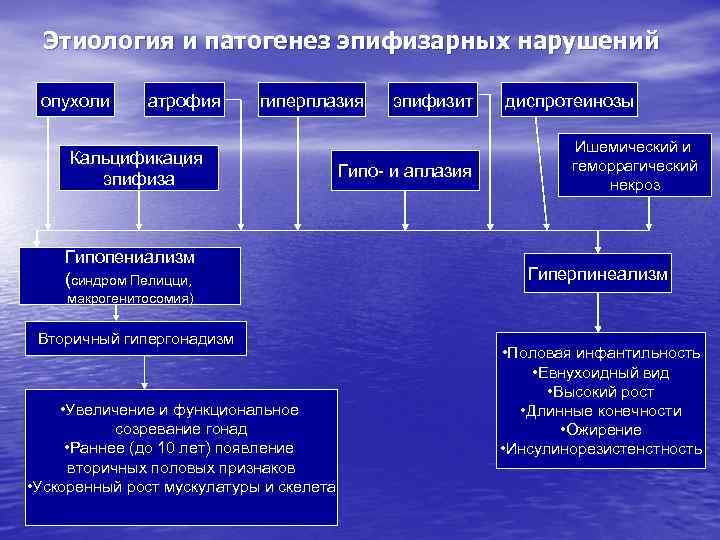 Этиология и патогенез эпифизарных нарушений опухоли атрофия гиперплазия Кальцификация эпифиза Гипопениализм (синдром Пелицци, эпифизит Гипо- и аплазия диспротеинозы Ишемический и геморрагический некроз Гиперпинеализм макрогенитосомия) Вторичный гипергонадизм • Увеличение и функциональное созревание гонад • Раннее (до 10 лет) появление вторичных половых признаков • Ускоренный рост мускулатуры и скелета • Половая инфантильность • Евнухоидный вид • Высокий рост • Длинные конечности • Ожирение • Инсулинорезистенстность
Этиология и патогенез эпифизарных нарушений опухоли атрофия гиперплазия Кальцификация эпифиза Гипопениализм (синдром Пелицци, эпифизит Гипо- и аплазия диспротеинозы Ишемический и геморрагический некроз Гиперпинеализм макрогенитосомия) Вторичный гипергонадизм • Увеличение и функциональное созревание гонад • Раннее (до 10 лет) появление вторичных половых признаков • Ускоренный рост мускулатуры и скелета • Половая инфантильность • Евнухоидный вид • Высокий рост • Длинные конечности • Ожирение • Инсулинорезистенстность
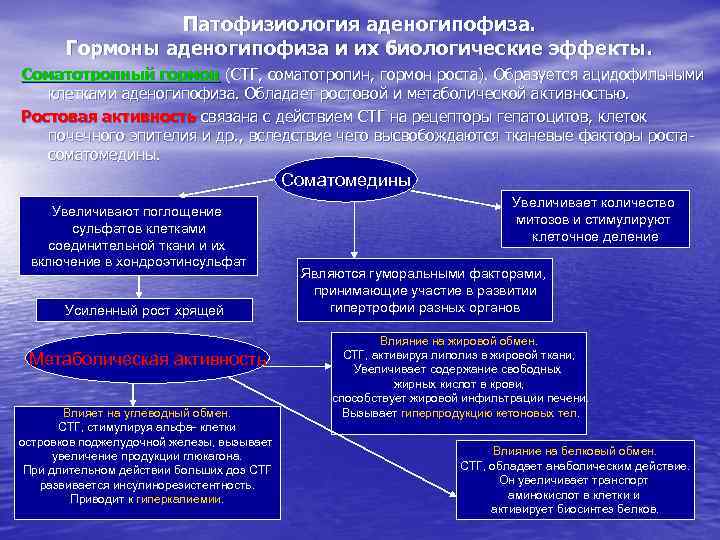 Патофизиология аденогипофиза. Гормоны аденогипофиза и их биологические эффекты. Соматотропный гормон (СТГ, соматотропин, гормон роста). Образуется ацидофильными клетками аденогипофиза. Обладает ростовой и метаболической активностью. Ростовая активность связана с действием СТГ на рецепторы гепатоцитов, клеток почечного эпителия и др. , вследствие чего высвобождаются тканевые факторы ростасоматомедины. Соматомедины Увеличивают поглощение сульфатов клетками соединительной ткани и их включение в хондроэтинсульфат Усиленный рост хрящей Метаболическая активность Влияет на углеводный обмен. СТГ, стимулируя альфа- клетки островков поджелудочной железы, вызывает увеличение продукции глюкагона. При длительном действии больших доз СТГ развивается инсулинорезистентность. Приводит к гиперкалиемии. Увеличивает количество митозов и стимулируют клеточное деление Являются гуморальными факторами, принимающие участие в развитии гипертрофии разных органов Влияние на жировой обмен. СТГ, активируя липолиз в жировой ткани, Увеличивает содержание свободных жирных кислот в крови, способствует жировой инфильтрации печени. Вызывает гиперпродукцию кетоновых тел. Влияние на белковый обмен. СТГ, обладает анаболическим действие. Он увеличивает транспорт аминокислот в клетки и активирует биосинтез белков.
Патофизиология аденогипофиза. Гормоны аденогипофиза и их биологические эффекты. Соматотропный гормон (СТГ, соматотропин, гормон роста). Образуется ацидофильными клетками аденогипофиза. Обладает ростовой и метаболической активностью. Ростовая активность связана с действием СТГ на рецепторы гепатоцитов, клеток почечного эпителия и др. , вследствие чего высвобождаются тканевые факторы ростасоматомедины. Соматомедины Увеличивают поглощение сульфатов клетками соединительной ткани и их включение в хондроэтинсульфат Усиленный рост хрящей Метаболическая активность Влияет на углеводный обмен. СТГ, стимулируя альфа- клетки островков поджелудочной железы, вызывает увеличение продукции глюкагона. При длительном действии больших доз СТГ развивается инсулинорезистентность. Приводит к гиперкалиемии. Увеличивает количество митозов и стимулируют клеточное деление Являются гуморальными факторами, принимающие участие в развитии гипертрофии разных органов Влияние на жировой обмен. СТГ, активируя липолиз в жировой ткани, Увеличивает содержание свободных жирных кислот в крови, способствует жировой инфильтрации печени. Вызывает гиперпродукцию кетоновых тел. Влияние на белковый обмен. СТГ, обладает анаболическим действие. Он увеличивает транспорт аминокислот в клетки и активирует биосинтез белков.
 Адренокортикотропный гормон (АКТГ, кортикотропин). Образуется в базофильных клетках аденогипофиза. АКТГ, воздействует на кору надпочечников( на пучковую зону), активирует синтез и секрецию кортикостероидных гормонов (глюкокортикоидов) • Усиливает пигментации кожи (воспроизводит действие миланостимулирующего гормона) • Мобилизация жира из жировых депо (воспроизводит эффекты бета- липотропина) Тиреотропный гормон (ТТГ)- образуется в базафильных клетках передней доли гипофиза. Действует на щитовидную железу, стимулируя образование и высвобождение тиреоидных гормонов Фолликулостимулирующий гормон- (ФСГ). Продуцируется базальными клетками аденогипофиза. Вызывает рост фолликулов в яичниках и образование эстрогенов
Адренокортикотропный гормон (АКТГ, кортикотропин). Образуется в базофильных клетках аденогипофиза. АКТГ, воздействует на кору надпочечников( на пучковую зону), активирует синтез и секрецию кортикостероидных гормонов (глюкокортикоидов) • Усиливает пигментации кожи (воспроизводит действие миланостимулирующего гормона) • Мобилизация жира из жировых депо (воспроизводит эффекты бета- липотропина) Тиреотропный гормон (ТТГ)- образуется в базафильных клетках передней доли гипофиза. Действует на щитовидную железу, стимулируя образование и высвобождение тиреоидных гормонов Фолликулостимулирующий гормон- (ФСГ). Продуцируется базальными клетками аденогипофиза. Вызывает рост фолликулов в яичниках и образование эстрогенов
 Лютеинизирующий гормон (ЛГ) Продуцируется базальными клетками аденогипофиза. Вместе с ФСГ составляет группу гонадотропных гормонов. Стимулирует образование желтого тела в яичниках и синтез прогестеронов Пролактин- является гормоном эозинофильных клеток аденогипофиза. Стимулирует рост молочных желез и секрецию молока. Меланоцитостимулирующий гормон (МСГ). Образуется железистыми клетками промежуточной (средней) доли гипофиза. Стимулирует образование пигмента (меланина) в пигментных клетках соединительной ткани. Липотропины: альфа-Лп. ТГ бета- Лп. ТГ Эндогенные опиаты: • Эндорфины • Неондорфины • Динорфины
Лютеинизирующий гормон (ЛГ) Продуцируется базальными клетками аденогипофиза. Вместе с ФСГ составляет группу гонадотропных гормонов. Стимулирует образование желтого тела в яичниках и синтез прогестеронов Пролактин- является гормоном эозинофильных клеток аденогипофиза. Стимулирует рост молочных желез и секрецию молока. Меланоцитостимулирующий гормон (МСГ). Образуется железистыми клетками промежуточной (средней) доли гипофиза. Стимулирует образование пигмента (меланина) в пигментных клетках соединительной ткани. Липотропины: альфа-Лп. ТГ бета- Лп. ТГ Эндогенные опиаты: • Эндорфины • Неондорфины • Динорфины
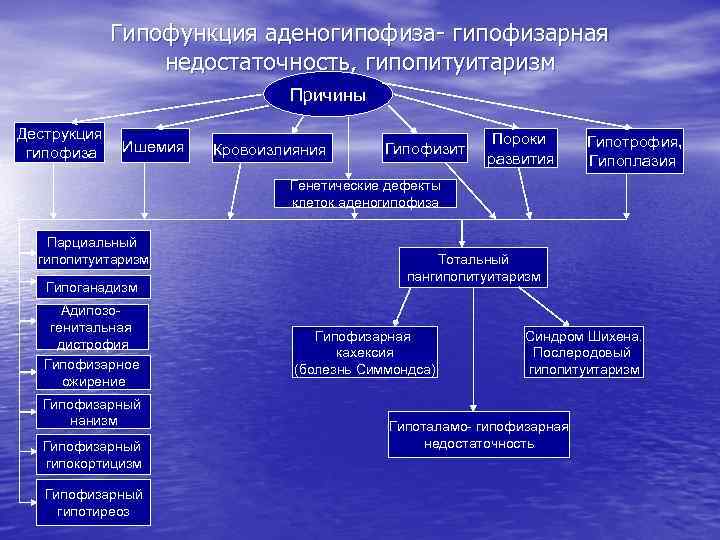 Гипофункция аденогипофиза- гипофизарная недостаточность, гипопитуитаризм Причины Деструкция гипофиза Ишемия Кровоизлияния Гипофизит Пороки развития Гипотрофия, Гипоплазия Генетические дефекты клеток аденогипофиза Парциальный гипопитуитаризм Гипоганадизм Адипозогенитальная дистрофия Гипофизарное ожирение Гипофизарный нанизм Гипофизарный гипокортицизм Гипофизарный гипотиреоз Тотальный пангипопитуитаризм Гипофизарная кахексия (болезнь Симмондса) Синдром Шихена. Послеродовый гипопитуитаризм Гипоталамо- гипофизарная недостаточность
Гипофункция аденогипофиза- гипофизарная недостаточность, гипопитуитаризм Причины Деструкция гипофиза Ишемия Кровоизлияния Гипофизит Пороки развития Гипотрофия, Гипоплазия Генетические дефекты клеток аденогипофиза Парциальный гипопитуитаризм Гипоганадизм Адипозогенитальная дистрофия Гипофизарное ожирение Гипофизарный нанизм Гипофизарный гипокортицизм Гипофизарный гипотиреоз Тотальный пангипопитуитаризм Гипофизарная кахексия (болезнь Симмондса) Синдром Шихена. Послеродовый гипопитуитаризм Гипоталамо- гипофизарная недостаточность
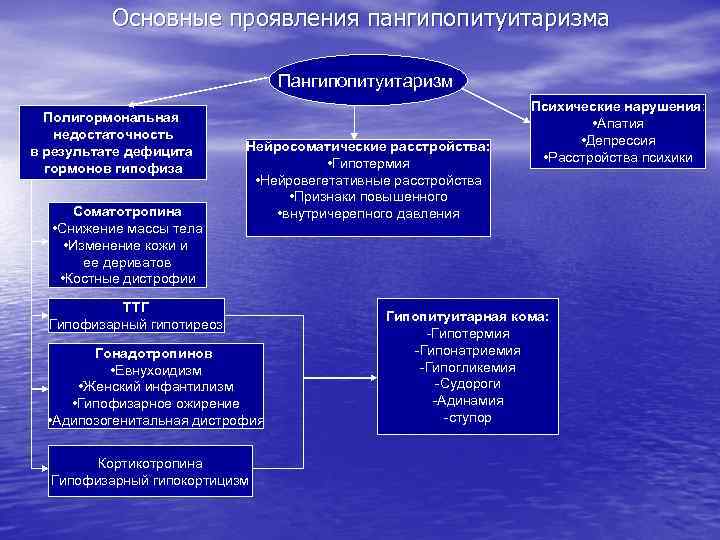 Основные проявления пангипопитуитаризма Пангипопитуитаризм Полигормональная недостаточность в результате дефицита гормонов гипофиза Соматотропина • Снижение массы тела • Изменение кожи и ее дериватов • Костные дистрофии Нейросоматические расстройства: • Гипотермия • Нейровегетативные расстройства • Признаки повышенного • внутричерепного давления ТТГ Гипофизарный гипотиреоз Гонадотропинов • Евнухоидизм • Женский инфантилизм • Гипофизарное ожирение • Адипозогенитальная дистрофия Кортикотропина Гипофизарный гипокортицизм Психические нарушения: • Апатия • Депрессия • Расстройства психики Гипопитуитарная кома: -Гипотермия -Гипонатриемия -Гипогликемия -Судороги -Адинамия -ступор
Основные проявления пангипопитуитаризма Пангипопитуитаризм Полигормональная недостаточность в результате дефицита гормонов гипофиза Соматотропина • Снижение массы тела • Изменение кожи и ее дериватов • Костные дистрофии Нейросоматические расстройства: • Гипотермия • Нейровегетативные расстройства • Признаки повышенного • внутричерепного давления ТТГ Гипофизарный гипотиреоз Гонадотропинов • Евнухоидизм • Женский инфантилизм • Гипофизарное ожирение • Адипозогенитальная дистрофия Кортикотропина Гипофизарный гипокортицизм Психические нарушения: • Апатия • Депрессия • Расстройства психики Гипопитуитарная кома: -Гипотермия -Гипонатриемия -Гипогликемия -Судороги -Адинамия -ступор
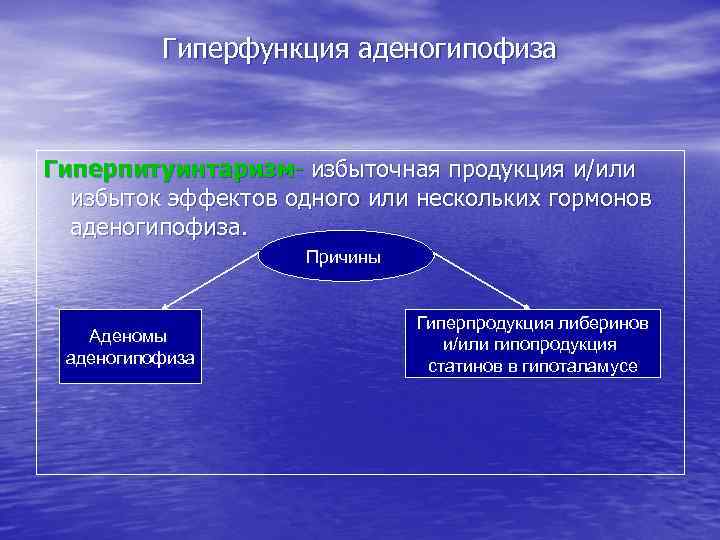 Гиперфункция аденогипофиза Гиперпитуинтаризм- избыточная продукция и/или избыток эффектов одного или нескольких гормонов аденогипофиза. Причины Аденомы аденогипофиза Гиперпродукция либеринов и/или гипопродукция статинов в гипоталамусе
Гиперфункция аденогипофиза Гиперпитуинтаризм- избыточная продукция и/или избыток эффектов одного или нескольких гормонов аденогипофиза. Причины Аденомы аденогипофиза Гиперпродукция либеринов и/или гипопродукция статинов в гипоталамусе
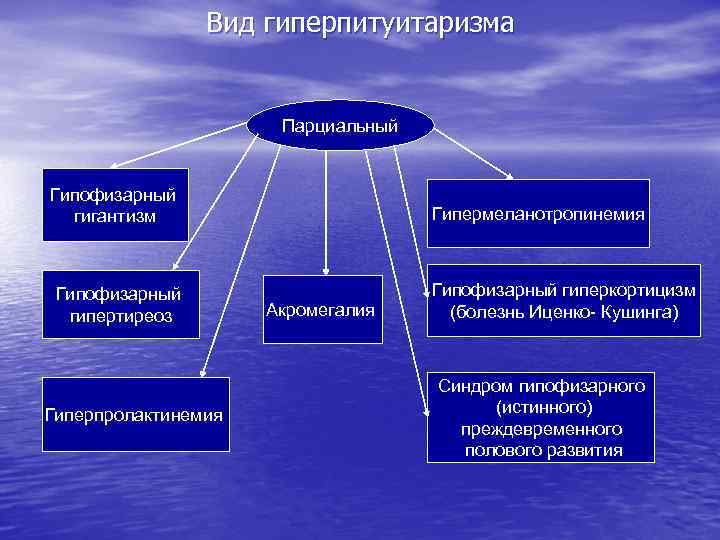 Вид гиперпитуитаризма Парциальный Гипофизарный гигантизм Гипофизарный гипертиреоз Гиперпролактинемия Гипермеланотропинемия Акромегалия Гипофизарный гиперкортицизм (болезнь Иценко- Кушинга) Синдром гипофизарного (истинного) преждевременного полового развития
Вид гиперпитуитаризма Парциальный Гипофизарный гигантизм Гипофизарный гипертиреоз Гиперпролактинемия Гипермеланотропинемия Акромегалия Гипофизарный гиперкортицизм (болезнь Иценко- Кушинга) Синдром гипофизарного (истинного) преждевременного полового развития
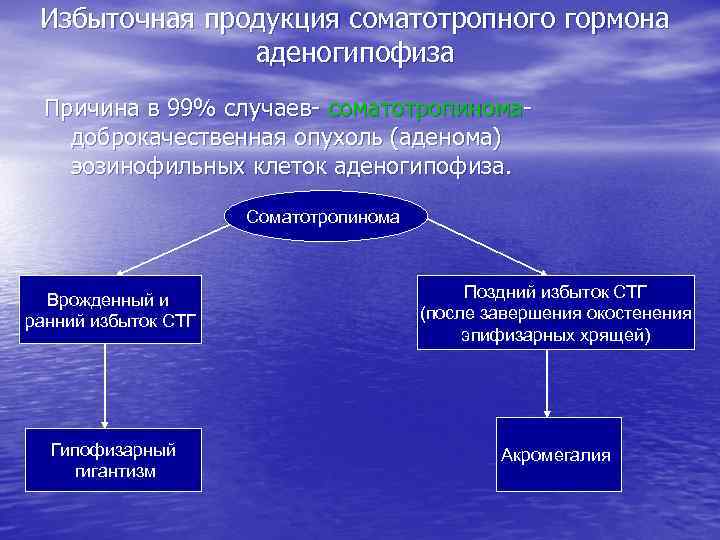 Избыточная продукция соматотропного гормона аденогипофиза Причина в 99% случаев- соматотропиномадоброкачественная опухоль (аденома) эозинофильных клеток аденогипофиза. Соматотропинома Врожденный и ранний избыток СТГ Поздний избыток СТГ (после завершения окостенения эпифизарных хрящей) Гипофизарный гигантизм Акромегалия
Избыточная продукция соматотропного гормона аденогипофиза Причина в 99% случаев- соматотропиномадоброкачественная опухоль (аденома) эозинофильных клеток аденогипофиза. Соматотропинома Врожденный и ранний избыток СТГ Поздний избыток СТГ (после завершения окостенения эпифизарных хрящей) Гипофизарный гигантизм Акромегалия
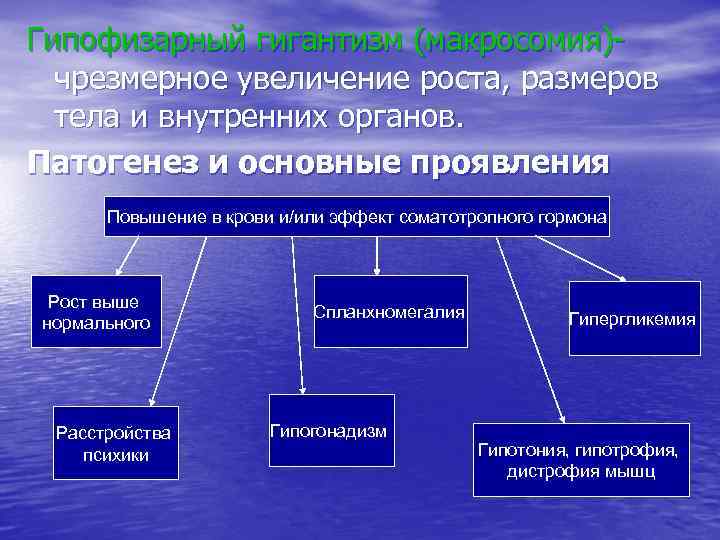 Гипофизарный гигантизм (макросомия)чрезмерное увеличение роста, размеров тела и внутренних органов. Патогенез и основные проявления Повышение в крови и/или эффект соматотропного гормона Рост выше нормального Расстройства психики Спланхномегалия Гипогонадизм Гипергликемия Гипотония, гипотрофия, дистрофия мышц
Гипофизарный гигантизм (макросомия)чрезмерное увеличение роста, размеров тела и внутренних органов. Патогенез и основные проявления Повышение в крови и/или эффект соматотропного гормона Рост выше нормального Расстройства психики Спланхномегалия Гипогонадизм Гипергликемия Гипотония, гипотрофия, дистрофия мышц
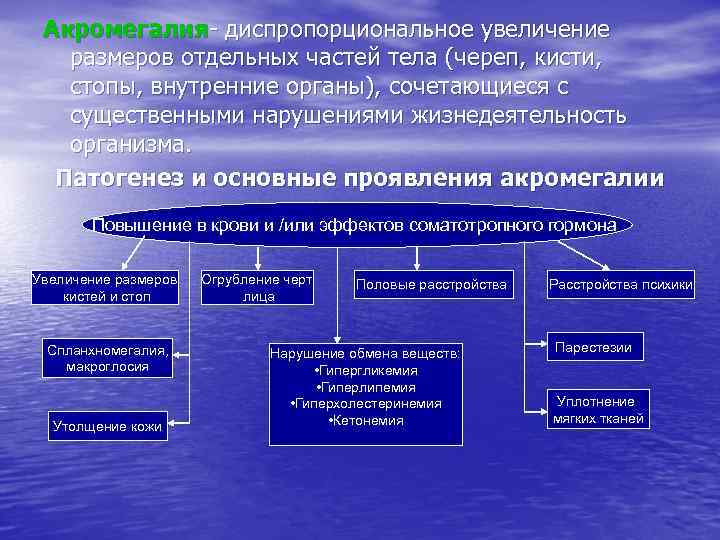 Акромегалия- диспропорциональное увеличение размеров отдельных частей тела (череп, кисти, стопы, внутренние органы), сочетающиеся с существенными нарушениями жизнедеятельность организма. Патогенез и основные проявления акромегалии Повышение в крови и /или эффектов соматотропного гормона Увеличение размеров кистей и стоп Спланхномегалия, макроглосия Утолщение кожи Огрубление черт лица Половые расстройства Нарушение обмена веществ: • Гипергликемия • Гиперлипемия • Гиперхолестеринемия • Кетонемия Расстройства психики Парестезии Уплотнение мягких тканей
Акромегалия- диспропорциональное увеличение размеров отдельных частей тела (череп, кисти, стопы, внутренние органы), сочетающиеся с существенными нарушениями жизнедеятельность организма. Патогенез и основные проявления акромегалии Повышение в крови и /или эффектов соматотропного гормона Увеличение размеров кистей и стоп Спланхномегалия, макроглосия Утолщение кожи Огрубление черт лица Половые расстройства Нарушение обмена веществ: • Гипергликемия • Гиперлипемия • Гиперхолестеринемия • Кетонемия Расстройства психики Парестезии Уплотнение мягких тканей
 Патофизиология надпочечников Надпочечники- парные эндокринные железы, состоящие из коркового (80% от массы железы) и мозгового вещества (20% массы железы). Надпочечник- источник около 60 стероидных, катехоламиновых и пептидных гормонов. Это единственные производители глюкокортикоидов, минералокортикоидов, главные продуценты андрогенов в женском организме, важнейшие эффекторы стресса.
Патофизиология надпочечников Надпочечники- парные эндокринные железы, состоящие из коркового (80% от массы железы) и мозгового вещества (20% массы железы). Надпочечник- источник около 60 стероидных, катехоламиновых и пептидных гормонов. Это единственные производители глюкокортикоидов, минералокортикоидов, главные продуценты андрогенов в женском организме, важнейшие эффекторы стресса.
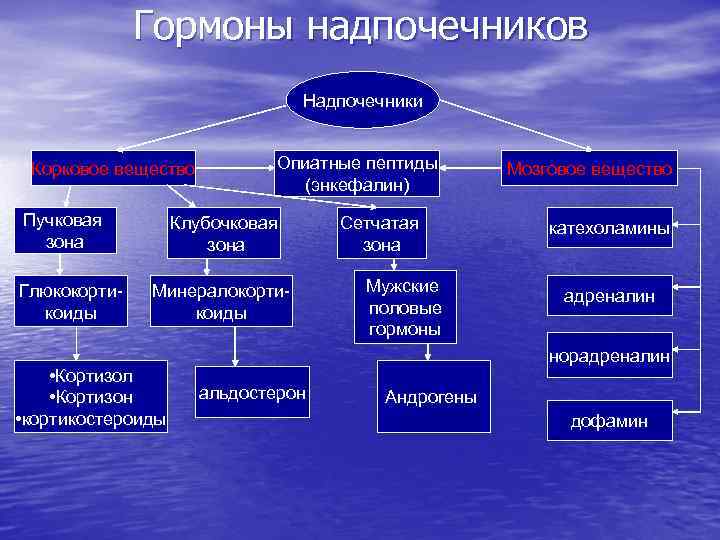 Гормоны надпочечников Надпочечники Корковое вещество Пучковая зона Глюкокортикоиды Опиатные пептиды (энкефалин) Клубочковая зона Минералокортикоиды • Кортизол • Кортизон • кортикостероиды Сетчатая зона Мужские половые гормоны Мозговое вещество катехоламины адреналин норадреналин альдостерон Андрогены дофамин
Гормоны надпочечников Надпочечники Корковое вещество Пучковая зона Глюкокортикоиды Опиатные пептиды (энкефалин) Клубочковая зона Минералокортикоиды • Кортизол • Кортизон • кортикостероиды Сетчатая зона Мужские половые гормоны Мозговое вещество катехоламины адреналин норадреналин альдостерон Андрогены дофамин
 Гормоны коры надпочечников и их основные эффекты Название гормона Чем выделяется Основные эффекты Минералокортикоиды (альдостерон) Клубочковая зона коры надпочечников Стимуляция в почках канальцевой реабсорбции натрия и экскреции ионов К+, Н+, магния и аммония. Как следствие этого, задержка воды в организме и повышение чувствительности сосудистой стенки к прессорному действию катехоламинов. Глюкокортикоиды: гидрокортизон (кортизол) и кортикостерон Пучковая зона коры надпочечников Способствуют всасыванию углеводов в кишечнике, накоплению гликогена в печени, ингибируют превращение углеводов в печени в жиры, стимулируют процессы глюконеогенеза; тормозят липогенез, усиливают мобилизацию жира из депо и при длительном повышении концентрации вызывают избыточное отложение жира ; ингибируют синтез и стимулируют распад белков соединительной, лимфоидной и др. тканей; способствуют реализации действия катехоламинов на сосуды и миокард (пермиссивный эффект). Андрогены и в незначительном количестве эстрогены Сетчатая зона коры надпочечников Стимулируют развитие наружных половых органов и вторичных половых признаков, а также оказывают анаболическое действие, особенно в отношении скелетных мышц.
Гормоны коры надпочечников и их основные эффекты Название гормона Чем выделяется Основные эффекты Минералокортикоиды (альдостерон) Клубочковая зона коры надпочечников Стимуляция в почках канальцевой реабсорбции натрия и экскреции ионов К+, Н+, магния и аммония. Как следствие этого, задержка воды в организме и повышение чувствительности сосудистой стенки к прессорному действию катехоламинов. Глюкокортикоиды: гидрокортизон (кортизол) и кортикостерон Пучковая зона коры надпочечников Способствуют всасыванию углеводов в кишечнике, накоплению гликогена в печени, ингибируют превращение углеводов в печени в жиры, стимулируют процессы глюконеогенеза; тормозят липогенез, усиливают мобилизацию жира из депо и при длительном повышении концентрации вызывают избыточное отложение жира ; ингибируют синтез и стимулируют распад белков соединительной, лимфоидной и др. тканей; способствуют реализации действия катехоламинов на сосуды и миокард (пермиссивный эффект). Андрогены и в незначительном количестве эстрогены Сетчатая зона коры надпочечников Стимулируют развитие наружных половых органов и вторичных половых признаков, а также оказывают анаболическое действие, особенно в отношении скелетных мышц.
 1. 2. 3. 4. 5. 6. 7. 8. 9. Основные высокодозовые эффекты глюкокортикоидов : Антианаболическое действие – угнетение синтеза белков в различных органах и тканях. Гипергликемическое действие. Как ответная реакция развивается вторичный гиперинсулинизм с последующим истощением бета-клеток островков поджелудочной железы. Липотропное действие – усиление липолиза, повышение содержания в крови свободных жирных кислот, отложение жира на туловище и лице. Гипертензивное действие – повышение артериального давления. Липокортиновые эффекты – образование в клетках белка липокортина, являющегося эндогенным внутриклеточным ингибитором фосфолипазы А 2, в результате чего не образуются простагландины, простациклины, тромбоксаны и лейкотриены. К липокортиновым эффектам относятся противовоспалительное, противоаллергическое, жаропонижающее, антиагрегатное, гипертензивное, тератогенное действие, а также желудочная гиперсекреция. Антимитотическое и цитолитическое действие: угнетение клеточного деления, нарушение процессов физиологической и репаративной регенерации, подавление роста опухолей, цитолиз некоторых видов клеток, в частности лимфоцитов. Иммунодепрессивное действие – подавление аллергических реакций замедленного и немедленного типа. Ульцерогенное действие – развитие язв в желудке и двенадцатиперстной кишке. Остеопатическое действие –развитие остеопороза, частые переломы позвонков и длинных костей.
1. 2. 3. 4. 5. 6. 7. 8. 9. Основные высокодозовые эффекты глюкокортикоидов : Антианаболическое действие – угнетение синтеза белков в различных органах и тканях. Гипергликемическое действие. Как ответная реакция развивается вторичный гиперинсулинизм с последующим истощением бета-клеток островков поджелудочной железы. Липотропное действие – усиление липолиза, повышение содержания в крови свободных жирных кислот, отложение жира на туловище и лице. Гипертензивное действие – повышение артериального давления. Липокортиновые эффекты – образование в клетках белка липокортина, являющегося эндогенным внутриклеточным ингибитором фосфолипазы А 2, в результате чего не образуются простагландины, простациклины, тромбоксаны и лейкотриены. К липокортиновым эффектам относятся противовоспалительное, противоаллергическое, жаропонижающее, антиагрегатное, гипертензивное, тератогенное действие, а также желудочная гиперсекреция. Антимитотическое и цитолитическое действие: угнетение клеточного деления, нарушение процессов физиологической и репаративной регенерации, подавление роста опухолей, цитолиз некоторых видов клеток, в частности лимфоцитов. Иммунодепрессивное действие – подавление аллергических реакций замедленного и немедленного типа. Ульцерогенное действие – развитие язв в желудке и двенадцатиперстной кишке. Остеопатическое действие –развитие остеопороза, частые переломы позвонков и длинных костей.
 Гормоны мозгового вещества надпочечников 1. 2. 3. 4. У человека 70 - 90% составляет адреналин, 10 – 30 % норадреналин. Источниками катехоламинов являются хромаффинные клетки симпатических ганглиев, их освобождение в кровь происходит при активации симпатической нервной системы. Отсюда название – симпато-адреналовая система. Катехоламины – гормоны с мембранным типом циторецепции. Их влияние на периферические клетки осуществляется через: Альфа-1 -адренорецепторы, появление биологических эффектов связано с активацией фосфолипазы С, образованием инозитолтрифосфатов и увеличением поступления в цитоплазму ионов кальция. Альфа-2 -адренорецепторы, механизм действия связан с уменьшением активности аденилатциклазы и содержания ц. АМФ в клетках. Бета-1 -адренорецепторы – реализация действия происходит через активацию аденилатциклазы и увеличение содержания ц. АМФ. Бета-2 -адренорецепторы – их взаимодействие с катехоламинами сопровождается активацией аденилатциклазы и образованием ц. АМФ.
Гормоны мозгового вещества надпочечников 1. 2. 3. 4. У человека 70 - 90% составляет адреналин, 10 – 30 % норадреналин. Источниками катехоламинов являются хромаффинные клетки симпатических ганглиев, их освобождение в кровь происходит при активации симпатической нервной системы. Отсюда название – симпато-адреналовая система. Катехоламины – гормоны с мембранным типом циторецепции. Их влияние на периферические клетки осуществляется через: Альфа-1 -адренорецепторы, появление биологических эффектов связано с активацией фосфолипазы С, образованием инозитолтрифосфатов и увеличением поступления в цитоплазму ионов кальция. Альфа-2 -адренорецепторы, механизм действия связан с уменьшением активности аденилатциклазы и содержания ц. АМФ в клетках. Бета-1 -адренорецепторы – реализация действия происходит через активацию аденилатциклазы и увеличение содержания ц. АМФ. Бета-2 -адренорецепторы – их взаимодействие с катехоламинами сопровождается активацией аденилатциклазы и образованием ц. АМФ.
 Распределение и результаты стимуляции основных катехоламиновых рецепторов Подтип рецепторов Ткани и органы 1 2 α 1 Гладкие мышцы иннервируемых сосудов, мочеполового тракта Дилататор зрачка Пиломоторные мышцы Сердце ЖКТ Слюнные и потовые апокриновые аксиллярные, ладонные и подошвенные железы α 2 Гладкие мышцы ЖКТ Постсинаптические в ЦНС Тромбоциты Лимфоциты Адренергические и холинергические нервные окончания Гладкие мышцы некоторых сосудов Липоциты Эффекты 3 Сокращение, вазоконстрикция (кожа). Эякуляция. Сокращение матки и мочевого пузыря. Сокращение, дилатация, адаптация к зрению вдаль. Пилоэрекция. Положительный инотропный, хронотропный эффекты. Увеличение тонуса сфинктеров, торможение перистальтики. Секреция амилазы, пота. Расслабление. Различные, в зависимости от отдела. Бодрость, тревога, страх. Агрегация. Хоуминг. Подавление освобождения медиаторов. Сокращение, вазоконстрикция. Подавление липолиза (в буром жире – липолиз, калоригенез)
Распределение и результаты стимуляции основных катехоламиновых рецепторов Подтип рецепторов Ткани и органы 1 2 α 1 Гладкие мышцы иннервируемых сосудов, мочеполового тракта Дилататор зрачка Пиломоторные мышцы Сердце ЖКТ Слюнные и потовые апокриновые аксиллярные, ладонные и подошвенные железы α 2 Гладкие мышцы ЖКТ Постсинаптические в ЦНС Тромбоциты Лимфоциты Адренергические и холинергические нервные окончания Гладкие мышцы некоторых сосудов Липоциты Эффекты 3 Сокращение, вазоконстрикция (кожа). Эякуляция. Сокращение матки и мочевого пузыря. Сокращение, дилатация, адаптация к зрению вдаль. Пилоэрекция. Положительный инотропный, хронотропный эффекты. Увеличение тонуса сфинктеров, торможение перистальтики. Секреция амилазы, пота. Расслабление. Различные, в зависимости от отдела. Бодрость, тревога, страх. Агрегация. Хоуминг. Подавление освобождения медиаторов. Сокращение, вазоконстрикция. Подавление липолиза (в буром жире – липолиз, калоригенез)
 1 2 3 Эндокриноциты β 1 Подавление секреции инсулина, глюкагона, ренина, стимуляция – соматостатина. Сердце Положительный инотропный, дромотропный, хронотропный эффекты. Аритмогенный эффект. Снижение продукции ренина. Липолиз. Эндокриноциты Липоциты β 2 Гладкие мышцы дыхательных путей, матки, мочевого пузыря, сосудов Скелетные мышцы Расслабление, бронхо- и вазодилатация (в том числе – здоровых коронаров) Гладкие мышцы ЖКТ Усиление захвата К+ и гликогенолиза. Увеличение производства лактата, вазодилатация. Стимуляция гликогенолиза, глюконеогенеза, выхода в кровь катионов калия. Активация секреции ренина, инсулина, глюкагона, соматостатина, эритропоэтина. Расслабление. β 3 Липоциты Стимуляция липолиза, калоригенез D 1 Гладкие мышцы Расширение сосудов почек м брыжейки, вазоконстрикция других бассейнов D 2 Нервные окончания Модуляция освобождения медиаторов. В ЦНС – пролактостатический эффект Печень Эндокриноциты
1 2 3 Эндокриноциты β 1 Подавление секреции инсулина, глюкагона, ренина, стимуляция – соматостатина. Сердце Положительный инотропный, дромотропный, хронотропный эффекты. Аритмогенный эффект. Снижение продукции ренина. Липолиз. Эндокриноциты Липоциты β 2 Гладкие мышцы дыхательных путей, матки, мочевого пузыря, сосудов Скелетные мышцы Расслабление, бронхо- и вазодилатация (в том числе – здоровых коронаров) Гладкие мышцы ЖКТ Усиление захвата К+ и гликогенолиза. Увеличение производства лактата, вазодилатация. Стимуляция гликогенолиза, глюконеогенеза, выхода в кровь катионов калия. Активация секреции ренина, инсулина, глюкагона, соматостатина, эритропоэтина. Расслабление. β 3 Липоциты Стимуляция липолиза, калоригенез D 1 Гладкие мышцы Расширение сосудов почек м брыжейки, вазоконстрикция других бассейнов D 2 Нервные окончания Модуляция освобождения медиаторов. В ЦНС – пролактостатический эффект Печень Эндокриноциты
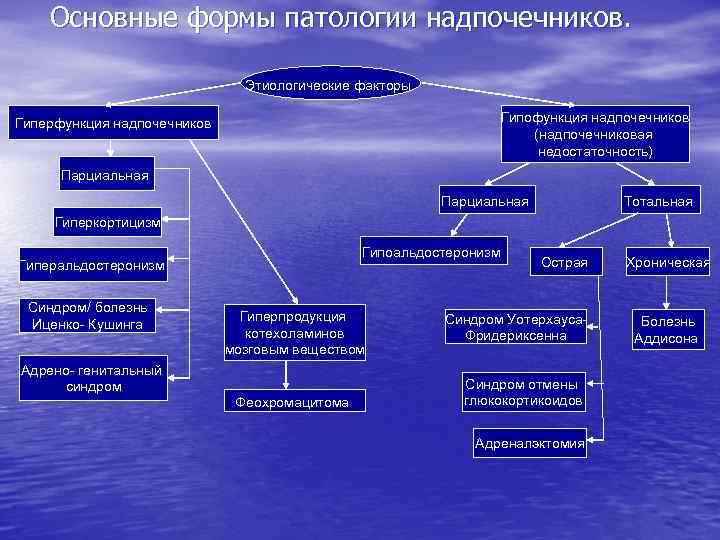 Основные формы патологии надпочечников. Этиологические факторы Гипофункция надпочечников (надпочечниковая недостаточность) Гиперфункция надпочечников Парциальная Тотальная Гиперкортицизм Гипоальдостеронизм Гиперальдостеронизм Синдром/ болезнь Иценко- Кушинга Гиперпродукция котехоламинов мозговым веществом Адрено- генитальный синдром Феохромацитома Острая Синдром Уотерхауса. Фридериксенна Синдром отмены глюкокортикоидов Адреналэктомия Хроническая Болезнь Аддисона
Основные формы патологии надпочечников. Этиологические факторы Гипофункция надпочечников (надпочечниковая недостаточность) Гиперфункция надпочечников Парциальная Тотальная Гиперкортицизм Гипоальдостеронизм Гиперальдостеронизм Синдром/ болезнь Иценко- Кушинга Гиперпродукция котехоламинов мозговым веществом Адрено- генитальный синдром Феохромацитома Острая Синдром Уотерхауса. Фридериксенна Синдром отмены глюкокортикоидов Адреналэктомия Хроническая Болезнь Аддисона
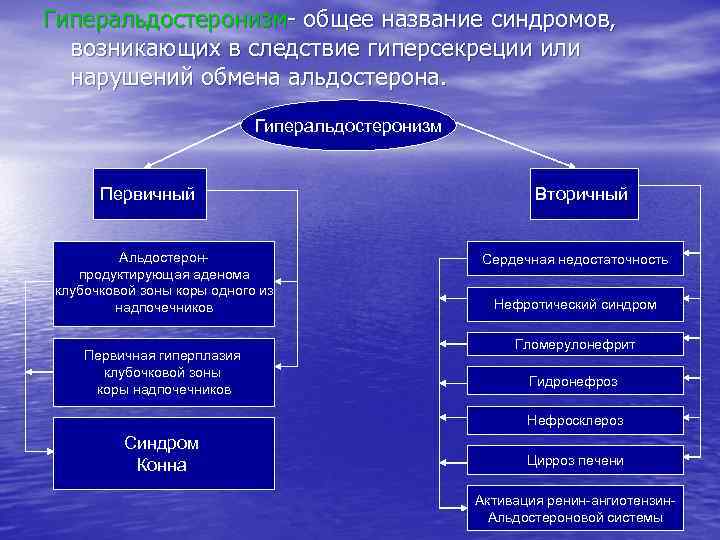 Гиперальдостеронизм- общее название синдромов, возникающих в следствие гиперсекреции или нарушений обмена альдостерона. Гиперальдостеронизм Первичный Альдостеронпродуктирующая аденома клубочковой зоны коры одного из надпочечников Первичная гиперплазия клубочковой зоны коры надпочечников Вторичный Сердечная недостаточность Нефротический синдром Гломерулонефрит Гидронефроз Нефросклероз Синдром Конна Цирроз печени Активация ренин-ангиотензин. Альдостероновой системы
Гиперальдостеронизм- общее название синдромов, возникающих в следствие гиперсекреции или нарушений обмена альдостерона. Гиперальдостеронизм Первичный Альдостеронпродуктирующая аденома клубочковой зоны коры одного из надпочечников Первичная гиперплазия клубочковой зоны коры надпочечников Вторичный Сердечная недостаточность Нефротический синдром Гломерулонефрит Гидронефроз Нефросклероз Синдром Конна Цирроз печени Активация ренин-ангиотензин. Альдостероновой системы
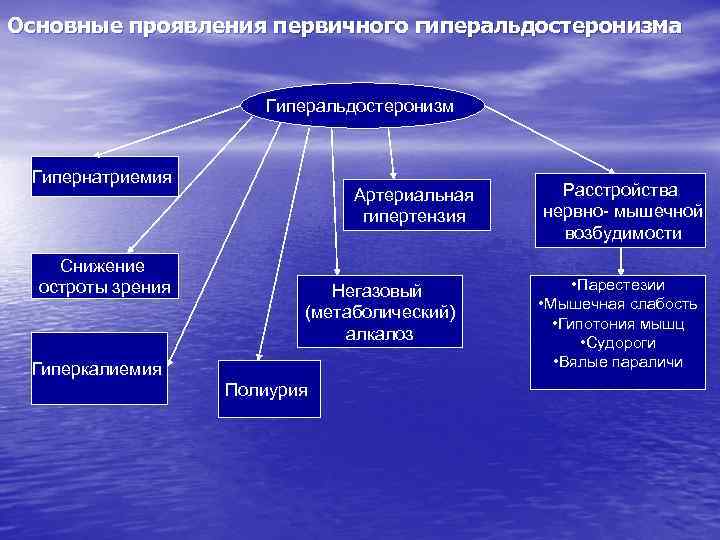 Основные проявления первичного гиперальдостеронизма Гиперальдостеронизм Гипернатриемия Снижение остроты зрения Артериальная гипертензия Негазовый (метаболический) алкалоз Гиперкалиемия Полиурия Расстройства нервно- мышечной возбудимости • Парестезии • Мышечная слабость • Гипотония мышц • Судороги • Вялые параличи
Основные проявления первичного гиперальдостеронизма Гиперальдостеронизм Гипернатриемия Снижение остроты зрения Артериальная гипертензия Негазовый (метаболический) алкалоз Гиперкалиемия Полиурия Расстройства нервно- мышечной возбудимости • Парестезии • Мышечная слабость • Гипотония мышц • Судороги • Вялые параличи
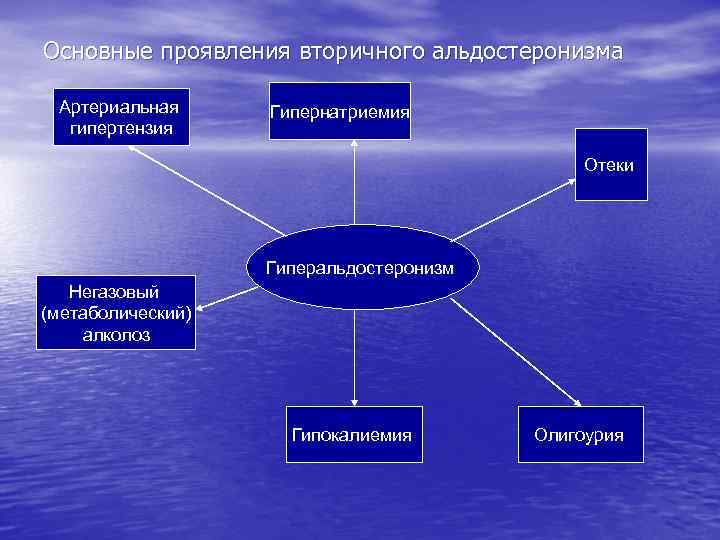 Основные проявления вторичного альдостеронизма Артериальная гипертензия Гипернатриемия Отеки Гиперальдостеронизм Негазовый (метаболический) алколоз Гипокалиемия Олигоурия
Основные проявления вторичного альдостеронизма Артериальная гипертензия Гипернатриемия Отеки Гиперальдостеронизм Негазовый (метаболический) алколоз Гипокалиемия Олигоурия
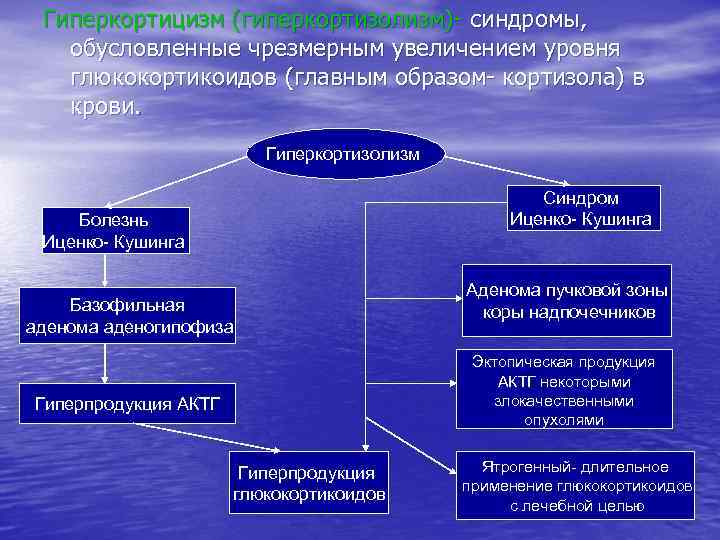 Гиперкортицизм (гиперкортизолизм)- синдромы, обусловленные чрезмерным увеличением уровня глюкокортикоидов (главным образом- кортизола) в крови. Гиперкортизолизм Синдром Иценко- Кушинга Болезнь Иценко- Кушинга Базофильная аденома аденогипофиза Аденома пучковой зоны коры надпочечников Эктопическая продукция АКТГ некоторыми злокачественными опухолями Гиперпродукция АКТГ Гиперпродукция глюкокортикоидов Ятрогенный- длительное применение глюкокортикоидов с лечебной целью
Гиперкортицизм (гиперкортизолизм)- синдромы, обусловленные чрезмерным увеличением уровня глюкокортикоидов (главным образом- кортизола) в крови. Гиперкортизолизм Синдром Иценко- Кушинга Болезнь Иценко- Кушинга Базофильная аденома аденогипофиза Аденома пучковой зоны коры надпочечников Эктопическая продукция АКТГ некоторыми злокачественными опухолями Гиперпродукция АКТГ Гиперпродукция глюкокортикоидов Ятрогенный- длительное применение глюкокортикоидов с лечебной целью
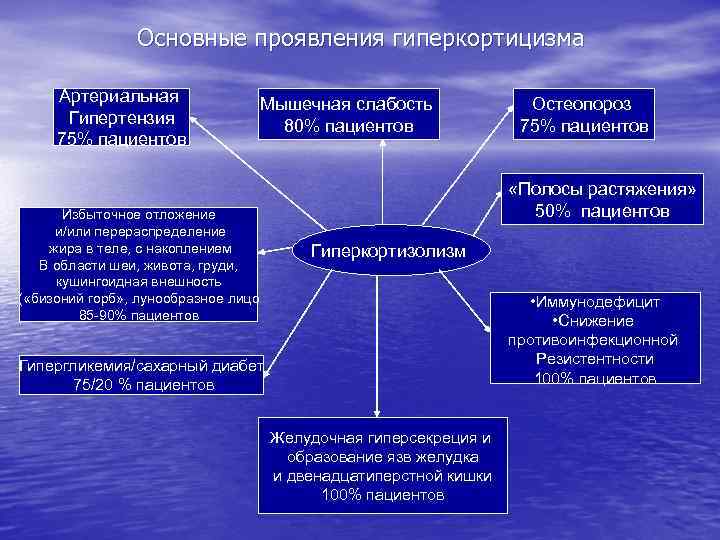 Основные проявления гиперкортицизма Артериальная Гипертензия 75% пациентов Мышечная слабость 80% пациентов Избыточное отложение и/или перераспределение жира в теле, с накоплением В области шеи, живота, груди, кушингоидная внешность ( «бизоний горб» , лунообразное лицо 85 -90% пациентов Остеопороз 75% пациентов «Полосы растяжения» 50% пациентов Гиперкортизолизм • Иммунодефицит • Снижение противоинфекционной Резистентности 100% пациентов Гипергликемия/сахарный диабет 75/20 % пациентов Желудочная гиперсекреция и образование язв желудка и двенадцатиперстной кишки 100% пациентов
Основные проявления гиперкортицизма Артериальная Гипертензия 75% пациентов Мышечная слабость 80% пациентов Избыточное отложение и/или перераспределение жира в теле, с накоплением В области шеи, живота, груди, кушингоидная внешность ( «бизоний горб» , лунообразное лицо 85 -90% пациентов Остеопороз 75% пациентов «Полосы растяжения» 50% пациентов Гиперкортизолизм • Иммунодефицит • Снижение противоинфекционной Резистентности 100% пациентов Гипергликемия/сахарный диабет 75/20 % пациентов Желудочная гиперсекреция и образование язв желудка и двенадцатиперстной кишки 100% пациентов
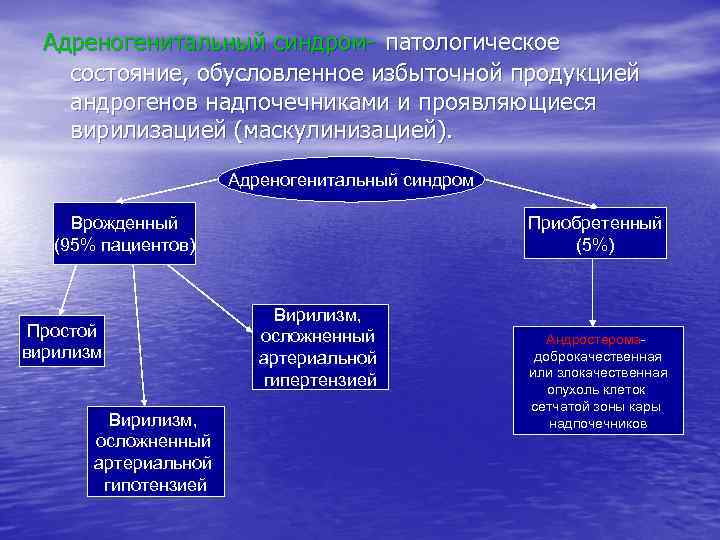 Адреногенитальный синдром- патологическое состояние, обусловленное избыточной продукцией андрогенов надпочечниками и проявляющиеся вирилизацией (маскулинизацией). Адреногенитальный синдром Приобретенный (5%) Врожденный (95% пациентов) Простой вирилизм Вирилизм, осложненный артериальной гипотензией Вирилизм, осложненный артериальной гипертензией Андростеромадоброкачественная или злокачественная опухоль клеток сетчатой зоны кары надпочечников
Адреногенитальный синдром- патологическое состояние, обусловленное избыточной продукцией андрогенов надпочечниками и проявляющиеся вирилизацией (маскулинизацией). Адреногенитальный синдром Приобретенный (5%) Врожденный (95% пациентов) Простой вирилизм Вирилизм, осложненный артериальной гипотензией Вирилизм, осложненный артериальной гипертензией Андростеромадоброкачественная или злокачественная опухоль клеток сетчатой зоны кары надпочечников
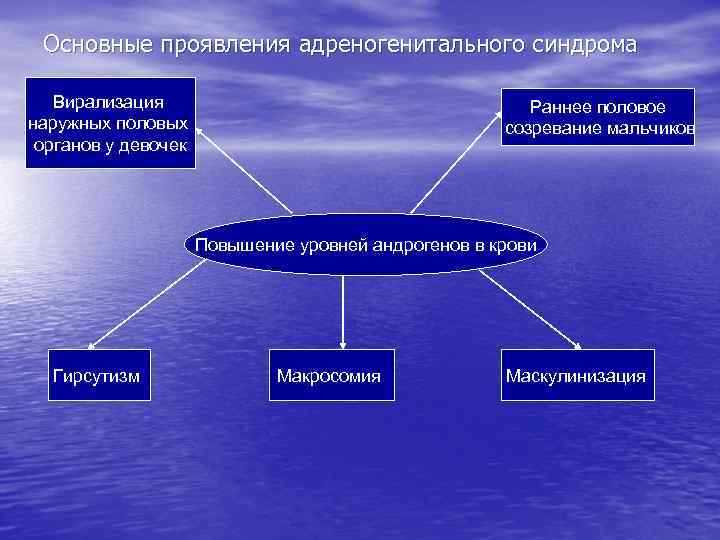 Основные проявления адреногенитального синдрома Вирализация наружных половых органов у девочек Раннее половое созревание мальчиков Повышение уровней андрогенов в крови Гирсутизм Макросомия Маскулинизация
Основные проявления адреногенитального синдрома Вирализация наружных половых органов у девочек Раннее половое созревание мальчиков Повышение уровней андрогенов в крови Гирсутизм Макросомия Маскулинизация
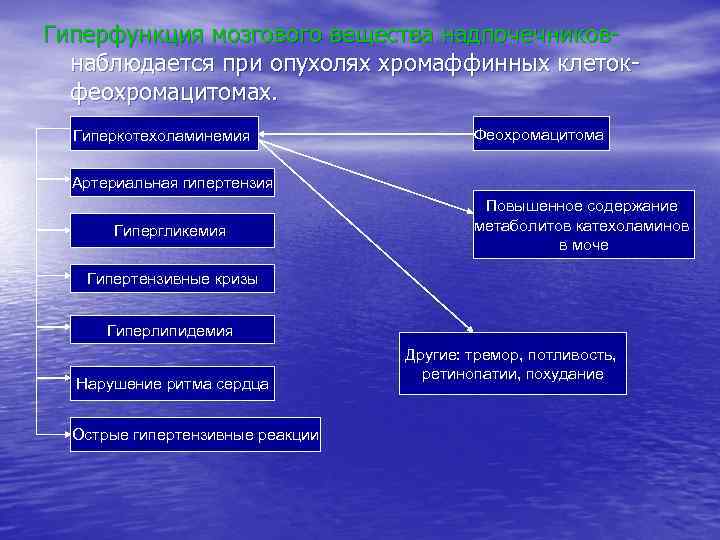 Гиперфункция мозгового вещества надпочечниковнаблюдается при опухолях хромаффинных клетокфеохромацитомах. Гиперкотехоламинемия Феохромацитома Артериальная гипертензия Гипергликемия Повышенное содержание метаболитов катехоламинов в моче Гипертензивные кризы Гиперлипидемия Нарушение ритма сердца Острые гипертензивные реакции Другие: тремор, потливость, ретинопатии, похудание
Гиперфункция мозгового вещества надпочечниковнаблюдается при опухолях хромаффинных клетокфеохромацитомах. Гиперкотехоламинемия Феохромацитома Артериальная гипертензия Гипергликемия Повышенное содержание метаболитов катехоламинов в моче Гипертензивные кризы Гиперлипидемия Нарушение ритма сердца Острые гипертензивные реакции Другие: тремор, потливость, ретинопатии, похудание
 Надпочечниковая недостаточность. Болезнь Аддисона- хроническая тотальная недостаточность коры надпочечников; возникает при двухстороннем поражении надпочечников, приводящем к уменьшению секреции глюкокортикоидов и минералокортикоидов.
Надпочечниковая недостаточность. Болезнь Аддисона- хроническая тотальная недостаточность коры надпочечников; возникает при двухстороннем поражении надпочечников, приводящем к уменьшению секреции глюкокортикоидов и минералокортикоидов.
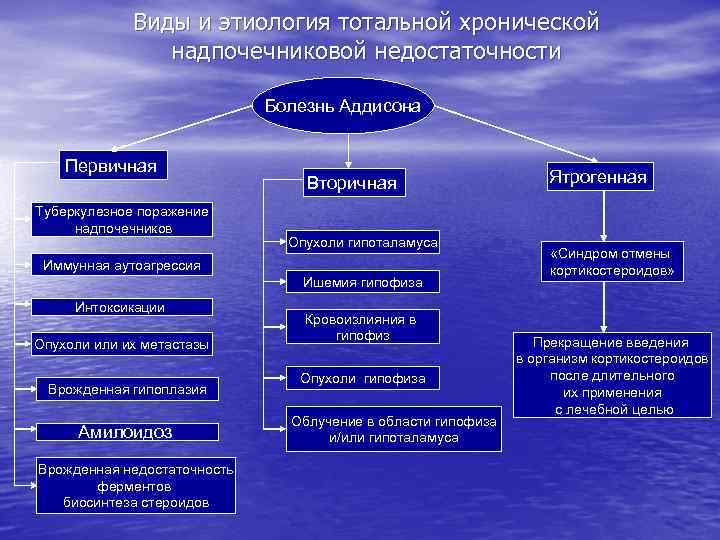 Виды и этиология тотальной хронической надпочечниковой недостаточности Болезнь Аддисона Первичная Туберкулезное поражение надпочечников Вторичная Опухоли гипоталамуса Иммунная аутоагрессия Ишемия гипофиза Интоксикации Опухоли их метастазы Врожденная гипоплазия Амилоидоз Врожденная недостаточность ферментов биосинтеза стероидов Кровоизлияния в гипофиз Опухоли гипофиза Облучение в области гипофиза и/или гипоталамуса Ятрогенная «Синдром отмены кортикостероидов» Прекращение введения в организм кортикостероидов после длительного их применения с лечебной целью
Виды и этиология тотальной хронической надпочечниковой недостаточности Болезнь Аддисона Первичная Туберкулезное поражение надпочечников Вторичная Опухоли гипоталамуса Иммунная аутоагрессия Ишемия гипофиза Интоксикации Опухоли их метастазы Врожденная гипоплазия Амилоидоз Врожденная недостаточность ферментов биосинтеза стероидов Кровоизлияния в гипофиз Опухоли гипофиза Облучение в области гипофиза и/или гипоталамуса Ятрогенная «Синдром отмены кортикостероидов» Прекращение введения в организм кортикостероидов после длительного их применения с лечебной целью
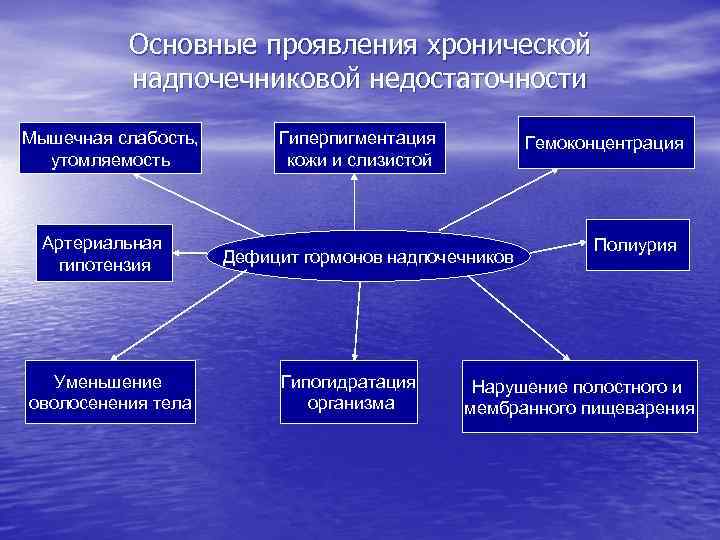 Основные проявления хронической надпочечниковой недостаточности Мышечная слабость, утомляемость Артериальная гипотензия Уменьшение оволосенения тела Гиперпигментация кожи и слизистой Гемоконцентрация Дефицит гормонов надпочечников Гипогидратация организма Полиурия Нарушение полостного и мембранного пищеварения
Основные проявления хронической надпочечниковой недостаточности Мышечная слабость, утомляемость Артериальная гипотензия Уменьшение оволосенения тела Гиперпигментация кожи и слизистой Гемоконцентрация Дефицит гормонов надпочечников Гипогидратация организма Полиурия Нарушение полостного и мембранного пищеварения
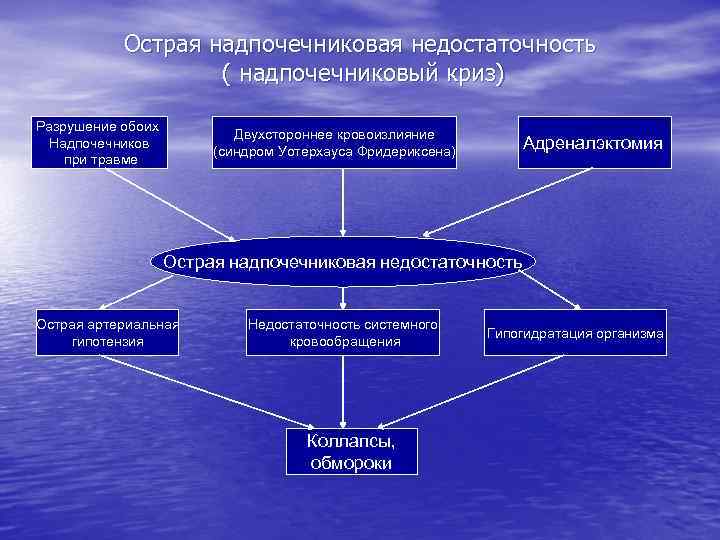 Острая надпочечниковая недостаточность ( надпочечниковый криз) Разрушение обоих Надпочечников при травме Двухстороннее кровоизлияние (синдром Уотерхауса Фридериксена) Адреналэктомия Острая надпочечниковая недостаточность Острая артериальная гипотензия Недостаточность системного кровообращения Коллапсы, обмороки Гипогидратация организма
Острая надпочечниковая недостаточность ( надпочечниковый криз) Разрушение обоих Надпочечников при травме Двухстороннее кровоизлияние (синдром Уотерхауса Фридериксена) Адреналэктомия Острая надпочечниковая недостаточность Острая артериальная гипотензия Недостаточность системного кровообращения Коллапсы, обмороки Гипогидратация организма
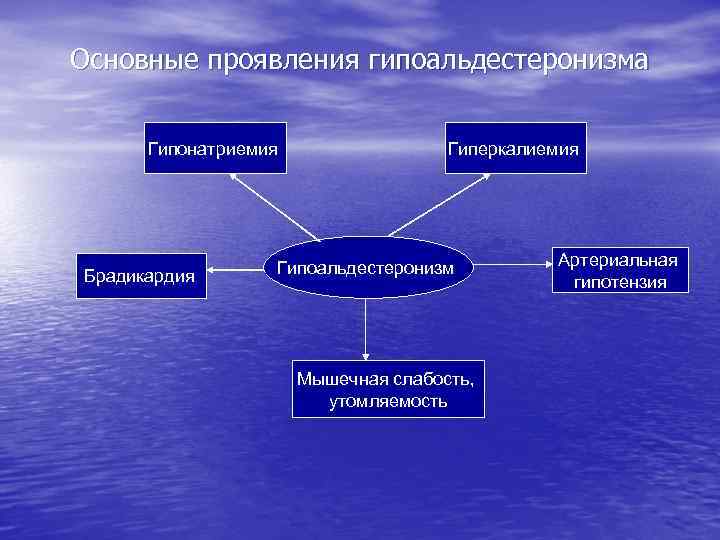 Основные проявления гипоальдестеронизма Гипонатриемия Брадикардия Гиперкалиемия Гипоальдестеронизм Мышечная слабость, утомляемость Артериальная гипотензия
Основные проявления гипоальдестеронизма Гипонатриемия Брадикардия Гиперкалиемия Гипоальдестеронизм Мышечная слабость, утомляемость Артериальная гипотензия
 Стресс- это интегральный неспецифический нейроэндокринный ответ организма как целого на действие любого раздражителя, который угрожает гемостазу реально, потенциально или является неожиданными. Термин «стресс» ввел в биологию Канадский физиолог Ганс Селье в 1936 г.
Стресс- это интегральный неспецифический нейроэндокринный ответ организма как целого на действие любого раздражителя, который угрожает гемостазу реально, потенциально или является неожиданными. Термин «стресс» ввел в биологию Канадский физиолог Ганс Селье в 1936 г.
 Стресс применительно к человеку можно определить как состояние организма, всегда возникающее при действии на него различных факторов, или стрессоров, будь то так называемые физические стрессоры (холод, физическая нагрузка, недостаток кислорода в воздухе и т. п. ) или психические (эмоциональные ) стрессоры, которые называют стрессовыми ситуациями (опасность, аварийные и чрезвычайные ситуации, несчастье, неожиданное радостное известие, конфликтные ситуации в семье или на работе и др. )
Стресс применительно к человеку можно определить как состояние организма, всегда возникающее при действии на него различных факторов, или стрессоров, будь то так называемые физические стрессоры (холод, физическая нагрузка, недостаток кислорода в воздухе и т. п. ) или психические (эмоциональные ) стрессоры, которые называют стрессовыми ситуациями (опасность, аварийные и чрезвычайные ситуации, несчастье, неожиданное радостное известие, конфликтные ситуации в семье или на работе и др. )
 При первичном действии стрессора возникает стресс- реакция или, так называемая срочная (аварийная) адаптация. В результате повторных действий стрессора формируется устойчивая «долговременная адаптация» , характеризующаяся высокой резистентностью к стрессу.
При первичном действии стрессора возникает стресс- реакция или, так называемая срочная (аварийная) адаптация. В результате повторных действий стрессора формируется устойчивая «долговременная адаптация» , характеризующаяся высокой резистентностью к стрессу.
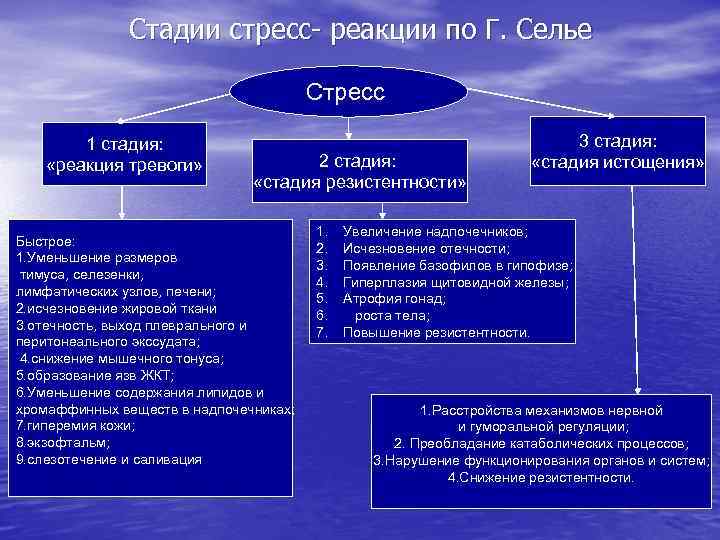 Стадии стресс- реакции по Г. Селье Стресс 1 стадия: «реакция тревоги» 2 стадия: «стадия резистентности» Быстрое: 1. Уменьшение размеров тимуса, селезенки, лимфатических узлов, печени; 2. исчезновение жировой ткани 3. отечность, выход плеврального и перитонеального экссудата; 4. снижение мышечного тонуса; 5. образование язв ЖКТ; 6. Уменьшение содержания липидов и хромаффинных веществ в надпочечниках; 7. гиперемия кожи; 8. экзофтальм; 9. слезотечение и саливация 1. 2. 3. 4. 5. 6. 7. 3 стадия: «стадия истощения» Увеличение надпочечников; Исчезновение отечности; Появление базофилов в гипофизе; Гиперплазия щитовидной железы; Атрофия гонад; роста тела; Повышение резистентности. 1. Расстройства механизмов нервной и гуморальной регуляции; 2. Преобладание катаболических процессов; 3. Нарушение функционирования органов и систем; 4. Снижение резистентности.
Стадии стресс- реакции по Г. Селье Стресс 1 стадия: «реакция тревоги» 2 стадия: «стадия резистентности» Быстрое: 1. Уменьшение размеров тимуса, селезенки, лимфатических узлов, печени; 2. исчезновение жировой ткани 3. отечность, выход плеврального и перитонеального экссудата; 4. снижение мышечного тонуса; 5. образование язв ЖКТ; 6. Уменьшение содержания липидов и хромаффинных веществ в надпочечниках; 7. гиперемия кожи; 8. экзофтальм; 9. слезотечение и саливация 1. 2. 3. 4. 5. 6. 7. 3 стадия: «стадия истощения» Увеличение надпочечников; Исчезновение отечности; Появление базофилов в гипофизе; Гиперплазия щитовидной железы; Атрофия гонад; роста тела; Повышение резистентности. 1. Расстройства механизмов нервной и гуморальной регуляции; 2. Преобладание катаболических процессов; 3. Нарушение функционирования органов и систем; 4. Снижение резистентности.
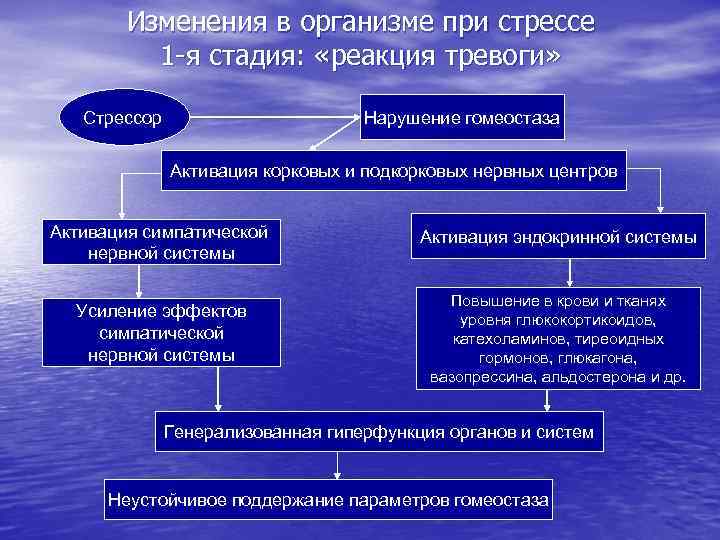 Изменения в организме при стрессе 1 -я стадия: «реакция тревоги» Нарушение гомеостаза Стрессор Активация корковых и подкорковых нервных центров Активация симпатической нервной системы Активация эндокринной системы Усиление эффектов симпатической нервной системы Повышение в крови и тканях уровня глюкокортикоидов, катехоламинов, тиреоидных гормонов, глюкагона, вазопрессина, альдостерона и др. Генерализованная гиперфункция органов и систем Неустойчивое поддержание параметров гомеостаза
Изменения в организме при стрессе 1 -я стадия: «реакция тревоги» Нарушение гомеостаза Стрессор Активация корковых и подкорковых нервных центров Активация симпатической нервной системы Активация эндокринной системы Усиление эффектов симпатической нервной системы Повышение в крови и тканях уровня глюкокортикоидов, катехоламинов, тиреоидных гормонов, глюкагона, вазопрессина, альдостерона и др. Генерализованная гиперфункция органов и систем Неустойчивое поддержание параметров гомеостаза
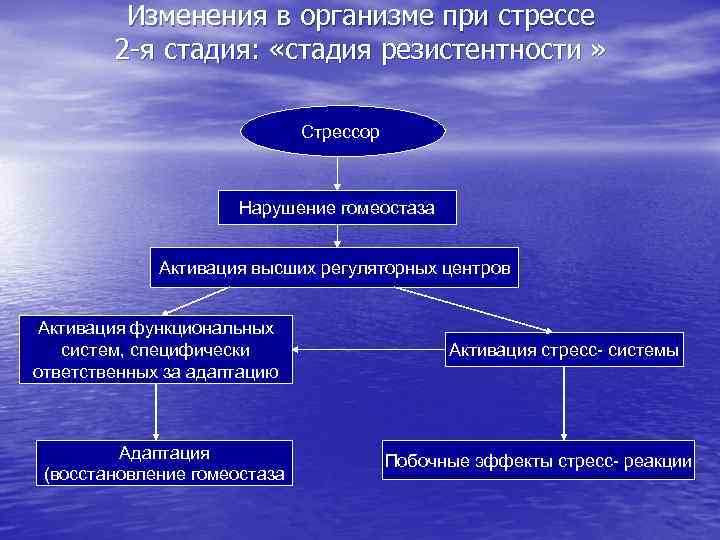 Изменения в организме при стрессе 2 -я стадия: «стадия резистентности » Стрессор Нарушение гомеостаза Активация высших регуляторных центров Активация функциональных систем, специфически ответственных за адаптацию Адаптация (восстановление гомеостаза Активация стресс- системы Побочные эффекты стресс- реакции
Изменения в организме при стрессе 2 -я стадия: «стадия резистентности » Стрессор Нарушение гомеостаза Активация высших регуляторных центров Активация функциональных систем, специфически ответственных за адаптацию Адаптация (восстановление гомеостаза Активация стресс- системы Побочные эффекты стресс- реакции
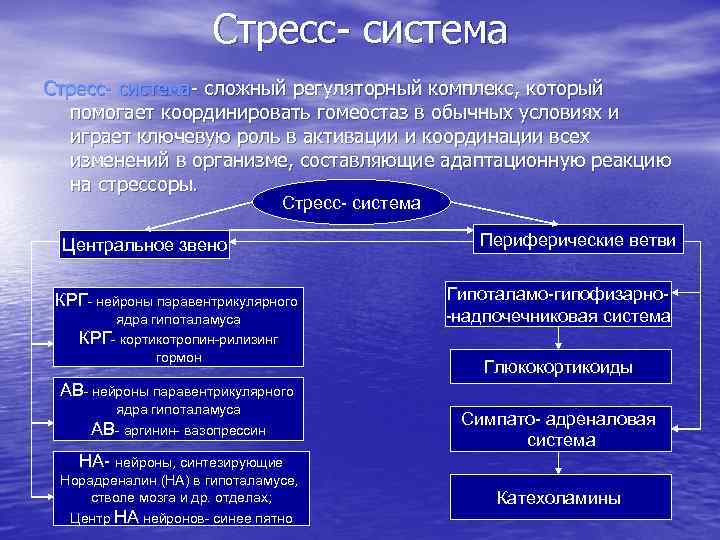 Стресс- система- сложный регуляторный комплекс, который помогает координировать гомеостаз в обычных условиях и играет ключевую роль в активации и координации всех изменений в организме, составляющие адаптационную реакцию на стрессоры. Стресс- система Центральное звено КРГ- нейроны паравентрикулярного ядра гипоталамуса КРГ- кортикотропин-рилизинг гормон Периферические ветви Гипоталамо-гипофизарно-надпочечниковая система Глюкокортикоиды АВ- нейроны паравентрикулярного ядра гипоталамуса АВ- аргинин- вазопрессин Симпато- адреналовая система НА- нейроны, синтезирующие Норадреналин (НА) в гипоталамусе, стволе мозга и др. отделах; Центр НА нейронов- синее пятно Катехоламины
Стресс- система- сложный регуляторный комплекс, который помогает координировать гомеостаз в обычных условиях и играет ключевую роль в активации и координации всех изменений в организме, составляющие адаптационную реакцию на стрессоры. Стресс- система Центральное звено КРГ- нейроны паравентрикулярного ядра гипоталамуса КРГ- кортикотропин-рилизинг гормон Периферические ветви Гипоталамо-гипофизарно-надпочечниковая система Глюкокортикоиды АВ- нейроны паравентрикулярного ядра гипоталамуса АВ- аргинин- вазопрессин Симпато- адреналовая система НА- нейроны, синтезирующие Норадреналин (НА) в гипоталамусе, стволе мозга и др. отделах; Центр НА нейронов- синее пятно Катехоламины
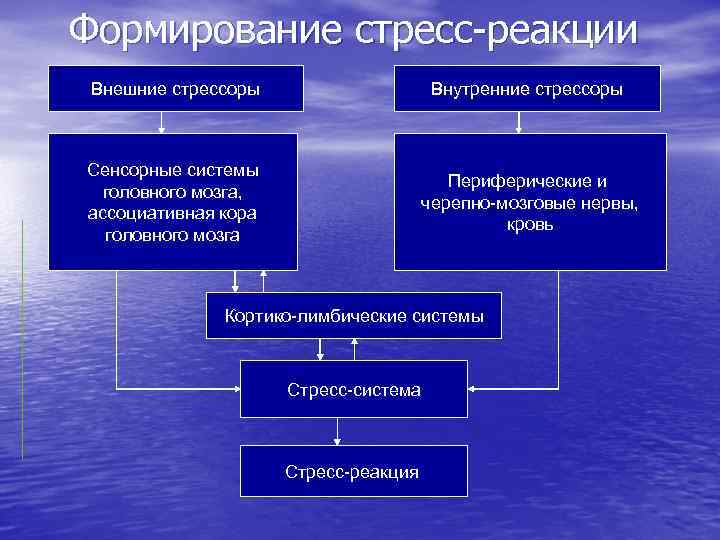 Формирование стресс-реакции Внешние стрессоры Внутренние стрессоры Сенсорные системы головного мозга, ассоциативная кора головного мозга Периферические и черепно-мозговые нервы, кровь Кортико-лимбические системы Стресс-система Стресс-реакция
Формирование стресс-реакции Внешние стрессоры Внутренние стрессоры Сенсорные системы головного мозга, ассоциативная кора головного мозга Периферические и черепно-мозговые нервы, кровь Кортико-лимбические системы Стресс-система Стресс-реакция
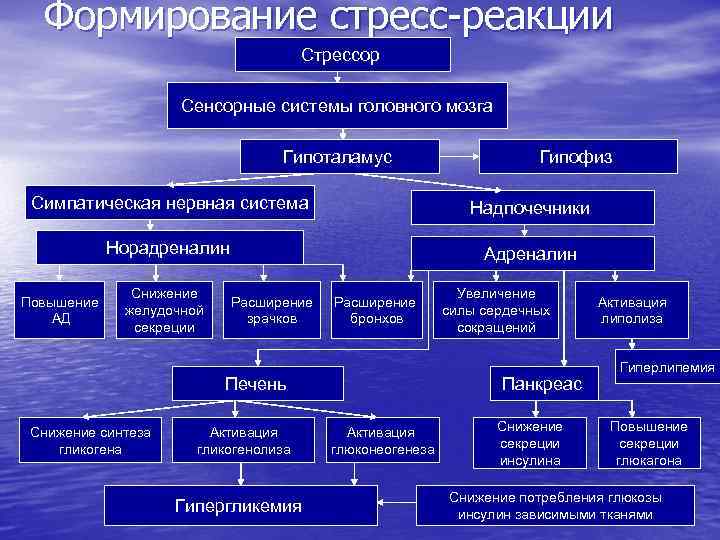 Формирование стресс-реакции Стрессор Сенсорные системы головного мозга Гипоталамус Гипофиз Симпатическая нервная система Надпочечники Норадреналин Адреналин Повышение АД Снижение желудочной секреции Расширение зрачков Расширение бронхов Печень Снижение синтеза гликогена Активация гликогенолиза Гипергликемия Увеличение силы сердечных сокращений Панкреас Активация глюконеогенеза Снижение секреции инсулина Активация липолиза Гиперлипемия Повышение секреции глюкагона Снижение потребления глюкозы инсулин зависимыми тканями
Формирование стресс-реакции Стрессор Сенсорные системы головного мозга Гипоталамус Гипофиз Симпатическая нервная система Надпочечники Норадреналин Адреналин Повышение АД Снижение желудочной секреции Расширение зрачков Расширение бронхов Печень Снижение синтеза гликогена Активация гликогенолиза Гипергликемия Увеличение силы сердечных сокращений Панкреас Активация глюконеогенеза Снижение секреции инсулина Активация липолиза Гиперлипемия Повышение секреции глюкагона Снижение потребления глюкозы инсулин зависимыми тканями
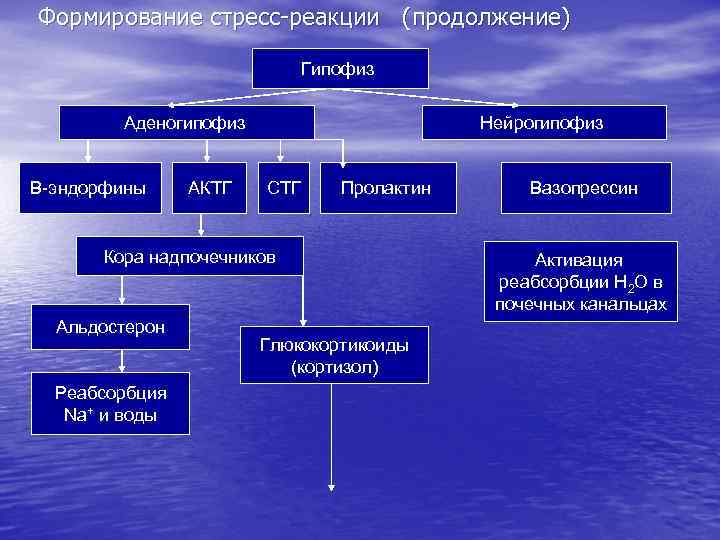 Формирование стресс-реакции (продолжение) Гипофиз Аденогипофиз Β-эндорфины АКТГ Нейрогипофиз СТГ Пролактин Кора надпочечников Альдостерон Реабсорбция Nа+ и воды Глюкокортикоиды (кортизол) Вазопрессин Активация реабсорбции Н 2 О в почечных канальцах
Формирование стресс-реакции (продолжение) Гипофиз Аденогипофиз Β-эндорфины АКТГ Нейрогипофиз СТГ Пролактин Кора надпочечников Альдостерон Реабсорбция Nа+ и воды Глюкокортикоиды (кортизол) Вазопрессин Активация реабсорбции Н 2 О в почечных канальцах
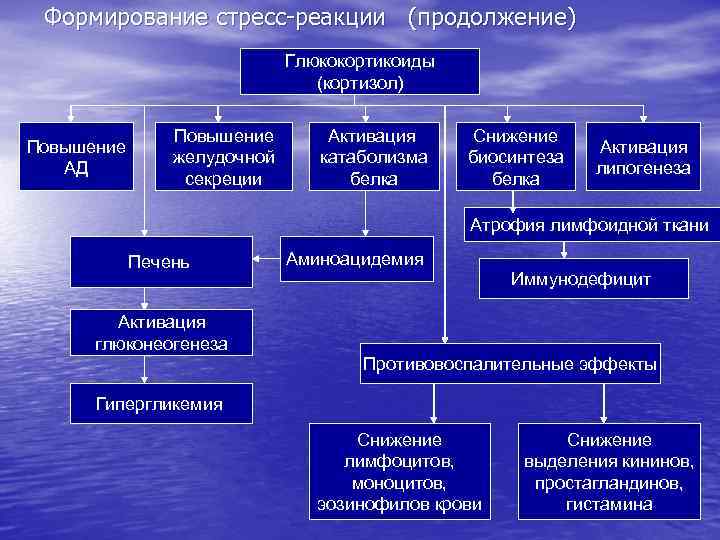 Формирование стресс-реакции (продолжение) Глюкокортикоиды (кортизол) Повышение АД Повышение желудочной секреции Активация катаболизма белка Снижение биосинтеза белка Активация липогенеза Атрофия лимфоидной ткани Печень Аминоацидемия Иммунодефицит Активация глюконеогенеза Противовоспалительные эффекты Гипергликемия Снижение лимфоцитов, моноцитов, эозинофилов крови Снижение выделения кининов, простагландинов, гистамина
Формирование стресс-реакции (продолжение) Глюкокортикоиды (кортизол) Повышение АД Повышение желудочной секреции Активация катаболизма белка Снижение биосинтеза белка Активация липогенеза Атрофия лимфоидной ткани Печень Аминоацидемия Иммунодефицит Активация глюконеогенеза Противовоспалительные эффекты Гипергликемия Снижение лимфоцитов, моноцитов, эозинофилов крови Снижение выделения кининов, простагландинов, гистамина
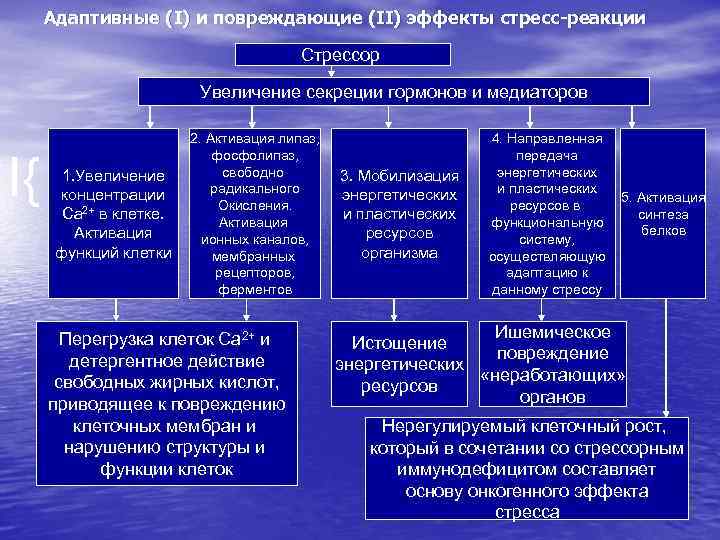 Адаптивные (I) и повреждающие (II) эффекты стресс-реакции Стрессор Увеличение секреции гормонов и медиаторов I{ 1. Увеличение концентрации Са 2+ в клетке. Активация функций клетки 2. Активация липаз, фосфолипаз, свободно радикального Окисления. Активация ионных каналов, мембранных рецепторов, ферментов Перегрузка клеток Са 2+ и детергентное действие свободных жирных кислот, приводящее к повреждению клеточных мембран и нарушению структуры и функции клеток 3. Мобилизация энергетических и пластических ресурсов организма 4. Направленная передача энергетических и пластических ресурсов в функциональную систему, осуществляющую адаптацию к данному стрессу 5. Активация синтеза белков Ишемическое Истощение повреждение энергетических «неработающих» ресурсов органов Нерегулируемый клеточный рост, который в сочетании со стрессорным иммунодефицитом составляет основу онкогенного эффекта стресса
Адаптивные (I) и повреждающие (II) эффекты стресс-реакции Стрессор Увеличение секреции гормонов и медиаторов I{ 1. Увеличение концентрации Са 2+ в клетке. Активация функций клетки 2. Активация липаз, фосфолипаз, свободно радикального Окисления. Активация ионных каналов, мембранных рецепторов, ферментов Перегрузка клеток Са 2+ и детергентное действие свободных жирных кислот, приводящее к повреждению клеточных мембран и нарушению структуры и функции клеток 3. Мобилизация энергетических и пластических ресурсов организма 4. Направленная передача энергетических и пластических ресурсов в функциональную систему, осуществляющую адаптацию к данному стрессу 5. Активация синтеза белков Ишемическое Истощение повреждение энергетических «неработающих» ресурсов органов Нерегулируемый клеточный рост, который в сочетании со стрессорным иммунодефицитом составляет основу онкогенного эффекта стресса
 Изменения в организме при стрессе. III стадия: «стадия истощения» Действие стрессора: - затяжное - повторное - нарастающее по силе Нарушения гомеостаза Расстройство механизмов нейрогуморальной регуляции органов и систем Дисбаланс БАВ и их эффектов Длительная гиперфункция клеток Неэффективное использование О 2 и субстратов метаболизма Дистрофия, дисплазия клеток Дефицит О 2, субстратов метаболизма Избыток СА 2+ в клетках Са 2+ - зависимое повреждение клеток Избыточная активация гидролаз и процессов свободно-радикального окисления Повреждение клеточных мембран, ферментов и др. Нарушение структуры, функции, метаболизма клеток, тканей, органов Расстройства жизнедеятельности организма
Изменения в организме при стрессе. III стадия: «стадия истощения» Действие стрессора: - затяжное - повторное - нарастающее по силе Нарушения гомеостаза Расстройство механизмов нейрогуморальной регуляции органов и систем Дисбаланс БАВ и их эффектов Длительная гиперфункция клеток Неэффективное использование О 2 и субстратов метаболизма Дистрофия, дисплазия клеток Дефицит О 2, субстратов метаболизма Избыток СА 2+ в клетках Са 2+ - зависимое повреждение клеток Избыточная активация гидролаз и процессов свободно-радикального окисления Повреждение клеточных мембран, ферментов и др. Нарушение структуры, функции, метаболизма клеток, тканей, органов Расстройства жизнедеятельности организма
 Стресс-лимитирующие системы – механизмы, ограничивающие активность стресс-системы и чрезмерную стресс-реакцию на центральном и периферическом уровнях регуляции. 1. 2. 3. Механизм саморегуляции – по принципу отрицательной обратной связи гормоны, вырабатываемые стресс-системой, ограничивают свою собственную продукцию. Центральные стресс-лимитирующие системы: ГАМК – ергическая система (система нейронов, продуцирующих γаминомасляную кислоту – ГАМК, сказывающую тормозное действие на нейроны головного и спинного мозга); опиоидергическая система (нейроны гипоталамуса и секреторные клетки гипофиза, продуцирующие опиоидные пептиды: эндорфины, энкефалины и др. ) Локальные стресс-лимитирующие системы: - аденозин; - система эйкозаноидов; - опиатные пептиды органов и периферических нейроэндокринных структур; - антиоксидантные ферменты (супероксиддисмутаза, каталаза. глутатионпероксидаза); - неферментные антиоксиданты (вит. Е, А, С и др. ) - система генерации NO.
Стресс-лимитирующие системы – механизмы, ограничивающие активность стресс-системы и чрезмерную стресс-реакцию на центральном и периферическом уровнях регуляции. 1. 2. 3. Механизм саморегуляции – по принципу отрицательной обратной связи гормоны, вырабатываемые стресс-системой, ограничивают свою собственную продукцию. Центральные стресс-лимитирующие системы: ГАМК – ергическая система (система нейронов, продуцирующих γаминомасляную кислоту – ГАМК, сказывающую тормозное действие на нейроны головного и спинного мозга); опиоидергическая система (нейроны гипоталамуса и секреторные клетки гипофиза, продуцирующие опиоидные пептиды: эндорфины, энкефалины и др. ) Локальные стресс-лимитирующие системы: - аденозин; - система эйкозаноидов; - опиатные пептиды органов и периферических нейроэндокринных структур; - антиоксидантные ферменты (супероксиддисмутаза, каталаза. глутатионпероксидаза); - неферментные антиоксиданты (вит. Е, А, С и др. ) - система генерации NO.
 Болезни адаптации Заболевания, вероятность возникновения и тяжесть протекания которых увеличивается стрессом Г. Селье назвал «болезнями адаптации» , а позже – «болезнями цивилизации» . К ним относятся: 1. Психосоматические заболевания: ишемическая болезнь сердца, гипертоническая болезнь, язвенная болезнь желудка и 12 -перстной кишки. 2. Сахарный диабет. 3. Аллергические и воспалительные заболевания: бронхиальная астма, ревматизм. 4. Абсолютная и относительная опиатергическая недостаточность: алкоголизм, табакокурение, наркомания, психические расстройства. 5. Синдром хронической усталости.
Болезни адаптации Заболевания, вероятность возникновения и тяжесть протекания которых увеличивается стрессом Г. Селье назвал «болезнями адаптации» , а позже – «болезнями цивилизации» . К ним относятся: 1. Психосоматические заболевания: ишемическая болезнь сердца, гипертоническая болезнь, язвенная болезнь желудка и 12 -перстной кишки. 2. Сахарный диабет. 3. Аллергические и воспалительные заболевания: бронхиальная астма, ревматизм. 4. Абсолютная и относительная опиатергическая недостаточность: алкоголизм, табакокурение, наркомания, психические расстройства. 5. Синдром хронической усталости.
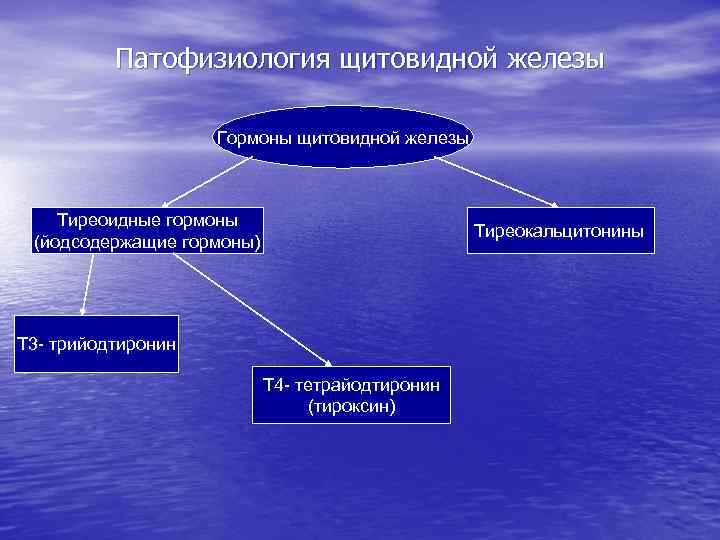 Патофизиология щитовидной железы Гормоны щитовидной железы Тиреоидные гормоны (йодсодержащие гормоны) Тиреокальцитонины Т 3 - трийодтиронин Т 4 - тетрайодтиронин (тироксин)
Патофизиология щитовидной железы Гормоны щитовидной железы Тиреоидные гормоны (йодсодержащие гормоны) Тиреокальцитонины Т 3 - трийодтиронин Т 4 - тетрайодтиронин (тироксин)
 Физиологическое действие тиреоидных гормонов на органы и системы Органы и ткани Эффекты Сердце Положительный хронотропный и инотропный эффекты, за счет увеличения экспрессии и аффинности В- адренорецепторов и биосинтеза высокоактивных в АТФ-азном отношении Альфацепей миозина. Сосудистая система Повышение систолического артериального кровяного давления и пульсовой разницы( сенсибилизация к катехоламинам). Повышение ОЦК Жировая ткань Липолиз Мышцы Ускорение реакции, усиление катаболизма белка ЦНС Развитие головного мозга, синтез короткоживущих РНК и белков, стимуляция обучаемости. Повышение возбудимости, лабильности
Физиологическое действие тиреоидных гормонов на органы и системы Органы и ткани Эффекты Сердце Положительный хронотропный и инотропный эффекты, за счет увеличения экспрессии и аффинности В- адренорецепторов и биосинтеза высокоактивных в АТФ-азном отношении Альфацепей миозина. Сосудистая система Повышение систолического артериального кровяного давления и пульсовой разницы( сенсибилизация к катехоламинам). Повышение ОЦК Жировая ткань Липолиз Мышцы Ускорение реакции, усиление катаболизма белка ЦНС Развитие головного мозга, синтез короткоживущих РНК и белков, стимуляция обучаемости. Повышение возбудимости, лабильности
 Физиологическое действие тиреоидных гормонов на органы и системы (продолжение) Органы и ткани Эффекты ЖКТ Повышение аппетита, ускорение перистальтики, ускорение всасывания углеводов, стимуляция островков Лангерганса. Легкие Ускорение газообмена, одышка. Система крови и кроветворения Усиление эритропоэза, укорочение жизни эритроцитов. Кости Индукция дифференцировки роста. Потеря кальция. Почки Увеличение кровотока, фильтрации, диуреза Другие эффекты Стимулируют окисление во всех органах, кроме зрелого головного мозга, лимфоидной ткани, матки, яичек, аденогипофиза.
Физиологическое действие тиреоидных гормонов на органы и системы (продолжение) Органы и ткани Эффекты ЖКТ Повышение аппетита, ускорение перистальтики, ускорение всасывания углеводов, стимуляция островков Лангерганса. Легкие Ускорение газообмена, одышка. Система крови и кроветворения Усиление эритропоэза, укорочение жизни эритроцитов. Кости Индукция дифференцировки роста. Потеря кальция. Почки Увеличение кровотока, фильтрации, диуреза Другие эффекты Стимулируют окисление во всех органах, кроме зрелого головного мозга, лимфоидной ткани, матки, яичек, аденогипофиза.
 Цитологические и биохимические эффекты тиреоидных гормонов Мишени Эффекты Клеточная мембрана К+/Na+-АТФаза Усиление поглощения аминокислот, глюкозы, калия; выведение натрия, кальция, фосфора Рибосома Стимуляция связывания амино-ацил- т. РНК, пептидилсинтетазной и транслоказной реакции. Митохондрия Увеличение аэробного окисления, в токсических фармакологических дозах (но не физиологических!) разобщают окисление и фосфорилирование. Активация, увеличение хемоосмотических градиентов, прирост основного обмена. Ускорение генерации биопотенциалов и реполяризация.
Цитологические и биохимические эффекты тиреоидных гормонов Мишени Эффекты Клеточная мембрана К+/Na+-АТФаза Усиление поглощения аминокислот, глюкозы, калия; выведение натрия, кальция, фосфора Рибосома Стимуляция связывания амино-ацил- т. РНК, пептидилсинтетазной и транслоказной реакции. Митохондрия Увеличение аэробного окисления, в токсических фармакологических дозах (но не физиологических!) разобщают окисление и фосфорилирование. Активация, увеличение хемоосмотических градиентов, прирост основного обмена. Ускорение генерации биопотенциалов и реполяризация.
 Цитологические и биохимические эффекты тиреоидных гормонов (продолжение 2) Мишени Эффекты Метаболизм углеводов Ускорение всасывания и окисления глюкозы и распада гликогена, контринсулярное действие Метаболизм липидов Стимуляция липолиза, окисления жирных кислот, уменьшение стероидогенеза, индукция рецепторов ЛПНП. Метаболизм белков Усиление синтеза мочевины, отрицательный азотистый баланс, активация биосинтеза дифференцировочных протеинов в ЦНС, скелете, гонадах и других тканях. Индукция синтеза миозина в миокарде.
Цитологические и биохимические эффекты тиреоидных гормонов (продолжение 2) Мишени Эффекты Метаболизм углеводов Ускорение всасывания и окисления глюкозы и распада гликогена, контринсулярное действие Метаболизм липидов Стимуляция липолиза, окисления жирных кислот, уменьшение стероидогенеза, индукция рецепторов ЛПНП. Метаболизм белков Усиление синтеза мочевины, отрицательный азотистый баланс, активация биосинтеза дифференцировочных протеинов в ЦНС, скелете, гонадах и других тканях. Индукция синтеза миозина в миокарде.
 Цитологические и биохимические эффекты тиреоидных гормонов (продолжение 3) Мишени Эффекты Метаболизм нуклеиновых кислот Синтез ц. АМФ, активация начальных этапов синтеза пуриновых и пиримидинов, дифференцировочная активация синтеза ДНК и РНК. Синтез короткоживущих РНК. Индукция метоморфоза у головастиков. Взаимоотношение с другими органами Стимуляция освобождения инсулина, глюкагона, соматостатина, повышение печеночного распада стероидов и кортикостероидогенеза, снижение синтеза катехоламинов в мозговом веществе надпочечников, тимотропное действие на гормонообразование в вилочковой железе, подавление секреции ТТГ и тиреолиберина. Пермиссивное действие на эффекты катехоламинов Стимуляция транскрипции и экспрессии (3 адренорецепторов) ТТГ усиливает экспрессию а адренорецепторов на самих тиреоцитах. Витаминный обмен Повышение потребности в большинстве витаминов.
Цитологические и биохимические эффекты тиреоидных гормонов (продолжение 3) Мишени Эффекты Метаболизм нуклеиновых кислот Синтез ц. АМФ, активация начальных этапов синтеза пуриновых и пиримидинов, дифференцировочная активация синтеза ДНК и РНК. Синтез короткоживущих РНК. Индукция метоморфоза у головастиков. Взаимоотношение с другими органами Стимуляция освобождения инсулина, глюкагона, соматостатина, повышение печеночного распада стероидов и кортикостероидогенеза, снижение синтеза катехоламинов в мозговом веществе надпочечников, тимотропное действие на гормонообразование в вилочковой железе, подавление секреции ТТГ и тиреолиберина. Пермиссивное действие на эффекты катехоламинов Стимуляция транскрипции и экспрессии (3 адренорецепторов) ТТГ усиливает экспрессию а адренорецепторов на самих тиреоцитах. Витаминный обмен Повышение потребности в большинстве витаминов.
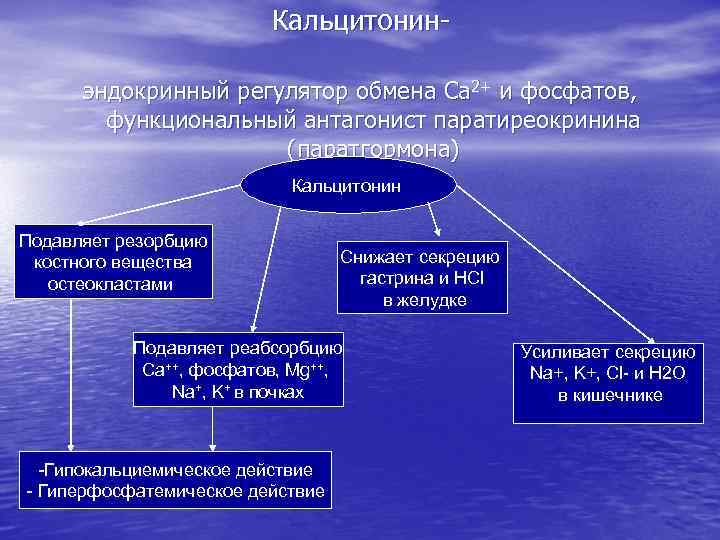 Кальцитонинэндокринный регулятор обмена Са 2+ и фосфатов, функциональный антагонист паратиреокринина (паратгормона) Кальцитонин Подавляет резорбцию костного вещества остеокластами Снижает секрецию гастрина и НCl в желудке Подавляет реабсорбцию Са++, фосфатов, Mg++, Na+, K+ в почках -Гипокальциемическое действие - Гиперфосфатемическое действие Усиливает секрецию Na+, K+, Cl- и Н 2 О в кишечнике
Кальцитонинэндокринный регулятор обмена Са 2+ и фосфатов, функциональный антагонист паратиреокринина (паратгормона) Кальцитонин Подавляет резорбцию костного вещества остеокластами Снижает секрецию гастрина и НCl в желудке Подавляет реабсорбцию Са++, фосфатов, Mg++, Na+, K+ в почках -Гипокальциемическое действие - Гиперфосфатемическое действие Усиливает секрецию Na+, K+, Cl- и Н 2 О в кишечнике
 Нарушение функций щитовидной железы 1. Гипертиреоидные состояния- формируются при избыточном действии тиреоидных гормонов; 2. Гипотиреоидные состояния- формируются при недостаточном действии тиреоидных гормонов. Состояние тиреоидной функции, адекватное онтогенетическим и метаболическим потребностям обозначается как эутиреоз.
Нарушение функций щитовидной железы 1. Гипертиреоидные состояния- формируются при избыточном действии тиреоидных гормонов; 2. Гипотиреоидные состояния- формируются при недостаточном действии тиреоидных гормонов. Состояние тиреоидной функции, адекватное онтогенетическим и метаболическим потребностям обозначается как эутиреоз.
 Этиология гипертиреоза 1. Аутоиммунная стимуляция функции и роста железы (болезнь фон Базедова- Грейса)- 85% 2. Автономная гиперфункция (токсический мультимодулярный зобболезнь Пламмера, токсическая фолликулярная аденома)- 5 -7% 3. Деструкция железы при тиреодитах (подострый лимфоцитарный тиреоидит, дебют хронического аутоиммунного тиреоидита Хашимото)-5 -7% 4. Йод- базедовизм (гипертиреоз у йод-дефицитных больных после лечения йодом) 5. Ятрогенный и пищевой гипертиреоз. 6. Временный гипертиреоз новорожденных от матери с болезнью фон Базедова- Грейса. 7. Тиреотропиномы гипофиза и других локализаций 8. Гиперпродукция тиреолиберина гипоталамуса (дефект сервомеханизмов). 9. Дисгерминомы и струма яичника (эктопическая продукция гормонов). 10. Гормонообразующая карцинома щитовидной железы, обычно метастатическая
Этиология гипертиреоза 1. Аутоиммунная стимуляция функции и роста железы (болезнь фон Базедова- Грейса)- 85% 2. Автономная гиперфункция (токсический мультимодулярный зобболезнь Пламмера, токсическая фолликулярная аденома)- 5 -7% 3. Деструкция железы при тиреодитах (подострый лимфоцитарный тиреоидит, дебют хронического аутоиммунного тиреоидита Хашимото)-5 -7% 4. Йод- базедовизм (гипертиреоз у йод-дефицитных больных после лечения йодом) 5. Ятрогенный и пищевой гипертиреоз. 6. Временный гипертиреоз новорожденных от матери с болезнью фон Базедова- Грейса. 7. Тиреотропиномы гипофиза и других локализаций 8. Гиперпродукция тиреолиберина гипоталамуса (дефект сервомеханизмов). 9. Дисгерминомы и струма яичника (эктопическая продукция гормонов). 10. Гормонообразующая карцинома щитовидной железы, обычно метастатическая
 Проявления гипертиреоза 1. ЦНС- гиперкинезия, психоэмоциональная лабильность, бессонница, повышение интеллекта, нервная возбудимость, тревожность, ажитация, речь ускорена. 2. Кожа и ее производные- теплая, тонкая, влажная, возрастные изменения замедлены, потливость, тонкие мягкие волосы, онихолиз, при болезни фон Базедова- претибиальный отек. 3. Глаза, лицо- ретракция верхнего века, увеличение глазной щели, периорбитальный отек, блеск глаз, редкое мигание, гиперпигментация век. При болезни фон Базедова возможен экзофтальм. 4. Сердечно- сосудистая система- гипертензия, увеличение пульсовой разницы, тахикардия, тахиаритмия, сердечная недостаточность с высоким минутным объемом. Усилена продукция сердечного атриопептина. 5. Дыхательная система - одышка, снижение ЖЕЛ. 6. Кровь и кроветворение - ускорены эритропоэз и гемолиз, лейкоцитоз, гиперпротеинемия. 7. ЖКТ- повышение аппетита, ускорение перистальтики, поносы. 8. Почки - полиурия, увеличение скорости фильтрации. 9. Репродуктивная система - дисменорея, олигоменорея, снижение фертильности, потенции. У лиц обоев полов конверсия андрогенов в эстрогены. У мужчин- гинекомастия. 10. Метаболизм - повышен основной обмен, снижена толерантность к перегревания, может быть гипергликемия, имеется гиперхолестеринемия, отрицательный азотистый баланс, увеличение потребности в витаминах и железе, потеря в весе. 11. Гормоны - при первичном гипертиреозе- понижение ТТГ, увеличены Т 4, Т 3, часто и захват йода тиреоцитами.
Проявления гипертиреоза 1. ЦНС- гиперкинезия, психоэмоциональная лабильность, бессонница, повышение интеллекта, нервная возбудимость, тревожность, ажитация, речь ускорена. 2. Кожа и ее производные- теплая, тонкая, влажная, возрастные изменения замедлены, потливость, тонкие мягкие волосы, онихолиз, при болезни фон Базедова- претибиальный отек. 3. Глаза, лицо- ретракция верхнего века, увеличение глазной щели, периорбитальный отек, блеск глаз, редкое мигание, гиперпигментация век. При болезни фон Базедова возможен экзофтальм. 4. Сердечно- сосудистая система- гипертензия, увеличение пульсовой разницы, тахикардия, тахиаритмия, сердечная недостаточность с высоким минутным объемом. Усилена продукция сердечного атриопептина. 5. Дыхательная система - одышка, снижение ЖЕЛ. 6. Кровь и кроветворение - ускорены эритропоэз и гемолиз, лейкоцитоз, гиперпротеинемия. 7. ЖКТ- повышение аппетита, ускорение перистальтики, поносы. 8. Почки - полиурия, увеличение скорости фильтрации. 9. Репродуктивная система - дисменорея, олигоменорея, снижение фертильности, потенции. У лиц обоев полов конверсия андрогенов в эстрогены. У мужчин- гинекомастия. 10. Метаболизм - повышен основной обмен, снижена толерантность к перегревания, может быть гипергликемия, имеется гиперхолестеринемия, отрицательный азотистый баланс, увеличение потребности в витаминах и железе, потеря в весе. 11. Гормоны - при первичном гипертиреозе- понижение ТТГ, увеличены Т 4, Т 3, часто и захват йода тиреоцитами.
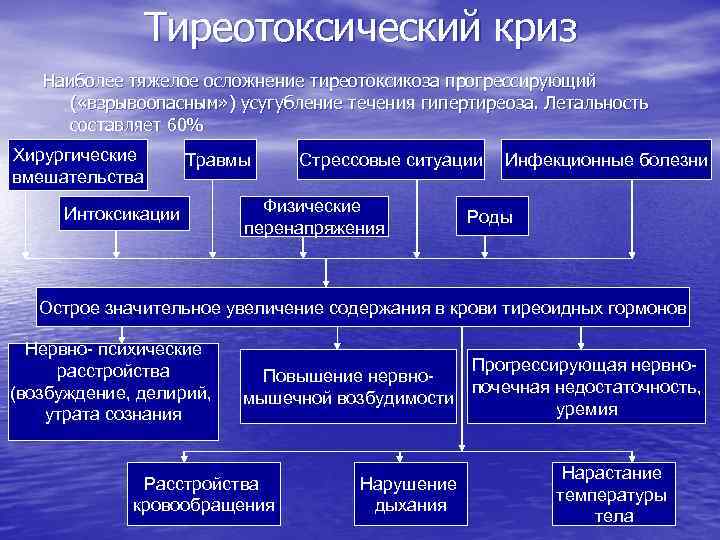 Тиреотоксический криз Наиболее тяжелое осложнение тиреотоксикоза прогрессирующий ( «взрывоопасным» ) усугубление течения гипертиреоза. Летальность составляет 60% Хирургические вмешательства Травмы Интоксикации Стрессовые ситуации Физические перенапряжения Инфекционные болезни Роды Острое значительное увеличение содержания в крови тиреоидных гормонов Нервно- психические расстройства (возбуждение, делирий, утрата сознания Прогрессирующая нервно. Повышение нервнопочечная недостаточность, мышечной возбудимости уремия Расстройства кровообращения Нарушение дыхания Нарастание температуры тела
Тиреотоксический криз Наиболее тяжелое осложнение тиреотоксикоза прогрессирующий ( «взрывоопасным» ) усугубление течения гипертиреоза. Летальность составляет 60% Хирургические вмешательства Травмы Интоксикации Стрессовые ситуации Физические перенапряжения Инфекционные болезни Роды Острое значительное увеличение содержания в крови тиреоидных гормонов Нервно- психические расстройства (возбуждение, делирий, утрата сознания Прогрессирующая нервно. Повышение нервнопочечная недостаточность, мышечной возбудимости уремия Расстройства кровообращения Нарушение дыхания Нарастание температуры тела
 Этиология первичного приобретенного гипотиреоза 1. Деструкция тироцитов 1) Хронический аутоиммунный тиреоидит Хашимото; 2) Идиопатическая микседема ( возможен субклинический вариант аутоиммунного тиреоидита); 3) Ятрогенные причины радиотерапия и резекция железы по поводу гипертиреоза, облучение шеи при других диагнозах); 4) Подострый лимфоцитарный тиреоидит (преходящий гипотиреоз); 5) Цистиноз 2. Гипофункция тироцитов без их разрушения 1) Эндемический йод- дефицитный зоб; 2) Эндемический зоб, вызванный стумогенами диеты; 3) Ятрогенный гипотиреоз при передозировке тиреостатиков; 4) Йодная микседема.
Этиология первичного приобретенного гипотиреоза 1. Деструкция тироцитов 1) Хронический аутоиммунный тиреоидит Хашимото; 2) Идиопатическая микседема ( возможен субклинический вариант аутоиммунного тиреоидита); 3) Ятрогенные причины радиотерапия и резекция железы по поводу гипертиреоза, облучение шеи при других диагнозах); 4) Подострый лимфоцитарный тиреоидит (преходящий гипотиреоз); 5) Цистиноз 2. Гипофункция тироцитов без их разрушения 1) Эндемический йод- дефицитный зоб; 2) Эндемический зоб, вызванный стумогенами диеты; 3) Ятрогенный гипотиреоз при передозировке тиреостатиков; 4) Йодная микседема.
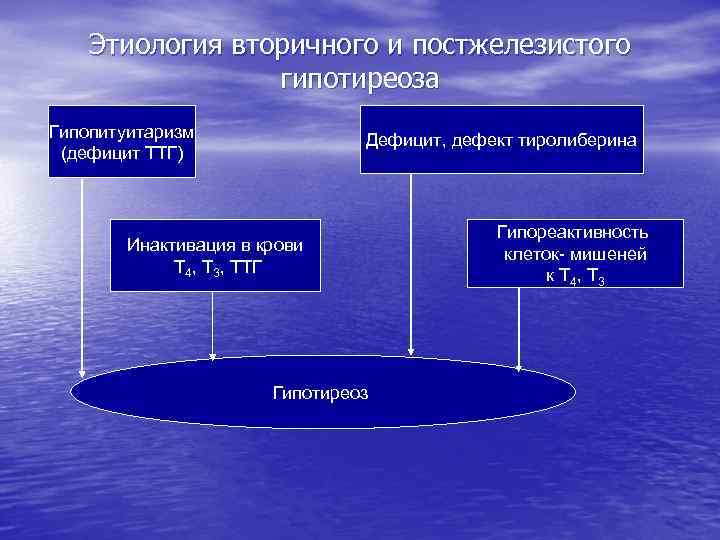 Этиология вторичного и постжелезистого гипотиреоза Гипопитуитаризм (дефицит ТТГ) Дефицит, дефект тиролиберина Инактивация в крови Т 4, Т 3, ТТГ Гипотиреоз Гипореактивность клеток- мишеней к Т 4, Т 3
Этиология вторичного и постжелезистого гипотиреоза Гипопитуитаризм (дефицит ТТГ) Дефицит, дефект тиролиберина Инактивация в крови Т 4, Т 3, ТТГ Гипотиреоз Гипореактивность клеток- мишеней к Т 4, Т 3
 Основные клинические формы гипотиреоза 1. Кретинизм (врожденная микседема)тяжелый наследуемый гипотиреоз, проявляющийся в детском возрасте (мутация гена ТТГ, мутация гена тиролиберина). Характерны отставание в умственном развитии и замедление физического развития и роста. 2. Микседема- тяжелая форма гипотиреоза, развивающаяся у подростков и взрослых. 3. Хронический аутоиммунный тиреоидит Хашимото. 4. Гипотиреоидная (микседематозная) кома. 5. Эндемический зоб.
Основные клинические формы гипотиреоза 1. Кретинизм (врожденная микседема)тяжелый наследуемый гипотиреоз, проявляющийся в детском возрасте (мутация гена ТТГ, мутация гена тиролиберина). Характерны отставание в умственном развитии и замедление физического развития и роста. 2. Микседема- тяжелая форма гипотиреоза, развивающаяся у подростков и взрослых. 3. Хронический аутоиммунный тиреоидит Хашимото. 4. Гипотиреоидная (микседематозная) кома. 5. Эндемический зоб.
 Проявления гипотиреоза 1. ЦНС- заторможенность, снижение интеллекта, сонливость, речь замедленна, хриплый голос, депрессия. 2. Кожа и ее производные - холодная, толстая, отечная. Ломкость ногтей, сухие, толстые и ломкие волосы. Ускорение возрастных изменений кожи. 3. Глаза, лицо - птоз век, периорбитальный отек, выпадение волос наружной трети бровей, обеднение мимики лица, увеличение языка. Повышение гидрофильности и слизистый отек кожи. 4. Сердечно- сосудистая система - гипотензия, брадикардия, застойная сердечная недостаточность с уменьшением минутного объема, снижение зубца Т, вольтажа ЭКГ. Выпот в перикарде. Ослаблена продукция атриопептина. Ускорение развития атеросклероза. 5. Дыхательная система - гиповентиляция, гиперкапния, выпот в плевре. 6. Кровь и кроветворение - замедление эритропоэза, снижение всасывания железа, анемия. 7. ЖКТ- анорексия, запоры, асцит. 8. Почки - снижение скорости фильтрации и диуреза. 9. Репродуктивная система - гиперменорея (снижен уровень тиреостатина, который является и гонадостатином), снижение либидо, бесплодие. 10. Метаболизм - понижен основной обмен, снижена толерантность к гипотермии, гиперхолестеринемия, гипертриглицеридемия. Повышение чувствительности к инсулину, снижение потребности в витаминах. Положительный азотистый баланс, прибавка в весе. 11. Гормоны - при первичном гипертиреозе- увеличен ТТГ, снижены Т 4, Т 3, захват йода тиреоцитами зависит от этиологии.
Проявления гипотиреоза 1. ЦНС- заторможенность, снижение интеллекта, сонливость, речь замедленна, хриплый голос, депрессия. 2. Кожа и ее производные - холодная, толстая, отечная. Ломкость ногтей, сухие, толстые и ломкие волосы. Ускорение возрастных изменений кожи. 3. Глаза, лицо - птоз век, периорбитальный отек, выпадение волос наружной трети бровей, обеднение мимики лица, увеличение языка. Повышение гидрофильности и слизистый отек кожи. 4. Сердечно- сосудистая система - гипотензия, брадикардия, застойная сердечная недостаточность с уменьшением минутного объема, снижение зубца Т, вольтажа ЭКГ. Выпот в перикарде. Ослаблена продукция атриопептина. Ускорение развития атеросклероза. 5. Дыхательная система - гиповентиляция, гиперкапния, выпот в плевре. 6. Кровь и кроветворение - замедление эритропоэза, снижение всасывания железа, анемия. 7. ЖКТ- анорексия, запоры, асцит. 8. Почки - снижение скорости фильтрации и диуреза. 9. Репродуктивная система - гиперменорея (снижен уровень тиреостатина, который является и гонадостатином), снижение либидо, бесплодие. 10. Метаболизм - понижен основной обмен, снижена толерантность к гипотермии, гиперхолестеринемия, гипертриглицеридемия. Повышение чувствительности к инсулину, снижение потребности в витаминах. Положительный азотистый баланс, прибавка в весе. 11. Гормоны - при первичном гипертиреозе- увеличен ТТГ, снижены Т 4, Т 3, захват йода тиреоцитами зависит от этиологии.
 Основные проявления гипотиреоидной комы Гипотиреоз Выраженная брадикардия Артериальная гипотензия, коллапс Дыхательная недостаточность Нарастающая гипоксия Почечная недостаточность Гипотермия Угнетение сознания, потеря сознания
Основные проявления гипотиреоидной комы Гипотиреоз Выраженная брадикардия Артериальная гипотензия, коллапс Дыхательная недостаточность Нарастающая гипоксия Почечная недостаточность Гипотермия Угнетение сознания, потеря сознания
 Зоб – видимое увеличение щитовидной железы. Выделяют три вида зоба: 1. Диффузный токсический зоб – гипертиреоидный, болезнь фон Базедов (болезнь Грейвса). 2. Спорадический - эутиреоидный. 3. Эндемический зоб, причиной которого является недостаточное содержание йода в питьевой воде и продуктах питания, что приводит к снижению синтеза тиреоидных гормонов, усилению продукции тиреолиберина и тиреотропного гормона. Различают, в зависимости от степени дефицита йода, гипотиреоидный, эутиреоидный и гипертиреоидный эндемический зоб.
Зоб – видимое увеличение щитовидной железы. Выделяют три вида зоба: 1. Диффузный токсический зоб – гипертиреоидный, болезнь фон Базедов (болезнь Грейвса). 2. Спорадический - эутиреоидный. 3. Эндемический зоб, причиной которого является недостаточное содержание йода в питьевой воде и продуктах питания, что приводит к снижению синтеза тиреоидных гормонов, усилению продукции тиреолиберина и тиреотропного гормона. Различают, в зависимости от степени дефицита йода, гипотиреоидный, эутиреоидный и гипертиреоидный эндемический зоб.
 Патофизиология паращитовидных желез Паращитовидные железы – органы, регулирующие кальций-фосфорно-магниевый обмен. Основной продукт паращитовидных желез – паратиреокринин (паратирин, парат-гормон). Функциональная активность паращитовидных желез зависит от уровня Са 2+ в крови. При гипокальциемии продукция паратиреокринина увеличивается, при гиперкальциемии – понижается. Паратиреокринин – гиперкальциемический гормон (повышает уровень Са 2+ в крови).
Патофизиология паращитовидных желез Паращитовидные железы – органы, регулирующие кальций-фосфорно-магниевый обмен. Основной продукт паращитовидных желез – паратиреокринин (паратирин, парат-гормон). Функциональная активность паращитовидных желез зависит от уровня Са 2+ в крови. При гипокальциемии продукция паратиреокринина увеличивается, при гиперкальциемии – понижается. Паратиреокринин – гиперкальциемический гормон (повышает уровень Са 2+ в крови).
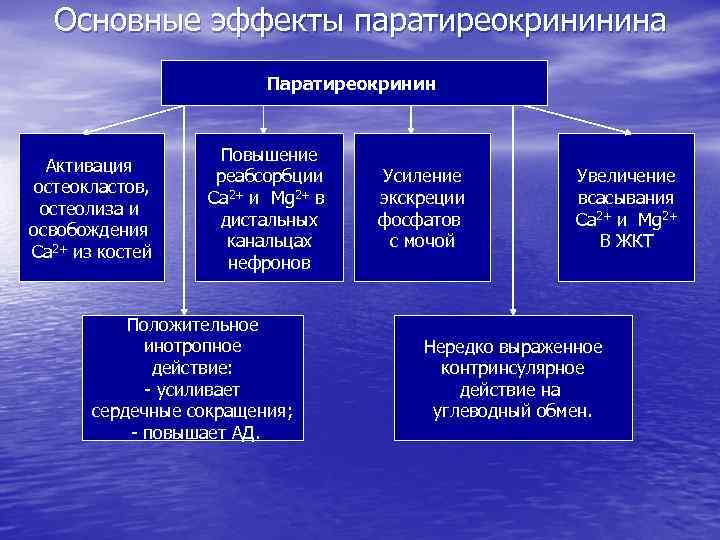 Основные эффекты паратиреокрининина Паратиреокринин Активация остеокластов, остеолиза и освобождения Са 2+ из костей Повышение реабсорбции Са 2+ и Мg 2+ в дистальных канальцах нефронов Положительное инотропное действие: - усиливает сердечные сокращения; - повышает АД. Усиление экскреции фосфатов с мочой Увеличение всасывания Са 2+ и Мg 2+ В ЖКТ Нередко выраженное контринсулярное действие на углеводный обмен.
Основные эффекты паратиреокрининина Паратиреокринин Активация остеокластов, остеолиза и освобождения Са 2+ из костей Повышение реабсорбции Са 2+ и Мg 2+ в дистальных канальцах нефронов Положительное инотропное действие: - усиливает сердечные сокращения; - повышает АД. Усиление экскреции фосфатов с мочой Увеличение всасывания Са 2+ и Мg 2+ В ЖКТ Нередко выраженное контринсулярное действие на углеводный обмен.
 Типовые нарушения функций паращитовидных желез Гиперпаратиреоидные состояния (гиперпаратиреоз) Гипопаратиреоидные состояния (гипопаратиреоз) Повышение паратиреокринина в крови и/или увеличение эффектов паратиреокринина Снижение паратиреокринина в крови и/или снижение выраженности эффектов паратиреокринина
Типовые нарушения функций паращитовидных желез Гиперпаратиреоидные состояния (гиперпаратиреоз) Гипопаратиреоидные состояния (гипопаратиреоз) Повышение паратиреокринина в крови и/или увеличение эффектов паратиреокринина Снижение паратиреокринина в крови и/или снижение выраженности эффектов паратиреокринина
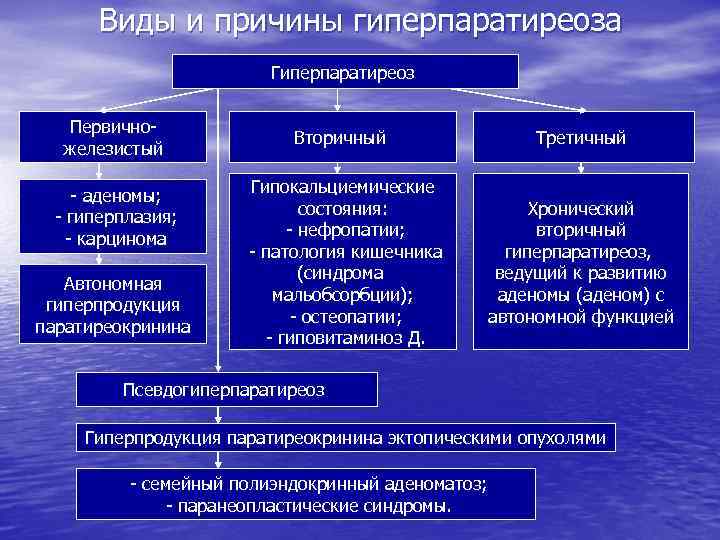 Виды и причины гиперпаратиреоза Гиперпаратиреоз Первичножелезистый - аденомы; - гиперплазия; - карцинома Автономная гиперпродукция паратиреокринина Вторичный Гипокальциемические состояния: - нефропатии; - патология кишечника (синдрома мальобсорбции); - остеопатии; - гиповитаминоз Д. Третичный Хронический вторичный гиперпаратиреоз, ведущий к развитию аденомы (аденом) с автономной функцией Псевдогиперпаратиреоз Гиперпродукция паратиреокринина эктопическими опухолями - семейный полиэндокринный аденоматоз; - паранеопластические синдромы.
Виды и причины гиперпаратиреоза Гиперпаратиреоз Первичножелезистый - аденомы; - гиперплазия; - карцинома Автономная гиперпродукция паратиреокринина Вторичный Гипокальциемические состояния: - нефропатии; - патология кишечника (синдрома мальобсорбции); - остеопатии; - гиповитаминоз Д. Третичный Хронический вторичный гиперпаратиреоз, ведущий к развитию аденомы (аденом) с автономной функцией Псевдогиперпаратиреоз Гиперпродукция паратиреокринина эктопическими опухолями - семейный полиэндокринный аденоматоз; - паранеопластические синдромы.
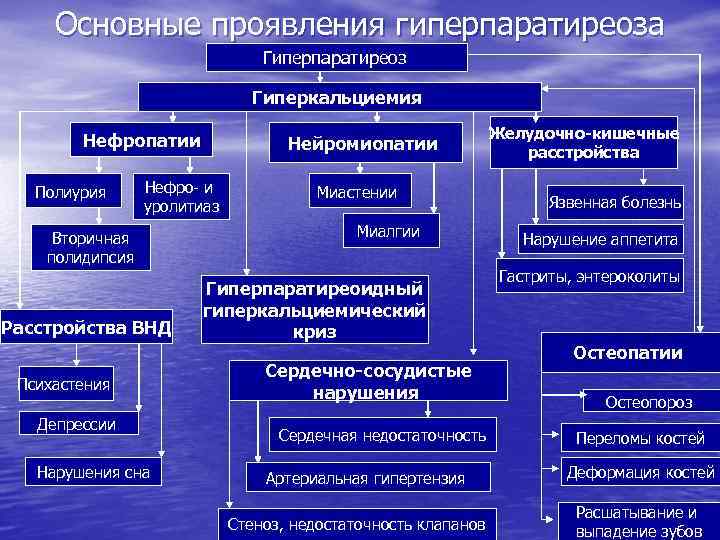 Основные проявления гиперпаратиреоза Гиперпаратиреоз Гиперкальциемия Нефропатии Полиурия Нейромиопатии Нефро- и уролитиаз Вторичная полидипсия Расстройства ВНД Психастения Депрессии Нарушения сна Миастении Миалгии Гиперпаратиреоидный гиперкальциемический криз Сердечно-сосудистые нарушения Сердечная недостаточность Артериальная гипертензия Стеноз, недостаточность клапанов Желудочно-кишечные расстройства Язвенная болезнь Нарушение аппетита Гастриты, энтероколиты Остеопатии Остеопороз Переломы костей Деформация костей Расшатывание и выпадение зубов
Основные проявления гиперпаратиреоза Гиперпаратиреоз Гиперкальциемия Нефропатии Полиурия Нейромиопатии Нефро- и уролитиаз Вторичная полидипсия Расстройства ВНД Психастения Депрессии Нарушения сна Миастении Миалгии Гиперпаратиреоидный гиперкальциемический криз Сердечно-сосудистые нарушения Сердечная недостаточность Артериальная гипертензия Стеноз, недостаточность клапанов Желудочно-кишечные расстройства Язвенная болезнь Нарушение аппетита Гастриты, энтероколиты Остеопатии Остеопороз Переломы костей Деформация костей Расшатывание и выпадение зубов
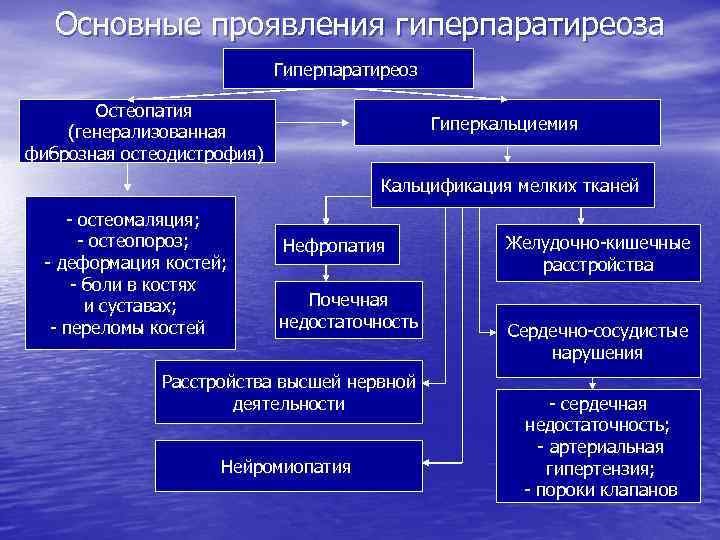 Основные проявления гиперпаратиреоза Гиперпаратиреоз Остеопатия (генерализованная фиброзная остеодистрофия) Гиперкальциемия Кальцификация мелких тканей - остеомаляция; - остеопороз; - деформация костей; - боли в костях и суставах; - переломы костей Нефропатия Почечная недостаточность Расстройства высшей нервной деятельности Нейромиопатия Желудочно-кишечные расстройства Сердечно-сосудистые нарушения - сердечная недостаточность; - артериальная гипертензия; - пороки клапанов
Основные проявления гиперпаратиреоза Гиперпаратиреоз Остеопатия (генерализованная фиброзная остеодистрофия) Гиперкальциемия Кальцификация мелких тканей - остеомаляция; - остеопороз; - деформация костей; - боли в костях и суставах; - переломы костей Нефропатия Почечная недостаточность Расстройства высшей нервной деятельности Нейромиопатия Желудочно-кишечные расстройства Сердечно-сосудистые нарушения - сердечная недостаточность; - артериальная гипертензия; - пороки клапанов
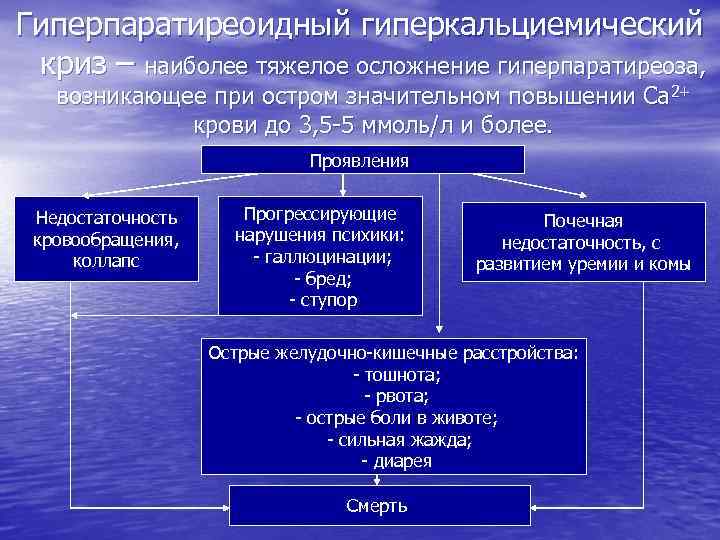 Гиперпаратиреоидный гиперкальциемический криз – наиболее тяжелое осложнение гиперпаратиреоза, возникающее при остром значительном повышении Са 2+ крови до 3, 5 -5 ммоль/л и более. Проявления Недостаточность кровообращения, коллапс Прогрессирующие нарушения психики: - галлюцинации; - бред; - ступор Почечная недостаточность, с развитием уремии и комы Острые желудочно-кишечные расстройства: - тошнота; - рвота; - острые боли в животе; - сильная жажда; - диарея Смерть
Гиперпаратиреоидный гиперкальциемический криз – наиболее тяжелое осложнение гиперпаратиреоза, возникающее при остром значительном повышении Са 2+ крови до 3, 5 -5 ммоль/л и более. Проявления Недостаточность кровообращения, коллапс Прогрессирующие нарушения психики: - галлюцинации; - бред; - ступор Почечная недостаточность, с развитием уремии и комы Острые желудочно-кишечные расстройства: - тошнота; - рвота; - острые боли в животе; - сильная жажда; - диарея Смерть
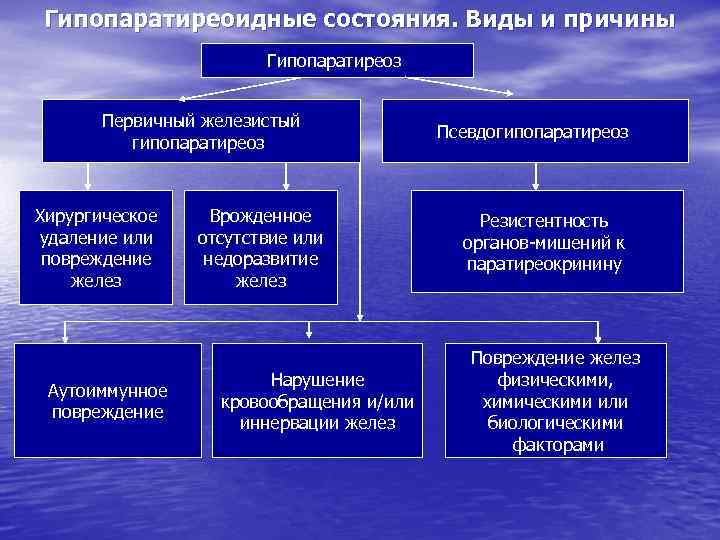 Гипопаратиреоидные состояния. Виды и причины Гипопаратиреоз Первичный железистый гипопаратиреоз Хирургическое удаление или повреждение желез Аутоиммунное повреждение Врожденное отсутствие или недоразвитие желез Нарушение кровообращения и/или иннервации желез Псевдогипопаратиреоз Резистентность органов-мишений к паратиреокринину Повреждение желез физическими, химическими или биологическими факторами
Гипопаратиреоидные состояния. Виды и причины Гипопаратиреоз Первичный железистый гипопаратиреоз Хирургическое удаление или повреждение желез Аутоиммунное повреждение Врожденное отсутствие или недоразвитие желез Нарушение кровообращения и/или иннервации желез Псевдогипопаратиреоз Резистентность органов-мишений к паратиреокринину Повреждение желез физическими, химическими или биологическими факторами
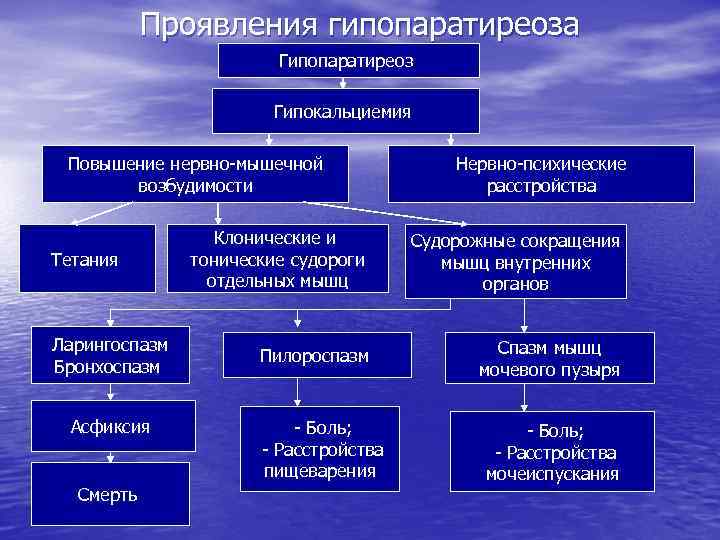 Проявления гипопаратиреоза Гипопаратиреоз Гипокальциемия Повышение нервно-мышечной возбудимости Тетания Ларингоспазм Бронхоспазм Асфиксия Смерть Нервно-психические расстройства Клонические и тонические судороги отдельных мышц Судорожные сокращения мышц внутренних органов Пилороспазм Спазм мышц мочевого пузыря - Боль; - Расстройства пищеварения - Боль; - Расстройства мочеиспускания
Проявления гипопаратиреоза Гипопаратиреоз Гипокальциемия Повышение нервно-мышечной возбудимости Тетания Ларингоспазм Бронхоспазм Асфиксия Смерть Нервно-психические расстройства Клонические и тонические судороги отдельных мышц Судорожные сокращения мышц внутренних органов Пилороспазм Спазм мышц мочевого пузыря - Боль; - Расстройства пищеварения - Боль; - Расстройства мочеиспускания



