ОСН.pptx
- Количество слайдов: 32
 ТЕМА: ОСТРАЯ СЕРДЕЧНОСОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ. Выполнила: Сарсенгалиева А. Р. Факультет: Общая медицина Курс: V Группа: 08 -084 -2 Проверила:
ТЕМА: ОСТРАЯ СЕРДЕЧНОСОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ. Выполнила: Сарсенгалиева А. Р. Факультет: Общая медицина Курс: V Группа: 08 -084 -2 Проверила:
 ПЛАН. Введение. Острая сосудистая недостаточность: 1. Обморок. Клиника. Диагностика. Лечение. 2. Коллапс. Классификация. Клиника. Диагностика. Лечение. 3. Шок. Классификация. Патогенез. Клиника. Лечение. Острая сердечная недостаточность: 1. Левожелудочковая недостаточность. 2. Правожелудочковая недостаточность. Заключение. Список литературы.
ПЛАН. Введение. Острая сосудистая недостаточность: 1. Обморок. Клиника. Диагностика. Лечение. 2. Коллапс. Классификация. Клиника. Диагностика. Лечение. 3. Шок. Классификация. Патогенез. Клиника. Лечение. Острая сердечная недостаточность: 1. Левожелудочковая недостаточность. 2. Правожелудочковая недостаточность. Заключение. Список литературы.
 ОСТРАЯ СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ– Острая сосудистая недостаточность клинический синдром, развивающийся при резком уменьшении объема циркулирующей крови и ухудшении кровоснабжения жизненно важных органов в результате падения сосудистого тонуса (инфекции, отравления и т. д. ), кровопотери, нарушения сократительной функции миокарда и пр. Проявляется в форме
ОСТРАЯ СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ– Острая сосудистая недостаточность клинический синдром, развивающийся при резком уменьшении объема циркулирующей крови и ухудшении кровоснабжения жизненно важных органов в результате падения сосудистого тонуса (инфекции, отравления и т. д. ), кровопотери, нарушения сократительной функции миокарда и пр. Проявляется в форме
 ОБМОРОК Обморок — легкая и наиболее частая форма острой сосудистой недостаточности, обусловленная кратковременным малокровием головного мозга. Возникает при кровопотере, различных сердечно-сосудистых и других заболеваниях, а также у здоровых людей, например при сильном утомлении, волнении, голоде.
ОБМОРОК Обморок — легкая и наиболее частая форма острой сосудистой недостаточности, обусловленная кратковременным малокровием головного мозга. Возникает при кровопотере, различных сердечно-сосудистых и других заболеваниях, а также у здоровых людей, например при сильном утомлении, волнении, голоде.
 СИМПТОМЫ Обмороки проявляются внезапной слабостью, дурнотой, головокружением, онемением рук и ног с последующей кратковременной полной или частичной потерей сознания. Кожа бледна, конечности холодные, дыхание редкое, поверхностное, зрачки узкие, реакция на свет сохранена, пульс малый, артериальное давление низкое, мышцы расслаблены. Продолжается несколько минут, после чего обычно проходит самостоятельно.
СИМПТОМЫ Обмороки проявляются внезапной слабостью, дурнотой, головокружением, онемением рук и ног с последующей кратковременной полной или частичной потерей сознания. Кожа бледна, конечности холодные, дыхание редкое, поверхностное, зрачки узкие, реакция на свет сохранена, пульс малый, артериальное давление низкое, мышцы расслаблены. Продолжается несколько минут, после чего обычно проходит самостоятельно.
 НЕОТЛОЖНАЯ ПОМОЩЬ Больного укладывают в горизонтальнее положение с приподнятыми ногами, освобождают от стесняющей одежды, дают нюхать нашатырный спирт, брызгают на лицо и грудь холодной водой, растирают тело. При неэффективности этих мер вводят подкожно кордиамин, кофеин или камфору. После обморока необходимо постепенно переходить в вертикальное положение (сначала посидеть, затем вставать).
НЕОТЛОЖНАЯ ПОМОЩЬ Больного укладывают в горизонтальнее положение с приподнятыми ногами, освобождают от стесняющей одежды, дают нюхать нашатырный спирт, брызгают на лицо и грудь холодной водой, растирают тело. При неэффективности этих мер вводят подкожно кордиамин, кофеин или камфору. После обморока необходимо постепенно переходить в вертикальное положение (сначала посидеть, затем вставать).
 КОЛЛАПС Коллапс - это остро развивающаяся сосудистая недостаточность, которая в первую очередь характеризуется падением сосудистого тонуса, а также относительным уменьшением объема циркулирующей крови. Потеря сознания при коллапсе может наступить только при критическом уменьшении кровообращения головного мозга, но это не обязательный признак. При коллапсе происходит уменьшение притока венозной крови к сердцу, снижение сердечного выброса, падение артериального и венозного давления, нарушаются перфузия тканей и обмен веществ, возникает гипоксия головного мозга.
КОЛЛАПС Коллапс - это остро развивающаяся сосудистая недостаточность, которая в первую очередь характеризуется падением сосудистого тонуса, а также относительным уменьшением объема циркулирующей крови. Потеря сознания при коллапсе может наступить только при критическом уменьшении кровообращения головного мозга, но это не обязательный признак. При коллапсе происходит уменьшение притока венозной крови к сердцу, снижение сердечного выброса, падение артериального и венозного давления, нарушаются перфузия тканей и обмен веществ, возникает гипоксия головного мозга.
 КЛАССИФИКАЦИЯ Коллапс развивается как осложнение, чаще при тяжелых заболеваниях и патологических состояниях. В клинической практике различают формы коллапса в зависимости от этиологического факторов: токсический коллапс (возникает при отсрых отравлениях, в т. ч. профессионального характера, веществами общетоксического действия; как осложнение острых тяжелых инфекционных заболеваний); гипоксический коллапс (возникает в условиях пониженного напряжения кислорода во вдыхаемом воздухе); ортостатический (при быстром переходе из горизонтального положение в вертикальное, а также при длительном стоянии); ятрогенный ортостатический коллапс (при неправильном применении нейролептиков, ганглиоблокаоров, симпатолитиков и др. ); кардиогенный коллапс (при заболеваниях сердца); рефлекторный коллапс (в период стенокардии или ангинозного приступа при ИМ).
КЛАССИФИКАЦИЯ Коллапс развивается как осложнение, чаще при тяжелых заболеваниях и патологических состояниях. В клинической практике различают формы коллапса в зависимости от этиологического факторов: токсический коллапс (возникает при отсрых отравлениях, в т. ч. профессионального характера, веществами общетоксического действия; как осложнение острых тяжелых инфекционных заболеваний); гипоксический коллапс (возникает в условиях пониженного напряжения кислорода во вдыхаемом воздухе); ортостатический (при быстром переходе из горизонтального положение в вертикальное, а также при длительном стоянии); ятрогенный ортостатический коллапс (при неправильном применении нейролептиков, ганглиоблокаоров, симпатолитиков и др. ); кардиогенный коллапс (при заболеваниях сердца); рефлекторный коллапс (в период стенокардии или ангинозного приступа при ИМ).
 Коллапс может наблюдаться при тяжелой форме декомпрессионной болезни и связан со скоплением газа в правом желудочке. Довольно часто коллапс возникает на фоне массивной кровопотери
Коллапс может наблюдаться при тяжелой форме декомпрессионной болезни и связан со скоплением газа в правом желудочке. Довольно часто коллапс возникает на фоне массивной кровопотери
 КЛИНИКА. Коллапс чаше развивается остро, внезапно. При всех формах коллапса сознание больного сохранено, но он безучастен к окружающему, нередко жалуется на чувства тоски и угнетенности, на головокружение, ухудшение зрения, шум в ушах, жажду. Кожные покровы и слизистые оболочки бледные. Больные жалуются на холод и зябкость, температура тела часто понижена, дыхание поверхностное, учащенное. Пульс малый, мягкий, учащенный, слабого наполнения, часто неправильный. Систолическое и диастолическое АД понижено. На ЭКГ отмечаются признаки недостаточности коронарного кровотока и другие изменения.
КЛИНИКА. Коллапс чаше развивается остро, внезапно. При всех формах коллапса сознание больного сохранено, но он безучастен к окружающему, нередко жалуется на чувства тоски и угнетенности, на головокружение, ухудшение зрения, шум в ушах, жажду. Кожные покровы и слизистые оболочки бледные. Больные жалуются на холод и зябкость, температура тела часто понижена, дыхание поверхностное, учащенное. Пульс малый, мягкий, учащенный, слабого наполнения, часто неправильный. Систолическое и диастолическое АД понижено. На ЭКГ отмечаются признаки недостаточности коронарного кровотока и другие изменения.
 НЕОТЛОЖНАЯ ПОМОЩЬ. При развитии коллапса всегда необходима интенсивная терапия, направленная на устранения причины, вызвавшей коллапс, или на ослабление ее действия. Терапию начинают немедленно, обеспечивая покой и согревание больного. В зависимости от причин: остановка кровотечения, удаление токсических веществ из организма, специфическая антидотная терапия, устранение гипоксии, придание больному строго горизонтального положения, немедленное введение адреналина и десенсибилизирующих средств и т. д. Основной задачей терапии является стимуляция кровообращения и дыхания, повышение артериального давления.
НЕОТЛОЖНАЯ ПОМОЩЬ. При развитии коллапса всегда необходима интенсивная терапия, направленная на устранения причины, вызвавшей коллапс, или на ослабление ее действия. Терапию начинают немедленно, обеспечивая покой и согревание больного. В зависимости от причин: остановка кровотечения, удаление токсических веществ из организма, специфическая антидотная терапия, устранение гипоксии, придание больному строго горизонтального положения, немедленное введение адреналина и десенсибилизирующих средств и т. д. Основной задачей терапии является стимуляция кровообращения и дыхания, повышение артериального давления.
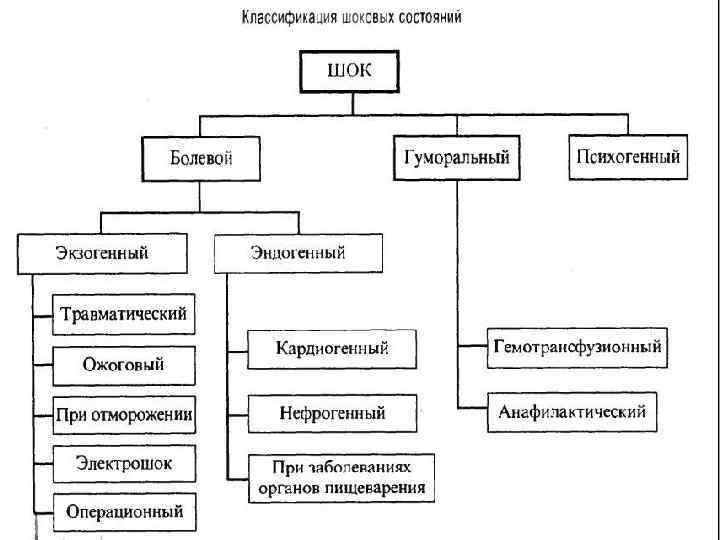
 ШОК Проблема шока занимает в современной медицине одно из важных мест. Это обусловлено все возрастающим количеством травм, что позволяет говорить о "травматическим эпидемиях". Шок характеризуется стремительной динамикой и требует от врача экстренного вмешательства, запаздывание с которым чревато фатальным исходом.
ШОК Проблема шока занимает в современной медицине одно из важных мест. Это обусловлено все возрастающим количеством травм, что позволяет говорить о "травматическим эпидемиях". Шок характеризуется стремительной динамикой и требует от врача экстренного вмешательства, запаздывание с которым чревато фатальным исходом.
 Шок - это патологическое состояние рефлекторной природы, возникающее при воздействии на организм сверхсильного раздражителя, вызывающего перераздражением нервной системы, которое сменяется глубоким нисходящим торможением, и ведущее к тяжелым расстройствам гемодинамики, дыхания и обмена веществ. (Пирогов, Бурденко, Джанилидзе, Павлов)
Шок - это патологическое состояние рефлекторной природы, возникающее при воздействии на организм сверхсильного раздражителя, вызывающего перераздражением нервной системы, которое сменяется глубоким нисходящим торможением, и ведущее к тяжелым расстройствам гемодинамики, дыхания и обмена веществ. (Пирогов, Бурденко, Джанилидзе, Павлов)
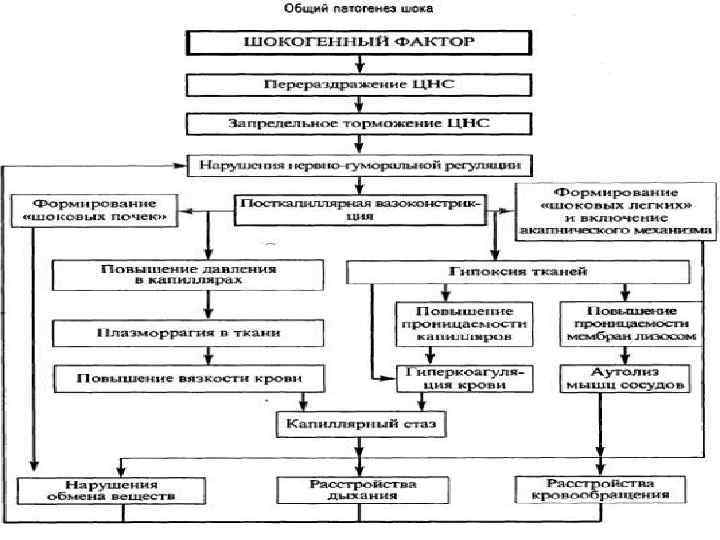
 МЕХАНИЗМЫ РАЗВИТИЯ ШОКА Неврогенный (пусковой) механизм. Шокогенный фактор вызывает перераздражение НС, сменяющееся глубоким нисходящим торможением. Оба эти фактора - и перевозбуждение, и торможение ведут к нарушению нервно-гуморальной регуляции организма. При болевом шоке неврогенный фактор включается в связи с болевой импульсацией.
МЕХАНИЗМЫ РАЗВИТИЯ ШОКА Неврогенный (пусковой) механизм. Шокогенный фактор вызывает перераздражение НС, сменяющееся глубоким нисходящим торможением. Оба эти фактора - и перевозбуждение, и торможение ведут к нарушению нервно-гуморальной регуляции организма. При болевом шоке неврогенный фактор включается в связи с болевой импульсацией.
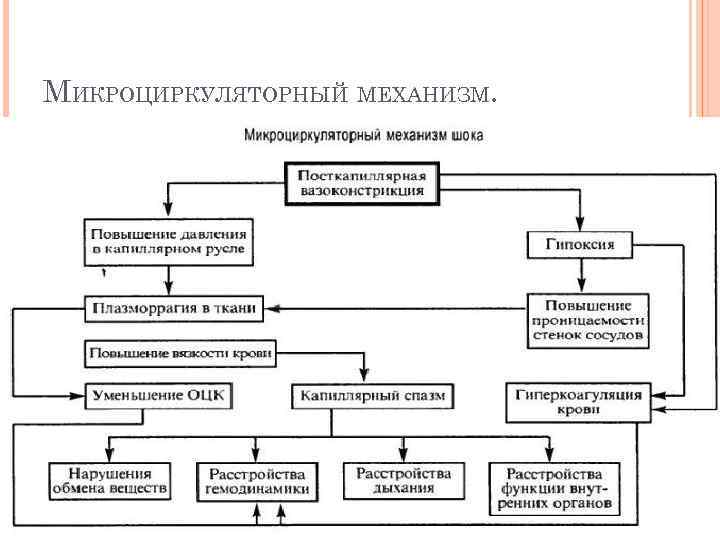 МИКРОЦИРКУЛЯТОРНЫЙ МЕХАНИЗМ.
МИКРОЦИРКУЛЯТОРНЫЙ МЕХАНИЗМ.
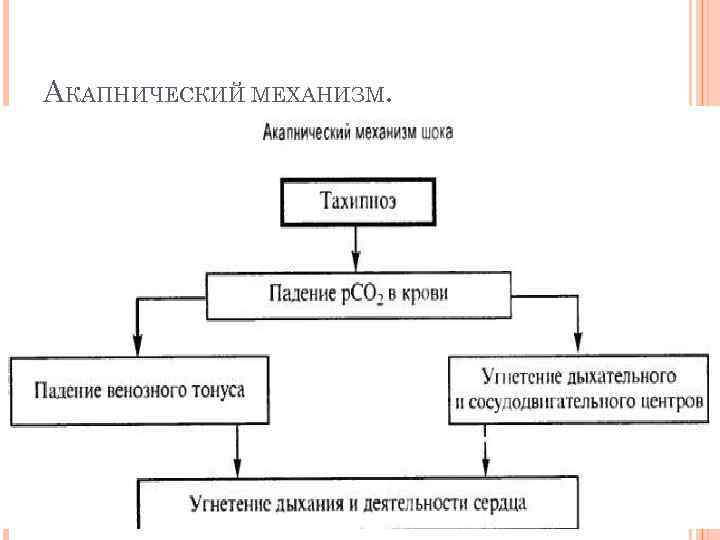 АКАПНИЧЕСКИЙ МЕХАНИЗМ.
АКАПНИЧЕСКИЙ МЕХАНИЗМ.
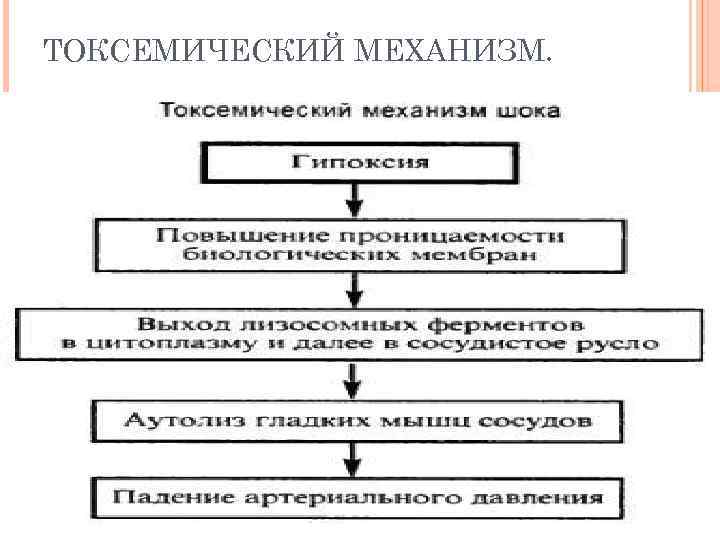 ТОКСЕМИЧЕСКИЙ МЕХАНИЗМ.
ТОКСЕМИЧЕСКИЙ МЕХАНИЗМ.
 КАРДИОГЕННЫЙ ШОК. Выраженное снижение АД в сочетании с признаками нарушения кровоснабжения органов и тканей. Систолическое АД ниже 90 мм рт. ст. , пульсовое — ниже 20 мм рт. ст. Симптомы ухудшения периферического кровообращения (бледно-цианотичная, влажная кожа, спавшиеся периферические вены, снижение температуры кожи кистей и стоп); уменьшение скорости кровотока (время исчезновения белого пятна после надавливания на ногтевое ложе или ладонь — более 2 с); снижение диуреза (ниже 20 мл/ч); нарушение сознании (от легкой заторможенности до комы).
КАРДИОГЕННЫЙ ШОК. Выраженное снижение АД в сочетании с признаками нарушения кровоснабжения органов и тканей. Систолическое АД ниже 90 мм рт. ст. , пульсовое — ниже 20 мм рт. ст. Симптомы ухудшения периферического кровообращения (бледно-цианотичная, влажная кожа, спавшиеся периферические вены, снижение температуры кожи кистей и стоп); уменьшение скорости кровотока (время исчезновения белого пятна после надавливания на ногтевое ложе или ладонь — более 2 с); снижение диуреза (ниже 20 мл/ч); нарушение сознании (от легкой заторможенности до комы).
 НЕОТЛОЖНАЯ ПОМОЩЬ. 1. При отсутствии выраженного застоя в легких: уложить с приподнятыми под углом 200 нижними конечностями (при застое в легких — см. стандарт «Отек легких» ); — оксигенотерапия; — при ангинозной боли — полноценное обезболивание; — коррекция частоты сокращения желудочков (при пароксизмальной тахиаритмии с частотой сокращения желудочков более 150 в 1 мин — ЭИТ, при острой брадикардии с частотой сокращения желудочков менее 50 в 1 мин - ЭКС); — гепарин 10 000 ЕД. в/в струйно. 2. При отсутствии выраженного застоя в легких и признаков высокого ЦВД: — 200 мл 0, 9% р-ра Na. Cl в/в капельно за 10 мин под контролем за АД, частотой дыхания, частотой сердечных сокращений, аускультативной картиной легких и сердца (при повышении АД и отсутствии признаков трансфузионной гиперволемии — повторить введение жидкости по тем же критериям).
НЕОТЛОЖНАЯ ПОМОЩЬ. 1. При отсутствии выраженного застоя в легких: уложить с приподнятыми под углом 200 нижними конечностями (при застое в легких — см. стандарт «Отек легких» ); — оксигенотерапия; — при ангинозной боли — полноценное обезболивание; — коррекция частоты сокращения желудочков (при пароксизмальной тахиаритмии с частотой сокращения желудочков более 150 в 1 мин — ЭИТ, при острой брадикардии с частотой сокращения желудочков менее 50 в 1 мин - ЭКС); — гепарин 10 000 ЕД. в/в струйно. 2. При отсутствии выраженного застоя в легких и признаков высокого ЦВД: — 200 мл 0, 9% р-ра Na. Cl в/в капельно за 10 мин под контролем за АД, частотой дыхания, частотой сердечных сокращений, аускультативной картиной легких и сердца (при повышении АД и отсутствии признаков трансфузионной гиперволемии — повторить введение жидкости по тем же критериям).
 3. Дофамин 200 мги 400 мл реополиглюкина или 5% р-ра глюкозы в/в капельно, увеличивать скорость вливания с 5 мкг/(кг-мин) до достижения минимально возможного уровня АД; — нет эффекта — дополнительно норадреналина гидротартрат 2— 4 мг в 400 мл 5% р-ра глюкозы в/в капельно, повышать скорость инфузии с 4 мкг/мин до достижения минимально возможного уровня АД. 4. Мониторировать жизненно важные функции (кардиомонитор, пульсоксиметр). 5. Госпитализировать после возможной стабилизации состояния. Основные опасности и осложнения: — несвоевременные д-ка и начало лечения; — невозможность стабилизировать АД; — отек легких при повышении АД или в/в введении жидкости; — тахикардия, тахиаритмия, фибрилляция желудочков; — асистолия; — рецидив ангинозной боли; — острая почечная недостаточность.
3. Дофамин 200 мги 400 мл реополиглюкина или 5% р-ра глюкозы в/в капельно, увеличивать скорость вливания с 5 мкг/(кг-мин) до достижения минимально возможного уровня АД; — нет эффекта — дополнительно норадреналина гидротартрат 2— 4 мг в 400 мл 5% р-ра глюкозы в/в капельно, повышать скорость инфузии с 4 мкг/мин до достижения минимально возможного уровня АД. 4. Мониторировать жизненно важные функции (кардиомонитор, пульсоксиметр). 5. Госпитализировать после возможной стабилизации состояния. Основные опасности и осложнения: — несвоевременные д-ка и начало лечения; — невозможность стабилизировать АД; — отек легких при повышении АД или в/в введении жидкости; — тахикардия, тахиаритмия, фибрилляция желудочков; — асистолия; — рецидив ангинозной боли; — острая почечная недостаточность.
 В КЛИНИЧЕСКОЙ КАРТИНЕ ШОКА РАЗЛИЧАЮТ 2 ФАЗЫ: 1. Эректильная фаза, характеризующаяся резким генерализованным возбуждением. В этот период отмечается повышение АД, тахикардия, ускорение кровотока по сосудам. Наблюдается спазм кровеносных сосудов во внутренних органах, в том числе - и в сердечной мышце. Для эректильной фазы шока характерно также тахипноэ. В этой же фазе отмечается разлитое возбуждение ЦНС, однако, в конце этой фазы наблюдаются извращенные реакции нервных элементов на раздражение, вплоть до развития парабиоза (состояние, пограничное между жизнью и смертью клетки).
В КЛИНИЧЕСКОЙ КАРТИНЕ ШОКА РАЗЛИЧАЮТ 2 ФАЗЫ: 1. Эректильная фаза, характеризующаяся резким генерализованным возбуждением. В этот период отмечается повышение АД, тахикардия, ускорение кровотока по сосудам. Наблюдается спазм кровеносных сосудов во внутренних органах, в том числе - и в сердечной мышце. Для эректильной фазы шока характерно также тахипноэ. В этой же фазе отмечается разлитое возбуждение ЦНС, однако, в конце этой фазы наблюдаются извращенные реакции нервных элементов на раздражение, вплоть до развития парабиоза (состояние, пограничное между жизнью и смертью клетки).
 2. Торпидная фаза шока, характеризующаяся глубоким угнетением всех функций. Наступает резкое падение АД. Надо заметить, что снижение АД не всегда соответствует тяжести шока. Нередко встречаются случаи, когда в начале торпидной фазы АД снижено незначительно, а затем наступает его катастрофическое падение. В торпидной фазе отмечается значительное уменьшение ОЦК - на 3040% от исходного уровня. Пульс резко учащен, иногда до 200 уд/мин, слабого наполнения. При углублении шока тахикардия может смениться брадикардией. Нарастает тахипное развивается глубокое торможение нервных центров на самых различных уровнях ЦНС.
2. Торпидная фаза шока, характеризующаяся глубоким угнетением всех функций. Наступает резкое падение АД. Надо заметить, что снижение АД не всегда соответствует тяжести шока. Нередко встречаются случаи, когда в начале торпидной фазы АД снижено незначительно, а затем наступает его катастрофическое падение. В торпидной фазе отмечается значительное уменьшение ОЦК - на 3040% от исходного уровня. Пульс резко учащен, иногда до 200 уд/мин, слабого наполнения. При углублении шока тахикардия может смениться брадикардией. Нарастает тахипное развивается глубокое торможение нервных центров на самых различных уровнях ЦНС.
 ЛЕЧЕНИЕ. 1. 2. 3. 4. Необходимо прекратить поток патологической импульсации. С этой целью применяется общий наркоз, вводятся наркотики. Проводится комплекс мероптиятий для борьбы с расстройствами кровообращения и дыхания: переливание крови или противошоковых жидкостей (КАКИХ? ); для восстановления дыхания производится ингаляция газовыми смесями, содержащими повышенное количество кислорода и углекислоты. Могут быть применены аналептики, т. е. вещества, стимулирующие дыхательный и сосудодвигательный центры: лобелин, цититон, кофеин и др. Больного необходимо согреть и максимально оградить от действия внешних раздражителей.
ЛЕЧЕНИЕ. 1. 2. 3. 4. Необходимо прекратить поток патологической импульсации. С этой целью применяется общий наркоз, вводятся наркотики. Проводится комплекс мероптиятий для борьбы с расстройствами кровообращения и дыхания: переливание крови или противошоковых жидкостей (КАКИХ? ); для восстановления дыхания производится ингаляция газовыми смесями, содержащими повышенное количество кислорода и углекислоты. Могут быть применены аналептики, т. е. вещества, стимулирующие дыхательный и сосудодвигательный центры: лобелин, цититон, кофеин и др. Больного необходимо согреть и максимально оградить от действия внешних раздражителей.
 ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Это внезапное развитие недостаточности кровообращения, обусловленное первичным нарушением сократительной функции сердца. -Причины: инфаркт миокарда, пороки сердца, нарушение сердечного ритма и другие патологические состояния. Острую сердечно-сосудистую недостаточность подразделяют на левожелудочковую, правожелудочковую и тотальную (бивенрикулярную). -В зависимости от степени развития нарушений различают компенсированную и декомпенсированную недостаточность кровообращения.
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Это внезапное развитие недостаточности кровообращения, обусловленное первичным нарушением сократительной функции сердца. -Причины: инфаркт миокарда, пороки сердца, нарушение сердечного ритма и другие патологические состояния. Острую сердечно-сосудистую недостаточность подразделяют на левожелудочковую, правожелудочковую и тотальную (бивенрикулярную). -В зависимости от степени развития нарушений различают компенсированную и декомпенсированную недостаточность кровообращения.
 ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ ЧАСТО развивается у больных инфарктом миокарда, гипертонической болезнью, пороками сердца, коронарным атеросклерозом и проявляется в виде отёка лёгких. Основными симптомами отёка лёгких являются клокочущее, булькающее дыхание, слышимое на расстоянии, частота дыхательных движений, достигающая 30 -40 в минуту. Появляется кашель с жидкой пенистой мокротой розового цвета. Аускультативно над всей поверхностью лёгких звучные крупнозернистые хрипы. АД может колебаться в широких пределах, имеет место тахикардия. Кожные покровы влажные, холодные, выраженный акроцианоз.
ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ ЧАСТО развивается у больных инфарктом миокарда, гипертонической болезнью, пороками сердца, коронарным атеросклерозом и проявляется в виде отёка лёгких. Основными симптомами отёка лёгких являются клокочущее, булькающее дыхание, слышимое на расстоянии, частота дыхательных движений, достигающая 30 -40 в минуту. Появляется кашель с жидкой пенистой мокротой розового цвета. Аускультативно над всей поверхностью лёгких звучные крупнозернистые хрипы. АД может колебаться в широких пределах, имеет место тахикардия. Кожные покровы влажные, холодные, выраженный акроцианоз.
 ИНТЕНСИВНАЯ ТЕРАПИЯ ПРИ ОСТРОЙ СЕРДЕЧНО-СОСУДИСТОЙ НЕДОСТАТОЧНОСТИ 1. Придание больному полусидячего или сидячего положения; 2. Катетеризация центральной или периферической вены и введение анальгетиков и нейролептиков (промедол, дроперидол); 3. Ингаляция кислорода с пеногасителем (30 -70% спирт, 10% спиртовой раствор антифомсилана); 4. Введение периферических вазодилататоров (нитроглицерин, нитропруссид) и эуффилина, ганглиоблокато-ров (пентамин 10 -15 мг в/в, арфонад в виде 0, 05% раствора в/в капельно); 5. Введение диуретиков (лазикс 40 -160 мг или этакриновая кислота 50 -100 мг в/в струйно); 6. При нарастании дыхательной недостаточности показано проведение высокочастотной вентиляции лёгких, ИВЛ с повышенным давлением в конце выдоха; 7. При артериальной гипертонии показано введение клофелина (1 мл 0, 1% раствора); 8. При развитии артериальной гипотонии показано введение симпатомиметиков (добутамина или допамина).
ИНТЕНСИВНАЯ ТЕРАПИЯ ПРИ ОСТРОЙ СЕРДЕЧНО-СОСУДИСТОЙ НЕДОСТАТОЧНОСТИ 1. Придание больному полусидячего или сидячего положения; 2. Катетеризация центральной или периферической вены и введение анальгетиков и нейролептиков (промедол, дроперидол); 3. Ингаляция кислорода с пеногасителем (30 -70% спирт, 10% спиртовой раствор антифомсилана); 4. Введение периферических вазодилататоров (нитроглицерин, нитропруссид) и эуффилина, ганглиоблокато-ров (пентамин 10 -15 мг в/в, арфонад в виде 0, 05% раствора в/в капельно); 5. Введение диуретиков (лазикс 40 -160 мг или этакриновая кислота 50 -100 мг в/в струйно); 6. При нарастании дыхательной недостаточности показано проведение высокочастотной вентиляции лёгких, ИВЛ с повышенным давлением в конце выдоха; 7. При артериальной гипертонии показано введение клофелина (1 мл 0, 1% раствора); 8. При развитии артериальной гипотонии показано введение симпатомиметиков (добутамина или допамина).
 ОСТРАЯ ПРАВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ встречается значительно реже, проявляется клинически увеличением печени, набуханием шейных вен, появлением периферических и полостных отёков. Отмечается цианоз, снижение АД, нарастающая тахикардия, одышка. Причины: инфаркт миокарда правого желудочка, разрыв межжелудочковой перегородки, тромбоэмболия лёгочной артерии, врождённые и приобретенные пороки сердца.
ОСТРАЯ ПРАВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ встречается значительно реже, проявляется клинически увеличением печени, набуханием шейных вен, появлением периферических и полостных отёков. Отмечается цианоз, снижение АД, нарастающая тахикардия, одышка. Причины: инфаркт миокарда правого желудочка, разрыв межжелудочковой перегородки, тромбоэмболия лёгочной артерии, врождённые и приобретенные пороки сердца.
 ИНТЕНСИВНАЯ ТЕРАПИЯ ПРИ ПРАВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТИ состоит в коррекции артериальной гипотензии плазмозаменителями или плазмой в комбинации с добутамином и артериальными вазодилататорами (фентоламин). При развитие правожелудочковой недостаточности венозные вазодилататоры и мочегонные препараты не вводят, так как они уменьшают венозный возврат и снижают сердечный выброс.
ИНТЕНСИВНАЯ ТЕРАПИЯ ПРИ ПРАВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТИ состоит в коррекции артериальной гипотензии плазмозаменителями или плазмой в комбинации с добутамином и артериальными вазодилататорами (фентоламин). При развитие правожелудочковой недостаточности венозные вазодилататоры и мочегонные препараты не вводят, так как они уменьшают венозный возврат и снижают сердечный выброс.
 ТОТАЛЬНАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ часто развивается при декомпенсации кровообращения у больных с пороками сердца, при инфаркте миокарда, острых отравлениях и др. Характеризуется быстрым развитием тахикардии, гипотонии, циркуляторной гипоксии. Острая сосудистая недостаточность характеризуется нарушением кровообращения в результате несоответствия ОЦК и ёмкости сосудистого русла (уменьшение венозного возврата из-за увеличения ёмкости сосудистого русла).
ТОТАЛЬНАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ часто развивается при декомпенсации кровообращения у больных с пороками сердца, при инфаркте миокарда, острых отравлениях и др. Характеризуется быстрым развитием тахикардии, гипотонии, циркуляторной гипоксии. Острая сосудистая недостаточность характеризуется нарушением кровообращения в результате несоответствия ОЦК и ёмкости сосудистого русла (уменьшение венозного возврата из-за увеличения ёмкости сосудистого русла).
 СПИСОК ЛИТЕРАТУРЫ. http: //www. stomport. ru/state/show/elem/11 http: //domgarmonii 12. ru/stati/34 -articles-abouthealth/147 -nedostatochnost Интенсивная терапия. Реанимация. Первая помощь: Учебное пособие / Под ред. В. Д. Малышева. — М. : Медицина. — 2000. — 464 с. : ил. — Учеб. лит. Для слушателей системы последипломного образования. — ISBN 5 -225 -04560 -Х Пособие - Стандарты скорой медицинской помощи 2006 год
СПИСОК ЛИТЕРАТУРЫ. http: //www. stomport. ru/state/show/elem/11 http: //domgarmonii 12. ru/stati/34 -articles-abouthealth/147 -nedostatochnost Интенсивная терапия. Реанимация. Первая помощь: Учебное пособие / Под ред. В. Д. Малышева. — М. : Медицина. — 2000. — 464 с. : ил. — Учеб. лит. Для слушателей системы последипломного образования. — ISBN 5 -225 -04560 -Х Пособие - Стандарты скорой медицинской помощи 2006 год


