Хронические нейроинфекции_итоговая версия.ppt
- Количество слайдов: 98

ТЕМА ЛЕКЦИИ: Хронические нейроинфекции. Демиелинизирующие заболевания нервной системы. Рассеянный склероз. Боковой амиотрофический склероз. лектор: Щуковский Н. В.
Поражение нервной системы при ВИЧ-инфекции Возбудитель – ВИЧ (ретровирус). Генетический материал ВИЧ – Р Н К. Основной фермент ВИЧ обратная транскриптаза.
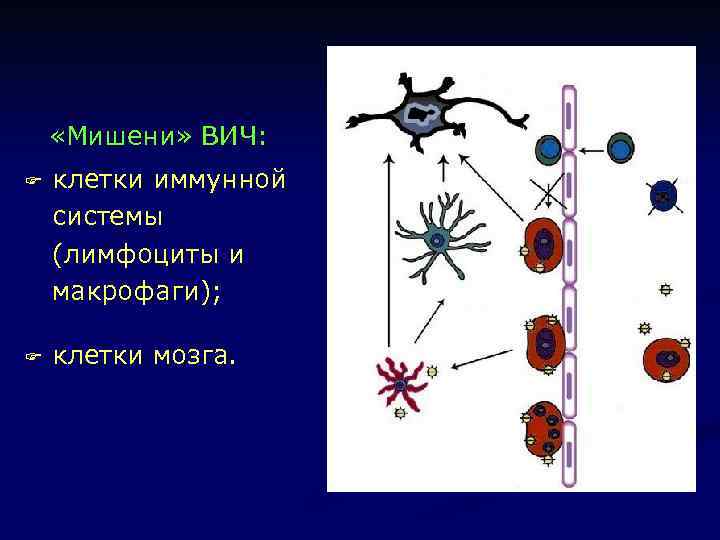
«Мишени» ВИЧ: F клетки иммунной системы (лимфоциты и макрофаги); F клетки мозга.

Клиническая классификация поражения нервной системы при ВИЧ-инфекции (Макаров А. Ю. и соавт. , 2003) I. Первичное поражение нервной системы II. Вторичное поражение нервной системы III. Неврологические синдромы смешанного генеза

F F Причины первичного поражения нервной системы при ВИЧ-инфекции прямое повреждающее воздействие ВИЧ; аутоиммунные процессы; нейротоксический эффект компонентов ВИЧ и продуктов иммунных реакций. Причины вторичного поражения нервной системы при ВИЧ-инфекции дисфункция иммунной системы l оппортунистические инфекции; l опухоли; F нейротоксический эффект противовирусных средств.

Первичное поражение нервной системы 1. Поражение оболочек и вещества головного мозга: F серозный менингит; F острый энцефалит (менингоэнцефалит); F васкулярный СПИД; F подострый энцефалит (СПИД-деменция).

Подострый энцефалит (СПИД-деменция) Основные клинические проявления: F прогрессирующее когнитивные нарушения; F эмоциональные и поведенческие нарушения; F нарушение двигательных функций.

стадия СПИДдеменции первая вторая манифестная терминальная когнитивные нарушения нарушение концентрации внимания и скорости мышления, забывчивость нарастание когнитивных нарушений, неопрятность, нарушение речи деменция, абулия, акинетический мутизм, эпилептические припадки

стадия СПИДдеменции эмоциональные и поведенческие нарушения первая эмоциональная лабильность беспокойство, бессонница, тревога, суицидальные мысли вторая манифестная терминальная апатия, индифферентность, утомляемость, сонливость, снижение интереса к работе, отдыху, социальной активности псхотические расстройства
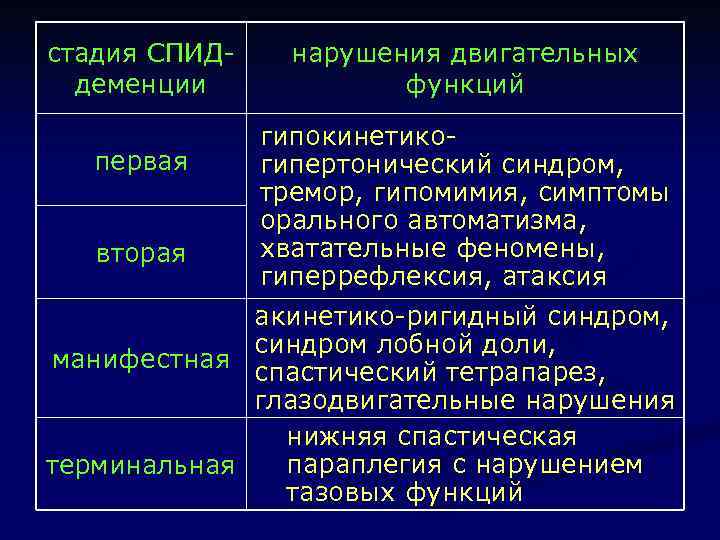
стадия СПИДдеменции нарушения двигательных функций гипокинетикопервая гипертонический синдром, тремор, гипомимия, симптомы орального автоматизма, хватательные феномены, вторая гиперрефлексия, атаксия акинетико-ригидный синдром, синдром лобной доли, манифестная спастический тетрапарез, глазодвигательные нарушения нижняя спастическая параплегия с нарушением терминальная тазовых функций
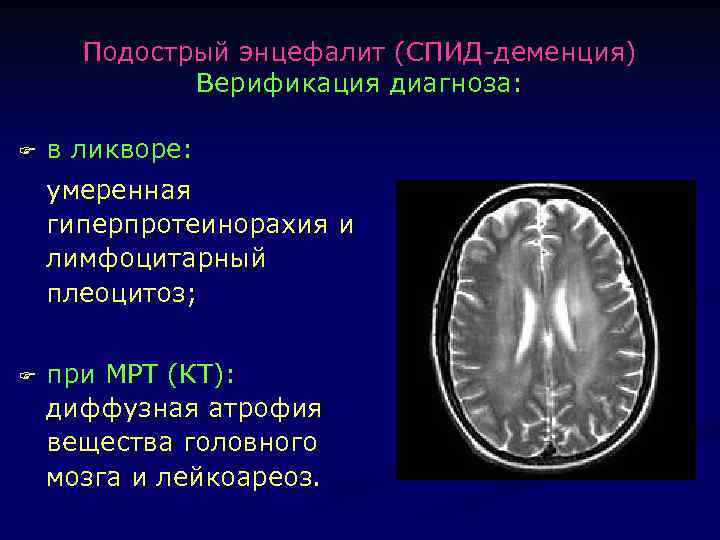
Подострый энцефалит (СПИД-деменция) Верификация диагноза: F в ликворе: умеренная гиперпротеинорахия и лимфоцитарный плеоцитоз; F при МРТ (КТ): диффузная атрофия вещества головного мозга и лейкоареоз.

Первичное поражение нервной системы 2. Поражение спинного мозга: F вакуолярная миелопатия. F F F Основные клинические проявления: нарушения глубокой чувствительности; сенситивная атаксия; нижний спастический парапарез; нарушение тазовых функций. Верификация диагноза: в ликворе: умеренная гиперпротеинорахия и лимфоцитарный плеоцитоз; при МРТ: атрофия вещества спинного мозга на уровне грудных сегментов.

Первичное поражение нервной системы 3. Поражение периферической нервной системы и мышц: F мононевропатия; F множественная мононевропатия: F полиневропатия; F полирадикулопатия; F миопатия; F полимиозит.
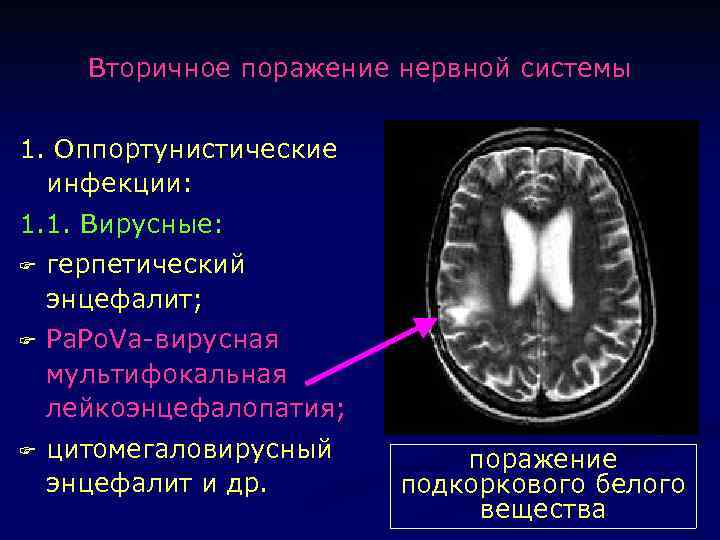
Вторичное поражение нервной системы 1. Оппортунистические инфекции: 1. 1. Вирусные: F герпетический энцефалит; F Pa. Po. Va-вирусная мультифокальная лейкоэнцефалопатия; F цитомегаловирусный энцефалит и др. поражение подкоркового белого вещества
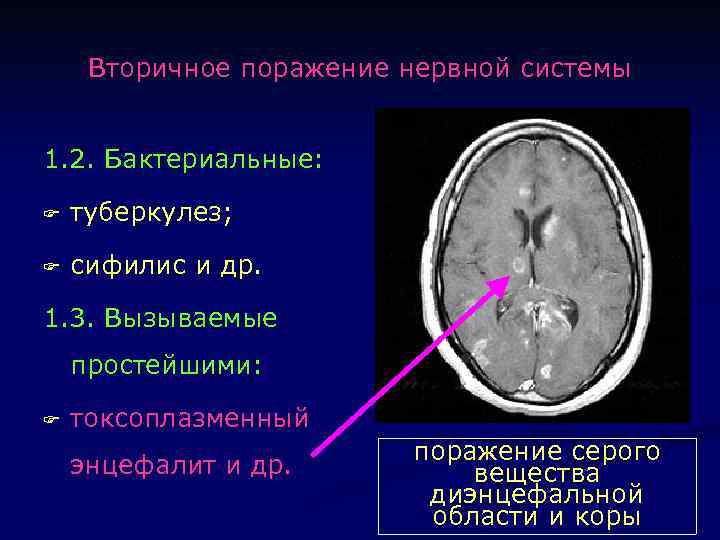
Вторичное поражение нервной системы 1. 2. Бактериальные: F туберкулез; F сифилис и др. 1. 3. Вызываемые простейшими: F токсоплазменный энцефалит и др. поражение серого вещества диэнцефальной области и коры
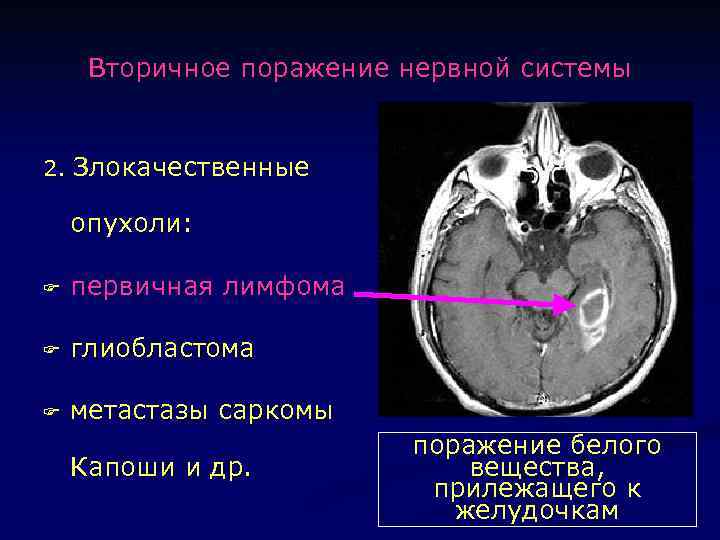
Вторичное поражение нервной системы 2. Злокачественные опухоли: F первичная лимфома F глиобластома F метастазы саркомы Капоши и др. поражение белого вещества, прилежащего к желудочкам

Неврологические синдромы смешанного генеза F вегетативная дистония; F полиневропатия; F энцефалопатия (энцефаломиелопатия); F нарушения мозгового кровообращения; F токсическое (в т. ч. ятрогенное) поражение мышц; F астенический синдром; F реактивные невротические и психические нарушения.

Достоверная диагностика ВИЧ-инфекции нервной системы 1. Подтверждение диагноза ВИЧ-инфекции клинически и лабораторно: F И Ф А - скрининговый метод обнаружения АТ к ВИЧ; F иммуноблот - для подтверждения специфичности результата; F П Ц Р - для определения прогноза и тяжести заболевания.

Достоверная диагностика ВИЧ-инфекции нервной системы 2. Наличие клинических симптомов поражения нервной системы. 3. Наличие параклинических данных, подтверждающих неврологический дефицит: МРТ (КТ) головного и спинного мозга, ЭНМГ, УЗДГ сосудов головы и шеи, исследование ликвора и др.

Лечение ВИЧ-инфекции F 1. Антиретровирусное: нуклеозидные ингибиторы обратной транскриптазы: видекс, хивид, ставудин, ламивудин, адефовир, ладанозин, FTC; F ненуклеозидные ингибиторы обратной транскриптазы: рескриптаза, невирапин; F ингибиторы протеазы: индинавир, саквинавир, ритонавир, нелфинавир, типранавир, лопинавир; F комбинированные препараты: комбивир, абакавир, адефовир, тризивид.

Лечение ВИЧ-инфекции 2. Профилактика оппортунистических инфекций 3. Иммунокорригирующее: лечебные вакцины, стимулирующие продукцию специфических АТ, иммуномодуляторы и др. 4. Патогенетическое 5. Симптоматическое 6. Общеукрепляющее 7. Психосоциальная помощь
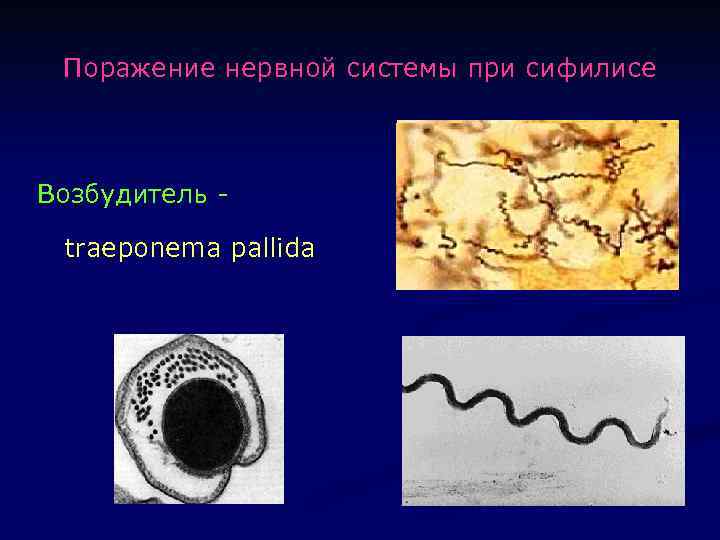
Поражение нервной системы при сифилисе Возбудитель traeponema pallida

Пути проникновения трепонемы в нервную систему F F Лимфогенный: из регионарных лимфоузлов → по периневральным щелям спинномозговых корешков → в субарахноидальное пространство спинного мозга → в мезенхиму нервной системы (сосуды, периневрий и эндоневрий корешков и периферических нервов) → в паренхиму головного и спинного мозга. Гематогенный: в цереброспинальную жидкость при повреждении ГЭБ.
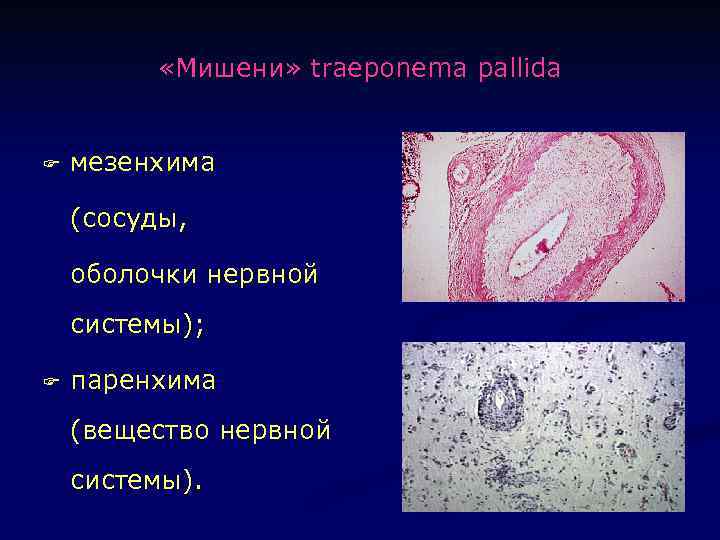
«Мишени» traeponema pallida F мезенхима (сосуды, оболочки нервной системы); F паренхима (вещество нервной системы).

Клиническая классификация нейросифилиса Ранний нейросифилис Поздний нейросифилис возникает в течение возникает спустя 5 и первых 5 лет после более лет после первичного заражения характеризуется поражением мезенхимы (сосудов и оболочек) головного и спинного мозга характеризуется поражение мезенхимы и паренхимы головного и спинного мозга

Формы раннего нейросифилиса 1. Острый базальный менингит (менингоневрит) Клинические признаки: F симптомы инфекционного заболевания; F негрубая общемозговая симптоматика; F негрубый менингеальный синдром; F симптомы поражения черепно-мозговых нервов: l нейросенсорная тугоухость (VIII);

l папиллит или неврит зрительного нерва (II); l патология глазодвигательных нервов (III, IV, VI); l синдром Argyll. Robertson.

Верификация диагноза: в цереброспинальной жидкости - признаки серозного воспаления: F лимфоцитарный плеоцитоз (от 10 до 1000 лимфоцитов 1 мкл); F умеренное повышение белка; F увеличение γ-глобулинов; F позитивные специфические реакции на lues (ИФА, РИФ и др. ).

Формы раннего нейросифилиса 2. Острый генерализованный менингит 3. Менингоэнцефалит 4. Менингомиелит (менингоэнцефаломиелит) 5. Эндартериит (васкулит) 6. Менинго-васкулярный сифилис 7. Гумма головного и спинного мозга 8. Мононеврит (полиневрит) 9. Асимптомный нейросифилис

Формы позднего нейросифилиса 1. Спинная сухотка – поражение задних столбов спинного мозга

Стадии спинной сухотки I невралгическая; II атактическая: l выпадение глубокой чувствительности в ногах; l сенситивная атаксия; l атактическая ("штампующая") походка; l падение в позе Ромберга; l псевдоатетоз; l отсутствие сухожильных рефлексов с ног;

Стадии спинной сухотки III паралитическая: l афферентные парезы и параличи в конечностях; l тазовые нарушения; l синдром Argyll- Robertson; l поражение II, III, VIII ЧМН;
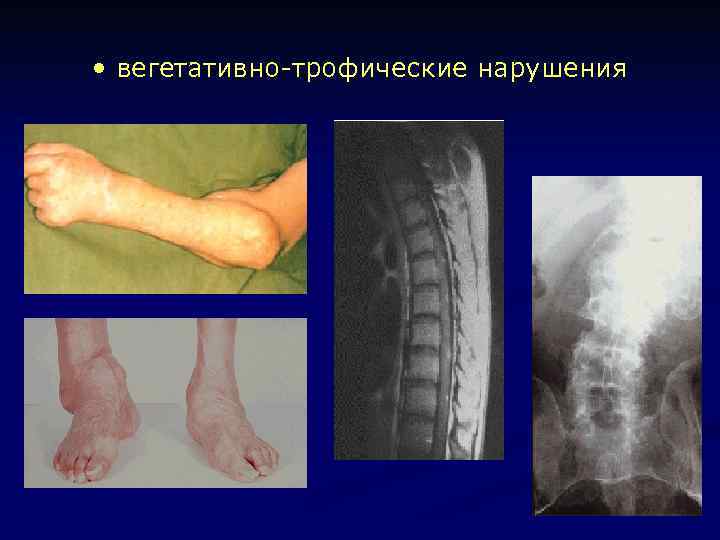
• вегетативно-трофические нарушения
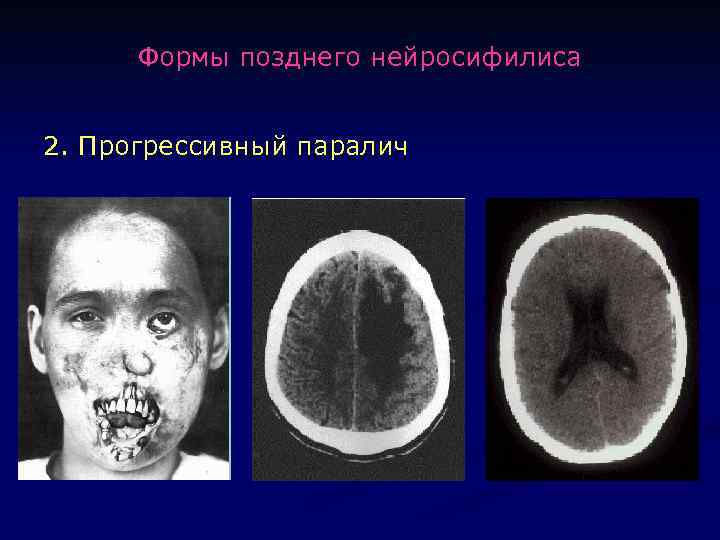
Формы позднего нейросифилиса 2. Прогрессивный паралич

Формы позднего нейросифилиса 3. Табопаралич 4. Хронический базальный менингоневрит 5. Менингоэнцефалит 6. Хронический хориоэпендиматит 7. Эндартериит (васкулит) 8. Менинго-васкулярный сифилис 10. Асимптомный нейросифилис

Критерии достоверной диагностики нейросифилиса 1. Наличие клинических симптомов нейросифилиса 2. Положительные реакции на lues (РИФ, ИФА, РИБТ) с цельным ликвором 3. Воспалительные изменения в общем анализе ликвора: Fлимфоцитарный плеоцитоз (более 10 в мкл); Fумеренное повышение уровня белка (более 0, 5 г/л); Fувеличение индекса Ig. G (более 0, 7).

Облигатные показания для проведения люмбальной пункции F наличие клинических симптомов нейросифилиса; F длительность заболевания сифилисом более 1 года при отсутствии (неадекватности) антибактериальной терапии; F серорезистентность.

Дополнительные критерии диагностики нейросифилиса F положительные реакции на lues (КСР, РИФ, ИФА, РИБТ) с кровью; F признаки поражения зрительного и слухового нервов; F жалобы больного и объективные симптомы, свидетельствующие о поражении нервной системы.
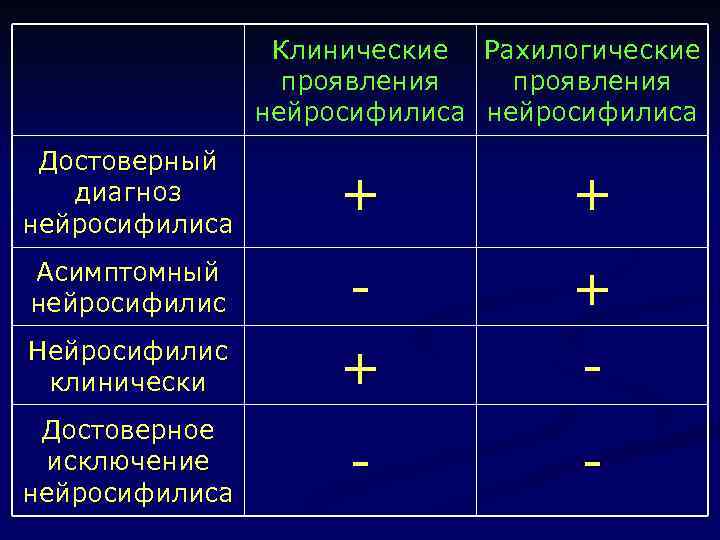
Клинические Рахилогические проявления нейросифилиса Достоверный диагноз нейросифилиса + + Асимптомный нейросифилис - + Нейросифилис клинически + - Достоверное исключение нейросифилиса - -

Лечение нейросифилиса Специфическая терапия: F антибиотики (согласно инструкции МЗ РФ повторными циклами по схемам с учетом формы нейросифилиса); F препараты висмута и йода. Неспецифическое лечение: F нейропротекторы; F биостимуляторы; F витамины группы В, витамин С; F вазоактивные; F средства, стимулирующие центральную нервную систему.

Рассеянный склероз - хроническое ремиттирующее заболевание нервной системы. Клинические проявления - рассеянная неврологическая симптоматика.
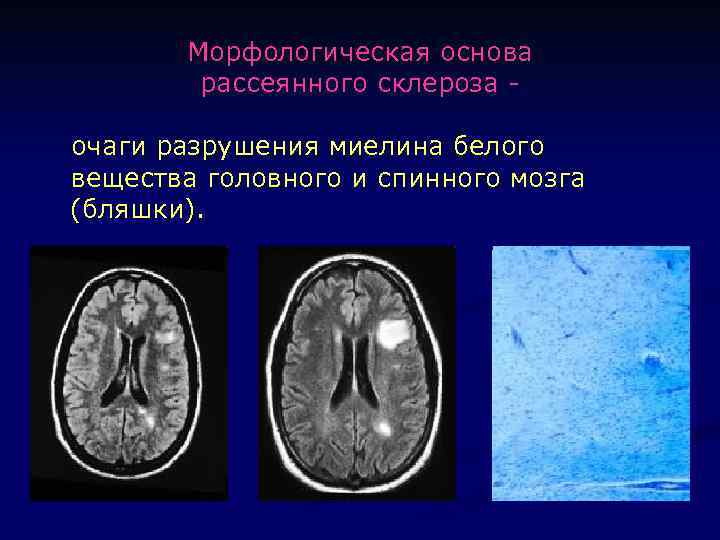
Морфологическая основа рассеянного склероза очаги разрушения миелина белого вещества головного и спинного мозга (бляшки).

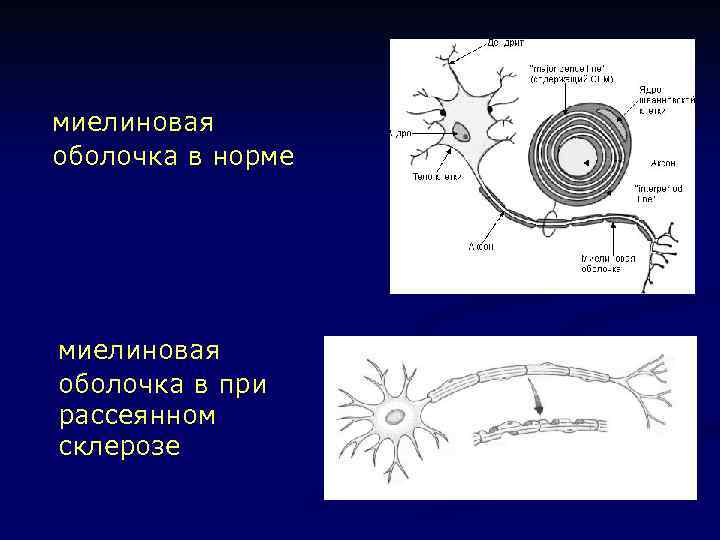
миелиновая оболочка в норме миелиновая оболочка в при рассеянном склерозе

Причины рассеянного склероза Внешние неблагоприятные факторы: F частые вирусные и бактериальные инфекции; F воздействие токсических веществ и радиации; F особенности питания; F географическое и экологическое место проживания; F травмы; F частые стрессовые ситуации. Внутренние неблагоприятные факторы: F генетическая предрасположенность.

Клинические проявления рассеянного склероза F F F F 1. Симптомы поражения пирамидного тракта: утомляемость в мышцах до степени нижнего парапареза; повышение глубоких рефлексов; патологические стопные знаки; клонусы стоп; расширение рефлексогенных зон; отсутствие брюшных рефлексов; повышение тонуса в одних мышцах при сохранном (пониженном) тонусе в других мышцах.

Клинические проявления рассеянного склероза 2. Симптомы поражения мозжечка: F атаксия туловища и конечностей; F интенционный тремор; F гиперметрия и дисметрия; F мозжечковая походка; F мегалография; F дизартрия, скандированная речь; F мышечная гипотония.

Клинические проявления рассеянного склероза 3. Центральные нарушения функций тазовых органов: F императивные позывы и учащение мочеиспускания; F задержка и периодическое недержание мочи.
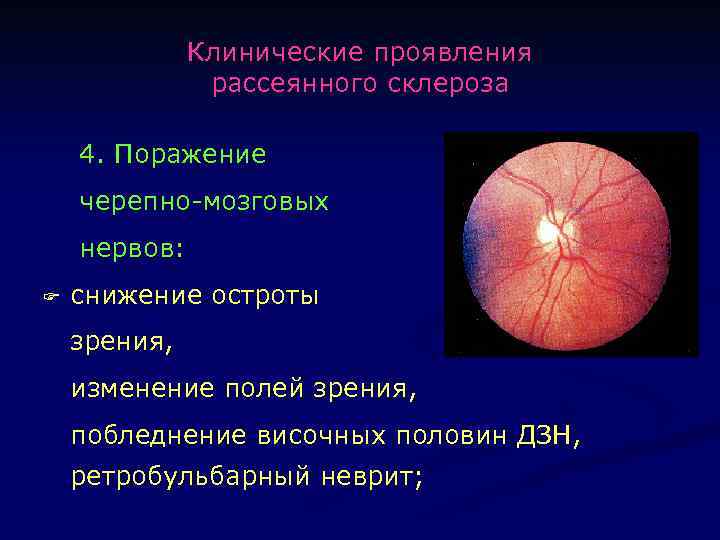
Клинические проявления рассеянного склероза 4. Поражение черепно-мозговых нервов: F снижение остроты зрения, изменение полей зрения, побледнение височных половин ДЗН, ретробульбарный неврит;
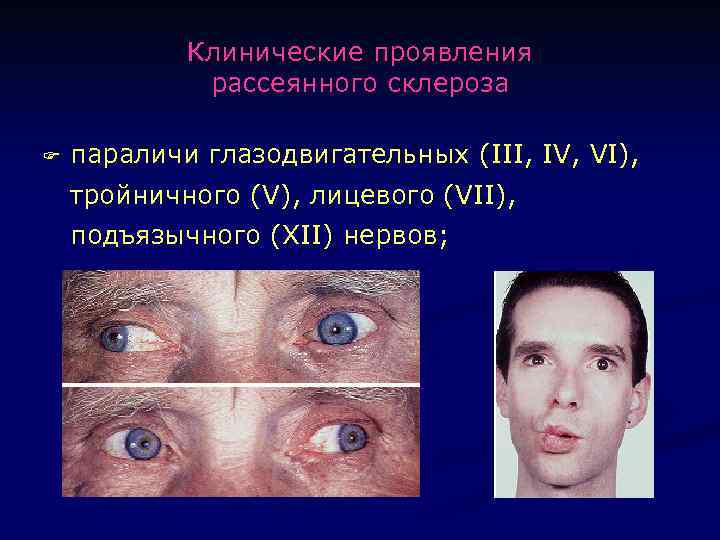
Клинические проявления рассеянного склероза F параличи глазодвигательных (III, IV, VI), тройничного (V), лицевого (VII), подъязычного (XII) нервов;

Клинические проявления рассеянного склероза F псевдобульбарный и (или) бульбарный синдром (IX, X, XII); F вестибулярная симптоматика (VIII). 5. Симптомы нарушения глубокой и поверхностной чувствительности 6. Нейропсихологические изменения

Классификация клинических форм рассеянного склероза F цереброспинальная; F мозжечковая; F стволовая; F оптическая.

Классификация вариантов течения рассеянного склероза F ремиттирующее → вторично прогрессирующее; F первично прогрессирующее; F стационарное (доброкачественное).

Достоверные клинические критерии (G. Schumacher и соавт. , 1965) F F F F имеются объективные симптомы поражения нервной системы; выявляются признаки 2 -х и более раздельно расположенных очагов; наблюдается преимущественное поражение проводников головного и спинного мозга; клинические симптомы имеют преходящий характер: имеется 2 или более эпизодов ухудшения, разделенных периодом не менее 1 мес. продолжительностью не менее 24 ч; медленное постепенное прогрессирование на протяжении 6 мес. и более; заболевание начинается в возрасте от 10 до 50 лет; неврологические нарушения не могут быть объяснены другим патологическим процессом.

Противоречат диагнозу рассеянного склероза F эпилептические припадки; F афатические нарушения; F нарастающая деменция; F экстрапирамидная симптоматика; F дегенеративная мышечная атрофия (амиотрофия).
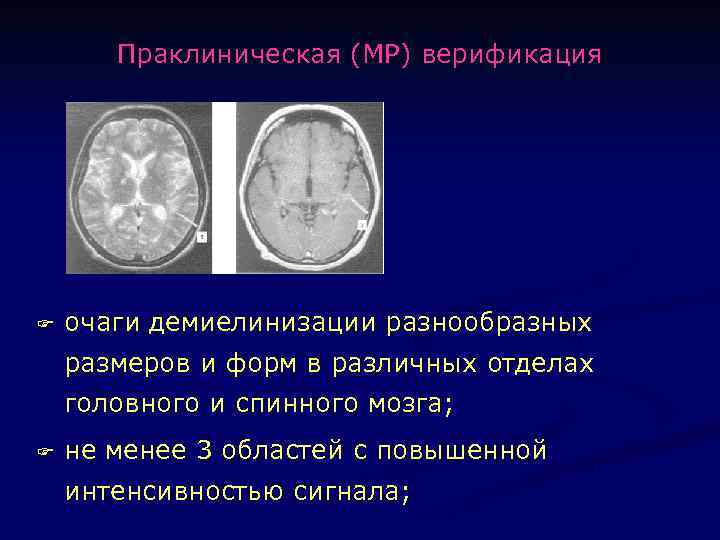
Праклиническая (МР) верификация F очаги демиелинизации разнообразных размеров и форм в различных отделах головного и спинного мозга; F не менее 3 областей с повышенной интенсивностью сигнала;
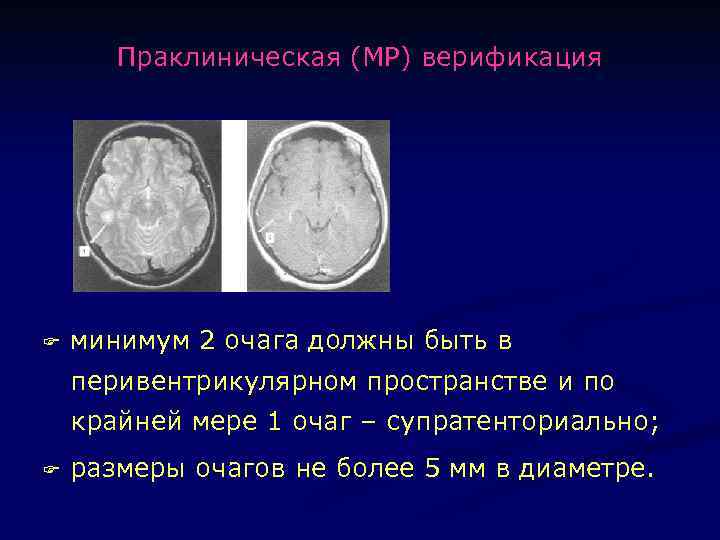
Праклиническая (МР) верификация F минимум 2 очага должны быть в перивентрикулярном пространстве и по крайней мере 1 очаг – супратенториально; F размеры очагов не более 5 мм в диаметре.

Основные задачи лечения F F F купировать обострение заболевания; воздействовать на очаги аутоиммунного воспаления; предотвратить, отдалить во времени или уменьшить выраженность новых обострений; воздействовать на симптомы, затрудняющие привычный образ жизни; выбрать мероприятия, позволяющие больному приспособиться к последствиям болезни.

1. Патогенетическое лечение: F кортикостероиды; F АКТГ и его аналоги; F цитостатики; F иммуномодуляторы (интерфероны (авонекс, бетаферон, ребиф, циклоферон), глатирамера ацетат (копакасон), амиксин (тилорон), тимоген) F ангиопротекторы F антиагреганты

F ингибиторы протеолитических ферментов; F антиоксиданты; F препараты, улучшающие метаболизм мозговой ткани (витамины, аминокислоты, ноотропы). 2. Симптоматическое лечение: баклофен, лиоресал, толперизон, тизанидин, бензодиазепины, рефлексотерапия, гипербарическая оксигенация.

Боковой амиотрофический склероз неуклонно прогрессирующее дегенеративное заболевание нервной системы. Причина избирательное поражение мотонейронов: F центральных - моторных клеток коры головного мозга; F периферических - моторных клеток передних рогов спинного мозга и двигательных ядер ЧМН мозгового ствола.

Поражение мышц вследствие денервации

Концепции развития БАС 1. Инфекционно-токсическая воздействие внешних факторов: F вирусов; F экзогенных токсинов, F солей тяжелых металлов; F дисбаланса макроэлементов окружающей среды. 2. Эндогенно-абиотрофическая генетически обусловленный дефект метаболизма мотонейронов → функциональная несостоятельность и преждевременное старение двигательной системы.

Механизмы повреждения и гибели мотонейронов: F эксайтотоксичность; F окислительный стресс. Генетические причины развития БАС: F мутация гена цитозольной медь-цинк содержащей супероксиддисмутазы на 21 -й хромосоме (аутосомно-доминантный тип наследования); F мутация гена в локусе 2 q 33 (аутосомнорецессивный тип наследования).
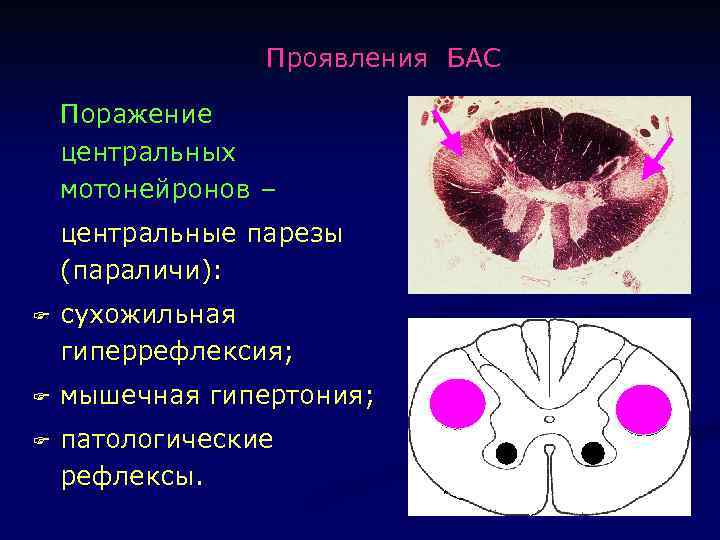
Проявления БАС Поражение центральных мотонейронов – центральные парезы (параличи): F сухожильная гиперрефлексия; F мышечная гипертония; F патологические рефлексы.

МР-признаки поражения центральных мотонейронов при БАС
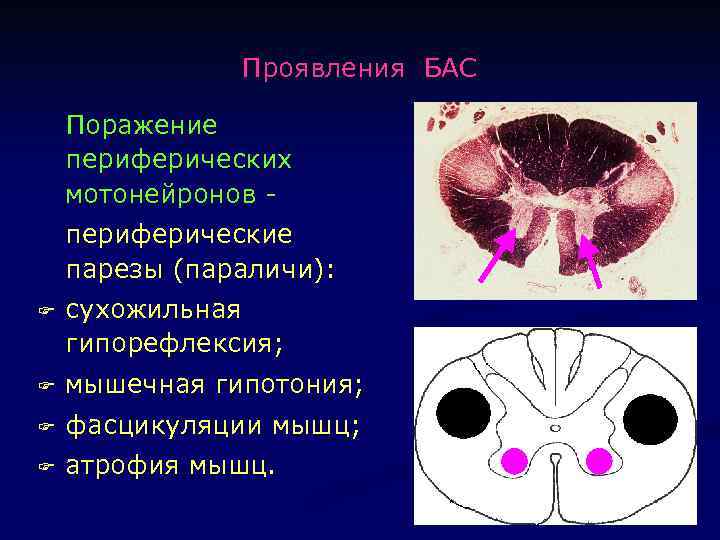
Проявления БАС Поражение периферических мотонейронов периферические парезы (параличи): F сухожильная гипорефлексия; F мышечная гипотония; F фасцикуляции мышц; F атрофия мышц.
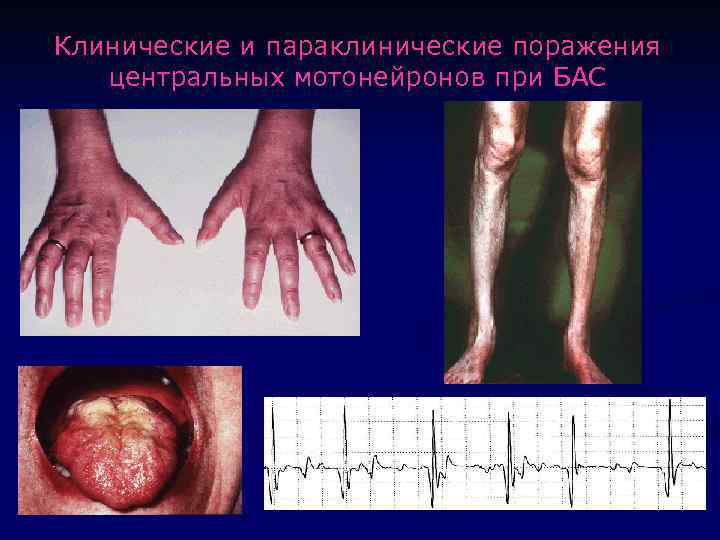
Клинические и параклинические поражения центральных мотонейронов при БАС

Классификация БАС (Хондкариан О. А. , 1978) Формы БАС: F F высокая (поражение кортикоспинальных и кортиконуклеарных трактов); бульбарная (поражение мозгового ствола); шейно-грудная (поражение C-Th сегментов спинного мозга); пояснично-крестцовая (поражение L-S сегментов спинного мозга).

Клинические варианты БАС F равномерное поражение центральных и периферических мотонейронов; F преимущественное поражение центральных мотонейронов и негрубое вовлечение в процесс мотонейронов спинного мозга; F преимущественное поражение периферических мотонейронов и негрубое вовлечение пирамидных систем.

Международная клинико-генетическая классификация БАС F спорадическая форма; F семейная форма (в 5— 10% случаев); F западно-тихоокеанская форма (Марианские острова (остров Гуам), полуостров Кии в Японии, западное побережье Новой Гвинеи).

Международные критерии диагностики БАС (El Escorial, 1994 г. ) F F признаки поражения периферического мотонейрона (клинические и лабораторные); признаки поражения центрального мотонейрона (клинические); неуклонно прогрессирующее течение заболевания (с распространением процесса на одном уровне или с его переходом на другие уровни); отсутствовие другого заболевания, при котором могут быть симптомы поражения мотонейронов.

Достоверный диагноз БАС: F сочетание псевдобульбарно-бульбарных нарушений со спинальными сегментарными дефектами на 2 -х уровнях (или поражение центральных и периферических мотонейронов на 3 -х спинальных уровнях). Вероятный диагноз БАС: F поражение центральных и периферических мотонейронов на 2 -х спинальных уровнях с преобладанием признаков поражения периферических мотонейронов. Возможный диагноз БАС: F поражение центральных и периферических мотонейронов в одном регионе (или поражение центральных мотонейронов на 2 -х или 3 -х уровнях). Сомнительный диагноз БАС: F поражение периферических мотонейронов.

Противоречат БАС F расстройства чувствительности; F нарушение тазовых функций; F дисфункция вегетативной нервной системы; F глазодвигательные нарушения; F болезнь или синдром Паркинсона; F деменция типа Альцгеймер.

Дифференциальный диагноз с синдромом БАС F F F спондилогенная шейная миелопатия; моноклональные гаммапатии; дизиммунные дегенерации двигательной системы; эндокринные заболевания (гиперпаратиреоз, тиреотоксикоз, гипогонадизм); лимфомы; острые инфекционные заболевания (сифилис, ВИЧ, бруцеллез, опоясывающий герпес, и др. ); постполиомиелитический синдром; энзимопатии; экзогенные интоксикации (алюминий, свинец, марганец, ртуть, таллий, мышьяк, пестициды); воздействие физических факторов (электрический ток, радиация); сосудистые заболевания (васкулиты).

СПАСИБО ЗА ВНИМАНИЕ!
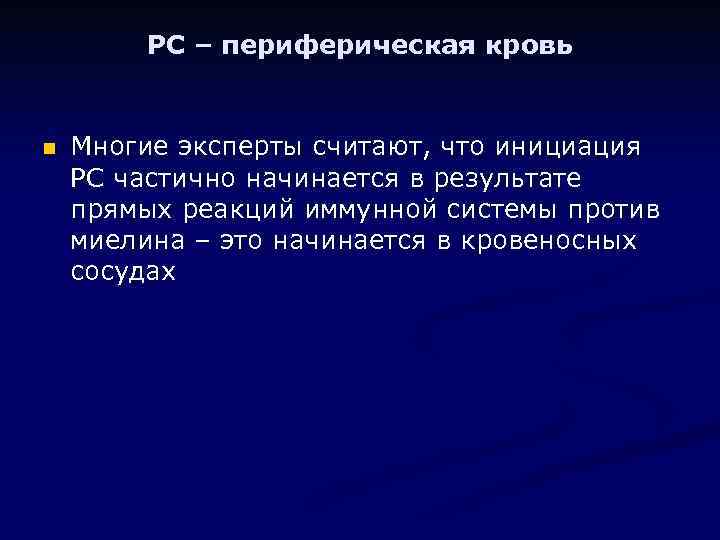
РС – периферическая кровь n Многие эксперты считают, что инициация РС частично начинается в результате прямых реакций иммунной системы против миелина – это начинается в кровеносных сосудах

Абсорбция миелина и активация иммунных клеток Миелин связывается с клеточным рецептором и абсорбируется иммунной клеткой Антиген-представляющая клетка
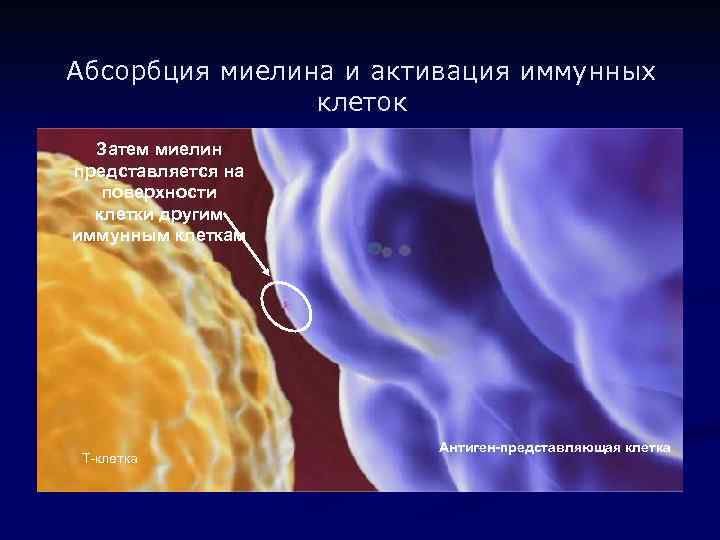
Абсорбция миелина и активация иммунных клеток Затем миелин представляется на поверхности клетки другим иммунным клеткам T-клетка Антиген-представляющая клетка
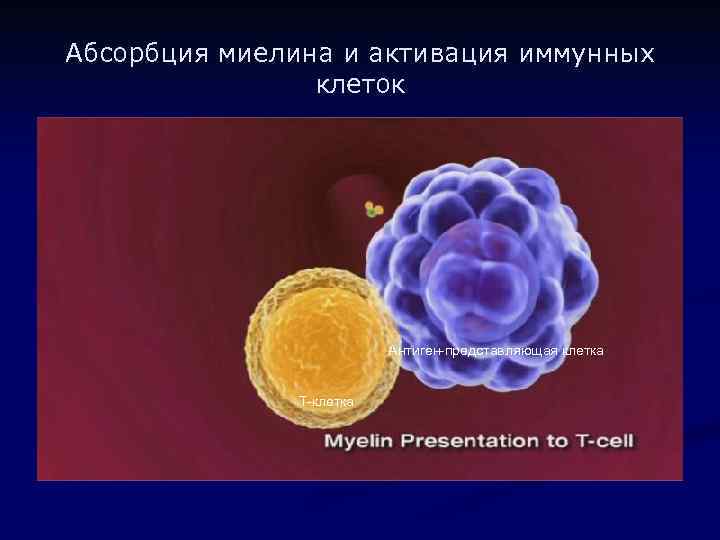
Абсорбция миелина и активация иммунных клеток Антиген-представляющая клетка Т-клетка
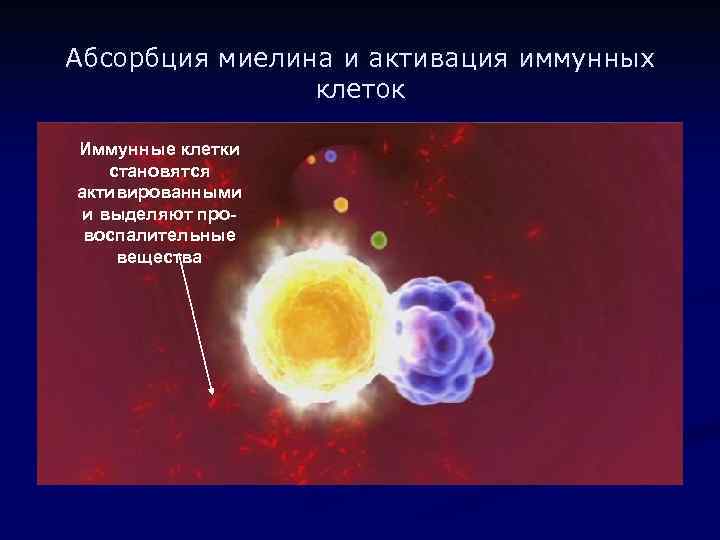
Абсорбция миелина и активация иммунных клеток Иммунные клетки становятся активированными и выделяют провоспалительные вещества
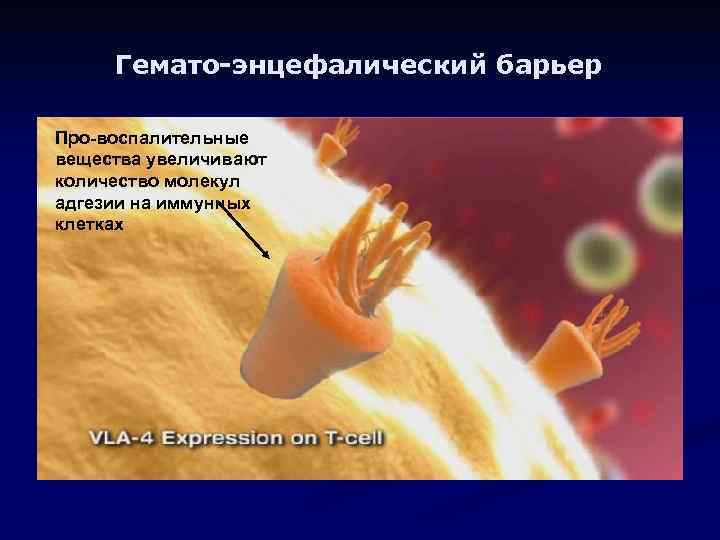
Гемато-энцефалический барьер Про-воспалительные вещества увеличивают количество молекул адгезии на иммунных клетках

Поверхность клеток гемато-энцефалического барьера Про-воспалительные вещества также увеличивают количество молекул адгезии в гематоэнцефалическом барьере
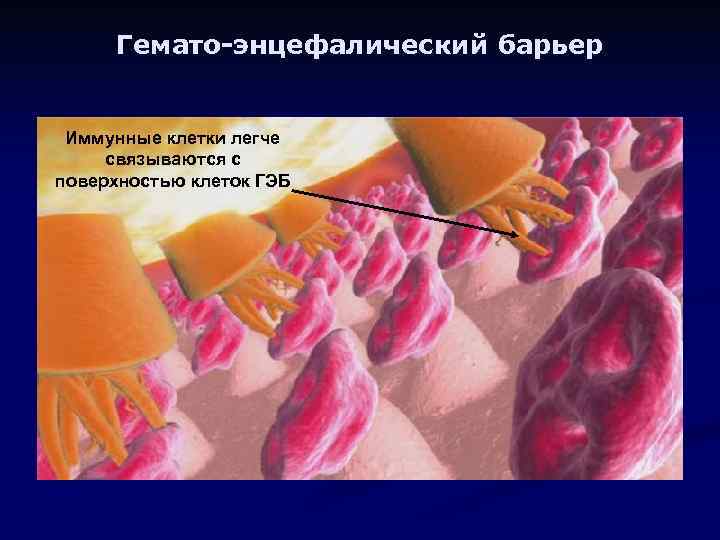
Гемато-энцефалический барьер Иммунные клетки легче связываются с поверхностью клеток ГЭБ
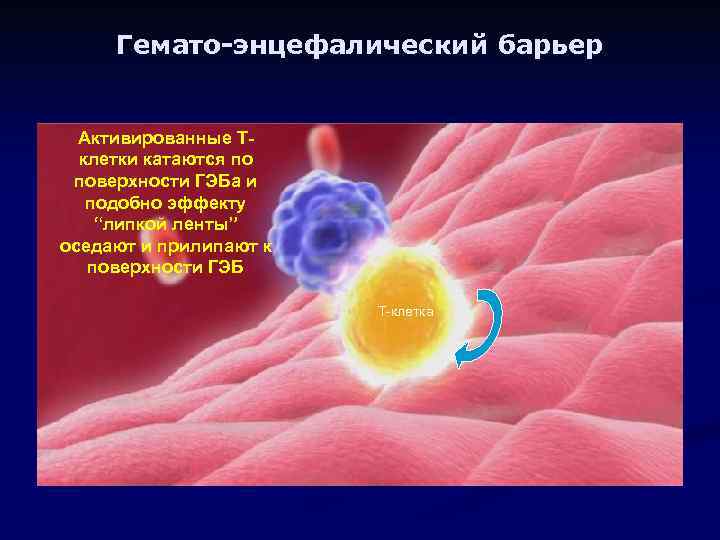
Гемато-энцефалический барьер Активированные Тклетки катаются по поверхности ГЭБа и подобно эффекту “липкой ленты” оседают и прилипают к поверхности ГЭБ T-клетка
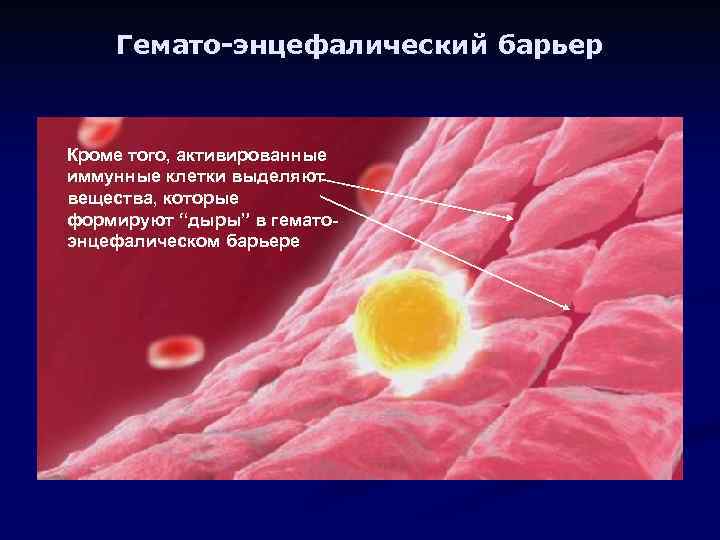
Гемато-энцефалический барьер Кроме того, активированные иммунные клетки выделяют вещества, которые формируют “дыры” в гематоэнцефалическом барьере
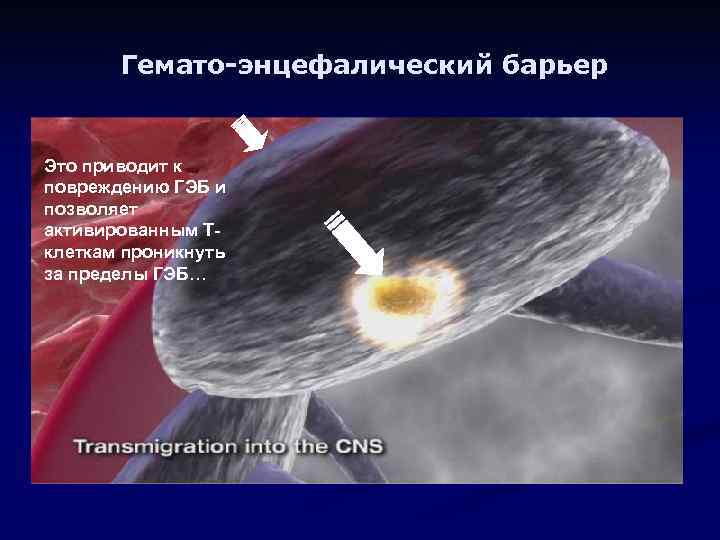
Гемато-энцефалический барьер Это приводит к повреждению ГЭБ и позволяет активированным Тклеткам проникнуть за пределы ГЭБ…
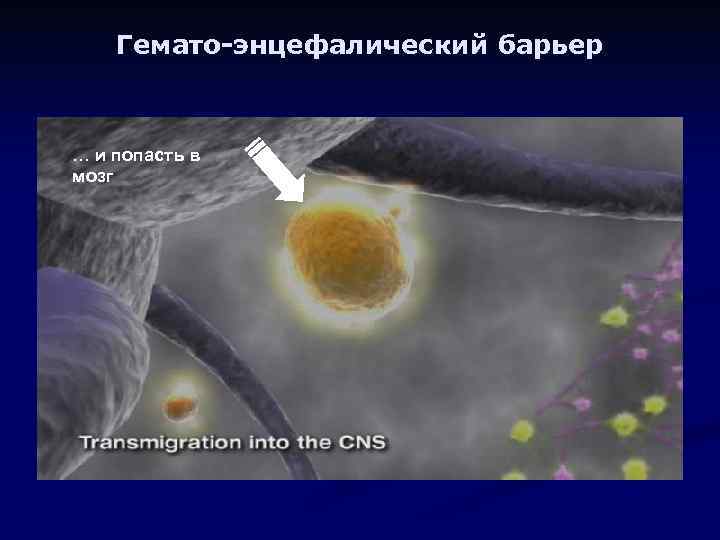
Гемато-энцефалический барьер … и попасть в мозг

РС - ЦНС n n n После проникновения через ГЭБ активированные Т-клетки находят свои первичные мишени в центральной нервной системе (ЦНС), которые играют ключевую роль, как причина РС Миелиновая оболочка, окружающая каждое нервное волокно в ЦНС, является первичной мишенью иммунной системы при РС Нервные волокна, по которым проводятся импульсы из мозга к различным участкам тела, называются аксонами
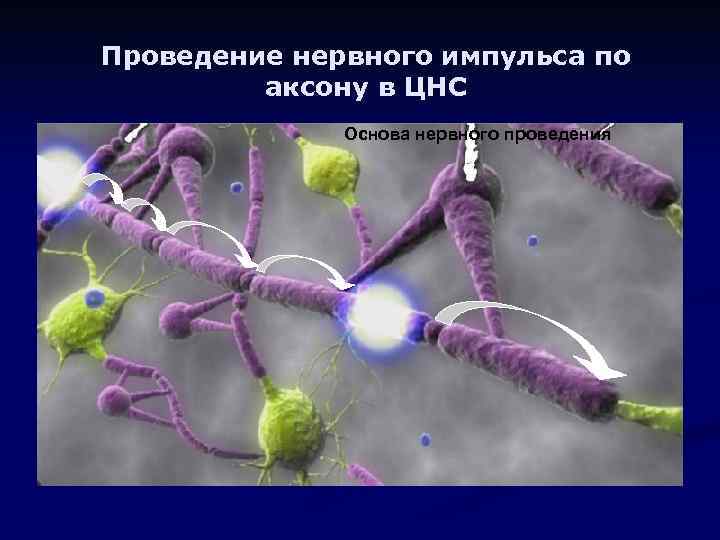
Проведение нервного импульса по аксону в ЦНС Основа нервного проведения
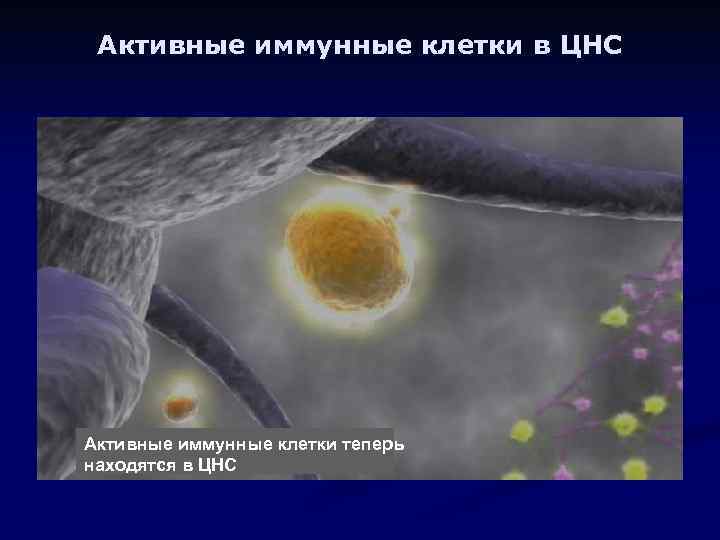
Активные иммунные клетки в ЦНС Активные иммунные клетки теперь находятся в ЦНС
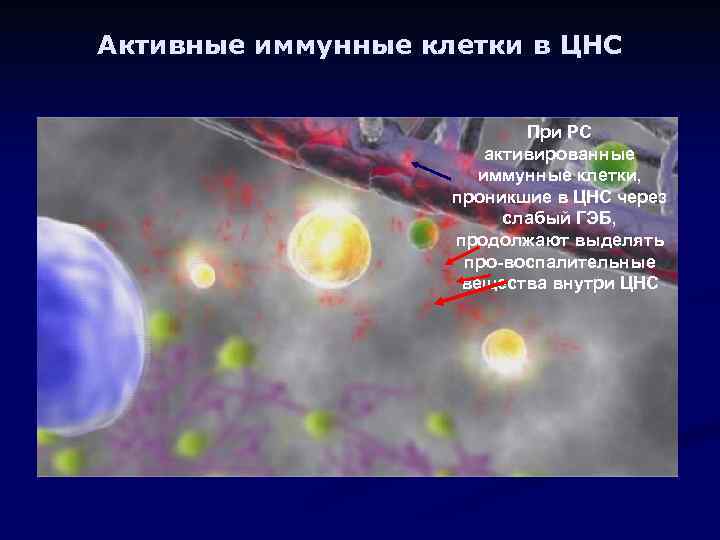
Активные иммунные клетки в ЦНС При РС активированные иммунные клетки, проникшие в ЦНС через слабый ГЭБ, продолжают выделять про-воспалительные вещества внутри ЦНС

Активные иммунные клетки в ЦНС Теперь, активированные вне ЦНС иммунные клетки, взаимодействуют с клетками микроглии, усиливая воспаление внутри ЦНС
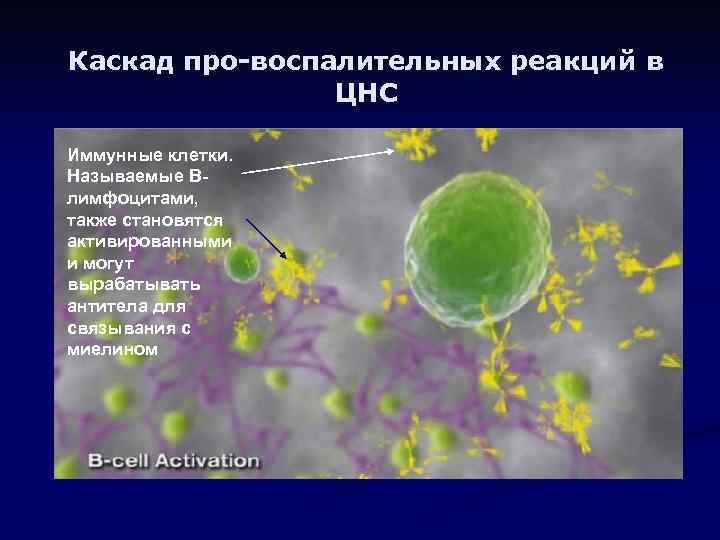
Каскад про-воспалительных реакций в ЦНС Иммунные клетки. Называемые Влимфоцитами, также становятся активированными и могут вырабатывать антитела для связывания с миелином
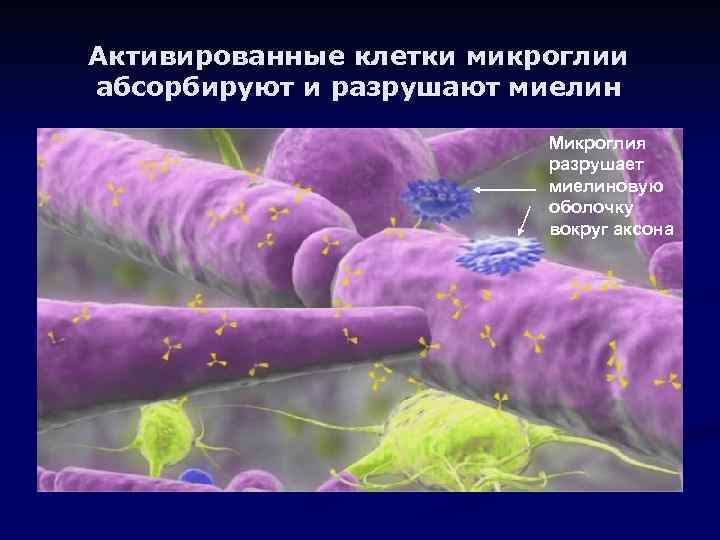
Активированные клетки микроглии абсорбируют и разрушают миелин Микроглия разрушает миелиновую оболочку вокруг аксона
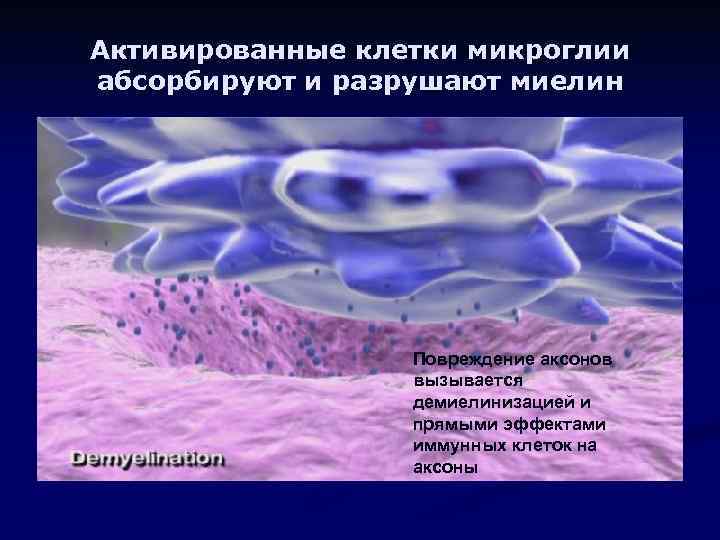
Активированные клетки микроглии абсорбируют и разрушают миелин Повреждение аксонов вызывается демиелинизацией и прямыми эффектами иммунных клеток на аксоны
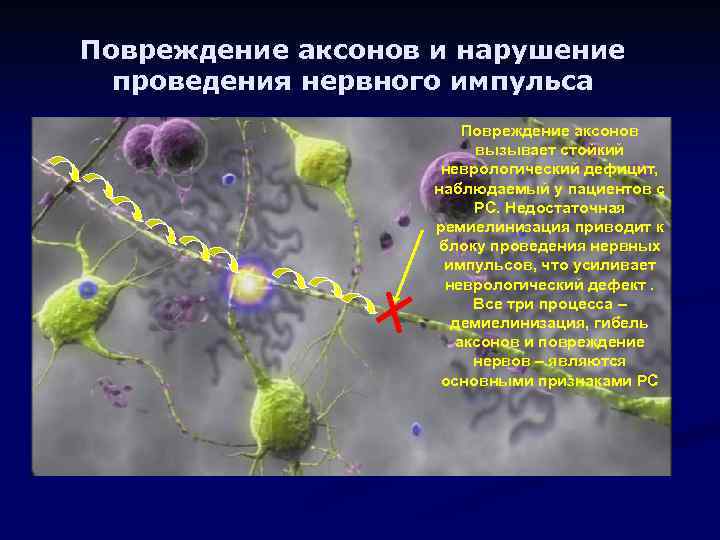
Повреждение аксонов и нарушение проведения нервного импульса Повреждение аксонов вызывает стойкий неврологический дефицит, наблюдаемый у пациентов с РС. Недостаточная ремиелинизация приводит к блоку проведения нервных импульсов, что усиливает неврологический дефект. Все три процесса – демиелинизация, гибель аксонов и повреждение нервов – являются основными признаками РС
Хронические нейроинфекции_итоговая версия.ppt