СПИД. нов.вар..ppt
- Количество слайдов: 50

Тема лекции: «ВИЧ-инфекция и ее профилактика»
1)Проблема ВИЧ-инфекции 2)Этиология 3)Эпидемиология 4)Патогенез 5)Классификация и клиника 6)Лабораторные критерии 7)Принцип лечения 8)Профилактика 9)Роль медицинского работника в профилактике

Проблема ВИЧ-инфекции. Статистические и исторические данные • Первые упоминания об этом заболевании относятся к 1981 г. , когда американский врач Майкл Готсиб проанализировав истории болезни умерших больных (это были гомосексуалисты, погибшие в основном от пневмоцистной пневмонии) назвал это заболевание СПИДом. • СПИД – синдром приобретенного иммунодефицита. Сейчас СПИДом называют V, терминальную стадию ВИЧ-инфекции. • ВИЧ-инфекция – это медленная вирусная инфекция, при которой наблюдаются генерализованные лимфоаденопатии, различные вторичные инфекции, опухолевые поражения по типу саркомы Капоши и скрытое течение.

• С 1981 г. ВИЧ-инфекция распространилась на все континенты земного шара. • В 2000 г. в мире зарегистрировано 33 млн. ВИЧ-инфицированных. • С 1996 г. заболеваемость в России начала повышаться быстрыми темпами. • До 2000 г. в России было зарегистрировано около 500 ВИЧинфицированных, а в 2000 г. количество ВИЧ-инфицированных составляло 72951 (данные органов Госсанэпиднадзора). • В европейских странах, причина смерти от ВИЧ выходит на первое место. • Тюменская область по количеству ВИЧ-инфицированных занимает первое место в сибирском регионе и четвертое из 89 регионов России. В Тюменской области процент живущих ВИЧ-инфицированных составляет 0, 52 от всего населения области. Несмотря на некоторое снижение регистрации ВИЧ-инфекции в течение последних двух лет, проблема остается актуальной как для общества в целом, так и для медицинских работников. • В г. Тобольске на 31. 12. 02 выявлено 737 ВИЧ-инфицированных, за 2002 год выявлено 140 ВИЧ-инфицированных, а за 2003 год – 701. В 2005 году сдвинулся возрастной порог зараженных: если раньше было больше молодых, то теперь людей постарше – 30 -39 лет. Более половины получили неизлечимую болезнь половым путем. На 20 мая 2006 года количество ВИЧ-инфицированных составило – 941 человек, 19 из них в стадии СПИДа, на учете состоит 8 ВИЧ-инфициро< Назад ванных детей, в целом заболеваемость в городе больше чем в области
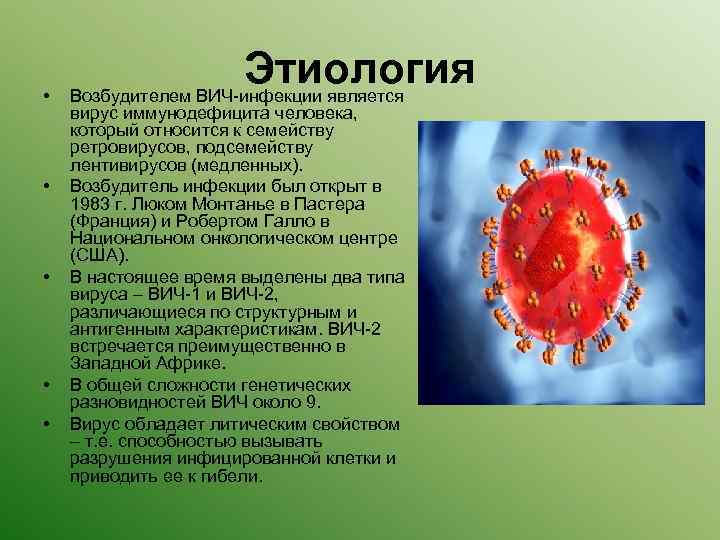
• • • Этиология Возбудителем ВИЧ-инфекции является вирус иммунодефицита человека, который относится к семейству ретровирусов, подсемейству лентивирусов (медленных). Возбудитель инфекции был открыт в 1983 г. Люком Монтанье в Пастера (Франция) и Робертом Галло в Национальном онкологическом центре (США). В настоящее время выделены два типа вируса – ВИЧ-1 и ВИЧ-2, различающиеся по структурным и антигенным характеристикам. ВИЧ-2 встречается преимущественно в Западной Африке. В общей сложности генетических разновидностей ВИЧ около 9. Вирус обладает литическим свойством – т. е. способностью вызывать разрушения инфицированной клетки и приводить ее к гибели.

Этиология • Вирус устойчив во внешней среде: к УФО, ионизирующей радиации, воздействию низких температур. • В жидких средах при температуре 20– 25 С ВИЧ сохраняется 15 суток, при комнатной температуре в сухом состоянии 7 суток, в замороженной сыворотке 10 лет, в мужской сперме несколько месяцев. • ВИЧ сохраняет жизнеспособность и инфекционные свойства в зависимости от температуры (при нагревании до 100 С погибает через 1 минуту), p. H среды, влажности от 4 до 15 суток, что не позволяет надеяться на быстрое отмирание вируса в естественных условиях. 96 этиловый спирт убивает вирус за 1 минуту, 75 за 5 минут. • Вирус не стоек к воздействию 3 раствора перекиси водорода и 3 раствора хлорамина. < Назад

Эпидемиология • Источником инфекции является больной и вирусоноситель. ВИЧ-инфекция абсолютный антропоноз. • Человек, инфицированный ВИЧ, заразен в течении всей жизни, освобождения организма от вируса не происходит. • Существует 3 основных пути передачи. • Половой (при любом виде сексуального контакта – гомо-, гетеро -, би-); • Парентеральный; • Вертикальный (от матери к плоду / новорожденному, ребенок может заразиться от матери во время беременности, родов и при грудном вскармливании). • К факторам, увеличивающим возможность заражения ВИЧ-инфекцией при половом пути передачи относятся: большое количество половых партнеров; анальный секс; гемоконтакт при половом акте, наличие воспалительных заболеваний мочеполовой сферы; сопутствующие ЗППП.

К группам повышенного риска при инфицировании относятся: • Лица с нетрадиционной сексуальной ориентацией; • Проститутки (риск заражения ВИЧинфекцией при однократном половом акте составляет до 10 ); • Лица, получающие многократные переливания крови; • Лица, употребляющие наркотики внутривенно.
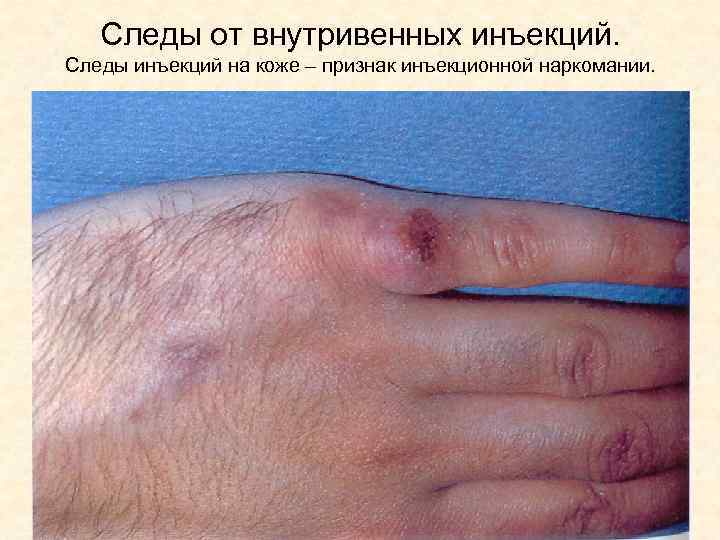
Следы от внутривенных инъекций. Следы инъекций на коже – признак инъекционной наркомании.

Заражение при внутривенном употреблении наркотика может произойти • При использовании нестерильных шприцев и игл; • При заборе наркотика из общей емкости; • При пользовании наркотиками «кустарного» производства, в которых для очищения раствора используется человеческая кровь.

• ВИЧ содержится во всех биологических жидкостях инфицированного, но в разной концентрации. Наибольшее значение в плане заражения имеют такие жидкости как кровь (в 1 мл крови содержится до 3000 инфективных единиц ВИЧ), семенная жидкость (в 1 мл содержится 10– 50 инфективных единиц ВИЧ), вагинальный секрет, цервикальная жидкость (менее 1 в 1 мл). При физикальном осмотре, пальпации, перкуссии и др. обследованиях предполагающих контакт с кожными покровами пациента, риска ВИЧ-инфицирования не существует. В случае попадания крови на кожу риск существует если имеются повреждения кожи (порезы, царапины).

Заражение медработника реально в случае возникновения аварийной ситуации: • при уколе контаминированной иглой (0, 3– 1 ), во время операции если имели место порез руки или попадание крови на слизистую.

Заражение пациента возможно при: • • • При переливании донорской крови; Трансплантации органов и тканей; Экстракорпоральном оплодотворении; Парентеральных процедурах; Обследованиях с использованием эндоскопической аппаратуры в случае нарушения правил обработки.

В быту можно заразиться • при пользовании общей зубной щеткой, бритвой, • при проведении маникюра, • при татуировании, • прокалывании ушей, • при попадании крови на слизистую носа и глаза, • а также при совместном введении наркотиков. < Назад

Анатомия и физиология иммунной системы. Патогенез • Болезнь развивается при попадании возбудителя в кровь, поражается иммунная система, жертвами становятся Тлимфоциты, координирующие иммунологическую защиту организма от вирусов, бактерий, грибков, простейших, клетки нервной системы. Иммунитет обеспечивается иммунной системой, важными компонентами которой являются: лимфоциты, макрофаги, и моноциты. Лимфоциты делятся на Т-лимфоциты, B-лимфоциты – они выполняют в организме различные взаимосвязанные функции. Т-лимфоциты имеют прямую и обратную связь с макрофагами, которые не только разрушают чужеродный антиген, но так же передают информацию о нем иммунокомпетентным клеткам. Т-лимфоциты, будучи сенсибилизированными антигенами, при новом контакте с ними синтезируют ряд медиаторов, активизирующих иммунологическую активность макрофагов. Т-лимфоциты, помимо участия в реакциях клеточного иммунитета также регулируют функции B-лимфоцитов.

Различают 3 разновидности Т-лимфоцитов: – Т-киллеры, разрушающие чужеродные клетки; – Т-супрессоры, которые блокируют антителообразование B-лимфоцитами и угнетают реакции клеточного иммунитета; – Т-хелперы или Т 4 -клетки, которые продуцируют медиаторы клеточного иммунитета, стимулируют реакции клеточного иммунитета и способствуют становлению гуморального иммунитета.

Именно Т-хелперы играют важнейшую роль в регулировании активности всех элементов иммунной системы, поражая их ВИЧ первоначально вызывает дисфункцию иммунной системы организма. Попав в организм ВИЧ вызывает первичную острую инфекцию Т 4 -лимфоцитов и макрофагов. Это клинически проявляется острым заболеванием. Первичное заражение клеток завершается началом бессимптомной фазы при которой нарушен полный цикл репродукции вируса. Такая фаза может сохраняться в течение длительного времени, пока какой-нибудь активирующий фактор не разбудит дремлющую инфекцию (инфекция, прогрессирование ВИЧассоциированных болезней, т. е. вторичных инфекций и опухолевых процессов, стресс, радиационная нагрузка). Новое потомство ВИЧ заражает новые Т-хелперы, число последних снижается. Таким образом, роль пускового механизма в патогенезе заболевания играют прямое действие ВИЧ на Т-хелперы и аутоиммунный процесс. В результате нарушения активизируется условнопатогенная флора. Отсюда и клиника ВИЧассоциированных заболеваний. < Назад

Классификация и клиника Течение заболевание циклично. Различают 5 стадий ВИЧ-инфекции (2001 г. Покровский В. И. ) I. Стадия инкубации. От момента заражения до появления реакции организма в виде клинических проявлений острой инфекции» и/или выработки антител. Происходит проникновение ВИЧ в клетки, несущие рецептор СД 4. Проводимая в этот период противоретровирусная терапия может предотвратить заражение. Продолжительность от 1– 3 недель до 3 месяцев. Длительность инкубационного периода зависит от дозы попавшего в организм возбудителя. О возможности более длительного инкубационного периода высказаны большие сомнения. Вирус в крови имеется, но антител к нему нет, т. е. серологические пробы будут отрицательные. Больной в эту стадию заразен. Вычислить инкубационный период возможно, когда есть указание на инфицирование, например, если человек получил переливание ВИЧ-инфицированной крови.

II. Стадия первичных проявлений. • Варианты течения: • А. Бессимптомная ВИЧ-инфекция. • Б. Острая ВИЧ-инфекция без вторичных заболеваний. Острая ВИЧ-инфекция (лихорадочная фаза) – это первичный клинический ответ на внедрение и диссеминацию возбудителя. Отмечается у 50 – 90 инфицированных лиц, через 2– 5 месяцев после заражения. Продолжительность этой стадии 1 -2– 3 недели.

Клинические варианты: • Гриппоподобный, • Нуклеозоподобный (не менее 70%), • Серозные менингиты и менингоэнцефалиты, • Энцефолопатия с потерей ориентации • Наиболее часто встречающиеся симптомы: лихорадка, слабость, головная боль, явления фарингита, гепатоспленомегалия, расстройство стула, артралгии, миалгии, кожные высыпания.
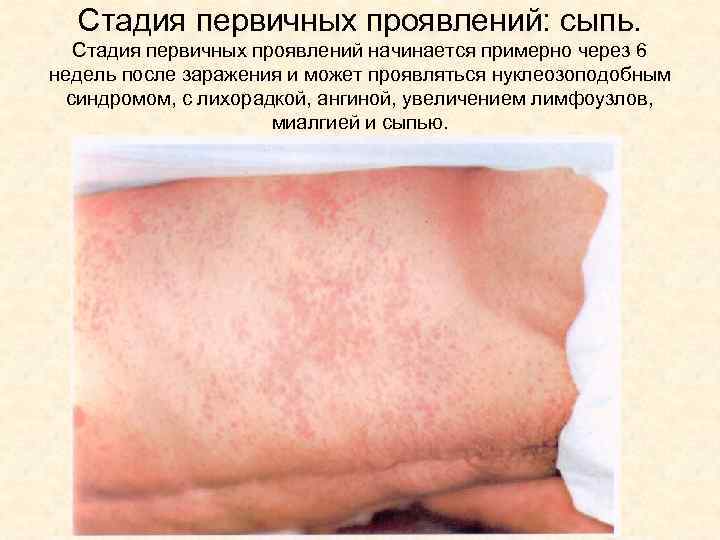
Стадия первичных проявлений: сыпь. Стадия первичных проявлений начинается примерно через 6 недель после заражения и может проявляться нуклеозоподобным синдромом, с лихорадкой, ангиной, увеличением лимфоузлов, миалгией и сыпью.

В. Острая ВИЧ-инфекция со вторичными заболеваниями. Ангина, паратонзиллярный абсцесс, кандидозы, диарейный синдром, сальмонеллёз, пневмонии (вплоть до пневмоцистной), В подавляющем большинстве случаев, острая ВИЧ-инфекция не диагностируется по той причине, что её принимают за мононуклеоз, аденовирусную инфекцию, респираторное заболевание, фарингит, краснуху, аллергическую реакцию. Назначение противоретровирусной терапии в ранней стадии ВИЧ-инфекции значительно отдаляет сроки развития СПИДа.

III. Субклиническая стадия. Кроме клинически выраженных проявлений наблюдается много случаев стертых клинических проявлений, когда больной замечает только отдельные симптомы: кратковременное повышение температуры тела, появление сыпи. Иногда характеризуется отсутствием клинических проявлений. Определяются антитела к антигенам ВИЧ (сероконверсия). В тоже время эту фазу нельзя назвать бессимптомной, так как частым, хотя и единственным признаком может быть увеличение лимфоузлов. Персистирующая генерализованная лимфоаденопатия. Характеризуется увеличением не менее 2 -х групп лимфоузлов (заднешейных, подмышечных, локтевых, подключичных, исключая паховые). К локальным на слизистых гениталий в этой стадии наблюдается рецидивирующий генитальный герпес, кандидоз влагалища, кондиломы. В целом продолжительность третьей стадии от 2– 3 лет до 10– 15 лет. Продолжительность субклинической фазы ВИЧ-инфекции связана с сохранением уровня СД 4 -лимфоцитов более 0, 5× 109/л. Критическим уровнем считается уменьшение количества СД 4 -лимфоцитов до 0, 5× 109/л. После зтого начинаются проявления оппортунистических заболеваний, т. е. болезнь вступает в принципиально новый период - стадию вторичных заболеваний.

IV. Стадия вторичных заболеваний. • На фоне иммунодефицита развиваются ВИЧассоциированные заболевания. Разграничение IV стадии на фазы А, Б и В основывается на степени выраженности ВИЧ-ассоциированных заболеваний – от поверхностных поражений кожи и слизистой при 4 А до поражений внутренних органов при 4 Б и генерализации процесса при 4 В. • IV А. Потеря массы тела менее 10 %, поверхностные грибковые, бактериальные, вирусные инфекции кожи и слизистых (опоясывающий лишай, повторные фарингиты и синуситы). • Фаза прогрессирования (без противоретровирусной терапии, на фоне противоретровирусной терапии; • Фаза ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии.
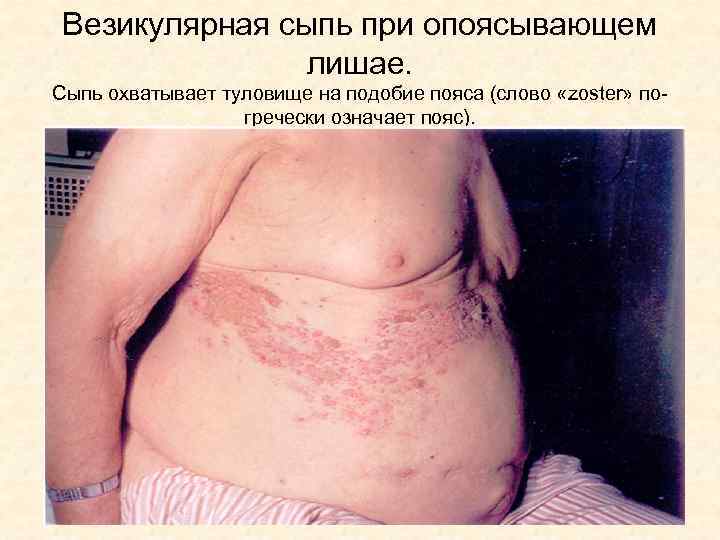
Везикулярная сыпь при опоясывающем лишае. Сыпь охватывает туловище на подобие пояса (слово «zoster» погречески означает пояс).
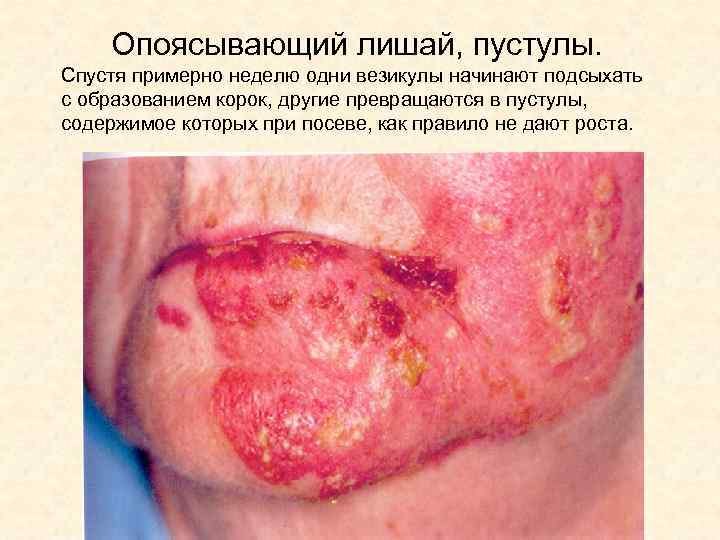
Опоясывающий лишай, пустулы. Спустя примерно неделю одни везикулы начинают подсыхать с образованием корок, другие превращаются в пустулы, содержимое которых при посеве, как правило не дают роста.
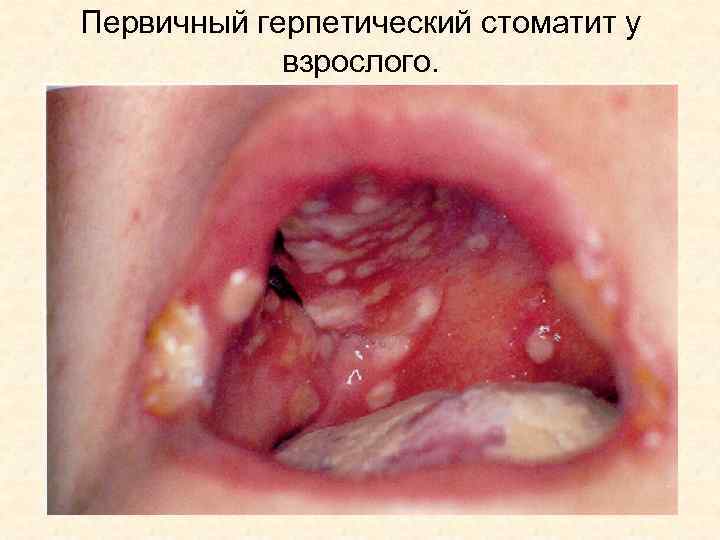
Первичный герпетический стоматит у взрослого.
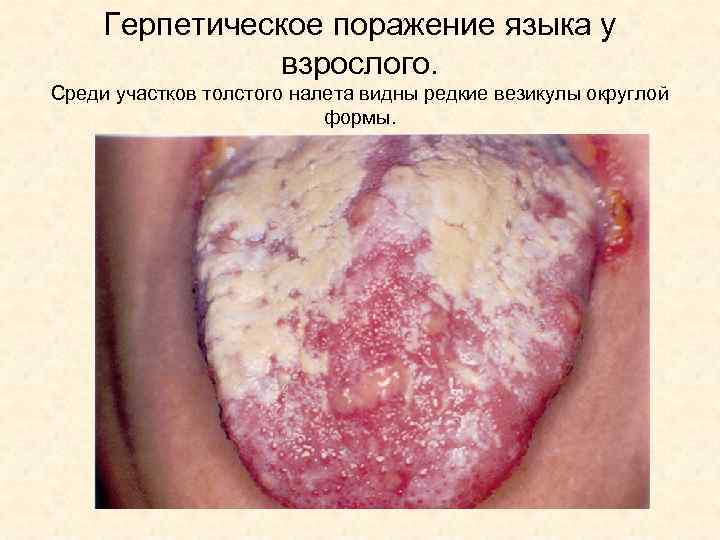
Герпетическое поражение языка у взрослого. Среди участков толстого налета видны редкие везикулы округлой формы.
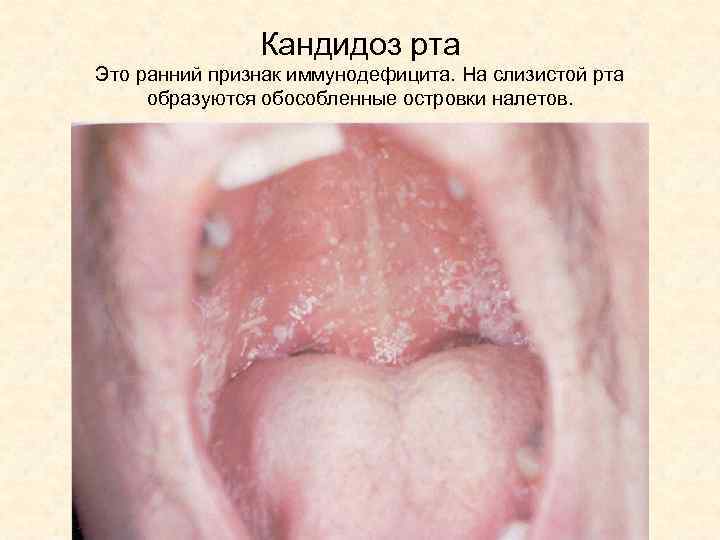
Кандидоз рта Это ранний признак иммунодефицита. На слизистой рта образуются обособленные островки налетов.
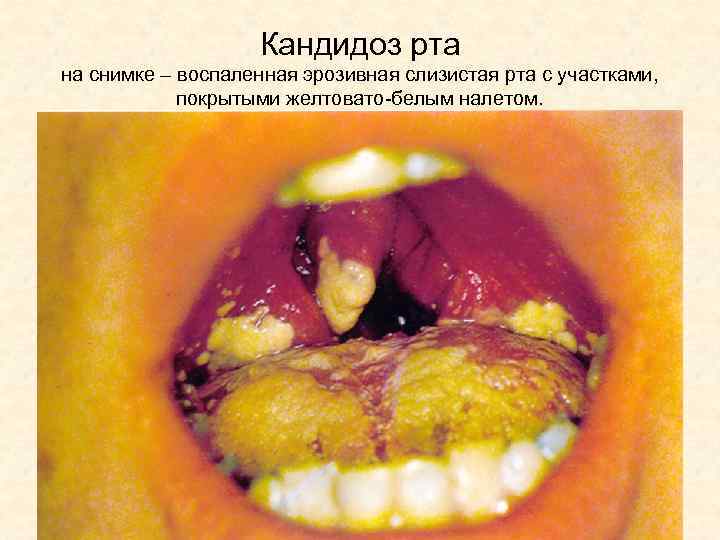
Кандидоз рта на снимке – воспаленная эрозивная слизистая рта с участками, покрытыми желтовато-белым налетом.

Волосистая лейкоплакия рта. Развивается при сочетанном заражении ВИЧ и вирусом инфекционного мононуклеоза. Это состояние возникает в конце стадии первичных проявлений ВИЧ-инфекции и свидетельствует о большой вероятности развития СПИДа в течение ближайших двух лет. Характеризуется образованием выпуклых белых бляшек, обычно расположенных в краевой зоне языка. Поверхность пораженных участков покрывается вертикальными бороздками, придающими ей складчатый вид. Бляшки обнаруживаются также на снимке и нижней поверхности языка, на слизистой щек и неба.
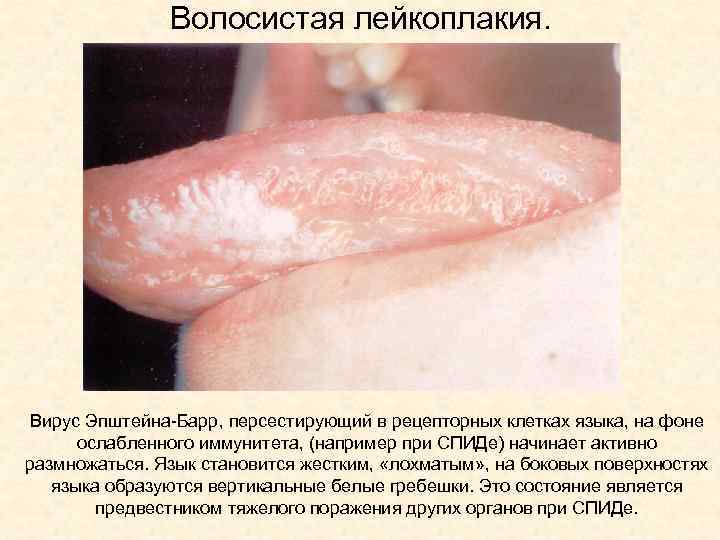
Волосистая лейкоплакия. Вирус Эпштейна-Барр, персестирующий в рецепторных клетках языка, на фоне ослабленного иммунитета, (например при СПИДе) начинает активно размножаться. Язык становится жестким, «лохматым» , на боковых поверхностях языка образуются вертикальные белые гребешки. Это состояние является предвестником тяжелого поражения других органов при СПИДе.
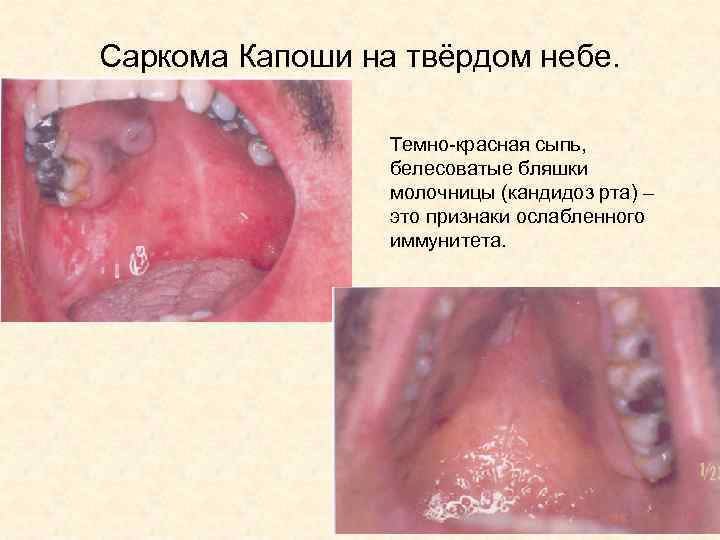
Саркома Капоши на твёрдом небе. Темно-красная сыпь, белесоватые бляшки молочницы (кандидоз рта) – это признаки ослабленного иммунитета.
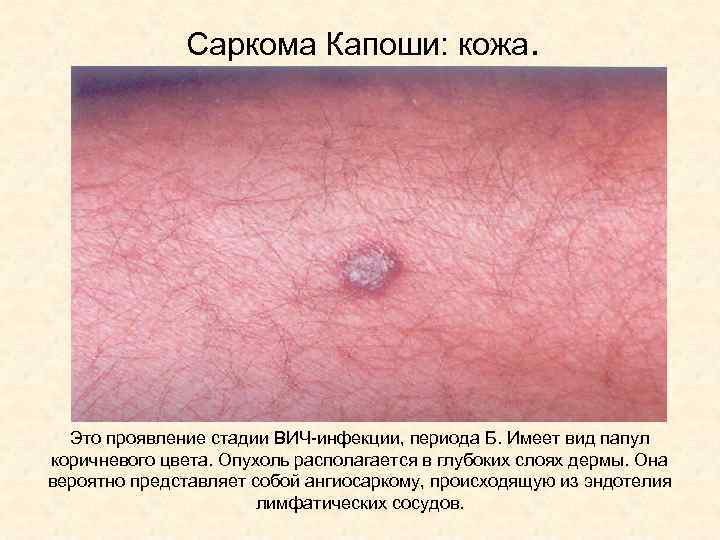
Саркома Капоши: кожа. Это проявление стадии ВИЧ-инфекции, периода Б. Имеет вид папул коричневого цвета. Опухоль располагается в глубоких слоях дермы. Она вероятно представляет собой ангиосаркому, происходящую из эндотелия лимфатических сосудов.
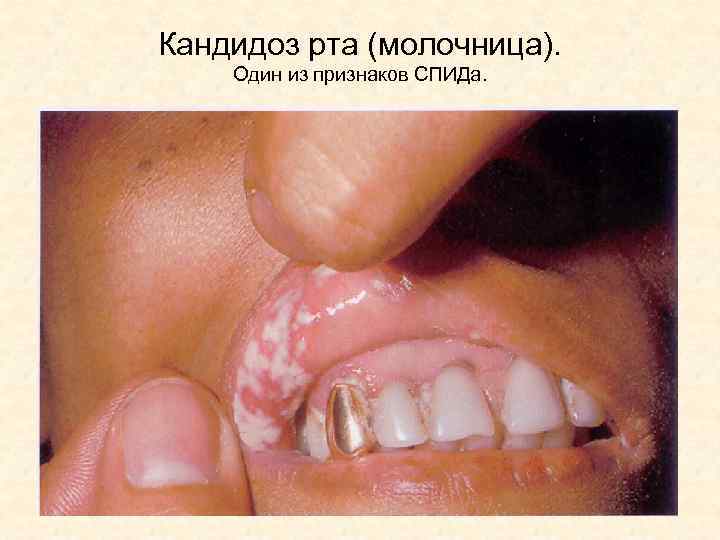
Кандидоз рта (молочница). Один из признаков СПИДа.
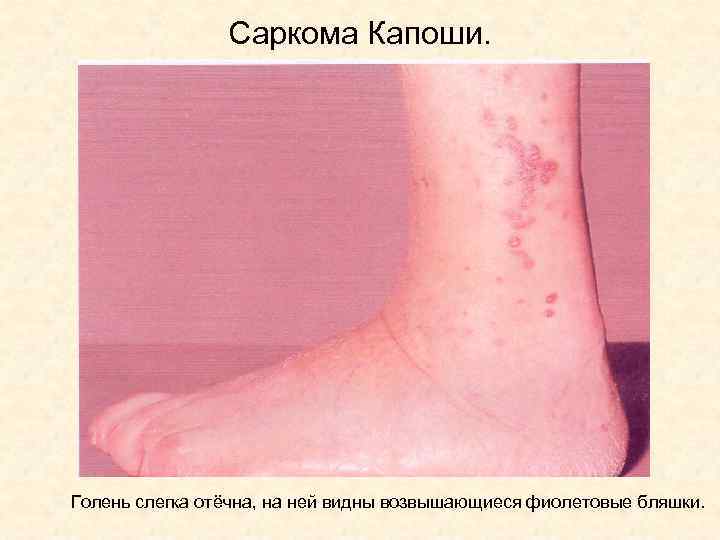
Саркома Капоши. Голень слегка отёчна, на ней видны возвышающиеся фиолетовые бляшки.
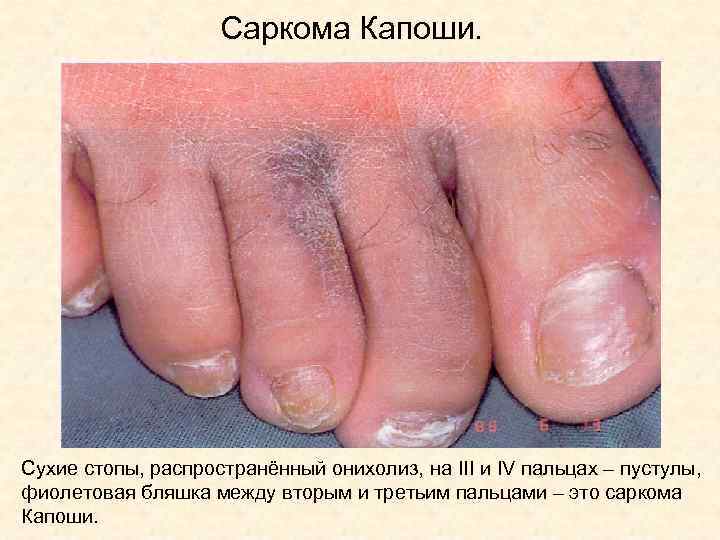
Саркома Капоши. Сухие стопы, распространённый онихолиз, на III и IV пальцах – пустулы, фиолетовая бляшка между вторым и третьим пальцами – это саркома Капоши.

• IVБ. Прогрессирующая потеря массы тела (более 10 %), не объяснимая лихорадка с выше 1 месяца, волосистая лейкоплакия, туберкулез, повторные стойкие бактериальные, вирусные, протозойные поражения внутренних органов (без диссеминации) или глубокое поражение кожи, дессеменированный опоясывающий лишай, локализованная форма саркомы Капоши. • Фаза прогрессирования (без противоретровирусной терапии, на фоне противоретровирусной терапии); • Фаза ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии); Развивается через 5– 7 лет от момента заражения.

• IVВ. Кахексия; генерализованные бактериальные, вирусные, грибковые, протозойные, паразитарные заболевания (пневмоцистная пневмония, внелегочный туберкулез, кандидоз пищевода, бронхов, легких, атипичные микобактериозы, дессиминированная саркома Капоши, поражения ЦНС различной этиологии). • Фаза прогрессирования (без противоретровирусной терапии, на фоне противоретровирусной терапии); • Фаза ремиссии (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии); Развивается через 7– 10 лет от момента заражения.

V. Терминальная стадия (СПИД). • Больные прикованы к постели, непрекращающаяся лихорадка, деменция. Летальный исход предопределен. • По классификации наряду со стадиями принято различать формы болезни: легочную, нервную, желудочно-кишечную и недифференцированную (с выраженной лихорадкой без четких < Назад органных поражений).


Диагностика. Методы • • • Диагностика основывается на эпидемиологических, клинических и лабораторных критериях. Эпидемиологические критерии включают установления принадлежности больного к одной из групп риска; Клинические критерии высокой вероятности по данным ВОЗ. Саркома Капоши у лиц моложе 60 лет. Хроническая диарея не установленной этиологии (свыше 1– 2 месяцев). Лихорадка неясного происхождения (свыше 1– 2 месяца). Хроническая пневмония, резистентная и плохо поддающаяся лечению. Лимфомы головного мозга. Беспричинное похудание с дефицитом массы тела свыше 10 % от должной. Генерализованные лимфоаденопатии с увеличением лимфоузлов различной локализации

III. Лабораторные критерии. • Самый доступный метод лабораторной диагностики – выявление антител к ВИЧ в сыворотке крови. Антитела к ВИЧ появляются у 90– 95 % инфицированных в течение 3 месяцев после заражения, у 5– 9 % – через 6 месяцев, у 0, 5– 1 % – в более поздние сроки. В качестве первого теста используют иммуноферментный анализ (ИФА), но он может давать ложноположительные реакции. В качестве второго «подтверждающего» теста применяют реакцию «иммунный блотинг» (определяются антитела к отдельным частицам структуры ВИЧ). • Возможно выделение вируса из крови, плазмы, слюны, спинномозговой жидкости, но вирусологический метод не получил широкого распространения. • Определение генетического материала ВИЧ (ПЦР). • В общем анализе крови наблюдается лейкопения. При исследовании иммунологии крови отмечается уменьшение Тлимфоцитов (особенно Т-хелперов – ниже 0, 4 х 109). < Назад

Принципы лечения • Создание лечебно-охранительного психологического режима. • Своевременное начало этиотропной терапии. • Тщательный выбор лекарственных препаратов с подбором необходимого минимума. • Ранняя диагностика вторичных заболеваний и их своевременное лечение. • Противоретровирусные препараты (АЗТ, дидекс, ламивудин, ставудин) могут использоваться в виде монотерапии (лечение одним препаратом, чаще ингибитором обратной транскриптазы), битерапии (применение двух препаратов из группы ингибиторов обратной транскриптазы) и комбинированной терапии (сочетание ингибиторов обратной транскриптазы и ингибитора протеазы – инвираз, криксиван, норвир, нельфинавир). • Превентивная терапия вторичных заболеваний у больных ВИЧинфекцией проводится по эпидемиологическим, клиническим иммунологическим показаниям, антибиотиками, сульфаниламидами, противогрибковыми средствами.


Профилактика • Основными являются меры первичной профилактики, направленные на предотвращение заражения ВИЧ. • При наркотическом пути передачи основными аспектами профилактики являются: первичная профилактика наркомании, распространение информации в среде наркоманов об «относительно безопасном» употреблении наркотиков в плане заражения ВИЧ; лечение наркомании. • Важной проблемой является формирование здорового образа жизни, прежде всего сексуальной культуры подрастающего поколения. • Безопасный секс – это контакты с одним надежным партнером. • Защищенный секс – использование презервативов. • Профилактика и лечение заболеваний передающихся половым путем и воспалительных заболеваний половой сферы. • Созданию анти. ВИЧ/СПИД вакцины ученые всего мира прилагают громадные усилия, но тем не менее все это в перспективе. < Назад

Роль медицинского работника в профилактике • • Предупреждение передачи инфекции парентеральным путем включает в себя меры профилактики профессионального заражения. Соблюдение мер личной профилактики. Все манипуляции связанные с нарушением целостности кожных покровов проводить в резиновых перчатках, халате, марлевой повязке или защитных очках. Риск инфицирования ВИЧинфекцией при проколе через перчатку снижается на 50 %, при использовании двойных перчаток в 6 раз. Медработникам необходимо правильно действовать в аварийных ситуациях: При попадании зараженного материала на слизистую глаза ее немедленно обрабатывают 0, 05 % марганцовокислого калия. Не тереть! При попадании крови на слизистую носа необходимо промыть 0, 05 % марганцовокислого калия. При попадании крови в рот прополоскать 70 спиртом или 0, 05 % марганцовокислого калия. При попадании крови на поврежденные кожные покровы – выдавить кровь из ранки, обработать рану 70 спиртом или 5 % настойкой йода. Руки промыть проточной водой с мылом и повторно протереть 70 спиртом. При обслуживании в ЛПУ пациента с ВИЧ-инфекцией медработник должен принять все меры предосторожности и оказать необходимую помощь, не предавая диагноз огласке.

Данные меры профилактики оговорены в приказах: • № 335 от 26. 12. 88. «О дополнительных мерах по усилению борьбы с распространением СПИДа в РСФСР» . • № 170 от 16. 08. 94. «О мерах по совершенствованию профилактики и лечения ВИЧ-инфекции в РФ» . • № 295 от 30. 10. 95. «Перечень показаний для обследования на ВИЧ в целях улучшения качества диагностики» . • № 234 от 4. 06. 02. «О мерах по предупреждению вертикальной передачи ВИЧ-инфекции» . Приказ ДЗ администрации Тюменской области. • Федеральный закон от 30. 03. 95. № 38 – ФЗ. «О предупреждении распространения в РФ заболевания, вызываемого вирусом иммунодефицита человека» .

< Назад
СПИД. нов.вар..ppt