общие_анестетики_исп.ppt
- Количество слайдов: 46

Тема лекции: «Общие анестетики»

• Общие анестетики – препараты, вызывающие состояние общей анестезии или наркоза. Данное состояние характеризуется обратимым угнетением ЦНС, сопровождающимся утратой сознания, подавлением всех видов чувствительности и рефлекторных реакций, а также снижением тонуса скелетных мышц.

Историческая справка • До открытия средств для наркоза операции проводились только по жизненным показаниям • Для обезболивания использовали этиловый спирт, продукты индийской конопли, опий. Хирургические вмешательства часто сопровождались развитием болевого шока и заканчивались смертельным исходом. Внедрение средств для наркоза в хирургическую практику стало выдающимся событием в медицине.

Историческая справка • Впервые ингаляционный наркоз был проведен в США. Зубной врач Уэллс в 1844 г. провел безболезненное удаление зубов под наркозом закисью азота. • В 1842 г. хирург Кроуфорд Лонг из штата Джорджия под эфирным наркозом удалил опухоль на шее у больного.

Историческая справка • В 1946 г. была успешно проведена публичная операция под эфирным наркозом известным хирургом Уорреном, наркотизацию осуществлял Мортон. • В России первую операцию (мастэктомия) с применением эфирного наркоза провел директор факультетской хирургической клиники Московского университета Федор Иванович Иноземцев в 1847 г.

Историческая справка • С 1847 г. эфирный наркоз (диэтиловый эфир) стал применять выдающийся русский хирург Н. И. Пирогов. Он впервые сконструировал наркозную маску (близкую к современной) и применил эфир для наркоза в военно-полевых условиях. Во время русско-турецкой войны, будучи на передовых позициях, великий русский хирург Н. И. Пирогов провел около 100 эфирных наркозов без осложнений.
Историческая справка В 1847 г. в Шотландии Джейсоном Симпсоном был применен хлороформ для обезболивания родов. В этом же году в медицинскую практику внедрен хлорэтил. В 1956 г. – фторотан; в 1973 г. – энфлуран; в 1981 г. – изофлуран.

Механизмы общей анестезии «Липидная» и «белковая» теории анестезии Молекулярный механизм действия общих анестетиков (ОА) остается одной из загадок фармакологии! Историческая справка «Липидная» теория анестезии. В 1899 -1901 Мейер и Овертон независимо друг от друга установили, что мощность многих анестетиков прямо пропорциональна их растворимости в оливковом масле. «Белковые» теории анестезии (80 -е годы прошлого столетия). ОА взаимодействуют с рецепторными белками, вызывая конформационные изменения их структуры, влияющие на функцию ионных каналов и ферментов.

Механизмы общей анестезии Общие анестетики (ОА) растворяются в фосфолипидах мембран нейронов Изменение физико-химические свойств мембран Ингибирование высвобождения нейротрансмиттеров Потеря способности ионных каналов эффективно функционировать

Наиболее чувствительны к действию общих анестетиков : кора больших полушарий, таламус, ретикулярная формация, спинной мозг. Однако устойчивы дыхательный и сосудодвигательный центры продолговатого мозга. Неодинаковая реакция структур ЦНС на воздействие общих анестетиков приводит к последовательному развитию стадий наркоза.

Классические 4 стадии наркоза вызывает эфир • I стадия - анальгезия (3 -8 мин). Характеризуется утратой болевой чувствительности и помрачением сознания. Затем наступает утрата тактильной и температурной чувствительности. • II стадия – возбуждение (1 -3 мин). Развивается двигательное и речевое возбуждение, беспокойство с попытками уйти с операционного стола. Рефлексы и тонус скелетных мышц повышены. Возможна рвота, тахикардия и повышение АД.

III стадия - хирургического наркоза (наступает через 10 -15 мин после начала ингаляции). В зависимости от глубины наркоза различают несколько уровней наркозного сна. В связи с особой важностью этой стадии наркоза для хирургии целесообразно знать все ее уровни. 1 -й уровень (III) — поверхностный наркоз или уровень движения глазных яблок: кругообразные движения глазных яблок, миоз (реакция зрачка на свет сохраняется).

2 -й уровень (III) — лёгкий наркоз или уровень роговичного рефлекса. Утрачиваются роговичный, глоточный и гортанный рефлексы, тонус скелетных мышц снижен. 3 -й уровень (III) — глубокий наркоз или уровень расширения зрачков. Зрачки широкие, вяло реагируют на свет, рефлексы утрачены. Полное расслабление скелетных мышц, включая и межреберные. Дыхание поверхностное, диафрагмальное. АД . Проведение наркоза на этом уровне опасно для жизни больного, поскольку граничит с агональной стадией.
IV стадия – пробуждения. Как только прекращается подача ОА, концентрация их в крови уменьшается, функции восстанавливаются в последовательности, обратной их исчезновению.

Однако ни одна теория полностью не объясняет механизмов общей анестезии, это предполагает наличие у препаратов других механизмов реализации действия. В связи с этим сегодня внимание исследователей приковано к возможным специфическим рецепторам для общих анестетиков.

Мишени общих анестетиков Анатомические мишени ОА могут воздействовать на: ствол мозга, кору, ретикулярную активирующую систему, базальные ганглии, мозжечок, двигательные пути спинного Общие мозга – где подавляют возбудимость нейронов и анестетики проведение по ним импульсов.

Мишени общих анестетиков Клеточные мишени Анатомические мишени На клеточном уровне ОА оказывают 2 важных эффекта: 1) вызвают гиперполяризацию нейронов – изменяется их деятельность, а также деятельность генераторов ритма. 2)оказывают выраженные изменения синаптической Общие передачи. ОА подавляют передачу в возбуждающих анестетики синапсах и оказывают облегчающий эффект в тормозных синапсах. Клеточные мишени

Мишени общих анестетиков Молекулярные мишени Анатомические мишени ОА действуют на несколько молекулярных мишеней: 1) рецепторы, сопряженные с ионными каналами. хлорные каналы: а)сопряженные с рецепторами тормозного медиатора ГАМК - ГАМКа-рецепторы, б) глицинрегулируемые ; калиевые каналы (активация→гиперполяризация мембран нейронов) 2) глутаматные NMDA-рецепторов – хемочувствительные катионные каналы, регулирующие токи Са 2+ в клетки (угнетение). Клеточные Молекулярные 3) центральные N-холинорецепторы (угнетение) Общие анестетики мишени
Мишени общих анестетиков Анатомические мишени Общие анестетики Клеточные мишени Молекулярные мишени Резюме: механизмы общей анестезии до конца не известны.

Требования, предъявляемые к идеальному анестетику 1. Обеспечение достаточной глубины наркоза. 2. Хорошая управляемость – анестетик должен обеспечивать плавное введение в наркоз и достаточно быстрое выведение из него. 3. Минимальная токсичность и безопасность применения. 4. Наличие большой широты терапевтического действия. 5. Отсутствие раздражающего действия на слизистые оболочки и повреждающего действия на эндотелий сосудов, а также воздействия на материалы, применяемые в анестезиологической аппаратуре (резина, металл).

Классификация общих анестетиков 1. Ингаляционные анестетики: • летучие жидкости: галотан (фторотан), энфлуран (этран), изофлуран (форан), севофлуран; • газообразные: закись азота. 2. Неингаляционные анестетики (внутривенные): • препараты короткого действия (3 -5 мин): пропанидид (сомбревин), пропофол (диприван); • препараты средней продолжительности действия (20 -30 мин): кетамин (калипсол), тиопентал-натрий (пентотал); • препараты длительного действия (0, 5 -2 часа): натрия оксибутират.

Ингаляционные анестетики • Доставляются в организм ингаляционно с помощью специальных аппаратов
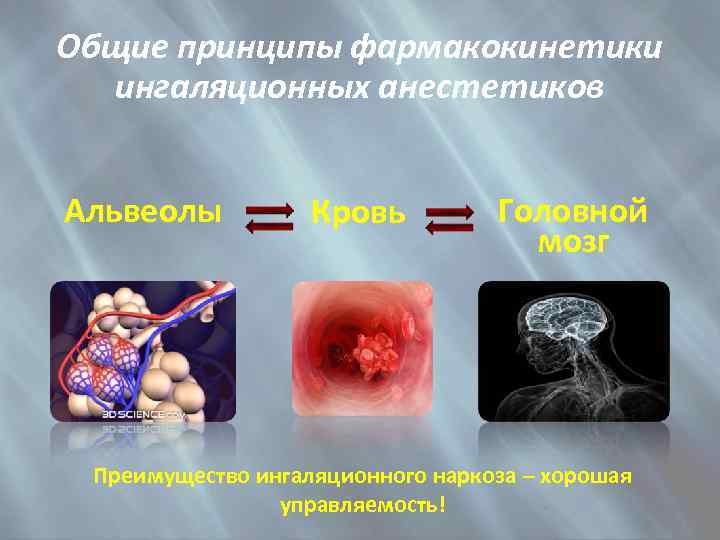
Общие принципы фармакокинетики ингаляционных анестетиков Альвеолы Кровь Головной мозг Преимущество ингаляционного наркоза – хорошая управляемость!
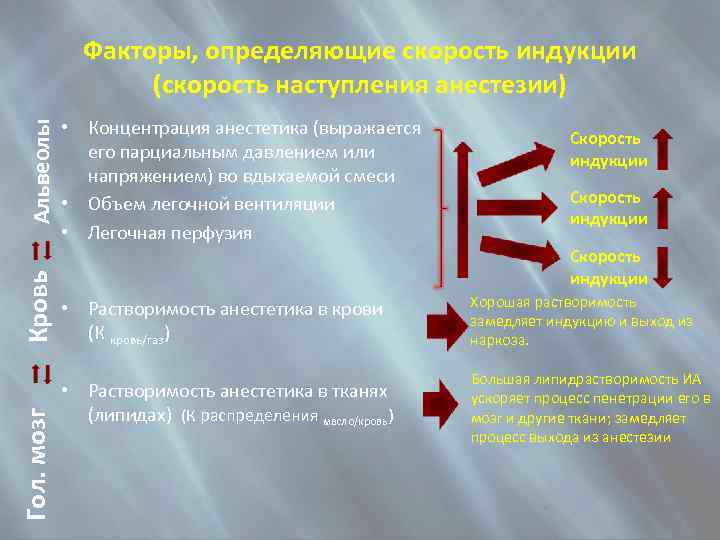
Гол. мозг Кровь Альвеолы Факторы, определяющие скорость индукции (скорость наступления анестезии) • Концентрация анестетика (выражается его парциальным давлением или напряжением) во вдыхаемой смеси • Объем легочной вентиляции • Легочная перфузия Скорость индукции • Растворимость анестетика в крови (К кровь/газ) Хорошая растворимость замедляет индукцию и выход из наркоза. • Растворимость анестетика в тканях (липидах) (К распределения масло/кровь) Большая липидрастворимость ИА ускоряет процесс пенетрации его в мозг и другие ткани; замедляет процесс выхода из анестезии
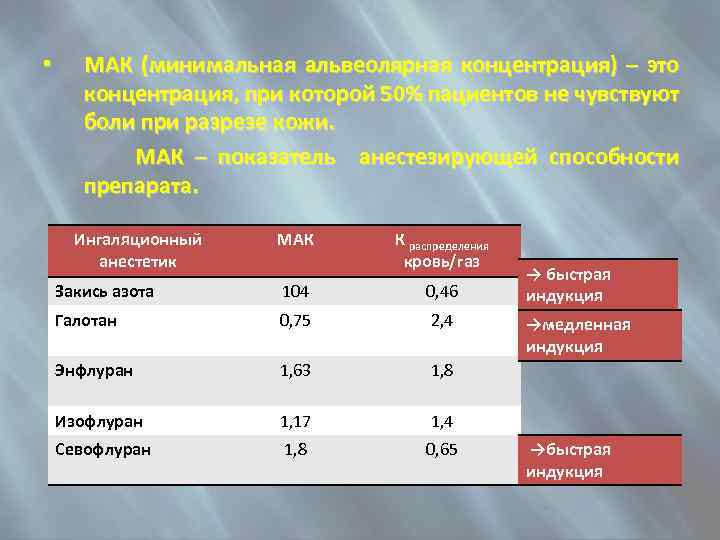
МАК (минимальная альвеолярная концентрация) – это концентрация, при которой 50% пациентов не чувствуют боли при разрезе кожи. МАК – показатель анестезирующей способности препарата. • Ингаляционный анестетик МАК К распределения кровь/газ Закись азота 104 0, 46 Галотан 0, 75 2, 4 Энфлуран 1, 63 1, 8 Изофлуран 1, 17 1, 4 Севофлуран 1, 8 0, 65 → быстрая индукция →медленная индукция →быстрая индукция

Галотан – летучая жидкость, испаряющаяся при комнатной температуре. Синтезирован в 1950 -1955 гг. Чарльзом Саклингом. • Сильный общий анестетик, с умеренным анальгетическим действием. • Имеет высокий коэффициент распределения кровь/газ (сравнительно медленное наступление анестезии) и высокий коэффициент распределения масло/кровь (накапливается при длительном введении).
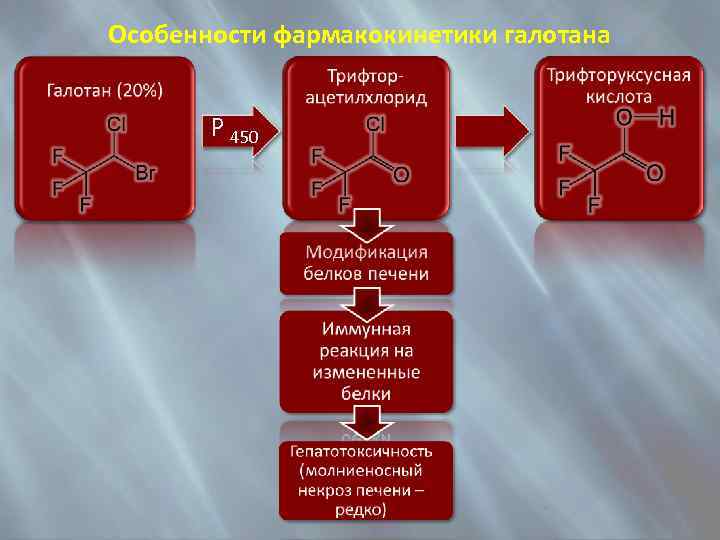
Особенности фармакокинетики галотана P 450

Дополнительные свойства галотана • Н-холиноблокирующее действие снижает тонус скелетных мышц. • Снижает тонус гладких мышц (в частности, бронхов, устраняет бронхоспазм у больных с астматическим состоянием). • Блокирует α 1 -АР снижает дозозависимо АД, что уменьшает кровопотерю при операции, а также опасность отека мозга и легких. • Расширяет церебральные сосуды (возможно повышение ВЧД), увеличивает мозговой кровоток, снижает потребление кислорода головным мозгом.

Побочные эффекты галотана 1. Угнетение дыхания: ЧДД ↑, но ДО и МОД ↓ Причины: 1) Н-холиноблокирующая активность → ↓ тонуса дыхательных мышц. 2) угнетение проводящих путей в стволе головного мозга (в высокой концентрации 1 -2 МАК) 2. Брадикардия (усиление тонуса блуждающего нерва). 3. Аритмия (экстрасистолия, желудочковая тахикардия, фибрилляция желудочков) в результате сенсибилизации β- рецепторов миокарда. Во время данного наркоза крайне опасно введение катехоламинов и атропина, а также возникновение гипоксии.

Побочные эффекты галотана 4. Гепатотоксичность (галотановый гепатит). От легкого преходящего повреждения печени приблизительно у 25% больных до (очень редко 1 на 10 000 анестезий) молниеносный некроз печени (летальность 50 -80%) в течение 5 суток после операции. 5. Нефротоксичность, мутагенность, канцерогенность, тератогенность (часто возникают у медперсонала, регулярно присутствующего на операциях). 6. Аллергические реакции у лиц, работающих с галотаном. 7. Злокачественная гипертермия у больных с врожденными пороками костно-мышечной системы (повышение температуры до 41 -42 С и часто с летальным исходом). 8. Психические изменения.
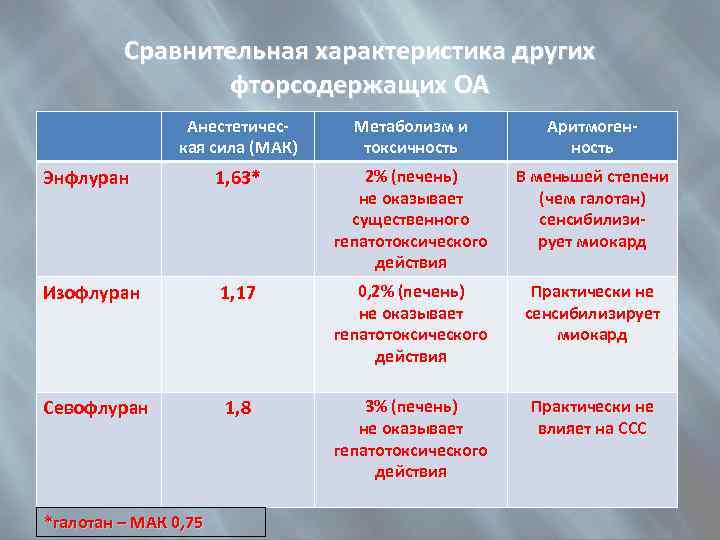
Сравнительная характеристика других фторсодержащих ОА Анестетическая сила (МАК) Метаболизм и токсичность Аритмогенность Энфлуран 1, 63* 2% (печень) не оказывает существенного гепатотоксического действия В меньшей степени (чем галотан) сенсибилизирует миокард Изофлуран 1, 17 0, 2% (печень) не оказывает гепатотоксического действия Практически не сенсибилизирует миокард Севофлуран 1, 8 3% (печень) не оказывает гепатотоксического действия Практически не влияет на ССС *галотан – МАК 0, 75

Закись азота Характеристика анестетика: • индукция анестезии и пробуждение наступают очень быстро (низкий коэффициент кровь/газ); • хорошо растворяется в липидах ЦНС, наркоз наступает очень быстро; • во время индукции могут возникать возбуждение и эйфория. В XIX веке анестетик называли «веселящим газом» ; • выраженный анальгетический эффект: смесь закиси азота и кислорода в равных объемах (Энтонокс) применяется для обезболивания родов, инфаркта миокарда, малых хирургических вмешательств.
Даже в высокой концентрации (95%) не достигается полного подавления рефлексов, не снижается тонус скелетной мускулатуры. Для поучения глубокого наркоза закись азота комбинируют с ИА и неингаляционными анестетиками и миорелаксантами.

Влияние на органы и системы Дыхание: • в анестетических концентрациях ↑ ЧДД. Сердечно-сосудистая система: • не оказывает значимого влияния на гемодинамику, не сенсибилизирует миокард к катехоламинам. ЦНС: • увеличивает мозговой кровоток и потенцирует вазодилатацию, вызываемую галогензамещенными ИА, при совместном применении. • при мононаркозе не угнетает ДЦ и СДЦ, но при комбинированном и потенцированном наркозе усиливает угнетение дыхания.

побочные эффекты закиси азота • при повторном применении: макроцитарная анемия, лейкопения и тромбоцитопения (ингибирует В 12 зависимый фермент метионинсинтетазу). • при длительном введении: гипоксия, особенно, с одновременным использованием миорелаксантов. • воздушная эмболия, разрыв барабанной перепонки, метеоризм, сдавление легкого при пневмотораксе.

Неингаляционные анестетики Общая характеристика: • неингаляционные наркозные средства вводят в вену, в мышцу и внутрикостно вызывают потерю сознания в течение времени, за которое кровь из места инъекции попадает в головной мозг (от 20 -30 с при инъекции в вену руки) быстрое начало действия связано с высоким уровнем кровоснабжения головного мозга (25% сердечного выброса). Наркоз развивается практически без стадии возбуждения и отличается малой управляемостью

Препараты короткого действия (3 -5 мин) Пропанидид (сомбревин): сложный эфир незначительная анальгетическая активность стимулирует рвотный и дыхательный центры повышает мышечный тонус эффект при введении в вену развивается через 20 -40 сек и длится 3 -5 мин (гидролизуется псевдохолинэстеразой плазмы крови и перераспределяется в жировую ткань) • сознание восстанавливается через 2 -3 мин после окончания хирургической стадии наркоза Применение: в основном для вводного наркоза и при кратковременных операциях (биопсия, бронхоскопия и т. д. ). • • •

Побочные эффекты 1. Брадикардия, сердечная недостаточность (блокада β-АР сердца) 2. Гипотензия (редко – рефлекторная тахикардия) 3. Бронхоспазм, анафилактический шок (гистаминолиберация) 4. Тромбофлебит 5. Гипервентиляция с последующим угнетением дыхания вплоть до кратковременной (5 -10 сек) остановки (причина – гипокапния, т. к. препарат стимулирует ДЦ, что приводит к интенсивному удалению углекислоты)

Препараты средней продолжительности действия (20 -30 мин) Кетамин (калипсол) Особенности кетаминового наркоза: • практически отсутствует гипнотический эффект • вызывает «диссоциативную» анестезию (преимущественно блокирует таламокортикальные связи и подкорковые образования таламуса), характеризующуюся антероградной амнезией и выраженной анальгезией. • «Диссоциативная» анестезия: у пациента отсутствует боль (ощущается где-то в стороне), частично утрачивается сознание, но сохраняются рефлексы, тонус скелетных мышц, дыхание. • Кетамин начинает действовать примерно через 30 -60 сек после в/в инъекции.
• При выходе из кетаминового наркоза возможны бред, галлюцинации, двигательное возбуждение. • В первые сутки также риск острых психических нарушений – ярких, устрашающих сновидений, иллюзий, галлюцинаций и делирия. Психические нарушения чаще развиваются у женщин и гораздо реже у детей. • В послеоперационном периоде нередко возникают тошнота и рвота

Применение кетамина • малые хирургические вмешательства, обезболивание (в т. ч. на догоспитальном этапе), обработка ожогов, перевязки т. п. • для седации и премедикации у детей (внутрь или ректально) • индукция анестезии Противопоказания: • нарушение мозгового кровообращения • артериальная гипертензия • эклампсия • сердечная недостаточность • эпилепсия и другие судорожные заболевания

Тиопентал-натрий (пентотал) является производным барбитуровой кислоты Особенности анестезии: • при в/в введении эффект развивается очень быстро – «на конце иглы» и сохраняется 20 -25 мин (высокая липидрастворимость). Небольшая продолжительность анестезии – быстрое перераспределение в ткани (жировая ткань, скелетные мышцы) • в вену препарат вводят медленно – иначе коллапс. Детям иногда вводят ректально • тиопентал из жировой ткани постепенно поступает в кровь и поддерживает концентрацию, вызывающую сонливость, длящуюся часами • большой период полувыведения (около 10 часов) – при повторном введении велика опасность передозировки.

Влияние на органы и системы Влияние на ЦНС: • угнетает дыхание • уменьшает мозговой кровоток и снижает ВЧД • обладает противосудорожной активностью, эффективен при эпилептическом статусе • снижает потребление кислорода (антигипоксическое действие) Изменения со стороны сердечно-сосудистой системы: • дозозависимое гипотензивное действие • ↓ сердечного выброса (угнетающее действие на СДЦ) (высокие дозы – прямое угнетающее влияние на миокард)

Препараты длительного действия (0, 5 -2 часа) Натрия оксибутират – ГОМК (гамма-оксимасляная кислота) • по химическому строению и фармакологическим свойствам близок к ГАМК, но в отличие от последней, легко проникает через ГЭБ. • в малых дозах оказывает седативный и снотворный эффекты, в больших дозах - противосудорожное и наркотическое действие. • обладает элементами ноотропной активности и выраженным антигипоксическим действием.

• не угнетает ДЦ и СДЦ, умеренно повышает АД (сенсибилизация α-АР сосудов к катехоламинам) • при в/венном введении через 7 -10 мин вызывает умеренную анальгезию. Хирургическая стадия наркоза наступает примерно через 30 мин и продолжается 2 -4 часа. Применяют в качестве базисного и вводного наркоза; как противошоковое средство; для обезболивания родов; в комплексной терапии гипоксии, включая гипоксию головного мозга.

Благодарю за внимание!
общие_анестетики_исп.ppt