презентация рус 2 лекции ссс.ppt
- Количество слайдов: 82
 Тема лекции: « «Клинические признаки поражения сердечно сосудистой системы у детей. Семиотика врожденных пороков сердца и сосудов у детей» доцент Калашникова Е. А. 2013
Тема лекции: « «Клинические признаки поражения сердечно сосудистой системы у детей. Семиотика врожденных пороков сердца и сосудов у детей» доцент Калашникова Е. А. 2013
 АКТУАЛЬНОСТЬ ТЕМЫ: 1. В структуре кардиоваскулярной патологии новорожденных и детей первого года жизни ВПС занимают 65 -70%. 2. Частота ВПС составляет в Европе – 6, 6 на 1000 рожденных живыми, в США – 5, 76, в Канаде – 3, 57 случаев. 3. Распространенность ВПС по регионам – от 0, 7% до 1, 7%. 4. В структуре смертности, связанной с врожденными пороками развития, ВПС занимают первое место.
АКТУАЛЬНОСТЬ ТЕМЫ: 1. В структуре кардиоваскулярной патологии новорожденных и детей первого года жизни ВПС занимают 65 -70%. 2. Частота ВПС составляет в Европе – 6, 6 на 1000 рожденных живыми, в США – 5, 76, в Канаде – 3, 57 случаев. 3. Распространенность ВПС по регионам – от 0, 7% до 1, 7%. 4. В структуре смертности, связанной с врожденными пороками развития, ВПС занимают первое место.
 5. ВПС значительно влияют на уровень детской смертности в странах СНГ, составляя 11 -12% среди причин смертности младенцев. 6. Естественная смертность при всех ВПС у детей составляет около 40%. 7. Ежегодно в Украине рождается 5 – 5, 5 тысяч детей с ВПС, 35 -40% из них находится в критическом состоянии с первых дней и неделей и требуют неотложной интенсивной терапии и хирургической коррекции. 8. Большинство больных умирает на первом году жизни, а 70% из них – в первые месяцы жизни.
5. ВПС значительно влияют на уровень детской смертности в странах СНГ, составляя 11 -12% среди причин смертности младенцев. 6. Естественная смертность при всех ВПС у детей составляет около 40%. 7. Ежегодно в Украине рождается 5 – 5, 5 тысяч детей с ВПС, 35 -40% из них находится в критическом состоянии с первых дней и неделей и требуют неотложной интенсивной терапии и хирургической коррекции. 8. Большинство больных умирает на первом году жизни, а 70% из них – в первые месяцы жизни.
 9. Выживание младенцев с ВПС зависит от разных факторов: сложности сердечно-сосудистых аномалий, возраста пациента в момент выявления патологии, наличия экстракардиальных пороков развития. 10. Основные осложнения при естественном течении ВПС, оказывающие влияние на летальность: легочная гипертензия, сердечная недостаточность (90 -95%), нарушения ритма сердца и проводимости, наслоение инфекционного (септического) эндокардита, тяжелые рецидивирующие пневмонии, дистрофии 2 -3 -й степени (70 -80%), тромбоэмболические нарушения. 11. Сложность диагностики обусловлена большим полиморфизмом ВПС. В классификации, утвержденной Европейской Ассоциацией кардио-торакальных хирургов, указано 160 ВПС, а на практике встречается около 200 различных комбинаций.
9. Выживание младенцев с ВПС зависит от разных факторов: сложности сердечно-сосудистых аномалий, возраста пациента в момент выявления патологии, наличия экстракардиальных пороков развития. 10. Основные осложнения при естественном течении ВПС, оказывающие влияние на летальность: легочная гипертензия, сердечная недостаточность (90 -95%), нарушения ритма сердца и проводимости, наслоение инфекционного (септического) эндокардита, тяжелые рецидивирующие пневмонии, дистрофии 2 -3 -й степени (70 -80%), тромбоэмболические нарушения. 11. Сложность диагностики обусловлена большим полиморфизмом ВПС. В классификации, утвержденной Европейской Ассоциацией кардио-торакальных хирургов, указано 160 ВПС, а на практике встречается около 200 различных комбинаций.
 І. КЛАССИФИКАЦИЯ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА Пороки со сбросом крови слева направо (артериально венозный сброс) ( «белые пороки» ) : 1) дефект межжелудочковой перегородки (ДМЖП); 2) дефект межпредсердной перегородки (ДМПП); 3) открытый артериальный проток (ОАП). П. Пороки с венозно артериальным сбросом и артериальной гипоксемией ( «синие пороки» ): 1)Тетрада Фалло (триада, пентада); 2) Транспозиция магистральных сосудов 3) Синдром гипоплазии левого сердца. (ТМС); III. Пороки с препятствием кровотоку (с синдромом шлюза): 1)Стеноз устья аорты. 2) Коарктация аорты. 3) Изолированный стеноз легочной артерии.
І. КЛАССИФИКАЦИЯ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА Пороки со сбросом крови слева направо (артериально венозный сброс) ( «белые пороки» ) : 1) дефект межжелудочковой перегородки (ДМЖП); 2) дефект межпредсердной перегородки (ДМПП); 3) открытый артериальный проток (ОАП). П. Пороки с венозно артериальным сбросом и артериальной гипоксемией ( «синие пороки» ): 1)Тетрада Фалло (триада, пентада); 2) Транспозиция магистральных сосудов 3) Синдром гипоплазии левого сердца. (ТМС); III. Пороки с препятствием кровотоку (с синдромом шлюза): 1)Стеноз устья аорты. 2) Коарктация аорты. 3) Изолированный стеноз легочной артерии.
 Синдром перегрузки или гипертрофии отделов левых отделов сердца характерны: • усиленный приподнимающийся верхушечный толчок, • расширение границ сердца влево (рентгенографически и эхокардиографически), • признаки гипертрофии левого желудочка на ЭКГ (при стенозе и коарктации аорты),
Синдром перегрузки или гипертрофии отделов левых отделов сердца характерны: • усиленный приподнимающийся верхушечный толчок, • расширение границ сердца влево (рентгенографически и эхокардиографически), • признаки гипертрофии левого желудочка на ЭКГ (при стенозе и коарктации аорты),
 • • Синдром перегрузки или гипертрофии правых отделов сердца характерны: пульсация эпигастральной области, усиленный сердечный толчок, увеличение правого желудочка и предсердия (на рентгенограмме и ЭХОКГ), гипертрофия правых отделов на ЭКГ (при стенозе легочной артерии, ДМПП, тетраде Фалло, ТМС, гипоплазии левого сердца).
• • Синдром перегрузки или гипертрофии правых отделов сердца характерны: пульсация эпигастральной области, усиленный сердечный толчок, увеличение правого желудочка и предсердия (на рентгенограмме и ЭХОКГ), гипертрофия правых отделов на ЭКГ (при стенозе легочной артерии, ДМПП, тетраде Фалло, ТМС, гипоплазии левого сердца).
 Независимо от анатомического варианта порока выделяют 3 последовательные фазы: 1. Фаза адаптации с момента рождения идет постепенное приспособление организма к работе в условиях нарушенной гемодинамики. На первом году жизни легко развивается декомпенсация кровообращения, т. к. нарастают физические нагрузки, наслаиваются частые острые бронхолегочные заболевания (ОРИ, пневмонии) и др. • Осложнения: недостаточность кровообращения • ( I А, II Б, III стадии по смешанному, право и левожелудочковому типу); септический эндокардит; одышечно цианотические приступы; нарушение ритма и проводимости сердца.
Независимо от анатомического варианта порока выделяют 3 последовательные фазы: 1. Фаза адаптации с момента рождения идет постепенное приспособление организма к работе в условиях нарушенной гемодинамики. На первом году жизни легко развивается декомпенсация кровообращения, т. к. нарастают физические нагрузки, наслаиваются частые острые бронхолегочные заболевания (ОРИ, пневмонии) и др. • Осложнения: недостаточность кровообращения • ( I А, II Б, III стадии по смешанному, право и левожелудочковому типу); септический эндокардит; одышечно цианотические приступы; нарушение ритма и проводимости сердца.
 2. Фаза относительной компенсации различной продолжительности, зависит от формы и тяжести порока. Характеризуется относительной устойчивостью функционирования ССС, создаются условия для роста и развития ребенка (более или менее удовлетворительные). • Осложнения: недостаточность кровообращения I ІІА вследствие интеркуррентных заболеваний, септического эндокардита, ревматизм, нарушения ритма и проводимости, затяжные и хронические пневмонии.
2. Фаза относительной компенсации различной продолжительности, зависит от формы и тяжести порока. Характеризуется относительной устойчивостью функционирования ССС, создаются условия для роста и развития ребенка (более или менее удовлетворительные). • Осложнения: недостаточность кровообращения I ІІА вследствие интеркуррентных заболеваний, септического эндокардита, ревматизм, нарушения ритма и проводимости, затяжные и хронические пневмонии.
 3. Терминальная фаза (необратимая) после исчерпания всех адаптационных резервов организма развивается выраженная дистрофия миокарда с рефрактерной к лечению хронической недостаточности кровообращения, стенокардическим синдромом, тромбозами сосудов головного мозга и внутренних органов, гипертензионным (головные боли, обмороки, носовые кровотечения, инсульты), гепатолиенальным и геморрагическим синдромами.
3. Терминальная фаза (необратимая) после исчерпания всех адаптационных резервов организма развивается выраженная дистрофия миокарда с рефрактерной к лечению хронической недостаточности кровообращения, стенокардическим синдромом, тромбозами сосудов головного мозга и внутренних органов, гипертензионным (головные боли, обмороки, носовые кровотечения, инсульты), гепатолиенальным и геморрагическим синдромами.
 В фазе относительной компенсации на базе синдрома увеличенного легочного кровотока формируется легочная гипертензия. Ее проявления: • увеличение одышки, утомляемости, • периодическое возникновение «позднего» цианоза, • признаки перегрузки правых отделов сердца.
В фазе относительной компенсации на базе синдрома увеличенного легочного кровотока формируется легочная гипертензия. Ее проявления: • увеличение одышки, утомляемости, • периодическое возникновение «позднего» цианоза, • признаки перегрузки правых отделов сердца.
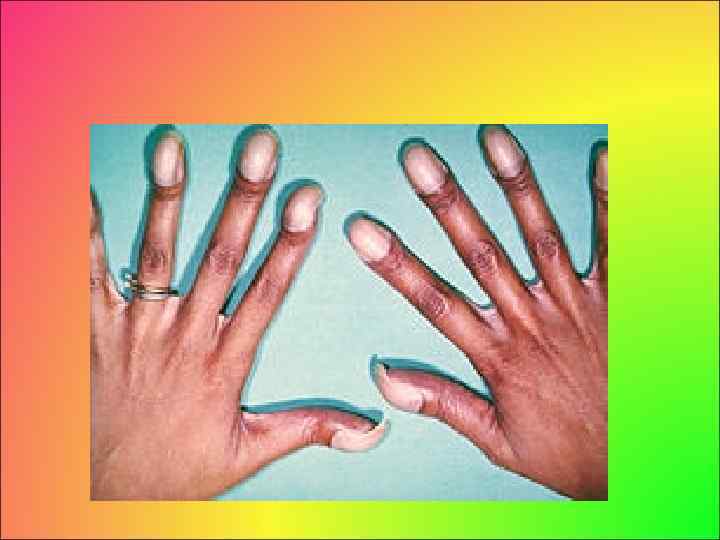
 Синдром уменьшенного кровотока через легкие характеризуется: • ранним цианозом (с рождения или до 3 4 лет жизни), • одышечно цианотическими приступами с присаживанием ребенка на корточки. • При осмотре выявляется изменение ногтевых фаланг по типу «барабанных палочек» , ногтей в форме часовых стеклышек, • при аускультации ослабление II тона над легочной артерией. • Рентгенологически повышена прозрачность легочных полей, западение дуги по левому контуру сердца, увеличение правого желудочка сердца • признаки гипертрофии правого желудочка на ЭКГ.
Синдром уменьшенного кровотока через легкие характеризуется: • ранним цианозом (с рождения или до 3 4 лет жизни), • одышечно цианотическими приступами с присаживанием ребенка на корточки. • При осмотре выявляется изменение ногтевых фаланг по типу «барабанных палочек» , ногтей в форме часовых стеклышек, • при аускультации ослабление II тона над легочной артерией. • Рентгенологически повышена прозрачность легочных полей, западение дуги по левому контуру сердца, увеличение правого желудочка сердца • признаки гипертрофии правого желудочка на ЭКГ.

 Синдром шлюза • • • проявления: боли в области сердца, систолическое дрожание, систолический шум типичной локализации (аорта или легочная артерия), увеличение и гипертрофия соответствующего отдела сердца, на ЭКГ нарушения внутрижелудочковой проводимости, брадикардия. нормальный легочный кровоток.
Синдром шлюза • • • проявления: боли в области сердца, систолическое дрожание, систолический шум типичной локализации (аорта или легочная артерия), увеличение и гипертрофия соответствующего отдела сердца, на ЭКГ нарушения внутрижелудочковой проводимости, брадикардия. нормальный легочный кровоток.
 Классификация недостаточности кровообращения у детей раннего возраста (0 3 года) (Институт сердечно сосудистой хирургии им. акад. А. Н. Бакулева ) Ста-дии НК І ІІ А ІІ Б ІІІ Симптомы Признаки недостаточности кровообращения в покое отсутствуют. Лишь после физического напряжения (длительного крика, беспокойства, кормления и т. д. ) у ребенка появляются одышка, бледность, отказ от груди или частые перерывы в сосании. Признаки недостаточности кровообращения наблюдаются в состоянии покоя. Небольшая одышка. Число дыханий увеличивается не больше чем на 50%. Умеренная тахикардия. ЧСС на 10 -15% превышает норму. Печень может быть не увеличена или увеличена немного (выступает не более чем на 3 см из-под реберной дуги по среднеключичной линии). Рентгенологически – умеренное расширение тени сердца. Значительная одышка (частота дыхания на 50 -70% больше нормы), тахикардия (ЧСС на 15 -25% больше нормы) и гепатомегалия (печень выступает из-под реберной дуги более чем на 3 -4 см). Может быть асцит. Значительное увеличение размеров сердца. Ребенок беспокоен. Аппетит снижен, иногда набдюдается рвота. Резкая одышка (частота дыхания на 70 -100% больше нормы), тахикардия (ЧСС на 30 -40% больше нормы), большая печень. Границы сердца резко расширены. Застойные влажные хрипы в легких. Пульс пониженного наполнения. Асцит. Отеки. Анасарка. Ребенок вял, бледен, аппетит отсутствует.
Классификация недостаточности кровообращения у детей раннего возраста (0 3 года) (Институт сердечно сосудистой хирургии им. акад. А. Н. Бакулева ) Ста-дии НК І ІІ А ІІ Б ІІІ Симптомы Признаки недостаточности кровообращения в покое отсутствуют. Лишь после физического напряжения (длительного крика, беспокойства, кормления и т. д. ) у ребенка появляются одышка, бледность, отказ от груди или частые перерывы в сосании. Признаки недостаточности кровообращения наблюдаются в состоянии покоя. Небольшая одышка. Число дыханий увеличивается не больше чем на 50%. Умеренная тахикардия. ЧСС на 10 -15% превышает норму. Печень может быть не увеличена или увеличена немного (выступает не более чем на 3 см из-под реберной дуги по среднеключичной линии). Рентгенологически – умеренное расширение тени сердца. Значительная одышка (частота дыхания на 50 -70% больше нормы), тахикардия (ЧСС на 15 -25% больше нормы) и гепатомегалия (печень выступает из-под реберной дуги более чем на 3 -4 см). Может быть асцит. Значительное увеличение размеров сердца. Ребенок беспокоен. Аппетит снижен, иногда набдюдается рвота. Резкая одышка (частота дыхания на 70 -100% больше нормы), тахикардия (ЧСС на 30 -40% больше нормы), большая печень. Границы сердца резко расширены. Застойные влажные хрипы в легких. Пульс пониженного наполнения. Асцит. Отеки. Анасарка. Ребенок вял, бледен, аппетит отсутствует.
 ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (ДМЖП) врожденная аномалия развития перегородки, при которой формируется сообщение между левым и правым желудочками. • Частота ДМЖП составляет у доношенных 1, 5 3, 5 случаев на 1000 новорожденных, у недоношенных 4, 5 7 случаев на 1000 детей. • В общей структуре ВПС около 20% приходится на изолированный ДМЖП, который является наиболее часто диагностируемым пороком. Частота мелких, гемодинамически незначимых, мышечных ДМЖП достигает 53 случаев на 1000 живорожденных. Около 90% таких дефектов спонтанно закрываются к 10 мес жизни и не оказывают влияния на прогноз для жизни и здоровья.
ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (ДМЖП) врожденная аномалия развития перегородки, при которой формируется сообщение между левым и правым желудочками. • Частота ДМЖП составляет у доношенных 1, 5 3, 5 случаев на 1000 новорожденных, у недоношенных 4, 5 7 случаев на 1000 детей. • В общей структуре ВПС около 20% приходится на изолированный ДМЖП, который является наиболее часто диагностируемым пороком. Частота мелких, гемодинамически незначимых, мышечных ДМЖП достигает 53 случаев на 1000 живорожденных. Около 90% таких дефектов спонтанно закрываются к 10 мес жизни и не оказывают влияния на прогноз для жизни и здоровья.
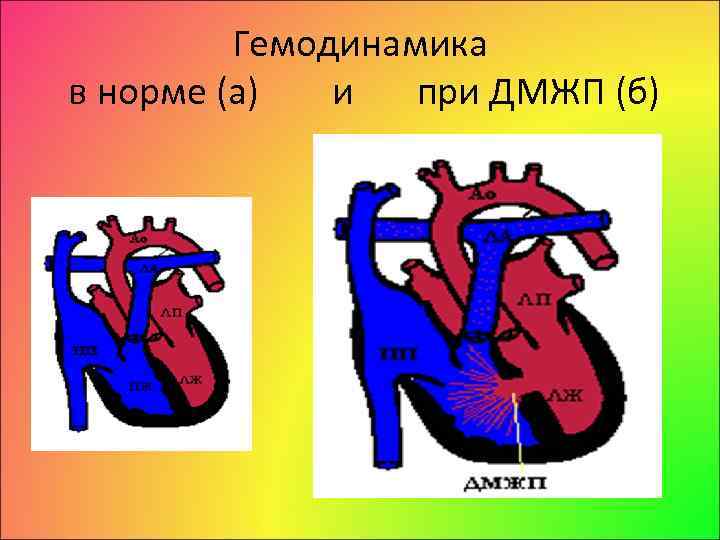 Гемодинамика в норме (а) и при ДМЖП (б)
Гемодинамика в норме (а) и при ДМЖП (б)
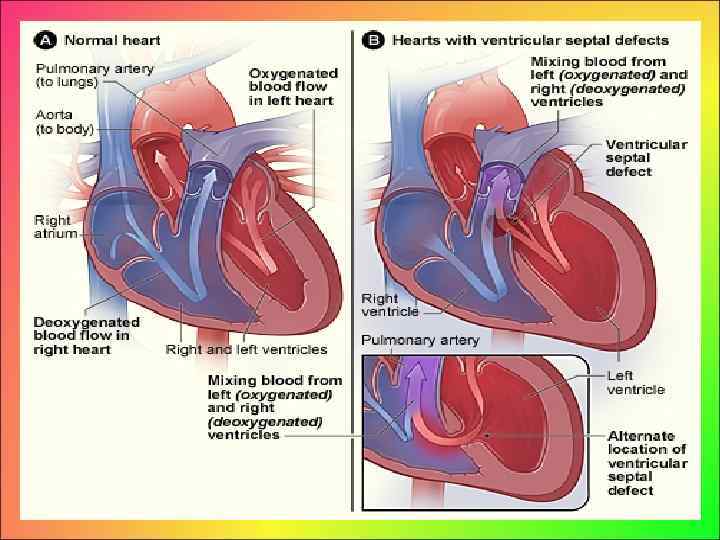
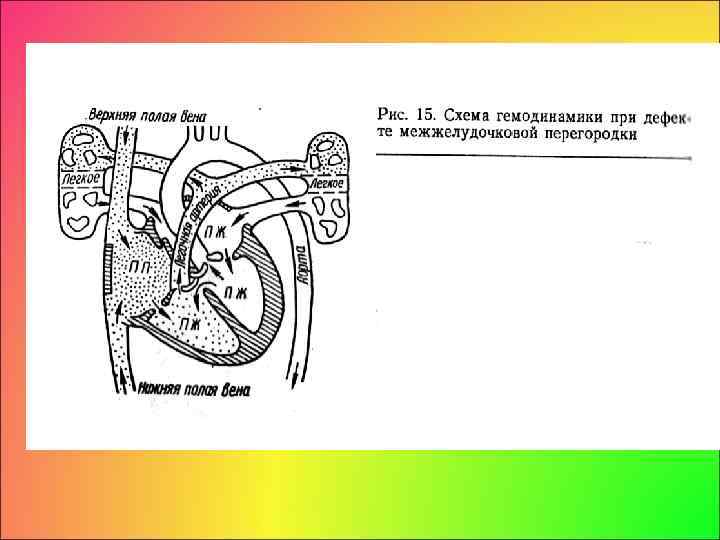
 Клиника порока зависит от степени нарушения гемодинамики, обусловленной параметрами дефекта, уровнем давления в легочной артерии, сопротивлением сосудов малого круга, величиной и направлением сброса крови через дефект. Гемодинамические расстройства выражаются в сбросе крови через дефект межжелудочковой перегородки слева направо. Внутриутробно дефект не оказывает значительного влияния на гемодинамику, так как малый круг кровообращения в этот период не функционирует.
Клиника порока зависит от степени нарушения гемодинамики, обусловленной параметрами дефекта, уровнем давления в легочной артерии, сопротивлением сосудов малого круга, величиной и направлением сброса крови через дефект. Гемодинамические расстройства выражаются в сбросе крови через дефект межжелудочковой перегородки слева направо. Внутриутробно дефект не оказывает значительного влияния на гемодинамику, так как малый круг кровообращения в этот период не функционирует.
 • После рождения на фоне физиологического высокого сопротивления сосудов малого круга кровообращения при небольших дефектах (0, 2 1 см) сброс крови слева направо невелик и существенно не влияет на гемодинамику. • В этих случаях сброс крови небольшой, и компенсация маловыраженных гемодинамических изменений реализуется незначительной гипертрофией левого желудочка.
• После рождения на фоне физиологического высокого сопротивления сосудов малого круга кровообращения при небольших дефектах (0, 2 1 см) сброс крови слева направо невелик и существенно не влияет на гемодинамику. • В этих случаях сброс крови небольшой, и компенсация маловыраженных гемодинамических изменений реализуется незначительной гипертрофией левого желудочка.
 При средних и больших размерах дефектах (l 3 см) • давление в левом желудочке в 4 раза больше, чем в правом. • Сброс может быть очень велик, и минутный объем малого круга кровообращения в несколько раз превышает минутный объем большого круга. • Компенсация гемодинамических нарушений в начале осуществляется гипертрофией левого желудочка. • Увеличенный легочной кровоток приводит к переполнению венозной части малого круга кровообращения, повышая давление в легочных венах и левом предсердии. • В результате этого включается нейрогуморальный механизм (рефлекс Китаева), ведущий к спазму и последующей гипертрофии и склерозу легочных артериол.
При средних и больших размерах дефектах (l 3 см) • давление в левом желудочке в 4 раза больше, чем в правом. • Сброс может быть очень велик, и минутный объем малого круга кровообращения в несколько раз превышает минутный объем большого круга. • Компенсация гемодинамических нарушений в начале осуществляется гипертрофией левого желудочка. • Увеличенный легочной кровоток приводит к переполнению венозной части малого круга кровообращения, повышая давление в легочных венах и левом предсердии. • В результате этого включается нейрогуморальный механизм (рефлекс Китаева), ведущий к спазму и последующей гипертрофии и склерозу легочных артериол.
 • Развивается прогрессирующая гипертензия в малом круге кровообращения егочная гипертензия, которая л определяет тяжесть течения порока. • По мере возрастания легочной гипертензии уменьшается сброс артериальной крови, и когда сопротивление сосудов малого круга начинает превышать сопротивление сосудов большого круга кровообращения, артериовенозный сброс меняет. направление. • Развивается венозноартериальный сброс через дефект межжелудочковой перегородки венозная кровь из правого желудочка сбрасывается в левый, появляется цианоз (реакция Эйзенменгера). • Повышение давления в малом круге кровообращения ведет к гипертрофии миокарда правых отделов сердца.
• Развивается прогрессирующая гипертензия в малом круге кровообращения егочная гипертензия, которая л определяет тяжесть течения порока. • По мере возрастания легочной гипертензии уменьшается сброс артериальной крови, и когда сопротивление сосудов малого круга начинает превышать сопротивление сосудов большого круга кровообращения, артериовенозный сброс меняет. направление. • Развивается венозноартериальный сброс через дефект межжелудочковой перегородки венозная кровь из правого желудочка сбрасывается в левый, появляется цианоз (реакция Эйзенменгера). • Повышение давления в малом круге кровообращения ведет к гипертрофии миокарда правых отделов сердца.
 • У некоторых больных гипертрофируются мышцы выходной части правого желудочка с формированием сужения путей оттока из него. • Образованное таким образом сужение отверстия легочного ствола защищает легочные сосуды от гипертензии посредством увеличения нагрузки на правый желудочек. • Малые дефекты в мышечной части перегородки (болезнь Толочинова Роже)часто протекают без нарушений гемодинамики и клинически проявляются лишь наличием грубого, скребущего систолического шума "много шума из ничего" с эпицентром в 4 5 межреберьях слева от грудины. Величина шума не пропорциональна величине дефекта.
• У некоторых больных гипертрофируются мышцы выходной части правого желудочка с формированием сужения путей оттока из него. • Образованное таким образом сужение отверстия легочного ствола защищает легочные сосуды от гипертензии посредством увеличения нагрузки на правый желудочек. • Малые дефекты в мышечной части перегородки (болезнь Толочинова Роже)часто протекают без нарушений гемодинамики и клинически проявляются лишь наличием грубого, скребущего систолического шума "много шума из ничего" с эпицентром в 4 5 межреберьях слева от грудины. Величина шума не пропорциональна величине дефекта.
 • При дефектах средней величины (0, 5 2 см в диаметре) у больных появляются симптомы гемодинамических расстройств, склонность к частным бронхолегочным заболеваниям. Диагностика • Небольшие ДПМЖ выявляются на 3 5 сутки после рождения, не оказывая воздействия на развитие ребенка. • Умеренный ДМЖП проявляется одышкой, быстрой утомляемостью при кормлении, отставанием в физическом развитии. • У детей первого года жизни развиваются высокая легочная гипертензия, недостаточность кровообращения, гипотрофия.
• При дефектах средней величины (0, 5 2 см в диаметре) у больных появляются симптомы гемодинамических расстройств, склонность к частным бронхолегочным заболеваниям. Диагностика • Небольшие ДПМЖ выявляются на 3 5 сутки после рождения, не оказывая воздействия на развитие ребенка. • Умеренный ДМЖП проявляется одышкой, быстрой утомляемостью при кормлении, отставанием в физическом развитии. • У детей первого года жизни развиваются высокая легочная гипертензия, недостаточность кровообращения, гипотрофия.
 Для новорожденных характерна небольшая интенсивность шума в первые недели и даже месяцы жизни. Это обусловлено физиологически повышенным внутрисосудистым легочным сопротивлением. Особенностью шумовой картины при ДМЖП в раннем неонатальном периоде является нарастание шумовой картины.
Для новорожденных характерна небольшая интенсивность шума в первые недели и даже месяцы жизни. Это обусловлено физиологически повышенным внутрисосудистым легочным сопротивлением. Особенностью шумовой картины при ДМЖП в раннем неонатальном периоде является нарастание шумовой картины.
 Критерии диагностики: I. Анамнестические: • Наличие в генеалогическом анамнезе врожденных либо приобретенных заболеваний сердечно сосудистой системы, • заболевания матери во время беременности, особенно в первом триместре, воздействие на беременную токсических, химических и др. факторов, радиоактивного излучения; • неблагоприятный акушерский анамнез (аборты, выкидыши), ранняя либо поздняя беременность, большая разница в возрасте родителей, кровнородственные браки; • приступы цианоза, асфиксии в периоде новорожденности, • отставание в физическом развитии, • частые пневмонии, бронхиты у ребенка.
Критерии диагностики: I. Анамнестические: • Наличие в генеалогическом анамнезе врожденных либо приобретенных заболеваний сердечно сосудистой системы, • заболевания матери во время беременности, особенно в первом триместре, воздействие на беременную токсических, химических и др. факторов, радиоактивного излучения; • неблагоприятный акушерский анамнез (аборты, выкидыши), ранняя либо поздняя беременность, большая разница в возрасте родителей, кровнородственные браки; • приступы цианоза, асфиксии в периоде новорожденности, • отставание в физическом развитии, • частые пневмонии, бронхиты у ребенка.
 II. Клинические: • быстрая утомляемость, одышка при нагрузке; • деформация грудной клетки в области грудины (“сердечный горб”), • усиленный, разлитой верхушечный толчок, • систолическое дрожание, максимально выраженное в 3 4 межреберьях слева у края грудины; • смещение границ относительной сердечной тупости влево (за счет расширения сосудистого пучка, выбухания сердечной талии, гипертрофии и смещения левого желудочка) и вправо;
II. Клинические: • быстрая утомляемость, одышка при нагрузке; • деформация грудной клетки в области грудины (“сердечный горб”), • усиленный, разлитой верхушечный толчок, • систолическое дрожание, максимально выраженное в 3 4 межреберьях слева у края грудины; • смещение границ относительной сердечной тупости влево (за счет расширения сосудистого пучка, выбухания сердечной талии, гипертрофии и смещения левого желудочка) и вправо;
 • 1 тон на верхушке слышен плохо так как сливается с грубым, интенсивным систолическим шумом над областью сердца с максимальным звучанием в 3 4 межреберье у левого края грудины, проводящимся за его пределы влево в подмышечную и межлопаточную области. • 2 тон над легочной артерией усилен и расщеплен; • имеется тенденция к снижению систолического артериального давления. III. Параклинические: • ЭКГ: признаки перегрузки и гипертрофии левых отделов сердца, позднее и правых отделов по мере развития легочной гипертензии;
• 1 тон на верхушке слышен плохо так как сливается с грубым, интенсивным систолическим шумом над областью сердца с максимальным звучанием в 3 4 межреберье у левого края грудины, проводящимся за его пределы влево в подмышечную и межлопаточную области. • 2 тон над легочной артерией усилен и расщеплен; • имеется тенденция к снижению систолического артериального давления. III. Параклинические: • ЭКГ: признаки перегрузки и гипертрофии левых отделов сердца, позднее и правых отделов по мере развития легочной гипертензии;
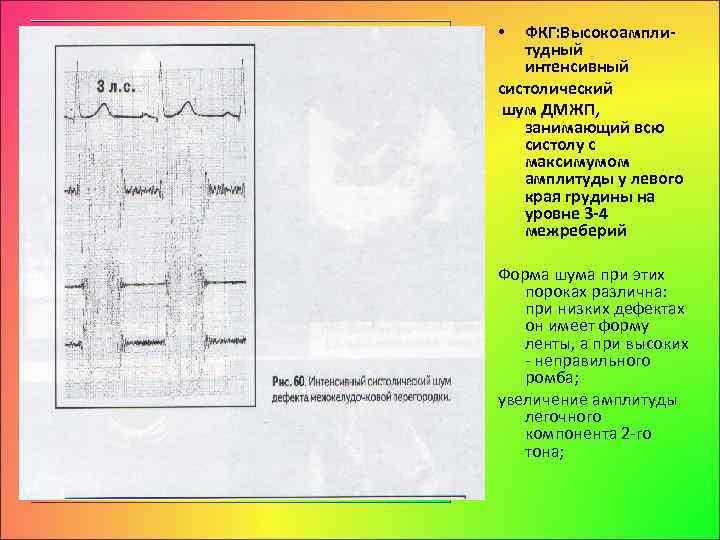 ФКГ: Высокоампли тудный интенсивный систолический шум ДМЖП, занимающий всю систолу с максимумом амплитуды у левого края грудины на уровне 3 4 межреберий • Форма шума при этих пороках различна: при низких дефектах он имеет форму ленты, а при высоких неправильного ромба; увеличение амплитуды легочного компонента 2 го тона;
ФКГ: Высокоампли тудный интенсивный систолический шум ДМЖП, занимающий всю систолу с максимумом амплитуды у левого края грудины на уровне 3 4 межреберий • Форма шума при этих пороках различна: при низких дефектах он имеет форму ленты, а при высоких неправильного ромба; увеличение амплитуды легочного компонента 2 го тона;
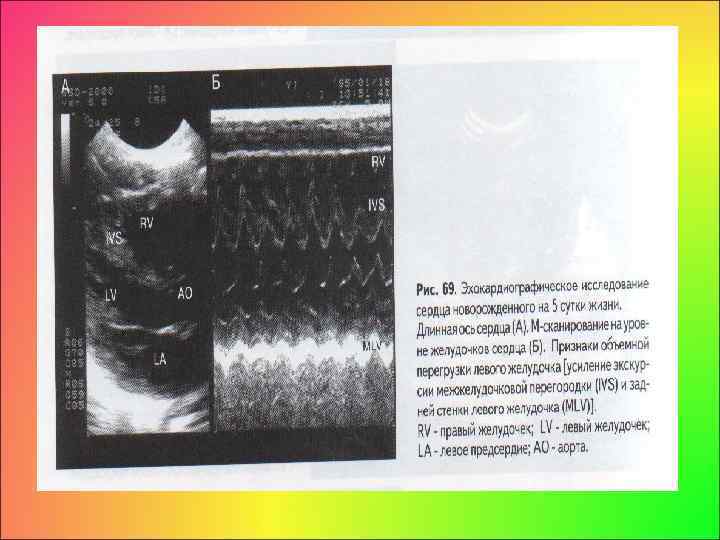
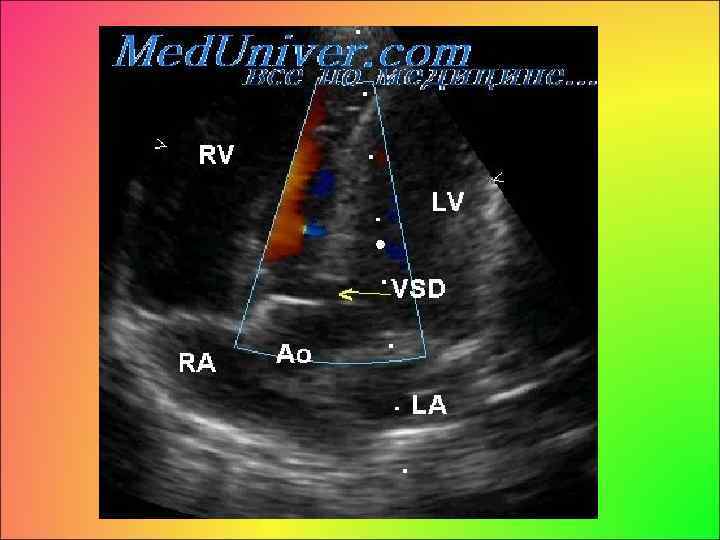
 • Эхо. КГ: увеличение объемов правого желудочка, левого предсердия и левого желудочка; исчезновение Эхо межжелудочковой перегородки при ДМЖП больших диаметров; • непосредственная визуализация дефекта межжелудочковой перегородки, патологический кровоток при цветной допплерокардиографии, признаки объемной перегрузки левого желудочка (усиление экскурсии межжелудочковой перегородки и миокарда задней стенки левого желудочка), увеличение амплитуды диастолической экскурсии передней створки митрального клапана, увеличение размеров левого желудочка и левого предсердия, • изменение характера движения межжелудочковой перегородки при М сканировании на уровне края дефекта
• Эхо. КГ: увеличение объемов правого желудочка, левого предсердия и левого желудочка; исчезновение Эхо межжелудочковой перегородки при ДМЖП больших диаметров; • непосредственная визуализация дефекта межжелудочковой перегородки, патологический кровоток при цветной допплерокардиографии, признаки объемной перегрузки левого желудочка (усиление экскурсии межжелудочковой перегородки и миокарда задней стенки левого желудочка), увеличение амплитуды диастолической экскурсии передней створки митрального клапана, увеличение размеров левого желудочка и левого предсердия, • изменение характера движения межжелудочковой перегородки при М сканировании на уровне края дефекта
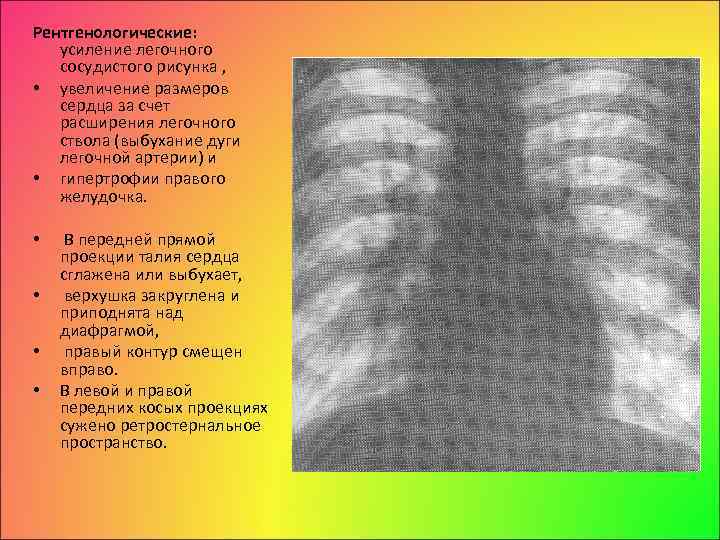 Рентгенологические: усиление легочного сосудистого рисунка , • увеличение размеров сердца за счет расширения легочного ствола (выбухание дуги легочной артерии) и • гипертрофии правого желудочка. • • В передней прямой проекции талия сердца сглажена или выбухает, верхушка закруглена и приподнята над диафрагмой, правый контур смещен вправо. В левой и правой передних косых проекциях сужено ретростернальное пространство.
Рентгенологические: усиление легочного сосудистого рисунка , • увеличение размеров сердца за счет расширения легочного ствола (выбухание дуги легочной артерии) и • гипертрофии правого желудочка. • • В передней прямой проекции талия сердца сглажена или выбухает, верхушка закруглена и приподнята над диафрагмой, правый контур смещен вправо. В левой и правой передних косых проекциях сужено ретростернальное пространство.
 • Необходимо подчеркнуть, что недостаточное знание клиники дефекта межжелудочковой перегородки приводит к неверной трактовке динамики симптомов, имеющей роковые последствия. • Иногда постепенное уменьшение грубого систолического шума педиатры рассматривают как положительную динамику и не обращают внимание на усиление акцента 2 го тона над легочной артерией, а в действительности это обусловлено нарастающей легочной гипертензией. • В результате больные поступают в кардиохирургическую клинику с тяжелой легочной гипертензией, выраженным склерозированием сосудов малого круга кровообращения.
• Необходимо подчеркнуть, что недостаточное знание клиники дефекта межжелудочковой перегородки приводит к неверной трактовке динамики симптомов, имеющей роковые последствия. • Иногда постепенное уменьшение грубого систолического шума педиатры рассматривают как положительную динамику и не обращают внимание на усиление акцента 2 го тона над легочной артерией, а в действительности это обусловлено нарастающей легочной гипертензией. • В результате больные поступают в кардиохирургическую клинику с тяжелой легочной гипертензией, выраженным склерозированием сосудов малого круга кровообращения.
 При этом рентгенологически отмечаются расширение главного ствола и крупных ветвей легочной артерии в сочетании с обеднением сосудистого рисунка в периферических отделах легких (симптом "обрубленного дерева"), свидетельствующие о глубоких анатомических изменениях легочных сосудов, когда хирургическое лечение уже невозможно.
При этом рентгенологически отмечаются расширение главного ствола и крупных ветвей легочной артерии в сочетании с обеднением сосудистого рисунка в периферических отделах легких (симптом "обрубленного дерева"), свидетельствующие о глубоких анатомических изменениях легочных сосудов, когда хирургическое лечение уже невозможно.
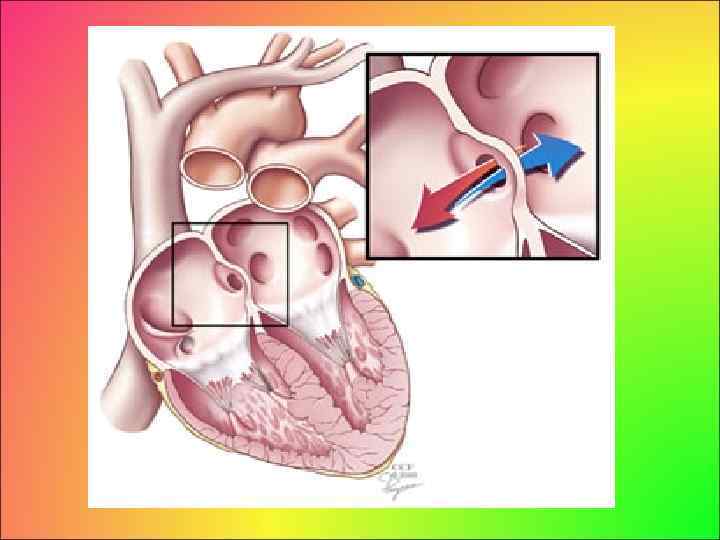
 • • ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ ДМПП это группа ВПС, для которых характерно наличие врожденного аномального сообщения между левым и правым предсердием. Подробное описание дефекта межпредсердной перегородки принадлежит Rokitansky К. (1875). Частота ДМПП в детском возрасте составляет 1 случай на 1500 живорожденных или 7 % среди всех ВПС. Около 15 30% здоровых детей и подростков имеют нефункционирующее овальное окно, при котором клапан овального окна не срастается с перегородкой. В таких случаях сердечный катетер, введенный в правое предсердие, может быть проведен через овальное окно в левое предсердие.
• • ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ ДМПП это группа ВПС, для которых характерно наличие врожденного аномального сообщения между левым и правым предсердием. Подробное описание дефекта межпредсердной перегородки принадлежит Rokitansky К. (1875). Частота ДМПП в детском возрасте составляет 1 случай на 1500 живорожденных или 7 % среди всех ВПС. Около 15 30% здоровых детей и подростков имеют нефункционирующее овальное окно, при котором клапан овального окна не срастается с перегородкой. В таких случаях сердечный катетер, введенный в правое предсердие, может быть проведен через овальное окно в левое предсердие.
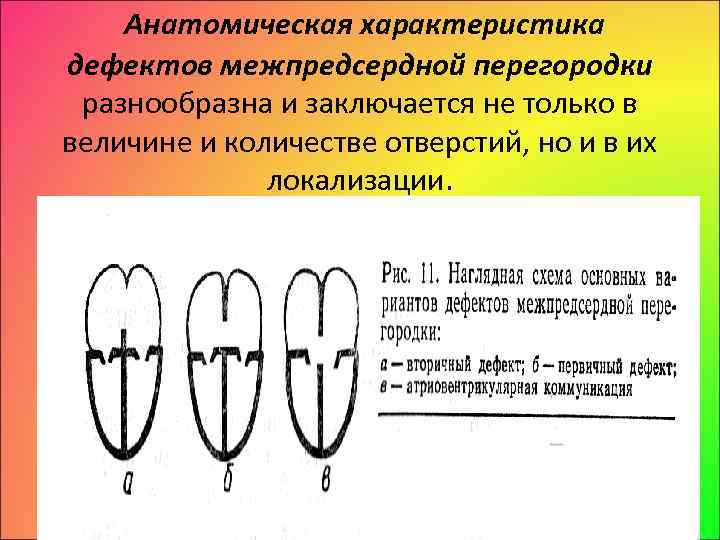 Анатомическая характеристика дефектов межпредсердной перегородки разнообразна и заключается не только в величине и количестве отверстий, но и в их локализации.
Анатомическая характеристика дефектов межпредсердной перегородки разнообразна и заключается не только в величине и количестве отверстий, но и в их локализации.
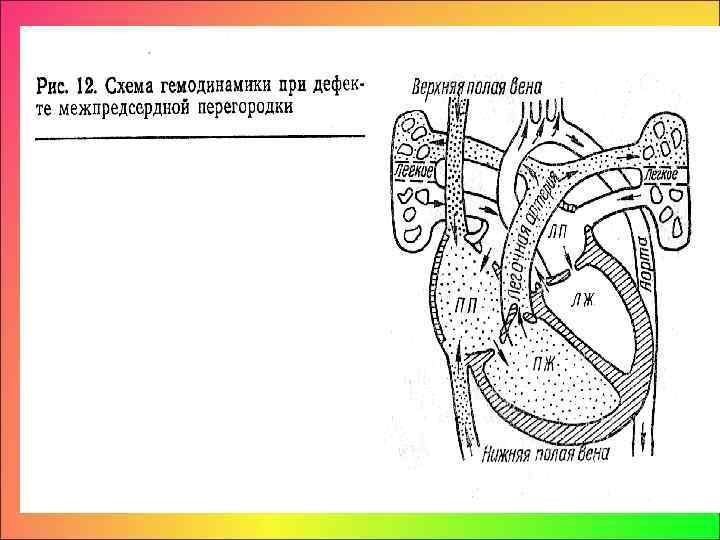
 • Вследствие большей емкости и растяжимости правого предсердия давление в нем на 3— 5 мм. рт. ст. ниже, чем в левом. • Поэтому при дефекте межпредсердной перегородки происходит сброс крови из левого предсердия в правое. • Сброс крови слева направо, благодаря большой резервной возможности и низкой сопротивляемости сосудистого русла легких, не приводит к быстрому и значительному повышению давления в правом желудочке. • Возрастают объемная нагрузка и работа правого желудочка. • При этом фиброзное кольцо легочной артерии не растягивается в достаточной степени.
• Вследствие большей емкости и растяжимости правого предсердия давление в нем на 3— 5 мм. рт. ст. ниже, чем в левом. • Поэтому при дефекте межпредсердной перегородки происходит сброс крови из левого предсердия в правое. • Сброс крови слева направо, благодаря большой резервной возможности и низкой сопротивляемости сосудистого русла легких, не приводит к быстрому и значительному повышению давления в правом желудочке. • Возрастают объемная нагрузка и работа правого желудочка. • При этом фиброзное кольцо легочной артерии не растягивается в достаточной степени.
 • Возникает несоответствие между площадью отверстия клапана легочной артерии и объемом выброса правого желудочка. Это приводит к относительному стенозу легочной артерии (функциональный порок). За счет этого и появляется главный аускультативный признак порока – систолический шум над легочной артерией. • Длительное поступление большого количества крови в сосуды легких отражается на динамике кровообращения малого круга и постепенно приводит к развитию легочной гипертензии.
• Возникает несоответствие между площадью отверстия клапана легочной артерии и объемом выброса правого желудочка. Это приводит к относительному стенозу легочной артерии (функциональный порок). За счет этого и появляется главный аускультативный признак порока – систолический шум над легочной артерией. • Длительное поступление большого количества крови в сосуды легких отражается на динамике кровообращения малого круга и постепенно приводит к развитию легочной гипертензии.
 • При длительном течении заболевания возникает спазм сосудов малого круга кровообращения, • при длительном существовании которого, формируется гипертрофия стенок легочных артерий, а затем возникает склерозирование этих сосудов. • По мере уменьшения емкости бассейна малого круга кровообращения, происходит увеличение общего периферического сопротивления (ОПСС) и повышения давления в легочной артерии. • Таким образом, нагрузка на правый желудочек постепенно увеличивается, что приводит к повышению диастолического давления в нем. • При этом снижается разница давлений между правым предсердием и правым желудочкам в диастолу. Давление в правом предсердии постепенно будет расти, а значит снижается разница давлений между предсердиями.
• При длительном течении заболевания возникает спазм сосудов малого круга кровообращения, • при длительном существовании которого, формируется гипертрофия стенок легочных артерий, а затем возникает склерозирование этих сосудов. • По мере уменьшения емкости бассейна малого круга кровообращения, происходит увеличение общего периферического сопротивления (ОПСС) и повышения давления в легочной артерии. • Таким образом, нагрузка на правый желудочек постепенно увеличивается, что приводит к повышению диастолического давления в нем. • При этом снижается разница давлений между правым предсердием и правым желудочкам в диастолу. Давление в правом предсердии постепенно будет расти, а значит снижается разница давлений между предсердиями.
 • При выраженном склерозе системы легочной артерии давление в правом предсердии постоянно превышает давление в левом, поэтому развивается постоянный обратный сброс крови (синдром Эйзенменгера). • Клиника ДМПП разнообразна и зависит от гемодинамических расстройств, определяющихся сбросом крови через дефект слева направо, перегрузкой правых отделов сердца и малого круга кровообращения. • При небольших дефектах больные жалоб не предъявляют, и порок обычно выявляется при случайном обследовании. • По сравнению с другими ВПС аускультативные признаки ДМПП слабо выражены. • При значительных дефектах основными жалобами являются одышка и повышенная утомляемость, частые бронхиты и пневмонии в анамнезе. • Порок распознается при рождении или на первом году жизни у 40% больных. Обычно он диагностируется между 2 м и 5 м годами жизни.
• При выраженном склерозе системы легочной артерии давление в правом предсердии постоянно превышает давление в левом, поэтому развивается постоянный обратный сброс крови (синдром Эйзенменгера). • Клиника ДМПП разнообразна и зависит от гемодинамических расстройств, определяющихся сбросом крови через дефект слева направо, перегрузкой правых отделов сердца и малого круга кровообращения. • При небольших дефектах больные жалоб не предъявляют, и порок обычно выявляется при случайном обследовании. • По сравнению с другими ВПС аускультативные признаки ДМПП слабо выражены. • При значительных дефектах основными жалобами являются одышка и повышенная утомляемость, частые бронхиты и пневмонии в анамнезе. • Порок распознается при рождении или на первом году жизни у 40% больных. Обычно он диагностируется между 2 м и 5 м годами жизни.
 Диагностика дефектов межпредсердной перегородки в неонатальном периоде практически идентична таковой у детей старшего возраста. Границы сердца перкуторно смещаются вправо за счет увеличения правого предсердия и правого желудочка. При пальпации области сердца не определяется систолическое дрожание. Аускультативно выявляемый систолический шум средней интенсивности с максимальным звучанием во 2 3 м межреберье слева, обусловлен не наличием и объемом артериовенозного сброса крови, а является результатом объемной перегрузки правого желудочка и наличием относительного стеноза легочной артерии. Иногда (в 10% случаев) может регистрироватся шум недостаточности клапанов легочной артерии короткий диастолический шум на основании сердца.
Диагностика дефектов межпредсердной перегородки в неонатальном периоде практически идентична таковой у детей старшего возраста. Границы сердца перкуторно смещаются вправо за счет увеличения правого предсердия и правого желудочка. При пальпации области сердца не определяется систолическое дрожание. Аускультативно выявляемый систолический шум средней интенсивности с максимальным звучанием во 2 3 м межреберье слева, обусловлен не наличием и объемом артериовенозного сброса крови, а является результатом объемной перегрузки правого желудочка и наличием относительного стеноза легочной артерии. Иногда (в 10% случаев) может регистрироватся шум недостаточности клапанов легочной артерии короткий диастолический шум на основании сердца.
 • У новорожденного с ДМПП второй тон над легочной артерией не акцентуирован, но широкий и расщепленный. • ФКГ определяется высокочастотный систолический шум, занимающий обычно первую половину систолы. Характерно расщепление второго тона, которое в отличие от физиологического расщепления, является постоянным. • ЭКГ у новорожденных не информативна, так как характерная при ДМПП гипертрофия миокарда правого желудочка у них наблюдается в норме. В 50% случаев выявляют блокаду правой ножки Гиса и иногда (7%) увеличение периода атриовентрикулярного проведения до 0, 24".
• У новорожденного с ДМПП второй тон над легочной артерией не акцентуирован, но широкий и расщепленный. • ФКГ определяется высокочастотный систолический шум, занимающий обычно первую половину систолы. Характерно расщепление второго тона, которое в отличие от физиологического расщепления, является постоянным. • ЭКГ у новорожденных не информативна, так как характерная при ДМПП гипертрофия миокарда правого желудочка у них наблюдается в норме. В 50% случаев выявляют блокаду правой ножки Гиса и иногда (7%) увеличение периода атриовентрикулярного проведения до 0, 24".
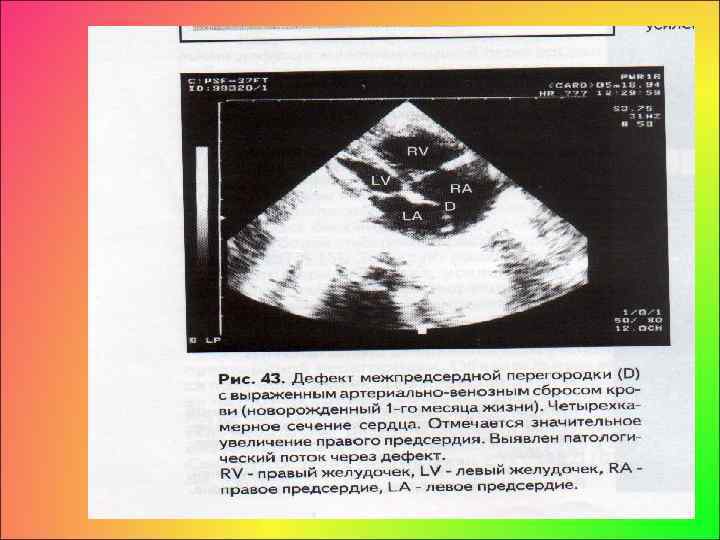
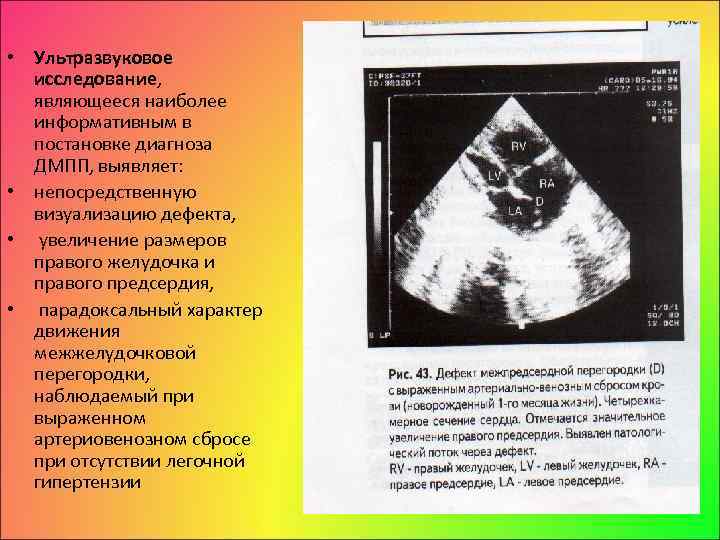 • Ультразвуковое исследование, являющееся наиболее информативным в постановке диагноза ДМПП, выявляет: • непосредственную визуализацию дефекта, • увеличение размеров правого желудочка и правого предсердия, • парадоксальный характер движения межжелудочковой перегородки, наблюдаемый при выраженном артериовенозном сбросе при отсутствии легочной гипертензии
• Ультразвуковое исследование, являющееся наиболее информативным в постановке диагноза ДМПП, выявляет: • непосредственную визуализацию дефекта, • увеличение размеров правого желудочка и правого предсердия, • парадоксальный характер движения межжелудочковой перегородки, наблюдаемый при выраженном артериовенозном сбросе при отсутствии легочной гипертензии
 • • • Критерии диагностики І. Анамнестические: те же, что и при ДМЖП ІІ. Клинические: отставание в физическом развитии, быстрая утомляемость, одышка, сердцебиение при физической нагрузке; бледность кожи и видимых слизистых оболочек; могут наблюдаться усиленный правожелудочковый сердечный толчок, пальпируемая пульсация легочной артерии; границы сердца нормальные, либо увеличены вправо и вверх за счет правого предсердия, но при больших дефектах и у детей старшего возраста выявляется также расширение левой границы сердца, обычно за счет правого желудочка, оттесняющего левый желудочек кзади;
• • • Критерии диагностики І. Анамнестические: те же, что и при ДМЖП ІІ. Клинические: отставание в физическом развитии, быстрая утомляемость, одышка, сердцебиение при физической нагрузке; бледность кожи и видимых слизистых оболочек; могут наблюдаться усиленный правожелудочковый сердечный толчок, пальпируемая пульсация легочной артерии; границы сердца нормальные, либо увеличены вправо и вверх за счет правого предсердия, но при больших дефектах и у детей старшего возраста выявляется также расширение левой границы сердца, обычно за счет правого желудочка, оттесняющего левый желудочек кзади;
 • систолический шум небольшой интенсивности во 2 3 межреберье слева у грудины, умеренно иррадирующий к левой ключице и реже к 5 й точке; • может выслушиваться незначительный диастолический шум, возникающий в результате относительной недостаточности клапана легочной артерии или относительного трикуспидального стеноза; • акцент и раздвоение 2 го тона над легочной артерией из за гиперволемии и повышения давления в малом круге кровообращения и более позднего закрытия пульмонального клапана, особенно у детей более старшего возраста; • I й тон чаще усилен, что обусловлено недогруженностью левого желудочка и усиленным сокращением перегруженного объемом правого желудочка, ускоренным закрытием трикуспидального клапана.
• систолический шум небольшой интенсивности во 2 3 межреберье слева у грудины, умеренно иррадирующий к левой ключице и реже к 5 й точке; • может выслушиваться незначительный диастолический шум, возникающий в результате относительной недостаточности клапана легочной артерии или относительного трикуспидального стеноза; • акцент и раздвоение 2 го тона над легочной артерией из за гиперволемии и повышения давления в малом круге кровообращения и более позднего закрытия пульмонального клапана, особенно у детей более старшего возраста; • I й тон чаще усилен, что обусловлено недогруженностью левого желудочка и усиленным сокращением перегруженного объемом правого желудочка, ускоренным закрытием трикуспидального клапана.
 ЭКГ: наиболее характерно отклонение электрического оси сердца вправо, признаки гипертрофии правого желудочка, неполная блокада правой ножки пучка Гиса; увеличение, заострение зубца Р во II и III отведениях; для первичного ДМПП характерно отклонение электрической оси сердца влево против часовой стрелки во фронтальной плоскости характерно для первичного ДМПП. • ФКГ: систолический шум ромбовидной или веретенообразной формы, средней либо малой амплитуды с максимальной точкой выраженности во 2 3 м межреберье слева у грудины; расщепление и увеличение амплитуды 2 го тона над легочной артерией;
ЭКГ: наиболее характерно отклонение электрического оси сердца вправо, признаки гипертрофии правого желудочка, неполная блокада правой ножки пучка Гиса; увеличение, заострение зубца Р во II и III отведениях; для первичного ДМПП характерно отклонение электрической оси сердца влево против часовой стрелки во фронтальной плоскости характерно для первичного ДМПП. • ФКГ: систолический шум ромбовидной или веретенообразной формы, средней либо малой амплитуды с максимальной точкой выраженности во 2 3 м межреберье слева у грудины; расщепление и увеличение амплитуды 2 го тона над легочной артерией;
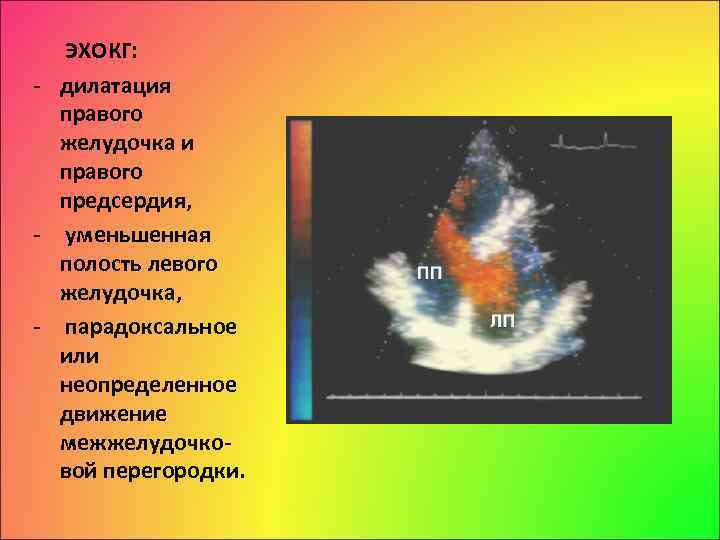 ЭХОКГ: дилатация правого желудочка и правого предсердия, уменьшенная полость левого желудочка, парадоксальное или неопределенное движение межжелудочко вой перегородки.
ЭХОКГ: дилатация правого желудочка и правого предсердия, уменьшенная полость левого желудочка, парадоксальное или неопределенное движение межжелудочко вой перегородки.
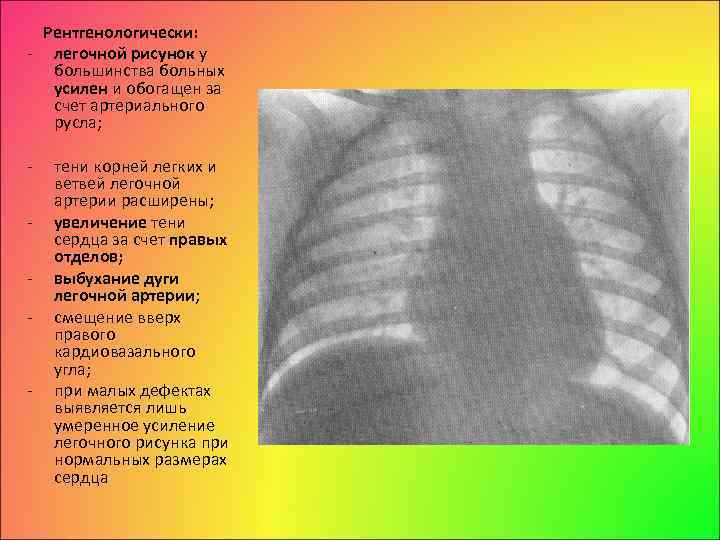 Рентгенологически: легочной рисунок у большинства больных усилен и обогащен за счет артериального русла; тени корней легких и ветвей легочной артерии расширены; увеличение тени сердца за счет правых отделов; выбухание дуги легочной артерии; смещение вверх правого кардиовазального угла; при малых дефектах выявляется лишь умеренное усиление легочного рисунка при нормальных размерах сердца
Рентгенологически: легочной рисунок у большинства больных усилен и обогащен за счет артериального русла; тени корней легких и ветвей легочной артерии расширены; увеличение тени сердца за счет правых отделов; выбухание дуги легочной артерии; смещение вверх правого кардиовазального угла; при малых дефектах выявляется лишь умеренное усиление легочного рисунка при нормальных размерах сердца
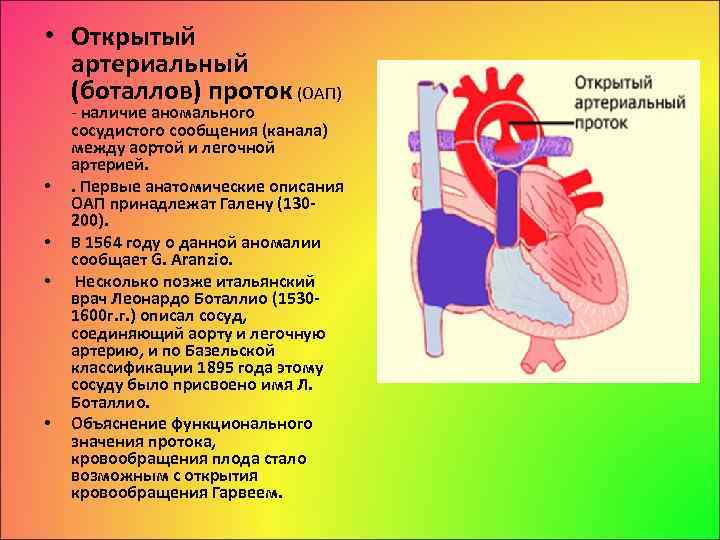 • Открытый артериальный (боталлов) проток (ОАП) • • наличие аномального сосудистого сообщения (канала) между аортой и легочной артерией. . Первые анатомические описания ОАП принадлежат Галену (130 200). В 1564 году о данной аномалии сообщает G. Аrаnzio. Несколько позже итальянский врач Леонардо Боталлио (1530 1600 г. г. ) описал сосуд, соединяющий аорту и легочную артерию, и по Базельской классификации 1895 года этому сосуду было присвоено имя Л. Боталлио. Объяснение функционального значения протока, кровообращения плода стало возможным с открытия кровообращения Гарвеем.
• Открытый артериальный (боталлов) проток (ОАП) • • наличие аномального сосудистого сообщения (канала) между аортой и легочной артерией. . Первые анатомические описания ОАП принадлежат Галену (130 200). В 1564 году о данной аномалии сообщает G. Аrаnzio. Несколько позже итальянский врач Леонардо Боталлио (1530 1600 г. г. ) описал сосуд, соединяющий аорту и легочную артерию, и по Базельской классификации 1895 года этому сосуду было присвоено имя Л. Боталлио. Объяснение функционального значения протока, кровообращения плода стало возможным с открытия кровообращения Гарвеем.
 • Частота ОАП у доношенных новорожденных составляет 0, 006 0, 02%, • у недоношенных новорожденных 15 80%, причем при массе менее 1000 г максимальная частота 80%, при: 1500 2000 г 10 15%. • По клиническим данным ОАП выявляется в 5 34% случаев, а по патологоанатомическим в 3 9, 8% случаев. • Среди врожденных пороков сердца изолированный открытый артериальный проток составляет 16 24%. Соотношение мужского пола к женскому — 1: 2.
• Частота ОАП у доношенных новорожденных составляет 0, 006 0, 02%, • у недоношенных новорожденных 15 80%, причем при массе менее 1000 г максимальная частота 80%, при: 1500 2000 г 10 15%. • По клиническим данным ОАП выявляется в 5 34% случаев, а по патологоанатомическим в 3 9, 8% случаев. • Среди врожденных пороков сердца изолированный открытый артериальный проток составляет 16 24%. Соотношение мужского пола к женскому — 1: 2.
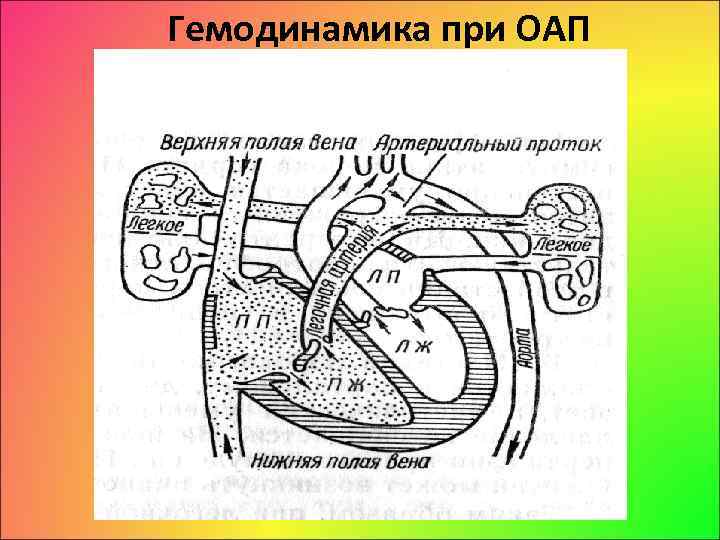 Гемодинамика при ОАП
Гемодинамика при ОАП
 • При незаращении артериального протока под влиянием градиента давления между аортой и легочной артерией часть оксигенированной крови из аорты поступает в легочную артерию, а далее в легкие. • Из сосудов малого круга кровообращения она поступает в левую половину сердца и аорту. • Повторная циркуляция дополнительных объемов крови в легких приводит к переполнению его сосудистого русла, обусловливает повышенную работу левых предсердия и желудочка, вызывая их гипертрофию и дилатацию.
• При незаращении артериального протока под влиянием градиента давления между аортой и легочной артерией часть оксигенированной крови из аорты поступает в легочную артерию, а далее в легкие. • Из сосудов малого круга кровообращения она поступает в левую половину сердца и аорту. • Повторная циркуляция дополнительных объемов крови в легких приводит к переполнению его сосудистого русла, обусловливает повышенную работу левых предсердия и желудочка, вызывая их гипертрофию и дилатацию.
 • Величина артерио венозного сброса крови зависит от диаметра протока, разницы показателей давления между аортой и легочной артерией и соотношения сосудистого сопротивления в малом и большом кругах кровообращения. • Повышение давления в легочной артерии, даже до высокой степени, является, в основном, следствием “передачи” давления из аорты при наличии широкого сообщения между сосудами. • Сброс вызывает объемную перегрузку желудочков. Это первая стадия заболевания стадия первичной адаптации; в этот период могут развиться нарушения кровообращения и критическое состояние больных почти с 20% летальностью, если своевременно не будет предпринята операция.
• Величина артерио венозного сброса крови зависит от диаметра протока, разницы показателей давления между аортой и легочной артерией и соотношения сосудистого сопротивления в малом и большом кругах кровообращения. • Повышение давления в легочной артерии, даже до высокой степени, является, в основном, следствием “передачи” давления из аорты при наличии широкого сообщения между сосудами. • Сброс вызывает объемную перегрузку желудочков. Это первая стадия заболевания стадия первичной адаптации; в этот период могут развиться нарушения кровообращения и критическое состояние больных почти с 20% летальностью, если своевременно не будет предпринята операция.
 • Вторая стадия относительной компенсации, которая обычно наступает в возрасте двух трех лет и продолжается первые два десятка лет жизни. Она характеризуется: длительной гиперволемией малого круга, расширением полости левого предсердия, развитием относительного стеноза левого предсердно желудочкового отверстия, умеренным возрастанием давления в легочных венах, что, в свою очередь, обусловливает повышение давления в легочной артерии и вызывает систолическую перегрузку правого желудочка. Сосудистое сопротивление в легких остается нормальным или слегка повышается в результате спазма артериол.
• Вторая стадия относительной компенсации, которая обычно наступает в возрасте двух трех лет и продолжается первые два десятка лет жизни. Она характеризуется: длительной гиперволемией малого круга, расширением полости левого предсердия, развитием относительного стеноза левого предсердно желудочкового отверстия, умеренным возрастанием давления в легочных венах, что, в свою очередь, обусловливает повышение давления в легочной артерии и вызывает систолическую перегрузку правого желудочка. Сосудистое сопротивление в легких остается нормальным или слегка повышается в результате спазма артериол.
 • При дальнейшем естественном течении заболевания наступает перестройка мелких сосудов легких, артериол вплоть до необратимых склеротических изменений. • Все это приводит к росту периферического сосудистого сопротивления легких, уменьшению сброса крови с последующей его инверсией. • Объемная нагрузка на левый желудочек уменьшается, а систолическая перегрузка правого желудочка возрастает. • Так возникает третья стадия—стадия вторичных склеротических изменений легочных сосудов, при которой постепенно исчезают характерные признаки порока, и в клинике начинают преобладать симптомы легочной гипертензии.
• При дальнейшем естественном течении заболевания наступает перестройка мелких сосудов легких, артериол вплоть до необратимых склеротических изменений. • Все это приводит к росту периферического сосудистого сопротивления легких, уменьшению сброса крови с последующей его инверсией. • Объемная нагрузка на левый желудочек уменьшается, а систолическая перегрузка правого желудочка возрастает. • Так возникает третья стадия—стадия вторичных склеротических изменений легочных сосудов, при которой постепенно исчезают характерные признаки порока, и в клинике начинают преобладать симптомы легочной гипертензии.
 • Функционирование артериального протока может рассматриваться как нормальное до 10 дней трех месяцев жизни у доношенных новорожденных. • Проток может быть различной длины (от 3 до 25 мм) и ширины (от 2 до 30 мм в диаметре). • Клиника ОАП зависит от величины артериального протока, уровня давления в легочной артерии и соотношения сопротивления малого и большого круга кровообращения. • У плода в связи с нефункционирующим малым кругом кровообращения сброс крови по артериальному протоку осуществляется из легочной артерии в аорту. • После рождения ребенка направление сброса крови изменяется вследствие более высокого систолического и диастолического давления в аорте (из аорты в легочную артерию).
• Функционирование артериального протока может рассматриваться как нормальное до 10 дней трех месяцев жизни у доношенных новорожденных. • Проток может быть различной длины (от 3 до 25 мм) и ширины (от 2 до 30 мм в диаметре). • Клиника ОАП зависит от величины артериального протока, уровня давления в легочной артерии и соотношения сопротивления малого и большого круга кровообращения. • У плода в связи с нефункционирующим малым кругом кровообращения сброс крови по артериальному протоку осуществляется из легочной артерии в аорту. • После рождения ребенка направление сброса крови изменяется вследствие более высокого систолического и диастолического давления в аорте (из аорты в легочную артерию).
 • Гемодинамические нарушения заключаются в сбросе крови из аорты в легочную артерию, что приводит к переполнению малого круга кровообращения и перегрузке левых отделов сердца. • При развитии легочной гипертензии наблюдается перегрузка и правого желудочка. • У большинства детей ОАП клинически проявляется в конце первого или на втором третьем году жизни. С рождения или в первые недели жизни клинически проявляются ОАП большого диаметра.
• Гемодинамические нарушения заключаются в сбросе крови из аорты в легочную артерию, что приводит к переполнению малого круга кровообращения и перегрузке левых отделов сердца. • При развитии легочной гипертензии наблюдается перегрузка и правого желудочка. • У большинства детей ОАП клинически проявляется в конце первого или на втором третьем году жизни. С рождения или в первые недели жизни клинически проявляются ОАП большого диаметра.
 • Для новорожденных с ОАП характерны трудности грудного вскармливания, отказ от еды, быстрая утомляемость, развитие гипотрофии и наличие в анамнезе частых бронхолегочных заболеваний. При плаче и кормлении младенца бледность кожных покровов сменяется преходящим цианозом из за появления венозно артериального сброса крови. У новорожденных не отмечаются "систолическое дрожание" и усиление верхушечного толчка, характерные для детей старшего возраста. • Одним из основных клинических признаков ОАП является непрерывный "машинный" систоло диастолический шум во II III межреберье вдоль левого края грудины. • У новорожденных, у детей первых месяцев жизни, а также при наличии высокой легочной гипертензии диастолический компонент шума может отсутствовать, выслушивается только систолический шум и усиленный 2 тон на легочной артерии, определяются высокий и скорый пульс, увеличение пульсового давления. • У маловесных недоношенных детей ОАП аускулътативно не выявляется.
• Для новорожденных с ОАП характерны трудности грудного вскармливания, отказ от еды, быстрая утомляемость, развитие гипотрофии и наличие в анамнезе частых бронхолегочных заболеваний. При плаче и кормлении младенца бледность кожных покровов сменяется преходящим цианозом из за появления венозно артериального сброса крови. У новорожденных не отмечаются "систолическое дрожание" и усиление верхушечного толчка, характерные для детей старшего возраста. • Одним из основных клинических признаков ОАП является непрерывный "машинный" систоло диастолический шум во II III межреберье вдоль левого края грудины. • У новорожденных, у детей первых месяцев жизни, а также при наличии высокой легочной гипертензии диастолический компонент шума может отсутствовать, выслушивается только систолический шум и усиленный 2 тон на легочной артерии, определяются высокий и скорый пульс, увеличение пульсового давления. • У маловесных недоношенных детей ОАП аускулътативно не выявляется.
 • ЭКГ: признаки перегрузки левого желудочка. • ФКГ: систолодиастолический шум над всей сердечной областью с максимальной регистрацией во втором межреберье слева у грудины (при нормальных показателях величины систолического давления в легочной артерии). В случае увеличения давления в легочной артерии может выявляться лишь систолический шум, а при высоких цифрах – шум недостаточности клапанов легочной артерии (шум Грехема Стилла).
• ЭКГ: признаки перегрузки левого желудочка. • ФКГ: систолодиастолический шум над всей сердечной областью с максимальной регистрацией во втором межреберье слева у грудины (при нормальных показателях величины систолического давления в легочной артерии). В случае увеличения давления в легочной артерии может выявляться лишь систолический шум, а при высоких цифрах – шум недостаточности клапанов легочной артерии (шум Грехема Стилла).
 Эхо. КГ: • непосредственная визуализация протока, • увеличение размера левого желудочка, признаки объемной перегрузки левого желудочка (увеличение амплитуды движения межжелудочковой перегородки и миокарда задней стенки левого желудочка), • увеличение левого предсердия; • увеличение отношения размеров левого предсердия к диаметру аорты на уровне клапанного кольца > 1, 1; • уменьшение отношения периода напряжения к периоду изгнания левого желудочка < 0, 25; • снижение диастолических скоростей кровотока в магистральных церебральных артериях с увеличением индекса их сосудистой резистентности).
Эхо. КГ: • непосредственная визуализация протока, • увеличение размера левого желудочка, признаки объемной перегрузки левого желудочка (увеличение амплитуды движения межжелудочковой перегородки и миокарда задней стенки левого желудочка), • увеличение левого предсердия; • увеличение отношения размеров левого предсердия к диаметру аорты на уровне клапанного кольца > 1, 1; • уменьшение отношения периода напряжения к периоду изгнания левого желудочка < 0, 25; • снижение диастолических скоростей кровотока в магистральных церебральных артериях с увеличением индекса их сосудистой резистентности).
 Критерии диагностики ОАП в постнатальном периоде І. Анамнестические: то же, что и при ДМЖП. ІІ. Клинические: быстрая утомляемость, одышка; бледность кожи и видимых слизистых оболочек; систолодиастолическое дрожание над областью сердца, максимально выраженное во 2 ом межреберье слева от грудины; • верхушечный толчок усиленный, разлитой, смещен влево и вниз; • смещение границ относительной сердечной тупости влево (за счет гипертрофии левого желудочка в 4 5 межреберьях, за счет расширения ствола легочной артерии и гипертрофии левого предсердия в 1 2 межреберьях); • • •
Критерии диагностики ОАП в постнатальном периоде І. Анамнестические: то же, что и при ДМЖП. ІІ. Клинические: быстрая утомляемость, одышка; бледность кожи и видимых слизистых оболочек; систолодиастолическое дрожание над областью сердца, максимально выраженное во 2 ом межреберье слева от грудины; • верхушечный толчок усиленный, разлитой, смещен влево и вниз; • смещение границ относительной сердечной тупости влево (за счет гипертрофии левого желудочка в 4 5 межреберьях, за счет расширения ствола легочной артерии и гипертрофии левого предсердия в 1 2 межреберьях); • • •
 • грубый, "машинный", непрерывный, систоло диастолический шум смаксимальным выслушиванием во 2 ом межреберье слева от грудины (над легочной артерией), проводящийся в межлопаточное пространство и на сосуды шеи; • акцент и расщепление 2 го тона на легочной артерии; • систолическое АД нормальное или умеренно повышено за чет большого систолического выброса в аорту, а диастолическое АД значительноснижено (иногда до 0), • существенное увеличение пульсового давления.
• грубый, "машинный", непрерывный, систоло диастолический шум смаксимальным выслушиванием во 2 ом межреберье слева от грудины (над легочной артерией), проводящийся в межлопаточное пространство и на сосуды шеи; • акцент и расщепление 2 го тона на легочной артерии; • систолическое АД нормальное или умеренно повышено за чет большого систолического выброса в аорту, а диастолическое АД значительноснижено (иногда до 0), • существенное увеличение пульсового давления.
 • • • В терминальной стадии порока у детей старшего возраста развиваются: постоянная одышка, цианоз, более выраженный на нижних конечностях, тахикардия в покое, нарушения сердечного ритма, кардиомегалия, признаки систолической перегрузки и декомпенсация правых отделов сердца: гепатомегалия, отеки на нижних конечностях, пульсация яремных вен.
• • • В терминальной стадии порока у детей старшего возраста развиваются: постоянная одышка, цианоз, более выраженный на нижних конечностях, тахикардия в покое, нарушения сердечного ритма, кардиомегалия, признаки систолической перегрузки и декомпенсация правых отделов сердца: гепатомегалия, отеки на нижних конечностях, пульсация яремных вен.
 • ЭКГ: признаки перегрузки левого желудочка, позднее при развитии легочной гипертензии обоих желудочков; с уменьшением артериовенозного сброса крови более выражена гипертрофия правого желудочка, появляются нарушения сердечного ритма и проводимости. • ФКГ: высокочастотный высокоамплитудный систоло диастолический шум начинающийся в виде большого ромба в мезосистоле, нарастающий ко 2 му тону и поглощающий его с последующим уменьшением в протодиастоле; раздвоение и увеличение амплитуды 2 го тона за счет пульмонального компонента.
• ЭКГ: признаки перегрузки левого желудочка, позднее при развитии легочной гипертензии обоих желудочков; с уменьшением артериовенозного сброса крови более выражена гипертрофия правого желудочка, появляются нарушения сердечного ритма и проводимости. • ФКГ: высокочастотный высокоамплитудный систоло диастолический шум начинающийся в виде большого ромба в мезосистоле, нарастающий ко 2 му тону и поглощающий его с последующим уменьшением в протодиастоле; раздвоение и увеличение амплитуды 2 го тона за счет пульмонального компонента.
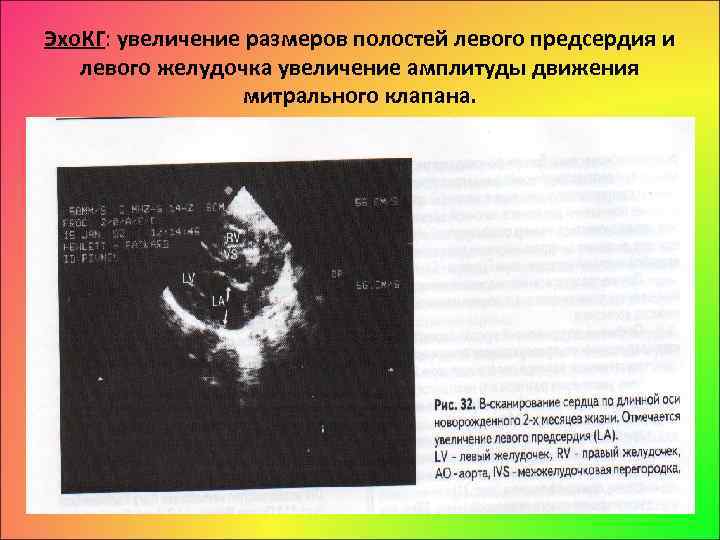 Эхо. КГ: увеличение размеров полостей левого предсердия и левого желудочка увеличение амплитуды движения митрального клапана.
Эхо. КГ: увеличение размеров полостей левого предсердия и левого желудочка увеличение амплитуды движения митрального клапана.
 Рентгенологически: усиление сосудистого рисунка легких, увеличение поперечника сердца за счет гипертрофии левого желудочка (кардиоторакальный индекс больше 55 60%) сглаженность талии за счет увеличения размеров левого предсердия. Позже при развитии легочной гипертензии определяются обеднение периферического рисунка на фоне расширения центральных стволов (форма "обрубленного дерева"), расширение и выбухание ствола легочной артерии по левому контуру сердца, расширение восходящей аорты.
Рентгенологически: усиление сосудистого рисунка легких, увеличение поперечника сердца за счет гипертрофии левого желудочка (кардиоторакальный индекс больше 55 60%) сглаженность талии за счет увеличения размеров левого предсердия. Позже при развитии легочной гипертензии определяются обеднение периферического рисунка на фоне расширения центральных стволов (форма "обрубленного дерева"), расширение и выбухание ствола легочной артерии по левому контуру сердца, расширение восходящей аорты.
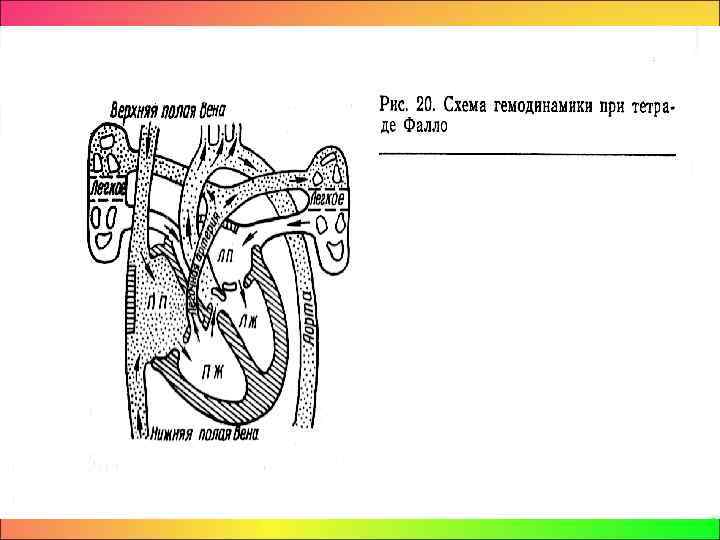
 • Тетрада Фалло комплексная анатомическая аномалия сердца, включающая в типичных случаях 4 компонента: стеноз легочной артерии, дефект межжелудочковой перегородки, декстрапозицию аорты и гипертрофию правого желудочка. • Первые сообщения о пороке принадлежат M. Stensen и датируются 1673 годом. • В 1887 году А. А. Кисель впервые осуществил прижизненную диагностику порока. • В 1888 году доктор Etiеnne Louis Arthur Fallot из Марселя ввел термин тетрада (“tetralogy”) для клинического обозначения четырех составляющих “синей болезни”. В работе “Вклад в патологическую анатомию синей болезни” А. Fallot систематизировал наблюдения и описал порок как самостоятельную нозологическую форму, рассмотрел клиническую картину и патологическую анатомию данного порока, который впоследствии был назван его именем.
• Тетрада Фалло комплексная анатомическая аномалия сердца, включающая в типичных случаях 4 компонента: стеноз легочной артерии, дефект межжелудочковой перегородки, декстрапозицию аорты и гипертрофию правого желудочка. • Первые сообщения о пороке принадлежат M. Stensen и датируются 1673 годом. • В 1887 году А. А. Кисель впервые осуществил прижизненную диагностику порока. • В 1888 году доктор Etiеnne Louis Arthur Fallot из Марселя ввел термин тетрада (“tetralogy”) для клинического обозначения четырех составляющих “синей болезни”. В работе “Вклад в патологическую анатомию синей болезни” А. Fallot систематизировал наблюдения и описал порок как самостоятельную нозологическую форму, рассмотрел клиническую картину и патологическую анатомию данного порока, который впоследствии был назван его именем.
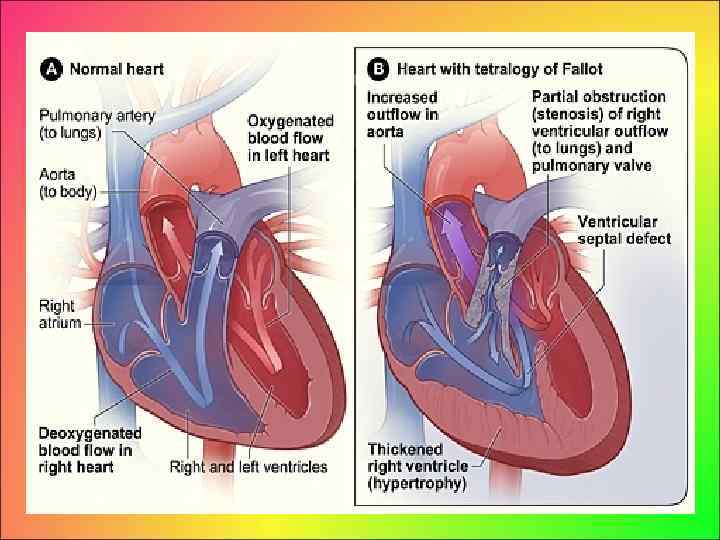
 • • • Частота Тетрада Фалло является наиболее распространенным пороком сердца синего типа (75%), частота его составляет: среди всех ВПС 7 13% по клиническим данным, 15 16, 7% по патологоанатомическим данным; у новорожденных 5 8%, в старшем школьном возрасте – 12 14%.
• • • Частота Тетрада Фалло является наиболее распространенным пороком сердца синего типа (75%), частота его составляет: среди всех ВПС 7 13% по клиническим данным, 15 16, 7% по патологоанатомическим данным; у новорожденных 5 8%, в старшем школьном возрасте – 12 14%.
 • Клиника тетрады Фалло может быть различна, что обусловлено вариабельностью гемодинамических нарушений. • Выраженность гемодинамических расстройств и тяжесть течения порока в первую очередь определяются степенью сужения легочной артерии, которое может быть от незначительного стенозирования до ее полной атрезии. Чаще всего при этом пороке стеноз легочной артерии бывает инфундибулярным (низким, высоким или в виде диффузной гипоплазии) либо комбинированным (сочетание инфундибулярного стеноза с клапанным стенозом, гипоплазией кольца и ствола легочной артерии). Атрезия клапанов легочной артерии, крайняя форма обструкции, встречается значительно реже. Анатомическая обструкция выводного отдела правого желудочка может сочетаться с гипоплазией и стенозом ветвей легочной артерии, возможно атрезией левой ветви легочной артерии.
• Клиника тетрады Фалло может быть различна, что обусловлено вариабельностью гемодинамических нарушений. • Выраженность гемодинамических расстройств и тяжесть течения порока в первую очередь определяются степенью сужения легочной артерии, которое может быть от незначительного стенозирования до ее полной атрезии. Чаще всего при этом пороке стеноз легочной артерии бывает инфундибулярным (низким, высоким или в виде диффузной гипоплазии) либо комбинированным (сочетание инфундибулярного стеноза с клапанным стенозом, гипоплазией кольца и ствола легочной артерии). Атрезия клапанов легочной артерии, крайняя форма обструкции, встречается значительно реже. Анатомическая обструкция выводного отдела правого желудочка может сочетаться с гипоплазией и стенозом ветвей легочной артерии, возможно атрезией левой ветви легочной артерии.

 В кардиохирургическом отделении ОДКБ девочка 12 лет с ДМЖП перед операцией
В кардиохирургическом отделении ОДКБ девочка 12 лет с ДМЖП перед операцией
 БЛАГОДАРЮ ЗА ВНИМАНИЕ !
БЛАГОДАРЮ ЗА ВНИМАНИЕ !


