1_Doglyad_za_khv_z_zakhv_pryamoyi_kishki.ppt
- Количество слайдов: 25
 Тема: Догляд за хворими з хірургічними захворюваннями і пошкодженнями прямої кишки. План. І. Методи дослідження прямої кишки. ІІ. Ушкодження прямої кишки. Сторонні тіла прямої кишки. ІІІ. Запальні захворювання прямої кишки, та параректальної клітковини. ІУ. Пухлини товстої кишки. У. Догляд за хворими з захворюваннями і ушкодженнями прямої кишки. УІ. Профілактичні огляди.
Тема: Догляд за хворими з хірургічними захворюваннями і пошкодженнями прямої кишки. План. І. Методи дослідження прямої кишки. ІІ. Ушкодження прямої кишки. Сторонні тіла прямої кишки. ІІІ. Запальні захворювання прямої кишки, та параректальної клітковини. ІУ. Пухлини товстої кишки. У. Догляд за хворими з захворюваннями і ушкодженнями прямої кишки. УІ. Профілактичні огляди.
 Анатомо фізіологічні особливості Пряма кишка простягається від ІІ – ІІІ крижового хребці до відхідника. Довжина її становить 13 – 16 см. Поділяється на 3 відділи: 1. Промежинний. 2. Ампулярний. 3. Надампулярний. Ампулярний відділ поділяється на 3 частини: 1. Верхня. 2. Середня. 3. Нижня. Кінцева відхідникова частина оточена сфінктерами і утворює канал довжиною 2 – 3 см. Розрізняють зовнішній і внутрішній сфінктери. Кровопостачання здійснюють верхня, 2 середні і 2 нижні прямокишкові артерії. Функції прямої кишки: абсорбційна, резервуарна, евакуаторна.
Анатомо фізіологічні особливості Пряма кишка простягається від ІІ – ІІІ крижового хребці до відхідника. Довжина її становить 13 – 16 см. Поділяється на 3 відділи: 1. Промежинний. 2. Ампулярний. 3. Надампулярний. Ампулярний відділ поділяється на 3 частини: 1. Верхня. 2. Середня. 3. Нижня. Кінцева відхідникова частина оточена сфінктерами і утворює канал довжиною 2 – 3 см. Розрізняють зовнішній і внутрішній сфінктери. Кровопостачання здійснюють верхня, 2 середні і 2 нижні прямокишкові артерії. Функції прямої кишки: абсорбційна, резервуарна, евакуаторна.
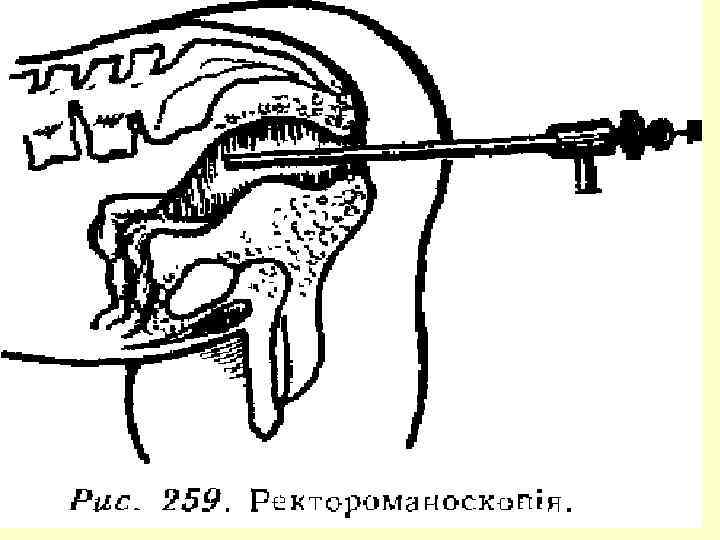
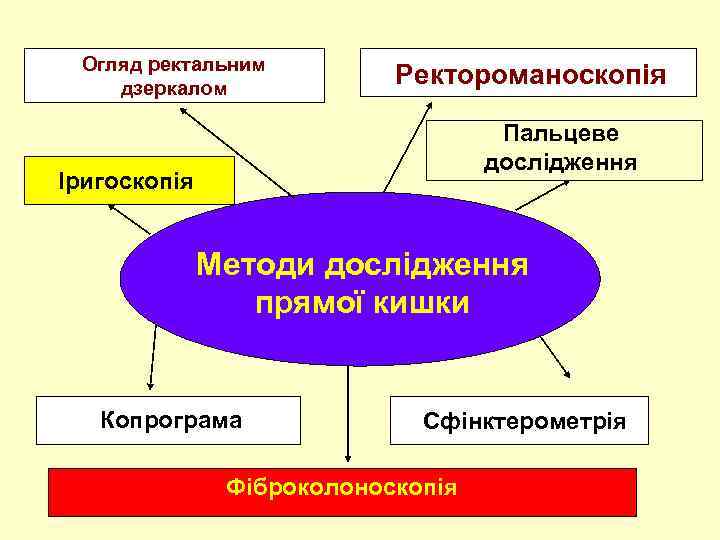 Огляд ректальним дзеркалом Ректороманоскопія Пальцеве дослідження Іригоскопія Методи дослідження прямої кишки Копрограма Сфінктерометрія Фіброколоноскопія
Огляд ректальним дзеркалом Ректороманоскопія Пальцеве дослідження Іригоскопія Методи дослідження прямої кишки Копрограма Сфінктерометрія Фіброколоноскопія
 Геморой Випадіння прямої кишки Тріщини прямої кишки Гострий проктит Захворювання прямої кишки Парапроктит Нориці прямої кишки Пухлини прямої кишки
Геморой Випадіння прямої кишки Тріщини прямої кишки Гострий проктит Захворювання прямої кишки Парапроктит Нориці прямої кишки Пухлини прямої кишки
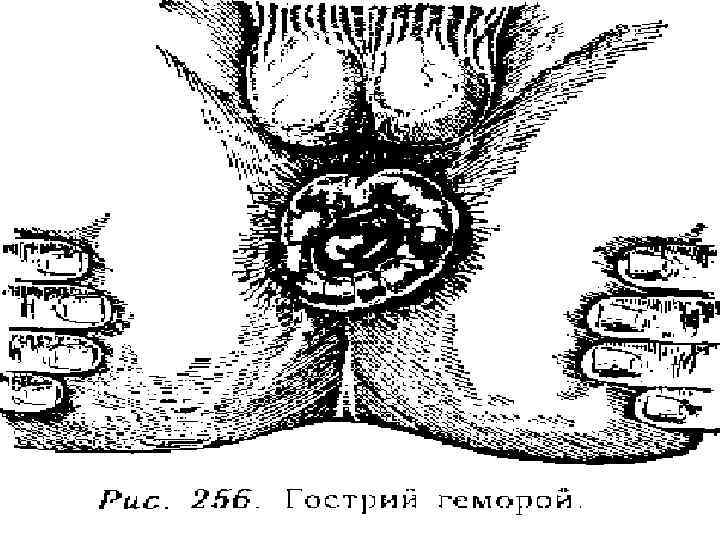
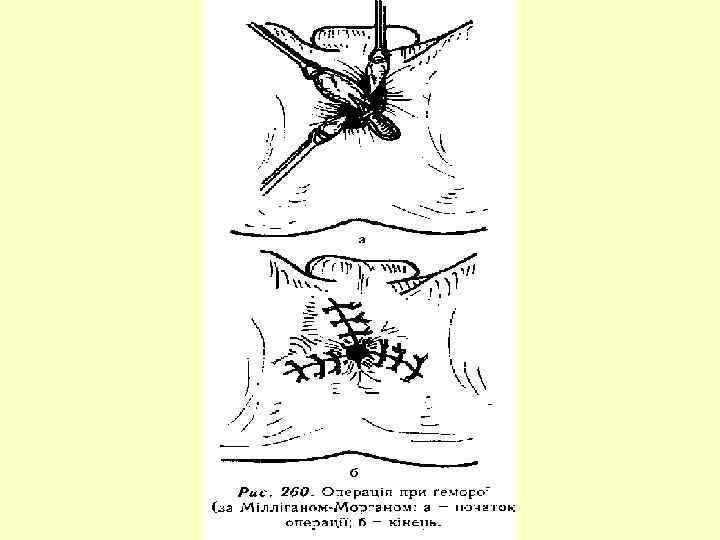
 Геморой – це варикозне розширення вен прямої кишки, основною причиною якого є клапанна недостатність венозної системи прямої кишки. Класифікація По локалізації За кількістю вузлів 1. Зовнішній – підшкірні вени 2. Внутрішній – підслизові вени 1. Поодинокі 2. Множинні Ускладнення За формою 1. Грушоподібні 2. Кулеподібні 3. Мішкоподібні За клінічним перебігом 1. Гострий 2. Хронічний 3. Рецидивуючий 1. Кровотеча 2. Тромбоз 3. Випадіння 4. Тріщини 5. Некроз вузла 6. Парапроктит
Геморой – це варикозне розширення вен прямої кишки, основною причиною якого є клапанна недостатність венозної системи прямої кишки. Класифікація По локалізації За кількістю вузлів 1. Зовнішній – підшкірні вени 2. Внутрішній – підслизові вени 1. Поодинокі 2. Множинні Ускладнення За формою 1. Грушоподібні 2. Кулеподібні 3. Мішкоподібні За клінічним перебігом 1. Гострий 2. Хронічний 3. Рецидивуючий 1. Кровотеча 2. Тромбоз 3. Випадіння 4. Тріщини 5. Некроз вузла 6. Парапроктит
 Свербіння в задньому проході Біль при дефекації Кровотечі при дефекації Поява вузлів при натужуванні Клінічна картина геморою Випадіння вузлів Тромбоз і тромбофлебіт вузлів Запальний процес
Свербіння в задньому проході Біль при дефекації Кровотечі при дефекації Поява вузлів при натужуванні Клінічна картина геморою Випадіння вузлів Тромбоз і тромбофлебіт вузлів Запальний процес
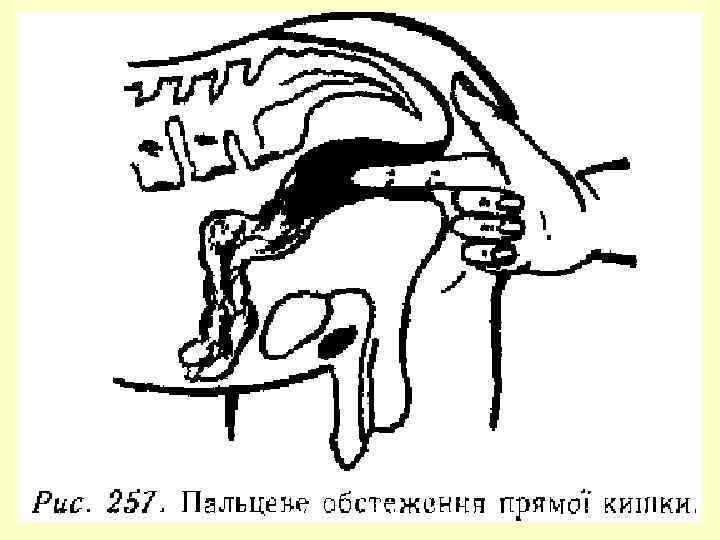
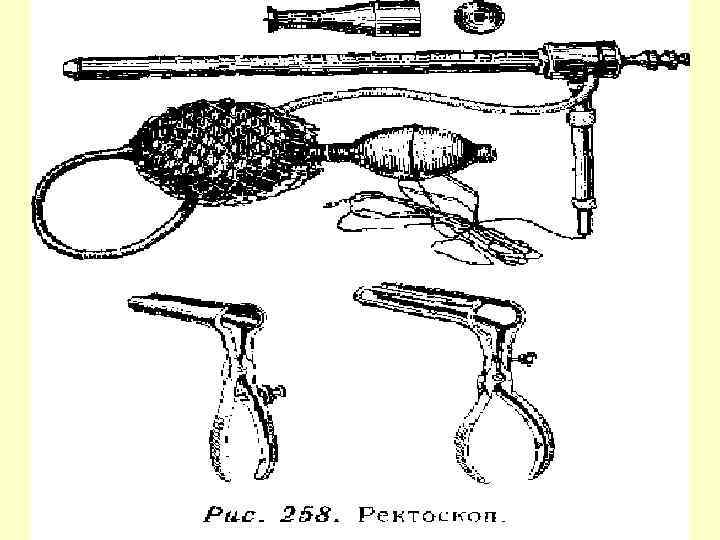
 Діагностика 1. Огляд ануса при натужуванні 2. Пальцеве дослідження прямої кишки 3. Дослідження за допомогою прямокишкового дзеркала 4. Ректороманоскопія Принципи лікування 1. Консервативне лікування: сидячі ванни зі слабким р – ном перманганату калію, кори дуба, ромашки; невеликі клізми 2 -3 р/д; мікроклізми з риб'ячим жиром; дієта; послаблюючі засоби, лікувальна гімнастика; при болях – свічки з анестезином; профілактика гемокоагуляції – трентал, ескузан, нормовен. 2. При наявності тромбофлебіту – антикоагулянти, ліжковий режим, обезболюючі. 3. При запальних процесах – Протизапальна терапія, АБ 4. При кровотечах, випадіннях, тріщинах, парапроктиті – оперативне втручання.
Діагностика 1. Огляд ануса при натужуванні 2. Пальцеве дослідження прямої кишки 3. Дослідження за допомогою прямокишкового дзеркала 4. Ректороманоскопія Принципи лікування 1. Консервативне лікування: сидячі ванни зі слабким р – ном перманганату калію, кори дуба, ромашки; невеликі клізми 2 -3 р/д; мікроклізми з риб'ячим жиром; дієта; послаблюючі засоби, лікувальна гімнастика; при болях – свічки з анестезином; профілактика гемокоагуляції – трентал, ескузан, нормовен. 2. При наявності тромбофлебіту – антикоагулянти, ліжковий режим, обезболюючі. 3. При запальних процесах – Протизапальна терапія, АБ 4. При кровотечах, випадіннях, тріщинах, парапроктиті – оперативне втручання.
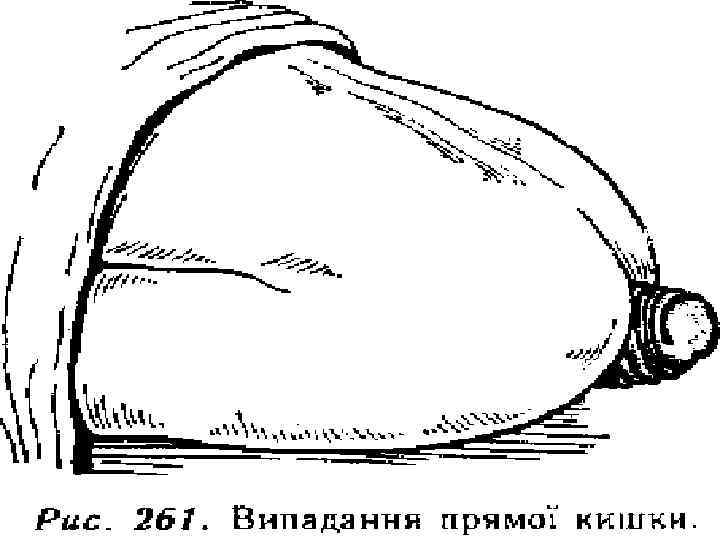
 Випадіння прямої кишки Це вихід стінки прямої кишки з заднього проходу. Розрізняють випадіння слизової оболонки прямої кишки і випадіння всіх шарів стінки. В основі – розслаблення м'язової стінки і діафрагми таза. Клінічні ознаки Розрізняють 4 стадії випадіння прямої кишки: 1. Кишка випадає при дефекації і самостійно вправляється 2. Кишка випадає після дефекації і потребує додаткового вправлення 3. Випадає при невеликому фізичному навантаженні 4. Кишка випадає при вертикальному положенні хворого і невправляється. Додаткові симптоми: нетримання калу і газів. Лікування Оперативне – підшивання і фіксація прямої кишки.
Випадіння прямої кишки Це вихід стінки прямої кишки з заднього проходу. Розрізняють випадіння слизової оболонки прямої кишки і випадіння всіх шарів стінки. В основі – розслаблення м'язової стінки і діафрагми таза. Клінічні ознаки Розрізняють 4 стадії випадіння прямої кишки: 1. Кишка випадає при дефекації і самостійно вправляється 2. Кишка випадає після дефекації і потребує додаткового вправлення 3. Випадає при невеликому фізичному навантаженні 4. Кишка випадає при вертикальному положенні хворого і невправляється. Додаткові симптоми: нетримання калу і газів. Лікування Оперативне – підшивання і фіксація прямої кишки.
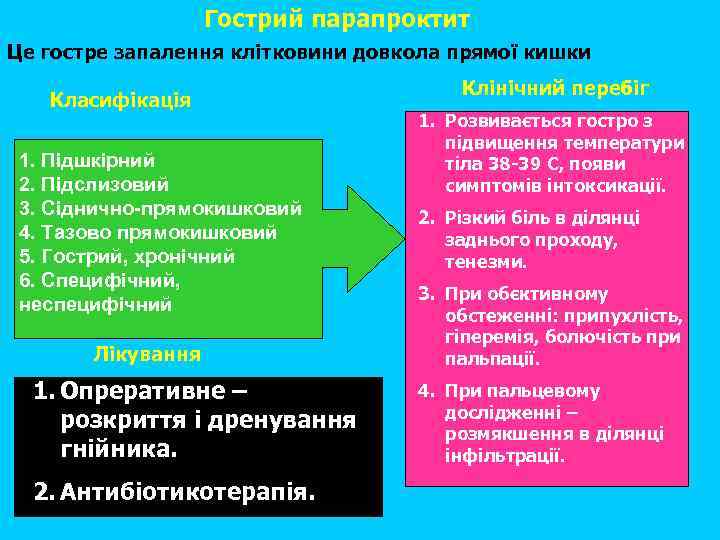 Гострий парапроктит Це гостре запалення клітковини довкола прямої кишки Класифікація 1. Підшкірний 2. Підслизовий 3. Сіднично прямокишковий 4. Тазово прямокишковий 5. Гострий, хронічний 6. Специфічний, неспецифічний Лікування 1. Опреративне – розкриття і дренування гнійника. 2. Антибіотикотерапія. Клінічний перебіг 1. Розвивається гостро з підвищення температури тіла 38 -39 С, появи симптомів інтоксикації. 2. Різкий біль в ділянці заднього проходу, тенезми. 3. При обєктивному обстеженні: припухлість, гіперемія, болючість при пальпації. 4. При пальцевому дослідженні – розмякшення в ділянці інфільтрації.
Гострий парапроктит Це гостре запалення клітковини довкола прямої кишки Класифікація 1. Підшкірний 2. Підслизовий 3. Сіднично прямокишковий 4. Тазово прямокишковий 5. Гострий, хронічний 6. Специфічний, неспецифічний Лікування 1. Опреративне – розкриття і дренування гнійника. 2. Антибіотикотерапія. Клінічний перебіг 1. Розвивається гостро з підвищення температури тіла 38 -39 С, появи симптомів інтоксикації. 2. Різкий біль в ділянці заднього проходу, тенезми. 3. При обєктивному обстеженні: припухлість, гіперемія, болючість при пальпації. 4. При пальцевому дослідженні – розмякшення в ділянці інфільтрації.
 Тріщини заднього проходу – це обмежений дефект щілевидної форми розташований близько перехідної складки. Етіологія і патогенез Розрізняють дві форми тріщин відхідника: первинну і вторинну. Причиною є травми слизової оболонки каловими масами, сторонніми тілами. У результаті утворюється ранка, яка швидко перетворюється у виразку з хронічним перебігом. Клініка Основною скаргою є те, що кожне випорожнення супроводжується нестерпним пекучим болем. Він не припиняється після випорожнення, а ще більше підсилюється, стаючи нестерпним протягом 1— 2 год. Страх перед випорожненнями. Біль часто іррадіює у пряму кишку, промежину, крижі. Під час дефекації виникає кровотеча, звичайно незначна. Кров не змішана з калом, а міститься на його поверхні у вигляді смуг. Під час огляду, звичайно на задній стінці відхідника, можна знайти поздовжню, різну за глибиною щілину з сірим дном і ущільненими краями. Доторкання до дна тріщини кінчиком зонда дуже болюче.
Тріщини заднього проходу – це обмежений дефект щілевидної форми розташований близько перехідної складки. Етіологія і патогенез Розрізняють дві форми тріщин відхідника: первинну і вторинну. Причиною є травми слизової оболонки каловими масами, сторонніми тілами. У результаті утворюється ранка, яка швидко перетворюється у виразку з хронічним перебігом. Клініка Основною скаргою є те, що кожне випорожнення супроводжується нестерпним пекучим болем. Він не припиняється після випорожнення, а ще більше підсилюється, стаючи нестерпним протягом 1— 2 год. Страх перед випорожненнями. Біль часто іррадіює у пряму кишку, промежину, крижі. Під час дефекації виникає кровотеча, звичайно незначна. Кров не змішана з калом, а міститься на його поверхні у вигляді смуг. Під час огляду, звичайно на задній стінці відхідника, можна знайти поздовжню, різну за глибиною щілину з сірим дном і ущільненими краями. Доторкання до дна тріщини кінчиком зонда дуже болюче.
 Лікування слід розпочинати з консервативних заходів. Хворим призначають легкі проносні засоби (вазелінове масло по 1 столовій ложці 2 рази на день, розчин магнію сульфату по 1 столовій ложці 2 3 рази на день). Тріщину змазують кілька разів на добу 10% синтоміциновою емульсією з 5% анестезином. Після ви порожненняхворий повинен помити ділянку відхідника і змазати тріщину. Рекомендують свічки з антисептичними і анестезуючими речовинами, теплі сидячі ванни, новокаїново спиртові блокади, дозоване розширення сфінктера відхідника. При неефективності консервативного лікування показана операція, яка полягає у висіченні тріщини в межах здорових тканин і зашиванні дефекту шкіри і слизової оболонки або залишенням його незашитим для загоєння вторинним натягом.
Лікування слід розпочинати з консервативних заходів. Хворим призначають легкі проносні засоби (вазелінове масло по 1 столовій ложці 2 рази на день, розчин магнію сульфату по 1 столовій ложці 2 3 рази на день). Тріщину змазують кілька разів на добу 10% синтоміциновою емульсією з 5% анестезином. Після ви порожненняхворий повинен помити ділянку відхідника і змазати тріщину. Рекомендують свічки з антисептичними і анестезуючими речовинами, теплі сидячі ванни, новокаїново спиртові блокади, дозоване розширення сфінктера відхідника. При неефективності консервативного лікування показана операція, яка полягає у висіченні тріщини в межах здорових тканин і зашиванні дефекту шкіри і слизової оболонки або залишенням його незашитим для загоєння вторинним натягом.
 Нориці прямої кишки утворюються при хронічному парапроктиті, можуть бути зовнішніми, тобто відкриватися на шкірі біля відхідника, або внутрішніми, коли нориця розташована на слизовій оболонці прямої кишки. Інколи у нориці є два отвори — зовнішній і внутрішній. Така нориця називається повною. Внутрішній отвір нориці може відкриватися на передній, задній і бокових стінках прямої кишки. Норицевий хід може йти інтрасфінктерно, транссфінктерно, екстрасфінктерно. Основною скаргою хворих є постійне виділення з нориць гною (неповна нориця) або калу (повна). Нориця періодично може закриватися, і тоді виділення припиняються. Вхідний отвір нориці інколи дуже малий і пропускає кінчик зонда. Для діагностики нориць використовують фістулографію — метод заповнення норицевого ходу контрастною речовиною з пізнішим рент генологічнимобстеженням, а при підозрі на гнійник — його пункцією. Лікування оперативне
Нориці прямої кишки утворюються при хронічному парапроктиті, можуть бути зовнішніми, тобто відкриватися на шкірі біля відхідника, або внутрішніми, коли нориця розташована на слизовій оболонці прямої кишки. Інколи у нориці є два отвори — зовнішній і внутрішній. Така нориця називається повною. Внутрішній отвір нориці може відкриватися на передній, задній і бокових стінках прямої кишки. Норицевий хід може йти інтрасфінктерно, транссфінктерно, екстрасфінктерно. Основною скаргою хворих є постійне виділення з нориць гною (неповна нориця) або калу (повна). Нориця періодично може закриватися, і тоді виділення припиняються. Вхідний отвір нориці інколи дуже малий і пропускає кінчик зонда. Для діагностики нориць використовують фістулографію — метод заповнення норицевого ходу контрастною речовиною з пізнішим рент генологічнимобстеженням, а при підозрі на гнійник — його пункцією. Лікування оперативне
 Рак прямої кишки Серед усіх онкологічних захворювань рак прямої кишки в країнах СНД посідає восьме місце і становить 2, 5— 3, 5% всіх злоякісних пухлин. В Україні захворюваність на рак прямої кишки дорівнює 12, 6 на 100 тисяч населення. Значне зростання захворюваності на рак прямої кишки спостерігається у США, Англії, Франції. Рак прямої кишки переважно спостерігається у віці 40— 60 років. Є, однак, випадки до 40 років, а також поодинокі — у 14— 17 років. Жінки і чоловіки хворіють однаково.
Рак прямої кишки Серед усіх онкологічних захворювань рак прямої кишки в країнах СНД посідає восьме місце і становить 2, 5— 3, 5% всіх злоякісних пухлин. В Україні захворюваність на рак прямої кишки дорівнює 12, 6 на 100 тисяч населення. Значне зростання захворюваності на рак прямої кишки спостерігається у США, Англії, Франції. Рак прямої кишки переважно спостерігається у віці 40— 60 років. Є, однак, випадки до 40 років, а також поодинокі — у 14— 17 років. Жінки і чоловіки хворіють однаково.
 Стадії раку прямої кишки Розрізняють чотири стадії раку прямої кишки. Стадія І — невелика, чітко обмежена, рухома пухлина або виразка, що локалізується на невеликій ділянці слизової оболонки і підслизового шару кишки і не дає метастазів. Стадія ІІ а — пухлина або виразка займає до половини окружності кишки, не виходить за її межі і не дає метастазів. Стадія ІІ б — пухлина того самого або меншого розміру з наявністю поодиноких рухомих регіонарних метастазів. Стадія ІІІ а — пухлина захоплює більше половини окружності кишки, проростає її стінку, спаяна з прилеглими тканинами і органами, без регіонарних метастазів. Стадія ІІІ б — пухлина будь яких розмірів з численними мета стазами врегіонарні лімфатичні вузли. Стадія IV — велика нерухома пухлина, яка розпадається, проростає прилеглі органи і тканини з регіонарними або віддаленими метастазами.
Стадії раку прямої кишки Розрізняють чотири стадії раку прямої кишки. Стадія І — невелика, чітко обмежена, рухома пухлина або виразка, що локалізується на невеликій ділянці слизової оболонки і підслизового шару кишки і не дає метастазів. Стадія ІІ а — пухлина або виразка займає до половини окружності кишки, не виходить за її межі і не дає метастазів. Стадія ІІ б — пухлина того самого або меншого розміру з наявністю поодиноких рухомих регіонарних метастазів. Стадія ІІІ а — пухлина захоплює більше половини окружності кишки, проростає її стінку, спаяна з прилеглими тканинами і органами, без регіонарних метастазів. Стадія ІІІ б — пухлина будь яких розмірів з численними мета стазами врегіонарні лімфатичні вузли. Стадія IV — велика нерухома пухлина, яка розпадається, проростає прилеглі органи і тканини з регіонарними або віддаленими метастазами.
 Міжнародна класифікація Т 0 — первинна пухлина не визначається. Тis — преінвазійний рак. Т 1 — пухлина займає не більше 1/3 довжини або окружності прямої кишки і не інфільтрує м'язовий шар. Т 2 — пухлина займає більше 1/3, але менше половини довжини або окружності прямої кишки, інфільтрує м'язовий шар, але не обмежує змі щеннякишки. Т 3— пухлина займає більше половини довжини або окружності прямої кишки, обмежує її зміщення, але не поширюється на прилеглі структури. Т 4 — пухлина поширюється на сусідні органи. N x — стан лімфатичних вузлів невідомий. N 0 — регіонарні лімфатичні вузли не збільшені. N + — метастази в регіонарні лімфатичні вузли. M 0 — ознак віддалених метастазів немає. М 1 —віддалені метастази.
Міжнародна класифікація Т 0 — первинна пухлина не визначається. Тis — преінвазійний рак. Т 1 — пухлина займає не більше 1/3 довжини або окружності прямої кишки і не інфільтрує м'язовий шар. Т 2 — пухлина займає більше 1/3, але менше половини довжини або окружності прямої кишки, інфільтрує м'язовий шар, але не обмежує змі щеннякишки. Т 3— пухлина займає більше половини довжини або окружності прямої кишки, обмежує її зміщення, але не поширюється на прилеглі структури. Т 4 — пухлина поширюється на сусідні органи. N x — стан лімфатичних вузлів невідомий. N 0 — регіонарні лімфатичні вузли не збільшені. N + — метастази в регіонарні лімфатичні вузли. M 0 — ознак віддалених метастазів немає. М 1 —віддалені метастази.
 Клінічний випадок Хворого С. , 50 років, госпіталізовано зі скаргами на запор, патологічні виділення з прямої кишки, схуднення, втрату апетиіу. З'явилася загальна слабість, втрата працездатності. Об'єктивно — загальний стан хворого задовільний. Шкіра бліда, виражене схуднення. В органах грудної клітки патологічних змін не виявлено. Пульс 74 на 1 хв, АТ 16/10, 7 к. Па (120/80 мм рт. ст. ). Живіт здутий, під час пальпації болючий в нижніх відділах. Вислуховуються підсилені перистальтичні шуми. В лівій пахвинній ділянці збільшений (2 х1, 5 х1 ем), неболючий лімфатичний вузол. Під час пальцевого дослідження прямої кишки на відстані 6 см відхідника пальпується велика циркулярна пухлини, нерухома, вкрита виразкою. Пухлина різко звужує просвіт прямої кишки, кривавить. Рентгенологічно у грудній клітці патологічних змін не виявлено. На сканограмі печінки, ближче до верхньої поверхні правої частки, — метастатичний вузол. Аналіз крові: Ер. 2, 9 х 1012, Гб. 70 г/л, Л. 10 х 109, е. 0, п. 6, с. 73, л. 19, м. 2, ШОЕ 34 мм/год. Аналіз сечі без патологічних змін. Тканину пухлини прямої кишки взято для гістологічного дослідження. Висновок: аденокарцинома. Клінічний діагноз: рак прямої кишки (аденокарцинома) Т 4, N +, М 1.
Клінічний випадок Хворого С. , 50 років, госпіталізовано зі скаргами на запор, патологічні виділення з прямої кишки, схуднення, втрату апетиіу. З'явилася загальна слабість, втрата працездатності. Об'єктивно — загальний стан хворого задовільний. Шкіра бліда, виражене схуднення. В органах грудної клітки патологічних змін не виявлено. Пульс 74 на 1 хв, АТ 16/10, 7 к. Па (120/80 мм рт. ст. ). Живіт здутий, під час пальпації болючий в нижніх відділах. Вислуховуються підсилені перистальтичні шуми. В лівій пахвинній ділянці збільшений (2 х1, 5 х1 ем), неболючий лімфатичний вузол. Під час пальцевого дослідження прямої кишки на відстані 6 см відхідника пальпується велика циркулярна пухлини, нерухома, вкрита виразкою. Пухлина різко звужує просвіт прямої кишки, кривавить. Рентгенологічно у грудній клітці патологічних змін не виявлено. На сканограмі печінки, ближче до верхньої поверхні правої частки, — метастатичний вузол. Аналіз крові: Ер. 2, 9 х 1012, Гб. 70 г/л, Л. 10 х 109, е. 0, п. 6, с. 73, л. 19, м. 2, ШОЕ 34 мм/год. Аналіз сечі без патологічних змін. Тканину пухлини прямої кишки взято для гістологічного дослідження. Висновок: аденокарцинома. Клінічний діагноз: рак прямої кишки (аденокарцинома) Т 4, N +, М 1.
 Операція Променева терапія Напрямки лікування Хіміотерапія
Операція Променева терапія Напрямки лікування Хіміотерапія
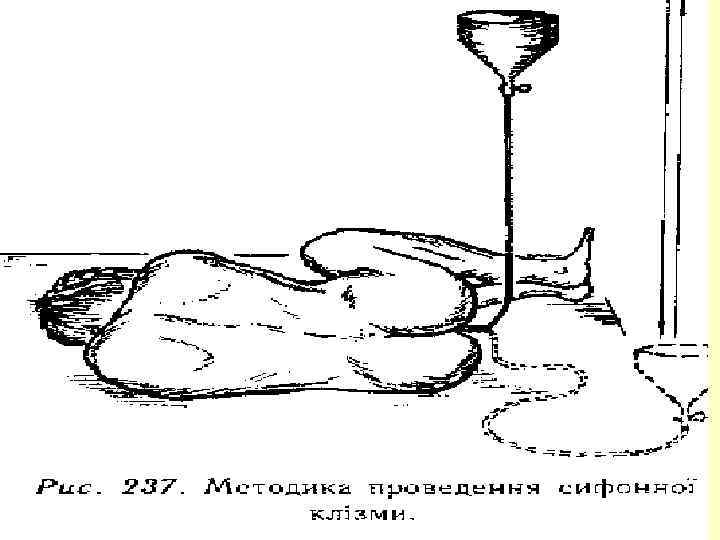
 Догляд за хворими з захворюваннями прямої кишки 1. Підготовка до операції – дієта, проносні, очисні клізми, сифонна клізма до чистої води, туалет промежини хлоргексидином. 2. Післяопераційний період: строга дієта, на 5 -6 день – легкі проносні засоби, на 8 день – очисна клізма. 3. Догляд і контроль за трубкою, яка поміщена в прямому кишечнику. 4. Після акту дефекації – ванночка з перманганатом калію, зміна пов'язки. 5. Догляд за колостомою, сигмостомою. 6. Догляд за пов'язками і дренажами. 7. Догляд за калоприймачем. 8. Догляд за шкірою навколостоми (паста Ласара). 9. Клінічне, моніторне спостереження за хворим. 10. Лабораторне спостереження 11. Спостереження за загальним станом. 12. Догляд за постільною білизною. 13. Виконання призначень лікаря.
Догляд за хворими з захворюваннями прямої кишки 1. Підготовка до операції – дієта, проносні, очисні клізми, сифонна клізма до чистої води, туалет промежини хлоргексидином. 2. Післяопераційний період: строга дієта, на 5 -6 день – легкі проносні засоби, на 8 день – очисна клізма. 3. Догляд і контроль за трубкою, яка поміщена в прямому кишечнику. 4. Після акту дефекації – ванночка з перманганатом калію, зміна пов'язки. 5. Догляд за колостомою, сигмостомою. 6. Догляд за пов'язками і дренажами. 7. Догляд за калоприймачем. 8. Догляд за шкірою навколостоми (паста Ласара). 9. Клінічне, моніторне спостереження за хворим. 10. Лабораторне спостереження 11. Спостереження за загальним станом. 12. Догляд за постільною білизною. 13. Виконання призначень лікаря.