АнатомияФизиология и Диаг бер.Роды.ppt
- Количество слайдов: 89

Тема: Анатомо-физиологические особенности репродуктивной системы человека

План лекции. l Женские половые органы: строение, функции; l Мужские половые органы, строение, функции; l Строение и размеры женского таза; l Менструальный цикл l Периоды жизни женщины; l Гигиена женщины.
Женские половые органы Наружные Внутренние

К наружным половым органам относятся: l лобок l большие половые губы l малые половые губы l клитор l преддверие влагалища l бартолиновые железы l девственная плева l промежность

Наружные половые органы

К внутренним половым органам относятся: l Влагалище l Матка l Маточные трубы l Яичники l Связочный аппарат
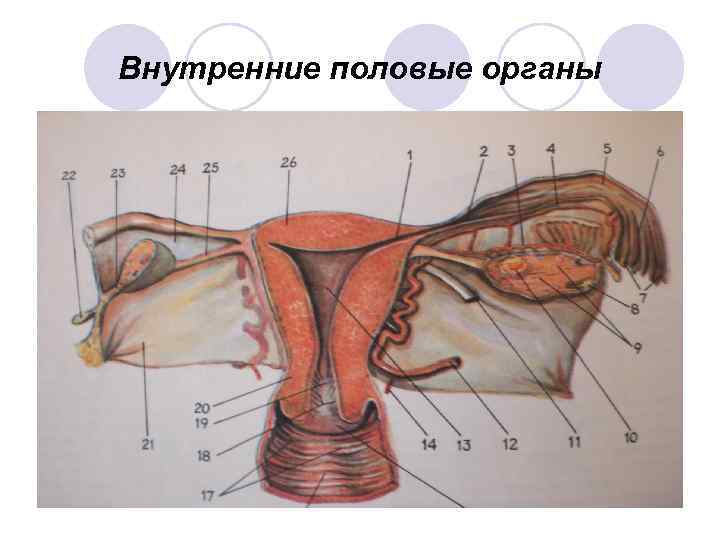
Внутренние половые органы
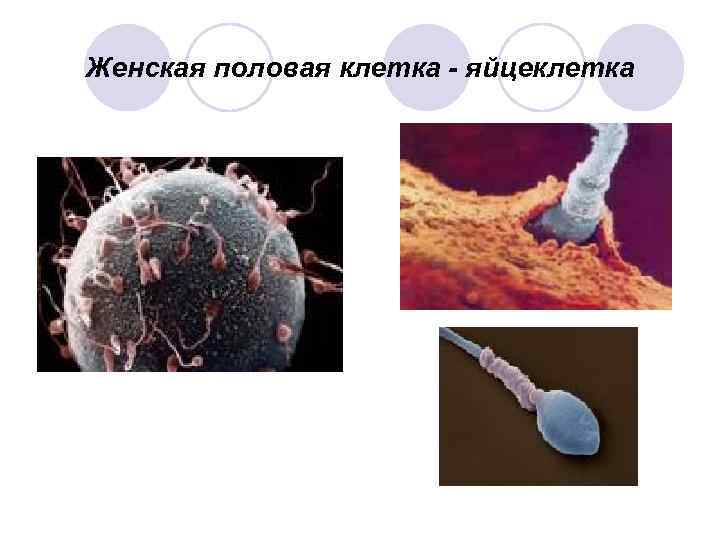
Женская половая клетка - яйцеклетка
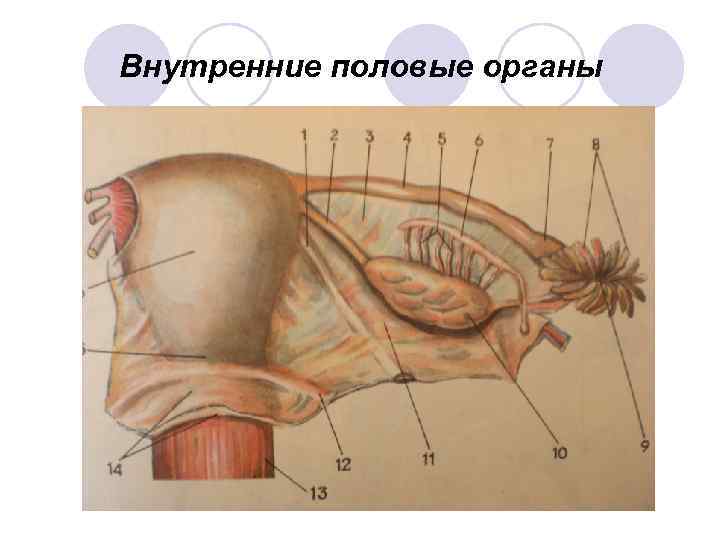
Внутренние половые органы
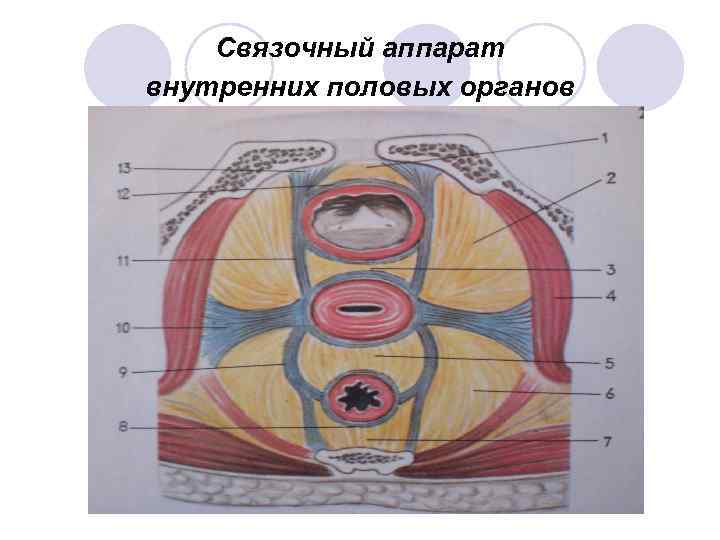
Связочный аппарат внутренних половых органов
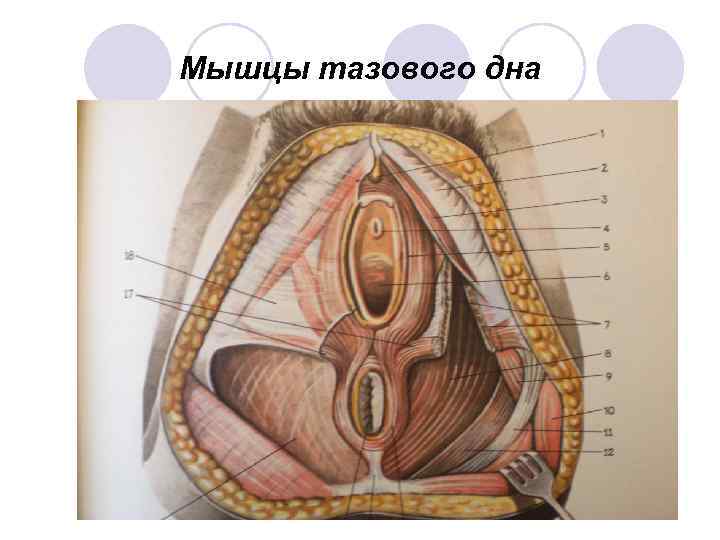
Мышцы тазового дна
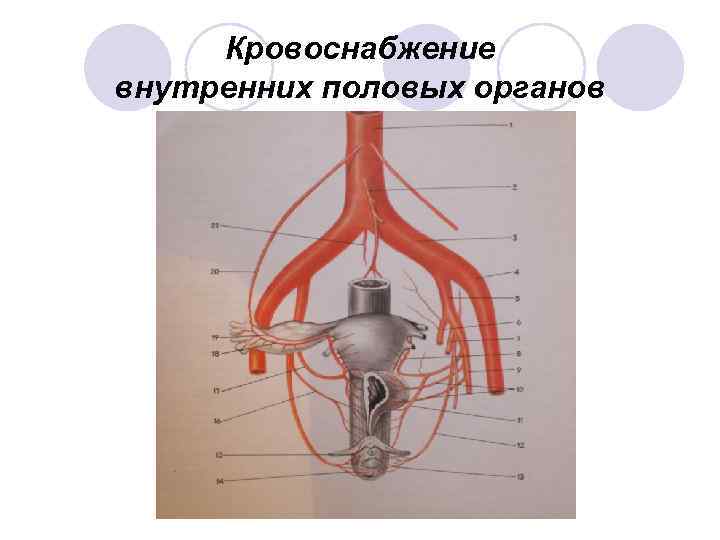
Кровоснабжение внутренних половых органов
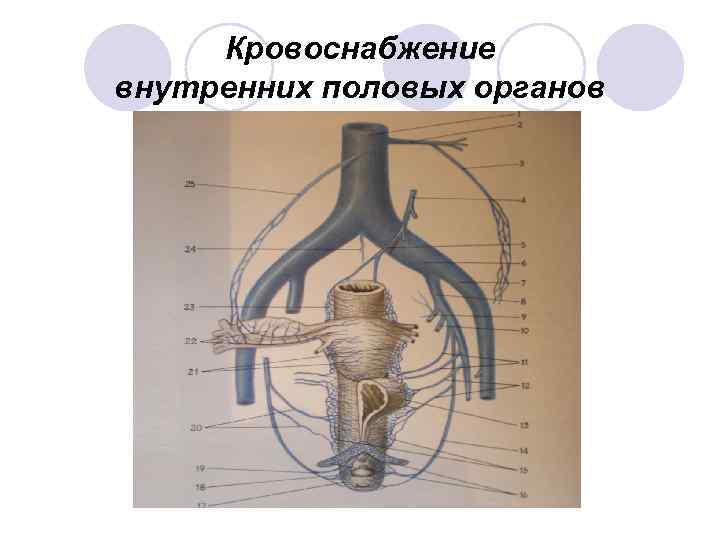
Кровоснабжение внутренних половых органов
Мужские половые органы Наружные Внутренние
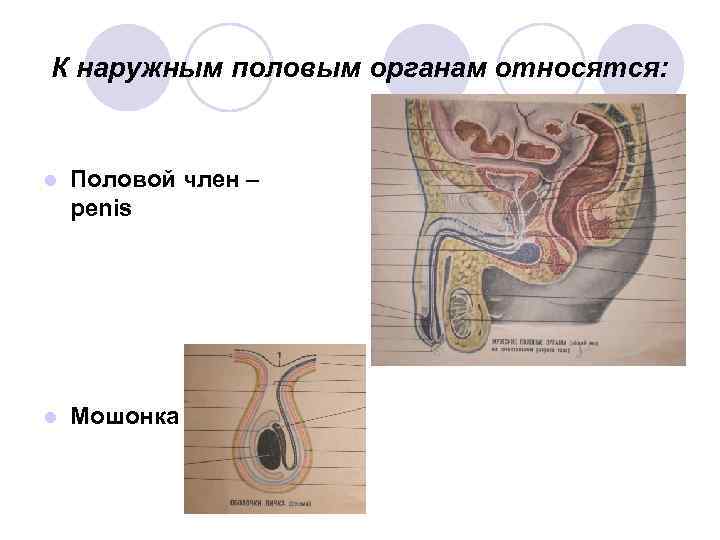
К наружным половым органам относятся: l Половой член – penis l Мошонка

К внутренним половым органам относятся: l l l Яички Придаток яичка Семявыносящие протоки Семенные пузырьки Предстательная железа (простата) Бульбоуретральные железы
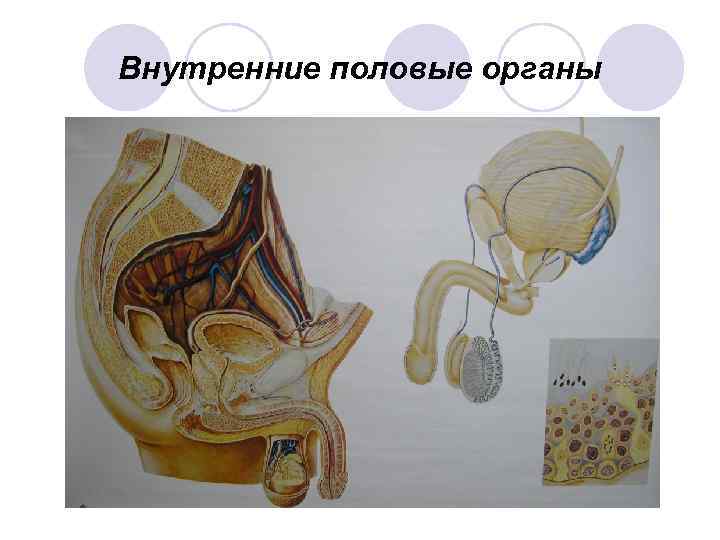
Внутренние половые органы
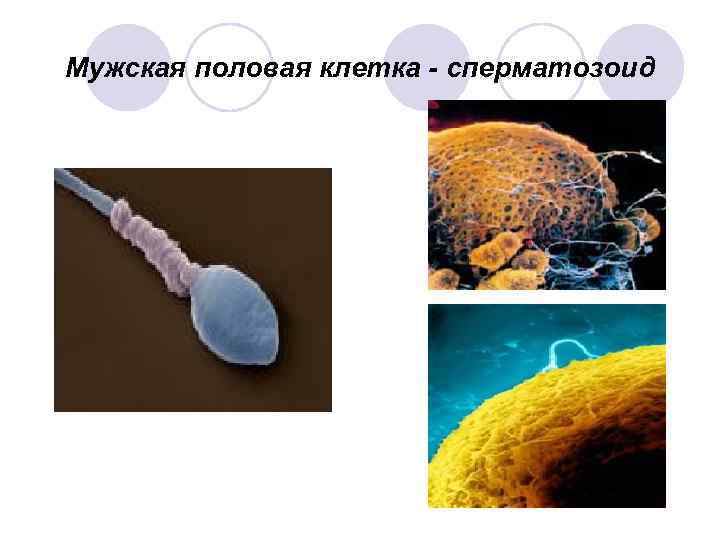
Мужская половая клетка - сперматозоид
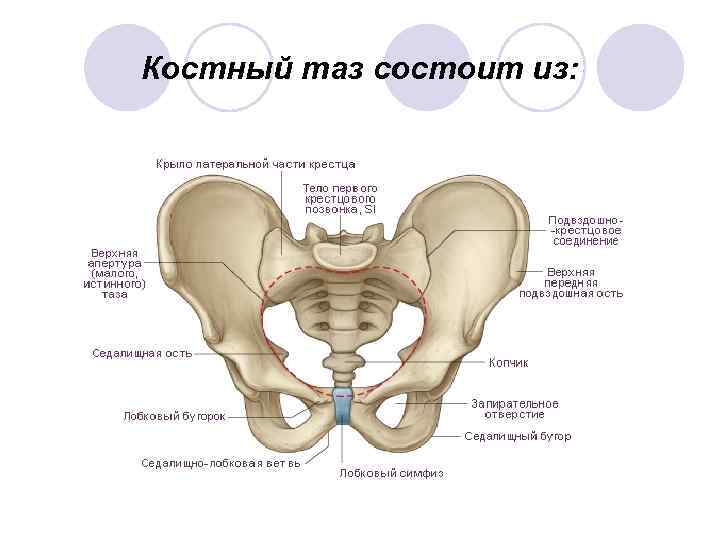
Костный таз состоит из:
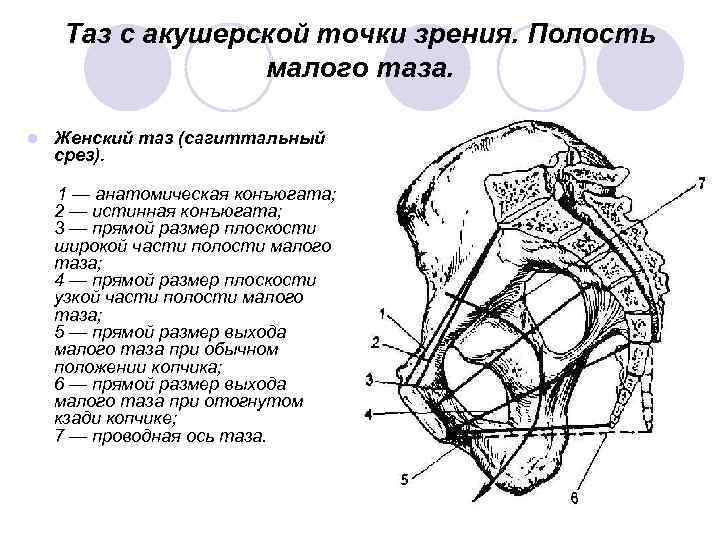
Таз с акушерской точки зрения. Полость малого таза. l Женский таз (сагиттальный срез). 1 — анатомическая конъюгата; 2 — истинная конъюгата; 3 — прямой размер плоскости широкой части полости малого таза; 4 — прямой размер плоскости узкой части полости малого таза; 5 — прямой размер выхода малого таза при обычном положении копчика; 6 — прямой размер выхода малого таза при отогнутом кзади копчике; 7 — проводная ось таза.
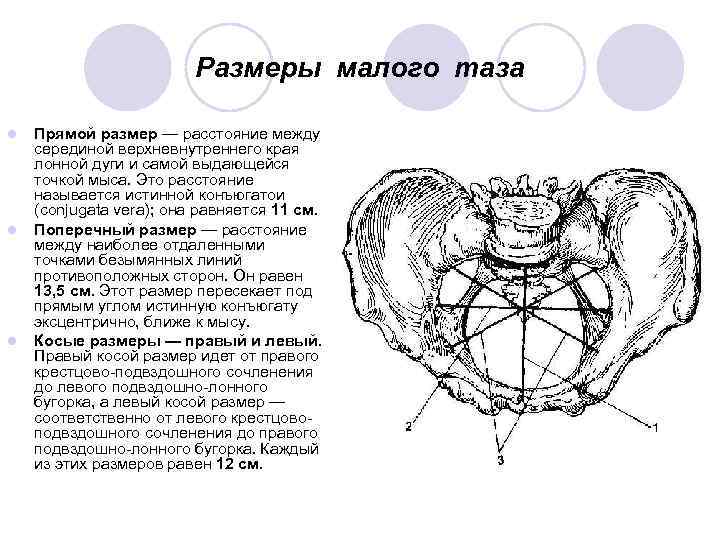
Размеры малого таза l l l Прямой размер — расстояние между серединой верхневнутреннего края лонной дуги и самой выдающейся точкой мыса. Это расстояние называется истинной конъюгатои (conjugata vera); она равняется 11 см. Поперечный размер — расстояние между наиболее отдаленными точками безымянных линий противоположных сторон. Он равен 13, 5 см. Этот размер пересекает под прямым углом истинную конъюгату эксцентрично, ближе к мысу. Косые размеры — правый и левый. Правый косой размер идет от правого крестцово подвздошного сочленения до левого подвздошно лонного бугорка, а левый косой размер — соответственно от левого крестцово подвздошного сочленения до правого подвздошно лонного бугорка. Каждый из этих размеров равен 12 см.

Плоскости и размеры малого таза Плоскости таза Размеры (см) размер Прямой размер l Вход в таз l Широкая часть полости таза l Узкая часть полости таза 11 - 11, 5 см l Выход таза 9, 5 -11, 5 см Поперечный размер Косой 11 см 13 -13, 5 см 12 -12, 5 см 13 см 10, 5 см ---- 11 см ----

Периоды жизни женщины l l l l Внутриутробного развития Новорожденности (первые 10 дней жизни) Детства (11 дней – 7 лет) Препубертатный (от 8 лет – до менархе) Пубертатный (от менархе – до 16 лет) Половой зрелости (от 17 лет – до 45 лет) Пременопаузальный (от 45 лет- до менопаузы) Постменопаузальный ( от менопаузы до конца жизни женщины)

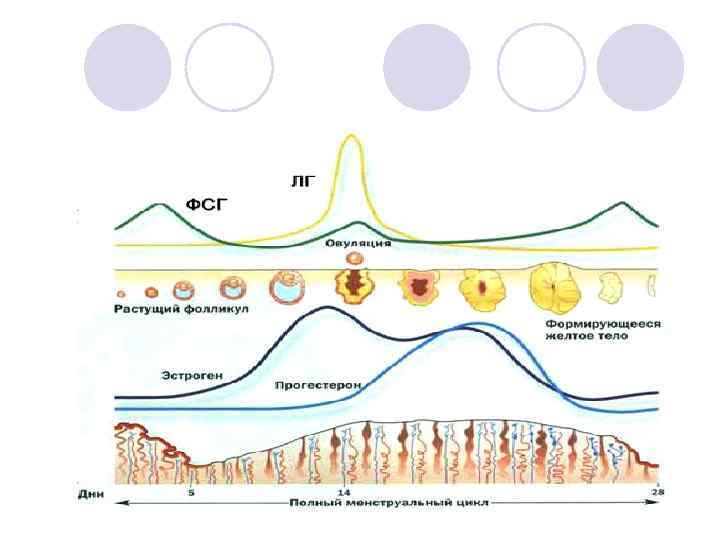
Менструальный цикл – это ритмически повторяющиеся сложные изменения в организме женщины, подготавливающие ее к беременности l Наиболее ярко эти изменения проявляются в яичниках и слизистой оболочке матки l
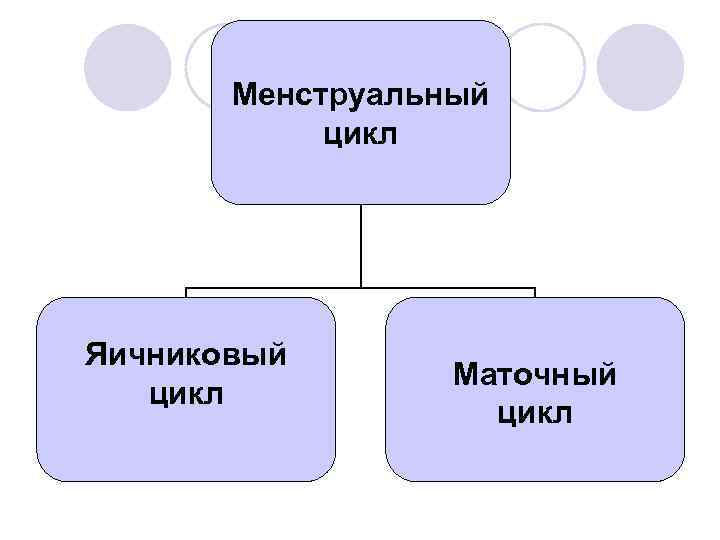
Менструальный цикл Яичниковый цикл Маточный цикл
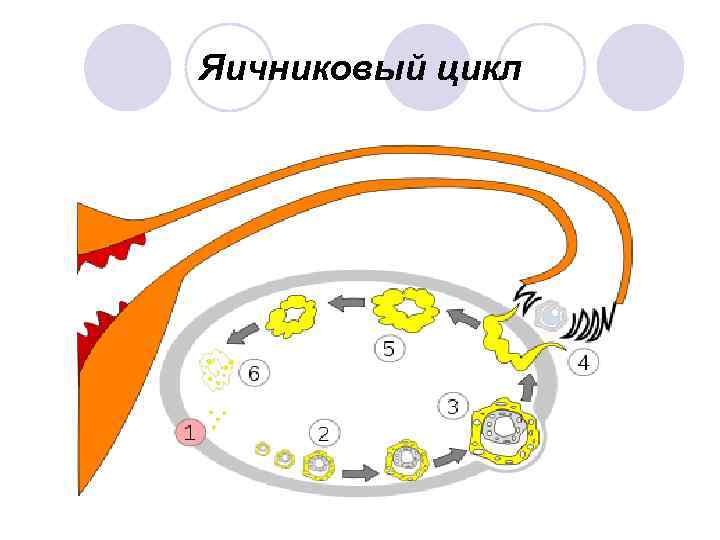
Яичниковый цикл
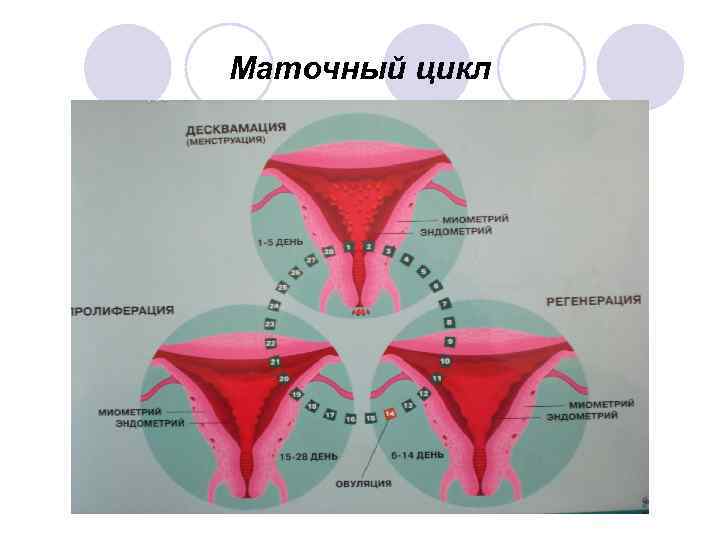
Маточный цикл
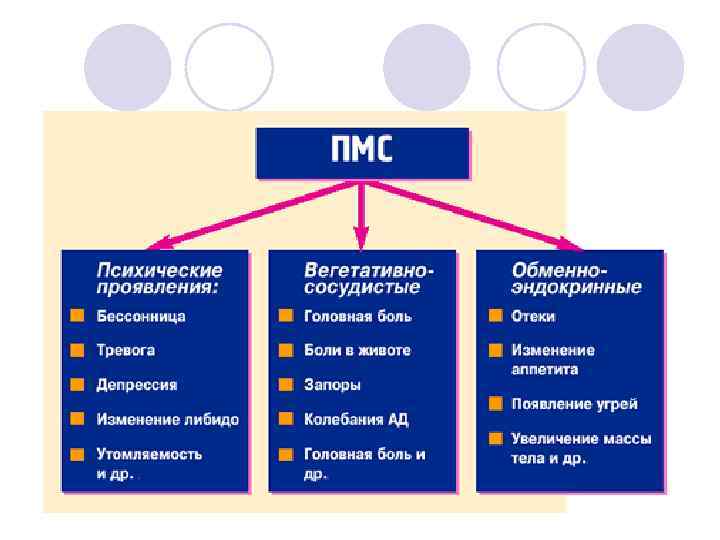

Гигиена менструального периода l l l l l Может выполнять обычную работу Должна избегать переутомления Не перенапрягаться физически Не переохлаждаться Не перегреваться Использовать гигиенические прокладки Наружные половые органы ежедневно обмывать 2 -3 раза в день теплой кипяченой водой Избегать половых сношений и спринцеваний Принимать душ, а не ванну

Копулятивный цикл мужчины l l l Психическая стадия Эрекционная стадия Фрикционная стадия Стадия эякуляции и оргазма Рефрактерная стадия
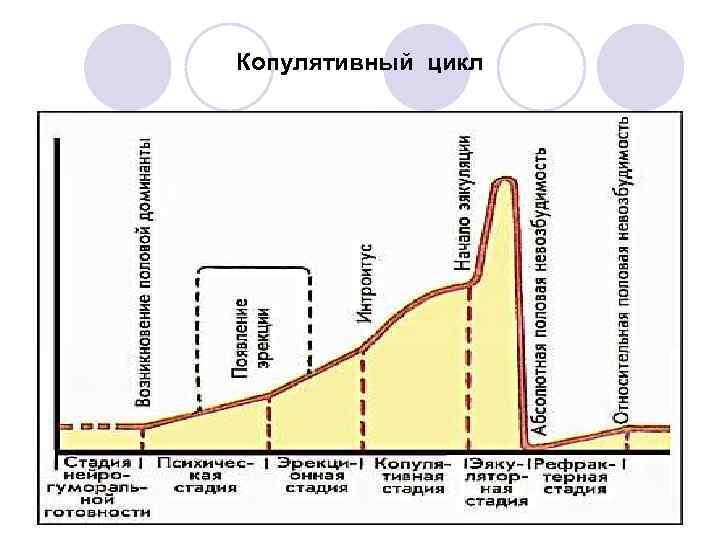
Копулятивный цикл

Копулятивный цикл женщины l l l Психическая стадия Сенсорная стадия Секреторная стадия Фрикционная стадия Стадия оргазма Резидуальная стадия

Физиология и диагностика беременности. Наблюдение за беременной в женской консультации
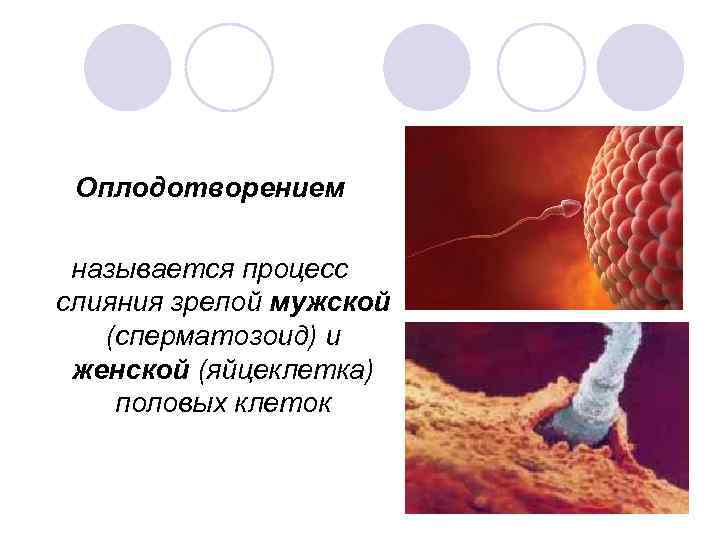
Оплодотворением называется процесс слияния зрелой мужской (сперматозоид) и женской (яйцеклетка) половых клеток
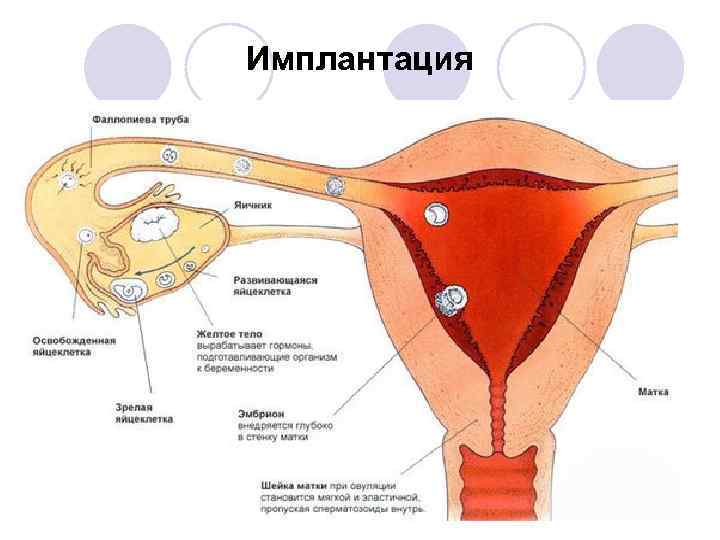
Имплантация
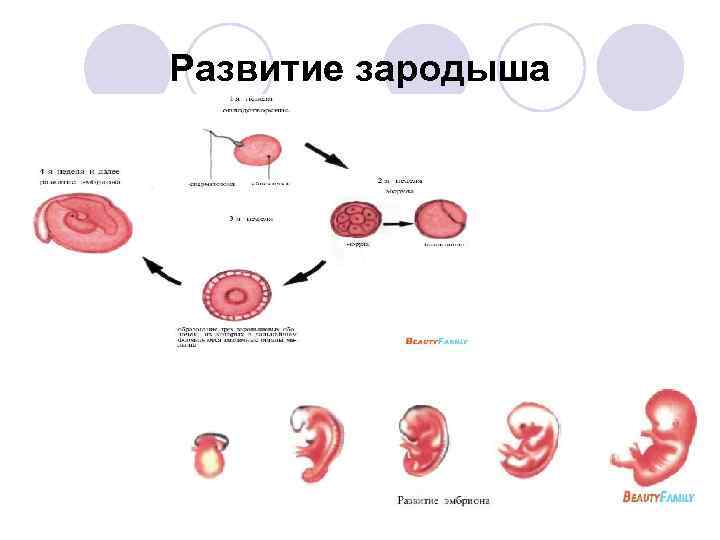
Развитие зародыша
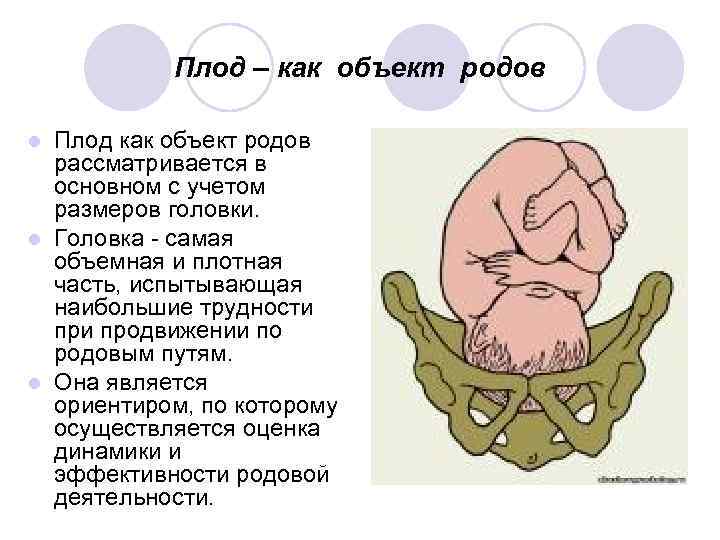
Плод – как объект родов Плод как объект родов рассматривается в основном с учетом размеров головки. l Головка самая объемная и плотная часть, испытывающая наибольшие трудности продвижении по родовым путям. l Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности. l

Строение головки плода Доношенный плод в среднем имеет массу 3000 3500 г, длину 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и род ничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом. l Череп плода состоит из двух лобных, двух теменных, двух височных, одной затылочной, клиновидной и решетчатой костей. l Наибольшее значение в акушерской практике имеют следующие швы: l сагиттальный (стреловидный) шов соединяет правую и левую теменные кости; спереди шов переходит в передний (большой) родничок, сзади — в малый (задний); лобный шов находится между лобными костями (у новорожденного лобные кости еще не срослись между собой); венечный шов соединяет лобные кости с теменными и располагается перпендикулярно к стреловидному и лобному швам. Венечный шов соединяет лобные кости с теменными и проходит перпендикулярно к стреловидному и лобному швам; ламбдовидный (затылочный) шов соединяет затылочную кость с теменными. l
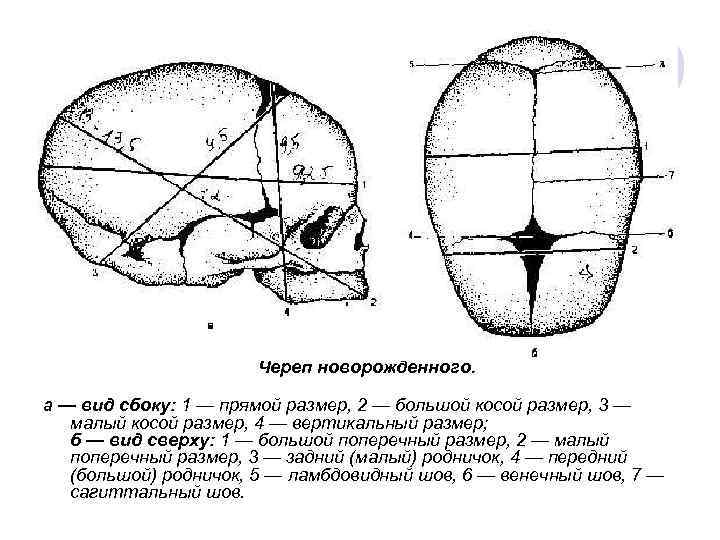
Череп новорожденного. а — вид сбоку: 1 — прямой размер, 2 — большой косой размер, 3 — малый косой размер, 4 — вертикальный размер; б — вид сверху: 1 — большой поперечный размер, 2 — малый поперечный размер, 3 — задний (малый) родничок, 4 — передний (большой) родничок, 5 — ламбдовидный шов, 6 — венечный шов, 7 — сагиттальный шов.

Для понимания биомеханизма родов важно знать следующие размеры головки: l l l Большой косой (di ametermento occipitalis) от подбородка до самого отдаленного пункта на затылке 13, 5 см, с соответствующей окружностью по нему 40 см; Малый косой (d. suboccipito bregmatika) от подзатылочной ямки до переднего угла большого родничка 9, 5 см, с окружностью 32 см; Средний косой (d. suboccipito frontalis) от подзатылочной ямки до границы волосистой части лба 9, 5 10, 5 см, с окружностью 33 см; Прямой (d. fronto occipitalis) от переносицы до затылочного бугра 12 см, с окружностью 34 см; отвесный, или вертикальный (d. tracheo bregmatica), от верхушки темени до подъязычной кости 9, 5 см, с окружностью 33 см; большой попереч ный (. biparietalis) наибольшее расстояние между d теменны ми буграми 9, 25 см; малый поперечный (. bitemporalis) d расстояние между наиболее отдаленными точ ками венечного шва 8 см. Размеры туловища: плечевой пояс окружность на уровне плечиков 35 см, размер плечиков поперечник плече вого пояса ( istantia biacromialis) 22 d см. Поперечный размер ягодиц (distantia biiliacalis) 9, 0 9, 5 см, тазовый пояс окруж ность на уровне вертелов бедренных костей 27 28 см. Эти размеры также имеют важное значение в процессе родов.

Основные понятия в акушерстве l l l l Положение плода (situs) отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода. Позиция плода (positio) отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка по вернута к левой половине тела матки, то это первая позиция, к правой вторая позиция. Вид позиции (visus) отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди перед ний вид, кзади задний вид. Предлежание плода (praesentatio) отношение крупной час ти плода ко входу в таз. Различают головное и тазовое предле жание или предлежание плечика при поперечном положении. Членорасположение плода (habitus) взаимное положение различных частей плода по отношению к его туловищу и друг к другу. Типичное членорасположение: головка согнута; подбо родок соприкасается с грудкой; спинка согнута; ручки перекре щены, согнуты и помещаются на груди; ножки согнуты в тазо бедренных и коленных суставах; пуповина находится на живо тике между конечностями. Если головка разогнута, то имеет ме сто ее разгибательное редлежание (лобное, лицевое или п переднетеменное). Вставление головки (inclinatio) отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу.

Методы акушерского обследования

Наружное акушерское исследование включает: Осмотр - При этом обращают внимание на рост женщины, телосложение, состояние кожных покровов, подкожной клетчатки, молочных желез и сосков, на величину и форму живота, наличие рубцов беременности (striae gravidarum), эластичность кожи. l Исследование таза имеет значение в акушерстве потому, что его строение и размеры оказывают решающее влияние на течение и исход родов. При осмотре обращают внимание на пояснично-крестцовый ромб (ромб Михаэлиса). Ромбом Михаэлиса называют очертания в области крестца, которые имеют контуры ромбовидной площади. На основании формы и размеров ромба можно оценить строение костного таза, обнаружить его сужение или деформацию. При нормальном тазе ромб соответствует форме квадрата. l Сантиметровой лентой измеряют окружность живота на уровне пупка (в конце беременности она равна 90 -100 см) и высоту стояния дна матки - расстояние между верхним краем лонного сочленения и дном матки. В конце беременности ВДМ равна 32 -34 см. Измерение ОЖ и ВДМ позволяет определить срок беременности, предполагаемый вес плода, многоводие, многоплодие. l По наружным размерам большого таза можно судить о величине и форме малого таза. Измерение таза производят тазомером. Обычно измеряют четыре размера таза - три поперечных и один прямой. Обследуемая находится в положении на спине, акушер сидит сбоку от нее и лицом к ней. l
Наружное акушерское исследование

Наружные размеры таза l l l Distantia spinarum - расстояние между наиболее отдаленными точками передневерхних остей подвздошных костей - равно 25 -26 см. Distantia cristarum - расстояние между наиболее отдаленными точками гребешков подвздошных костей равно - 28 -29 см. Distantia trochanterica - расстояние между большими вертелами бедренных костей равно - 31 -32 см. Conjugata externa (наружная конъюгата) - расстояние между остистым отростком V поясничного позвонка и верхним краем лонного сочленения - равно 20 -21 см. Для измерения наружной конъюгаты обследуемая поворачивается на бок, нижележащую ногу сгибает в тазобедренном и коленном суставах, а вышележащую вытягивает. По наружной конъюгате можно судить о размере истинной конъюгаты. Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Для определения толщины костей используют индекса Соловьева (1/10 от окружности лучезапястного сустава). Диагональной конъюгатой (conjugata diagonalis) расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца (13 см). Диагональную конъюгату определяют при влагалищном исследовании.
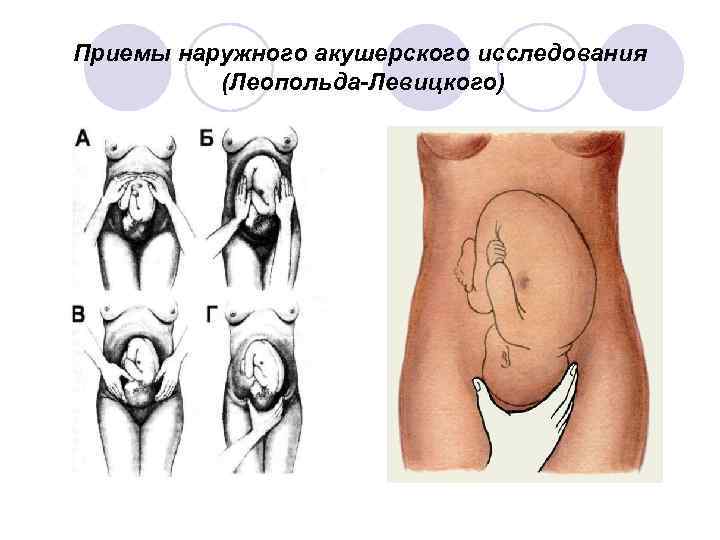
Приемы наружного акушерского исследования (Леопольда-Левицкого)

Приемы наружного акушерского исследования (Леопольда-Левицкого) Первым приемом определяют высоту стояния дна матки, его форму и часть плода, располагающуюся в дне матки. Для этого ладонные поверхности обеих рук располагают на матке таким образом, чтобы они охватывали ее дно. l Вторым приемом определяют положение плода в матке, позицию и вид плода. Акушер постепенно опускает руки со дна матки на правую и левую ее стороны и, осторожно надавливая ладонями и пальцами рук на боковые поверхности матки, определяет с одной стороны спинку плода по ее широкой поверхности, с другой – мелкие части плода (ручки, ножки). l Третий прием служит для определения предлежащей части плода. Третьим приемом можно определить подвижность головки (симптом «баллотирования» . l Четвертый прием является дополнением и продолжением третьего, позволяет определить характер предлежащей части и местонахождение головки по отношению к входу в малый таз. l
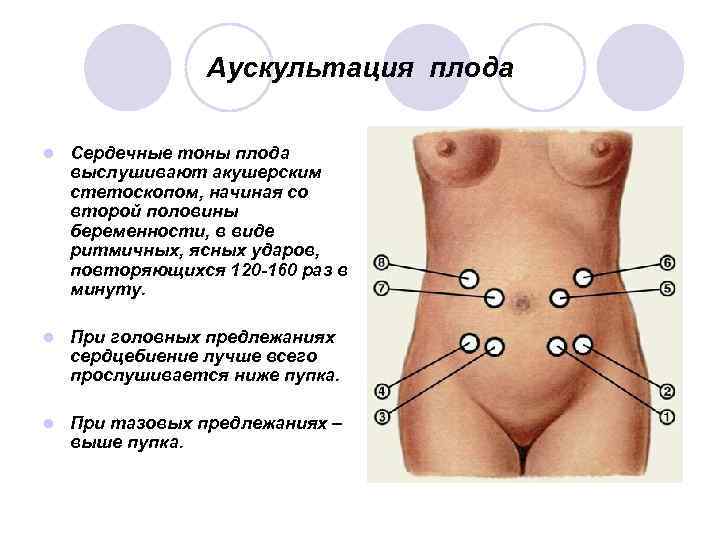
Аускультация плода l Сердечные тоны плода выслушивают акушерским стетоскопом, начиная со второй половины беременности, в виде ритмичных, ясных ударов, повторяющихся 120 -160 раз в минуту. l При головных предлежаниях сердцебиение лучше всего прослушивается ниже пупка. l При тазовых предлежаниях – выше пупка.
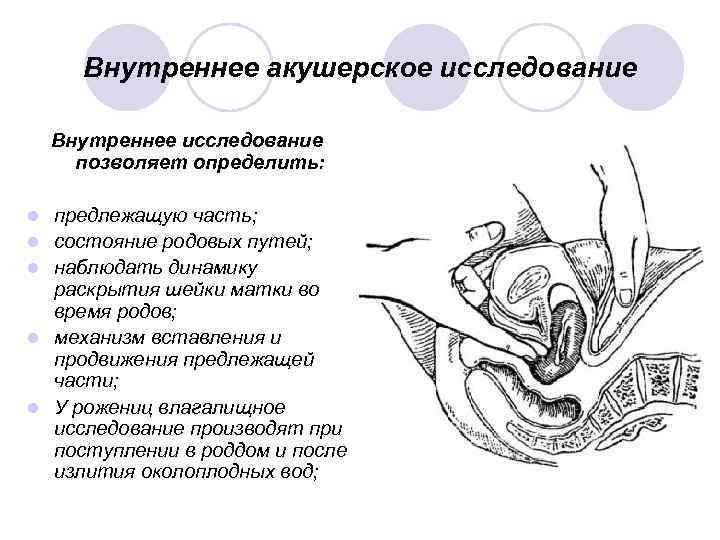
Внутреннее акушерское исследование Внутреннее исследование позволяет определить: l l l предлежащую часть; состояние родовых путей; наблюдать динамику раскрытия шейки матки во время родов; механизм вставления и продвижения предлежащей части; У рожениц влагалищное исследование производят при поступлении в роддом и после излития околоплодных вод;

Дополнительные методы исследования во время беременности l l 1. Общий клинический анализ крови – нужен для диагностики ряда заболеваний в т. ч. анемии (малокровия), позволяет выявить воспалительные процессы в организме. Если нет дополнительной необходимости, сдается 3 раза за беременность: при первом посещении, на сроках 18 и 30 недель. 2. Общий анализ мочи – в первую очередь помогает оценить работу почек (оценивается наличие и количество белка в моче и др. ), выявляет наличие инфекции, сахарного диабета. Конечно, далеко не все заболевания выявляются с помощью анализа мочи, но этот анализ действительно важен, т. к. позволяет заблаговременно определить состояние мамы (например, будущая мама, страдающая от инфекции, может хорошо себя чувствовать при скрытой бактериурии (наличии бактерий в моче), а вот на ребенке, без своевременного лечения, инфекция может отразиться). Поэтому, анализ мочи сдается при каждом посещении наблюдающего врача (акушер гинеколог после первого осмотра посещается через 7 10 дней после сдачи всех анализов и осмотров специалистами, затем 1 раз в месяц до 28 недель и 2 раза в месяц после 28 недель). l l 3. Биохимический анализ крови – позволяет оценить обмен веществ и работу основных внутренних органов (печени, поджелудочной железы, почек и др. ). При физиологической беременности (без патологии) может сдаваться однократно в 1 триместре после первого посещения врача или дважды – второй раз на сроке 30 недель. Вместе с биохимическим анализом берется анализ крови на гемосиндром – оценивается способность крови свертываться, определяется протромбиновый индекс, время свертывания крови, время кровотечения.

Дополнительные методы исследования во время беременности l 4. Определение группы крови и резус-фактора – оценивается риск возникновения резус конфликта (определяется группа крови мамы и прогнозируется группа крови будущего малыша). Анализ сдается после первого посещения врача вместе с другими анализами крови. Определение группы крови и резус фактора папы проводится, если у будущей мамы отрицательный резус (или первая группа крови). l 5. Анализ крови на сахар – выявление сахарного диабета, в т. ч. скрыто протекающего сахарного диабета у беременных. Этот анализ крови сдается после первого посещения врача. Может сдаваться из пальца или из вены, одновременно с забором крови для других анализов. Довольно часто анализ назначается еще раз на сроке 30 недель, в т. ч. если нет показаний (не был выявлен диабет). 6. Анализ на инфекции Диагностируются следующие заболевания: ВИЧ, RW (сифилис), гепатиты В и С; заболевания, передающиеся половым путем (уреаплазмоз, хламидиоз и др. ); наличие антител к инфекциям TORCH (токсоплазмоз, краснуха, цитомегаловирус, герпес). Своевременная диагностика этих заболеваний важна во избежание развитий пороков плода и различных осложнений у беременной. Другое дело, что в соответствии с действующей в настоящее время инструкцией, сдавать анализы беременной женщине придется 3 раза за беременность, т. к. при назначении анализа не учитывается благополучность семьи и образ жизни будущей мамы. Анализ крови на RW сдается 3 раза: при первом посещении, сроке 30 недель и за 2 3 недели до родов. Анализ крови на ВИЧ 2 раза: при первом посещении и сроке 30 недель. Обследование на наличие возбудителей TORCH комплекса и вирусов гепатита В и С – также при первом посещении, анализ на гепатит В и С повторяется в III триместре (назначается вместе с анализом крови на RW и другими анализами крови). l

Дополнительные методы исследования во время беременности 7. Бактериологический посев (мазок) – определяет состояние микрофлоры влагалища и наличие условно патогенной флоры. Мазок содержимого влагалища на флору (определяет, нет ли воспалительных процессов) и цитологию (определяет, нет ли недоброкачественных клеток на шейке матки) берется при первом посещении и по усмотрению врача может назначаться на 9 месяце беременности 1 раз в 2 недели, например в 36 и 38 недель. l 8. ПЦР (полимеразная цепная реакция) – метод молекулярной диагностики ряда инфекций. В настоящее время ПЦР называют самым точным и чувствительным методом диагностики инфекционных заболеваний (в первую очередь инфекций передающихся половым путем), который позволяет выявить единичные клетки бактерий и вирусов, когда другими методами это сделать невозможно. ПЦР мазок как правило назначается в 1 триместре вместе с другими анализами, далее по показаниям. Раньше направление на ПЦР давалось при тяжело протекающей беременности или если инфекция была выявлена другими методами, в последнее время, как правило, назначается всем беременным (все конечно зависит от места жительства, и где вы наблюдаетесь). l

Ультразвуковое исследование во время беременности l l l 9. УЗИ (ультразвуковое исследование) назначается во время беременности минимум 2 3 раза. Экспертами Всемирной Организации Здравоохранения четырехкратное ультразвуковое исследование плода во время беременности было признано безопасным. Наблюдающий врач, может принять решение о необходимости проведения дополнительного УЗИ. В отдельных случаях УЗИ может делаться и 5, и 6, и 10, и более раз. На ранних сроках УЗИ может делаться для подтверждения беременности и определения ее характера маточная или внематочная. При физиологической течение беременности (без патологии) УЗИ назначается 3 раза при сроке 12 -14, 22 -24 (на этом сроке УЗИ обязательно для всех беременных) и 32 -34 недели. Если возникает подозрение на какой либо дефект развития плода назначается повторное, уже более детальное ультразвуковое сканирование – УЗ скрининг (сканером высокой разрешающей способности).

Дополнительные методы исследования во время беременности 10. Пренатальный скрининг: «Двойной тест» на сроке 9 -14 недель и «Тройной тест» примерно при сроке 18 недель – исследования крови для оценки степени риска развития патологии плода (о возможных тяжелых, не поддающихся лечению врожденных и наследственных болезнях у будущего ребенка, например, синдрома Дауна). l Определение АФП l Определение ПАПП – белка (РАРР) l Определение ХГЧ l Назначается по показаниям и обязателен для женщин старше 35 лет, после процедуры экстракорпорального оплодотворения (ЭКО), если у женщины было 2 и более самопроизвольных выкидыша на ранних сроках, l при наличии наследственных заболеваний в семье l когда у родителей уже рождался ребенок с хромосомной болезнью. l l

Дополнительные методы исследования во время беременности КТГ – кардиотокография – регистрация и оценка сердечных сокращений плода; один из ведущих методов оценки состояния плода, позволяющий одновременно регистрировать частоту сердечных сокращений плода, двигательную активность плода и тонус матки. Назначается с 28— 30 недели беременности, например в 34 и 38 недель. По показаниям, когда требуется постоянное наблюдение за плодом, может назначаться регулярно 1 раз в неделю. l Допплерометрия – оценка скорости кровотока в сосудах плода, плаценте и пуповине; l Амниоскопия – осмотр плодного пузыря через шейку матки и оценка состояния околоплодных вод; l
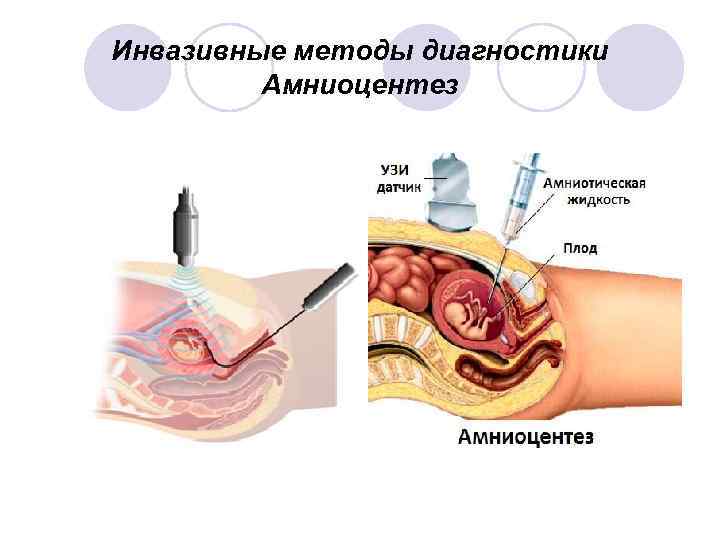
Инвазивные методы диагностики Амниоцентез
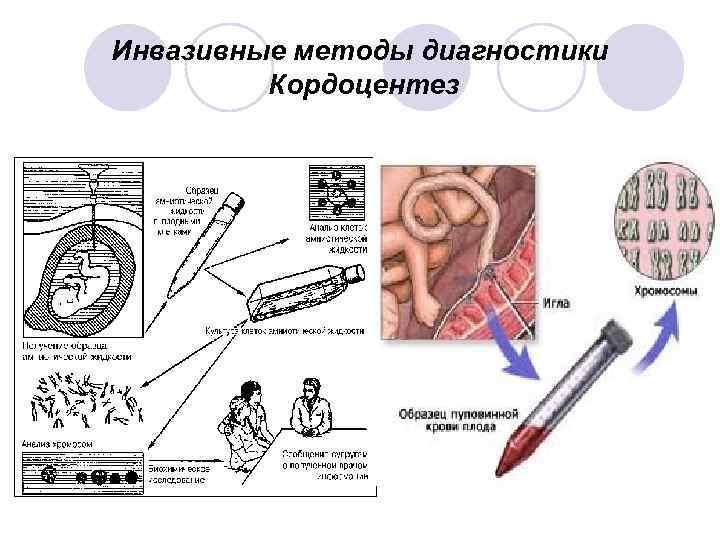
Инвазивные методы диагностики Кордоцентез
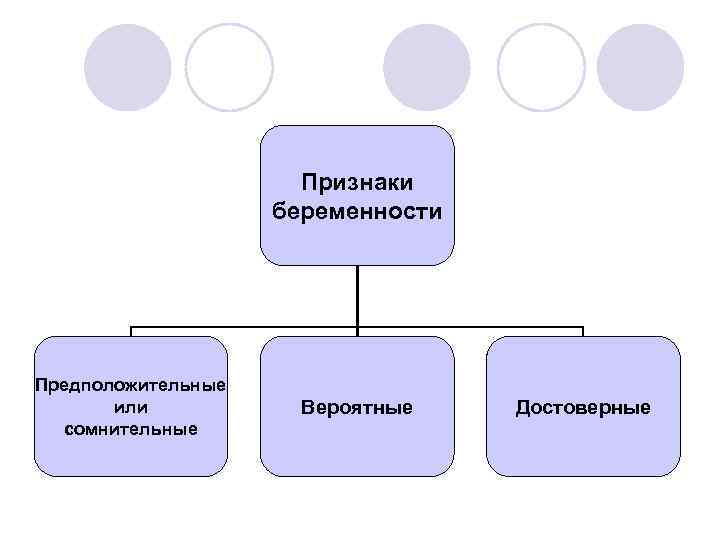
Признаки беременности Предположительные или сомнительные Вероятные Достоверные

Предположительные или сомнительные признаки l l l Изменения аппетита Изменение обонятельных ощущений Нарушения функций нервной системы Пигментация Ощущение нагрубания молочных желез Увеличение живота

Вероятные признаки беременности l l l Прекращение менструаций Увеличение молочных желез Синюшность слизистой оболочки влагалища и шейки матки Изменение величины, формы и консистенции матки Положительные тесты на беременность

На наличие беременности указывают следующие признаки: l l l Увеличение матки заметно на 5 6 неделе беременности; Признак Горвица-Гегара. Консистенция беременной матки мягкая, причем размягчение выражено особенно сильно в области перешейка. Пальцы обеих рук при двуручном исследовании встречаются в области перешейка почти без сопротивления. Этот признак очень характерен для ранних сроков беременности; Признак Снегирева. Для беременности характерна легкая изменяемость консистенции матки. Размягченная беременная матка во время двуручного исследования под влиянием механического раздражения плотнеет и сокращается в размере. После прекращения раздражения матка вновь приобретает мягкую консистенцию; Признак Пискачека. В ранние сроки беременности нередко имеет место асимметрия матки, зависящая от куполообразного выпячивания правого или левого угла ее с 7 8 недель; Губарев и Гаус обратили внимание на легкую подвижность шейки матки в ранние сроки беременности. Легкая смещаемость шейки матки связана со значительным размягчением перешейка; Признак Гентера. В ранние сроки беременности имеет место усиленный перегиб матки кпереди, возникающий в результате сильного размягчения перешейка, а также гребневидное утолщение (выступ) на передней поверхности матки по средней линии. Это утолщение определяют не всегда.
Наиболее простой метод определения беременности. Экспресс-тест.

Наиболее частые ошибки при определении беременности с помощью теста. l l l Слишком раннее применение. Тест начинает работать не раньше, чем через 10 -12 дней от дня зачатия. Из-за мелких недочетов в методике , из-за особенностей производства, хранения, транспортировки и т. д. многие тесты действительно безошибочно начинают срабатывать только начиная с 8 -10 дня задержки. Никакие другие гормоны, продукты, стрессы и т. д. на результат теста не влияют. В жажде получить положительный ответ, множество женщин наблюдают за поведением теста не 5 минут, как указано в инструкции, а два часа! И действительно, наконец, угадывают какую-то "еле видимую полосочку". Тесты рассчитаны только на работу с мочой. Ни в крови, ни в слюне ХГ при их помощи не определяют.
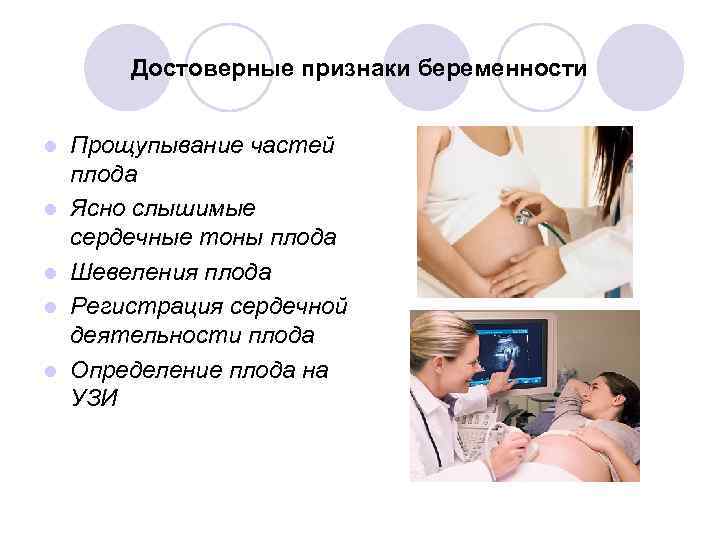
Достоверные признаки беременности l l l Прощупывание частей плода Ясно слышимые сердечные тоны плода Шевеления плода Регистрация сердечной деятельности плода Определение плода на УЗИ

Определение сроков беременности и даты родов.

Срок беременности и дату родов определяют: l l l По дате последней менструации. К первому дню последней менструации прибавляют семь дней и отсчитывают количество дней (недель) на момент обследования беременной. По объективным данным. На ранних сроках при влагалищном исследовании определяют величину матки. На поздних сроках измеряют ОЖ и ВДМ в см. примерно соответствует сроку беременности в неделях. По овуляции. Если в силу тех или иных обстоятельств женщина может назвать дату предполагаемого зачатия (редкие половые контакты, операция ЭКО), то срок беременности отсчитывают от даты зачатия, предварительно прибавив 2 недели, а дату родов определяют, отсчитав от даты предполагаемой овуляции 38 недель. По первой явке. При постановке на учет по беременности обязательным моментом исследования беременной является влагалищное исследование, при котором с определенной точностью можно определить срок беременности. По первому шевелению. Определение срока беременности по дате первого шевеления плода возможно во второй ее половине. В среднем первородящие женщины ощущают шевеление плода, начиная с 20 недель, а повторнородящие – с 18 недель беременности. По данным ультразвукового исследования. Точность определения срока беременности по данным ультразвукового исследования достаточно высока, особенно в I триместре беременности. Во II и III триместрах ошибка определения срока беременности этим методом повышается, что связано с конституциональными особенностями развития плода или осложнениями беременности (гипотрофия плода, диабетическая фетопатия и т. д. ).

Предвестники родов l l l Снижение массы тела незадолго до родов; Появление тянущих болей внизу живота, пояснице и крестце; Опущение предлежащей части и прижатие ее ко входу в таз; Опущение диафрагмы и облегчение в дыхании; Отхождение слизистой пробки Появление признаков зрелости шейки матки;
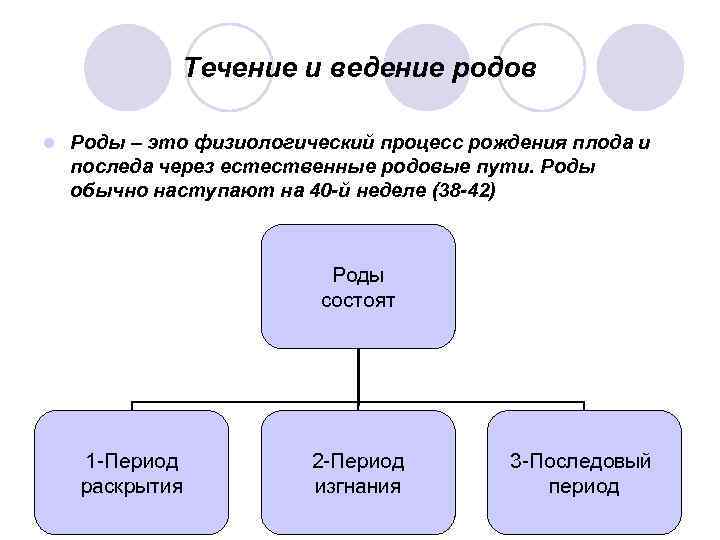
Течение и ведение родов l Роды – это физиологический процесс рождения плода и последа через естественные родовые пути. Роды обычно наступают на 40 -й неделе (38 -42) Роды состоят 1 Период раскрытия 2 Период изгнания 3 Последовый период

Первый период родов l l l Начинается с момента регулярных схваток и заканчивается полным раскрытием шейки матки на 10 -12 см; Продолжительность его у первородящих – 10 -12 часов У повторнородящих – 6 -7 часов; В конце первого периода обычно отходят околоплодные воды; К схваткам присоединяются потуги;

Клиническое течение первого периода родов Латентная фаза родов: с момента установления регулярных схваток до раскрытия маточного зева на 3 -4 см, характеризуется частотой малоболезненных схваток 2 -3 за 10 мин. , скорость раскрытия шейки матки 0, 35 см/час. l Активная фаза родов: с 3 -4 см до 8 -9 см. Схватки интенсивные, не менее 3 за 10 мин. с болезненностью ощущения на высоте схватки, средняя скорость раскрытия шейки матки не менее 1, 5 -2 см/час у первородящих и 2 -2, 5 см/час у повторнородящих женщин. l Фаза замедления: с 8 -9 см до изгнания плода. Характеризуется снижением болезненности схваток, частота и ритм их остаются прежними, интенсивное продвижение плода по родовому каналу. l
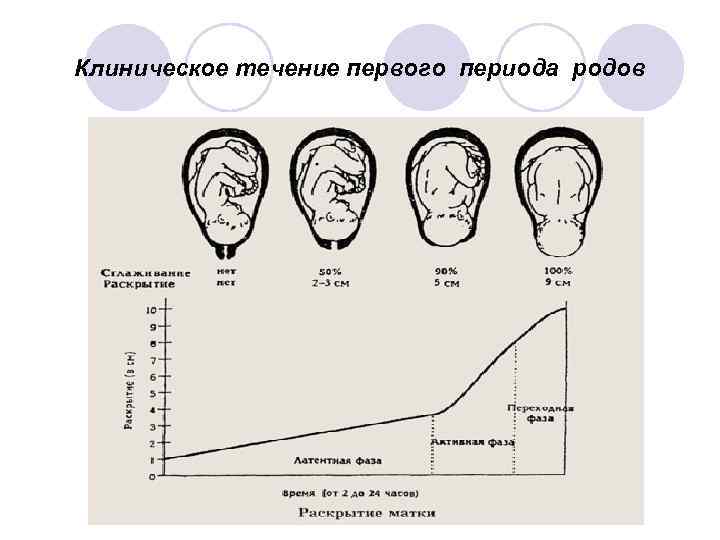
Клиническое течение первого периода родов

Наблюдение за роженицей в предродовой палате l l l За состоянием роженицы (жалобы, пульс, АД, температура); За состоянием плода (аускультация, кардиотокография); За развитием родовой деятельности (подсчет схваток); За раскрытием родовых путей (при влагалищном исследовании, по контракционному кольцу); За отхождением околоплодных вод;

Второй период родов – период изгнания Начинается с момента полного раскрытия шейки матки и заканчивается рождением плода; l Продолжительность его у первородящих – от 30 минут до 2 -х часов; l У повторнородящих от 5 минут до 1 -го часа; l Рождение плода происходит по определенным правилам которые называются биомеханизмом родов; l
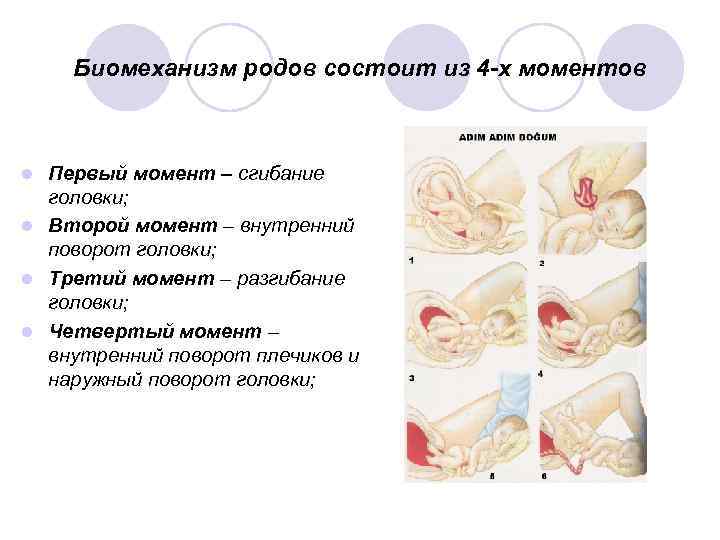
Биомеханизм родов состоит из 4 -х моментов Первый момент – сгибание головки; l Второй момент – внутренний поворот головки; l Третий момент – разгибание головки; l Четвертый момент – внутренний поворот плечиков и наружный поворот головки; l
Если родовые пути готовы роженицу переводят в родзал
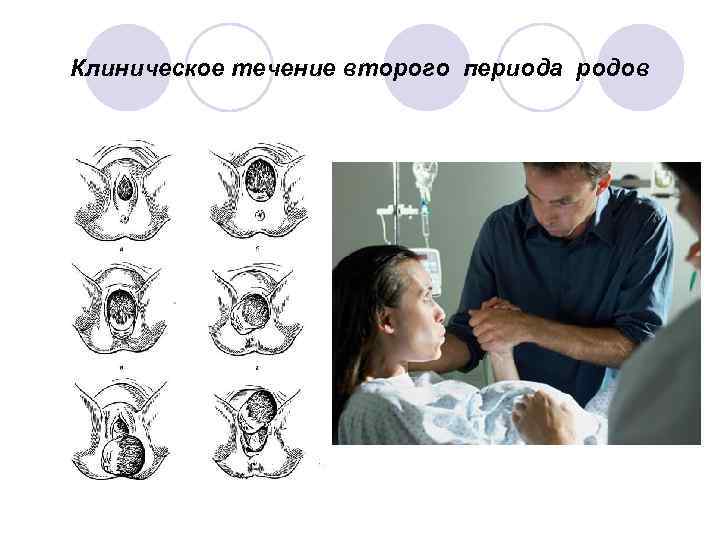
Клиническое течение второго периода родов
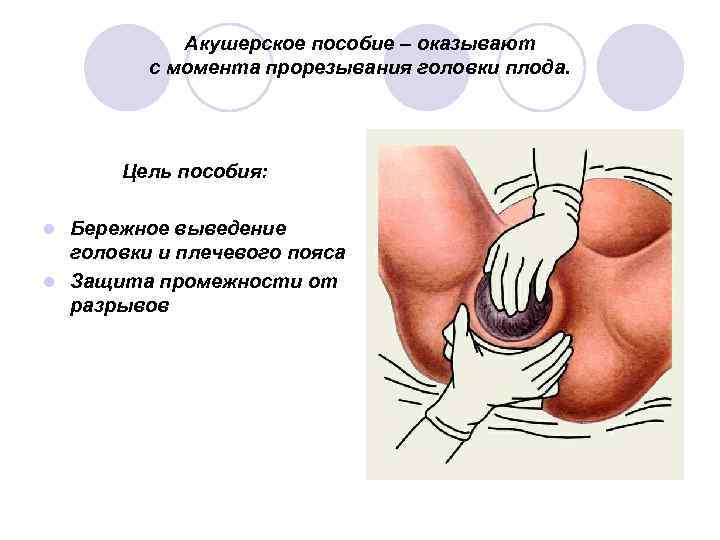
Акушерское пособие – оказывают с момента прорезывания головки плода. Цель пособия: Бережное выведение головки и плечевого пояса l Защита промежности от разрывов l
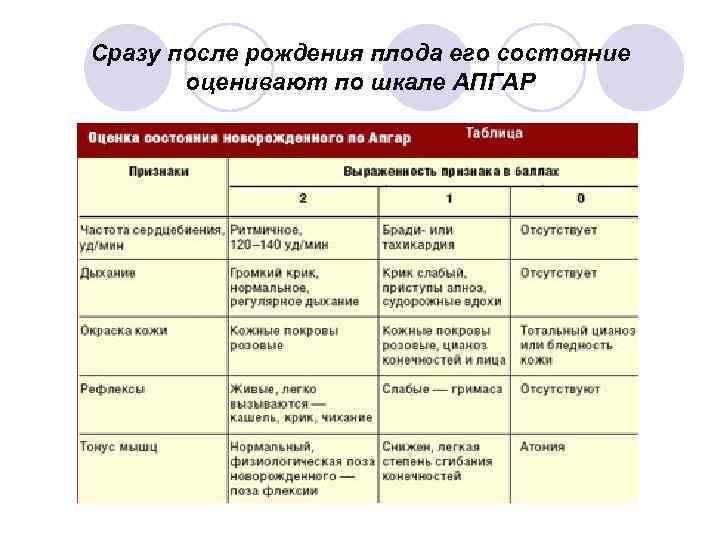
Сразу после рождения плода его состояние оценивают по шкале АПГАР
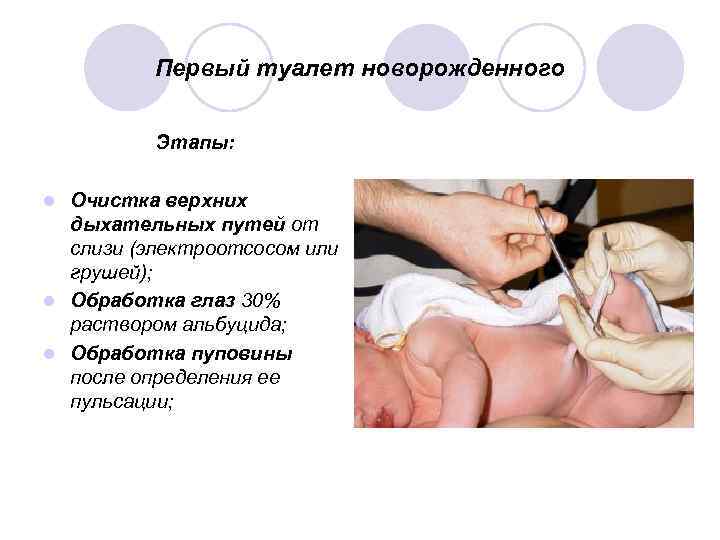
Первый туалет новорожденного Этапы: Очистка верхних дыхательных путей от слизи (электроотсосом или грушей); l Обработка глаз 30% раствором альбуцида; l Обработка пуповины после определения ее пульсации; l
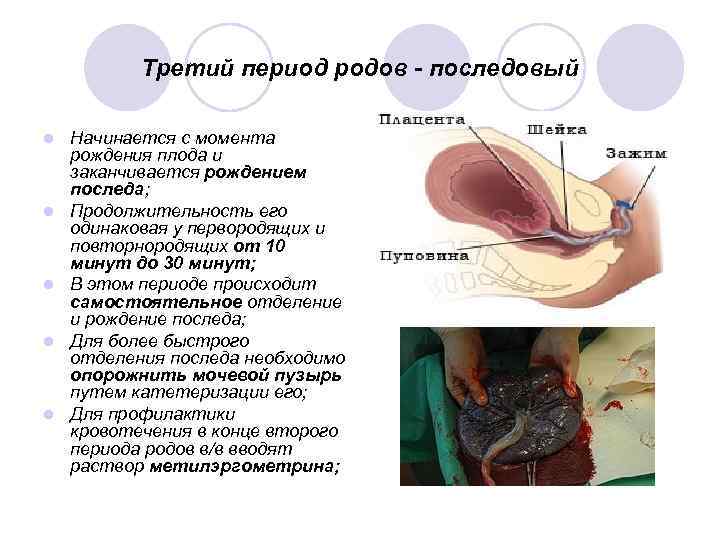
Третий период родов - последовый l l l Начинается с момента рождения плода и заканчивается рождением последа; Продолжительность его одинаковая у первородящих и повторнородящих от 10 минут до 30 минут; В этом периоде происходит самостоятельное отделение и рождение последа; Для более быстрого отделения последа необходимо опорожнить мочевой пузырь путем катетеризации его; Для профилактики кровотечения в конце второго периода родов в/в вводят раствор метилэргометрина;
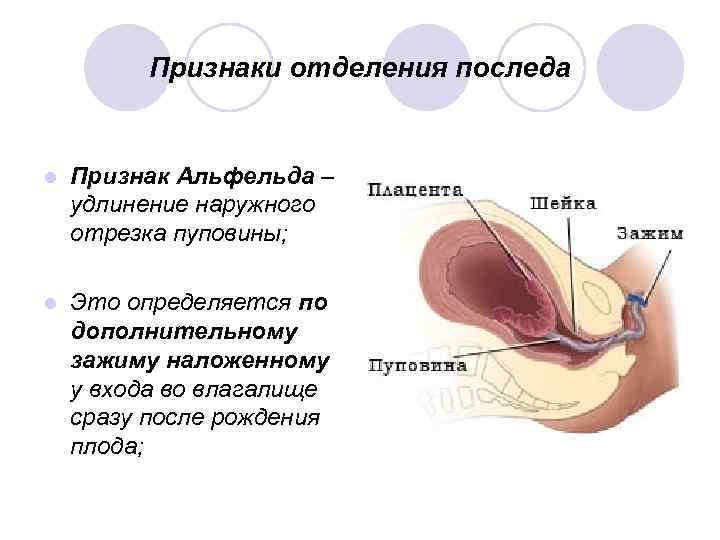
Признаки отделения последа l Признак Альфельда – удлинение наружного отрезка пуповины; l Это определяется по дополнительному зажиму наложенному у входа во влагалище сразу после рождения плода;

Признаки отделения последа Признак Кюстнера. Чукалова при нажатии ребром ладони на надлобковую область следим за реакцией пуповины; l Если пуповина втягивается внутрь – плацента не отделилась; l Если пуповина не втягивается или даже вытягивается наружу – значит она отделилась; l
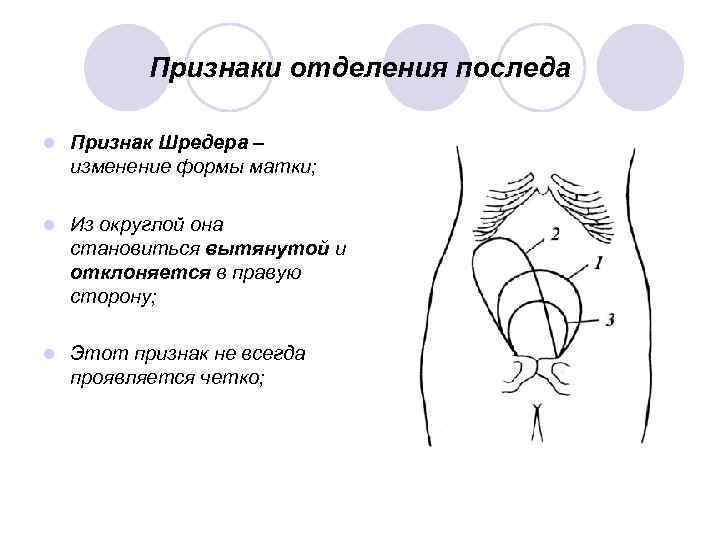
Признаки отделения последа l Признак Шредера – изменение формы матки; l Из округлой она становиться вытянутой и отклоняется в правую сторону; l Этот признак не всегда проявляется четко;
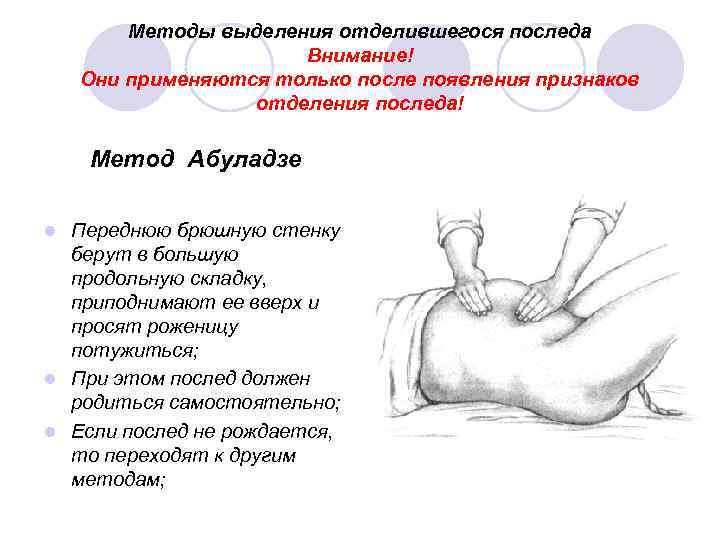
Методы выделения отделившегося последа Внимание! Они применяются только после появления признаков отделения последа! Метод Абуладзе Переднюю брюшную стенку берут в большую продольную складку, приподнимают ее вверх и просят роженицу потужиться; l При этом послед должен родиться самостоятельно; l Если послед не рождается, то переходят к другим методам; l

Методы выделения отделившегося последа Внимание! Они применяются только после появления признаков отделения последа! Метод Креде-Лазаревича Приводят матку в срединное положение; l Через переднюю брюшную стенку захватывают матку рукой в области ее дна; l Затем плавно выжимают послед из матки по направлению к выходу; l При этом можно слегка потягивать послед за пуповину; l

Методы выделения отделившегося последа Внимание! Они применяются только после появления признаков отделения последа! Метод Гентера Матку приводят в срединное положение; l Затем двумя кулаками производят плавное надавливание на дно матки по направлению к выходу; l При этом послед должен родиться самостоятельно; l
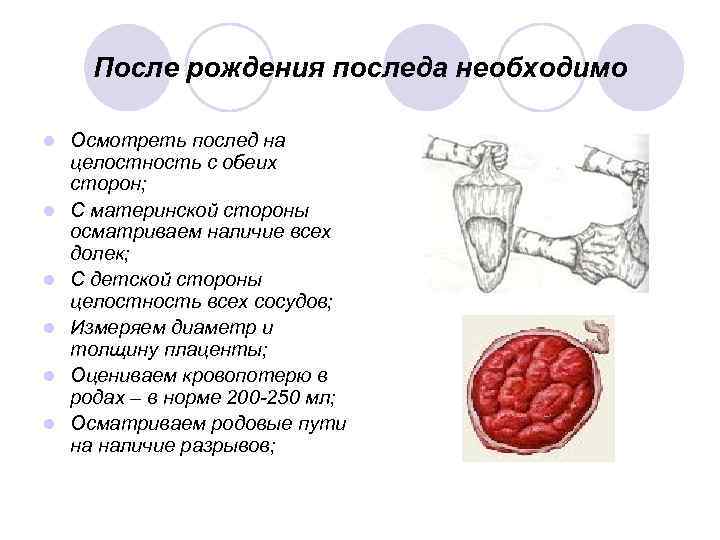
После рождения последа необходимо l l l Осмотреть послед на целостность с обеих сторон; С материнской стороны осматриваем наличие всех долек; С детской стороны целостность всех сосудов; Измеряем диаметр и толщину плаценты; Оцениваем кровопотерю в родах – в норме 200 -250 мл; Осматриваем родовые пути на наличие разрывов;

Ранний послеродовый период (первые 2 часа) l l l Акушерка следит за: Состоянием родильницы (жалобы, АД, пульс, температура); Состоянием матки путем пальпации, при этом она должна быть плотной, безболезненной, а дно ее на уровне пупка; Выделениями из половых путей – лохии; Для профилактики кровотечения на живот через пеленку кладут пузырь со льдом на 15 -20 мин, а также мешочек с песком над маткой, который прижимает сосуды; По окончаннии данного периода и при удовлетворительном состоянии родильницы, ее переводят в послеродовое отделение;
АнатомияФизиология и Диаг бер.Роды.ppt