Lektsiya6Epidemiologiya_ukr (1).ppt
- Количество слайдов: 31
 Тема № 6 Епідеміологічна характеристика кишечних інфекцій Доцент кафедри інфекційних хвороб та епідеміології Нікіфорова Тетяна Олексіївна
Тема № 6 Епідеміологічна характеристика кишечних інфекцій Доцент кафедри інфекційних хвороб та епідеміології Нікіфорова Тетяна Олексіївна
 План лекції Актуальність проблеми Загальна характеристика групи кишкових інфекцій Епідеміологія вірусних гепатитів А і Е Епідеміологія черевного тифу Епідеміологія шигельозів Епідеміологія сальмонельозу Епідеміологія ботулізму Епідеміологія поліомієліту
План лекції Актуальність проблеми Загальна характеристика групи кишкових інфекцій Епідеміологія вірусних гепатитів А і Е Епідеміологія черевного тифу Епідеміологія шигельозів Епідеміологія сальмонельозу Епідеміологія ботулізму Епідеміологія поліомієліту
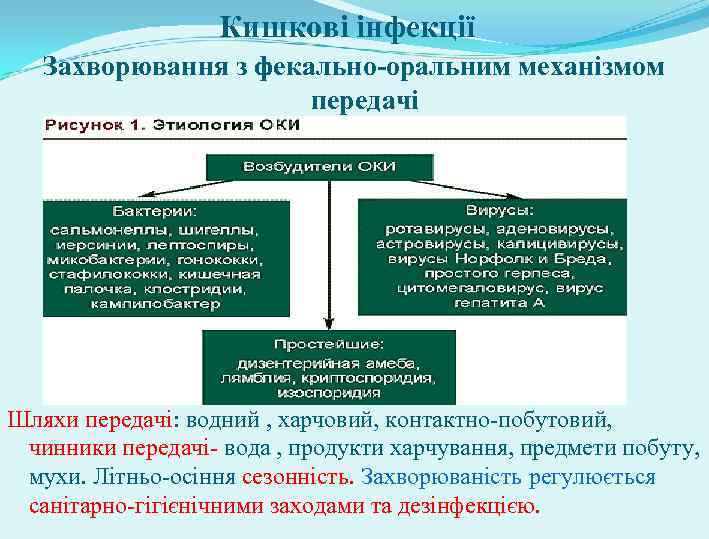 Кишкові інфекції Захворювання з фекально-оральним механізмом передачі Шляхи передачі: водний , харчовий, контактно-побутовий, чинники передачі- вода , продукти харчування, предмети побуту, мухи. Літньо-осіння сезонність. Захворюваність регулюється санітарно-гігієнічними заходами та дезінфекцією.
Кишкові інфекції Захворювання з фекально-оральним механізмом передачі Шляхи передачі: водний , харчовий, контактно-побутовий, чинники передачі- вода , продукти харчування, предмети побуту, мухи. Літньо-осіння сезонність. Захворюваність регулюється санітарно-гігієнічними заходами та дезінфекцією.
 Епідеміологічні особливості вірусного гепатиту. А ЗБУДНИК ГЕПАТИТУ А - НАV містить РНК, родина Picornaviridae, рід – Hepatovirus, розмір вірусу 20 -27 нм, один серотип, 7 генотипів, в Україні розповсюдженийгенотип ІА, один серотип НАV, має НА-Аg. Стійкість під час кип'ятіння - 5 хвилин, інактивується в автоклаві при 120°С за 20 хв. , в сухожаровій шафі –при 180°С за 60 хв. , під дією хлораміну, хлорного вапна, перманганату калію за 15 хв. Джерело інфекції - хвора людина з різними формами захворювання, особливо з безжовтяничними і безсимптомними формами. Інкубаційний період 15 -50 днів. Виділяє вірус з сечею, фекаліями , слиною, найбільше - у продромальному дожовтяничному періоді.
Епідеміологічні особливості вірусного гепатиту. А ЗБУДНИК ГЕПАТИТУ А - НАV містить РНК, родина Picornaviridae, рід – Hepatovirus, розмір вірусу 20 -27 нм, один серотип, 7 генотипів, в Україні розповсюдженийгенотип ІА, один серотип НАV, має НА-Аg. Стійкість під час кип'ятіння - 5 хвилин, інактивується в автоклаві при 120°С за 20 хв. , в сухожаровій шафі –при 180°С за 60 хв. , під дією хлораміну, хлорного вапна, перманганату калію за 15 хв. Джерело інфекції - хвора людина з різними формами захворювання, особливо з безжовтяничними і безсимптомними формами. Інкубаційний період 15 -50 днів. Виділяє вірус з сечею, фекаліями , слиною, найбільше - у продромальному дожовтяничному періоді.
 Механізм передачі- фекально-оральний, основний фактор передачі - вода, їжа. Сприйнятливість – висока. Потрапляння вірусу ГА в організм викликає формування повноцінного імунітету, який захищає від маніфестних форм в процесі проепідемічування та відсутність повторних випадків захворювань. Дорослі люди після 30 -40 років не хворіють на ГА. Основна група ризику –діти. Спалахи у родинах, селах, у дитячих садочках, школах, інтернатах, організованих колективах. Глобальний нозоареал. Осінньозимова сезонність. Захворюваність в Україні зменшилась від 250 -300 до 3, 9 на 100 тис. населення. Перебіг переважно циклічний, легкий або середньої тяжкості, не дає хронізації та вірусоносійства. Найчастіше гострий початок за псевдогрипозним або змішаним типом. Маркер вірусного гепатиту - анти НАV Ig М – виявляють методом ІФА.
Механізм передачі- фекально-оральний, основний фактор передачі - вода, їжа. Сприйнятливість – висока. Потрапляння вірусу ГА в організм викликає формування повноцінного імунітету, який захищає від маніфестних форм в процесі проепідемічування та відсутність повторних випадків захворювань. Дорослі люди після 30 -40 років не хворіють на ГА. Основна група ризику –діти. Спалахи у родинах, селах, у дитячих садочках, школах, інтернатах, організованих колективах. Глобальний нозоареал. Осінньозимова сезонність. Захворюваність в Україні зменшилась від 250 -300 до 3, 9 на 100 тис. населення. Перебіг переважно циклічний, легкий або середньої тяжкості, не дає хронізації та вірусоносійства. Найчастіше гострий початок за псевдогрипозним або змішаним типом. Маркер вірусного гепатиту - анти НАV Ig М – виявляють методом ІФА.
 Протиепідемічні заходи 1. Виявлення в ранньому (дожовтяничному) періоді 2. Обов'язкова госпіталізація хворих 3. Спостереження за контактними протягом 35 днів 4. Диспансеризація реконвалесцентів 1 -3 міс. 5. В епідемічних осередках поточна і заключна дезінфекція 6. Передсезонна імуноглобулінова профілактика 7. Вакцинація в епідемічних осередках (вакцини Хаврікс, Аваксим, Вакта) 8. Забеспечення населення чистою питною водою
Протиепідемічні заходи 1. Виявлення в ранньому (дожовтяничному) періоді 2. Обов'язкова госпіталізація хворих 3. Спостереження за контактними протягом 35 днів 4. Диспансеризація реконвалесцентів 1 -3 міс. 5. В епідемічних осередках поточна і заключна дезінфекція 6. Передсезонна імуноглобулінова профілактика 7. Вакцинація в епідемічних осередках (вакцини Хаврікс, Аваксим, Вакта) 8. Забеспечення населення чистою питною водою
 ВІРУС ГЕПАТИТУ Е містить РНК, родина Каліцивірус, розмір вірусу 32 -34 нм, 1 серотип, 8 генотипів, стійкість під час кип'ятіння - 3 -5 хвилин, місце реплікації - цитоплазма гепатоцита. Джерелом інфекції можуть бути –свині, вівці, кози, олені, гризуни, кури. Хвора людина не становить суттєвої небезпеки. Переважний механізм передачі вірусу - фекально-оральний, основний фактор передачі - вода. Основна група ризику - вагітні жінки, особи віком 18 -20 років. Сприйнятливість невисока, імунітет нестійкий. Інкубаційний період - 40 -42 доби. Захворювання поширене переважно в Азії, Африці, Південній Америці. Епідемії мають вибуховий характер, пов'язаний із забрудненням води під час повенів, дощів. Хронізації і вірусоносійства не спостерігається. Період найбільшої заразності - переджовтяничний і жовтяничний періоди. Перебіг - переважно циклічний (але є дві фази підвищення активності Ал. АТ), легкий, але у вагітних - тяжкий, з високою летальністю. Вірус виявляють у фекаліях, у крові в гостру фазу
ВІРУС ГЕПАТИТУ Е містить РНК, родина Каліцивірус, розмір вірусу 32 -34 нм, 1 серотип, 8 генотипів, стійкість під час кип'ятіння - 3 -5 хвилин, місце реплікації - цитоплазма гепатоцита. Джерелом інфекції можуть бути –свині, вівці, кози, олені, гризуни, кури. Хвора людина не становить суттєвої небезпеки. Переважний механізм передачі вірусу - фекально-оральний, основний фактор передачі - вода. Основна група ризику - вагітні жінки, особи віком 18 -20 років. Сприйнятливість невисока, імунітет нестійкий. Інкубаційний період - 40 -42 доби. Захворювання поширене переважно в Азії, Африці, Південній Америці. Епідемії мають вибуховий характер, пов'язаний із забрудненням води під час повенів, дощів. Хронізації і вірусоносійства не спостерігається. Період найбільшої заразності - переджовтяничний і жовтяничний періоди. Перебіг - переважно циклічний (але є дві фази підвищення активності Ал. АТ), легкий, але у вагітних - тяжкий, з високою летальністю. Вірус виявляють у фекаліях, у крові в гостру фазу
 Черевний тиф - гостре антропонозне інфекц. захворювання, характерізується ураженням дистального відділу тонкого кишечнику, бактеріємією, загальною інтоксикацією, гепатоспленомегалією, висипкою, тифозним статусом, тяжкими ускладненнями. Збудник - Salmonella typhi має 0 -, H-, Vi- антигени, відноситься до сальмонел групи D, виділяє ендотоксин. Налічує 80 фаготипів, може бути L – трансформація. Добре зберігається у м'ясних і молочних продуктах(1 -3 міс. ). Гинуть при кип'ятінні за 1 -2 хв. , сонячне проміння вбиває за 4 год. , чутливі до дезсередників. Витримують низькі температури.
Черевний тиф - гостре антропонозне інфекц. захворювання, характерізується ураженням дистального відділу тонкого кишечнику, бактеріємією, загальною інтоксикацією, гепатоспленомегалією, висипкою, тифозним статусом, тяжкими ускладненнями. Збудник - Salmonella typhi має 0 -, H-, Vi- антигени, відноситься до сальмонел групи D, виділяє ендотоксин. Налічує 80 фаготипів, може бути L – трансформація. Добре зберігається у м'ясних і молочних продуктах(1 -3 міс. ). Гинуть при кип'ятінні за 1 -2 хв. , сонячне проміння вбиває за 4 год. , чутливі до дезсередників. Витримують низькі температури.
 Джерело інфекції при черевному тифі і паратифі А хвора людина або носій, при паратифі В можливе зараження від тварин (теляти) і свійських птахів Механізм передачі - фекально-оральний. Збудник виділяється з калом, сечею, слиною, потом і молоком матері з інкубаційного періоду, весь гарячковий період і в реконвалесценції. Найбільше епідемічне значення мають бактеріоносії (1 -4%), носійство може бути кишкове, сечове, жовчне. Чинники передачі - інфіковані вода, їжа, посуд, побутові речі, мухи. Сезонність - літньо-осіння. Інкубаційний період -725 днів. Сприйнятливість невисока, індекс контагіозності -0, 4. Імунітет -стійкий
Джерело інфекції при черевному тифі і паратифі А хвора людина або носій, при паратифі В можливе зараження від тварин (теляти) і свійських птахів Механізм передачі - фекально-оральний. Збудник виділяється з калом, сечею, слиною, потом і молоком матері з інкубаційного періоду, весь гарячковий період і в реконвалесценції. Найбільше епідемічне значення мають бактеріоносії (1 -4%), носійство може бути кишкове, сечове, жовчне. Чинники передачі - інфіковані вода, їжа, посуд, побутові речі, мухи. Сезонність - літньо-осіння. Інкубаційний період -725 днів. Сприйнятливість невисока, індекс контагіозності -0, 4. Імунітет -стійкий
 Черевний тиф поширений в країнах із жарким кліматом і низьким рівнем санітарно-комунальної облаштованості населення. Захворюваність від 0, 8 у 80 -х роках знизилась до 0, 03 на 100 тис. населення у 2011 році. Періодично виникали спалахи в Одеській області (2005 р. ) Захворюваність жителей, які проживають у сільських районах, выще, ніж жителів міст. Один із важних факторів - купання у водоймах, забруднених господарсько-фекальними стоками (діти). Серед дорослих наибільш високі цифри захворюваності регіструются серед осіб молодого віку (15 -30 лет). Бувають водні, молочні, харчові спалахи Харчові спалахи частіше всього визначають слідуючі обставини: - наявність на харчовому підпріємстві джерела інфекції (бактеріоносія або хворого зі стертою формою); - санітарно-технічні недоліки - відсутність або неправильна робота комунальних установок (водопроводу, каналізації); - антисанітарний режим харчового підпріємства; - порушення технологічного процесу обробки їжи В великих благоустроєных містах черевний тиф став виключно хворобою дорослих. Внутришньолікарняне разповсюдження інфекції характерно для психоневрологічних стаціонарів.
Черевний тиф поширений в країнах із жарким кліматом і низьким рівнем санітарно-комунальної облаштованості населення. Захворюваність від 0, 8 у 80 -х роках знизилась до 0, 03 на 100 тис. населення у 2011 році. Періодично виникали спалахи в Одеській області (2005 р. ) Захворюваність жителей, які проживають у сільських районах, выще, ніж жителів міст. Один із важних факторів - купання у водоймах, забруднених господарсько-фекальними стоками (діти). Серед дорослих наибільш високі цифри захворюваності регіструются серед осіб молодого віку (15 -30 лет). Бувають водні, молочні, харчові спалахи Харчові спалахи частіше всього визначають слідуючі обставини: - наявність на харчовому підпріємстві джерела інфекції (бактеріоносія або хворого зі стертою формою); - санітарно-технічні недоліки - відсутність або неправильна робота комунальних установок (водопроводу, каналізації); - антисанітарний режим харчового підпріємства; - порушення технологічного процесу обробки їжи В великих благоустроєных містах черевний тиф став виключно хворобою дорослих. Внутришньолікарняне разповсюдження інфекції характерно для психоневрологічних стаціонарів.
 Лабораторна діагностика черевного тифу В гарячковий період –гемокультура –посів крові на 20% жовчний бульонабо середовище Раппорта. На 2 тижні – посів калу, сечі на середовище Плоскірєва, Левіна, Мюллера. Серологічні методи – РА (Відаля) з Н- і О-антигенами з 7 -9 го дня захворювання, повторюють на 3 -4 тижні для визначення нарастання титру антитіл (від 1: 200 до 1: 4001: 800 і >. РПГА з цистеїном – позитивна в титрі 1: 40 і >.
Лабораторна діагностика черевного тифу В гарячковий період –гемокультура –посів крові на 20% жовчний бульонабо середовище Раппорта. На 2 тижні – посів калу, сечі на середовище Плоскірєва, Левіна, Мюллера. Серологічні методи – РА (Відаля) з Н- і О-антигенами з 7 -9 го дня захворювання, повторюють на 3 -4 тижні для визначення нарастання титру антитіл (від 1: 200 до 1: 4001: 800 і >. РПГА з цистеїном – позитивна в титрі 1: 40 і >.
 Протиепідемічні заходи: обов'язкова госпіталізація хворих ; виписка хворих не раніше 21 дня від нормалізації температури при наявності 3 -х негативних посівів калу і сечі, одного дуоденального вмісту; диспансеризація перехворілих 3 місяці (через 3 місяці однократно посів жовчі, сечі, калу); диспансеризація декретованого контингенту до 2 -х років; дезінфекція поточна і заключна; спостереження за контактними особами 25 день; однократний посів калу і сечі, реакція Vi-гемаглютинація, термометрія в окремих професійних групах (хімічна сорбована-вакцина, спиртова черевнотифозна моновакцина); термінова профілактика в осередках бактеріофагом і левоміцетином.
Протиепідемічні заходи: обов'язкова госпіталізація хворих ; виписка хворих не раніше 21 дня від нормалізації температури при наявності 3 -х негативних посівів калу і сечі, одного дуоденального вмісту; диспансеризація перехворілих 3 місяці (через 3 місяці однократно посів жовчі, сечі, калу); диспансеризація декретованого контингенту до 2 -х років; дезінфекція поточна і заключна; спостереження за контактними особами 25 день; однократний посів калу і сечі, реакція Vi-гемаглютинація, термометрія в окремих професійних групах (хімічна сорбована-вакцина, спиртова черевнотифозна моновакцина); термінова профілактика в осередках бактеріофагом і левоміцетином.
 ПРИ ЕПІДЕМІЧНОМУ НАГЛЯДІ ЗА ТИФОПАРАТИФОЗНИМИ ЗАХВОРЮВАННЯМИ ОСОБЛИВА УВАГА ПРИДІЛЯЄТЬСЯ ТАКИМ ЗАХОДАМ: 1) контроль за наслідками обстеження на гемокультуру хворих із гарячкою невідомої етіології; 2) посів жовчі на сальмонели, взятої у хворих з ураженням жовчовивідних шляхів; 3) постійне бактеріологічне дослідження стічних вод міста (за методикою Мура), вод відкритих водоймищ та джерел водопостачання; 4) постійний бактеріологічний контроль за водопровідною водою, аналіз аварій на водопровідній та каналізаційній мережах; 5) постійний контроль (включаючи бактеріологічний) за санітарно-гігієнічним станом молокозаводів і молокопровідної мережі.
ПРИ ЕПІДЕМІЧНОМУ НАГЛЯДІ ЗА ТИФОПАРАТИФОЗНИМИ ЗАХВОРЮВАННЯМИ ОСОБЛИВА УВАГА ПРИДІЛЯЄТЬСЯ ТАКИМ ЗАХОДАМ: 1) контроль за наслідками обстеження на гемокультуру хворих із гарячкою невідомої етіології; 2) посів жовчі на сальмонели, взятої у хворих з ураженням жовчовивідних шляхів; 3) постійне бактеріологічне дослідження стічних вод міста (за методикою Мура), вод відкритих водоймищ та джерел водопостачання; 4) постійний бактеріологічний контроль за водопровідною водою, аналіз аварій на водопровідній та каналізаційній мережах; 5) постійний контроль (включаючи бактеріологічний) за санітарно-гігієнічним станом молокозаводів і молокопровідної мережі.

 Шигельоз - хвороба, що спричиняються бактеріями роду Shigella —з переважним ушкодженням дистального відділу кишечнику, супроводжується гемоколітом та інтоксикацією. Збудники шигельозу родина Enterobacteriaceae рід Shigella Згідно Міжнародної класифікації поділяється на 4 групи: гр. А - Shigella dysenteriae (розкладає маніт) гр. В - Shigella flexneri (не розкладає маніт) гр. С - Shigella bojdii (не розкладає маніт) гр. D - Shigella sonnei (не розкладає маніт) гр. А - Shigella dysenteriae 1 (Григор'єва-Шига)) Shigella dysenteriae 2 (Штуцера - Шмітца) Shigella dysenteriae 3 -7 (Лардж - Сакса) Shigella dysenteriae 8, 9, 10, 11, 12
Шигельоз - хвороба, що спричиняються бактеріями роду Shigella —з переважним ушкодженням дистального відділу кишечнику, супроводжується гемоколітом та інтоксикацією. Збудники шигельозу родина Enterobacteriaceae рід Shigella Згідно Міжнародної класифікації поділяється на 4 групи: гр. А - Shigella dysenteriae (розкладає маніт) гр. В - Shigella flexneri (не розкладає маніт) гр. С - Shigella bojdii (не розкладає маніт) гр. D - Shigella sonnei (не розкладає маніт) гр. А - Shigella dysenteriae 1 (Григор'єва-Шига)) Shigella dysenteriae 2 (Штуцера - Шмітца) Shigella dysenteriae 3 -7 (Лардж - Сакса) Shigella dysenteriae 8, 9, 10, 11, 12
 гр. В - Shigella flexneri сероваріанти 1 - 8 (поділяється ще на підсероваріанти) Shigella flexneri 6 (Нью – Кастл) гр. С - Shigella bojdii сероваріанти 1 -18 гр. D - Shigella sonnei - сероваріантів немає, є 1 -14 біоваріантів. Палички із закругленими кінцями, 2 -4 мкм, не мають джгутиків, мають термолабільний ендотоксин, Григорєва- Шига утворює шига-екзотоксин, інші види продукують його в значно менший кількості. Мають О- і К-антигени. Найбільш розповсюджені шигельози –Зонне, Флекснера. Зонне менш вірулентна, більш стійка у зовнішньому середовищи, може інтенсивно розмножуватись у молоці і молочних продуктах, часто дає носійство, перебігає як харчова токсикоінфекція. Флекснера частіше дає водні спалахи, має значення середньолітня температура і “мушиний” фактор.
гр. В - Shigella flexneri сероваріанти 1 - 8 (поділяється ще на підсероваріанти) Shigella flexneri 6 (Нью – Кастл) гр. С - Shigella bojdii сероваріанти 1 -18 гр. D - Shigella sonnei - сероваріантів немає, є 1 -14 біоваріантів. Палички із закругленими кінцями, 2 -4 мкм, не мають джгутиків, мають термолабільний ендотоксин, Григорєва- Шига утворює шига-екзотоксин, інші види продукують його в значно менший кількості. Мають О- і К-антигени. Найбільш розповсюджені шигельози –Зонне, Флекснера. Зонне менш вірулентна, більш стійка у зовнішньому середовищи, може інтенсивно розмножуватись у молоці і молочних продуктах, часто дає носійство, перебігає як харчова токсикоінфекція. Флекснера частіше дає водні спалахи, має значення середньолітня температура і “мушиний” фактор.
 Джерело інфекції – хвора людина зі стертою або субклінічною формою недуги, особливо люди, які працюють на підприємствах громадського харчування, водопостачання, у ДДЗ, лікувальних закладах, мешкають у гуртожитках, будинках для осіб похилого віку. Виділення шигел з фекаліями продовжується весь клінічний період і триває до зашгоєння слизової оболонки кишечника (декілька тижнів або місяців). Інкубаційний период - до 7 днів Механізм передачі – фекально-оральний, шляхи передачі – водний, харчовий, контактно-побутовий Фактори передачі – вода, їжа (салати, молочні продукти, брудні овочі і фрукти, напої), брудні руки, контаміновані предмети (посуд, іграшки, дверні ручки, судна, горшки), мухи переносять на лапках фекалії. Головним шляхом для: ш. Григорєва-Шига є побутовий, ш. Флекснера – водний, ш. Зонне - харчовий
Джерело інфекції – хвора людина зі стертою або субклінічною формою недуги, особливо люди, які працюють на підприємствах громадського харчування, водопостачання, у ДДЗ, лікувальних закладах, мешкають у гуртожитках, будинках для осіб похилого віку. Виділення шигел з фекаліями продовжується весь клінічний період і триває до зашгоєння слизової оболонки кишечника (декілька тижнів або місяців). Інкубаційний период - до 7 днів Механізм передачі – фекально-оральний, шляхи передачі – водний, харчовий, контактно-побутовий Фактори передачі – вода, їжа (салати, молочні продукти, брудні овочі і фрукти, напої), брудні руки, контаміновані предмети (посуд, іграшки, дверні ручки, судна, горшки), мухи переносять на лапках фекалії. Головним шляхом для: ш. Григорєва-Шига є побутовий, ш. Флекснера – водний, ш. Зонне - харчовий
 Найчастіше хворіють діти від 6 міс. до 2 -7 років. У 20 -30 роках ХХ століття у більшості країн був поширений шигельоз Григорєва –Шига, у 50 -х роках вона знизилася, але були спалахи у країнах Латинської Америки, Африки, Азії, смертність від нього складала 133/100 тис. населення. У сучасних умовах в слаборозвинутих країнах переважає шигельоз Флекснера, у Европі – шигельоз Зонне. В Україні, в основному, захворюваність спорадична, бувають молочні спалахи шигельозу Зонне. У багаторічній динаміці є періодичні підйоми через 18 -20 та 2 -3 роки. У Річній динаміці сезонні зміни у липні- серпні –шигельоз Флекснера, у серпні-жовтні – шигельоз Зонне. Лабораторна діагностика шигельозів: 1. Посів калу на шигели, середовище Ендо, Левіна, Плоскірєва 2. РПГА з шигельозним діагностикумом на антитіла в динаміці, ПЛР з шигельозним праймером
Найчастіше хворіють діти від 6 міс. до 2 -7 років. У 20 -30 роках ХХ століття у більшості країн був поширений шигельоз Григорєва –Шига, у 50 -х роках вона знизилася, але були спалахи у країнах Латинської Америки, Африки, Азії, смертність від нього складала 133/100 тис. населення. У сучасних умовах в слаборозвинутих країнах переважає шигельоз Флекснера, у Европі – шигельоз Зонне. В Україні, в основному, захворюваність спорадична, бувають молочні спалахи шигельозу Зонне. У багаторічній динаміці є періодичні підйоми через 18 -20 та 2 -3 роки. У Річній динаміці сезонні зміни у липні- серпні –шигельоз Флекснера, у серпні-жовтні – шигельоз Зонне. Лабораторна діагностика шигельозів: 1. Посів калу на шигели, середовище Ендо, Левіна, Плоскірєва 2. РПГА з шигельозним діагностикумом на антитіла в динаміці, ПЛР з шигельозним праймером
 ПРОТИЕПІДЕМІЧНІ ЗАХОДИ ПРИ ШИГЕЛЬОЗІ ЗОННЕ : Санітарно-гігієнічні (доброякісне харчування, водопостачання) і попередження осінньо-зимового підйому серед організованих дітей (формування нових груп на початку року, скорочення літніх канікул для школярів до 1, 5 -2 місяців, заборонення закриття закладів на літо за причиною неукомплектованості дітьми, першочергове комплектування персоналом молодших груп до повного штату на період сезонного підйому), фагопрофілактика в період осіннього доукомплектування (в 3 рази зменшується захворюваність).
ПРОТИЕПІДЕМІЧНІ ЗАХОДИ ПРИ ШИГЕЛЬОЗІ ЗОННЕ : Санітарно-гігієнічні (доброякісне харчування, водопостачання) і попередження осінньо-зимового підйому серед організованих дітей (формування нових груп на початку року, скорочення літніх канікул для школярів до 1, 5 -2 місяців, заборонення закриття закладів на літо за причиною неукомплектованості дітьми, першочергове комплектування персоналом молодших груп до повного штату на період сезонного підйому), фагопрофілактика в період осіннього доукомплектування (в 3 рази зменшується захворюваність).
 ДО ПРОТИЕПІДЕМІЧНИХ ЗАХОДІВ ПРИ ШИГЕЛЬОЗІ ФЛЕКСНЕРА відносяться санітарно-гігієнічні заходи соціального характеру, які забезпечують захист їжі та води від фекального забруднення взагалі і від забруднення фекаліями хворих і носіїв особливо. В осередку інфекції проводяться дезінсекційні заходи, дезінфекція - поточна і заключна. Для екстренної профілактики використовується бактеріофаг в літній передсезонний період. Спостереження за контактними особами до 7 днів. Однократне обстеження , посів калу у контактних декретованих осіб і організованих дітей
ДО ПРОТИЕПІДЕМІЧНИХ ЗАХОДІВ ПРИ ШИГЕЛЬОЗІ ФЛЕКСНЕРА відносяться санітарно-гігієнічні заходи соціального характеру, які забезпечують захист їжі та води від фекального забруднення взагалі і від забруднення фекаліями хворих і носіїв особливо. В осередку інфекції проводяться дезінсекційні заходи, дезінфекція - поточна і заключна. Для екстренної профілактики використовується бактеріофаг в літній передсезонний період. Спостереження за контактними особами до 7 днів. Однократне обстеження , посів калу у контактних декретованих осіб і організованих дітей
 В ОСЕРЕДКУ ШИГЕЛЬОЗУ ГРИГОРЬЄВА-ШИГА має значення своєчасне виявлення хворих: 1) серологічна діагностика (РНГА з еритроцитарним діагностикумом), 2) бактеріологічній діагностиці підлягають особи з числа інфікованих, а також прибувших із ендемічних районів (Центральна Африка, Південно-Східна Азія, Центральна Америка), контактні. 3) цілеспрямованому обстеженню підлягають також хворі на тяжкі гострі кишкові захворювання або померлі від кишкової інфекції невстановленої етіології. Виписка всіх хворих на дизентерію проводиться не раніше 3 дня клінічного одужання, необхідний 1 -2 кратний негативний посів калу через 2 дні після закінчення курсу лікування. Диспансеризація – 3 місяці декретованого контингенту і хворих на хронічну дизентерію.
В ОСЕРЕДКУ ШИГЕЛЬОЗУ ГРИГОРЬЄВА-ШИГА має значення своєчасне виявлення хворих: 1) серологічна діагностика (РНГА з еритроцитарним діагностикумом), 2) бактеріологічній діагностиці підлягають особи з числа інфікованих, а також прибувших із ендемічних районів (Центральна Африка, Південно-Східна Азія, Центральна Америка), контактні. 3) цілеспрямованому обстеженню підлягають також хворі на тяжкі гострі кишкові захворювання або померлі від кишкової інфекції невстановленої етіології. Виписка всіх хворих на дизентерію проводиться не раніше 3 дня клінічного одужання, необхідний 1 -2 кратний негативний посів калу через 2 дні після закінчення курсу лікування. Диспансеризація – 3 місяці декретованого контингенту і хворих на хронічну дизентерію.
 САЛЬМОНЕЛЬОЗ – кишкова інфекція, яка уражує тонкий кишечник, супроводжується водянистою діареєю, інтоксикацією, зневодненням, розвитком дегідратаційного шоку, генералізацію інфекції, сепсисом Виникнення сальмонельозу пов'язане з вживанням харчових продуктів, забруднених сальмонелою, а також із госпітальною інфекцією, частіше серед дітей до 2 -ох років. Збудником сальмонельозу є бактерії родини Enterobacteriaceae, роду Salmonella, яка має 5 підродів за біохімічними властивостями, 2200 сероваріантів, має термостабільним О-антигеном, Н-антиген. Найчастіше сальмонельоз на Україні викликають S. typhimurium, S. enteritidis, S. anatum, S. choleraesuis, S. newport, S. haifa, S. arisona, S. Kentukki. Основним джерелом сальмонельозу є велика рогата худоба, свині, домашні водоплаваючі птахи, в кишечнику яких є різні серовари сальмонел.
САЛЬМОНЕЛЬОЗ – кишкова інфекція, яка уражує тонкий кишечник, супроводжується водянистою діареєю, інтоксикацією, зневодненням, розвитком дегідратаційного шоку, генералізацію інфекції, сепсисом Виникнення сальмонельозу пов'язане з вживанням харчових продуктів, забруднених сальмонелою, а також із госпітальною інфекцією, частіше серед дітей до 2 -ох років. Збудником сальмонельозу є бактерії родини Enterobacteriaceae, роду Salmonella, яка має 5 підродів за біохімічними властивостями, 2200 сероваріантів, має термостабільним О-антигеном, Н-антиген. Найчастіше сальмонельоз на Україні викликають S. typhimurium, S. enteritidis, S. anatum, S. choleraesuis, S. newport, S. haifa, S. arisona, S. Kentukki. Основним джерелом сальмонельозу є велика рогата худоба, свині, домашні водоплаваючі птахи, в кишечнику яких є різні серовари сальмонел.
 Носіями можуть бути також коні, вівці, кози, кури, собаки, коти, щурі, миші, голуби, ворони, риби, жаби, мідії, кліщі, таргани, мухи. В останні 10 років в Україні частіше джерелом сальмонельозу є кури, індики, качки, гуси, свині, у яких може бути хвороба або носійство. Фактором передачі – яйця птиці, м'ясний фарш, вода забруднена стоками з фермерських господарств, бойнів. Джерелом можуть бути і люди зі стертим і легким перебігом, носії. Вони можуть викликати спалахи на харчових підприємствах, в пологових будинках, лікувальних дитячих закладах. Виділяється збудник з сечею, калом, молоком.
Носіями можуть бути також коні, вівці, кози, кури, собаки, коти, щурі, миші, голуби, ворони, риби, жаби, мідії, кліщі, таргани, мухи. В останні 10 років в Україні частіше джерелом сальмонельозу є кури, індики, качки, гуси, свині, у яких може бути хвороба або носійство. Фактором передачі – яйця птиці, м'ясний фарш, вода забруднена стоками з фермерських господарств, бойнів. Джерелом можуть бути і люди зі стертим і легким перебігом, носії. Вони можуть викликати спалахи на харчових підприємствах, в пологових будинках, лікувальних дитячих закладах. Виділяється збудник з сечею, калом, молоком.
 Протиепідемічні заходи при сальмонельозі Хворого виписують після повного клінічного одужання і негативного результату одноразового бактеріологічного посіву калу взятого через 2 дні після закінчення лікування. До роботи їх допускають відразу. Представників декретованих груп виписують після дворазового посіву калу з інтервалом 1 -2 дні. Вони підлягають спостереженню до 3 міс. із щомісячним бактеріологічним дослідженням. Загальні профілактичні заходи проводять спільно із санітарно-епідеміологічною і ветеринарною службами.
Протиепідемічні заходи при сальмонельозі Хворого виписують після повного клінічного одужання і негативного результату одноразового бактеріологічного посіву калу взятого через 2 дні після закінчення лікування. До роботи їх допускають відразу. Представників декретованих груп виписують після дворазового посіву калу з інтервалом 1 -2 дні. Вони підлягають спостереженню до 3 міс. із щомісячним бактеріологічним дослідженням. Загальні профілактичні заходи проводять спільно із санітарно-епідеміологічною і ветеринарною службами.
 Ботулізм гостра тяжка харчова токсикоінфекція характеризується ураженням ботулотоксином холінергічних синапсів, ЦНС, супроводжується парезами гладкої і поперечно-смугастої мускулатури, інтоксикацією, ІТШ, ДН. Збудник – Clostridium botulinum облігатний анаероб – вегетативна і спорова форма. 7 типів Clostridium – А, В, С, Д, Е. Споровидні форми гинуть тільки при автоклавуванні, витримують 800 С 30 хв. Вегетативні форми гинуть при кип’ятінні за 5 хв. Вегетативна форма виділяє сильний екзотоксин. Токсин руйнується при кип’ятінні за 20 хв. Резервуар і джерело – грунт, дикі і домашні тварини, риби, птахи, люди із кишечника котрих виділяються спори. Хвора людина не є джерелом інфекції. Механізм передачі – фекально-оральний, шлях - харчовий, фактори передачі – харчові продукти, в яких є токсин – консерви виготовлені в домашніх умовах (гриби, паштети, тушонка), ковбаси, в’ялена і копчена риба.
Ботулізм гостра тяжка харчова токсикоінфекція характеризується ураженням ботулотоксином холінергічних синапсів, ЦНС, супроводжується парезами гладкої і поперечно-смугастої мускулатури, інтоксикацією, ІТШ, ДН. Збудник – Clostridium botulinum облігатний анаероб – вегетативна і спорова форма. 7 типів Clostridium – А, В, С, Д, Е. Споровидні форми гинуть тільки при автоклавуванні, витримують 800 С 30 хв. Вегетативні форми гинуть при кип’ятінні за 5 хв. Вегетативна форма виділяє сильний екзотоксин. Токсин руйнується при кип’ятінні за 20 хв. Резервуар і джерело – грунт, дикі і домашні тварини, риби, птахи, люди із кишечника котрих виділяються спори. Хвора людина не є джерелом інфекції. Механізм передачі – фекально-оральний, шлях - харчовий, фактори передачі – харчові продукти, в яких є токсин – консерви виготовлені в домашніх умовах (гриби, паштети, тушонка), ковбаси, в’ялена і копчена риба.
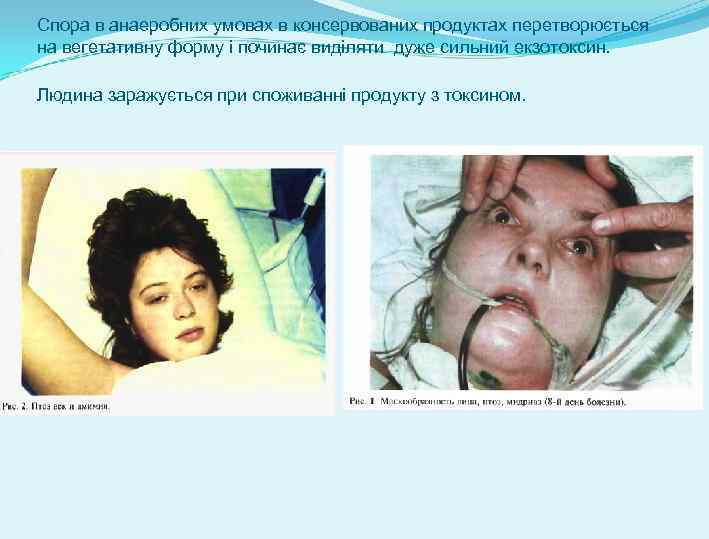 Спора в анаеробних умовах в консервованих продуктах перетворюється на вегетативну форму і починає виділяти дуже сильний екзотоксин. Людина заражується при споживанні продукту з токсином.
Спора в анаеробних умовах в консервованих продуктах перетворюється на вегетативну форму і починає виділяти дуже сильний екзотоксин. Людина заражується при споживанні продукту з токсином.
 Зустрічаються – спалахи, поодинокі випадки. Ботулізм новонароджених буває до 26 тижнів, висока летальність 20 -70%, дуже рідко – рановий ботулізм. Інкубаційний період до 5 -7 днів, частіше – 12 -16 год. Лабораторна діагностика – реакція нейтралізації ботулотоксину на мишах. На дослідження беруть промивні води шлунку, продукти, блювотні маси, кров. Профілактика – технологія виготовлення консервованих продуктів, вибраковка бомбажних банок, поліанатоксини. Протиепідемічні заходи – обов’язкова госпіталізація хворих, екстренне повідомлення. Епідобстеження – виявлення фактора передачі, вилучення із торгової мережі заражених продуктів, їх знищення. Дезінфекації посуди і білизни хворого – 1 -3% хлораміном 1 год. Екстренна профілактика – протиботулінічна сироватка контактним особам, медичне спостереження – 10 днів.
Зустрічаються – спалахи, поодинокі випадки. Ботулізм новонароджених буває до 26 тижнів, висока летальність 20 -70%, дуже рідко – рановий ботулізм. Інкубаційний період до 5 -7 днів, частіше – 12 -16 год. Лабораторна діагностика – реакція нейтралізації ботулотоксину на мишах. На дослідження беруть промивні води шлунку, продукти, блювотні маси, кров. Профілактика – технологія виготовлення консервованих продуктів, вибраковка бомбажних банок, поліанатоксини. Протиепідемічні заходи – обов’язкова госпіталізація хворих, екстренне повідомлення. Епідобстеження – виявлення фактора передачі, вилучення із торгової мережі заражених продуктів, їх знищення. Дезінфекації посуди і білизни хворого – 1 -3% хлораміном 1 год. Екстренна профілактика – протиботулінічна сироватка контактним особам, медичне спостереження – 10 днів.
 Поліомієліт Антропонозна вірусна інфекція характеризується гарячкою, ураженням мотонейронів спинного і головного мозку, розвитком в’ялих атрофічних паралічів і парезів кінцівок, тулуба. Збудник – РНК-вмісні ентеровіруси, Picorno-віруси, поліовіруси І, ІІІ типу. Поліовіруси в фекаліях, виживають – 3 -4 міс. , гине при кип’ятінні, не стійкий у зовнішньому середовищі. Джерело – хвора людина або носій. Вірус виділяється з носоглотки хворого до 1 тижня, з випорожненями до 3 -6 тижнів. Механізм передачі – фекально-оральний, повітрянокраплинний, повітряно-пилевий, шлях передачі – харчовий, водний, побутовий.
Поліомієліт Антропонозна вірусна інфекція характеризується гарячкою, ураженням мотонейронів спинного і головного мозку, розвитком в’ялих атрофічних паралічів і парезів кінцівок, тулуба. Збудник – РНК-вмісні ентеровіруси, Picorno-віруси, поліовіруси І, ІІІ типу. Поліовіруси в фекаліях, виживають – 3 -4 міс. , гине при кип’ятінні, не стійкий у зовнішньому середовищі. Джерело – хвора людина або носій. Вірус виділяється з носоглотки хворого до 1 тижня, з випорожненями до 3 -6 тижнів. Механізм передачі – фекально-оральний, повітрянокраплинний, повітряно-пилевий, шлях передачі – харчовий, водний, побутовий.
 Хворіли раніше діти до 10 років. Була характерна літньо-осіння сезонність. Інкубаційний період 3 -35 днів. Лабораторна діагностика – виділення поліовірусів із фекалій, спино-мозкової рідини, змивів з носоглотки, крові на 3 -7 день захворювання. Серологічна – РН, РЗК, РПГА в парних сироватках. Профілактика – планова вакцинація у дитячому віці. Поліомієлітна вакцина ІПВ, ОПВ – 3 -4 -5 міс. , ревакцинація – 18 міс. , 6 років, 14 років. Заходи – госпіталізація хворого, термінове повідомлення. Виписка – не раніше 40 днів від початку хвороби. Дезінфекція 2 -3% р-ном хлораміну, хлорного вапна, 1, 5% гіпохлорита Са. До контактних осіб – діти до 15 років і декретовані роз’єднують на 20 днів, всім контактним повторне щеплення ОПВ, медспостереження контактних осіб 20 днів.
Хворіли раніше діти до 10 років. Була характерна літньо-осіння сезонність. Інкубаційний період 3 -35 днів. Лабораторна діагностика – виділення поліовірусів із фекалій, спино-мозкової рідини, змивів з носоглотки, крові на 3 -7 день захворювання. Серологічна – РН, РЗК, РПГА в парних сироватках. Профілактика – планова вакцинація у дитячому віці. Поліомієлітна вакцина ІПВ, ОПВ – 3 -4 -5 міс. , ревакцинація – 18 міс. , 6 років, 14 років. Заходи – госпіталізація хворого, термінове повідомлення. Виписка – не раніше 40 днів від початку хвороби. Дезінфекція 2 -3% р-ном хлораміну, хлорного вапна, 1, 5% гіпохлорита Са. До контактних осіб – діти до 15 років і декретовані роз’єднують на 20 днів, всім контактним повторне щеплення ОПВ, медспостереження контактних осіб 20 днів.
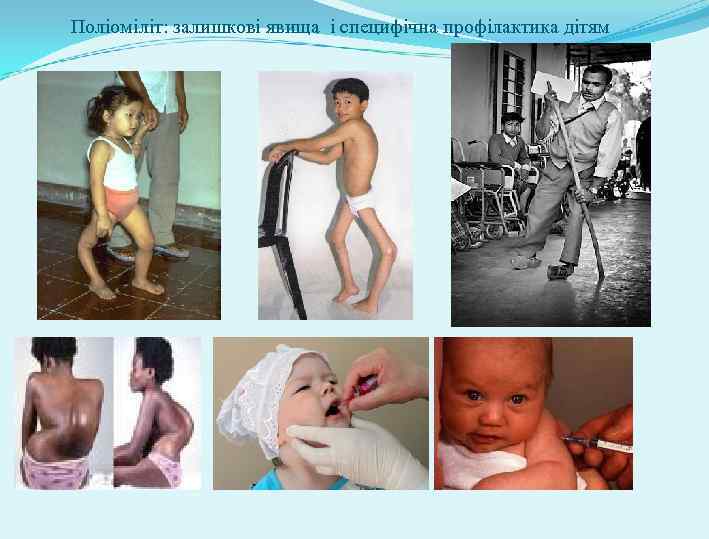 Поліоміліт: залишкові явища і специфічна профілактика дітям
Поліоміліт: залишкові явища і специфічна профілактика дітям
 Дякую за увагу! Будьте здорові
Дякую за увагу! Будьте здорові


