3.6 Синдром Мочи.ppt
- Количество слайдов: 87
 Тема: 3. 6 СИНДРОМ НАРУШЕНИЯ МОЧЕОТДЕЛЕНИЯ
Тема: 3. 6 СИНДРОМ НАРУШЕНИЯ МОЧЕОТДЕЛЕНИЯ
 • План лекции: 1. Понятие об урологии и основные виды урологической патологии. 2. Методы исследования урологических пациентов. 3. Общая симптоматология урологических заболеваний и осмотр пациента. 4. Повреждения почек, мочевого пузыря и уретры. 5. Паранефрит, клиника, лечение. 6. Мочекаменная болезнь, камни мочевого пузыря, клиника, лечение. 7. Гидронефроз, стадии, клиника, лечение. 8. Злокачественные опухоли почки и мочевого пузыря, клиника, лечение. 9. Аденома и рак предстательной железы.
• План лекции: 1. Понятие об урологии и основные виды урологической патологии. 2. Методы исследования урологических пациентов. 3. Общая симптоматология урологических заболеваний и осмотр пациента. 4. Повреждения почек, мочевого пузыря и уретры. 5. Паранефрит, клиника, лечение. 6. Мочекаменная болезнь, камни мочевого пузыря, клиника, лечение. 7. Гидронефроз, стадии, клиника, лечение. 8. Злокачественные опухоли почки и мочевого пузыря, клиника, лечение. 9. Аденома и рак предстательной железы.
 10. Пузырно-мочеточниковый рефлюкс, стадии, клиника, лечение. 11. Фимоз и парафимоз, клиника, лечение. 12. Гипоспадия и эписпадия, клиника, лечение. 13. Водянка яичка, клиника, лечение. 14. Орхит, клиника и лечение. 15. Варикозное расширение вен семенного канатика, стадии, клиника, лечение. 16. Особенности ухода за урологическими больными в послеоперационном периоде.
10. Пузырно-мочеточниковый рефлюкс, стадии, клиника, лечение. 11. Фимоз и парафимоз, клиника, лечение. 12. Гипоспадия и эписпадия, клиника, лечение. 13. Водянка яичка, клиника, лечение. 14. Орхит, клиника и лечение. 15. Варикозное расширение вен семенного канатика, стадии, клиника, лечение. 16. Особенности ухода за урологическими больными в послеоперационном периоде.
 Урология – дисциплина, изучающая этиологию, патогенез, клинику, диагностику, лечение и профилактику заболеваний мочеполовых органов.
Урология – дисциплина, изучающая этиологию, патогенез, клинику, диагностику, лечение и профилактику заболеваний мочеполовых органов.
 • • • Основные виды урологической патологии, вызывающие нарушение мочеотделения. пороки развития, повреждения почек, мочевого пузыря, уретры, мочекаменная болезнь, воспалительные заболевания, опухоли.
• • • Основные виды урологической патологии, вызывающие нарушение мочеотделения. пороки развития, повреждения почек, мочевого пузыря, уретры, мочекаменная болезнь, воспалительные заболевания, опухоли.
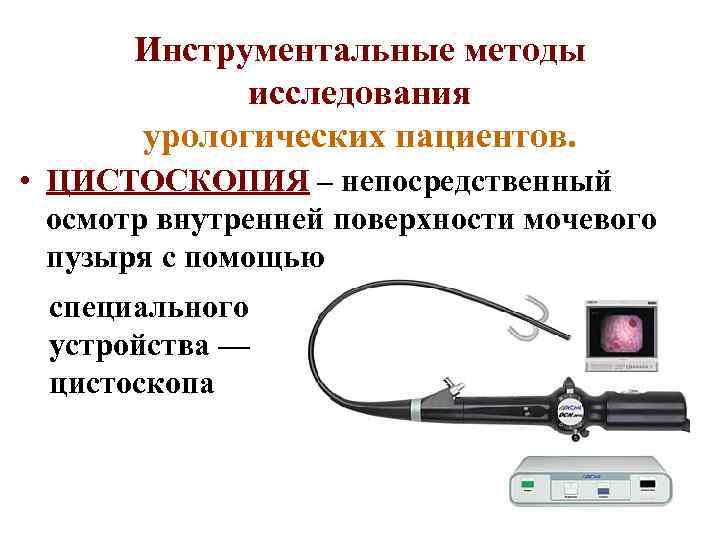 Инструментальные методы исследования урологических пациентов. • ЦИСТОСКОПИЯ – непосредственный осмотр внутренней поверхности мочевого пузыря с помощью специального устройства — цистоскопа
Инструментальные методы исследования урологических пациентов. • ЦИСТОСКОПИЯ – непосредственный осмотр внутренней поверхности мочевого пузыря с помощью специального устройства — цистоскопа
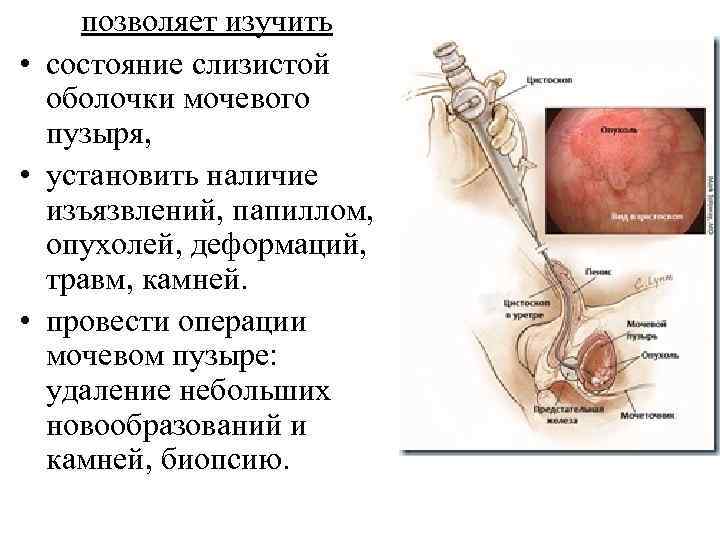 позволяет изучить • состояние слизистой оболочки мочевого пузыря, • установить наличие изъязвлений, папиллом, опухолей, деформаций, травм, камней. • провести операции мочевом пузыре: удаление небольших новообразований и камней, биопсию.
позволяет изучить • состояние слизистой оболочки мочевого пузыря, • установить наличие изъязвлений, папиллом, опухолей, деформаций, травм, камней. • провести операции мочевом пузыре: удаление небольших новообразований и камней, биопсию.
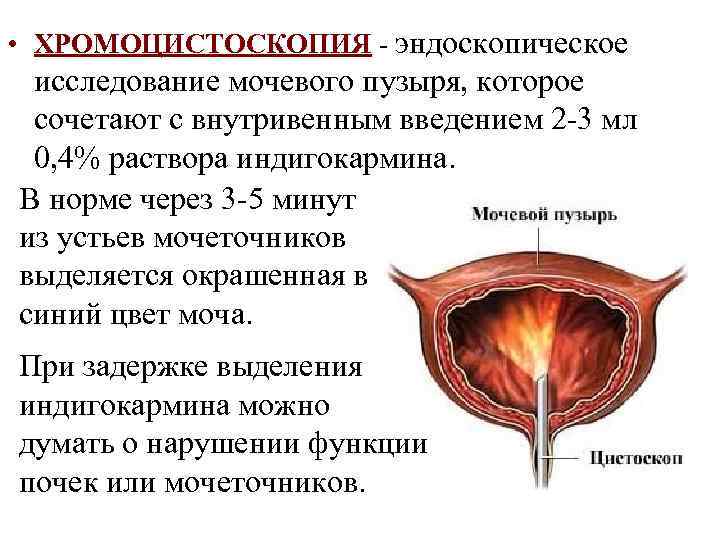 • ХРОМОЦИСТОСКОПИЯ - эндоскопическое исследование мочевого пузыря, которое сочетают с внутривенным введением 2 -3 мл 0, 4% раствора индигокармина. В норме через 3 -5 минут из устьев мочеточников выделяется окрашенная в синий цвет моча. При задержке выделения индигокармина можно думать о нарушении функции почек или мочеточников.
• ХРОМОЦИСТОСКОПИЯ - эндоскопическое исследование мочевого пузыря, которое сочетают с внутривенным введением 2 -3 мл 0, 4% раствора индигокармина. В норме через 3 -5 минут из устьев мочеточников выделяется окрашенная в синий цвет моча. При задержке выделения индигокармина можно думать о нарушении функции почек или мочеточников.
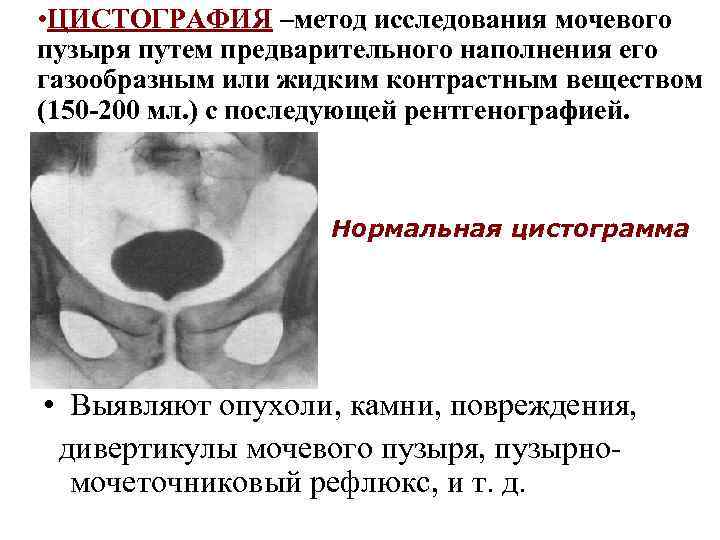 • ЦИСТОГРАФИЯ –метод исследования мочевого пузыря путем предварительного наполнения его газообразным или жидким контрастным веществом (150 -200 мл. ) с последующей рентгенографией. Нормальная цистограмма • Выявляют опухоли, камни, повреждения, дивертикулы мочевого пузыря, пузырномочеточниковый рефлюкс, и т. д.
• ЦИСТОГРАФИЯ –метод исследования мочевого пузыря путем предварительного наполнения его газообразным или жидким контрастным веществом (150 -200 мл. ) с последующей рентгенографией. Нормальная цистограмма • Выявляют опухоли, камни, повреждения, дивертикулы мочевого пузыря, пузырномочеточниковый рефлюкс, и т. д.
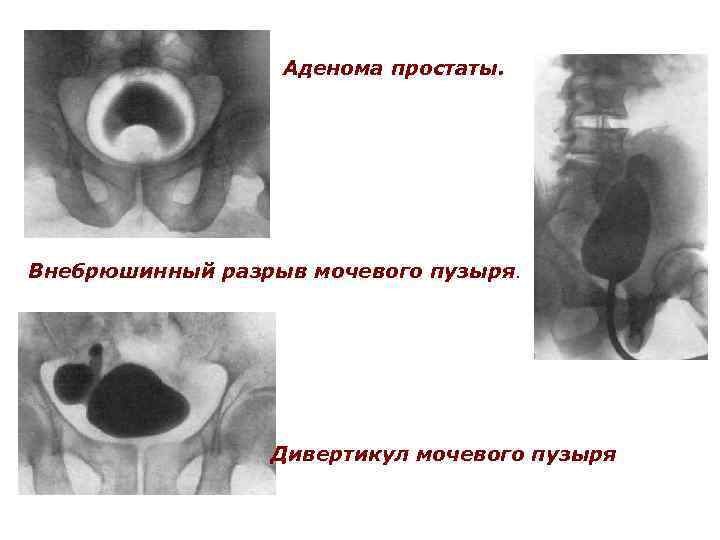 Аденома простаты. Внебрюшинный разрыв мочевого пузыря. Дивертикул мочевого пузыря
Аденома простаты. Внебрюшинный разрыв мочевого пузыря. Дивертикул мочевого пузыря
 • ВОСХОДЯЩАЯ (ретроградная) ПИЕЛОГРАФИЯ – во время цистоскопии через мочеточник в почку больного вводится тонкий катетер, и контрастное вещество (20% сергозин, кардиотраст или кислород) вводится непосредственно в почечную лоханку для проведения дальнейшего рентгенологического исследования. На фоне контрастного вещества контурируются камни и опухоли.
• ВОСХОДЯЩАЯ (ретроградная) ПИЕЛОГРАФИЯ – во время цистоскопии через мочеточник в почку больного вводится тонкий катетер, и контрастное вещество (20% сергозин, кардиотраст или кислород) вводится непосредственно в почечную лоханку для проведения дальнейшего рентгенологического исследования. На фоне контрастного вещества контурируются камни и опухоли.
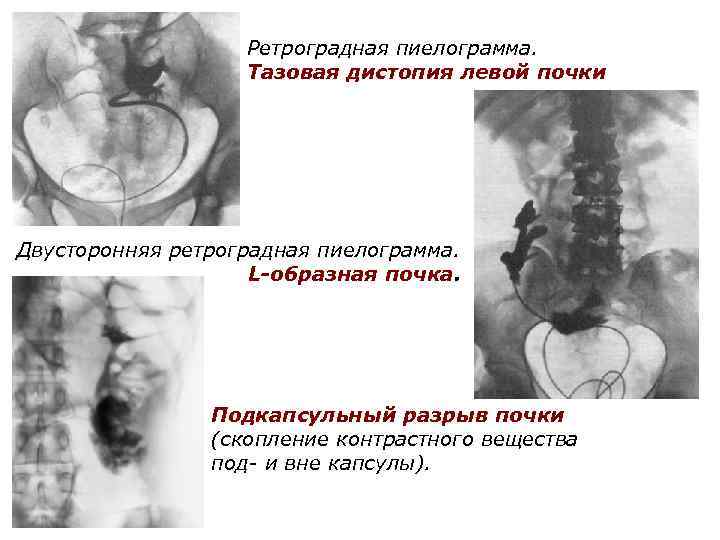 Ретроградная пиелограмма. Тазовая дистопия левой почки Двусторонняя ретроградная пиелограмма. L-образная почка. Подкапсульный разрыв почки (скопление контрастного вещества под- и вне капсулы).
Ретроградная пиелограмма. Тазовая дистопия левой почки Двусторонняя ретроградная пиелограмма. L-образная почка. Подкапсульный разрыв почки (скопление контрастного вещества под- и вне капсулы).
 ВНУТРИВЕННАЯ (экскреторная) УРОГРАФИЯ – рентгенография через 10, 20, 30 минут после внутривенного введения 50 мл 40% сергозина. Показания: определение анатомического и функционального состояния почек, почечных лоханок, мочеточников, мочевого пузыря и наличия в них конкрементов.
ВНУТРИВЕННАЯ (экскреторная) УРОГРАФИЯ – рентгенография через 10, 20, 30 минут после внутривенного введения 50 мл 40% сергозина. Показания: определение анатомического и функционального состояния почек, почечных лоханок, мочеточников, мочевого пузыря и наличия в них конкрементов.
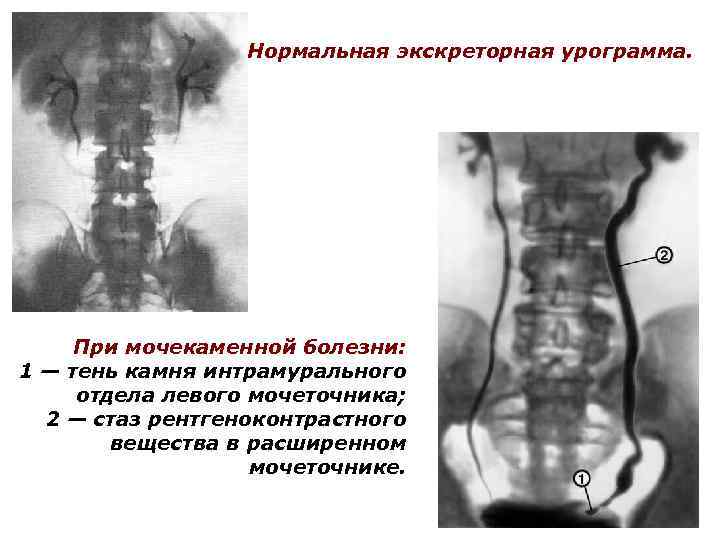 Нормальная экскреторная урограмма. При мочекаменной болезни: 1 — тень камня интрамурального отдела левого мочеточника; 2 — стаз рентгеноконтрастного вещества в расширенном мочеточнике.
Нормальная экскреторная урограмма. При мочекаменной болезни: 1 — тень камня интрамурального отдела левого мочеточника; 2 — стаз рентгеноконтрастного вещества в расширенном мочеточнике.
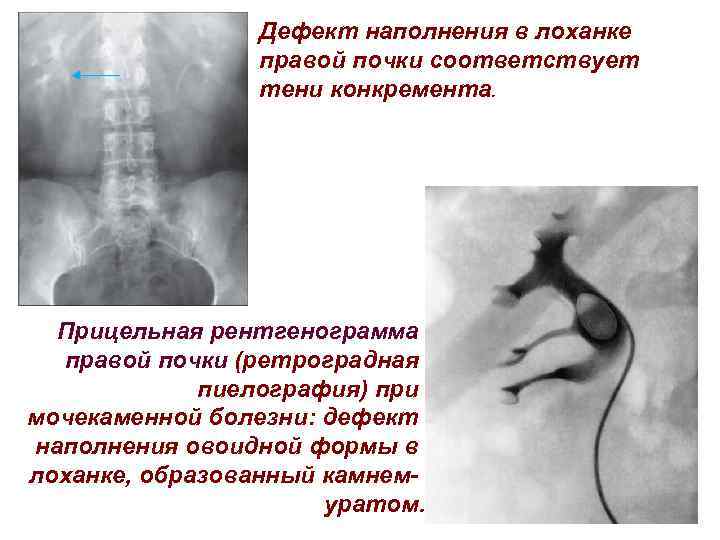 Дефект наполнения в лоханке правой почки соответствует тени конкремента. Прицельная рентгенограмма правой почки (ретроградная пиелография) при мочекаменной болезни: дефект наполнения овоидной формы в лоханке, образованный камнемуратом.
Дефект наполнения в лоханке правой почки соответствует тени конкремента. Прицельная рентгенограмма правой почки (ретроградная пиелография) при мочекаменной болезни: дефект наполнения овоидной формы в лоханке, образованный камнемуратом.
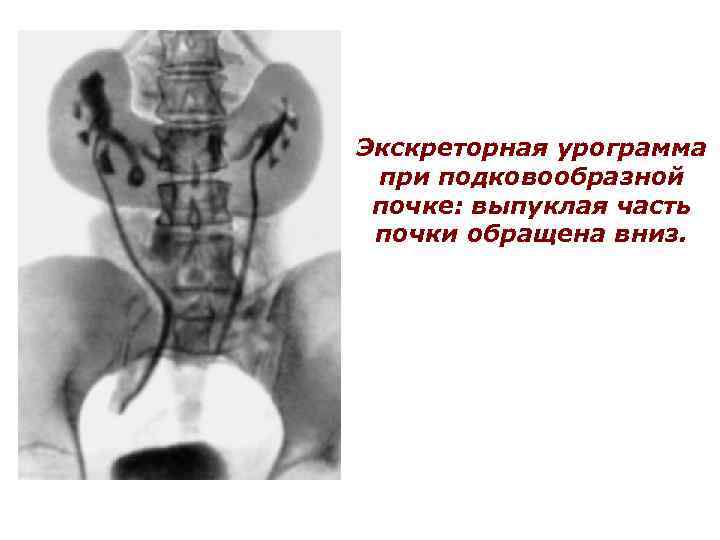 Экскреторная урограмма при подковообразной почке: выпуклая часть почки обращена вниз.
Экскреторная урограмма при подковообразной почке: выпуклая часть почки обращена вниз.
 • УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА. С помощью эхографического исследования возможно выявить и оценить: Øрасположение, форму и контуры почек; Øструктуру почек; Øнеопухолевые заболевания почек; Øмочекаменную болезнь; Øзлокачественные опухоли почек; Øдоброкачественные опухоли почек.
• УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА. С помощью эхографического исследования возможно выявить и оценить: Øрасположение, форму и контуры почек; Øструктуру почек; Øнеопухолевые заболевания почек; Øмочекаменную болезнь; Øзлокачественные опухоли почек; Øдоброкачественные опухоли почек.
 Показания 1. 2. 3. 4. 5. 6. 7. 8. 9. боли в пояснице; повышенное артериальное давление; подозрение на мочекаменную болезнь; воспалительные заболевания почек и мочеточников; исключение сосудистых нарушений в почках; врожденные аномалии почек и мочеточников; травмы почек и мочеточников; диагностика опухолей почек и мочеточников; профилактическое обследование.
Показания 1. 2. 3. 4. 5. 6. 7. 8. 9. боли в пояснице; повышенное артериальное давление; подозрение на мочекаменную болезнь; воспалительные заболевания почек и мочеточников; исключение сосудистых нарушений в почках; врожденные аномалии почек и мочеточников; травмы почек и мочеточников; диагностика опухолей почек и мочеточников; профилактическое обследование.
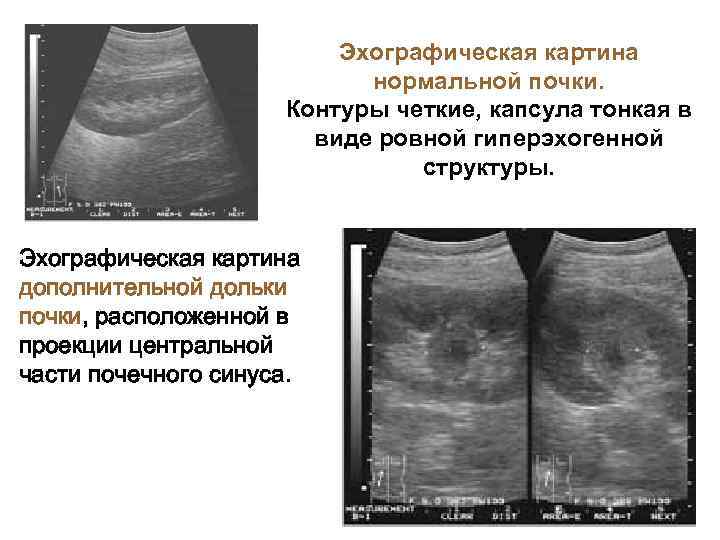 Эхографическая картина нормальной почки. Контуры четкие, капсула тонкая в виде ровной гиперэхогенной структуры. Эхографическая картина дополнительной дольки почки, расположенной в проекции центральной части почечного синуса.
Эхографическая картина нормальной почки. Контуры четкие, капсула тонкая в виде ровной гиперэхогенной структуры. Эхографическая картина дополнительной дольки почки, расположенной в проекции центральной части почечного синуса.
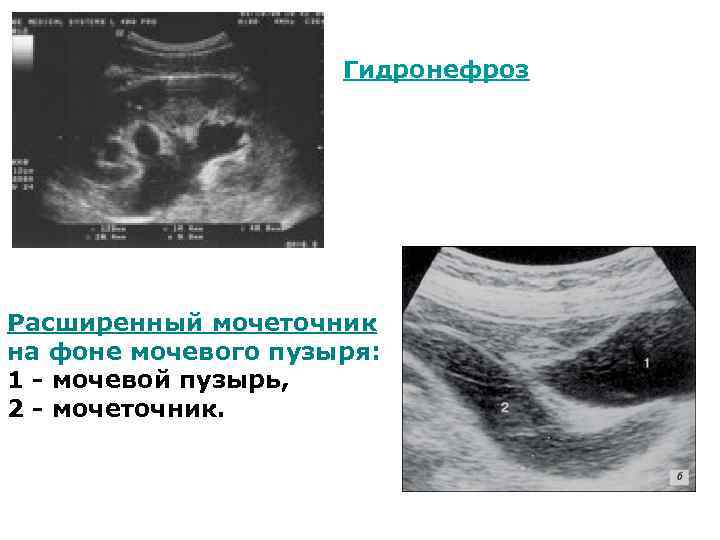 Гидронефроз Расширенный мочеточник на фоне мочевого пузыря: 1 - мочевой пузырь, 2 - мочеточник.
Гидронефроз Расширенный мочеточник на фоне мочевого пузыря: 1 - мочевой пузырь, 2 - мочеточник.
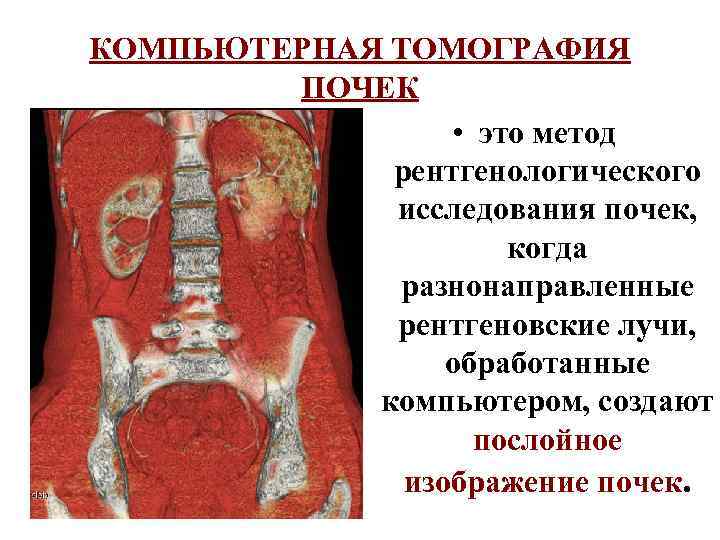 КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ ПОЧЕК • это метод рентгенологического исследования почек, когда разнонаправленные рентгеновские лучи, обработанные компьютером, создают послойное изображение почек.
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ ПОЧЕК • это метод рентгенологического исследования почек, когда разнонаправленные рентгеновские лучи, обработанные компьютером, создают послойное изображение почек.
 Проводится с целью диагностики: Ø Камней в почке и мочевыводящих путях. Ø Инфекционных заболеваний почек, абсцесоов. Ø Травм. Ø Новообразований и метастазов при злокачественных процессах. Ø Врожденных аномалий. Ø Поликистозных образований. Ø Гидронефроза (скопление жидкости вокруг почки).
Проводится с целью диагностики: Ø Камней в почке и мочевыводящих путях. Ø Инфекционных заболеваний почек, абсцесоов. Ø Травм. Ø Новообразований и метастазов при злокачественных процессах. Ø Врожденных аномалий. Ø Поликистозных образований. Ø Гидронефроза (скопление жидкости вокруг почки).
 Радионуклидные (радиоизотопные) методы исследования – методы диагностики, основанные на регистрации излучения радиоактивных изотопов и меченых соединений, введенных в организм больного. • Радиоизотопная ренография – Радиоизотопная ренография метод, с помощью которого можно раздельно определить функции почек. Для ее проведения применяется 131 I-гиппуран.
Радионуклидные (радиоизотопные) методы исследования – методы диагностики, основанные на регистрации излучения радиоактивных изотопов и меченых соединений, введенных в организм больного. • Радиоизотопная ренография – Радиоизотопная ренография метод, с помощью которого можно раздельно определить функции почек. Для ее проведения применяется 131 I-гиппуран.
 Сканирование почек проводится с помощью неогидрина, меченного радиоактивной ртутью Hg 203. При помощи данного метода можно получить информацию о контурах почек, их размерах, форме, а также определить нефункционирующие участки паренхимы.
Сканирование почек проводится с помощью неогидрина, меченного радиоактивной ртутью Hg 203. При помощи данного метода можно получить информацию о контурах почек, их размерах, форме, а также определить нефункционирующие участки паренхимы.
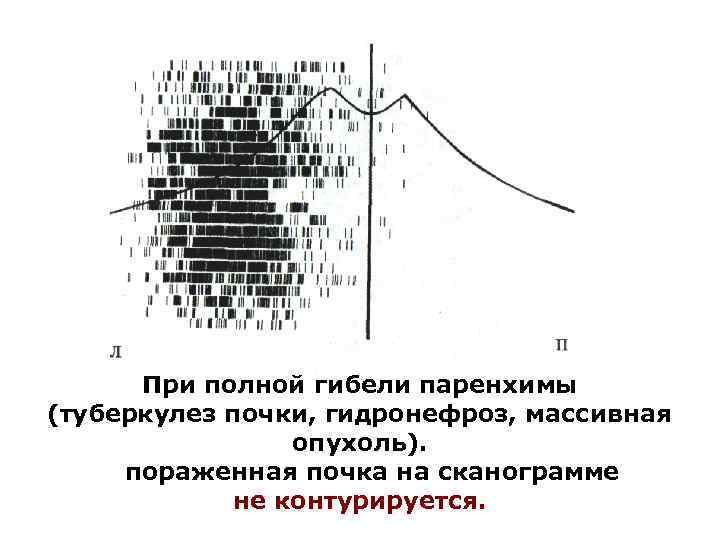 При полной гибели паренхимы (туберкулез почки, гидронефроз, массивная опухоль). пораженная почка на сканограмме не контурируется.
При полной гибели паренхимы (туберкулез почки, гидронефроз, массивная опухоль). пораженная почка на сканограмме не контурируется.
 Противопоказания к сканированию: Øвыраженная почечная недостаточность; Øтяжелое состояние больного (исследование длится около часа, в течение которого больной должен лежать неподвижно).
Противопоказания к сканированию: Øвыраженная почечная недостаточность; Øтяжелое состояние больного (исследование длится около часа, в течение которого больной должен лежать неподвижно).
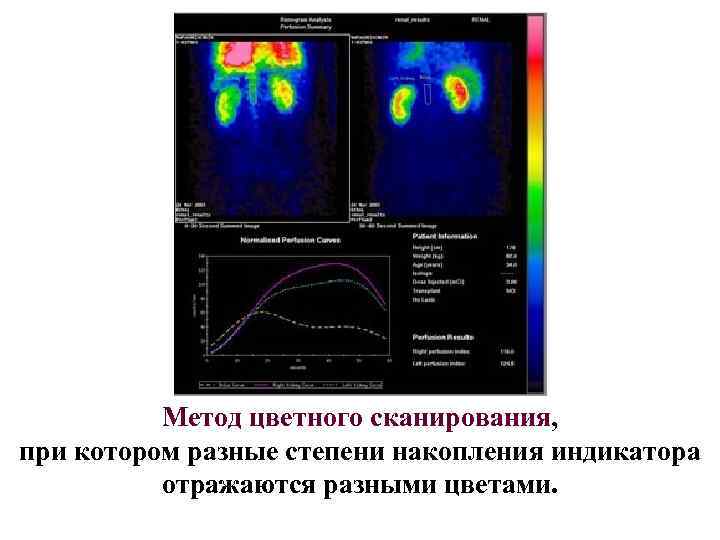 Метод цветного сканирования, при котором разные степени накопления индикатора отражаются разными цветами.
Метод цветного сканирования, при котором разные степени накопления индикатора отражаются разными цветами.
 • Ангиография – это рентгенологическое исследование кровеносных сосудов, производимое с помощью специальных рентгеноконтрастных веществ.
• Ангиография – это рентгенологическое исследование кровеносных сосудов, производимое с помощью специальных рентгеноконтрастных веществ.
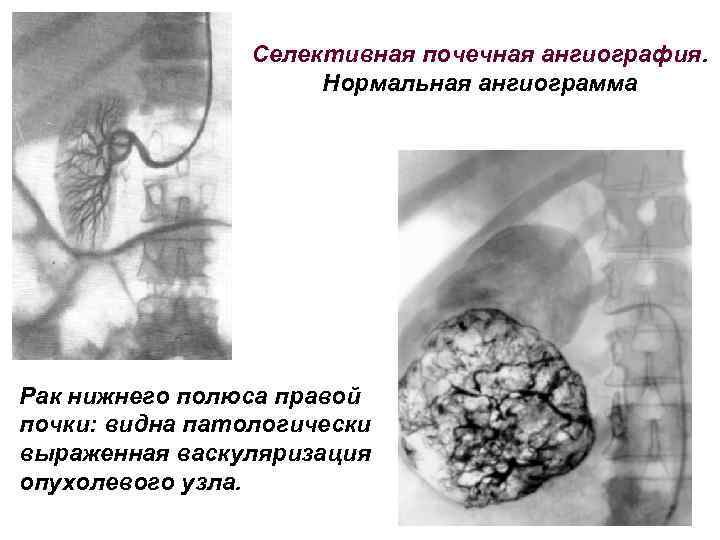 Селективная почечная ангиография. Нормальная ангиограмма Рак нижнего полюса правой почки: видна патологически выраженная васкуляризация опухолевого узла.
Селективная почечная ангиография. Нормальная ангиограмма Рак нижнего полюса правой почки: видна патологически выраженная васкуляризация опухолевого узла.
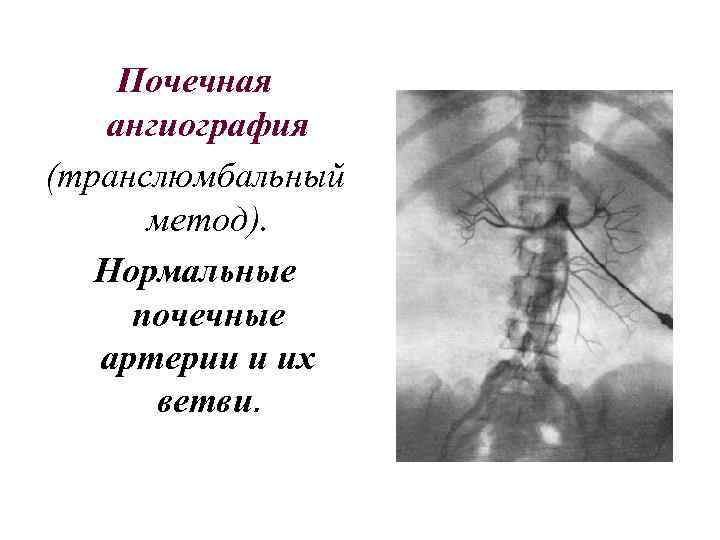 Почечная ангиография (транслюмбальный метод). Нормальные почечные артерии и их ветви.
Почечная ангиография (транслюмбальный метод). Нормальные почечные артерии и их ветви.
 • • • показания к почечной ангиографии: Гематурия — в тех случаях, когда неинвазивные исследования подтверждают аномалию сосудов. Как подготовка к оперативному вмешательству: при больших опухолях почки, надпочечника, других опухолях забрюшинного пространства и таза; при резекции почки. Для выявления заболеваний почечных сосудов При травме почки — для выявления целости ее сосудов в тех случаях, когда это осталось невыясненным после внутривенной урографии или компьютерной томографии. Для выявления послеоперационных сосудистых осложнений (тромбозов). При новообразованиях почек — для визуализации сосудистой ножки.
• • • показания к почечной ангиографии: Гематурия — в тех случаях, когда неинвазивные исследования подтверждают аномалию сосудов. Как подготовка к оперативному вмешательству: при больших опухолях почки, надпочечника, других опухолях забрюшинного пространства и таза; при резекции почки. Для выявления заболеваний почечных сосудов При травме почки — для выявления целости ее сосудов в тех случаях, когда это осталось невыясненным после внутривенной урографии или компьютерной томографии. Для выявления послеоперационных сосудистых осложнений (тромбозов). При новообразованиях почек — для визуализации сосудистой ножки.
 Подготовка пациента к исследованиям: • В течение 2 -3 дней из диеты исключается газообразующая пища. • Вечером лёгкий ужин. • Клизму ставят вечером и утром в день обследования. • После утренней клизма на 30 минут вводят газоотводную трубку для эвакуации оставшихся промывных вод.
Подготовка пациента к исследованиям: • В течение 2 -3 дней из диеты исключается газообразующая пища. • Вечером лёгкий ужин. • Клизму ставят вечером и утром в день обследования. • После утренней клизма на 30 минут вводят газоотводную трубку для эвакуации оставшихся промывных вод.
 • Общая симптоматология урологических заболеваний: 1. Боль в животе, поясничной, надлобковой областях, промежности может быть острой и тупой, иррадиирует в кончик полового члена, в промежность. 2. Дизурические расстройства – это болезненное, учащенное или затруднённое мочеиспускание.
• Общая симптоматология урологических заболеваний: 1. Боль в животе, поясничной, надлобковой областях, промежности может быть острой и тупой, иррадиирует в кончик полового члена, в промежность. 2. Дизурические расстройства – это болезненное, учащенное или затруднённое мочеиспускание.
 • Поллакиурия – учащение мочеиспускания при заболеваниях нижних мочевых путей. Поллакиурию могут сопровождать повелительные позывы на мочеиспускание, при которых больные не в состоянии удержать мочу. • Странгурия – затруднение мочеиспускания развивается при стриктуре (сужение) уретры, при аденоме предстательной железы. Больные, перед тем как помочиться, должны длительное время ждать появления мочи из уретры.
• Поллакиурия – учащение мочеиспускания при заболеваниях нижних мочевых путей. Поллакиурию могут сопровождать повелительные позывы на мочеиспускание, при которых больные не в состоянии удержать мочу. • Странгурия – затруднение мочеиспускания развивается при стриктуре (сужение) уретры, при аденоме предстательной железы. Больные, перед тем как помочиться, должны длительное время ждать появления мочи из уретры.
 • Полиурия – увеличение количества выделяемой мочи (более 2 литров). • Олигурия – уменьшение суточного количества мочи менее 500 мл. , развивается при острой и хронической почечной недостаточности. • Анурия – прекращение поступления мочи в мочевой пузырь. • Острая задержка – больной при полном мочевом пузыре, с учащенными позывами не может помочиться.
• Полиурия – увеличение количества выделяемой мочи (более 2 литров). • Олигурия – уменьшение суточного количества мочи менее 500 мл. , развивается при острой и хронической почечной недостаточности. • Анурия – прекращение поступления мочи в мочевой пузырь. • Острая задержка – больной при полном мочевом пузыре, с учащенными позывами не может помочиться.
 • Ишурия – рефлекторная задержка мочеиспускания из-за боли после операции. • Никтурия – смещение основного диуреза с дневных часов на ночные. • Недержание мочи – моча непрерывно, без позывов на мочеиспускание выделяется по каплям наружу, при этом мочевой пузырь остаётся пустым. • Энурез – ночное недержание мочи с автоматическим актом мочеиспускания без пробуждения ребёнка.
• Ишурия – рефлекторная задержка мочеиспускания из-за боли после операции. • Никтурия – смещение основного диуреза с дневных часов на ночные. • Недержание мочи – моча непрерывно, без позывов на мочеиспускание выделяется по каплям наружу, при этом мочевой пузырь остаётся пустым. • Энурез – ночное недержание мочи с автоматическим актом мочеиспускания без пробуждения ребёнка.
 • • • Осмотр пациента: Обращают внимание на состояние ЦНС (возбужден, заторможен); положение больного; кожные покровы, отёки; язык; дыхание, пульс, артериальное давление.
• • • Осмотр пациента: Обращают внимание на состояние ЦНС (возбужден, заторможен); положение больного; кожные покровы, отёки; язык; дыхание, пульс, артериальное давление.
 При осмотре живота определяют его участие в акте дыхания, форму. При пальпации определяют симптом Пастернацкого.
При осмотре живота определяют его участие в акте дыхания, форму. При пальпации определяют симптом Пастернацкого.
 Повреждения почек, мочевого пузыря и уретры. 1. Повреждения почек закрытые и открытые. Ушиб характеризуется множественными кровоизлияниями в паренхиме почки и микроинфарктами, которые в дальнейшем могут явиться причиной нефрогенной гипертонии.
Повреждения почек, мочевого пузыря и уретры. 1. Повреждения почек закрытые и открытые. Ушиб характеризуется множественными кровоизлияниями в паренхиме почки и микроинфарктами, которые в дальнейшем могут явиться причиной нефрогенной гипертонии.
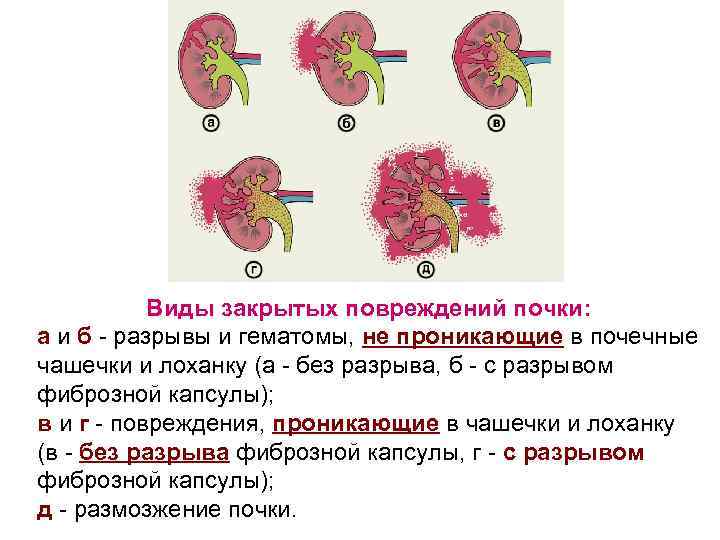 Виды закрытых повреждений почки: а и б - разрывы и гематомы, не проникающие в почечные чашечки и лоханку (а - без разрыва, б - с разрывом фиброзной капсулы); в и г - повреждения, проникающие в чашечки и лоханку (в - без разрыва фиброзной капсулы, г - с разрывом фиброзной капсулы); д - размозжение почки.
Виды закрытых повреждений почки: а и б - разрывы и гематомы, не проникающие в почечные чашечки и лоханку (а - без разрыва, б - с разрывом фиброзной капсулы); в и г - повреждения, проникающие в чашечки и лоханку (в - без разрыва фиброзной капсулы, г - с разрывом фиброзной капсулы); д - размозжение почки.
 • • Открытые ранения почки чаще огнестрельные: по касательной, проникающие, слепые, сквозные, размозжения, ранения сосудистой ножки. Кровь и моча изливаются в околопочечное пространства, и из раны.
• • Открытые ранения почки чаще огнестрельные: по касательной, проникающие, слепые, сквозные, размозжения, ранения сосудистой ножки. Кровь и моча изливаются в околопочечное пространства, и из раны.
 Клиника: • Кровь и моча изливаются в околопочечное пространства, и из раны. • Боль чаще резкая постоянная, локализуется в поясничной области и усиливается при дыхании и пальпации. • При кровотечении боль нарастает, что может привести к шоку. • При закупорке мочеточника сгустком крови разовьётся приступ почечной колики. • Гематурия может продолжаться от 1 -2 до 20 -28 дней. Спустя 2 -5 дней вследствие околопочечной гематомы возникает выпячивание в поясничной области.
Клиника: • Кровь и моча изливаются в околопочечное пространства, и из раны. • Боль чаще резкая постоянная, локализуется в поясничной области и усиливается при дыхании и пальпации. • При кровотечении боль нарастает, что может привести к шоку. • При закупорке мочеточника сгустком крови разовьётся приступ почечной колики. • Гематурия может продолжаться от 1 -2 до 20 -28 дней. Спустя 2 -5 дней вследствие околопочечной гематомы возникает выпячивание в поясничной области.
 • • Объективно: пострадавший лежит неподвижно, бледен, покрыт холодным потом, дыхание учащено, пульс частый малый, артериальное давление снижено, вскоре после травмы может появиться тошнота и рвота. нередко наблюдается задержка газов и стула, живот несколько вздут, напряжение в области травмы
• • Объективно: пострадавший лежит неподвижно, бледен, покрыт холодным потом, дыхание учащено, пульс частый малый, артериальное давление снижено, вскоре после травмы может появиться тошнота и рвота. нередко наблюдается задержка газов и стула, живот несколько вздут, напряжение в области травмы
 Лечение Консервативное - при ушибе, разрыве капсулы почки: • строгий постельный режим в течение 2 недель; • холод на область травмы (первые сутки); • антибактериальная и • гемостатическая терапия.
Лечение Консервативное - при ушибе, разрыве капсулы почки: • строгий постельный режим в течение 2 недель; • холод на область травмы (первые сутки); • антибактериальная и • гемостатическая терапия.
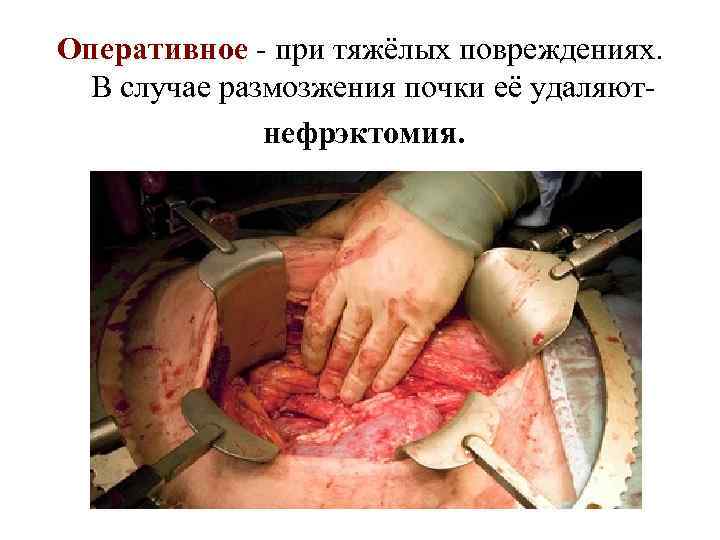 Оперативное - при тяжёлых повреждениях. В случае размозжения почки её удаляютнефрэктомия.
Оперативное - при тяжёлых повреждениях. В случае размозжения почки её удаляютнефрэктомия.
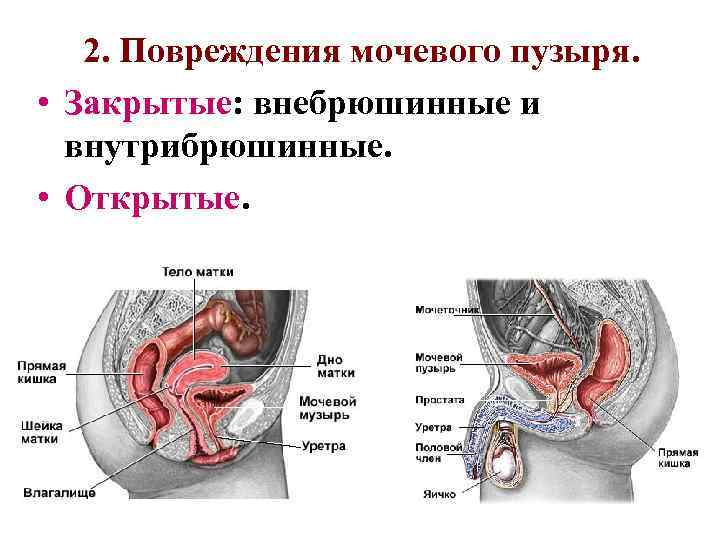 2. Повреждения мочевого пузыря. • Закрытые: внебрюшинные и внутрибрюшинные. • Открытые.
2. Повреждения мочевого пузыря. • Закрытые: внебрюшинные и внутрибрюшинные. • Открытые.
 Внебрюшинный разрыв возникает при переломе костей таза и сопровождается: • Шоком. • Болью, которая усиливается при пальпации нижних отделов передней брюшной стенки. • Значительным кровотечением в клетчатку таза. • Болезненные позывы на мочеиспускание сопровождаются выделением капель крови из уретры. • Моча инфильтрирует клетчатку, образуются мочевые затёки на бёдрах, ягодицах и мошонке, с последующим образованием свищей и мочевой флегмоны таза. • Перкуторно над лоном определяется тупость.
Внебрюшинный разрыв возникает при переломе костей таза и сопровождается: • Шоком. • Болью, которая усиливается при пальпации нижних отделов передней брюшной стенки. • Значительным кровотечением в клетчатку таза. • Болезненные позывы на мочеиспускание сопровождаются выделением капель крови из уретры. • Моча инфильтрирует клетчатку, образуются мочевые затёки на бёдрах, ягодицах и мошонке, с последующим образованием свищей и мочевой флегмоны таза. • Перкуторно над лоном определяется тупость.
 • Внутрибрюшинный разрыв (верхушка или задняя стенка мочевого пузыря покрытые брюшиной) наступает при переполненном мочевом пузыре в результате удара. Сопровождается: • Шоком. • Болью в животе. • Кровотечением в клетчатку таза. • Мочеиспускание отсутствует. • Моча изливается в брюшную полость, что ведёт к развитию перитонита через 2 -6 часов после разрыва. • Перкуторно скопление свободной жидкости в брюшной полости. Тяжесть клинической картины усугубляется мочевой интоксикацией.
• Внутрибрюшинный разрыв (верхушка или задняя стенка мочевого пузыря покрытые брюшиной) наступает при переполненном мочевом пузыре в результате удара. Сопровождается: • Шоком. • Болью в животе. • Кровотечением в клетчатку таза. • Мочеиспускание отсутствует. • Моча изливается в брюшную полость, что ведёт к развитию перитонита через 2 -6 часов после разрыва. • Перкуторно скопление свободной жидкости в брюшной полости. Тяжесть клинической картины усугубляется мочевой интоксикацией.
 • Открытые повреждения мочевого пузыря могут произойти: Ø через переднюю брюшную стенку, Ø промежность, Ø прямую кишку, Ø влагалище.
• Открытые повреждения мочевого пузыря могут произойти: Ø через переднюю брюшную стенку, Ø промежность, Ø прямую кишку, Ø влагалище.
 Ранение мочевого пузыря сопровождается: • Шоком. • Частыми болезненными бесплодными попытками опорожнить мочевой пузырь. • Моча окрашена кровью и в большем количестве выделяется в рану, а не по уретре. • При больших разрывах позывы на мочеиспускания могут отсутствовать в связи с полным опорожнением пузыря в рану. • При комбинированных ранениях мочевого пузыря и органов брюшной полости быстро нарастают признаки перитонита.
Ранение мочевого пузыря сопровождается: • Шоком. • Частыми болезненными бесплодными попытками опорожнить мочевой пузырь. • Моча окрашена кровью и в большем количестве выделяется в рану, а не по уретре. • При больших разрывах позывы на мочеиспускания могут отсутствовать в связи с полным опорожнением пузыря в рану. • При комбинированных ранениях мочевого пузыря и органов брюшной полости быстро нарастают признаки перитонита.
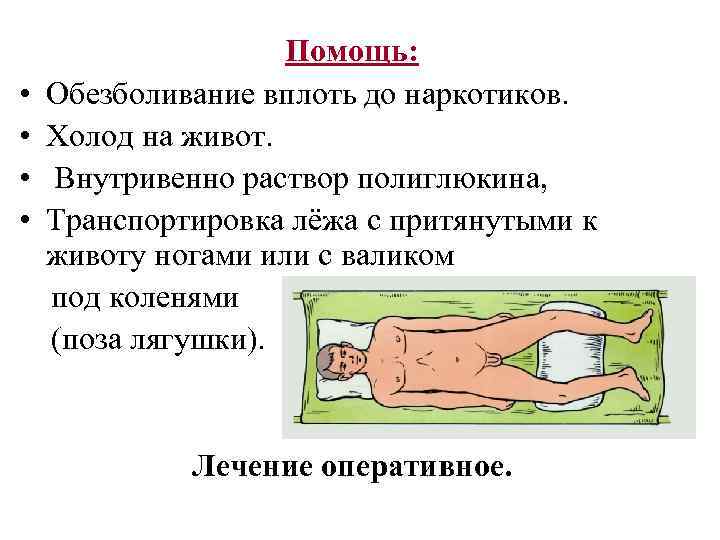 Помощь: • Обезболивание вплоть до наркотиков. • Холод на живот. • Внутривенно раствор полиглюкина, • Транспортировка лёжа с притянутыми к животу ногами или с валиком под коленями (поза лягушки). Лечение оперативное.
Помощь: • Обезболивание вплоть до наркотиков. • Холод на живот. • Внутривенно раствор полиглюкина, • Транспортировка лёжа с притянутыми к животу ногами или с валиком под коленями (поза лягушки). Лечение оперативное.
 Повреждения уретры • закрытые и открытые; • изолированные и комбинированные; • проникающие и непроникающие Причины повреждения уретры: • удар в промежность, • падение промежностью на твёрдый предмет, • перелом костей таза, • огнестрельные, резаные, колотые, рваные ранения.
Повреждения уретры • закрытые и открытые; • изолированные и комбинированные; • проникающие и непроникающие Причины повреждения уретры: • удар в промежность, • падение промежностью на твёрдый предмет, • перелом костей таза, • огнестрельные, резаные, колотые, рваные ранения.
 • • • Повреждение уретры сопровождается: Шоком. Кровотечением из уретры (уретроррагия). Мочеиспускание отсутствует. Мочевой пузырь перерастянут и ясно контурирует над лобком. Помощь: Обезболивание вплоть до наркотиков. Противошоковая терапия. Холод на промежность. Транспортировка с валиком под коленями (поза лягушки). Для опорожнения мочевого пузыря проводится надлобковая пункция. Лечение оперативное.
• • • Повреждение уретры сопровождается: Шоком. Кровотечением из уретры (уретроррагия). Мочеиспускание отсутствует. Мочевой пузырь перерастянут и ясно контурирует над лобком. Помощь: Обезболивание вплоть до наркотиков. Противошоковая терапия. Холод на промежность. Транспортировка с валиком под коленями (поза лягушки). Для опорожнения мочевого пузыря проводится надлобковая пункция. Лечение оперативное.
 Паранефрит – воспаление околопочечной клетчатки. • Первичный - попадание инфекции гематогенным путем. • Вторичный – из очага самой почки или с соседних органов и тканей. Гнойный очаг прорывается в: • брюшную полость, • плевральную, • кишечник, • мочевой пузырь, • под кожу поясничной области, • спускается на бедро.
Паранефрит – воспаление околопочечной клетчатки. • Первичный - попадание инфекции гематогенным путем. • Вторичный – из очага самой почки или с соседних органов и тканей. Гнойный очаг прорывается в: • брюшную полость, • плевральную, • кишечник, • мочевой пузырь, • под кожу поясничной области, • спускается на бедро.
 Клинические проявления: • внезапное повышение температуры тела до 38 – 40 градусов, • озноб, • головная боль, • недомогание, • боль в пояснице спустя 1 -3 суток, иррадиирует книзу в область бедра.
Клинические проявления: • внезапное повышение температуры тела до 38 – 40 градусов, • озноб, • головная боль, • недомогание, • боль в пояснице спустя 1 -3 суток, иррадиирует книзу в область бедра.
 • • • Объективно: Больной возбуждён или угнетён. Нога на больной стороне приведена к животу. Кожа бледная, язык сухой. Дыхание, пульс учащены. Локально: кожа поясничной области инфильтрирована и отёчна; сглажены контуры талии; сколиоз в сторону поражения; резчайшая боль в поясничной области при пальпации; в крови лейкоцитоз; в моче пиурия и бактериурия при распространении процесса на почку.
• • • Объективно: Больной возбуждён или угнетён. Нога на больной стороне приведена к животу. Кожа бледная, язык сухой. Дыхание, пульс учащены. Локально: кожа поясничной области инфильтрирована и отёчна; сглажены контуры талии; сколиоз в сторону поражения; резчайшая боль в поясничной области при пальпации; в крови лейкоцитоз; в моче пиурия и бактериурия при распространении процесса на почку.
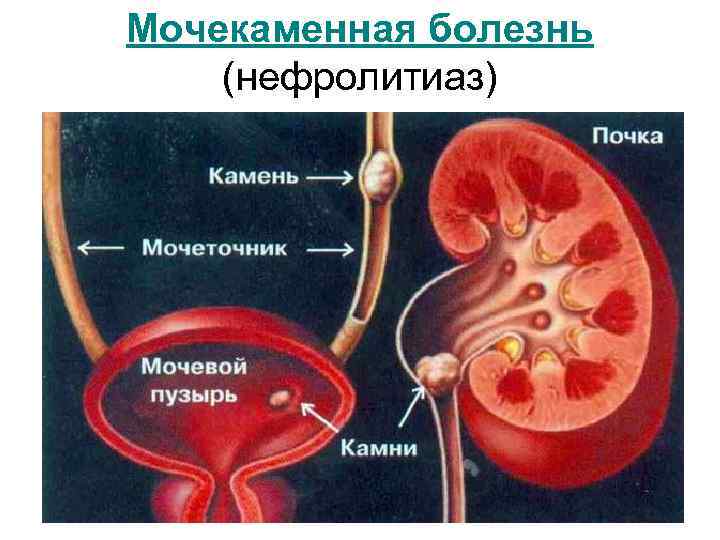 Мочекаменная болезнь (нефролитиаз)
Мочекаменная болезнь (нефролитиаз)
 Причины развития заболевания: • нарушения обмена веществ (врождённые и приобретённые ферментопатии, тубулопатии); • жаркий климат; • неправильное одностороннее питание; • питьевая вода, перенасыщенная известковыми солями; • полигиповитаминоз; • гиперпаратиреоз; • желудочно-кишечные заболевания;
Причины развития заболевания: • нарушения обмена веществ (врождённые и приобретённые ферментопатии, тубулопатии); • жаркий климат; • неправильное одностороннее питание; • питьевая вода, перенасыщенная известковыми солями; • полигиповитаминоз; • гиперпаратиреоз; • желудочно-кишечные заболевания;
 • опущение почки; • веретенообразный мочеточник; • перегиб мочеточника через добавочный сосуд почки; • гидронефроз; • пиелонефрит; • беременность. Предрасполагающие факторы: • тяжёлая физическая нагрузка, • водная нагрузка.
• опущение почки; • веретенообразный мочеточник; • перегиб мочеточника через добавочный сосуд почки; • гидронефроз; • пиелонефрит; • беременность. Предрасполагающие факторы: • тяжёлая физическая нагрузка, • водная нагрузка.
 • • • Приступ мочекаменной болезни сопровождается: Внезапным началом или дискомфортом в пояснице. Болью в спине и животе, которая иррадиирует в половые органы. Нарушением мочеиспускания (чем ниже камень расположен в мочеточнике, тем чаще позывы на мочеиспускание). Микро- или макрогематурией. Может быть тошнота, рвота, задержка газов, стула.
• • • Приступ мочекаменной болезни сопровождается: Внезапным началом или дискомфортом в пояснице. Болью в спине и животе, которая иррадиирует в половые органы. Нарушением мочеиспускания (чем ниже камень расположен в мочеточнике, тем чаще позывы на мочеиспускание). Микро- или макрогематурией. Может быть тошнота, рвота, задержка газов, стула.
 • • Объективно: Больной возбужден. Не находит себе места и готов “лезть на стену”. От боли больной нередко кричит или стонет. Кожа у больного бледная, покрыта холодным потом. Язык не обложен, влажный. Дыхание поверхностное, учащённое. Пульс частый, артериальное давление нормальное или повышается. Живот вздут, участвует в акте дыхания, доступен пальпации, может быть боль по ходу мочеточников. Положительный симптом Пастернацкого.
• • Объективно: Больной возбужден. Не находит себе места и готов “лезть на стену”. От боли больной нередко кричит или стонет. Кожа у больного бледная, покрыта холодным потом. Язык не обложен, влажный. Дыхание поверхностное, учащённое. Пульс частый, артериальное давление нормальное или повышается. Живот вздут, участвует в акте дыхания, доступен пальпации, может быть боль по ходу мочеточников. Положительный симптом Пастернацкого.
 Помощь: • Спазмолитики: баралгин 5 мл, но-шпа 2 мл, 2% папаверин 2 мл. • Холинолитики: 0, 1% атропин 1 мл, 2% платифиллин 1 мл. • Тепло на поясницу, между ног или сидячую ванну с теплой водой. • Госпитализация в урологическое отделение.
Помощь: • Спазмолитики: баралгин 5 мл, но-шпа 2 мл, 2% папаверин 2 мл. • Холинолитики: 0, 1% атропин 1 мл, 2% платифиллин 1 мл. • Тепло на поясницу, между ног или сидячую ванну с теплой водой. • Госпитализация в урологическое отделение.
 Камни мочевого пузыря. • Больных беспокоят боли и позывы при движении. • Внезапное прерывание струи мочи во время мочеиспускания. • Возобновление мочеиспускания только после изменения положения тела. • Микрогематурия и пиурия.
Камни мочевого пузыря. • Больных беспокоят боли и позывы при движении. • Внезапное прерывание струи мочи во время мочеиспускания. • Возобновление мочеиспускания только после изменения положения тела. • Микрогематурия и пиурия.
 • • Камень в мочеиспускательном канале. Причиняет больному боль и нарушает мочеиспускание. Вызывает воспаление в уретре. Приводит к образованию периуретрального абсцесса и свищей. Закупоривает мочеиспускательный канал, вызывая острую задержку мочи.
• • Камень в мочеиспускательном канале. Причиняет больному боль и нарушает мочеиспускание. Вызывает воспаление в уретре. Приводит к образованию периуретрального абсцесса и свищей. Закупоривает мочеиспускательный канал, вызывая острую задержку мочи.
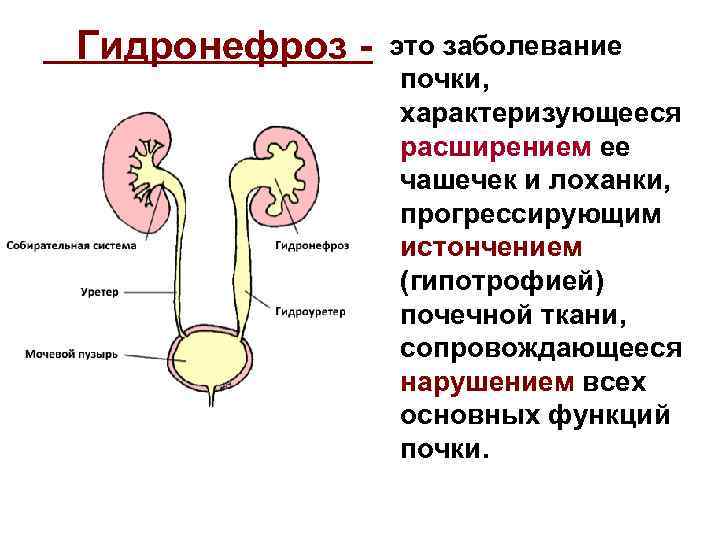 Гидронефроз - это заболевание почки, характеризующееся расширением ее чашечек и лоханки, прогрессирующим истончением (гипотрофией) почечной ткани, сопровождающееся нарушением всех основных функций почки.
Гидронефроз - это заболевание почки, характеризующееся расширением ее чашечек и лоханки, прогрессирующим истончением (гипотрофией) почечной ткани, сопровождающееся нарушением всех основных функций почки.
 • Двусторонний гидронефроз, обусловленный аденомой предстательной железы: гипертрофия стенки мочевого пузыря, расширение мочеточников, почечных лоханок и чашечек со значительной атрофией почечной паренхимы.
• Двусторонний гидронефроз, обусловленный аденомой предстательной железы: гипертрофия стенки мочевого пузыря, расширение мочеточников, почечных лоханок и чашечек со значительной атрофией почечной паренхимы.
 • Рентгенограмма левой почки и мочеточника при гидронефрозе, обусловленном добавочным сосудом: просветы чашечек и лоханки расширены, дефект наполнения мочеточника в области сдавления его добавочным сосудом указан стрелкой.
• Рентгенограмма левой почки и мочеточника при гидронефрозе, обусловленном добавочным сосудом: просветы чашечек и лоханки расширены, дефект наполнения мочеточника в области сдавления его добавочным сосудом указан стрелкой.
 Различают гидронефроз: • первичный (врождённый), • вторичный (приобретенный) - как осложнение мочекаменной болезни, опухолей лоханки или мочеточника, повреждения мочевых путей.
Различают гидронефроз: • первичный (врождённый), • вторичный (приобретенный) - как осложнение мочекаменной болезни, опухолей лоханки или мочеточника, повреждения мочевых путей.
 • • Клинические проявления: боль в животе тупая, ноющая, приступы почечной колики, тяжесть в поясничной области, дизурические расстройства (учащенное мочеиспускание, неудержание мочи), гематурия, повышенное количество лейкоцитов в моче, пальпаторно определяется увеличенная почка, часто опущенная.
• • Клинические проявления: боль в животе тупая, ноющая, приступы почечной колики, тяжесть в поясничной области, дизурические расстройства (учащенное мочеиспускание, неудержание мочи), гематурия, повышенное количество лейкоцитов в моче, пальпаторно определяется увеличенная почка, часто опущенная.
 • • • Осложнения гидронефроза: хронический пиелонефрит, мочекаменная болезнь (нефролитиаз), почечная недостаточность при двустороннем гидронефрозе, разрыв гидронефротического мешка при травме. Лечение: Консервативное. Оперативное (нефрэктомия – операция по удалению почки).
• • • Осложнения гидронефроза: хронический пиелонефрит, мочекаменная болезнь (нефролитиаз), почечная недостаточность при двустороннем гидронефрозе, разрыв гидронефротического мешка при травме. Лечение: Консервативное. Оперативное (нефрэктомия – операция по удалению почки).
 • Аденома простаты — это увеличение размеров предстательной железы в результате естественного разрастания её тканей. В настоящее время для обозначения этого заболевания чаще употребляется термин «доброкачественная гиперплазия предстательной железы» . По статистике, каждый второй мужчина старше 50 лет обращается к врачу по поводу аденомы простаты.
• Аденома простаты — это увеличение размеров предстательной железы в результате естественного разрастания её тканей. В настоящее время для обозначения этого заболевания чаще употребляется термин «доброкачественная гиперплазия предстательной железы» . По статистике, каждый второй мужчина старше 50 лет обращается к врачу по поводу аденомы простаты.
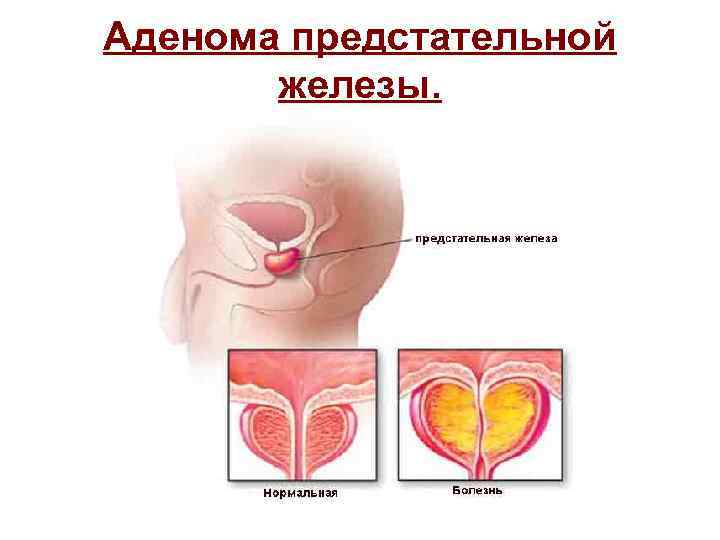 Аденома предстательной железы.
Аденома предстательной железы.
 Причины возникновения • Сидячий образ жизни, например, мужчины, занимающиеся умственным трудом, наиболее подвержены риску заболевания. В таких случаях им просто необходимо заниматься активной физической нагрузкой. • Считается, что аденома предстательной железы является одним из проявлений мужского климакса и развивается при изменении гормонального фона. Таким образом, заболеть рискует каждый пожилой мужчина.
Причины возникновения • Сидячий образ жизни, например, мужчины, занимающиеся умственным трудом, наиболее подвержены риску заболевания. В таких случаях им просто необходимо заниматься активной физической нагрузкой. • Считается, что аденома предстательной железы является одним из проявлений мужского климакса и развивается при изменении гормонального фона. Таким образом, заболеть рискует каждый пожилой мужчина.
 Клинические проявления Стадии аденомы: • I стадия проявляется: • запаздыванием начала мочеиспускания, • струя мочи становится вялой, • учащаются и становятся повелительными позывы на мочеиспускание, особенно ночью, • мочевой пузырь освобождается полностью.
Клинические проявления Стадии аденомы: • I стадия проявляется: • запаздыванием начала мочеиспускания, • струя мочи становится вялой, • учащаются и становятся повелительными позывы на мочеиспускание, особенно ночью, • мочевой пузырь освобождается полностью.
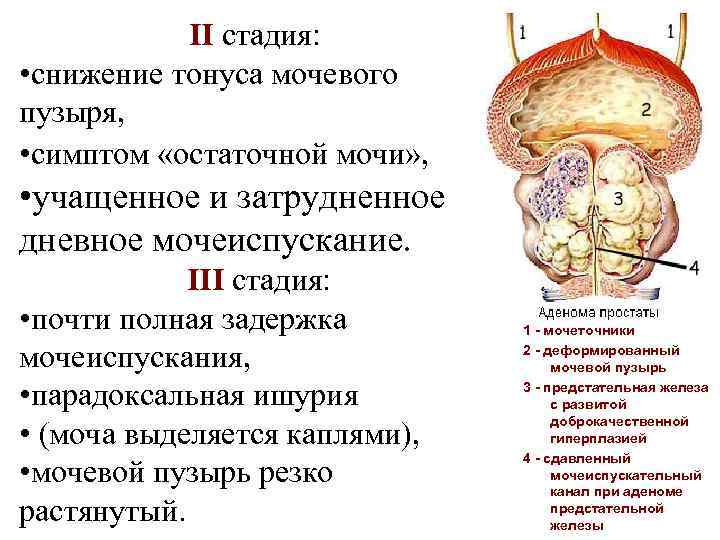 II стадия: • снижение тонуса мочевого пузыря, • симптом «остаточной мочи» , • учащенное и затрудненное дневное мочеиспускание. III стадия: • почти полная задержка мочеиспускания, • парадоксальная ишурия • (моча выделяется каплями), • мочевой пузырь резко растянутый. 1 - мочеточники 2 - деформированный мочевой пузырь 3 - предстательная железа с развитой доброкачественной гиперплазией 4 - сдавленный мочеиспускательный канал при аденоме предстательной железы
II стадия: • снижение тонуса мочевого пузыря, • симптом «остаточной мочи» , • учащенное и затрудненное дневное мочеиспускание. III стадия: • почти полная задержка мочеиспускания, • парадоксальная ишурия • (моча выделяется каплями), • мочевой пузырь резко растянутый. 1 - мочеточники 2 - деформированный мочевой пузырь 3 - предстательная железа с развитой доброкачественной гиперплазией 4 - сдавленный мочеиспускательный канал при аденоме предстательной железы
 Возможные осложнения: • Регулярная задержка мочи может способствовать появлению камней в почках и развитию инфекций мочеполового тракта (цистит, пиелонефрит). • Длительная задержка мочи может явиться причиной появления крови в моче и нарушения почечной функции. • Острая задержка мочеиспускания — мочеиспускательный канал пережимается полностью и вообще не пропускает мочу. Полная задержка мочеиспускания возможна на любой стадии заболевания, даже на самой ранней. Ее могут спровоцировать переохлаждение, погрешности в диете или прием алкоголя, длительное неопорожнение мочевого пузыря. В этом случае требуется экстренная хирургическая операция.
Возможные осложнения: • Регулярная задержка мочи может способствовать появлению камней в почках и развитию инфекций мочеполового тракта (цистит, пиелонефрит). • Длительная задержка мочи может явиться причиной появления крови в моче и нарушения почечной функции. • Острая задержка мочеиспускания — мочеиспускательный канал пережимается полностью и вообще не пропускает мочу. Полная задержка мочеиспускания возможна на любой стадии заболевания, даже на самой ранней. Ее могут спровоцировать переохлаждение, погрешности в диете или прием алкоголя, длительное неопорожнение мочевого пузыря. В этом случае требуется экстренная хирургическая операция.
 Пузырно-мочеточниковый рефлюкс (ПМР) ретроградный ток мочи из мочевого пузыря в мочеточник и почку.
Пузырно-мочеточниковый рефлюкс (ПМР) ретроградный ток мочи из мочевого пузыря в мочеточник и почку.
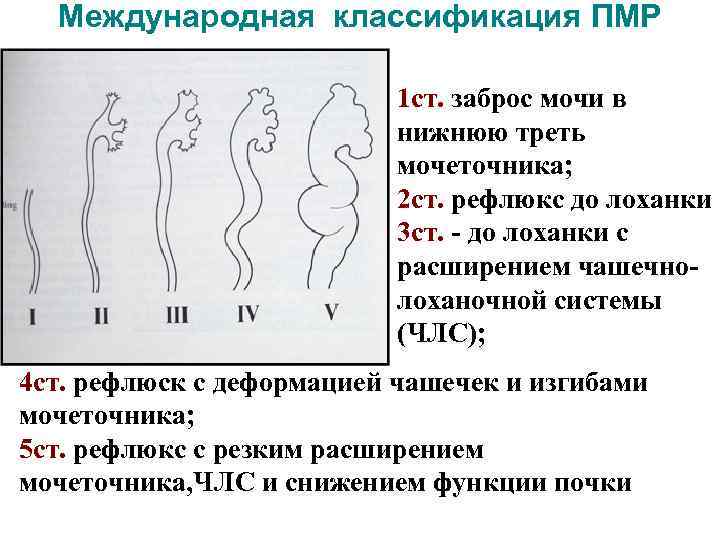 Международная классификация ПМР 1 ст. заброс мочи в нижнюю треть мочеточника; 2 ст. рефлюкс до лоханки 3 ст. - до лоханки с расширением чашечнолоханочной системы (ЧЛС); 4 ст. рефлюск с деформацией чашечек и изгибами мочеточника; 5 ст. рефлюкс с резким расширением мочеточника, ЧЛС и снижением функции почки
Международная классификация ПМР 1 ст. заброс мочи в нижнюю треть мочеточника; 2 ст. рефлюкс до лоханки 3 ст. - до лоханки с расширением чашечнолоханочной системы (ЧЛС); 4 ст. рефлюск с деформацией чашечек и изгибами мочеточника; 5 ст. рефлюкс с резким расширением мочеточника, ЧЛС и снижением функции почки
 • • • Клинические проявления: Длительное бессимптомное течение. Боль в животе без четкой локализации. Дизурические расстройства отмечаются не у всех больных (недержание мочи, энурез). В анализе мочи выявляется лейкоцитурия. Лечение антибиотиками даёт кратковременное улучшение.
• • • Клинические проявления: Длительное бессимптомное течение. Боль в животе без четкой локализации. Дизурические расстройства отмечаются не у всех больных (недержание мочи, энурез). В анализе мочи выявляется лейкоцитурия. Лечение антибиотиками даёт кратковременное улучшение.
 Объективно: • дети бледные, • пастозность век отмечается с раннего возраста, • снижено физическое развитие.
Объективно: • дети бледные, • пастозность век отмечается с раннего возраста, • снижено физическое развитие.
 • Фимоз – сужение отверстия крайней плоти, не позволяющее полностью обнажить головку полового члена.
• Фимоз – сужение отверстия крайней плоти, не позволяющее полностью обнажить головку полового члена.
 Различают врождённый и приобретённый фимоз. Для врождённого фимоза характерна: • узкая и длинная крайняя плоть, • резко выраженное затруднение мочеиспускания, • раздувание мочой крайней плоти в момент мочеиспускания. Для приобретённого фимоза : • узкая и короткая крайняя плоть, • длительное затруднение мочеиспускания.
Различают врождённый и приобретённый фимоз. Для врождённого фимоза характерна: • узкая и длинная крайняя плоть, • резко выраженное затруднение мочеиспускания, • раздувание мочой крайней плоти в момент мочеиспускания. Для приобретённого фимоза : • узкая и короткая крайняя плоть, • длительное затруднение мочеиспускания.
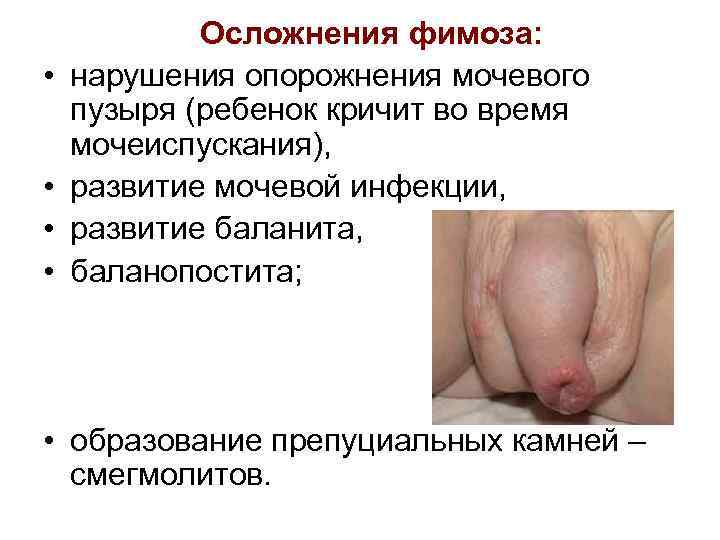 • • Осложнения фимоза: нарушения опорожнения мочевого пузыря (ребенок кричит во время мочеиспускания), развитие мочевой инфекции, развитие баланита, баланопостита; • образование препуциальных камней – смегмолитов.
• • Осложнения фимоза: нарушения опорожнения мочевого пузыря (ребенок кричит во время мочеиспускания), развитие мочевой инфекции, развитие баланита, баланопостита; • образование препуциальных камней – смегмолитов.
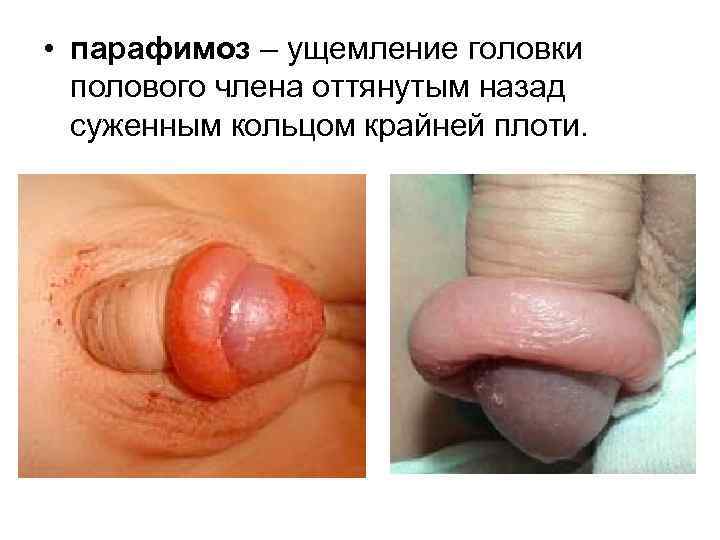 • парафимоз – ущемление головки полового члена оттянутым назад суженным кольцом крайней плоти.
• парафимоз – ущемление головки полового члена оттянутым назад суженным кольцом крайней плоти.
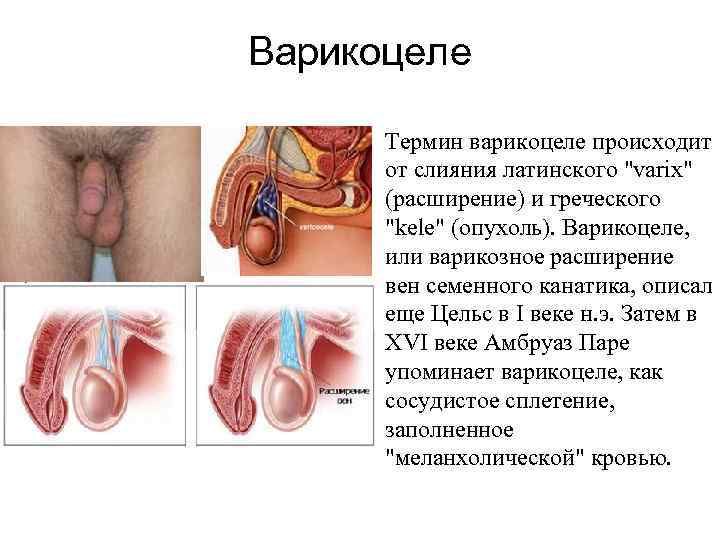 Варикоцеле Термин варикоцеле происходит от слияния латинского "varix" (расширение) и греческого "kele" (опухоль). Варикоцеле, или варикозное расширение вен семенного канатика, описал еще Цельс в I веке н. э. Затем в XVI веке Амбруаз Паре упоминает варикоцеле, как сосудистое сплетение, заполненное "меланхолической" кровью.
Варикоцеле Термин варикоцеле происходит от слияния латинского "varix" (расширение) и греческого "kele" (опухоль). Варикоцеле, или варикозное расширение вен семенного канатика, описал еще Цельс в I веке н. э. Затем в XVI веке Амбруаз Паре упоминает варикоцеле, как сосудистое сплетение, заполненное "меланхолической" кровью.
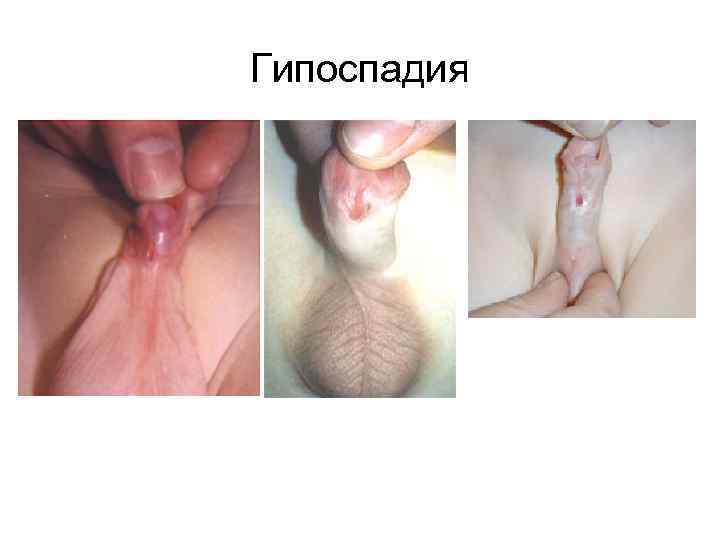 Гипоспадия
Гипоспадия
 • • • ЗАПОМНИТЕ! Клиническими проявлениями урологических заболеваний являются: боль, дизурические расстройства, изменения в моче, гематурия. Однократная макрогематурия может явиться симптомом опухоли. При подозрении на почечную колику необходима срочная госпитализация в стационар. После операции следить за температурой, дыханием, пульсом, артериальным давлением, диурезом, повязкой, раной, нефростомой, цистостомой. При проведении манипуляций соблюдать правила асептики и антисептики. Соблюдайте инфекционную безопасность.
• • • ЗАПОМНИТЕ! Клиническими проявлениями урологических заболеваний являются: боль, дизурические расстройства, изменения в моче, гематурия. Однократная макрогематурия может явиться симптомом опухоли. При подозрении на почечную колику необходима срочная госпитализация в стационар. После операции следить за температурой, дыханием, пульсом, артериальным давлением, диурезом, повязкой, раной, нефростомой, цистостомой. При проведении манипуляций соблюдать правила асептики и антисептики. Соблюдайте инфекционную безопасность.


