Тема 21. Псевдотуберкулез и лептоспироз.ppt
- Количество слайдов: 34

Тема № 21. Псевдотуберкулез. Лептоспироз

Псевдотуберкулез характеризуется интоксикацией, лихорадкой, скарлатиноподобной сыпью, поражением кишечника, печени и суставов.

Историческая справка В 1883 г. Л. Малассе и В. Виньял во Франции выделили у умершего от тяжелой болезни подростка новый, ранее никем не описанный микроорганизм. В органах экспериментальных животных, зараженных этим возбудителем, образовались узелки, очень напоминавшие туберкулезные. Именно поэтому микроб получил название Bacterium pseudotuberculosis, а вызываемое им заболевание стали называть псевдотуберкулезом.

Этиология Возбудитель псевдотуберкулеза устойчив к низким температурам. Вырабатывает эндотоксин.

Эпидемиология Источником являются грызуны. Передается заболевание через пищевые продукты не обработанные термически, от человека к человеку не передается. Заболеваемость групповая.

Патогенез Входными воротами для возбудителя является желудочно-кишечный тракт. Размножение иерсиний происходит в конечном отделе подвздошной кишки (клинически это проявляется болью в правой подвздошной области), затем возбудители попадают в регионарные лимфоузлы, оттуда в кровь. Возбудители оседают в печени, селезенке, почках и др. В органах образуются псевдотуберкулезные очаги «гранулемы» (микроабсцессы).

Клиническая картина Инкубационный период 10 дней. Озноб, высокая температура до 39 С, интоксикация, боли в мышцах и суставах. Лицо, шея, кисти, стопы гиперемированны (симптомы: «капюшона» , «перчаток» , «носков» ). Миндалины увеличены, язык «малиновый» , скарлатиноподобная сыпь. Боль в правой подвздошной области, аппендицит, увеличение печени. Возможны обострения и рецидивы.

Клиническая классификация (формы псевдотуберкулеза) 1. Генерализованная. 2. Абдоминальная. 3. Желтушная. 4. Артралгическая. 5. Скарлатиноподобная. 6. Катаральная. 7. Смешанная. 8. Стертая. 9. Латентная.

Осложнения 1. 2. 3. 4. 5. 6. Крапивница. Отек Квинке. Узловая эритема. Менингит. Нефрит. Миокардит.

Диагностика 1. 2. 3. Общий анализ крови. Общий анализ мочи. Бактериологический метод (кал, моча, мазки из зева). 4. Серологический метод (РНГА, РНИФ, ИФА).

Лечение 1. Этиотропная терапия (хлорамфеникол 0, 5 г 4 раза в сутки). 2. Дезинтоксикационные средства (полиионные растворы). 3. Симптоматическая терапия. 4. При развитии симптомокомплекса, «острого живота» - наблюдение у хирурга.

Диспансеризация 3 месяца медицинское наблюдение. После перенесенных желтушных форм, через 1 -3 месяца биохимическое исследование крови.

Профилактика 1. Борьба с грызунами. 2. Соблюдение правил хранения, приготовления и реализации пищевых продуктов. 3. В детских учреждениях запрещается использование капусты и моркови без термической обработки.

Лептоспироз

Лептоспироз – это острая природно-очаговая инфекционная болезнь из группы зоонозов с контактным механизмом передачи возбудителей. Характеризуется лихорадкой, интоксикацией, явлениями капилляротоксикоза, поражением печени, почек, нервной системы.

Историческая справка Заболевание описано в 1886 г. немецким врачом Вейлем. Через 2 года наш соотечествен-ник Васильев доказал правомерность выделения данного заболевания в отдельную нозологическую группу. Длительное время заболевание называлось: болезнь Васильева- Вейля, «водная лихорадка» , «осенняя лихорадка» , «семидневная лихорадка» .

Этиология Спиралевидные микроорганизмы открыты в начале хх в. Описано 169 сероваров лептоспир, объединенных в 19 серологических групп. При кипячении они погибают мгновенно, при t=60 С через 20 -30 мин. При низких t сохраняются несколько месяцев, переживают зиму во влажной почве и водоемах, не утрачивая патогенности. Образуют эндо-, экзотоксин, гемолизин, фибринолизин, обусловливающие патофизиологические и патоморфологические изменения в организме.

Патогенез 1 фаза внедрения бактерий, диссимиляция. Входные ворота – кожа ( поврежденная, неповрежденная, слизистые оболочки). Фаза бессимптомная (диссимиляция происходит в почках, печени, надпочечниках, легких, селезенке, могут проникать через гематоэнцефалический барьер). Продолжительность до 20 дней соответствует инкубационному периоду.

2 фаза – вторичная. Возбудители после диссеминации повторно попадают в кровь – озноб, повышение t тела, интоксикация. Затем вторичная диссеминация с преимущественной фиксацией на поверхности клеток печени, почек, надпочечников и в оболочках мозга. Длительность 3 -7 дней.

3 фаза – поражаются кровеносные капилляры с повышением их проницаемости (в паренхиматозных органах, оболочках, ткани мозга, брюшине, плевре, коже, слизистые оболочках, возможны наружные и внутренние кровотечения).

4 фаза – формирование нестерильного иммунитета. 3 -4 неделя болезни – образуются антитела при сохранении возбудителя. Грубые микроциркуляторные нарушения в почках препятствуют проникновению антител и не происходит инактивация лептоспир.

5 фаза – формирование стерильного иммунитета. 5 -6 неделя заболевания соответствует периоду реконвалесценции.

Эпидемиология Лептоспироз распространен повсеместно, кроме Антарктиды. Уровень заболеваемости зависит от природно-климатических условий. Наиболее высок в районах с густой речной сетью, частыми летними наводнениями, с высокой плотностью поголовья сельскохозяйственных животных. В России в основном регистрируется желтушная форма с острой почечной недостаточностью.
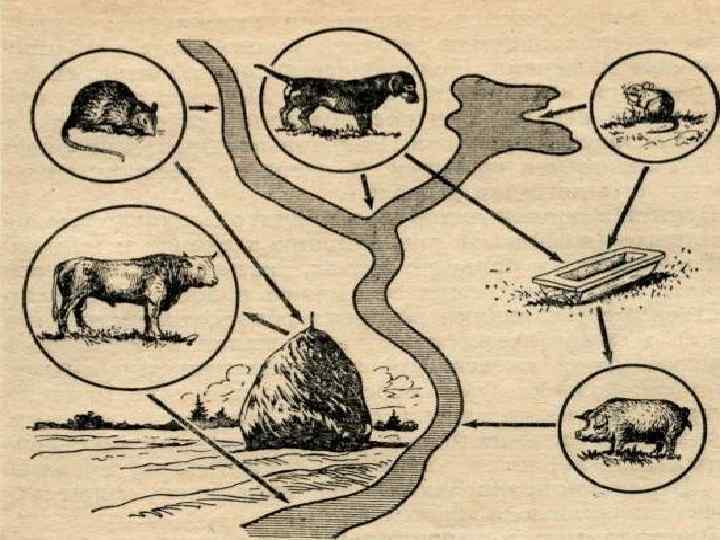

Лептоспироз – зооноз. Природный резервуар егогрызуны, домашние, сельскохозяйственные животные. Лептоспира выделяются из организма с мочой. Заражение человека от человека не происходит. Инфицирование человека происходит при купании, использовании для бытовых и хозяйственных нужд воды из открытых водоемов, во время сельскохозяйственных работах на сырых и заболоченных почвах, при уходе за домашними животными.

Клиническая картина Классификация 1. Желтушная форма. 2. Безжелтушная форма.

Озноб, температура 39 -40 С, интоксикация головная боль, разбитость, слабость, бессонница, резкие боли в икроножных мыш-цах. В 12 -85% случаев сыпь. При желтушной форме геморрагические элементы, при безжелтушной пятнисто-папулезная сыпь, держится 7 -10 дней. Со стороны сердечно-сосудистой системы приглушенность сердечных тонов, относи -тельная брадикардия, иногда нарушение ритма.
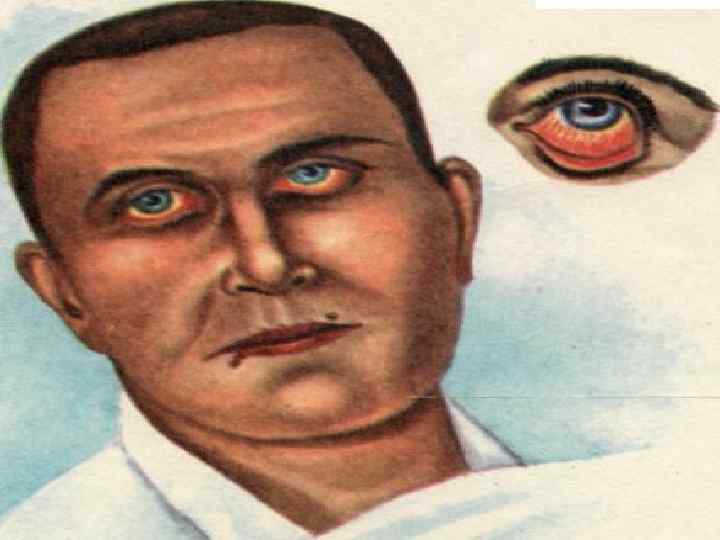

Возможено развитие менингиального синдрома, поражение почек( в моче белок, гиалиновые и зернистые цилиндры, почечный эпителий).

Лабораторная диагностика 1. Общий анализ крови. 2. Общий анализ мочи. 3. Микроскопический метод. 4. Посев крови и спинномозговой жидкости. 5. Реакция микроагглютинации. 6. Реакция агглютинация и лизиса лептоспир.

Лечение 1. 2. 3. 4. 5. 6. 7. 8. Только в условиях стационара. Строгий постельный режим. Диета с ограничением при заболеваниях печени и почек. Этиотропная терапия (противолептоспирозный γглобулин, антибиотики тетрациклинового ряда, хлорамфеникол). Дезинтоксикационная терапия. Гемосорбция. Глюкокортикостероиды при нарастании интоксикации. Симптоматическая терапия.

Профилактика 1. Охрана источников водоснабжения. 2. Защита продуктов от грызунов. 3. Вакцинация животных. 4. По эпидемическим показаниям проводится вакцинация людей.

Вопросы для самоподготовки 1. С чем связана зимне-весенняя сезонность псевдотуберкулеза? 2. Укажите эпидемиологические особенности псевдотуберкулеза. 3. Укажите классификацию клинических форм псевдотуберкулеза. 4. Какие изменения кожных покровов отмечаются при псевдотуберкулезе? 5. Какие материалы, взятые от больного псевдотуберкулезом, используются для бактериологического исследования.

5. Назовите препараты для этиотропной терапии. 6. Какие методы профилактики псевдотуберкулеза используются на современном этапе? 7. Назовите фазы патогенеза лептоспироза. 9. Какие системы органов поражается при лептоспирозе? 10. Назовите принципы лечения лептоспироза. 11. Назовите принципы профилактики лептоспироза.
Тема 21. Псевдотуберкулез и лептоспироз.ppt