Тема 2.1 Физиология.pptx
- Количество слайдов: 33

Тема 2. 1 Гнойничковые заболевания кожи ОП. 4 Основы физиологии кожи и волос Составила: Тихомирова Наталия Петровна, преподаватель 1 к. к. ЕПТТ им. В. М. Курочкина

Внешние причины болезни кожи Причины кожных болезней чрезвычайно разнообразны и сложны. Кожа постоянно подвергается внешним воздействиям, в том числе инфекционным (бактерии, вирусы, простейшие, грибы и т. д. ), что может вызвать в ней аномальные изменения. С другой стороны, кожа теснейшим образом связана с внутренними органами и поэтому их заболевание тоже может послужить причиной патологического процесса. В развитии кожного поражения исключительно важны индивидуальное предрасположение, степень сопротивляемости организма, а также социальные факторы — условия труда и быта.

Примерами непосредственного воздействия заболеваний внутренних органов на состояние кожи является ее побледнение при анемии, пожелтение при гепатите. На коже отражаются различные нарушения обмена веществ: сахарный диабет (фурункулез, кожный зуд), витаминная недостаточность (изменение цвета). Прослеживается связь кожных высыпаний с нарушением функции желез внутренней секреции: микседема: у лиц с заболеваниями щитовидной железы, появление угрей в период полового созревания. Разнообразные кожные сыпи нередко возникают у больных с нарушениями в системе кроветворения (лейкозы, лимфогранулематозы, лимфомы).

Хронические тонзиллиты, гаймориты, кариозные зубы способствуют развитию крапивницы, экссудативной эритемы, псориаза, красной волчанки и других дерматозов. Бывают также врожденные заболевания кожи, которые возникают либо в результате внутриутробного проникновения инфекции (врожденный сифилис), либо генетически (наследственно) обусловлены.

Клинические признаки кожных болезней 1) общие симптомы со стороны всего организма (повышение температуры, общая слабость и пр. ); 2) субъективные кожные признаки (повышение и понижение чувствительности, зуд, жжение, стягивание кожи, онемение, боль и т. д. ); 3) объективные кожные симптомы.

Всякое кожное заболевание или дерматоз представлено морфологическими элементами (сыпью, высыпаниями), которые принято делить на первичные элементы, т. е. те, которые по времени первыми появляются на коже, и на вторичные, которые возникают в результате дальнейшего развития заболевания.

Первичные морфологические элементы. 1. Пятно — ограниченное изменение цвета кожи и слизистой оболочки рта. 2. Узелок — ограниченное уплотнение, обычно несколько возвышающееся над поверхностью кожи, определяется ощупыванием. 3. Бугорок — внешне похож на узелок, но отличается глубоким расположением в коже и тем, что при исчезновении всегда оставляет рубец. 4. Узел — заложен в подкожножировой клетчатке. Увеличиваясь в размерах (до 5 см и более) спаивается с кожей, в центре уплотнения появляется размягчение, затем язва, заживающая рубцом.

5. Волдырь — припухлость кожи с интенсивным зудом, возникающая вследствие острого ограниченного отека дермы. 6. Пузырек — полостной элемент, наполненный серозным прозрачным содержимым, от 1 мм — 0, 5 см в диаметре. Пузырь — более крупный элемент. Содержимое его может быть прозрачным, мутным или геморрагическим. 7. Гнойничок — полостной элемент с гнойным содержимым, выступающий над окружающей кожей в виде полушаровидного образования.

Вторичные морфологические элементы. 1. Чешуйки — отслаивающиеся клетки верхних рядов рогового слоя, потерявшие нормальную крепкую связь друг с другом, возникают на поверхности многих первичных элементов при их обратном развитии, т. е. заживлении. Различают шелушение мелкопластинчатое (отрубевидное, как мука) и крупнопластинчатое. Обильное шелушение наблюдается у больных псориазом, ихтиозом, экземой и т. д.

2. Корка — продукт ссыхания содержимого пузырьков, пузырей, гнойничков, отделяемого эрозий и язв. По составу они могут быть: а) серозными — полупрозрачные, желтоватого цвета, тонкие; б) гнойными — непрозрачные, желтовато-зеленые, толстые, порой крошковатые; в) кровянистые — буро-черного цвета.

3. Эрозия — поверхностный дефект, захватывающий лишь эпидермис, заживающий без образования рубца. Дно эрозии обычно гладкое, красного цвета, не кровоточит. При механическом повреждении кожи или слизистой могут возникать травматические эрозии — ссадины. Они часто возникают при расчесах и покрываются кровянистыми корками.

4. Язва — дефект, захватывающий не только эпидермис, но и глубокие слои кожи (дерму, подкожную клетчатку), всегда заживает рубцом. Возникают язвы чаще в результате некротического распада или гнойного расплавления первичных элементов — бугорков, глубоких пустул. В ряде случаев могут образоваться в результате изъязвления эрозий или вследствие трофических нарушений в тканях (трофические язвы).

5. Трещина — дефект кожи из-за ее линейного разрыва. Поверхностные трещины располагаются только в потерявшем свою эластичность эпидермисе, глубокие трещины захватывают дерму, кровоточат, заживают с образованием рубцов. Наиболее часто трещины образуются в складках кожи и углах рта. 6. Гипер- и депигментации — вторичное изменение окраски кожи после исчезновения некоторых первичных элементов (узлов, бугорков, узелков), связаны с увеличением или уменьшением меланина — пигмента кожи. Пигментные пятна могут возникнуть и в результате повреждения стенок сосудов.

7. Рубец — представляет собой новообразованную ткань, которая развивается при заживлении язвенных дефектов и глубоких трещин. Внешний вид его отличается от окружающей кожи: эпидермис истончен, поверхность гладкая, ровная, без рисунка; пушковые волосы, сальные и потовые железы отсутствуют. Иногда рубцы бывают плотными, толстыми, возвышающимися над окружающими тканями и носят названия гипертрофических или келоидных. По величине и очертаниям рубец соответствует предшествующему дефекту кожи и по ним можно предположить причину их возникновения.

8. Лихенификация — уплотнение кожи, возникающее в результате различных воспалительных инфильтратов. Проявляется чрезмерным усилением кожного рисунка, сухостью и гиперпигментацией (шагреневая кожа). Может возникнуть и при слиянии папул при псориазе, красном плоском лишае и других заболеваниях.

Нормальная, здоровая кожа характеризуется самостерилизующими свойствами, то есть способностью уничтожать микроорганизмы, попадающие на ее поверхность. Это свойство кожи определяется рядом факторов, в первую очередь химическим. Органические кислоты, входящие в состав кожи, кожное сало и другие, препятствуют развитию бактерий. Кислотный барьер как бактерицидный (убивающий микробов) фактор в сочетании с шелушением ее поверхностного слоя и влиянием солнечного света создает условия для самодезинфекции или стерилизации кожи.

Противомикробное действие кожи принято связывать со степенью ее чистоты. Установлено много причин, которые способствуют возникновению гнойничковых заболеваний. Причины эти лежат как вне организма человека (то есть в условиях, в которых человек живет и трудится), так и внутри его организма - в тех изменениях внутренних органов и в самой коже, благодаря которым кожа утрачивает присущее ей свойство сопротивления гноеродным микробам.

Наиболее важны внешние причины. И среди них особое значение имеют санитарно-гигиенические условия. Чистая кожа хорошо противостоит гноеродным микробам, а загрязненная, немытая кожа обладает меньшим сопротивлением инфекции. Загрязняется кожа легко, особенно при выполнении некоторых видов работ; если после такой работы кожа тщательно не вымыта с мылом, не вытерта сухим полотенцем, возможно появление гнойничковых заболеваний.

Этому же способствуют и такие нарушения требований личной гигиены, как нерегулярное посещение бани, несвоевременная смена нательного и постельного белья, полотенца. Появлению тех же заболеваний кожи могут способствовать и другие причины, в первую очередь механическая, химическая и термическая травмы. Всякое нарушение целостности кожи создает возможность для проникновения гноеродных микробов в кожу и подкожную клетчатку. Чаще всего бывают мелкие травмы, иногда даже неразличимые глазом нарушения целостности кожного покрова - ранки, царапины, ссадины, занозы. Такие травмы очень часто не привлекают к себе внимания пострадавшего и воспринимаются как пустяковые, так как боль при них незначительна и кратковременна. Поэтому такое повреждение кожи зачастую остается необработанным, незащищенным от гноеродных микробов.

Некоторые метеорологические условия и, прежде всего, низкая температура окружающей среды могут также способствовать возникновению гнойничковых заболеваний кожи. Особенно часто приходится это наблюдать при переходе незакаленного человека из тепла в холод, при длительной работе на холоде, при продолжительной поездке на открытых неотапливаемых транспортных средствах.

Из причин, способствующих возникновению гнойничковых болезней кожи, наибольшее значение имеют: недостаток витаминов, особенно С и А; хронические заболевания внутренних органов; нарушение обмена веществ, в первую очередь углеводного; длительное физическое переутомление; нервное перенапряжение; местные нарушения кровообращения; повышение уровня сахара в крови или в самой коже, что является прекрасной питательной средой для микробов; изменение нормального естественного состава кожного сала; гормональная перестройка организма, которая начинается в подростковом возрасте и очень часто это ведет к появлению гнойничковых элементов на тех участках кожи, которые характеризуются повышенным салоотделением – это нос, лоб, верхняя часть груди и межлопаточная область; снижение иммунитета, которое может произойти вследствие разных причин, к которым можно отнести и хронические болезни внутренних органов. неполноценное питание.

Гнойничковые заболевания кожи (пиодермиты) — это воспаления кожи, сопровождающиеся образованием гноя. Их вызывают так называемые гноеродные микробы — стафилококки и стрептококки, в большом количестве находящиеся в воздухе, воде, почве, на окружающих нас предметах, а также на коже человека, в полости рта, зева. На одном квадратном сантиметре кожи находится до 40 тысяч различных микробов, главным образом гноеродных. Гноеродные микробы выглядят в микроскопе по-разному. Одни из них - стафилококки группируются в небольшие кучки, напоминающие гроздья винограда. Другие стрептококки располагаются цепочками.
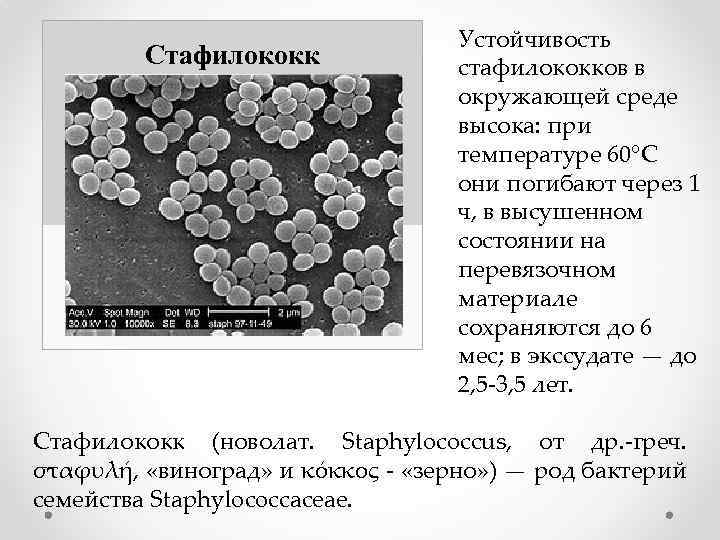
Стафилококк Устойчивость стафилококков в окружающей среде высока: при температуре 60°C они погибают через 1 ч, в высушенном состоянии на перевязочном материале сохраняются до 6 мес; в экссудате — до 2, 5 -3, 5 лет. Стафилококк (новолат. Staphylococcus, от др. -греч. σταφυλή, «виноград» и κόκκος - «зерно» ) — род бактерий семейства Staphylococcaceae.

Стрептококк – это микроб, который сопровождает любого человека на протяжении всей его жизни. Стрептококк (лат. Streptococcus) — род шаровидных или овоидных аспорогенных грамположительных хемоорганотрофных факультативно-анаэробных бактерий из семейства Streptococcaceae. Паразиты животных и человека. Обитают в дыхательных и пищеварительных путях, особенно в полости рта, носа, в толстом кишечнике.

Распространенные стрептококковые заболевания это: ангина, скарлатина, гнойничковые заболевания кожи (стрептодермия), рожистое воспаление. Отдельно стоит упомянуть об аутоиммунных процессах, вызываемых Cтрептококками: это ревматизм и гломерулонефрит. Стрептококк может сыграть свою роль и в развитии заболеваний нервной системы, таких, например, как стрептококковый менингит. Стрептококковый менингит, опасное и тяжёлое заболевание, иногда приводящее к летальному исходу. У детей с хронической стрептококковой инфекцией (хронический тонзиллит) часто наблюдается гиперактивность и тревожность, а у взрослых – синдром хронической усталости и депрессия.

При ослаблении иммунной системы стрептококк, как правило, хронически присутствует в горле, поддерживая, например, тонзиллит, фарингит или воспаление околоносовых пазух.
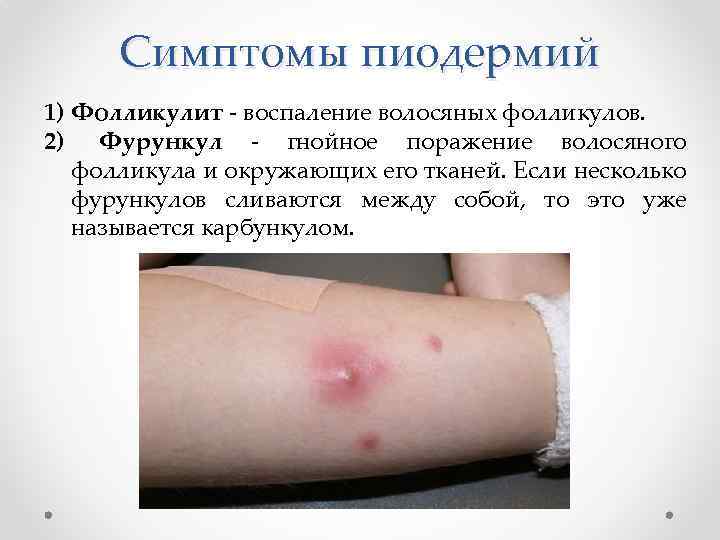
Симптомы пиодермий 1) Фолликулит - воспаление волосяных фолликулов. 2) Фурункул - гнойное поражение волосяного фолликула и окружающих его тканей. Если несколько фурункулов сливаются между собой, то это уже называется карбункулом.
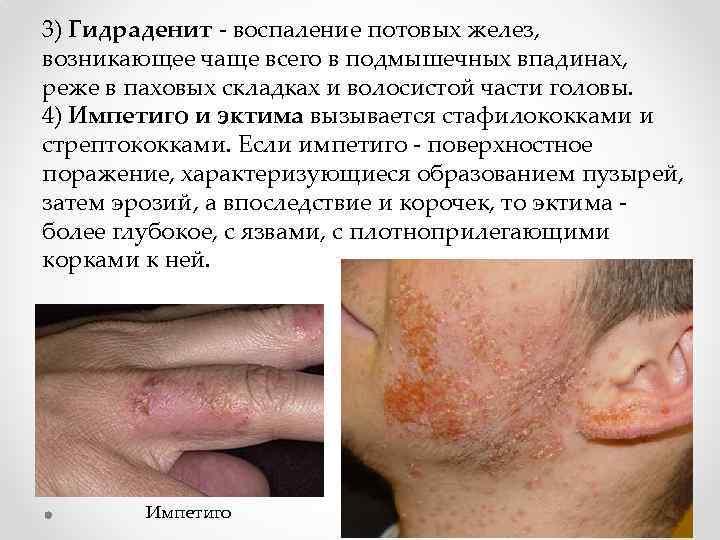
3) Гидраденит - воспаление потовых желез, возникающее чаще всего в подмышечных впадинах, реже в паховых складках и волосистой части головы. 4) Импетиго и эктима вызывается стафилококками и стрептококками. Если импетиго - поверхностное поражение, характеризующиеся образованием пузырей, затем эрозий, а впоследствие и корочек, то эктима более глубокое, с язвами, с плотноприлегающими корками к ней. Импетиго
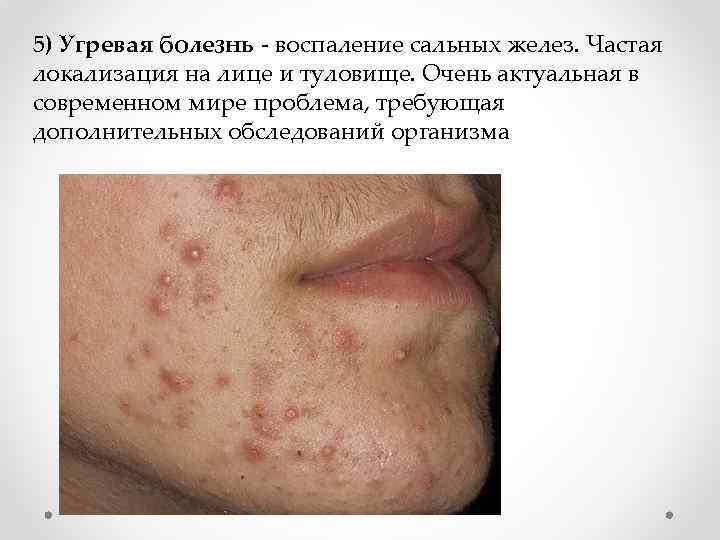
5) Угревая болезнь - воспаление сальных желез. Частая локализация на лице и туловище. Очень актуальная в современном мире проблема, требующая дополнительных обследований организма

Диагностика пиодермий Проблемами пиодермий занимается дерматолог, ну а если, требуется хирургическое вмешательство, то соответственно хирург. Не достаточно только вылечить кожу, следует разобраться с причинами гнойничкового заболевания. Обязательно при всех вышеперечисленных состояниях необходимо обследовать кровь на сахар. На повышенном сахаре микроорганизмы растут и развиваются успешно. Следует обратить на пиодермии особое внимание, если угревая болезнь появилась после периода полового созревания.

Кроме вышесказанного анализа обязательно делается флюорограмма легких, если она не сделана, для исключения туберкулеза кожи, анализ кала на дисбиоз кишечника и обследование всего желудочно - кишечного тракта. Что касается женского пола, то необходимо и обследование состояния матки и придатков (УЗИ). Очень часто воспаление яичников и сдвиг гормонального фона в пользу мужских половых гормонов ведет к образованию как угрей, так и фолликулита. Очень характерно для этого состояния, когда сыпь в области подбородка.

Лечение пиодермий Основные препараты, которые обязательно присутствуют в лечение всех пиодермий - это местное лечение (мази с антибиотиками, отшелушивающие средства, анилиновые красители). В тяжелых случаях назначают антибиотики в виде таблетированных и инъекционных препаратов. При затяжном течении и частых рецедивах иммунопрепараты(аутогемотерапия, пирогенотерапия), витаминотерапия. Ну и в тяжелых, острых случаях - вскрытие гнойного очага с последующей его обработкой и дренированием.

Назначаются и старые народные средства вместе с основным лечением. Например, пивные дрожжи при угревой болезни. Сами они содержат витамины группы В, участвующие в иммунитете и благоприятно влияющие на микрофлору кишечника, которая участвует и в качественном иммунном ответе. При фурункуле помогают повязки с луком, обладающий антибактериальным действием.
Тема 2.1 Физиология.pptx