Тема 1.2 по антропологии.ppt
- Количество слайдов: 74
 Тема 1. 2 «Мышечная, сосудистая и нервная системы. Мышцы свободных верхних и нижних конечностей» 1. 2. 1 Мышечная система Мышцы представляют собой активную часть двигательного аппарата. В результате их сокращений происходят различные движения. По функциональному признаку все мышцы подразделяются на две группы: произвольные и непроизвольные. Произвольные мышцы сокращаются по воле человека, сокращение непроизвольных не зависит от воли человека.
Тема 1. 2 «Мышечная, сосудистая и нервная системы. Мышцы свободных верхних и нижних конечностей» 1. 2. 1 Мышечная система Мышцы представляют собой активную часть двигательного аппарата. В результате их сокращений происходят различные движения. По функциональному признаку все мышцы подразделяются на две группы: произвольные и непроизвольные. Произвольные мышцы сокращаются по воле человека, сокращение непроизвольных не зависит от воли человека.
 Скелетная мышца – это орган, основу которого составляют поперечно-полосатые мышечные волокна. Каждая мышца состоит из пучков мышечных волокон, которые окружены рыхлой соединительной тканью. Сверху мышца окружена плотной толстой оболочкой, называемой фасцией (рисунок 2. 1). Каждая из мышц состоит из тела или брюшка (сократимая часть), которое сверху переходит в головку, внизу – в хвост. Головка и хвост переходят в сухожилия, посредством которых мышцы прикрепляются к костям.
Скелетная мышца – это орган, основу которого составляют поперечно-полосатые мышечные волокна. Каждая мышца состоит из пучков мышечных волокон, которые окружены рыхлой соединительной тканью. Сверху мышца окружена плотной толстой оболочкой, называемой фасцией (рисунок 2. 1). Каждая из мышц состоит из тела или брюшка (сократимая часть), которое сверху переходит в головку, внизу – в хвост. Головка и хвост переходят в сухожилия, посредством которых мышцы прикрепляются к костям.
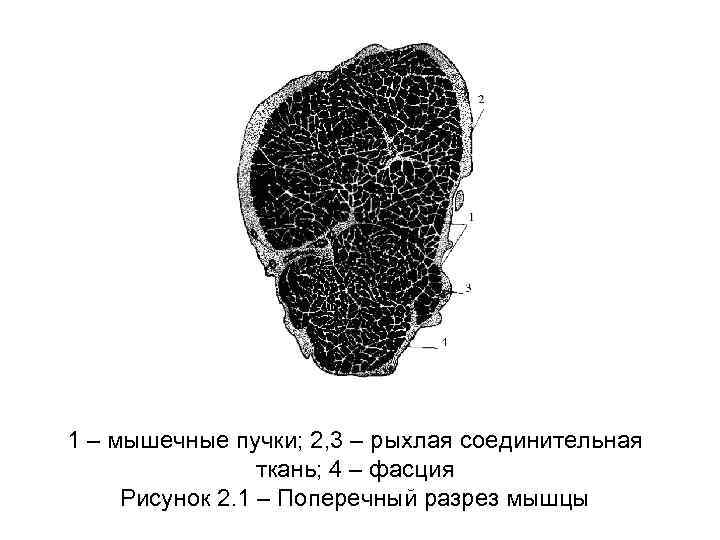 1 – мышечные пучки; 2, 3 – рыхлая соединительная ткань; 4 – фасция Рисунок 2. 1 – Поперечный разрез мышцы
1 – мышечные пучки; 2, 3 – рыхлая соединительная ткань; 4 – фасция Рисунок 2. 1 – Поперечный разрез мышцы
 Форма мышц: Дельтовидная (рисунок 2. 2, а), ромбовидная (рисунок 2. 2, б), квадратная (рисунок 2. 2, в), камбаловидная (рисунок 2. 2, г), круглая (рисунок 2. 2, д), червеобразные (рисунок 2. 2, е), веретенообразная (рисунок 2. 2, ж), перистые, двуглавые, трехглавые, четырехглавые, двубрюшные, длинные, короткие, широкие мышцы. Рисунок 2. 1 – Форма мышц
Форма мышц: Дельтовидная (рисунок 2. 2, а), ромбовидная (рисунок 2. 2, б), квадратная (рисунок 2. 2, в), камбаловидная (рисунок 2. 2, г), круглая (рисунок 2. 2, д), червеобразные (рисунок 2. 2, е), веретенообразная (рисунок 2. 2, ж), перистые, двуглавые, трехглавые, четырехглавые, двубрюшные, длинные, короткие, широкие мышцы. Рисунок 2. 1 – Форма мышц
 В пределах той или иной области мышцы разделяются на отдельные группы: медиальные, латеральные, передние, задние, а также слои – поверхностный и глубокий. По характеру движений мышц различают: сгибатели, разгибатели, приводящие и отводящие, вращающие (пронаторы, супинаторы) и т. д. Обычно мышцы, производящие сгибание, находятся спереди, а осуществляющие разгибание – сзади от суставов (исключение составляют коленный и голеностопный сустав). Мышцы, лежащие снаружи от суставов, выполняют функцию отведения, а лежащие кнутри – приведения. Вращение осуществляют мышцы, расположенные косо или поперечно по отношению к вертикальной оси.
В пределах той или иной области мышцы разделяются на отдельные группы: медиальные, латеральные, передние, задние, а также слои – поверхностный и глубокий. По характеру движений мышц различают: сгибатели, разгибатели, приводящие и отводящие, вращающие (пронаторы, супинаторы) и т. д. Обычно мышцы, производящие сгибание, находятся спереди, а осуществляющие разгибание – сзади от суставов (исключение составляют коленный и голеностопный сустав). Мышцы, лежащие снаружи от суставов, выполняют функцию отведения, а лежащие кнутри – приведения. Вращение осуществляют мышцы, расположенные косо или поперечно по отношению к вертикальной оси.
 1. 2. 2 Мышцы свободной верхней конечности • Мышцы свободной верхней конечности разделяются на мышцы плеча, предплечья и кисти. • В области плеча расположены передняя и задняя группы мышц. Передняя группа состоит из двуглавой, плечевой и клювоплечевой мышц. • Двуглавая мышца начинается от лопатки, прикрепляется к бугристости лучевой кости, производит сгибание в плечевом и локтевом суставах. • Плечевая мышца идет от плечевой кости к бугристости локтевой кости, производит сгибание локтевого сустава. • Клювоплечевая мышца идет от клювовидного отростка лопатки к плечевой кости и производит сгибание плеча.
1. 2. 2 Мышцы свободной верхней конечности • Мышцы свободной верхней конечности разделяются на мышцы плеча, предплечья и кисти. • В области плеча расположены передняя и задняя группы мышц. Передняя группа состоит из двуглавой, плечевой и клювоплечевой мышц. • Двуглавая мышца начинается от лопатки, прикрепляется к бугристости лучевой кости, производит сгибание в плечевом и локтевом суставах. • Плечевая мышца идет от плечевой кости к бугристости локтевой кости, производит сгибание локтевого сустава. • Клювоплечевая мышца идет от клювовидного отростка лопатки к плечевой кости и производит сгибание плеча.
 • Заднюю группу мышц составляет трехглавая мышца плеча, которая начинается одной головкой (длинной) от лопатки и двумя головками от плечевой кости, прикрепляется к локтевому отростку кости, производит разгибание предплечья. • На предплечье различают переднюю и заднюю группы мышц. Почти все передние мышцы предплечья начинаются от медиального, а задние – от латерального надмыщелков предплечья. • Мышцы передней группы (рисунок 2. 3) лежат в два слоя: поверхностном и глубоком.
• Заднюю группу мышц составляет трехглавая мышца плеча, которая начинается одной головкой (длинной) от лопатки и двумя головками от плечевой кости, прикрепляется к локтевому отростку кости, производит разгибание предплечья. • На предплечье различают переднюю и заднюю группы мышц. Почти все передние мышцы предплечья начинаются от медиального, а задние – от латерального надмыщелков предплечья. • Мышцы передней группы (рисунок 2. 3) лежат в два слоя: поверхностном и глубоком.
 • Мышцы задней группы предплечья также расположены в два слоя (рисунок 2. 4). • К поверхностному слою относятся плечелучевая мышца 11 (см. рисунок 2. 3), длинный лучевой разгибатель кисти 2, короткий лучевой разгибатель кисти 3, общий разгибатель пальцев 4 (прикрепляется к основаниям средних и ногтевых фаланг II-V пальцев), локтевой разгибатель кисти 5, (прикрепляется к основанию V пястной кости) (рисунок 2. 4).
• Мышцы задней группы предплечья также расположены в два слоя (рисунок 2. 4). • К поверхностному слою относятся плечелучевая мышца 11 (см. рисунок 2. 3), длинный лучевой разгибатель кисти 2, короткий лучевой разгибатель кисти 3, общий разгибатель пальцев 4 (прикрепляется к основаниям средних и ногтевых фаланг II-V пальцев), локтевой разгибатель кисти 5, (прикрепляется к основанию V пястной кости) (рисунок 2. 4).
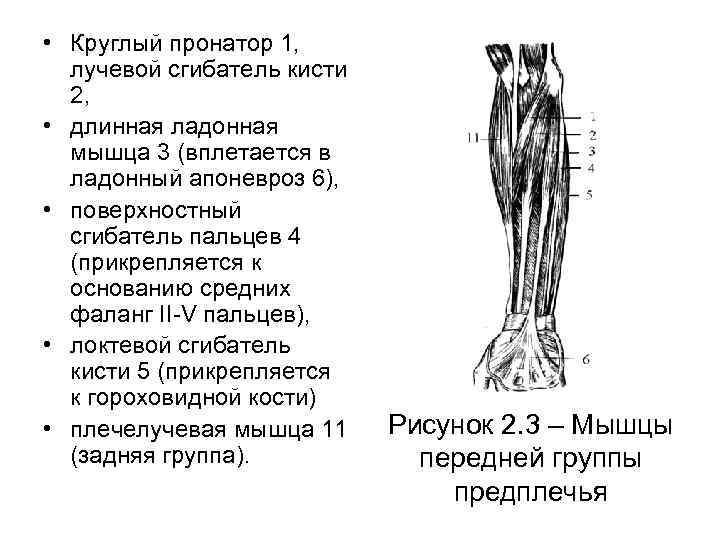 • Круглый пронатор 1, лучевой сгибатель кисти 2, • длинная ладонная мышца 3 (вплетается в ладонный апоневроз 6), • поверхностный сгибатель пальцев 4 (прикрепляется к основанию средних фаланг II-V пальцев), • локтевой сгибатель кисти 5 (прикрепляется к гороховидной кости) • плечелучевая мышца 11 (задняя группа). Рисунок 2. 3 – Мышцы передней группы предплечья
• Круглый пронатор 1, лучевой сгибатель кисти 2, • длинная ладонная мышца 3 (вплетается в ладонный апоневроз 6), • поверхностный сгибатель пальцев 4 (прикрепляется к основанию средних фаланг II-V пальцев), • локтевой сгибатель кисти 5 (прикрепляется к гороховидной кости) • плечелучевая мышца 11 (задняя группа). Рисунок 2. 3 – Мышцы передней группы предплечья
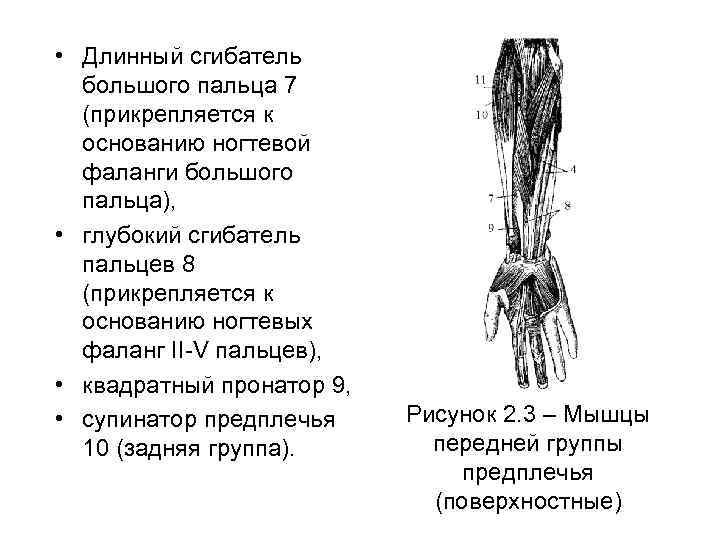 • Длинный сгибатель большого пальца 7 (прикрепляется к основанию ногтевой фаланги большого пальца), • глубокий сгибатель пальцев 8 (прикрепляется к основанию ногтевых фаланг II-V пальцев), • квадратный пронатор 9, • супинатор предплечья 10 (задняя группа). Рисунок 2. 3 – Мышцы передней группы предплечья (поверхностные)
• Длинный сгибатель большого пальца 7 (прикрепляется к основанию ногтевой фаланги большого пальца), • глубокий сгибатель пальцев 8 (прикрепляется к основанию ногтевых фаланг II-V пальцев), • квадратный пронатор 9, • супинатор предплечья 10 (задняя группа). Рисунок 2. 3 – Мышцы передней группы предплечья (поверхностные)
 • Длинный лучевой разгибатель кисти 2, • короткий лучевой разгибатель кисти 3, • общий разгибатель пальцев 4 (прикрепляется к основаниям средних и ногтевых фаланг II-V пальцев), • локтевой разгибатель кисти 5, (прикрепляется к основанию V пястной кости) Рисунок 2. 4 – Мышцы задней группы предплечья (глубокие)
• Длинный лучевой разгибатель кисти 2, • короткий лучевой разгибатель кисти 3, • общий разгибатель пальцев 4 (прикрепляется к основаниям средних и ногтевых фаланг II-V пальцев), • локтевой разгибатель кисти 5, (прикрепляется к основанию V пястной кости) Рисунок 2. 4 – Мышцы задней группы предплечья (глубокие)
 • В состав глубокого слоя задней группы входят супинатор предплечья 10 (см. рисунок 2. 3), длинная, отводящая большой палец мышца 6 (прикрепляется к основанию I пястной кости), короткий разгибатель большого пальца 7 (прикрепляется к основанию первой фаланги большого пальца), длинный разгибатель большого пальца 8 (рисунок 2. 4). • На наружной поверхности предплечья имеется плечелучевая мышца, идущая от наружного края нижней трети плечевой кости к лучевой и участвующая в сгибании предплечья и вращении лучевой кости.
• В состав глубокого слоя задней группы входят супинатор предплечья 10 (см. рисунок 2. 3), длинная, отводящая большой палец мышца 6 (прикрепляется к основанию I пястной кости), короткий разгибатель большого пальца 7 (прикрепляется к основанию первой фаланги большого пальца), длинный разгибатель большого пальца 8 (рисунок 2. 4). • На наружной поверхности предплечья имеется плечелучевая мышца, идущая от наружного края нижней трети плечевой кости к лучевой и участвующая в сгибании предплечья и вращении лучевой кости.
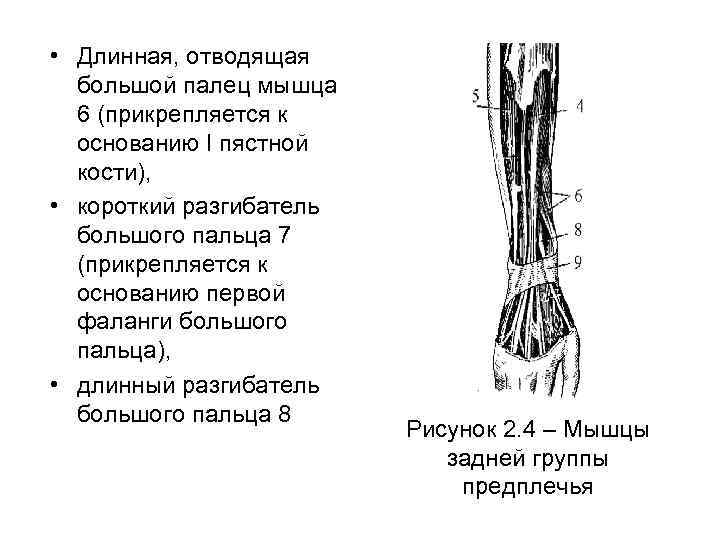 • Длинная, отводящая большой палец мышца 6 (прикрепляется к основанию I пястной кости), • короткий разгибатель большого пальца 7 (прикрепляется к основанию первой фаланги большого пальца), • длинный разгибатель большого пальца 8 Рисунок 2. 4 – Мышцы задней группы предплечья
• Длинная, отводящая большой палец мышца 6 (прикрепляется к основанию I пястной кости), • короткий разгибатель большого пальца 7 (прикрепляется к основанию первой фаланги большого пальца), • длинный разгибатель большого пальца 8 Рисунок 2. 4 – Мышцы задней группы предплечья
 • Мышцы кисти в основном расположены на ладонной стороне и делятся на три группы: • мышцы возвышения большого пальца, • средняя группа мышц, • мышцы возвышения мизинца. • Мышцы возвышения большого пальца образованы четырьмя короткими мышцами: сгибателем 1, отводящей 2, приводящей и противопоставляющей 3 (рисунок 2. 5). • Средняя группа мышц кисти состоит из четырех червеобразных мышц 4, сгибающих основные и распрямляющих средние и ногтевые фаланги пальцев; трех межкостных ладонных мышц, сдвигающих пальцы, и четырех межкостных тыльных, раздвигающих пальцы. • Мышцы возвышения мизинца образованы короткой ладонной, коротким сгибателем 6, отводящей 7 и противопоставляющей 5.
• Мышцы кисти в основном расположены на ладонной стороне и делятся на три группы: • мышцы возвышения большого пальца, • средняя группа мышц, • мышцы возвышения мизинца. • Мышцы возвышения большого пальца образованы четырьмя короткими мышцами: сгибателем 1, отводящей 2, приводящей и противопоставляющей 3 (рисунок 2. 5). • Средняя группа мышц кисти состоит из четырех червеобразных мышц 4, сгибающих основные и распрямляющих средние и ногтевые фаланги пальцев; трех межкостных ладонных мышц, сдвигающих пальцы, и четырех межкостных тыльных, раздвигающих пальцы. • Мышцы возвышения мизинца образованы короткой ладонной, коротким сгибателем 6, отводящей 7 и противопоставляющей 5.
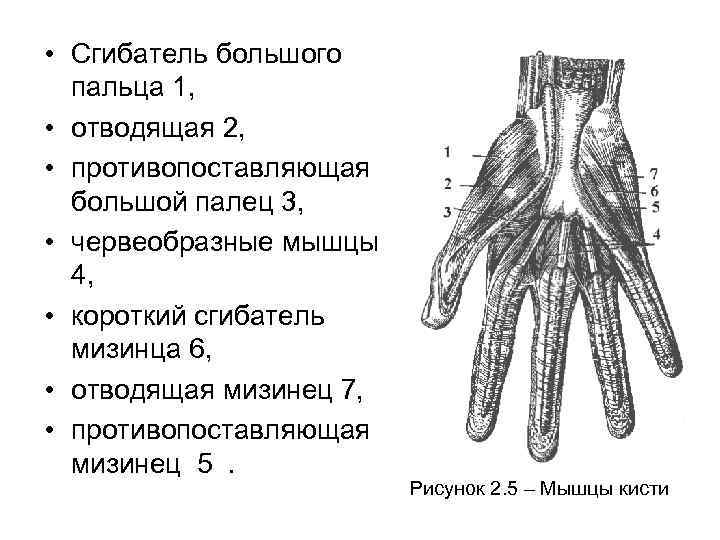 • Сгибатель большого пальца 1, • отводящая 2, • противопоставляющая большой палец 3, • червеобразные мышцы 4, • короткий сгибатель мизинца 6, • отводящая мизинец 7, • противопоставляющая мизинец 5. Рисунок 2. 5 – Мышцы кисти
• Сгибатель большого пальца 1, • отводящая 2, • противопоставляющая большой палец 3, • червеобразные мышцы 4, • короткий сгибатель мизинца 6, • отводящая мизинец 7, • противопоставляющая мизинец 5. Рисунок 2. 5 – Мышцы кисти
 1. 2. 3 Мышцы свободной нижней конечности • Мышцы свободной нижней конечности разделяют на мышцы бедра, голени и стопы. • На бедре различают переднюю, заднюю и медиальную группу мышц. • В переднюю группу входят четырехглавая и портняжная мышцы. • Четырехглавая имеет четыре головки: прямая мышца бедра 6, широкая латеральная 5, широкая промежуточная и широкая медиальная 4 мышцы (рисунок 2. 6). • Прямая начинается от подвзодошной кости, а три другие – от бедренной. Все четыре головки внизу переходят в общее сухожилие, которое охватывает надколенную чашечку и прикрепляется к бугристости большеберцовой кости. • Четырехглавая мышца является разгибателем голени. • Портняжная мышца 7 – самая длинная мышца в человеческом теле, начинается от передневерхней части подвздошной кости, спускается косо вниз и внутрь и прикрепляется к бугристости большеберцовой кости, участвует в сгибании бедра и голени.
1. 2. 3 Мышцы свободной нижней конечности • Мышцы свободной нижней конечности разделяют на мышцы бедра, голени и стопы. • На бедре различают переднюю, заднюю и медиальную группу мышц. • В переднюю группу входят четырехглавая и портняжная мышцы. • Четырехглавая имеет четыре головки: прямая мышца бедра 6, широкая латеральная 5, широкая промежуточная и широкая медиальная 4 мышцы (рисунок 2. 6). • Прямая начинается от подвзодошной кости, а три другие – от бедренной. Все четыре головки внизу переходят в общее сухожилие, которое охватывает надколенную чашечку и прикрепляется к бугристости большеберцовой кости. • Четырехглавая мышца является разгибателем голени. • Портняжная мышца 7 – самая длинная мышца в человеческом теле, начинается от передневерхней части подвздошной кости, спускается косо вниз и внутрь и прикрепляется к бугристости большеберцовой кости, участвует в сгибании бедра и голени.
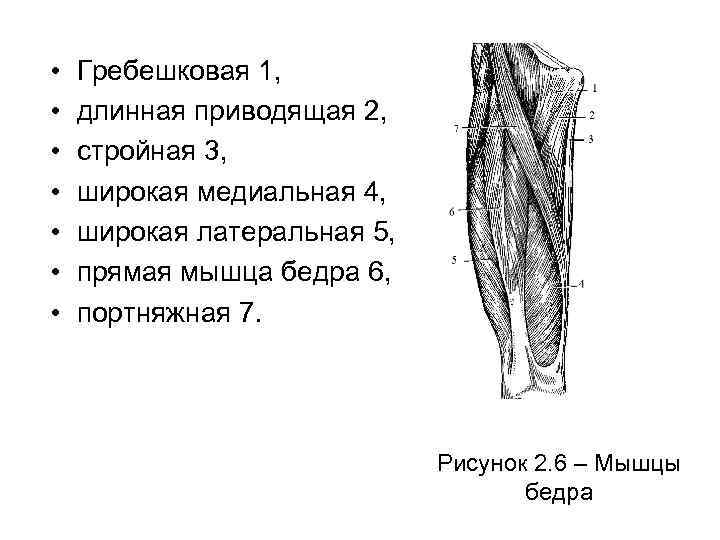 • • Гребешковая 1, длинная приводящая 2, стройная 3, широкая медиальная 4, широкая латеральная 5, прямая мышца бедра 6, портняжная 7. Рисунок 2. 6 – Мышцы бедра
• • Гребешковая 1, длинная приводящая 2, стройная 3, широкая медиальная 4, широкая латеральная 5, прямая мышца бедра 6, портняжная 7. Рисунок 2. 6 – Мышцы бедра
 • Заднюю группу мышц бедра составляют полусухожильная 8, полуперепончатая 9 и двуглавая (короткая 10 и длинная 11) мышцы (рисунок 2. 6). Все три мышцы начинаются от седалищного бугра. Полусухожильная и полуперепончатая прикреплены к большеберцовой кости, двуглавая – к малоберцовой. • Задние мышцы бедра производят разгибание бедра и сгибание голени. Кроме того, при согнутом колене двуглавая мышца поворачивает голень наружу, а полуперепончатая и полусухожильная – внутрь.
• Заднюю группу мышц бедра составляют полусухожильная 8, полуперепончатая 9 и двуглавая (короткая 10 и длинная 11) мышцы (рисунок 2. 6). Все три мышцы начинаются от седалищного бугра. Полусухожильная и полуперепончатая прикреплены к большеберцовой кости, двуглавая – к малоберцовой. • Задние мышцы бедра производят разгибание бедра и сгибание голени. Кроме того, при согнутом колене двуглавая мышца поворачивает голень наружу, а полуперепончатая и полусухожильная – внутрь.
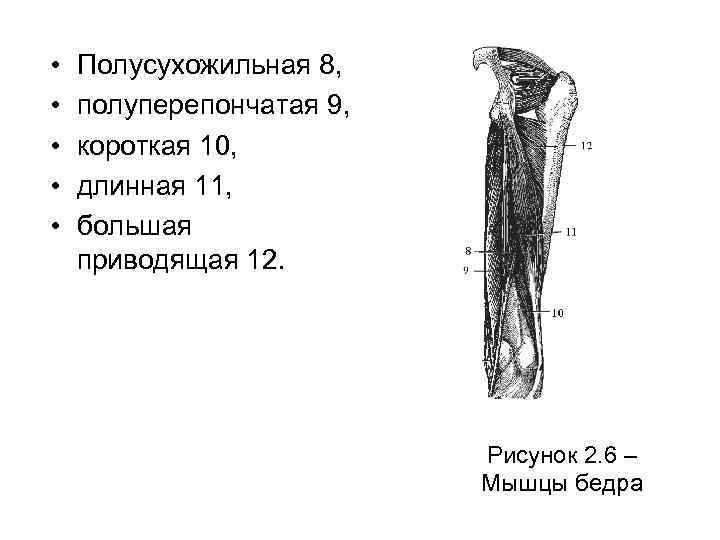 • • • Полусухожильная 8, полуперепончатая 9, короткая 10, длинная 11, большая приводящая 12. Рисунок 2. 6 – Мышцы бедра
• • • Полусухожильная 8, полуперепончатая 9, короткая 10, длинная 11, большая приводящая 12. Рисунок 2. 6 – Мышцы бедра
 • Медиальная группа мышц бедра состоит из гребешковой 1, нежной (стройной) 3 и трех приводящих (длинной 2, короткой и большой 12) (рисунок 2. 6). • Все мышцы берут начало от лонной и седалищной костей. Они прикреплены к бедренной кости, за исключением стройной, соединенной с большеберцовой костью. • Мышцы медиальной группы выполняют приведение ноги.
• Медиальная группа мышц бедра состоит из гребешковой 1, нежной (стройной) 3 и трех приводящих (длинной 2, короткой и большой 12) (рисунок 2. 6). • Все мышцы берут начало от лонной и седалищной костей. Они прикреплены к бедренной кости, за исключением стройной, соединенной с большеберцовой костью. • Мышцы медиальной группы выполняют приведение ноги.
 • На голени различают переднюю, заднюю и латеральную группы мышц. Все мышцы голени переходят на стопу. • Передняя группа состоит из передней большеберцовой 1, длинного разгибателя пальцев (II-Y) 2 и длинного разгибателя большого пальца 3 (рисунок 2. 7). • Передняя большеберцовая мышца разгибает стопу и поднимает ее внутренний край, а две другие – разгибают пальцы.
• На голени различают переднюю, заднюю и латеральную группы мышц. Все мышцы голени переходят на стопу. • Передняя группа состоит из передней большеберцовой 1, длинного разгибателя пальцев (II-Y) 2 и длинного разгибателя большого пальца 3 (рисунок 2. 7). • Передняя большеберцовая мышца разгибает стопу и поднимает ее внутренний край, а две другие – разгибают пальцы.
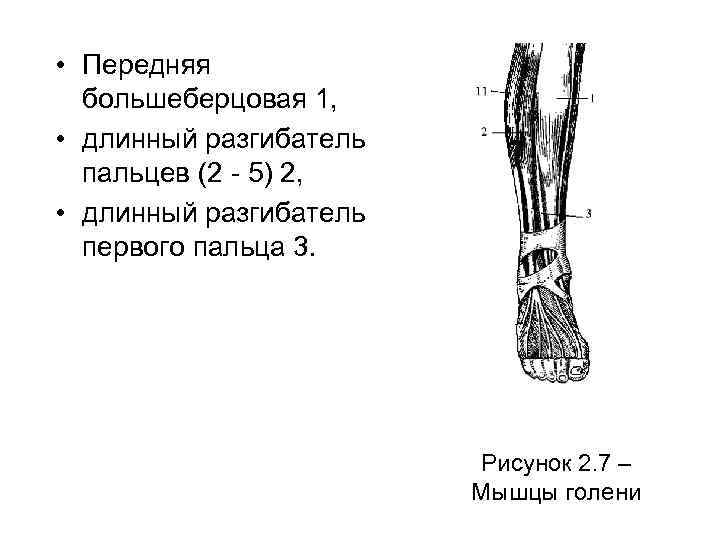 • Передняя большеберцовая 1, • длинный разгибатель пальцев (2 - 5) 2, • длинный разгибатель первого пальца 3. Рисунок 2. 7 – Мышцы голени
• Передняя большеберцовая 1, • длинный разгибатель пальцев (2 - 5) 2, • длинный разгибатель первого пальца 3. Рисунок 2. 7 – Мышцы голени
 • Задняя группа мышц голени образует два слоя: поверхностный и глубокий. Поверхностный слой включает трехглавую мышцу голени, которая имеет три головки. Две поверхностные головки образуют икроножную мышцу (4 -5), глубокая головка образует камбаловидную мышцу 6. Обе мышцы внизу образуют общее сухожилие 7 (ахиллово), которое прикрепляется к бугру пяточной кости. • Трехглавая мышца производит сгибание в голеностопном суставе.
• Задняя группа мышц голени образует два слоя: поверхностный и глубокий. Поверхностный слой включает трехглавую мышцу голени, которая имеет три головки. Две поверхностные головки образуют икроножную мышцу (4 -5), глубокая головка образует камбаловидную мышцу 6. Обе мышцы внизу образуют общее сухожилие 7 (ахиллово), которое прикрепляется к бугру пяточной кости. • Трехглавая мышца производит сгибание в голеностопном суставе.
 • В состав глубокого слоя задних мышц голени входят три сгибателя: задняя большеберцовая мышца 9, длинный сгибатель пальцев 8 и длинный сгибатель большого пальца 10 (рисунок 2. 7 • Задняя большеберцовая мышца сгибает стопу и супинирует ее, т. е. поднимает ее внутренний край, а две другие мышцы сгибают пальцы и стопу.
• В состав глубокого слоя задних мышц голени входят три сгибателя: задняя большеберцовая мышца 9, длинный сгибатель пальцев 8 и длинный сгибатель большого пальца 10 (рисунок 2. 7 • Задняя большеберцовая мышца сгибает стопу и супинирует ее, т. е. поднимает ее внутренний край, а две другие мышцы сгибают пальцы и стопу.
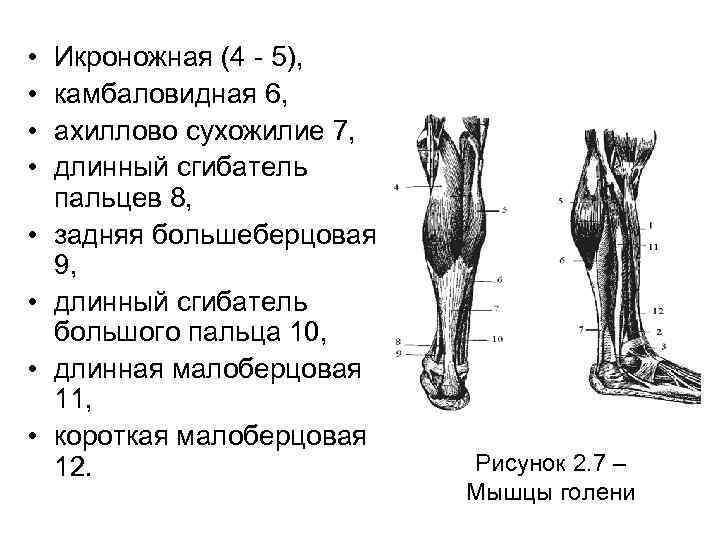 • • Икроножная (4 - 5), камбаловидная 6, ахиллово сухожилие 7, длинный сгибатель пальцев 8, задняя большеберцовая 9, длинный сгибатель большого пальца 10, длинная малоберцовая 11, короткая малоберцовая 12. Рисунок 2. 7 – Мышцы голени
• • Икроножная (4 - 5), камбаловидная 6, ахиллово сухожилие 7, длинный сгибатель пальцев 8, задняя большеберцовая 9, длинный сгибатель большого пальца 10, длинная малоберцовая 11, короткая малоберцовая 12. Рисунок 2. 7 – Мышцы голени
 • Латеральная группа мышц голени включает длинную 11 и короткую 12 малоберцовые мышцы (рисунок 2. 7). Сухожилия этих мышц переходят на стопу, огибая наружную лодыжку. Малоберцовые мышцы сгибают стопу и пронируют ее, т. е. поднимают наружный и опускают внутренний края стопы.
• Латеральная группа мышц голени включает длинную 11 и короткую 12 малоберцовые мышцы (рисунок 2. 7). Сухожилия этих мышц переходят на стопу, огибая наружную лодыжку. Малоберцовые мышцы сгибают стопу и пронируют ее, т. е. поднимают наружный и опускают внутренний края стопы.
 • На стопе различают мышцы тыльной и плантарной (подошвенной) поверхностей. • На тыльной поверхности стопы (рисунок 2. 8, а) располагаются короткий разгибатель большого пальца 2 и короткий разгибатель пальцев 1, который имеет три тонких сухожилия и четыре межкостные мышцы 3. Подошвенные мышцы (рисунок 2. 8, б) образуют три группы: медиальную (мышцы возвышения большого пальца), среднюю и латеральную (мышцы возвышения пятого пальца).
• На стопе различают мышцы тыльной и плантарной (подошвенной) поверхностей. • На тыльной поверхности стопы (рисунок 2. 8, а) располагаются короткий разгибатель большого пальца 2 и короткий разгибатель пальцев 1, который имеет три тонких сухожилия и четыре межкостные мышцы 3. Подошвенные мышцы (рисунок 2. 8, б) образуют три группы: медиальную (мышцы возвышения большого пальца), среднюю и латеральную (мышцы возвышения пятого пальца).
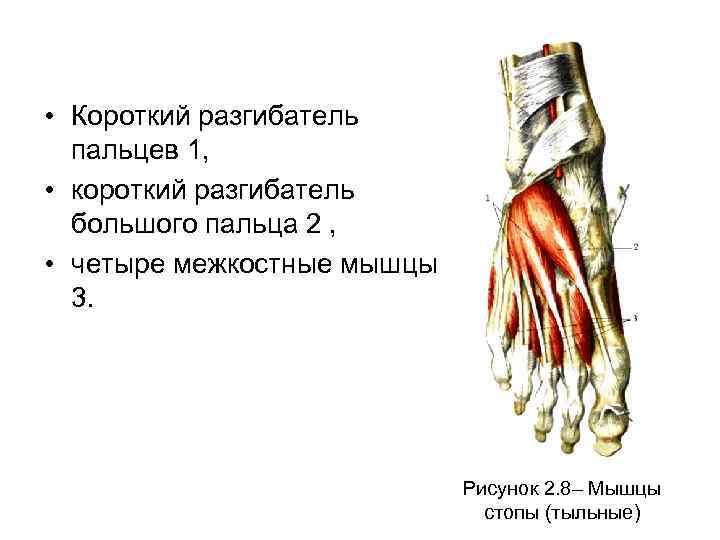 • Короткий разгибатель пальцев 1, • короткий разгибатель большого пальца 2 , • четыре межкостные мышцы 3. Рисунок 2. 8– Мышцы стопы (тыльные)
• Короткий разгибатель пальцев 1, • короткий разгибатель большого пальца 2 , • четыре межкостные мышцы 3. Рисунок 2. 8– Мышцы стопы (тыльные)
 • К медиальной группе мышц принадлежат: короткий сгибатель большого пальца 3, мышца, отводящая 1 и мышца, приводящая большой палец. Эти мышцы способствуют сгибанию, отведению и приведению большого пальца. • В среднюю группу входят: короткий сгибатель пальцев 2, квадратная мышца подошвы, червеобразные мышцы 4, три межкостные подошвенные мышцы 6. Эти мышцы сгибают пальцы, приводят их к среднему и отводят.
• К медиальной группе мышц принадлежат: короткий сгибатель большого пальца 3, мышца, отводящая 1 и мышца, приводящая большой палец. Эти мышцы способствуют сгибанию, отведению и приведению большого пальца. • В среднюю группу входят: короткий сгибатель пальцев 2, квадратная мышца подошвы, червеобразные мышцы 4, три межкостные подошвенные мышцы 6. Эти мышцы сгибают пальцы, приводят их к среднему и отводят.
 Группа возвышения малого пальца образована: мышцей, отводящей пятый палец 5, • мышцей, противопоставляющей пятый палец , • коротким сгибателем пятого пальца 7. Основная функция этих мышц заключается в укреплении свода стопы. Так как движения пальцев ноги крайне ограничены, то все эти мелкие мышцы имеют только некоторое подсобное значение при работе длинных мышц, которые расположены в области голени. Мышцы стопы покрыты общей фасцией. Подошвенная фасция стопы представляет собой плотную пластинку и называется подошвенным апоневрозом.
Группа возвышения малого пальца образована: мышцей, отводящей пятый палец 5, • мышцей, противопоставляющей пятый палец , • коротким сгибателем пятого пальца 7. Основная функция этих мышц заключается в укреплении свода стопы. Так как движения пальцев ноги крайне ограничены, то все эти мелкие мышцы имеют только некоторое подсобное значение при работе длинных мышц, которые расположены в области голени. Мышцы стопы покрыты общей фасцией. Подошвенная фасция стопы представляет собой плотную пластинку и называется подошвенным апоневрозом.
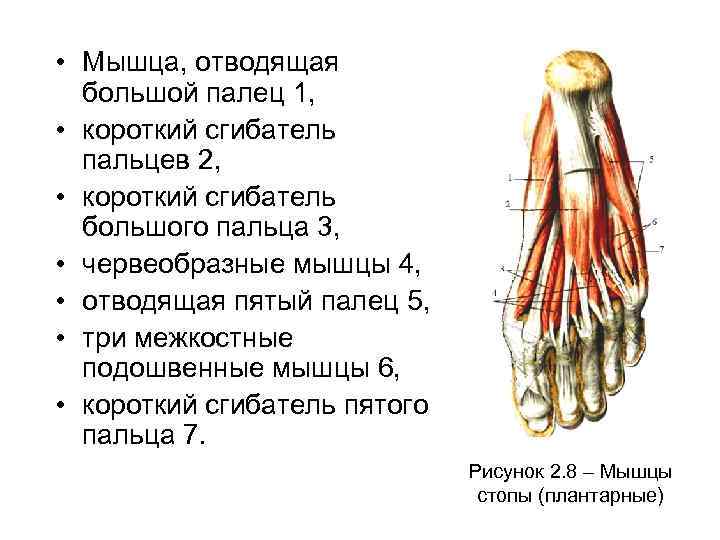 • Мышца, отводящая большой палец 1, • короткий сгибатель пальцев 2, • короткий сгибатель большого пальца 3, • червеобразные мышцы 4, • отводящая пятый палец 5, • три межкостные подошвенные мышцы 6, • короткий сгибатель пятого пальца 7. Рисунок 2. 8 – Мышцы стопы (плантарные)
• Мышца, отводящая большой палец 1, • короткий сгибатель пальцев 2, • короткий сгибатель большого пальца 3, • червеобразные мышцы 4, • отводящая пятый палец 5, • три межкостные подошвенные мышцы 6, • короткий сгибатель пятого пальца 7. Рисунок 2. 8 – Мышцы стопы (плантарные)
 В процессе движения человека основная работа мышц голени и стопы сводится к их переменному сокращению. Работа может быть выполнена с наименьшей затратой энергии при нахождении всех мышц в физиологическом равновесии. Состояние физиологического равновесия может быть обеспечено при подъеме пяточного отдела стопы на определенную высоту, которая зависит от высоты каблука обуви. При выполнении работы в мышцах наблюдается повышенный обмен энергии, сопровождаемый электрическими явлениями.
В процессе движения человека основная работа мышц голени и стопы сводится к их переменному сокращению. Работа может быть выполнена с наименьшей затратой энергии при нахождении всех мышц в физиологическом равновесии. Состояние физиологического равновесия может быть обеспечено при подъеме пяточного отдела стопы на определенную высоту, которая зависит от высоты каблука обуви. При выполнении работы в мышцах наблюдается повышенный обмен энергии, сопровождаемый электрическими явлениями.
 В. П. Коновал определил электрическую активность передней большеберцовой и икроножной мышц голени при стоянии и ходьбе в обуви без каблука и на каблуке высотой 10 -70 мм. В результате получено, что наиболее равномерная нагрузка исследуемых мышц отмечается при ходьбе в обуви на каблуке высотой 20 – 40 мм. Такая высота способствует наименьшим энергетическим затратам мышц при ходьбе и является наиболее рациональной.
В. П. Коновал определил электрическую активность передней большеберцовой и икроножной мышц голени при стоянии и ходьбе в обуви без каблука и на каблуке высотой 10 -70 мм. В результате получено, что наиболее равномерная нагрузка исследуемых мышц отмечается при ходьбе в обуви на каблуке высотой 20 – 40 мм. Такая высота способствует наименьшим энергетическим затратам мышц при ходьбе и является наиболее рациональной.
 1. 2. 4 Сосудистая система В сосудистой системе различают кровеносную и лимфатическую системы. Кровь движется по кровеносным сосудам. Они представляют собой эластичные трубки разного диаметра. Существуют три вида кровеносных сосудов: артерии, капилляры и вены. Они отличаются друг от друга как по своему строению, так и по функции.
1. 2. 4 Сосудистая система В сосудистой системе различают кровеносную и лимфатическую системы. Кровь движется по кровеносным сосудам. Они представляют собой эластичные трубки разного диаметра. Существуют три вида кровеносных сосудов: артерии, капилляры и вены. Они отличаются друг от друга как по своему строению, так и по функции.
 Артериями называют сосуды, по которым кровь течет от сердца в органы. Артерии имеют различный диаметр; чем дальше от сердца располагается сосуд, тем меньше его диаметр. Самая крупная артерия называется аортой. Внутри каждого органа артерия делится на более мелкие ветви артериолы.
Артериями называют сосуды, по которым кровь течет от сердца в органы. Артерии имеют различный диаметр; чем дальше от сердца располагается сосуд, тем меньше его диаметр. Самая крупная артерия называется аортой. Внутри каждого органа артерия делится на более мелкие ветви артериолы.
 Капилляры представляют собой мельчайшие кровеносные сосуды, различимые только под микроскопом. Длина каждого капилляра не превышает 0, 3 мм. Обмен веществ между кровью и тканями происходит только в капиллярах. Артериальная кровь на протяжении капилляров превращается в венозную, которая оттекает в вены. Венами называют сосуды, по которым кровь течет из органов к сердцу.
Капилляры представляют собой мельчайшие кровеносные сосуды, различимые только под микроскопом. Длина каждого капилляра не превышает 0, 3 мм. Обмен веществ между кровью и тканями происходит только в капиллярах. Артериальная кровь на протяжении капилляров превращается в венозную, которая оттекает в вены. Венами называют сосуды, по которым кровь течет из органов к сердцу.
 • В аорте различают восходящую часть, дугу аорты и нисходящую часть. Восходящая аорта кровоснабжает сердце. • От дуги аорты отходит подключичная артерия, продолжением которой является подкрыльцовая артерия, кровоснабжающая мышцы плечевого пояса и сумки плечевого сустава. На плече подкрыльцовая артерия переходит в плечевую, которая затем делится на локтевую и лучевую. Плечевая, локтевая и лучевая артерии кровоснабжают кожу, мышцы и кости верхних конечностей.
• В аорте различают восходящую часть, дугу аорты и нисходящую часть. Восходящая аорта кровоснабжает сердце. • От дуги аорты отходит подключичная артерия, продолжением которой является подкрыльцовая артерия, кровоснабжающая мышцы плечевого пояса и сумки плечевого сустава. На плече подкрыльцовая артерия переходит в плечевую, которая затем делится на локтевую и лучевую. Плечевая, локтевая и лучевая артерии кровоснабжают кожу, мышцы и кости верхних конечностей.
 Нисходящая аорта делится на две части: на грудную и брюшную аорты. Брюшная аорта на уровне IY-Y поясничных позвонков делится на две – правую и левую – общие подвздошные артерии, которые, в свою очередь делятся на наружную подвздошную и внутреннюю подвздошную. Одна из ветвей внутренней подвздошной артерии участвует в кровоснабжении тазобедренного сустава и мышц бедра. Наружная подвздошная переходит на бедро, и продолжение ее называется бедренной артерией, кровоснабжающей мышцы, кожу и кости бедра. Бедренная артерия переходит в подколенную, которая, в свою очередь, делится на переднюю и заднюю большеберцовые артерии, участвующие в кровоснабжении голени (мышц, кожи, костей). Задняя большеберцовая артерия проходит вниз, огибает внутреннюю лодыжку и выходит на подошвенную сторону стопы, где разветвляется на две подошвенные артерии – медиальную и латеральную, которые кровоснабжают все мышцы и кожу подошвенной стороны стопы. • Кровоснабжение тыла стопы осуществляется тыльной артерией стопы, которая является продолжением передней большеберцовой артерии.
Нисходящая аорта делится на две части: на грудную и брюшную аорты. Брюшная аорта на уровне IY-Y поясничных позвонков делится на две – правую и левую – общие подвздошные артерии, которые, в свою очередь делятся на наружную подвздошную и внутреннюю подвздошную. Одна из ветвей внутренней подвздошной артерии участвует в кровоснабжении тазобедренного сустава и мышц бедра. Наружная подвздошная переходит на бедро, и продолжение ее называется бедренной артерией, кровоснабжающей мышцы, кожу и кости бедра. Бедренная артерия переходит в подколенную, которая, в свою очередь, делится на переднюю и заднюю большеберцовые артерии, участвующие в кровоснабжении голени (мышц, кожи, костей). Задняя большеберцовая артерия проходит вниз, огибает внутреннюю лодыжку и выходит на подошвенную сторону стопы, где разветвляется на две подошвенные артерии – медиальную и латеральную, которые кровоснабжают все мышцы и кожу подошвенной стороны стопы. • Кровоснабжение тыла стопы осуществляется тыльной артерией стопы, которая является продолжением передней большеберцовой артерии.
 При проектировании внутренней формы обуви (колодки) необходимо учитывать, что даже небольшое давление на поверхность стопы приводит к сдавливанию капилляров и выдавливанию из них крови. Внешне это проявляется в виде местного побеления кожи. Продолжительное нарушение кровообращения в капиллярах может привести к травматическим поражениям.
При проектировании внутренней формы обуви (колодки) необходимо учитывать, что даже небольшое давление на поверхность стопы приводит к сдавливанию капилляров и выдавливанию из них крови. Внешне это проявляется в виде местного побеления кожи. Продолжительное нарушение кровообращения в капиллярах может привести к травматическим поражениям.
 Удобной обувью следует считать такую, которая не вызывает нарушений системы кровообращения кожных покровов и костной структуры стопы и тем самым обеспечивает ее нормальное функционирование. Известно, что стопа в обуви, особенно в туфлях и полуботинках, сжата в поперечном направлении. Уже при надевании обуви в положении ноги "на весу" отмечается сжатие стопы и растяжение материала верха в поперечном направлении. Оценкой величины давления обуви на стопу может служить изменение кровенаполнения при сжатии стопы.
Удобной обувью следует считать такую, которая не вызывает нарушений системы кровообращения кожных покровов и костной структуры стопы и тем самым обеспечивает ее нормальное функционирование. Известно, что стопа в обуви, особенно в туфлях и полуботинках, сжата в поперечном направлении. Уже при надевании обуви в положении ноги "на весу" отмечается сжатие стопы и растяжение материала верха в поперечном направлении. Оценкой величины давления обуви на стопу может служить изменение кровенаполнения при сжатии стопы.
 Гуровой Л. П. , Пушкарем Ю. П. и Зыбиным Ю. П. был использован метод продольной реографии для определения допустимого давления на стопу, которое не вызывало изменения кровенаполнения в сосудах. Давление было замерено в области, расположенной в пределах (0, 48– 0, 68) Д стопы. В разных положениях оно различно: • - при горизонтальном положении равно 8, 7 к. Па (87 г/см 2); • - при опоре на обе ноги – 18, 5 к. Па (185 г/см 2). В качестве допустимого давления верха обуви на стопу авторы считают 16, 0 к. Па. Следует заметить, что начало сжатия человек ощущает уже при давлении 5, 4 к. Па. В исследованиях Фукина В. А. для участка пучков приводятся более высокие значения величины допустимого давления – 34, 0– 40, 5 к. Па.
Гуровой Л. П. , Пушкарем Ю. П. и Зыбиным Ю. П. был использован метод продольной реографии для определения допустимого давления на стопу, которое не вызывало изменения кровенаполнения в сосудах. Давление было замерено в области, расположенной в пределах (0, 48– 0, 68) Д стопы. В разных положениях оно различно: • - при горизонтальном положении равно 8, 7 к. Па (87 г/см 2); • - при опоре на обе ноги – 18, 5 к. Па (185 г/см 2). В качестве допустимого давления верха обуви на стопу авторы считают 16, 0 к. Па. Следует заметить, что начало сжатия человек ощущает уже при давлении 5, 4 к. Па. В исследованиях Фукина В. А. для участка пучков приводятся более высокие значения величины допустимого давления – 34, 0– 40, 5 к. Па.
 1. 2. 5 Нервная система регулирует деятельность различных органов, систем органов и всего организма. Сокращение мышц, работа сердца, обмен веществ и все другие многообразные процессы, постоянно совершающиеся в организме, происходят под влиянием нервной системы. Основной структурной и функциональной единицей нервной системы является нервная клетка – нейрон.
1. 2. 5 Нервная система регулирует деятельность различных органов, систем органов и всего организма. Сокращение мышц, работа сердца, обмен веществ и все другие многообразные процессы, постоянно совершающиеся в организме, происходят под влиянием нервной системы. Основной структурной и функциональной единицей нервной системы является нервная клетка – нейрон.
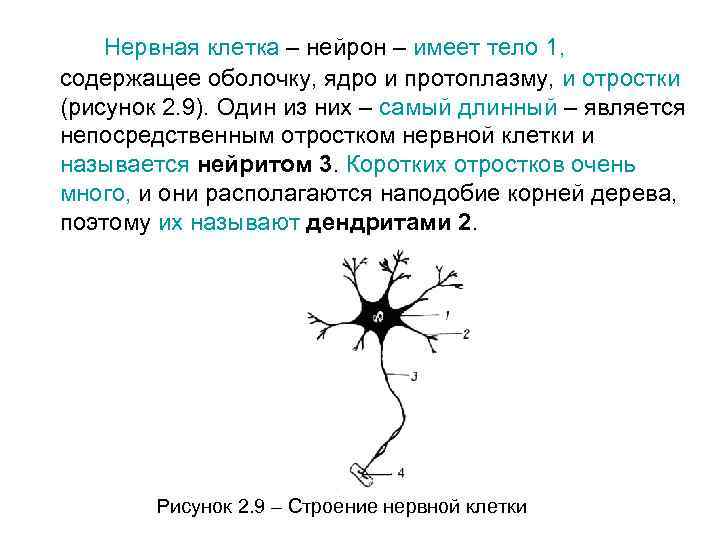 Нервная клетка – нейрон – имеет тело 1, содержащее оболочку, ядро и протоплазму, и отростки (рисунок 2. 9). Один из них – самый длинный – является непосредственным отростком нервной клетки и называется нейритом 3. Коротких отростков очень много, и они располагаются наподобие корней дерева, поэтому их называют дендритами 2. Рисунок 2. 9 – Строение нервной клетки
Нервная клетка – нейрон – имеет тело 1, содержащее оболочку, ядро и протоплазму, и отростки (рисунок 2. 9). Один из них – самый длинный – является непосредственным отростком нервной клетки и называется нейритом 3. Коротких отростков очень много, и они располагаются наподобие корней дерева, поэтому их называют дендритами 2. Рисунок 2. 9 – Строение нервной клетки
 Нервная система разделяется на центральную и периферическую части. Центральная нервная система состоит из головного и спинного мозга. К периферической нервной системе относятся нервные сплетения и нервы, отходящие от головного и спинного мозга. Все органы снабжены нервами – иннервированы. Нервы, выйдя из позвонков, образуют сплетения. Верхние конечности иннервирует плечевое сплетение, нижние конечности иннервирует крестцовое сплетение.
Нервная система разделяется на центральную и периферическую части. Центральная нервная система состоит из головного и спинного мозга. К периферической нервной системе относятся нервные сплетения и нервы, отходящие от головного и спинного мозга. Все органы снабжены нервами – иннервированы. Нервы, выйдя из позвонков, образуют сплетения. Верхние конечности иннервирует плечевое сплетение, нижние конечности иннервирует крестцовое сплетение.
 Мышцы верхней конечности иннервируют следующие нервы: - плечо: переднюю группу мышц – мышечно-кожный нерв; заднюю группу – лучевой нерв. - предплечье: переднюю группу мышц – срединный и локтевой нервы; заднюю группу – лучевой нерв. - кисть: локтевой и срединный нервы. Мышцы нижней конечности иннервируют следующие нервы: - бедро: переднюю группу мышц – бедренный нерв, медиальную группу – запирательный нерв, заднюю группу – седалищный нерв. - голень: переднюю группу мышц – поверхностный малоберцовый нерв, заднюю группу – большеберцовый нерв. - стопу: подошвенные мышцы иннервируются из большеберцового нерва и из глубокого малоберцового нерва.
Мышцы верхней конечности иннервируют следующие нервы: - плечо: переднюю группу мышц – мышечно-кожный нерв; заднюю группу – лучевой нерв. - предплечье: переднюю группу мышц – срединный и локтевой нервы; заднюю группу – лучевой нерв. - кисть: локтевой и срединный нервы. Мышцы нижней конечности иннервируют следующие нервы: - бедро: переднюю группу мышц – бедренный нерв, медиальную группу – запирательный нерв, заднюю группу – седалищный нерв. - голень: переднюю группу мышц – поверхностный малоберцовый нерв, заднюю группу – большеберцовый нерв. - стопу: подошвенные мышцы иннервируются из большеберцового нерва и из глубокого малоберцового нерва.
 1. 2. 6 Кожа является наружным покровом тела человека. Она имеет сложное строение и выполняет многообразные функции. В коже различают три слоя: эпидермис – наружный слой; дерма – собственно кожа; подкожно-жировой слой. Общая площадь кожного покрова у взрослого человека равна 1, 5– 2, 0 м 2. Толщина кожи колеблется от 1 до 4 мм. Наиболее толстая кожа – на подошве стопы.
1. 2. 6 Кожа является наружным покровом тела человека. Она имеет сложное строение и выполняет многообразные функции. В коже различают три слоя: эпидермис – наружный слой; дерма – собственно кожа; подкожно-жировой слой. Общая площадь кожного покрова у взрослого человека равна 1, 5– 2, 0 м 2. Толщина кожи колеблется от 1 до 4 мм. Наиболее толстая кожа – на подошве стопы.
 В коже находится большое количество сальных и потовых желез. • Сальные железы располагаются в дерме на протяжении всей поверхности тела, кроме ладоней и подошв. Потовые железы располагаются в глубоком слое собственно кожи и представляют собой длинные трубочки, свернутые в клубочек. Выводной проток трубочки открывается на поверхность кожи маленьким отверстием – порой.
В коже находится большое количество сальных и потовых желез. • Сальные железы располагаются в дерме на протяжении всей поверхности тела, кроме ладоней и подошв. Потовые железы располагаются в глубоком слое собственно кожи и представляют собой длинные трубочки, свернутые в клубочек. Выводной проток трубочки открывается на поверхность кожи маленьким отверстием – порой.
 Общее количество потовых желез достигает у человека 2 -х миллионов, особенно много их на ладонях и подошвах. На стопе потовые железы распределены неравномерно. Наиболее густо (300– 350 на 1 см 2) они расположены на подошвенной поверхности стопы под сводом и в области головок плюсневых костей. Наименьшее количество потовых желез (130– 200 на 1 см 2) расположено в области наружных лодыжек и пяточного сухожилия.
Общее количество потовых желез достигает у человека 2 -х миллионов, особенно много их на ладонях и подошвах. На стопе потовые железы распределены неравномерно. Наиболее густо (300– 350 на 1 см 2) они расположены на подошвенной поверхности стопы под сводом и в области головок плюсневых костей. Наименьшее количество потовых желез (130– 200 на 1 см 2) расположено в области наружных лодыжек и пяточного сухожилия.
 Выделяемый пот представляет собой бесцветную соленую жидкость, содержащую около 98– 99% воды. В состав пота входят также: следы белка и мочевины, мочевая кислота, жиры, холестерин, хлористый натрий и т. д. При выделении пот имеет кислую реакцию. Под действием же бактерий отдельные вещества, входящие в состав пота, легко расщепляются, образуя летучие вещества, обладающие специфическим неприятным запахом, и аммиак, который сообщает поту щелочной характер.
Выделяемый пот представляет собой бесцветную соленую жидкость, содержащую около 98– 99% воды. В состав пота входят также: следы белка и мочевины, мочевая кислота, жиры, холестерин, хлористый натрий и т. д. При выделении пот имеет кислую реакцию. Под действием же бактерий отдельные вещества, входящие в состав пота, легко расщепляются, образуя летучие вещества, обладающие специфическим неприятным запахом, и аммиак, который сообщает поту щелочной характер.
 Исследования процесса влагоотделения стопы, проведенные во МТИЛПе, показали, что с поверхности герметически закрытой стопы человека, находящейся в покое, выделяется в среднем 1, 2 г/час; при умеренной нагрузке – от 1, 8 до 3, 2 г/час, при значительной нагрузке (более 6 ч) 12 г/час.
Исследования процесса влагоотделения стопы, проведенные во МТИЛПе, показали, что с поверхности герметически закрытой стопы человека, находящейся в покое, выделяется в среднем 1, 2 г/час; при умеренной нагрузке – от 1, 8 до 3, 2 г/час, при значительной нагрузке (более 6 ч) 12 г/час.
 Кожа человека выполняет ряд жизненно важных функций: - защитная функция: предохраняет организм от вредных воздействий со стороны внешней среды; - кожа препятствует потере воды; - дыхательная функция: через кожу в клетки проникает кислород; - кожа участвует в обмене веществ; - терморегулирующая функция: кожа является главным регулятором температуры тела; - кожа – это орган чувств. Она воспринимает температуру, давление, прикосновение, вибрацию. На 1 см 2 в среднем приходится 100– 200 болевых точек, 12– 15 холодовых точек, 1– 2 тепловых точек, 25 – точек давления.
Кожа человека выполняет ряд жизненно важных функций: - защитная функция: предохраняет организм от вредных воздействий со стороны внешней среды; - кожа препятствует потере воды; - дыхательная функция: через кожу в клетки проникает кислород; - кожа участвует в обмене веществ; - терморегулирующая функция: кожа является главным регулятором температуры тела; - кожа – это орган чувств. Она воспринимает температуру, давление, прикосновение, вибрацию. На 1 см 2 в среднем приходится 100– 200 болевых точек, 12– 15 холодовых точек, 1– 2 тепловых точек, 25 – точек давления.
 По данным В. И. Бусыгина и Е. И. Буканова при температуре окружающей среды 21 ºС на центральной части плантарной стороны стопы температура составляет 28, по краям – 26, на тыльной стороне температура в области пальцев – 25, подъема – 27, голени – 28 ºС. На температуру стопы влияет возраст человека, его физическая активность и температура окружающей среды. При изучении возрастных особенностей терморегуляции стопы получены следующие данные: Возраст, годы 1 – 3 4 – 7 8 – 12 18 – 25 36 - 60 61 – 90 Температура стопы, ºС 34, 5 32, 7 29, 8 26, 7 24, 4 19, 3 При уменьшении температуры окружающей среды средняя температура поверхности стопы понижается, что приводит к простудным заболеваниям. Все это необходимо учитывать при разработке конструкции утепленной обуви.
По данным В. И. Бусыгина и Е. И. Буканова при температуре окружающей среды 21 ºС на центральной части плантарной стороны стопы температура составляет 28, по краям – 26, на тыльной стороне температура в области пальцев – 25, подъема – 27, голени – 28 ºС. На температуру стопы влияет возраст человека, его физическая активность и температура окружающей среды. При изучении возрастных особенностей терморегуляции стопы получены следующие данные: Возраст, годы 1 – 3 4 – 7 8 – 12 18 – 25 36 - 60 61 – 90 Температура стопы, ºС 34, 5 32, 7 29, 8 26, 7 24, 4 19, 3 При уменьшении температуры окружающей среды средняя температура поверхности стопы понижается, что приводит к простудным заболеваниям. Все это необходимо учитывать при разработке конструкции утепленной обуви.
 Тема 1. 3 «Патологические отклонения в строении и функциях стопы» Причины статических деформаций стоп условно можно подразделить на внешние и внутренние. К внешним причинам относятся перегрузки, связанные, например, с характером работы, нерациональной обувью и т. д. Среди внутренних причин решающее значение имеет слабость мышечного аппарата.
Тема 1. 3 «Патологические отклонения в строении и функциях стопы» Причины статических деформаций стоп условно можно подразделить на внешние и внутренние. К внешним причинам относятся перегрузки, связанные, например, с характером работы, нерациональной обувью и т. д. Среди внутренних причин решающее значение имеет слабость мышечного аппарата.
 В классификации патологических состояний стоп от чрезмерной статической нагрузки Г. Н. Крамаренко предлагает выделять функциональную недостаточность, статические деформации, заболевания на фоне функциональной недостаточности и статических деформаций.
В классификации патологических состояний стоп от чрезмерной статической нагрузки Г. Н. Крамаренко предлагает выделять функциональную недостаточность, статические деформации, заболевания на фоне функциональной недостаточности и статических деформаций.
 • • • К наиболее важным и сравнительно часто встречающимся отклонениям в строении и функциях стопы относятся: - плоскостопие; - отклонение большого пальца наружу; - молоткообразные пальцы; - омозолелости, мозоли, натоптыши и потертости; - гипергидроз (усиленное потовыделение).
• • • К наиболее важным и сравнительно часто встречающимся отклонениям в строении и функциях стопы относятся: - плоскостопие; - отклонение большого пальца наружу; - молоткообразные пальцы; - омозолелости, мозоли, натоптыши и потертости; - гипергидроз (усиленное потовыделение).
 Плоскостопие, отклонение большого пальца наружу, молотообразные пальцы относятся к статическим деформациям стоп. • Статическое плоскостопие обычно развивается постепенно: стопа понемногу теряет ту характерную для человека выемку, которая находится под ее внутренним сводом, увеличивается в длину и ширину. Внутренний свод стопы может при этом опуститься настолько, что при наступании подошва полностью касается опоры (рисунок 3. 1, 3. 2). Кости стопы, принимающие участие в образовании ее сводов, смещаются при этом друг относительно друга.
Плоскостопие, отклонение большого пальца наружу, молотообразные пальцы относятся к статическим деформациям стоп. • Статическое плоскостопие обычно развивается постепенно: стопа понемногу теряет ту характерную для человека выемку, которая находится под ее внутренним сводом, увеличивается в длину и ширину. Внутренний свод стопы может при этом опуститься настолько, что при наступании подошва полностью касается опоры (рисунок 3. 1, 3. 2). Кости стопы, принимающие участие в образовании ее сводов, смещаются при этом друг относительно друга.
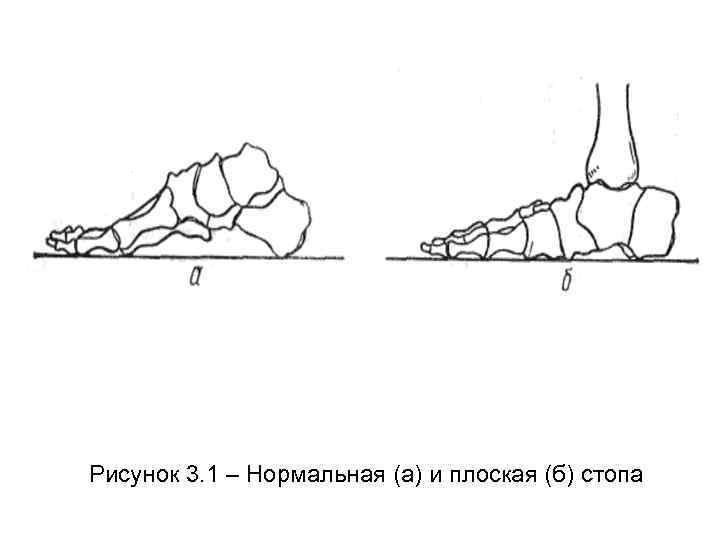 Рисунок 3. 1 – Нормальная (а) и плоская (б) стопа
Рисунок 3. 1 – Нормальная (а) и плоская (б) стопа
 Различают три степени продольного плоскостопия. • Первая степень (слабовыраженное продольное плоскостопие) характеризуется опусканием продольного свода под нагрузкой, усталостью в ногах (рисунок 3. 1, б). • Вторая степень (умеренно выраженное плоскостопие) характеризуется понижением продольного свода без нагрузки и значительным понижением при нагрузке; походка теряет эластичность, плавность (рисунок 3. 2, в). • Третья степень (резко выраженное продольное плоскостопие) характеризуется резким понижением свода, опорная поверхность значительно увеличивается, ходьба болезненная, затруднена, передний отдел стопы при ходьбе отводится наружу (рисунок 3. 2, г).
Различают три степени продольного плоскостопия. • Первая степень (слабовыраженное продольное плоскостопие) характеризуется опусканием продольного свода под нагрузкой, усталостью в ногах (рисунок 3. 1, б). • Вторая степень (умеренно выраженное плоскостопие) характеризуется понижением продольного свода без нагрузки и значительным понижением при нагрузке; походка теряет эластичность, плавность (рисунок 3. 2, в). • Третья степень (резко выраженное продольное плоскостопие) характеризуется резким понижением свода, опорная поверхность значительно увеличивается, ходьба болезненная, затруднена, передний отдел стопы при ходьбе отводится наружу (рисунок 3. 2, г).
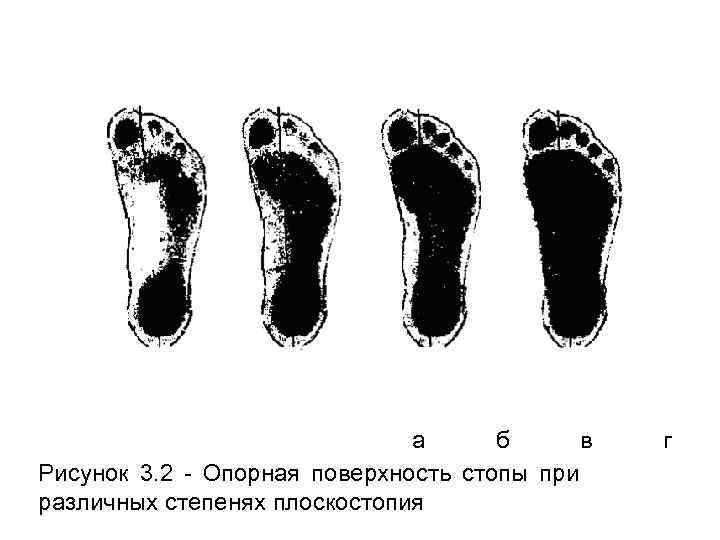 а б в Рисунок 3. 2 - Опорная поверхность стопы при различных степенях плоскостопия г
а б в Рисунок 3. 2 - Опорная поверхность стопы при различных степенях плоскостопия г
 Довольно частой деформацией стопы является отклонение большого пальца наружу (hallux valgus - можно перевести как: большой палец (hallux), который отклонился от средней линии (valgus)) (рисунок 3. 3). Многие ученые связывают эту деформацию с поперечным плоскостопием, т. е. распластыванием плюснефалангового сочленения. При отклонении большого пальца наружу головка первой плюсневой кости резко выступает внутрь, а согнутый большой палец располагается под вторым и третьим пальцами, или над ними. Походка при этом изменяется и сопровождается появлением болей. Одной из основных причин частого развития этой деформации у женщин считают ношение обуви с узкими носами и на высоких каблуках.
Довольно частой деформацией стопы является отклонение большого пальца наружу (hallux valgus - можно перевести как: большой палец (hallux), который отклонился от средней линии (valgus)) (рисунок 3. 3). Многие ученые связывают эту деформацию с поперечным плоскостопием, т. е. распластыванием плюснефалангового сочленения. При отклонении большого пальца наружу головка первой плюсневой кости резко выступает внутрь, а согнутый большой палец располагается под вторым и третьим пальцами, или над ними. Походка при этом изменяется и сопровождается появлением болей. Одной из основных причин частого развития этой деформации у женщин считают ношение обуви с узкими носами и на высоких каблуках.
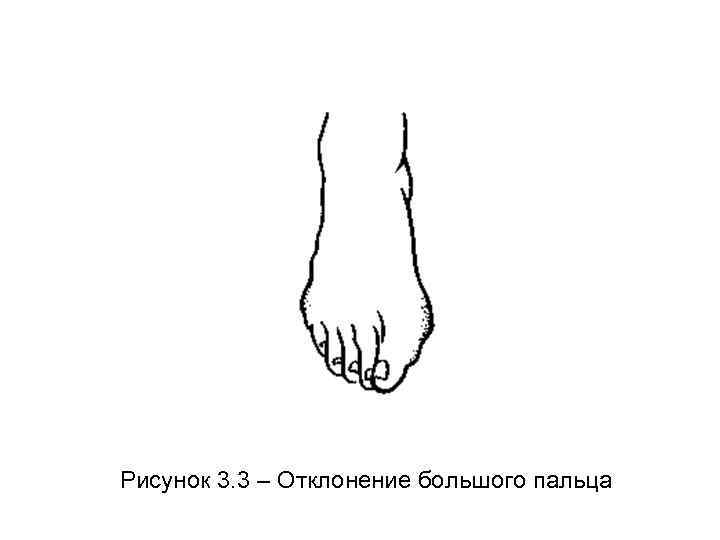 Рисунок 3. 3 – Отклонение большого пальца
Рисунок 3. 3 – Отклонение большого пальца
 Различают 3 степени поперечного плоскостопия (отклонения большого пальца наружу): I-я степень – угол отклонения первого пальца до 29 град. , II-я – до 39 град. , III-я – более 40 град. Вальгусная деформация (hallux valgus) является причиной возникновения бурсита первого пальца стопы, т. е. искривления сустава большого пальца.
Различают 3 степени поперечного плоскостопия (отклонения большого пальца наружу): I-я степень – угол отклонения первого пальца до 29 град. , II-я – до 39 град. , III-я – более 40 град. Вальгусная деформация (hallux valgus) является причиной возникновения бурсита первого пальца стопы, т. е. искривления сустава большого пальца.
 На рисунке 3. 4 показано, чем положение больного сустава отличается от положения здорового. В первую очередь происходит отклонение большого пальца кнаружи (вальгусное отклонение), деформируется передний отдел стопы, нарушается амортизация. По мере прогрессирования заболевания начинает страдать хрящ, развивается деформирующий артроз плюснефаланговых суставов, появляется хронический бурсит, головка I плюсневой кости разрастается ( «косточки» на первых пальцах стопы), появляется поперечная распластанность стопы.
На рисунке 3. 4 показано, чем положение больного сустава отличается от положения здорового. В первую очередь происходит отклонение большого пальца кнаружи (вальгусное отклонение), деформируется передний отдел стопы, нарушается амортизация. По мере прогрессирования заболевания начинает страдать хрящ, развивается деформирующий артроз плюснефаланговых суставов, появляется хронический бурсит, головка I плюсневой кости разрастается ( «косточки» на первых пальцах стопы), появляется поперечная распластанность стопы.
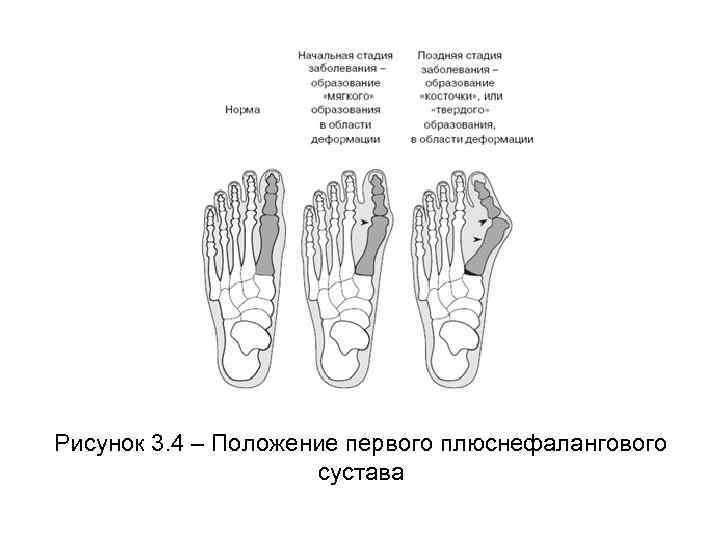 Рисунок 3. 4 – Положение первого плюснефалангового сустава
Рисунок 3. 4 – Положение первого плюснефалангового сустава
 Нередко встречается ненормальное строение стопы в виде молоткообразных пальцев, т. е. пальцы в этом случае согнуты в межфаланговых суставах, напоминая формой молоточки. При этом они в области суставов значительно выступают вверх и легко натираются обувью. Причиной является также отклонение большого пальца.
Нередко встречается ненормальное строение стопы в виде молоткообразных пальцев, т. е. пальцы в этом случае согнуты в межфаланговых суставах, напоминая формой молоточки. При этом они в области суставов значительно выступают вверх и легко натираются обувью. Причиной является также отклонение большого пальца.
 Функциональная недостаточность стоп характеризуется быстрой утомляемостью нижних конечностей, болезненностью стоп и голени, отечностью мягких тканей стоп, неустойчивостью суставов под нагрузкой (подвертывание стопы при ходьбе и беге). Видимых же изменений стопы при этом не наблюдается.
Функциональная недостаточность стоп характеризуется быстрой утомляемостью нижних конечностей, болезненностью стоп и голени, отечностью мягких тканей стоп, неустойчивостью суставов под нагрузкой (подвертывание стопы при ходьбе и беге). Видимых же изменений стопы при этом не наблюдается.
 Омозолелость представляет собой приобретенное утолщение кожи, обычно ограниченное небольшим участком. Причиной омозолелости является систематическое давление отдельных участков и деталей обуви на поверхность стопы или их трение. Утолщению подвергается главным образом роговой слой кожи. Наиболее часто омозолелость развивается на подошве стопы.
Омозолелость представляет собой приобретенное утолщение кожи, обычно ограниченное небольшим участком. Причиной омозолелости является систематическое давление отдельных участков и деталей обуви на поверхность стопы или их трение. Утолщению подвергается главным образом роговой слой кожи. Наиболее часто омозолелость развивается на подошве стопы.
 Разновидностью омозолелости является мозоль (натоптыш), развивающаяся на стопе при систематическом трении или давлении обуви. Мозоль характеризуется значительной толщиной рогового слоя, уходящего в глубину собственно кожи. В тех случаях, когда давление или трение имеет относительно небольшую величину и концентрируется на небольшом участке стопы, образуется потертость.
Разновидностью омозолелости является мозоль (натоптыш), развивающаяся на стопе при систематическом трении или давлении обуви. Мозоль характеризуется значительной толщиной рогового слоя, уходящего в глубину собственно кожи. В тех случаях, когда давление или трение имеет относительно небольшую величину и концентрируется на небольшом участке стопы, образуется потертость.
 Гипергидроз – усиленное потовыделение стопы – представляет собой расстройство функций потовых желез. При этом общее количество пота, выделяемого кожным покровом, значительно выше обычного, и состав его может отличаться от нормального. Избыток выделения пота приводит к тому, что обувь, приспособленная к нормальному выделению влаги, становится влажной. Это, в свою очередь, приводит к раздражению поверхности стопы и может вызвать заболевание ее кожного покрова. При разложении пота образуется много щелочи, что приводит к разрушению материалов обуви.
Гипергидроз – усиленное потовыделение стопы – представляет собой расстройство функций потовых желез. При этом общее количество пота, выделяемого кожным покровом, значительно выше обычного, и состав его может отличаться от нормального. Избыток выделения пота приводит к тому, что обувь, приспособленная к нормальному выделению влаги, становится влажной. Это, в свою очередь, приводит к раздражению поверхности стопы и может вызвать заболевание ее кожного покрова. При разложении пота образуется много щелочи, что приводит к разрушению материалов обуви.
 Статические деформации и функциональная недостаточность стоп снижают трудоспособность человека. К мероприятиям по профилактике и лечению деформаций стоп относится правильное проектирование обуви, рациональные условия труда и быта (не связанные с ношением тяжести или длительным стоянием), физические упражнения, массаж и применение корригирующих приспособлений. Их назначение – предохранить стопы от прогрессирования деформаций, разгрузить мышцы и связочный аппарат стоп от перегрузок или защитить болезненные участки стоп.
Статические деформации и функциональная недостаточность стоп снижают трудоспособность человека. К мероприятиям по профилактике и лечению деформаций стоп относится правильное проектирование обуви, рациональные условия труда и быта (не связанные с ношением тяжести или длительным стоянием), физические упражнения, массаж и применение корригирующих приспособлений. Их назначение – предохранить стопы от прогрессирования деформаций, разгрузить мышцы и связочный аппарат стоп от перегрузок или защитить болезненные участки стоп.
 Наиболее распространенным видом корригирующих приспособлений являются стельки - супинаторы (рисунок 3. 5, а). При поперечном плоскостопии можно применять кожаные стельки с выпуклостью из мягкого поропласта для поддержания поперечного свода (рисунок 3. 5, б, в). Кроме того, чтобы стянуть стопу в средней части рекомендуется применять манжеты из бандажной резины или резиновой тесьмы с вшитыми для поддержания поперечного свода прокладками (рисунок 3. 5, г).
Наиболее распространенным видом корригирующих приспособлений являются стельки - супинаторы (рисунок 3. 5, а). При поперечном плоскостопии можно применять кожаные стельки с выпуклостью из мягкого поропласта для поддержания поперечного свода (рисунок 3. 5, б, в). Кроме того, чтобы стянуть стопу в средней части рекомендуется применять манжеты из бандажной резины или резиновой тесьмы с вшитыми для поддержания поперечного свода прокладками (рисунок 3. 5, г).
 При отклонении большого пальца между первым и вторым пальцем вставляют прокладку в форме катушки, которая отклоняет большой палец внутрь (рисунок 3. 5, д). У детей исправить деформации пальцев, в том числе и молоткообразных, значительно легче. Для этого используется приспособление в виде полиуретановой гребенки с отверстиями для пальцев (рисунок 3. 5, е), которое укладывают с тыльной стороны на основания пальцев, а зубья – между пальцам.
При отклонении большого пальца между первым и вторым пальцем вставляют прокладку в форме катушки, которая отклоняет большой палец внутрь (рисунок 3. 5, д). У детей исправить деформации пальцев, в том числе и молоткообразных, значительно легче. Для этого используется приспособление в виде полиуретановой гребенки с отверстиями для пальцев (рисунок 3. 5, е), которое укладывают с тыльной стороны на основания пальцев, а зубья – между пальцам.
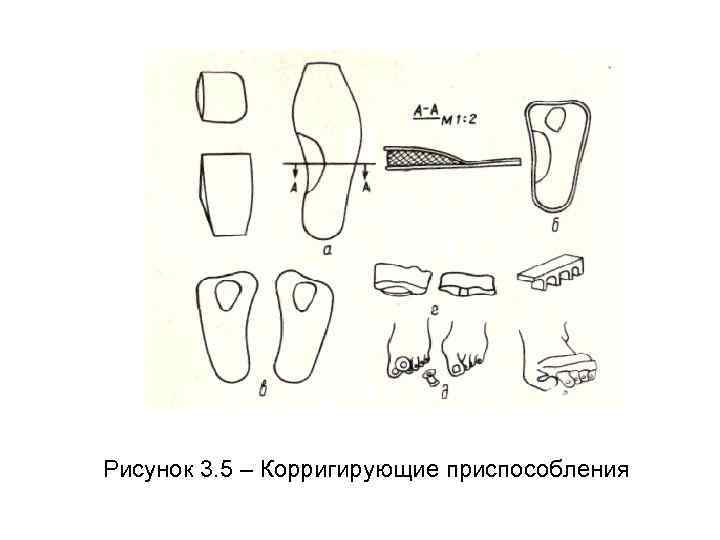 Рисунок 3. 5 – Корригирующие приспособления
Рисунок 3. 5 – Корригирующие приспособления
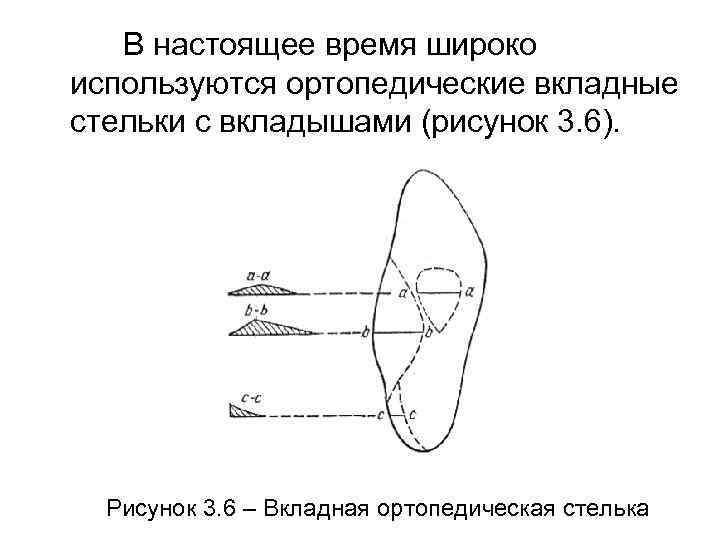 В настоящее время широко используются ортопедические вкладные стельки с вкладышами (рисунок 3. 6). Рисунок 3. 6 – Вкладная ортопедическая стелька
В настоящее время широко используются ортопедические вкладные стельки с вкладышами (рисунок 3. 6). Рисунок 3. 6 – Вкладная ортопедическая стелька


