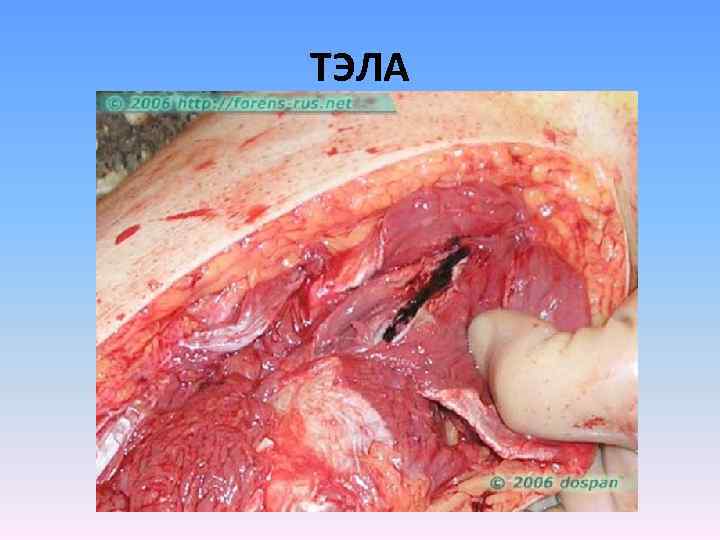
ТЭЛА
ТЭЛА
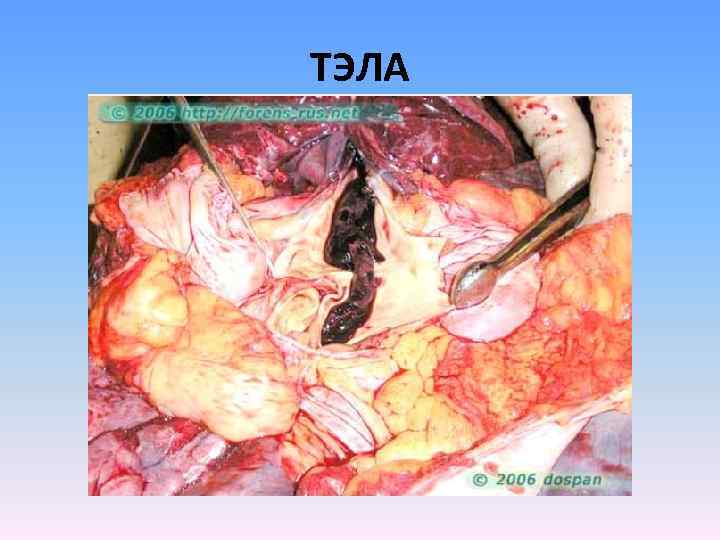
 ТЭЛА
ТЭЛА
 ТЭЛА
ТЭЛА
 Клинически ТЭЛА классифицируется на следующие типы: • массивная — поражены более 50 % сосудов легких, при этом у больного бывает потеря сознания, шок, падение артериального давления, недостаточность функции правого желудочка; • субмассивная — поражены от 30 до 50 % сосудов легких; у больного одышка, нормальное артериальное давление, функция правого желудочка нарушается в меньшей степени; • немассивная — поражены менее 30 % сопровождается одышкой, функция правого желудочка не страдает.
Клинически ТЭЛА классифицируется на следующие типы: • массивная — поражены более 50 % сосудов легких, при этом у больного бывает потеря сознания, шок, падение артериального давления, недостаточность функции правого желудочка; • субмассивная — поражены от 30 до 50 % сосудов легких; у больного одышка, нормальное артериальное давление, функция правого желудочка нарушается в меньшей степени; • немассивная — поражены менее 30 % сопровождается одышкой, функция правого желудочка не страдает.
 ПАТОГЕНЕЗ • Подавление выработки сурфактанта с локальными респираторными нарушениями в форме возникновения ателектаза или бронхоспазма с эмфиземой легкого. • Несоответствие перфузионно вентиляционных отношений в малом круге, возникновение перфузионного дефицита с гипоксемией. • Гипертензия в системе легочной артерии на основе анатомической окклюзии сосуда, рефлекторных и гуморальных механизмов спазма артериол вследствие фармакологических воздействий биологически активных факторов из субстанции тромба с развитием синдрома острого и подострого легочного сердца.
ПАТОГЕНЕЗ • Подавление выработки сурфактанта с локальными респираторными нарушениями в форме возникновения ателектаза или бронхоспазма с эмфиземой легкого. • Несоответствие перфузионно вентиляционных отношений в малом круге, возникновение перфузионного дефицита с гипоксемией. • Гипертензия в системе легочной артерии на основе анатомической окклюзии сосуда, рефлекторных и гуморальных механизмов спазма артериол вследствие фармакологических воздействий биологически активных факторов из субстанции тромба с развитием синдрома острого и подострого легочного сердца.
 • Уменьшение сердечного выброса с падением артериального давления в системе большого круга при повышении общего периферического сосудистого сопротивления. • Развитие осложнений: инфаркта легкого, плеврита, пневмонии, недостаточности кровообращения и других. • Формирование посттромбоэмболического пневмосклероза с синдромам хронического легочного сердца, дыхательной и сердечной недостаточностью.
• Уменьшение сердечного выброса с падением артериального давления в системе большого круга при повышении общего периферического сосудистого сопротивления. • Развитие осложнений: инфаркта легкого, плеврита, пневмонии, недостаточности кровообращения и других. • Формирование посттромбоэмболического пневмосклероза с синдромам хронического легочного сердца, дыхательной и сердечной недостаточностью.
 Прогноз • Тромбоэмболия мелких ветвей легочной артерии без рецидивирования имеет, как правило, относительно благоприятной прогноз, с последствиями, зависящими от вида осложнения и исхода его. У части больных развивается очаговый пневмосклероз, локальный спаечный процесс в плевральной полости без прогрессирования. При рецидивирующем течении возможно многолетнее течение процесса с прогрессирующим поражением легких, развитием посттромбоэмболического пневмосклероза с нарастающей легочной гипертензией и развитием синдрома хронического легочного сердца. • При массивной и субмассивной ТЭЛА в случаях выживания после острых клинических проявлений по завершению реканализации пораженного сосуда отмечается у большинства прогрессирующая легочная гипертония с синдромом хронического легочного сердца, декомпенсация которого наступает в ближайшие 3 5 лет.
Прогноз • Тромбоэмболия мелких ветвей легочной артерии без рецидивирования имеет, как правило, относительно благоприятной прогноз, с последствиями, зависящими от вида осложнения и исхода его. У части больных развивается очаговый пневмосклероз, локальный спаечный процесс в плевральной полости без прогрессирования. При рецидивирующем течении возможно многолетнее течение процесса с прогрессирующим поражением легких, развитием посттромбоэмболического пневмосклероза с нарастающей легочной гипертензией и развитием синдрома хронического легочного сердца. • При массивной и субмассивной ТЭЛА в случаях выживания после острых клинических проявлений по завершению реканализации пораженного сосуда отмечается у большинства прогрессирующая легочная гипертония с синдромом хронического легочного сердца, декомпенсация которого наступает в ближайшие 3 5 лет.
 ФАКТОРЫ РИСКА ТЭЛА: 1. Наличие фоновых заболеваний сердечно сосудистой системы с недостаточностью кровообращения; 2. Онкологические заболевания; 3. Недавно перенесенные хирургические операции, особенно на органах брюшной полости и малого таза; 4. Вмешательства с катетеризацией подключичных вен; 5. Послеродовой период; 6. Наличие предшествовавшего периода гиподинамии из за различных причин, особенно у пациентов в возрасте старше 40 лет; 7. Ожирение; 8. Прием эстрогенов; 9. Хроническая венозная недостаточность нижних конечностей.
ФАКТОРЫ РИСКА ТЭЛА: 1. Наличие фоновых заболеваний сердечно сосудистой системы с недостаточностью кровообращения; 2. Онкологические заболевания; 3. Недавно перенесенные хирургические операции, особенно на органах брюшной полости и малого таза; 4. Вмешательства с катетеризацией подключичных вен; 5. Послеродовой период; 6. Наличие предшествовавшего периода гиподинамии из за различных причин, особенно у пациентов в возрасте старше 40 лет; 7. Ожирение; 8. Прием эстрогенов; 9. Хроническая венозная недостаточность нижних конечностей.
 • • • Клиника внезапно возникшая одышка, удушье, нехватка воздуха, общая слабость, головокружение; сдавливающая боль, стеснение в груди падение артериального давления умеренная тахикардия, возможны приступы мерцательной аритмии кожные покровы: пепельно серые, цианотичные, влажные при низком артериальном давлении
• • • Клиника внезапно возникшая одышка, удушье, нехватка воздуха, общая слабость, головокружение; сдавливающая боль, стеснение в груди падение артериального давления умеренная тахикардия, возможны приступы мерцательной аритмии кожные покровы: пепельно серые, цианотичные, влажные при низком артериальном давлении
 При инфаркте легкого отмечаются острые боли в грудной клетке, усиливающиеся при дыхании и кашле. Могут наблюдаться резкие боли в правом подреберье, сочетающиеся с парезом кишечника, икотой, симптомами раздражения брюшины, связанные с острым набуханием печени правожелудочковой недостаточности или с развитием массивного инфаркта правого легкого.
При инфаркте легкого отмечаются острые боли в грудной клетке, усиливающиеся при дыхании и кашле. Могут наблюдаться резкие боли в правом подреберье, сочетающиеся с парезом кишечника, икотой, симптомами раздражения брюшины, связанные с острым набуханием печени правожелудочковой недостаточности или с развитием массивного инфаркта правого легкого.
 Синдром острого легочного сердца проявляется набуханием шейных вен, патологической пульсацией в эпигастральной области. Во втором межреберье слева от грудины выслушиваются акцент II тона и систолический шум над мечевидным отростком или в четвертом межреберье у левого края грудины отмечается ритм галопа. Значительно повышено центральное венозное давление (ЦВД). Артериальная гипотензия (транзиторная или стойкая) – характерный признак ТЭЛА, обусловленный эмболической блокадой легочного кровотока, приводящей к резкому уменьшению притока крови к левой половине сердца. Выраженная артериальная гипотензия, как правило, свидетельствует о наличии массивной ТЭЛА.
Синдром острого легочного сердца проявляется набуханием шейных вен, патологической пульсацией в эпигастральной области. Во втором межреберье слева от грудины выслушиваются акцент II тона и систолический шум над мечевидным отростком или в четвертом межреберье у левого края грудины отмечается ритм галопа. Значительно повышено центральное венозное давление (ЦВД). Артериальная гипотензия (транзиторная или стойкая) – характерный признак ТЭЛА, обусловленный эмболической блокадой легочного кровотока, приводящей к резкому уменьшению притока крови к левой половине сердца. Выраженная артериальная гипотензия, как правило, свидетельствует о наличии массивной ТЭЛА.
 Инфаркт легкого Клинические признаки 1. Боли в грудной клетке, 2. Кровохарканье, 3. Одышка, 4. Тахикардия, 5. Крепитация, 6. Влажные хрипы над соответствующим участком легкого, 7. Повышение температуры тела.
Инфаркт легкого Клинические признаки 1. Боли в грудной клетке, 2. Кровохарканье, 3. Одышка, 4. Тахикардия, 5. Крепитация, 6. Влажные хрипы над соответствующим участком легкого, 7. Повышение температуры тела.
 Женевская шкала (G. le Gal et al. , 2006): — тахикардия свыше 95 уд/мин — 5 баллов; — ЧСС 75– 94 уд/мин — 3 балла; — клинические признаки тромбоза глубоких вен нижних конечностей (боль при пальпации + отек нижних конечностей) — 4 балла; — подозрение на тромбоз глубоких вен нижних конечностей (боль в одной конечности) — 3 балла; — подтвержденные тромбоз глубоких вен нижних конечностей или ТЭЛА в анамнезе — 2 балла; — хирургическое вмешательство или перелом на протяжении последнего месяца — 2 балла; — кровохарканье — 2 балла; — онкологическая патология — 2 балла; — возраст более 65 лет — 1 балл. Если сумма не превышает 3 баллов, вероятность ТЭЛА низкая, при сумме баллов 4– 10 — умеренная, свыше 11 баллов — высокая.
Женевская шкала (G. le Gal et al. , 2006): — тахикардия свыше 95 уд/мин — 5 баллов; — ЧСС 75– 94 уд/мин — 3 балла; — клинические признаки тромбоза глубоких вен нижних конечностей (боль при пальпации + отек нижних конечностей) — 4 балла; — подозрение на тромбоз глубоких вен нижних конечностей (боль в одной конечности) — 3 балла; — подтвержденные тромбоз глубоких вен нижних конечностей или ТЭЛА в анамнезе — 2 балла; — хирургическое вмешательство или перелом на протяжении последнего месяца — 2 балла; — кровохарканье — 2 балла; — онкологическая патология — 2 балла; — возраст более 65 лет — 1 балл. Если сумма не превышает 3 баллов, вероятность ТЭЛА низкая, при сумме баллов 4– 10 — умеренная, свыше 11 баллов — высокая.
 Рентгенологические признаки: • высокое стояние купола диафрагмы на стороне поражения • ателектазы • плевральный выпот • инфильтрат (обычно он расположен субплеврально или имеет конусообразную форму с вершиной, обращённой к воротам лёгких) • обрыв хода сосуда (симптом «ампутации» ) • локальное уменьшение лёгочной васкуляризации (симптом Вестермарка) • полнокровие корней лёгких • возможно выбухание ствола лёгочной артерии.
Рентгенологические признаки: • высокое стояние купола диафрагмы на стороне поражения • ателектазы • плевральный выпот • инфильтрат (обычно он расположен субплеврально или имеет конусообразную форму с вершиной, обращённой к воротам лёгких) • обрыв хода сосуда (симптом «ампутации» ) • локальное уменьшение лёгочной васкуляризации (симптом Вестермарка) • полнокровие корней лёгких • возможно выбухание ствола лёгочной артерии.
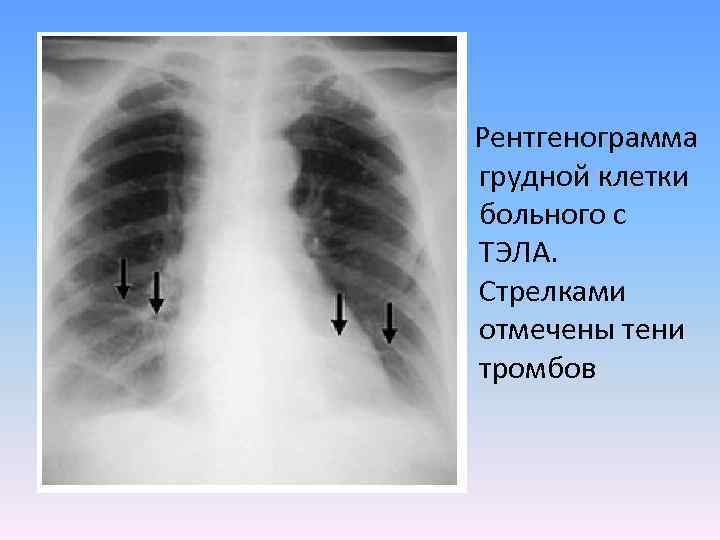 Рентгенограмма грудной клетки больного с ТЭЛА. Стрелками отмечены тени тромбов
Рентгенограмма грудной клетки больного с ТЭЛА. Стрелками отмечены тени тромбов
 Эхокардиография • С помощью Эко. КГ при ТЭЛА можно выявить дилатацию правого желудочка, гипокинез стенки правого желудочка, выбухание межжелудочковой перегородки в сторону левого желудочка, признаки лёгочной гипертензии. УЗИ периферических вен • УЗИ периферических вен в ряде случаев помогает выявить источник тромбоэмболии — характерным признаком считают неспадение вены при надавливании на неё ультразвуковым датчиком (в просвете вены находится тромб).
Эхокардиография • С помощью Эко. КГ при ТЭЛА можно выявить дилатацию правого желудочка, гипокинез стенки правого желудочка, выбухание межжелудочковой перегородки в сторону левого желудочка, признаки лёгочной гипертензии. УЗИ периферических вен • УЗИ периферических вен в ряде случаев помогает выявить источник тромбоэмболии — характерным признаком считают неспадение вены при надавливании на неё ультразвуковым датчиком (в просвете вены находится тромб).
 Сцинтиграфия лёгких • Метод высокоинформативен. Дефект перфузии указывает на отсутствие или уменьшение кровотока из за окклюзии сосуда тромбом. Нормальная сцинтиграмма лёгких позволяет с точностью до 90% исключить ТЭЛА. Ангиопульмонография • Позволяет точно определить локализацию и размеры тромба. Критериями достоверного диагноза считают внезапный обрыв ветви лёгочной артерии и контуры тромба, критериями вероятного диагноза — резкое сужение ветви лёгочной артерии и медленное вымывание контраста.
Сцинтиграфия лёгких • Метод высокоинформативен. Дефект перфузии указывает на отсутствие или уменьшение кровотока из за окклюзии сосуда тромбом. Нормальная сцинтиграмма лёгких позволяет с точностью до 90% исключить ТЭЛА. Ангиопульмонография • Позволяет точно определить локализацию и размеры тромба. Критериями достоверного диагноза считают внезапный обрыв ветви лёгочной артерии и контуры тромба, критериями вероятного диагноза — резкое сужение ветви лёгочной артерии и медленное вымывание контраста.
 Лечение ТЭЛА Основной целью лечебных мероприятий при ТЭЛА являются нормализация (улучшение) перфузии легких и предотвращение развития тяжелой хронической постэмболической легочной гипертензии. Общие лечебные мероприятия при подозрении на ТЭЛА до и в процессе обследования включают: соблюдение строгого постельного режима с целью предупреждения рецидива ТЭЛА; катетеризацию центральной вены для проведения инфузионной терапии и измерения ЦВД; внутривенное болюсное введение 10 000 ЕД гепарина; ингаляция кислорода через носовой катетер; при развитии кардиогенного шока назначение внутривенной инфузии допамина, реополиглюкина, присоединении инфаркт пневмонии – антибиотиков.
Лечение ТЭЛА Основной целью лечебных мероприятий при ТЭЛА являются нормализация (улучшение) перфузии легких и предотвращение развития тяжелой хронической постэмболической легочной гипертензии. Общие лечебные мероприятия при подозрении на ТЭЛА до и в процессе обследования включают: соблюдение строгого постельного режима с целью предупреждения рецидива ТЭЛА; катетеризацию центральной вены для проведения инфузионной терапии и измерения ЦВД; внутривенное болюсное введение 10 000 ЕД гепарина; ингаляция кислорода через носовой катетер; при развитии кардиогенного шока назначение внутривенной инфузии допамина, реополиглюкина, присоединении инфаркт пневмонии – антибиотиков.
 Затем переходят на один из следующих режимов лечения: • непрерывная внутривенная инфузия со скоростью 1000 ЕД/ч; • прерывистое внутривенное введение по 5000 ЕД каждые 4 ч; • подкожное введение по 5000 ЕД каждые 4 ч. Независимо от способа и кратности введения суточная доза гепарина должна составлять 30 000 ЕД. Продолжительность гепаринотерапии не менее 7 10 дней, поскольку в эти сроки происходят лизис и/или организация тромба.
Затем переходят на один из следующих режимов лечения: • непрерывная внутривенная инфузия со скоростью 1000 ЕД/ч; • прерывистое внутривенное введение по 5000 ЕД каждые 4 ч; • подкожное введение по 5000 ЕД каждые 4 ч. Независимо от способа и кратности введения суточная доза гепарина должна составлять 30 000 ЕД. Продолжительность гепаринотерапии не менее 7 10 дней, поскольку в эти сроки происходят лизис и/или организация тромба.
 За 3 5 дней до предполагаемой отмены гепарина назначают антикоагулянты непрямого действия (варфарин, фенилин), так как они вначале снижают уровень протеина С, что может вызвать тромбозы. Адекватность дозы непрямых антикоагулянтов контролируется путем определения протромбинового времени, величина которого должна превышать исходный уровень в 1, 5 2 раза (МНО –на уровне 2, 0 3, 0). Продолжительность лечения непрямыми антикоагулянтами должна составлять не менее 3 мес. , после рецидива флеботромбоза или ТЭЛА – 12 мес. и более.
За 3 5 дней до предполагаемой отмены гепарина назначают антикоагулянты непрямого действия (варфарин, фенилин), так как они вначале снижают уровень протеина С, что может вызвать тромбозы. Адекватность дозы непрямых антикоагулянтов контролируется путем определения протромбинового времени, величина которого должна превышать исходный уровень в 1, 5 2 раза (МНО –на уровне 2, 0 3, 0). Продолжительность лечения непрямыми антикоагулянтами должна составлять не менее 3 мес. , после рецидива флеботромбоза или ТЭЛА – 12 мес. и более.
 СТРЕПТОКИНАЗА начинают с внутривенного введения 250 000 ЕД (инактивирующая доза) препарата в 50 мл 5% раствора глюкозы в течение 30 мин, затем на протяжении 12 – 24 ч продолжается инфузия препарата со скоростью 100 000 ЕД/ч. Для профилактики аллергических реакций одновременно с инактивирующей дозой стрептокиназы вводят 60 90 мг преднизолона.
СТРЕПТОКИНАЗА начинают с внутривенного введения 250 000 ЕД (инактивирующая доза) препарата в 50 мл 5% раствора глюкозы в течение 30 мин, затем на протяжении 12 – 24 ч продолжается инфузия препарата со скоростью 100 000 ЕД/ч. Для профилактики аллергических реакций одновременно с инактивирующей дозой стрептокиназы вводят 60 90 мг преднизолона.
 БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
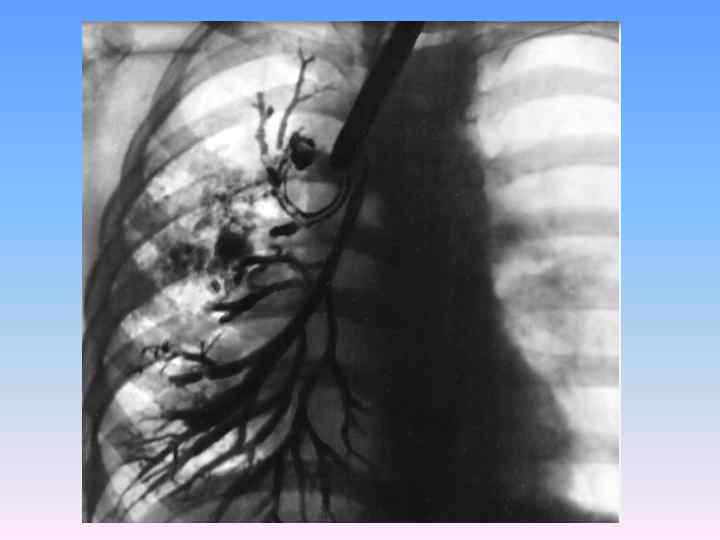
 СТАДИИ РАЗВИТИЯ БРОНХОЭКТАЗИИ • в I стадии изменения ограничиваются расширением мелких бронхов до диаметра 0, 5 1, 5 см. Стенки бронхов выстланы цилиндрическим эпителием. Полости расширенных бронхов наполнены слизью. Нагноения в этой стадии нет. • Во II стадии присоединяются воспалительные изменения в стенках бронхов и нагноение. Расширенные бронхи содержат гной. Целостность эпителия нарушается, цилиндрический эпителий мес тами заменяется многослойным плоским Местами он слущивается, образуются изъязвления слизистой оболочки В подслизистом слое развивается рубцовая соединительная ткань. • В III стадии нагноительный процесс из бронхов переходит на окружающую легочную ткань с развитием пневмосклероза Бронхи значительно расширены, в их утолщенных стенках имеются явления некроза и воспаления с мощным развитием склероза перибронхиальной соединительной ткани. Полости расширенных бронхов за полнены гноем. В этой стадии отмечаются значительные дистрофические изменения миокарда и паренхиматозных органов, обусловленные хронической гнойной интоксикацией.
СТАДИИ РАЗВИТИЯ БРОНХОЭКТАЗИИ • в I стадии изменения ограничиваются расширением мелких бронхов до диаметра 0, 5 1, 5 см. Стенки бронхов выстланы цилиндрическим эпителием. Полости расширенных бронхов наполнены слизью. Нагноения в этой стадии нет. • Во II стадии присоединяются воспалительные изменения в стенках бронхов и нагноение. Расширенные бронхи содержат гной. Целостность эпителия нарушается, цилиндрический эпителий мес тами заменяется многослойным плоским Местами он слущивается, образуются изъязвления слизистой оболочки В подслизистом слое развивается рубцовая соединительная ткань. • В III стадии нагноительный процесс из бронхов переходит на окружающую легочную ткань с развитием пневмосклероза Бронхи значительно расширены, в их утолщенных стенках имеются явления некроза и воспаления с мощным развитием склероза перибронхиальной соединительной ткани. Полости расширенных бронхов за полнены гноем. В этой стадии отмечаются значительные дистрофические изменения миокарда и паренхиматозных органов, обусловленные хронической гнойной интоксикацией.
 КЛИНИКА I. Начальная стадия • Кашель непостоянный, мокрота слизисто гнойная. Обострения заболевания с клинической картиной бронхопневмонии редкие. При бронхографии выявляются цилиндрические бронхоэктазы в пределах одного легочного сегмента. II. Стадия нагноения бронхоэктазов. • Может быть подразделена на два периода: • а) заболевание протекает клинически как гнойный бронхит с обострениями в виде бронхопневмоний, • б) за болевание протекает с выраженными симптомами бронхоэктатиче ской болезни, кашель постоянный, с выделением гнойной мокроты от 100 до 200 мл/сут, нередко бывают кровохарканья и кровоте чения; обострения в виде бронхопневмоний 2 3 раза в год. По является гнойная интоксикация, дыхательная недостаточность При рентгенологическом исследовании обнаруживают распространенное +поражение (1 2 доли), участки фиброза легочной ткани; в периоды обострения фокусы пневмонии.
КЛИНИКА I. Начальная стадия • Кашель непостоянный, мокрота слизисто гнойная. Обострения заболевания с клинической картиной бронхопневмонии редкие. При бронхографии выявляются цилиндрические бронхоэктазы в пределах одного легочного сегмента. II. Стадия нагноения бронхоэктазов. • Может быть подразделена на два периода: • а) заболевание протекает клинически как гнойный бронхит с обострениями в виде бронхопневмоний, • б) за болевание протекает с выраженными симптомами бронхоэктатиче ской болезни, кашель постоянный, с выделением гнойной мокроты от 100 до 200 мл/сут, нередко бывают кровохарканья и кровоте чения; обострения в виде бронхопневмоний 2 3 раза в год. По является гнойная интоксикация, дыхательная недостаточность При рентгенологическом исследовании обнаруживают распространенное +поражение (1 2 доли), участки фиброза легочной ткани; в периоды обострения фокусы пневмонии.
 III. Стадия деструкции. Также может быть подразделена на два периода: а) тяжелое течение заболевания с выраженной гной интоксикацией Мокрота гнойная до 500 600 мл/сут; часто кровохарканье, легочные кровотечения, появляются частично обратимые нарушения функции печени и почек. Рентгенологически выявляют множество мешотчатых бронхоэктазов, распространенный пневмосклероз, смещение средостения в сторону пораженного легкого; б) то же, а также тяжелые расстройства сердечной деятельности, дыхательная недостаточность, необратимые дистрофические изменения печени и почек
III. Стадия деструкции. Также может быть подразделена на два периода: а) тяжелое течение заболевания с выраженной гной интоксикацией Мокрота гнойная до 500 600 мл/сут; часто кровохарканье, легочные кровотечения, появляются частично обратимые нарушения функции печени и почек. Рентгенологически выявляют множество мешотчатых бронхоэктазов, распространенный пневмосклероз, смещение средостения в сторону пораженного легкого; б) то же, а также тяжелые расстройства сердечной деятельности, дыхательная недостаточность, необратимые дистрофические изменения печени и почек
 Оперативное лечение Показано больным с заболеванием II III (а) стадий при отсутствии противопоказаний, обусловленных сопутствующими заболеваниями. При заболевании III(б) стадии радикальная операция невыполнима из за распространенности процесса и необратимых нарушений функции внутренних органов. Целесообразно оперировать больных в возрасте до 45 лет, так как позже больные операцию переносят значительно хуже и компенсаторные процессы после нее значительно нарушаются. Операция заключается в удалении пораженной части легкого Выполняют сегментэктомию, лобэктомию, билобэктомию, пульмонэктомию. При ограниченных двусторонних поражениях возможны двусторонние резекции легких. Их выполняют одномоментно или последовательно сначала на одной, затем на другой стороне, начиная с легкого, в котором изменения наиболее выражены. При определении объема операции необходимо помнить о частом сочетании поражения бронхоэктазиями нижней доли с поражением языч кового сегмента (слева) и средней доли (справа). После операции даже при большом объеме удаляемой части легкого (или лег ких) у людей молодого возраста быстро улучшается состояние и восстанавливается трудоспособность.
Оперативное лечение Показано больным с заболеванием II III (а) стадий при отсутствии противопоказаний, обусловленных сопутствующими заболеваниями. При заболевании III(б) стадии радикальная операция невыполнима из за распространенности процесса и необратимых нарушений функции внутренних органов. Целесообразно оперировать больных в возрасте до 45 лет, так как позже больные операцию переносят значительно хуже и компенсаторные процессы после нее значительно нарушаются. Операция заключается в удалении пораженной части легкого Выполняют сегментэктомию, лобэктомию, билобэктомию, пульмонэктомию. При ограниченных двусторонних поражениях возможны двусторонние резекции легких. Их выполняют одномоментно или последовательно сначала на одной, затем на другой стороне, начиная с легкого, в котором изменения наиболее выражены. При определении объема операции необходимо помнить о частом сочетании поражения бронхоэктазиями нижней доли с поражением языч кового сегмента (слева) и средней доли (справа). После операции даже при большом объеме удаляемой части легкого (или лег ких) у людей молодого возраста быстро улучшается состояние и восстанавливается трудоспособность.
 ТУБЕРКУЛЕЗ ЛЕГКИХ
ТУБЕРКУЛЕЗ ЛЕГКИХ
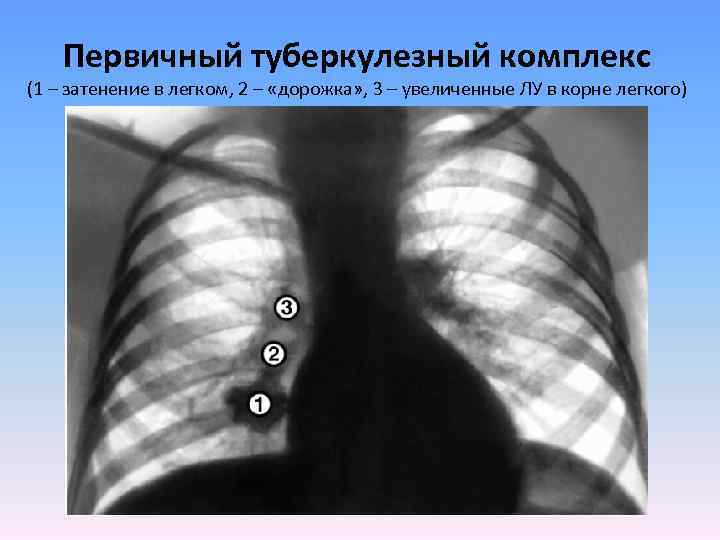 Первичный туберкулезный комплекс (1 – затенение в легком, 2 – «дорожка» , 3 – увеличенные ЛУ в корне легкого)
Первичный туберкулезный комплекс (1 – затенение в легком, 2 – «дорожка» , 3 – увеличенные ЛУ в корне легкого)
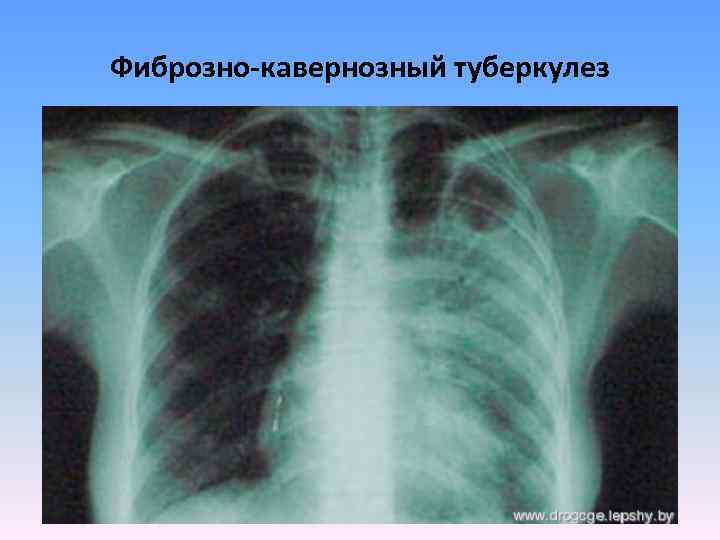 Фиброзно-кавернозный туберкулез
Фиброзно-кавернозный туберкулез
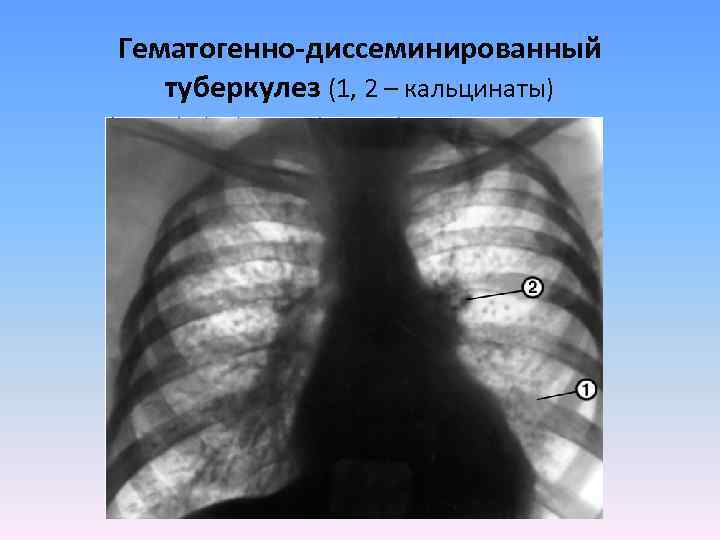 Гематогенно-диссеминированный туберкулез (1, 2 – кальцинаты)
Гематогенно-диссеминированный туберкулез (1, 2 – кальцинаты)
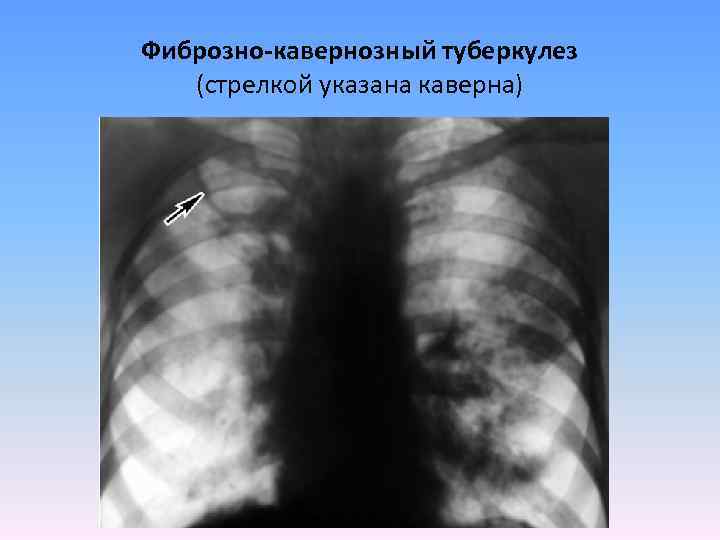 Фиброзно-кавернозный туберкулез (стрелкой указана каверна)
Фиброзно-кавернозный туберкулез (стрелкой указана каверна)
 Хирургическое лечение наиболее часто применяют при туберкулёме и фиброзно кавернозном туберкулёзе, реже при циррозе лёгкого, туберкулёзной эмпиеме плевры, казеозно некротическом поражении лимфатических узлов, казеозной пневмонии.
Хирургическое лечение наиболее часто применяют при туберкулёме и фиброзно кавернозном туберкулёзе, реже при циррозе лёгкого, туберкулёзной эмпиеме плевры, казеозно некротическом поражении лимфатических узлов, казеозной пневмонии.
 • • Хирургическое лечение рекомендуют при таких осложнениях и последствиях туберкулёзного процесса, как: лёгочное кровотечение; спонтанный пневмоторакс и пиопневмоторакс; нодулобронхиальный свищ; рубцовый стеноз главного или долевого бронха; бронхоэктазы с нагноением; бронхолит (камень бронха); пневмофиброз с кровохарканьем; панцирный плеврит или перикардит с нарушением функций дыхания и кровообращения.
• • Хирургическое лечение рекомендуют при таких осложнениях и последствиях туберкулёзного процесса, как: лёгочное кровотечение; спонтанный пневмоторакс и пиопневмоторакс; нодулобронхиальный свищ; рубцовый стеноз главного или долевого бронха; бронхоэктазы с нагноением; бронхолит (камень бронха); пневмофиброз с кровохарканьем; панцирный плеврит или перикардит с нарушением функций дыхания и кровообращения.
 • • • При туберкулёзе лёгких, плевры, внутригрудных лимфатических узлов, бронхов применяются следующие хирургические вмешательства: резекция лёгких, пневмонэктомия: торакопластика: экстраплевральная пломбировка; операции на каверне (дренирование, кавернотомия, кавернопластика); видеоторакоскопическая санация полости плевры; плеврэктомия, декортикация лёгкого; торакостомия; операции на бронхах (окклюзия, резекция и пластика, реампутация культи); удаление внутригрудных лимфатических узлов; разрушение плевральных сращений для коррекции искусственного пневмоторакса.
• • • При туберкулёзе лёгких, плевры, внутригрудных лимфатических узлов, бронхов применяются следующие хирургические вмешательства: резекция лёгких, пневмонэктомия: торакопластика: экстраплевральная пломбировка; операции на каверне (дренирование, кавернотомия, кавернопластика); видеоторакоскопическая санация полости плевры; плеврэктомия, декортикация лёгкого; торакостомия; операции на бронхах (окклюзия, резекция и пластика, реампутация культи); удаление внутригрудных лимфатических узлов; разрушение плевральных сращений для коррекции искусственного пневмоторакса.
 Торакопластика Резекции рёбер на стороне поражённого лёгкого. В результате уменьшается объём соответствующей половины грудной клетки и снижается эластическое напряжение лёгочной ткани. Дыхательные экскурсии лёгкого становятся ограниченными вследствие нарушения целостности рёбер и функции дыхательных мышц. Затем из оставленной рёберной надкостницы формируют неподвижные костные регенераты. В коллабированном лёгком уменьшается всасывание токсических продуктов, создаются условия для спадения каверны и развития фиброза. Таким образом, торакопластика наряду с механическим эффектом вызывает определённые биологические изменения, которые способствуют репарации при туберкулёзе.
Торакопластика Резекции рёбер на стороне поражённого лёгкого. В результате уменьшается объём соответствующей половины грудной клетки и снижается эластическое напряжение лёгочной ткани. Дыхательные экскурсии лёгкого становятся ограниченными вследствие нарушения целостности рёбер и функции дыхательных мышц. Затем из оставленной рёберной надкостницы формируют неподвижные костные регенераты. В коллабированном лёгком уменьшается всасывание токсических продуктов, создаются условия для спадения каверны и развития фиброза. Таким образом, торакопластика наряду с механическим эффектом вызывает определённые биологические изменения, которые способствуют репарации при туберкулёзе.
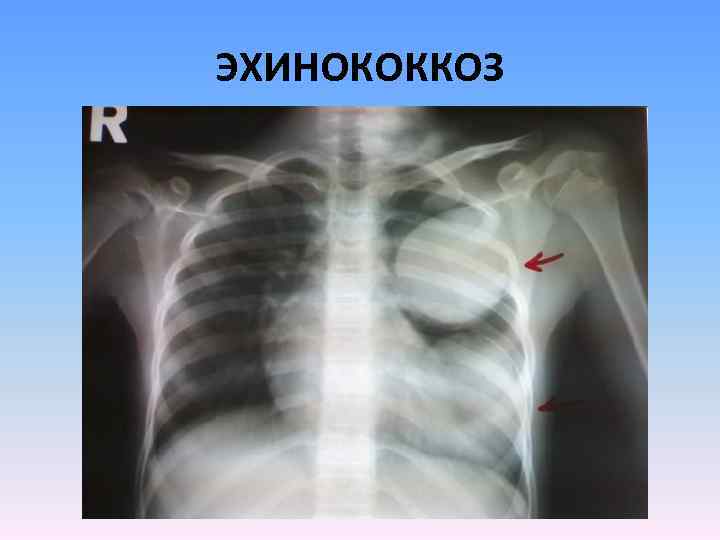 ЭХИНОКОККОЗ
ЭХИНОКОККОЗ
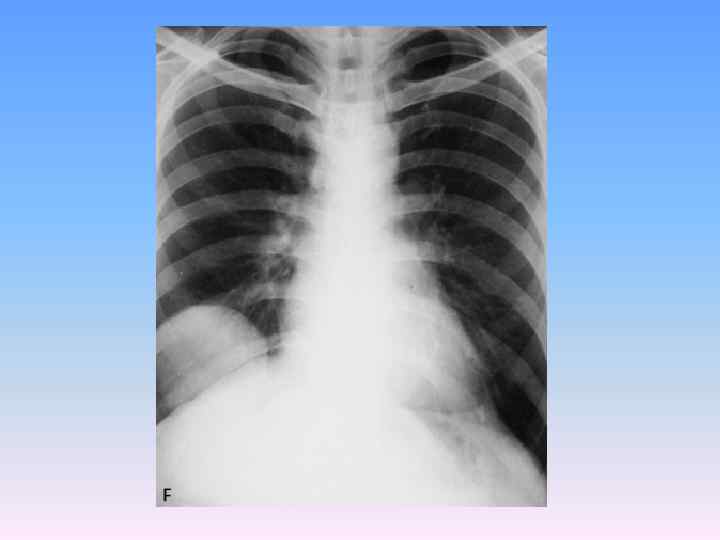
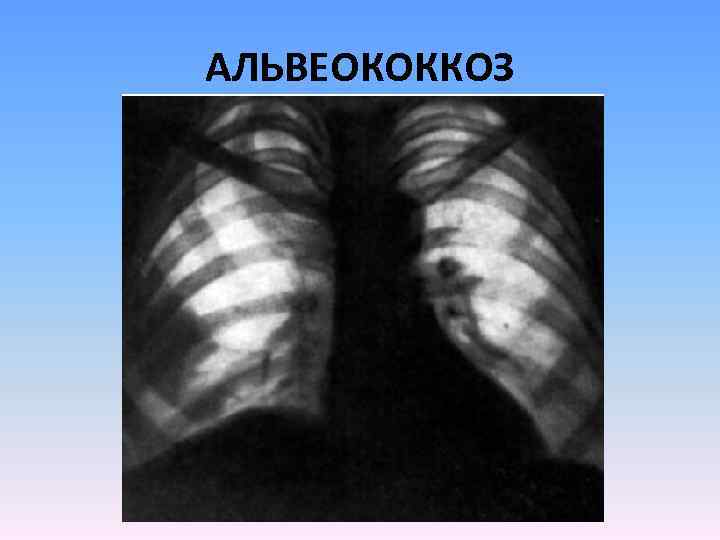 АЛЬВЕОКОККОЗ
АЛЬВЕОКОККОЗ
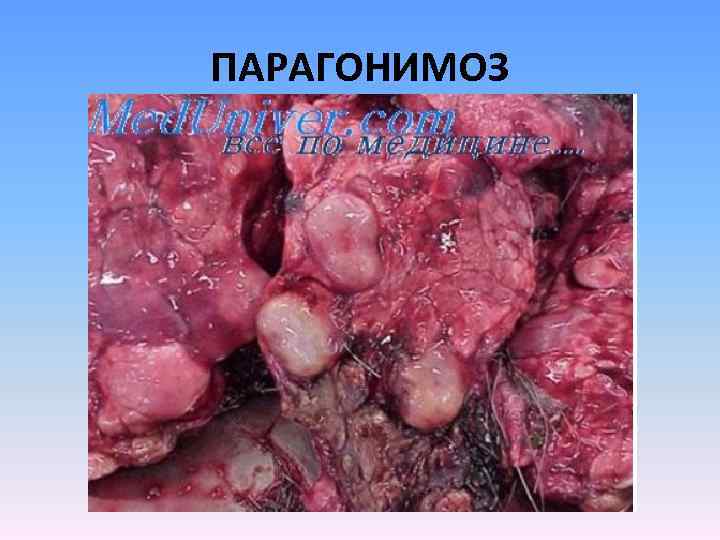 ПАРАГОНИМОЗ
ПАРАГОНИМОЗ
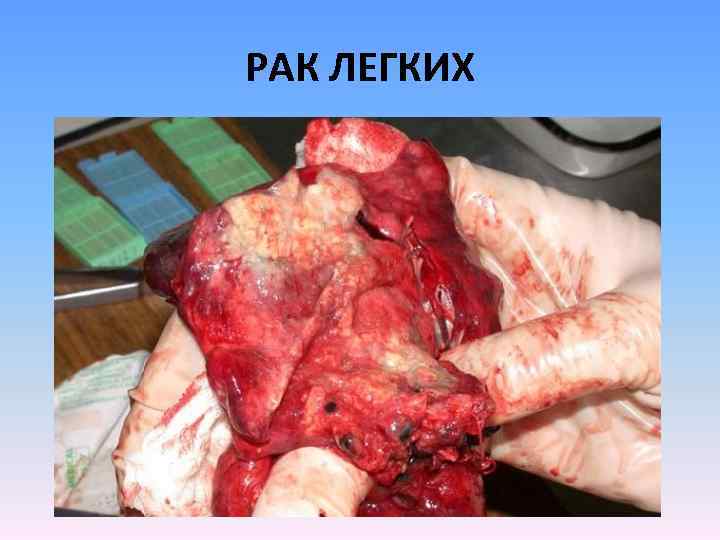 РАК ЛЕГКИХ
РАК ЛЕГКИХ

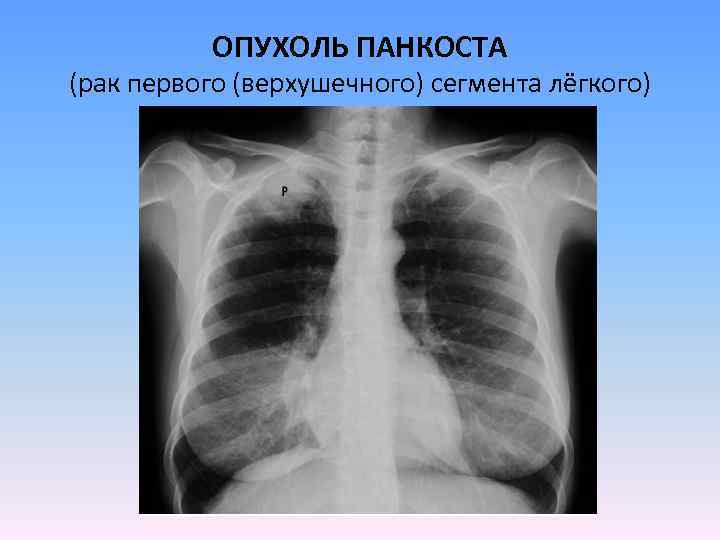 ОПУХОЛЬ ПАНКОСТА (рак первого (верхушечного) сегмента лёгкого)
ОПУХОЛЬ ПАНКОСТА (рак первого (верхушечного) сегмента лёгкого)
 В тяжелых случаях может проявляться полным синдромом Горнера: миоз, птоз, энофтальм и ангидроз на стороне поражения. При прогрессировании (прорастании опухоли через купол плевры) также вовлекается плечевое нервное сплетение, возникают боли и слабость в плечевом суставе и плече, предплечье и кисти (синдром Панкоста). При сдавливании или прорастании опухолью правого возвратного гортанного нерва наблюдается охриплость голоса и грубый кашель.
В тяжелых случаях может проявляться полным синдромом Горнера: миоз, птоз, энофтальм и ангидроз на стороне поражения. При прогрессировании (прорастании опухоли через купол плевры) также вовлекается плечевое нервное сплетение, возникают боли и слабость в плечевом суставе и плече, предплечье и кисти (синдром Панкоста). При сдавливании или прорастании опухолью правого возвратного гортанного нерва наблюдается охриплость голоса и грубый кашель.
 ТОРАКОТОМИЯ
ТОРАКОТОМИЯ
 В практической работе хирурги чаще всего используют следующие оперативные доступы: передне боковой (передний) в положении больного на спине; • боковой, в положении больного на здоровом боку; • задне боковой (задний) в положении больного на животе.
В практической работе хирурги чаще всего используют следующие оперативные доступы: передне боковой (передний) в положении больного на спине; • боковой, в положении больного на здоровом боку; • задне боковой (задний) в положении больного на животе.
 Техника передне-бокового (переднего) доступа. Больной укладывается на спину, на стороне операции под грудь продольно подкладывают валик. Разрез начинают на уровне III ребра, несколько отступя кнаружи от парастернальной линии и, загибая по дуге, проводят сразу же ниже соска и далее по средней и задней подмышечной линии, поднимая его здесь до уровня верхнего края IV V ребра. У женщин разрез выполняют под молочной железой, отступя на 2 см от нижней складки.
Техника передне-бокового (переднего) доступа. Больной укладывается на спину, на стороне операции под грудь продольно подкладывают валик. Разрез начинают на уровне III ребра, несколько отступя кнаружи от парастернальной линии и, загибая по дуге, проводят сразу же ниже соска и далее по средней и задней подмышечной линии, поднимая его здесь до уровня верхнего края IV V ребра. У женщин разрез выполняют под молочной железой, отступя на 2 см от нижней складки.
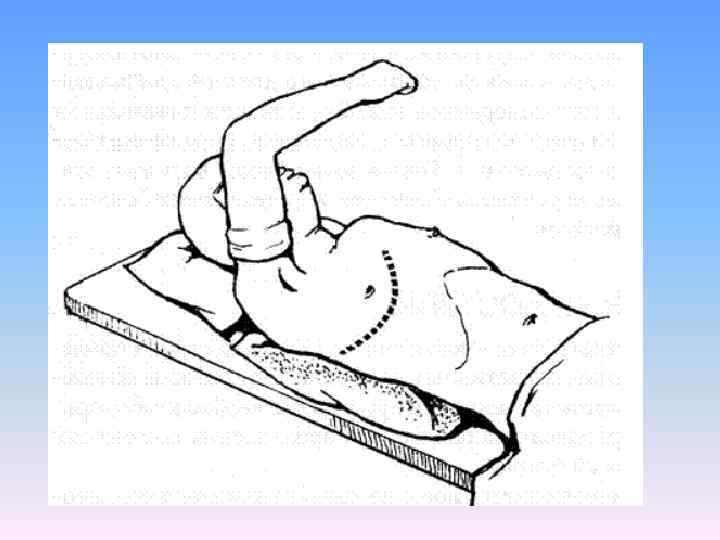
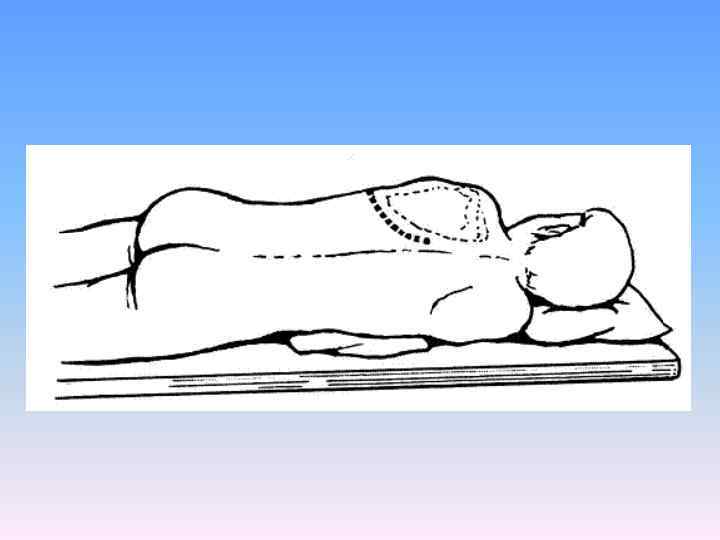
 Техника боковой торакотомии. Больного укладывают на здоровый бок с отведенной кверху и несколько кпереди рукой противоположной стороны. На уровне сосков под грудь подкладывают валик. Разрез кожи начинают, отступя 2 3 м кнаружи от парастернальной линии в пятом или шестом межреберье и продолжают до лопаточной линии
Техника боковой торакотомии. Больного укладывают на здоровый бок с отведенной кверху и несколько кпереди рукой противоположной стороны. На уровне сосков под грудь подкладывают валик. Разрез кожи начинают, отступя 2 3 м кнаружи от парастернальной линии в пятом или шестом межреберье и продолжают до лопаточной линии
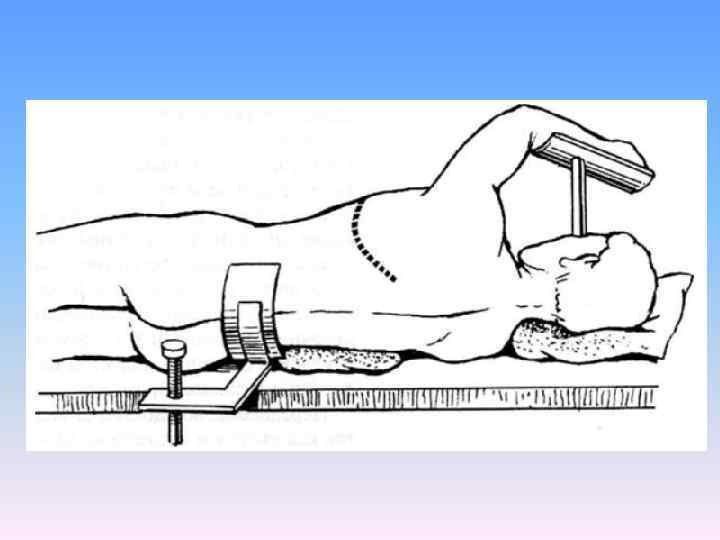
 Техника задне-бокового доступа. Больного укладывают на живот с отведенной кпереди рукой на стороне операции. Продольно под грудь подкладывают валик и придают телу полубоковое положение с наклоном в сторону, противоположную оперируемой. При этом грудная клетка становится доступной со стороны спины и боковых поверхностей. Разрез мягких тканей начинают на уровне остистых отростков III IV грудных позвонков и продолжают по паравертебральной линии до уровня угла лопатки. Обогнув угол лопатки снизу, продолжают разрез по ходу VI ребра до передней подмышечной линии.
Техника задне-бокового доступа. Больного укладывают на живот с отведенной кпереди рукой на стороне операции. Продольно под грудь подкладывают валик и придают телу полубоковое положение с наклоном в сторону, противоположную оперируемой. При этом грудная клетка становится доступной со стороны спины и боковых поверхностей. Разрез мягких тканей начинают на уровне остистых отростков III IV грудных позвонков и продолжают по паравертебральной линии до уровня угла лопатки. Обогнув угол лопатки снизу, продолжают разрез по ходу VI ребра до передней подмышечной линии.