Лекция 11 Тазовые и неправ..ppt
- Количество слайдов: 58
 ТАЗОВЫЕ ПРЕДЛЕЖАНИЯ ПЛОДА. НЕПРАВИЛЬНЫЕ ПОЛОЖЕНИЯ И ПРЕДЛЕЖАНИЯ ПЛОДА. КАФЕДРА АКУШЕРСТВА И ГИНЕКОЛОГИИ БГМУ Зам. зав. кафедрой по учебно-методической работе, кандидат мед. наук, доцент Наталья Станиславовна Акулич
ТАЗОВЫЕ ПРЕДЛЕЖАНИЯ ПЛОДА. НЕПРАВИЛЬНЫЕ ПОЛОЖЕНИЯ И ПРЕДЛЕЖАНИЯ ПЛОДА. КАФЕДРА АКУШЕРСТВА И ГИНЕКОЛОГИИ БГМУ Зам. зав. кафедрой по учебно-методической работе, кандидат мед. наук, доцент Наталья Станиславовна Акулич
 Тазовое предлежание это такое предлежание, при котором над входом в малый таз находится тазовый конец плода, а у дна матки – головка плода. Тазовые предлежания относятся к патологическому акушерству, а роды в тазовом предлежании – к патологическим. Частота тазовых предлежаний – 3 – 5 % к общему количеству родов.
Тазовое предлежание это такое предлежание, при котором над входом в малый таз находится тазовый конец плода, а у дна матки – головка плода. Тазовые предлежания относятся к патологическому акушерству, а роды в тазовом предлежании – к патологическим. Частота тазовых предлежаний – 3 – 5 % к общему количеству родов.
 КЛАССИФИКАЦИЯ 1. Ягодичные предлежания – сгибательные – составляют 80 – 90 % n чисто ягодичные (неполные) – ко входу в таз обращены ягодицы смешанные ягодичные (полные) – ко входу в таз обращены ягодицы вместе с ножками n 2. n n n Ножные предлежания – разгибательные – составляют 10 – 15 % полные – ко входу в таз предлежат обе ножки плода неполные – предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, а другая, согнутая в тазобедренном и коленном суставах, располагается выше коленные (0, 1 – 0, 3 %) – ножки разогнуты в тазобедренных суставах и согнуты в коленных, а коленки предлежат ко входу в таз
КЛАССИФИКАЦИЯ 1. Ягодичные предлежания – сгибательные – составляют 80 – 90 % n чисто ягодичные (неполные) – ко входу в таз обращены ягодицы смешанные ягодичные (полные) – ко входу в таз обращены ягодицы вместе с ножками n 2. n n n Ножные предлежания – разгибательные – составляют 10 – 15 % полные – ко входу в таз предлежат обе ножки плода неполные – предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, а другая, согнутая в тазобедренном и коленном суставах, располагается выше коленные (0, 1 – 0, 3 %) – ножки разогнуты в тазобедренных суставах и согнуты в коленных, а коленки предлежат ко входу в таз
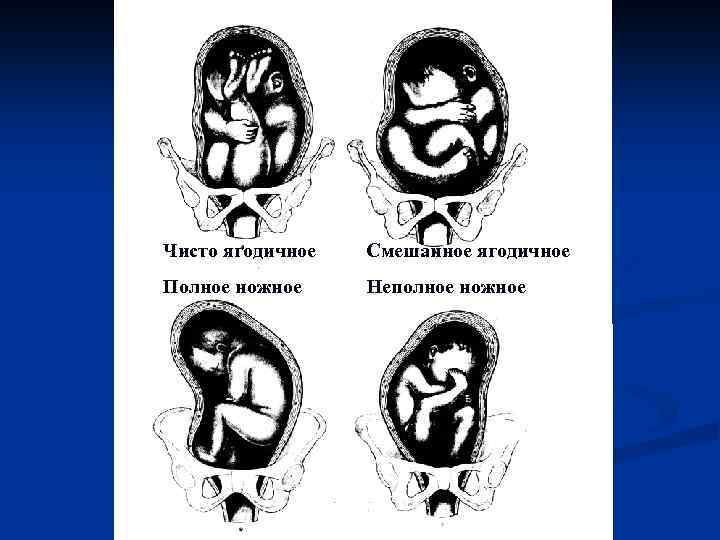 Чисто ягодичное Смешанное ягодичное Полное ножное Неполное ножное
Чисто ягодичное Смешанное ягодичное Полное ножное Неполное ножное
 Материнские причины аномалии развития матки n опухоли матки n узкий таз n опухоли таза n снижение или повышение тонуса матки n многорожавшие женщины n рубец на матке после операции n
Материнские причины аномалии развития матки n опухоли матки n узкий таз n опухоли таза n снижение или повышение тонуса матки n многорожавшие женщины n рубец на матке после операции n
 Плодовые причины недоношенность n многоплодие n задержка внутриутробного развития n врожденные аномалии плода (анэнцефалия, гидроцефалия) n неправильное членорасположение плода n особенности вестибулярного аппарата у плода n
Плодовые причины недоношенность n многоплодие n задержка внутриутробного развития n врожденные аномалии плода (анэнцефалия, гидроцефалия) n неправильное членорасположение плода n особенности вестибулярного аппарата у плода n
 Плацентарные причины n предлежание плаценты n маловодие n многоводие n короткая пуповина
Плацентарные причины n предлежание плаценты n маловодие n многоводие n короткая пуповина
 Диагностика тазового предлежания 1. 2. n n n 3. Диагноз ставят в 32 – 34 нед. беременности Наружное акушерское исследование: более высокое стояние дна матки; в дне матки пальпируется округлая, плотная, баллотирующая головка, нередко смещенная от средней линии живота вправо или влево; над входом или во входе в таз прощупывается крупная, неправильной формы предлежащая часть мягковатой консистенции, неспособная к баллотированию; предлежащая часть обычно до конца беременности находится над входом в малый таз Сердцебиение плода выслушивается выше пупка
Диагностика тазового предлежания 1. 2. n n n 3. Диагноз ставят в 32 – 34 нед. беременности Наружное акушерское исследование: более высокое стояние дна матки; в дне матки пальпируется округлая, плотная, баллотирующая головка, нередко смещенная от средней линии живота вправо или влево; над входом или во входе в таз прощупывается крупная, неправильной формы предлежащая часть мягковатой консистенции, неспособная к баллотированию; предлежащая часть обычно до конца беременности находится над входом в малый таз Сердцебиение плода выслушивается выше пупка
 4. Диагноз уточняется при влагалищном исследовании: n через передний свод влагалища при беременности прощупывается объемная мягковатой консистенции предлежащая часть в родах можно пропальпировать копчик, седалищные бугры, ножки плода Ультразвуковое сканирование позволяет определить предлежание, пол, вид, массу плода, положение головки (согнута, разогнута), обвитие пуповины, локализацию размеры и степень зрелости плаценты, количество вод, аномалии развития плода и др. n 5.
4. Диагноз уточняется при влагалищном исследовании: n через передний свод влагалища при беременности прощупывается объемная мягковатой консистенции предлежащая часть в родах можно пропальпировать копчик, седалищные бугры, ножки плода Ультразвуковое сканирование позволяет определить предлежание, пол, вид, массу плода, положение головки (согнута, разогнута), обвитие пуповины, локализацию размеры и степень зрелости плаценты, количество вод, аномалии развития плода и др. n 5.
 Варианты положения головки плода при тазовом предлежании плода угол измеряется между позвоночником и затылочной костью головки плода n n головка согнута (угол больше 1100) головка слабо разогнута (поза военного) – I степень разгибания (угол от 1000 до 1100) головка умеренно разогнута – II степень разгибания (угол от 900 до 1000) чрезмерное разгибание головки ( «смотрит на звезды» ) – III степень разгибания (угол меньше 900)
Варианты положения головки плода при тазовом предлежании плода угол измеряется между позвоночником и затылочной костью головки плода n n головка согнута (угол больше 1100) головка слабо разогнута (поза военного) – I степень разгибания (угол от 1000 до 1100) головка умеренно разогнута – II степень разгибания (угол от 900 до 1000) чрезмерное разгибание головки ( «смотрит на звезды» ) – III степень разгибания (угол меньше 900)
 6. 7. 8. При записи ЭКГ плода желудочковый комплекс QRS плода обращен книзу, а не кверху, как при головном предлежании. При амниоскопии можно установить характер предлежания плода, количество и цвет околоплодных вод, возможное предлежание петель пуповины. При необходимости используют рентгенографию
6. 7. 8. При записи ЭКГ плода желудочковый комплекс QRS плода обращен книзу, а не кверху, как при головном предлежании. При амниоскопии можно установить характер предлежания плода, количество и цвет околоплодных вод, возможное предлежание петель пуповины. При необходимости используют рентгенографию
 Осложнения при тазовых предлежаниях В первой половине беременности n n угроза прерывания беременности (45 %) ранний гестоз (27, 5 %) Во второй половине беременности n n n n угроза прерывания беременности (39, 3 %) преждевременные роды (20 – 40 %) гестоз различной степени тяжести (35, 6 %) обвитие пуповины (40, 8 %) маловодие (25, 3 %) гипотрофия плода (4, 9 %) предлежание плаценты в 7 раз чаще при тазовом предлежании преждевременная отслойка плаценты в 3 раза чаще
Осложнения при тазовых предлежаниях В первой половине беременности n n угроза прерывания беременности (45 %) ранний гестоз (27, 5 %) Во второй половине беременности n n n n угроза прерывания беременности (39, 3 %) преждевременные роды (20 – 40 %) гестоз различной степени тяжести (35, 6 %) обвитие пуповины (40, 8 %) маловодие (25, 3 %) гипотрофия плода (4, 9 %) предлежание плаценты в 7 раз чаще при тазовом предлежании преждевременная отслойка плаценты в 3 раза чаще
 Осложнения в родах n n n преждевременное и раннее излитие околоплодных вод выпадение петель пуповины и мелких частей встречается в 5 раз чаще аномалии родовой деятельности – чаще слабость родовой деятельности затяжные роды нарушение маточно-плацентарного кровообращения и развитие гипоксии у плода увеличение частоты инфицирования оболочек, плаценты, матки и плода в родах
Осложнения в родах n n n преждевременное и раннее излитие околоплодных вод выпадение петель пуповины и мелких частей встречается в 5 раз чаще аномалии родовой деятельности – чаще слабость родовой деятельности затяжные роды нарушение маточно-плацентарного кровообращения и развитие гипоксии у плода увеличение частоты инфицирования оболочек, плаценты, матки и плода в родах
 вколачивание ягодиц в таз n поворот плода спинкой кзади, когда подбородок фиксируется под лобковым симфизом – головка разгибается: возникает угроза гипоксии, травмы плода и матери n при вступлении в таз плечевого пояса могут возникнуть осложнения, опасные для плода: запрокидывание ручек и разгибание головки (ущемление головки). При этом возникает гипоксия плода и возможна гибель плода. Различают три степени запрокидывания ручек (по Гентеру): I – ручка запрокинута кпереди от ушка, II – на уровне ушка III – кзади от ушка плода n
вколачивание ягодиц в таз n поворот плода спинкой кзади, когда подбородок фиксируется под лобковым симфизом – головка разгибается: возникает угроза гипоксии, травмы плода и матери n при вступлении в таз плечевого пояса могут возникнуть осложнения, опасные для плода: запрокидывание ручек и разгибание головки (ущемление головки). При этом возникает гипоксия плода и возможна гибель плода. Различают три степени запрокидывания ручек (по Гентеру): I – ручка запрокинута кпереди от ушка, II – на уровне ушка III – кзади от ушка плода n
 сдавление пуповины; если изгнание туловища и головки затягивается свыше 3 – 5 мин. , возникает тяжелая гипоксия плода и гибели плода n травматизация плода: кровоизлияния в ЦНС (35 %), травмы спинного мозга (20 – 23 %), травмы периферической НС (20 – 25 %); n травмы у матери: разрывы шейки матки, влагалища n гипотоническое кровотечение в последовом периоде n
сдавление пуповины; если изгнание туловища и головки затягивается свыше 3 – 5 мин. , возникает тяжелая гипоксия плода и гибели плода n травматизация плода: кровоизлияния в ЦНС (35 %), травмы спинного мозга (20 – 23 %), травмы периферической НС (20 – 25 %); n травмы у матери: разрывы шейки матки, влагалища n гипотоническое кровотечение в последовом периоде n
 При тазовых предлежаниях увеличивается частота врожденных аномалий развития плода: анэнцефалия, гидроцефалия, врожденный вывих бедра, пороки ЖКТ, дыхательных путей, ССС, мочевыводящей системы. Послеродовой период часто осложняется гипотоническим кровотечением, послеродовыми септическими осложнениями.
При тазовых предлежаниях увеличивается частота врожденных аномалий развития плода: анэнцефалия, гидроцефалия, врожденный вывих бедра, пороки ЖКТ, дыхательных путей, ССС, мочевыводящей системы. Послеродовой период часто осложняется гипотоническим кровотечением, послеродовыми септическими осложнениями.
 Биомеханизм родов 1. 2. 3. 4. 5. 6. 7. Вставление ягодиц. Внутренний поворот ягодиц. Боковое сгибание поясничной части позвоночника плода. Внутренний поворот плечиков (из косого размера в прямой) и связанный с ним наружный поворот туловища. Боковое сгибание в шейно-грудном отделе позвоночника – рождение плечевого пояса и ручек. Внутренний поворот головки затылком кпереди. Сгибание головки вокруг точки фиксации. Последовательно рождаются подбородок, рот, нос, темя и затылок.
Биомеханизм родов 1. 2. 3. 4. 5. 6. 7. Вставление ягодиц. Внутренний поворот ягодиц. Боковое сгибание поясничной части позвоночника плода. Внутренний поворот плечиков (из косого размера в прямой) и связанный с ним наружный поворот туловища. Боковое сгибание в шейно-грудном отделе позвоночника – рождение плечевого пояса и ручек. Внутренний поворот головки затылком кпереди. Сгибание головки вокруг точки фиксации. Последовательно рождаются подбородок, рот, нос, темя и затылок.
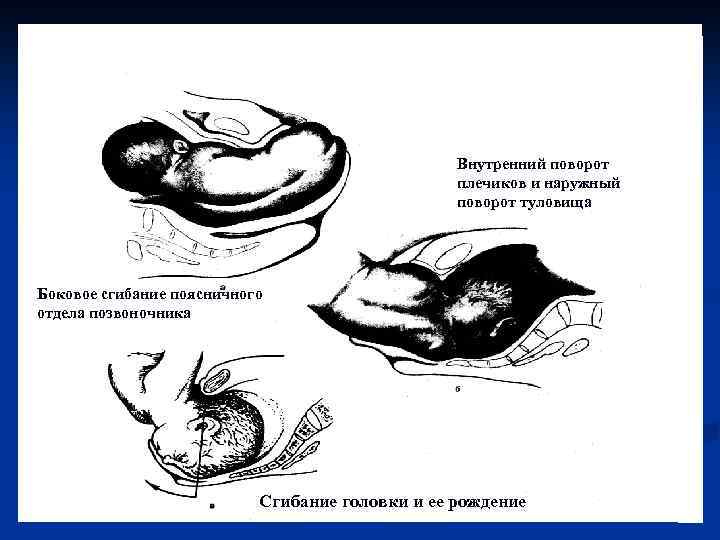 Внутренний поворот плечиков и наружный поворот туловища Боковое сгибание поясничного отдела позвоночника Сгибание головки и ее рождение
Внутренний поворот плечиков и наружный поворот туловища Боковое сгибание поясничного отдела позвоночника Сгибание головки и ее рождение
 Ведение беременности n Тазовое предлежание, диагностируемое до 28 недель беременности, требует только выжидательного наблюдения. n У 70 % повторнородящих и 30 % первородящих беременных поворот на головку происходит спонтанно до родов и в небольшом проценте во время родов. n Проведение мероприятий, направленных на изменение тазового предлежания на головное, – комплекс гимнастических упражнений в сроки 29 -34 недели беременности. n При неэффективности гимнастики возможно проведение наружного профилактического поворота плода на головку по Архангельскому.
Ведение беременности n Тазовое предлежание, диагностируемое до 28 недель беременности, требует только выжидательного наблюдения. n У 70 % повторнородящих и 30 % первородящих беременных поворот на головку происходит спонтанно до родов и в небольшом проценте во время родов. n Проведение мероприятий, направленных на изменение тазового предлежания на головное, – комплекс гимнастических упражнений в сроки 29 -34 недели беременности. n При неэффективности гимнастики возможно проведение наружного профилактического поворота плода на головку по Архангельскому.
 Тактика родоразрешения n n n В случае отсутствия эффекта от корригирующей гимнастики и наружного поворота необходима госпитализация беременной в стационар в сроке 38 недель беременности. Выбор способа родоразрешения при тазовом предлежании плода зависит от возраста женщины, срока беременности, состояния и предполагаемой массы плода, степени разогнутости головки плода, размеров малого таза, «зрелости» шейки матки, сопутствующей экстрагенитальной патологии, осложнений данной беременности. спонтанное начало родов и родоразрешение через естественные родовые пути родовозбуждение в срок или до срока родов кесарево сечение в плановом порядке
Тактика родоразрешения n n n В случае отсутствия эффекта от корригирующей гимнастики и наружного поворота необходима госпитализация беременной в стационар в сроке 38 недель беременности. Выбор способа родоразрешения при тазовом предлежании плода зависит от возраста женщины, срока беременности, состояния и предполагаемой массы плода, степени разогнутости головки плода, размеров малого таза, «зрелости» шейки матки, сопутствующей экстрагенитальной патологии, осложнений данной беременности. спонтанное начало родов и родоразрешение через естественные родовые пути родовозбуждение в срок или до срока родов кесарево сечение в плановом порядке
 Показания для проведения планового кесарева сечения n n n n переношенная беременность отсутствие биологической готовности к родам анатомически узкий таз аномалии развития половых органов масса плода тела менее 2000 г и более 3500 г выраженная хроническая гипоксия плода чрезмерное разгибание головки плода отягощенный акушерский анамнез длительное бесплодие возраст первородящей старше 30 лет предлежание пуповины предлежание и отслойка плаценты рубец и аномалии развития матки тяжелые формы гестоза экстрагенитальная патология двойня при тазовом предлежании первого плода и др.
Показания для проведения планового кесарева сечения n n n n переношенная беременность отсутствие биологической готовности к родам анатомически узкий таз аномалии развития половых органов масса плода тела менее 2000 г и более 3500 г выраженная хроническая гипоксия плода чрезмерное разгибание головки плода отягощенный акушерский анамнез длительное бесплодие возраст первородящей старше 30 лет предлежание пуповины предлежание и отслойка плаценты рубец и аномалии развития матки тяжелые формы гестоза экстрагенитальная патология двойня при тазовом предлежании первого плода и др.
 При родах в тазовом предлежании различают 4 этапа: рождение плода до пупка n рождение от пупка до нижнего угла лопаток n рождение ручек n рождение головки n
При родах в тазовом предлежании различают 4 этапа: рождение плода до пупка n рождение от пупка до нижнего угла лопаток n рождение ручек n рождение головки n
 n n n n После рождения туловища до нижнего угла лопатки дальнейшее рождение плода должно длиться не более 5 минут. Роды у нас при чисто ягодичном предлежании и ножных предлежаниях ведут по методу Цовьянова. Для выведения последующей головки плода применяют метод Морисо-Левре-Лашапелль. При запрокидывании ручек применяют классическое ручное пособие. В Европе при родах в тазовом предлежании используется метод Brach. Течение и ведение третьего периода родов не отличается от такового при головном предлежании. Послеродовой период у большинства родильниц протекает нормально.
n n n n После рождения туловища до нижнего угла лопатки дальнейшее рождение плода должно длиться не более 5 минут. Роды у нас при чисто ягодичном предлежании и ножных предлежаниях ведут по методу Цовьянова. Для выведения последующей головки плода применяют метод Морисо-Левре-Лашапелль. При запрокидывании ручек применяют классическое ручное пособие. В Европе при родах в тазовом предлежании используется метод Brach. Течение и ведение третьего периода родов не отличается от такового при головном предлежании. Послеродовой период у большинства родильниц протекает нормально.
 Неправильным положением плода называется такая клиническая ситуация, при которой ось плода образует с продольной осью матки прямой или острый угол, предлежащая часть отсутствует К ним относятся: n поперечные положения n косые положения
Неправильным положением плода называется такая клиническая ситуация, при которой ось плода образует с продольной осью матки прямой или острый угол, предлежащая часть отсутствует К ним относятся: n поперечные положения n косые положения
 Поперечное положение – это такая клиническая ситуация, при которой ось плода пересекает ось матки под прямым углом. Косое положение – это такая клиническая ситуация, при которой ось плода пересекает ось матки под острым углом. При этом нижерасположенная часть плода размещается в одной из подвздошных впадин большого таза. Частота неправильных положений плода составляет в среднем 0, 5 – 0, 7 % от общего числа родов
Поперечное положение – это такая клиническая ситуация, при которой ось плода пересекает ось матки под прямым углом. Косое положение – это такая клиническая ситуация, при которой ось плода пересекает ось матки под острым углом. При этом нижерасположенная часть плода размещается в одной из подвздошных впадин большого таза. Частота неправильных положений плода составляет в среднем 0, 5 – 0, 7 % от общего числа родов
 Этиологические факторы поперечного и косого положения плода 1. Чрезмерная подвижность плода: многоводие, многоплодие, гипотрофия плода, дряблость мышц передней брюшной стенки у повторнородящих. 2. Ограниченная подвижность плода: маловодие; крупный плод; многоплодие; миома матки, деформирующая полость матки; повышенный тонус матки; короткая пуповина. 3. Препятствие вставлению головки: предлежание плаценты, узкий таз, миома матки в области нижнего сегмента матки. 4. Аномалии развития матки: двурогая или седловидная матка, перегородка в матке. 5. Аномалии развития плода: гидроцефалия, анэнцефалия.
Этиологические факторы поперечного и косого положения плода 1. Чрезмерная подвижность плода: многоводие, многоплодие, гипотрофия плода, дряблость мышц передней брюшной стенки у повторнородящих. 2. Ограниченная подвижность плода: маловодие; крупный плод; многоплодие; миома матки, деформирующая полость матки; повышенный тонус матки; короткая пуповина. 3. Препятствие вставлению головки: предлежание плаценты, узкий таз, миома матки в области нижнего сегмента матки. 4. Аномалии развития матки: двурогая или седловидная матка, перегородка в матке. 5. Аномалии развития плода: гидроцефалия, анэнцефалия.
 Диагностика поперечного или косого положения плода n n n при поперечном положении плода матка имеет поперечно-овальную форму при косом положении плода матка имеет косоовальную форму дно матки стоит значительно ниже, чем при продольном положении большая окружность живота предлежащая часть отсутствует (при наружном и влагалищном исследованиях) сердцебиение плода выслушивается на уровне пупка
Диагностика поперечного или косого положения плода n n n при поперечном положении плода матка имеет поперечно-овальную форму при косом положении плода матка имеет косоовальную форму дно матки стоит значительно ниже, чем при продольном положении большая окружность живота предлежащая часть отсутствует (при наружном и влагалищном исследованиях) сердцебиение плода выслушивается на уровне пупка
 Осложнения 4 неустойчивое положение плода во время беременности 4 кровотечения во время беременности и в родах 4 преждевременные роды (25 – 30 %) 4 несвоевременное излитие вод 4 выпадение мелких частей плода – ручек, ножек, пуповины 4 гипоксия плода 4 запущенное поперечное положение плода 4 гибель плода 4 хорионамнионит в родах 4 разрыв матки
Осложнения 4 неустойчивое положение плода во время беременности 4 кровотечения во время беременности и в родах 4 преждевременные роды (25 – 30 %) 4 несвоевременное излитие вод 4 выпадение мелких частей плода – ручек, ножек, пуповины 4 гипоксия плода 4 запущенное поперечное положение плода 4 гибель плода 4 хорионамнионит в родах 4 разрыв матки
 Запущенное поперечное положение плода это поперечное положение при отошедших водах, когда плод в матке совершенно неподвижен. Плечико плода при этом обычно вколачивается в малый таз, нередко выпадает ручка, пуповина.
Запущенное поперечное положение плода это поперечное положение при отошедших водах, когда плод в матке совершенно неподвижен. Плечико плода при этом обычно вколачивается в малый таз, нередко выпадает ручка, пуповина.
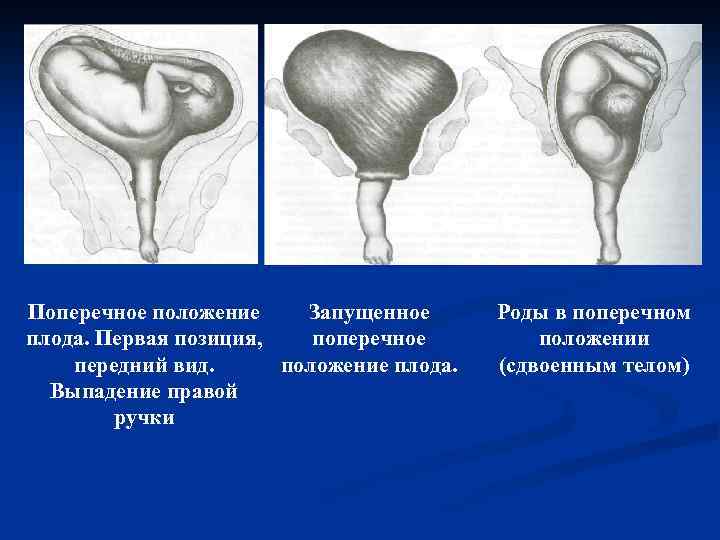 Поперечное положение Запущенное плода. Первая позиция, поперечное передний вид. положение плода. Выпадение правой ручки Роды в поперечном положении (сдвоенным телом)
Поперечное положение Запущенное плода. Первая позиция, поперечное передний вид. положение плода. Выпадение правой ручки Роды в поперечном положении (сдвоенным телом)
 Беременная, у которой за 3 -5 недель до родов установлено поперечное или косое положение плода, должна быть госпитализирована в отделение патологии беременных (в 34 – 35 нед. ). С началом родовой деятельности у рожениц с неправильным положением плода следует производить операцию кесарева сечения. Операция может быть произведена и в плановом порядке при сроке беременности 39 -40 недель.
Беременная, у которой за 3 -5 недель до родов установлено поперечное или косое положение плода, должна быть госпитализирована в отделение патологии беременных (в 34 – 35 нед. ). С началом родовой деятельности у рожениц с неправильным положением плода следует производить операцию кесарева сечения. Операция может быть произведена и в плановом порядке при сроке беременности 39 -40 недель.
 ОПЕРАЦИИ, ИСПРАВЛЯЮЩИЕ ПОЛОЖЕНИЕ ПЛОДА n акушерский наружный поворот; n акушерский поворот комбинированный при полном открытии маточного зева; n акушерский поворот комбинированный при неполном открытии маточного зева.
ОПЕРАЦИИ, ИСПРАВЛЯЮЩИЕ ПОЛОЖЕНИЕ ПЛОДА n акушерский наружный поворот; n акушерский поворот комбинированный при полном открытии маточного зева; n акушерский поворот комбинированный при неполном открытии маточного зева.
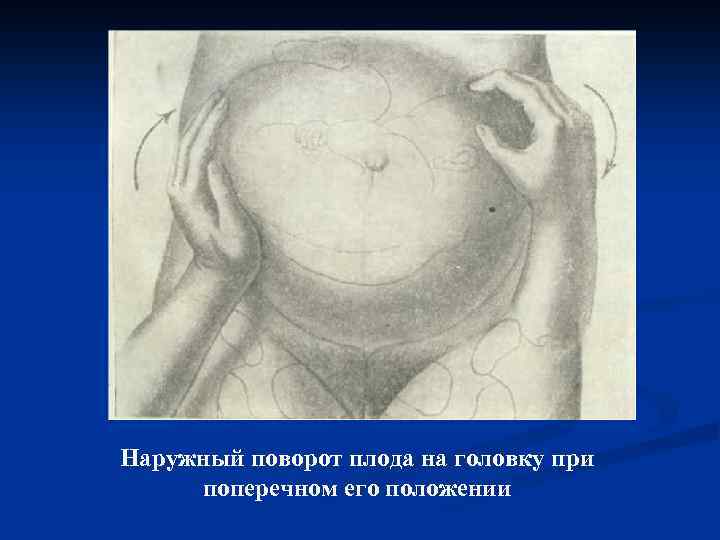 Наружный поворот плода на головку при поперечном его положении
Наружный поворот плода на головку при поперечном его положении
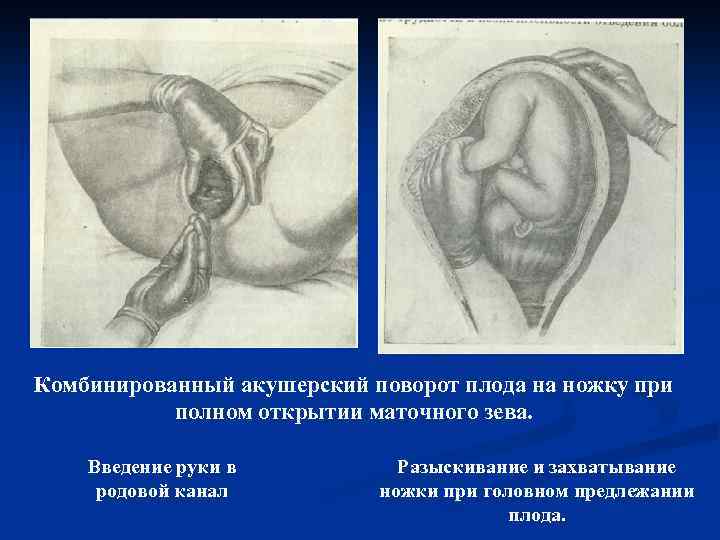 Комбинированный акушерский поворот плода на ножку при полном открытии маточного зева. Введение руки в родовой канал Разыскивание и захватывание ножки при головном предлежании плода.
Комбинированный акушерский поворот плода на ножку при полном открытии маточного зева. Введение руки в родовой канал Разыскивание и захватывание ножки при головном предлежании плода.
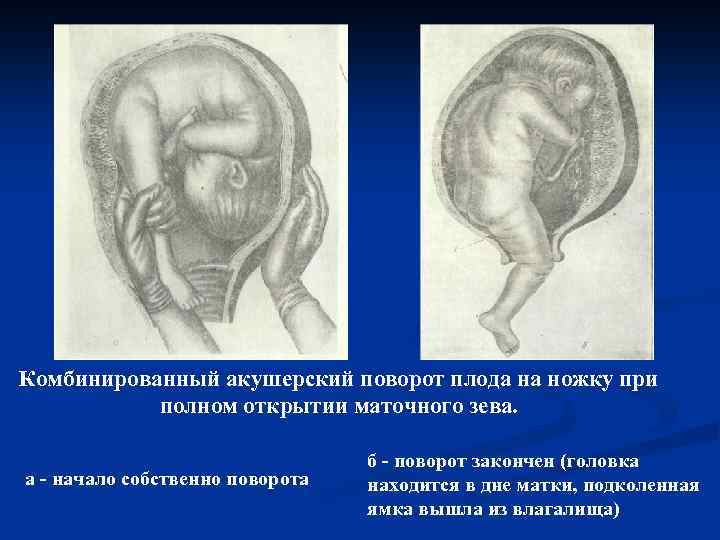 Комбинированный акушерский поворот плода на ножку при полном открытии маточного зева. а - начало собственно поворота б - поворот закончен (головка находится в дне матки, подколенная ямка вышла из влагалища)
Комбинированный акушерский поворот плода на ножку при полном открытии маточного зева. а - начало собственно поворота б - поворот закончен (головка находится в дне матки, подколенная ямка вышла из влагалища)
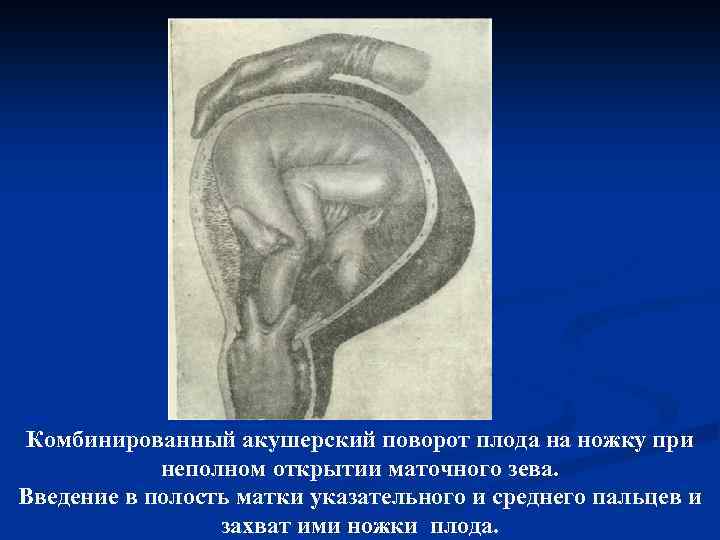 Комбинированный акушерский поворот плода на ножку при неполном открытии маточного зева. Введение в полость матки указательного и среднего пальцев и захват ими ножки плода.
Комбинированный акушерский поворот плода на ножку при неполном открытии маточного зева. Введение в полость матки указательного и среднего пальцев и захват ими ножки плода.
 РАЗГИБАТЕЛЬНЫЕ ПРЕДЛЕЖАНИЯ И ВСТАВЛЕНИЯ ГОЛОВКИ. ЭТИОЛОГИЯ. l l l недостаточность нижнего сегмента матки узкий таз, особенно плоский многоводие и многоплодие раннее излитие околоплодных вод кифоз позвоночника матери недостаточность передней брюшной стенки и тазового дна подслизистые миомы матки предлежания плаценты очень большая или маленькая головка плода опухоли в области шеи плода потеря плодом обычной своей упругости
РАЗГИБАТЕЛЬНЫЕ ПРЕДЛЕЖАНИЯ И ВСТАВЛЕНИЯ ГОЛОВКИ. ЭТИОЛОГИЯ. l l l недостаточность нижнего сегмента матки узкий таз, особенно плоский многоводие и многоплодие раннее излитие околоплодных вод кифоз позвоночника матери недостаточность передней брюшной стенки и тазового дна подслизистые миомы матки предлежания плаценты очень большая или маленькая головка плода опухоли в области шеи плода потеря плодом обычной своей упругости
 Три степени разгибания головки I степень (переднеголовное предлежание): головка проходит через родовой канал таким образом, что ведущей точкой является область большого родничка. II степень (лобное предлежание): характеризуется более значительным разгибанием головки. Ведущей точкой является лоб, который опущен ниже остальных частей головки. III степень (лицевое предлежание): головка разогнута так резко, что ведущей точкой становится подбородок плода.
Три степени разгибания головки I степень (переднеголовное предлежание): головка проходит через родовой канал таким образом, что ведущей точкой является область большого родничка. II степень (лобное предлежание): характеризуется более значительным разгибанием головки. Ведущей точкой является лоб, который опущен ниже остальных частей головки. III степень (лицевое предлежание): головка разогнута так резко, что ведущей точкой становится подбородок плода.
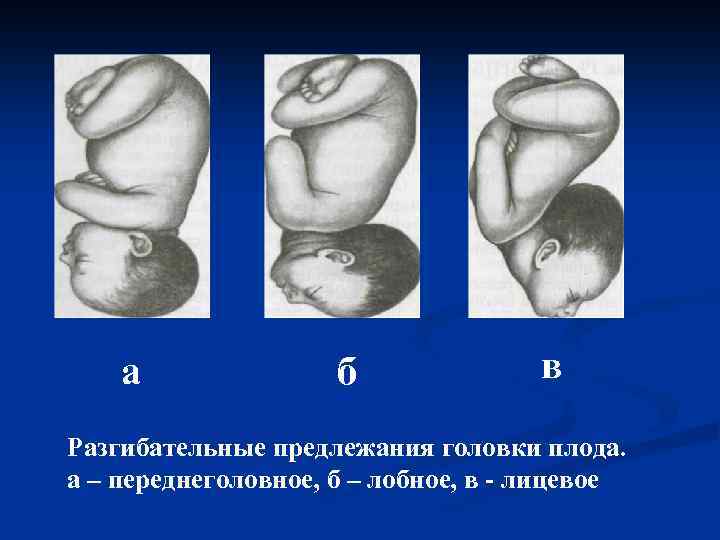 а б в Разгибательные предлежания головки плода. а – переднеголовное, б – лобное, в - лицевое
а б в Разгибательные предлежания головки плода. а – переднеголовное, б – лобное, в - лицевое
 Переднеголовное предлежание Правильный диагноз ставят при помощи влагалищного исследования, когда обнаруживают стояние большого и малого родничков на одном уровне или стояние большого родничка ниже малого. Диагноз подтверждают после родов по состоянию формы головки плода, которая имеет брахицефалическую форму (башенная головка).
Переднеголовное предлежание Правильный диагноз ставят при помощи влагалищного исследования, когда обнаруживают стояние большого и малого родничков на одном уровне или стояние большого родничка ниже малого. Диагноз подтверждают после родов по состоянию формы головки плода, которая имеет брахицефалическую форму (башенная головка).
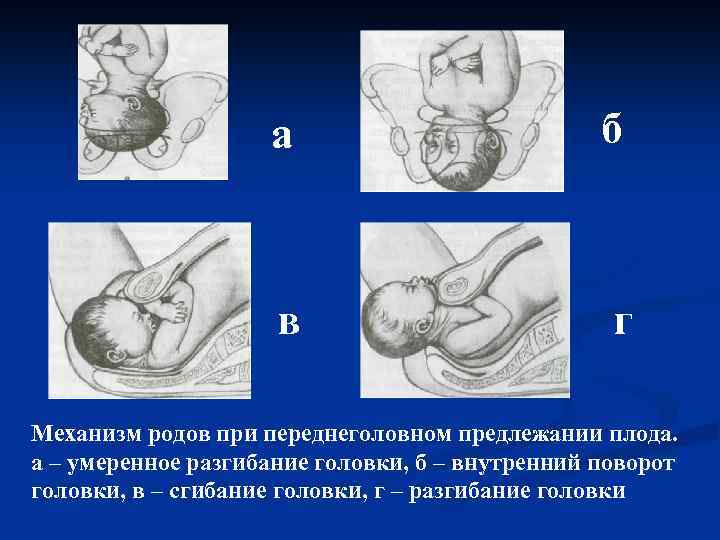 а б в г Механизм родов при переднеголовном предлежании плода. а – умеренное разгибание головки, б – внутренний поворот головки, в – сгибание головки, г – разгибание головки
а б в г Механизм родов при переднеголовном предлежании плода. а – умеренное разгибание головки, б – внутренний поворот головки, в – сгибание головки, г – разгибание головки
 Лобное предлежание При влагалищном исследовании: по проводной оси таза обнаруживают лоб с лобным швом, к которому с одной стороны примыкают переносье и надбровные дуги, а с другой – передний угол большого родничка. Родовая опухоль расположена в области лба. Роды при лобном предлежании через естественные родовые пути невозможны, поэтому лобное предлежание является абсолютным показанием для кесарева сечения.
Лобное предлежание При влагалищном исследовании: по проводной оси таза обнаруживают лоб с лобным швом, к которому с одной стороны примыкают переносье и надбровные дуги, а с другой – передний угол большого родничка. Родовая опухоль расположена в области лба. Роды при лобном предлежании через естественные родовые пути невозможны, поэтому лобное предлежание является абсолютным показанием для кесарева сечения.
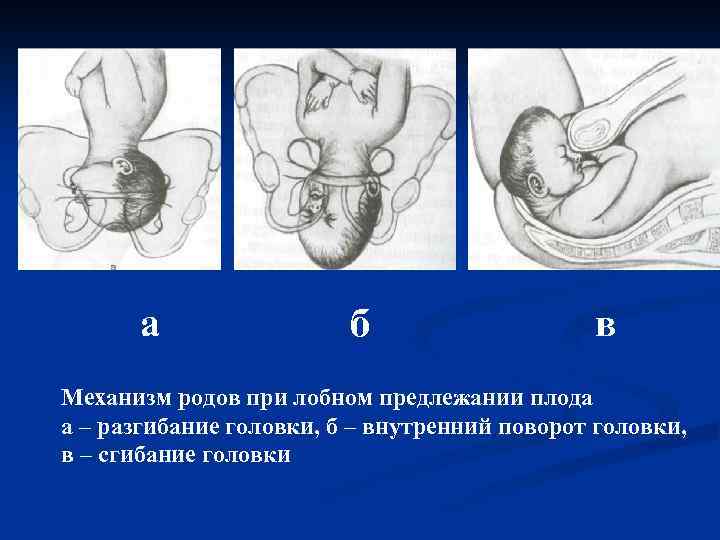 а б в Механизм родов при лобном предлежании плода а – разгибание головки, б – внутренний поворот головки, в – сгибание головки
а б в Механизм родов при лобном предлежании плода а – разгибание головки, б – внутренний поворот головки, в – сгибание головки
 Лицевое предлежание Диагноз ставят на основании данных наружного исследования и подтверждают данными влагалищного исследования, при котором прощупывают нос, рот и подбородок (ведущая точка). Позицию и вид позиции можно определить по подбородку: первая позиция – подбородок обращен вправо, спинка находится слева; вторая позиция – подбородок обращен влево, спинка находится справа. Если при пальпации подбородок определяется спереди (обращен к лону), спинка сзади – передний вид; при расположении подбородка сзади (обращен к крестцу), спинки спереди – задний вид.
Лицевое предлежание Диагноз ставят на основании данных наружного исследования и подтверждают данными влагалищного исследования, при котором прощупывают нос, рот и подбородок (ведущая точка). Позицию и вид позиции можно определить по подбородку: первая позиция – подбородок обращен вправо, спинка находится слева; вторая позиция – подбородок обращен влево, спинка находится справа. Если при пальпации подбородок определяется спереди (обращен к лону), спинка сзади – передний вид; при расположении подбородка сзади (обращен к крестцу), спинки спереди – задний вид.
 Роды через естественные родовые пути при переднем виде лицевого предлежания возможны, если нет других осложняющих моментов (крупный плод, слабость родовой деятельности и др. ). Головка имеет резко выраженную долихэцефалическую форму, на лице – выраженный отек, деформация. При заднем виде лицевого предлежания роды через естественные родовые пути не возможны. При такой ситуации необходимо произвести кесарево сечение.
Роды через естественные родовые пути при переднем виде лицевого предлежания возможны, если нет других осложняющих моментов (крупный плод, слабость родовой деятельности и др. ). Головка имеет резко выраженную долихэцефалическую форму, на лице – выраженный отек, деформация. При заднем виде лицевого предлежания роды через естественные родовые пути не возможны. При такой ситуации необходимо произвести кесарево сечение.
 а б в Механизм родов при лицевом предлежании плода: а – максимальное разгибание головки, б – внутренний поворот головки, в – внутренний поворот головки завершился
а б в Механизм родов при лицевом предлежании плода: а – максимальное разгибание головки, б – внутренний поворот головки, в – внутренний поворот головки завершился
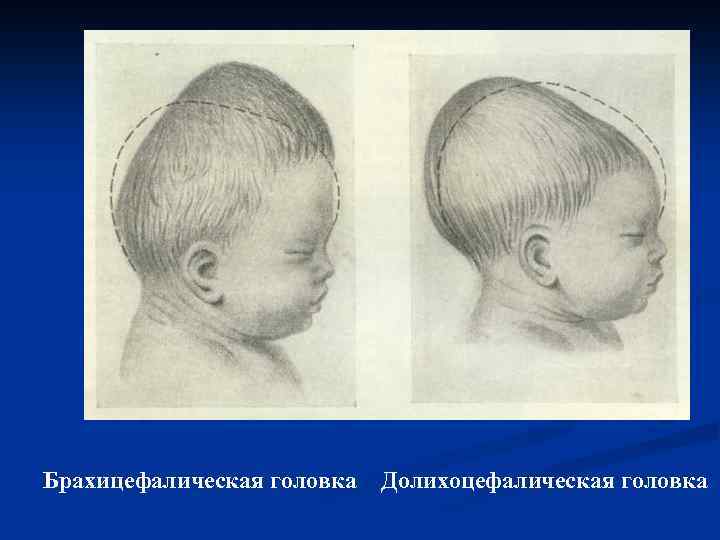 Брахицефалическая головка Долихоцефалическая головка
Брахицефалическая головка Долихоцефалическая головка
 Асинклитические вставления В начале нормальных родов головка устанавливается над входом в таз или вставляется во вход таким образом, что стреловидный шов, совпадая с проводной линией таза, располагается во входе на одинаковом расстоянии от лона и мыса. Такое осевое или синклитическое вставление головки благоприятствует ее прохождению по родовому каналу. Если стреловидный шов отклонен к мысу или крестцу, такое вставление головки называют внеосевым или асинклитическим.
Асинклитические вставления В начале нормальных родов головка устанавливается над входом в таз или вставляется во вход таким образом, что стреловидный шов, совпадая с проводной линией таза, располагается во входе на одинаковом расстоянии от лона и мыса. Такое осевое или синклитическое вставление головки благоприятствует ее прохождению по родовому каналу. Если стреловидный шов отклонен к мысу или крестцу, такое вставление головки называют внеосевым или асинклитическим.
 Виды асинклитизма: 1. Передний (асинклитизм Негеле), когда стреловидный шов приближен к крестцу, и передняя теменная кость опускается первой в плоскость входа малого таза, на ней расположена ведущая точка. Встречается в 0, 3 % всех родов. 2. Задний (асинклитизм Литцмана), при котором первой в таз опускается задняя теменная кость, стреловидный шов отклонен кпереди к лону. Встречается вдвое реже переднего.
Виды асинклитизма: 1. Передний (асинклитизм Негеле), когда стреловидный шов приближен к крестцу, и передняя теменная кость опускается первой в плоскость входа малого таза, на ней расположена ведущая точка. Встречается в 0, 3 % всех родов. 2. Задний (асинклитизм Литцмана), при котором первой в таз опускается задняя теменная кость, стреловидный шов отклонен кпереди к лону. Встречается вдвое реже переднего.
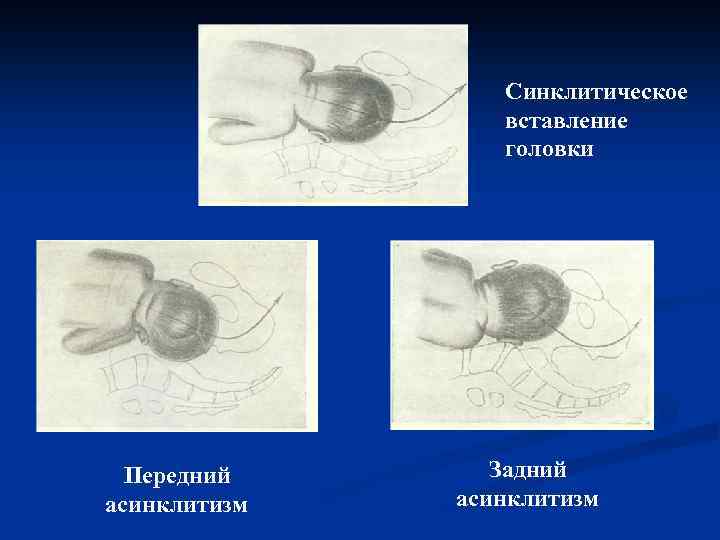 Синклитическое вставление головки Передний асинклитизм Задний асинклитизм
Синклитическое вставление головки Передний асинклитизм Задний асинклитизм
 Причины внеосевого вставления головки в таз 4 расслабленное состояние брюшной стенки, оказывающейся не в состоянии противодействовать отклоняющемуся вперед дну матки, в результате чего образуется переднетеменное вставление 4 расслабленное состояние нижнего сегмента матки, не оказывающего должного сопротивления отклоняющейся вперед головке, вследствие чего образуется заднетеменное вставление 4 крупные размеры головки плода 4 сужение и особенно уплощение таза женщины 4 изменение угла наклонения таза
Причины внеосевого вставления головки в таз 4 расслабленное состояние брюшной стенки, оказывающейся не в состоянии противодействовать отклоняющемуся вперед дну матки, в результате чего образуется переднетеменное вставление 4 расслабленное состояние нижнего сегмента матки, не оказывающего должного сопротивления отклоняющейся вперед головке, вследствие чего образуется заднетеменное вставление 4 крупные размеры головки плода 4 сужение и особенно уплощение таза женщины 4 изменение угла наклонения таза
 Неправильные стояния головки плода высокое (во входе) прямое n низкое (в выходе) поперечное стояние стреловидного шва. n
Неправильные стояния головки плода высокое (во входе) прямое n низкое (в выходе) поперечное стояние стреловидного шва. n
 Высокое прямое стояние стреловидного шва Если плод в начале родов обращен спинкой прямо кпереди или кзади, а головка стоит стреловидным швом над прямым размером входа в малый таз, говорят о высоком прямом стоянии стреловидного шва (головки), которое в дальнейшем, после отхождения вод может перейти в высокое прямое вставление стреловидного шва (головки). В зависимости от того, куда обращен малый родничок – кпереди к лону или кзади к мысу, различают передний вид высокого стояния стреловидного шва и задний вид высокого прямого стояния стреловидного шва. Частота этой патологии от 0, 2% до 1, 2%.
Высокое прямое стояние стреловидного шва Если плод в начале родов обращен спинкой прямо кпереди или кзади, а головка стоит стреловидным швом над прямым размером входа в малый таз, говорят о высоком прямом стоянии стреловидного шва (головки), которое в дальнейшем, после отхождения вод может перейти в высокое прямое вставление стреловидного шва (головки). В зависимости от того, куда обращен малый родничок – кпереди к лону или кзади к мысу, различают передний вид высокого стояния стреловидного шва и задний вид высокого прямого стояния стреловидного шва. Частота этой патологии от 0, 2% до 1, 2%.
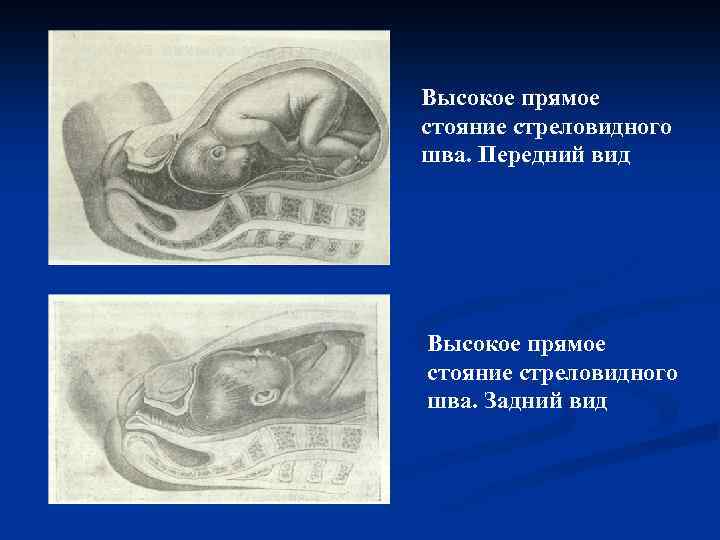 Высокое прямое стояние стреловидного шва. Передний вид Высокое прямое стояние стреловидного шва. Задний вид
Высокое прямое стояние стреловидного шва. Передний вид Высокое прямое стояние стреловидного шва. Задний вид
 Этиология высокого прямого стояния головки: нарушение соотношений между головкой плода и тазом женщины (узкий таз, широкий таз) n изменения формы таза (округлая или продольно-овальная форма входа в малый таз при поперечном его сужении) n недоношенность плода (малые размеры его головки); n изменения формы головки плода (широкий плоский череп) n понижение тонуса матки и брюшной стенки n образование высокого прямого стояния стреловидного шва над входом в таз в момент излития околоплодных вод n
Этиология высокого прямого стояния головки: нарушение соотношений между головкой плода и тазом женщины (узкий таз, широкий таз) n изменения формы таза (округлая или продольно-овальная форма входа в малый таз при поперечном его сужении) n недоношенность плода (малые размеры его головки); n изменения формы головки плода (широкий плоский череп) n понижение тонуса матки и брюшной стенки n образование высокого прямого стояния стреловидного шва над входом в таз в момент излития околоплодных вод n
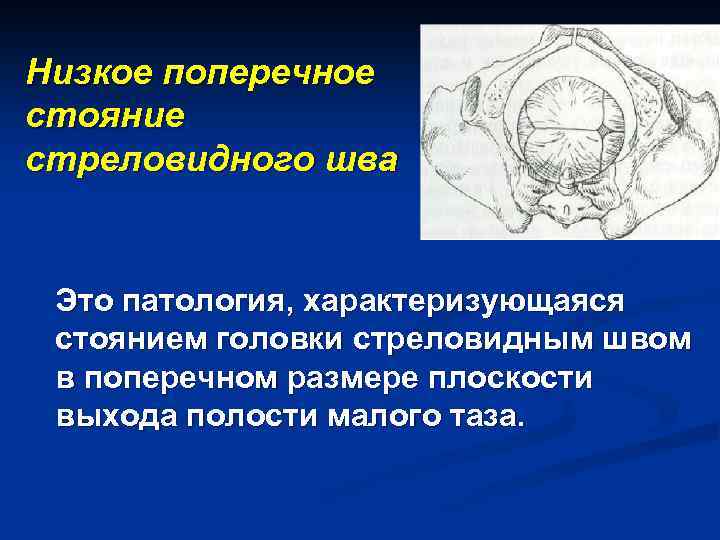 Низкое поперечное стояние стреловидного шва Это патология, характеризующаяся стоянием головки стреловидным швом в поперечном размере плоскости выхода полости малого таза.
Низкое поперечное стояние стреловидного шва Это патология, характеризующаяся стоянием головки стреловидным швом в поперечном размере плоскости выхода полости малого таза.
 Причины самопроизвольных родов, при которых головка плода не совершает внутренний поворот сужение таза (плоские тазы: плоскорахитический, простой плоский) 4 маленькие размеры головки плода 4 сниженный тонус мышц тазового дна 4
Причины самопроизвольных родов, при которых головка плода не совершает внутренний поворот сужение таза (плоские тазы: плоскорахитический, простой плоский) 4 маленькие размеры головки плода 4 сниженный тонус мышц тазового дна 4
 При активной родовой деятельности роды заканчиваются самопроизвольно. При возникновении осложнений со стороны матери (сдавление и омертвение тканей родовых путей и мочевого пузыря, восходящая инфекция, разрыв матки) или плода (гипоксия) роды необходимо закончить либо наложением акушерских щипцов (при живом плоде), либо плодоразрушающей операцией (при мертвом плоде).
При активной родовой деятельности роды заканчиваются самопроизвольно. При возникновении осложнений со стороны матери (сдавление и омертвение тканей родовых путей и мочевого пузыря, восходящая инфекция, разрыв матки) или плода (гипоксия) роды необходимо закончить либо наложением акушерских щипцов (при живом плоде), либо плодоразрушающей операцией (при мертвом плоде).


