Болезни оперированного желудка.ppt
- Количество слайдов: 199
 СЗГМУ им. И. И. Мечникова Кафедра факультетской хирургии Болезни оперированного желудка доцент Сигуа Б. В.
СЗГМУ им. И. И. Мечникова Кафедра факультетской хирургии Болезни оперированного желудка доцент Сигуа Б. В.
 В 1897 г. на конгрессе немецких хирургов Микулич высказал мысль о том, что вопрос о выборе метода хирургического лечения будет решаться не столько непосредственными результатами операций, сколько отдаленными их последствиями
В 1897 г. на конгрессе немецких хирургов Микулич высказал мысль о том, что вопрос о выборе метода хирургического лечения будет решаться не столько непосредственными результатами операций, сколько отдаленными их последствиями
 В России и странах СНГ ежегодно, только по поводу язвенной болезни, выполняется около 100 000 оперативных вмешательств, из них более половины составляют резекции желудка
В России и странах СНГ ежегодно, только по поводу язвенной болезни, выполняется около 100 000 оперативных вмешательств, из них более половины составляют резекции желудка
 Болезни оперированного желудка – это патологические состояния, развивающиеся в отдаленном периоде и являются следствием хирургического вмешательства, при котором резко меняются анатомофизиологические соотношения и взаимосвязи органов пищеварения, а также нарушаются нейрогуморальные взаимодействия пищеварительного тракта с другими внутренними органами и системами
Болезни оперированного желудка – это патологические состояния, развивающиеся в отдаленном периоде и являются следствием хирургического вмешательства, при котором резко меняются анатомофизиологические соотношения и взаимосвязи органов пищеварения, а также нарушаются нейрогуморальные взаимодействия пищеварительного тракта с другими внутренними органами и системами
 В зависимости от характера выполненной операции выделяют четыре вида послеоперационных расстройств: постгастрэктомические постгастрорезекционные постгастроэнтеростомические и постваготомические
В зависимости от характера выполненной операции выделяют четыре вида послеоперационных расстройств: постгастрэктомические постгастрорезекционные постгастроэнтеростомические и постваготомические
 Болезни оперированного желудка: Постгастрорезекционные синдромы развиваются у 20 -40% пациентов, перенесших резекцию желудка Постваготомические синдромы наблюдаются у 40 -50% пациентов после ваготоми
Болезни оперированного желудка: Постгастрорезекционные синдромы развиваются у 20 -40% пациентов, перенесших резекцию желудка Постваготомические синдромы наблюдаются у 40 -50% пациентов после ваготоми
 Значительный вклад в изучение болезней оперированного желудка внесли выдающиеся отечественные ученые: • Е. И. Захаров (1964) • Б. В. Петровский (1967) • Ю. М. Панцырев (1973) • В. Х. Василенко (1974) • М. И. Кузин (1976) • А. И. Горбашко (1993) • Г. Р. Аскерханов (1999) • А. П. Михайлов (2000, 2010)
Значительный вклад в изучение болезней оперированного желудка внесли выдающиеся отечественные ученые: • Е. И. Захаров (1964) • Б. В. Петровский (1967) • Ю. М. Панцырев (1973) • В. Х. Василенко (1974) • М. И. Кузин (1976) • А. И. Горбашко (1993) • Г. Р. Аскерханов (1999) • А. П. Михайлов (2000, 2010)
 д. м. н. профессор А. П. Михайлов Заслуженный врач Р. Ф.
д. м. н. профессор А. П. Михайлов Заслуженный врач Р. Ф.
 Основные заболевания оперированного желудка: • • • • Пептические язвы соустий Демпинг-синдром Гипогликемический синдром Рефлюкс-эзофагит, рефлюкс-гастрит Гастростаз, дуоденостаз Постваготомическая диарея Синдром приводящей петли Синдром отводящей петли Ру-стаз синдром Порочный круг ГЭА Хроническое нарушение дуоденальной проходимости Холелитиаз, стеноз терминального отдела холедоха Хронический панкреатит Спаечно-рубцовые деформации
Основные заболевания оперированного желудка: • • • • Пептические язвы соустий Демпинг-синдром Гипогликемический синдром Рефлюкс-эзофагит, рефлюкс-гастрит Гастростаз, дуоденостаз Постваготомическая диарея Синдром приводящей петли Синдром отводящей петли Ру-стаз синдром Порочный круг ГЭА Хроническое нарушение дуоденальной проходимости Холелитиаз, стеноз терминального отдела холедоха Хронический панкреатит Спаечно-рубцовые деформации
 Болезни оперированного желудка: • Функциональные синдромы • Органические синдромы • Сочетанные синдромы - Легкая степень тяжести - Средняя степень тяжести - Тяжелая степень тяжести
Болезни оперированного желудка: • Функциональные синдромы • Органические синдромы • Сочетанные синдромы - Легкая степень тяжести - Средняя степень тяжести - Тяжелая степень тяжести
 Постгастрэктомические синдромы
Постгастрэктомические синдромы
 Постгастрэктомический синдром (синдром Ламблена) - последствие гастрэктомии, обусловленное поступлением пищи из пищевода непосредственно в кишечник с нарушениями пищеварения проявляющиеся кахексией, поносами, отеками, анемией и гипопротеинемией.
Постгастрэктомический синдром (синдром Ламблена) - последствие гастрэктомии, обусловленное поступлением пищи из пищевода непосредственно в кишечник с нарушениями пищеварения проявляющиеся кахексией, поносами, отеками, анемией и гипопротеинемией.
 Классификация постгастрэктомических синдромов: Органические синдромы: • Рефлюкс-эзофагит • Рубцовый стеноз пищеводно-кишечного соустья • Демпинг синдром • Синдром приводящей петли • Порочный круг • Язва анастомоза Функциональные синдромы: • Демпинг синдром • Воспалительные поражения и дискинезии кишечника • Анемия • Нарушения белкового, углеводного и жирового обмена • Мальабсорбция • Дефицит витамина B 12 • Остеопороз
Классификация постгастрэктомических синдромов: Органические синдромы: • Рефлюкс-эзофагит • Рубцовый стеноз пищеводно-кишечного соустья • Демпинг синдром • Синдром приводящей петли • Порочный круг • Язва анастомоза Функциональные синдромы: • Демпинг синдром • Воспалительные поражения и дискинезии кишечника • Анемия • Нарушения белкового, углеводного и жирового обмена • Мальабсорбция • Дефицит витамина B 12 • Остеопороз
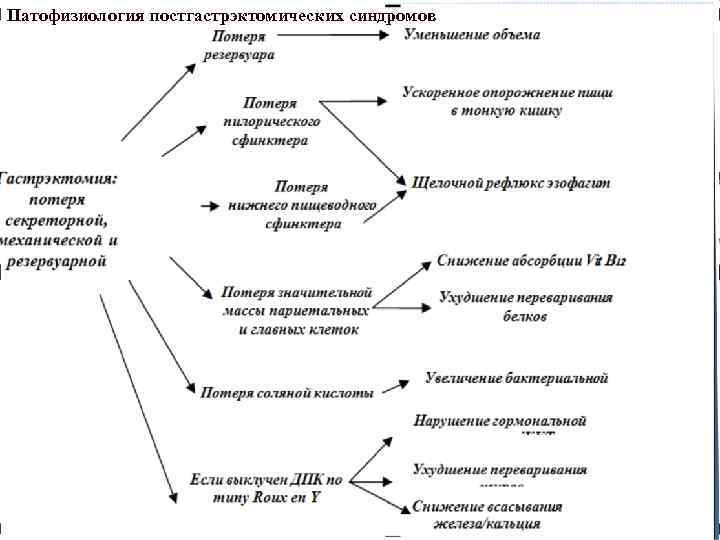 Патофизиология постгастрэктомических синдромов
Патофизиология постгастрэктомических синдромов
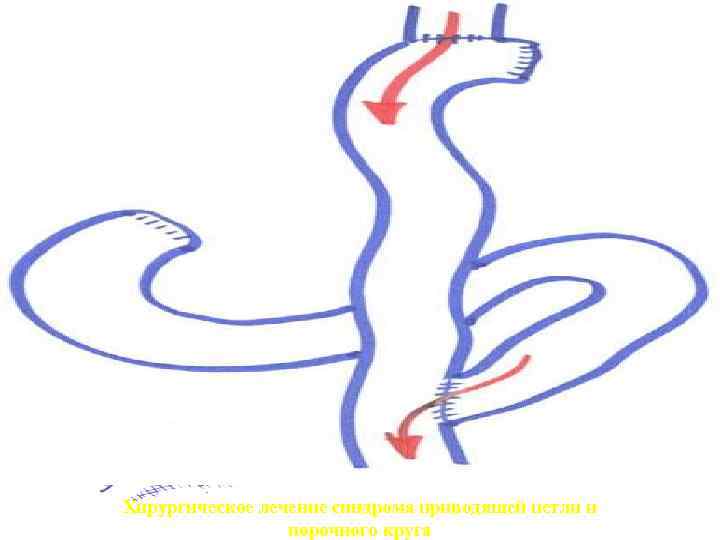 Хирургическое лечение синдрома приводящей петли и порочного круга
Хирургическое лечение синдрома приводящей петли и порочного круга
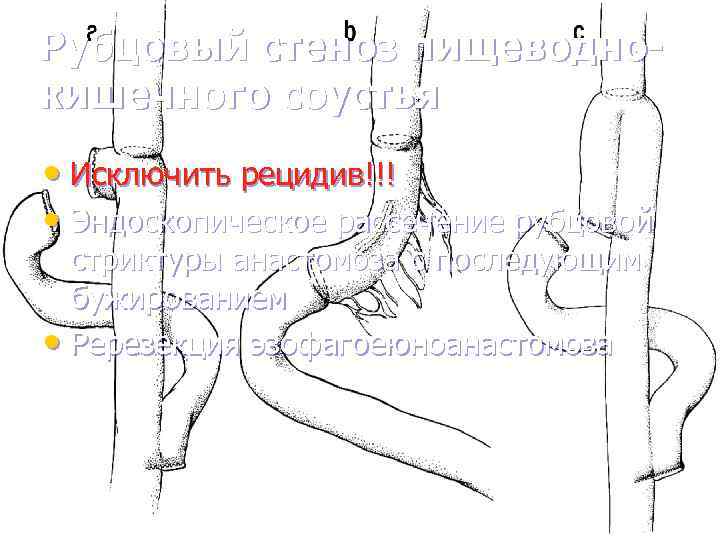 Рубцовый стеноз пищеводнокишечного соустья • Исключить рецидив!!! • Эндоскопическое рассечение рубцовой стриктуры анастомоза с последующим бужированием • Ререзекция эзофагоеюноанастомоза
Рубцовый стеноз пищеводнокишечного соустья • Исключить рецидив!!! • Эндоскопическое рассечение рубцовой стриктуры анастомоза с последующим бужированием • Ререзекция эзофагоеюноанастомоза
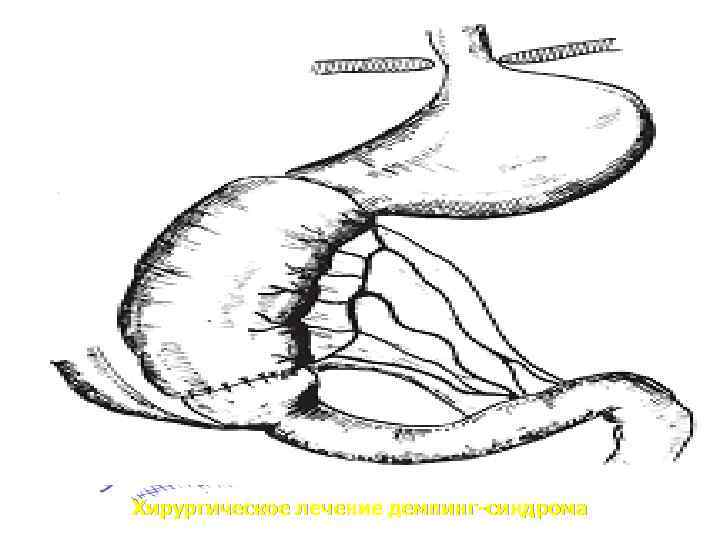 Хирургическое лечение демпинг-синдрома
Хирургическое лечение демпинг-синдрома
 Постгастрорезекционные синдромы
Постгастрорезекционные синдромы
 Характеристика постгастрорезекционных синдромов: Количество больных Процент 274 49, 8 Синдром приводящей петли 74 13, 4 Пептическая язва соустья 52 9, 5 Рефлюкс-эзофагит 41 7, 4 Рефлюкс-гастрит 35 6, 4 Хронический панкреатит 34 6, 2 Демпинг-синдром 28 5, 1 Порочный круг ГЭА 10 1, 8 Функциональные 276 50, 2 Демпинг-синдром 208 37, 9 Гипогликемический синдром 38 6, 9 Железодефицитная анемия 15 2, 7 Синдром приводящей петли 15 2, 7 550 100 Название синдромов Органические ВСЕГО
Характеристика постгастрорезекционных синдромов: Количество больных Процент 274 49, 8 Синдром приводящей петли 74 13, 4 Пептическая язва соустья 52 9, 5 Рефлюкс-эзофагит 41 7, 4 Рефлюкс-гастрит 35 6, 4 Хронический панкреатит 34 6, 2 Демпинг-синдром 28 5, 1 Порочный круг ГЭА 10 1, 8 Функциональные 276 50, 2 Демпинг-синдром 208 37, 9 Гипогликемический синдром 38 6, 9 Железодефицитная анемия 15 2, 7 Синдром приводящей петли 15 2, 7 550 100 Название синдромов Органические ВСЕГО
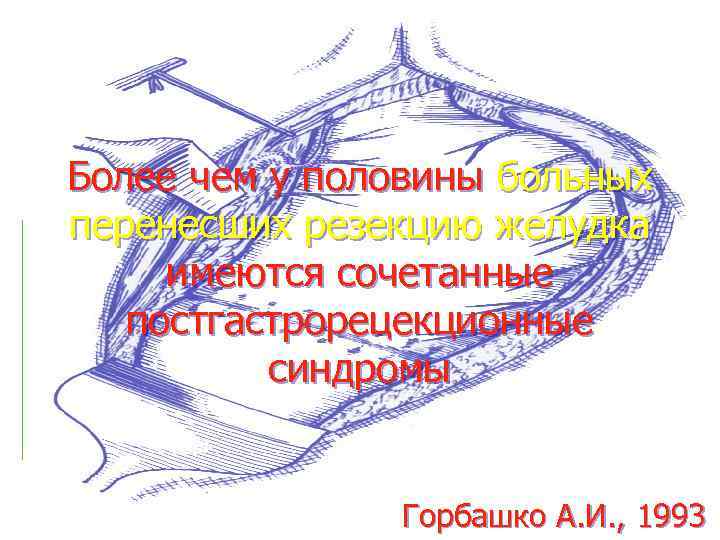 Более чем у половины больных перенесших резекцию желудка имеются сочетанные постгастрорецекционные синдромы Горбашко А. И. , 1993
Более чем у половины больных перенесших резекцию желудка имеются сочетанные постгастрорецекционные синдромы Горбашко А. И. , 1993
 Причины болезней оперированного желудка: • Нарушение правил оперативных вмешательств • Технические ошибки • Сопутствующие заболевания гепатопанкреатодуоденальной зоны, не устраненные или неучтенные при первичной операции
Причины болезней оперированного желудка: • Нарушение правил оперативных вмешательств • Технические ошибки • Сопутствующие заболевания гепатопанкреатодуоденальной зоны, не устраненные или неучтенные при первичной операции
 Программа обследования больных • Изучение жалоб, анамнеза заболевания. • Уточнение характера ранее выполненного оперативного • • вмешательства (медицинская документация). Rg-исследование (формы и размеры пищевода, пищеводножелудочного перехода, культи желудка, размеры анастомоза, скорость эвакуации контрастной массы из культи желудка, пассаж по отводящей петле или ДПК, степень заброса в приводящую петлю, наличие органических изменений в культе желудка и области анастомоза). Эндоскопическое исследование (состояние слизистой пищевода, культи желудка, отводящей и приводящей петли, ДПК, признаки рефлюкс-гастрита, эзофагита). УЗИ и КТ гепатопанкреатодуоденальной зоны. Уточнение состояния кислотопродуцирующей и моторноэвакуаторной функции культи желудка (p. H-метрия, манометрия).
Программа обследования больных • Изучение жалоб, анамнеза заболевания. • Уточнение характера ранее выполненного оперативного • • вмешательства (медицинская документация). Rg-исследование (формы и размеры пищевода, пищеводножелудочного перехода, культи желудка, размеры анастомоза, скорость эвакуации контрастной массы из культи желудка, пассаж по отводящей петле или ДПК, степень заброса в приводящую петлю, наличие органических изменений в культе желудка и области анастомоза). Эндоскопическое исследование (состояние слизистой пищевода, культи желудка, отводящей и приводящей петли, ДПК, признаки рефлюкс-гастрита, эзофагита). УЗИ и КТ гепатопанкреатодуоденальной зоны. Уточнение состояния кислотопродуцирующей и моторноэвакуаторной функции культи желудка (p. H-метрия, манометрия).
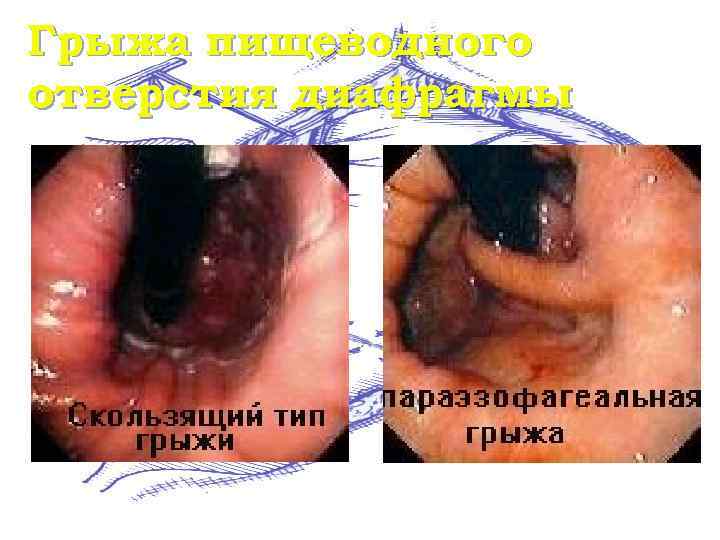 Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы
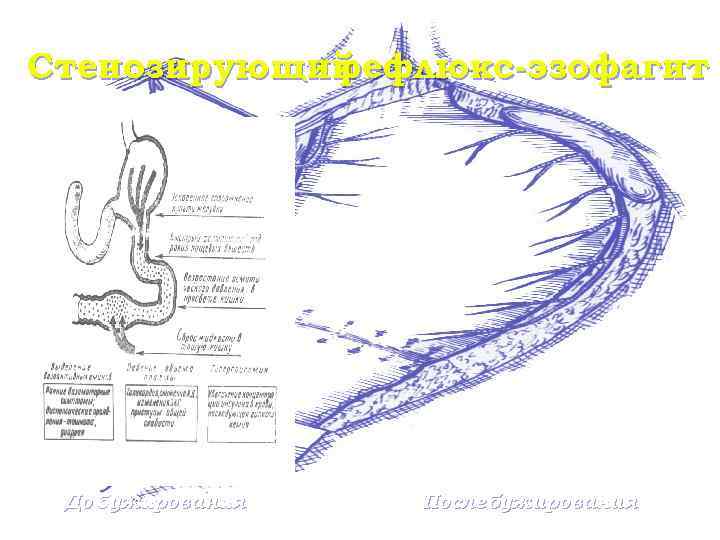 Стенозирующий рефлюкс-эзофагит До бужирования После бужирования
Стенозирующий рефлюкс-эзофагит До бужирования После бужирования
 Консервативное лечение больных с ПГРС : - легкая степень - положительный эффект - средняя степень - существенное улучшение - тяжелая степень - подготовка к операции
Консервативное лечение больных с ПГРС : - легкая степень - положительный эффект - средняя степень - существенное улучшение - тяжелая степень - подготовка к операции
 Предоперационная подготовка 1. Диета-терапия (особенно у пациентов с демпинг-синдромом) 2. Для замедления эвакуации пищи из культи желудка - холинолитики (ганглерон, атропин или платифилин) в качестве антагонистов серотонина – резерпин или изобарин. 3. Противоязвенные препараты 4. Контрикал в дозе 20000 -30000 ед. , Гордокс – 200000– 300000 ед. , сандостатин или октреотид 5. Периоперационная антибиотикопрофилактика.
Предоперационная подготовка 1. Диета-терапия (особенно у пациентов с демпинг-синдромом) 2. Для замедления эвакуации пищи из культи желудка - холинолитики (ганглерон, атропин или платифилин) в качестве антагонистов серотонина – резерпин или изобарин. 3. Противоязвенные препараты 4. Контрикал в дозе 20000 -30000 ед. , Гордокс – 200000– 300000 ед. , сандостатин или октреотид 5. Периоперационная антибиотикопрофилактика.
 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА: БИЛЬРОТ- I ПИЛОРУССОХРАНЯЮЩЕЙ РЕЗЕКЦИИ БИЛЬРОТ – II
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА: БИЛЬРОТ- I ПИЛОРУССОХРАНЯЮЩЕЙ РЕЗЕКЦИИ БИЛЬРОТ – II
 Общие принципы повторных оперативных вмешательств • Рассечение сращений; выделение области пищеводно • • • -желудочного перехода, культи желудка и ДПК, зоны анастомоза, отводящей и приводящей петли, связки Трейца Оценка величины ПОД, состояния замыкательного аппарата пищеводно-желудочного перехода, дуодено -еюнального перехода. Оценка формы и размеров культи желудка и ДПК для определения адекватности ранее выполненного оперативного вмешательства. Ревизия органов гепатопанкреатодуоденальной зоны.
Общие принципы повторных оперативных вмешательств • Рассечение сращений; выделение области пищеводно • • • -желудочного перехода, культи желудка и ДПК, зоны анастомоза, отводящей и приводящей петли, связки Трейца Оценка величины ПОД, состояния замыкательного аппарата пищеводно-желудочного перехода, дуодено -еюнального перехода. Оценка формы и размеров культи желудка и ДПК для определения адекватности ранее выполненного оперативного вмешательства. Ревизия органов гепатопанкреатодуоденальной зоны.
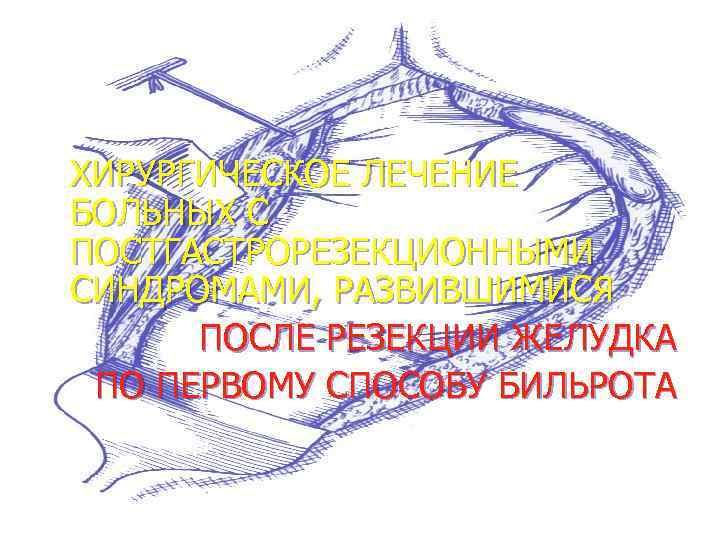 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА ПО ПЕРВОМУ СПОСОБУ БИЛЬРОТА
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА ПО ПЕРВОМУ СПОСОБУ БИЛЬРОТА
 Характеристика СПГРС у больных, перенесших резекцию желудка по первому способу Бильрота Название синдромов Количест во больных 10 Степень тяжести синдромов легкая средняя тяжела я 1 5 4 5 1 2 2 4 – 2 2 ХНДП+РГ+РЭ+ЖК Б ПЯ+ГПОД+РЭ 4 – 2 2 3 1 – 2 8 1 2 5 ПЯ+ХНДП+РГ 3 – 1 2 Всего больных 37 4 14 19 ДС+ГПОД+РЭ ДС+ХНДП+ГПОД+ РЭ ДС+ГГС
Характеристика СПГРС у больных, перенесших резекцию желудка по первому способу Бильрота Название синдромов Количест во больных 10 Степень тяжести синдромов легкая средняя тяжела я 1 5 4 5 1 2 2 4 – 2 2 ХНДП+РГ+РЭ+ЖК Б ПЯ+ГПОД+РЭ 4 – 2 2 3 1 – 2 8 1 2 5 ПЯ+ХНДП+РГ 3 – 1 2 Всего больных 37 4 14 19 ДС+ГПОД+РЭ ДС+ХНДП+ГПОД+ РЭ ДС+ГГС

 Оценка величины ПОД: I степень расширения – до 4 см в поперечнике II степень – 4 -6 см III степень – более 6 см
Оценка величины ПОД: I степень расширения – до 4 см в поперечнике II степень – 4 -6 см III степень – более 6 см
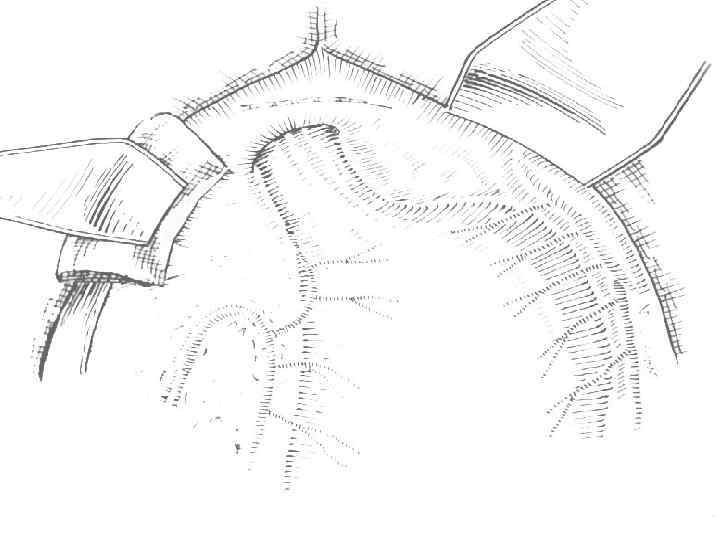
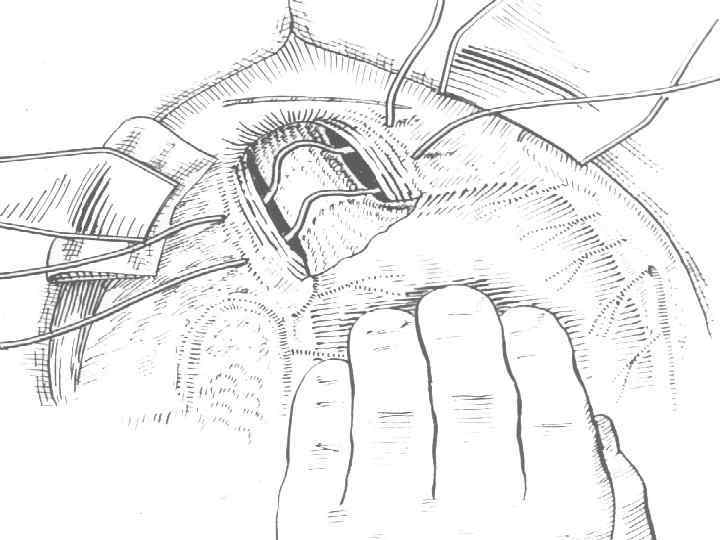
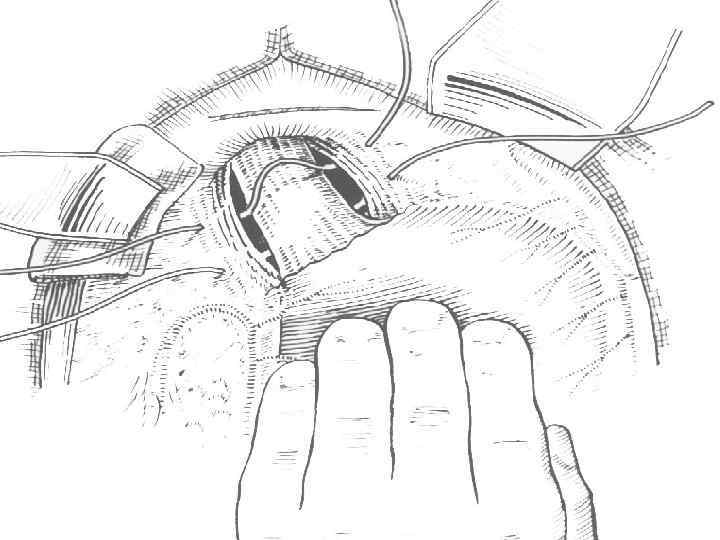

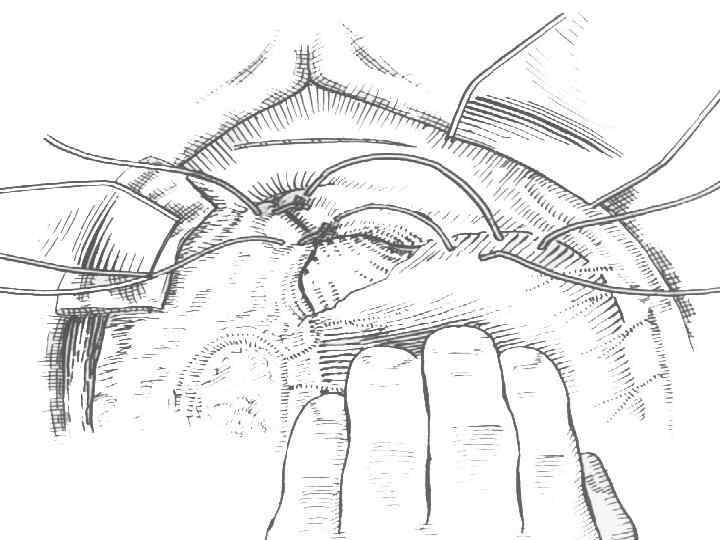
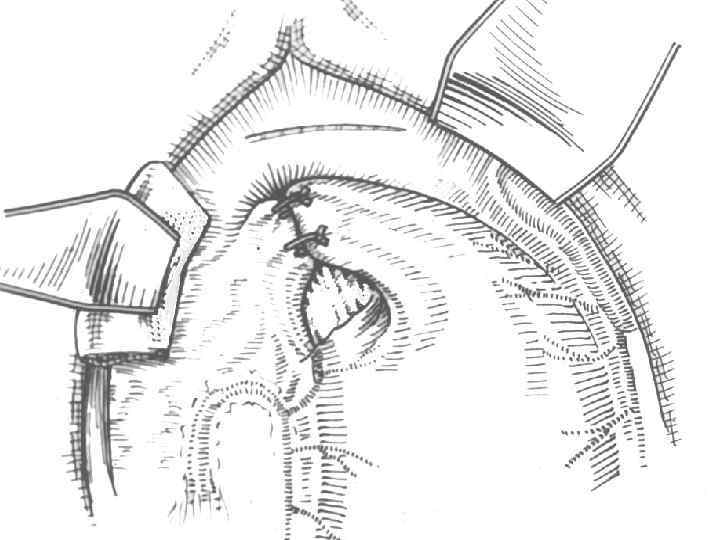
 Операция Стронга
Операция Стронга
 Демпинг-синдром
Демпинг-синдром
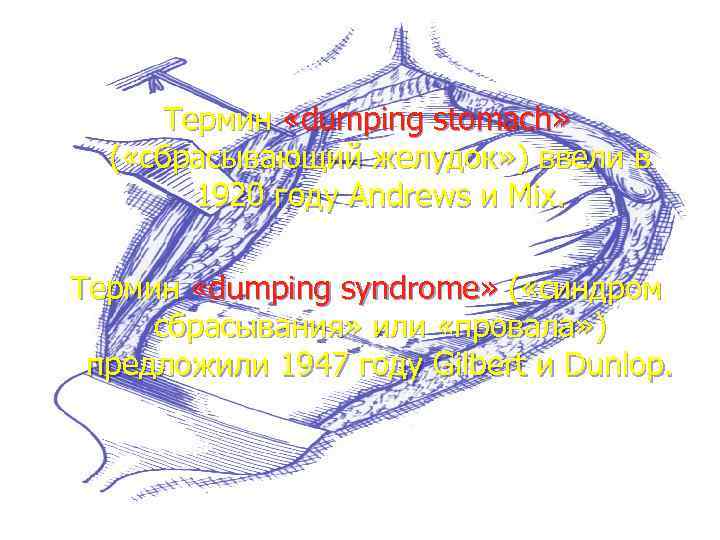 Термин «dumping stomach» ( «сбрасывающий желудок» ) ввели в 1920 году Andrews и Mix. Термин «dumping syndrome» ( «синдром сбрасывания» или «провала» ) предложили 1947 году Gilbert и Dunlop.
Термин «dumping stomach» ( «сбрасывающий желудок» ) ввели в 1920 году Andrews и Mix. Термин «dumping syndrome» ( «синдром сбрасывания» или «провала» ) предложили 1947 году Gilbert и Dunlop.
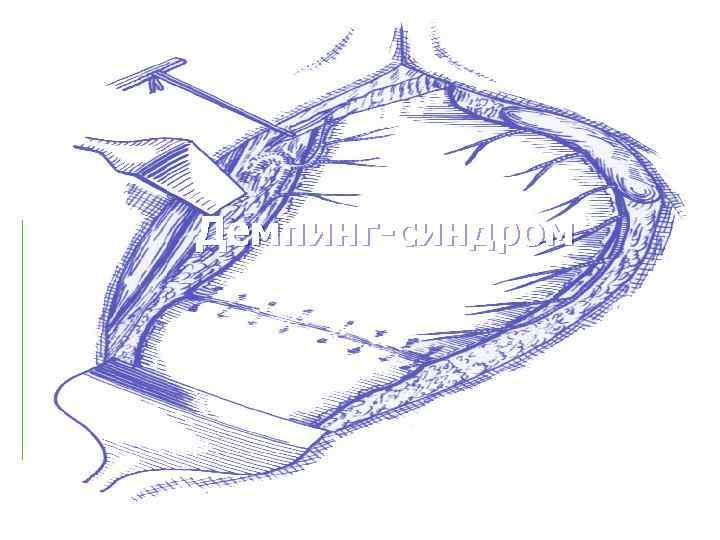
 Демпинг-синдром – совокупность клинических, рентгенологических и лабораторных признаков, развивающихся после резекции желудка вследствие быстрого поступления желудочного содержимого из культи желудка в тонкую кишку Это самый часто встречающийся функциональный синдром, особенно после операции по способу Бильрот II
Демпинг-синдром – совокупность клинических, рентгенологических и лабораторных признаков, развивающихся после резекции желудка вследствие быстрого поступления желудочного содержимого из культи желудка в тонкую кишку Это самый часто встречающийся функциональный синдром, особенно после операции по способу Бильрот II
 Демпинг-синдром Основной механизм развития демпингсиндрома – быстрый сброс пищевых масс из культи желудка и стремительное их продвижение по тонкой кишке с раздражением различных рецепторов и развитием вегетативного криза
Демпинг-синдром Основной механизм развития демпингсиндрома – быстрый сброс пищевых масс из культи желудка и стремительное их продвижение по тонкой кишке с раздражением различных рецепторов и развитием вегетативного криза
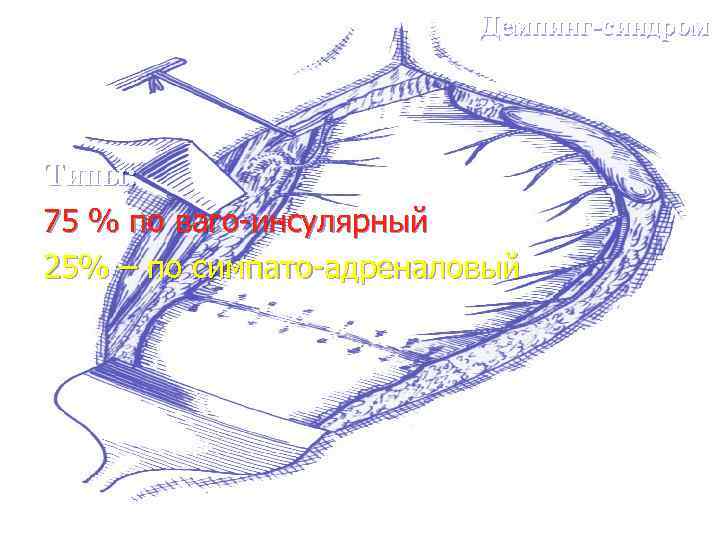 Демпинг-синдром Типы: 75 % по ваго-инсулярный 25% – по симпато-адреналовый
Демпинг-синдром Типы: 75 % по ваго-инсулярный 25% – по симпато-адреналовый
 Демпинг-синдром По времени возникновения: Ранний демпинг-синдром (признаки обнаруживаются в течение 30 мин после приема пищи) Поздний (гипогликемический) демпингсиндром (через 2 ч после приема пищи)
Демпинг-синдром По времени возникновения: Ранний демпинг-синдром (признаки обнаруживаются в течение 30 мин после приема пищи) Поздний (гипогликемический) демпингсиндром (через 2 ч после приема пищи)
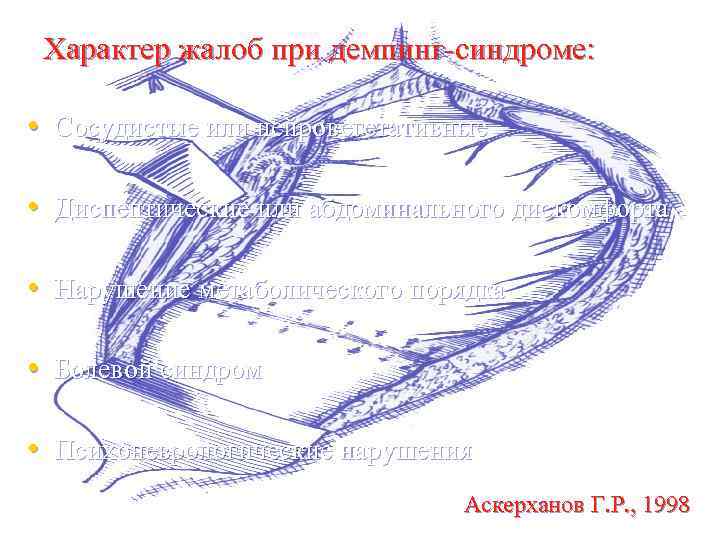 Характер жалоб при демпинг-синдроме: • Сосудистые или нейровегетативные • Диспептические или абдоминального дискомфорта • Нарушение метаболического порядка • Болевой синдром • Психоневрологические нарушения Аскерханов Г. Р. , 1998
Характер жалоб при демпинг-синдроме: • Сосудистые или нейровегетативные • Диспептические или абдоминального дискомфорта • Нарушение метаболического порядка • Болевой синдром • Психоневрологические нарушения Аскерханов Г. Р. , 1998
 Степени тяжести демпинг-синдрома: I степень: продолжительность не более 30 минут. Пульс и АД меняются не более, чем на 10 уд/мин и мм. рт. ст. II степень : продолжительность 30 -60 минут. Пульс и АД меняются на 15 уд/мин и мм. рт. ст. III степень: после любой пищи развивается симптоматика тяжелого вегетативного криза, иногда с обмороком, страхом смерти. После окончания криза наблюдается обильное мочеиспускание. Продолжительность криза – 12 часа. Пульс и АД меняются на 20 и более уд/мин и мм. рт. ст. Развивается истощение, утрачивается трудоспособность Барановский А. Ю. , 2010
Степени тяжести демпинг-синдрома: I степень: продолжительность не более 30 минут. Пульс и АД меняются не более, чем на 10 уд/мин и мм. рт. ст. II степень : продолжительность 30 -60 минут. Пульс и АД меняются на 15 уд/мин и мм. рт. ст. III степень: после любой пищи развивается симптоматика тяжелого вегетативного криза, иногда с обмороком, страхом смерти. После окончания криза наблюдается обильное мочеиспускание. Продолжительность криза – 12 часа. Пульс и АД меняются на 20 и более уд/мин и мм. рт. ст. Развивается истощение, утрачивается трудоспособность Барановский А. Ю. , 2010
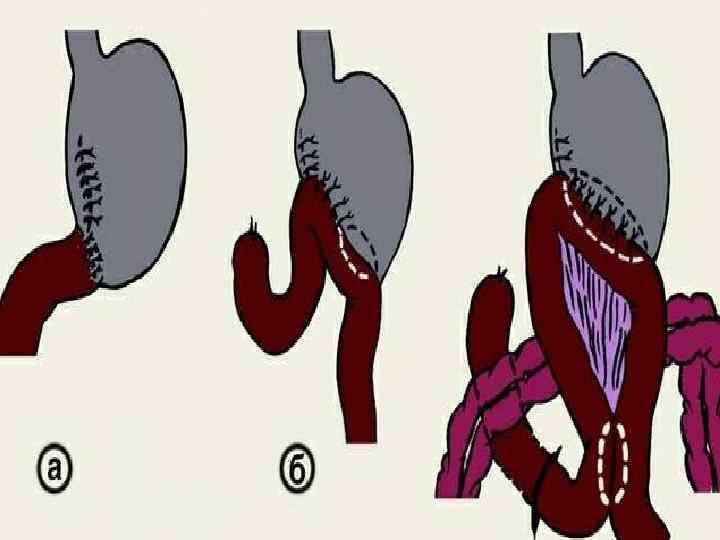
 Реконструктивные операции при демпинг-синдроме • сужение гастродуоденального анастомоза после резекции • • желудка по Бильрот-1 (операция Макаренко) уменьшение размеров желудочно-кишечного соустья при операции Бильрот-II образование дополнительного кишечного резервуара из спаренных меж собой кишечных петель (операция Пота); реконструкция желудочно-кишечного соустья из Бильрот -II в операцию Бильрот-I реконструкция в способ Ру реконструкция с изоперистальтическим кишечным трансплантантом между культей желудка и 12 перстной кишкой (операция Захарова-Генлея); реконструкция с антиперистальтическим сегментом тощей кишки между культей желудка и 12 -перстной кишкой (операция Геррингтона); Реконструктивная гастроеюнопластика
Реконструктивные операции при демпинг-синдроме • сужение гастродуоденального анастомоза после резекции • • желудка по Бильрот-1 (операция Макаренко) уменьшение размеров желудочно-кишечного соустья при операции Бильрот-II образование дополнительного кишечного резервуара из спаренных меж собой кишечных петель (операция Пота); реконструкция желудочно-кишечного соустья из Бильрот -II в операцию Бильрот-I реконструкция в способ Ру реконструкция с изоперистальтическим кишечным трансплантантом между культей желудка и 12 перстной кишкой (операция Захарова-Генлея); реконструкция с антиперистальтическим сегментом тощей кишки между культей желудка и 12 -перстной кишкой (операция Геррингтона); Реконструктивная гастроеюнопластика
 Варианты оперативного лечения демпинг синдрома после резекции желудка по Бильрот-I Выделение ствола переднего блуждающего нерва и пристеночное лигирование сосудов и нервов второго порядка вдоль малой кривизны культи желудка
Варианты оперативного лечения демпинг синдрома после резекции желудка по Бильрот-I Выделение ствола переднего блуждающего нерва и пристеночное лигирование сосудов и нервов второго порядка вдоль малой кривизны культи желудка
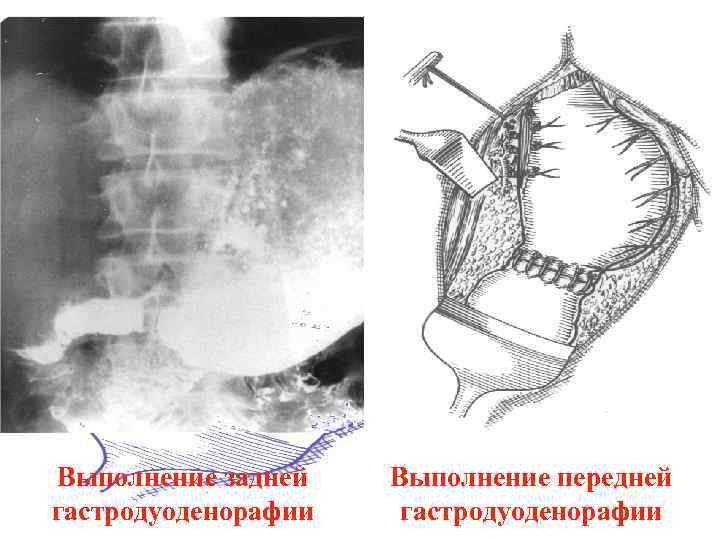 Выполнение задней гастродуоденорафии Выполнение передней гастродуоденорафии
Выполнение задней гастродуоденорафии Выполнение передней гастродуоденорафии
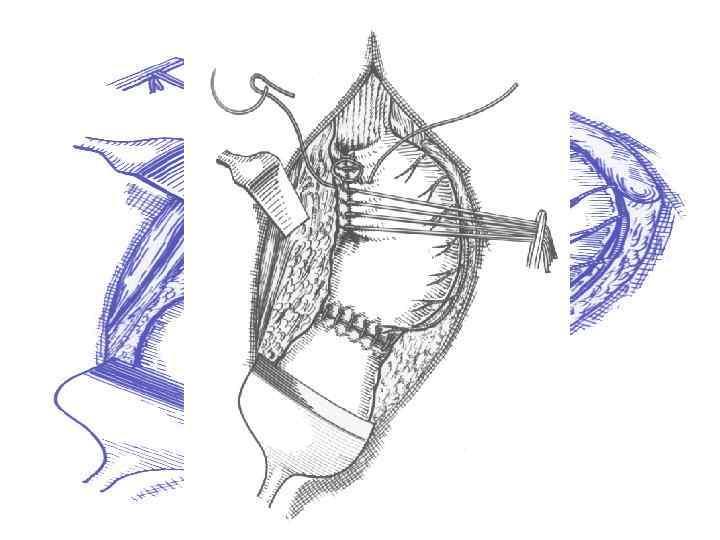
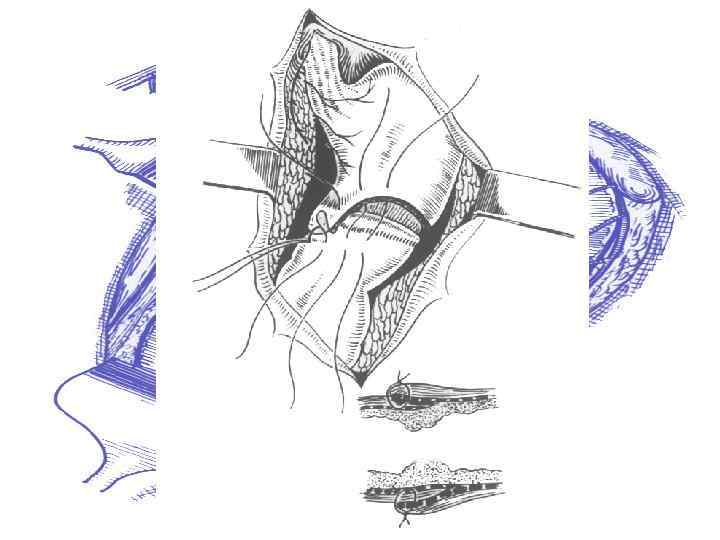
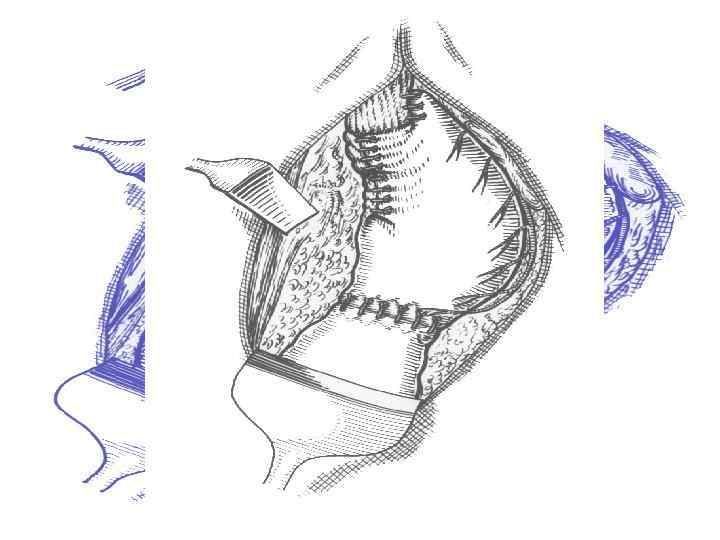
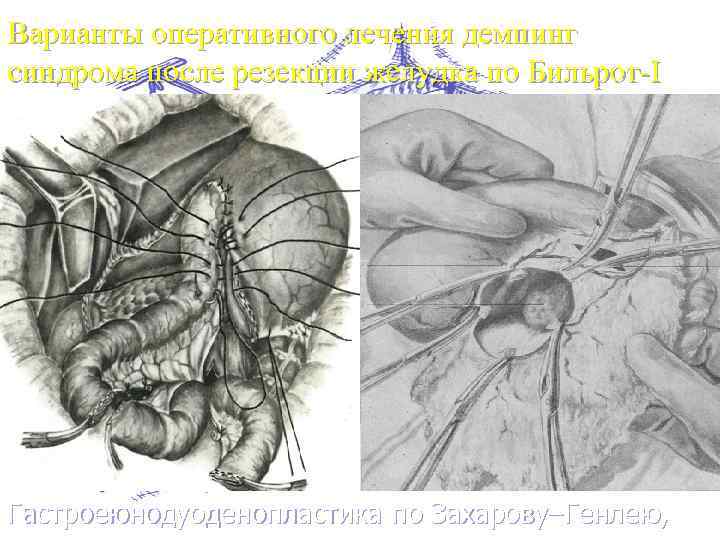 Варианты оперативного лечения демпинг синдрома после резекции желудка по Бильрот-I Гастроеюнодуоденопластика по Захарову–Генлею,
Варианты оперативного лечения демпинг синдрома после резекции желудка по Бильрот-I Гастроеюнодуоденопластика по Захарову–Генлею,
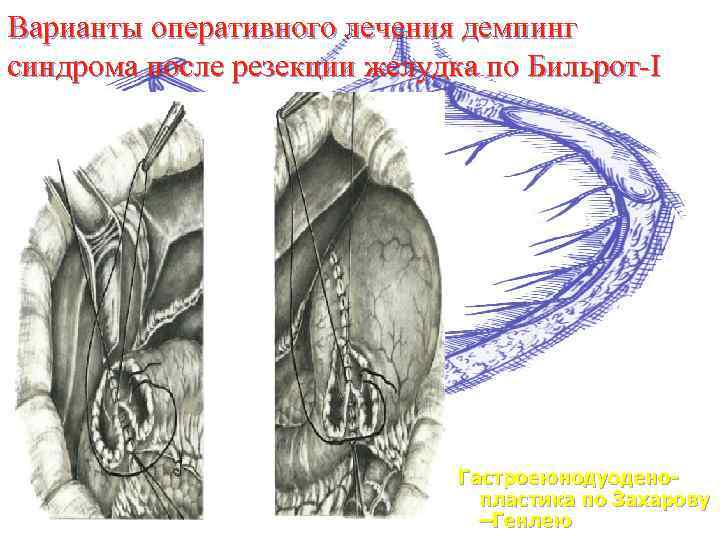 Варианты оперативного лечения демпинг синдрома после резекции желудка по Бильрот-I Гастроеюнодуоденопластика по Захарову –Генлею
Варианты оперативного лечения демпинг синдрома после резекции желудка по Бильрот-I Гастроеюнодуоденопластика по Захарову –Генлею
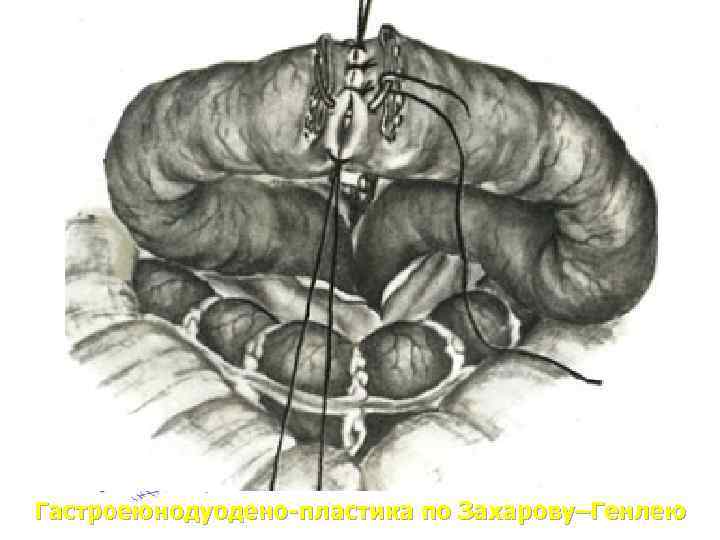 Гастроеюнодуодено-пластика по Захарову–Генлею
Гастроеюнодуодено-пластика по Захарову–Генлею
 Гастроеюнодуодено-пластика по Захарову–Генлею
Гастроеюнодуодено-пластика по Захарову–Генлею
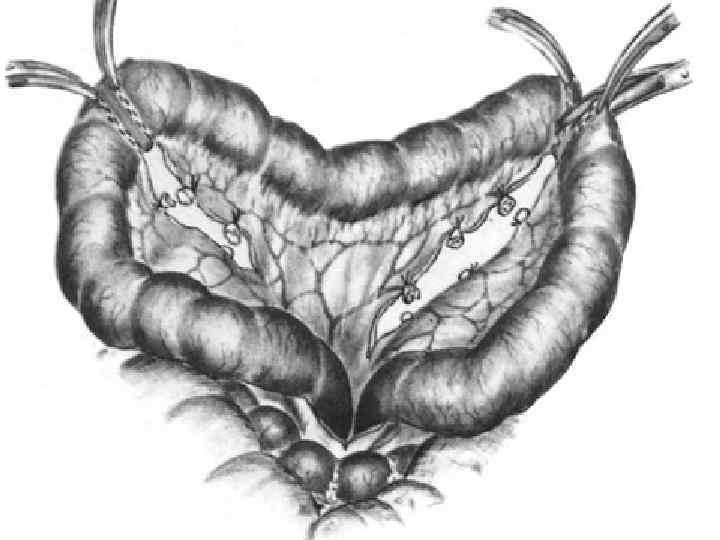
 Реконструктивная гастроеюнопластика при демпинг синдроме после резекции желудка по второму способу Бильрота
Реконструктивная гастроеюнопластика при демпинг синдроме после резекции желудка по второму способу Бильрота

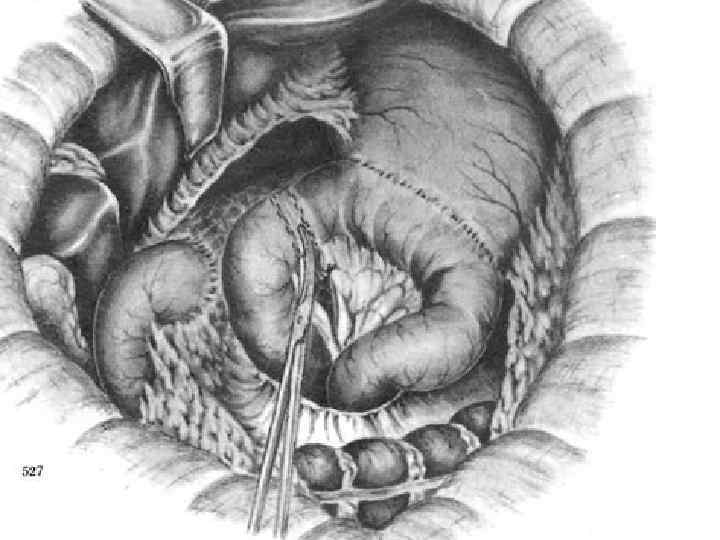
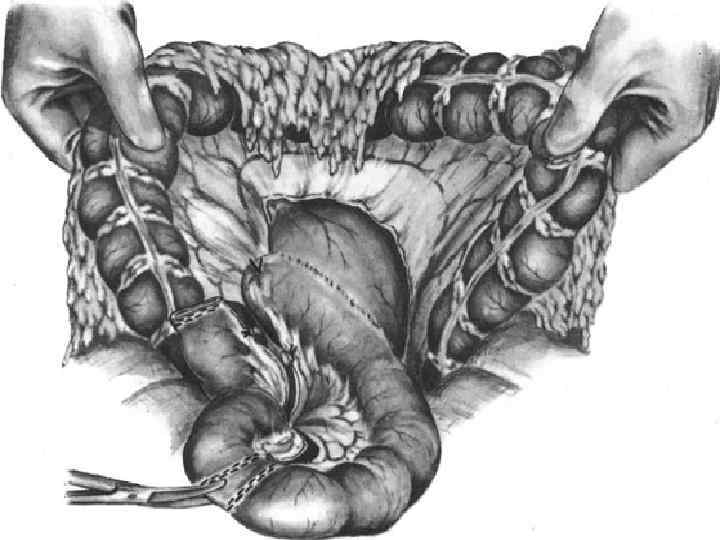
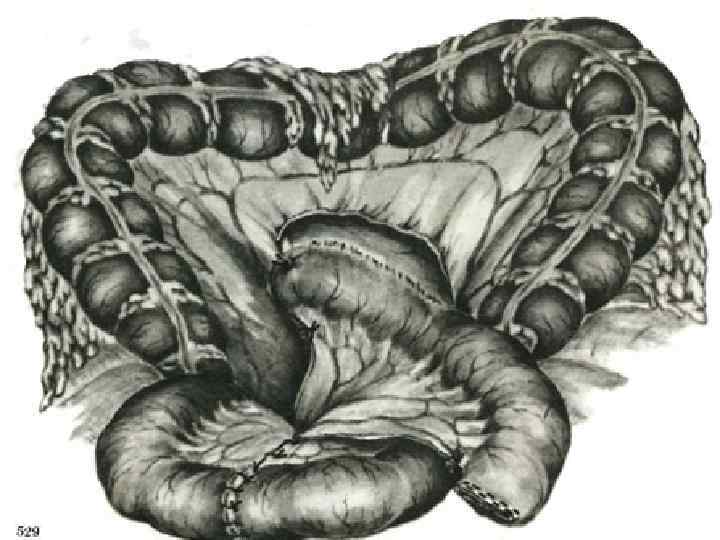
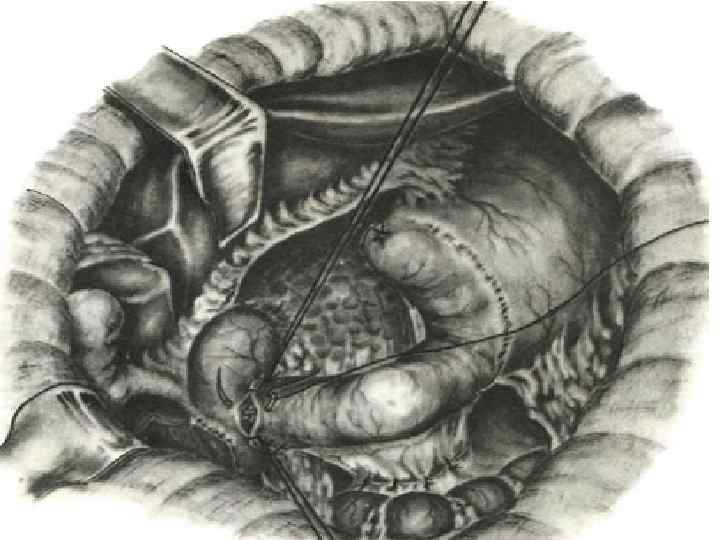
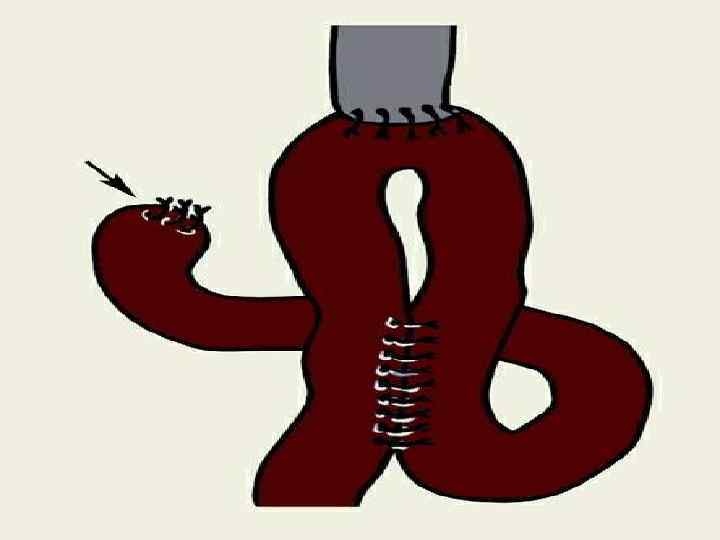
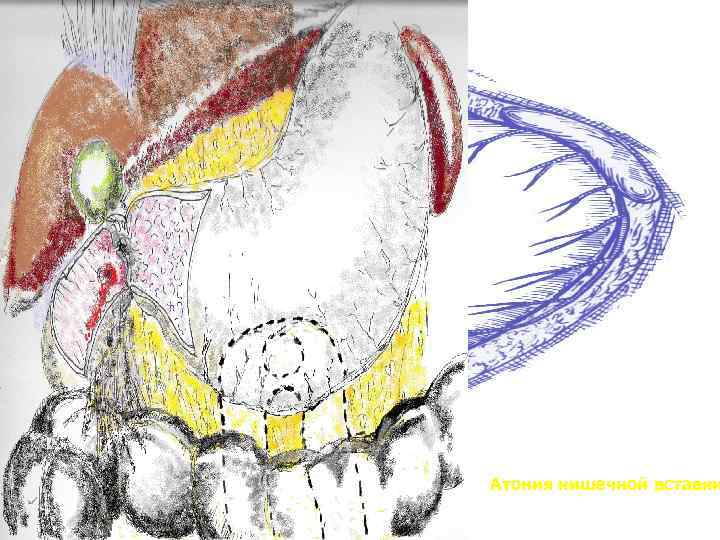 Атония кишечной вставки
Атония кишечной вставки
 Реконструктивные операции при демпинг-синдроме • сужение гастродуоденального анастомоза после резекции • • желудка по Бильрот-1 (операция Макаренко) уменьшение размеров желудочно-кишечного соустья при операции Бильрот-II образование дополнительного кишечного резервуара из спаренных меж собой кишечных петель (операция Пота); реконструкция желудочно-кишечного соустья из Бильрот-II в операцию Бильрот-I реконструкция в способ Ру реконструкция с изоперистальтическим кишечным трансплантантом между культей желудка и 12 перстной кишкой (операция Захарова-Генлея); реконструкция с антиперистальтическим сегментом тощей кишки между культей желудка и 12 -перстной кишкой (операция Геррингтона); Реконструктивная гастроеюнопластика
Реконструктивные операции при демпинг-синдроме • сужение гастродуоденального анастомоза после резекции • • желудка по Бильрот-1 (операция Макаренко) уменьшение размеров желудочно-кишечного соустья при операции Бильрот-II образование дополнительного кишечного резервуара из спаренных меж собой кишечных петель (операция Пота); реконструкция желудочно-кишечного соустья из Бильрот-II в операцию Бильрот-I реконструкция в способ Ру реконструкция с изоперистальтическим кишечным трансплантантом между культей желудка и 12 перстной кишкой (операция Захарова-Генлея); реконструкция с антиперистальтическим сегментом тощей кишки между культей желудка и 12 -перстной кишкой (операция Геррингтона); Реконструктивная гастроеюнопластика
 Хроническое нарушение дуоденальной проходимости
Хроническое нарушение дуоденальной проходимости
 Этиология • Механическая причина (артерио- мезентериальная непроходимость, патология дуоденоеюнального перехода, кольцевидная поджелудочная железа и др. ) • Функциональная причина (язвенная болезнь, хр. панкреатит, хр. холецистит, хр. гастрит, состояние после резекции желудка и ваготомии)
Этиология • Механическая причина (артерио- мезентериальная непроходимость, патология дуоденоеюнального перехода, кольцевидная поджелудочная железа и др. ) • Функциональная причина (язвенная болезнь, хр. панкреатит, хр. холецистит, хр. гастрит, состояние после резекции желудка и ваготомии)
 Симптоматика при ХНДП • «Желудочные» жалобы (болевые приступы в • эпигастральной области или справа от пупка, чувство вздутия, урчание, отрыжка воздухом, а иногда и рвота желчью, неустойчивый стул) Интоксикационные, связанные с застоем содержимого в двенадцатиперстной кишке (быстрая утомляемость, головные боли, апатия, неврастения)
Симптоматика при ХНДП • «Желудочные» жалобы (болевые приступы в • эпигастральной области или справа от пупка, чувство вздутия, урчание, отрыжка воздухом, а иногда и рвота желчью, неустойчивый стул) Интоксикационные, связанные с застоем содержимого в двенадцатиперстной кишке (быстрая утомляемость, головные боли, апатия, неврастения)
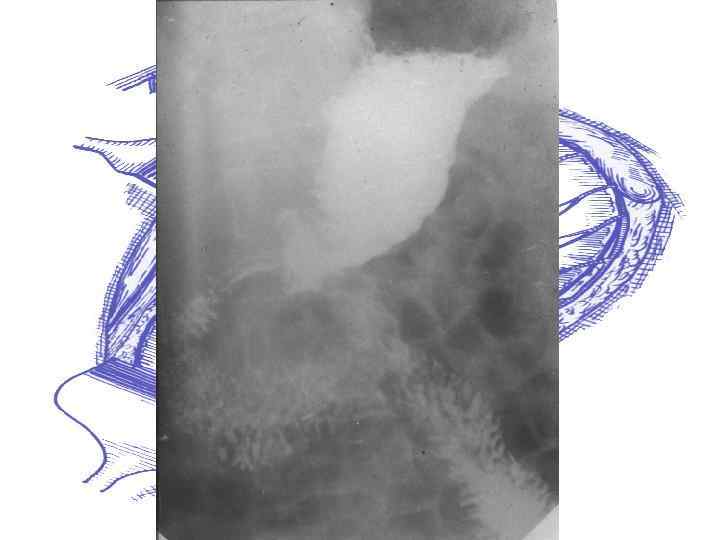
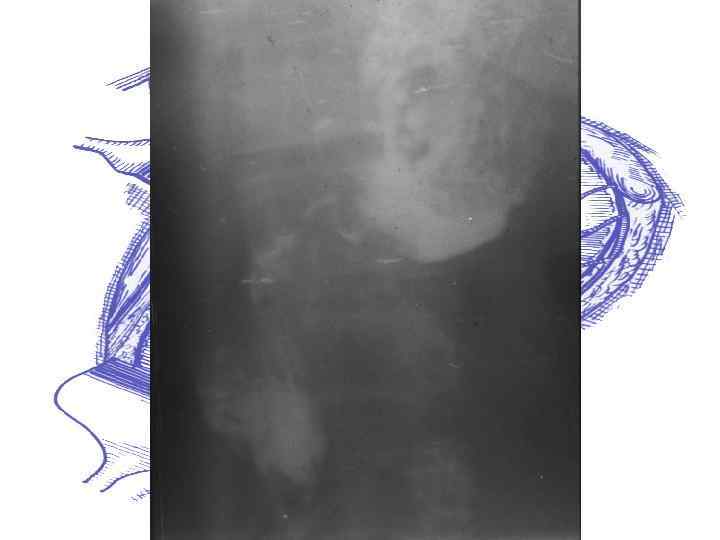
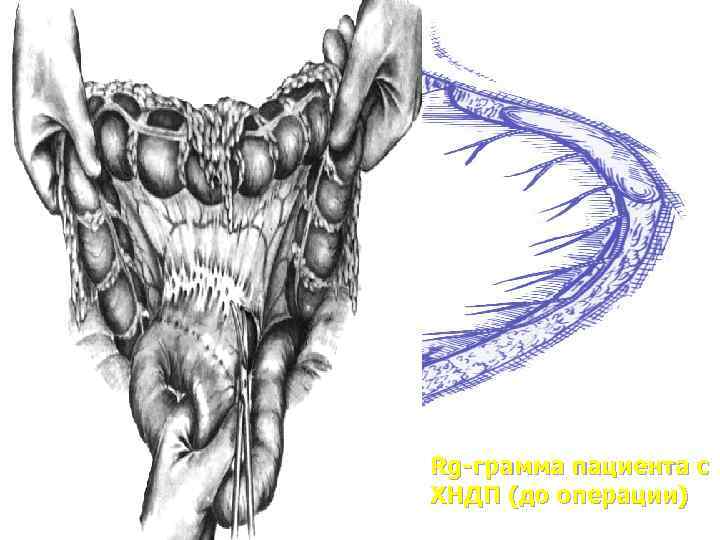 Rg-грамма пациента с ХНДП (до операции)
Rg-грамма пациента с ХНДП (до операции)
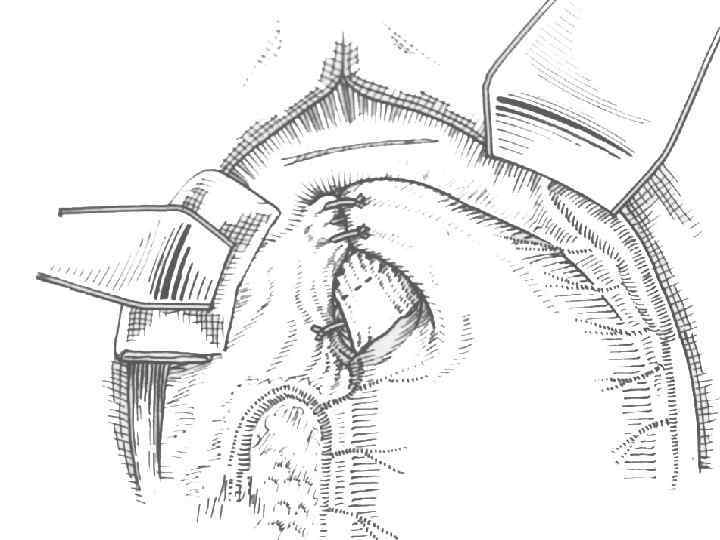
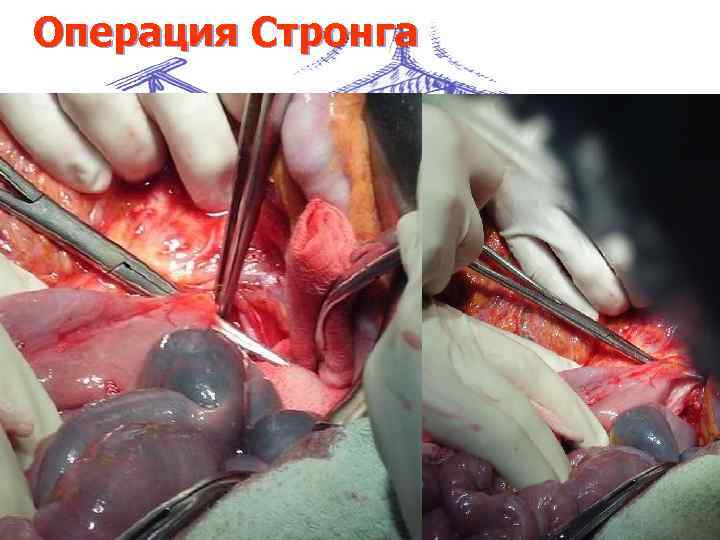
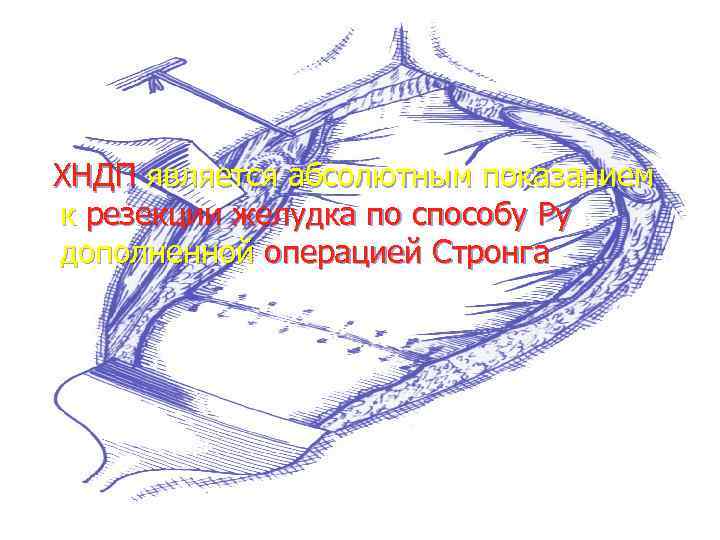 ХНДП является абсолютным показанием к резекции желудка по способу Ру дополненной операцией Стронга
ХНДП является абсолютным показанием к резекции желудка по способу Ру дополненной операцией Стронга

 Резекция желудка по способу Ру
Резекция желудка по способу Ру
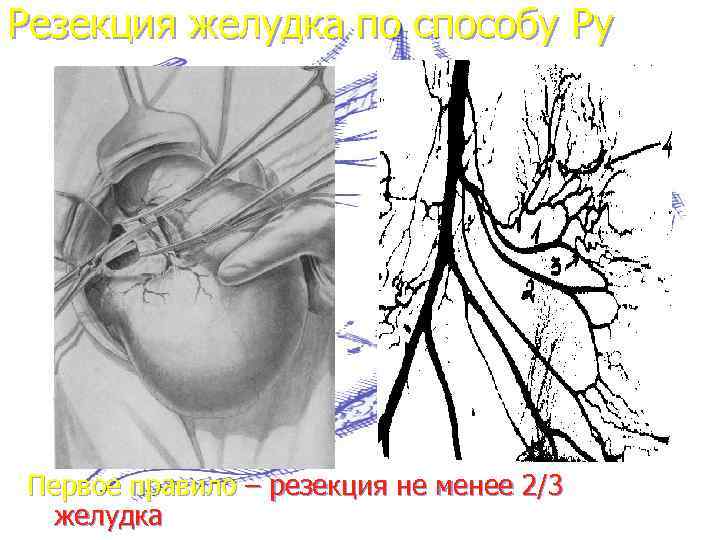 Резекция желудка по способу Ру Первое правило – резекция не менее 2/3 желудка
Резекция желудка по способу Ру Первое правило – резекция не менее 2/3 желудка
 Резекция желудка по способу Ру Второе правило – мобилизация тощей кишки с сохранением аркад первой еюнальной артерии
Резекция желудка по способу Ру Второе правило – мобилизация тощей кишки с сохранением аркад первой еюнальной артерии
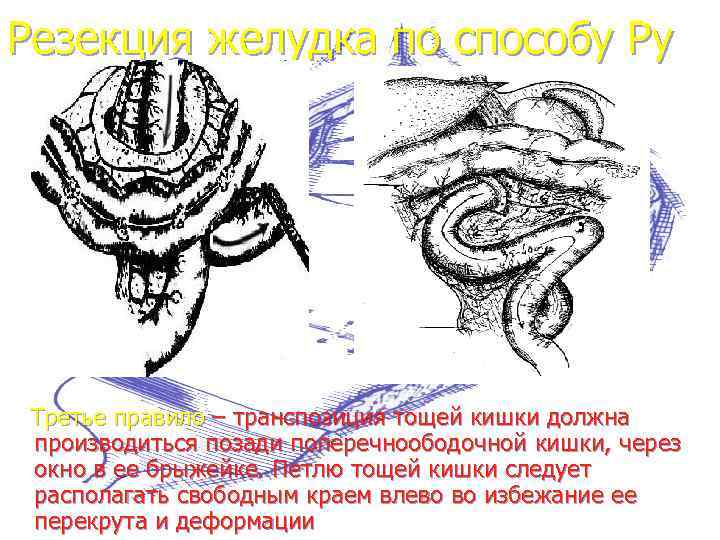 Резекция желудка по способу Ру Третье правило – транспозиция тощей кишки должна производиться позади поперечноободочной кишки, через окно в ее брыжейке. Петлю тощей кишки следует располагать свободным краем влево во избежание ее перекрута и деформации
Резекция желудка по способу Ру Третье правило – транспозиция тощей кишки должна производиться позади поперечноободочной кишки, через окно в ее брыжейке. Петлю тощей кишки следует располагать свободным краем влево во избежание ее перекрута и деформации
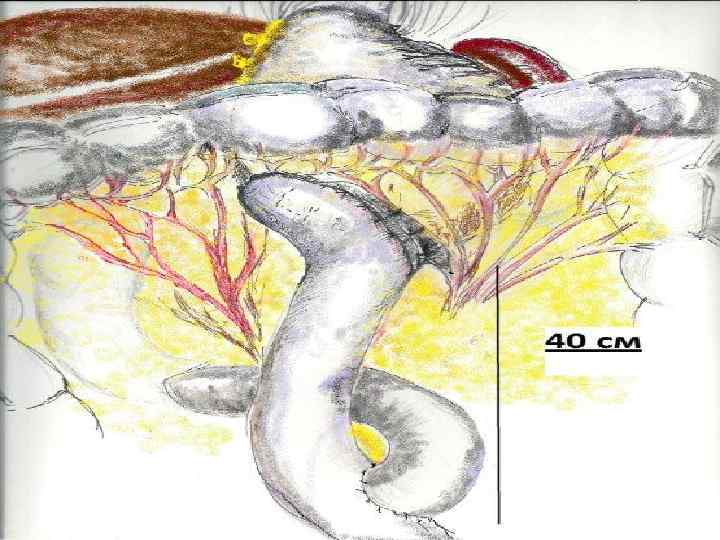
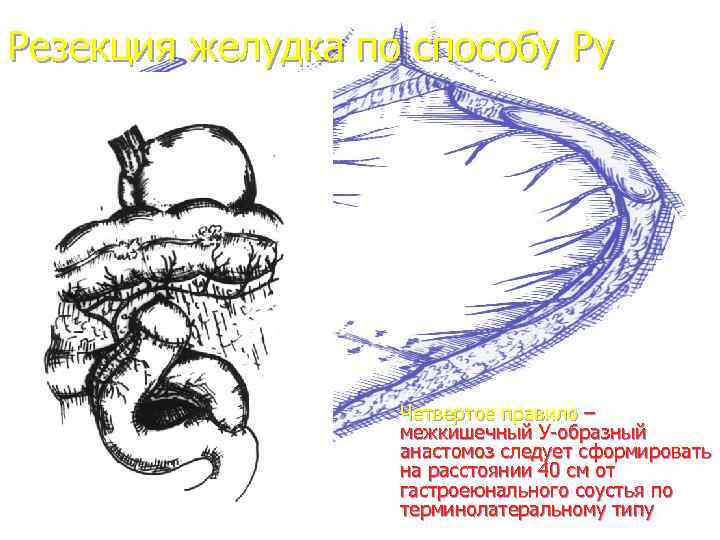 Резекция желудка по способу Ру Четвертое правило – межкишечный У-образный анастомоз следует сформировать на расстоянии 40 см от гастроеюнального соустья по терминолатеральному типу
Резекция желудка по способу Ру Четвертое правило – межкишечный У-образный анастомоз следует сформировать на расстоянии 40 см от гастроеюнального соустья по терминолатеральному типу
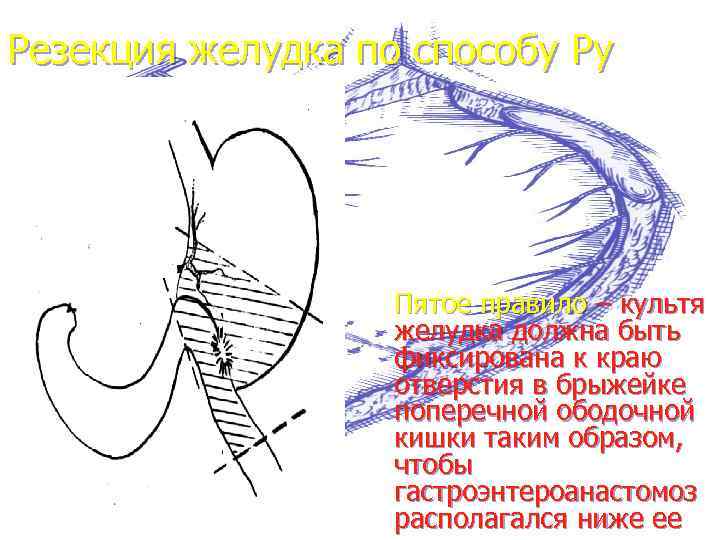 Резекция желудка по способу Ру Пятое правило – культя желудка должна быть фиксирована к краю отверстия в брыжейке поперечной ободочной кишки таким образом, чтобы гастроэнтероанастомоз располагался ниже ее
Резекция желудка по способу Ру Пятое правило – культя желудка должна быть фиксирована к краю отверстия в брыжейке поперечной ободочной кишки таким образом, чтобы гастроэнтероанастомоз располагался ниже ее
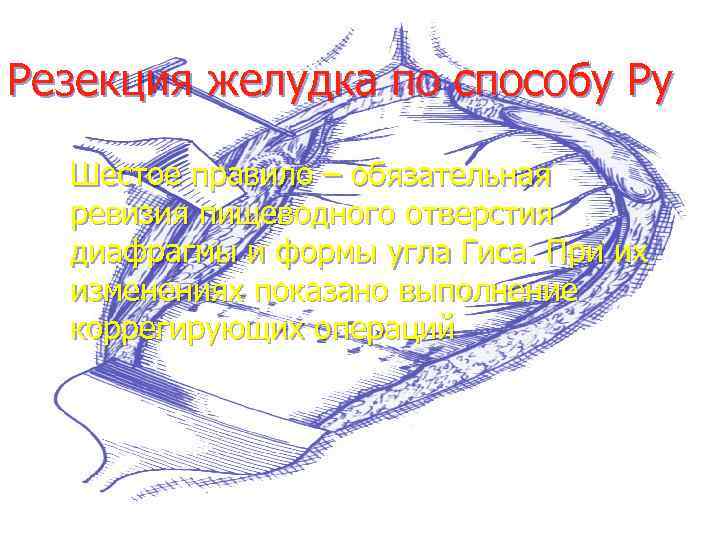 Резекция желудка по способу Ру Шестое правило – обязательная ревизия пищеводного отверстия диафрагмы и формы угла Гиса. При их изменениях показано выполнение коррегирующих операций
Резекция желудка по способу Ру Шестое правило – обязательная ревизия пищеводного отверстия диафрагмы и формы угла Гиса. При их изменениях показано выполнение коррегирующих операций
 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ ПИЛОРУССОХРОНЯЮЩЕЙ РЕЗЕКЦИИ ЖЕЛУДКА
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ ПИЛОРУССОХРОНЯЮЩЕЙ РЕЗЕКЦИИ ЖЕЛУДКА
 В нашей клинике в плановом порядке, а также по экстренным показаниям было выполнено 725 пилоруссохраняющих резекций желудка. Отдаленные результаты операций изучены у 540 пациентов
В нашей клинике в плановом порядке, а также по экстренным показаниям было выполнено 725 пилоруссохраняющих резекций желудка. Отдаленные результаты операций изучены у 540 пациентов
 ПГРС после пилоруссохраняющих резекций желудка Постгастрорезекционные синдромы и заболевания Число больных Рефлюкс-эзофагит 11 Дивертикул двенадцатиперстной кишки 5 Атония культи желудка 5 Хроническое нарушение дуоденальной проходимости 5 Рефлюкс-гастрит 4 Астения 2 Демпинг-синдром 3 Пептическая язва 2 Хронический панкреатит 2 Рубцовая стриктура соустья 2 Стойкий пилороспазм 2 Рак культи желудка 1 Всего: 44
ПГРС после пилоруссохраняющих резекций желудка Постгастрорезекционные синдромы и заболевания Число больных Рефлюкс-эзофагит 11 Дивертикул двенадцатиперстной кишки 5 Атония культи желудка 5 Хроническое нарушение дуоденальной проходимости 5 Рефлюкс-гастрит 4 Астения 2 Демпинг-синдром 3 Пептическая язва 2 Хронический панкреатит 2 Рубцовая стриктура соустья 2 Стойкий пилороспазм 2 Рак культи желудка 1 Всего: 44
 Заболевания оперированных больных Постгастрорезекционные синдромы и заболевания Эрозивно-язвенный рефлюкс-эзофагит и ГПОД Рубцовая стриктура соустья ХНДП с рефлюкс-гастритом Количество больных 3 3 3 Атония культи желудка в стадии декомпенсации 4 Стойкий пилороспазм 3 Дивертикул двенадцатиперстной кишки с дивертикулитом 2 Пептическая язва соустья 1 Рак культи желудка 1 Всего: 20
Заболевания оперированных больных Постгастрорезекционные синдромы и заболевания Эрозивно-язвенный рефлюкс-эзофагит и ГПОД Рубцовая стриктура соустья ХНДП с рефлюкс-гастритом Количество больных 3 3 3 Атония культи желудка в стадии декомпенсации 4 Стойкий пилороспазм 3 Дивертикул двенадцатиперстной кишки с дивертикулитом 2 Пептическая язва соустья 1 Рак культи желудка 1 Всего: 20
 Характер реконструктивных вмешательств у больных с ПГРС после пилоруссохраняющих резекций желудка Название операции Число больных Ререзекция по способу Гофмейстера-Финстерера 6 Ререзекция по способу Ру 5 Передняя крурорафия, задняя крурорафия, фундопликация, фундоэзофагофренорафия 3 Задний позадиободочный гастроэнтероанастомоз 2 Ромбовидная пилоропластика 3 Экстирпация культи желудка 1 Всего 20
Характер реконструктивных вмешательств у больных с ПГРС после пилоруссохраняющих резекций желудка Название операции Число больных Ререзекция по способу Гофмейстера-Финстерера 6 Ререзекция по способу Ру 5 Передняя крурорафия, задняя крурорафия, фундопликация, фундоэзофагофренорафия 3 Задний позадиободочный гастроэнтероанастомоз 2 Ромбовидная пилоропластика 3 Экстирпация культи желудка 1 Всего 20
 Через два месяца после пилоруссохраняющей резекции желудка по Маки-Шалимову
Через два месяца после пилоруссохраняющей резекции желудка по Маки-Шалимову
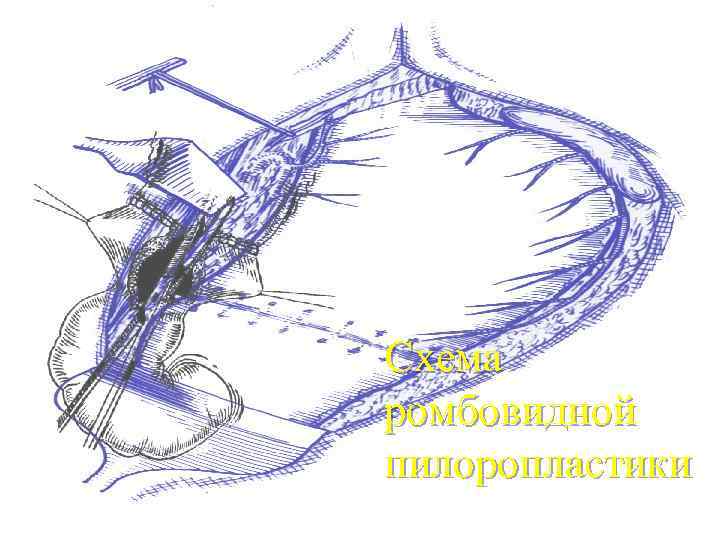 Схема ромбовидной пилоропластики
Схема ромбовидной пилоропластики
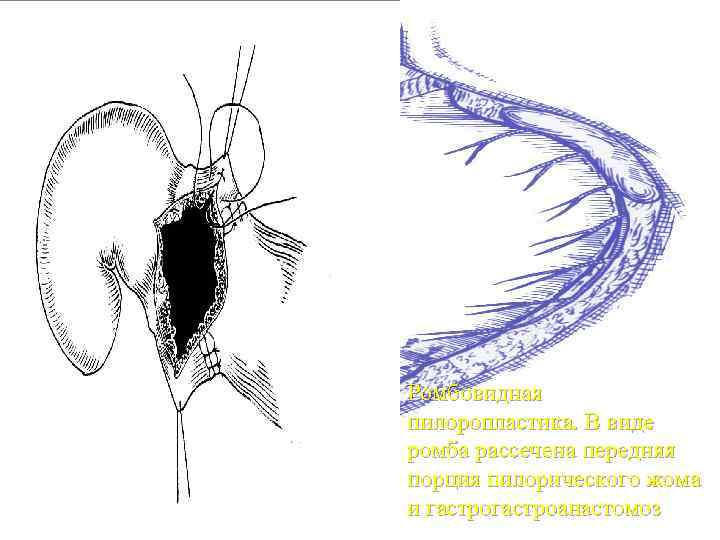 Ромбовидная пилоропластика. В виде ромба рассечена передняя порция пилорического жома и гастроанастомоз
Ромбовидная пилоропластика. В виде ромба рассечена передняя порция пилорического жома и гастроанастомоз
 Наложение первого ряда швов по Пирогову-Матешуку
Наложение первого ряда швов по Пирогову-Матешуку
 Показаниями к выполнению пилоруссохраняющих резекций являются: • Хронические язвы желудка без признаков малигнизации • Острые язвы желудка, осложненные перфорацией и кровотечением • Доброкачественные образования желудка: полипоз желудка, лейомиомы, осложненные рецидивирующим кровотечением
Показаниями к выполнению пилоруссохраняющих резекций являются: • Хронические язвы желудка без признаков малигнизации • Острые язвы желудка, осложненные перфорацией и кровотечением • Доброкачественные образования желудка: полипоз желудка, лейомиомы, осложненные рецидивирующим кровотечением
 Противопоказаниями к выполнению пилоруссохраняющих резекций желудка являются: • Малигнизация язвы или даже подозрение на это • • осложнение Резекция желудка, превышающая 2/3 объема органа, т. к. при этом может развиться синдром «малого желудочка» , проявляющийся выраженными моторно-эвакуаторными нарушениями. Сила сокращений культи желудка небольших размеров не может преодолеть силу сокращений сохраненной пилорической мышцы Хронический панкреатит с гипертензионным синдромом в общем желчном и панкреатическом протоках Наличие хронического нарушения дуоденальной проходимости и дивертикулез двенадцатиперстной кишки Вовлечение в патологический процесс пилорического жома, что делает невозможным его сохранение
Противопоказаниями к выполнению пилоруссохраняющих резекций желудка являются: • Малигнизация язвы или даже подозрение на это • • осложнение Резекция желудка, превышающая 2/3 объема органа, т. к. при этом может развиться синдром «малого желудочка» , проявляющийся выраженными моторно-эвакуаторными нарушениями. Сила сокращений культи желудка небольших размеров не может преодолеть силу сокращений сохраненной пилорической мышцы Хронический панкреатит с гипертензионным синдромом в общем желчном и панкреатическом протоках Наличие хронического нарушения дуоденальной проходимости и дивертикулез двенадцатиперстной кишки Вовлечение в патологический процесс пилорического жома, что делает невозможным его сохранение
 Правила выполнения резекций желудка с сохранением пилорического жома: • обязательное удаление 2/3 желудка • сохранение полноценного кровоснабжения и • • иннервации пилорического жома, двенадцатиперстной кишки и культи желудка наложение гастропилорического анастомоза на 2, 0 см проксимальнее пилорического жома удаление избытка слизистой оболочки пилорического отдела, которая выворачивается наружу после пересечения стенки желудка применение отдельных узловых швов с использованием атравматичного материала при формировании анастомоза коррекция нарушений замыкательного аппарата кардии
Правила выполнения резекций желудка с сохранением пилорического жома: • обязательное удаление 2/3 желудка • сохранение полноценного кровоснабжения и • • иннервации пилорического жома, двенадцатиперстной кишки и культи желудка наложение гастропилорического анастомоза на 2, 0 см проксимальнее пилорического жома удаление избытка слизистой оболочки пилорического отдела, которая выворачивается наружу после пересечения стенки желудка применение отдельных узловых швов с использованием атравматичного материала при формировании анастомоза коррекция нарушений замыкательного аппарата кардии
 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА ПО ВТОРОМУ СПОСОБУ БИЛЬРОТА
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОСТГАСТРОРЕЗЕКЦИОННЫМИ СИНДРОМАМИ, РАЗВИВШИМИСЯ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА ПО ВТОРОМУ СПОСОБУ БИЛЬРОТА
 Механизмы развития постгастрорезекционных синдромов после резекции желудка по Бильрот -II
Механизмы развития постгастрорезекционных синдромов после резекции желудка по Бильрот -II
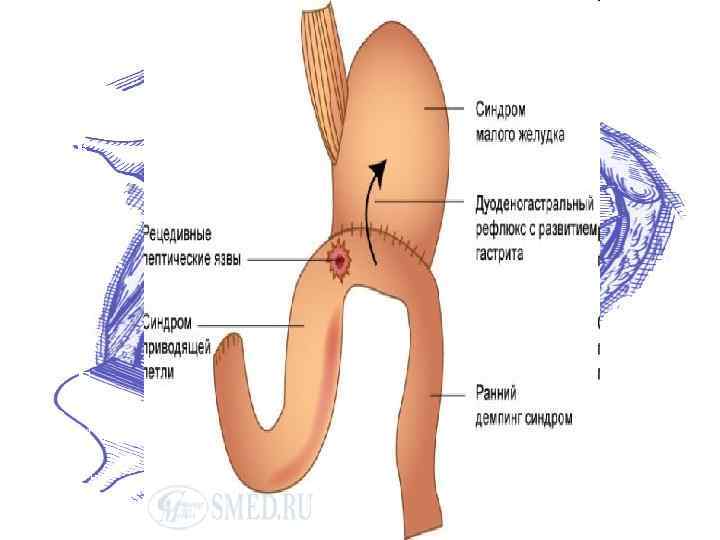
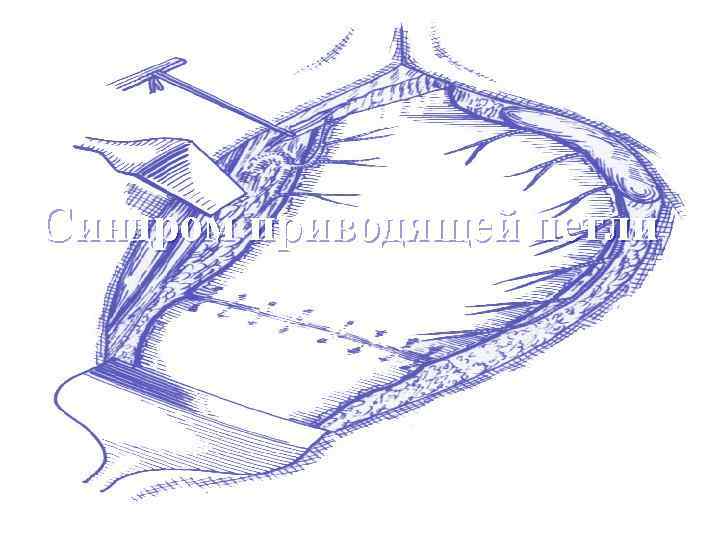 Синдром приводящей петли
Синдром приводящей петли
 Синдром приводящей петли возникает после резекции желудка по Бильрот II вследствие нарушения эвакуации дуоденального содержимого и попадания части съеденной пищи в приводящую петлю тощей кишки
Синдром приводящей петли возникает после резекции желудка по Бильрот II вследствие нарушения эвакуации дуоденального содержимого и попадания части съеденной пищи в приводящую петлю тощей кишки
 Факторы приводящие к развитию синдрома приводящей петли Органические: 1. Длинная приводящая петля 2. Горизонтальное расположение линии 3. 4. 5. ГЭА Ротация приводящей петли вокруг своей оси (перекрут) Антиперистальтическое расположение кишки для анастомоза Рубцы, спайки, опухоли отводящей петли
Факторы приводящие к развитию синдрома приводящей петли Органические: 1. Длинная приводящая петля 2. Горизонтальное расположение линии 3. 4. 5. ГЭА Ротация приводящей петли вокруг своей оси (перекрут) Антиперистальтическое расположение кишки для анастомоза Рубцы, спайки, опухоли отводящей петли
 Факторы приводящие к развитию синдрома приводящей петли Функциональный синдром: ХНДП
Факторы приводящие к развитию синдрома приводящей петли Функциональный синдром: ХНДП
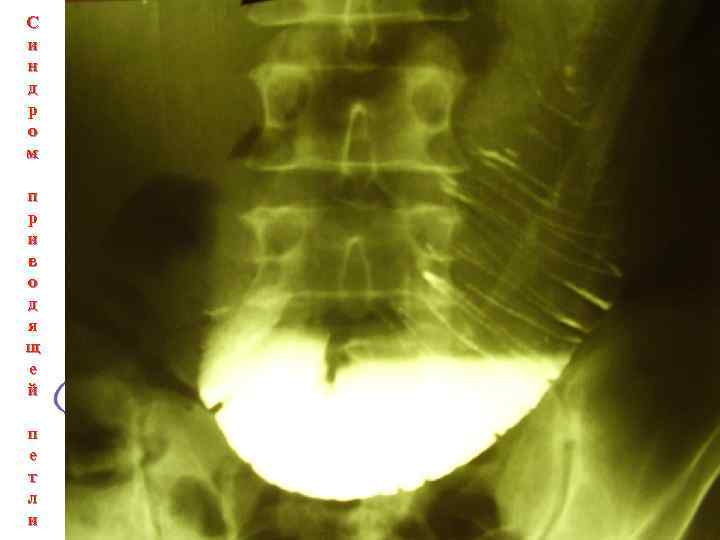
 Синдром приводящей петли Rg-признаки: при синдроме приводящей петли наблюдаются забрасывание и длительная задержка (стаз) взвеси бария в переполненной жидким содержимым приводящей петле тощей кишки, расширение просвета и отек слизистой оболочки. При этом складки слизистой оболочки утолщены, ригидны, контуры кишки фестончаты. Пальпация ее болезненна. Переход содержимого в отводящую петлю затруднен
Синдром приводящей петли Rg-признаки: при синдроме приводящей петли наблюдаются забрасывание и длительная задержка (стаз) взвеси бария в переполненной жидким содержимым приводящей петле тощей кишки, расширение просвета и отек слизистой оболочки. При этом складки слизистой оболочки утолщены, ригидны, контуры кишки фестончаты. Пальпация ее болезненна. Переход содержимого в отводящую петлю затруднен
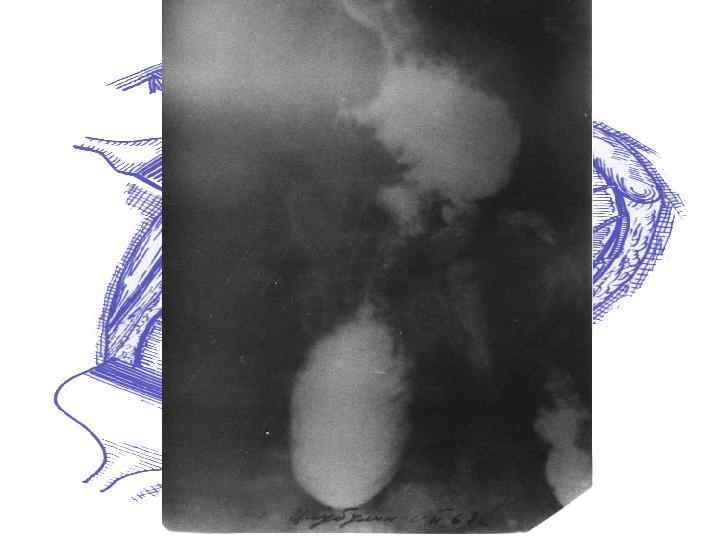
 Синдром приводящей петли Рентгенография при синдроме приводящей кишки
Синдром приводящей петли Рентгенография при синдроме приводящей кишки
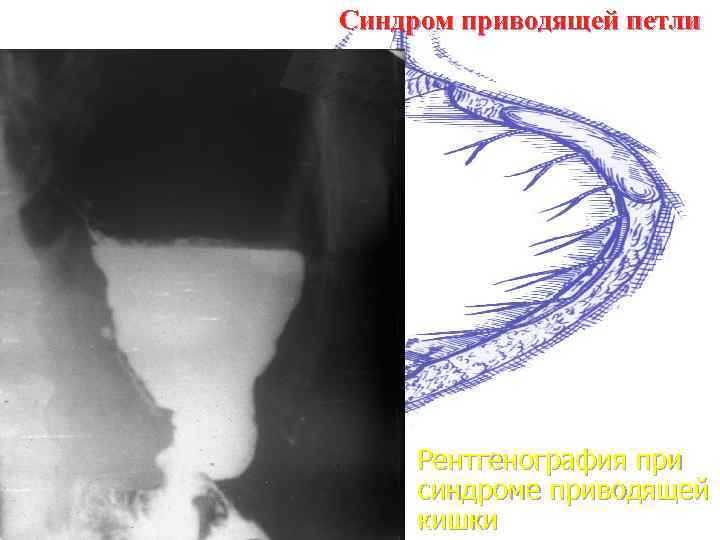 Синдром приводящей петли Рентгенография при синдроме приводящей кишки
Синдром приводящей петли Рентгенография при синдроме приводящей кишки
 Синдром приводящей петли Рентгенография при синдроме приводящей кишки
Синдром приводящей петли Рентгенография при синдроме приводящей кишки
 С и н д р о м п р и в о д я щ е й п е т л и
С и н д р о м п р и в о д я щ е й п е т л и
 Синдром приводящей петли I степень: распирающие боли в правом подреберье, срыгивание или рвота желчью, облегчающие боль. Частота приступов 2 раза в месяц или реже. Трудоспособность пациентов обычно сохранена II степень: боль в правом подреберье, рвота желчью 2 -3 раза в неделю, мучительная тошнота (50%). Характерно: снижение массы тела и трудоспособности III степень: боль в правом подреберье, рвота желчью ежедневно (до 500 мл. ). Выражены диспепсические явления. Потеря вкусовых ощущений (15%). Дефицит желчных кислот приводит к нарушению всасывания жиров и жирорастворимых витаминов, истощению. Трудоспособность утрачивается
Синдром приводящей петли I степень: распирающие боли в правом подреберье, срыгивание или рвота желчью, облегчающие боль. Частота приступов 2 раза в месяц или реже. Трудоспособность пациентов обычно сохранена II степень: боль в правом подреберье, рвота желчью 2 -3 раза в неделю, мучительная тошнота (50%). Характерно: снижение массы тела и трудоспособности III степень: боль в правом подреберье, рвота желчью ежедневно (до 500 мл. ). Выражены диспепсические явления. Потеря вкусовых ощущений (15%). Дефицит желчных кислот приводит к нарушению всасывания жиров и жирорастворимых витаминов, истощению. Трудоспособность утрачивается
 Виды оперативных вмешательств при синдроме приводящей петли: • Реконструкция по Ру-Опокину • Перевод резекции желудка из Бильрот-II в • • Бильрот-I Энтеро-энтероанастомоз по Брауну; Подшивание приводящей петли к малой кривизне желудка;
Виды оперативных вмешательств при синдроме приводящей петли: • Реконструкция по Ру-Опокину • Перевод резекции желудка из Бильрот-II в • • Бильрот-I Энтеро-энтероанастомоз по Брауну; Подшивание приводящей петли к малой кривизне желудка;
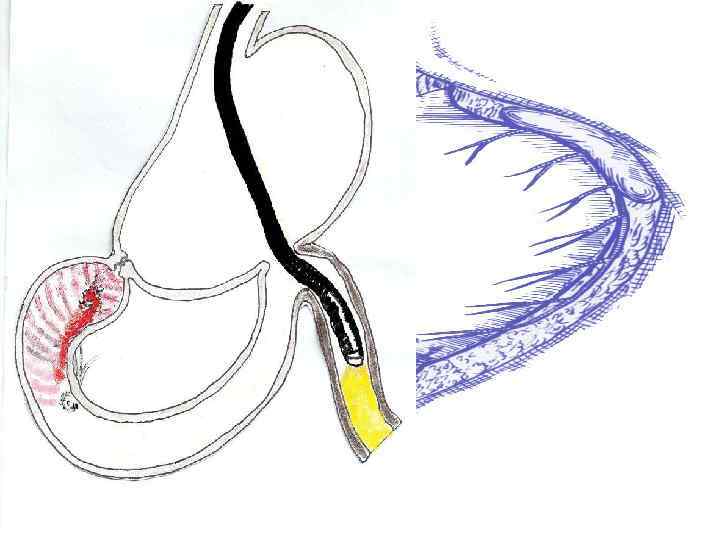
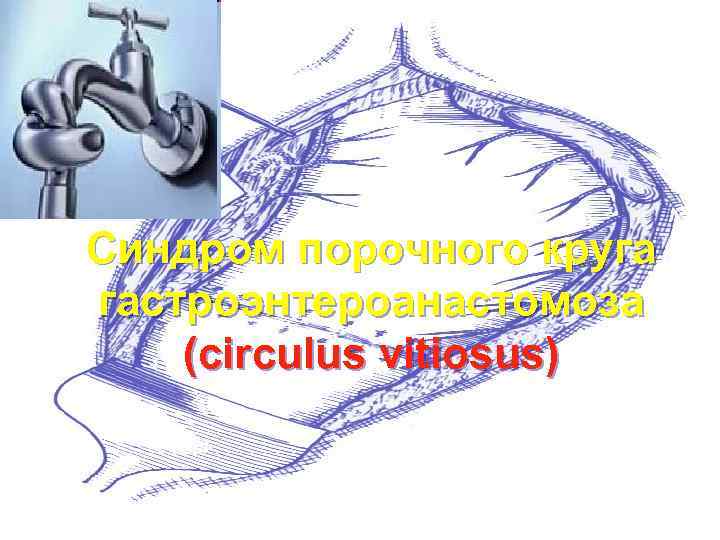 Синдром порочного круга гастроэнтероанастомоза (circulus vitiosus)
Синдром порочного круга гастроэнтероанастомоза (circulus vitiosus)
 После резекции желудка с наложением желудочнотонкокишечного анастомоза и межкишечного анастомоза по Брауну и ряде случаев создаются условия для циркуляции пищи и дуоденального содержимого по тонкокишечной отводящей и приводящей петлям в результате порочнофункционирующего межкишечного анастомоза
После резекции желудка с наложением желудочнотонкокишечного анастомоза и межкишечного анастомоза по Брауну и ряде случаев создаются условия для циркуляции пищи и дуоденального содержимого по тонкокишечной отводящей и приводящей петлям в результате порочнофункционирующего межкишечного анастомоза
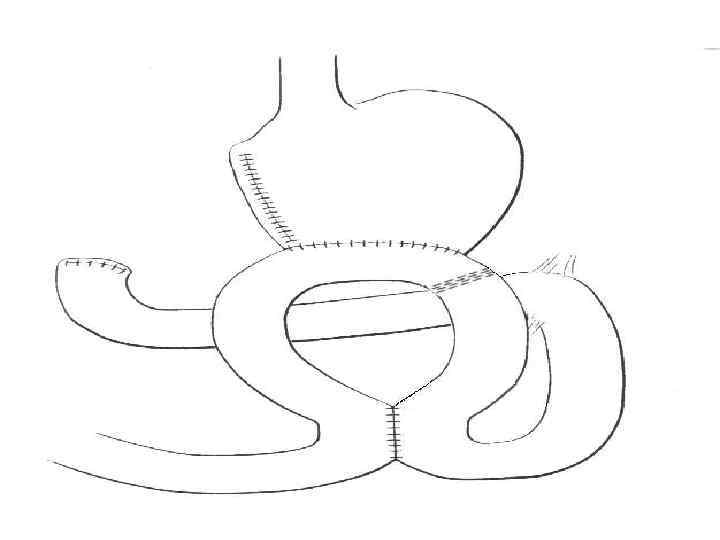
 Варианты оперативного лечения синдрома порочного круга гастроэнтероанастомоза
Варианты оперативного лечения синдрома порочного круга гастроэнтероанастомоза
 Варианты оперативного лечения синдрома порочного круга гастроэнтероанастомоза
Варианты оперативного лечения синдрома порочного круга гастроэнтероанастомоза
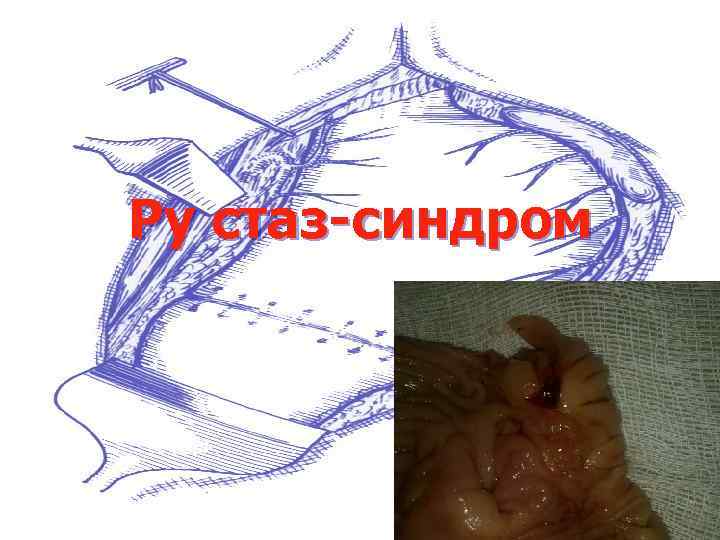 Ру стаз-синдром
Ру стаз-синдром
 Ру стаз-синдром – нарушение моторноэвакуаторной функции культи желудка и отводящей петли тонкой кишки
Ру стаз-синдром – нарушение моторноэвакуаторной функции культи желудка и отводящей петли тонкой кишки
 В 1985 г. Mathias с коллегами описал синдром хронических абдоминальных болей, тошноты и рвоты, усиливающихся после приема пищи, у некоторых пациентов после Roux-en-Y гастроеюностомии (Ру стаз-синдром)
В 1985 г. Mathias с коллегами описал синдром хронических абдоминальных болей, тошноты и рвоты, усиливающихся после приема пищи, у некоторых пациентов после Roux-en-Y гастроеюностомии (Ру стаз-синдром)
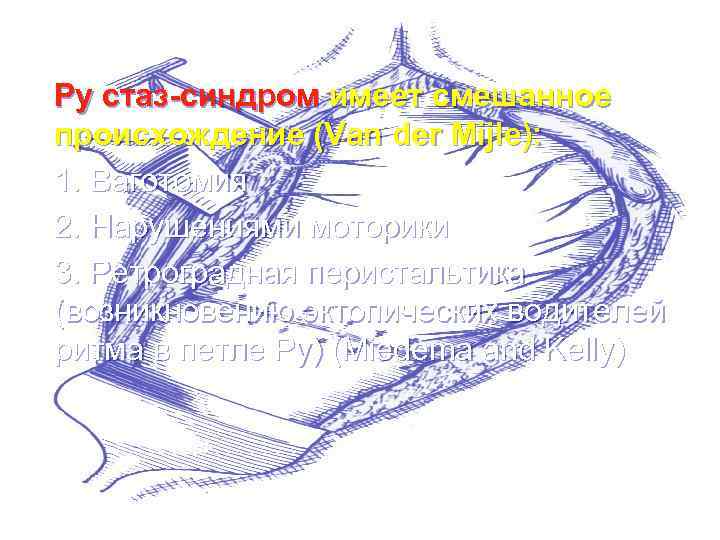 Ру стаз-синдром имеет смешанное происхождение (Van der Mijle): 1. Ваготомия 2. Нарушениями моторики 3. Ретроградная перистальтика (возникновению эктопических водителей ритма в петле Ру) (Miedema and Kelly)
Ру стаз-синдром имеет смешанное происхождение (Van der Mijle): 1. Ваготомия 2. Нарушениями моторики 3. Ретроградная перистальтика (возникновению эктопических водителей ритма в петле Ру) (Miedema and Kelly)
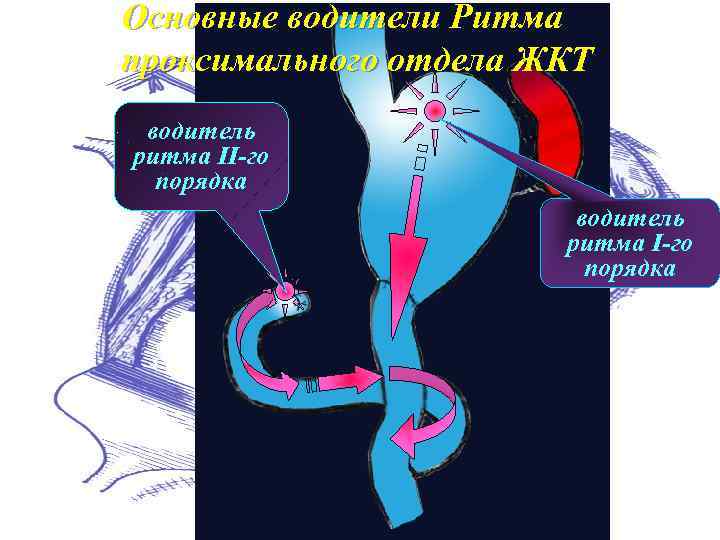 Основные водители Ритма пpоксимального отдела ЖКТ водитель pитма II-го поpядка водитель pитма I-го поpядка
Основные водители Ритма пpоксимального отдела ЖКТ водитель pитма II-го поpядка водитель pитма I-го поpядка
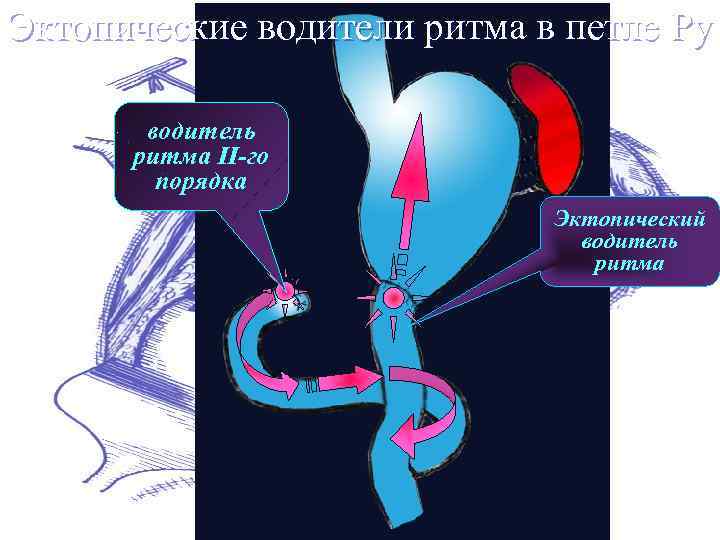 Эктопические водители ритма в петле Ру водитель pитма II-го поpядка Эктопический водитель pитма
Эктопические водители ритма в петле Ру водитель pитма II-го поpядка Эктопический водитель pитма
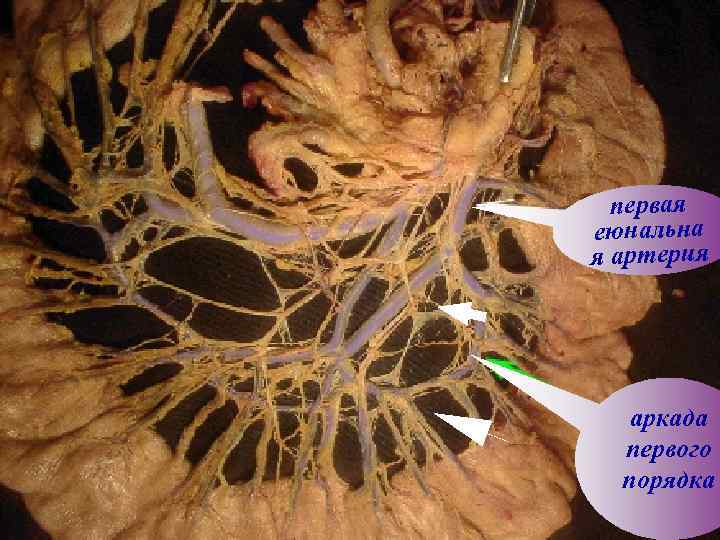 пеpвая еюнальна я аpтеpия аpкада пеpвого поpядка
пеpвая еюнальна я аpтеpия аpкада пеpвого поpядка
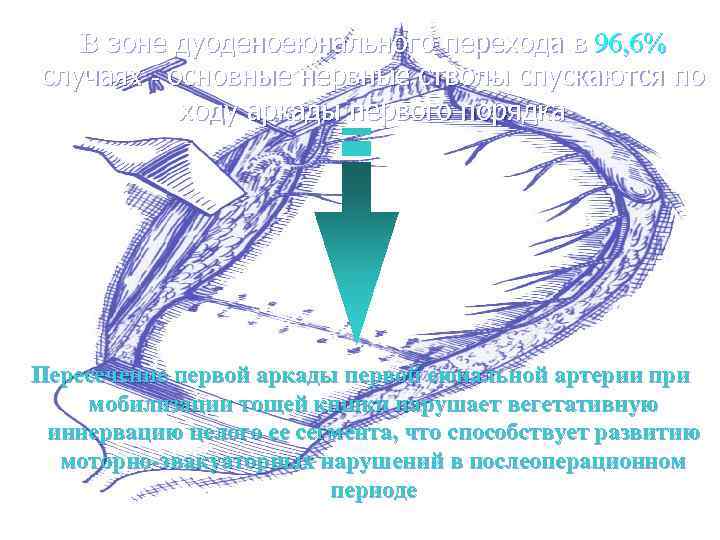 В зоне дуоденоеюнального перехода в 96, 6% случаях - основные нервные стволы спускаются по ходу аркады первого порядка Пересечение первой аркады первой еюнальной артерии при мобилизации тощей кишки нарушает вегетативную иннервацию целого ее сегмента, что способствует развитию моторно-эвакуаторных нарушений в послеоперационном периоде
В зоне дуоденоеюнального перехода в 96, 6% случаях - основные нервные стволы спускаются по ходу аркады первого порядка Пересечение первой аркады первой еюнальной артерии при мобилизации тощей кишки нарушает вегетативную иннервацию целого ее сегмента, что способствует развитию моторно-эвакуаторных нарушений в послеоперационном периоде
 Пептические язвы
Пептические язвы
 Причины образования пептических язв: 1. 2. 3. 4. 5. 6. 7. Экономная резекция Неполноценная ваготомия Сохраненный привратник Синдром Золлингера – Эллисона Атипичное расположение зоны G – клеток Синдром Вермера (Множественная эндокри нная неоплази я ) Причина не установлена (около 12 -18%)
Причины образования пептических язв: 1. 2. 3. 4. 5. 6. 7. Экономная резекция Неполноценная ваготомия Сохраненный привратник Синдром Золлингера – Эллисона Атипичное расположение зоны G – клеток Синдром Вермера (Множественная эндокри нная неоплази я ) Причина не установлена (около 12 -18%)
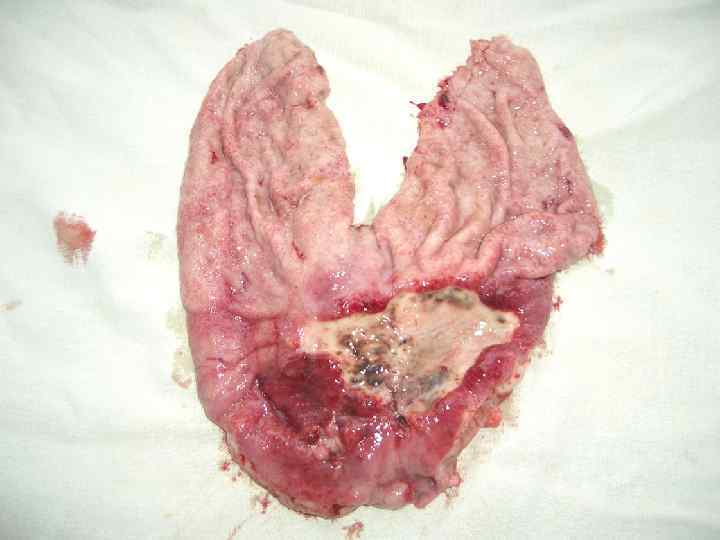
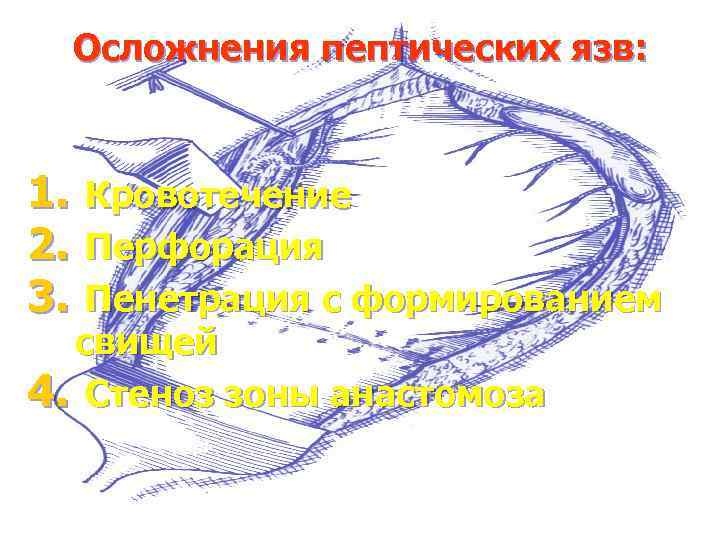 Осложнения пептических язв: 1. 2. 3. Кровотечение Перфорация Пенетрация с формированием свищей 4. Стеноз зоны анастомоза
Осложнения пептических язв: 1. 2. 3. Кровотечение Перфорация Пенетрация с формированием свищей 4. Стеноз зоны анастомоза
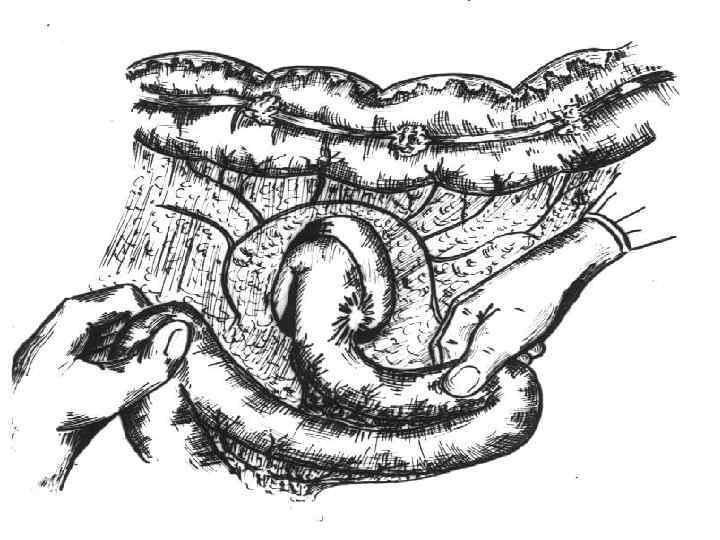
 Интраоперационные исследования: • Рассечение спаек, выделение абдоминального отдела • • • пищевода, культи желудка, ГДА или ГЭА, приводящей, отводящей петли, культи ДПК Оценка диаметра ПОД, угла Гиса, размеров культи желудка, диаметра ГДА или ГЭА Ревизия желчного пузыря, внепеченочных желчных протоков Интраоперационная холангиография Интраоперационная холедохоскопия Ревизия тонкой кишки (дивертикул Меккеля гетеротопная ткань желудка с наличием G-клеток) Ревизия поджелудочной железы, печени, селезенки, большого сальника и других органов при синдроме Золлингера-Эллисона
Интраоперационные исследования: • Рассечение спаек, выделение абдоминального отдела • • • пищевода, культи желудка, ГДА или ГЭА, приводящей, отводящей петли, культи ДПК Оценка диаметра ПОД, угла Гиса, размеров культи желудка, диаметра ГДА или ГЭА Ревизия желчного пузыря, внепеченочных желчных протоков Интраоперационная холангиография Интраоперационная холедохоскопия Ревизия тонкой кишки (дивертикул Меккеля гетеротопная ткань желудка с наличием G-клеток) Ревизия поджелудочной железы, печени, селезенки, большого сальника и других органов при синдроме Золлингера-Эллисона
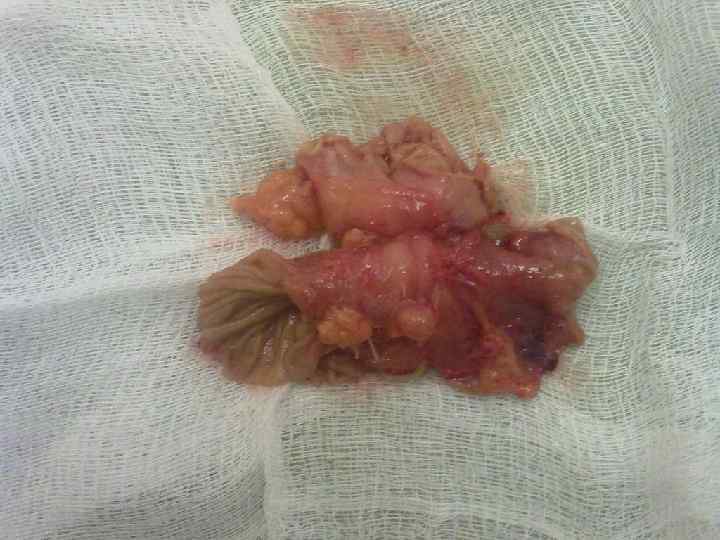
 Объемы оперативных вмешательств при пептических язвах: 1. Гастротомия культи желудка, прошивание 2. 3. 4. 5. кровоточащей или ушивание перфоративной язвы Гастротомия культи желудка, прошивание/ушивание ПЯ, стволовая ваготомия культи желудка Реконструктивная ререзекция желудка (двойная, тройная) Энуклеация ульцерогенной аденомы. Экстирпация культи желудка
Объемы оперативных вмешательств при пептических язвах: 1. Гастротомия культи желудка, прошивание 2. 3. 4. 5. кровоточащей или ушивание перфоративной язвы Гастротомия культи желудка, прошивание/ушивание ПЯ, стволовая ваготомия культи желудка Реконструктивная ререзекция желудка (двойная, тройная) Энуклеация ульцерогенной аденомы. Экстирпация культи желудка


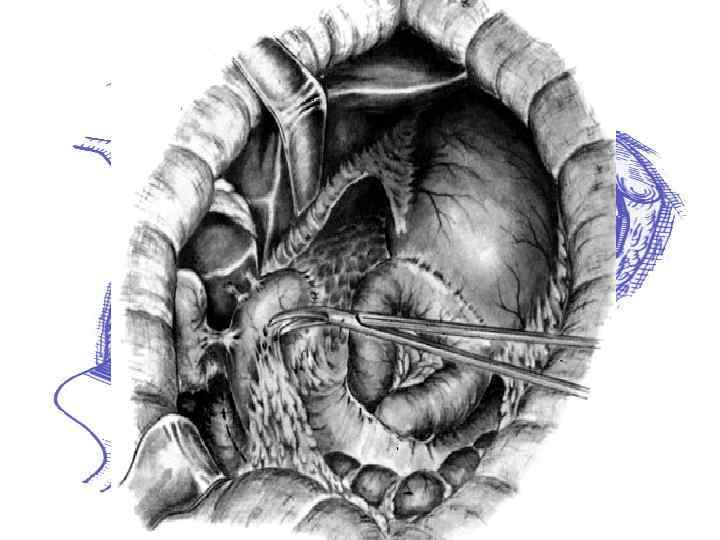
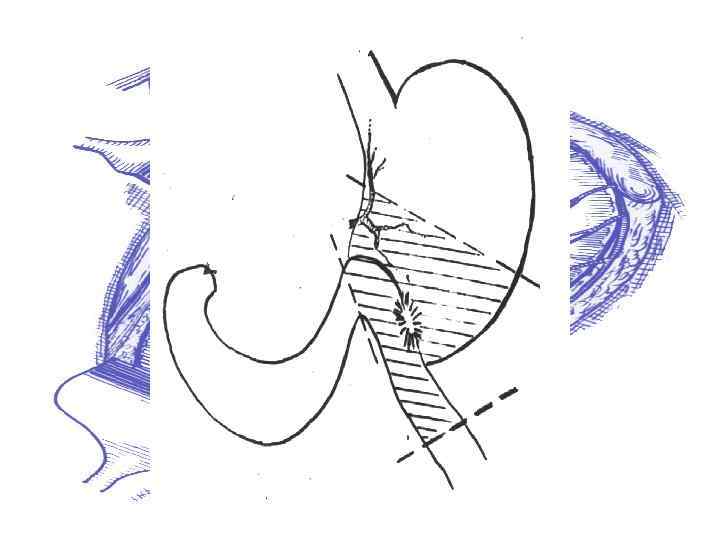
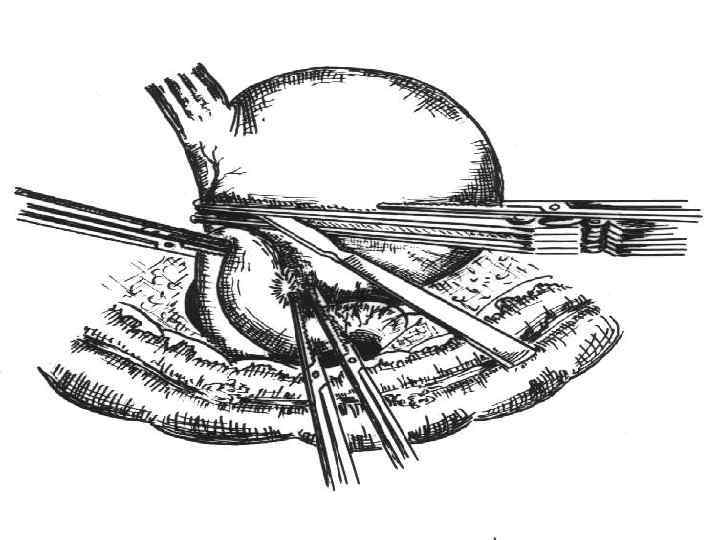
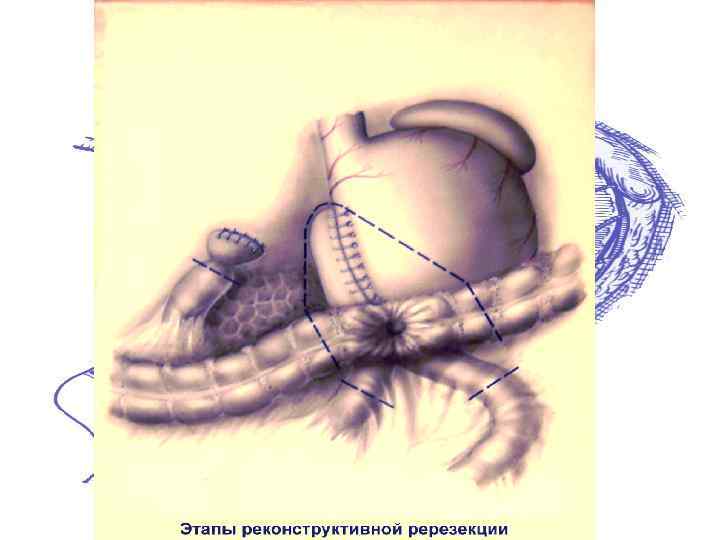
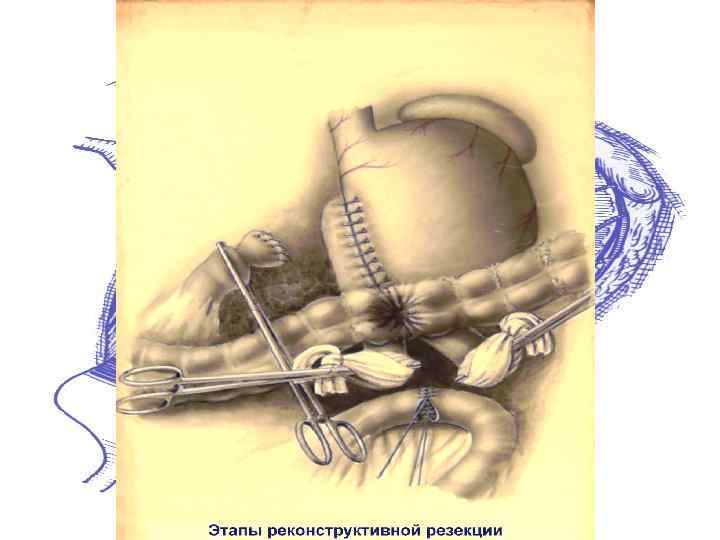

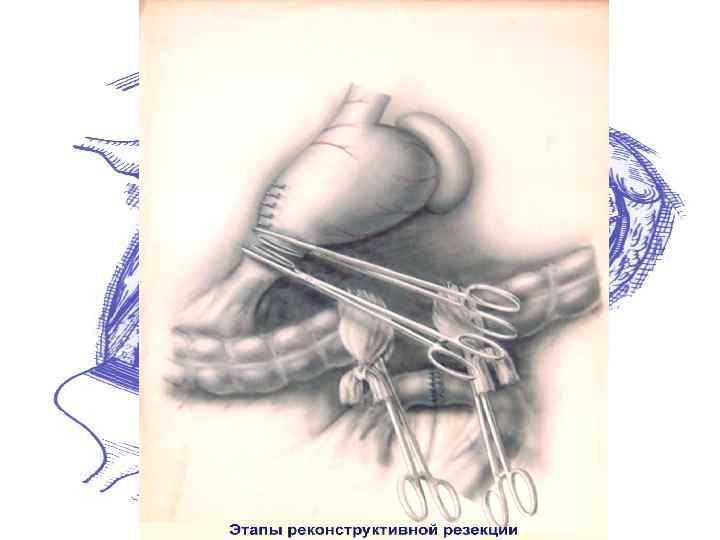

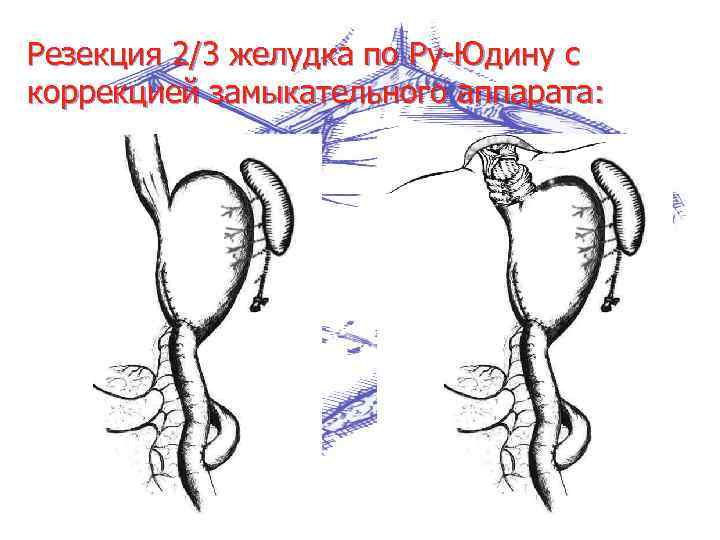 Резекция 2/3 желудка по Ру-Юдину с коррекцией замыкательного аппарата:
Резекция 2/3 желудка по Ру-Юдину с коррекцией замыкательного аппарата:


 Синдром Золлингера – Эллисона - R. Zollinger и E. Ellison (1955) – два клинических наблюдения - Zollinger испытал действие экстракта из аденом на «павловский» желудок и обнаружил «гастрин-подобный» эффект - Wermer и Poth (1961) – эндогенные заболевания полигландулярного порядка
Синдром Золлингера – Эллисона - R. Zollinger и E. Ellison (1955) – два клинических наблюдения - Zollinger испытал действие экстракта из аденом на «павловский» желудок и обнаружил «гастрин-подобный» эффект - Wermer и Poth (1961) – эндогенные заболевания полигландулярного порядка
 Синдром Золлингера – Эллисона встречается у 1 % людей страдающих язвенной болезнью
Синдром Золлингера – Эллисона встречается у 1 % людей страдающих язвенной болезнью
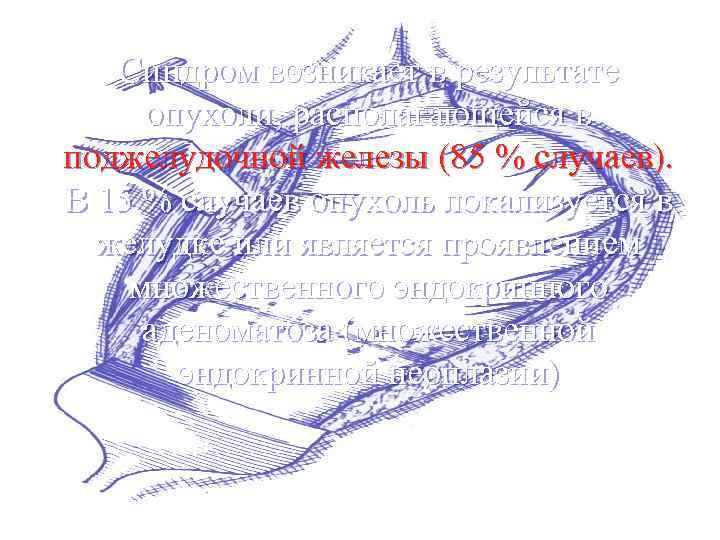 Синдром возникает в результате опухоли, располагающейся в поджелудочной железы (85 % случаев). В 15 % случаев опухоль локализуется в желудке или является проявлением множественного эндокринного аденоматоза (множественной эндокринной неоплазии)
Синдром возникает в результате опухоли, располагающейся в поджелудочной железы (85 % случаев). В 15 % случаев опухоль локализуется в желудке или является проявлением множественного эндокринного аденоматоза (множественной эндокринной неоплазии)
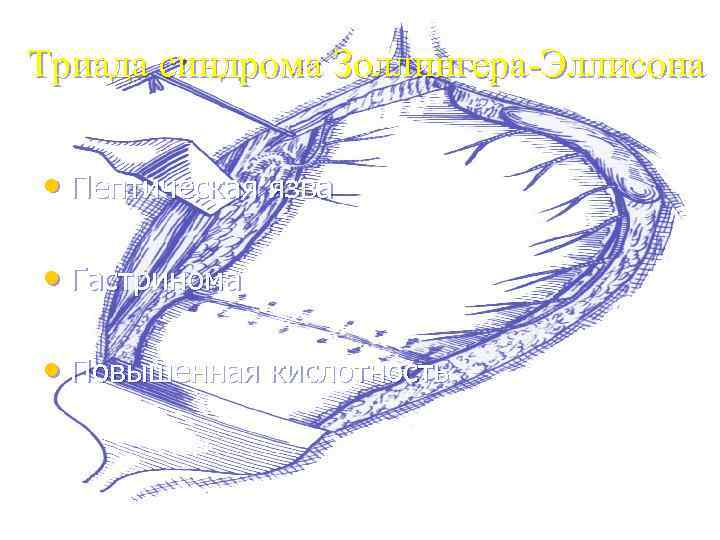 Триада синдрома Золлингера-Эллисона • Пептическая язва • Гастринома • Повышенная кислотность
Триада синдрома Золлингера-Эллисона • Пептическая язва • Гастринома • Повышенная кислотность

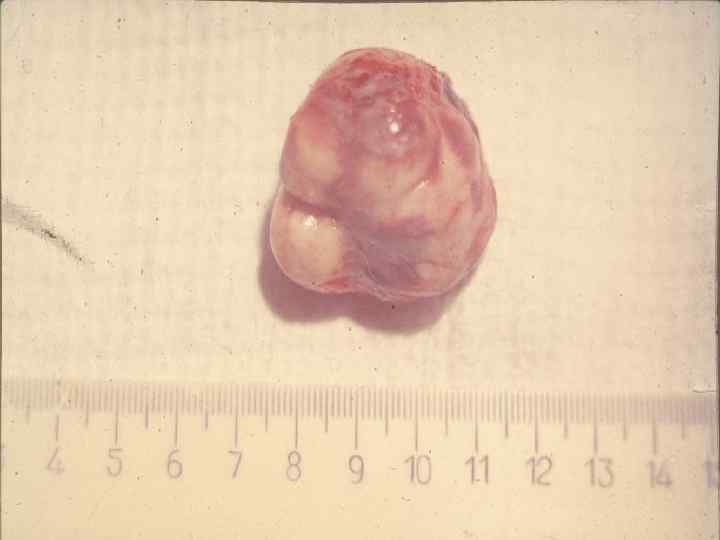
 Гастриномы 60% злокачественные 40% доброкачественные
Гастриномы 60% злокачественные 40% доброкачественные
 Лечение синдрома Золлингера-Эллисона 5 -летняя выживаемость при синдроме Золлингера-Эллисона: Резекция 2/3 желудка – 18% Субтотальная резекция желудка – 27% Резекция желудка + удаление гастриномы - 60 -64% Гастрэктомия – 73% Гастрэктомия как первичное вмешательство – 90%
Лечение синдрома Золлингера-Эллисона 5 -летняя выживаемость при синдроме Золлингера-Эллисона: Резекция 2/3 желудка – 18% Субтотальная резекция желудка – 27% Резекция желудка + удаление гастриномы - 60 -64% Гастрэктомия – 73% Гастрэктомия как первичное вмешательство – 90%
 Постгастроэнтеростомически е синдромы
Постгастроэнтеростомически е синдромы
 Постгастроэнтеростомически е синдромы • Рубцовый стеноз желудочно-кишечного соустья • Порочный круг гастроэнтероанастомоза • Язва гастроэнтероанастомоза
Постгастроэнтеростомически е синдромы • Рубцовый стеноз желудочно-кишечного соустья • Порочный круг гастроэнтероанастомоза • Язва гастроэнтероанастомоза
 Больной Ч. , 26 лет поступил в Елизаветинскую больницу 03. 10. 2008 года в 19: 15 через 4 суток от начала заболевания. Жалобы при поступлении: слабость, головокружение, черный стул. Анамнез заболевания: на протяжении 4 суток отмечает слабость, головокружение и черный стул. Анамнез жизни: ЯБДПК, Хроническая язва ДПК с 2000 года. Дважды оперирован по поводу осложнений язвенной болезни. Характер и объем оперативных вмешательств уточнить не может.
Больной Ч. , 26 лет поступил в Елизаветинскую больницу 03. 10. 2008 года в 19: 15 через 4 суток от начала заболевания. Жалобы при поступлении: слабость, головокружение, черный стул. Анамнез заболевания: на протяжении 4 суток отмечает слабость, головокружение и черный стул. Анамнез жизни: ЯБДПК, Хроническая язва ДПК с 2000 года. Дважды оперирован по поводу осложнений язвенной болезни. Характер и объем оперативных вмешательств уточнить не может.
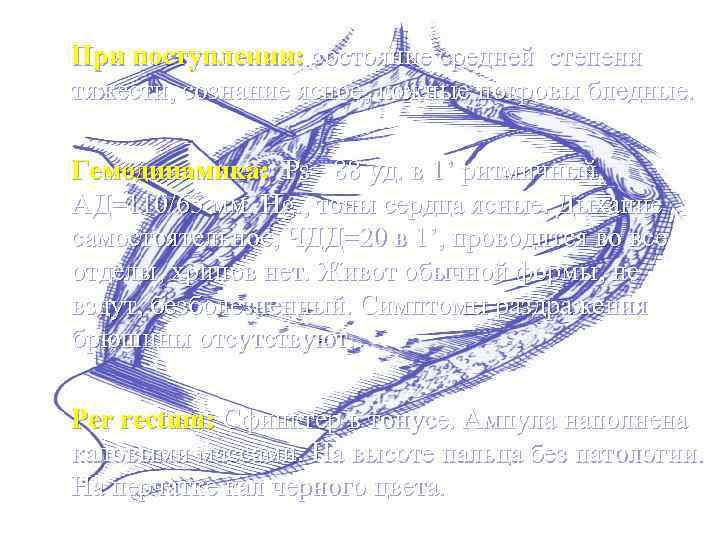 При поступлении: состояние средней степени тяжести, сознание ясное, кожные покровы бледные. Гемодинамика: Ps= 88 уд. в 1’ ритмичный, АД=110/65 мм. Hg. , тоны сердца ясные. Дыхание самостоятельное, ЧДД=20 в 1’, проводится во все отделы, хрипов нет. Живот обычной формы, не вздут, безболезненный. Симптомы раздражения брюшины отсутствуют. Per rectum: Сфинктер в тонусе. Ампула наполнена каловыми массами. На высоте пальца без патологии. На перчатке кал черного цвета.
При поступлении: состояние средней степени тяжести, сознание ясное, кожные покровы бледные. Гемодинамика: Ps= 88 уд. в 1’ ритмичный, АД=110/65 мм. Hg. , тоны сердца ясные. Дыхание самостоятельное, ЧДД=20 в 1’, проводится во все отделы, хрипов нет. Живот обычной формы, не вздут, безболезненный. Симптомы раздражения брюшины отсутствуют. Per rectum: Сфинктер в тонусе. Ампула наполнена каловыми массами. На высоте пальца без патологии. На перчатке кал черного цвета.
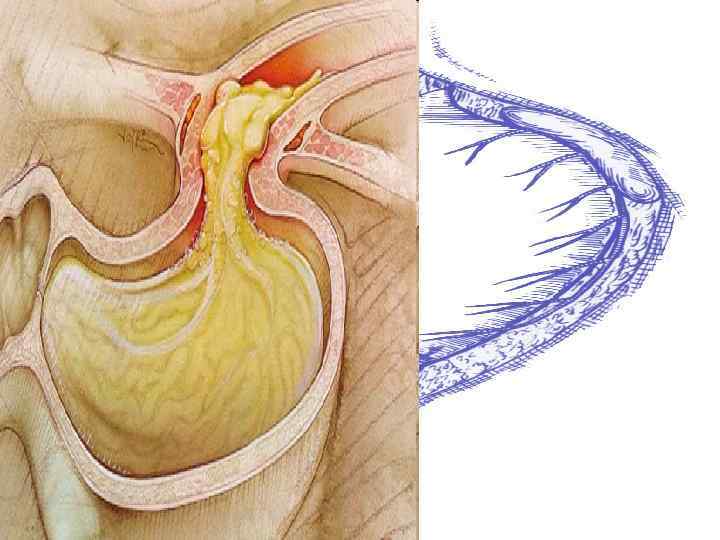
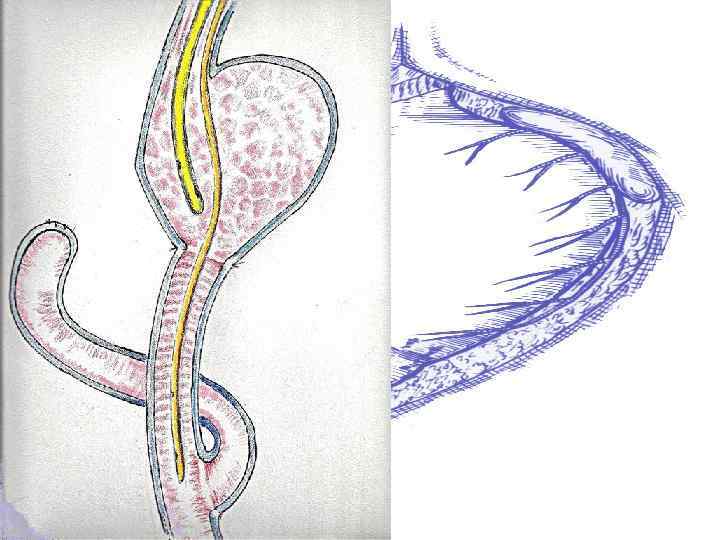
 При клинико-лабораторном исследовании: Кл. анализ крови от 03. 10. 2008 г. : Hb 74 г/л, Er 2, 41 х10 12/л, Ht 21; Leu 4, 9 х10 9/л п-14, с43, л-37, м-6; ФЭГДС: СГПОД, Рефлюкс-эзофагит, Катаральная гастропатия. Выраженная рубцовая деформация выходного отдела желудка. Луковица ДПК деформирована и отечна. Залуковичный отдел проходим, с признаками дуоденита. Данных за кровотечение нет.
При клинико-лабораторном исследовании: Кл. анализ крови от 03. 10. 2008 г. : Hb 74 г/л, Er 2, 41 х10 12/л, Ht 21; Leu 4, 9 х10 9/л п-14, с43, л-37, м-6; ФЭГДС: СГПОД, Рефлюкс-эзофагит, Катаральная гастропатия. Выраженная рубцовая деформация выходного отдела желудка. Луковица ДПК деформирована и отечна. Залуковичный отдел проходим, с признаками дуоденита. Данных за кровотечение нет.
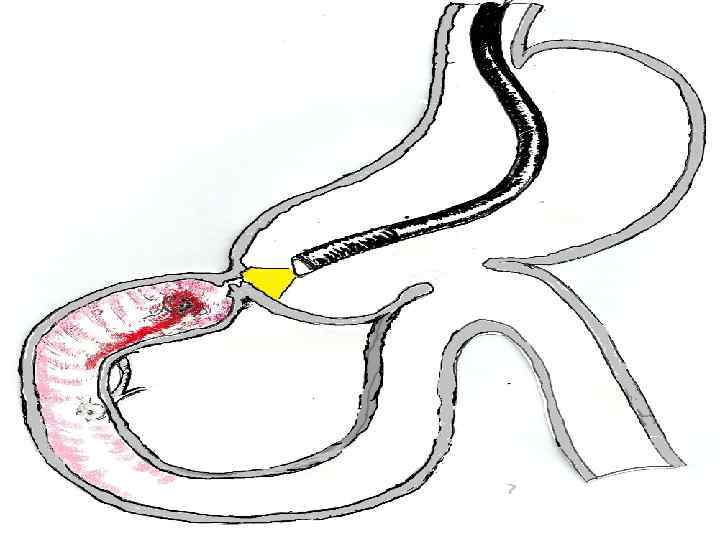

 Дополнение к анамнезу: Ушивание прободной язвы ДПК, санация и дренирование брюшной полости (2000) Формирование позадиободочного гастроэнтероанастомоза в связи с хронической язвой ДПК, осложненной декомпенированным стенозом (2001)
Дополнение к анамнезу: Ушивание прободной язвы ДПК, санация и дренирование брюшной полости (2000) Формирование позадиободочного гастроэнтероанастомоза в связи с хронической язвой ДПК, осложненной декомпенированным стенозом (2001)

 Постваготомические синдромы
Постваготомические синдромы
 Постваготомические синдромы патологические состояния, развивающиеся у 40 -50% пациентов в различные сроки после ваготомии
Постваготомические синдромы патологические состояния, развивающиеся у 40 -50% пациентов в различные сроки после ваготомии
 Постваготомические синдромы: • • • Постваготомическая дисфагия Постваготомическая диарея Рецидив язвы Нарушение опорожнения желудка (стаз, каскадный желудок) Демпинг-синдром Желчнокаменная болезнь
Постваготомические синдромы: • • • Постваготомическая дисфагия Постваготомическая диарея Рецидив язвы Нарушение опорожнения желудка (стаз, каскадный желудок) Демпинг-синдром Желчнокаменная болезнь
 • Легкая степень - больные сохраняют трудоспособность. ПВС купируется диетой или консервативной терапией • Средняя степень сопровождается снижением трудоспособности, иногда существенным. Периодически требуется стационарное лечение • При тяжелой степени трудоспособность полностью утрачена, больные нуждаются в регулярном стационарном лечении.
• Легкая степень - больные сохраняют трудоспособность. ПВС купируется диетой или консервативной терапией • Средняя степень сопровождается снижением трудоспособности, иногда существенным. Периодически требуется стационарное лечение • При тяжелой степени трудоспособность полностью утрачена, больные нуждаются в регулярном стационарном лечении.
 Постваготомическая дисфагия • в раннем послеоперационном периоде (7 -14 сутки) • патогенез: функциональный аспект (вагусная деинервация) и воспалительная реакция слизистой оболочки пищевода в результате нарушения функции кардиального отдела желудка (рефлюкс-эзофагит).
Постваготомическая дисфагия • в раннем послеоперационном периоде (7 -14 сутки) • патогенез: функциональный аспект (вагусная деинервация) и воспалительная реакция слизистой оболочки пищевода в результате нарушения функции кардиального отдела желудка (рефлюкс-эзофагит).
 Постваготомическая дисфагия • Больные жалуются на затрудненное глотание, которое с течением времени самостоятельно исчезает и в отдаленном периоде встречается крайне редко. • Диагноз: рентгенологический и эндоскопический методы исследования • Лечение: диета (полужидкая пища), спазмолитики и антихолинергические препараты. При тяжелой постваготомической дисфагии показана пневмодилатация пищеводно-желудочного перехода.
Постваготомическая дисфагия • Больные жалуются на затрудненное глотание, которое с течением времени самостоятельно исчезает и в отдаленном периоде встречается крайне редко. • Диагноз: рентгенологический и эндоскопический методы исследования • Лечение: диета (полужидкая пища), спазмолитики и антихолинергические препараты. При тяжелой постваготомической дисфагии показана пневмодилатация пищеводно-желудочного перехода.
 Постваготомическая диарея - встречается у больных (до 30 %), перенесших стволовую ваготомию, редко — после селективной проксимальной ваготомии.
Постваготомическая диарея - встречается у больных (до 30 %), перенесших стволовую ваготомию, редко — после селективной проксимальной ваготомии.
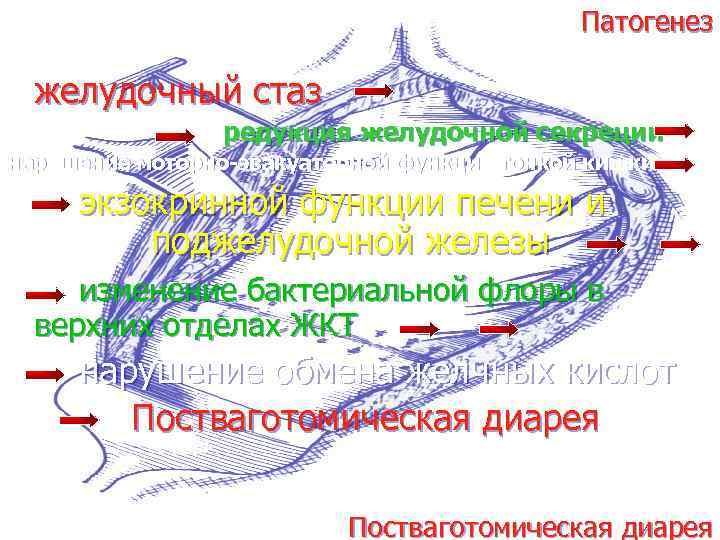 Патогенез желудочный стаз редукция желудочной секреции нарушение моторно-эвакуаторной функции тонкой кишки экзокринной функции печени и поджелудочной железы изменение бактериальной флоры в верхних отделах ЖКТ нарушение обмена желчных кислот Постваготомическая диарея
Патогенез желудочный стаз редукция желудочной секреции нарушение моторно-эвакуаторной функции тонкой кишки экзокринной функции печени и поджелудочной железы изменение бактериальной флоры в верхних отделах ЖКТ нарушение обмена желчных кислот Постваготомическая диарея
 Постваготомическая диарея Клиническая картина: • внезапное, без позывов, начало. • изменение окраски кала: он • приобретает более светлую окраску, что объясняется разбавлением пигмента кала; внезапное исчезновение поноса.
Постваготомическая диарея Клиническая картина: • внезапное, без позывов, начало. • изменение окраски кала: он • приобретает более светлую окраску, что объясняется разбавлением пигмента кала; внезапное исчезновение поноса.
 Постваготомическая диарея Клинически различают три степени тяжести синдрома: легкая степень - жидкий стул бывает 1 -2 раза в неделю средняя степень - от 2 раз в неделю до 5 раз в сутки тяжелая степень - приступы поноса возникают внезапно, более 5 раз в сутки – 3 -5 дней.
Постваготомическая диарея Клинически различают три степени тяжести синдрома: легкая степень - жидкий стул бывает 1 -2 раза в неделю средняя степень - от 2 раз в неделю до 5 раз в сутки тяжелая степень - приступы поноса возникают внезапно, более 5 раз в сутки – 3 -5 дней.
 Постваготомическая диарея • Лечение комплексное: • диета с ограничением жидкой пищи, углеводов, молока; препараты, нормализующие моторику кишечника (атропин, бензогексоний, церукал, реглан), связывающие желчные кислоты (холестирамин). Хирургические методы лечения применяют при тяжелой постваготомической диарее – резекция желудка
Постваготомическая диарея • Лечение комплексное: • диета с ограничением жидкой пищи, углеводов, молока; препараты, нормализующие моторику кишечника (атропин, бензогексоний, церукал, реглан), связывающие желчные кислоты (холестирамин). Хирургические методы лечения применяют при тяжелой постваготомической диарее – резекция желудка
 Рецидив язвы • после органо-сохраняющих операций с ваготомией рецидив язвы встречается у 8— 14% пациентов. • Локализация: • после операций по поводу язвы желудка рецидив - в желудке после операций по поводу язвы ДПК в 75 % случаев рецидивные язвы локализуются в ДПК, а в 25 % — в антральной части желудка. Сроки: преимущественно в первые 3 года после операции.
Рецидив язвы • после органо-сохраняющих операций с ваготомией рецидив язвы встречается у 8— 14% пациентов. • Локализация: • после операций по поводу язвы желудка рецидив - в желудке после операций по поводу язвы ДПК в 75 % случаев рецидивные язвы локализуются в ДПК, а в 25 % — в антральной части желудка. Сроки: преимущественно в первые 3 года после операции.
 Рецидив язвы Причины: • неполная ваготомия, реиннервация • нарушение опорожнения желудка (стеноз привратника вследствие рубцевания язвы после селективной проксимальной ваготомии, пилоропластики); • местные факторы (дуоденогастральный рефлюкс с развитием хронического атрофического гастрита; нарушение кровообращения; снижение сопротивляемости слизистой оболочки); • экзогенные факторы (алкоголь, курение, медикаментозные средства); • эндокринные факторы (гипергастринемия, синдром Золлингера — Эллисона).
Рецидив язвы Причины: • неполная ваготомия, реиннервация • нарушение опорожнения желудка (стеноз привратника вследствие рубцевания язвы после селективной проксимальной ваготомии, пилоропластики); • местные факторы (дуоденогастральный рефлюкс с развитием хронического атрофического гастрита; нарушение кровообращения; снижение сопротивляемости слизистой оболочки); • экзогенные факторы (алкоголь, курение, медикаментозные средства); • эндокринные факторы (гипергастринемия, синдром Золлингера — Эллисона).
 Рецидив язвы. Клиническая картина. Различают три варианта клинического течения рецидива язвы после ваготомии: • бессимптомное, когда язву обнаруживают во время эндоскопического исследования; • рецидивирующее с длительными светлыми промежутками; • персистирующая язва с характерной периодичностью и сезонностью обострений.
Рецидив язвы. Клиническая картина. Различают три варианта клинического течения рецидива язвы после ваготомии: • бессимптомное, когда язву обнаруживают во время эндоскопического исследования; • рецидивирующее с длительными светлыми промежутками; • персистирующая язва с характерной периодичностью и сезонностью обострений.
 Рецидив язвы • Диагностика: желудочная секреция (неадекватное снижение базальной и максимальной продукции соляной кислоты). • Лечение: консервативное. В случаях развития осложнений (стеноз выходного отдела желудка кровотечение) показано хирургическое лечение. Выбор метода повторной операции зависит от основной причины, приведшей к рецидиву язвы.
Рецидив язвы • Диагностика: желудочная секреция (неадекватное снижение базальной и максимальной продукции соляной кислоты). • Лечение: консервативное. В случаях развития осложнений (стеноз выходного отдела желудка кровотечение) показано хирургическое лечение. Выбор метода повторной операции зависит от основной причины, приведшей к рецидиву язвы.
 Нарушение опорожнения желудка (гастростаз, каскадный желудок)
Нарушение опорожнения желудка (гастростаз, каскадный желудок)
 Гастростаз • является результатом угнетения моторики желудка • Клинически: чувство тяжести, дискомфорта и полноты в эпигастрии, рвота пищей.
Гастростаз • является результатом угнетения моторики желудка • Клинически: чувство тяжести, дискомфорта и полноты в эпигастрии, рвота пищей.
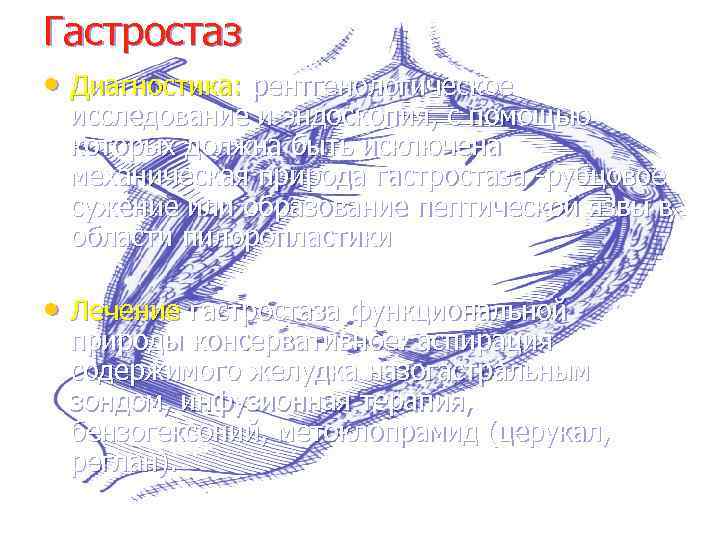 Гастростаз • Диагностика: рентгенологическое исследование и эндоскопия, с помощью которых должна быть исключена механическая природа гастростаза -рубцовое сужение или образование пептической язвы в области пилоропластики • Лечение гастростаза функциональной природы консервативное: аспирация содержимого желудка назогастральным зондом, инфузионная терапия, бензогексоний, метоклопрамид (церукал, реглан).
Гастростаз • Диагностика: рентгенологическое исследование и эндоскопия, с помощью которых должна быть исключена механическая природа гастростаза -рубцовое сужение или образование пептической язвы в области пилоропластики • Лечение гастростаза функциональной природы консервативное: аспирация содержимого желудка назогастральным зондом, инфузионная терапия, бензогексоний, метоклопрамид (церукал, реглан).
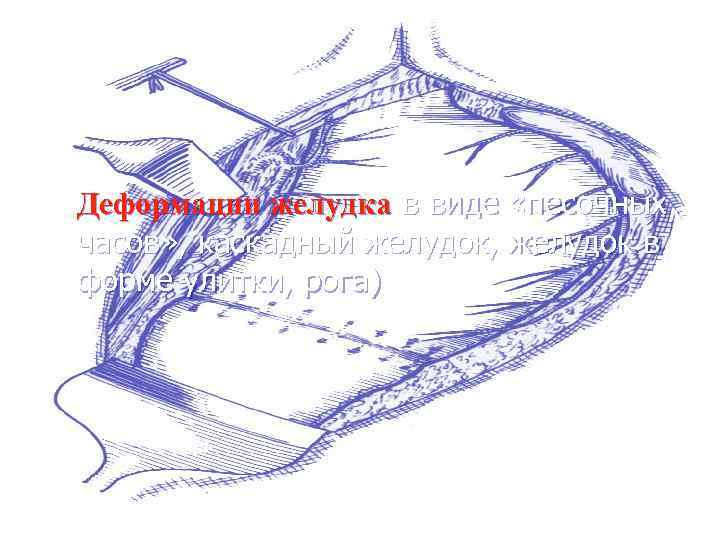 Деформации желудка в виде «песочных часов» , каскадный желудок, желудок в форме улитки, рога)
Деформации желудка в виде «песочных часов» , каскадный желудок, желудок в форме улитки, рога)
 Деформации желудка Клинические проявления: • чувство тяжести и переполнения после приема пищи • плохой аппетит • тошнота и рвота после приема пищи • дефицит массы тела
Деформации желудка Клинические проявления: • чувство тяжести и переполнения после приема пищи • плохой аппетит • тошнота и рвота после приема пищи • дефицит массы тела
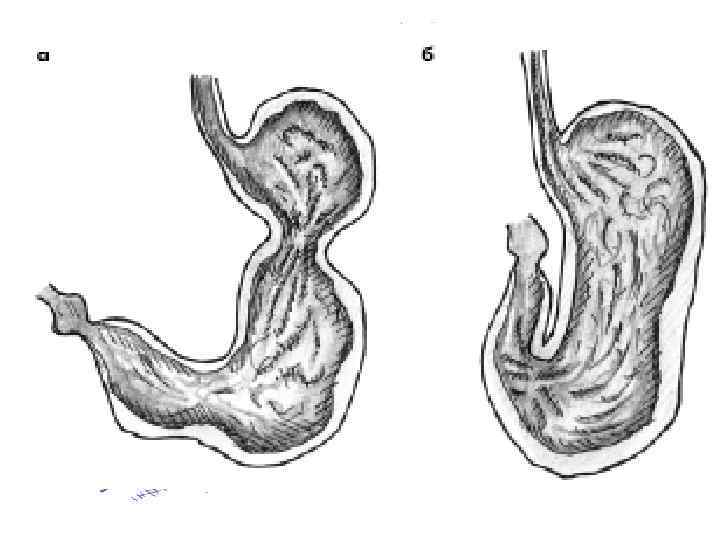
 Деформации желудка Диагноз устанавливается на основании Rg-исследования: • «песочных часов» (двуполостной желудок) • Желудок в форме «улитки» • «Каскадный» желудок
Деформации желудка Диагноз устанавливается на основании Rg-исследования: • «песочных часов» (двуполостной желудок) • Желудок в форме «улитки» • «Каскадный» желудок
 «К А С К А Д Н Ы Й» Ж Е Л У Д О К
«К А С К А Д Н Ы Й» Ж Е Л У Д О К
 «К А С К А Д Н Ы Й» Ж Е Л У Д О К
«К А С К А Д Н Ы Й» Ж Е Л У Д О К
 Консервативное лечение: • Рациональное питание высококалорийной пищей небольшими порциями • Анальгетики и спазмолитики • Физиотерапевтические процедуры Хирургическое лечение: • При выраженных рубцовых деформациях показана операция
Консервативное лечение: • Рациональное питание высококалорийной пищей небольшими порциями • Анальгетики и спазмолитики • Физиотерапевтические процедуры Хирургическое лечение: • При выраженных рубцовых деформациях показана операция
 Демпинг-синдром в отдаленные сроки после ваготомии с дренирующей операцией встречается в среднем у 20% больных, после селективной проксимальной ваготомии - у 4 %
Демпинг-синдром в отдаленные сроки после ваготомии с дренирующей операцией встречается в среднем у 20% больных, после селективной проксимальной ваготомии - у 4 %
 Нарушения моторики желчного пузыря - и желчнокаменную болезнь ряд хирургов считают характерными осложнениями стволовой ваготомии. При этом отмечается увеличение желчного пузыря без заметных изменений двигательной активности.
Нарушения моторики желчного пузыря - и желчнокаменную болезнь ряд хирургов считают характерными осложнениями стволовой ваготомии. При этом отмечается увеличение желчного пузыря без заметных изменений двигательной активности.
 ЗАКЛЮЧЕНИЕ Постгастрорезекционные синдромы более чем у половины больных имеют сочетанный характер. Причинами этого являются: 1. Недостаточно полное обследование больных перед плановыми операциями. 2. Неправильно избранный способ первичной резекции желудка. 3. Технические погрешности, допущенные во время выполнения оперативных вмешательств.
ЗАКЛЮЧЕНИЕ Постгастрорезекционные синдромы более чем у половины больных имеют сочетанный характер. Причинами этого являются: 1. Недостаточно полное обследование больных перед плановыми операциями. 2. Неправильно избранный способ первичной резекции желудка. 3. Технические погрешности, допущенные во время выполнения оперативных вмешательств.
 4. Диагностика должна носить комплексный характер 5. Больные с тяжелыми формами сочетанных постгастрорезекционных синдромов нуждаются в более раннем выполнении реконструктивных вмешательств – до развития у них необратимых изменений гомеостаза. 6. Выбор способа и объема реконструктивновосстановительного вмешательства должен быть индивидуализированным и учитывать характер сочетаний постгастрорезекционных синдромов, степень их тяжести, наличие сопутствующей патологии и общее состояние больного. 7. Индивидуализированный подход к выбору способа и объема реконструктивно-восстановительных операций позволяет добиться положительных результатов у 95% больных.
4. Диагностика должна носить комплексный характер 5. Больные с тяжелыми формами сочетанных постгастрорезекционных синдромов нуждаются в более раннем выполнении реконструктивных вмешательств – до развития у них необратимых изменений гомеостаза. 6. Выбор способа и объема реконструктивновосстановительного вмешательства должен быть индивидуализированным и учитывать характер сочетаний постгастрорезекционных синдромов, степень их тяжести, наличие сопутствующей патологии и общее состояние больного. 7. Индивидуализированный подход к выбору способа и объема реконструктивно-восстановительных операций позволяет добиться положительных результатов у 95% больных.
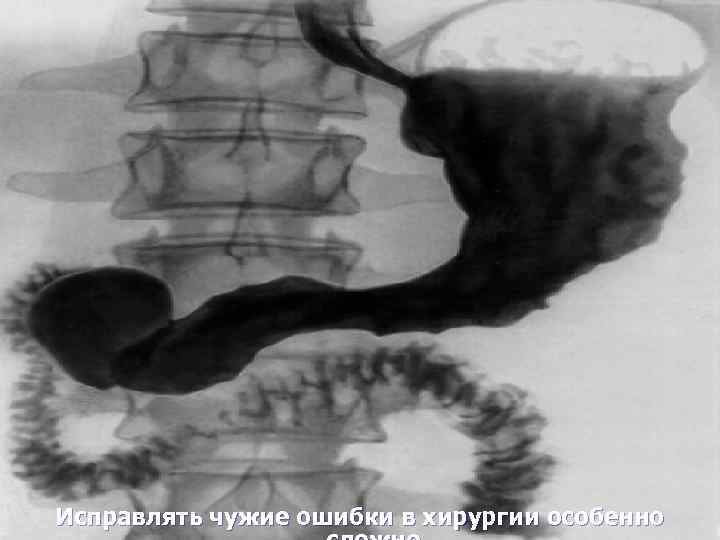 Исправлять чужие ошибки в хирургии особенно
Исправлять чужие ошибки в хирургии особенно


