лейкозы.ppt
- Количество слайдов: 58

Схема лабораторной диагностики острых лейкозов Кафедра лабораторной диагностики ИПО БГМУ ассистент Ю. А. Ахмадуллина

Гемобластозы. Гемобластозы – это группа опухолей, возникающих из кроветворных клеток. Виды: 1) Лейкозы – преимущественно в костном мозге; 2) Гематосаркомы- внекостномозговое разрастание кроветворных клеток; 3) Лимфоцитомы и лимфомы – опухоли, состоящие из зрелых лимфоцитов.

Острые лейкозы(ОЛ) - ОЛ- клоновое опухолевое заболевание кроветворной системы с первичным поражением костного мозга. - Морфологическим субстратом опухоли при ОЛ являются молодые бластные клетки. - Лейкемическая опухоль – самоподдерживающаяся, угнетает нормальное кроветворение, метастазирует, растёт и вне органов кроветворения.
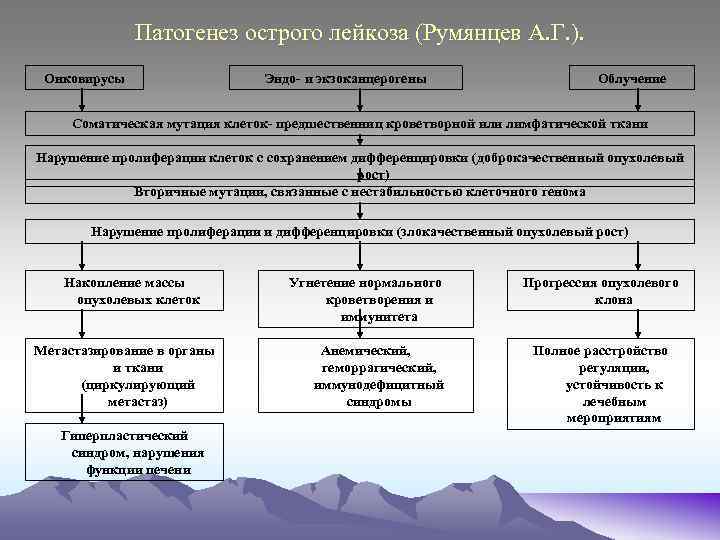
Патогенез острого лейкоза (Румянцев А. Г. ). Онковирусы Эндо- и экзоканцерогены Облучение Соматическая мутация клеток- предшественниц кроветворной или лимфатической ткани Нарушение пролиферации клеток с сохранением дифференцировки (доброкачественный опухолевый рост) Вторичные мутации, связанные с нестабильностью клеточного генома Нарушение пролиферации и дифференцировки (злокачественный опухолевый рост) Накопление массы опухолевых клеток Метастазирование в органы и ткани (циркулирующий метастаз) Гиперпластический синдром, нарушения функции печени Угнетение нормального кроветворения и иммунитета Анемический, геморрагический, иммунодефицитный синдромы Прогрессия опухолевого клона Полное расстройство регуляции, устойчивость к лечебным мероприятиям
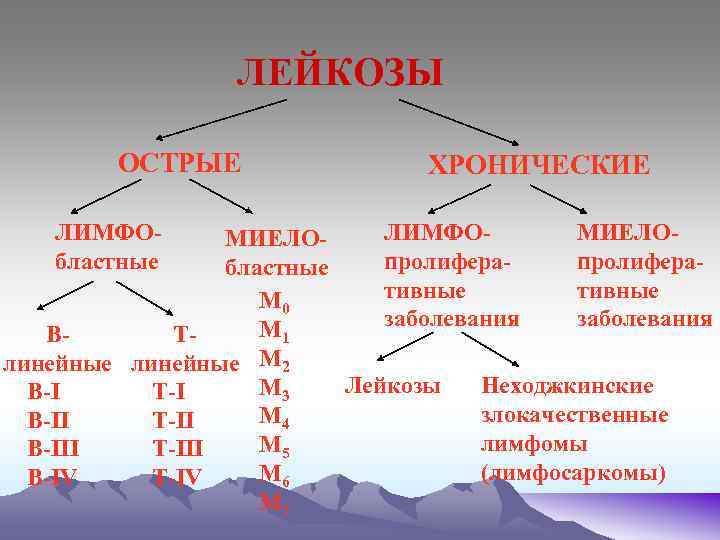
ЛЕЙКОЗЫ ОСТРЫЕ ЛИМФОбластные ХРОНИЧЕСКИЕ ЛИМФОМИЕЛОпролиферабластные тивные М 0 заболевания М 1 ВТлинейные М 2 Лейкозы Неходжкинские М 3 В-I Т-I злокачественные М 4 В-II Т-II лимфомы М 5 В-III Т-III (лимфосаркомы) М 6 В-IV Т-IV М 7

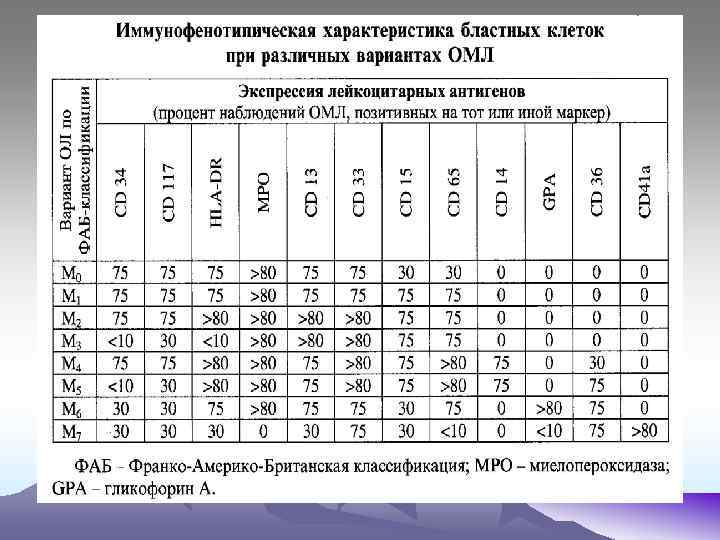
Классификация острых лейкозов(FAB – группа , 1976)основана на цитоморфологических признаках 1. Острые лимфоидные лейкозы (ОЛЛ) L 1 – ОЛЛ с микроформой бластов L 2 – ОЛЛ с гетерогенными формами бластов L 3 – ОЛЛ с беркиттоподрбными бластами 2. Острые миелоидные лейкозы(ОМЛ) М 0 – ОМЛ с минимальной миелоидной дифференцировкой бластов М 1 – ОМЛ без созревания М 2 – ОМЛ с созреванием М 3 – олстрый промиелоцитарный лейкоз М 3 V – атипичный или гипогранулярный вариант острого промиелоцитарного лейкоза М 4 – острый миеломонобластный лейкоз М 4 эоз - острый миеломонобластный лейкоз с эозинофилией М 5 а – острый монобластный лейкоз без созревания М 5 в - острый монобластный лейкоз с созреванием М 6 – острый эритромиелоз М 7 – острый мегакариобластный лейкоз
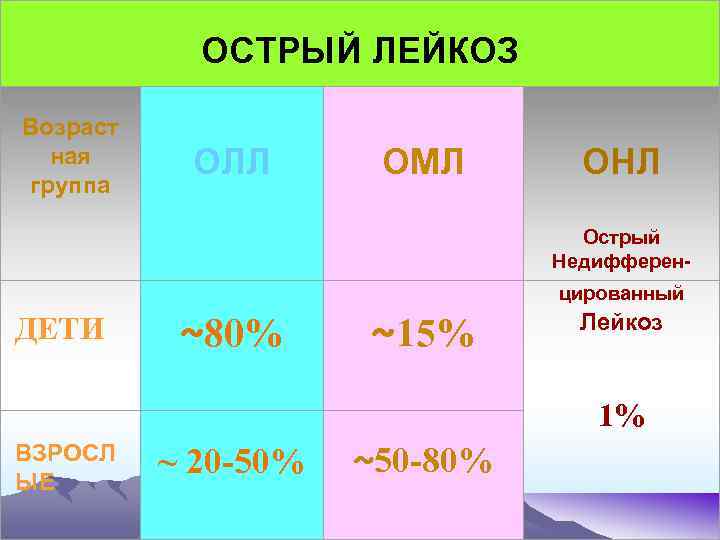
ОСТРЫЙ ЛЕЙКОЗ Возраст ная группа ОЛЛ ОМЛ ОНЛ Острый Недифферен- ДЕТИ ВЗРОСЛ ЫЕ ~80% ~15% цированный Лейкоз 1% ~ 20 -50% ~50 -80%

Клинические проявления. Пролиферация бластов Угнетение эритроидного ростка Пролиферативный синдром: -увеличение периферических, медиастенальных и брюшных лимф. узлов, - гепатоспленомегалия, -опухолевые образования глазницы, плоских костей черепа Анемический Угнетение мегакариоцитарного ростка Угнетение гранулоцитарного ростка Геморрагичес-кий Развитие иммунодефицита: синдром: - - вирусные - кожные -бледность - - грибковые геморрагии слизистых - - бактериальные - - носовые оболочек и кожи инфекции. кровотечения -вялость - - кровотечения -слабость внутренних - субфебрилитет органов и др.

Лабораторная диагностика 1. ОАК: Нормохромная, нормоцитарная анемия (Hb снижается до 50 г/л, эритроциты до 1 млн); Ускорение СОЭ до 50 -70 мм/ч ( может быть и нормальной); Лейкоцитоз до 100 -200 * 10*9/л или лейкопения; Наличие бластов- от 5 до 95%; Лейкемический «провал» ( «зияние» ) отсутствие переходных форм между бластами и зрелыми клетками. Эозинофильно – базофильная диссоциация- отсутствие в крови эозинофилов и базофилов. Тромбоцитопения- часто ниже 50000 в 1 мкл.
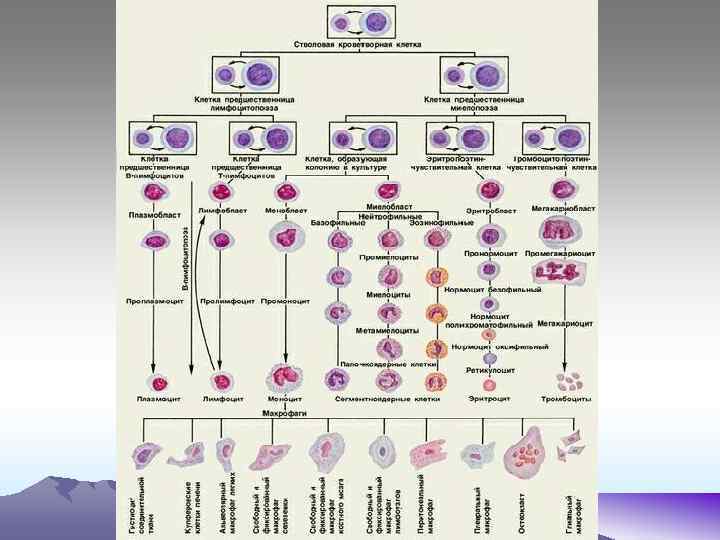
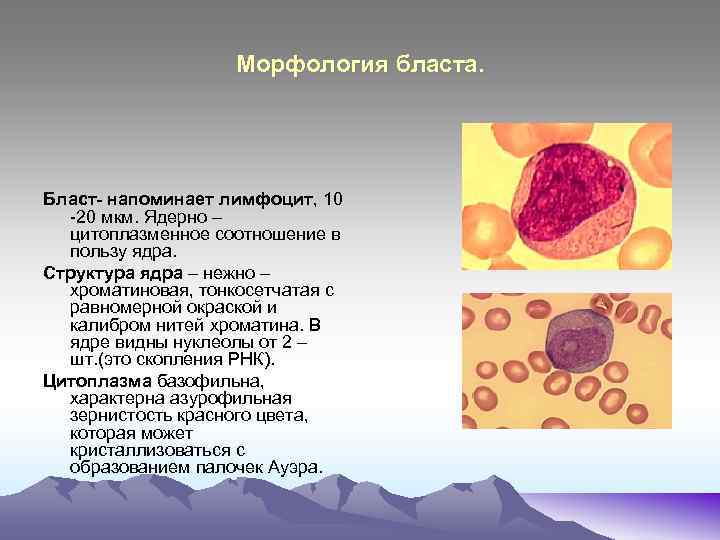
Морфология бласта. Бласт- напоминает лимфоцит, 10 -20 мкм. Ядерно – цитоплазменное соотношение в пользу ядра. Структура ядра – нежно – хроматиновая, тонкосетчатая с равномерной окраской и калибром нитей хроматина. В ядре видны нуклеолы от 2 – шт. (это скопления РНК). Цитоплазма базофильна, характерна азурофильная зернистость красного цвета, которая может кристаллизоваться с образованием палочек Ауэра.
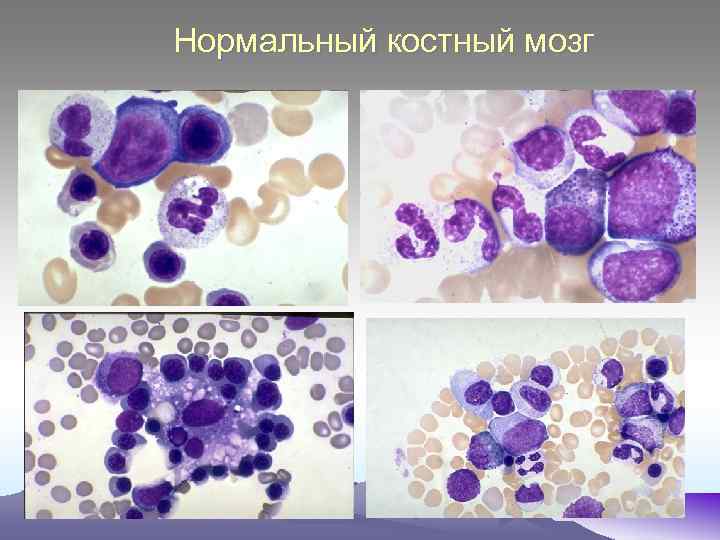
Нормальный костный мозг
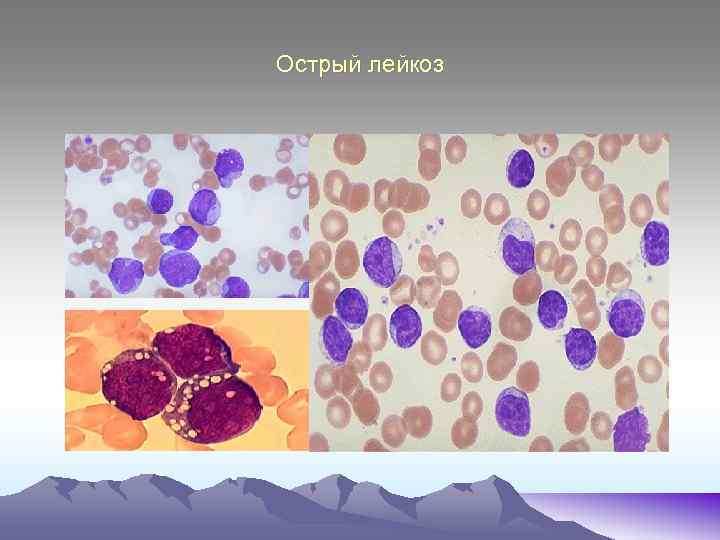
Острый лейкоз

2. Миелограмма Миелограмма- это процентное отношение всех кроветворных клеток костного мозга ( костный мозг получают посредством аспирационной биопсии в области грудины). Цитологическое изучение пунктата позволяет судить о: - клеточности костного мозга - пролиферативной активности - дифференцировке клеток - лейкоэритробластическом соотношении - морфологии гемопоэтических клеток. При острых лейкозах в миелограмме - сдвиг до бластных клеток(>20 %- наличие ОЛ, < 5%- полная ремиссия, >5%- костномозговой рецидив). На данном этапе возможно предположить вариант ОЛ.

3. Цитохимические реакции Позволяют изучить ферментативную активность в клетках крови, костного мозга, лимфатических узлов и других тканей. Основой для идентификации служат особенности метаболизма, специфичные для каждого типа клеток. Цитохимические реакции в онкогематологии используются для: - Установления варианта острого лейкоза и бластного криза ХМЛ; - Дифференциальной диагностики идиопатического миелофиброза и ХМЛ; - Диагностики волосатоклеточного лейкоза и лимфомы селезёнки с отростчатыми лимфоцитами; - Выявления особенностей метаболизма лейкозных клеток.
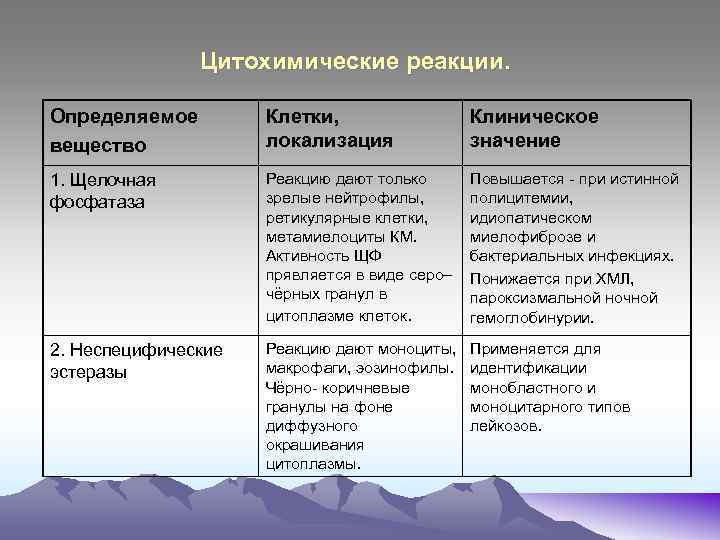
Цитохимические реакции. Определяемое вещество Клетки, локализация Клиническое значение 1. Щелочная фосфатаза Реакцию дают только зрелые нейтрофилы, ретикулярные клетки, метамиелоциты КМ. Активность ЩФ прявляется в виде серо– чёрных гранул в цитоплазме клеток. Повышается - при истинной полицитемии, идиопатическом миелофиброзе и бактериальных инфекциях. Понижается при ХМЛ, пароксизмальной ночной гемоглобинурии. 2. Неспецифические эстеразы Реакцию дают моноциты, макрофаги, эозинофилы. Чёрно- коричневые гранулы на фоне диффузного окрашивания цитоплазмы. Применяется для идентификации монобластного и моноцитарного типов лейкозов.
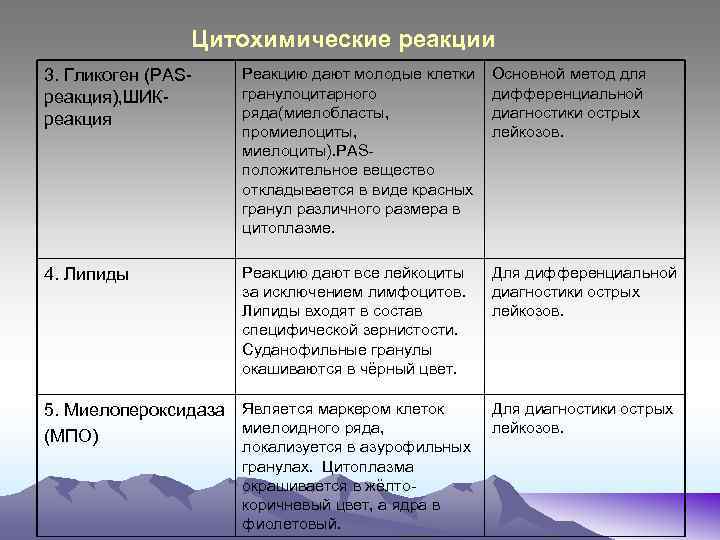
Цитохимические реакции 3. Гликоген (РАSреакция), ШИК- реакция Реакцию дают молодые клетки гранулоцитарного ряда(миелобласты, промиелоциты, миелоциты). РАSположительное вещество откладывается в виде красных гранул различного размера в цитоплазме. Основной метод для дифференциальной диагностики острых лейкозов. 4. Липиды Реакцию дают все лейкоциты за исключением лимфоцитов. Липиды входят в состав специфической зернистости. Суданофильные гранулы окашиваются в чёрный цвет. Для дифференциальной диагностики острых лейкозов. 5. Миелопероксидаза Является маркером клеток миелоидного ряда, (МПО) локализуется в азурофильных гранулах. Цитоплазма окрашивается в жёлто- коричневый цвет, а ядра в фиолетовый. Для диагностики острых лейкозов.

Морфологическая характеристика острых лейкозов. - L 1 – лимфобласты мономорфные, до 10 мкм, высокое ядерно – цитоплазматическое соотношение, цитоплазма базофильная. Чаще встречается у детей. - L 2 – гетерогенные лимфобласты, ядерно- цитоплазматическое соотношение варьирует, ядра разнообразной формы, отчётливо видны нуклеолы, цитоплазма вакуолизирована. - L 3 – лимфобласты 15 – 20 мкм, ядро в виде круга или овала, резкая базофилия и вакуолизация цитоплазмы. Для L 1, L 2, L 3 характерны: 1) ШИК- реакция на гликоген «+» в гранулярной форме, 2) «+» неспецифическая эстераза, 3) «-» реакция на миелопероксидазу.

М 0 – бласты не имеют специфических признаков, цитоплазма голубая без включений. Миелопероксидаза не выявляется, ШИК – реакция – слабоположительная. М 1 – бласты среднего размера, ядерно- цитоплазматическое соотношение, ядра округлой формы, содержат нуклеолы. Реакция на МПО «+» , ШИК – реакция «+» в диффузной форме. При иммунологическом исследования- экспрессия антигенов СD 13 и СD 33. М 2 – бласты среднего размера (10 - 12 мкм), большинство которых содержат зернистость в цитоплазме, палочки Ауэра. Реакция на МПО «+» , ШИК – реакция «+» в диффузной форме. Экспрессия антигенов СD 15 , СD 33, СD 11. М 3 – морфологический субстрат – промиелоциты, содержат азурофильную зернистость, палочки Ауэра, ядерно- цитоплазматическое соотношение, полиморфизм ядер, отсутствие нуклеол. М 3 V - отличаются гиперхромией ядер бобовидной формы. В цитоплазме – отсутствие или пылевидная азурофильная зернистость. При обоих типах высокая активность МПО, кислой эстеразы, ШИК – реакция «+» в диффузной форме.

М 4 – миелобласты, либо монобласты. Неспецифическая эстераза «+» , ШИК – реакция «+» в диффузной форме. В ОАК при данной форме ОЛ – абсолютный моноцитоз. М 5 – по степени зрелости бластов различают 2 подгруппы: М 5 а – монобласты большого размера, умеренное ядерно- цитоплазматическое соотношение, округлое или бобовидное ядро, 1 -2 нулеолы, светло-голубая цитоплазма. М 5 в – бластные клетки отличаются выраженным полиморфизмом ядер(бобовидные, округлые, сегментированные, цитоплазма голубого или синего цвета. МПО «-» , неспецифическая эстераза «++» , ШИК – реакция «+» в диффузной форме.

М 6 – характеризуется опухолевой пролиферацией в костном мозге бластов(более 30%) и эритрокариоцитов(50% и более). Бласты представлены двумя типами клеток: эритробластами и миелобластами. Морфологические признаки дисэритропоэза: многоядерность эритронормобластов, , межклеточные и межъядерные мостики, кариорексис, неровные контуры ядерной мембраны, уродливость ядер, форма которых напоминает «розетку, «трилистник» , базофильная пунктация, тельца Жолли. Для определения типа бластов при данной форме ОЛ применяют иммунофенотипирование. М 7 – Встречается очень редко (1% ОМЛ). Бластные клетки харатеризуется высоким ядерно - цитоплазматическим соотношением, округлой формой ядер, гиперхромией, отросчатой, резко- базофильной цитоплазмой. МПО и липиды «-» , ШИК – реакция «+» в диффузной форме. Убедительная диагностика только после иммунофенотипирования с выявлением антигенов СD- 41, CD- 61.
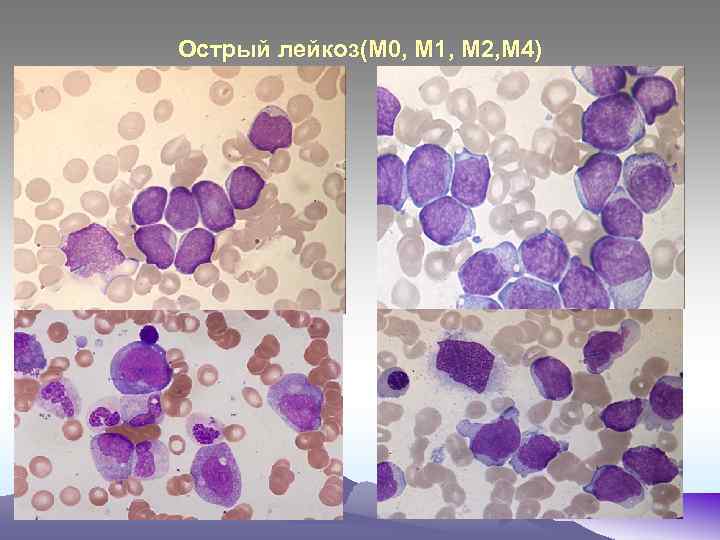
Острый лейкоз(М 0, М 1, М 2, М 4)
Цитохимия
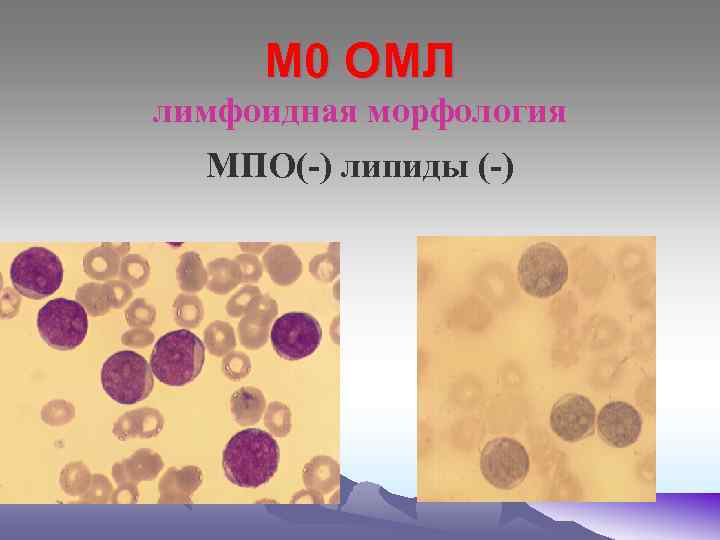
М 0 ОМЛ лимфоидная морфология МПО(-) липиды (-)
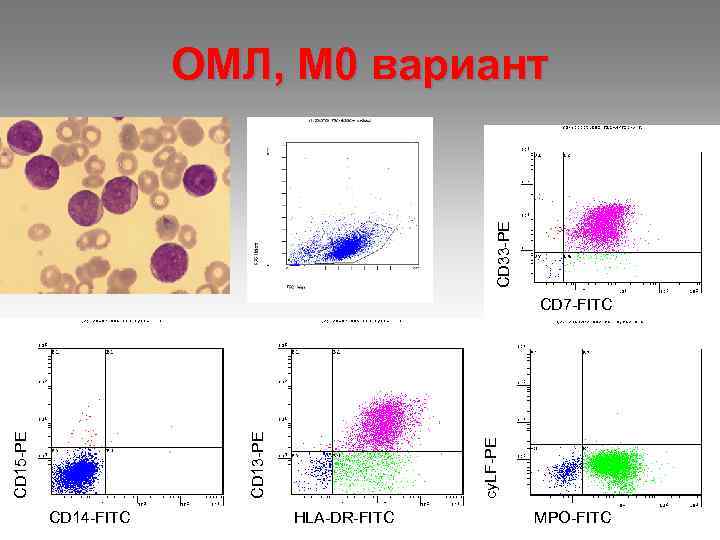
CD 33 -PE ОМЛ, М 0 вариант CD 14 -FITC cy. LF-PE CD 15 -PE CD 13 -PE CD 7 -FITC HLA-DR-FITC MPO-FITC
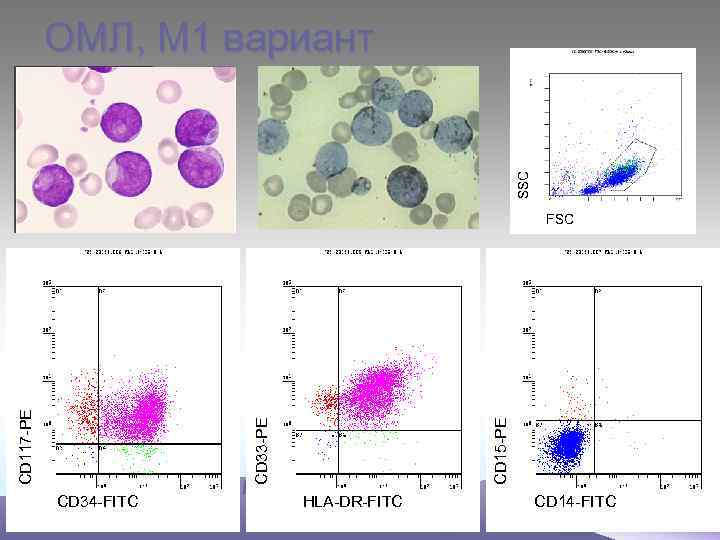
SSC ОМЛ, М 1 вариант CD 15 -PE CD 33 -PE CD 117 -PE FSC CD 34 -FITC HLA-DR-FITC CD 14 -FITC
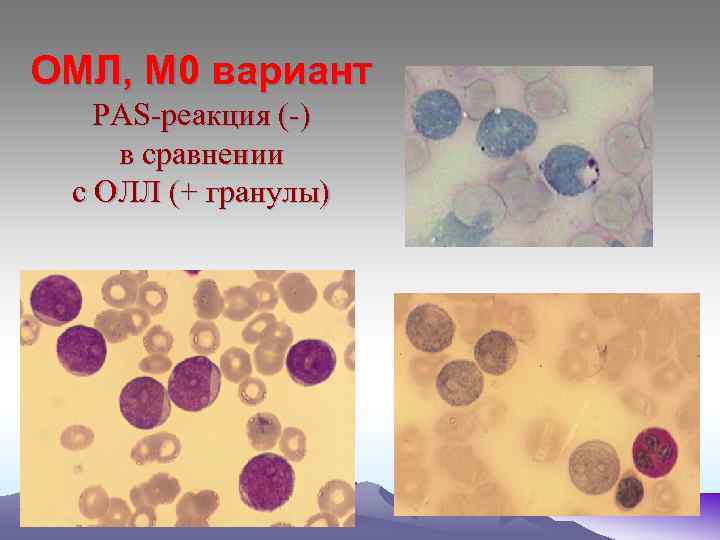
ОМЛ, М 0 вариант PAS-реакция (-) в сравнении с ОЛЛ (+ гранулы)
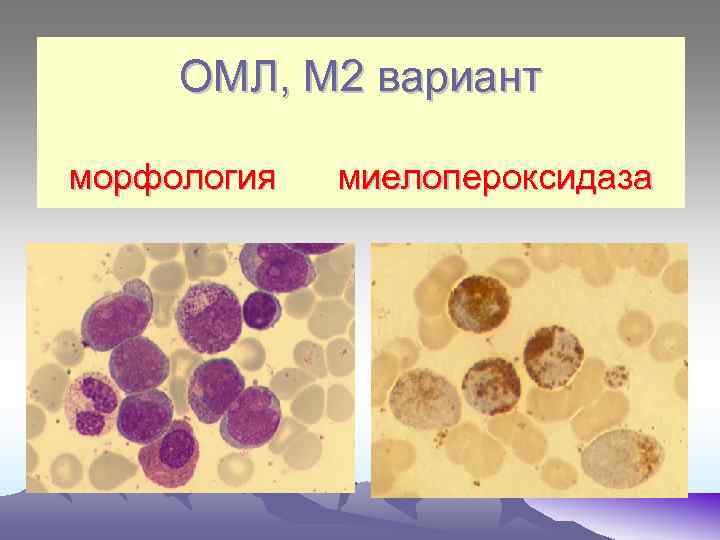
ОМЛ, М 2 вариант морфология миелопероксидаза
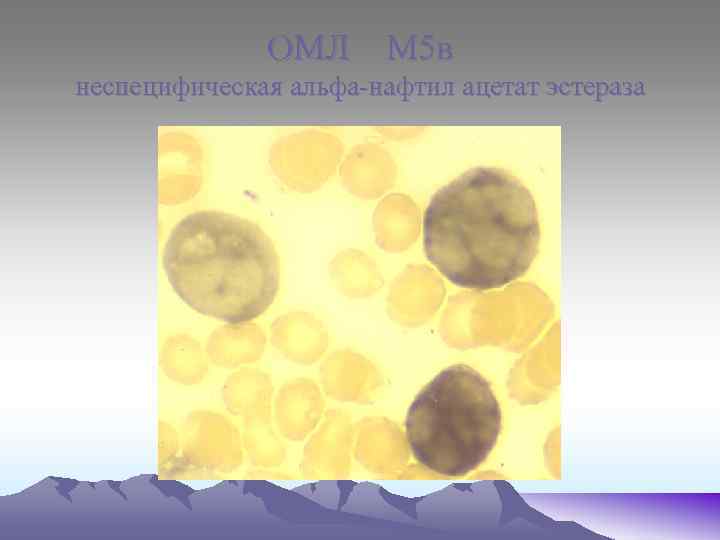
ОМЛ М 5 в неспецифическая альфа-нафтил ацетат эстераза
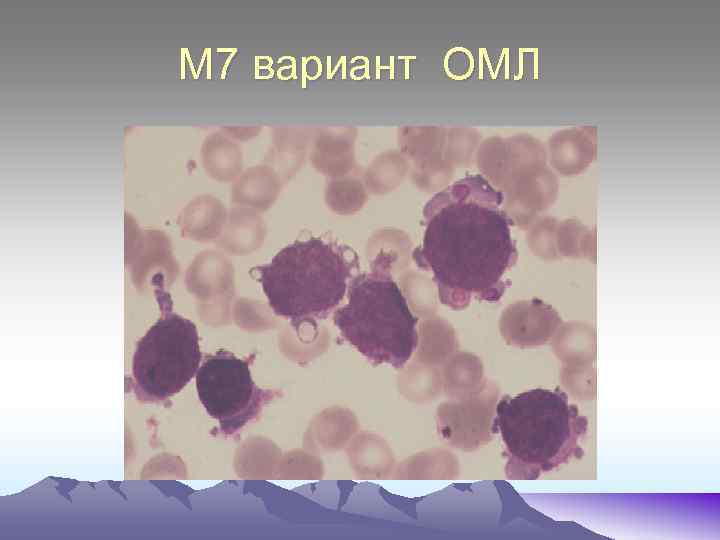
М 7 вариант ОМЛ
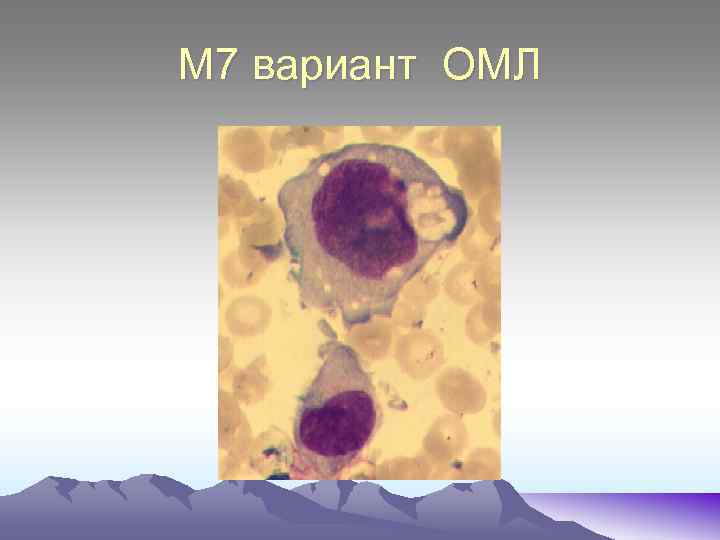
М 7 вариант ОМЛ
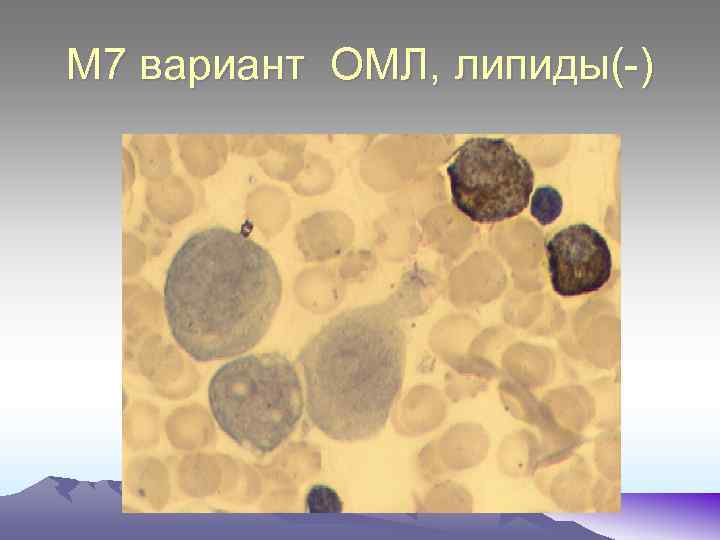
М 7 вариант ОМЛ, липиды(-)
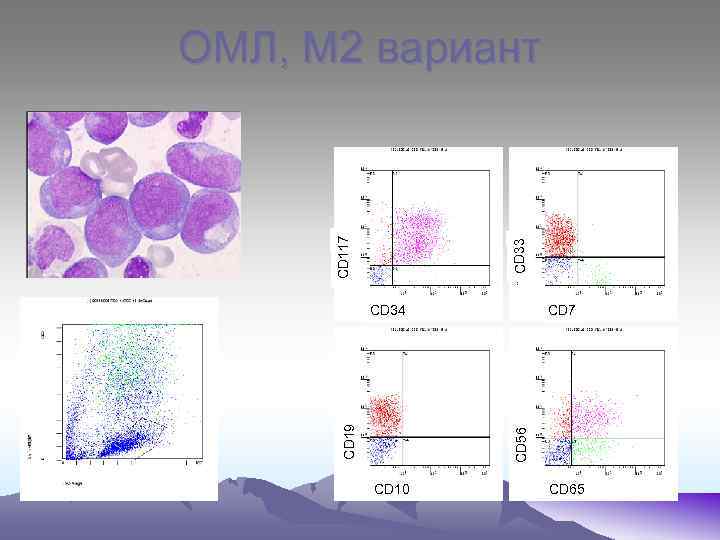
CD 33 CD 117 ОМЛ, М 2 вариант CD 7 CD 56 CD 19 CD 34 CD 10 CD 65
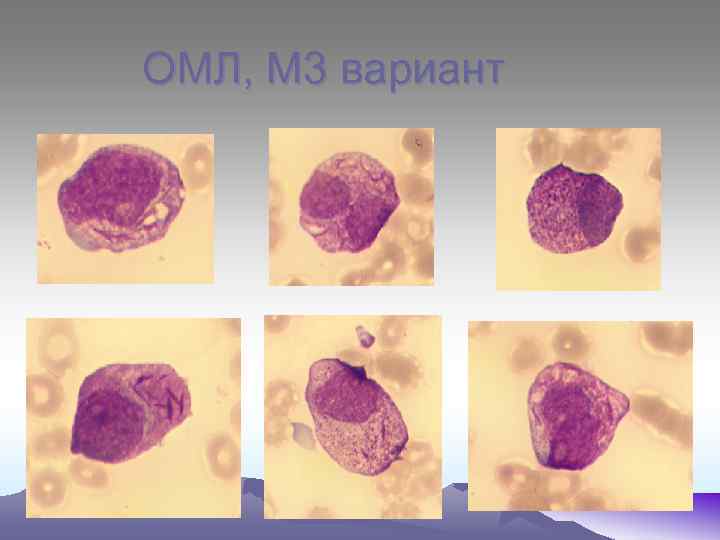
ОМЛ, М 3 вариант
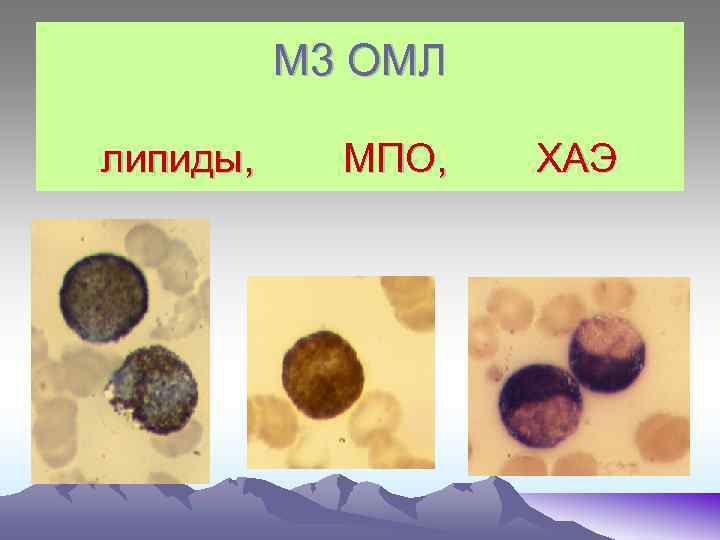
М 3 ОМЛ липиды, МПО, ХАЭ
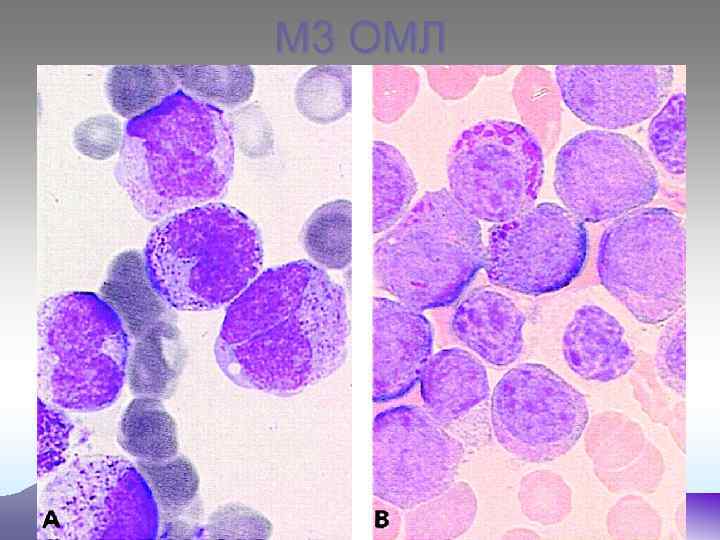
М 3 ОМЛ
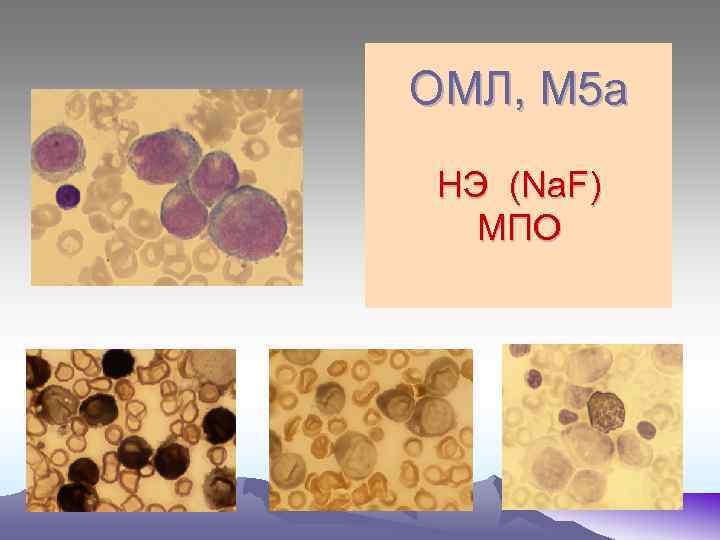
ОМЛ, М 5 а НЭ (Na. F) МПО

Острый миелобластный лейкоз • • • Больная А. , 69 лет. Жалобы на боли в костях, одышку, слабость. Анализ периферической крови: WBC – 65, 5× 10*9/л, RBC – 2, 04× 10*12/л, Hb – 63 г/ л, MCV – 93, 1 фл, MCH- 30, 9 пг, МСНС – 332 г/л, PLT – 30 × 10*9/л. Лейкоцитарная формула: бласты – 90%, миелоциты – 4%, сегментоядерные нейтрофилы – 4%, моноциты – 1%, лимфоциты – 14, 5% Бласты больших размеров с нежносетчатой структурой ядра и узким ободком слабобазофильной цитоплазмы, в которой содержится азурофильная зернстость и палочки Ауэра. Цитохимия бластных клеток: МПО – положительная в 80 % клеток, липиды- положительные в 50 %, РАS – положительная в диффузной форме в 40% клеток.

Острый монобластный лейкоз без созревания • • • Больной л. , 73 года. Поступил в гематологическое отделение с геморрагическим синдромом. Анализ периферической крови: WBC – 42, 7× 10*9/л, RBC – 3, 85× 10*12/л, Hb – 127 г/ л, MCV – 95, 6 фл, MCH- 33, 0 пг, МСНС – 345 г/л, PLT – 99, 0× 10*9/л. Лейкоцитарная формула: бласты – 70%, палочкоядерные нейтрофилы 2% миелоциты – 4%, сегментоядерные нейтрофилы – 13%, лимфоциты – 15%. Бласты больших размеров с округлыми или бобовидными ядрами, крупными нуклеолами. Цитохимия бластных клеток: МПО – слабоположительная в 10 % клеток, РАS – положительная в диффузной форме в 40% клеток, неспецифическая эстераза в 100%, полностью подавляется Na. F.

4. Иммунофенотипирование • Иммунофенотипирование – определение спектра антигенов поверхностных мембран, цитоплазмы и ядер клеток, относящихся к патологическому клону, т. е. их иммунофенотипа. • Иммунофенотипирование применяют для: 1. Подтверждения диагноза при недостаточности цитологического и цитохимического методов; 2. Характеристика иммунофенотипа в начале заболевания с целью дальнейшего отслеживания; 3. Выделения прогностических групп.
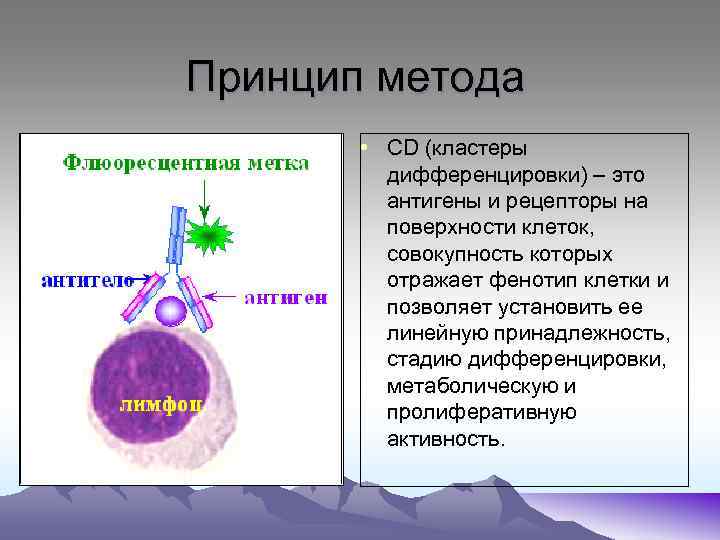
Принцип метода • СD (кластеры дифференцировки) – это антигены и рецепторы на поверхности клеток, совокупность которых отражает фенотип клетки и позволяет установить ее линейную принадлежность, стадию дифференцировки, метаболическую и пролиферативную активность.
Оценка иммунологического фенотипа нормальных и опухолевых клеток может проводится различными методами: • - реакцией иммунофлюоресценции - иммуногистохимией - иммуноцитохимией - лазерной проточной цитофлюориметрией

Задачи лаборатории • Выбор метода ИФТ в зависимости от – клинической ситуации – ресурсов лаборатории • Опыт сотрудников • Аппаратное обеспечение • Разработка системы управления качеством ИФТ • клеток крови и • клеток костного мозга • Оптимизация панелей антител для диагностики и мониторинга гемобластозов

Преимущества метода лазерной проточной цитофлюориметрии • - исследование большого количества клеток (более 10 000 клеток в 1 секунду) • - мониторинг минимальной резидуальной болезни в стадии ремиссии • - одновременное изучение нескольких антигенных структур на одной клетке • - количественная оценка экспрессии антигена • - исследование клеточного цикла

Материалом для исследования может быть любая взвесь клеток: • - кровь • - костный мозг • - ликвор • - плевральная, асцитическая жидкость • - ткань лимфоузла, селезенки • - клетки солидных опухолей после предварительной обработки

В основе проточной цитофлюориметрии лежит проведение фотометрических и флюоресцентных измерений отдельных клеток, пересекающих одна за другой вместе с потоком жидкости лазерный луч монохроматического света.
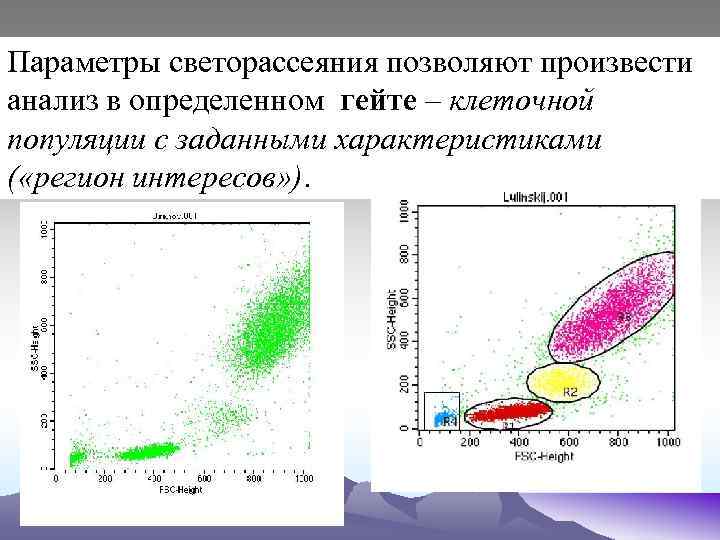
Параметры светорассеяния позволяют произвести анализ в определенном гейте – клеточной популяции с заданными характеристиками ( «регион интересов» ).
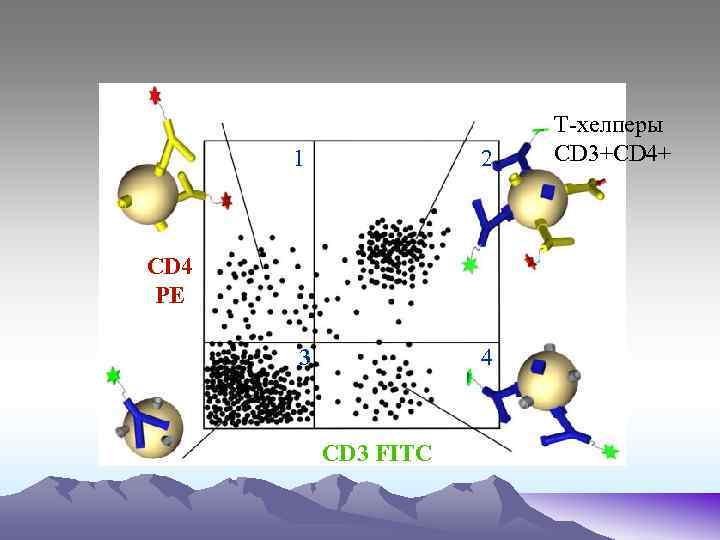
1 2 3 4 СD 4 PE CD 3 FITC T-хелперы CD 3+CD 4+
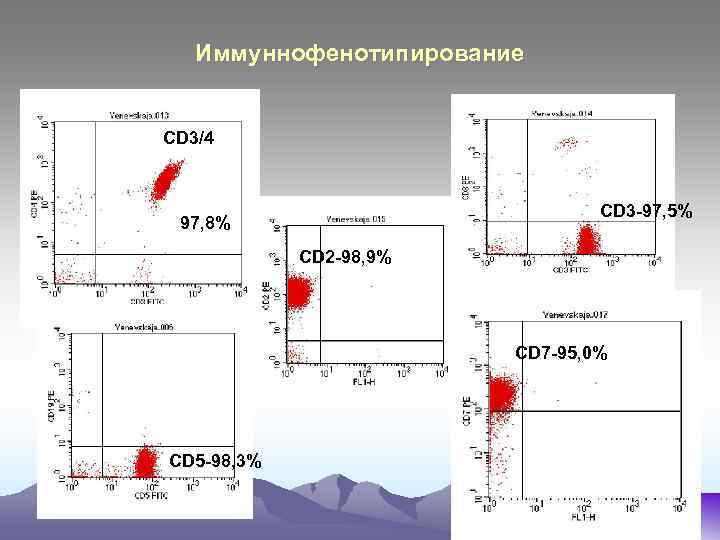
Иммуннофенотипирование CD 3/4 CD 3 -97, 5% 97, 8% CD 2 -98, 9% CD 7 -95, 0% CD 5 -98, 3%
ИММУНОФЕНОТИПИРОВАНИЕ методом проточной цитометрии при ОСТРОМ ЛЕЙКОЗЕ

Основная задача иммунодиагностики ОЛ – исследование бластной популяции для определения линейного происхождения и фенотипических особенностей лейкемических клеток с целью классификации формы и варианта заболевания и

ИММУНОДИАГНОСТИКА ОСТРОГО ЛЕЙКОЗА методом проточной цитометрии Материал – костный мозг, кровь, (биологические жидкости, лимфоузлы, тканевые инфильтраты) Антикоагулянт – гепарин, соли ЭДТА.

ГЕПАРИН - свободный от консервантов, (50 ед/мл), хранение пробы - до 3 суток оптимален для выделения на фиколле с целью последующего замораживания и культивирования Недостатки: изменение морфологических параметров клеток; не рекомендуется для автоматического анализа, нельзя приготовить мазки для морфологии и цитохимии

Соли ЭДТА: К 3 ЭДТА, К 2 ЭДТА (1. 5 мг/мл пробы) ПРЕИМУЩЕСТВА: возможность автоматического анализа и приготовления мазков для морфологии и цитохимии, уменьшение аггрегации тромбоцитов и адгезии миелоидных клеток. НЕДОСТАТКИ: быстрое изменение морфологических параметров при хранении и невозможность выделения на фиколле через 6 часов и более.

Хранение пробы - при комнатной температуре (18 -220 С). • Материал может быть разведен (1: 1) забуференной и профильтрованной тканевой культуральной средой, которая также может содержать 1 -2% эмбриональной телячьей сыворотки (ЭТС) или бычьего сывороточного альбумина (БСА).

ВНИМАНИЕ ! Хранение пробы при температуре ниже 100 С может привести к адсорбции иммуноглобулинов на клетках и к частичной потере клеток или антигенов

• В пунктате КМ бластные клетки составляют 88, 2%, представлены преимущественно мезоформами с умеренным ядерноцитоплазматическим соотношением и слабой базофилией цитоплазмы. Форма ядер в основном округлая, структура хроматина нежная. Зернистость не определяется. • МПО и липиды отрицательные, PASположительное вещество в гранулярной форме в единичных бластных клетках. • Установление морфоцитохимического варианта острого лейкоза затруднено. • При иммунофенотипировании КМ выявлен фенотип бластных клеток: • CD 34+, HLA-DR+, CD 13+, CD 33+, CD 7+ • Заключение: иммунофенотип бластных клеток соответствует М 0 варианту ОМЛ с коэкспрессией Тклеточного антигена CD 7, что отражает неблагоприятный прогноз заболевания.
лейкозы.ppt