Суставной синдром в практике семейного врача.pptx
- Количество слайдов: 92
 Суставной синдром в практике семейного врача Ассистент кафедры педиатрии и неонатологии с курсом амбулаторной педиатрии, к. мед. н. Чакмазова Е. Н.
Суставной синдром в практике семейного врача Ассистент кафедры педиатрии и неонатологии с курсом амбулаторной педиатрии, к. мед. н. Чакмазова Е. Н.
 • Артралгии у детей — одна из наиболее частых причин обращаемости к врачу. Боль в костях и суставах может быть связана с множеством причин: инфекция, обменные нарушения, юношеский эпифизиолиз, аваскулярный некроз кости, аллергия и пр. В настоящее время заболевания костей и суставов объединены в единую группу ревматических болезней (РБ), которая представлена большим количеством нозологических форм (более 100 наименований), объединяющих болезни воспалительного и дистрофического характера. Комитетом экспертов ВОЗ 2000 -2010 годы объявлены десятилетием заболеваний костей и суставов. • РБ занимают одно из видных мест в структуре детского населения, составляя 1, 58 на 1000 детского населения.
• Артралгии у детей — одна из наиболее частых причин обращаемости к врачу. Боль в костях и суставах может быть связана с множеством причин: инфекция, обменные нарушения, юношеский эпифизиолиз, аваскулярный некроз кости, аллергия и пр. В настоящее время заболевания костей и суставов объединены в единую группу ревматических болезней (РБ), которая представлена большим количеством нозологических форм (более 100 наименований), объединяющих болезни воспалительного и дистрофического характера. Комитетом экспертов ВОЗ 2000 -2010 годы объявлены десятилетием заболеваний костей и суставов. • РБ занимают одно из видных мест в структуре детского населения, составляя 1, 58 на 1000 детского населения.
 • Дифференциальная диагностика заболеваний опорнодвигательного аппарата у детей представляет значительные трудности из-за: — многообразия клинических вариантов; — наличия зон роста; — трудности распознавания воспалительных заболеваний в связи с изменением характера их течения под влиянием антибиотиков и других препаратов; — частого развития различных повреждений у детей травматического генеза, имеющих особое клиническое течение и рентгенологическую картину; — особой реактивностью растущей костной ткани, которая часто ведет к развитию пластических деформаций, дистрофических и атрофических расстройств при недостатках кровоснабжения скелета; — большой вариабельности врожденных диспластических процессов (пороков развития кости).
• Дифференциальная диагностика заболеваний опорнодвигательного аппарата у детей представляет значительные трудности из-за: — многообразия клинических вариантов; — наличия зон роста; — трудности распознавания воспалительных заболеваний в связи с изменением характера их течения под влиянием антибиотиков и других препаратов; — частого развития различных повреждений у детей травматического генеза, имеющих особое клиническое течение и рентгенологическую картину; — особой реактивностью растущей костной ткани, которая часто ведет к развитию пластических деформаций, дистрофических и атрофических расстройств при недостатках кровоснабжения скелета; — большой вариабельности врожденных диспластических процессов (пороков развития кости).
 • Клинический опыт показывает, что врачи часто недостаточно знакомы со многими РБ, о чем свидетельствует большой процент (40 -45%) диагностических ошибок на догоспитальном этапе. Поэтому вопросы ранней диагностики, дифференциального диагноза чрезвычайно важны для практического врача. • В основу создания рабочей классификации и номенклатуры РБ в первую очередь положена международная классификация болезней Х пересмотра (МКБ-Х, 1983 -1995), ХІІІ класс которой посвящен болезням костно-мышечной системы и соединительной ткани (М 00 -М 99). Кроме того, рассмотрены предшествующие отечественные классификации различных групп ревматических заболеваний, соответствующие классификации РБ других стран, учтена американская классификация ювенильных артритов и ревматических заболеваний у детей (J. Cassidy, R. Petty, 1982, 1990).
• Клинический опыт показывает, что врачи часто недостаточно знакомы со многими РБ, о чем свидетельствует большой процент (40 -45%) диагностических ошибок на догоспитальном этапе. Поэтому вопросы ранней диагностики, дифференциального диагноза чрезвычайно важны для практического врача. • В основу создания рабочей классификации и номенклатуры РБ в первую очередь положена международная классификация болезней Х пересмотра (МКБ-Х, 1983 -1995), ХІІІ класс которой посвящен болезням костно-мышечной системы и соединительной ткани (М 00 -М 99). Кроме того, рассмотрены предшествующие отечественные классификации различных групп ревматических заболеваний, соответствующие классификации РБ других стран, учтена американская классификация ювенильных артритов и ревматических заболеваний у детей (J. Cassidy, R. Petty, 1982, 1990).
 • Рабочая классификация и номенклатура ревматических болезней. Рубрикация І. Ревматизм (ревматическая лихорадка). II. Диффузные болезни соединительной ткани. III. Системные васкулиты (ангииты, артерииты). IV. Ревматоидный артрит. V. Ювенильный артрит. VI. Анкилозирующий спондило-артрит (болезнь Бехтерева). VIII. Артриты, сочетающиеся со спондилитом. VIII. Артриты, связанные с инфекцией. IХ. Микрокристаллические артриты. Х. Остеоартроз. ХI. Другие болезни суставов. ХII. Артропатии при неревматических заболеваниях. ХIII. Болезни внесуставных мягких тканей.
• Рабочая классификация и номенклатура ревматических болезней. Рубрикация І. Ревматизм (ревматическая лихорадка). II. Диффузные болезни соединительной ткани. III. Системные васкулиты (ангииты, артерииты). IV. Ревматоидный артрит. V. Ювенильный артрит. VI. Анкилозирующий спондило-артрит (болезнь Бехтерева). VIII. Артриты, сочетающиеся со спондилитом. VIII. Артриты, связанные с инфекцией. IХ. Микрокристаллические артриты. Х. Остеоартроз. ХI. Другие болезни суставов. ХII. Артропатии при неревматических заболеваниях. ХIII. Болезни внесуставных мягких тканей.
 • ХIV. Болезни костей, хряща и остеохондропатии. Международная классификация болезней Х пересмотра (1995) Класс ХIII. Болезни костно-мышечной системы и соединительной ткани (М 00 -М 99) Рубрикации М 00 -М 25 Артропатии М 00 -М 03 Инфекционные артропатии М 05 -М 14 Воспалительные полиартропатии М 15 -М 19 Артрозы М 20 -М 25 Другие поражения суставов М 30 -М 36 Системные поражения соединительной ткани М 40 -М 54 Дорсопатии М 40 -М 43 Деформирующие дорсопатии М 50 -М 54 Другие дорсопатии М 60 -М 79 Болезни мягких тканей
• ХIV. Болезни костей, хряща и остеохондропатии. Международная классификация болезней Х пересмотра (1995) Класс ХIII. Болезни костно-мышечной системы и соединительной ткани (М 00 -М 99) Рубрикации М 00 -М 25 Артропатии М 00 -М 03 Инфекционные артропатии М 05 -М 14 Воспалительные полиартропатии М 15 -М 19 Артрозы М 20 -М 25 Другие поражения суставов М 30 -М 36 Системные поражения соединительной ткани М 40 -М 54 Дорсопатии М 40 -М 43 Деформирующие дорсопатии М 50 -М 54 Другие дорсопатии М 60 -М 79 Болезни мягких тканей
 • М 60 -М 63 Поражение мышц М 65 -М 68 Поражение синовиальных оболочек и сухожилий М 70 -М 79 Другие поражения мягких тканей М 80 -М 94 Остеопатии и хондропатии М 80 -М 85 Нарушения плотности и структуры кости М 86 -М 90 Другие остеопатии М 91 -М 94 Хондропатии М 95 -М 99 Другие нарушения костно-мышечной системы и соединительной ткани
• М 60 -М 63 Поражение мышц М 65 -М 68 Поражение синовиальных оболочек и сухожилий М 70 -М 79 Другие поражения мягких тканей М 80 -М 94 Остеопатии и хондропатии М 80 -М 85 Нарушения плотности и структуры кости М 86 -М 90 Другие остеопатии М 91 -М 94 Хондропатии М 95 -М 99 Другие нарушения костно-мышечной системы и соединительной ткани
 Анатомо-функциональная характеристика суставов. • Сустав - это подвижное соединение костей, характеризующееся наличием сочленяющихся костных поверхностей, покрытых хрящем, суставной полости, содержащей синовиальную жидкость и суставной капсулы. . Анатомическими элементами сустава являются связки и хрящевые мениски. Такой тип сустава называют диартрозом или синовиальным суставом. Их функции – двигательная и опорная. • Другой тип суставов – амфиартрозы. В них сочленяющиеся костные поверхности покрыты фиброзным хрящем, полость сустава или отсутствует, как между телами позвонков, или представлена узкой щелью, как в лонном сочленении.
Анатомо-функциональная характеристика суставов. • Сустав - это подвижное соединение костей, характеризующееся наличием сочленяющихся костных поверхностей, покрытых хрящем, суставной полости, содержащей синовиальную жидкость и суставной капсулы. . Анатомическими элементами сустава являются связки и хрящевые мениски. Такой тип сустава называют диартрозом или синовиальным суставом. Их функции – двигательная и опорная. • Другой тип суставов – амфиартрозы. В них сочленяющиеся костные поверхности покрыты фиброзным хрящем, полость сустава или отсутствует, как между телами позвонков, или представлена узкой щелью, как в лонном сочленении.
 • В этих суставах отсутствуют синовиальная оболочка и синовиальная жидкость. Амфиартрозы, они же хрящевые суставы, малоподвижны, выполняют в основном функцию, обеспечивающую устойчивость части тела. • Синартрозами называют непрерывные соединения костей. Это неподвижные соединения, обеспечивающие жесткость и опору скелета. • Cустав покрыт капсулой. Ее наружная часть является фиброзной, а внутренняя образует ворсинчатую синовиальную оболочку.
• В этих суставах отсутствуют синовиальная оболочка и синовиальная жидкость. Амфиартрозы, они же хрящевые суставы, малоподвижны, выполняют в основном функцию, обеспечивающую устойчивость части тела. • Синартрозами называют непрерывные соединения костей. Это неподвижные соединения, обеспечивающие жесткость и опору скелета. • Cустав покрыт капсулой. Ее наружная часть является фиброзной, а внутренняя образует ворсинчатую синовиальную оболочку.
 • Синовиальная оболочка представляет собой пласт соединительной ткани, состоящий из покровного, коллагенового и эластического слоев. Синовиальная оболочка, граничащая непосредственно с суставной поверхностью, образована прерывистым слоем синовиоцитов, то есть синовиальных клеток, не покрывающих суставной хрящ. Синовиоциты (специализированные фибробласты) расположены на отдельных участках в один-три слоя, другие участки синовиальной оболочки представлены межклеточным веществом соединительной ткани, состоящим из основного вещества (матрикса) и волокон. В межклеточном пространстве располагаются кровеносные сосуды, лимфатические капилляры и нервные окончания.
• Синовиальная оболочка представляет собой пласт соединительной ткани, состоящий из покровного, коллагенового и эластического слоев. Синовиальная оболочка, граничащая непосредственно с суставной поверхностью, образована прерывистым слоем синовиоцитов, то есть синовиальных клеток, не покрывающих суставной хрящ. Синовиоциты (специализированные фибробласты) расположены на отдельных участках в один-три слоя, другие участки синовиальной оболочки представлены межклеточным веществом соединительной ткани, состоящим из основного вещества (матрикса) и волокон. В межклеточном пространстве располагаются кровеносные сосуды, лимфатические капилляры и нервные окончания.
 • Можно выделить основные функции синовиальной жидкости: метаболическую, локомоторную и трофическую. • Метаболическая заключается в осуществлении обмена между содержимым полости сустава и сосудистым руслом, а также в уничтожении чужеродных и ряда аутоантигенов. • Локомоторная функция связана с выделением биологической «смазки» суставов, что обеспечивает идеальное скольжение суставных поверхностей. • Трофическая функция заключается в транспортировке важнейших энергетических веществ в хрящевую ткань.
• Можно выделить основные функции синовиальной жидкости: метаболическую, локомоторную и трофическую. • Метаболическая заключается в осуществлении обмена между содержимым полости сустава и сосудистым руслом, а также в уничтожении чужеродных и ряда аутоантигенов. • Локомоторная функция связана с выделением биологической «смазки» суставов, что обеспечивает идеальное скольжение суставных поверхностей. • Трофическая функция заключается в транспортировке важнейших энергетических веществ в хрящевую ткань.
 • Суставной хрящ является разновидностью гиалинового хряща, он не содержит кровеносных и лимфатических сосудов, не имеет иннервации. Толщина хряща зависит от типа сустава и от функциональной нагрузки на него, колеблется от 1 до 6 -7 мм, имеет белый, с синеватым оттенком цвет. У детей и у молодых людей поверхность хряща на вид гладкая, блестящая, поддается легкому сжатию, а по мере старения – хрящ становится тверже, теряет прозрачность и эластичность, приобретает желтоватый оттенок. Подобные изменения развиваются и при ряде патологических процессов в суставах.
• Суставной хрящ является разновидностью гиалинового хряща, он не содержит кровеносных и лимфатических сосудов, не имеет иннервации. Толщина хряща зависит от типа сустава и от функциональной нагрузки на него, колеблется от 1 до 6 -7 мм, имеет белый, с синеватым оттенком цвет. У детей и у молодых людей поверхность хряща на вид гладкая, блестящая, поддается легкому сжатию, а по мере старения – хрящ становится тверже, теряет прозрачность и эластичность, приобретает желтоватый оттенок. Подобные изменения развиваются и при ряде патологических процессов в суставах.
 • При обследовании пациента с патологией опорнодвигательной системы используется целый ряд терминов, определяющих происхождение и локализацию нарушений локомоторной системы: • Артралгия – боль, возникающая в суставе, при этом, как правило, заметные нарушения отсутствуют. • Артритартропатия – объективно определяемое нарушение в суставе. • Хондропатия - патологический процесс различного генеза, преимущественно в структурах хряща, приводящий к его разрушению и потере. Моноартрит – артрит только одного сустава. • .
• При обследовании пациента с патологией опорнодвигательной системы используется целый ряд терминов, определяющих происхождение и локализацию нарушений локомоторной системы: • Артралгия – боль, возникающая в суставе, при этом, как правило, заметные нарушения отсутствуют. • Артритартропатия – объективно определяемое нарушение в суставе. • Хондропатия - патологический процесс различного генеза, преимущественно в структурах хряща, приводящий к его разрушению и потере. Моноартрит – артрит только одного сустава. • .
 • Олигоартрит – артрит с поражением от двух до четырех суставов. • Полиартрит – артрит с поражением более четырех суставов, или групп суставов. • Синовит – по клиническим проявлениям явное воспаление синовиального сустава. • Капсулит – воспаление (заболевание) капсулы сустава. • Теносиновит – воспаление сухожильного влагалища. • Тендинит – воспаление сухожилия. • Бурсит – воспаление синовиальной сумки. • Энтезопатия – воспаление поражение в области прикрепления сухожилий и связок к кости.
• Олигоартрит – артрит с поражением от двух до четырех суставов. • Полиартрит – артрит с поражением более четырех суставов, или групп суставов. • Синовит – по клиническим проявлениям явное воспаление синовиального сустава. • Капсулит – воспаление (заболевание) капсулы сустава. • Теносиновит – воспаление сухожильного влагалища. • Тендинит – воспаление сухожилия. • Бурсит – воспаление синовиальной сумки. • Энтезопатия – воспаление поражение в области прикрепления сухожилий и связок к кости.
 • • • Миопатия – заболеваниепоражение мышц. Миозит – воспаление мыщц. Подвывих – суставные поверхности находятся в контакте, но их конгруэнтность нарушена. Вывих – полная потеря контакта суставных поверхностей. Симптоматика поражения опорно-двигательного аппарата весьма разнообразна: боль, скованность, припухлость, деформация суставов, признаки системности процесса при воспалительных заболеваниях
• • • Миопатия – заболеваниепоражение мышц. Миозит – воспаление мыщц. Подвывих – суставные поверхности находятся в контакте, но их конгруэнтность нарушена. Вывих – полная потеря контакта суставных поверхностей. Симптоматика поражения опорно-двигательного аппарата весьма разнообразна: боль, скованность, припухлость, деформация суставов, признаки системности процесса при воспалительных заболеваниях
 • Ревматоидный артрит - аутоиммунное заболевание неизвестной этиологии, для которого характерен симметричный эрозивный артрит и широкий спектр внесуставных проявлений.
• Ревматоидный артрит - аутоиммунное заболевание неизвестной этиологии, для которого характерен симметричный эрозивный артрит и широкий спектр внесуставных проявлений.
 • Характерные признаки ревматоидного артрита: — олигоартрит (полиартрит), возникающий после ангины или другой стрептококковой инфекции у детей и юношей; _утренняя скованность продолжающаяся больше 1 часа; — артрит нестойкий, переходящий с одного сустава на другой, рецидивирующий; — отсутствие изменений в суставах после устранения признаков воспаления; — одновременное развитие артрита и кардита (висцерит); — подкожные узелки около суставов; — кольцевидная эритема; — ревматические атаки в прошлом; — увеличение титра АСЛ-О в крови.
• Характерные признаки ревматоидного артрита: — олигоартрит (полиартрит), возникающий после ангины или другой стрептококковой инфекции у детей и юношей; _утренняя скованность продолжающаяся больше 1 часа; — артрит нестойкий, переходящий с одного сустава на другой, рецидивирующий; — отсутствие изменений в суставах после устранения признаков воспаления; — одновременное развитие артрита и кардита (висцерит); — подкожные узелки около суставов; — кольцевидная эритема; — ревматические атаки в прошлом; — увеличение титра АСЛ-О в крови.
 • _Типичная рентгенологическая картина : костные эрозии и остеопения, выявляемые при рентгенографии суставов кисти и лучезапястных суставах в прямой проекции. • В последние годы для диагностики все чаще используется определение уровня антител к циклическому цитрулированному пептиду (АЦЦП). Диагностический потенциал к циклическому цитрулированному пептиду позволяет выявить ревматоидный артрит у 70% пациентов с серанегативным вариантом. • Кроме того для подтверждения диагноза используют выявление антител к модифицированному цитрулированному виментину.
• _Типичная рентгенологическая картина : костные эрозии и остеопения, выявляемые при рентгенографии суставов кисти и лучезапястных суставах в прямой проекции. • В последние годы для диагностики все чаще используется определение уровня антител к циклическому цитрулированному пептиду (АЦЦП). Диагностический потенциал к циклическому цитрулированному пептиду позволяет выявить ревматоидный артрит у 70% пациентов с серанегативным вариантом. • Кроме того для подтверждения диагноза используют выявление антител к модифицированному цитрулированному виментину.
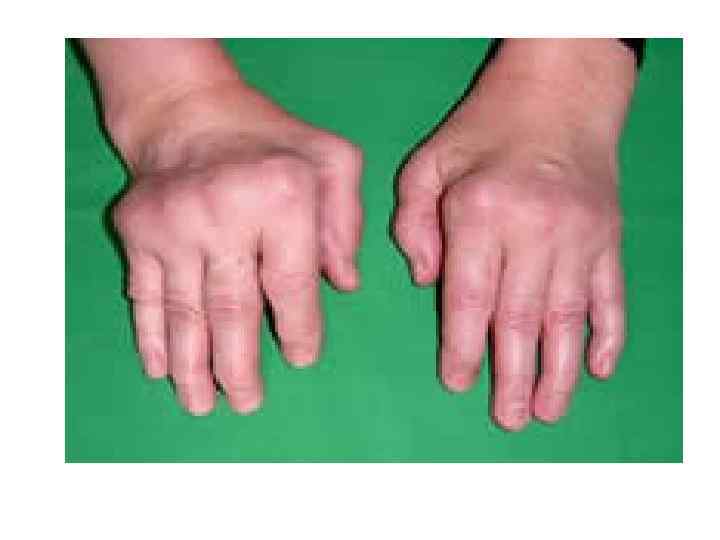
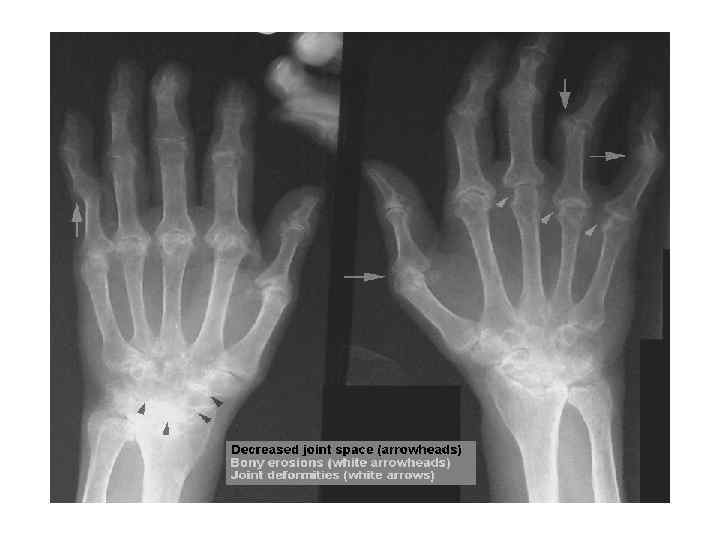
 • Ювенильный ревматоидный артрит-это системное заболевание соединительной ткани с преимущественным поражением суставов по типу эрозивно-деструктивного прогрессирующего артрита. Критерии ранней диагностики ювенильного ревматоидного артрита. Клинические признаки: — артрит продолжительностью более 3 месяцев; (обязательный признак); — поражение 3 суставов в течение первых 3 недель болезни; — симметричное поражение мелких суставов; — поражение шейного отдела позвоночника; — выпот в полости сустава; • Сустав становится отечным, увеличивается в размерах; Кожа над суставом краснеет;
• Ювенильный ревматоидный артрит-это системное заболевание соединительной ткани с преимущественным поражением суставов по типу эрозивно-деструктивного прогрессирующего артрита. Критерии ранней диагностики ювенильного ревматоидного артрита. Клинические признаки: — артрит продолжительностью более 3 месяцев; (обязательный признак); — поражение 3 суставов в течение первых 3 недель болезни; — симметричное поражение мелких суставов; — поражение шейного отдела позвоночника; — выпот в полости сустава; • Сустав становится отечным, увеличивается в размерах; Кожа над суставом краснеет;
 • Увеличиваются лимфатические узлы; Может появляться кожная сыпь; Появляется мышечная слабость; — утренняя скованность; — тендосиновеит или бурсит; — ревматоидный увеит;
• Увеличиваются лимфатические узлы; Может появляться кожная сыпь; Появляется мышечная слабость; — утренняя скованность; — тендосиновеит или бурсит; — ревматоидный увеит;
 • Выделяют две формы ювенильного ревматоидного артрита: 1. Суставная. • 2. Сутавно-висцеральная форма: • Повышение температуры до высоких цифр • Увеличение лимфатических узлов • Аллергическая сыпь • Увеличение печени и селезенки • Артралгии • Может развиваться амилоидоз, при котором в почках, печени, сосудистой стенке, миокарде откладывается специфическое вещество – амилоид.
• Выделяют две формы ювенильного ревматоидного артрита: 1. Суставная. • 2. Сутавно-висцеральная форма: • Повышение температуры до высоких цифр • Увеличение лимфатических узлов • Аллергическая сыпь • Увеличение печени и селезенки • Артралгии • Может развиваться амилоидоз, при котором в почках, печени, сосудистой стенке, миокарде откладывается специфическое вещество – амилоид.
 • Диагностика ювенильного ревматоидного артрита базируется на данных клинической картины и результатах лабораторных и инструментальных методов обследования: • Анализ крови – позволяет выявить наличие ил отсутствие ревматоидного фактора у больных ювенильным ревматоидным артритом.
• Диагностика ювенильного ревматоидного артрита базируется на данных клинической картины и результатах лабораторных и инструментальных методов обследования: • Анализ крови – позволяет выявить наличие ил отсутствие ревматоидного фактора у больных ювенильным ревматоидным артритом.
 • Суставная пункция – проводится для осуществления биопсии синовиальной оболочки и взятия проб внутрисуставной жидкости, которые подвергаются гистологическому и цитологическому исследованию. Наличие более 5% рогоцитов в синовиальной жидкости Положительные данные биопсии синовиальной оболочки (РФ, специфические ЦИК, криоглобулины и др. )
• Суставная пункция – проводится для осуществления биопсии синовиальной оболочки и взятия проб внутрисуставной жидкости, которые подвергаются гистологическому и цитологическому исследованию. Наличие более 5% рогоцитов в синовиальной жидкости Положительные данные биопсии синовиальной оболочки (РФ, специфические ЦИК, криоглобулины и др. )
 • Компьютерная томография, магнитно-резонансная томография. • Ультразвуковое исследование внутренних органов. • Осмотр офтальмолога с применением биомикроскопии хрусталика.
• Компьютерная томография, магнитно-резонансная томография. • Ультразвуковое исследование внутренних органов. • Осмотр офтальмолога с применением биомикроскопии хрусталика.
 • Рентгенологические признаки: — эпифизарный остеопороз; — сужение суставной щели; — признаки выпота в полости сустава; — уплотнение периартикулярных тканей. Лабораторные признаки: — СОЭ более 35 мм/час; — положительный ревматоидный фактор; — положительные данные биопсии синовиальной оболочки.
• Рентгенологические признаки: — эпифизарный остеопороз; — сужение суставной щели; — признаки выпота в полости сустава; — уплотнение периартикулярных тканей. Лабораторные признаки: — СОЭ более 35 мм/час; — положительный ревматоидный фактор; — положительные данные биопсии синовиальной оболочки.
 • Болезнь Рейтера-воспалительное заболевание , при котором наблюдается хронологическая связь развития уретрита, артрита, конъюнктивита с урогенитальной или кишечной инфекцией. Диагностические критерии болезни Рейтера у детей 1. Поражение мочеполовых органов: — мальчики: уретрит, простатит; — девочки: вульвовагинит, цервицит; 2. Особенности суставного синдрома. 1) количество пораженных суставов в дебюте заболевания: моноартрит; олигоартрит (2 -3 сустава); полиартрит. Через 1 -2 нед, а иногда и спустя несколько месяцев, появляется боль в области крупного сустава, чаще коленного, кожа над ним становится горячей на ощупь.
• Болезнь Рейтера-воспалительное заболевание , при котором наблюдается хронологическая связь развития уретрита, артрита, конъюнктивита с урогенитальной или кишечной инфекцией. Диагностические критерии болезни Рейтера у детей 1. Поражение мочеполовых органов: — мальчики: уретрит, простатит; — девочки: вульвовагинит, цервицит; 2. Особенности суставного синдрома. 1) количество пораженных суставов в дебюте заболевания: моноартрит; олигоартрит (2 -3 сустава); полиартрит. Через 1 -2 нед, а иногда и спустя несколько месяцев, появляется боль в области крупного сустава, чаще коленного, кожа над ним становится горячей на ощупь.
 • Постепенно боли в суставе усиливаются, появляется его припухлость. Затем поражается другой сустав (коленный, голеностопный или суставы стоп). В среднем в воспалительный процесс вовлекается 4 -5 суставов. Ухудшается самочувствие больного, температура тела несколько повышается. • Наблюдается поражение кожи и слизистых: язвы ротовой полости, кератодрмия.
• Постепенно боли в суставе усиливаются, появляется его припухлость. Затем поражается другой сустав (коленный, голеностопный или суставы стоп). В среднем в воспалительный процесс вовлекается 4 -5 суставов. Ухудшается самочувствие больного, температура тела несколько повышается. • Наблюдается поражение кожи и слизистых: язвы ротовой полости, кератодрмия.
 • Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису. Каковскому и Нечипоренко) определяется лейкоцитурия. • Изменения биохимии крови при синдроме Рейтера характеризуются повышением α 2 - и β-глобулинов, фибрина, сиаловых кислот, серомукоиды; наличием Среактивного протеина, отрицательной пробой на Реватоидный фактор. • В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
• Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису. Каковскому и Нечипоренко) определяется лейкоцитурия. • Изменения биохимии крови при синдроме Рейтера характеризуются повышением α 2 - и β-глобулинов, фибрина, сиаловых кислот, серомукоиды; наличием Среактивного протеина, отрицательной пробой на Реватоидный фактор. • В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
 • В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10 -50× 109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов - односторонний сакроилеит.
• В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10 -50× 109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов - односторонний сакроилеит.
 • Остеоартроз — группа заболеваний с хроническим прогрессирующим невоспалительным поражением суставов неизвестной этиологии, которая характеризуется дегенерацией хрящей и структурными изменениями субхондральной кости, а также явным или скрытым, нерезко выраженным синовиитом. Факторы риска развития остеоартроза: — избыточная масса тела; — наследственность; — дисплазии, подвывихи; — избыточная нагрузка; — профессиональный спорт; — травма; — слабость периартикулярных мышц; — возраст
• Остеоартроз — группа заболеваний с хроническим прогрессирующим невоспалительным поражением суставов неизвестной этиологии, которая характеризуется дегенерацией хрящей и структурными изменениями субхондральной кости, а также явным или скрытым, нерезко выраженным синовиитом. Факторы риска развития остеоартроза: — избыточная масса тела; — наследственность; — дисплазии, подвывихи; — избыточная нагрузка; — профессиональный спорт; — травма; — слабость периартикулярных мышц; — возраст
 • Клиническая картина остеоартроза: — утренняя скованность, тугоподвижность после покоя; — метеозависимость; — грубый хруст в суставах; — боль в суставе при спуске с лестницы; — развитие синовиита (мало выражено); — отечность (мало выражена, сохраняется 3 -5 -7 дней); — боль при пальпации; — повышение кожной температуры.
• Клиническая картина остеоартроза: — утренняя скованность, тугоподвижность после покоя; — метеозависимость; — грубый хруст в суставах; — боль в суставе при спуске с лестницы; — развитие синовиита (мало выражено); — отечность (мало выражена, сохраняется 3 -5 -7 дней); — боль при пальпации; — повышение кожной температуры.
 • Диагностика Остеоартроза кистей: • 1. Боль, ощущение скованности в кистях в течение дня на протяжении 1 месяца. • 2. Плотное утолщение двух или больше суставов. • 3. Меньше 3 -х припухших пястнофаланговых суставов или твердое утолщение двух или больше дистальных межфаланговых суставов. • Диагностика коксартроза: • 1. Боль в тазобедренном суставе. • 2. Внутрення ротация меньше 15 градусов. • 3. СОЭ< 45 мм/час. • 4. утренняя скованность менее 60 минут. • 5. Возраст старше 50 лет.
• Диагностика Остеоартроза кистей: • 1. Боль, ощущение скованности в кистях в течение дня на протяжении 1 месяца. • 2. Плотное утолщение двух или больше суставов. • 3. Меньше 3 -х припухших пястнофаланговых суставов или твердое утолщение двух или больше дистальных межфаланговых суставов. • Диагностика коксартроза: • 1. Боль в тазобедренном суставе. • 2. Внутрення ротация меньше 15 градусов. • 3. СОЭ< 45 мм/час. • 4. утренняя скованность менее 60 минут. • 5. Возраст старше 50 лет.
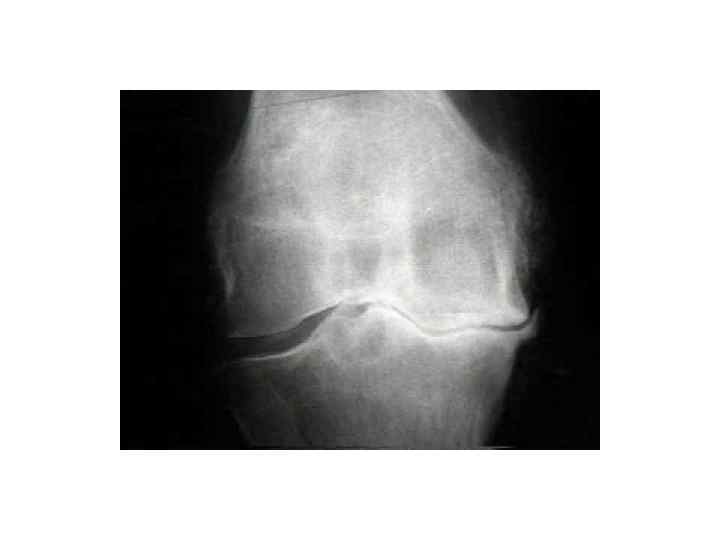
 • Рентгенологически: • Остеофиты, сужение суставной щели. • Диагностика гонартроза: • 1. Боль в коленном суставе. • 2. крепитация на протяжении большинства дней предыдущего месяца. • 3. утренняя скованность менее зо минут при активном движении. • 4. костные деформации.
• Рентгенологически: • Остеофиты, сужение суставной щели. • Диагностика гонартроза: • 1. Боль в коленном суставе. • 2. крепитация на протяжении большинства дней предыдущего месяца. • 3. утренняя скованность менее зо минут при активном движении. • 4. костные деформации.
 • Рентгенологические критерии остеоартроза: — уплотнение суставных поверхностей; — сужение суставной щели; — заострение межмыщелковых возвышений; — субхондральный склероз; — остеоцитоз. • Артросонография суставов (УЗИ).
• Рентгенологические критерии остеоартроза: — уплотнение суставных поверхностей; — сужение суставной щели; — заострение межмыщелковых возвышений; — субхондральный склероз; — остеоцитоз. • Артросонография суставов (УЗИ).
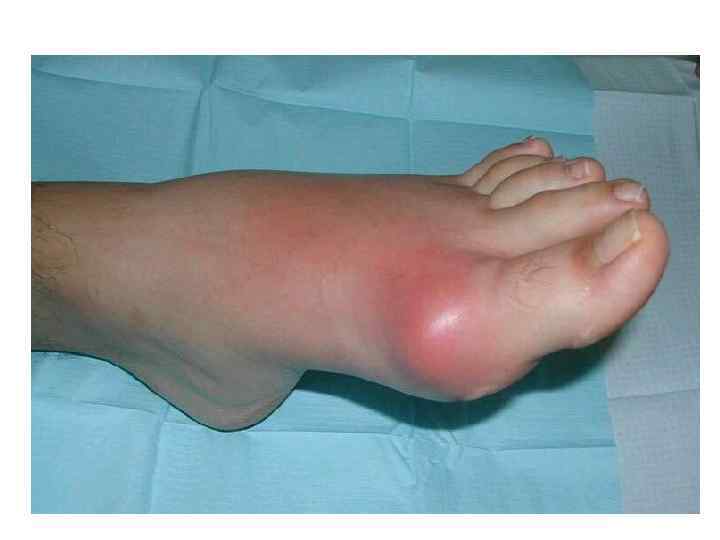
 Подагра-гетерогенное по происхождению заболевание, которое характеризуется отложением в различных органах и тканях кристаллов уратов в форме моноурата натрия или мочевой кислоты. • Диагноз подагрического артрита может быть установлен: • 1. При химическом или микроскопическом выявлении кристаллов мочевой кислоты в синовиальной жидкости или тканях. • 2. При наличии двух или больше критериев: • -четкий анамнез или наличие хотябы двух атак болезненного припухания суставов конечностей ( атака на ранних стадиях начинается внезапно с сильной боли, на протяжении 1 -2 недель наступает ремиссия).
Подагра-гетерогенное по происхождению заболевание, которое характеризуется отложением в различных органах и тканях кристаллов уратов в форме моноурата натрия или мочевой кислоты. • Диагноз подагрического артрита может быть установлен: • 1. При химическом или микроскопическом выявлении кристаллов мочевой кислоты в синовиальной жидкости или тканях. • 2. При наличии двух или больше критериев: • -четкий анамнез или наличие хотябы двух атак болезненного припухания суставов конечностей ( атака на ранних стадиях начинается внезапно с сильной боли, на протяжении 1 -2 недель наступает ремиссия).
 • -четкий анамнез и/или наблюдается одна атака с поражением большого пальца стопы. • -четкая реакция на введение колхицина: уменьшение воспаления в суставах через 48 часов от начала лечения.
• -четкий анамнез и/или наблюдается одна атака с поражением большого пальца стопы. • -четкая реакция на введение колхицина: уменьшение воспаления в суставах через 48 часов от начала лечения.
 • Инфекционно-аллергические артриты (при ангине, вирусном гепатите, кори и др. ) Диагностические признаки: артрит летучего характера, с полной обратимостью процесса, чёткая связь с инфекцией. Поражает чаще женщин. Продолжительность артрита 1 -2 месяца. • При клиническом анализе крови в период рецидива СОЭ находится в пределах 25— 30 мм/ч. Наряду с этим биохимически выявляются СРБ, увеличение содержания а 2 - и -глобулинов. У 62 % больных в крови обнаруживается АСЛ-0.
• Инфекционно-аллергические артриты (при ангине, вирусном гепатите, кори и др. ) Диагностические признаки: артрит летучего характера, с полной обратимостью процесса, чёткая связь с инфекцией. Поражает чаще женщин. Продолжительность артрита 1 -2 месяца. • При клиническом анализе крови в период рецидива СОЭ находится в пределах 25— 30 мм/ч. Наряду с этим биохимически выявляются СРБ, увеличение содержания а 2 - и -глобулинов. У 62 % больных в крови обнаруживается АСЛ-0.
 • Ювенильный анкилозирующий спондилоартрит. Диагностические признаки: моноолигоартрит суставов ног, энтесопатии (боли в области прикрепления сухожилий), ранний двусторонний сакроилеит, анкилозирующий тарсит (поражение суставного и сухожильного-связочного аппарата стоп), наличие HLA-B 27. Чаще болеют мальчики старше 9 лет. • В зависимости от локализации поражений используется классификация клинических форм анкилозирующего спондилоартрита: • центральная (исключительно позвоночник); • ризомилическая (позвоночник и крупные суставы – плечевые, тазобедренные); • периферическая (позвоночник и периферические суставы);
• Ювенильный анкилозирующий спондилоартрит. Диагностические признаки: моноолигоартрит суставов ног, энтесопатии (боли в области прикрепления сухожилий), ранний двусторонний сакроилеит, анкилозирующий тарсит (поражение суставного и сухожильного-связочного аппарата стоп), наличие HLA-B 27. Чаще болеют мальчики старше 9 лет. • В зависимости от локализации поражений используется классификация клинических форм анкилозирующего спондилоартрита: • центральная (исключительно позвоночник); • ризомилическая (позвоночник и крупные суставы – плечевые, тазобедренные); • периферическая (позвоночник и периферические суставы);
 • скандинавская (позвоночник и мелкие суставы кистей); • висцеральная (позвоночник, различные суставы, внутренние органы, орган зрения). • По степени активности заболевания различают минимальную, среднюю и выраженную формы. • Лабораторные показатели – увеличение СОЭ, СРБ, сиаловых кислот, серомукоида, гликопротеидов, ЦИК, лейкоцитоз, анемия, диспротеинемия.
• скандинавская (позвоночник и мелкие суставы кистей); • висцеральная (позвоночник, различные суставы, внутренние органы, орган зрения). • По степени активности заболевания различают минимальную, среднюю и выраженную формы. • Лабораторные показатели – увеличение СОЭ, СРБ, сиаловых кислот, серомукоида, гликопротеидов, ЦИК, лейкоцитоз, анемия, диспротеинемия.
 • Паранеопластический артрит. Диагностические признаки: асимметричный моноолигоартрит, отсутствие деформаций и патологических изменений суставов на рентгенограмме, устойчивость к противовоспалительной терапии, высокая лихорадка. Резкое увеличение СОЭ.
• Паранеопластический артрит. Диагностические признаки: асимметричный моноолигоартрит, отсутствие деформаций и патологических изменений суставов на рентгенограмме, устойчивость к противовоспалительной терапии, высокая лихорадка. Резкое увеличение СОЭ.
 • Неспецифический язвенный колит. Диагностические признаки: асимметричный моноолигоартрит, летучий характер поражения суставов, узловатая эритема, отсутствие изменений суставов на рентгенограмме, параллельное течение артрита и колита. Реактивные артриты -острый не гнойный артрит , который развивается после урогенитальных и кишечных инфекций и тесно связан с антигеном гистосовместимости HLA –B 27.
• Неспецифический язвенный колит. Диагностические признаки: асимметричный моноолигоартрит, летучий характер поражения суставов, узловатая эритема, отсутствие изменений суставов на рентгенограмме, параллельное течение артрита и колита. Реактивные артриты -острый не гнойный артрит , который развивается после урогенитальных и кишечных инфекций и тесно связан с антигеном гистосовместимости HLA –B 27.
 Классификация реактивных артритов: • • • 1. Артриты урогенитального происхождения. 2. Артриты связанные с кишечными инфекциями: Chlamydia trachamatis Yersinia enterocolitica Salmonella enteritidis Campylobacter jejuni Shigella flexneri. 3. Артриты вызванные другими инфекциями. 4. Септические артриты.
Классификация реактивных артритов: • • • 1. Артриты урогенитального происхождения. 2. Артриты связанные с кишечными инфекциями: Chlamydia trachamatis Yersinia enterocolitica Salmonella enteritidis Campylobacter jejuni Shigella flexneri. 3. Артриты вызванные другими инфекциями. 4. Септические артриты.
 • Диагностические признаки: асимметричные артралгии или артрит, возникающие на фоне или после диареи; полное обратное развитие процесса. Частое обострение конъюнктивита, узловая эритема. Энтезопатии, тендениты, тендовагиниты, висцеральные проявления (нефрит, кардит- встречаются редко)
• Диагностические признаки: асимметричные артралгии или артрит, возникающие на фоне или после диареи; полное обратное развитие процесса. Частое обострение конъюнктивита, узловая эритема. Энтезопатии, тендениты, тендовагиниты, висцеральные проявления (нефрит, кардит- встречаются редко)
 • В лабораторных анализах : ОАК- СОЭ увеличено. • ОАМ_ в норме. • «Острофазовые» реакции (СРБ, сиаловые кислоты, фибриноген)- повышены • Ревматоидный фактор- отсутствует • Антинуклеарные антитела (ANA)-отсутствуют. • Посев кала на дизгруппу- высев патогенной микрофлоры. • Серологическое исследование (РПГА с иерсиниями, сальмонеллами, шигеллами, кампилобактером)выявление антител в диагностическом титре (1 : 200 и выше)
• В лабораторных анализах : ОАК- СОЭ увеличено. • ОАМ_ в норме. • «Острофазовые» реакции (СРБ, сиаловые кислоты, фибриноген)- повышены • Ревматоидный фактор- отсутствует • Антинуклеарные антитела (ANA)-отсутствуют. • Посев кала на дизгруппу- высев патогенной микрофлоры. • Серологическое исследование (РПГА с иерсиниями, сальмонеллами, шигеллами, кампилобактером)выявление антител в диагностическом титре (1 : 200 и выше)
 • Исследование СЖ -нейтрофильный лейкоцитоз при остром течении, преобладание лимфоцитов и моноцитов при хронических формах; снижение вязкости СЖ; повышение уровня белка и комплемента. • Рентгенографическое исследование - отек околосуставных тканей; кистовидная перестройка эпифизов; околосуставной остеопороз; единичные эрозии при хронических формах Ре. А; периостит; энтезит; спондилит; сакроилеит (чаще односторонний)
• Исследование СЖ -нейтрофильный лейкоцитоз при остром течении, преобладание лимфоцитов и моноцитов при хронических формах; снижение вязкости СЖ; повышение уровня белка и комплемента. • Рентгенографическое исследование - отек околосуставных тканей; кистовидная перестройка эпифизов; околосуставной остеопороз; единичные эрозии при хронических формах Ре. А; периостит; энтезит; спондилит; сакроилеит (чаще односторонний)
 • Туберкулезный артрит Диагностические признаки: лимфоаденопатия, положительные туберкулиновые пробы, утомляемость пораженной конечности при ходьбе, нарушение походки, рентгенологически — наличие мелких очагов разрежения костной структуры эпифиза или метафиза.
• Туберкулезный артрит Диагностические признаки: лимфоаденопатия, положительные туберкулиновые пробы, утомляемость пораженной конечности при ходьбе, нарушение походки, рентгенологически — наличие мелких очагов разрежения костной структуры эпифиза или метафиза.
 • Лейкозный артрит Диагностические признаки: упорные артралгии без выпота в суставах, оссалгии, приступы болей в ночное время, высокая упорная лихорадка, выраженное увеличение лимфатических узлов, специфические показатели при исследовании биоптата костного мозга; рентгенологически — деструкция в компактном веществе в виде узора ( «съеденность молью» ).
• Лейкозный артрит Диагностические признаки: упорные артралгии без выпота в суставах, оссалгии, приступы болей в ночное время, высокая упорная лихорадка, выраженное увеличение лимфатических узлов, специфические показатели при исследовании биоптата костного мозга; рентгенологически — деструкция в компактном веществе в виде узора ( «съеденность молью» ).
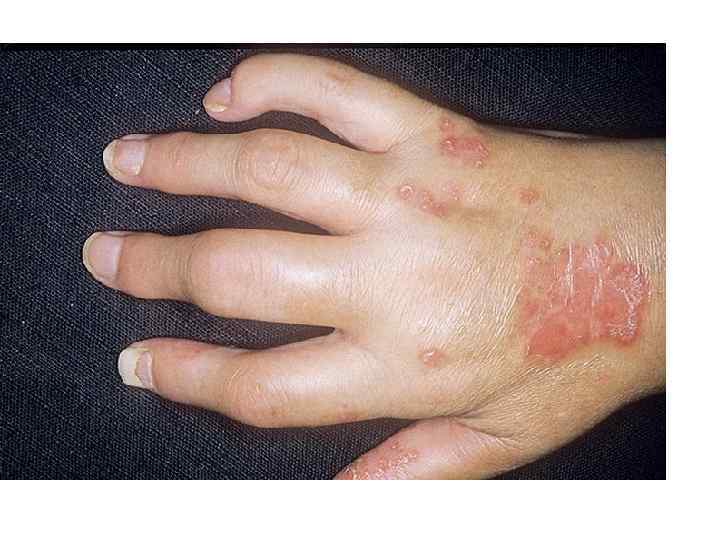
 Псориатический артрит - хроническое прогрессирующее системное заболевание суставов, ассоциированное с псориазом с преимущественной локализацией процессов в опорно-двигательном аппарате , которое приводит к развитию эрозивного артрита, остеолиза, спондилоартрита. • • • Диагностика: -артрит 3 и больше суставов; -негативный РФ; -наличие псориатических изменений кожи ногтей; Диагностические важные признаки:
Псориатический артрит - хроническое прогрессирующее системное заболевание суставов, ассоциированное с псориазом с преимущественной локализацией процессов в опорно-двигательном аппарате , которое приводит к развитию эрозивного артрита, остеолиза, спондилоартрита. • • • Диагностика: -артрит 3 и больше суставов; -негативный РФ; -наличие псориатических изменений кожи ногтей; Диагностические важные признаки:
 • • • Боль и припухание дистальных суставов пальцев рук и ног. Ассиметричный моно-олигоартрит. Боль в пятке. Ночная боль в крестце. Увеличение СОЭ.
• • • Боль и припухание дистальных суставов пальцев рук и ног. Ассиметричный моно-олигоартрит. Боль в пятке. Ночная боль в крестце. Увеличение СОЭ.
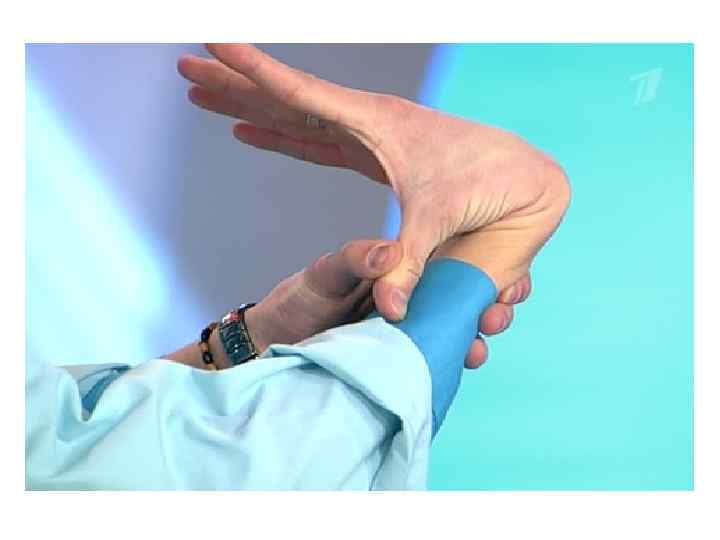
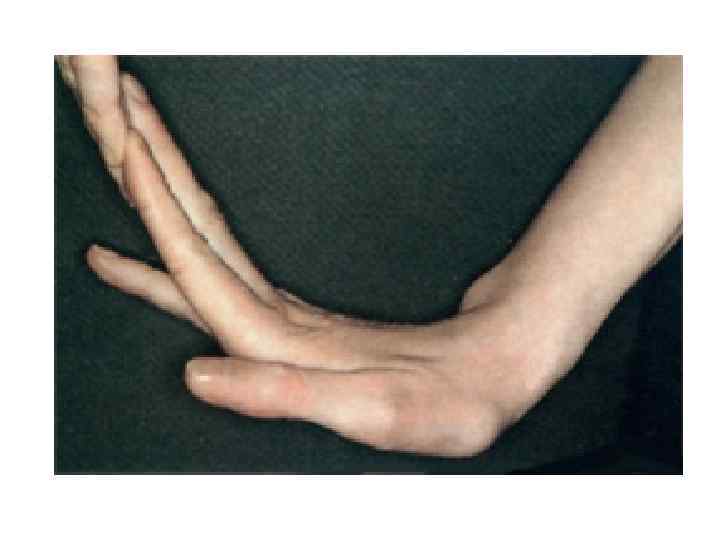
 • Синдром гипермобильности суставов Критерии диагноза: — возможность приведения большого пальца кисти к предплечью; — возможность переразгибания пальцев кисти параллельно предплечью; — активное переразгибание в локтевом суставе более чем на 10°; — активное переразгибание в коленном суставе более чем на 10° (вогнутое колено — genu recurfatum); — возможность опираться ладонями о пол, стоя на прямых ногах; — возможность тыльного сгибания кисти более чем на 45°. Для диагностики данного синдрома необходимо наличие 3 симптомов.
• Синдром гипермобильности суставов Критерии диагноза: — возможность приведения большого пальца кисти к предплечью; — возможность переразгибания пальцев кисти параллельно предплечью; — активное переразгибание в локтевом суставе более чем на 10°; — активное переразгибание в коленном суставе более чем на 10° (вогнутое колено — genu recurfatum); — возможность опираться ладонями о пол, стоя на прямых ногах; — возможность тыльного сгибания кисти более чем на 45°. Для диагностики данного синдрома необходимо наличие 3 симптомов.
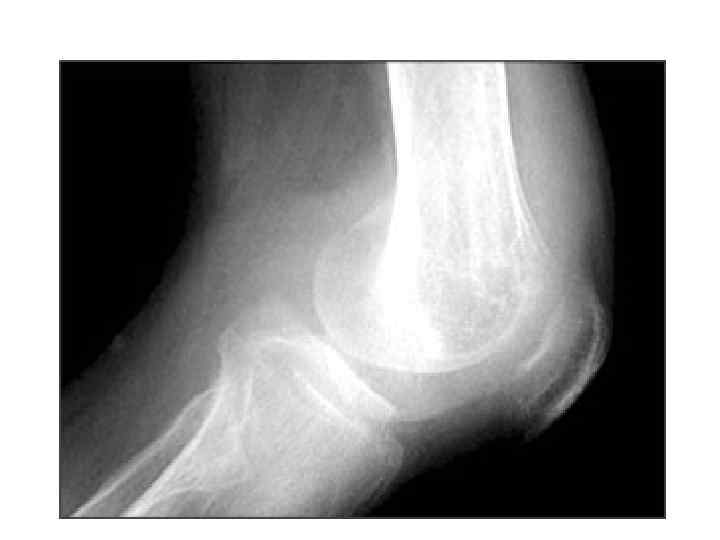
 • Болезнь Пертеса(остеохондропатия эпифиза головки бедра) Ранними проявлениями болезни Пертеса являются: боль в коленном и тазобедренном суставе, которая периодически то появляется, то исчезает, сгибательноразгибательная контрактура бедра и нарушения ротационных движений без сопутствующих признаков. В дальнейшем присоединяются боль, хромота, атрофия ягодичных и бедренных мышц. У большинства больных боль локализуется в области тазобедренного сустава, реже — в области коленного сустава и по всей конечности. Рентгенологически признаками І стадии болезни являются расширение и уплотнение тени мягких тканей, окружающих тазобедренный сустав, остеопороз костей тазобедренного сустава и костей таза, неоднородность, пятнистость эпифиза и шейки бедра, уплощение сферического контура эпифиза (рис. 1).
• Болезнь Пертеса(остеохондропатия эпифиза головки бедра) Ранними проявлениями болезни Пертеса являются: боль в коленном и тазобедренном суставе, которая периодически то появляется, то исчезает, сгибательноразгибательная контрактура бедра и нарушения ротационных движений без сопутствующих признаков. В дальнейшем присоединяются боль, хромота, атрофия ягодичных и бедренных мышц. У большинства больных боль локализуется в области тазобедренного сустава, реже — в области коленного сустава и по всей конечности. Рентгенологически признаками І стадии болезни являются расширение и уплотнение тени мягких тканей, окружающих тазобедренный сустав, остеопороз костей тазобедренного сустава и костей таза, неоднородность, пятнистость эпифиза и шейки бедра, уплощение сферического контура эпифиза (рис. 1).
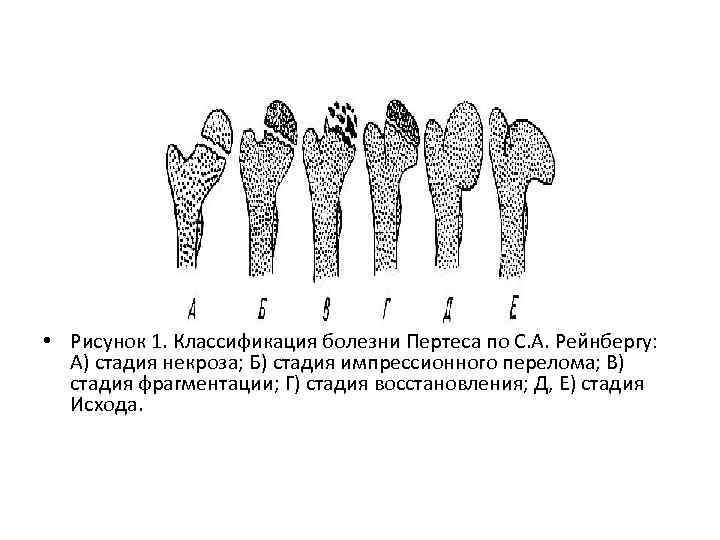 • Рисунок 1. Классификация болезни Пертеса по С. А. Рейнбергу: А) стадия некроза; Б) стадия импрессионного перелома; В) стадия фрагментации; Г) стадия восстановления; Д, Е) стадия Исхода.
• Рисунок 1. Классификация болезни Пертеса по С. А. Рейнбергу: А) стадия некроза; Б) стадия импрессионного перелома; В) стадия фрагментации; Г) стадия восстановления; Д, Е) стадия Исхода.
 • Так же для диагностики болезни Пертеса применяется УЗИ исследование суставов. Этот метод, в первую очередь, обеспечивает выявление выпота в суставе по увеличению расстояния шейка-капсула. Кроме того, можно определить инфильтрацию (утолщение) капсулы, прилежащих мышц и межмышечных промежутков, пролиферацию синовиальной оболочки. Все признаки оцениваются в сравнении с контрлатеральным суставом. Неинвазивность УЗИ позволяет повторять исследование через 2 -4 -6 недель. • Характерным для начала болезни Пертеса является изменение реологии крови, повышение свертываемости, которое может быть одной из причин ишемии и инфаркта кости. Все остальные показатели сохраняются в норме.
• Так же для диагностики болезни Пертеса применяется УЗИ исследование суставов. Этот метод, в первую очередь, обеспечивает выявление выпота в суставе по увеличению расстояния шейка-капсула. Кроме того, можно определить инфильтрацию (утолщение) капсулы, прилежащих мышц и межмышечных промежутков, пролиферацию синовиальной оболочки. Все признаки оцениваются в сравнении с контрлатеральным суставом. Неинвазивность УЗИ позволяет повторять исследование через 2 -4 -6 недель. • Характерным для начала болезни Пертеса является изменение реологии крови, повышение свертываемости, которое может быть одной из причин ишемии и инфаркта кости. Все остальные показатели сохраняются в норме.
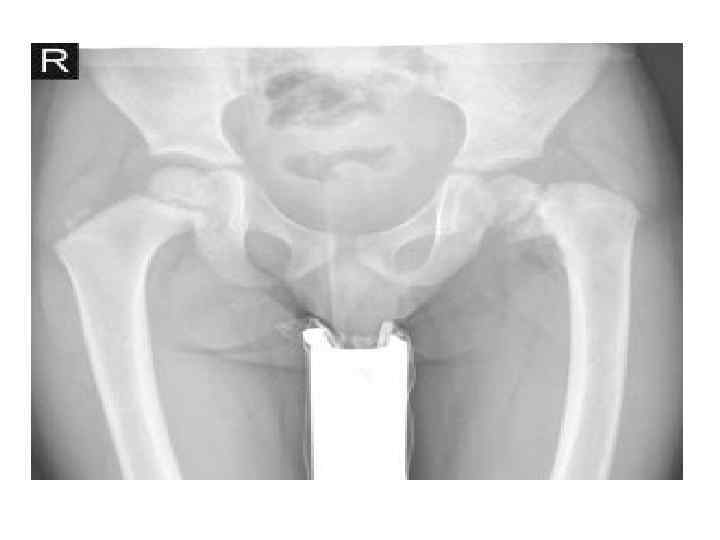
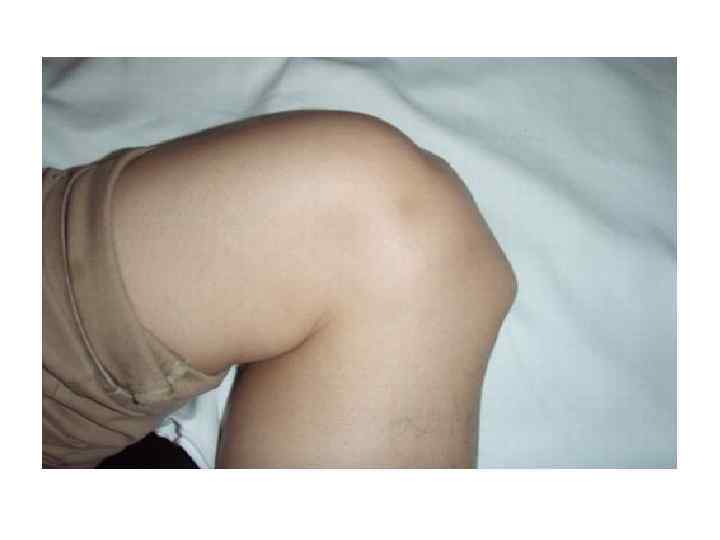
 • Болезнь Осгуда — Шляттера(остеохондропатия бугристости большеберцовой кости) Встречается преимущественно у мальчиков 13 -15 лет. После повышенной физической нагрузки (бег, ходьба, приседания) или без видимой причины появляются боли в области бугристости большеберцовой кости, уплощение и выбухание хряща, локальная болезненность при пальпации. • Рентгенологически определяются фрагментация, разрыхление зоны роста, уменьшение в размере апофиза бугристости большеберцовой кости. • Лабораторные данные, не изменены.
• Болезнь Осгуда — Шляттера(остеохондропатия бугристости большеберцовой кости) Встречается преимущественно у мальчиков 13 -15 лет. После повышенной физической нагрузки (бег, ходьба, приседания) или без видимой причины появляются боли в области бугристости большеберцовой кости, уплощение и выбухание хряща, локальная болезненность при пальпации. • Рентгенологически определяются фрагментация, разрыхление зоны роста, уменьшение в размере апофиза бугристости большеберцовой кости. • Лабораторные данные, не изменены.
 • Болезнь Келера I(остеохондропатия ладьевидной кости стопы) Начинается с появления болей в области тыльной поверхности стопы, хромоты, припухлости на уровне ладьевидной кости. Болезнь Келера II(остеохондропатия головки плюсневых костей) Проявляется болями у основания ІІ-ІІІ пальцев стопы, усиливающиеся при ходьбе и пальпации, припухлостью без признаков воспаления.
• Болезнь Келера I(остеохондропатия ладьевидной кости стопы) Начинается с появления болей в области тыльной поверхности стопы, хромоты, припухлости на уровне ладьевидной кости. Болезнь Келера II(остеохондропатия головки плюсневых костей) Проявляется болями у основания ІІ-ІІІ пальцев стопы, усиливающиеся при ходьбе и пальпации, припухлостью без признаков воспаления.
 Лечение. • Основные принципы лечения ревматоидного артрита включают постельный режим и прием лекарств, снижающих воспаление. Всем больным ревматоидным артритом необходимо соблюдать строгий постельный режим в течение всего периода лихорадки и затем еще минимум 4 недели после нормализации температуры тела. • НПВС. • Препараты золота (кризалон, ауронофин). • Антиметаболиты (метатрексат) • Салазо-сульфаниламидные препараты
Лечение. • Основные принципы лечения ревматоидного артрита включают постельный режим и прием лекарств, снижающих воспаление. Всем больным ревматоидным артритом необходимо соблюдать строгий постельный режим в течение всего периода лихорадки и затем еще минимум 4 недели после нормализации температуры тела. • НПВС. • Препараты золота (кризалон, ауронофин). • Антиметаболиты (метатрексат) • Салазо-сульфаниламидные препараты
 • Циклоспорины в дозе 3 мг/кг в 2 приёма на протяжении 6 недель • Аминохинолоновые препараты (делагил, плаквинил) 250 мг* 2 раза в день-7 дней, а затем 250 мг *1 раз вдень ежедневно-12 месцев. • Глюкокортикоиды. • Системная энзимотерапия. • Плазмоферез, иммуносорбция. • Физиотерапевтические методы лечения.
• Циклоспорины в дозе 3 мг/кг в 2 приёма на протяжении 6 недель • Аминохинолоновые препараты (делагил, плаквинил) 250 мг* 2 раза в день-7 дней, а затем 250 мг *1 раз вдень ежедневно-12 месцев. • Глюкокортикоиды. • Системная энзимотерапия. • Плазмоферез, иммуносорбция. • Физиотерапевтические методы лечения.
 • Локальная терапия-внутрисуставное введение глюкокортикоидов. • Аппликации мазевых и гелиевых форм НПВС.
• Локальная терапия-внутрисуставное введение глюкокортикоидов. • Аппликации мазевых и гелиевых форм НПВС.
 Терапия ювенильного ревматоидного артрита • Начинают терапию ЮРА с назначения НПВС в возрастной дозировке. Сроком на 10 -14 дней. • Физиотерапевтическое лечение: тепло( тепловые компрессы) или холод( Ледяной массаж – продолжительность не более 5 минут). • Теплые ванны или душ после пробуждения позволяет облегчить суставной синдром. • Ультразвук с гидрокортизоном на область суставов. • Грязелечение по щадяще методике: продолжительность аппликаций 8 минут 2 раза в неделю. • Лазеротерапия.
Терапия ювенильного ревматоидного артрита • Начинают терапию ЮРА с назначения НПВС в возрастной дозировке. Сроком на 10 -14 дней. • Физиотерапевтическое лечение: тепло( тепловые компрессы) или холод( Ледяной массаж – продолжительность не более 5 минут). • Теплые ванны или душ после пробуждения позволяет облегчить суставной синдром. • Ультразвук с гидрокортизоном на область суставов. • Грязелечение по щадяще методике: продолжительность аппликаций 8 минут 2 раза в неделю. • Лазеротерапия.
 • Хлоридно-натриевые ванны: 20 г соли на 1 лтр воды температурой 36 -37˚ С. Продолжительность ванны 10 -12 минут, 10 процедур.
• Хлоридно-натриевые ванны: 20 г соли на 1 лтр воды температурой 36 -37˚ С. Продолжительность ванны 10 -12 минут, 10 процедур.
 • Болезнь Рейтера лечат назначением антибатериальных препаратов, в первую очередь макролидов в возрстной дозировке, продолжительность приёма 2 месяца. • НПВС. • Глюкокортикостероиды- внутрисуставно. При тяжёлом течении реактивного артрита ( кардит, ириит, лихорадка, потеря массы тела) назначают системные глюкокортикоиды. • Системная энзимотерапия.
• Болезнь Рейтера лечат назначением антибатериальных препаратов, в первую очередь макролидов в возрстной дозировке, продолжительность приёма 2 месяца. • НПВС. • Глюкокортикостероиды- внутрисуставно. При тяжёлом течении реактивного артрита ( кардит, ириит, лихорадка, потеря массы тела) назначают системные глюкокортикоиды. • Системная энзимотерапия.
 • Лечение остеоартроза начинают с назначения аналгетиков. • НПВС. • Препараты системной энзимотерапии. • Пролонгированные формы глюкокортикостероидов внутрисустава, не более 4 инъекций в год. • Хондропротекторы: Румалон, Хондролон, Структум, Хондроксид. МУКОСАТ. • При парентеральном приеме хондропротекторов курс лечения 25 инъекций. • Местно применяются мазевые и гелиевые НПВС.
• Лечение остеоартроза начинают с назначения аналгетиков. • НПВС. • Препараты системной энзимотерапии. • Пролонгированные формы глюкокортикостероидов внутрисустава, не более 4 инъекций в год. • Хондропротекторы: Румалон, Хондролон, Структум, Хондроксид. МУКОСАТ. • При парентеральном приеме хондропротекторов курс лечения 25 инъекций. • Местно применяются мазевые и гелиевые НПВС.
 • Физиотерапевтическое лечение. • Ортопедическое лечение: -1 -2 рентгенологическая стадиякоррегирующая остеотомия. • 3 -4 стадия- тотальное эндопротезирование.
• Физиотерапевтическое лечение. • Ортопедическое лечение: -1 -2 рентгенологическая стадиякоррегирующая остеотомия. • 3 -4 стадия- тотальное эндопротезирование.
 Лечение подагры. • 1. Диета: с ограничение мясных и рыбных продуктов, бобовых, крепкого чая и кофе. • 2. Увеличить употребление жидкости до 2 -3 литров в день. • 3. Лечение препаратами уменьшающими гиперурикемию: • Аллопуринол-начальная доза препарата составляет 100 мг в сутки, затем ежедневно суточную дозу увеличивают на 100 мг и доводят до 200 -300 мг при легких формах заболевания и до 400 -800 мг при формах средней тяжести и тяжелых.
Лечение подагры. • 1. Диета: с ограничение мясных и рыбных продуктов, бобовых, крепкого чая и кофе. • 2. Увеличить употребление жидкости до 2 -3 литров в день. • 3. Лечение препаратами уменьшающими гиперурикемию: • Аллопуринол-начальная доза препарата составляет 100 мг в сутки, затем ежедневно суточную дозу увеличивают на 100 мг и доводят до 200 -300 мг при легких формах заболевания и до 400 -800 мг при формах средней тяжести и тяжелых.
 • Уровень мочевой кислоты в крови начинает снижаться на 2 -3 -й день и достигает нормальных цифр на 7 -10 -й день. По мере снижения урикемии снижается дозировка аллопуринола, стойкая и полная нормализация урикемии обычно наступает через 4 -6 месяцев, после чего назначается поддерживающая доза Аллопуринола - 100 мг в сутки. • Урикозурические препараты назначают в зависимости от уровня мочевой кислоты в крови: • Назначение урикозурических препаратов целесообразно при гиперурикемии без увеличения суточной экскреции мочевой кислоты (то есть менее 366 ммоль/л в сутки), возрасте не более 60 лет, удовлетворительной работе почек (клиренс креатинина не менее 50 мл/мин), отсутствии мочекаменной болезни.
• Уровень мочевой кислоты в крови начинает снижаться на 2 -3 -й день и достигает нормальных цифр на 7 -10 -й день. По мере снижения урикемии снижается дозировка аллопуринола, стойкая и полная нормализация урикемии обычно наступает через 4 -6 месяцев, после чего назначается поддерживающая доза Аллопуринола - 100 мг в сутки. • Урикозурические препараты назначают в зависимости от уровня мочевой кислоты в крови: • Назначение урикозурических препаратов целесообразно при гиперурикемии без увеличения суточной экскреции мочевой кислоты (то есть менее 366 ммоль/л в сутки), возрасте не более 60 лет, удовлетворительной работе почек (клиренс креатинина не менее 50 мл/мин), отсутствии мочекаменной болезни.
 • К препаратам этой группы относятся: • Антуран. В настоящее время это один из наиболее действенных препаратов. Механизм действия связан не только со значительным угнетением канальцевой реабсорбции мочекислых соединений, но и, возможно, повышением тубулярной секреции мочевой кислоты. Препарат назначают перорально по 400— 500 мг в сутки (при недостаточном повышении урикозурии — до 600— 800 мг в сутки). Содержание мочевой кислоты в крови значительно уменьшается или даже нормализуется в течение 2— 3 недель.
• К препаратам этой группы относятся: • Антуран. В настоящее время это один из наиболее действенных препаратов. Механизм действия связан не только со значительным угнетением канальцевой реабсорбции мочекислых соединений, но и, возможно, повышением тубулярной секреции мочевой кислоты. Препарат назначают перорально по 400— 500 мг в сутки (при недостаточном повышении урикозурии — до 600— 800 мг в сутки). Содержание мочевой кислоты в крови значительно уменьшается или даже нормализуется в течение 2— 3 недель.
 • Аспирин. Увеличение экскреции мочевой кислоты и уменьшение тофусов при лечении подагры салицилатами было установлено еще во второй половине ХIХ века. Но, к сожалению, наилучший эффект выделения мочекислых соединений с мочой достигается при дозах, лежащих близко к границе непереносимости, — 5— 6 г в сутки. Некоторые авторы считают, что аспирин можно применять в небольших дозах для профилактики обострения подагры. Другие полагают, что малые дозы салицилатов подавляют секрецию мочевой кислоты.
• Аспирин. Увеличение экскреции мочевой кислоты и уменьшение тофусов при лечении подагры салицилатами было установлено еще во второй половине ХIХ века. Но, к сожалению, наилучший эффект выделения мочекислых соединений с мочой достигается при дозах, лежащих близко к границе непереносимости, — 5— 6 г в сутки. Некоторые авторы считают, что аспирин можно применять в небольших дозах для профилактики обострения подагры. Другие полагают, что малые дозы салицилатов подавляют секрецию мочевой кислоты.
 • Атофан. Урикозурия в меньшей степени, чем у антурана и бенемида, но обладает способностью купировать острый подагрический приступ. Имеет ряд побочных эффектов (может обуславливать развитие нефроза, гастрита, цистита, желтухи и др. ). Поэтому лечение проводят с большой осторожностью. Суточные дозы — от 0, 75 мг до 3 г, распределенные на 3— 4 приема. • Бенемид. Очень эффективный препарат, получивший широкое признание. Терапевтические дозы — от 0, 5 до 2 г в сутки (иногда до 3 г в сутки). В течение первой недели назначают по 0, 5 г в сутки, затем каждую последующую неделю увеличивают на 0, 5 г до нормализации урикемии (обычно это происходит при дозировке 1, 5— 2 г в сутки). Характерно, что при длительном лечении бенемидом уменьшаются (или даже исчезают) тофусы, в том числе и костные. Лечение продолжается в течение всей жизни больного,
• Атофан. Урикозурия в меньшей степени, чем у антурана и бенемида, но обладает способностью купировать острый подагрический приступ. Имеет ряд побочных эффектов (может обуславливать развитие нефроза, гастрита, цистита, желтухи и др. ). Поэтому лечение проводят с большой осторожностью. Суточные дозы — от 0, 75 мг до 3 г, распределенные на 3— 4 приема. • Бенемид. Очень эффективный препарат, получивший широкое признание. Терапевтические дозы — от 0, 5 до 2 г в сутки (иногда до 3 г в сутки). В течение первой недели назначают по 0, 5 г в сутки, затем каждую последующую неделю увеличивают на 0, 5 г до нормализации урикемии (обычно это происходит при дозировке 1, 5— 2 г в сутки). Характерно, что при длительном лечении бенемидом уменьшаются (или даже исчезают) тофусы, в том числе и костные. Лечение продолжается в течение всей жизни больного,
 • Препараты , которые повышают растворимость мочевой кислоты в моче: Уралит-У, Блемарен. • НПВС. • Глюкокортикоиды внутрисуставно. • Системная энзимотерапия. • Физиотерапевтическое лечение.
• Препараты , которые повышают растворимость мочевой кислоты в моче: Уралит-У, Блемарен. • НПВС. • Глюкокортикоиды внутрисуставно. • Системная энзимотерапия. • Физиотерапевтическое лечение.
 Лечение псориатического артрита. • • • НПВС. Глюкокортикоиды системно и внутрь суставов. Препараты золота. Сульфаниламидные препараты. Плазмоферез. Энзимотерапия.
Лечение псориатического артрита. • • • НПВС. Глюкокортикоиды системно и внутрь суставов. Препараты золота. Сульфаниламидные препараты. Плазмоферез. Энзимотерапия.
 • Инфекционно- аллергический артрит. Лечение. Необходимо применять антимикробные, антивоспалительные и десенсибилизирующие лекарственные препараты. Прежде чем назначать антибиотики, следует выяснить их переносимость. Для более активного воздействия на стрептококк рекомендуется пенициллин, при плохой переносимости его заменяют эритромицином. Курс лечения 7— 8 дней. Из общих противовоспалительных средств назначают ацетилсалициловую кислоту по 0, 5 г 4 раза в сутки или бруфен по 0, 25 г 4 раза в сутки. Длительность приема противовоспалительных препаратов зависит от стойкости артритов. Одновременно назначают супрастин в соответствующей дозе.
• Инфекционно- аллергический артрит. Лечение. Необходимо применять антимикробные, антивоспалительные и десенсибилизирующие лекарственные препараты. Прежде чем назначать антибиотики, следует выяснить их переносимость. Для более активного воздействия на стрептококк рекомендуется пенициллин, при плохой переносимости его заменяют эритромицином. Курс лечения 7— 8 дней. Из общих противовоспалительных средств назначают ацетилсалициловую кислоту по 0, 5 г 4 раза в сутки или бруфен по 0, 25 г 4 раза в сутки. Длительность приема противовоспалительных препаратов зависит от стойкости артритов. Одновременно назначают супрастин в соответствующей дозе.
 Терапия ювенильного анкилозирующего спондилоартрита • НПВС. • Сульфаниламидные препараты: Сульгин, Сульфадиметоксин назначается детям в дозе 0, 025 г/кг в первый день, а затем в дозе 0, 0125 г/кг, Сульфазин –в аналогичной дозировке. • Глюкокортикостероиды системно и локально. • Хирургическое лечение: Синовэктомия- при неэффективности консервативной терапии и увеличении толщины синовиальной оболочки до 4 мм по данным УЗИ. • Эндопротезирование при 3 -4 стадии. • Системная энзимотерапия.
Терапия ювенильного анкилозирующего спондилоартрита • НПВС. • Сульфаниламидные препараты: Сульгин, Сульфадиметоксин назначается детям в дозе 0, 025 г/кг в первый день, а затем в дозе 0, 0125 г/кг, Сульфазин –в аналогичной дозировке. • Глюкокортикостероиды системно и локально. • Хирургическое лечение: Синовэктомия- при неэффективности консервативной терапии и увеличении толщины синовиальной оболочки до 4 мм по данным УЗИ. • Эндопротезирование при 3 -4 стадии. • Системная энзимотерапия.
 • Лечение Реактивного артрита. • Назначение антибактериальных препаратов: тетрациклины, макролиды на протяжении 10 -30 дней. • НПВС. • Глюкокортикоиды преимущественно локально. • Препараты системной энзимотерапии. • Эубиотики.
• Лечение Реактивного артрита. • Назначение антибактериальных препаратов: тетрациклины, макролиды на протяжении 10 -30 дней. • НПВС. • Глюкокортикоиды преимущественно локально. • Препараты системной энзимотерапии. • Эубиотики.
 • Лечение туберкулёзного артрита: слагается из средств и методов, повышающих силы больного в борьбе с туберкулезом, обеспечивающих успешное лечение основной (первичной) локализации туберкулеза и покой больным суставам. Это достигается полноценным питанием с большим количеством витаминов, аэро-гелиотерапией, ультрафиолетовым облучением, иммобилизацией суставов с помощью гипсовых стационарных или съемных повязок, борьбой с первичным очагом инфекции. Рекомендуется сочетать лечение стрептомицином и ПАСК. Стрептомицин дается по 0, 5 г 2 раза в день внутримышечно, ПАСК—по 8— 12 г в три-четыре приема. Продолжительность применения указанных препаратов определяется их переносимостью и получаемым лечебным эффектом. Нельзя рассчитывать на слишком быстрое достижение стойкого эффекта, поэтому курс лечения рассчитывается на 2— 4 месяца.
• Лечение туберкулёзного артрита: слагается из средств и методов, повышающих силы больного в борьбе с туберкулезом, обеспечивающих успешное лечение основной (первичной) локализации туберкулеза и покой больным суставам. Это достигается полноценным питанием с большим количеством витаминов, аэро-гелиотерапией, ультрафиолетовым облучением, иммобилизацией суставов с помощью гипсовых стационарных или съемных повязок, борьбой с первичным очагом инфекции. Рекомендуется сочетать лечение стрептомицином и ПАСК. Стрептомицин дается по 0, 5 г 2 раза в день внутримышечно, ПАСК—по 8— 12 г в три-четыре приема. Продолжительность применения указанных препаратов определяется их переносимостью и получаемым лечебным эффектом. Нельзя рассчитывать на слишком быстрое достижение стойкого эффекта, поэтому курс лечения рассчитывается на 2— 4 месяца.
 • Самостоятельно или после применения стрептомицина, или в сочетании с ПАСК в последнее время применяется фтивазид. Суточная доза 0, 3— 1, 5 г, разделяемая на три приема.
• Самостоятельно или после применения стрептомицина, или в сочетании с ПАСК в последнее время применяется фтивазид. Суточная доза 0, 3— 1, 5 г, разделяемая на три приема.
 • Лечение болезни Осгуда-Шляттера • Специфической медикаментозной терапии в данный момент не существует. Но при четком соблюдении рекомендаций врача выздоровление наступает часто. • Рассмотрим возможные методы лечения: • • Снижение физических нагрузок на больную конечность • • Обеспечение полного покоя конечности, обездвиживание благодаря гипсовым манжетам. • • Физиотерапия – УФ-облучение или электрофорез с кальцием и прокаином 2% • • Парафиновые ванны и грязевые • • Лечебная физкультура и специальные массажи
• Лечение болезни Осгуда-Шляттера • Специфической медикаментозной терапии в данный момент не существует. Но при четком соблюдении рекомендаций врача выздоровление наступает часто. • Рассмотрим возможные методы лечения: • • Снижение физических нагрузок на больную конечность • • Обеспечение полного покоя конечности, обездвиживание благодаря гипсовым манжетам. • • Физиотерапия – УФ-облучение или электрофорез с кальцием и прокаином 2% • • Парафиновые ванны и грязевые • • Лечебная физкультура и специальные массажи
 Лечение болезни Пертеса • Девочкам обычно проводится более интенсивное лечение. Но прогнозы, как правило, хуже, чем у мальчиков. • Для уменьшения воспаления в тазобедренном суставе и синовиальной оболочке применяются нестероидные противовоспалительные средства, такие как ибупрофен( доза 20 мг/кг сутки, 3 -4 приёма). • Программа лечебной физкультуры включает некоторые простые упражнения, которые необходимо выполнять до полного восстановления. • При существенном ограничении движений или прогрессирующей деформации тазобедренного сустава по данным рентгенографии или МРТ возможно использование гипсовой повязки, которая способствует удерживанию головки бедренной кости внутри вертлужной впадины.
Лечение болезни Пертеса • Девочкам обычно проводится более интенсивное лечение. Но прогнозы, как правило, хуже, чем у мальчиков. • Для уменьшения воспаления в тазобедренном суставе и синовиальной оболочке применяются нестероидные противовоспалительные средства, такие как ибупрофен( доза 20 мг/кг сутки, 3 -4 приёма). • Программа лечебной физкультуры включает некоторые простые упражнения, которые необходимо выполнять до полного восстановления. • При существенном ограничении движений или прогрессирующей деформации тазобедренного сустава по данным рентгенографии или МРТ возможно использование гипсовой повязки, которая способствует удерживанию головки бедренной кости внутри вертлужной впадины.
 • Лечение болезни Келлера 1 имеет целью снижение нагрузки на поврежденную стопу. Используемые методики включают использование гипсовой повязки. Правильно наложенная повязка окажет необходимую поддержку стопы в фиксированном положении. При появлении болевых ощущений в течение периода терапии, разрешается принимать обезболивающие препараты. После удаления повязки, необходимо свести нагрузку к минимуму, тем более активные физические упражнения. Нелишним будет использование ортопедических устройств. К скорейшему выздоровлению вас приблизит сопутствующее применение физиотерапии, массажа и посещение сеансов лечебной физической культуры и гимнастики.
• Лечение болезни Келлера 1 имеет целью снижение нагрузки на поврежденную стопу. Используемые методики включают использование гипсовой повязки. Правильно наложенная повязка окажет необходимую поддержку стопы в фиксированном положении. При появлении болевых ощущений в течение периода терапии, разрешается принимать обезболивающие препараты. После удаления повязки, необходимо свести нагрузку к минимуму, тем более активные физические упражнения. Нелишним будет использование ортопедических устройств. К скорейшему выздоровлению вас приблизит сопутствующее применение физиотерапии, массажа и посещение сеансов лечебной физической культуры и гимнастики.
 • Лечение болезни Келлера 2 производится аналогично лечению первого типа заболевания. Отличается курс лечения меньшей длительностью наложения гипсового сапожка. В случае болезни Келлера 2 оперативное лечение производится в крайних и очень запущенных случаях. В настоящее время в этом практически отпала необходимость.
• Лечение болезни Келлера 2 производится аналогично лечению первого типа заболевания. Отличается курс лечения меньшей длительностью наложения гипсового сапожка. В случае болезни Келлера 2 оперативное лечение производится в крайних и очень запущенных случаях. В настоящее время в этом практически отпала необходимость.
 • Лечение пациента с синдромом гипермобильности зависит от конкретной ситуации и интенсивности болевых ощущений. • Первым делом нужно объяснить пациенту, что у него нет тяжелого заболевания, грозящего инвалидностью. При умеренных болях в суставах уже одного такого объяснения бывает достаточно для улучшения настроения и самочувствия больного. • Второе. Нужно порекомендовать пациенту исключить те нагрузки, которые сами по себе вызывают боли или дискомфорт в суставах. Кроме того, желательно свести к минимуму возможность получения профессиональных либо спортивных травм.
• Лечение пациента с синдромом гипермобильности зависит от конкретной ситуации и интенсивности болевых ощущений. • Первым делом нужно объяснить пациенту, что у него нет тяжелого заболевания, грозящего инвалидностью. При умеренных болях в суставах уже одного такого объяснения бывает достаточно для улучшения настроения и самочувствия больного. • Второе. Нужно порекомендовать пациенту исключить те нагрузки, которые сами по себе вызывают боли или дискомфорт в суставах. Кроме того, желательно свести к минимуму возможность получения профессиональных либо спортивных травм.
 • При упорных болях в отдельных суставах для их разгрузки используют эластичные фиксаторы суставов, так называемые ортезы: наколенники, напульсники, налокотники и т. д. При сильных болях в суставах можно иногда применять анальгетики (парацетамол, анальгин, трамадол). Некоторым больным хорошо помогают согревающие мази и мази с нестероидными противовоспалительными препаратами, компрессы с бишофитом, парафинолечение, лазеротерапия и лечебные грязи.
• При упорных болях в отдельных суставах для их разгрузки используют эластичные фиксаторы суставов, так называемые ортезы: наколенники, напульсники, налокотники и т. д. При сильных болях в суставах можно иногда применять анальгетики (парацетамол, анальгин, трамадол). Некоторым больным хорошо помогают согревающие мази и мази с нестероидными противовоспалительными препаратами, компрессы с бишофитом, парафинолечение, лазеротерапия и лечебные грязи.
 • БЛАГОДАРЮ ЗА ВНИМАНИЕ!
• БЛАГОДАРЮ ЗА ВНИМАНИЕ!


