Стресс тесты.ppt
- Количество слайдов: 15
 Стресс тесты
Стресс тесты
 Понятие "стресс-теста" в кардиологии включает в себя оценку функционального резерва и состояния сердечно сосудистой системы при выполнении различных видов деятельности. Для чего следует проводить стресс диагностику? В состоянии покоя сердечно сосудистая система может находиться в состоянии компенсации без признаков ее нарушений, поэтому стандартная электрокардиограмма покоя (стандартная ЭКГ) может не обнаруживать признаков поражения тех или иных отделов сердца, что не исключает наличия у пациента тех или иных нозологических форм.
Понятие "стресс-теста" в кардиологии включает в себя оценку функционального резерва и состояния сердечно сосудистой системы при выполнении различных видов деятельности. Для чего следует проводить стресс диагностику? В состоянии покоя сердечно сосудистая система может находиться в состоянии компенсации без признаков ее нарушений, поэтому стандартная электрокардиограмма покоя (стандартная ЭКГ) может не обнаруживать признаков поражения тех или иных отделов сердца, что не исключает наличия у пациента тех или иных нозологических форм.
 Поэтому для выявления тех или иных паттернов, в медицинскую практику введены пробы с физической нагрузкой, т. е. стресс тесты. В настоящее время в медицинской практике широкое распространение получили стресс тесты с дозированной физической нагрузкой. Дозированная физическая нагрузка та нагрузка, мощность которой можно изменять согласно определенным задачам исследователя. Дозирование физической нагрузки стало возможным благодаря появлению специальных аппаратов, позволяющих изменять интенсивность физической нагрузки в определенных стандартных значениях. К ним относятся велоэргометры и беговые дорожки (тредмил).
Поэтому для выявления тех или иных паттернов, в медицинскую практику введены пробы с физической нагрузкой, т. е. стресс тесты. В настоящее время в медицинской практике широкое распространение получили стресс тесты с дозированной физической нагрузкой. Дозированная физическая нагрузка та нагрузка, мощность которой можно изменять согласно определенным задачам исследователя. Дозирование физической нагрузки стало возможным благодаря появлению специальных аппаратов, позволяющих изменять интенсивность физической нагрузки в определенных стандартных значениях. К ним относятся велоэргометры и беговые дорожки (тредмил).

 В настоящее время нагрузочные пробы в кардиологии применяются очень широко. Американская коллегия кардиологов (АСС) и Американская ассоциация сердца (AHA) создали объединенную рабочую группу по нагрузочным пробам, одной из задач которой, была разработка показаний к применению нагрузочных проб. Рабочая группа выделила 8 основных направлений применения проб с физической нагрузкой.
В настоящее время нагрузочные пробы в кардиологии применяются очень широко. Американская коллегия кардиологов (АСС) и Американская ассоциация сердца (AHA) создали объединенную рабочую группу по нагрузочным пробам, одной из задач которой, была разработка показаний к применению нагрузочных проб. Рабочая группа выделила 8 основных направлений применения проб с физической нагрузкой.
 Основные области применения проб с физической нагрузкой: 1. 2. 3. 4. 5. 6. 7. 8. массовые (эпидемиологические) обследования различных контингентов населения с целью раннего выявления сердечно-сосудистой патологии, в первую очередь ИБС; дифференциальная диагностика ИБС и отдельных ее форм; выявление и идентификация нарушений ритма сердца; выявление лиц с гипертензивной реакцией на нагрузку; определение индивидуальной толерантности к физической нагрузке у больных с установленным диагнозом ИБС; оценка эффективности лечебных (в том числе хирургических) и реабилитационных мероприятий по результатам динамического исследования больных; экспертиза трудоспособности больных с сердечнососудистыми заболеваниями, профессиональный отбор (для работы в экстремальных условиях или для работ, требующих высокой физической работоспособности).
Основные области применения проб с физической нагрузкой: 1. 2. 3. 4. 5. 6. 7. 8. массовые (эпидемиологические) обследования различных контингентов населения с целью раннего выявления сердечно-сосудистой патологии, в первую очередь ИБС; дифференциальная диагностика ИБС и отдельных ее форм; выявление и идентификация нарушений ритма сердца; выявление лиц с гипертензивной реакцией на нагрузку; определение индивидуальной толерантности к физической нагрузке у больных с установленным диагнозом ИБС; оценка эффективности лечебных (в том числе хирургических) и реабилитационных мероприятий по результатам динамического исследования больных; экспертиза трудоспособности больных с сердечнососудистыми заболеваниями, профессиональный отбор (для работы в экстремальных условиях или для работ, требующих высокой физической работоспособности).
 Противопоказания к проведению проб с ФН Абсолютные противопоказания: Острый период инфаркта миокарда Нестабильная стенокардия, предварительно не стабилизированная медикаментозной терапией; Острый миокардит, перикардит и/иди эндокардит; Недостаточность кровообращения II Б – III стадии; Отчетливая отрицательная динамика ЭКГ (инверсия положительных зубцов Т, углубление отрицательных зубцов Т более чем на 2 мм, депрессия сегмента ST до 1 мм и более, появление атриовентрнкулярных и внутрижелудочковых нарушений проводимости); Неконтролируемые нарушения ритма и проводимости: частая (более 1: 10), групповая, политопная экстрасистолия; пароксизмальная тахикардия; и атриовентрикулярная блокада 2 -3 степени; тахисистолическая форма фибрилляции предсердий; остро возникшая внутри желудочковая блокада; Расслаивающая аневризма аорты; Выраженный аортальный стеноз; Острая легочная эмболия или инфаркт легкого; Выраженная дыхательная недостаточность; Острый или обострение хронического тромбофлебита; Острое системное заболевание или тяжелое несердечное расстройство.
Противопоказания к проведению проб с ФН Абсолютные противопоказания: Острый период инфаркта миокарда Нестабильная стенокардия, предварительно не стабилизированная медикаментозной терапией; Острый миокардит, перикардит и/иди эндокардит; Недостаточность кровообращения II Б – III стадии; Отчетливая отрицательная динамика ЭКГ (инверсия положительных зубцов Т, углубление отрицательных зубцов Т более чем на 2 мм, депрессия сегмента ST до 1 мм и более, появление атриовентрнкулярных и внутрижелудочковых нарушений проводимости); Неконтролируемые нарушения ритма и проводимости: частая (более 1: 10), групповая, политопная экстрасистолия; пароксизмальная тахикардия; и атриовентрикулярная блокада 2 -3 степени; тахисистолическая форма фибрилляции предсердий; остро возникшая внутри желудочковая блокада; Расслаивающая аневризма аорты; Выраженный аортальный стеноз; Острая легочная эмболия или инфаркт легкого; Выраженная дыхательная недостаточность; Острый или обострение хронического тромбофлебита; Острое системное заболевание или тяжелое несердечное расстройство.
 Относительные противопоказания: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. Известное поражение основного ствола левой коронарной артерии. Тяжелая артериальная гипертензия (АД выше 200/110 мм рт. ст. ). Тахи и брадиаритмии (фибрилляция предсердий, пароксизмальная тахикардия). Указания в анамнезе на перенесенное динамическое НМК. Наличие имплантированного водителя ритма с фиксированной ЧСС. Аневризма сердца в стадии устойчивой компенсации. Длительно существующая внутрижелудочковая блокада (невозможность оценить изменения конечной части желудочкового комплекса). АВБ I степени. Гипертрофическая кардиомиопатия Тромбофлебит в стадии ремиссии, варикозная болезнь. Психоневротические расстройства и физические нарушения, не позволяющиее адекватно выполнить пробу (сосудистые поражения нижних конечностей с синдромом перемежающейся хромоты, артрозоартриты). 12. выраженные нарушения обмена (ожирение 3 ст. , тяжелый сахарный диабет, тиреотоксикоз, микседема). Почечная, печеночная недостаточность. Выраженная анемия.
Относительные противопоказания: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. Известное поражение основного ствола левой коронарной артерии. Тяжелая артериальная гипертензия (АД выше 200/110 мм рт. ст. ). Тахи и брадиаритмии (фибрилляция предсердий, пароксизмальная тахикардия). Указания в анамнезе на перенесенное динамическое НМК. Наличие имплантированного водителя ритма с фиксированной ЧСС. Аневризма сердца в стадии устойчивой компенсации. Длительно существующая внутрижелудочковая блокада (невозможность оценить изменения конечной части желудочкового комплекса). АВБ I степени. Гипертрофическая кардиомиопатия Тромбофлебит в стадии ремиссии, варикозная болезнь. Психоневротические расстройства и физические нарушения, не позволяющиее адекватно выполнить пробу (сосудистые поражения нижних конечностей с синдромом перемежающейся хромоты, артрозоартриты). 12. выраженные нарушения обмена (ожирение 3 ст. , тяжелый сахарный диабет, тиреотоксикоз, микседема). Почечная, печеночная недостаточность. Выраженная анемия.
 У детей ВЭМ проводится по методике ступенеобразно возрастающей непрерывной физической нагрузки. Начальная мощность – 0, 5 Вт/кг, вторая ступень – 1 Вт/кг, третья 1, 5 Вт/кг. Продолжительность каждой ступени 3 мин. Проба прекращается при достижении ЧСС 170 уд/мин, либо до появления клинических признаков неадекватной переносимости фищзической нагрузки: n Повышение САД выше 190 мм рт. ст, ДАД – выше 95 мм рт. ст. n Болей в области сердца n Отказа пациента от дальнейшего проведения нагрузки n Появление ишемических изменений на ЭКГ (депрессия ST более 1, 5 ммили инверсия зубца. Т)
У детей ВЭМ проводится по методике ступенеобразно возрастающей непрерывной физической нагрузки. Начальная мощность – 0, 5 Вт/кг, вторая ступень – 1 Вт/кг, третья 1, 5 Вт/кг. Продолжительность каждой ступени 3 мин. Проба прекращается при достижении ЧСС 170 уд/мин, либо до появления клинических признаков неадекватной переносимости фищзической нагрузки: n Повышение САД выше 190 мм рт. ст, ДАД – выше 95 мм рт. ст. n Болей в области сердца n Отказа пациента от дальнейшего проведения нагрузки n Появление ишемических изменений на ЭКГ (депрессия ST более 1, 5 ммили инверсия зубца. Т)
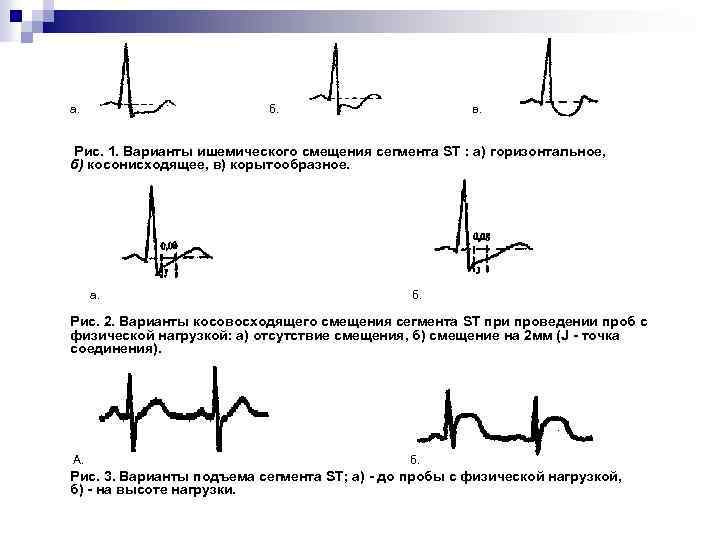 а. б. в. Рис. 1. Варианты ишемического смещения сегмента ST : а) горизонтальное, б) косонисходящее, в) корытообразное. а. б. Рис. 2. Варианты косовосходящего смещения сегмента ST при проведении проб с физической нагрузкой: а) отсутствие смещения, б) смещение на 2 мм (J - точка соединения). А. б. Рис. 3. Варианты подъема сегмента ST; а) - до пробы с физической нагрузкой, б) - на высоте нагрузки.
а. б. в. Рис. 1. Варианты ишемического смещения сегмента ST : а) горизонтальное, б) косонисходящее, в) корытообразное. а. б. Рис. 2. Варианты косовосходящего смещения сегмента ST при проведении проб с физической нагрузкой: а) отсутствие смещения, б) смещение на 2 мм (J - точка соединения). А. б. Рис. 3. Варианты подъема сегмента ST; а) - до пробы с физической нагрузкой, б) - на высоте нагрузки.
 Оценка результатов проб с физической нагрузкой Следует различать: 1)отрицательную пробу: а)определенно отрицательную, б)отрицательную, но с особенностями; 2) положительную пробу; 3) сомнительную пробу; 4) недостоверную (неинформативную, незавершенную).
Оценка результатов проб с физической нагрузкой Следует различать: 1)отрицательную пробу: а)определенно отрицательную, б)отрицательную, но с особенностями; 2) положительную пробу; 3) сомнительную пробу; 4) недостоверную (неинформативную, незавершенную).
 1) Об отрицательной пробе говорят в том случае, когда испытуемый достиг заданной возрастной ЧСС и при этом не возникло ни клинических, ни объективных инструментальных критериев ише мии или дисфункции миокарда. В пределах отрицательной пробы выделяют вариант отрицательную пробу, но с особенностями. В этом случае при достигнутой возрастной ЧСС во время пробы отмечаются: Ø нечастая экстрасистолия (менее 4 в 1 минуту), коллаптоидное состояние, головокружение или головная боль, Ø существенное повышение АД (более 250/120 мм рт. ст. ), Ø реверсия или инверсия зубца Т, Ø выраженная одышка, Ø боли в мышцах ног. Ø Перечисленные признаки в основном связаны с физической детренированностью и отсутствием опыта выполнения относительно больших нагрузок.
1) Об отрицательной пробе говорят в том случае, когда испытуемый достиг заданной возрастной ЧСС и при этом не возникло ни клинических, ни объективных инструментальных критериев ише мии или дисфункции миокарда. В пределах отрицательной пробы выделяют вариант отрицательную пробу, но с особенностями. В этом случае при достигнутой возрастной ЧСС во время пробы отмечаются: Ø нечастая экстрасистолия (менее 4 в 1 минуту), коллаптоидное состояние, головокружение или головная боль, Ø существенное повышение АД (более 250/120 мм рт. ст. ), Ø реверсия или инверсия зубца Т, Ø выраженная одышка, Ø боли в мышцах ног. Ø Перечисленные признаки в основном связаны с физической детренированностью и отсутствием опыта выполнения относительно больших нагрузок.
 О положительной пробе говорят в том случае, когда во время пробы появляются объективные признаки ишемии миокарда (электрокардиографические критерии, независимо от одновременного развития или отсутствия приступа стенокардии). Проба считается сомнительной, если при ее выполнении у больного: а) развился болевой синдром в грудной клетке, типичный для стенокардии или напоминающий ее (атипичный), но при этом не было ишемических изменений и, ЭКГ; б) наблюдалось горизонтальное снижение сегмента ST на 0, 5 мм, медленно восходящее снижение сегмента ST до 1 мм; в) регистрировались нарушения ритм, и проводимости (частая или политопная экстрасистолия, атриовентрикулярные или внутрижелудочковые нарушения проводимости, пароксизмы наджелудочковой или желудочковой тахикардии); г) произошло падение АД на 20 мм рт. ст. и более на высоте действия провоцирующего фактора.
О положительной пробе говорят в том случае, когда во время пробы появляются объективные признаки ишемии миокарда (электрокардиографические критерии, независимо от одновременного развития или отсутствия приступа стенокардии). Проба считается сомнительной, если при ее выполнении у больного: а) развился болевой синдром в грудной клетке, типичный для стенокардии или напоминающий ее (атипичный), но при этом не было ишемических изменений и, ЭКГ; б) наблюдалось горизонтальное снижение сегмента ST на 0, 5 мм, медленно восходящее снижение сегмента ST до 1 мм; в) регистрировались нарушения ритм, и проводимости (частая или политопная экстрасистолия, атриовентрикулярные или внутрижелудочковые нарушения проводимости, пароксизмы наджелудочковой или желудочковой тахикардии); г) произошло падение АД на 20 мм рт. ст. и более на высоте действия провоцирующего фактора.
 Проба считается недостоверной в тех случаях, когда достигнуть субмаксимального уровня ЧСС не удалось (усталость пациента, боли в икроножных мышцах, отказ от дальнейшего проведения исследования).
Проба считается недостоверной в тех случаях, когда достигнуть субмаксимального уровня ЧСС не удалось (усталость пациента, боли в икроножных мышцах, отказ от дальнейшего проведения исследования).
 В протоколе необходимо дать также оценку толерантности пациента к физической нагрузке. За толерантность принимают мощность нагрузки последнего завершенного этапа. Не всегда уровень толерантности к нагрузке определяется состоянием коронарного кровоснабжения миокарда. Снижение физической работоспособности могут определять: неблагоприятная реакция АД, появление нарушений ритма и проводимости, низкая тренированность пациента, другие факторы. В протоколе может быть указана реакция пациента на физическую нагрузку физиологическая или патологическая. О физиологической реакции говорят в том случае, когда при достижении субмаксимального уровня ЧСС повышение АД адекватно уровню нагрузки без каких либо неблагоприятных клинических и электрокардиографических изменений. Патологическая реакция может быть: 1. коронарной при развитии приступа стенокардии, ишемических смещениях сегмента ST; 2. аритмической при появлении частой (более 1: 10) экстрасистолии, пароксизмальной тахикардии, фибрилляции предсердий; 3. гипертонической при неадекватном повышении АД (более 170/90 мм рт. ст. ) 4. миокардиальной при парадоксальном снижении АД (с возможным побледнением, цианозом, резким головокружением, коллапсом), появлении резкой одышки или удушья.
В протоколе необходимо дать также оценку толерантности пациента к физической нагрузке. За толерантность принимают мощность нагрузки последнего завершенного этапа. Не всегда уровень толерантности к нагрузке определяется состоянием коронарного кровоснабжения миокарда. Снижение физической работоспособности могут определять: неблагоприятная реакция АД, появление нарушений ритма и проводимости, низкая тренированность пациента, другие факторы. В протоколе может быть указана реакция пациента на физическую нагрузку физиологическая или патологическая. О физиологической реакции говорят в том случае, когда при достижении субмаксимального уровня ЧСС повышение АД адекватно уровню нагрузки без каких либо неблагоприятных клинических и электрокардиографических изменений. Патологическая реакция может быть: 1. коронарной при развитии приступа стенокардии, ишемических смещениях сегмента ST; 2. аритмической при появлении частой (более 1: 10) экстрасистолии, пароксизмальной тахикардии, фибрилляции предсердий; 3. гипертонической при неадекватном повышении АД (более 170/90 мм рт. ст. ) 4. миокардиальной при парадоксальном снижении АД (с возможным побледнением, цианозом, резким головокружением, коллапсом), появлении резкой одышки или удушья.


