46d70f36d3d426e9bfc27c6eeb53924c.ppt
- Количество слайдов: 24

СТРАТЕГИЯ СОВРЕМЕННОЙ АНТИБИОТИКОТЕРАПИИ В. А. МАТВЕЕВ ВГМУ

ОСНОВНЫЕ ПРОБЛЕМЫ СОВРЕМЕННОЙ АТБ-ТЕРАПИИ Неэффективность и токсическое воздействие АТБ-средств; Аллергические и иммунопатологические реакции на АТБсредства; Дисбиозы слизистых и кожных покровов; Недоучет и реализация неблагоприятных лекарственных взаимодействий; Формирование резистентности к АТБ клинически значимых возбудителей;
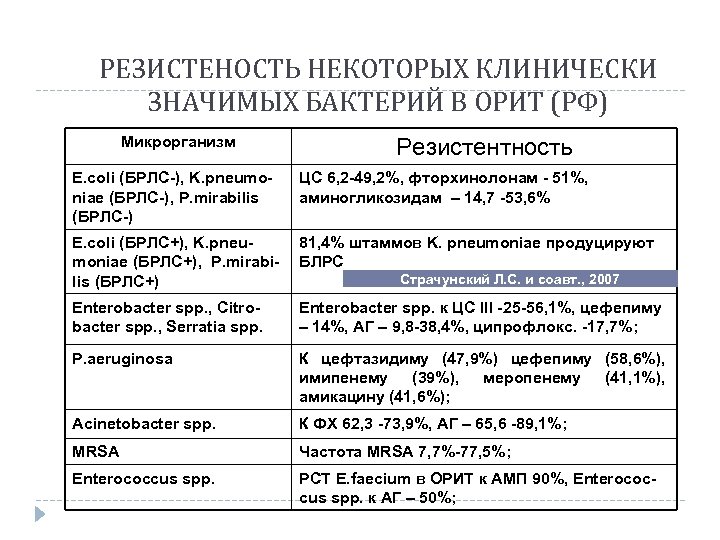
РЕЗИСТЕНОСТЬ НЕКОТОРЫХ КЛИНИЧЕСКИ ЗНАЧИМЫХ БАКТЕРИЙ В ОРИТ (РФ) Микрорганизм Резистентность E. сoli (БРЛС-), K. pneumoniae (БРЛС-), P. mirabilis (БРЛС-) ЦС 6, 2 -49, 2%, фторхинолонам - 51%, аминогликозидам – 14, 7 -53, 6% E. сoli (БРЛС+), K. pneumoniae (БРЛС+), P. mirabilis (БРЛС+) 81, 4% штаммов K. pneumoniae продуцируют БЛРС Enterobacter spp. , Citrobacter spp. , Serratia spp. Enterobacter spp. к ЦС III -25 -56, 1%, цефепиму – 14%, АГ – 9, 8 -38, 4%, ципрофлокс. -17, 7%; P. aeruginosa К цефтазидиму (47, 9%) цефепиму (58, 6%), имипенему (39%), меропенему (41, 1%), амикацину (41, 6%); Acinetobacter spp. К ФХ 62, 3 -73, 9%, АГ – 65, 6 -89, 1%; MRSA Частота MRSA 7, 7%-77, 5%; Enterococcus spp. РСТ E. faecium в ОРИТ к АМП 90%, Enterococcus spp. к АГ – 50%; Страчунский Л. С. и соавт. , 2007

ГЛОБАЛЬНАЯ СТРАТЕГИЯ ВОЗ ПО СДЕРЖИВАНИЮ РЕЗИСТЕНТНОСТИ К АНТИМИКРОБНЫМ ПРЕПАРАТАМ (11. 09. 2001) ИНФОРМИРОВАНИЕ ПАЦИЕНТОВ О ДЕЙСТВИТЕЛЬНОЙ НЕОБХОДИМОСТИ, ПОЛЬЗЕ И ПОБОЧНЫХ ЭФФЕКТАХ АТБ-ТЕРАПИИ; ОБРАЗОВАНИЕ ВРАЧЕЙ В ВОПРОСАХ РЕАЛЬНОЙ ЭФФЕКТИВНОСТИ АТБ-СРЕДСТВ; ДЕТАЛЬНОЕ МОНИТОРИРОВАНИЕ АДМИНИСТРАТИВНЫМИ ЛОКАЛЬНОЙ КЛИНИЧЕСКОЙ АКТИВНОСТИ АТБ; ГОСУДАРСТВЕННЫЕ ЗАКУПКИ ДЕЙСТВИТЕЛЬНО НЕОБХОДИМЫХ И ПРЕКРАЩЕНИЕ ИСПОЛЬЗОВАНИЯ НЕЭФФЕКТИВНЫХ АТБ-ПРЕПАРАТОВ; ПОЛУЧЕНИЕ АТБ В АПТЕКАХ СТРОГО ПО РЕЦЕПТАМ; СНЯТИЕ С ПРОИЗВОДСТВА И ИСПОЛЬЗОВАНИЯ АТБ, ИСПОЛЬЗУЕМЫХ В КАЧЕСТВЕ СТИМУЛЯТОРОВ РОСТА ЖИВОТНЫХ; СТРОГОЕ СОБЛЮДЕНИЕ ДОЗИРОВОК И ПРОДОЛЖИТЕЛЬНОСТЕЙ КУРСОВ В ХОДЕ АТБ-ТЕРАПИИ; РАБОТНИКАМИ

ГЛАВНАЯ ПРОБЛЕМА АТБТЕРАПИИ Отсутствие (ошибочная) общей стратегии применения АТБ-средств; НАСТОЯЩАЯ СТРАТЕГИЯ: Достижение результата «любой ценой» ; Неопределенность рекомендаций; АЛЬТЕРНАТИВНАЯ СТРАТЕГИЯ: Эффект на основе принципа «разумной достаточности» ; СТРАТЕГИЧЕСКАЯ ЦЕЛЬ: ДОСТИЖЕНИЕ НЕОБХОДИМОЙ КЛИНИЧЕСКОЙ ЭФФЕКТИВНОСТИ ПРИ УСЛОВИИ СДЕРЖИВАНИЯ РОСТА РЕЗИСТЕНОСТИ БАКТЕРИЙ К АТБПРЕПАРАТАМ
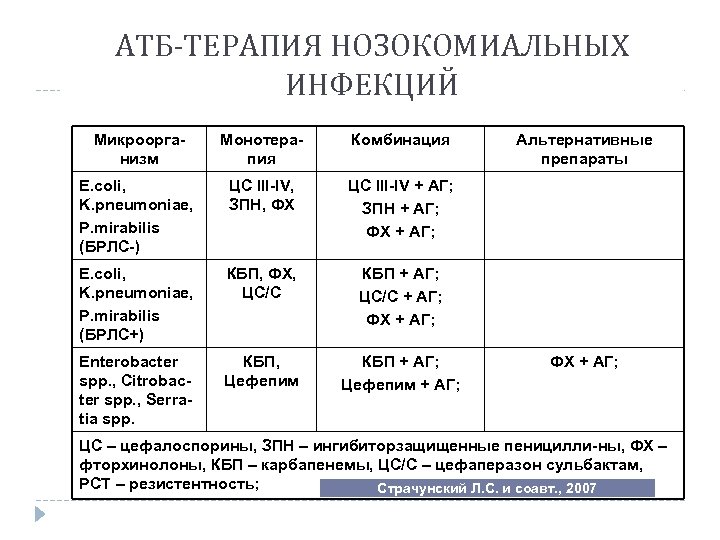
АТБ-ТЕРАПИЯ НОЗОКОМИАЛЬНЫХ ИНФЕКЦИЙ Микроорганизм Монотерапия Комбинация E. coli, K. pneumoniae, P. mirabilis (БРЛС-) ЦС III-IV, ЗПН, ФХ ЦС III-IV + АГ; ЗПН + АГ; ФХ + АГ; E. coli, K. pneumoniae, P. mirabilis (БРЛС+) КБП, ФХ, ЦС/С КБП + АГ; ЦС/С + АГ; ФХ + АГ; Enterobacter spp. , Citrobacter spp. , Serratia spp. КБП, Цефепим КБП + АГ; Цефепим + АГ; Альтернативные препараты ФХ + АГ; ЦС – цефалоспорины, ЗПН – ингибиторзащищенные пеницилли-ны, ФХ – фторхинолоны, КБП – карбапенемы, ЦС/С – цефаперазон сульбактам, РСТ – резистентность; Страчунский Л. С. и соавт. , 2007

ПРЕДПОСЫЛКИ РЕАЛИЗАЦИИ АЛЬТЕРНАТИВНОЙ КОНЦЕПЦИИ АТБ-ТЕРАПИИ 1. 2. Уровень резистентности бактерий к АТБ-препаратам, в первую очередь, зависит от частоты применения последних в популяции либо среди отдельных групп пациентов; Перечень патогенов, вызывающих основное число инфекционных процессов у здоровых лиц достаточно ограничен;

ЭТИОЛОГИЯ ПОРАЖЕНИЙ ЛОРОРГАНОВ Острый средний отит – воспаление среднего уха – наиболее часто вызванное типичными бактериями S. pneumoniae, H. influenzae и M. catarrhalis Острый синусит – воспаление околоносовых пазух, наиболее часто вызванное вирусами или бактериями S. pneumoniae, H. influenzae и M. catarrhalis Тонзиллофарингит – острая инфекция миндалин и глотки, всем известна как «боль в горле» , наиболее часто вызвана вирусами, в 30% случаев также бактерией S. pyogenes

ЭТИОЛОГИЯ ПНЕВМОНИЙ При внегоспитальных пневмониях наиболее частыми возбудителями являются: Streptococcus pneumoniae (30% и более - до 50 -60%); Mycoplazma pneumoniae (12, 5%, до 9% в старших возрастных группах); Chlamydia pneumoniae (2 -12, 5%); Hemophilus influenzae (4, 5 -18%); Legionella spp. , чаще L. pneumophila (2 -10%); Семейство Enterobacteriaceae (Escherichia coli, Klebsiella pneu-moniae, Serratia spp. , Morganella morganii, Proteus spp. , Citrobacter spp. , Enterobacter spp. , Providencia spp. (менее 5%); Staphylococcus aureus (0, 5 -5%); Moraxella (Branhamella) catarrhalis (1 -2%); Influenza virus (в период эпидемии); В 20 -30% этиология пневмоний не устанавливается. 1. 2. Страчунский Л. С. и соавт. , 2002; A. Mark Fendrick at al. Diagnosis and treatment of upper respiratory tract infections in the primary care setting. Clinical Therapeutics/ vol/23, № 10, 2001, р. 1683 -1706.

ПУТИ РЕАЛИЗАЦИИ СОВРЕМЕННОЙ СТРАТЕГИИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПОСТРОЕНИЕ «ЛЕСТНИЦЫ АТБ-ТЕРАПИИ» НА ОСНОВЕ РЕАЛЬНОГО СПЕКТРА И СВОЙСТВ АТБ С ВЫДЕЛЕНИЕ БАЗОВЫХ, РЕЗЕРВНЫХ ПРЕПАРАТОВ И АТБ-СРЕДСТВ УЗКОГО СПЕКТРА ДЛЯ ОСОБЫХ КЛИНИЧЕСКИХ СИТУАЦИЙ;

ОПРЕДЕЛЕНИЕ БАЗОВОГО АНТИБАКТЕРИАЛЬНОГО СРЕДСТВА УНИВЕРСАЛЬНОСТЬ - КЛИНИЧЕСКАЯ ЭФФЕКТИВНОСТЬ (НЕ МЕНЕЕ 80%) ПРИ ОСНОВНЫХ ИНФЕКЦИОННЫХ ПРОЦЕССАХ В ГОСПИТАЛЬНОЙ ПРАКТИКЕ; НИЗКАЯ ТОКСИЧНОСТЬ И ЧАСТОТА ПОБОЧНЫХ ЭФФЕКТОВ; ВОЗМОЖНОСТЬ ИСПОЛЬЗОВАНИЯ СОВРЕМЕННЫХ ТАКТИЧЕСКИХ ПОДХОДОВ (СТУПЕНЧАТАЯ ТЕРАПИЯ); ЦЕНОВАЯ ДОСТУПНОСТЬ; МЕДЛЕННОЕ НАРАСТАНИЕ РЕЗИСТЕНТНОСТИ БАКТЕРИАЛЬНОЙ ФЛОРЫ; МИНИМАЛЬНОЕ ВЛИЯНИЕ НА НАЗНАЧЕНИЕ ПРЕДШЕСТВУЮЩЕЙ САМОСТОЯТЕЛЬНОЙ АТБ-ТЕРАПИИ; ОТСУТСТВИЕ НЕГАТИВНОЙ ПРЕДУБЕЖДЕННОСТИ В ОТНОШЕНИИ ЭФФЕКТИВНОСТИ;

Претенденты на роль базового АНТИБИОТИКА НЫ Я ЛИ Н И ИЛ ЛЕ ИЦ КО ЕН ПО П II ЫЕ НЫ НН РИ Е О ИЩ СП АЩ ЛО З ФА ЦЕ АМИНОПЕНИЦИЛЛИНЫ – высокая резистентность флоры, большое число низкокачественных препаратов, глубокое недоверие врачей и пациентов, частый несанкциониро-ванный прием; МАКРОЛИДЫ – неоптимальный спектр, быстрое развитие резистентности, высокая стоимость, невозможность реали-зации современных лечебных тактик, плохой вкус (для детей); ФТОРХИНОЛОНЫ – токсичность, неоптимальный спектр либо высокая стоимость, невозможность приема у детей; ЦЕФАЛОСПОРИНЫ - недостаточная эффективность и спектр (I поколение) либо высокая стоимость, отсутствие пероральных форм, сужение дальнейших терапевтических возможностей, нефротоксичность;

ОПРЕДЕЛЕНИЕ РЕЗЕРВНОГО АНТИБАКТЕРИАЛЬНОГО СРЕДСТВА ОСОБАЯ УСТОЙЧИВОСТЬ В ОТНОШЕНИИ ОСНОВНЫХ МЕХАНИЗМОВ РЕЗИСТЕНТНОСТИ БАКТЕРИЙ; КЛИНИЧЕСКАЯ АКТИВНОСТЬ В ОТНОШЕНИИ «ПРОБЛЕМНЫХ» ВОЗБУДИТЕЛЕЙ (P. aeruginosa, Providencia spp, Bacillus cereus, Serratia spp, Stenotrophomonas maltophilia, Acinetobacter spp, Citrobacter spp, Aeromonas spp, Burkholderia cepacia, MRSА и др. ); РЕДКОСТЬ ИСПОЛЬЗОВАНИЯ В АМБУЛАТОРНОЙ РУТИННОЙ ГОСПИТАЛЬНОЙ ПРАКТИКЕ; ЛИБО

ПРИЗНАННЫЕ АНТИБИОТИКИ РЕЗЕРВА Е Ы Карбапенемы (Меропенем, Имипенем); Ы ЛИН Н Л Цефалоспорины IV поколения (Цефепим); ОЙ ЦИ III ГН НИ в первую очередь Современные фторхинолоны, Ы Е Е Н Н П респираторные – (Левофлоксацин, Моксифлоксацин); СИ Е ОРИ Ванкомицин, ТИ НЫ Тейкопланин, Линезолид; Н Н ОСП А Е Л Амфотерицин-В; ИЩ ЕФА АЩ Ц ПРОБЛЕМЫ: З • Чрезвычайно высокая стоимость; • Суперстимуляция механизмов резистентности бактерий; • Возможность формирования микроорганизмов, заведомо резистентных ко всем более низким поколениям препаратов; • «Короткая скамейка» ;

ЛЕСТНИЦА АТБ-ТЕРАПИИ БАЗОВЫЙ ПРЕПАРАТ: Защищенные аминопенициллины (Амоксициллин/клавуланат); ЦФ II поколения (Цефуроксим); АНТИБИОТИКИ РЕЗЕРВА I ОЧЕРЕДИ: Защищенныеантисинегнойные пенициллины (Пиперациллин/тазобактам, Тикарциллин/ клавуланат); Цефалоспорины III поколения - Цефотаксим, Цефтриаксон; Аминогликозиды – Гентамицин, Нетромицин, Амикацин; Карбапенемы – Эртапенем; Фторхинолоны III поколения: Левофлоксацин. Э АНТИБИОТИКИ РЕЗЕРВА II ОЧЕРЕДИ: Цефалоспорины III (защищенные – Цефаперазон/сульбатам), IV поколения - Цефепим; Карбапенемы - Имипенем/циластатин, Меропенем, Дорипенем; Фторхинолоны IV поколений – Моксифлоксацин; Глицилциклины - Тигециклин; АНТИБИОТИКИ ДЛЯ ОСОБЫХ КЛИНИЧЕСКИХ СИТУАЦИЙ: Широкого применения: Макролиды; Фторхинолоны II поколения; Тетрациклины; Гликопептиды (Ванкомицин, Тейкопланин); Цефтазидим; Пенициллины природные и амино-, Линкозамиды; Ограниченного применения: Пенициллины антистафилококковые, Линезолид; Фосфомицин, Даптомицин, Колистин, Цефаперазон, Левомицетин, Азтреонам, Противогрибковые; Выделенные красным АТБ не используются у детей. ДЭ

ПРИНЦИПЫ НАЗНАЧЕНИЯ АТБ-ТЕРАПИИ ПО СТУПЕНЬКАМ • • Три первых шага представляют собой эскалацию эмпирической терапии с расширением спектра воздействия, четвертый – переход на принцип направленной терапии; Прохождение по всем ступенькам не обязательно – основная часть (>80%) больных поправляется в НАЧАЛЬНОЙ части лестницы; В случае клинической необходимости можно переступать че-рез одну или несколько ступенек; Можно начинать с любой ступеньки; Подъемом по лестнице считается также комбинация АТБ-препаратов даже в пределах одной ступеньки, если это принципиально расширяет спектр или усиливает действие АТБ; Спуск по антибактериальной лестнице вне достижения эффекта, как правило, нецелесообразен за исключением 4 ступеньки в случае отсутствия эффекта «попадания» ; Завершение терапии после достижения эффекта, по-видимому, должно осуществляться со снижением не более, чем на 1 ступеньку;

ПРЕИМУЩЕСТВА ИСПОЛЬЗОВАНИЯ «ЛЕСТНИЦЫ АТБ-ТЕРАПИИ» ОГРАНИЧИВАЕТСЯ ЧИСЛО ПЕРВИЧНО НАЗНАЧАЕМЫХ АТБ; Исключается назначение мало эффективных или токсичных АТБ на догоспитальном этапе (формирование стабильных гиперпродуцентов беталактамаз через механизм стимуляции С-amp-генов - цефалоспорины I поколения, аминопенициллины; активирование универсальных механизмов АТБ-резистентности за счет утраты пориновых белков и активации системы выведения - использование тетрациклинов и левомицетина приводит к формированию устойчивости в отношении не только этих антибиотиков, но также всех бета-лактамов и хинолонов); При необходимости смены реализуется принцип расширения спектра действия (усиления) даже в условиях отсутствия достаточных знаний врача в области АТБ-терапии; Каждый новый АТБ занимает определенное место на лестнице АТБ-терапии, что предотвращает его неправильное применение и быструю «гибель» ;

ОСНОВАНИЯ И ПРАВИЛА СМЕНЫ АТБТЕРАПИИ Отсутствие эффекта в течение 72 часов от начала лечения либо ухудшение состояния на фоне терапии не зависимо от сроков (после 24 часов терапии – при назначении эффективных АТБ в первые часы может наблюдаться явное ухудшение состояния пациента); Появление признаков непереносимости АТБ не зависимо от сроков; Нарастание на фоне терапии или отсутствие тенденции к снижению (после 24 -72 часов) уровня СРП и прокальцитонина);

ЗНАЧЕНИЕ ОПРЕДЕЛЕНИЯ СРП • • • СРП синтезируется в печени, появляется в крови через 4 -6 часов после возникновения воспалительной реакции; Синтез индуцируется ИЛ-6, в меньшей степени ИЛ-1 и ФНО-a, период полураспада - 6 часов; В норме уровень до 6 мг/л, при вирусных инфекциях до 20(30) мг/л, при бактериальных > 40 мг/л ( до 100 -300 мг/л и более); Снижение уровня СРП при неухудшении состояния больного – признак эффективности АТБ-терапии; Отсутствие выраженного повышения уровня СРП может наблюдаться у недоношенных детей, а также больных с выраженной иммунодепрессией;

ОПРЕДЕЛЕНИЕ КОНЦЕНТРАЦИИ ПРОКАЛЬЦИТОНИНА • • • ПКТ является прогормоном кальцитонина. Источником синтеза ПКТ при тяжелых бактериальных, паразитарных и грибковых инфекциях считают макрофаги, моноциты, а также в нейроэндокринных клетках легких, печени, кишечника; Основными стимуляторами выработки и выброса ПКТ в кровь считаются бактериальные экзо- и эндотоксины и лимфокины – интерлейкин (IL)-6 и ФНО-a; Имея период полураспада 25 -30 ч и короткий латентный период (появляется уже через 3 часа после инфицирования) ПКТ может служить маркером эффективности АТБтерапии у больных в критическом состоянии; Медленное и прогрессирующее увеличение концентрации прокальцитонина свидетельствует о дальнейшем развитии инфекционного процесса и неблагоприятном прогнозе; Концентрации прокальцитонина, превышающие 10 нг/мл, наблюдаются почти исключительно у критических больных; Снижение концентрации прокальцитонина в соответствии с периодом полужизни 22– 35 ч отражает уменьшение выраженности воспалительного ответа;
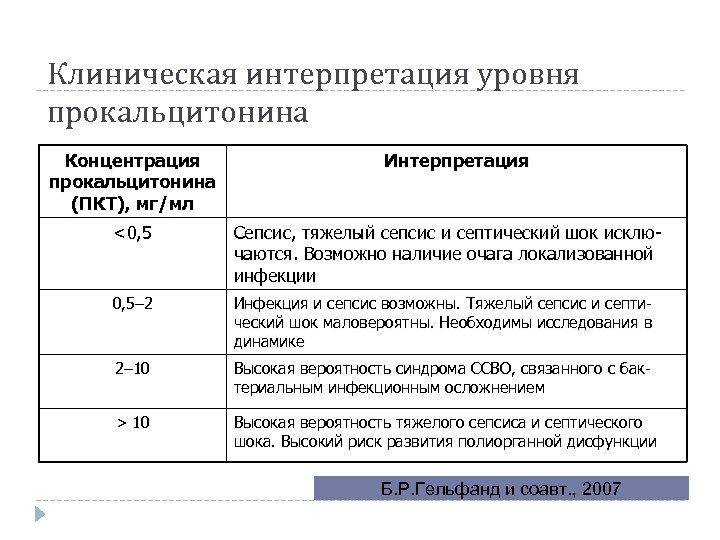
Клиническая интерпретация уровня прокальцитонина Концентрация прокальцитонина (ПКТ), мг/мл Интерпретация <0, 5 Сепсис, тяжелый сепсис и септический шок исключаются. Возможно наличие очага локализованной инфекции 0, 5– 2 Инфекция и сепсис возможны. Тяжелый сепсис и септический шок маловероятны. Необходимы исследования в динамике 2– 10 Высокая вероятность синдрома ССВО, связанного с бактериальным инфекционным осложнением > 10 Высокая вероятность тяжелого сепсиса и септического шока. Высокий риск развития полиорганной дисфункции Б. Р. Гельфанд и соавт. , 2007

МЕСТО ЛАБОРАТОРНОГО ОПРЕДЕЛЕНИЯ РЕЗИСТЕНТНОСТИ БАКТЕРИЙ К АТБПРЕПАРАТАМ В РАМКАХ ПРЕДЛАГАЕМОЙ СТРАТЕГИИ 1. Исследования резистентности к АТБ-препаратам возможно и необходимо только у «проблемных» пациентов, тогда как для обычных лиц достаточно использования первых ступеней «АТБ-лестницы» ; 2. В учреждениях с достаточно высоким уровнем микробиологической диагностики прочих равных условиях с популяционной точки зрения наиболее выгодно назначение АТБ-препаратов, находящихся на «АТБлестнице» как можно ниже (кроме препаратов IV ступеньки); 3. Регулярный микробиологический мониторинг необходим для правильного расположения АТБ-препаратов на ступеньках лестницы в определенный временной период, а также создания специальных «лестниц АТБ-терапии» для стационаров особого профиля (опасность дробления);
ГЛАВНОЕ НЕ ЧТО РАСТЕТ, А ЧЕМ ЛЕЧИТЬ!

ЗА РЕЗИСТЕНОСТЬЮ БАКТЕРИЙ К АНТИБИОТИКАМ НЕДОСТАТОЧНО НАБЛЮДАТЬ АТБ РЕЗИСТЕНТНОСТЬЮ НУЖНО УПРАВЛЯТЬ!
46d70f36d3d426e9bfc27c6eeb53924c.ppt