для всех ОКС Абсеитова.ppt
- Количество слайдов: 64
 СТРАТЕГИИ ЛЕЧЕНИЯ ОСТРОГО КОРОНАРНОГО СИНДРОМА д. м. н. С. Р. Абсеитова Руководитель отдела координации кардиологической и кардиохирургической службы Национальный научный медицинский центр, Астана
СТРАТЕГИИ ЛЕЧЕНИЯ ОСТРОГО КОРОНАРНОГО СИНДРОМА д. м. н. С. Р. Абсеитова Руководитель отдела координации кардиологической и кардиохирургической службы Национальный научный медицинский центр, Астана
 Мероприятия по снижению смертности от болезней системы кровообращения в рамках программы «Саламатты Қазақстан» на 2011 -2015 годы Ø Утвержден План мероприятий по реализации основных приоритетных направлений развития системы здравоохранения Республики Казахстан на 2011 год. Ø На уровне ПМСП создается сеть доврачебных кабинетов, школ здоровья, школ артериальной гипертонии и ИБС с активным привлечением НПО и общественности. Ø Начато повсеместное внедрение тромболитической терапии при остром инфаркте миокарда на догоспитальном и госпитальном этапах. Ø Продолжено оснащение кардиологических центров (отделений) ангиографическими установками для проведения коронароангиографии и стентирования сосудов. Ø Разработаны и внедряются Алгоритмы оказания помощи при остром коронарном синдроме (ОКС) и инсультах. Ø Установлен жесткий ежемесячный мониторинг заболеваемости и смертности, которые анализируются, заслушиваются на заседаниях Республиканского штаба с 2 регионами, НИИ, НЦ и республиканскими клиниками.
Мероприятия по снижению смертности от болезней системы кровообращения в рамках программы «Саламатты Қазақстан» на 2011 -2015 годы Ø Утвержден План мероприятий по реализации основных приоритетных направлений развития системы здравоохранения Республики Казахстан на 2011 год. Ø На уровне ПМСП создается сеть доврачебных кабинетов, школ здоровья, школ артериальной гипертонии и ИБС с активным привлечением НПО и общественности. Ø Начато повсеместное внедрение тромболитической терапии при остром инфаркте миокарда на догоспитальном и госпитальном этапах. Ø Продолжено оснащение кардиологических центров (отделений) ангиографическими установками для проведения коронароангиографии и стентирования сосудов. Ø Разработаны и внедряются Алгоритмы оказания помощи при остром коронарном синдроме (ОКС) и инсультах. Ø Установлен жесткий ежемесячный мониторинг заболеваемости и смертности, которые анализируются, заслушиваются на заседаниях Республиканского штаба с 2 регионами, НИИ, НЦ и республиканскими клиниками.
 Курация регионов республиканскими организациями по кардиологии, кардиохирургии и интервенционной кардиологии (подготовка кадров, развитие службы, орг. метод. работа) № Области 1 Акмолинская область 2 г. Астана 3 Костанайская область 4 Павлодарская область 5 Северо-Казахстанская область 1 Актюбинская область 2 Атырауская область 3 Западно-Казахстанская область 4 Карагандинская область 5 Мангистауская область 1 г. Алматы 2 Алматинская область 3 Восточно-Казахстанская область 4 Южно-Казахстанская область 4 Жамбылская область 5 Кызылординская область Кардиология Кардиохирургия Интервенционная кардиология АО "Национальный научный медицинский центр" АО "Национальный научный кардиохирургический центр" ГКЦ г. Алматы РГП на ПХВ "Научноисследовательский институт кардиологии и внутренних болезней" АО "Национальный научный медицинский центр" АО "Национальный научный центр хирургии им А. Н. Сызганова" РГП на ПХВ "Научноисследовательский институт кардиологии и внутренних болезней" АО "Национальный научный 3 центр хирургии им А. Н. Сызганова"
Курация регионов республиканскими организациями по кардиологии, кардиохирургии и интервенционной кардиологии (подготовка кадров, развитие службы, орг. метод. работа) № Области 1 Акмолинская область 2 г. Астана 3 Костанайская область 4 Павлодарская область 5 Северо-Казахстанская область 1 Актюбинская область 2 Атырауская область 3 Западно-Казахстанская область 4 Карагандинская область 5 Мангистауская область 1 г. Алматы 2 Алматинская область 3 Восточно-Казахстанская область 4 Южно-Казахстанская область 4 Жамбылская область 5 Кызылординская область Кардиология Кардиохирургия Интервенционная кардиология АО "Национальный научный медицинский центр" АО "Национальный научный кардиохирургический центр" ГКЦ г. Алматы РГП на ПХВ "Научноисследовательский институт кардиологии и внутренних болезней" АО "Национальный научный медицинский центр" АО "Национальный научный центр хирургии им А. Н. Сызганова" РГП на ПХВ "Научноисследовательский институт кардиологии и внутренних болезней" АО "Национальный научный 3 центр хирургии им А. Н. Сызганова"
 ЦЕНТРЫ УРГЕНТНЫХ ЧКВ при ОКС – 24 МО 3 -го уровня: из них 14 Региональных областного значения, 5 - в др. населенных пунктах (Семипалатинск, Рудный, АОБ, клиника «Журек» г. Тараз, БСМП г. Актобе), и 5 - в гг. Астана и Алматы. 16 Центров имеют по одной лаборатории катетеризации! 2 724 900 км 2, 17 млн, 6, 25 чел на 1 км 2
ЦЕНТРЫ УРГЕНТНЫХ ЧКВ при ОКС – 24 МО 3 -го уровня: из них 14 Региональных областного значения, 5 - в др. населенных пунктах (Семипалатинск, Рудный, АОБ, клиника «Журек» г. Тараз, БСМП г. Актобе), и 5 - в гг. Астана и Алматы. 16 Центров имеют по одной лаборатории катетеризации! 2 724 900 км 2, 17 млн, 6, 25 чел на 1 км 2
 МЕРОПРИЯТИЯ ПО ТРАНСФЕРТУ ТЕХНОЛОГИЙ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРОГО КОРОНАРНОГО СИНДРОМА ØАлгоритмы диагностики и лечения ОКС (17. 04. 2012; 08. 01. 2013) ØКлинические протоколы (28. 06. 2013) üКарта регистра больного с ОКС üМетодические рекомендации и пособия üАудио-визуальная поддержка обучения по Алгоритмам ОКС - электронный обучающий модуль. ØОбучено в 2011 -2014 г. г. на базе ННМЦ – более 1600 врачей ØВыездные семинары и тренинги - 42
МЕРОПРИЯТИЯ ПО ТРАНСФЕРТУ ТЕХНОЛОГИЙ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРОГО КОРОНАРНОГО СИНДРОМА ØАлгоритмы диагностики и лечения ОКС (17. 04. 2012; 08. 01. 2013) ØКлинические протоколы (28. 06. 2013) üКарта регистра больного с ОКС üМетодические рекомендации и пособия üАудио-визуальная поддержка обучения по Алгоритмам ОКС - электронный обучающий модуль. ØОбучено в 2011 -2014 г. г. на базе ННМЦ – более 1600 врачей ØВыездные семинары и тренинги - 42
 9 7 11. 7 10. 1 9. 9 8. 5 9. 4 9. 6 Итого по РК 12. 1 г. Астана 11 9. 9 11 Алматы г. а. 11. 9 ВКО 11. 7 Павлодарская обл СКО 11. 5 Жамбылская обл Карагандинская обл Костанайская обл Кызылординска я обл Мангистауская обл ЮКО 13 ЗКО Акмолинская обл Актюбинская обл Алматинская обл Атырауская обл ЛЕТАЛЬНОСТЬ ПРИ ТРАНСМУРАЛЬНОМ ИНФАРКТЕ МИОКАРДА ПО РЕГИОНАМ ( МКБ I 21. 0 -I 21. 3) 9 мес. 2014 г. % 15. 8 15 10. 810. 4 6. 5 5. 3 5 3 1
9 7 11. 7 10. 1 9. 9 8. 5 9. 4 9. 6 Итого по РК 12. 1 г. Астана 11 9. 9 11 Алматы г. а. 11. 9 ВКО 11. 7 Павлодарская обл СКО 11. 5 Жамбылская обл Карагандинская обл Костанайская обл Кызылординска я обл Мангистауская обл ЮКО 13 ЗКО Акмолинская обл Актюбинская обл Алматинская обл Атырауская обл ЛЕТАЛЬНОСТЬ ПРИ ТРАНСМУРАЛЬНОМ ИНФАРКТЕ МИОКАРДА ПО РЕГИОНАМ ( МКБ I 21. 0 -I 21. 3) 9 мес. 2014 г. % 15. 8 15 10. 810. 4 6. 5 5. 3 5 3 1
 4 3. 6 4. 9 3. 5 3. 8 3 1. 9 2 1 0 0 Итого по РК 4. 1 г. Астана 8 Алматы г. а. 4. 1 5. 2 ВКО 5 4. 6 Павлодарская обл СКО 10 Жамбылская обл Карагандинская обл Костанайская обл Кызылординска я обл Мангистауская обл ЮКО 7 6 ЗКО % Акмолинская обл Актюбинская обл Алматинская обл Атырауская обл ЛЕТАЛЬНОСТЬ ПРИ CУБЭНДОКАРДИАЛЬНОМ ИНФАРКТЕ МИОКАРДА (МКБ I 21. 4) 9 мес. 2014 г. 10 9 8. 8 6. 4 4. 4 2. 5 1. 5 0
4 3. 6 4. 9 3. 5 3. 8 3 1. 9 2 1 0 0 Итого по РК 4. 1 г. Астана 8 Алматы г. а. 4. 1 5. 2 ВКО 5 4. 6 Павлодарская обл СКО 10 Жамбылская обл Карагандинская обл Костанайская обл Кызылординска я обл Мангистауская обл ЮКО 7 6 ЗКО % Акмолинская обл Актюбинская обл Алматинская обл Атырауская обл ЛЕТАЛЬНОСТЬ ПРИ CУБЭНДОКАРДИАЛЬНОМ ИНФАРКТЕ МИОКАРДА (МКБ I 21. 4) 9 мес. 2014 г. 10 9 8. 8 6. 4 4. 4 2. 5 1. 5 0
 0 0 12. 5 Итого по РК 20 г. Астана Алматы г. а. ВКО 10 СКО 5 Павлодарская обл 26. 5 ЮКО 30 Кызылординская обл Мангистауская обл %и Карагандинская обл Костанайская обл 11. 1 Жамбылская обл 30 ЗКО 11. 1 Атырауская обл 11. 6 Алматинская обл 25 Актюбинская обл 15 Акмолинская обл ЛЕТАЛЬНОСТЬ ПРИ ПОВТОРНОМ ИНФАРКТЕ МИОКАРДА ( МКБ I 22. 0 -I 22. 9) за 9 мес. 2014 г. 28 25. 4 21. 4 18. 9 14. 8 11. 6 8. 9 3. 7 5. 9 0
0 0 12. 5 Итого по РК 20 г. Астана Алматы г. а. ВКО 10 СКО 5 Павлодарская обл 26. 5 ЮКО 30 Кызылординская обл Мангистауская обл %и Карагандинская обл Костанайская обл 11. 1 Жамбылская обл 30 ЗКО 11. 1 Атырауская обл 11. 6 Алматинская обл 25 Актюбинская обл 15 Акмолинская обл ЛЕТАЛЬНОСТЬ ПРИ ПОВТОРНОМ ИНФАРКТЕ МИОКАРДА ( МКБ I 22. 0 -I 22. 9) за 9 мес. 2014 г. 28 25. 4 21. 4 18. 9 14. 8 11. 6 8. 9 3. 7 5. 9 0
 Летальность по РК ПОВТОРНЫЙ ИНФАРКТ МИОКАРДА 11. 6 13. 8 ИНФАРКТ МИОКАРДА НЕУТОЧНЕННЫЙ 20. 4 32. 5 ИНФАРКТ МИОКРАДА БЕЗ Q 4. 4 3. 5 ИНФАРКТ МИОКРАДА С Q 10. 4 11. 3 НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ %с 9 мес. 2014 г. 0. 3 0. 4 0 5 10 15 20 25 30 2013 г. 35
Летальность по РК ПОВТОРНЫЙ ИНФАРКТ МИОКАРДА 11. 6 13. 8 ИНФАРКТ МИОКАРДА НЕУТОЧНЕННЫЙ 20. 4 32. 5 ИНФАРКТ МИОКРАДА БЕЗ Q 4. 4 3. 5 ИНФАРКТ МИОКРАДА С Q 10. 4 11. 3 НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ %с 9 мес. 2014 г. 0. 3 0. 4 0 5 10 15 20 25 30 2013 г. 35
 ОПРЕДЕЛЕНИЕ ТЕРМИНОВ ИБС – хроническое заболевание для которого характерны периоды стабильного течения и обострений Обострение ИБС - обозначают как острый коронарный синдром! ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию, включает в себя: - ОКС с подъемом сегмента ST - ОКС без подъема сегмента ST - Острый инфаркт миокарда - ИМ по изменениям биомаркеров - ИМ по поздним ЭКГ-признакам - Нестабильную стенокардию ОКС – динамическая клиническая ситуация обозначающая состояние больного при поступлении или в первые часы после поступления в стационар. ОКС - предварительный диагноз, позволяющий врачу быстро принимать решения и проводить неотложные лечебные и организационные мероприятия до окончательного диагноза вышеперечисленных состояний.
ОПРЕДЕЛЕНИЕ ТЕРМИНОВ ИБС – хроническое заболевание для которого характерны периоды стабильного течения и обострений Обострение ИБС - обозначают как острый коронарный синдром! ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию, включает в себя: - ОКС с подъемом сегмента ST - ОКС без подъема сегмента ST - Острый инфаркт миокарда - ИМ по изменениям биомаркеров - ИМ по поздним ЭКГ-признакам - Нестабильную стенокардию ОКС – динамическая клиническая ситуация обозначающая состояние больного при поступлении или в первые часы после поступления в стационар. ОКС - предварительный диагноз, позволяющий врачу быстро принимать решения и проводить неотложные лечебные и организационные мероприятия до окончательного диагноза вышеперечисленных состояний.
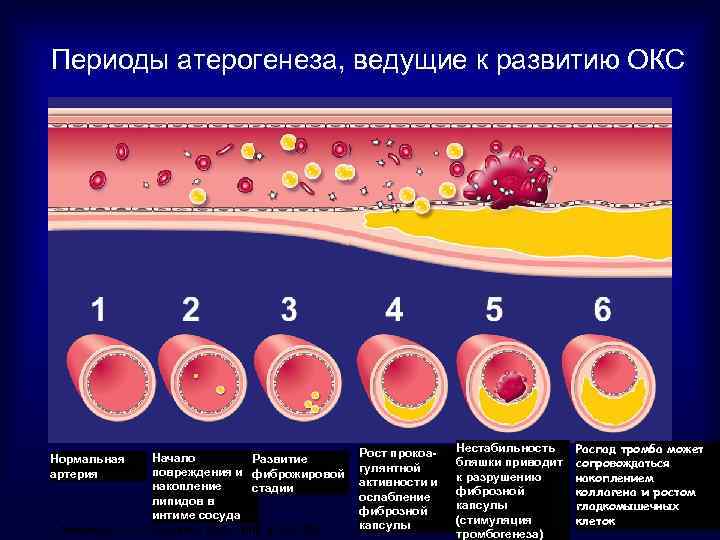 Периоды атерогенеза, ведущие к развитию ОКС Начало Развитие повреждения и фиброжировой накопление стадии липидов в интиме сосуда Anderson, et al. Circulation 2007; 116; e 148– 304 Нормальная артерия Рост прокоагулянтной активности и ослабление фиброзной капсулы Нестабильность бляшки приводит к разрушению фиброзной капсулы (стимуляция тромбогенеза) Распад тромба может сопровождаться накоплением коллагена и ростом гладкомышечных клеток
Периоды атерогенеза, ведущие к развитию ОКС Начало Развитие повреждения и фиброжировой накопление стадии липидов в интиме сосуда Anderson, et al. Circulation 2007; 116; e 148– 304 Нормальная артерия Рост прокоагулянтной активности и ослабление фиброзной капсулы Нестабильность бляшки приводит к разрушению фиброзной капсулы (стимуляция тромбогенеза) Распад тромба может сопровождаться накоплением коллагена и ростом гладкомышечных клеток
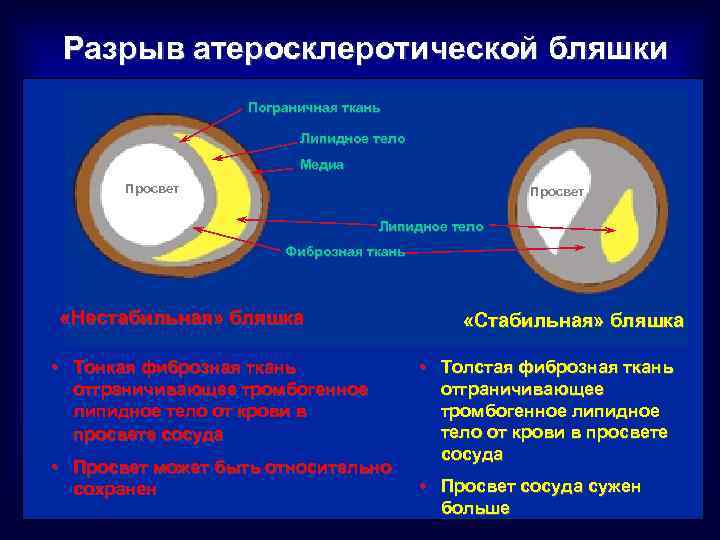 Разрыв атеросклеротической бляшки Пограничная ткань Липидное тело Медиа Просвет Липидное тело Фиброзная ткань «Нестабильная» бляшка • Тонкая фиброзная ткань отграничивающее тромбогенное липидное тело от крови в просвете сосуда • Просвет может быть относительно сохранен «Стабильная» бляшка • Толстая фиброзная ткань отграничивающее тромбогенное липидное тело от крови в просвете сосуда • Просвет сосуда сужен больше
Разрыв атеросклеротической бляшки Пограничная ткань Липидное тело Медиа Просвет Липидное тело Фиброзная ткань «Нестабильная» бляшка • Тонкая фиброзная ткань отграничивающее тромбогенное липидное тело от крови в просвете сосуда • Просвет может быть относительно сохранен «Стабильная» бляшка • Толстая фиброзная ткань отграничивающее тромбогенное липидное тело от крови в просвете сосуда • Просвет сосуда сужен больше
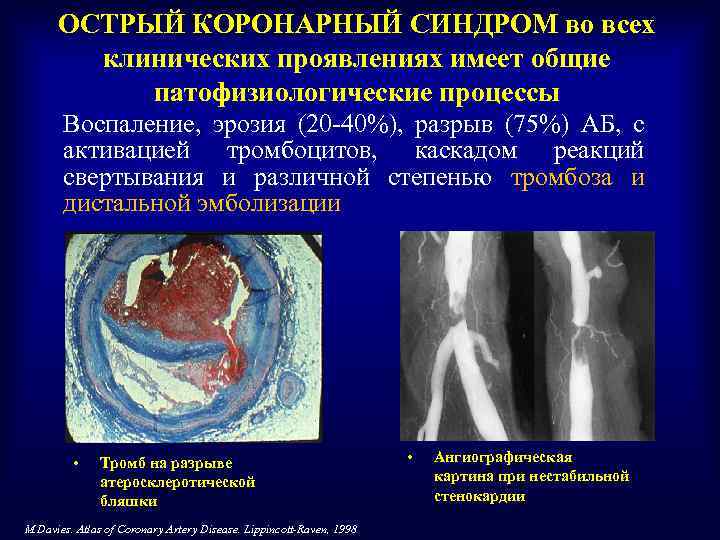 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ во всех клинических проявлениях имеет общие патофизиологические процессы Воспаление, эрозия (20 -40%), разрыв (75%) АБ, с активацией тромбоцитов, каскадом реакций свертывания и различной степенью тромбоза и дистальной эмболизации • Тромб на разрыве атеросклеротической бляшки M. Davies. Atlas of Coronary Artery Disease. Lippincott-Raven, 1998 • Ангиографическая картина при нестабильной стенокардии
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ во всех клинических проявлениях имеет общие патофизиологические процессы Воспаление, эрозия (20 -40%), разрыв (75%) АБ, с активацией тромбоцитов, каскадом реакций свертывания и различной степенью тромбоза и дистальной эмболизации • Тромб на разрыве атеросклеротической бляшки M. Davies. Atlas of Coronary Artery Disease. Lippincott-Raven, 1998 • Ангиографическая картина при нестабильной стенокардии
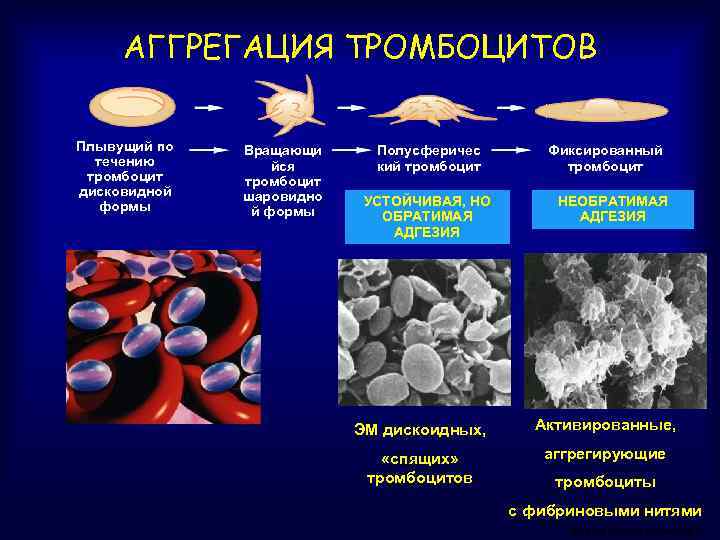 АГГРЕГАЦИЯ ТРОМБОЦИТОВ Плывущий по течению тромбоцит дисковидной формы Вращающи йся тромбоцит шаровидно й формы Полусферичес кий тромбоцит УСТОЙЧИВАЯ, НО ОБРАТИМАЯ АДГЕЗИЯ Фиксированный тромбоцит НЕОБРАТИМАЯ АДГЕЗИЯ ЭМ дискоидных, Активированные, «спящих» тромбоцитов аггрегирующие тромбоциты с фибриновыми нитями REACH Registry Education Kit
АГГРЕГАЦИЯ ТРОМБОЦИТОВ Плывущий по течению тромбоцит дисковидной формы Вращающи йся тромбоцит шаровидно й формы Полусферичес кий тромбоцит УСТОЙЧИВАЯ, НО ОБРАТИМАЯ АДГЕЗИЯ Фиксированный тромбоцит НЕОБРАТИМАЯ АДГЕЗИЯ ЭМ дискоидных, Активированные, «спящих» тромбоцитов аггрегирующие тромбоциты с фибриновыми нитями REACH Registry Education Kit
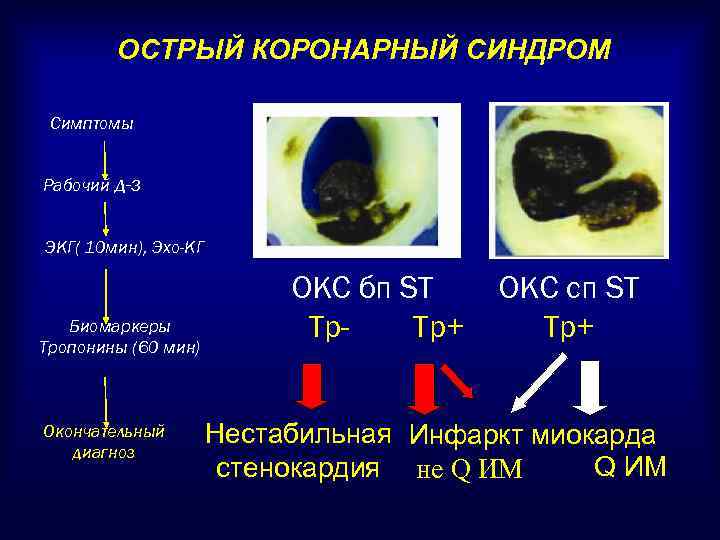 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Симптомы Рабочий д-з ЭКГ( 10 мин), Эхо-КГ Биомаркеры Тропонины (60 мин) Окончательный диагноз ОКС бп ST Тр. Тр+ ОКС сп ST Тр+ Нестабильная Инфаркт миокарда Q ИМ стенокардия не Q ИМ
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Симптомы Рабочий д-з ЭКГ( 10 мин), Эхо-КГ Биомаркеры Тропонины (60 мин) Окончательный диагноз ОКС бп ST Тр. Тр+ ОКС сп ST Тр+ Нестабильная Инфаркт миокарда Q ИМ стенокардия не Q ИМ
 Клинические проявления острого коронарного синдрома v Длительная (> 20 минут) ангинозная боль в состоянии покоя; v Впервые возникшая тяжелая стенокардия ( не менее III ФК (CCS); v Прогрессирующая тяжелая стенокардия - клиническое ухудшение или прогрессирование ранее стабильной стенокардии напряжения с характеристиками, присущими по крайней мере III ФК по CCS; v Ранняя постинфарктная стенокардия - стенокардия на фоне острого инфаркта миокарда, возникшая после 24 ч и до 2 недель от начала заболевания; v Вазоспастическая стенокардия Принцметалла; v Стенокардия возвратная после чрескожного коронарного вмешательства или аорто-коронарного шунтирования.
Клинические проявления острого коронарного синдрома v Длительная (> 20 минут) ангинозная боль в состоянии покоя; v Впервые возникшая тяжелая стенокардия ( не менее III ФК (CCS); v Прогрессирующая тяжелая стенокардия - клиническое ухудшение или прогрессирование ранее стабильной стенокардии напряжения с характеристиками, присущими по крайней мере III ФК по CCS; v Ранняя постинфарктная стенокардия - стенокардия на фоне острого инфаркта миокарда, возникшая после 24 ч и до 2 недель от начала заболевания; v Вазоспастическая стенокардия Принцметалла; v Стенокардия возвратная после чрескожного коронарного вмешательства или аорто-коронарного шунтирования.
 Пациент с подозрением на ОКС должен быть незамедлительно осмотрен врачом с оценкой: v характерной особенности загрудинной боли и физикальным обследованием, ориентированным на симптомы; v вероятности поражения коронарных артерий (пожилой возраст, факторы риска, перенесенный ИМ, АКШ, ЧКВ в анамнезе); v изменений ЭКГ. В пределах 10 мин после первого медицинского контакта, должен быть установлен один из трех главных рабочих диагнозов: Ø Острый коронарный синдром с подъемом сегмента ST, требующий немедленной реперфузии (в ангиографическую лабораторию) Ø Острый коронарный синдром без подъема сегмента ST, требующий стратификации риска (ОРИТ/БИТ, отделение) Ø Острый коронарный синдром маловероятен
Пациент с подозрением на ОКС должен быть незамедлительно осмотрен врачом с оценкой: v характерной особенности загрудинной боли и физикальным обследованием, ориентированным на симптомы; v вероятности поражения коронарных артерий (пожилой возраст, факторы риска, перенесенный ИМ, АКШ, ЧКВ в анамнезе); v изменений ЭКГ. В пределах 10 мин после первого медицинского контакта, должен быть установлен один из трех главных рабочих диагнозов: Ø Острый коронарный синдром с подъемом сегмента ST, требующий немедленной реперфузии (в ангиографическую лабораторию) Ø Острый коронарный синдром без подъема сегмента ST, требующий стратификации риска (ОРИТ/БИТ, отделение) Ø Острый коронарный синдром маловероятен
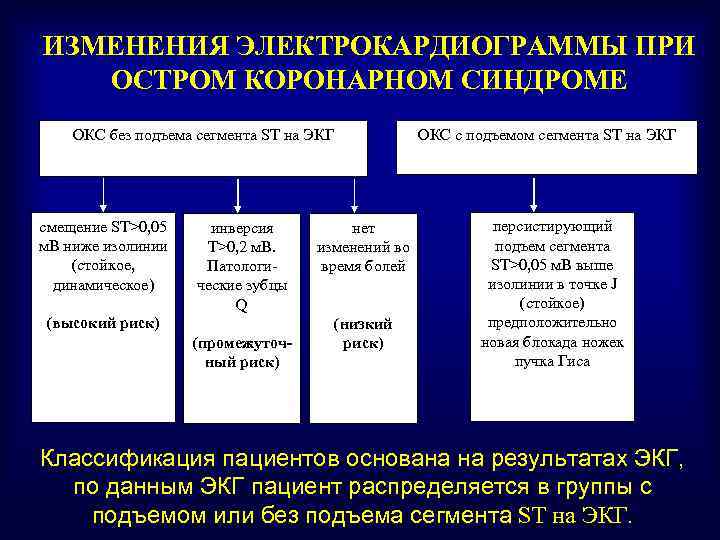 ИЗМЕНЕНИЯ ЭЛЕКТРОКАРДИОГРАММЫ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ ОКС с подъемом сегмента ST на ЭКГ ОКС без подъема сегмента ST на ЭКГ смещение ST>0, 05 м. В ниже изолинии (стойкое, динамическое) инверсия T>0, 2 м. В. Патологические зубцы Q (высокий риск) (промежуточный риск) нет изменений во время болей (низкий риск) персистирующий подъем сегмента ST>0, 05 м. В выше изолинии в точке J (стойкое) предположительно новая блокада ножек пучка Гиса Классификация пациентов основана на результатах ЭКГ, по данным ЭКГ пациент распределяется в группы с подъемом или без подъема сегмента ST на ЭКГ.
ИЗМЕНЕНИЯ ЭЛЕКТРОКАРДИОГРАММЫ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ ОКС с подъемом сегмента ST на ЭКГ ОКС без подъема сегмента ST на ЭКГ смещение ST>0, 05 м. В ниже изолинии (стойкое, динамическое) инверсия T>0, 2 м. В. Патологические зубцы Q (высокий риск) (промежуточный риск) нет изменений во время болей (низкий риск) персистирующий подъем сегмента ST>0, 05 м. В выше изолинии в точке J (стойкое) предположительно новая блокада ножек пучка Гиса Классификация пациентов основана на результатах ЭКГ, по данным ЭКГ пациент распределяется в группы с подъемом или без подъема сегмента ST на ЭКГ.
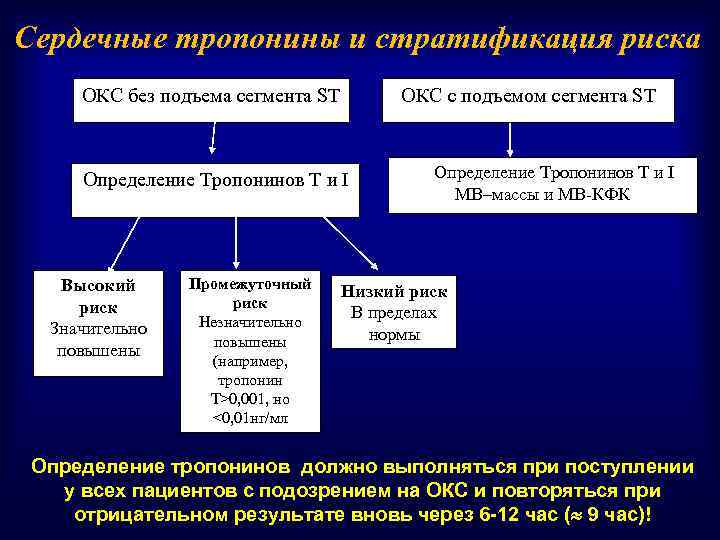 Сердечные тропонины и стратификация риска ОКС без подъема сегмента ST ОКС с подъемом сегмента ST Определение Тропонинов Т и I Высокий риск Значительно повышены Промежуточный риск Незначительно повышены (например, тропонин T>0, 001, но <0, 01 нг/мл Оп. Определение Тропонинов Т и I МВ–массы и МВ-КФК Низкий риск В пределах нормы Определение тропонинов должно выполняться при поступлении у всех пациентов с подозрением на ОКС и повторяться при отрицательном результате вновь через 6 -12 час ( 9 час)!
Сердечные тропонины и стратификация риска ОКС без подъема сегмента ST ОКС с подъемом сегмента ST Определение Тропонинов Т и I Высокий риск Значительно повышены Промежуточный риск Незначительно повышены (например, тропонин T>0, 001, но <0, 01 нг/мл Оп. Определение Тропонинов Т и I МВ–массы и МВ-КФК Низкий риск В пределах нормы Определение тропонинов должно выполняться при поступлении у всех пациентов с подозрением на ОКС и повторяться при отрицательном результате вновь через 6 -12 час ( 9 час)!
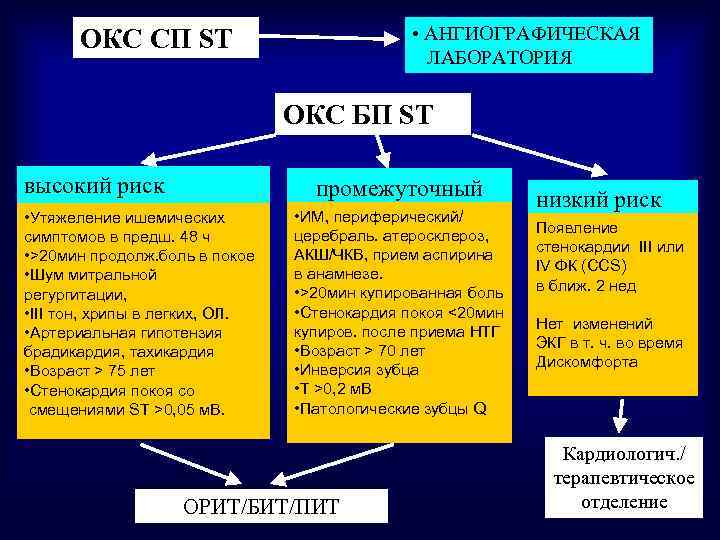 • АНГИОГРАФИЧЕСКАЯ ЛАБОРАТОРИЯ ОКС СП ST ОКС БП ST высокий риск промежуточный • Утяжеление ишемических симптомов в предш. 48 ч • >20 мин продолж. боль в покое • Шум митральной регургитации, • III тон, хрипы в легких, ОЛ. • Артериальная гипотензия брадикардия, тахикардия • Возраст > 75 лет • Стенокардия покоя со смещениями ST >0, 05 м. В. • ИМ, периферический/ церебраль. атеросклероз, АКШ/ЧКВ, прием аспирина в анамнезе. • >20 мин купированная боль • Стенокардия покоя <20 мин купиров. после приема НТГ • Возраст > 70 лет • Инверсия зубца • T >0, 2 м. В • Патологические зубцы Q ОРИТ/БИТ/ПИТ низкий риск Появление стенокардии III или IV ФК (CCS) в ближ. 2 нед Нет изменений ЭКГ в т. ч. во время Дискомфорта Кардиологич. / терапевтическое отделение
• АНГИОГРАФИЧЕСКАЯ ЛАБОРАТОРИЯ ОКС СП ST ОКС БП ST высокий риск промежуточный • Утяжеление ишемических симптомов в предш. 48 ч • >20 мин продолж. боль в покое • Шум митральной регургитации, • III тон, хрипы в легких, ОЛ. • Артериальная гипотензия брадикардия, тахикардия • Возраст > 75 лет • Стенокардия покоя со смещениями ST >0, 05 м. В. • ИМ, периферический/ церебраль. атеросклероз, АКШ/ЧКВ, прием аспирина в анамнезе. • >20 мин купированная боль • Стенокардия покоя <20 мин купиров. после приема НТГ • Возраст > 70 лет • Инверсия зубца • T >0, 2 м. В • Патологические зубцы Q ОРИТ/БИТ/ПИТ низкий риск Появление стенокардии III или IV ФК (CCS) в ближ. 2 нед Нет изменений ЭКГ в т. ч. во время Дискомфорта Кардиологич. / терапевтическое отделение
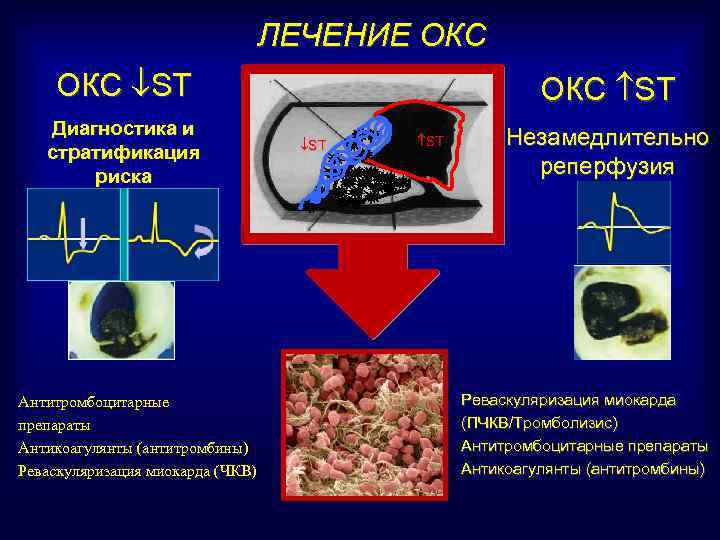 ЛЕЧЕНИЕ ОКС ST Диагностика и стратификация риска Антитромбоцитарные препараты Антикоагулянты (антитромбины) Реваскуляризация миокарда (ЧКВ) ОКС ST ST Незамедлительно реперфузия Реваскуляризация миокарда (ПЧКВ/Тромболизис) Антитромбоцитарные препараты Антикоагулянты (антитромбины)
ЛЕЧЕНИЕ ОКС ST Диагностика и стратификация риска Антитромбоцитарные препараты Антикоагулянты (антитромбины) Реваскуляризация миокарда (ЧКВ) ОКС ST ST Незамедлительно реперфузия Реваскуляризация миокарда (ПЧКВ/Тромболизис) Антитромбоцитарные препараты Антикоагулянты (антитромбины)
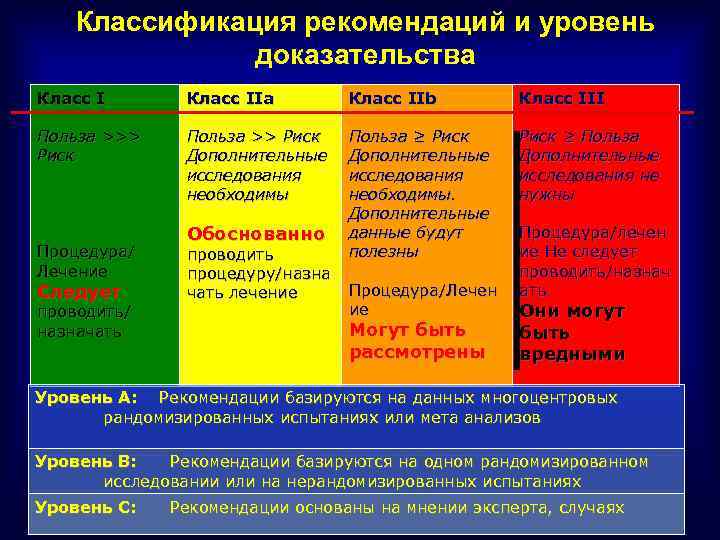 Классификация рекомендаций и уровень доказательства Класс IIa Класс IIb Класс III Польза >>> Риск Польза >> Риск Дополнительные исследования необходимы Польза ≥ Риск Дополнительные исследования необходимы. Дополнительные данные будут полезны Риск ≥ Польза Дополнительные исследования не нужны Процедура/ Лечение Следует проводить/ назначать Обоснованно проводить процедуру/назна чать лечение Процедура/Лечен ие Могут быть рассмотрены Процедура/лечен ие Не следует проводить/назнач ать Они могут быть вредными Уровень A: Рекомендации базируются на данных многоцентровых рандомизированных испытаниях или мета анализов Уровень B: Рекомендации базируются на одном рандомизированном исследовании или на нерандомизированных испытаниях Уровень C: Рекомендации основаны на мнении эксперта, случаях
Классификация рекомендаций и уровень доказательства Класс IIa Класс IIb Класс III Польза >>> Риск Польза >> Риск Дополнительные исследования необходимы Польза ≥ Риск Дополнительные исследования необходимы. Дополнительные данные будут полезны Риск ≥ Польза Дополнительные исследования не нужны Процедура/ Лечение Следует проводить/ назначать Обоснованно проводить процедуру/назна чать лечение Процедура/Лечен ие Могут быть рассмотрены Процедура/лечен ие Не следует проводить/назнач ать Они могут быть вредными Уровень A: Рекомендации базируются на данных многоцентровых рандомизированных испытаниях или мета анализов Уровень B: Рекомендации базируются на одном рандомизированном исследовании или на нерандомизированных испытаниях Уровень C: Рекомендации основаны на мнении эксперта, случаях
 Первичные терапевтические мероприятия Кислород Нитраты Подача 4 -8 л/мин, если насыщение кислородом <90% Аспирин Начальная доза 162 - 325 мг в таблетках, не покрытых кислотоустойчивой оболочкой, далее 75 - 100 мг/сут (допустимо в/в введение) (I А). Клопидогрел Нагрузочная доза 300 мг (возраст 75 лет - 75 мг!), (или 600 мг при ЧКВ для более быстрого начала действия) с последующим приемом 75 мг ежедневно. (I С). Выбор между различными вариантами зависит от стратегии: Фондапаринукс натрия п/к в дозе 2, 5 мг/сут (I А). Эноксапарин натрия п/к в дозе 1 мг/кг 2 раза в сут, ( 75 лет – 0, 75 мг/кг) (I В) Нефракционированный гепарин в/в в виде болюса 60 -70 ЕД/кг (максимум 5000 ЕД), с последующей инфузией 12 - 15 ЕД/кг в час (максимум 1000 ЕД/ч) с титрованием до АЧТВ 1, 5 - 2, 5 контр. времени Бивалирудин болюсно в дозе 0, 1 мг/кг с послед. дозой 0, 25 мг/кг в час (I В) Антикоагулянты Под язык или в/венно (осторожность при САД <90 мм рт. ст. ) Морфин 3 - 5 мг в/в или п/к от выраженности болевых ощущений Метопролол тартарат При тахикардии или гипертензии (без симптомов СН) в/в 5 мг 2 -3 раза с интервалом как минимум 2 мин до общей дозы 15 мг, под контролем АД и ЧСС. Через 15 мин назначить внутрь 50 мг метопролола тартарата каждые 6 ч на протяжении 48 ч. Атропин В дозе 0, 5 - 1 мг в/в в случае, если имеется брадикардия
Первичные терапевтические мероприятия Кислород Нитраты Подача 4 -8 л/мин, если насыщение кислородом <90% Аспирин Начальная доза 162 - 325 мг в таблетках, не покрытых кислотоустойчивой оболочкой, далее 75 - 100 мг/сут (допустимо в/в введение) (I А). Клопидогрел Нагрузочная доза 300 мг (возраст 75 лет - 75 мг!), (или 600 мг при ЧКВ для более быстрого начала действия) с последующим приемом 75 мг ежедневно. (I С). Выбор между различными вариантами зависит от стратегии: Фондапаринукс натрия п/к в дозе 2, 5 мг/сут (I А). Эноксапарин натрия п/к в дозе 1 мг/кг 2 раза в сут, ( 75 лет – 0, 75 мг/кг) (I В) Нефракционированный гепарин в/в в виде болюса 60 -70 ЕД/кг (максимум 5000 ЕД), с последующей инфузией 12 - 15 ЕД/кг в час (максимум 1000 ЕД/ч) с титрованием до АЧТВ 1, 5 - 2, 5 контр. времени Бивалирудин болюсно в дозе 0, 1 мг/кг с послед. дозой 0, 25 мг/кг в час (I В) Антикоагулянты Под язык или в/венно (осторожность при САД <90 мм рт. ст. ) Морфин 3 - 5 мг в/в или п/к от выраженности болевых ощущений Метопролол тартарат При тахикардии или гипертензии (без симптомов СН) в/в 5 мг 2 -3 раза с интервалом как минимум 2 мин до общей дозы 15 мг, под контролем АД и ЧСС. Через 15 мин назначить внутрь 50 мг метопролола тартарата каждые 6 ч на протяжении 48 ч. Атропин В дозе 0, 5 - 1 мг в/в в случае, если имеется брадикардия
 Дальнейшее лечение должно основыватся на стратификации риска развития осложнений Стратегии чрескожных инвазивных вмешательств при ОКС без подъема ST на ЭКГ ü Срочная инвазивная стратегия ü Ранняя инвазивная стратегия ü Поздняя инвазивная стратегия
Дальнейшее лечение должно основыватся на стратификации риска развития осложнений Стратегии чрескожных инвазивных вмешательств при ОКС без подъема ST на ЭКГ ü Срочная инвазивная стратегия ü Ранняя инвазивная стратегия ü Поздняя инвазивная стратегия
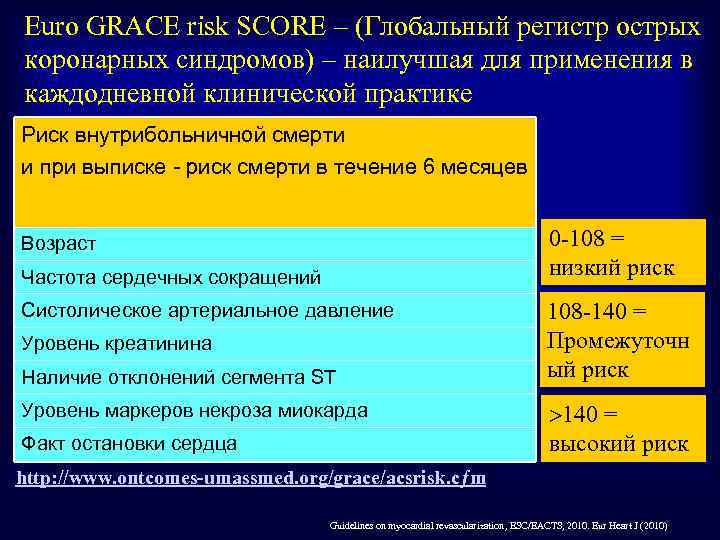 Еuro GRACE risk SCORE – (Глобальный регистр острых коронарных синдромов) – наилучшая для применения в каждодневной клинической практике Риск внутрибольничной смерти и при выписке - риск смерти в течение 6 месяцев 0 -108 = низкий риск Возраст Частота сердечных сокращений Систолическое артериальное давление Уровень креатинина Наличие отклонений сегмента ST Уровень маркеров некроза миокарда Факт остановки сердца 108 -140 = Промежуточн ый риск 140 = высокий риск http: //www. ontcomes-umassmed. org/grace/acsrisk. cƒm Guidelines on myocardial revascularization, ESC/EACTS, 2010. Eur Heart J (2010)
Еuro GRACE risk SCORE – (Глобальный регистр острых коронарных синдромов) – наилучшая для применения в каждодневной клинической практике Риск внутрибольничной смерти и при выписке - риск смерти в течение 6 месяцев 0 -108 = низкий риск Возраст Частота сердечных сокращений Систолическое артериальное давление Уровень креатинина Наличие отклонений сегмента ST Уровень маркеров некроза миокарда Факт остановки сердца 108 -140 = Промежуточн ый риск 140 = высокий риск http: //www. ontcomes-umassmed. org/grace/acsrisk. cƒm Guidelines on myocardial revascularization, ESC/EACTS, 2010. Eur Heart J (2010)
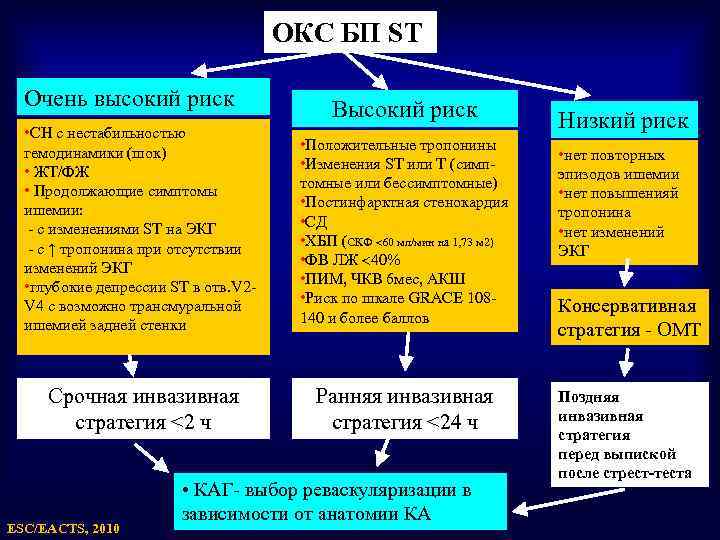 ОКС БП ST Очень высокий риск Высокий риск • СН с нестабильностью гемодинамики (шок) • ЖТ/ФЖ • Продолжающие симптомы ишемии: - с изменениями ST на ЭКГ - с ↑ тропонина при отсутствии изменений ЭКГ • глубокие депрессии ST в отв. V 2 V 4 с возможно трансмуральной ишемией задней стенки • Положительные тропонины • Изменения ST или Т (симптомные или бессимптомные) • Постинфарктная стенокардия • СД • ХБП (СКФ 60 мл/мин на 1, 73 м ) • ФВ ЛЖ 40% • ПИМ, ЧКВ 6 мес, АКШ • Риск по шкале GRACE 108140 и более баллов Срочная инвазивная стратегия <2 ч Ранняя инвазивная стратегия <24 ч ESC/EACTS, 2010 • КАГ- выбор реваскуляризации в зависимости от анатомии КА Низкий риск • нет повторных эпизодов ишемии • нет повышенияй тропонина • нет изменений ЭКГ Консервативная стратегия - ОМТ Поздняя инвазивная стратегия перед выпиской после стрест-теста
ОКС БП ST Очень высокий риск Высокий риск • СН с нестабильностью гемодинамики (шок) • ЖТ/ФЖ • Продолжающие симптомы ишемии: - с изменениями ST на ЭКГ - с ↑ тропонина при отсутствии изменений ЭКГ • глубокие депрессии ST в отв. V 2 V 4 с возможно трансмуральной ишемией задней стенки • Положительные тропонины • Изменения ST или Т (симптомные или бессимптомные) • Постинфарктная стенокардия • СД • ХБП (СКФ 60 мл/мин на 1, 73 м ) • ФВ ЛЖ 40% • ПИМ, ЧКВ 6 мес, АКШ • Риск по шкале GRACE 108140 и более баллов Срочная инвазивная стратегия <2 ч Ранняя инвазивная стратегия <24 ч ESC/EACTS, 2010 • КАГ- выбор реваскуляризации в зависимости от анатомии КА Низкий риск • нет повторных эпизодов ишемии • нет повышенияй тропонина • нет изменений ЭКГ Консервативная стратегия - ОМТ Поздняя инвазивная стратегия перед выпиской после стрест-теста
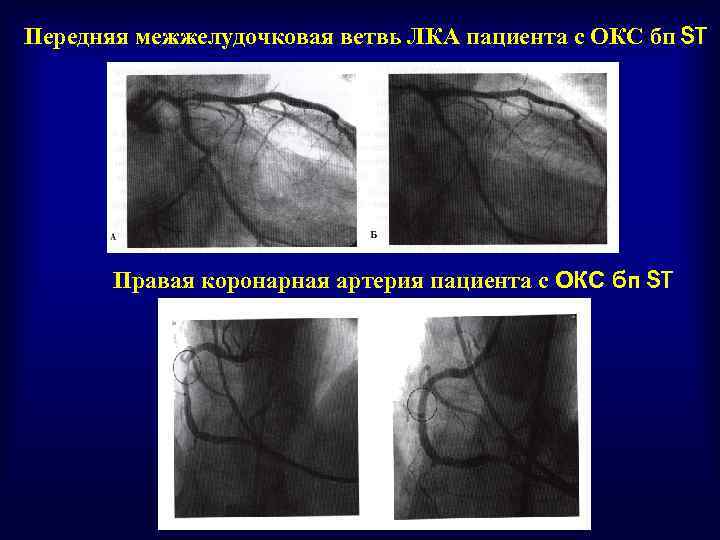 Передняя межжелудочковая ветвь ЛКА пациента с ОКС бп ST Правая коронарная артерия пациента с ОКС бп ST
Передняя межжелудочковая ветвь ЛКА пациента с ОКС бп ST Правая коронарная артерия пациента с ОКС бп ST
 Антитромбоцитарная терапия при реваскуляризации ОКС без подъема ST Не зависимо от стратификации риска ишемии Guidelines on myocardial revascularization, ESC/EACTS, 2010 Ацетилсалициловая кислота 150 -300 мг внутрь или 250 -500 мг в/в болюсно , затем 75 -100 мг в сут IС Клопидогрел 600 мг как можно быстро, 1 -2 недели по 150 мг, затем по 75 мг 9 – 12 месяцев после ЧКВ IС IВ Прасугрел 60 мг, затем по 10 мг/сут Тикагрелор 180 мг, затем по 90 мг дважды в сут + антагонисты ГП IIb/IIIа у пациентов с признаками крупного внутрикоронарного тромбоза: Абциксимаб, Тирофибан, эптифибатид До процедуры антагонисты ГП IIb/IIIа и струйное введение IIа В IВ IВ IIа В III
Антитромбоцитарная терапия при реваскуляризации ОКС без подъема ST Не зависимо от стратификации риска ишемии Guidelines on myocardial revascularization, ESC/EACTS, 2010 Ацетилсалициловая кислота 150 -300 мг внутрь или 250 -500 мг в/в болюсно , затем 75 -100 мг в сут IС Клопидогрел 600 мг как можно быстро, 1 -2 недели по 150 мг, затем по 75 мг 9 – 12 месяцев после ЧКВ IС IВ Прасугрел 60 мг, затем по 10 мг/сут Тикагрелор 180 мг, затем по 90 мг дважды в сут + антагонисты ГП IIb/IIIа у пациентов с признаками крупного внутрикоронарного тромбоза: Абциксимаб, Тирофибан, эптифибатид До процедуры антагонисты ГП IIb/IIIа и струйное введение IIа В IВ IВ IIа В III
 Антикоагулянтная терапия при реваскуляризации ОКС без подъема ST При стратификации риска – очень высокий риск ишемии Класс, уровень НФГ(+ антагонисты ГП IIb/IIIа) или IС Бивалирудин (монотерапия 0, 1 мг/кг болюсно, затем IВ инфузия 0, 25 мг/кг/ч) При стратификации риска – средний/высокий риск ишемии Нефракционированный гепарин 60 МЕ/кг АЧТВ) IС Бивалирудин (монотерапия 0, 75 мг/кг, инфузия 1, 75 мг/кг/ч) IВ Фондапаринукс 2, 5 мг п/к в сут IА Эноксапарин 1 мг/кг 2 раза в сут, при возрасте 75 лет 0, 75 мг/кг 2 раза в сут Низкий риск ишемии – Фондапаринукс, эноксапарин Guidelines on myocardial revascularization, ESC/EACTS, 2010; ESC, 2011. II а В
Антикоагулянтная терапия при реваскуляризации ОКС без подъема ST При стратификации риска – очень высокий риск ишемии Класс, уровень НФГ(+ антагонисты ГП IIb/IIIа) или IС Бивалирудин (монотерапия 0, 1 мг/кг болюсно, затем IВ инфузия 0, 25 мг/кг/ч) При стратификации риска – средний/высокий риск ишемии Нефракционированный гепарин 60 МЕ/кг АЧТВ) IС Бивалирудин (монотерапия 0, 75 мг/кг, инфузия 1, 75 мг/кг/ч) IВ Фондапаринукс 2, 5 мг п/к в сут IА Эноксапарин 1 мг/кг 2 раза в сут, при возрасте 75 лет 0, 75 мг/кг 2 раза в сут Низкий риск ишемии – Фондапаринукс, эноксапарин Guidelines on myocardial revascularization, ESC/EACTS, 2010; ESC, 2011. II а В
 Принципы проведения антикоагулянтной терапии в момент катетеризации • Не переключаться с одного антитромбинового препарата на другой! • Избегать одновременного назначения НФГ и НМГ • Прекратить прием антитромбиновых средств после выполнения ЧКВ, за исключением некоторых клинических случаев (возникновение тромботического осложнения). • НФГ – целевой уровень АЧТВ 250 -350 с • НФГ + ингибиторы ГП IIb-IIIа - уровень АЧТВ 200 -250 с • Эноксапарин - 8 ч после введения в/в болюсно 0, 30 мг/кг, 12 ч после введения в/в болюсно 0, 75 мг/кг • Бивалирудин – дополнительно в/в болюсно 0, 5 мг/кг с инфузии до 1, 75 мг/кг/ч до момента ЧКВ • Фондапаринукс – добавить НФГ 50 -100 МЕ/кг непосредственно в момент выполнения ЧКВ Guidelines on myocardial revascularization, ESC/EACTS, 2010
Принципы проведения антикоагулянтной терапии в момент катетеризации • Не переключаться с одного антитромбинового препарата на другой! • Избегать одновременного назначения НФГ и НМГ • Прекратить прием антитромбиновых средств после выполнения ЧКВ, за исключением некоторых клинических случаев (возникновение тромботического осложнения). • НФГ – целевой уровень АЧТВ 250 -350 с • НФГ + ингибиторы ГП IIb-IIIа - уровень АЧТВ 200 -250 с • Эноксапарин - 8 ч после введения в/в болюсно 0, 30 мг/кг, 12 ч после введения в/в болюсно 0, 75 мг/кг • Бивалирудин – дополнительно в/в болюсно 0, 5 мг/кг с инфузии до 1, 75 мг/кг/ч до момента ЧКВ • Фондапаринукс – добавить НФГ 50 -100 МЕ/кг непосредственно в момент выполнения ЧКВ Guidelines on myocardial revascularization, ESC/EACTS, 2010
 Стратегии реперфузионного лечения ОКС с подъемом сегмента ST на ЭКГ пожилой возраст СН по Kiillip более II класс Гипотензия Тахикардия Передний ИМ с 90% достоверностью определяют 30 -дневную смертность
Стратегии реперфузионного лечения ОКС с подъемом сегмента ST на ЭКГ пожилой возраст СН по Kiillip более II класс Гипотензия Тахикардия Передний ИМ с 90% достоверностью определяют 30 -дневную смертность
 Рекомендации по проведению реперфузии у пациентов с острым инфарктом миокарда с подъемом сегмента ST (2010) Класс Уровень Создание системы оказания неотложной помощи, предусматривающей диагностику на догоспитальном этапе и последующую срочную транспортировку в ближайшее лечебное учреждение, в котором имеются условия для проведения первичных ЧКВ Центры, в которых имеются условия для проведения первичного ЧКВ, 24 ч в сутки/7 дней в неделю должны быть готовы начать выполнение первичного ЧКВ как можно раньше (в течение 60 мин от момента первичного обращения пациента) В ситуациях, когда требуется проведение фибринолизиса, он должен быть начат еще на догоспитальном этапе соответствующим образом оборудованной бригадой неотложной помощи, при этом должна быть введена полная доза препарата ЧКВ (первичное, неотложное или после введения фибринолитика) должно быть проведено исключительно на инфаркт-обуславливающем стенозе, за исключением ситуаций, когда у больного развился кардиогенный шок. В лечебных учреждениях, в которых имеются возможности для проведения первичного ЧКВ, следует избегать промежуточное поступления больных в отделение реанимации или блок интенсивного лечения Не рекомендуется проведение внутриаортальной баллонной контрпульсации у пациентов без гемодинамических нарушений I A IIа В III А III В
Рекомендации по проведению реперфузии у пациентов с острым инфарктом миокарда с подъемом сегмента ST (2010) Класс Уровень Создание системы оказания неотложной помощи, предусматривающей диагностику на догоспитальном этапе и последующую срочную транспортировку в ближайшее лечебное учреждение, в котором имеются условия для проведения первичных ЧКВ Центры, в которых имеются условия для проведения первичного ЧКВ, 24 ч в сутки/7 дней в неделю должны быть готовы начать выполнение первичного ЧКВ как можно раньше (в течение 60 мин от момента первичного обращения пациента) В ситуациях, когда требуется проведение фибринолизиса, он должен быть начат еще на догоспитальном этапе соответствующим образом оборудованной бригадой неотложной помощи, при этом должна быть введена полная доза препарата ЧКВ (первичное, неотложное или после введения фибринолитика) должно быть проведено исключительно на инфаркт-обуславливающем стенозе, за исключением ситуаций, когда у больного развился кардиогенный шок. В лечебных учреждениях, в которых имеются возможности для проведения первичного ЧКВ, следует избегать промежуточное поступления больных в отделение реанимации или блок интенсивного лечения Не рекомендуется проведение внутриаортальной баллонной контрпульсации у пациентов без гемодинамических нарушений I A IIа В III А III В
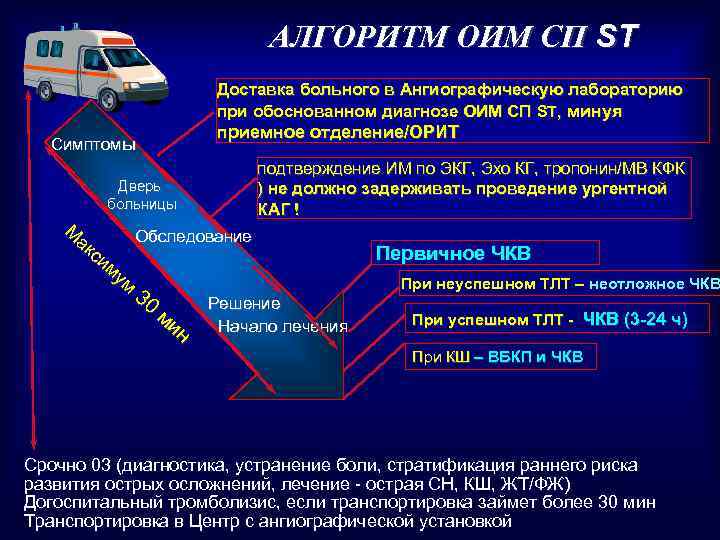 АЛГОРИТМ ОИМ СП ST Доставка больного в Ангиографическую лабораторию при обоснованном диагнозе ОИМ СП ST, минуя Симптомы приемное отделение/ОРИТ Дверь больницы М Обследование ак си му м 3 0 ми н подтверждение ИМ по ЭКГ, Эхо КГ, тропонин/МВ КФК ) не должно задерживать проведение ургентной КАГ ! Решение Начало лечения Первичное ЧКВ При неуспешном ТЛТ – неотложное ЧКВ При успешном ТЛТ - ЧКВ (3 -24 ч) При КШ – ВБКП и ЧКВ Срочно 03 (диагностика, устранение боли, стратификация раннего риска развития острых осложнений, лечение - острая СН, КШ, ЖТ/ФЖ) Догоспитальный тромболизис, если транспортировка займет более 30 мин Транспортировка в Центр с ангиографической установкой
АЛГОРИТМ ОИМ СП ST Доставка больного в Ангиографическую лабораторию при обоснованном диагнозе ОИМ СП ST, минуя Симптомы приемное отделение/ОРИТ Дверь больницы М Обследование ак си му м 3 0 ми н подтверждение ИМ по ЭКГ, Эхо КГ, тропонин/МВ КФК ) не должно задерживать проведение ургентной КАГ ! Решение Начало лечения Первичное ЧКВ При неуспешном ТЛТ – неотложное ЧКВ При успешном ТЛТ - ЧКВ (3 -24 ч) При КШ – ВБКП и ЧКВ Срочно 03 (диагностика, устранение боли, стратификация раннего риска развития острых осложнений, лечение - острая СН, КШ, ЖТ/ФЖ) Догоспитальный тромболизис, если транспортировка займет более 30 мин Транспортировка в Центр с ангиографической установкой
 Целесообразность тромболитической терапии При отсутствии возможности проведения первичного ЧКВ, восстановление кровотока в инфаркт-зависимой артерии может быть достигнуто фибринолизисом в пределах 30 мин после первого контакта с пациентом Несмотря на ограниченную эффективность и высокий риск кровотечения, фибринолизис на догоспитальном этапе должен рассматриваться как приоритетный метод лечения, при наличии всех условий его проведения: • обученный персонал • возможность расшифровки ЭКГ Болезни сердца и сосудов. Руководство Европейского общества кардиологов, 2011
Целесообразность тромболитической терапии При отсутствии возможности проведения первичного ЧКВ, восстановление кровотока в инфаркт-зависимой артерии может быть достигнуто фибринолизисом в пределах 30 мин после первого контакта с пациентом Несмотря на ограниченную эффективность и высокий риск кровотечения, фибринолизис на догоспитальном этапе должен рассматриваться как приоритетный метод лечения, при наличии всех условий его проведения: • обученный персонал • возможность расшифровки ЭКГ Болезни сердца и сосудов. Руководство Европейского общества кардиологов, 2011
 Условия проведения тромболитической терапии При отсутствии противопоказаний необходимо начать проведение фибринолизиса при следующих условиях: Ø Если время от начала ангинозного приступа 4 -6 час, по крайней мере не превышает 12 час; Ø На ЭКГ отмечается подъем сегмента ST >0, l m. V, как мин в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей или появляется новая БЛНПГ Ø Введение тромболитиков оправдано в те же сроки при ЭКГ признаках истинного заднего ИМ (высокие зубцы R в V 1 -V 2 и депрессия ST в V 1 -V 4 с направленным вверх зубцом Т) Проведение фибринолитической терапии возможно после сердечно-легочной реанимации, если ее продолжительность не более 10 мин, нет мозговой симптоматики и переломов ребер. Болезни сердца и сосудов. Руководство Европейского общества кардиологов, 2011
Условия проведения тромболитической терапии При отсутствии противопоказаний необходимо начать проведение фибринолизиса при следующих условиях: Ø Если время от начала ангинозного приступа 4 -6 час, по крайней мере не превышает 12 час; Ø На ЭКГ отмечается подъем сегмента ST >0, l m. V, как мин в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей или появляется новая БЛНПГ Ø Введение тромболитиков оправдано в те же сроки при ЭКГ признаках истинного заднего ИМ (высокие зубцы R в V 1 -V 2 и депрессия ST в V 1 -V 4 с направленным вверх зубцом Т) Проведение фибринолитической терапии возможно после сердечно-легочной реанимации, если ее продолжительность не более 10 мин, нет мозговой симптоматики и переломов ребер. Болезни сердца и сосудов. Руководство Европейского общества кардиологов, 2011
 Абсолютные противопоказания к фибринолитикам üПеренесенный геморрагический инсульт или нарушение мозгового кровообращения неизвестного происхождения. üИшемический инсульт перенесенный в течение последних 6 -ти мес. , за исключением, происшедшего в пределах 3 ч, который может быть пролечен тромболитиками. üНедавняя обширная травма/операция/ повреждение головы (в последние 3 мес). üОпухоль мозга, первичная или метастатическая. üИзменение структуры мозговых сосудов, наличие артериовенозной мальформации, артериальные аневризмы. üПодозрение на расслаивающую аневризму аорты. üЖелудочно-кишечное кровотечение в течение месяца. üНаличие признаков кровотечения или геморрагического диатеза. üПункции в местах не поддающихся сдавлению (н. , биопсия печени, поясничная пункция).
Абсолютные противопоказания к фибринолитикам üПеренесенный геморрагический инсульт или нарушение мозгового кровообращения неизвестного происхождения. üИшемический инсульт перенесенный в течение последних 6 -ти мес. , за исключением, происшедшего в пределах 3 ч, который может быть пролечен тромболитиками. üНедавняя обширная травма/операция/ повреждение головы (в последние 3 мес). üОпухоль мозга, первичная или метастатическая. üИзменение структуры мозговых сосудов, наличие артериовенозной мальформации, артериальные аневризмы. üПодозрение на расслаивающую аневризму аорты. üЖелудочно-кишечное кровотечение в течение месяца. üНаличие признаков кровотечения или геморрагического диатеза. üПункции в местах не поддающихся сдавлению (н. , биопсия печени, поясничная пункция).
 Отосительные противопоказания к фибринолитикам üТранзиторный ишемический приступ в последние 6 мес. üРефрактерная АГ (систолическое АД ≥ 180 мм рт. ст. и/или диастолическое АД ≥ 110 мм рт. ст. ). üПрием антикоагулянтов непрямого действия (варфарин) (чем выше МНО, тем выше риск кровотечения). üСостояние беременности или в течение 1 недели после родов üЗаболевание печени в прогрессирующей стадии. üОбострение язвенной болезни или 12 -ти перстной кишки. üИнфекционный эндокардит. üНеэффективность реанимационных мероприятий. Травматичная или длительная (> 10 мин) сердечно-легочная реанимация. üДля стрептокиназы – предшествующее применение (> 5 дней назад и до одного года и более) или аллергическая реакция на нее.
Отосительные противопоказания к фибринолитикам üТранзиторный ишемический приступ в последние 6 мес. üРефрактерная АГ (систолическое АД ≥ 180 мм рт. ст. и/или диастолическое АД ≥ 110 мм рт. ст. ). üПрием антикоагулянтов непрямого действия (варфарин) (чем выше МНО, тем выше риск кровотечения). üСостояние беременности или в течение 1 недели после родов üЗаболевание печени в прогрессирующей стадии. üОбострение язвенной болезни или 12 -ти перстной кишки. üИнфекционный эндокардит. üНеэффективность реанимационных мероприятий. Травматичная или длительная (> 10 мин) сердечно-легочная реанимация. üДля стрептокиназы – предшествующее применение (> 5 дней назад и до одного года и более) или аллергическая реакция на нее.
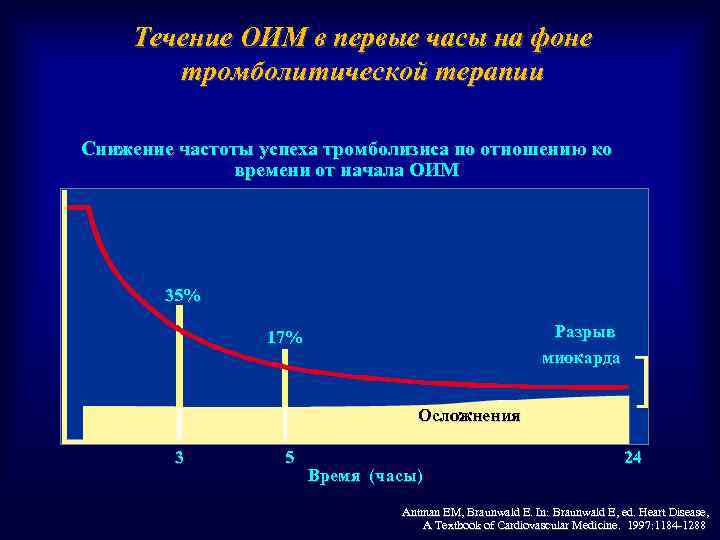 Течение ОИМ в первые часы на фоне тромболитической терапии Снижение частоты успеха тромболизиса по отношению ко времени от начала ОИМ 35% Разрыв миокарда 17% Осложнения 3 5 Время (часы) 24 Antman EM, Braunwald E. In: Braunwald E, ed. Heart Disease, A Textbook of Cardiovascular Medicine. 1997: 1184 -1288
Течение ОИМ в первые часы на фоне тромболитической терапии Снижение частоты успеха тромболизиса по отношению ко времени от начала ОИМ 35% Разрыв миокарда 17% Осложнения 3 5 Время (часы) 24 Antman EM, Braunwald E. In: Braunwald E, ed. Heart Disease, A Textbook of Cardiovascular Medicine. 1997: 1184 -1288
 Недостатки тромболитической терапии при ОИМ (C. Grines, G. Stone, W. O’Neill, 1997) • Возможность проведения тромболизиса только у 2533% пациентов с ОИМ. • 20% сосудов после тромболизиса остаются окклюзированными, а в 45% - отмечается сниженный кровоток (TIMI-2). • Среднее время, необходимое для наступление реперфузии, составляет 45 минут. • Не всегда имеются признаки, надежно отражающие наступление реперфузии. • Возврат ишемии наблюдается в 15 -30% случаев, внутричерепные кровоизлияния - в 0, 5 -1, 5% случаев. • Геморрагические осложнения
Недостатки тромболитической терапии при ОИМ (C. Grines, G. Stone, W. O’Neill, 1997) • Возможность проведения тромболизиса только у 2533% пациентов с ОИМ. • 20% сосудов после тромболизиса остаются окклюзированными, а в 45% - отмечается сниженный кровоток (TIMI-2). • Среднее время, необходимое для наступление реперфузии, составляет 45 минут. • Не всегда имеются признаки, надежно отражающие наступление реперфузии. • Возврат ишемии наблюдается в 15 -30% случаев, внутричерепные кровоизлияния - в 0, 5 -1, 5% случаев. • Геморрагические осложнения
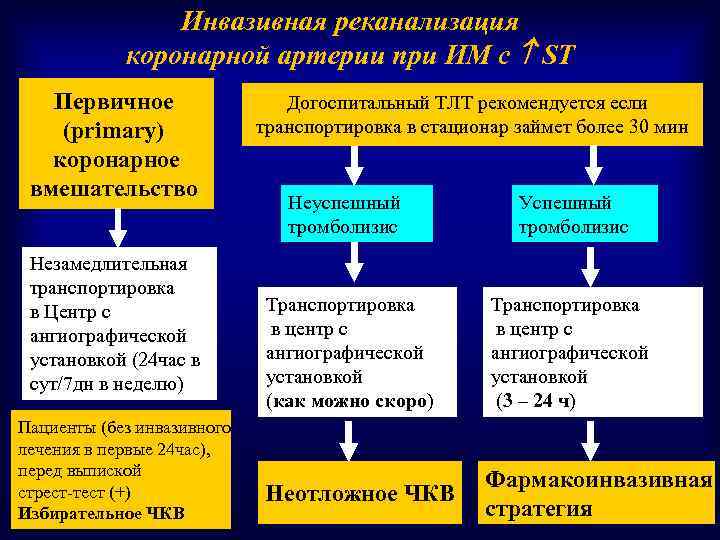 Инвазивная реканализация коронарной артерии при ИМ с ST Первичное (primary) коронарное вмешательство Незамедлительная транспортировка в Центр с ангиографической установкой (24 час в сут/7 дн в неделю) Пациенты (без инвазивного лечения в первые 24 час), перед выпиской стрест-тест (+) Избирательное ЧКВ Догоспитальный ТЛТ рекомендуется если транспортировка в стационар займет более 30 мин Неуспешный тромболизис Успешный тромболизис Транспортировка в центр с ангиографической установкой (как можно скоро) Транспортировка в центр с ангиографической установкой (3 – 24 ч) Неотложное ЧКВ Фармакоинвазивная стратегия
Инвазивная реканализация коронарной артерии при ИМ с ST Первичное (primary) коронарное вмешательство Незамедлительная транспортировка в Центр с ангиографической установкой (24 час в сут/7 дн в неделю) Пациенты (без инвазивного лечения в первые 24 час), перед выпиской стрест-тест (+) Избирательное ЧКВ Догоспитальный ТЛТ рекомендуется если транспортировка в стационар займет более 30 мин Неуспешный тромболизис Успешный тромболизис Транспортировка в центр с ангиографической установкой (как можно скоро) Транспортировка в центр с ангиографической установкой (3 – 24 ч) Неотложное ЧКВ Фармакоинвазивная стратегия
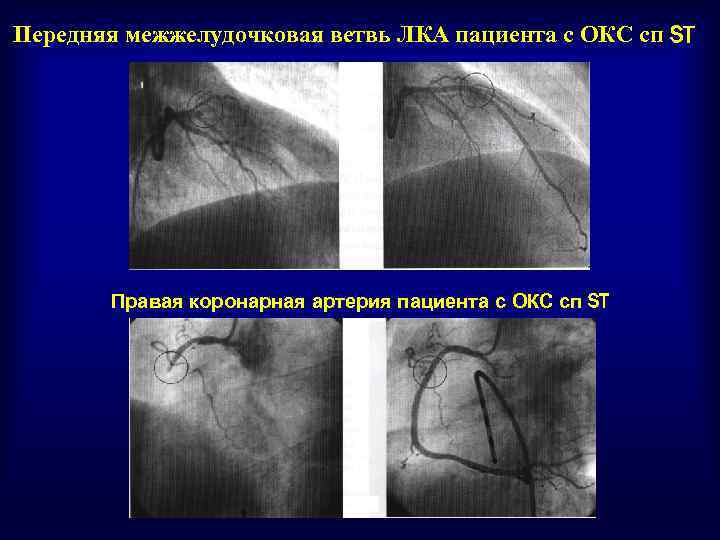 Передняя межжелудочковая ветвь ЛКА пациента с ОКС сп ST Правая коронарная артерия пациента с ОКС сп ST
Передняя межжелудочковая ветвь ЛКА пациента с ОКС сп ST Правая коронарная артерия пациента с ОКС сп ST
 Антитромбоцитарная терапия при реваскуляризации ОКС с подъемом ST Guidelines on myocardial revascularization, ESC/EACTS, 2010 Ацетилсалициловая кислота 150 -300 мг внутрь или 250 -500 мг в/в болюсно , затем 75 -100 мг в сут IВ Прасугрель 60 мг, затем по 10 мг/ сут IВ Тикагрелор 180 мг, затем по 90 мг дважды в сут IВ Клопидогрель в нагрузочной дозе 600 мг, затем в первые две недели *150 мг, затем 75 мг /сут (когда др. недоступны) IС + антагонисты ГП IIb/IIIа (не рекомендуются перед катетеризацией) Абциксимаб Эптифибатид Тирофибан Струйное введение антагонистов ГП IIb/IIIа *Рекомендации ЕОК по лечению ОКС БП SТ, 2011 IIа А IIа В II в В III В
Антитромбоцитарная терапия при реваскуляризации ОКС с подъемом ST Guidelines on myocardial revascularization, ESC/EACTS, 2010 Ацетилсалициловая кислота 150 -300 мг внутрь или 250 -500 мг в/в болюсно , затем 75 -100 мг в сут IВ Прасугрель 60 мг, затем по 10 мг/ сут IВ Тикагрелор 180 мг, затем по 90 мг дважды в сут IВ Клопидогрель в нагрузочной дозе 600 мг, затем в первые две недели *150 мг, затем 75 мг /сут (когда др. недоступны) IС + антагонисты ГП IIb/IIIа (не рекомендуются перед катетеризацией) Абциксимаб Эптифибатид Тирофибан Струйное введение антагонистов ГП IIb/IIIа *Рекомендации ЕОК по лечению ОКС БП SТ, 2011 IIа А IIа В II в В III В
 Антикоагулянтная терапия при реваскуляризации ОКС с подъемом ST Guidelines on myocardial revascularization, ESC/EACTS, 2010 Класс, уровень НФГ 60 МЕ/кг + антагонисты ГП IIb/IIIа) IС Нефракционированный гепарин 60 МЕ/кг АЧТВ) IС Бивалирудин (монотерапия 0, 75 мг/кг, инфузия 1, 75 мг/кг/ч) IВ Фондапаринукс III В Применение антитромбиновых препаратов после выполнения ЧКВ по поводу ИМ с подъемом сегмента ST можно прекратить, за исключением некоторых клинических ситуаций (аневризма, и/или тромб, в полости ЛЖ, ФП, длительный постельный режим, отсроченное извлечение защитного чехла для стента).
Антикоагулянтная терапия при реваскуляризации ОКС с подъемом ST Guidelines on myocardial revascularization, ESC/EACTS, 2010 Класс, уровень НФГ 60 МЕ/кг + антагонисты ГП IIb/IIIа) IС Нефракционированный гепарин 60 МЕ/кг АЧТВ) IС Бивалирудин (монотерапия 0, 75 мг/кг, инфузия 1, 75 мг/кг/ч) IВ Фондапаринукс III В Применение антитромбиновых препаратов после выполнения ЧКВ по поводу ИМ с подъемом сегмента ST можно прекратить, за исключением некоторых клинических ситуаций (аневризма, и/или тромб, в полости ЛЖ, ФП, длительный постельный режим, отсроченное извлечение защитного чехла для стента).
 Длительная медикаментозная терапия Аспирин постоянно (75 -100 мг/день) для всех пациентов, если нет аллергической реакции на введение (I А) Клопидогрель (75 мг/день) на протяжении 12 месяцев или Тикагрелор (90 мг дважды в сутки) независимо от проводившегося лечения в остром периоде (I А), (в зависимости от наличия того или иного препарата). Пероральные антикоагулянты под контролем MHO рекомендованы пациентам при клинических (фибрилляции предсердий, тромбозе ЛЖ, наличии искусственных клапанов сердца). Бета-блокаторы всем больным в первые 24 ч, если нет артериальной гипотонии, брадикардии или кардиогенного шока В дальнейшем перорально всем пациентам, которые чувствительны к этой группе препаратов и не имеют противопоказаний независимо от уровня АД и функции ЛЖ, поскольку они улучшают долгосрочный прогноз (I А). ИАПФ внутрь в первые 24 ч всем пациентам без артериальной гипотонии, острой почечной недостаточности и др. противопоказаний независимо от уровня АД и функции ЛЖ (IIа А). Особенно показано у пациентов с высоким риском (I А). БРА всем пациентам при нечувствительности к терапии ИАПФ при отсутствии противопоказаний. Статины всем пациентам при отсутствии противопоказаний независимо от уровня холестерина. Лечение начинают как можно раньше, уровень ХЛНП < 1, 8 ммоль/л (< 70 мг/мл). показаниях
Длительная медикаментозная терапия Аспирин постоянно (75 -100 мг/день) для всех пациентов, если нет аллергической реакции на введение (I А) Клопидогрель (75 мг/день) на протяжении 12 месяцев или Тикагрелор (90 мг дважды в сутки) независимо от проводившегося лечения в остром периоде (I А), (в зависимости от наличия того или иного препарата). Пероральные антикоагулянты под контролем MHO рекомендованы пациентам при клинических (фибрилляции предсердий, тромбозе ЛЖ, наличии искусственных клапанов сердца). Бета-блокаторы всем больным в первые 24 ч, если нет артериальной гипотонии, брадикардии или кардиогенного шока В дальнейшем перорально всем пациентам, которые чувствительны к этой группе препаратов и не имеют противопоказаний независимо от уровня АД и функции ЛЖ, поскольку они улучшают долгосрочный прогноз (I А). ИАПФ внутрь в первые 24 ч всем пациентам без артериальной гипотонии, острой почечной недостаточности и др. противопоказаний независимо от уровня АД и функции ЛЖ (IIа А). Особенно показано у пациентов с высоким риском (I А). БРА всем пациентам при нечувствительности к терапии ИАПФ при отсутствии противопоказаний. Статины всем пациентам при отсутствии противопоказаний независимо от уровня холестерина. Лечение начинают как можно раньше, уровень ХЛНП < 1, 8 ммоль/л (< 70 мг/мл). показаниях
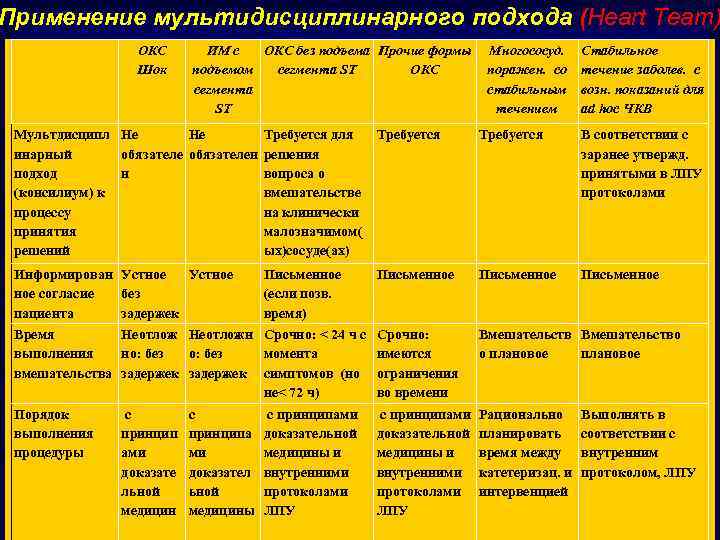 Применение мультидисциплинарного подхода (Heart Team) ОКС Шок ИМ с ОКС без подъема Прочие формы подъемом сегмента ST ОКС сегмента ST Многососуд. поражен. со стабильным течением Стабильное течение заболев. с возн. показаний для ad hoc ЧКВ Мультдисципл Не Не инарный обязателен подход н (консилиум) к процессу принятия решений Требуется для решения вопроса о вмешательстве на клинически малозначимом( ых)сосуде(ах) Требуется В соответствии с заранее утвержд. принятыми в ЛПУ протоколами Информирован Устное ное согласие без пациента задержек Письменное (если позв. время) Письменное Время Неотложн Срочно: < 24 ч с выполнения но: без момента вмешательства задержек симптомов (но не< 72 ч) Срочно: имеются ограничения во времени Вмешательство о плановое Порядок выполнения процедуры с принципами доказательной медицины и внутренними протоколами ЛПУ Рационально планировать время между катетеризац. и интервенцией с принцип ами доказате льной медицин с принципа ми доказател ьной медицины с принципами доказательной медицины и внутренними протоколами ЛПУ Выполнять в соответствии с внутренним протоколом, ЛПУ
Применение мультидисциплинарного подхода (Heart Team) ОКС Шок ИМ с ОКС без подъема Прочие формы подъемом сегмента ST ОКС сегмента ST Многососуд. поражен. со стабильным течением Стабильное течение заболев. с возн. показаний для ad hoc ЧКВ Мультдисципл Не Не инарный обязателен подход н (консилиум) к процессу принятия решений Требуется для решения вопроса о вмешательстве на клинически малозначимом( ых)сосуде(ах) Требуется В соответствии с заранее утвержд. принятыми в ЛПУ протоколами Информирован Устное ное согласие без пациента задержек Письменное (если позв. время) Письменное Время Неотложн Срочно: < 24 ч с выполнения но: без момента вмешательства задержек симптомов (но не< 72 ч) Срочно: имеются ограничения во времени Вмешательство о плановое Порядок выполнения процедуры с принципами доказательной медицины и внутренними протоколами ЛПУ Рационально планировать время между катетеризац. и интервенцией с принцип ами доказате льной медицин с принципа ми доказател ьной медицины с принципами доказательной медицины и внутренними протоколами ЛПУ Выполнять в соответствии с внутренним протоколом, ЛПУ
 Показания к проведению ургентного (ad hoc) ЧКВ v. Пациенты с нестабильными показателями гемодинамики (включая кардиогенный шок). v. Обнаружение клинически-значимого очага поражения у пациентов с ИМ с подъемом сегмента ST или с ОКС без подъема сегмента ST. v. Стабильные пациенты с поражением одного или одновременно нескольких сосудов (за исключением проксимального отдела передней нисходящей ветви ЛКА) vи относительно благоприятной анатомической локализацией поражений (в ПКА; вне просвета огибающей ветви ЛКА; в средних и дистальных отделах передней нисходящей ветви ЛКА). v «Свежие» (не рецидивирующие) поражения. Guidelines on myocardial revascularization, ESC/EACTS, 2010
Показания к проведению ургентного (ad hoc) ЧКВ v. Пациенты с нестабильными показателями гемодинамики (включая кардиогенный шок). v. Обнаружение клинически-значимого очага поражения у пациентов с ИМ с подъемом сегмента ST или с ОКС без подъема сегмента ST. v. Стабильные пациенты с поражением одного или одновременно нескольких сосудов (за исключением проксимального отдела передней нисходящей ветви ЛКА) vи относительно благоприятной анатомической локализацией поражений (в ПКА; вне просвета огибающей ветви ЛКА; в средних и дистальных отделах передней нисходящей ветви ЛКА). v «Свежие» (не рецидивирующие) поражения. Guidelines on myocardial revascularization, ESC/EACTS, 2010
 Показания к отсроченному вмешательству по реваскуляризации миокарда üНеблагоприятное анатомическое расположение имеющихся очагов поражения üХроническая сердечная недостаточность üПочечная недостаточность (СКФ < 60 мл/мин), если предполагается, что общее количество используемого контраста для одновременного выполнения обоих вмешательств (диагностического и лечебного) составит > 4 мл/кг üСтабильные пациенты с многососудистым поражением (в т. ч. и с вовлечением в патологический процесс передней нисходящей ветви ЛКА) üСтабильные пациенты с внутрипросветной локализацией поражений или комплексным поражением передней нисходящей ветви ЛКА Guidelines on myocardial revascularization, ESC/EACTS, 2010
Показания к отсроченному вмешательству по реваскуляризации миокарда üНеблагоприятное анатомическое расположение имеющихся очагов поражения üХроническая сердечная недостаточность üПочечная недостаточность (СКФ < 60 мл/мин), если предполагается, что общее количество используемого контраста для одновременного выполнения обоих вмешательств (диагностического и лечебного) составит > 4 мл/кг üСтабильные пациенты с многососудистым поражением (в т. ч. и с вовлечением в патологический процесс передней нисходящей ветви ЛКА) üСтабильные пациенты с внутрипросветной локализацией поражений или комплексным поражением передней нисходящей ветви ЛКА Guidelines on myocardial revascularization, ESC/EACTS, 2010
 СПАСИБО ЗА ВНИМАНИЕ
СПАСИБО ЗА ВНИМАНИЕ
 Лечение ОКС. Обезболивание Нитроглицерин 0, 4 мг п/я (спрей) при с. АД >90 5 мин Нитроглицерин 0, 4 мг п/я (спрей) при с. АД >90 Немедленно обратиться за помощью 5 мин Нитроглицерин 0, 4 мг п/я (спрей) при с. АД >90 5 мин Морфин, особенно при возбуждении, остром застое в легких В/в (1%-1, 0 мл в 9, 0 мл физ. р-ра) 2 -4 мг + 2 -8 мг каждые 5 -15 мин или 4 -8 мг + 2 мг каждые 5 мин или по 3 -5 мг до купирования боли или побочных + Реперфузия + Устранение гипоксемии + В/в нитраты при с. АД >90 + В/в бетаблокаторы
Лечение ОКС. Обезболивание Нитроглицерин 0, 4 мг п/я (спрей) при с. АД >90 5 мин Нитроглицерин 0, 4 мг п/я (спрей) при с. АД >90 Немедленно обратиться за помощью 5 мин Нитроглицерин 0, 4 мг п/я (спрей) при с. АД >90 5 мин Морфин, особенно при возбуждении, остром застое в легких В/в (1%-1, 0 мл в 9, 0 мл физ. р-ра) 2 -4 мг + 2 -8 мг каждые 5 -15 мин или 4 -8 мг + 2 мг каждые 5 мин или по 3 -5 мг до купирования боли или побочных + Реперфузия + Устранение гипоксемии + В/в нитраты при с. АД >90 + В/в бетаблокаторы
 Лечение ОКС. Бета-адреноблокаторы C первых суток Для устранения симптомов первое введение в/в Метопролол тартарат • сохранение ишемии • тахикардия без СН • тахиаритмия • АД • ОКС без ST высокого риска Длительно Всем без противопоказаний • целесообразность в/в дискутируется Всем без противопоказаний Класс I, доказанность высокая • возможно начало с приема внутрь • если есть сомнения в переносимости, начать с короткодействующего препарата Eur Heart J 2002; 23: 1809 -40; Eur Heart J 2003; 24: 28 -66; JACC 2004; 44: 671 -719; www. acc. org
Лечение ОКС. Бета-адреноблокаторы C первых суток Для устранения симптомов первое введение в/в Метопролол тартарат • сохранение ишемии • тахикардия без СН • тахиаритмия • АД • ОКС без ST высокого риска Длительно Всем без противопоказаний • целесообразность в/в дискутируется Всем без противопоказаний Класс I, доказанность высокая • возможно начало с приема внутрь • если есть сомнения в переносимости, начать с короткодействующего препарата Eur Heart J 2002; 23: 1809 -40; Eur Heart J 2003; 24: 28 -66; JACC 2004; 44: 671 -719; www. acc. org
 Бета-адреноблокаторы при ИМ с ST Относительные противопоказания к бета-блокаторам • умеренная и тяжелая левожелудочковая недостаточность • ЧСС <60, с. АД <100 • признаки периферической гипоперфузии, шок • PQ >0, 24 сек, А-В блокады II-III ст. • активная бронхиальная астма или ХОБЛ Наличие умеренной сердечной недостаточности в ранние сроки ИМ с ST должно препятствовать раннему внутривенному введению бета-адреноблокаторов, пока она не будет скомпенсирована. Однако это серьезное показание к началу [титрования дозы] бета-адреноблокаторов до выписки. Разумно начинать титрование дозы через 24 -48 ч после исчезновения относительных противопоказаний JACC 2004; 44: 671 -719
Бета-адреноблокаторы при ИМ с ST Относительные противопоказания к бета-блокаторам • умеренная и тяжелая левожелудочковая недостаточность • ЧСС <60, с. АД <100 • признаки периферической гипоперфузии, шок • PQ >0, 24 сек, А-В блокады II-III ст. • активная бронхиальная астма или ХОБЛ Наличие умеренной сердечной недостаточности в ранние сроки ИМ с ST должно препятствовать раннему внутривенному введению бета-адреноблокаторов, пока она не будет скомпенсирована. Однако это серьезное показание к началу [титрования дозы] бета-адреноблокаторов до выписки. Разумно начинать титрование дозы через 24 -48 ч после исчезновения относительных противопоказаний JACC 2004; 44: 671 -719
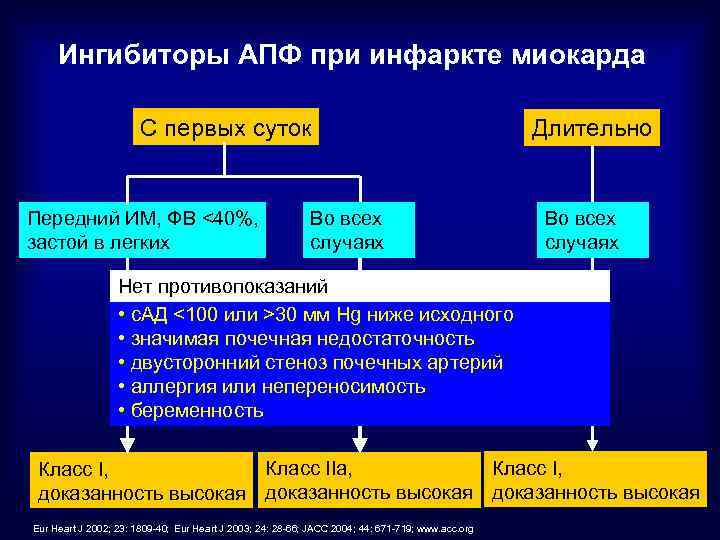 Ингибиторы АПФ при инфаркте миокарда C первых суток Передний ИМ, ФВ <40%, застой в легких Во всех случаях Длительно Во всех случаях Нет противопоказаний • с. АД <100 или >30 мм Hg ниже исходного • значимая почечная недостаточность • двусторонний стеноз почечных артерий • аллергия или непереносимость • беременность Класс I, Класс IIa, Класс I, доказанность высокая Eur Heart J 2002; 23: 1809 -40; Eur Heart J 2003; 24: 28 -66; JACC 2004; 44: 671 -719; www. acc. org
Ингибиторы АПФ при инфаркте миокарда C первых суток Передний ИМ, ФВ <40%, застой в легких Во всех случаях Длительно Во всех случаях Нет противопоказаний • с. АД <100 или >30 мм Hg ниже исходного • значимая почечная недостаточность • двусторонний стеноз почечных артерий • аллергия или непереносимость • беременность Класс I, Класс IIa, Класс I, доказанность высокая Eur Heart J 2002; 23: 1809 -40; Eur Heart J 2003; 24: 28 -66; JACC 2004; 44: 671 -719; www. acc. org
 Нитраты при острых коронарных синдромах Для устранения симптомов • ишемия миокарда • острый застой в легких • необходимость контроля АД Всем в первые 24 -48 ч (и дольше ? ) Нет противопоказаний • с. АД <90 или >30 мм Hg ниже исходного • ЧСС <50 и >100 • подозрение на ИМ правого желудочка • <24 после силденафила, варденафила, <48 ч после тадалафила Класс IIb = целесообразность малоочевидна • п/я (спрей) по 0, 4 мг до 3 -х раз каждые 5 минут • в/в инфузия (5 -200 мкг/мин; среднего АД на 10% у нормотоников, до 30% при гипертензии) • затем внутрь при сохранении ишемии Eur Heart J 2002; 23: 1809 -40; Eur Heart J 2003; 24: 28 -66; JACC 2004; 44: 671 -719; www. acc. org
Нитраты при острых коронарных синдромах Для устранения симптомов • ишемия миокарда • острый застой в легких • необходимость контроля АД Всем в первые 24 -48 ч (и дольше ? ) Нет противопоказаний • с. АД <90 или >30 мм Hg ниже исходного • ЧСС <50 и >100 • подозрение на ИМ правого желудочка • <24 после силденафила, варденафила, <48 ч после тадалафила Класс IIb = целесообразность малоочевидна • п/я (спрей) по 0, 4 мг до 3 -х раз каждые 5 минут • в/в инфузия (5 -200 мкг/мин; среднего АД на 10% у нормотоников, до 30% при гипертензии) • затем внутрь при сохранении ишемии Eur Heart J 2002; 23: 1809 -40; Eur Heart J 2003; 24: 28 -66; JACC 2004; 44: 671 -719; www. acc. org
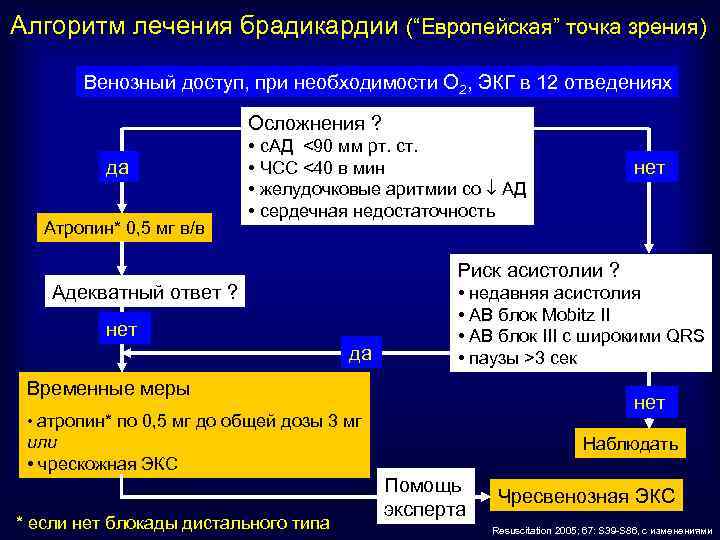 Алгоритм лечения брадикардии (“Европейская” точка зрения) Венозный доступ, при необходимости О 2, ЭКГ в 12 отведениях Осложнения ? да Атропин* 0, 5 мг в/в • с. АД <90 мм рт. ст. • ЧCC <40 в мин • желудочковые аритмии со АД • сердечная недостаточность Риск асистолии ? Адекватный ответ ? нет да • недавняя асистолия • АВ блок Mobitz II • АВ блок III с широкими QRS • паузы >3 сек Временные меры нет • атропин* по 0, 5 мг до общей дозы 3 мг или • чрескожная ЭКС * если нет блокады дистального типа нет Наблюдать Помощь эксперта Чресвенозная ЭКС Resuscitation 2005; 67: S 39 -S 86, с изменениями
Алгоритм лечения брадикардии (“Европейская” точка зрения) Венозный доступ, при необходимости О 2, ЭКГ в 12 отведениях Осложнения ? да Атропин* 0, 5 мг в/в • с. АД <90 мм рт. ст. • ЧCC <40 в мин • желудочковые аритмии со АД • сердечная недостаточность Риск асистолии ? Адекватный ответ ? нет да • недавняя асистолия • АВ блок Mobitz II • АВ блок III с широкими QRS • паузы >3 сек Временные меры нет • атропин* по 0, 5 мг до общей дозы 3 мг или • чрескожная ЭКС * если нет блокады дистального типа нет Наблюдать Помощь эксперта Чресвенозная ЭКС Resuscitation 2005; 67: S 39 -S 86, с изменениями
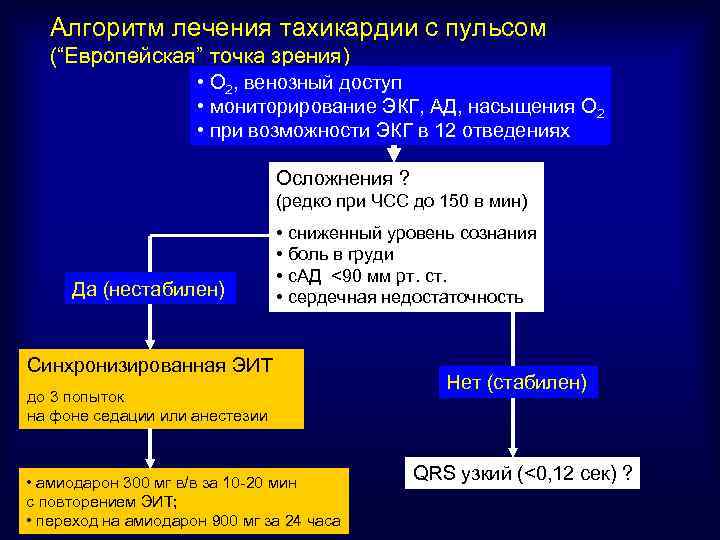 Алгоритм лечения тахикардии с пульсом (“Европейская” точка зрения) • О 2, венозный доступ • мониторирование ЭКГ, АД, насыщения О 2 • при возможности ЭКГ в 12 отведениях Осложнения ? (редко при ЧСС до 150 в мин) Да (нестабилен) • сниженный уровень сознания • боль в груди • с. АД <90 мм рт. ст. • сердечная недостаточность Синхронизированная ЭИТ до 3 попыток на фоне седации или анестезии • амиодарон 300 мг в/в за 10 -20 мин с повторением ЭИТ; • переход на амиодарон 900 мг за 24 часа Нет (стабилен) QRS узкий (<0, 12 сек) ?
Алгоритм лечения тахикардии с пульсом (“Европейская” точка зрения) • О 2, венозный доступ • мониторирование ЭКГ, АД, насыщения О 2 • при возможности ЭКГ в 12 отведениях Осложнения ? (редко при ЧСС до 150 в мин) Да (нестабилен) • сниженный уровень сознания • боль в груди • с. АД <90 мм рт. ст. • сердечная недостаточность Синхронизированная ЭИТ до 3 попыток на фоне седации или анестезии • амиодарон 300 мг в/в за 10 -20 мин с повторением ЭИТ; • переход на амиодарон 900 мг за 24 часа Нет (стабилен) QRS узкий (<0, 12 сек) ?
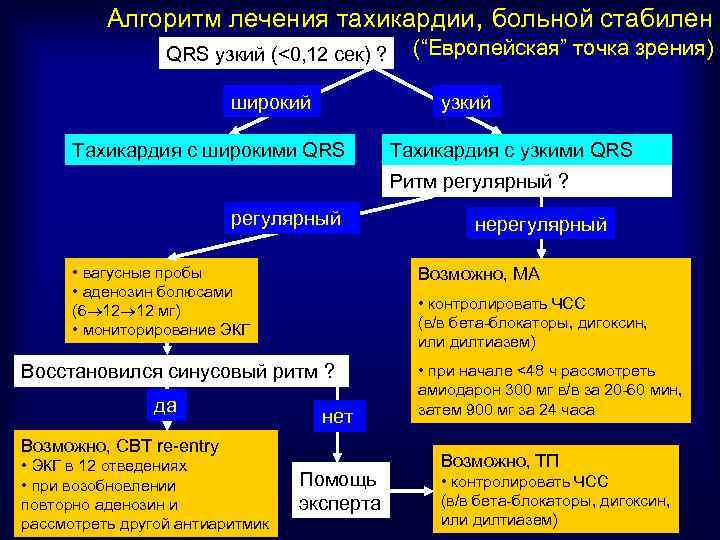 Алгоритм лечения тахикардии, больной стабилен QRS узкий (<0, 12 сек) ? широкий (“Европейская” точка зрения) узкий Тахикардия с широкими QRS Тахикардия с узкими QRS Ритм регулярный ? регулярный • вагусные пробы • аденозин болюсами (6 12 12 мг) • мониторирование ЭКГ Возможно, МА • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем) Восстановился синусовый ритм ? да нет Возможно, СВТ re-entry • ЭКГ в 12 отведениях • при возобновлении повторно аденозин и рассмотреть другой антиаритмик нерегулярный Помощь эксперта • при начале <48 ч рассмотреть амиодарон 300 мг в/в за 20 -60 мин, затем 900 мг за 24 часа Возможно, ТП • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем)
Алгоритм лечения тахикардии, больной стабилен QRS узкий (<0, 12 сек) ? широкий (“Европейская” точка зрения) узкий Тахикардия с широкими QRS Тахикардия с узкими QRS Ритм регулярный ? регулярный • вагусные пробы • аденозин болюсами (6 12 12 мг) • мониторирование ЭКГ Возможно, МА • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем) Восстановился синусовый ритм ? да нет Возможно, СВТ re-entry • ЭКГ в 12 отведениях • при возобновлении повторно аденозин и рассмотреть другой антиаритмик нерегулярный Помощь эксперта • при начале <48 ч рассмотреть амиодарон 300 мг в/в за 20 -60 мин, затем 900 мг за 24 часа Возможно, ТП • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем)
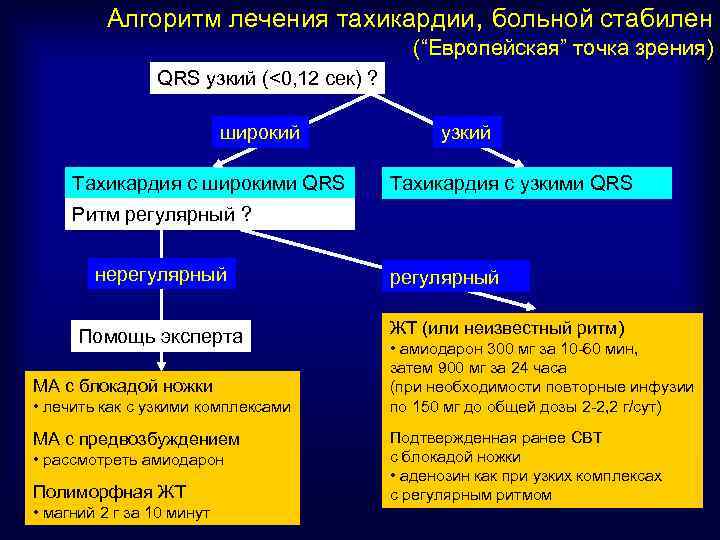 Алгоритм лечения тахикардии, больной стабилен (“Европейская” точка зрения) QRS узкий (<0, 12 сек) ? широкий Тахикардия с широкими QRS узкий Тахикардия с узкими QRS Ритм регулярный ? нерегулярный Помощь эксперта МА с блокадой ножки • лечить как с узкими комплексами МА с предвозбуждением • рассмотреть амиодарон Полиморфная ЖТ • магний 2 г за 10 минут регулярный ЖТ (или неизвестный ритм) • амиодарон 300 мг за 10 -60 мин, затем 900 мг за 24 часа (при необходимости повторные инфузии по 150 мг до общей дозы 2 -2, 2 г/сут) Подтвержденная ранее СВТ с блокадой ножки • аденозин как при узких комплексах с регулярным ритмом
Алгоритм лечения тахикардии, больной стабилен (“Европейская” точка зрения) QRS узкий (<0, 12 сек) ? широкий Тахикардия с широкими QRS узкий Тахикардия с узкими QRS Ритм регулярный ? нерегулярный Помощь эксперта МА с блокадой ножки • лечить как с узкими комплексами МА с предвозбуждением • рассмотреть амиодарон Полиморфная ЖТ • магний 2 г за 10 минут регулярный ЖТ (или неизвестный ритм) • амиодарон 300 мг за 10 -60 мин, затем 900 мг за 24 часа (при необходимости повторные инфузии по 150 мг до общей дозы 2 -2, 2 г/сут) Подтвержденная ранее СВТ с блокадой ножки • аденозин как при узких комплексах с регулярным ритмом
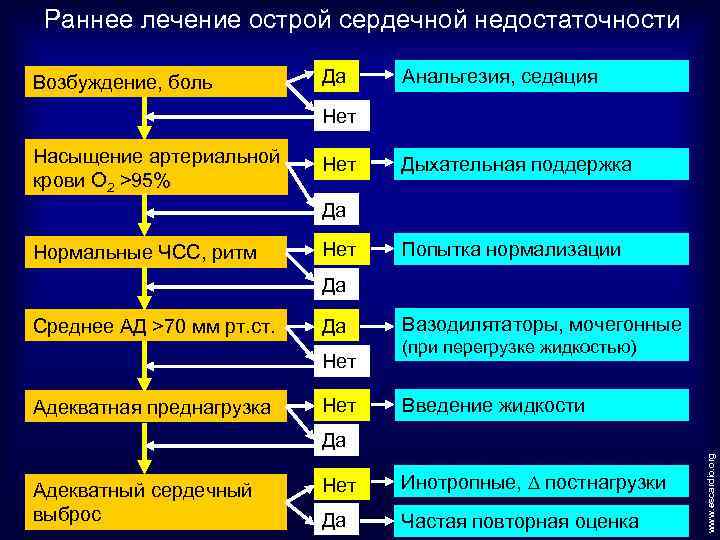 Раннее лечение острой сердечной недостаточности Возбуждение, боль Да Анальгезия, седация Нет Насыщение артериальной крови О 2 >95% Нет Дыхательная поддержка Да Нормальные ЧСС, ритм Нет Попытка нормализации Да Среднее АД >70 мм рт. ст. Да Нет Адекватная преднагрузка Нет Вазодилятаторы, мочегонные (при перегрузке жидкостью) Введение жидкости Адекватный сердечный выброс Нет Инотропные, постнагрузки Да Частая повторная оценка www. escardio. org Да
Раннее лечение острой сердечной недостаточности Возбуждение, боль Да Анальгезия, седация Нет Насыщение артериальной крови О 2 >95% Нет Дыхательная поддержка Да Нормальные ЧСС, ритм Нет Попытка нормализации Да Среднее АД >70 мм рт. ст. Да Нет Адекватная преднагрузка Нет Вазодилятаторы, мочегонные (при перегрузке жидкостью) Введение жидкости Адекватный сердечный выброс Нет Инотропные, постнагрузки Да Частая повторная оценка www. escardio. org Да
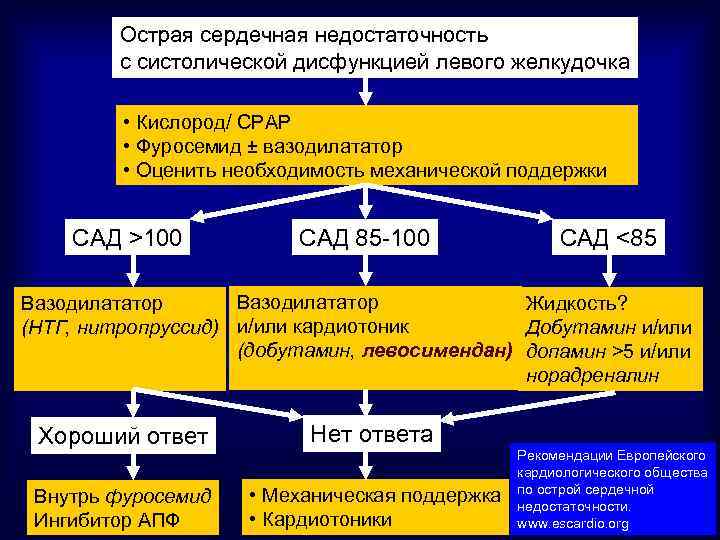 Острая сердечная недостаточность с систолической дисфункцией левого желкудочка • Кислород/ CPAP • Фуросемид ± вазодилататор • Оценить необходимость механической поддержки САД >100 САД 85 -100 САД <85 Вазодилататор Жидкость? (НТГ, нитропруссид) и/или кардиотоник Добутамин и/или (добутамин, левосимендан) допамин >5 и/или норадреналин Хороший ответ Нет ответа Внутрь фуросемид Ингибитор АПФ • Механическая поддержка • Кардиотоники Рекомендации Европейского кардиологического общества по острой сердечной недостаточности. www. escardio. org
Острая сердечная недостаточность с систолической дисфункцией левого желкудочка • Кислород/ CPAP • Фуросемид ± вазодилататор • Оценить необходимость механической поддержки САД >100 САД 85 -100 САД <85 Вазодилататор Жидкость? (НТГ, нитропруссид) и/или кардиотоник Добутамин и/или (добутамин, левосимендан) допамин >5 и/или норадреналин Хороший ответ Нет ответа Внутрь фуросемид Ингибитор АПФ • Механическая поддержка • Кардиотоники Рекомендации Европейского кардиологического общества по острой сердечной недостаточности. www. escardio. org
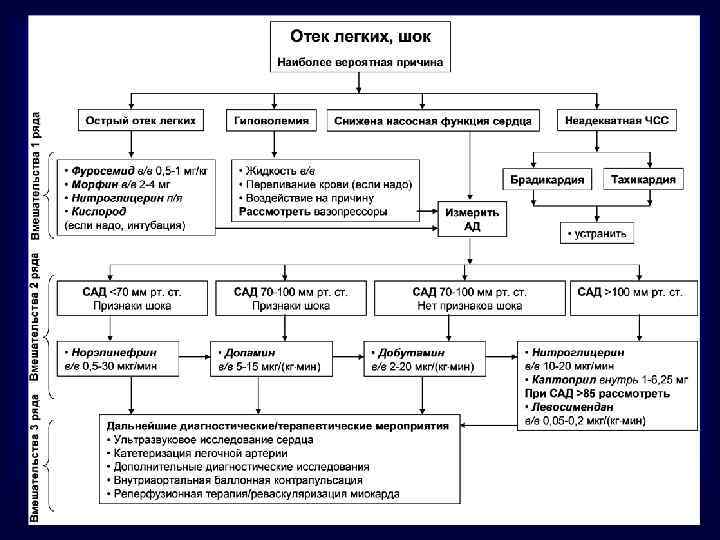
 Что не следует рутинно использовать при обострении КБС • лидокаин для профилактики желудочковых аритмий • соли магния • глюкозо-калиевую смесь с инсулином (“поляризующая” смесь) • блокаторы кальциевых каналов • в/в эналаприлат в первые 24 часа ИМ (возможно, кроме случаев рефрактерной гипертензии)
Что не следует рутинно использовать при обострении КБС • лидокаин для профилактики желудочковых аритмий • соли магния • глюкозо-калиевую смесь с инсулином (“поляризующая” смесь) • блокаторы кальциевых каналов • в/в эналаприлат в первые 24 часа ИМ (возможно, кроме случаев рефрактерной гипертензии)
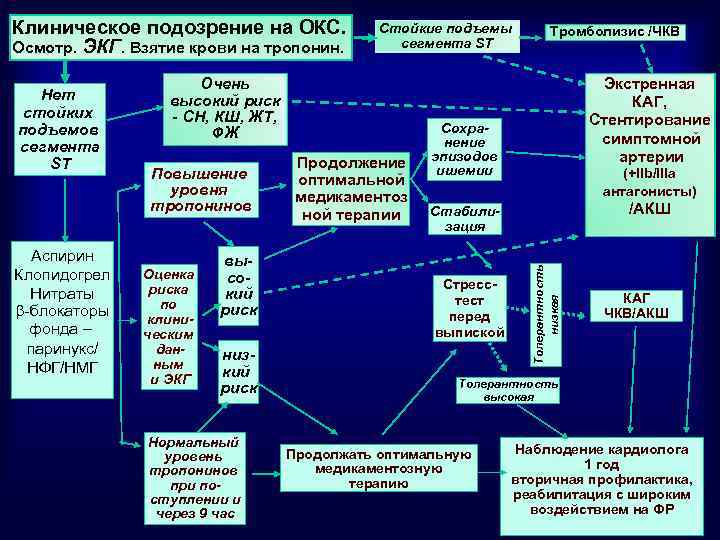 Нет стойких подъемов сегмента ST Аспирин Клопидогрел Нитраты -блокаторы фонда – паринукс/ НФГ/НМГ Стойкие подъемы сегмента ST Очень высокий риск - СН, КШ, ЖТ, ФЖ Повышение уровня тропонинов Оценка риска по клиническим данным и ЭКГ высокий риск низкий риск Нормальный уровень тропонинов при поступлении и через 9 час Продолжение оптимальной медикаментоз ной терапии Тромболизис /ЧКВ Экстренная КАГ, Стентирование симптомной артерии Сохранение эпизодов ишемии (+IIb/IIIa антагонисты) /АКШ Стабилизация Стресстест перед выпиской Толерантность низкая Клиническое подозрение на ОКС. Осмотр. ЭКГ. Взятие крови на тропонин. КАГ ЧКВ/АКШ Толерантность высокая Продолжать оптимальную медикаментозную терапию Наблюдение кардиолога 1 год вторичная профилактика, реабилитация с широким воздействием на ФР
Нет стойких подъемов сегмента ST Аспирин Клопидогрел Нитраты -блокаторы фонда – паринукс/ НФГ/НМГ Стойкие подъемы сегмента ST Очень высокий риск - СН, КШ, ЖТ, ФЖ Повышение уровня тропонинов Оценка риска по клиническим данным и ЭКГ высокий риск низкий риск Нормальный уровень тропонинов при поступлении и через 9 час Продолжение оптимальной медикаментоз ной терапии Тромболизис /ЧКВ Экстренная КАГ, Стентирование симптомной артерии Сохранение эпизодов ишемии (+IIb/IIIa антагонисты) /АКШ Стабилизация Стресстест перед выпиской Толерантность низкая Клиническое подозрение на ОКС. Осмотр. ЭКГ. Взятие крови на тропонин. КАГ ЧКВ/АКШ Толерантность высокая Продолжать оптимальную медикаментозную терапию Наблюдение кардиолога 1 год вторичная профилактика, реабилитация с широким воздействием на ФР
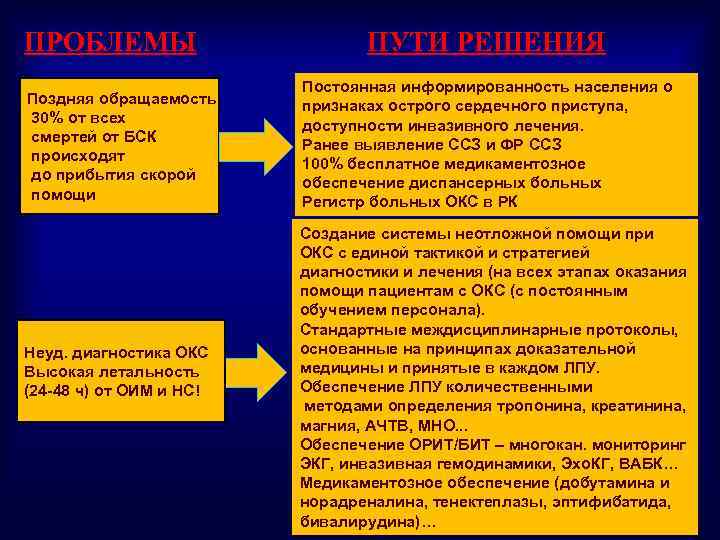 ПРОБЛЕМЫ ПУТИ РЕШЕНИЯ Поздняя обращаемость 30% от всех смертей от БСК происходят до прибытия скорой помощи Постоянная информированность населения о признаках острого сердечного приступа, доступности инвазивного лечения. Ранее выявление ССЗ и ФР ССЗ 100% бесплатное медикаментозное обеспечение диспансерных больных Регистр больных ОКС в РК Неуд. диагностика ОКС Высокая летальность (24 -48 ч) от ОИМ и НС! Создание системы неотложной помощи при ОКС с единой тактикой и стратегией диагностики и лечения (на всех этапах оказания помощи пациентам с ОКС (с постоянным обучением персонала). Стандартные междисциплинарные протоколы, основанные на принципах доказательной медицины и принятые в каждом ЛПУ. Обеспечение ЛПУ количественными методами определения тропонина, креатинина, магния, АЧТВ, МНО. . . Обеспечение ОРИТ/БИТ – многокан. мониторинг ЭКГ, инвазивная гемодинамики, Эхо. КГ, ВАБК… Медикаментозное обеспечение (добутамина и норадреналина, тенектеплазы, эптифибатида, 63 бивалирудина)…
ПРОБЛЕМЫ ПУТИ РЕШЕНИЯ Поздняя обращаемость 30% от всех смертей от БСК происходят до прибытия скорой помощи Постоянная информированность населения о признаках острого сердечного приступа, доступности инвазивного лечения. Ранее выявление ССЗ и ФР ССЗ 100% бесплатное медикаментозное обеспечение диспансерных больных Регистр больных ОКС в РК Неуд. диагностика ОКС Высокая летальность (24 -48 ч) от ОИМ и НС! Создание системы неотложной помощи при ОКС с единой тактикой и стратегией диагностики и лечения (на всех этапах оказания помощи пациентам с ОКС (с постоянным обучением персонала). Стандартные междисциплинарные протоколы, основанные на принципах доказательной медицины и принятые в каждом ЛПУ. Обеспечение ЛПУ количественными методами определения тропонина, креатинина, магния, АЧТВ, МНО. . . Обеспечение ОРИТ/БИТ – многокан. мониторинг ЭКГ, инвазивная гемодинамики, Эхо. КГ, ВАБК… Медикаментозное обеспечение (добутамина и норадреналина, тенектеплазы, эптифибатида, 63 бивалирудина)…
 СПАСИБО ЗА ВНИМАНИЕ
СПАСИБО ЗА ВНИМАНИЕ


