52efe9d0ae4a6e2bb3c0dcc8f8b6d25c.ppt
- Количество слайдов: 65
 Stratégie diagnostique d'une tumeur graisseuse O. Rouvière Service d'Imagerie Urinaire et Vasculaire Hôpital E. Herriot - Lyon
Stratégie diagnostique d'une tumeur graisseuse O. Rouvière Service d'Imagerie Urinaire et Vasculaire Hôpital E. Herriot - Lyon
 Plan 1. Rappels sur l'AML – Histologie, épidémiologie, histoire naturelle, etc… 2. Aspect typique en imagerie 3. Questions pratiques – Une tumeur hyperéchogène est-elle toujours un AML ? – Quand faut-il pratiquer un scanner devant une tumeur hyper- échogène ? – L'absence de graisse élimine-t-elle l'AML ? – La présence de graisse élimine-t-elle une lésion maligne ?
Plan 1. Rappels sur l'AML – Histologie, épidémiologie, histoire naturelle, etc… 2. Aspect typique en imagerie 3. Questions pratiques – Une tumeur hyperéchogène est-elle toujours un AML ? – Quand faut-il pratiquer un scanner devant une tumeur hyper- échogène ? – L'absence de graisse élimine-t-elle l'AML ? – La présence de graisse élimine-t-elle une lésion maligne ?
 1. Rappels sur l'angiomyolipome
1. Rappels sur l'angiomyolipome
 Rappels histologiques l Tumeur bénigne, membre de la famille de tumeurs dérivées de la "Perivascular Epithelioid Cell" (PEC) l Famille complexe: – Tumeurs de type épithélial : tumeurs à cellules claires du poumon et du pancréas, AML épithélioïdes, PEComes viscéraux – Tumeurs de type mésenchymateux: AML, Lymphangioleiomyomatose pulmonaire, rhabdomyome cardiaque… l Elément commun: expression de marqueurs mélanocytiques – HMB-45 – Melan A/Mart-1 – Microophtalmia transcription factor, etc… Eble JN et al, Semin Diagn Pathol 1998; 15: 21 Bonsib SM et al, Human Pathology 2009; 40: 374
Rappels histologiques l Tumeur bénigne, membre de la famille de tumeurs dérivées de la "Perivascular Epithelioid Cell" (PEC) l Famille complexe: – Tumeurs de type épithélial : tumeurs à cellules claires du poumon et du pancréas, AML épithélioïdes, PEComes viscéraux – Tumeurs de type mésenchymateux: AML, Lymphangioleiomyomatose pulmonaire, rhabdomyome cardiaque… l Elément commun: expression de marqueurs mélanocytiques – HMB-45 – Melan A/Mart-1 – Microophtalmia transcription factor, etc… Eble JN et al, Semin Diagn Pathol 1998; 15: 21 Bonsib SM et al, Human Pathology 2009; 40: 374
 Rappels histologiques l Trois composants: – Adipocytes, typiquement normaux – Cellules musculaires lisses – Vaisseaux dysmorphiques: l Parois épaisses mais faible contenu en élastine : plus fragiles l Micro-anévrysmes l Proportion et disposition variables des 3 composants – AML Mono, bi, ou triphasiques
Rappels histologiques l Trois composants: – Adipocytes, typiquement normaux – Cellules musculaires lisses – Vaisseaux dysmorphiques: l Parois épaisses mais faible contenu en élastine : plus fragiles l Micro-anévrysmes l Proportion et disposition variables des 3 composants – AML Mono, bi, ou triphasiques
 Rappels histologiques l Forme épithélioïde: – Exceptionnelle – Prédominance de cellules musculaires épithélioïdes – Potentiel malin mais comportement pas toujours très agressif – Explication des tumeurs du rein de la sclérose tubéreuse de Bourneville? (1) – Pas de définition histologique claire l Proposition récente: Au moins 5% de composant épithélioïde (1) Eble JN et al, Semin Diagn Pathol 1998; 15: 21 (2) Lane BR et al, J Urol 2008; 180: 836
Rappels histologiques l Forme épithélioïde: – Exceptionnelle – Prédominance de cellules musculaires épithélioïdes – Potentiel malin mais comportement pas toujours très agressif – Explication des tumeurs du rein de la sclérose tubéreuse de Bourneville? (1) – Pas de définition histologique claire l Proposition récente: Au moins 5% de composant épithélioïde (1) Eble JN et al, Semin Diagn Pathol 1998; 15: 21 (2) Lane BR et al, J Urol 2008; 180: 836
 Prévalence l Série autopsique (1) : – 8501 autopsies – 27 patients avec AML (0. 3%) – 2 hommes et 25 femmes l Dépistage échographique (2) : – 17000 patients – 0. 1% chez l'homme – 0. 22% chez la femme (1) Hajdu et al, J Urol 1969; 102: 396 (2) Fujii et al, Eur Urol 1995; 27: 124
Prévalence l Série autopsique (1) : – 8501 autopsies – 27 patients avec AML (0. 3%) – 2 hommes et 25 femmes l Dépistage échographique (2) : – 17000 patients – 0. 1% chez l'homme – 0. 22% chez la femme (1) Hajdu et al, J Urol 1969; 102: 396 (2) Fujii et al, Eur Urol 1995; 27: 124
 Formes cliniques l Forme sporadique (80%): – l Tumeur solitaire ou tumeurs peu nombreuses et plutôt unilatérales Forme associée à la Sclérose Tubéreuse de Bourneville ou à la LAM (20%): – Au moins 50% des patients atteints de STB(1 -4) l – Généralement multiples et bilatéraux 32 -88% des patientes atteintes de LAM(5, 6, 7) l Distinction LAM sporadique / LAM STB – Two-hit hypothesis – Complications plus fréquentes: l 44% vs 14% (8) (1) Cook JA et al, J Med Genet 1996; 33: 480 -484 (2) Webb DW et al, Br J Urol 1994; 74: 151 (3) Rakowski SB et al, Kidney Int 2006; 70: 1777 (4) O'Callaghan FJ et al, BJU Int 2004; 94: 853 (5) Ryu JH et al, Am J Respi Crit Care Med 2006; 173: 105 (6) Urban et al, Medicine 1999; 78: 321 (7) Avila NA et al, Radiology 2000; 216: 147 (8) Nelson et al, J Urol 2002; 168: 1315
Formes cliniques l Forme sporadique (80%): – l Tumeur solitaire ou tumeurs peu nombreuses et plutôt unilatérales Forme associée à la Sclérose Tubéreuse de Bourneville ou à la LAM (20%): – Au moins 50% des patients atteints de STB(1 -4) l – Généralement multiples et bilatéraux 32 -88% des patientes atteintes de LAM(5, 6, 7) l Distinction LAM sporadique / LAM STB – Two-hit hypothesis – Complications plus fréquentes: l 44% vs 14% (8) (1) Cook JA et al, J Med Genet 1996; 33: 480 -484 (2) Webb DW et al, Br J Urol 1994; 74: 151 (3) Rakowski SB et al, Kidney Int 2006; 70: 1777 (4) O'Callaghan FJ et al, BJU Int 2004; 94: 853 (5) Ryu JH et al, Am J Respi Crit Care Med 2006; 173: 105 (6) Urban et al, Medicine 1999; 78: 321 (7) Avila NA et al, Radiology 2000; 216: 147 (8) Nelson et al, J Urol 2002; 168: 1315
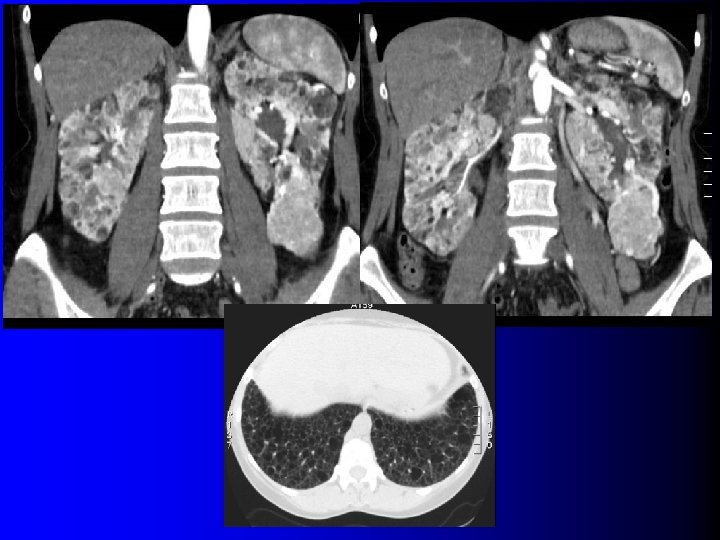
 Formes cliniques l European Respiratory Society (2009) – Chez les patients avec un angiomyolipome unilatéral, sans signes cliniques de STB et sans symptômes pulmonaires une recherche de LAM par scanner thoracique peut être réalisée – Chez les patients avec des angiomyolipomes bilatéraux, une recherche de STB et de LAM doit être pratiquée
Formes cliniques l European Respiratory Society (2009) – Chez les patients avec un angiomyolipome unilatéral, sans signes cliniques de STB et sans symptômes pulmonaires une recherche de LAM par scanner thoracique peut être réalisée – Chez les patients avec des angiomyolipomes bilatéraux, une recherche de STB et de LAM doit être pratiquée
 Vitesse de croissance l Diversement appréciée (1) – 0. 37 cm / an (2) – < 0. 5 cm sur 52 mois (3) – < 0. 5 cm / an (fourchette: 0. 2 -0. 95 cm) (4) l Croissance plus rapide en cas de STB: – 5% / an versus 18% / an (4) – Surtout chez les enfants et adolescents l Jusqu'à plus de 4 cm en un an (5) – Plateau à l'âge adulte ? l Rôle de la stimulation hormonale ? – Croissance pendant la grossesse l Les taux de croissance des AML chevauchent ceux du cancer du rein (0. 1 -0. 46 cm/an) (6 -8) (1) Patel U, Clin Radiol 2005; 60: 665 (2) Steiner MS, J Urol 1993; 150: 1782 (3) Höbarth K et al, Eur Urol 1993; 24: 239 (4) Lemaitre L et al, Radiology 1995; 197: 598 (5) Ewalt DH et al, J Urol 1998; 160: 141 (6) Bosniak MA et al, Radiology 1995; 197: 589 (7) Volpe A et al, Cancer 2004; 100: 738 (8) Kassouf W et al, J Urol 2004; 171: 111
Vitesse de croissance l Diversement appréciée (1) – 0. 37 cm / an (2) – < 0. 5 cm sur 52 mois (3) – < 0. 5 cm / an (fourchette: 0. 2 -0. 95 cm) (4) l Croissance plus rapide en cas de STB: – 5% / an versus 18% / an (4) – Surtout chez les enfants et adolescents l Jusqu'à plus de 4 cm en un an (5) – Plateau à l'âge adulte ? l Rôle de la stimulation hormonale ? – Croissance pendant la grossesse l Les taux de croissance des AML chevauchent ceux du cancer du rein (0. 1 -0. 46 cm/an) (6 -8) (1) Patel U, Clin Radiol 2005; 60: 665 (2) Steiner MS, J Urol 1993; 150: 1782 (3) Höbarth K et al, Eur Urol 1993; 24: 239 (4) Lemaitre L et al, Radiology 1995; 197: 598 (5) Ewalt DH et al, J Urol 1998; 160: 141 (6) Bosniak MA et al, Radiology 1995; 197: 589 (7) Volpe A et al, Cancer 2004; 100: 738 (8) Kassouf W et al, J Urol 2004; 171: 111
 Possibilité de métastases ? l Possibilité de développement de: – Thrombus tumoral – Métastases ganglionnaires – Métastases viscérales (poumon, foie, pelvis) l Rares l AML épithélioïdes ? l Très peu de récidives après chirurgie l LAM: rôle de micro-métastases à partir des AML rénaux ? ? (1) Nelson CP, J Urol 2002; 168: 1315 (2) Lane BR, J Urol 2008; 180: 836 (3) Christiano AP, J Urol 1999; 161: 1900
Possibilité de métastases ? l Possibilité de développement de: – Thrombus tumoral – Métastases ganglionnaires – Métastases viscérales (poumon, foie, pelvis) l Rares l AML épithélioïdes ? l Très peu de récidives après chirurgie l LAM: rôle de micro-métastases à partir des AML rénaux ? ? (1) Nelson CP, J Urol 2002; 168: 1315 (2) Lane BR, J Urol 2008; 180: 836 (3) Christiano AP, J Urol 1999; 161: 1900
 2. Aspect typique en imagerie
2. Aspect typique en imagerie
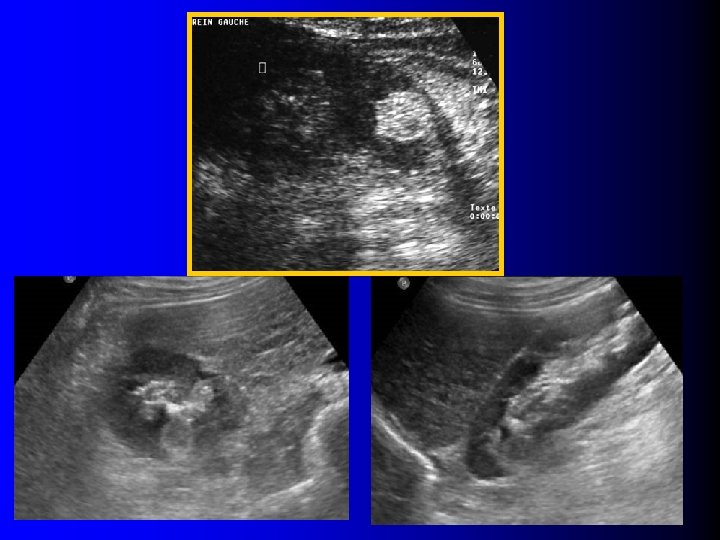
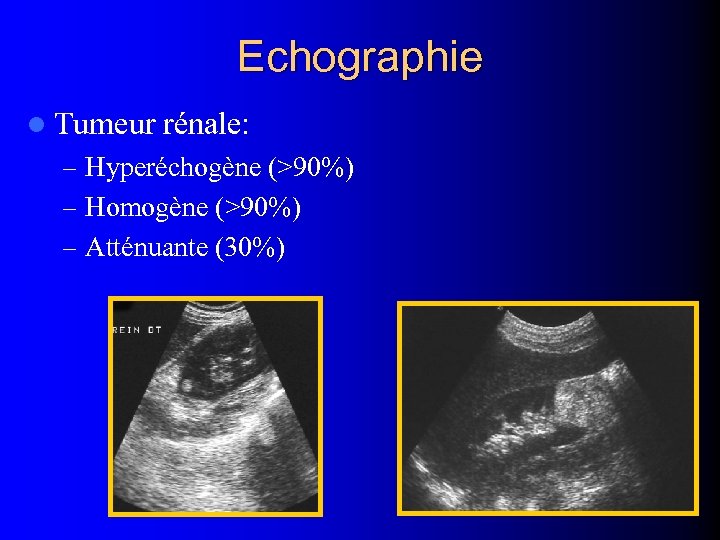 Echographie l Tumeur rénale: – Hyperéchogène (>90%) – Homogène (>90%) – Atténuante (30%)
Echographie l Tumeur rénale: – Hyperéchogène (>90%) – Homogène (>90%) – Atténuante (30%)
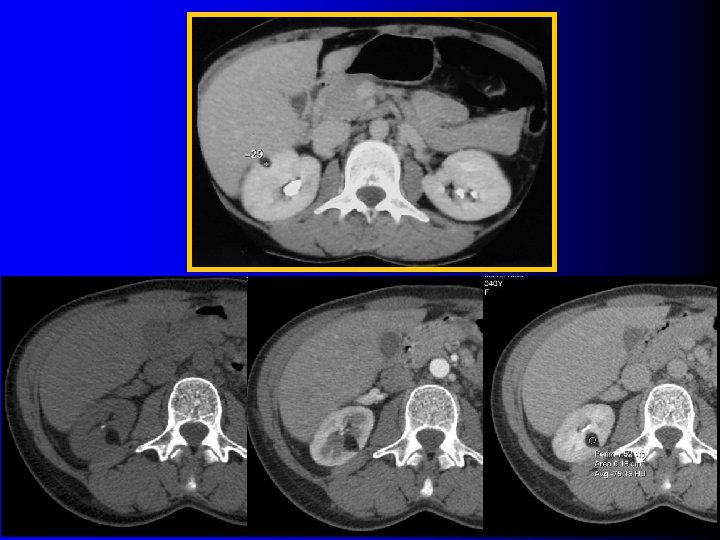
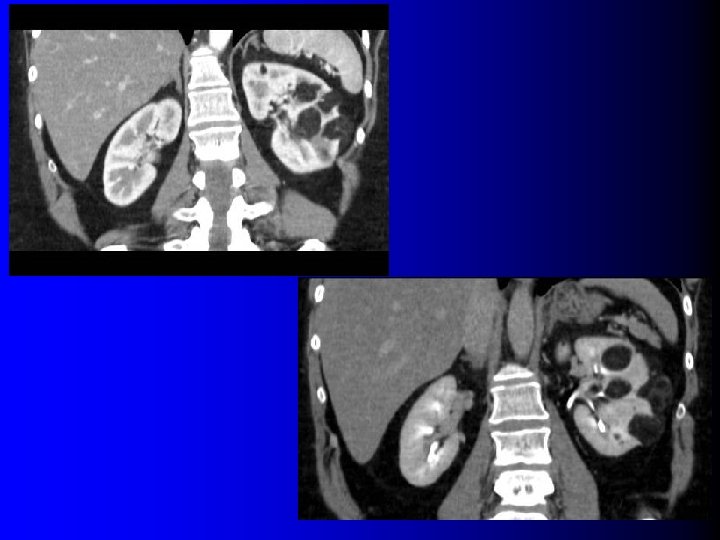
 Tomodensitométrie Tumeur hypervasculaire avec plages de densité graisseuse (-10 UH à -100 UH) l l Intérêt : – Diagnostique – Thérapeutique : l Taille exacte l Localisation l Importance du contingent vasculaire l Technique d'examen rigoureuse: – Minimiser les effets de volume partiel l Coupes fines (millimétriques) l Examen sans injection
Tomodensitométrie Tumeur hypervasculaire avec plages de densité graisseuse (-10 UH à -100 UH) l l Intérêt : – Diagnostique – Thérapeutique : l Taille exacte l Localisation l Importance du contingent vasculaire l Technique d'examen rigoureuse: – Minimiser les effets de volume partiel l Coupes fines (millimétriques) l Examen sans injection
 Tomodensitométrie l Meilleur seuil de densité ? – Simpson E & Patel U, Clin Radiol 2006; 61: 410 l 22 AML prouvés histologiquement l 3 seuils étudiés: 0 UH, -10 UH et -20 UH – 0 UH Se: 77% ; Spe: 97% – -10 UH Se: 73% ; Spe: 100% – -20 UH Se: 50% ; Spe: 100%
Tomodensitométrie l Meilleur seuil de densité ? – Simpson E & Patel U, Clin Radiol 2006; 61: 410 l 22 AML prouvés histologiquement l 3 seuils étudiés: 0 UH, -10 UH et -20 UH – 0 UH Se: 77% ; Spe: 97% – -10 UH Se: 73% ; Spe: 100% – -20 UH Se: 50% ; Spe: 100%
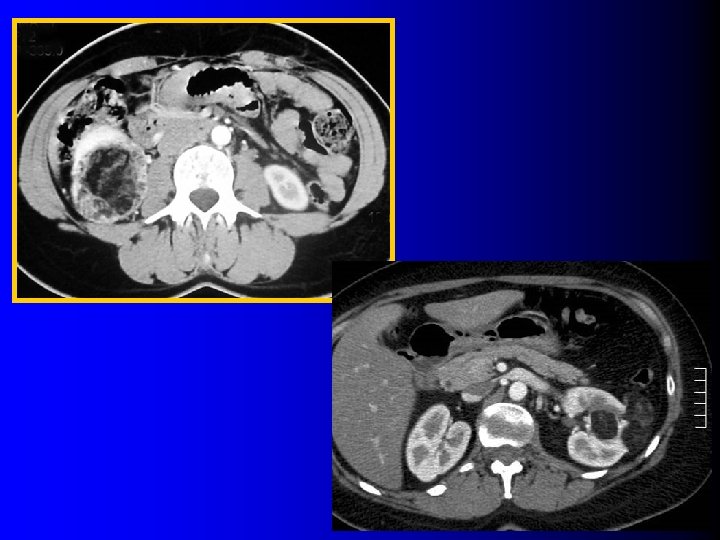
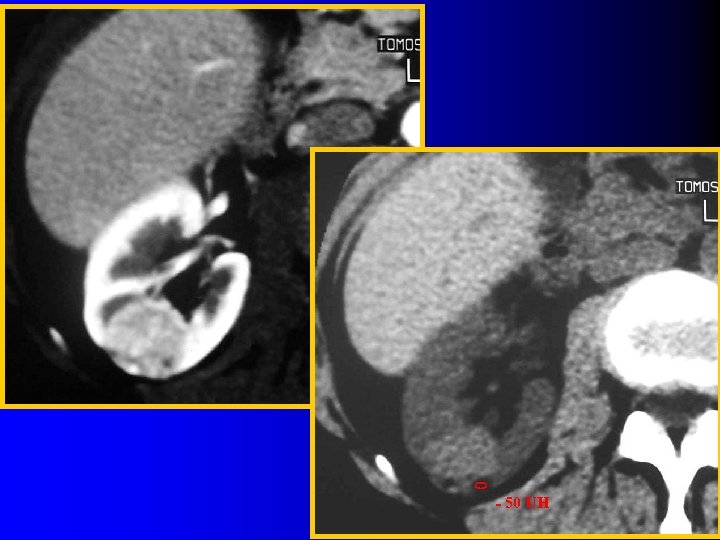 - 50 UH
- 50 UH
 Intérêt de l'IRM? l Présence de graisse: – Hypersignal T 1 disparaissant après saturation de graisse – Déplacement chimique : India Ink artifact l Peu pratiquée en première intention – Grossesse – TDM non conclusive ?
Intérêt de l'IRM? l Présence de graisse: – Hypersignal T 1 disparaissant après saturation de graisse – Déplacement chimique : India Ink artifact l Peu pratiquée en première intention – Grossesse – TDM non conclusive ?
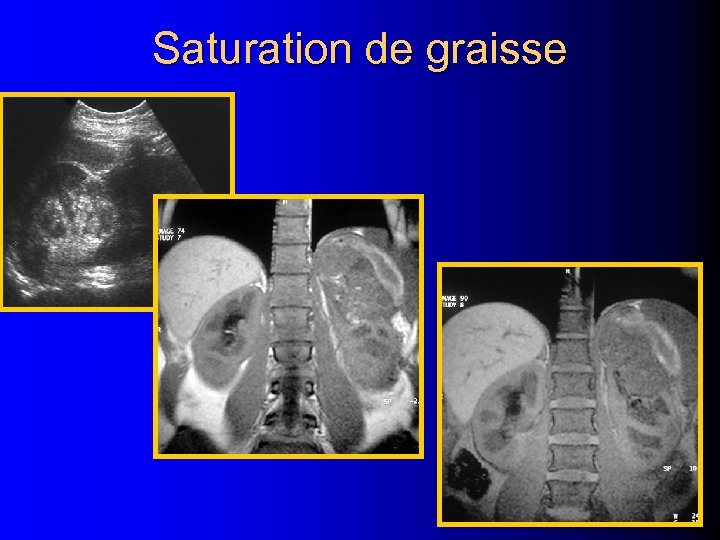 Saturation de graisse
Saturation de graisse
 India Ink artifact l Perte de signal linéaire à la jonction graisse /eau – A la jonction tumeur / parenchyme – Dans la tumeur entre les plages graisseuses et non graisseuses Israel GM et al, AJR 2005; 184: 1808
India Ink artifact l Perte de signal linéaire à la jonction graisse /eau – A la jonction tumeur / parenchyme – Dans la tumeur entre les plages graisseuses et non graisseuses Israel GM et al, AJR 2005; 184: 1808
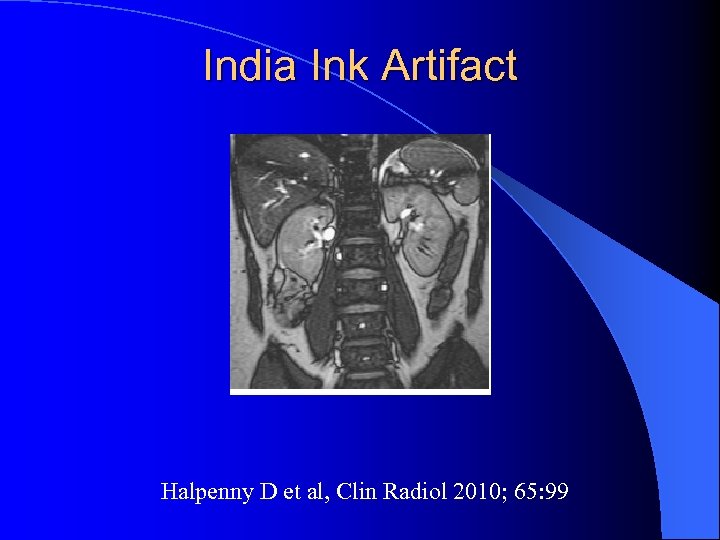 India Ink Artifact Halpenny D et al, Clin Radiol 2010; 65: 99
India Ink Artifact Halpenny D et al, Clin Radiol 2010; 65: 99
 3. Questions pratiques 3. 1. Une tumeur hyperéchogène est-elle toujours un AML ?
3. Questions pratiques 3. 1. Une tumeur hyperéchogène est-elle toujours un AML ?
 l NON l Environ 8% des adénocarcinomes à cellules claires seraient hyperéchogènes Siegel CL et al, Radiology 1996; 198: 789 Hélénon O et al, Radiographics 1997; 17: 129
l NON l Environ 8% des adénocarcinomes à cellules claires seraient hyperéchogènes Siegel CL et al, Radiology 1996; 198: 789 Hélénon O et al, Radiographics 1997; 17: 129
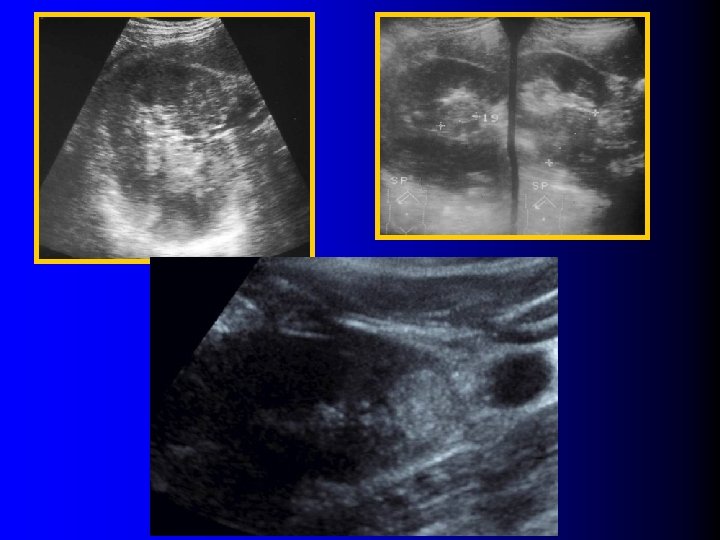
 Tumeur hyperéchogène l Indices de malignité – – – l Hyperéchogénicité moins prononcée Anneau périphérique hypo-échogène Caractère très hétérogène ou micro-kystique Calcifications Croissance rapide ? Indices de bénignité – Homogénéité – Caractère atténuant Siegel CL et al, Radiology 1996; 198: 789 Halpenny D et al Clin Radiol 2010; 65: 99
Tumeur hyperéchogène l Indices de malignité – – – l Hyperéchogénicité moins prononcée Anneau périphérique hypo-échogène Caractère très hétérogène ou micro-kystique Calcifications Croissance rapide ? Indices de bénignité – Homogénéité – Caractère atténuant Siegel CL et al, Radiology 1996; 198: 789 Halpenny D et al Clin Radiol 2010; 65: 99
 3. Questions pratiques 3. 2. Quand faut-il pratiquer un scanner devant une tumeur hyper-échogène ?
3. Questions pratiques 3. 2. Quand faut-il pratiquer un scanner devant une tumeur hyper-échogène ?
 Exploration TDM des tumeurs hyper-échogènes l Toujours surveiller l Indication de TDM à nuancer en fonction de la taille(1) – Probabilité de trouver de la graisse – Incidence thérapeutique – Risque métastatique (1) Mindell HJ, AJR 1996; 167: 1590
Exploration TDM des tumeurs hyper-échogènes l Toujours surveiller l Indication de TDM à nuancer en fonction de la taille(1) – Probabilité de trouver de la graisse – Incidence thérapeutique – Risque métastatique (1) Mindell HJ, AJR 1996; 167: 1590
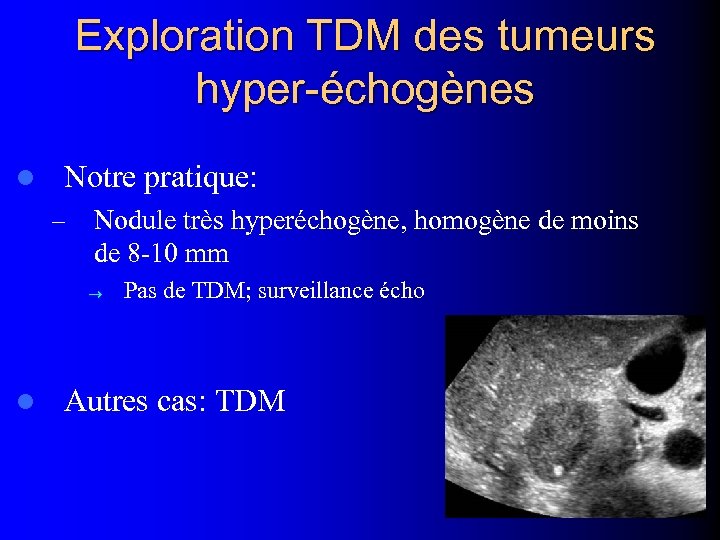 Exploration TDM des tumeurs hyper-échogènes l Notre pratique: – Nodule très hyperéchogène, homogène de moins de 8 -10 mm l Pas de TDM; surveillance écho Autres cas: TDM
Exploration TDM des tumeurs hyper-échogènes l Notre pratique: – Nodule très hyperéchogène, homogène de moins de 8 -10 mm l Pas de TDM; surveillance écho Autres cas: TDM
 3. Questions pratiques 3. 3. L'absence de graisse élimine-t-elle l'AML ?
3. Questions pratiques 3. 3. L'absence de graisse élimine-t-elle l'AML ?
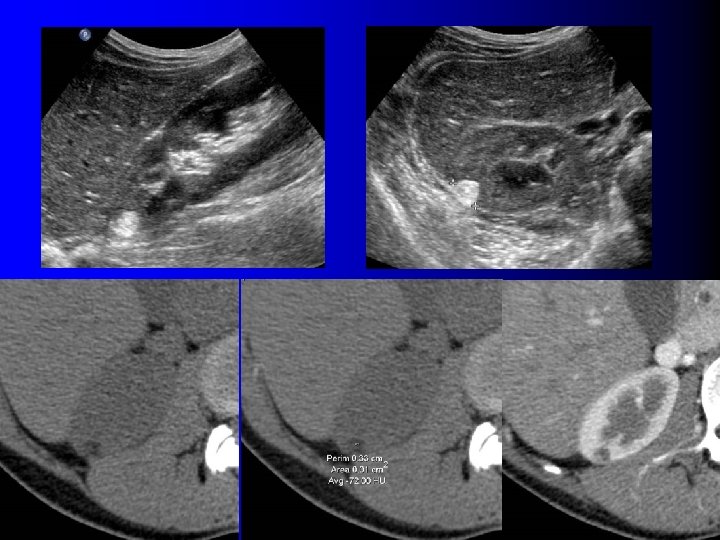
 AML sans graisse l NON l AML: histologie "surprise" dans 2. 5% à 5% des tumorectomies / néphrectomies (1, 2) l Absence de graisse en TDM: – Contingent graisseux très minoritaire (AML "monophasiques") l l Souvent uniquement musculaires, peu vasculaires Graisse < 5% – Contingent graisseux intimement mêlé aux autres : pas de densité graisseuse en TDM (1) Milner J et al, J Urol 2006; 176: 905 (2) Lane B et al, J Urol 2008; 180: 836
AML sans graisse l NON l AML: histologie "surprise" dans 2. 5% à 5% des tumorectomies / néphrectomies (1, 2) l Absence de graisse en TDM: – Contingent graisseux très minoritaire (AML "monophasiques") l l Souvent uniquement musculaires, peu vasculaires Graisse < 5% – Contingent graisseux intimement mêlé aux autres : pas de densité graisseuse en TDM (1) Milner J et al, J Urol 2006; 176: 905 (2) Lane B et al, J Urol 2008; 180: 836
 Age, sexe, taille tumorale l Age et sexe: – – l AML plus fréquent chez la femme jeune (< 40 ans) Cancer: homme, plus âgé (> 50 ans) Reste peu discriminant (1) Attention à ne pas sous-estimer le diagnostic d'AML chez l'homme ! (2) Taille tumorale: – Taille moyenne des AML sans graisse l 20 -35 mm (2 -4) – Surtout un problème de "petites" masses (1) Kim JK et al, Radiology 2006; 239: 174 (2) Berger J et al, Prog Urol (in press) (3) Kim JK et al, Radiology 2004; 230: 677 (4) Milner J et al, J Urol 2006; 176: 905 (5) Catalano OA et al, Radiology 2008; 247: 738
Age, sexe, taille tumorale l Age et sexe: – – l AML plus fréquent chez la femme jeune (< 40 ans) Cancer: homme, plus âgé (> 50 ans) Reste peu discriminant (1) Attention à ne pas sous-estimer le diagnostic d'AML chez l'homme ! (2) Taille tumorale: – Taille moyenne des AML sans graisse l 20 -35 mm (2 -4) – Surtout un problème de "petites" masses (1) Kim JK et al, Radiology 2006; 239: 174 (2) Berger J et al, Prog Urol (in press) (3) Kim JK et al, Radiology 2004; 230: 677 (4) Milner J et al, J Urol 2006; 176: 905 (5) Catalano OA et al, Radiology 2008; 247: 738
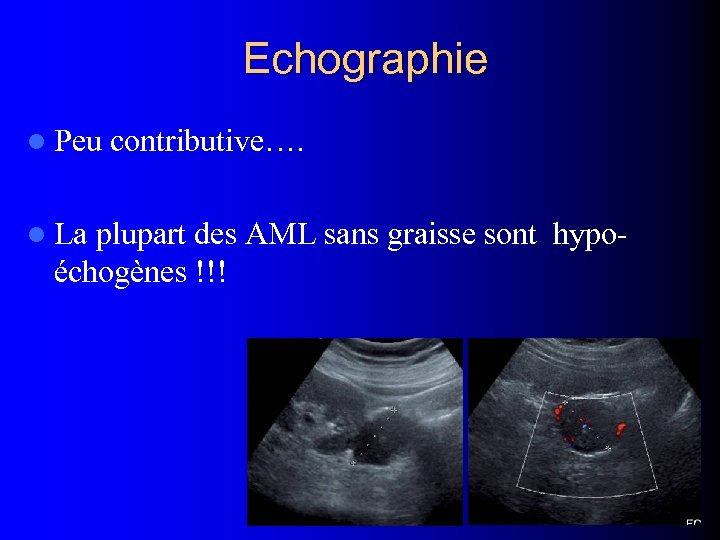 Echographie l Peu l La contributive…. plupart des AML sans graisse sont hypoéchogènes !!!
Echographie l Peu l La contributive…. plupart des AML sans graisse sont hypoéchogènes !!!
 TDM: présence de calcifications l Jamais dans les AML l Très évocateur de cancer l Kim JK et al, Radiology 2004; 230: 677 – 19 AMLs sans graisse, 62 cancers – Calcifications l AML: 0% l Cancer: 13%
TDM: présence de calcifications l Jamais dans les AML l Très évocateur de cancer l Kim JK et al, Radiology 2004; 230: 677 – 19 AMLs sans graisse, 62 cancers – Calcifications l AML: 0% l Cancer: 13%
 TDM: hyperdense avant injection l Quelques courtes séries(1 -2) : – 100% des AML sans graisse étaient spontanément hyperdenses l Série plus large (19 AMLs sans graisse, 62 cancers)(3) – 53% des AML sans graisse – 13 % des cancers (p = 0. 04) (1) Jinzaki M et al, Radiology 1997; 205: 497 (2) Hafron J et al, Urology 2005; 66: 1155 (3) Kim JK et al, Radiology 2004; 230: 677
TDM: hyperdense avant injection l Quelques courtes séries(1 -2) : – 100% des AML sans graisse étaient spontanément hyperdenses l Série plus large (19 AMLs sans graisse, 62 cancers)(3) – 53% des AML sans graisse – 13 % des cancers (p = 0. 04) (1) Jinzaki M et al, Radiology 1997; 205: 497 (2) Hafron J et al, Urology 2005; 66: 1155 (3) Kim JK et al, Radiology 2004; 230: 677
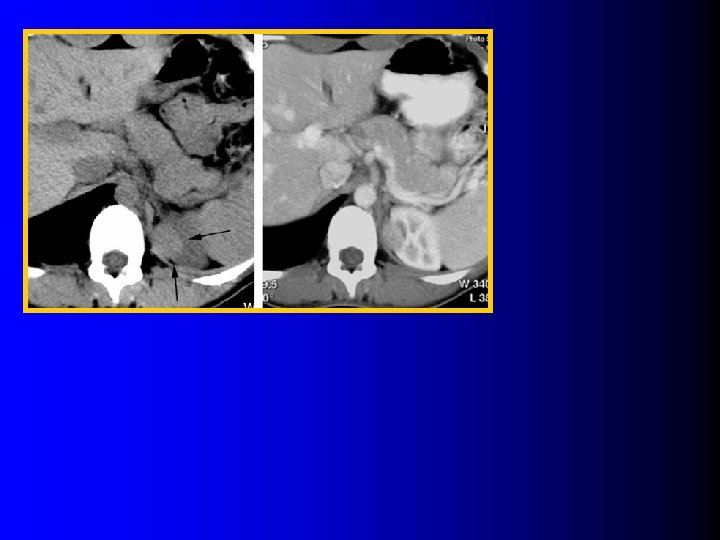
 TDM: Analyse de la densité individuelle des pixels l Catalano OA et al, Radiology 2008; 247: 738 – 22 AMLs sans graisse prouvés histologiquement – Coupes sans injection – ROI: au moins ¾ de la plus grande surface – Histogrammes : distribution de la densité des pixels – Pourcentage de pixels en dessous d'un certain seuil (-20 UH à +10 UH)
TDM: Analyse de la densité individuelle des pixels l Catalano OA et al, Radiology 2008; 247: 738 – 22 AMLs sans graisse prouvés histologiquement – Coupes sans injection – ROI: au moins ¾ de la plus grande surface – Histogrammes : distribution de la densité des pixels – Pourcentage de pixels en dessous d'un certain seuil (-20 UH à +10 UH)
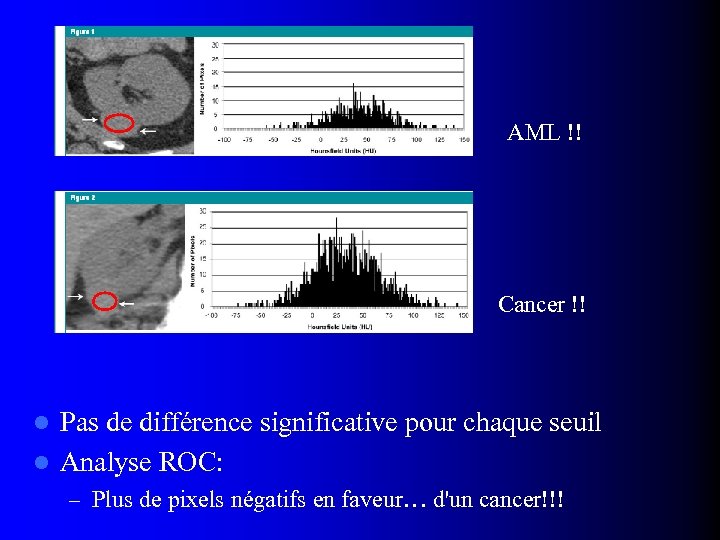 AML !! Cancer !! Pas de différence significative pour chaque seuil l Analyse ROC: l – Plus de pixels négatifs en faveur… d'un cancer!!!
AML !! Cancer !! Pas de différence significative pour chaque seuil l Analyse ROC: l – Plus de pixels négatifs en faveur… d'un cancer!!!
 TDM: Analyse de la densité individuelle des pixels l Simpson E & Patel U, Clin Radiol 2006; 61: 410 – 22 AML prouvés histologiquement (pas forcément sans graisse) – ROI de petite taille sur région la moins dense de la tumeur avant injection Mesure de la densité moyenne l Carte des pixels l
TDM: Analyse de la densité individuelle des pixels l Simpson E & Patel U, Clin Radiol 2006; 61: 410 – 22 AML prouvés histologiquement (pas forcément sans graisse) – ROI de petite taille sur région la moins dense de la tumeur avant injection Mesure de la densité moyenne l Carte des pixels l
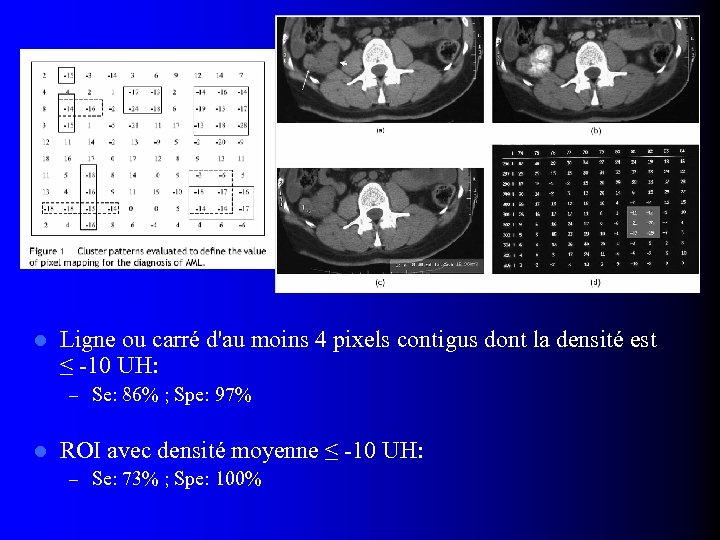 l Ligne ou carré d'au moins 4 pixels contigus dont la densité est ≤ -10 UH: – Se: 86% ; Spe: 97% l ROI avec densité moyenne ≤ -10 UH: – Se: 73% ; Spe: 100%
l Ligne ou carré d'au moins 4 pixels contigus dont la densité est ≤ -10 UH: – Se: 86% ; Spe: 97% l ROI avec densité moyenne ≤ -10 UH: – Se: 73% ; Spe: 100%
 TDM: Profil de rehaussement l Rehaussement homogène – 79% - 100% des AML sans graisse l Non spécifique: – Carcinomes tubulo-papillaires et chromophobes – Surtout si petite taille (< 30 mm) (1) Jinzaki M et al, Radiology 1997; 205: 497 (2) Kim JK et al, Radiology 2004; 230: 677 (3) Kim JK et al, AJR 2002; 178: 1499
TDM: Profil de rehaussement l Rehaussement homogène – 79% - 100% des AML sans graisse l Non spécifique: – Carcinomes tubulo-papillaires et chromophobes – Surtout si petite taille (< 30 mm) (1) Jinzaki M et al, Radiology 1997; 205: 497 (2) Kim JK et al, Radiology 2004; 230: 677 (3) Kim JK et al, AJR 2002; 178: 1499
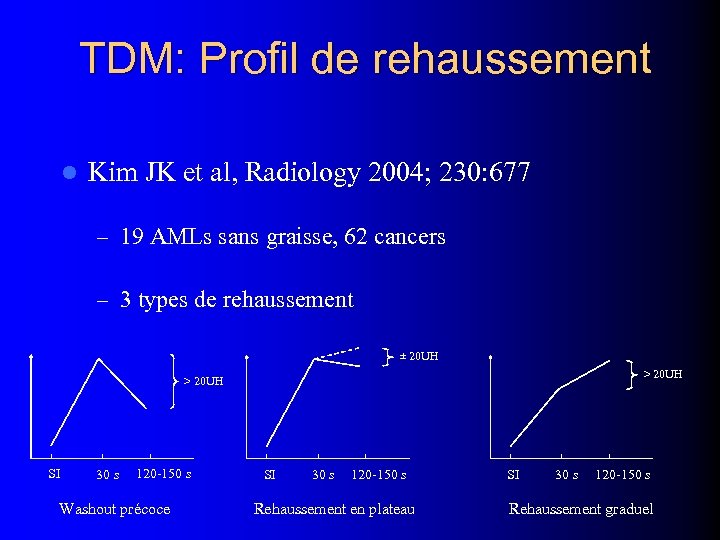 TDM: Profil de rehaussement l Kim JK et al, Radiology 2004; 230: 677 – 19 AMLs sans graisse, 62 cancers – 3 types de rehaussement ± 20 UH > 20 UH SI 30 s 120 -150 s Washout précoce SI 30 s 120 -150 s Rehaussement en plateau SI 30 s 120 -150 s Rehaussement graduel
TDM: Profil de rehaussement l Kim JK et al, Radiology 2004; 230: 677 – 19 AMLs sans graisse, 62 cancers – 3 types de rehaussement ± 20 UH > 20 UH SI 30 s 120 -150 s Washout précoce SI 30 s 120 -150 s Rehaussement en plateau SI 30 s 120 -150 s Rehaussement graduel
 TDM: Profil de rehaussement l Pic de rehaussement à la phase corticale: – Plus élevé pour les cancers – Meilleure valeur discriminante: 115 UH l Rehaussement (cortical – sans inj) > 115 UH – 50% des cancers (31/62) – 5% des AML (1/19)
TDM: Profil de rehaussement l Pic de rehaussement à la phase corticale: – Plus élevé pour les cancers – Meilleure valeur discriminante: 115 UH l Rehaussement (cortical – sans inj) > 115 UH – 50% des cancers (31/62) – 5% des AML (1/19)
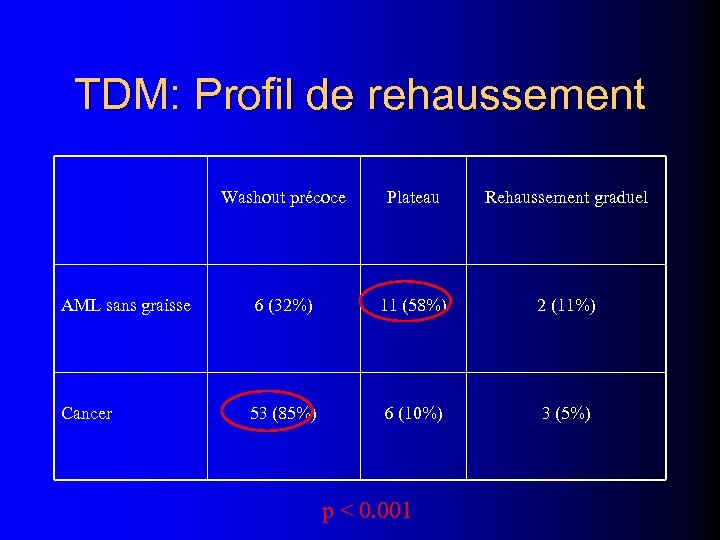 TDM: Profil de rehaussement Washout précoce Plateau Rehaussement graduel AML sans graisse 6 (32%) 11 (58%) 2 (11%) Cancer 53 (85%) 6 (10%) 3 (5%) p < 0. 001
TDM: Profil de rehaussement Washout précoce Plateau Rehaussement graduel AML sans graisse 6 (32%) 11 (58%) 2 (11%) Cancer 53 (85%) 6 (10%) 3 (5%) p < 0. 001
 TDM: Profil de rehaussement l Mais… – Rehaussement en plateau (ou graduel) retrouvé dans 60% des petits (< 35 mm) cancers tubulo-papillaires (1) Jinzaki M et al, JCAT 2000; 24: 835 (2) Jinzali M et al, Radiology 2005; 234: 311
TDM: Profil de rehaussement l Mais… – Rehaussement en plateau (ou graduel) retrouvé dans 60% des petits (< 35 mm) cancers tubulo-papillaires (1) Jinzaki M et al, JCAT 2000; 24: 835 (2) Jinzali M et al, Radiology 2005; 234: 311
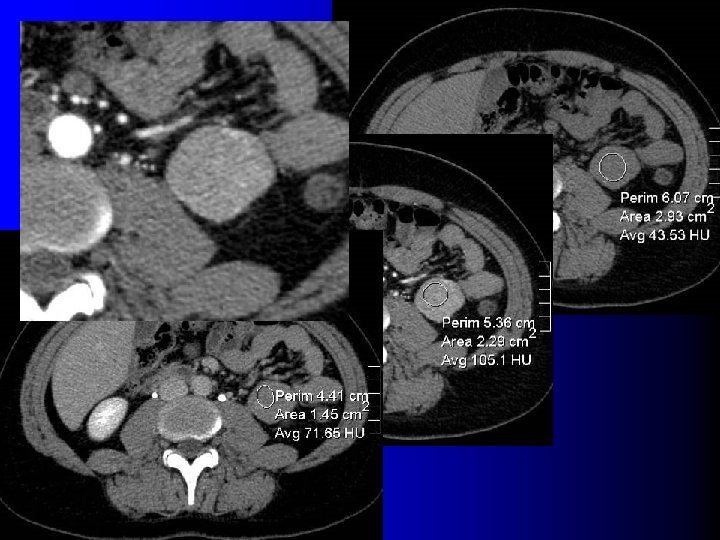
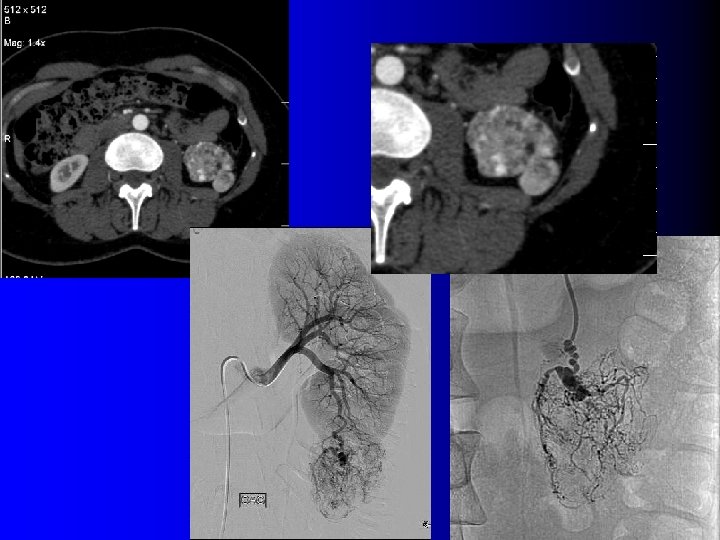
 TDM: cas des AML très vasculaires l Très nombreux vaisseaux dysmorphiques – Washout précoce – Diagnostic: l l Contexte (STB, LAM) Micro-anévrysmes visibles en TDM
TDM: cas des AML très vasculaires l Très nombreux vaisseaux dysmorphiques – Washout précoce – Diagnostic: l l Contexte (STB, LAM) Micro-anévrysmes visibles en TDM
 IRM: Imagerie en opposition de phase l Principe: – Imagerie en phase: l Addition du signal des protons de l'eau et de la graisse – Imagerie en opposition de phase: l Soustraction du signal des protons de l'eau et de la graisse – Si, dans le même voxel, contenu en graisse et en eau d'importance voisine : l Chute massive du signal en opposition de phase – Utilisé pour la caractérisation des adénomes surrénaliens non sécrétants
IRM: Imagerie en opposition de phase l Principe: – Imagerie en phase: l Addition du signal des protons de l'eau et de la graisse – Imagerie en opposition de phase: l Soustraction du signal des protons de l'eau et de la graisse – Si, dans le même voxel, contenu en graisse et en eau d'importance voisine : l Chute massive du signal en opposition de phase – Utilisé pour la caractérisation des adénomes surrénaliens non sécrétants
 IRM: Imagerie en opposition de phase l Kim JK et al, Radiology 2006; 239: 174 – 55 masses radiologiquement indéterminées: l TDM: – Rehaussement homogène – Rehaussement graduel ou en plateau
IRM: Imagerie en opposition de phase l Kim JK et al, Radiology 2006; 239: 174 – 55 masses radiologiquement indéterminées: l TDM: – Rehaussement homogène – Rehaussement graduel ou en plateau
 IRM: Imagerie en opposition de phase l Chute du signal: – AML: 42% ± 11 – Non-AML: 5% l Chute du signal relatif (par rapport à la rate) – AML: -43% – Non AML: -4% l p < 0. 01 dans les deux cas
IRM: Imagerie en opposition de phase l Chute du signal: – AML: 42% ± 11 – Non-AML: 5% l Chute du signal relatif (par rapport à la rate) – AML: -43% – Non AML: -4% l p < 0. 01 dans les deux cas
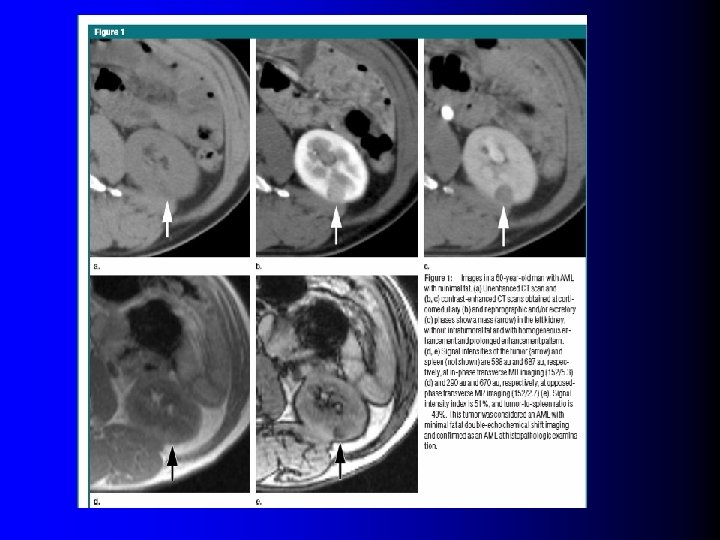
 En résumé… l Portrait robot de l'AML – Echo: isoéchogène – TDM: sans graisse: Spontanément hyperdense l Sans calcification l Rehaussement homogène et en plateau l – IRM: l Chute du signal en opposition de phase – Si contingent graisseux pas trop faible !!! Diagnostic diff: Tubulo-papillaire !
En résumé… l Portrait robot de l'AML – Echo: isoéchogène – TDM: sans graisse: Spontanément hyperdense l Sans calcification l Rehaussement homogène et en plateau l – IRM: l Chute du signal en opposition de phase – Si contingent graisseux pas trop faible !!! Diagnostic diff: Tubulo-papillaire !
 Et la biopsie ? l En cas de doute, peut trancher entre AML et tumeur maligne l Si petite tumeur (< 3 -4 cm) (1, 2) – Echec technique: 21 -37% – Lésion bénigne: 10 -20% (1) Lechevallier E et al, Radiology 2000; 216: 506 (2) Lebret T et al, J Urol 2007; 178: 1184
Et la biopsie ? l En cas de doute, peut trancher entre AML et tumeur maligne l Si petite tumeur (< 3 -4 cm) (1, 2) – Echec technique: 21 -37% – Lésion bénigne: 10 -20% (1) Lechevallier E et al, Radiology 2000; 216: 506 (2) Lebret T et al, J Urol 2007; 178: 1184
 Et en cas de STB et/ou LAM? l 13 -33% des AML associés à la STB et/ou à la LAM n'ont pas de graisse en TDM (1, 2) l Impensable de les biopsier tous : diagnostic de probabilité fait sur le contexte l Critère de biopsie ? – Croissance > 0. 5 cm/an (3) (1) Avila NA et al, Radiology 2000; 216: 147 (2) Lane BR et al, J Urol 2008; 180: 836 (3) Patel U et al, Clin Radiol 2005; 60: 665
Et en cas de STB et/ou LAM? l 13 -33% des AML associés à la STB et/ou à la LAM n'ont pas de graisse en TDM (1, 2) l Impensable de les biopsier tous : diagnostic de probabilité fait sur le contexte l Critère de biopsie ? – Croissance > 0. 5 cm/an (3) (1) Avila NA et al, Radiology 2000; 216: 147 (2) Lane BR et al, J Urol 2008; 180: 836 (3) Patel U et al, Clin Radiol 2005; 60: 665
 3. Questions pratiques 3. 4. La présence de graisse élimine-t-elle une lésion maligne ?
3. Questions pratiques 3. 4. La présence de graisse élimine-t-elle une lésion maligne ?
 Tumeurs malignes à contenu graisseux l OUI… presque l Quelques rares exceptions dans la littérature – Incorporation de graisse péri-rénale ou sinusale dans une volumineuse tumeur – Métaplasie osseuse avec éléments graisseux de moelle osseuse – Nécrose cholestérolique intra-tumorale (1) Hélénon O et al, Radiographics 1997; 17: 129 (2) Henderson RJ et al, J Urol 1997; 157: 1347 (3) Roy C et al, Br J Urol 1998; 71: 977 (4) Schuster TG et al, AJR 2004; 183: 1402
Tumeurs malignes à contenu graisseux l OUI… presque l Quelques rares exceptions dans la littérature – Incorporation de graisse péri-rénale ou sinusale dans une volumineuse tumeur – Métaplasie osseuse avec éléments graisseux de moelle osseuse – Nécrose cholestérolique intra-tumorale (1) Hélénon O et al, Radiographics 1997; 17: 129 (2) Henderson RJ et al, J Urol 1997; 157: 1347 (3) Roy C et al, Br J Urol 1998; 71: 977 (4) Schuster TG et al, AJR 2004; 183: 1402
 Tumeurs malignes à contenu graisseux l Eléments diagnostiques: – Calcifications +++ – Large nécrose intra-tumorale avec petits foyers graisseux – Association avec ADP et thrombus tumoral non graisseux l D'une manière générale, se méfier d'un "AML" à croissance rapide…
Tumeurs malignes à contenu graisseux l Eléments diagnostiques: – Calcifications +++ – Large nécrose intra-tumorale avec petits foyers graisseux – Association avec ADP et thrombus tumoral non graisseux l D'une manière générale, se méfier d'un "AML" à croissance rapide…
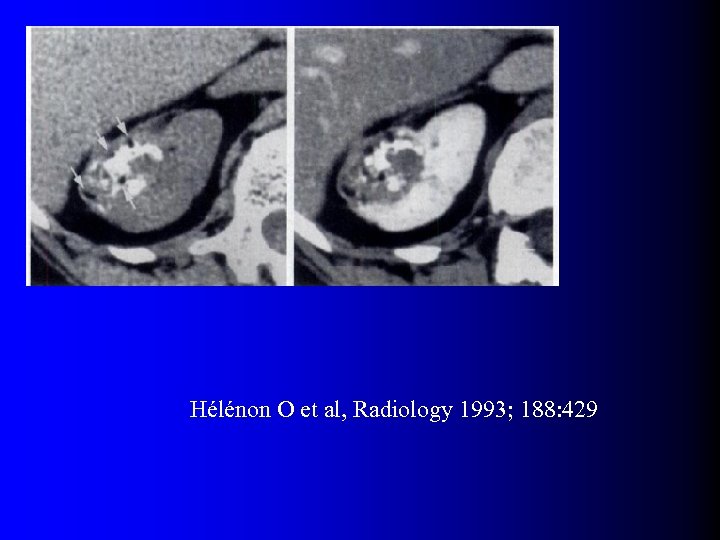 Hélénon O et al, Radiology 1993; 188: 429
Hélénon O et al, Radiology 1993; 188: 429
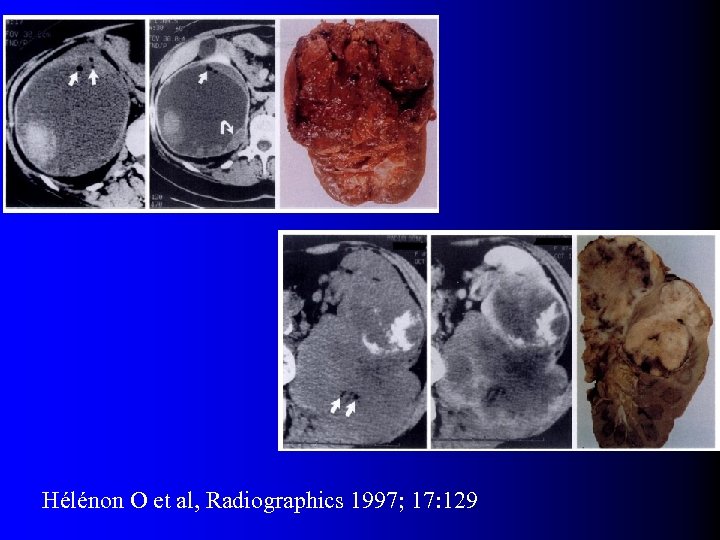 Hélénon O et al, Radiographics 1997; 17: 129
Hélénon O et al, Radiographics 1997; 17: 129
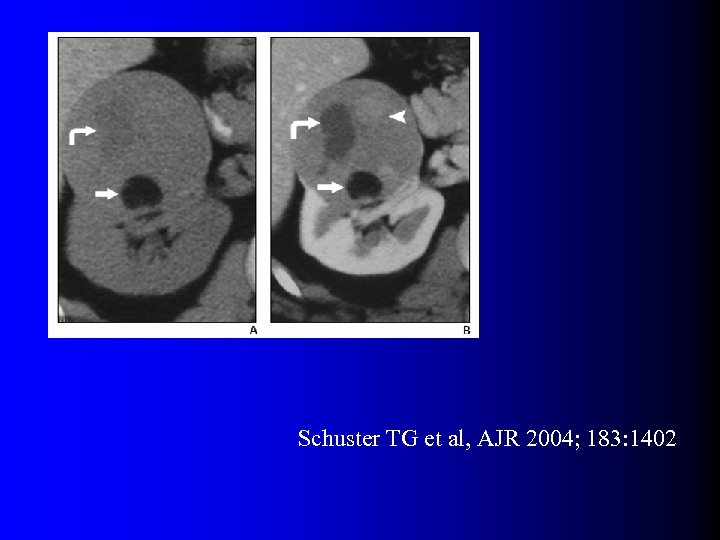 Schuster TG et al, AJR 2004; 183: 1402
Schuster TG et al, AJR 2004; 183: 1402


