динара презентация лор.pptx
- Количество слайдов: 33
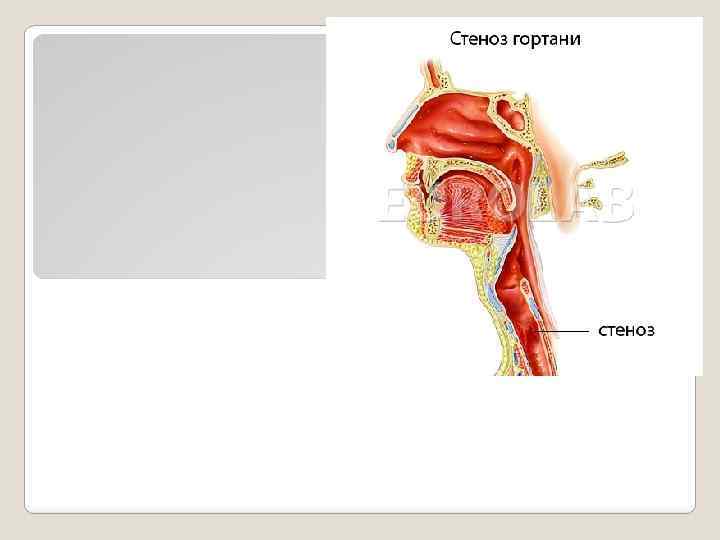
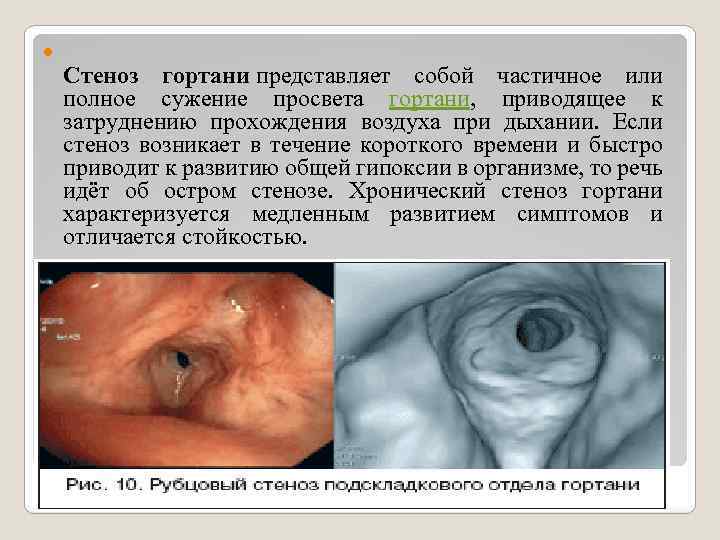
Стеноз гортани представляет собой частичное или полное сужение просвета гортани, приводящее к затруднению прохождения воздуха при дыхании. Если стеноз возникает в течение короткого времени и быстро приводит к развитию общей гипоксии в организме, то речь идёт об остром стенозе. Хронический стеноз гортани характеризуется медленным развитием симптомов и отличается стойкостью.

Формы По срокам формирования стеноза различают: острый стеноз — формируется около 1 -го месяца, часто бывает внезапным, поэтому компенсаторные механизмы не успевают развиться (т. е. организм не успевает приспособиться к условиям нарушенного дыхания и недостатка кислорода, в результате сильно страдают все его функции); хронический стеноз — формируется более длительное время — свыше одного месяца. В зависимости от причины развития стеноза выделяют следующие его формы. Паралитические – развиваются в результате нарушения иннервации (проведения нервного импульса) гортани, например, при сдавлении нерва, снабжающего гортань, опухолью соседнего органа. Рубцовые: ◦ посттравматические – развиваются в результате хирургического вмешательства, ранений гортани и др. ; ◦ постинтубационные – развиваются в результате длительной интубации (искусственная вентиляция легких с использованием специальной трубки, введенной в просвет трахеи) при проведении реанимационных мероприятий; ◦ постинфекционные – развиваются после перенесенной инфекции (например, воспаление легких, воспаление среднего уха и т. д. ). Опухолевые – развиваются в результате опухолевых процессов в области гортани.

По локализации и распространенности в пределах гортани можно выделить: стеноз голосовой щели; стеноз подголосового пространства; протяженный стеноз (сужение распространяется и на трахею); передний стеноз (сужение гортани происходит при участии передней ее стенки); задний стеноз (сужение гортани происходит при участии задней ее стенки); круговой стеноз (сужение происходит в результате кругового сжатия участка трубки); тотальный стеноз (все отделы гортани принимают участие в формировании стеноза).

Причины Длительная искусственная вентиляция легких (при реанимационных мероприятиях) — основная причина. В результате травмирования гортани (хирургическое вмешательство, попадание инородных тел, ранения гортани, сопровождающиеся поражением дыхательных путей). В результате черепно-мозговой травмы (происходит нарушение иннервации мышц гортани и развивается их паралич, который ведет к формированию стеноза). Опухоли средостения и щитовидной железы, операции на шее могут травмировать возвратный гортанный нерв (ветвь блуждающего нерва, иннервирующая гортань), в результате также развивается его паралич. Как осложнение заболеваний верхних дыхательных путей (например, после ангины, гнойного воспаления гортани). в результате аллергической реакции (происходит отек гортани и сужение ее просвета). Как последствие химического (например, при вдыхании едкого дыма, попадании щелочей или кислот в дыхательные пути и др. ) или термического ожога гортани. Лучевая терапия. Наличие рубцов и опухолей в гортани. Осложнение инфекционных заболеваний (сифилиса (заболевание, передающееся половым путем, поражающее кожу, слизистые оболочки, внутренние органы, кости, нервную систему), дифтерии (инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae, вызывающее воспаление слизистых оболочек рото- и носоглотки, поражение сердечно-сосудистой, нервной и выделительной систем) и др. ).

Диагностика Анализ жалоб и анамнеза заболевания (характер дыхания, наличие одышки, наличие заболеваний или состояний в прошлом (или настоящем), способствующих развитию стеноза и др. ). Общий осмотр (признаки дыхательной недостаточности, ощупывание шеи на наличие возможных опухолевых образований и др. ). Ларингоскопия (инструментальный метод диагностики гортани). С помощью этого метода можно определить степень сужения гортани, а также его возможную причину (например, наличие опухоли в просвете гортани). Эндоскопический осмотр гортани с помощью гибкого эндоскопа (фиброларингоскопия) – позволяет определить локализацию, распространенность, степень сужения. Исследование функции внешнего дыхания. При затруднениях в постановке диагноза используют радиологические методы исследования (магнитно-резонансная томография, компьютерная томография).
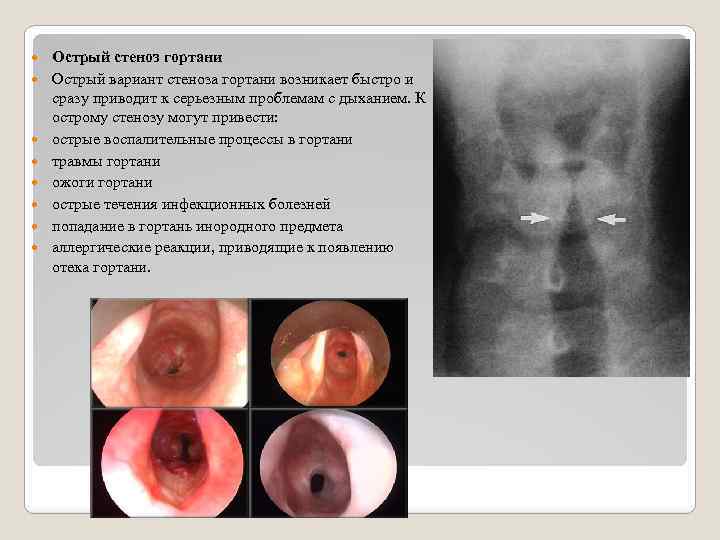
Острый стеноз гортани Острый вариант стеноза гортани возникает быстро и сразу приводит к серьезным проблемам с дыханием. К острому стенозу могут привести: острые воспалительные процессы в гортани травмы гортани ожоги гортани острые течения инфекционных болезней попадание в гортань инородного предмета аллергические реакции, приводящие к появлению отека гортани.
Острый стеноз гортани является причиной развития дыхательной недостаточности и нарушения общего состояния ребенка. Различают три степени стеноза в зависимости от выраженности сужения гортани: I степень стеноза гортани – компенсированный стеноз; II степень – субкомпенсированный стеноз; III степень – декомпенсированный стеноз (табл. 5).
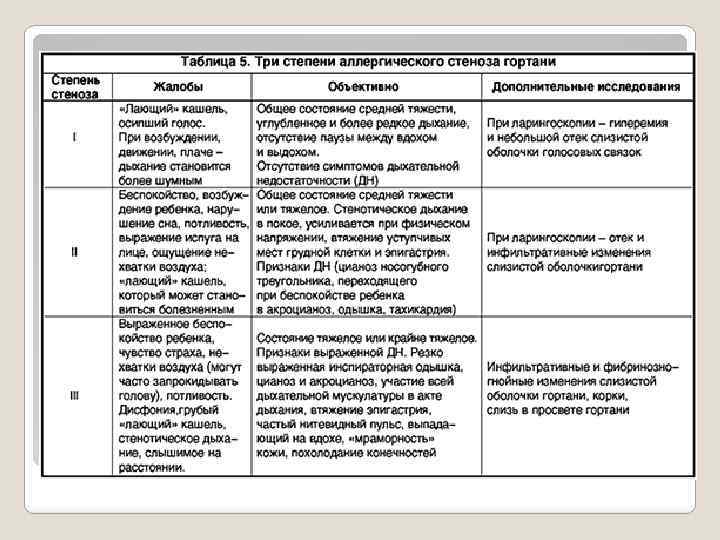

У детей с аллергическим стенозом гортани обычно выявляют отягощенную аллергическими реакциями и заболеваниями наследственность, нередко у них отмечаются также проявления атопического дерматита, пищевой и лекарственной аллергии. Для этого варианта крупа характерно внезапное развитие стеноза «на фоне полного здоровья» , при отсутствии катаральных явлений, нормальной температуре тела, а также сравнительно быстрое купирование симптомов болезни при назначении адекватной терапии. У ряда детей одновременно с проявлениями аллергического стеноза гортани развивается бронхообструктивный синдром. Острый стеноз гортани, развивающийся на фоне острой респираторной инфекции, характеризуется более постепенным началом болезни, возникновением стеноза на фоне катаральных явлений со стороны верхних дыхательных путей, повышением температуры, развитием симптомов интоксикации, воспалительных изменений в общем анализе крови. Стеноз гортани необходимо дифференцировать с дифтерией гортани, инородным телом дыхательных путей, обструктивным бронхитом, заглоточным абсцессом, бронхиальной астмой, коклюшем, пневмонией с проявлениями дыхательной недостаточности.

Лечение острого стеноза гортани Дети с острым стенозом гортани подлежат обязательной госпитализации. Проводимая при остром стенозе гортани терапия должны быть патогенетической и направленной на восстановление воздушной проходимости верхних дыхательных путей. Лечение проводится с учетом выраженности стеноза гортани, начинается бригадами СМП на вызове, продолжается по пути следования в стационар. Время оказания догоспитальной помощи больному не должно превышать 60 минут. Для лечения острого стеноза гортани в компенсированной стадии (I степень) на догоспитальном этапе используются ингаляции глюкокортикостероидов (будезонида через небулайзер в дозе 0, 25 мг, при неэффективности или отсутствии небулайзеров применяются антигистаминные препараты: в/м (хлоропирамин, 2%–ный раствор, 0, 1 мл в первый год жизни) или перорально (для детей от 12 лет – акривастин (7 мг, капсула) или лоратадин 10 мг (1 табл. или 2 чайных ложки сиропа). Терапия острого стеноза гортани в стадии неполной компенсации (II степень) начинается с ингаляций глюкокортикостероидов через небулайзер в дозе 0, 5 мг. При неэффективности проводят повторные ингаляции будезонида в той же дозе через небулайзер с интервалом в 20 минут (максимально 3 раза). При отсутствии небулайзеров применяются антигистаминные препараты (хлоропирамин в/м), системные глюкокортикостероиды (преднизолон из расчета 2 мг/кг). При недостаточном эффекте дополнительно назначается подкожное введение 0, 1 % раствора эпинефрина из расчета 0, 01 мг/кг массы тела. Стеноз гортани III степени протекает с проявлениями дыхательной и сердечно–сосудистой недостаточности, нарушением метаболических процессов, признаками токсикоза, что обусловливает необходимость немедленной госпитализации. На догоспитальном этапе лечение стеноза гортани III степени также начинается с ингаляций глюкокортикостероидов через небулайзер в дозе 1 мг. При возникновении бронхообструктивного синдрома лечение проводится растворами b 2–агонистов короткого действия (беродуала по 10– 20 капель детям до 6 лет или сальбутамола – 1/2– 1 небула детям старше 6 лет) через небулайзер.

Хронический стеноз гортани Хронический стеноз наблюдается при постепенном сужении просвета гортани. Хронический стеноз гортани чаще может развиться из-за рубцовой ткани, разрастания опухоли, при заболеваниях верхних дыхательных путей и нарушении иннервации гортани. Человеческий организм может достаточно хорошо приспосабливаться. Так при хроническом стенозе включаются адаптационные механизмы, которые помогают получать нужное количество кислорода в новых «неудобных» для этого условиях.

Причины хронического стеноза гортани и трахеи разнообразны. Наиболее частыми являются: рубцовый процесс после оперативных вмешательств и травм или длительной трахеальной интубации (свыше 5 дней); доброкачественные и злокачественные опухоли гортани и трахеи; травматический ларингит, хондроперихондриты; термические и химические ожоги гортани; длительное пребывание инородного тела в гортани и трахее; нарушение функции нижнегортанных нервов в результате токсического неврита, после струмэктомии, сдавления опухолью и др. ; врожденные пороки, рубцовые мембраны гортани; специфические заболевания верхних дыхательных путей (туберкулез, склерома, сифилис и др. ).

Симптомы стеноз гортани I стадия: ◦ дыхание более редкое и глубокое; ◦ короткие паузы между вдохом и выдохом; ◦ замедленное сердцебиение; ◦ одышка при ходьбе (иногда даже в состоянии покоя). II стадия: ◦ шумное свистящее дыхание (даже в состоянии покоя); ◦ затрудненный вдох; ◦ бледность кожных покровов; ◦ общее возбуждение; ◦ давление может быть повышенным; ◦ одышка в покое; ◦ участие в дыхании вспомогательных мышц – втяжение межреберных промежутков, надключичной ямки. III стадия: ◦ частое поверхностное дыхание; ◦ стридор (шумное свистящее дыхание); ◦ вынужденное положение (сидя, запрокидывание головы назад); ◦ бледно-синюшний оттенок кожных покровов (щеки иногда остаются красноватого оттенка); ◦ учащенное сердцебиение; ◦ повышенное потоотделение; ◦ пониженное артериальное (кровяное) давление; ◦ одышка как при нагрузках, так и в состоянии покоя. IV стадия или асфиксия (удушье): ◦ прерывистое дыхание или его полная остановка; ◦ пульс частый (может не прощупываться); ◦ кожные покровы бледно-серого оттенка; ◦ возможны потеря сознания, непроизвольное мочеиспускание, дефекация (опорожнение прямой кишки), остановка сердца, судороги.

Приспособительные реакции могут быть: Дыхательные. Возникает отдышка, которая способствует увеличению вентиляции легких. Учащается дыхание. В процессе дыхания начинают участвовать нехарактерные мышцы, например, мышцы шеи, плеча, спины. Гемодинамические. Тахикардия, повышение сосудистого тонуса, повышение давления, ускорение тока крови. Кровяные. Повышается проницаемость сосудов, увеличивается количество эритроцитов в крови - это помогает насытить кровь кислородом даже при стенозе гортани. Тканевые. Ткани начинают активнее поглощать кислород из крови. В клетках усиливаются анаэробные процессы, т. е. процессы, для которых не нужно участие кислорода. Но приспособительные механизмы срабатывают только до определенного момента. Со временем гипоксия все-таки увеличивается и приводит к появлению патологических процессов в органах и тканях организма.

Хронические стенозы гортани и трахеи представляют собой рубцовые сужения просвета дыхательных путей как результат заболевания самой различной этиологии. Не являясь по существу патологическим процессом, такого рода сужения причиняют большой вред в силу вызываемого ими стойкого расстройства дыхания. Борьба с такого рода стенозами представляет нередко исключительные трудности, и далеко не во всех случаях удается добиться восстановления просвета гортани. Для этой цели рекомендуется систематическое расширение суженной гортани специальными дилятаторами или введение в гортань интубационных трубок. У трахеотомированных больных применяется длительная тампонада суженного отдела резиновыми тампонами, постоянным ношением металлических цилиндрических бужей, каучуковых трубок и т. п. Все эти способы имеют относительную ценность. Наиболее надежные результаты дает ларингостомия и длительная, в течение ряда месяцев, дилятация при помощи Т-образных резиновых трубок (Иванов) или ватномарлевыми валиками (Харшак). Когда просвет дыхательной трубки делается достаточно стойким, введение трубок прекращается и отсутствующая передняя стенка гортани восстанавливается пластическим путем.

Тактика лечения зависит от причины заболевания: ◦ если стеноз гортани вызван аллергией — назначают антигистаминные препараты, глюкокортикоиды (препараты, направленные на снятие воспаления и отека); ◦ если причиной является закупорка гортани инородным телом — удаляют инородное тело из полости гортани; ◦ если стеноз вызван инфекцией, назначают препараты для снятия отека и облегчения функции дыхания, а затем проводят антибактериальную (или противовирусную) терапию. В критических состояниях (при развитии удушья) проводят трахеотомию (суть процедуры заключается в формировании разреза на передней поверхности шеи и введении в полость дыхательных путей трубки, через которую больной сможет дышать). Если есть возможность — проводят интубацию (введение в гортань трубки, расширяющей ее просвет, является « бескровной» процедурой); интубация допускается не более 72 часов (3 суток), но уже через 24 часа следует попытаться сделать экстубацию (изъятие трубки). При хроническом длительно существующем стенозе (или врожденном стенозе) показано хирургическое лечение, которое заключается в иссечении рубцов и опухолей из полости гортани, имплантации стентов (трубок, препятствующих сужению просвета гортани). При параличе гортани удаляют обычно голосовую связку с прилежащими хрящами с одной стороны. В последнее время распространение получили лазерные методики хирургического лечения стенозов.

При декомпенсированной стадии стеноза необходима срочная трахеостомия, а в стадии асфиксии срочно производится коникотомия, а затем трахеостомия. Стоит отметить, что при соответствующих показаниях врач обязан выполнить эти операции практически в любых условиях и без промедления. По отношению к перешейку щитовидной железы в зависимости от уровня разреза различают верхнюю трахеотомию — над перешейком щитовидной железы , нижнюю под ним и среднюю через перешеек с предварительным его рассечением и перевязкой. Следует отметить, что такое деление является условным. Как правило, рассекается 2 -3 полукольца трахеи. Более приемлемым является разделение в зависимости от уровня разреза колец трахеи. При верхней трахеотомии разрезают 2 -3 кольца, при средней 3 -4 кольца и при нижней 4 -5 кольца.
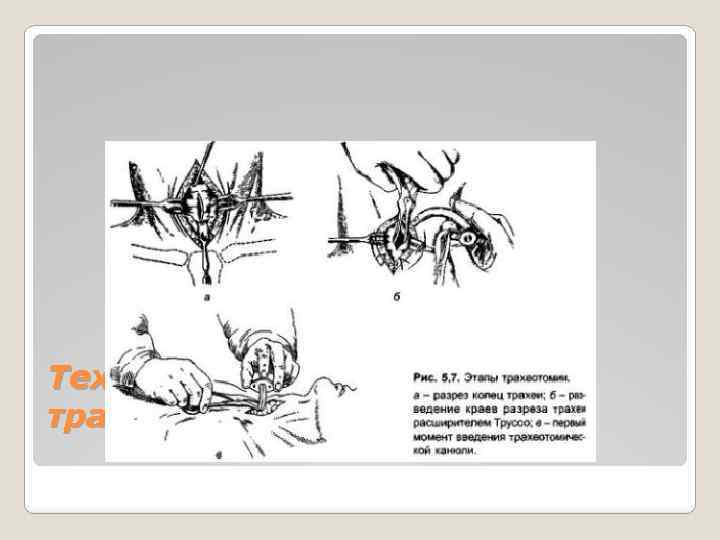
Техника операции (верхняя трахеотомия)

Положение больного обычно лежачее, под плечи необходимо положить валик, чтобы выпятить гортань и облегчить ориентировку. Иногда, при выраженном стенозе, когда лежа дыхание ухудшается, производят операцию в полусидячем или сидячем положении, в тяжелых случаях наступающей асфиксии - даже без анестезии. Обезболивание местное: 1% новокаин с примесью раствора адреналина 1: 1000 (1 капля на 5 мл). Прощупывают подъязычную кость, вырезку щитовидного и бугорок перстневидного хрящей. Для ориентировки можно бриллиантовой зеленью отметить срединную линию и уровень перстневидного хряща. Производят послойный разрез кожи и подкожной клетчатки от нижнего края перстневидного хряща на 6 см. вертикально книзу строго по срединной линии. Рассекают поверхностную фасцию, под которой обнаруживается белая линия - место соединения грудино-подъязычных мышц. Последнюю надсекают и тупым путем раздвигают мышцы. После этого обозревается перешеек щитовидной железы, который имеет коричнево-красный цвет и на ощупь мягкий. Затем по нижнему краю перстневидного хряща производят разрез капсулы железы, фиксирующей перешеек, последний смешается книзу и удерживается тупым крючком. Затем становятся видными кольца трахеи, покрытые фасцией. До вскрытия трахеи необходим тщательный гемостаз. Для фиксации гортани, экскурсии которой при асфиксии значительно выражены, вкалывают острый крючок в щитоподъязычную мембрану и фиксируют кверху. Во избежание сильного кашля в трахею вводят через иглу несколько капель 2 -3% р-ра дикаина. Остроконечным скальпелем вскрывают 2 и 3 кольца трахеи. Скальпель необходимо вонзать не слишком глубоко (0, 5 см), чтобы не поранить заднюю, лишенную хряща, стенку трахеи и прилегающую к ней переднюю стенку пищевода. Края отверстия в трахее раздвигают при помощи расширителя Труссо и вводят соответствующего размера трахеотомическую трубку, которую фиксируют с помощью марлевой повязки на шее.

Осложнения и последствия Хроническая гипоксия (кислородное голодание) и как следствие, нарушение работы жизненно важных органов (нервной системы, сердечно-сосудистой и др. ). При существующем стенозе любая респираторная инфекция может привести к декомпенсации (т. е. неспособности организма « подстраиваться» к условиям существующей патологии). Риск летального исхода.

Профилактика стеноз гортани Профилактика сводится к своевременной диагностике и лечению заболеваний, которые могут стать причиной развития стеноза: своевременная диагностика и лечение заболеваний верхних дыхательных путей, инфекционных процессов; щадящий подход (техника проведения операции, направленная на предупреждение возможных повреждений) при операциях на гортани, особенно в области голосовых складок; избегать травм гортани; избегать вдыхания едкого дыма, попадания щелочей или кислот в дыхательные пути, вдыхания чересчур горячего воздуха; избегать долгой интубации (по разным данным, 3 -5 -7 дней). Соблюдение сроков наложения трахеостомы (введение в полость трахеи трубки, сообщающейся с внешней средой. Процедура проводится по неотложным показаниям для восстановления дыхательной функции); после операций на гортани – регулярное наблюдение у отоларинголога.

Национальное руководство по отоларингологии под ред В. Т. Пальчун 2008 г. Справочник по Оторинорангологии, А, Г. Лихачев, из-во « Медицина» , 1984 г. Воспалительные заболевания гортани и их осложнения. В. Т. Пальчун и соавт. ГЭОТАР-Медиа, 2010 г. источник

Различают верхнюю и нижнюю трахеотомию: в первом случае вскрытие трахеи производится выше перешейка щитовидной железы, во втором — ниже. У взрослых обычно производится верхняя трахеотомия, ибо в этом месте трахея расположена наиболее поверхностно, что облегчает технику вмешательства. У детей, как правило, предпочтительно делать нижнюю трахеотомию, ибо в этом возрасте легче отодвинуть богатую сосудами щитовидную железу кверху, чем отсепаровать ее книзу. При производстве трахеотомии необходимо руководствоваться следующими указаниями: 1. Операция производится под местной анестезией, а у детей, при резком затруднении дыхания, даже без всякой анестезии, так инфильтрация кожи только осложняет технику вмешательства. Имеющееся при этом кислородное голодание и перенасыщение организма углекислотой обусловливают резкое понижение чувствительности больного. 2. Под плечи больного подкладывается валик и голова откидывается назад, дабы наилучшим образом обеспечить доступ к трахее. 3. Опознавательными пунктами являются выступ щитовидного хряща у взрослых и валик перстневидного хряща у детей, легко прощупываемый пальцем. 4. Разрез кожи проводится строго по средней линии, ибо всякое отклонение в сторону усугубляет трудность операции. Длина разреза 5— 6 см. Начинается разрез от нижнего края щитовидного хряща и заканчивается у верхнего края грудины при нижней трахеотомии и несколько выше — при верхней.
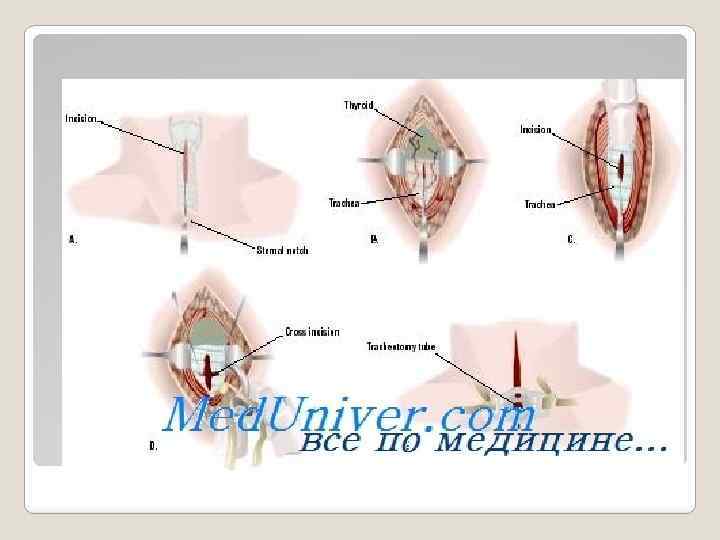

Ножом рассекают только кожу и поверхностную шейную фасцию. Дальнейшее вмешательство проводится по возможности тупым путем, ибо при этом способе лучше всего обеспечивается бескровность операции. При помощи желобоватого зонда и небольших крючков раздвигают по средней линии мышцы и, оттягивая их в стороны, обнажают перешеек щитовидной железы. Встречающиеся сосуды или отодвигаются или перерезаются между двумя лигатурами. При верхней трахеотомии опускают перешеек железы книзу, для чего необходимо сделать небольшой поперечный разрез вдоль перстневидного хряща, дабы отделить удерживающую железу фасцию. После этого отслойка железы проводится тупым путем при помощи зонда и плоского крючка, оттягивающего перешеек вниз. Таким образом, обнажаются кольца трахеи. При производстве нижней трахеотомии оттягивают перешеек железы кверху и, раздвигая тупым путем рыхлую клетчатку, обнажают стенку трахеи. 6. Прежде чем вскрыть трахею, необходимо, если состояние дыхания больного позволяет, обеспечить тщательный гемостаз, т. е. перевязать все кровоточащие сосуды. Разрез трахеи может быть произведен как в продольном, так и в поперечном направлении. Поперечный разрез имеет ряд неоспоримых преимуществ. Прежде всего техника его более проста, ибо для его наложения требуется обнажение трахеи на самом ничтожном протяжении. Поперечное вскрытие трахеи дает такое зияние, что дыхание делается возможным еще до введения канюли. При поперечном разрезе почти не травмируются хрящи трахеи, ибо при нем разделяется только соединяющая трахеальные кольца мембрана. Наконец, такой разрез облегчает последующее зашивание трахеи, для чего обычно достаточно наложить 2— 3 поверхностных шва на надхрящницу. Таким образом, как правило, целесообразнее применять поперечный разрез трахеи. Продольный разрез имеет свои показания. Он незаменим для извлчения больших инородных тел, где иногда приходится расщеплять трахею на значительном протяжении, или в тех случаях, где необходимо применить нижнюю бронхоскопию 5.

7. Введение канюли требует раздвигания раны трахеи при помощи ранорасширителя Труссо или небольших однозубых крючков. При поперечном разрезе трахеи этот момент операции значительно упрощается. После введения трубки кожная рана суживается несколькими швами, Трахеальная канюля удерживается на месте при помощи марлевой ленты, продернутой через оба ушка канюли. Концы ленты завязываются при помощи узла на затылке. Следует всячески избегать применения двух коротких завязок, которые укрепляются отдельно в каждом ушке трубки при помощи небольших узелков. При таком способе имеется опасность случайного развязывания завязок и выскакивания канюли из трахеи, что может повлечь за собою асфиксию. Мне пришлось давать на суде заключение по поводу подобного случая, где врач обвинялся в смерти ребенка. 8. Канюля остается бессменно в трахее несколько дней и только внутренняя трубка ее извлекается, по мере засорения, для очистки. Как только причина стеноза устранена, канюля должна быть извлечена, ибо длительное пребывание ее в дыхательном горле угрожает рядом осложнений: образование грануляций, пролежней, Рубцовых сужений, кровотечений, деформации хрящей трахеи и т. п. При таких условиях деканюляция встречает серьезные препятствия, и больной вынужден иногда очень долго носить трахеотомическую трубку. Лечение вызываемых канюлей осложнений представляет очень сложную и не всегда благодарную задачу и требует специального инструментария и клинической обстановки. Наконец, иногда удаление трахеотомической трубки не удается и при отсутствии каких-либо анатомических препятствий просто потому, что больной привык дышать через трахеальное отверстие и не может преодолеть сопротивления констрикторов гортани, т. е. получается функциональный стеноз. В таких случаях приходится применять особую канюлю с отверстием на выпуклой поверхности ее, через которое и заставляют больного приучаться дышать при закрытом отверстии снаружи.






динара презентация лор.pptx