ибрашова_srs_osteokhondropatii.pptx
- Количество слайдов: 55

СРС Остеохондропатии. Выполнила: Ибрашова М. Б. 507 группа ОМФ Проверил : Бахтыбаев Д. Т.

Остеохондропатии - заболевания апофизов и эпифизов трубчатых костей, губчатого вещества коротких костей, возникающих на гипо- и аваскулярной основе. Заболевание чаще встречается в детском и юношеском возрасте.

3 фазы в развитии изменений при остеохондропатиях: Некротическая фаза На рентгенограммах определяется уплотнение костной структуры и уменьшение размеров эпифиза, расширение суставной щели. Дегенеративнопродуктивной фаза При рентгенологическом исследовании определяется компрессия эпифиза и его фрагментация (наличие участков уплотнения и разрежения за счет некротизированной костной ткани и новообразованной хрящевой, еще не окостеневшей ткани). Эта фаза протекает длительно - до 2 -х лет. Восстановительная фаза Характеризуется восстановлением нормальной структуры и неизбежной деформацией эпифиза. Последний уплощен, расширен, соответственно деформируется и суставная впадина. Суставные хрящи на протяжении многих лет остаются утолщенными. Деформаций артозного характера в восстановительной фазе не отмечается.

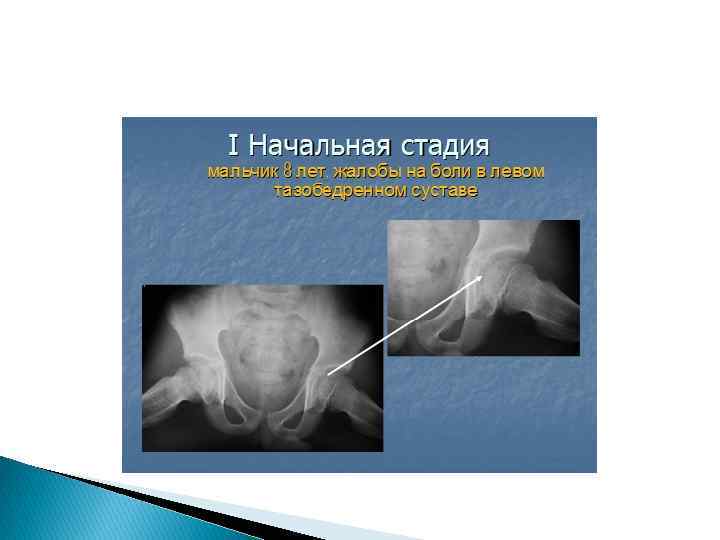
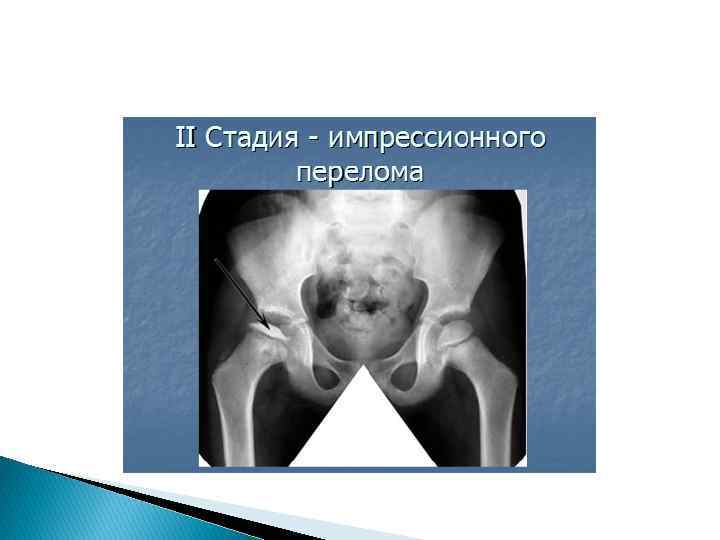
Остеохондропатия головки бедренной кости (болезнь Легг. Кальве-Пертеса) является одной из наиболее часто встречающихся остеохондропатий. Возраст – от 5 до 12 лет, но нередки случаи заболевания до 18– 19 лет. Мальчики и юноши страдают в 4– 5 раз чаще, чем девочки. Клиника. Процесс односторонний. В анамнезе указаний на травму нет. После ходьбы в тазобедренном суставе появляются незначительные и нестойкие боли, усиливающиеся в дальнейшем. Возникают контрактура сустава, атрофия мышц, постоянная хромота и в запущенных случаях – укорочение пораженной конечности на 1– 2 см. Рентгенологические проявления диагностируются только через 6 месяцев, т. е. во II стадии заболевания, когда возникает равномерное затемнение головки бедра вследствие некроза и импрессионного перелома. Головка сплющивается, суставная щель расширяется. Через 1, 5 года от начала заболевания на рентгенограммах определяются отдельные фрагменты головки, еще большее ее сплющивание, и только через 2– 3 года она приобретает нормальную костную структуру и форму, если проводилось правильное лечение, или грибовидную форму. В лечении важнейшее значение имеет ранняя разгрузка пораженной конечности для сохранения нормальной формы головки с применением ортопедических аппаратов и костылей. В некоторых случаях применяют хирургические вмешательства, направленные на улучшение кровообращения головки бедра (туннелизацию шейки бедра, пересадку мышечного лоскута в заранее подготовленный канал в шейке бедра).

Остеохондропатия головки бедренной кости – болезнь Легг - Кальве - Пертеса I фаза • усиление интенсивности головки бедренной кости, уменьшение величины головки и ее уплощение, увеличение высоты рентгеновской суставной щели, вызывающее подвывих бедра кнаружи (В. С. Майкова-Строганова, Д. Г. Рохлин считают этот признак одним из ранних). Эти начальные признаки могут улавливаться лишь через несколько месяцев от начала заболевания. II фазе • эпифиз подвергается большей компрессии, состоит из нескольких плотных фрагментов, разделен бесструктурными участками, обусловленными рассасыванием некротической ткани и врастанием хрящевой ткани. Эта фаза может длиться до 2 -3 лет. Процесс может захватывать всю головку и даже шейку бедра, величина фрагментированного участка зависит от своевременного начала лечения (иммобилизация на 1 -2 мес и затем дозированная нагрузка на конечность). III фаза • отмечается типичная деформация головки и шейки бедра. Головка принимает грибовидную форму. Шейка укорачивается, шеечнодиафизарный угол уменьшается. Вертлужная впадина уплощается. Расширена рентгеновская суставная щель, сохраняется подвывих бедра кнаружи.
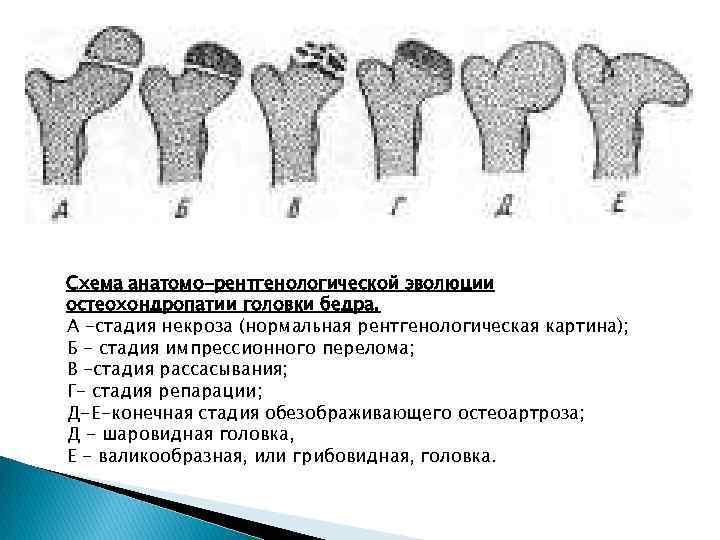
Схема анатомо-рентгенологической эволюции остеохондропатии головки бедра. A -стадия некроза (нормальная рентгенологическая картина); Б - стадия импрессионного перелома; В -стадия рассасывания; Г- стадия репарации; Д-Е-конечная стадия обезображивающего остеоартроза; Д - шаровидная головка, Е - валикообразная, или грибовидная, головка.
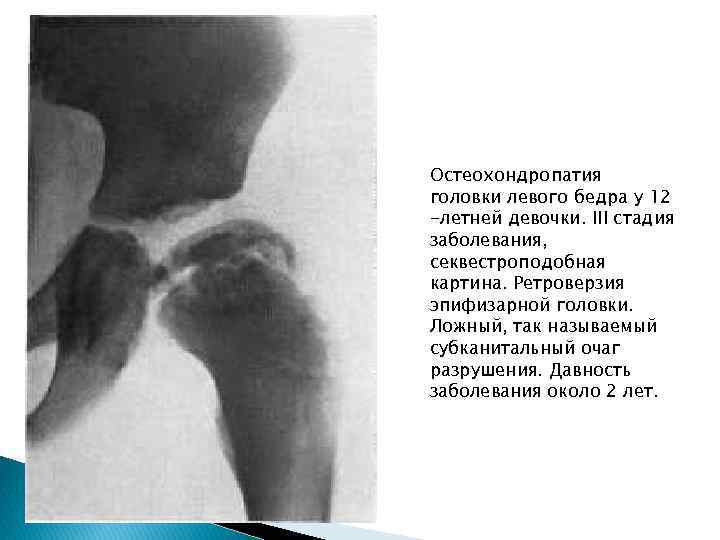
Остеохондропатия головки левого бедра у 12 -летней девочки. III стадия заболевания, секвестроподобная картина. Ретроверзия эпифизарной головки. Ложный, так называемый субканитальный очаг разрушения. Давность заболевания около 2 лет.
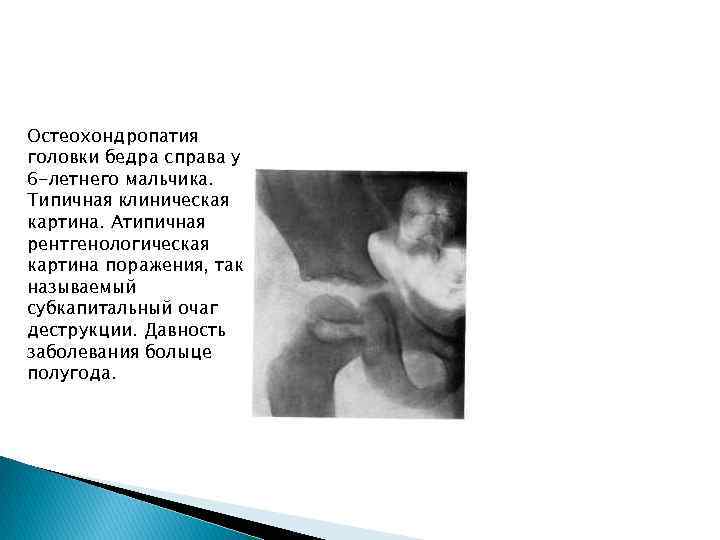
Остеохондропатия головки бедра справа у 6 -летнего мальчика. Типичная клиническая картина. Атипичная рентгенологическая картина поражения, так называемый субкапитальный очаг деструкции. Давность заболевания болыце полугода.
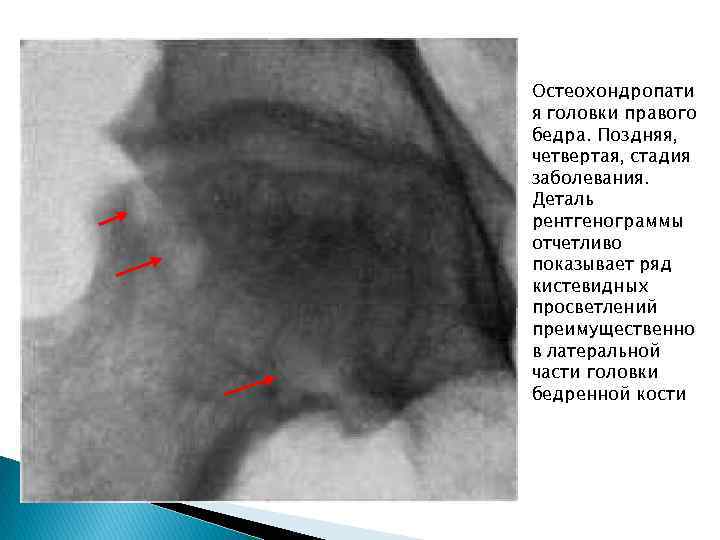
Остеохондропати я головки правого бедра. Поздняя, четвертая, стадия заболевания. Деталь рентгенограммы отчетливо показывает ряд кистевидных просветлений преимущественно в латеральной части головки бедренной кости
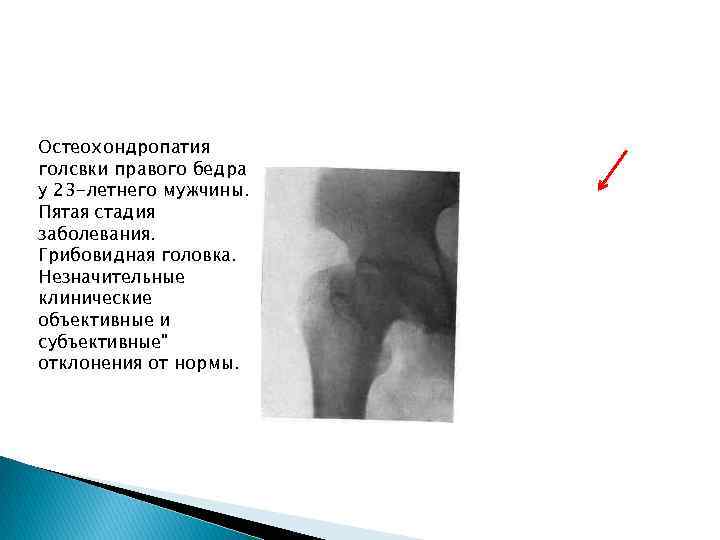
Остеохондропатия голсвки правого бедра у 23 -летнего мужчины. Пятая стадия заболевания. Грибовидная головка. Незначительные клинические объективные и субъективные" отклонения от нормы.

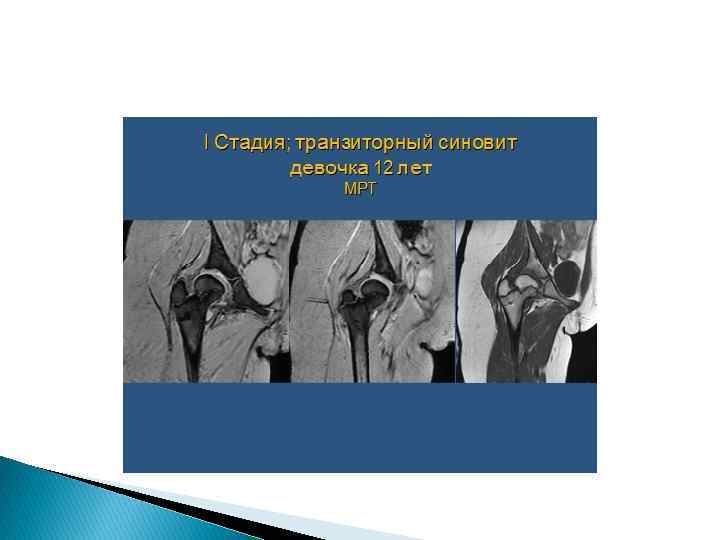
Компьютерная и магнитно-резонансная томография. Проецируется послойное изображения, которое дает объективную информацию о степени рентгеновской плотности различных участков органов и тканей. Данный метод позволяет получить минимальные изменения костей и суставов (трабекулярный отек костей, выпот в полость сустава) которые нельзя получить при КТ исследовании.
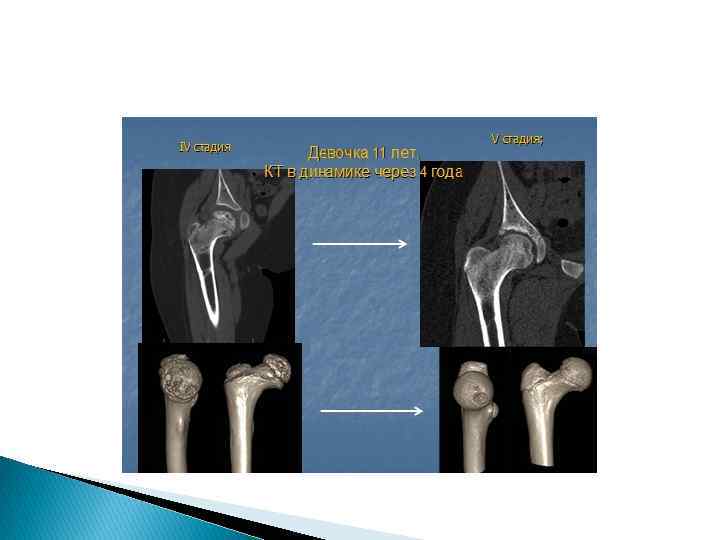

Остеохондропатия головки III плюсневых костей (болезнь Альбана Келера. II) преимущественно встречается у женщин молодого возраста. Причина неизвестна, но предрасполагающим фактором является длительная ходьба на высоких каблуках. Клиника. Боли в стопе постепенно прогрессируют, усиливаясь во время ходьбы. Смена обуви, умеренная ходьба приводят к клиническому выздоровлению, однако асептический некроз головки плюсневой кости продолжается до образования деформирующего артроза. На рентгенограммах выявляется уплотненная головка плюсневой кости, затем – ее фрагментация, сплющивание и частичное или полное рассасывание. Суставная щель расширена, растут остеофиты по типу деформирующего артроза. Лечение проводится консервативно: уменьшается нагрузка на ногу, проводится физиотерапевтическое лечение, рекомендуется ношение супинаторов, разгружающих передний отдел стопы. Резекция головки плюсневой кости показана только для устранения обширных костных разрастаний в области головки.

Остеохондропатия головок плюсневых костей (вторая болезнь Келера) Ø Ø Ø Рентгенологические изменения обнаруживаются спустя 2 -3 месяца от начала заболевания. При рентгенологическом исследовании в I фазе определяется уплотнение структуры кости, уплощение головки, расширение суставной щели. Во II фазе присоединяется более значительная деформация головки ее, уплощение, фрагментация, плюсневая кость может представляться укороченной. III фаза - восстанавливание костной структуры. Сохраняется деформация кости и расширение суставной щели. Развивается уплощение суставной поверхности основания основной фаланги соответствующего пальца. Рано развиваются осложнения в виде деформирующего артроза.
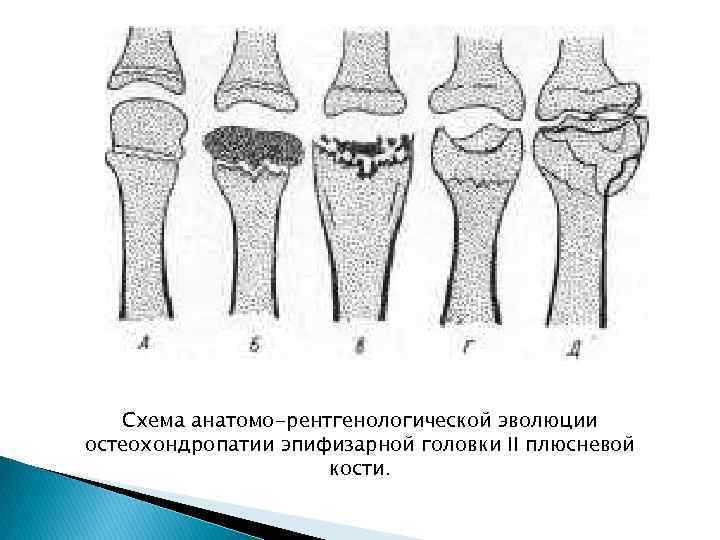
Схема анатомо-рентгенологической эволюции остеохондропатии эпифизарной головки II плюсневой кости.

На снимках – разрушение суставной поверхности 2 плюсневой кости, отклонение от нормальной оси 1 пальца.
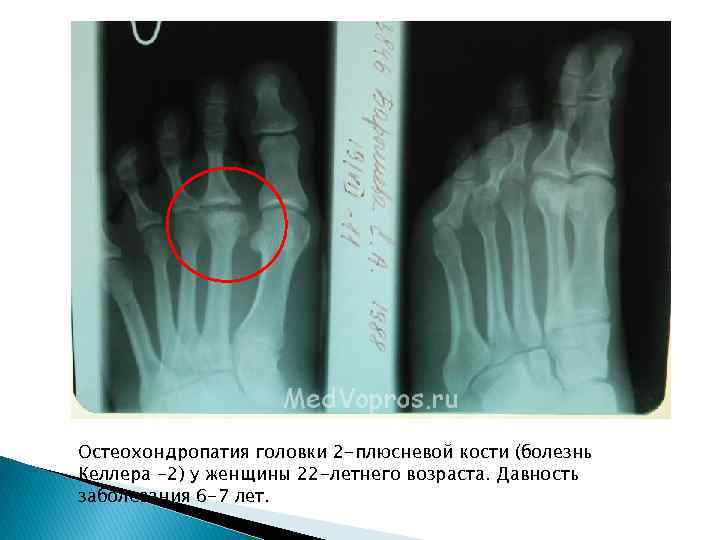
Остеохондропатия головки 2 -плюсневой кости (болезнь Келлера -2) у женщины 22 -летнего возраста. Давность заболевания 6 -7 лет.
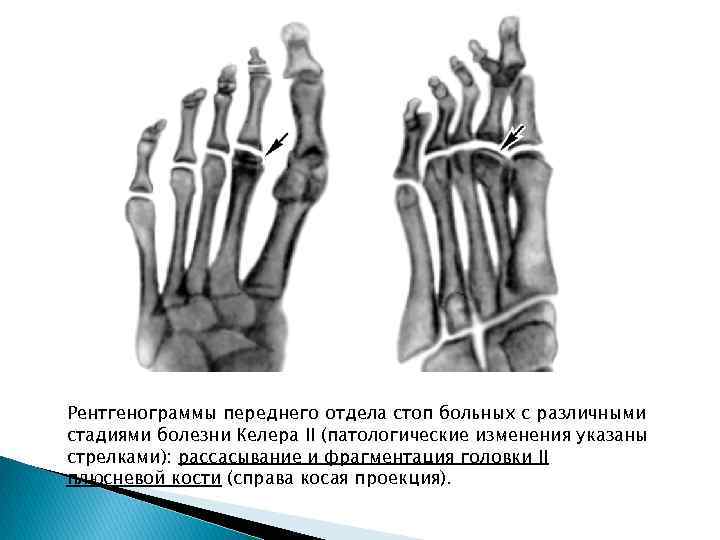
Рентгенограммы переднего отдела стоп больных с различными стадиями болезни Келера II (патологические изменения указаны стрелками): рассасывание и фрагментация головки II плюсневой кости (справа косая проекция).
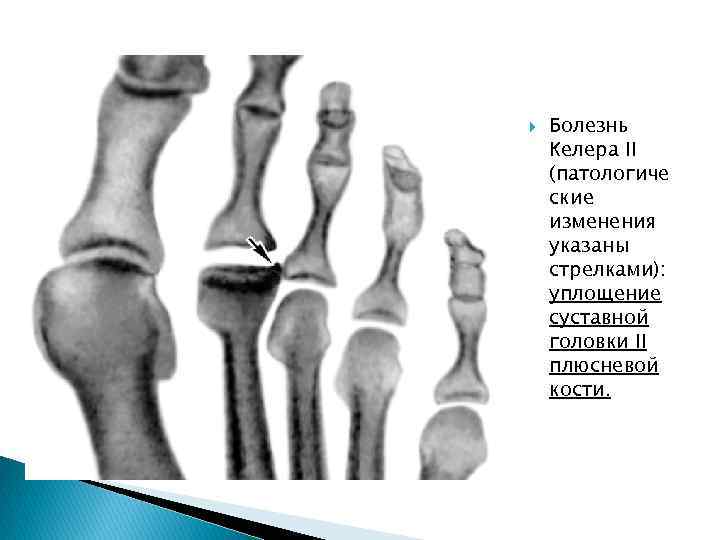
Болезнь Келера II (патологиче ские изменения указаны стрелками): уплощение суставной головки II плюсневой кости.

Остеохондропатия ладьевидной кости стопы (болезнь Келера-I) встречается редко и возникает после травмы. Болеют дети 3– 7 лет, чаще мальчики. Клинические проявления. На тыле у внутреннего края стопы без видимых причин появляются припухлость, умеренные боли, иногда заставляющие детей прихрамывать, ходить на наружных сводах стопы. На рентгенограммах выявляются фрагментация и уплощение ладьевидной кости в сагиттальном направлении в форме серпа или чечевицы. Лечение заключается в создании длительного покоя стопе с помощью гипсового сапожка и проведении физиотерапевтических процедур. Оперативное лечение противопоказано. Общая продолжительность заболевания составляет около года. Восстанавливается функция стопы, а иногда и анатомия ладьевидной кости.

Остеохондропатия ладьевидной кости стопы (первая болезнь Келера) Рентгенологические изменения появляются через несколько месяцев от начала заболевания в виде уплотнения, деформации ладьевидной кости. Кость уменьшена в размерах, фрагментируется, суставные, щели несколько расширены. Следует учитывать, что иногда в детском возрасте (6 -7 лет), кость представляется фрагментированной из-за наличия нескольких ядер окостенения. Во избежание неправильной трактовки рентгенологических данных диагноз остеохондропатии может быть установлен лишь при наличии соответствующей клиники. Исход благоприятный - кость принимает нормальную форму и структуру.
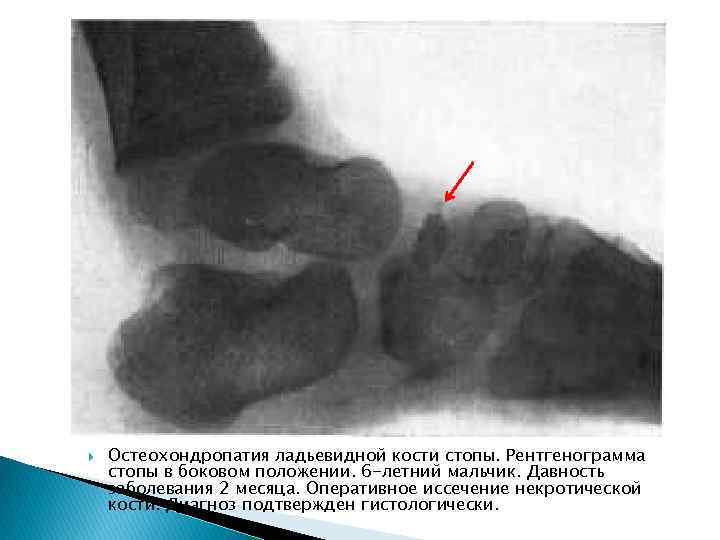
Остеохондропатия ладьевидной кости стопы. Рентгенограмма стопы в боковом положении. 6 -летний мальчик. Давность заболевания 2 месяца. Оперативное иссечение некротической кости. Диагноз подтвержден гистологически.
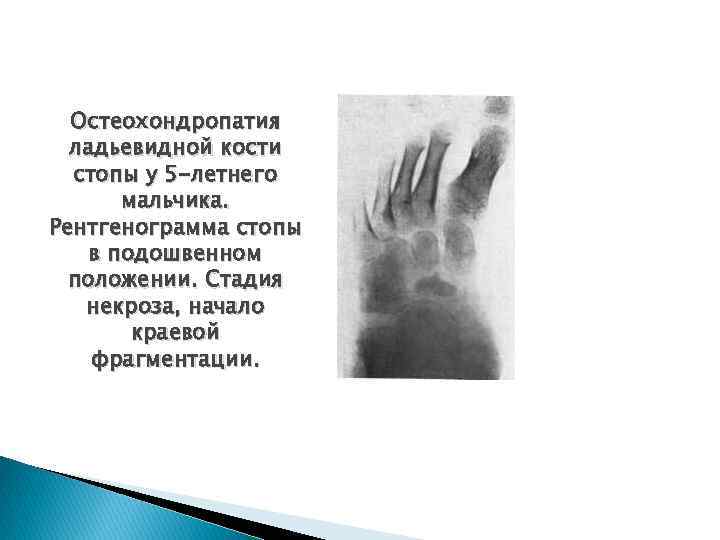
Остеохондропатия ладьевидной кости стопы у 5 -летнего мальчика. Рентгенограмма стопы в подошвенном положении. Стадия некроза, начало краевой фрагментации.
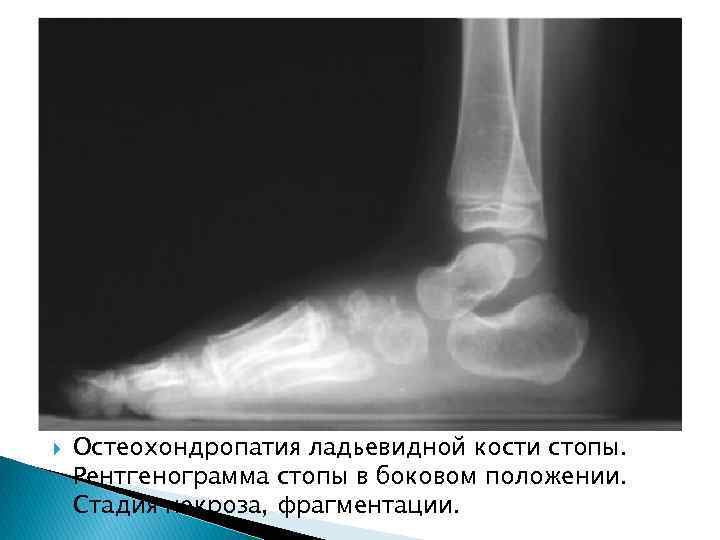
Остеохондропатия ладьевидной кости стопы. Рентгенограмма стопы в боковом положении. Стадия некроза, фрагментации.

Остеохондропатия тела позвонка (болезнь Кальве). Преимущественно поражаются позвонки нижнегрудного и верхнепоясничного отделов, т. е. позвонки, несущие самую большую нагрузку. Возникает чаще после травмы. Причина – эмболический инфаркт а. nutricia. Клиника. После падения или ушиба появляется боль в области пораженного позвонка, усиливающаяся во время нагрузки и исчезающая в покое. При обследовании спины обнаруживаются напряжение мышц и выступание остистого отростка пораженного позвонка вследствие клиновидной компрессии его тела. На рентгенограммах отмечается равномерное сплющивание тела обычно одного позвонка, иногда с небольшим клином кпереди. Смежные межпозвоночные диски увеличены. По выражению Кальве, «кости слишком мало, а хряща – слишком много» . Лечение. Требуется полная разгрузка позвоночника с помощью постельного режима и реклинации (на все время регенерации позвонка). Применяются медикаментозная терапия, витаминотерапия, облучение ультрафиолетовыми лучами, специальные приемы лечебной физкультуры. Прогноз заболевания благоприятный. Полного восстановления формы позвонка обычно не наступает – сохраняется деформация в виде «рыбьего позвонка» .

Остеохондропатия тела позвонка (болезнь Кальве) При рентгенологическом исследовании выявляется уплощение тела позвонка до 1/31/4 его нормальной высоты. Структура позвонка представляется равномерно уплотненной, замыкательные пластинки с ровными, четкими контурами. Иногда приходится наблюдать увеличение переднезаднего размера тела позвонка, который представляется в виде плотной пластинки. Соседние межпозвонковые диски расширены. При дальнейшем наблюдении отмечается постепенное восстановление формы позвонка и его величины.
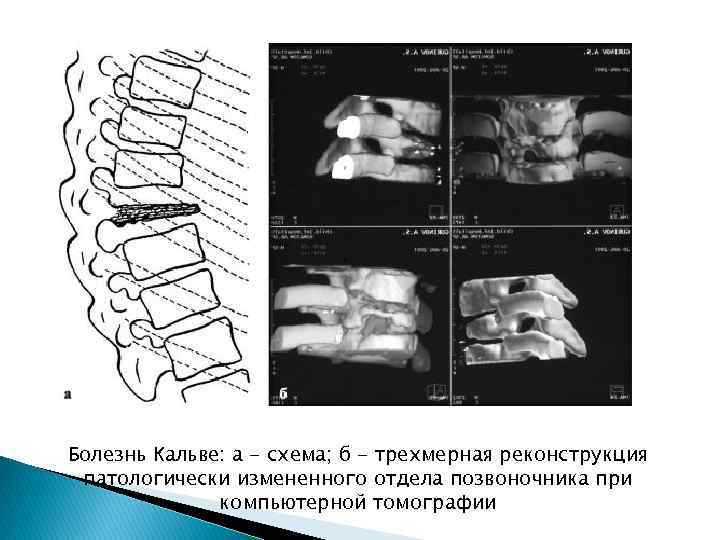
Болезнь Кальве: а - схема; б - трехмерная реконструкция патологически измененного отдела позвоночника при компьютерной томографии

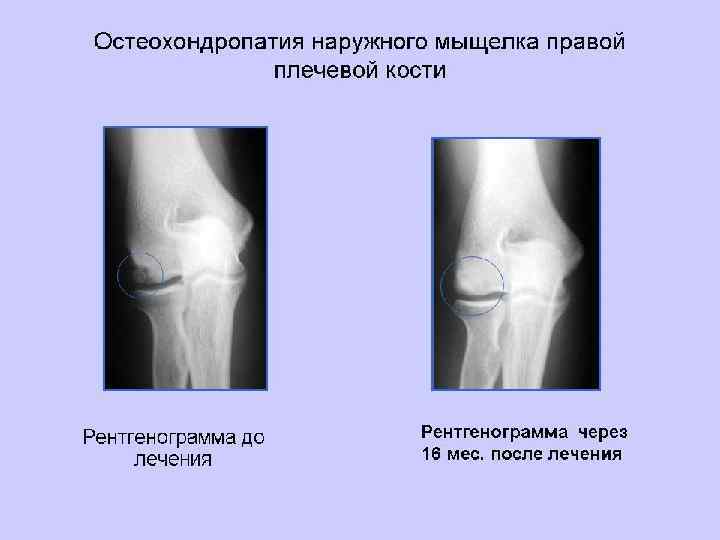
Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера) Бугристость большеберцовой кости - образование эпифизарного происхождения. В возрасте 13 -15 лет ядро окостенения продвигается в область хрящевого tuberos. tibia в виде хоботка. На боковой рентгенограмме этот хоботообразный вырост проксимального эпифиза большеберцовой кости отделен сзади от метафиза хрящевой прослойкой. В некоторых случаях ядра окостенения может отделяться хрящевой прослойкой от костного эпифиза. Или могут наблюдаться 3 -4 ядра окостенения изолированно расположенных впереди метафиза, а хоботообразный отросток очень короткий. В 18 -19 лет происходит слияние ядер окостенения с массивом большеберцовой кости.

Остеохондропатия бугра большеберцовой кости (болезнь Осгуд-Шлаттера). Поражение бугристости большеберцовой кости носит обычно односторонний характер. Возникает и клинически проявляет себя, как правило, после травмы. Среди больных очень часто встречаются крепкие молодые люди, которые активно занимаются спортом (футболисты, легкоатлетыбегуны). Клиническая картина. В области бугристости большеберцовой кости появляются спонтанные боли, которые усиливаются при надавливании на бугристость и при сгибании коленного сустава. Определяются припухлость, небольшая отечность мягких тканей, при пальпации – твердый костный нарост. Рентгенологически определяются фрагментация или отделение бугристости от кости. Лечение заключается в ограничении ходьбы, бега, занятий физкультурой. Назначаются физиотерапевтические процедуры: теплые местные ванны, массаж, эластическая повязка на коленный сустав. Заболевание заканчивается через 1– 1, 5 года полным выздоровлением, если проводились физиотерапевтическое лечение и бальнеологические процедуры.
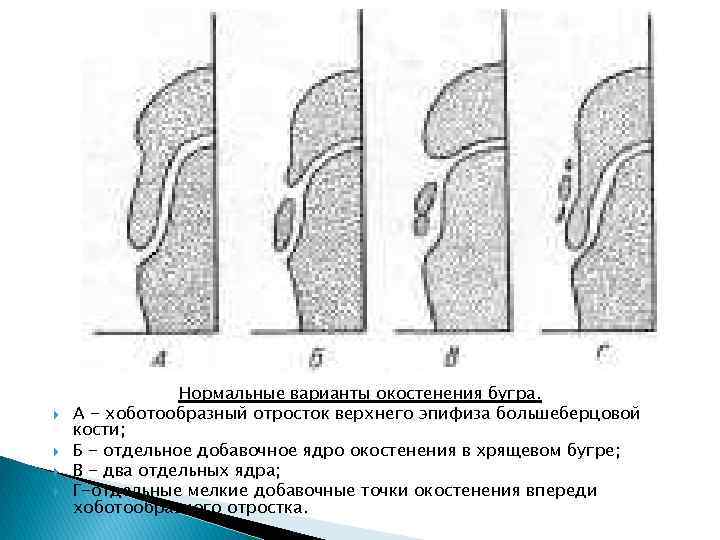
Нормальные варианты окостенения бугра. А - хоботообразный отросток верхнего эпифиза большеберцовой кости; Б - отдельное добавочное ядро окостенения в хрящевом бугре; В - два отдельных ядра; Г-отдельные мелкие добавочные точки окостенения впереди хоботообразного отростка.

Рентгенологическая картина остеохондропатии бугристости большеберцовой кости очень разнообразна. Структура хобото-образного отростка представлена чередующимися участками хрящевой и некротической ткани. Может наступать полная фрагментация всей бугристости, контуры изъедены как спереди, так и со стороны метафиза. Хрящ в передних отделах бугристости утолщен, создает выпячивание мягких тканей, легко прощупывается. Утолщена хрящевая прослойка между бугристостью и метафизом, так что нижний конец хоботообразного отростка может приподниматься кпереди. В течении процесса некротические участки рассасываются, происходит перестройка костной структуры и бугристость принимает нормальный костный рисунок. Четко не удается выделить сменяющие друга фазы процесса. Остеохондропатия Осгуд - Шлаттера почти всегда заканчивается в рентгенологическом изображении полным восстановлением костной структуры. Рентгенологическое исследование имеет ограниченные возможности и без учета клинических данных диагноз может быть ошибочным, т. к. некоторые варианты окостенения имитируют патологические изменения. Не всегда помогает сравнение с аналогичным участком здоровой конечности, т. к. картина окостенения с обеих сторон может быть различной. Следует отметить, что некоторые авторы (Д. Г. Рохлин, Н. С. Дьяченко) относят болезнь Осгуд - Шлаттера к процессам травматического характера, а не к остеохондропатиям.
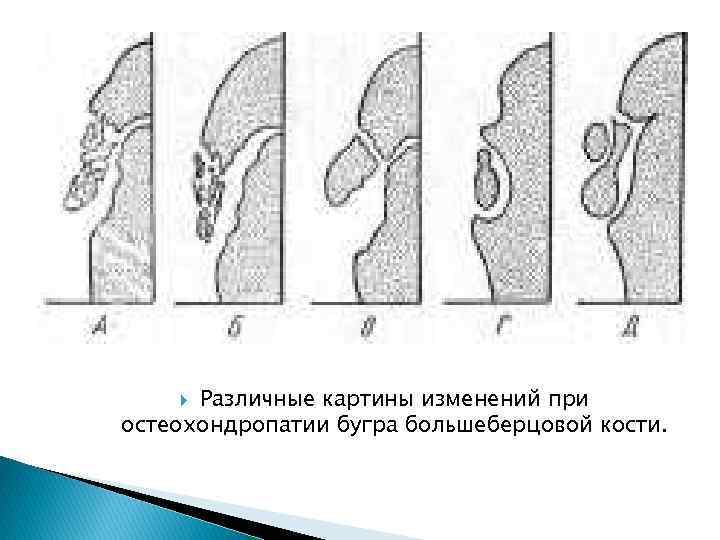
Различные картины изменений при остеохондропатии бугра большеберцовой кости.
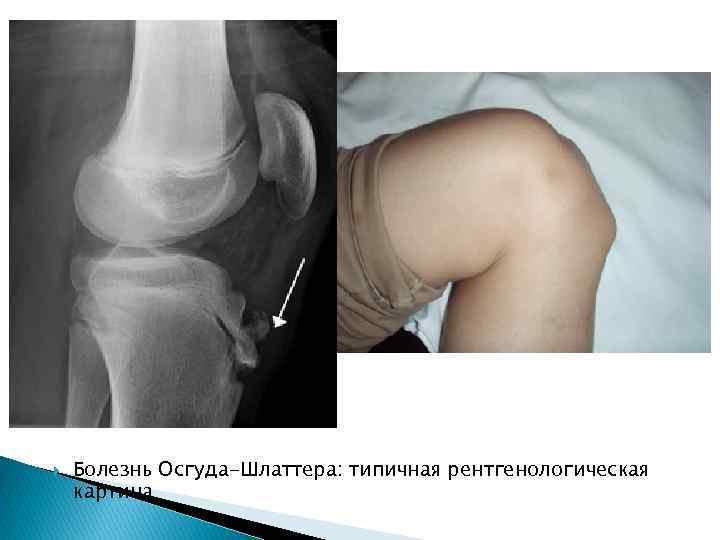
Болезнь Осгуда-Шлаттера: типичная рентгенологическая картина
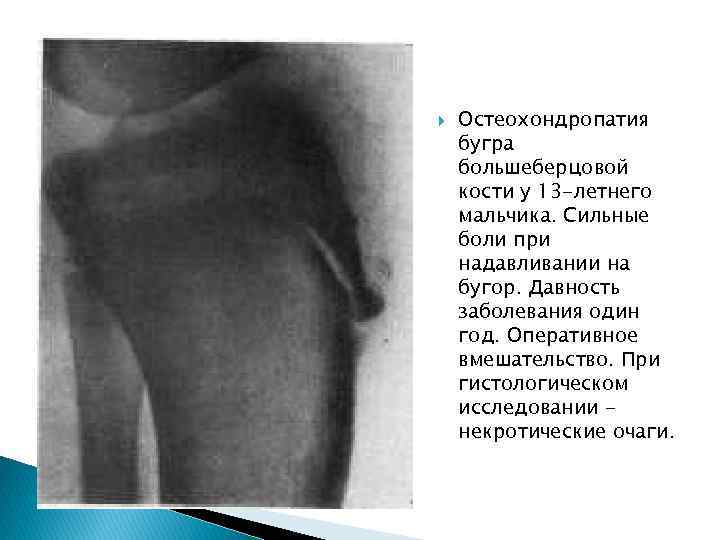
Остеохондропатия бугра большеберцовой кости у 13 -летнего мальчика. Сильные боли при надавливании на бугор. Давность заболевания один год. Оперативное вмешательство. При гистологическом исследовании некротические очаги.
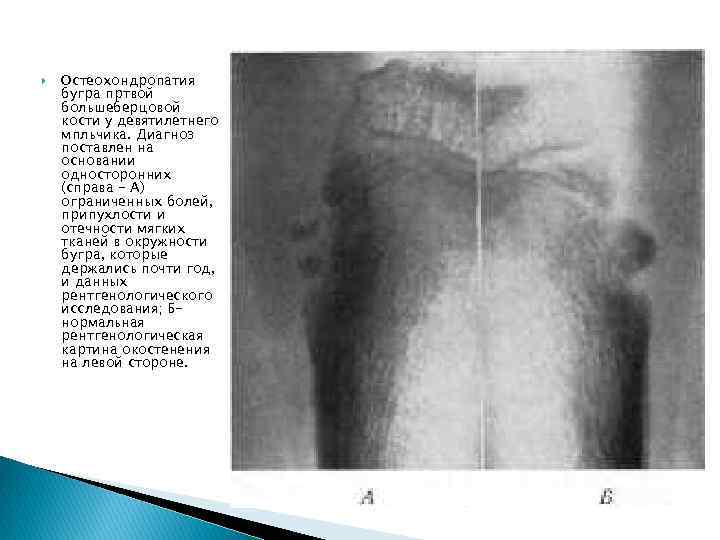
Остеохондропатия бугра пртвой большеберцовой кости у девятилетнего мпльчика. Диагноз поставлен на основании односторонних (справа - А) ограниченных болей, припухлости и отечности мягких тканей в окружности бугра, которые держались почти год, и данных рентгенологического исследования; Бнормальная рентгенологическая картина окостенения на левой стороне.

Асептический некроз полулунной кости запястья (болезнь Кинбека) При рентгенологическом исследовании выявляется усиление интенсивности луновидной кости, в дальнейшем присоединяется компрессия и фрагментация кости. Высота суставных щелей остается неизменной. Заболевание протекает длительно, к перестройке луновидной кости присоединяется дегенерация хрящей и явления деформирующего артроза.
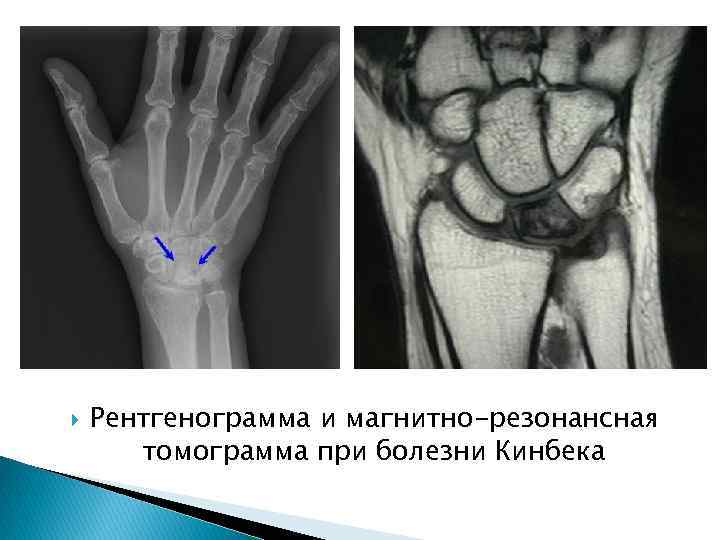
Рентгенограмма и магнитно-резонансная томограмма при болезни Кинбека
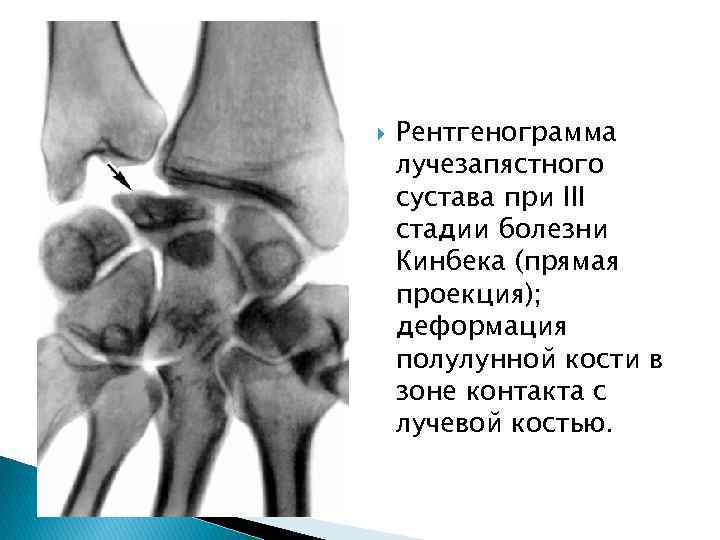
Рентгенограмма лучезапястного сустава при III стадии болезни Кинбека (прямая проекция); деформация полулунной кости в зоне контакта с лучевой костью.
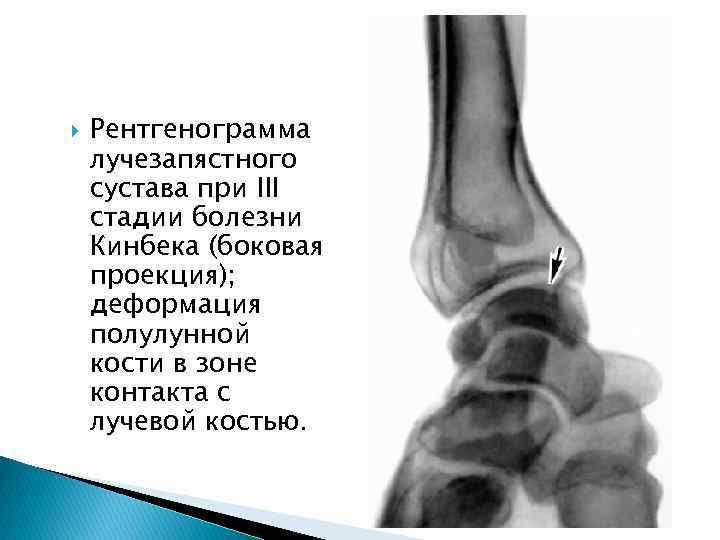
Рентгенограмма лучезапястного сустава при III стадии болезни Кинбека (боковая проекция); деформация полулунной кости в зоне контакта с лучевой костью.
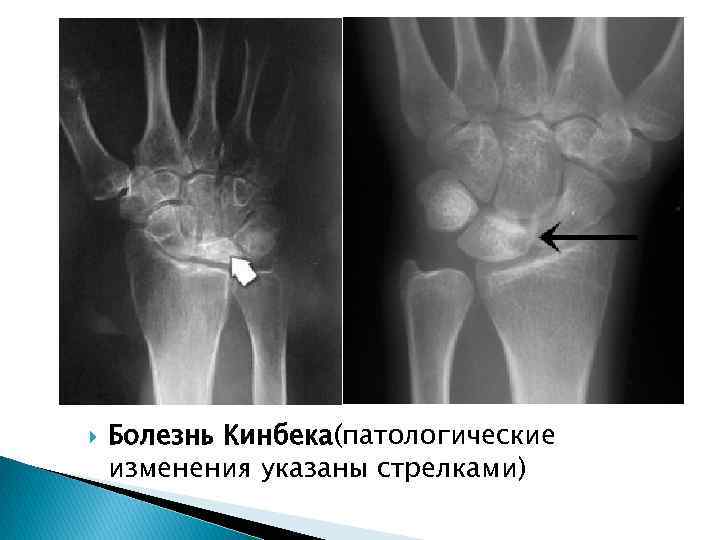
Болезнь Кинбека(патологические изменения указаны стрелками)
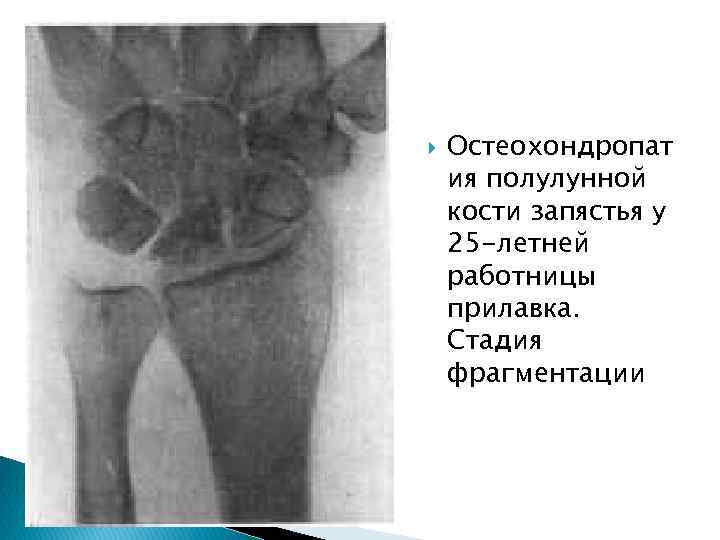
Остеохондропат ия полулунной кости запястья у 25 -летней работницы прилавка. Стадия фрагментации
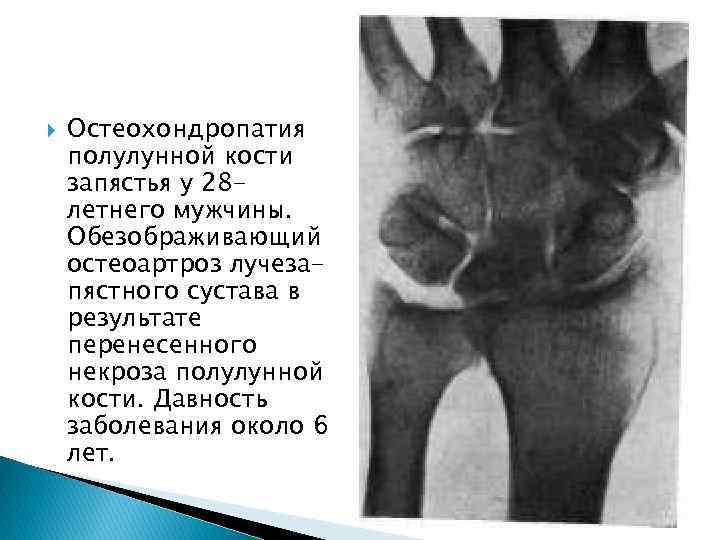
Остеохондропатия полулунной кости запястья у 28 летнего мужчины. Обезображивающий остеоартроз лучезапястного сустава в результате перенесенного некроза полулунной кости. Давность заболевания около 6 лет.

Болезнь Кенига или рассекающий (отсекающий) остеохондроз (остехондрит) - заболевание при котором участок хряща, покрывающий кости, постепенно отслаивается и может даже полностью отделиться от кости. Если участок хряща отделится от кости, то он станет свободно перемещаться по коленному суставу, мешая движениям. Представьте, что в коробке передач автомобиля свободно болтается, например, гайка. Конечно же, в таком случае нормальная работа механизма невозможна. Отделившийся от кости участок хряща называют свободным внутрисуставным телом или суставной мышью
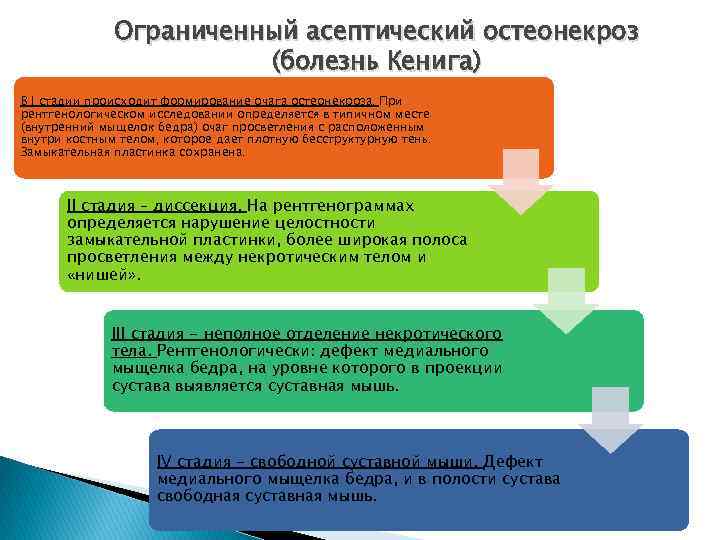
Ограниченный асептический остеонекроз (болезнь Кенига) В I стадии происходит формирование очага остеонекроза. При рентгенологическом исследовании определяется в типичном месте (внутренний мыщелок бедра) очаг просветления с расположенным внутри костным телом, которое дает плотную бесструктурную тень. Замыкательная пластинка сохранена. II стадия – диссекция. На рентгенограммах определяется нарушение целостности замыкательной пластинки, более широкая полоса просветления между некротическим телом и «нишей» . III стадия - неполное отделение некротического тела. Рентгенологически: дефект медиального мыщелка бедра, на уровне которого в проекции сустава выявляется суставная мышь. IV стадия - свободной суставной мыши. Дефект медиального мыщелка бедра, и в полости сустава свободная суставная мышь.
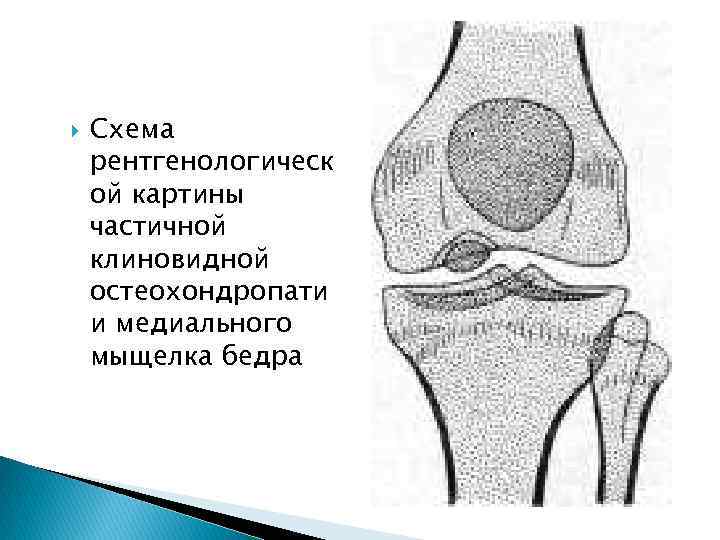
Схема рентгенологическ ой картины частичной клиновидной остеохондропати и медиального мыщелка бедра
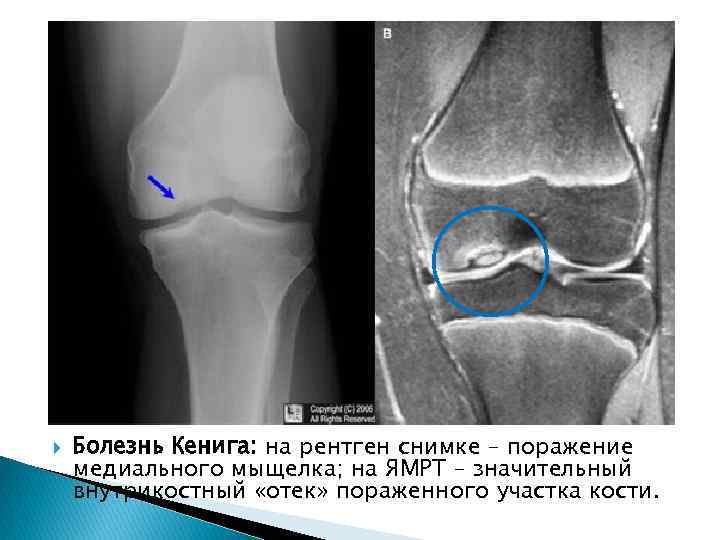
Болезнь Кенига: на рентген снимке – поражение медиального мыщелка; на ЯМРТ – значительный внутрикостный «отек» пораженного участка кости.
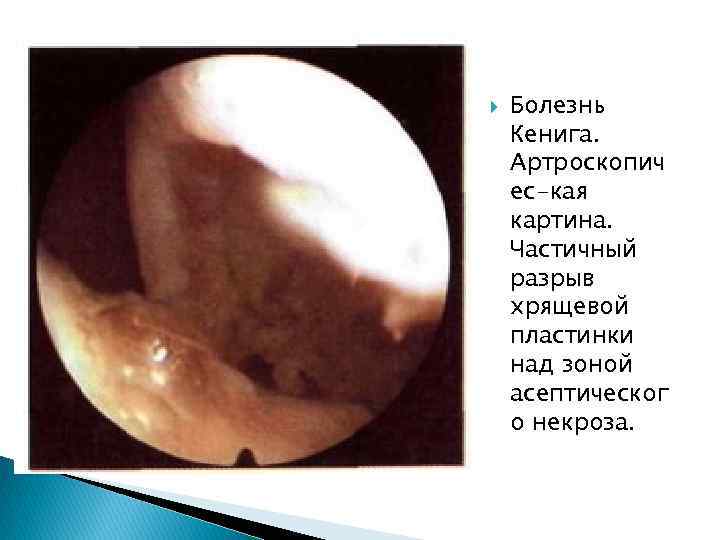
Болезнь Кенига. Артроскопич ес-кая картина. Частичный разрыв хрящевой пластинки над зоной асептическог о некроза.
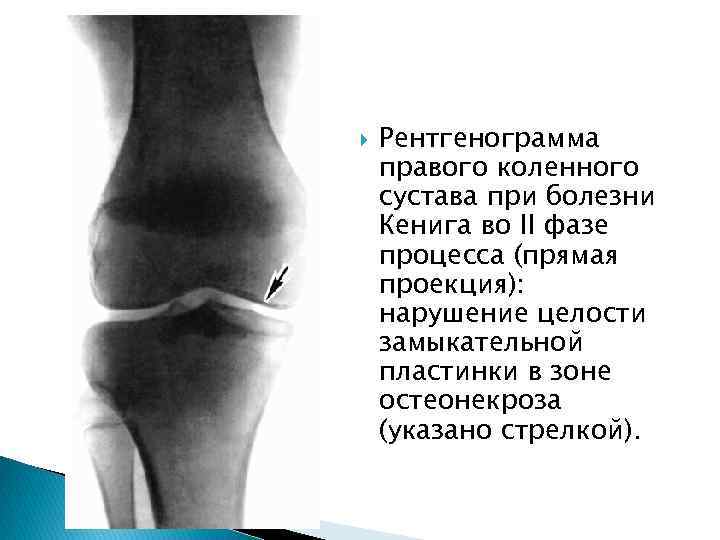
Рентгенограмма правого коленного сустава при болезни Кенига во II фазе процесса (прямая проекция): нарушение целости замыкательной пластинки в зоне остеонекроза (указано стрелкой).
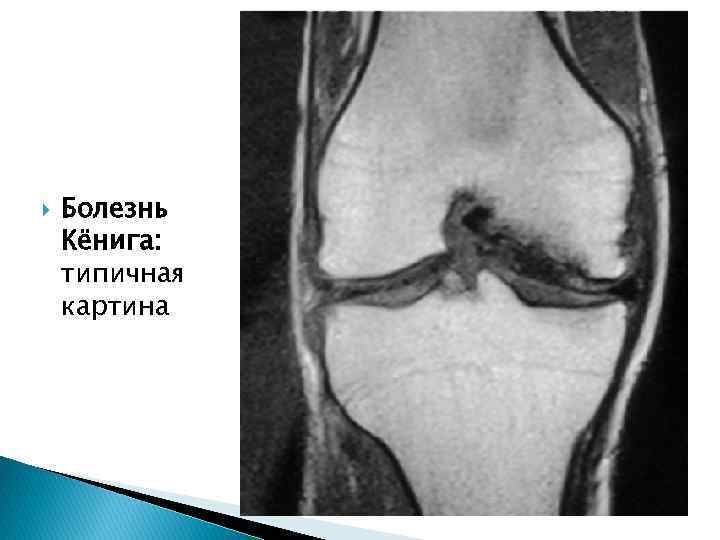
Болезнь Кёнига: типичная картина
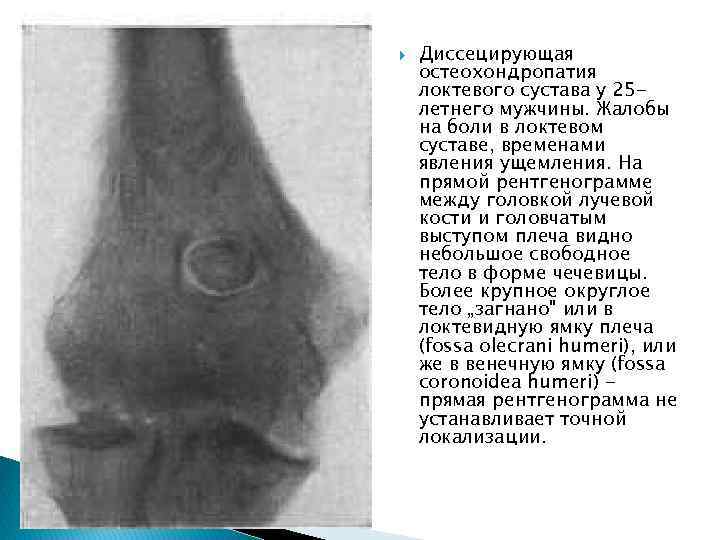
Диссецирующая остеохондропатия локтевого сустава у 25 летнего мужчины. Жалобы на боли в локтевом суставе, временами явления ущемления. На прямой рентгенограмме между головкой лучевой кости и головчатым выступом плеча видно небольшое свободное тело в форме чечевицы. Более крупное округлое тело „загнано" или в локтевидную ямку плеча (fossa olecrani humeri), или же в венечную ямку (fossa coronoidea humeri) прямая рентгенограмма не устанавливает точной локализации.
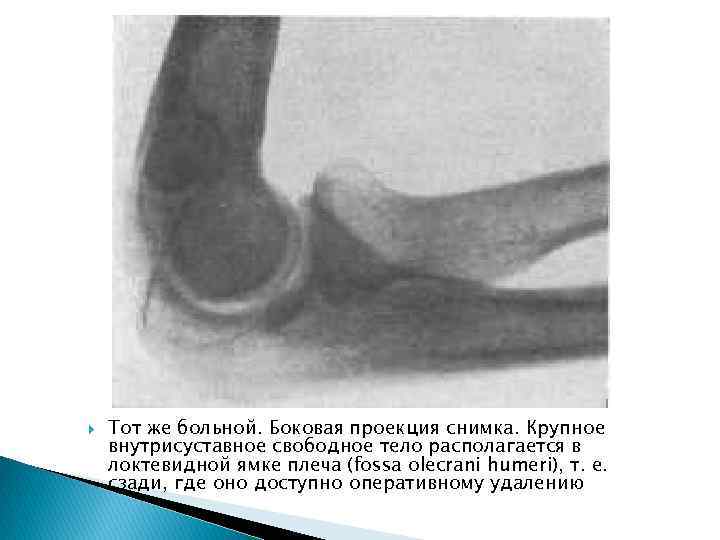
Тот же больной. Боковая проекция снимка. Крупное внутрисуставное свободное тело располагается в локтевидной ямке плеча (fossa olecrani humeri), т. е. сзади, где оно доступно оперативному удалению
ибрашова_srs_osteokhondropatii.pptx