 * *СРС на тему: Роль женской консультации в антенатальной охране плода. Биофизические и биометрические методы исследования плода. Роль медико-генетической консультации в профилактике и ранней диагностике аномалий развития плода. Методы обследования беременной. Плод как объект родов. Репродуктивное здоровье. Репродуктивное право. Сексуальное право. Понятие о планировании семьи. Контрацепция. Профилактика абортов. Подготовила: Ишигова Гульмира Студентка 4 курса ОМ -63 -02
* *СРС на тему: Роль женской консультации в антенатальной охране плода. Биофизические и биометрические методы исследования плода. Роль медико-генетической консультации в профилактике и ранней диагностике аномалий развития плода. Методы обследования беременной. Плод как объект родов. Репродуктивное здоровье. Репродуктивное право. Сексуальное право. Понятие о планировании семьи. Контрацепция. Профилактика абортов. Подготовила: Ишигова Гульмира Студентка 4 курса ОМ -63 -02
 * 1. Роль женской консультации в антенатальной охране плода. 2. Биофизические и биометрические методы исследования плода. 3. Роль медико-генетической консультации в профилактике и ранней диагностике аномалий развития плода. 4. Методы обследования беременной. 5. Плод как объект родов. 6. Репродуктивное здоровье. Репродуктивное право. Сексуальное право. 7. Понятие о планировании семьи. Контрацепция. Профилактика абортов.
* 1. Роль женской консультации в антенатальной охране плода. 2. Биофизические и биометрические методы исследования плода. 3. Роль медико-генетической консультации в профилактике и ранней диагностике аномалий развития плода. 4. Методы обследования беременной. 5. Плод как объект родов. 6. Репродуктивное здоровье. Репродуктивное право. Сексуальное право. 7. Понятие о планировании семьи. Контрацепция. Профилактика абортов.
 * *Женская консультация (ЖК) — амбулаторно- поликлиническое лечебно-профилактическое учреждение, основной задачей которого является амбулаторная и диспансерная помощь женщинам в период беременности и послеродовый период, гинекологическая помощь. Работают по участковому принципу в составе роддомов и перинатальных центров, участковых и районных больниц, могут быть самостоятельными медицинскими учреждениями.
* *Женская консультация (ЖК) — амбулаторно- поликлиническое лечебно-профилактическое учреждение, основной задачей которого является амбулаторная и диспансерная помощь женщинам в период беременности и послеродовый период, гинекологическая помощь. Работают по участковому принципу в составе роддомов и перинатальных центров, участковых и районных больниц, могут быть самостоятельными медицинскими учреждениями.
 * *АНТЕНАТАЛЬНАЯ ОХРАНА ПЛОДА (лат. ante перед + natus рождение) - комплекс диагностических, лечебных и профилактических мероприятий, проводимых с целью обеспечения нормального внутриутробного развития организма от зачатия до рождения.
* *АНТЕНАТАЛЬНАЯ ОХРАНА ПЛОДА (лат. ante перед + natus рождение) - комплекс диагностических, лечебных и профилактических мероприятий, проводимых с целью обеспечения нормального внутриутробного развития организма от зачатия до рождения.
 * *отрицательно влияющих на формирование и развитие зародыша и плода, *предупреждение врожденной патологии, *снижение перинатальной смертности (смертность плода и новорожденного в период с 28 -й недели беременности до 7 -х суток жизни)
* *отрицательно влияющих на формирование и развитие зародыша и плода, *предупреждение врожденной патологии, *снижение перинатальной смертности (смертность плода и новорожденного в период с 28 -й недели беременности до 7 -х суток жизни)
 * *В связи с тем, что на формирование зародыша и его дальнейшее развитие большое влияние оказывает состояние здоровья родителей (в частности состояние их репродуктивной системы), А. о. п. должна начинаться с подготовки к беременности, особенно в тех случаях, когда можно ожидать ее неблагополучное течение. .
* *В связи с тем, что на формирование зародыша и его дальнейшее развитие большое влияние оказывает состояние здоровья родителей (в частности состояние их репродуктивной системы), А. о. п. должна начинаться с подготовки к беременности, особенно в тех случаях, когда можно ожидать ее неблагополучное течение. .
 * *Основные мероприятия, направленные на охрану плода, проводятся в женских консультациях. Однако, даже при условии хорошей организации работы женских консультаций главная роль в осуществлении антенальной охраны плода принадлежит самой женщине, готовящейся стать матерью, и будущему отцу.
* *Основные мероприятия, направленные на охрану плода, проводятся в женских консультациях. Однако, даже при условии хорошей организации работы женских консультаций главная роль в осуществлении антенальной охраны плода принадлежит самой женщине, готовящейся стать матерью, и будущему отцу.
 * * До планирования беременности супружеская пара, имеющая риск рождения генетически неполноценного ребенка, должна получить консультацию генетика, в которой также нуждаются женщины с привычным невынашиванием беременности и мертворождениями в анамнезе. * Женщины с экстрагенитальными заболеваниями (болезни сердца, печек, крови и др. ) должны быть обследованы акушером-гинекологом совместно с терапевтом (при необходимости также врачами других специальностей) для решения вопроса о целесообразности беременности и об оптимальной подготовке к ней.
* * До планирования беременности супружеская пара, имеющая риск рождения генетически неполноценного ребенка, должна получить консультацию генетика, в которой также нуждаются женщины с привычным невынашиванием беременности и мертворождениями в анамнезе. * Женщины с экстрагенитальными заболеваниями (болезни сердца, печек, крови и др. ) должны быть обследованы акушером-гинекологом совместно с терапевтом (при необходимости также врачами других специальностей) для решения вопроса о целесообразности беременности и об оптимальной подготовке к ней.
 * * Необходимым условием антенатальной охраны плода является не толькоподготовка к беременности, но и систематическое профилактическое наблюдение с первых недель беременности, выявление у беременной факторов риска в отношении развития антенатальной патологии, рациональное ведение беременности в соответствии со степенью риска, своевременная оценка состояния плода на всех этапах внутриутробного развития и самое главное строгое выполнение беременной всех рекомендаций врача, касающихся питания, труда и отдыха, отказ от вредных привычек.
* * Необходимым условием антенатальной охраны плода является не толькоподготовка к беременности, но и систематическое профилактическое наблюдение с первых недель беременности, выявление у беременной факторов риска в отношении развития антенатальной патологии, рациональное ведение беременности в соответствии со степенью риска, своевременная оценка состояния плода на всех этапах внутриутробного развития и самое главное строгое выполнение беременной всех рекомендаций врача, касающихся питания, труда и отдыха, отказ от вредных привычек.
 * * Вредные привычки (курение, прием алкоголя, употребление * * наркотических средств) и самолечение в период беременности должны быть полностью исключены самой женщиной. Отрицательное влияние производственных факторов на организм беременной и плода исключается при строгом соблюдении трудового законодательства, в том числе законов, охраняющих здоровье трудящихся женщин и их потомства. При нарушениях охраны труда и случайных обстоятельствах возможно действие неблагоприятных факторов на мать и плод. Патогенными могут быть как физические факторы (вибрация, гипер- и гипотермия, ионизирующее излучение) так и химические вещества (ртуть, бензол, ацетилен, сероводород, сероуглерод, сурьма, ацетон, метанол, хлоропрен, стирол, формальдегид, некоторые пестициды и др. ).
* * Вредные привычки (курение, прием алкоголя, употребление * * наркотических средств) и самолечение в период беременности должны быть полностью исключены самой женщиной. Отрицательное влияние производственных факторов на организм беременной и плода исключается при строгом соблюдении трудового законодательства, в том числе законов, охраняющих здоровье трудящихся женщин и их потомства. При нарушениях охраны труда и случайных обстоятельствах возможно действие неблагоприятных факторов на мать и плод. Патогенными могут быть как физические факторы (вибрация, гипер- и гипотермия, ионизирующее излучение) так и химические вещества (ртуть, бензол, ацетилен, сероводород, сероуглерод, сурьма, ацетон, метанол, хлоропрен, стирол, формальдегид, некоторые пестициды и др. ).
 * *Одной из основных задач акушерства является получение здорового потомства. Это достигается своевременным выявлением изменений состояния плода и выбором оптимальной акушерской тактики.
* *Одной из основных задач акушерства является получение здорового потомства. Это достигается своевременным выявлением изменений состояния плода и выбором оптимальной акушерской тактики.
 * *Биофизический профиль плода (БПП) - форматированная шкала биофизической активности плода и факторов его обитания.
* *Биофизический профиль плода (БПП) - форматированная шкала биофизической активности плода и факторов его обитания.
 * Биофизический профиль плода включает оценку следующих 6 параметров: * движения туловищем, конечностями * дыхательные движения плода * тонус * объем околоплодных вод * степень зрелости плаценты (УЗИ-исследование) * миокардиальный рефлекс (нестрессовый тест * кардиотокограммы). Биофизический профиль плода имеет высокую прогностическую ценность отрицательного результата теста. При удовлетворительной оценке биофизического профиля плода вероятность смерти плода очень мала. Однако использование биофизического профиля плода при введении беременных высокого риска не дает улучшения исхода для плода.
* Биофизический профиль плода включает оценку следующих 6 параметров: * движения туловищем, конечностями * дыхательные движения плода * тонус * объем околоплодных вод * степень зрелости плаценты (УЗИ-исследование) * миокардиальный рефлекс (нестрессовый тест * кардиотокограммы). Биофизический профиль плода имеет высокую прогностическую ценность отрицательного результата теста. При удовлетворительной оценке биофизического профиля плода вероятность смерти плода очень мала. Однако использование биофизического профиля плода при введении беременных высокого риска не дает улучшения исхода для плода.
 *
*
 * * Сумма баллов 12— 8 свидетельствует о нормальном состоянии плода. Оценка БФПП 7— 6 баллов указывает на сомнительное состояние плода и возможность развития осложнений. Сумма баллов 5— 4 и менее свидетель ствует о наличии выраженной внутриутробной гипоксии плода и высоком риске развития перинатальных осложнений. * Определение БФПП для получения объективной информации возможно уже с начала III триместра беременности.
* * Сумма баллов 12— 8 свидетельствует о нормальном состоянии плода. Оценка БФПП 7— 6 баллов указывает на сомнительное состояние плода и возможность развития осложнений. Сумма баллов 5— 4 и менее свидетель ствует о наличии выраженной внутриутробной гипоксии плода и высоком риске развития перинатальных осложнений. * Определение БФПП для получения объективной информации возможно уже с начала III триместра беременности.
 * *Медико-генетическое консультирование — один из видов специализированной помощи населению, направленной главным образом на выявление генетического риска и предупреждение появления в семье больных с наследственной патологией.
* *Медико-генетическое консультирование — один из видов специализированной помощи населению, направленной главным образом на выявление генетического риска и предупреждение появления в семье больных с наследственной патологией.
 * *установление точного диагноза наследственного заболевания; *определение типа наследования заболевания в данной семье; *расчет риска повторения болезни в семье; *определение наиболее эффективного способа профилактики.
* *установление точного диагноза наследственного заболевания; *определение типа наследования заболевания в данной семье; *расчет риска повторения болезни в семье; *определение наиболее эффективного способа профилактики.
 * *Генетический риск-это вероятность появления определенной наследственной патологии у обратившегося за консультацией или у его потомков. Он определяется путем расчетов, основанных на анализе генетических закономерностей, или с помощью эмпирических данных. Возможность рассчитать генетический риск зависит в основном от точности диагноза и полноты генеалогических данных.
* *Генетический риск-это вероятность появления определенной наследственной патологии у обратившегося за консультацией или у его потомков. Он определяется путем расчетов, основанных на анализе генетических закономерностей, или с помощью эмпирических данных. Возможность рассчитать генетический риск зависит в основном от точности диагноза и полноты генеалогических данных.
 * * Основные показания к направлению супружеских пар на медикогенетическое консультирование: * рождение ребенка с наследственными заболеваниями или пороками развития; * наличие у одного из супругов хромосомной перестройки, наследственного заболевания или порока развития; * кровнородственный брак; * возраст матери старше 35 лет; * неблагоприятное воздействие факторов окружающей среды в ранние сроки беременности; * наличие самопроизвольных выкидышей, мертворождения, первичной аменореи, первичного бесплодия супругов; * угроза прерывания беременности с ранних сроков; * прием лекарственных препаратов в ранние сроки беременности.
* * Основные показания к направлению супружеских пар на медикогенетическое консультирование: * рождение ребенка с наследственными заболеваниями или пороками развития; * наличие у одного из супругов хромосомной перестройки, наследственного заболевания или порока развития; * кровнородственный брак; * возраст матери старше 35 лет; * неблагоприятное воздействие факторов окружающей среды в ранние сроки беременности; * наличие самопроизвольных выкидышей, мертворождения, первичной аменореи, первичного бесплодия супругов; * угроза прерывания беременности с ранних сроков; * прием лекарственных препаратов в ранние сроки беременности.
 * *В зависимости от характера заболевания при консультировании используют различные методы обследования больного и его родственников, основными из которых являются клиникогенеалогический, онтогенетический, биохимический, иммунологический, молекулярно-генетический (ДНК-анализ), методы пренатальной диагностики.
* *В зависимости от характера заболевания при консультировании используют различные методы обследования больного и его родственников, основными из которых являются клиникогенеалогический, онтогенетический, биохимический, иммунологический, молекулярно-генетический (ДНК-анализ), методы пренатальной диагностики.
 * * С применением современных технологий, позволяющих уточнить диагноз у плода, появилась возможность проведения внутриутробного лечения с помощью лекарственных препаратов, назначаемых беременной, или путем непосредственного их введения плоду. Кроме того, возможна и так называемая внутри маточная хирургия плода (пунктирование, шунтирование) при наличии такой патологии, как гидронефроз, гидроторакс, асцит, некоторые формы гидроцефалии.
* * С применением современных технологий, позволяющих уточнить диагноз у плода, появилась возможность проведения внутриутробного лечения с помощью лекарственных препаратов, назначаемых беременной, или путем непосредственного их введения плоду. Кроме того, возможна и так называемая внутри маточная хирургия плода (пунктирование, шунтирование) при наличии такой патологии, как гидронефроз, гидроторакс, асцит, некоторые формы гидроцефалии.
 * * Но главной остается профилактика наследственной патологии: * 1) медико-генетическое консультирование; * 2) диагностика гетерозиготных состояний у родителей; * 3) пренатальная диагностика; * 4) преклиническая диагностика; * 5) проверка на мутагенность и гигиеническая регламентация; * 6) диспансеризация; * 7) пропаганда медико-генетических знаний.
* * Но главной остается профилактика наследственной патологии: * 1) медико-генетическое консультирование; * 2) диагностика гетерозиготных состояний у родителей; * 3) пренатальная диагностика; * 4) преклиническая диагностика; * 5) проверка на мутагенность и гигиеническая регламентация; * 6) диспансеризация; * 7) пропаганда медико-генетических знаний.
 * *В течение всего периода беременности ребёнок зависит от матери. Необходимые исследования дают возможность следить за здоровьем и женщины и ребёнка.
* *В течение всего периода беременности ребёнок зависит от матери. Необходимые исследования дают возможность следить за здоровьем и женщины и ребёнка.
 * * К общим методам обследования относятся: сбор анамнеза, общий осмотр, наружное акушерское обследование, осмотр наружных половых органов, осмотр на зеркалах, бимануальное исследование. * Кроме того, беременным проводятся лабораторные методы исследования и обследования у специалистов. * К дополнительным акушерским методам обследования относятся: ультразвуковое обследование, кардиотокография, амниоцентез и др.
* * К общим методам обследования относятся: сбор анамнеза, общий осмотр, наружное акушерское обследование, осмотр наружных половых органов, осмотр на зеркалах, бимануальное исследование. * Кроме того, беременным проводятся лабораторные методы исследования и обследования у специалистов. * К дополнительным акушерским методам обследования относятся: ультразвуковое обследование, кардиотокография, амниоцентез и др.
 * * При первом обращении беременной в женскую консультацию (обычно женщина уже сама подозревает, что у нее беременность) необходимо подтвердить диагноз, установить срок. Очень важно, чтобы женщина обращалась как можно раньше, чтобы можно было начать работу по профилактике вредных воздействий, дать рекомендации. Необходимо склонить женщину к сохранению беременности, убедить ее в правильности и ответственности этого поступка, даже если беременность не была запланирована. * Исключение составляют случаи, когда беременность противопоказана по медицинским показаниям. В этом случае ранняя явка позволит вовремя выявить показания и подготовить женщину к прерыванию беременности.
* * При первом обращении беременной в женскую консультацию (обычно женщина уже сама подозревает, что у нее беременность) необходимо подтвердить диагноз, установить срок. Очень важно, чтобы женщина обращалась как можно раньше, чтобы можно было начать работу по профилактике вредных воздействий, дать рекомендации. Необходимо склонить женщину к сохранению беременности, убедить ее в правильности и ответственности этого поступка, даже если беременность не была запланирована. * Исключение составляют случаи, когда беременность противопоказана по медицинским показаниям. В этом случае ранняя явка позволит вовремя выявить показания и подготовить женщину к прерыванию беременности.
 * * Опрос * При обращении в женскую консультацию заводят карту беременной, в * * * * * которой отражают данные опроса, объективного и инструментальнолабораторного обследования беременной по определенному плану (при поступлении в родильный дом заводят историю родов). Паспортные данные Жалобы Условия труда и быта Наследственность и перенесенные заболевания Менструальная функция Секреторная функция Половая функция Сведения о муже Детородная функция-Какая по счету настоящая беременность. Большое значение имеет число предыдущих беременностей, достигших срока жизнеспособности плода (а не только число родившихся детей).
* * Опрос * При обращении в женскую консультацию заводят карту беременной, в * * * * * которой отражают данные опроса, объективного и инструментальнолабораторного обследования беременной по определенному плану (при поступлении в родильный дом заводят историю родов). Паспортные данные Жалобы Условия труда и быта Наследственность и перенесенные заболевания Менструальная функция Секреторная функция Половая функция Сведения о муже Детородная функция-Какая по счету настоящая беременность. Большое значение имеет число предыдущих беременностей, достигших срока жизнеспособности плода (а не только число родившихся детей).
 * * Объективное обследование * После ознакомления с анамнезом пациентки приступают к объективному исследованию, который начинают с осмотра. * Осмотр нередко позволяет получить очень ценные данные для диагноза. При осмотре обращают внимание на рост беременной, телосложение, упитанность, состояние кожных покровов, видимых слизистых оболочек, молочных желез, величину и форму живота.
* * Объективное обследование * После ознакомления с анамнезом пациентки приступают к объективному исследованию, который начинают с осмотра. * Осмотр нередко позволяет получить очень ценные данные для диагноза. При осмотре обращают внимание на рост беременной, телосложение, упитанность, состояние кожных покровов, видимых слизистых оболочек, молочных желез, величину и форму живота.
 * * * Рост беременной необходимо точно измерить. При низком росте (150 см и ниже) у женщин нередко наблюдаются признаки инфантилизма (сужение таза, недоразвитость матки и др. ). У женщин высокого роста наблюдаются другие особенности таза (широкий, мужского типа). Телосложение. Деформация позвоночника и нижних конечностей, анкилозы суставов и другие изменения в костной системе свидетельствуют о возможном изменении формы таза и его сужении. Кожные покровы. Пигментация лица, белой линии, сосков и околососковых кружков, полосы беременности позволяют предполагать наличие беременности. Бледность кожи и видимых слизистых оболочек, синюш-ность губ, желтушность кожи и склер, отеки являются признаками ряда [серьезных заболеваний. Молочные железы. Оценивают их развитие, состояние сосков (нормальные, плоские, втянутые), наличие отделяемого (молозива) из сосков. Осмотр живота. Во второй половине беременности осмотр иногда позволяет выяснить отклонения от нормального ее течения. При нормальной беременности и правильном положении плода живот имеет овоидную (яйцевидную) форму; при многоводии он шарообразен, увеличивается очень 'резко, не соответственно сроку беременности; при поперечном положении плода живот приобретает форму поперечного овала. Форма живота может изменяться при узком тазе.
* * * Рост беременной необходимо точно измерить. При низком росте (150 см и ниже) у женщин нередко наблюдаются признаки инфантилизма (сужение таза, недоразвитость матки и др. ). У женщин высокого роста наблюдаются другие особенности таза (широкий, мужского типа). Телосложение. Деформация позвоночника и нижних конечностей, анкилозы суставов и другие изменения в костной системе свидетельствуют о возможном изменении формы таза и его сужении. Кожные покровы. Пигментация лица, белой линии, сосков и околососковых кружков, полосы беременности позволяют предполагать наличие беременности. Бледность кожи и видимых слизистых оболочек, синюш-ность губ, желтушность кожи и склер, отеки являются признаками ряда [серьезных заболеваний. Молочные железы. Оценивают их развитие, состояние сосков (нормальные, плоские, втянутые), наличие отделяемого (молозива) из сосков. Осмотр живота. Во второй половине беременности осмотр иногда позволяет выяснить отклонения от нормального ее течения. При нормальной беременности и правильном положении плода живот имеет овоидную (яйцевидную) форму; при многоводии он шарообразен, увеличивается очень 'резко, не соответственно сроку беременности; при поперечном положении плода живот приобретает форму поперечного овала. Форма живота может изменяться при узком тазе.
 * * Исследование внутренних органов. * После осмотра проводят исследование, сердечно-сосудистой системы, легких, органов пищеварения, нервной, мочевой и других систем по общепринятой методике (аускультация, перкуссия, пальпация и др. ). Исследование сердца, легких, почек и других органов у беременных необходимо для своевременного выявления заболеваний, при которых беременность противопоказана.
* * Исследование внутренних органов. * После осмотра проводят исследование, сердечно-сосудистой системы, легких, органов пищеварения, нервной, мочевой и других систем по общепринятой методике (аускультация, перкуссия, пальпация и др. ). Исследование сердца, легких, почек и других органов у беременных необходимо для своевременного выявления заболеваний, при которых беременность противопоказана.
 * * У беременной в обязательном порядке измеряют артериальное давление-, ! • массу тела и рост, исследуют мочу и кровь (морфологическая картина, СОЭ), определяют группу крови, резус-принадлежность, производят серологические и другие исследования латентных инфекций (сифилис, ВИЧ, , вирусный гепатит, токсоплазмоз и др. ). * У всех беременных исследуют выделения из шейки матки, цервикального канала, влагалища для выявления [трихомоноза, гонореи, хламидиоза, микоплазмоза, бактериальной флоры. Во [Второй половине беременности измерение артериального давления, определение массы тела, исследование крови и мочи производят систематически. , (После применения всех указанных методов исследования приступают к специальному акушерскому обследованию.
* * У беременной в обязательном порядке измеряют артериальное давление-, ! • массу тела и рост, исследуют мочу и кровь (морфологическая картина, СОЭ), определяют группу крови, резус-принадлежность, производят серологические и другие исследования латентных инфекций (сифилис, ВИЧ, , вирусный гепатит, токсоплазмоз и др. ). * У всех беременных исследуют выделения из шейки матки, цервикального канала, влагалища для выявления [трихомоноза, гонореи, хламидиоза, микоплазмоза, бактериальной флоры. Во [Второй половине беременности измерение артериального давления, определение массы тела, исследование крови и мочи производят систематически. , (После применения всех указанных методов исследования приступают к специальному акушерскому обследованию.
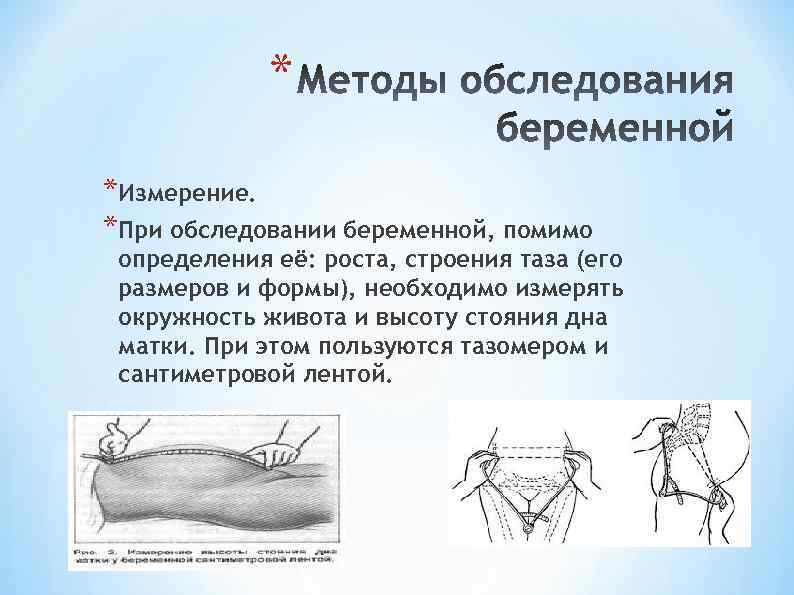 * *Измерение. *При обследовании беременной, помимо определения её: роста, строения таза (его размеров и формы), необходимо измерять окружность живота и высоту стояния дна матки. При этом пользуются тазомером и сантиметровой лентой.
* *Измерение. *При обследовании беременной, помимо определения её: роста, строения таза (его размеров и формы), необходимо измерять окружность живота и высоту стояния дна матки. При этом пользуются тазомером и сантиметровой лентой.
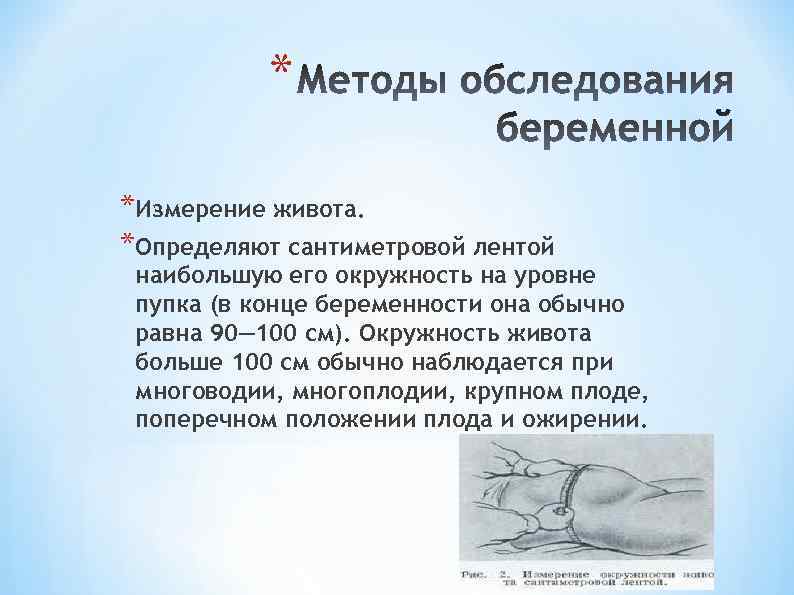 * *Измерение живота. *Определяют сантиметровой лентой наибольшую его окружность на уровне пупка (в конце беременности она обычно равна 90— 100 см). Окружность живота больше 100 см обычно наблюдается при многоводии, многоплодии, крупном плоде, поперечном положении плода и ожирении.
* *Измерение живота. *Определяют сантиметровой лентой наибольшую его окружность на уровне пупка (в конце беременности она обычно равна 90— 100 см). Окружность живота больше 100 см обычно наблюдается при многоводии, многоплодии, крупном плоде, поперечном положении плода и ожирении.
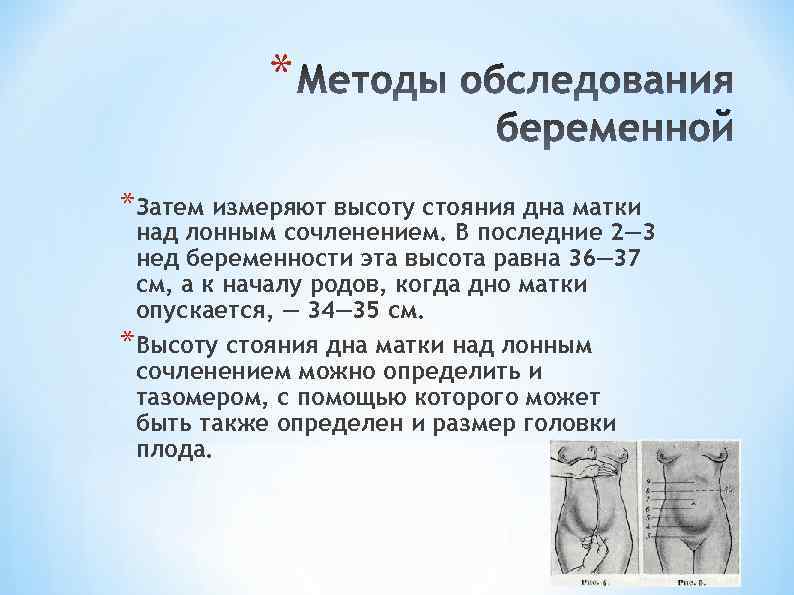 * *Затем измеряют высоту стояния дна матки над лонным сочленением. В последние 2— 3 нед беременности эта высота равна 36— 37 см, а к началу родов, когда дно матки опускается, — 34— 35 см. *Высоту стояния дна матки над лонным сочленением можно определить и тазомером, с помощью которого может быть также определен и размер головки плода.
* *Затем измеряют высоту стояния дна матки над лонным сочленением. В последние 2— 3 нед беременности эта высота равна 36— 37 см, а к началу родов, когда дно матки опускается, — 34— 35 см. *Высоту стояния дна матки над лонным сочленением можно определить и тазомером, с помощью которого может быть также определен и размер головки плода.
 * * Исследование таза. * В акушерстве исследование таза очень важно, так как строение и размеры таза имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов. Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение родов или представляют неопреодолимые препятствия для них.
* * Исследование таза. * В акушерстве исследование таза очень важно, так как строение и размеры таза имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов. Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение родов или представляют неопреодолимые препятствия для них.
 * * Измерение таза имеет наиболее важное значение из всех методов исследования таза. Зная размеры таза, можно судить о течении родов, о возможных осложнениях при них, о допустимости самопроизвольных родов при данной форме и размерах таза. * Большинство внутренних размеров таза недоступны для измерения, поэтому обычно измеряют наружные размеры таза и по ним приблизительно судят о величине и форме малого таза.
* * Измерение таза имеет наиболее важное значение из всех методов исследования таза. Зная размеры таза, можно судить о течении родов, о возможных осложнениях при них, о допустимости самопроизвольных родов при данной форме и размерах таза. * Большинство внутренних размеров таза недоступны для измерения, поэтому обычно измеряют наружные размеры таза и по ним приблизительно судят о величине и форме малого таза.
 * * Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. * При измерении таза женщина лежит на спине с обнаженным животом, ноги вытянуты и сдвинуты вместе. Врач становится справа от беременной лицом к ней. Ветви тазомера берут в руки таким образом, чтобы большие и указательные пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами прощупывают пункты, расстояние между которыми измеряют, прижимая к ним пуговки раздвинутых ветвей тазомера, и отмечают по шкале величину искомого размера.
* * Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. * При измерении таза женщина лежит на спине с обнаженным животом, ноги вытянуты и сдвинуты вместе. Врач становится справа от беременной лицом к ней. Ветви тазомера берут в руки таким образом, чтобы большие и указательные пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами прощупывают пункты, расстояние между которыми измеряют, прижимая к ним пуговки раздвинутых ветвей тазомера, и отмечают по шкале величину искомого размера.
 * *Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. Измерение поперечных размеров таза. а —distantia spinarum; б — distantia cristarum; в — distantia trochanterica.
* *Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. Измерение поперечных размеров таза. а —distantia spinarum; б — distantia cristarum; в — distantia trochanterica.
 * * Пальпация живота является одним из основных методов * * * акушерского исследования. Она производится в положении беременной на спине с ногами, согнутыми в тазобедренных и коленных суставах. Этим устраняется напряжение брюшной стенки и облегчается прощупывание органов брюшной полости, особенно матки и расположенного в ней плода. Врач сидит справа от беременной лицом к ней. Пальпацию живота начинают с определения состояния и эластичности брюшной стенки, состояния прямых мышц живота (нет ли их расхождения, грыжевых выпячиваний и пр. ). Анатомическое и особенно функциональное состояние брюшной стенки играет большую роль в нормальном течении родов.
* * Пальпация живота является одним из основных методов * * * акушерского исследования. Она производится в положении беременной на спине с ногами, согнутыми в тазобедренных и коленных суставах. Этим устраняется напряжение брюшной стенки и облегчается прощупывание органов брюшной полости, особенно матки и расположенного в ней плода. Врач сидит справа от беременной лицом к ней. Пальпацию живота начинают с определения состояния и эластичности брюшной стенки, состояния прямых мышц живота (нет ли их расхождения, грыжевых выпячиваний и пр. ). Анатомическое и особенно функциональное состояние брюшной стенки играет большую роль в нормальном течении родов.
 * *Аускультация. *Выслушивание живота беременной и роженицы производится обычно акушерским стетоскопом. Акушерский стетоскоп отличается от обычного широкой воронкой, которая прикладывается к обнаженному животу женщины.
* *Аускультация. *Выслушивание живота беременной и роженицы производится обычно акушерским стетоскопом. Акушерский стетоскоп отличается от обычного широкой воронкой, которая прикладывается к обнаженному животу женщины.
 * * При аускультации живота определяются сердечные тоны плода. * К звуковым явлениям, исходящим от плода, относятся сердечные тоны плода, шум сосудов пуповины, глухие неритмичные толчкообразные движения плода. Аускультацию производят главным образом для определения сердечных тонов плода, которые служат достоверным признаком беременности. Путем выслушивания сердечных тонов также выясняют состояние плода, что имеет особо важное значение во время родов.
* * При аускультации живота определяются сердечные тоны плода. * К звуковым явлениям, исходящим от плода, относятся сердечные тоны плода, шум сосудов пуповины, глухие неритмичные толчкообразные движения плода. Аускультацию производят главным образом для определения сердечных тонов плода, которые служат достоверным признаком беременности. Путем выслушивания сердечных тонов также выясняют состояние плода, что имеет особо важное значение во время родов.
 * *Сердечные тоны плода прослушиваются стетоскопом с начала второй половины беременности (реже с 18— 20 нед) и с каждым месяцем становятся отчетливее. *Сердцебиение плода можно выслушать или записать при помощи дополнительных методов исследования: УЗИ, КТГ, ЭКГ, ФКГ.
* *Сердечные тоны плода прослушиваются стетоскопом с начала второй половины беременности (реже с 18— 20 нед) и с каждым месяцем становятся отчетливее. *Сердцебиение плода можно выслушать или записать при помощи дополнительных методов исследования: УЗИ, КТГ, ЭКГ, ФКГ.
 * * Ультразвуковое исследование делается практически всем беременным женщинам, причем неоднократно. Обычно УЗИ выполняют в женской консультации, где наблюдается будущая мама, — это так называемый первый уровень ультразвукового акушерского скрининга ( «просеивания» ). * В случаях же, когда УЗИ первого уровня обнаружило определенные проблемы, может понадобиться более детальное и квалифицированное ультразвуковое сканирование — исследование второго уровня акушерского УЗ-скрининга. Таковое обычно делается в межобластных медико-генетических консультациях, центрах пренатальной диагностики и других учреждениях, оснащенных сканерами высокой разрешающей способности и укомплектованных персоналом экспертной квалификации. * Что касается сроков беременности, на которых следует проходить УЗИ, то следует признать: они могут сильно варьироваться в зависимости от особенностей течения конкретной беременности. Если речь идет о «проблемной» беременности, то количество ультразвуковых исследований может легко превысить десяток. Однако при любой беременности число пройденных женщиной УЗИ должно быть не менее трех. Причем сроки для этих исследований зафиксированы в нормативных документах Минздрава России — это полезно знать любой будущей маме, хотя бы для того, чтобы оценить профессиональную квалификацию и добросовестность наблюдающего ее врача. * Первое УЗИ обычно выполняется между 10 и 14 неделями беременности, второе — между 20 и 24, третье — между 32 и 34 неделями.
* * Ультразвуковое исследование делается практически всем беременным женщинам, причем неоднократно. Обычно УЗИ выполняют в женской консультации, где наблюдается будущая мама, — это так называемый первый уровень ультразвукового акушерского скрининга ( «просеивания» ). * В случаях же, когда УЗИ первого уровня обнаружило определенные проблемы, может понадобиться более детальное и квалифицированное ультразвуковое сканирование — исследование второго уровня акушерского УЗ-скрининга. Таковое обычно делается в межобластных медико-генетических консультациях, центрах пренатальной диагностики и других учреждениях, оснащенных сканерами высокой разрешающей способности и укомплектованных персоналом экспертной квалификации. * Что касается сроков беременности, на которых следует проходить УЗИ, то следует признать: они могут сильно варьироваться в зависимости от особенностей течения конкретной беременности. Если речь идет о «проблемной» беременности, то количество ультразвуковых исследований может легко превысить десяток. Однако при любой беременности число пройденных женщиной УЗИ должно быть не менее трех. Причем сроки для этих исследований зафиксированы в нормативных документах Минздрава России — это полезно знать любой будущей маме, хотя бы для того, чтобы оценить профессиональную квалификацию и добросовестность наблюдающего ее врача. * Первое УЗИ обычно выполняется между 10 и 14 неделями беременности, второе — между 20 и 24, третье — между 32 и 34 неделями.
 * *Плод как объект родов рассматривается в основном с учетом размеров головки. Головка - самая объемная и плотная часть, испытывающая наибольшие трудности продвижении по родо вым путям. Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности.
* *Плод как объект родов рассматривается в основном с учетом размеров головки. Головка - самая объемная и плотная часть, испытывающая наибольшие трудности продвижении по родо вым путям. Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности.
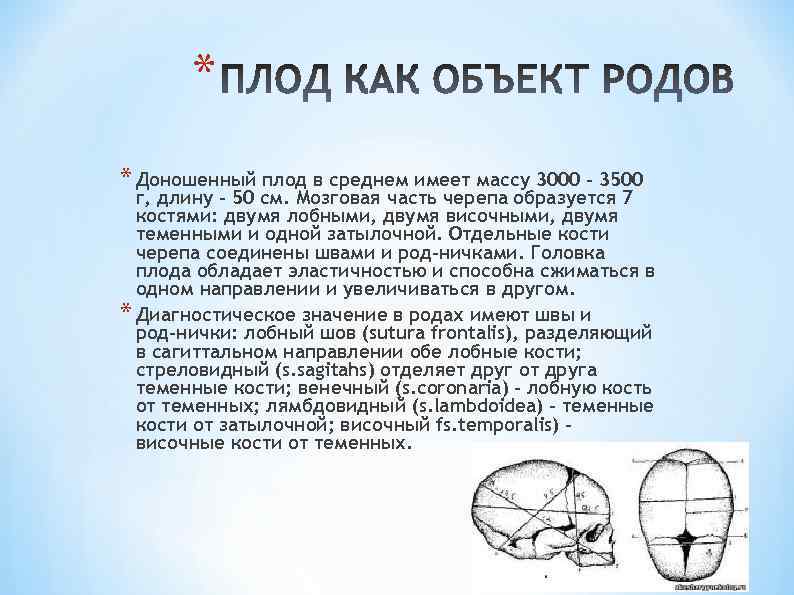 * * Доношенный плод в среднем имеет массу 3000 - 3500 г, длину - 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и род ничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом. * Диагностическое значение в родах имеют швы и род нички: лобный шов (sutura frontalis), разделяющий в сагиттальном направлении обе лобные кости; стреловидный (s. sagitahs) отделяет друг от друга теменные кости; венечный (s. coronaria) - лобную кость от теменных; лямбдовидный (s. lambdoidea) - теменные кости от затылочной; височный fs. temporalis) височные кости от теменных.
* * Доношенный плод в среднем имеет массу 3000 - 3500 г, длину - 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и род ничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом. * Диагностическое значение в родах имеют швы и род нички: лобный шов (sutura frontalis), разделяющий в сагиттальном направлении обе лобные кости; стреловидный (s. sagitahs) отделяет друг от друга теменные кости; венечный (s. coronaria) - лобную кость от теменных; лямбдовидный (s. lambdoidea) - теменные кости от затылочной; височный fs. temporalis) височные кости от теменных.
 * *Большой родничок, или передний (fonticulus magnus), имеет форм> ромба. В центре между четырьмя костями (двумя лоб ными и двумя теменными) к нему сходятся четыре шва -лоб ный, стреловидный и две ветви венечного) *Малый родничок (f. parvus), или задний, представляет собой небольшое углубление, в котором сходятся три шва стрело видный и обе ножки лямбдовидного.
* *Большой родничок, или передний (fonticulus magnus), имеет форм> ромба. В центре между четырьмя костями (двумя лоб ными и двумя теменными) к нему сходятся четыре шва -лоб ный, стреловидный и две ветви венечного) *Малый родничок (f. parvus), или задний, представляет собой небольшое углубление, в котором сходятся три шва стрело видный и обе ножки лямбдовидного.
 * * Для понимания биомеханизма родов важно знать следующие * * размеры головки: большой косой (di ameter mento-occipitalis) - от подбородка до самого отдаленного пункта на затылке - 13, 5 см, с соответствующей окружностью по нему 40 см; малый косой (d. suboccipito-bregmatika) - от подзатылочной ямки до переднего угла большого родничка -9, 5 см, с окружностью 32 см; средний косой (d. suboccipito-frontalis) - от подзатылочной ямки до границы волосистой части лба - 9, 5 - 10, 5 см, с окружностью 33 см; прямой (d. fronto-occipitalis) - от переносицы до затылочного бугра - 12 см, с окружностью 34 см; отвесный, или вертикальный (d. tracheo-bregmatica), - от верхушки темени до подъязычной кости - 9, 5 см, с окружностью 33 см; большой попереч ный (d. biparietalis) - наибольшее расстояние между теменны ми буграми - 9, 25 см; малый поперечный (d. bitemporalis) - расстояние между наиболее отдаленными точ ками венечного шва - 8 см.
* * Для понимания биомеханизма родов важно знать следующие * * размеры головки: большой косой (di ameter mento-occipitalis) - от подбородка до самого отдаленного пункта на затылке - 13, 5 см, с соответствующей окружностью по нему 40 см; малый косой (d. suboccipito-bregmatika) - от подзатылочной ямки до переднего угла большого родничка -9, 5 см, с окружностью 32 см; средний косой (d. suboccipito-frontalis) - от подзатылочной ямки до границы волосистой части лба - 9, 5 - 10, 5 см, с окружностью 33 см; прямой (d. fronto-occipitalis) - от переносицы до затылочного бугра - 12 см, с окружностью 34 см; отвесный, или вертикальный (d. tracheo-bregmatica), - от верхушки темени до подъязычной кости - 9, 5 см, с окружностью 33 см; большой попереч ный (d. biparietalis) - наибольшее расстояние между теменны ми буграми - 9, 25 см; малый поперечный (d. bitemporalis) - расстояние между наиболее отдаленными точ ками венечного шва - 8 см.
 * *Размеры туловища: плечевой пояс - окружность на уровне плечиков - 35 см, размер плечиков - поперечник плече вого пояса (distantia biacromialis) - 22 см. Поперечный размер ягодиц (distantia biiliacalis) - 9, 0 - 9, 5 см, тазовый пояс окруж ность на уровне вертелов бедренных костей -27 -28 см. Эти размеры также имеют важное значение в процессе родов.
* *Размеры туловища: плечевой пояс - окружность на уровне плечиков - 35 см, размер плечиков - поперечник плече вого пояса (distantia biacromialis) - 22 см. Поперечный размер ягодиц (distantia biiliacalis) - 9, 0 - 9, 5 см, тазовый пояс окруж ность на уровне вертелов бедренных костей -27 -28 см. Эти размеры также имеют важное значение в процессе родов.
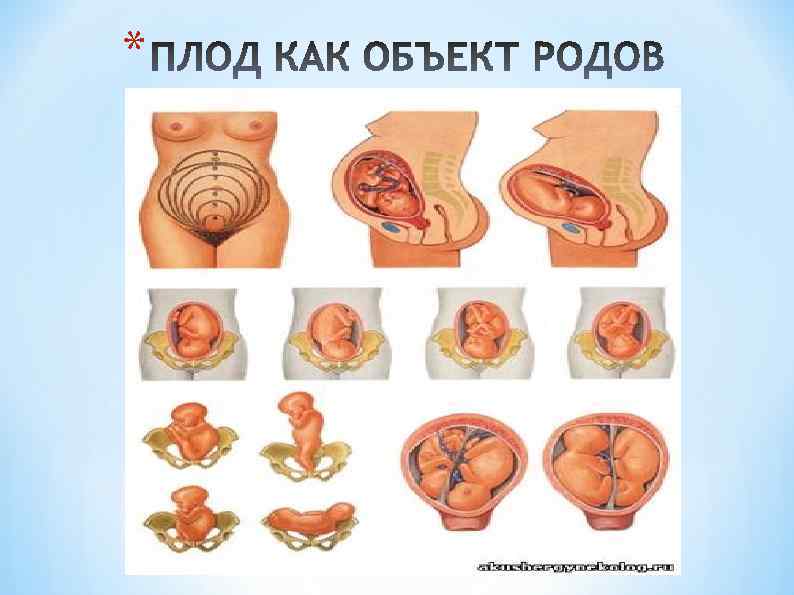
 * * Положение плода (situs) - отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода. * Позиция плода (positio) - отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка по вернута к левой половине тела матки, то это первая позиция, к правой - вторая позиция. * Вид позиции (visus) - отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди - перед ний вид, кзади - задний вид. * Предлежание плода (praesentatio) - отношение крупной час ти плода ко входу в таз. Различают головное и тазовое предле жание или предлежание плечика при поперечном положении. * Членорасположение плода (habitus) - взаимное положение различных частей плода по отношению к его туловищу и друг к другу. * Типичное членорасположение: головка согнута; подбо родок соприкасается с грудкой; спинка согнута; ручки перекре щены, согнуты и помещаются на груди; ножки согнуты в тазо бедренных и коленных суставах; пуповина находится на живо тике между конечностями. Если головка разогнута, то имеет ме сто ее разгибательное предлежание (лобное, лицевое или переднетеменное).
* * Положение плода (situs) - отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода. * Позиция плода (positio) - отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка по вернута к левой половине тела матки, то это первая позиция, к правой - вторая позиция. * Вид позиции (visus) - отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди - перед ний вид, кзади - задний вид. * Предлежание плода (praesentatio) - отношение крупной час ти плода ко входу в таз. Различают головное и тазовое предле жание или предлежание плечика при поперечном положении. * Членорасположение плода (habitus) - взаимное положение различных частей плода по отношению к его туловищу и друг к другу. * Типичное членорасположение: головка согнута; подбо родок соприкасается с грудкой; спинка согнута; ручки перекре щены, согнуты и помещаются на груди; ножки согнуты в тазо бедренных и коленных суставах; пуповина находится на живо тике между конечностями. Если головка разогнута, то имеет ме сто ее разгибательное предлежание (лобное, лицевое или переднетеменное).
 *
*
 * * Вставление головки (inclinatio) - отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу. * Схема положений и предлежаний: * I. Продольные положения (99, 5%). * Головное предлежание (94%), сгибательный (93%) и разгибательный (1%) типы. * Тазовые предлежания (5, 5%), сгибательный (4%), разгибательный (полное и неполное ножное) (1, 5%) типы. * II. Поперечное и косое положения (0, 5%).
* * Вставление головки (inclinatio) - отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу. * Схема положений и предлежаний: * I. Продольные положения (99, 5%). * Головное предлежание (94%), сгибательный (93%) и разгибательный (1%) типы. * Тазовые предлежания (5, 5%), сгибательный (4%), разгибательный (полное и неполное ножное) (1, 5%) типы. * II. Поперечное и косое положения (0, 5%).
 * * Охрана * репродуктивного здоровья — система мер, обеспечиваю щая появление здорового потомства, профилактика и лечение реп родуктивных органов, защита от болезней, передаваемых поло вым путем, планирование семьи, предупреждение материнской и младенческой смертности. На репродуктивное здоровье влияют многие факторы (социаль но экономические, экологические, производственные и др. ), не которые из которых в настоящее время оцениваются как неблагоп риятные. Ухудшение репродуктивного здоровья отражается на ме дико демографических показателях: рождаемости, младенческой смертности, заболеваемости беременных, бесплодии браков и т. д.
* * Охрана * репродуктивного здоровья — система мер, обеспечиваю щая появление здорового потомства, профилактика и лечение реп родуктивных органов, защита от болезней, передаваемых поло вым путем, планирование семьи, предупреждение материнской и младенческой смертности. На репродуктивное здоровье влияют многие факторы (социаль но экономические, экологические, производственные и др. ), не которые из которых в настоящее время оцениваются как неблагоп риятные. Ухудшение репродуктивного здоровья отражается на ме дико демографических показателях: рождаемости, младенческой смертности, заболеваемости беременных, бесплодии браков и т. д.
 * * Охрана репродуктивного здоровья — система мер, обеспечиваю щая появление здорового потомства, профилактика и лечение реп родуктивных органов, защита от болезней, передаваемых поло вым путем, планирование семьи, предупреждение материнской и младенческой смертности. * На репродуктивное здоровье влияют многие факторы (социаль но-экономические, экологические, производственные и др. ), не которые из которых в настоящее время оцениваются как неблагоп риятные. Ухудшение репродуктивного здоровья отражается на ме дико-демографических показателях: рождаемости, младенческой смертности, заболеваемости беременных, бесплодии браков и т. д.
* * Охрана репродуктивного здоровья — система мер, обеспечиваю щая появление здорового потомства, профилактика и лечение реп родуктивных органов, защита от болезней, передаваемых поло вым путем, планирование семьи, предупреждение материнской и младенческой смертности. * На репродуктивное здоровье влияют многие факторы (социаль но-экономические, экологические, производственные и др. ), не которые из которых в настоящее время оцениваются как неблагоп риятные. Ухудшение репродуктивного здоровья отражается на ме дико-демографических показателях: рождаемости, младенческой смертности, заболеваемости беременных, бесплодии браков и т. д.
 * * Репродукти вные права — часть законных прав и свобод, связанных с воспроизводством и сексуальным здоровьем. * Согласно определению Всемирной организации здравоохранения, репродуктивные права — это «право мужчин и женщин на получение информации и на доступ к безопасным, эффективным, недорогим и доступным способам регулирования рождаемости, в соответствии с их выбором, а также право на доступ к надлежащим службам здравоохранения, которые могут обеспечить для женщин безопасные беременность и роды, а также создать для супружеских пар наилучшие возможности для того, чтобы иметь здорового ребенка.
* * Репродукти вные права — часть законных прав и свобод, связанных с воспроизводством и сексуальным здоровьем. * Согласно определению Всемирной организации здравоохранения, репродуктивные права — это «право мужчин и женщин на получение информации и на доступ к безопасным, эффективным, недорогим и доступным способам регулирования рождаемости, в соответствии с их выбором, а также право на доступ к надлежащим службам здравоохранения, которые могут обеспечить для женщин безопасные беременность и роды, а также создать для супружеских пар наилучшие возможности для того, чтобы иметь здорового ребенка.
 * * Репродуктивные права могут включать все или некоторые из * следующих положений: право на законный и безопасный аборт, право на контроль над рождаемостью, право на доступ к качественной медицине в репродуктивной сфере, а также право на образование и доступ к информации, позволяющей сделать осознанный и свободный репродуктивный выбор. Репродуктивные права также могут включать в себя право на получение образования о контрацепции и венерических заболеваниях, а также свободу от принудительной стерилизации, абортов и контрацепции, а также защиту от таких гендерных практик, как нанесение увечий женским гениталиям и мужским половым органам. Вопрос репродуктивных прав стал разрабатываться как вид прав человека на Международной конференции ООН по правам человека в 1968 году. Одним из результатов конференции являлось необязательное к исполнению воззвание, согласно которому родители имеют право выбирать, сколько детей они хотят иметь, и сколь часто те должны рождаться.
* * Репродуктивные права могут включать все или некоторые из * следующих положений: право на законный и безопасный аборт, право на контроль над рождаемостью, право на доступ к качественной медицине в репродуктивной сфере, а также право на образование и доступ к информации, позволяющей сделать осознанный и свободный репродуктивный выбор. Репродуктивные права также могут включать в себя право на получение образования о контрацепции и венерических заболеваниях, а также свободу от принудительной стерилизации, абортов и контрацепции, а также защиту от таких гендерных практик, как нанесение увечий женским гениталиям и мужским половым органам. Вопрос репродуктивных прав стал разрабатываться как вид прав человека на Международной конференции ООН по правам человека в 1968 году. Одним из результатов конференции являлось необязательное к исполнению воззвание, согласно которому родители имеют право выбирать, сколько детей они хотят иметь, и сколь часто те должны рождаться.
 * * Сексуальное здоровье — одна из признаваемых медициной составляющих состояния здоровья человека. Современное рабочее определение сексуального здоровья было сформулировано в рамках проводившихся в 2002 году под эгидой ВОЗтехнических консультаций по вопросам сексуального здоровья. * Под сексуальным здоровьем понимается не просто отсутствие болезни, а состояние соматического, эмоционального, интеллектуального и социального благополучия в отношении сексуальности. Сексуальное здоровье предполагает позитивное и уважительное отношение к сексуальности и половым отношениям, возможность безопасно вести половую жизнь, приносящую удовлетворение, отсутствие принуждения, дискриминации и насилия. Достижение и поддержание сексуального здоровья связывается с реализацией присущих людям сексуальных прав.
* * Сексуальное здоровье — одна из признаваемых медициной составляющих состояния здоровья человека. Современное рабочее определение сексуального здоровья было сформулировано в рамках проводившихся в 2002 году под эгидой ВОЗтехнических консультаций по вопросам сексуального здоровья. * Под сексуальным здоровьем понимается не просто отсутствие болезни, а состояние соматического, эмоционального, интеллектуального и социального благополучия в отношении сексуальности. Сексуальное здоровье предполагает позитивное и уважительное отношение к сексуальности и половым отношениям, возможность безопасно вести половую жизнь, приносящую удовлетворение, отсутствие принуждения, дискриминации и насилия. Достижение и поддержание сексуального здоровья связывается с реализацией присущих людям сексуальных прав.
 * * Сексуальные права * На упомянутых выше технических консультациях был также разработан перечень сексуальных прав человека, который основывается на признаваемых государствами общих правах человека. В него вошли: * Право на сексуальное здоровье, обеспечиваемое доступностью * * * * медицинской сексологической помощи. Право на информацию, связанную с сексуальностью. Право на половое просвещение. Право на физическую неприкосновенность. Право выбора партнёра. Право на самостоятельное принятие решения о начале половой жизни. Право на добровольность половых и брачно семейных отношений. Право на самостоятельное принятие решения о зачатии ребёнка и деторождении. Право на реализацию сексуального потенциала, ведение безопасной и позволяющей достичь удовлетворения половой жизни.
* * Сексуальные права * На упомянутых выше технических консультациях был также разработан перечень сексуальных прав человека, который основывается на признаваемых государствами общих правах человека. В него вошли: * Право на сексуальное здоровье, обеспечиваемое доступностью * * * * медицинской сексологической помощи. Право на информацию, связанную с сексуальностью. Право на половое просвещение. Право на физическую неприкосновенность. Право выбора партнёра. Право на самостоятельное принятие решения о начале половой жизни. Право на добровольность половых и брачно семейных отношений. Право на самостоятельное принятие решения о зачатии ребёнка и деторождении. Право на реализацию сексуального потенциала, ведение безопасной и позволяющей достичь удовлетворения половой жизни.
 * Понятие о планировании семьи. Контрацепция. Профилактика абортов. * Планирование семьи — широкий комплекс медико-социальных мероприятий, направленных на охрану репродуктивного здоровья женщины, снижение частоты абортов и обеспечение рождения желанных детей. * Планирование семьи это не просто выбор метода надежной и безвредной контрацепции, но оптимизация сексуальной сферы и репродуктивной функции Homo sapiens.
* Понятие о планировании семьи. Контрацепция. Профилактика абортов. * Планирование семьи — широкий комплекс медико-социальных мероприятий, направленных на охрану репродуктивного здоровья женщины, снижение частоты абортов и обеспечение рождения желанных детей. * Планирование семьи это не просто выбор метода надежной и безвредной контрацепции, но оптимизация сексуальной сферы и репродуктивной функции Homo sapiens.
 * Контраце пция (от новолат. «contraceptio» — букв. — исключение) — предупреждение беременности механическими (презервативы, шеечные колпачки и др. ), химическими (например, влагалищные шарики, грамицидиновая паста) и другими противозачаточными средствами и способами. Некоторые методы (в частности, презерватив) помогают значительно снизить вероятность заражения ВИЧ и другими венерическими заболеваниями.
* Контраце пция (от новолат. «contraceptio» — букв. — исключение) — предупреждение беременности механическими (презервативы, шеечные колпачки и др. ), химическими (например, влагалищные шарики, грамицидиновая паста) и другими противозачаточными средствами и способами. Некоторые методы (в частности, презерватив) помогают значительно снизить вероятность заражения ВИЧ и другими венерическими заболеваниями.
 * * Методы контрацепции * Естественные методы контрацепции * Барьерные методы * Гормональная контрацепция * Химические методы * Хирургические методы
* * Методы контрацепции * Естественные методы контрацепции * Барьерные методы * Гормональная контрацепция * Химические методы * Хирургические методы
 * v К естественным методам контрацепции можно также отнести предохранение методом прерванного полового акта (лат. coitus interruptus) v Целью барьерных (механических) методов контрацепции является предотвращение встречи яйцеклетки со сперматозоидом. В данный момент презерватив и фемидом (женский презерватив) — единственные средства контрацепции, которые предохраняют от заболеваний, передающихся половым путём, в том числе ВИЧинфекции, поэтому ими можно пользоваться также дополнительно к другим (гормональным, химическим) контрацептивным методам ( «безопасный секс» ). При этом наравне с защитой от инфекций повышается контрацептивный эффект. v Гормональные препараты действуют по-разному, в зависимости от их состава. Комбинированные оральные контрацептивы (КОК) подавляют овуляцию (то есть препятствуют созреванию и выходу яйцеклетки), кроме того сгущают цервикальную слизь, делая тем самым шейку матки непроходимой для сперматозоидов, а также изменяют слизистую оболочку матки, так что оплодотворённая яйцеклетка не может к ней прикрепиться. Принцип действия мини-пили (таблетки, содержащие только прогестин в небольших количествах) другой — они не подавляют овуляцию, а лишь воздействуют на цервикальную слизь и препятствуют закреплению оплодотворённой яйцеклетки в матке. v Химические методы-Действие химических препаратов заключается в создании барьера для сперматозоидов (изменение цервикальной слизи или создание пены во влагалище). Выпускаются в виде шариков, паст, мазей и таблеток. Применяются местно непосредственно перед половым актом. v Хирургические методы-Стерилизация — лишение способности к деторождению путём хирургической операции.
* v К естественным методам контрацепции можно также отнести предохранение методом прерванного полового акта (лат. coitus interruptus) v Целью барьерных (механических) методов контрацепции является предотвращение встречи яйцеклетки со сперматозоидом. В данный момент презерватив и фемидом (женский презерватив) — единственные средства контрацепции, которые предохраняют от заболеваний, передающихся половым путём, в том числе ВИЧинфекции, поэтому ими можно пользоваться также дополнительно к другим (гормональным, химическим) контрацептивным методам ( «безопасный секс» ). При этом наравне с защитой от инфекций повышается контрацептивный эффект. v Гормональные препараты действуют по-разному, в зависимости от их состава. Комбинированные оральные контрацептивы (КОК) подавляют овуляцию (то есть препятствуют созреванию и выходу яйцеклетки), кроме того сгущают цервикальную слизь, делая тем самым шейку матки непроходимой для сперматозоидов, а также изменяют слизистую оболочку матки, так что оплодотворённая яйцеклетка не может к ней прикрепиться. Принцип действия мини-пили (таблетки, содержащие только прогестин в небольших количествах) другой — они не подавляют овуляцию, а лишь воздействуют на цервикальную слизь и препятствуют закреплению оплодотворённой яйцеклетки в матке. v Химические методы-Действие химических препаратов заключается в создании барьера для сперматозоидов (изменение цервикальной слизи или создание пены во влагалище). Выпускаются в виде шариков, паст, мазей и таблеток. Применяются местно непосредственно перед половым актом. v Хирургические методы-Стерилизация — лишение способности к деторождению путём хирургической операции.
 * * Лучшей профилактикой абортов является грамотное планирование беременности, использование современных методов контрацепции. * Прерывание нежелательной беременности искусственным абортом часто приводит к серьёзным последствиям, иногда необратимым. Наиболее серьёзные осложнения искусственного аборта - внематочная беременность, бесплодие, невынашивание, хронические воспалительные процессы половых органов, дисфункции яичников, доброкачественные и злокачественные процессы в молочных железах. Особенно опасны последствия криминальных абортов, т. е. произведённых вне лечебного учреждения.
* * Лучшей профилактикой абортов является грамотное планирование беременности, использование современных методов контрацепции. * Прерывание нежелательной беременности искусственным абортом часто приводит к серьёзным последствиям, иногда необратимым. Наиболее серьёзные осложнения искусственного аборта - внематочная беременность, бесплодие, невынашивание, хронические воспалительные процессы половых органов, дисфункции яичников, доброкачественные и злокачественные процессы в молочных железах. Особенно опасны последствия криминальных абортов, т. е. произведённых вне лечебного учреждения.
 *Каждый человек с годами, а все человечество к началу третьего тысячелетия начинает осозновать, что главной ценностью жизни является здоровье. Ведь по определению ВОЗ здоровье человека - это не только отсутствие болезней, но состояние полного физического, интеллектуальнонравственного и социального благополучия.
*Каждый человек с годами, а все человечество к началу третьего тысячелетия начинает осозновать, что главной ценностью жизни является здоровье. Ведь по определению ВОЗ здоровье человека - это не только отсутствие болезней, но состояние полного физического, интеллектуальнонравственного и социального благополучия.
 *
*


