Мангитова Лаура.pptx
- Количество слайдов: 53
 СРИ: «Панкреонекроз» Подготовила: Мангитова Л. А. Группа: 604 4
СРИ: «Панкреонекроз» Подготовила: Мангитова Л. А. Группа: 604 4
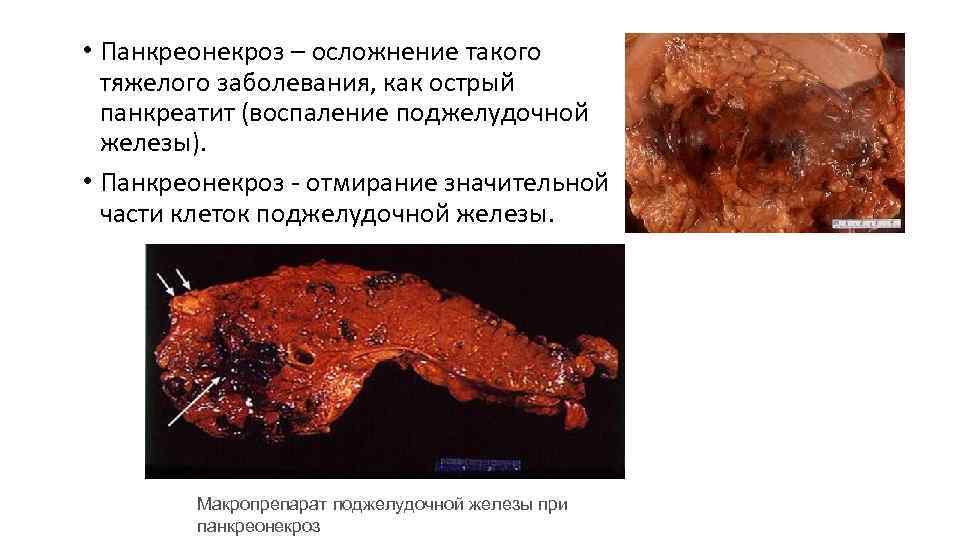 • Панкреонекроз – осложнение такого тяжелого заболевания, как острый панкреатит (воспаление поджелудочной железы). • Панкреонекроз отмирание значительной части клеток поджелудочной железы. Макропрепарат поджелудочной железы при панкреонекроз
• Панкреонекроз – осложнение такого тяжелого заболевания, как острый панкреатит (воспаление поджелудочной железы). • Панкреонекроз отмирание значительной части клеток поджелудочной железы. Макропрепарат поджелудочной железы при панкреонекроз
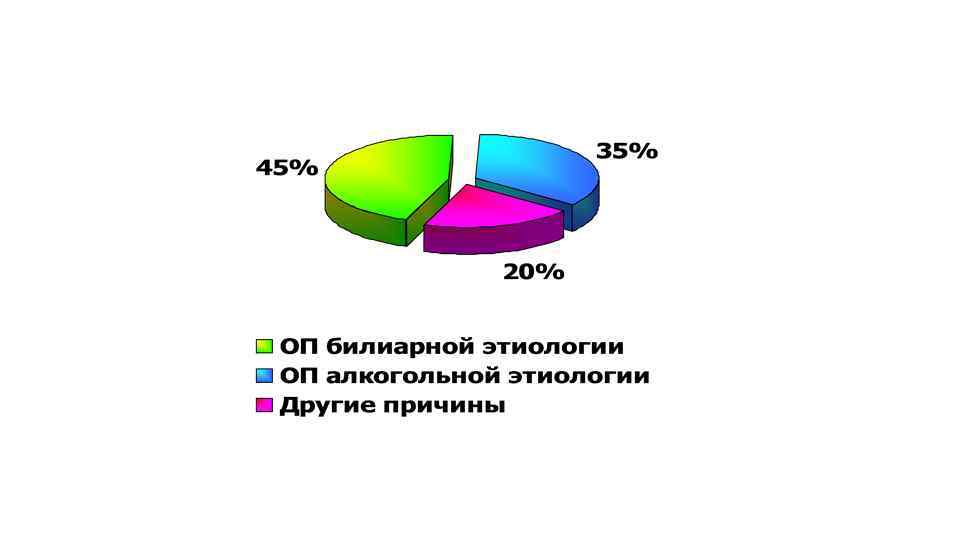
 Причины панкреонекроза • Согласно статистике, порядка 70% больных панкреонекрозом длительное время в чрезмерном количестве употребляли алкогольные напитки. Еще 30% больных панкреонекрозом поджелудочной железы ранее болели желчнокаменной болезнью. Таким образом, самыми распространенными причинами панкреонекроза являются: • злоупотребление спиртными напитками; • регулярное переедание, злоупотребление слишком жирной или жареной пищей; • тяжелые вирусные и инфекционные заболевания; • желчнокаменная болезнь; • язвенная болезнь желудка и 12 -перстной кишки; • перенесенные ранее оперативные вмешательства или травмы брюшной полости.
Причины панкреонекроза • Согласно статистике, порядка 70% больных панкреонекрозом длительное время в чрезмерном количестве употребляли алкогольные напитки. Еще 30% больных панкреонекрозом поджелудочной железы ранее болели желчнокаменной болезнью. Таким образом, самыми распространенными причинами панкреонекроза являются: • злоупотребление спиртными напитками; • регулярное переедание, злоупотребление слишком жирной или жареной пищей; • тяжелые вирусные и инфекционные заболевания; • желчнокаменная болезнь; • язвенная болезнь желудка и 12 -перстной кишки; • перенесенные ранее оперативные вмешательства или травмы брюшной полости.
 • На сегодняшний день панкреонекроз считается одним из наиболее опасных заболеваний брюшной полости, при котором страдает не только поджелудочная, но также нарушается работа других органов пищеварения. В процессе прогрессирования заболевания происходит сначала отек поджелудочной железы, после чего в ней появляются участки некротической ткани. Если панкреонекроз вовремя не продиагностировать и не приступить к незамедлительному лечению, к процессу некроза поджелудочной нередко добавляется также и абсцесс.
• На сегодняшний день панкреонекроз считается одним из наиболее опасных заболеваний брюшной полости, при котором страдает не только поджелудочная, но также нарушается работа других органов пищеварения. В процессе прогрессирования заболевания происходит сначала отек поджелудочной железы, после чего в ней появляются участки некротической ткани. Если панкреонекроз вовремя не продиагностировать и не приступить к незамедлительному лечению, к процессу некроза поджелудочной нередко добавляется также и абсцесс.
 Классификация панкреонекроза По распространению: • Локальный (болезни подвержена одна анатомическая область); • Диффузный (болезни подвержено более двух анатомических областей поджелудочной железы) По глубине заболевания: • Поверхностный; • Глубокий; • Тотальный. По характеру протекания заболевания: • Рецидивирующий; • Абортивный; • Регрессирующий; • Прогрессирующий; • Молниеносный. По токсической системной реакции: • Моноорганная недостаточность; • Полиорганная недостаточность.
Классификация панкреонекроза По распространению: • Локальный (болезни подвержена одна анатомическая область); • Диффузный (болезни подвержено более двух анатомических областей поджелудочной железы) По глубине заболевания: • Поверхностный; • Глубокий; • Тотальный. По характеру протекания заболевания: • Рецидивирующий; • Абортивный; • Регрессирующий; • Прогрессирующий; • Молниеносный. По токсической системной реакции: • Моноорганная недостаточность; • Полиорганная недостаточность.
 Характерна при тотальному По степени тяжести: • Лёгкая степень. Характерна для панкреонекрозе с осложнениями. отёчного или диффузного • стадии панкреонекроза мелкоочагового панкреонекроза. По патогенетической форме: • Средняя степень. Характерна • Посттравматический; для локального или диффузного крупноочагового • Контактный; • Ангиогенный; панкреонекроза. • Тяжёлая степень. Характерна • Иммунозависимый; крупноочаговому, диффузному • Холецистогенный; и тотальному панкреонекрозу. • Биллинарный. • Крайне тяжёлая степень.
Характерна при тотальному По степени тяжести: • Лёгкая степень. Характерна для панкреонекрозе с осложнениями. отёчного или диффузного • стадии панкреонекроза мелкоочагового панкреонекроза. По патогенетической форме: • Средняя степень. Характерна • Посттравматический; для локального или диффузного крупноочагового • Контактный; • Ангиогенный; панкреонекроза. • Тяжёлая степень. Характерна • Иммунозависимый; крупноочаговому, диффузному • Холецистогенный; и тотальному панкреонекрозу. • Биллинарный. • Крайне тяжёлая степень.
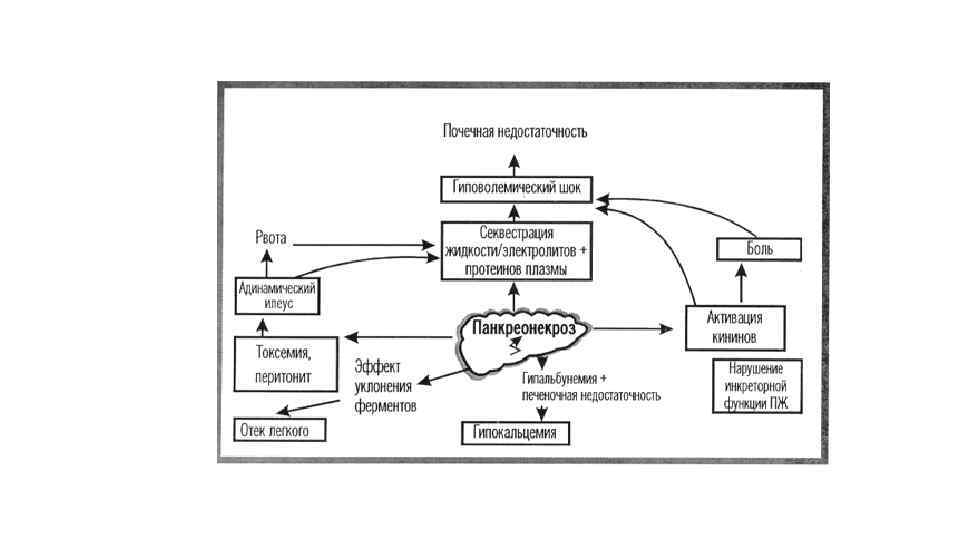
 Этапы развития панкреонекроза На первом этапе развития панкреонекроза происходит токсемия. На данном этапе у больного в крови появляются токсины, имеющие бактериальную природу. При этом в крови вовсе не обязательно наличие микробов, которые эти самые бактерии вырабатывают. На втором этапе Абсцесс образуется в поджелудочной железе на втором этапе панкреонекроза. Нередко абсцесс образуется и в близлежащих органах. На третьем этапе в тканях поджелудочной железы, а также в забрюшинной клетчатке происходят гнойные изменения.
Этапы развития панкреонекроза На первом этапе развития панкреонекроза происходит токсемия. На данном этапе у больного в крови появляются токсины, имеющие бактериальную природу. При этом в крови вовсе не обязательно наличие микробов, которые эти самые бактерии вырабатывают. На втором этапе Абсцесс образуется в поджелудочной железе на втором этапе панкреонекроза. Нередко абсцесс образуется и в близлежащих органах. На третьем этапе в тканях поджелудочной железы, а также в забрюшинной клетчатке происходят гнойные изменения.
 Симптомы Самый основной симптом панкреонекроза поджелудочной железы – мучительная боль под левым нижним ребром, отдающая в плечо, бок, спину. Она немного уменьшается в положении лежа, если поджать к животу колени. Болезненные ощущения могут быть разными. Кого-то они доводят до состояния коллапса, а кто-то способен терпеть боль. Еще один важный признак панкреонекроза – частая рвота, вызывающая дегидрадацию организма. Остальными симптомами заболевания являются: • Покраснение кожи лица (при коллапсе она становится бледной); • Кишечные кровотечения; • Пятна фиолетового или синего цвета на животе и ягодицах. Когда заболевание прогрессирует, оно начинается с отека поджелудочной железы. Затем появляются участки пораженных тканей, которые, если больному не оказать немедленную медицинскую помощь, приводят к абсцессу и прочим тяжелым осложнениям.
Симптомы Самый основной симптом панкреонекроза поджелудочной железы – мучительная боль под левым нижним ребром, отдающая в плечо, бок, спину. Она немного уменьшается в положении лежа, если поджать к животу колени. Болезненные ощущения могут быть разными. Кого-то они доводят до состояния коллапса, а кто-то способен терпеть боль. Еще один важный признак панкреонекроза – частая рвота, вызывающая дегидрадацию организма. Остальными симптомами заболевания являются: • Покраснение кожи лица (при коллапсе она становится бледной); • Кишечные кровотечения; • Пятна фиолетового или синего цвета на животе и ягодицах. Когда заболевание прогрессирует, оно начинается с отека поджелудочной железы. Затем появляются участки пораженных тканей, которые, если больному не оказать немедленную медицинскую помощь, приводят к абсцессу и прочим тяжелым осложнениям.
 Панкреонекроз. Участок некроза в области головки и тела 12
Панкреонекроз. Участок некроза в области головки и тела 12
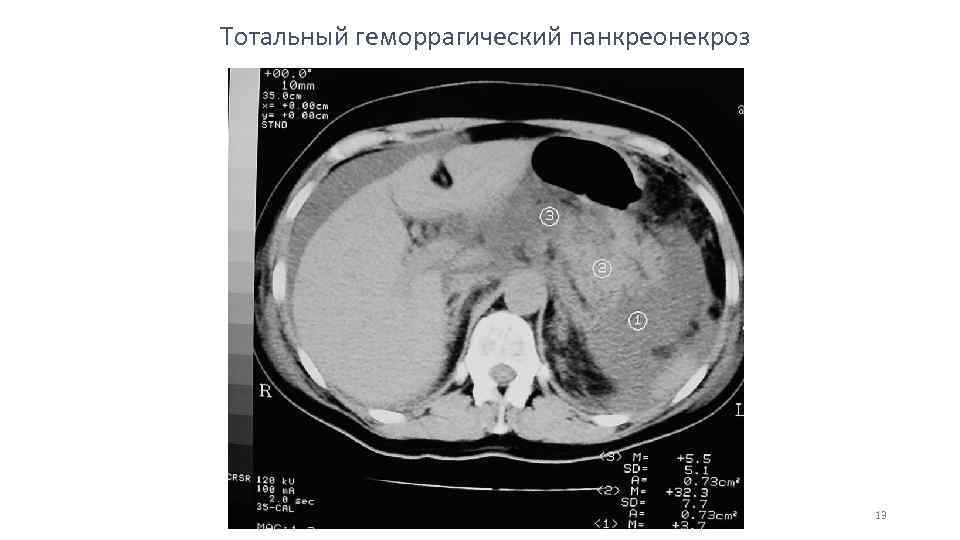 Тотальный геморрагический панкреонекроз 13
Тотальный геморрагический панкреонекроз 13
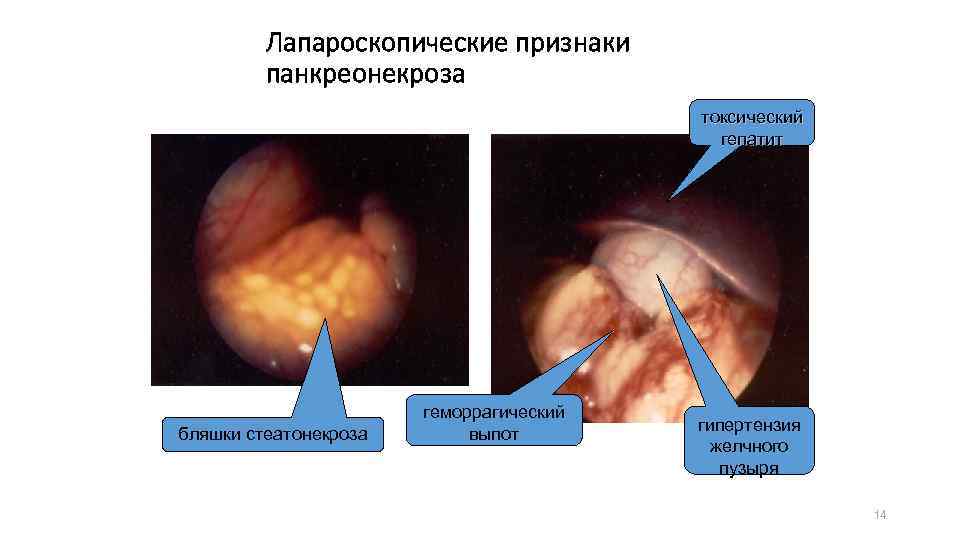 Лапароскопические признаки панкреонекроза токсический гепатит бляшки стеатонекроза геморрагический выпот гипертензия желчного пузыря 14
Лапароскопические признаки панкреонекроза токсический гепатит бляшки стеатонекроза геморрагический выпот гипертензия желчного пузыря 14
 Прокальцитониновый тест (PCT) у больных с панкреонекрозом • Пороговым уровнем, подтверждающим факт инфицирования некроза ткани поджелудочной железы и забрюшинной клетчатки с чувствительностью 84, 7% и специфичностью 94%, является концентрация PCT более 2, 0 нг/мл. 15
Прокальцитониновый тест (PCT) у больных с панкреонекрозом • Пороговым уровнем, подтверждающим факт инфицирования некроза ткани поджелудочной железы и забрюшинной клетчатки с чувствительностью 84, 7% и специфичностью 94%, является концентрация PCT более 2, 0 нг/мл. 15
 Стратегические направления ведения и лечения больных с панкреонекрозом • Динамическая объективная оценка тяжести состояния больных с помощью интегральных шкал (Ranson, APACHE, SOFA) • Визуализация масштаба и характера поражения поджелудочной железы (УЗИ, КТ, лапароскопия) • Идентификация инфицирования (микробиологические исследования, определение PCT) • Интенсивная терапия (поддержание адекватного уровня доставки О 2, нутритивная поддержка, энтеральная и экстракорпоральная детоксикация) • Своевременная хирургическая санация • Антибактериальная профилактика и терапия • Блокада секреторной функции поджелудочной железы и медиатоза, профилактика стресс язв 16
Стратегические направления ведения и лечения больных с панкреонекрозом • Динамическая объективная оценка тяжести состояния больных с помощью интегральных шкал (Ranson, APACHE, SOFA) • Визуализация масштаба и характера поражения поджелудочной железы (УЗИ, КТ, лапароскопия) • Идентификация инфицирования (микробиологические исследования, определение PCT) • Интенсивная терапия (поддержание адекватного уровня доставки О 2, нутритивная поддержка, энтеральная и экстракорпоральная детоксикация) • Своевременная хирургическая санация • Антибактериальная профилактика и терапия • Блокада секреторной функции поджелудочной железы и медиатоза, профилактика стресс язв 16
 Многокомпонентная интенсивная терапия • Голод, дренирование желудка, катетеризация центральной вены и мочевого пузыря • Инфузионно-трансфузионная терапия в объеме не менее 40 мл/кг массы тела • Обезболивание: • • - эпидуральная блокада на уровне Th 7 -9 (метод выбора: постоянная инфузия 0, 2% раствора ропивакаина со скоростью 6 -12 мл/час) • - нестероидные противовоспалительные средства (кетопрофен 100 мг • 3 раза в сутки) • Антисекреторная терапия (оптимальный срок –первые трое суток заболевания): • - препараты выбора – сандостатин (октреотид) 100 мкг 3 раза сутки подкожно и омепразол по 40 мг 2 раза в сутки в/в • - препараты резерва 5 – фторурацил (5%-5 мл в/в) и квамател по 40 мг 2 раза в сутки в/в 17
Многокомпонентная интенсивная терапия • Голод, дренирование желудка, катетеризация центральной вены и мочевого пузыря • Инфузионно-трансфузионная терапия в объеме не менее 40 мл/кг массы тела • Обезболивание: • • - эпидуральная блокада на уровне Th 7 -9 (метод выбора: постоянная инфузия 0, 2% раствора ропивакаина со скоростью 6 -12 мл/час) • - нестероидные противовоспалительные средства (кетопрофен 100 мг • 3 раза в сутки) • Антисекреторная терапия (оптимальный срок –первые трое суток заболевания): • - препараты выбора – сандостатин (октреотид) 100 мкг 3 раза сутки подкожно и омепразол по 40 мг 2 раза в сутки в/в • - препараты резерва 5 – фторурацил (5%-5 мл в/в) и квамател по 40 мг 2 раза в сутки в/в 17
 Многокомпонентная интенсивная терапия • Антиферментная терапия (оптимальный срок – первые 5 суток заболевания): • - контрикал не менее 50 000 ед/сут • - гордокс не менее 500 000 ед/сут • Профилактика гнойных осложнений: • - пефлоксацин по 400 мг 2 раза в сутки в/в + метронидазол по 500 мг • 3 раза в сутки в/в • - признаках вторичного инфицирования: цефоперазон/сульбактам, • цефепим, имипенем, меропенем • Детоксикация: • - экстракорпоральные методы детоксикации • - эвакуация перитонеального, а особенно ретроперитонеального экссудата и проточно-промывное дренирование брюшной полости и забрюшинной клетчатки двухпросветными дренажами 18
Многокомпонентная интенсивная терапия • Антиферментная терапия (оптимальный срок – первые 5 суток заболевания): • - контрикал не менее 50 000 ед/сут • - гордокс не менее 500 000 ед/сут • Профилактика гнойных осложнений: • - пефлоксацин по 400 мг 2 раза в сутки в/в + метронидазол по 500 мг • 3 раза в сутки в/в • - признаках вторичного инфицирования: цефоперазон/сульбактам, • цефепим, имипенем, меропенем • Детоксикация: • - экстракорпоральные методы детоксикации • - эвакуация перитонеального, а особенно ретроперитонеального экссудата и проточно-промывное дренирование брюшной полости и забрюшинной клетчатки двухпросветными дренажами 18
 Возможные пути инфицирования поджелудочной железы при панкреонекрозе • Транслокация микроорганизмов из толстой кишки • Гематогенное инфицирование из других источников (пневмония, ангиогенная инфекция) • Трансперитонеальное инфицирование (инфицированный экссудат, нозокомиальное инфицирование) • Трансбилиарный путь (через желчные пути) • Из двенадцатиперстной кишки (через ductus pancreaticus) 19
Возможные пути инфицирования поджелудочной железы при панкреонекрозе • Транслокация микроорганизмов из толстой кишки • Гематогенное инфицирование из других источников (пневмония, ангиогенная инфекция) • Трансперитонеальное инфицирование (инфицированный экссудат, нозокомиальное инфицирование) • Трансбилиарный путь (через желчные пути) • Из двенадцатиперстной кишки (через ductus pancreaticus) 19
 Системные осложнения панкреонекроза • Панкреатогенный шок • Полиорганная недостаточность • Тяжёлый сепсис (инфицированный панкреонекроз, панкреатогенный абсцесс, нозокомиальная пневмония, ангиогенная инфекция) • Септический шок 20
Системные осложнения панкреонекроза • Панкреатогенный шок • Полиорганная недостаточность • Тяжёлый сепсис (инфицированный панкреонекроз, панкреатогенный абсцесс, нозокомиальная пневмония, ангиогенная инфекция) • Септический шок 20
 Зоны декомпрессии забрюшинного пространства при панкреонекрозе: позади головки поджелудочной железы (А); область печеночного изгиба ободочной кишки (Б); правая паракольная область (В); область хвоста поджелудочной железы (Г); область селезеночного изгиба ободочной кишки (Д): левая паракольная область (Е).
Зоны декомпрессии забрюшинного пространства при панкреонекрозе: позади головки поджелудочной железы (А); область печеночного изгиба ободочной кишки (Б); правая паракольная область (В); область хвоста поджелудочной железы (Г); область селезеночного изгиба ободочной кишки (Д): левая паракольная область (Е).
 Хирургическая тактика Многоцелевая интенсивная терапия (под контролем модуля интенсивной терапии (МИТ)) сдерживание инфекции в некротических очагах до завершения секвестрации, предоперационная подготовка Хирургическое лечение: I ЭТАП – Лечебно-диагностическая лапароскопия, транскутанное дренирование под УЗ-, рентгеноскопическим контролем в первые 2 -е недели заболевания II ЭТАП – Лапаротомное вмешательство на 2 -3 неделях заболевания 22
Хирургическая тактика Многоцелевая интенсивная терапия (под контролем модуля интенсивной терапии (МИТ)) сдерживание инфекции в некротических очагах до завершения секвестрации, предоперационная подготовка Хирургическое лечение: I ЭТАП – Лечебно-диагностическая лапароскопия, транскутанное дренирование под УЗ-, рентгеноскопическим контролем в первые 2 -е недели заболевания II ЭТАП – Лапаротомное вмешательство на 2 -3 неделях заболевания 22
 Хирургическая тактика при стерильных формах панкреонекроза (Филимонов М. И. и соавт. 2004) Ограниченный Распространенный Жидкостные образования Характер хирургической тактики Забрюшинной локализации Лапароскопия + ± Санация брюшной полости + ± Дренирование брюшной полости + ± Пункция/дренирование забрюшинных образований под УЗИ контролем - + При сохранении симптомов полиорганной недостаточности; неэффективности транскутанных и эндоскопических санационных вмешательств; подозрении на инфицирование Доступ Срединная лапаротомия Бисубкостальная или срединная лапаротомия ± синхронная люмботомия ± + «закрытый» метод «открытый» , реже «полуоткрытый» метод «по требованию» «по программе» Некрсеквестрэктомия Дренирование забрюшинного пространства Оптимальный режим повторных вмешательств 2 неделя заболевания Лапаротомия на 1 -ой или 2 -ой неделе заболевания 1 неделя заболевания В брюшной полости
Хирургическая тактика при стерильных формах панкреонекроза (Филимонов М. И. и соавт. 2004) Ограниченный Распространенный Жидкостные образования Характер хирургической тактики Забрюшинной локализации Лапароскопия + ± Санация брюшной полости + ± Дренирование брюшной полости + ± Пункция/дренирование забрюшинных образований под УЗИ контролем - + При сохранении симптомов полиорганной недостаточности; неэффективности транскутанных и эндоскопических санационных вмешательств; подозрении на инфицирование Доступ Срединная лапаротомия Бисубкостальная или срединная лапаротомия ± синхронная люмботомия ± + «закрытый» метод «открытый» , реже «полуоткрытый» метод «по требованию» «по программе» Некрсеквестрэктомия Дренирование забрюшинного пространства Оптимальный режим повторных вмешательств 2 неделя заболевания Лапаротомия на 1 -ой или 2 -ой неделе заболевания 1 неделя заболевания В брюшной полости
 Хирургическая тактика при инфицированных формах панкреонекроза (Филимонов М. И. и соавт. 2004) Клинико-морфологическая форма Инфицированный панкреонекроз Характер гнойнонекротического очага Сроки заболевания Инфицированный панкреонекроз+абсцесс Абсцесс или инфицированная псевдокиста Некротическая масса преобладает над экссудативным компонентом Некротическая масса соизмерима с экссудативной Экссудативный компонент преобладает над некротическим или последний минимален 1 -2 неделя 2 -3 неделя 3 -4 неделя и более Варианты хирургической тактики I этап II этап Транскутанное дренирование под УЗИ или КТ контролем Лапаротомия При неэффективности транскутанных методов - лапаротомия III этап Доступ Дренирование забрюшинного пространства Оптимальные режимы некрсеквестрэктомий Транскутанное дренирование резидуальных очагов под УЗИ и КТ контролем Бисубкостальная или срединная лапаротомия ± синхронная люмботомия Одно- и/или двухсторонняя субкостальная лапаротомия «Открытый» , реже «полуоткрытый» методы «По программе» через 24 -72 часа «По программе» через 48 -72 часа Внебрюшинный (люмботомия) или субкостальная лапаротомия «Закрытый» , реже «полуоткрытый» методы «По требованию»
Хирургическая тактика при инфицированных формах панкреонекроза (Филимонов М. И. и соавт. 2004) Клинико-морфологическая форма Инфицированный панкреонекроз Характер гнойнонекротического очага Сроки заболевания Инфицированный панкреонекроз+абсцесс Абсцесс или инфицированная псевдокиста Некротическая масса преобладает над экссудативным компонентом Некротическая масса соизмерима с экссудативной Экссудативный компонент преобладает над некротическим или последний минимален 1 -2 неделя 2 -3 неделя 3 -4 неделя и более Варианты хирургической тактики I этап II этап Транскутанное дренирование под УЗИ или КТ контролем Лапаротомия При неэффективности транскутанных методов - лапаротомия III этап Доступ Дренирование забрюшинного пространства Оптимальные режимы некрсеквестрэктомий Транскутанное дренирование резидуальных очагов под УЗИ и КТ контролем Бисубкостальная или срединная лапаротомия ± синхронная люмботомия Одно- и/или двухсторонняя субкостальная лапаротомия «Открытый» , реже «полуоткрытый» методы «По программе» через 24 -72 часа «По программе» через 48 -72 часа Внебрюшинный (люмботомия) или субкостальная лапаротомия «Закрытый» , реже «полуоткрытый» методы «По требованию»
 Лапароскопия показана Пациентам с перитонитом, в том числе при наличии УЗ признаков свободной жидкости в брюшной полости При необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости При стойком повышении внутрибрюшного давления до 25 мм рт. ст. 25
Лапароскопия показана Пациентам с перитонитом, в том числе при наличии УЗ признаков свободной жидкости в брюшной полости При необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости При стойком повышении внутрибрюшного давления до 25 мм рт. ст. 25
 Показания к лапаротомному вмешательству • Распространенные инфицированные формы панкреонекроза (в том числе, при неэффективности транскутанного дренирования) • Неэффективность комплексной консервативной терапии стерильного панкреонекроза (стойкая или прогрессирующая полиорганная недостаточность) • Стойкое повышение внутрибрюшного давления свыше 25 мм рт. ст. 26
Показания к лапаротомному вмешательству • Распространенные инфицированные формы панкреонекроза (в том числе, при неэффективности транскутанного дренирования) • Неэффективность комплексной консервативной терапии стерильного панкреонекроза (стойкая или прогрессирующая полиорганная недостаточность) • Стойкое повышение внутрибрюшного давления свыше 25 мм рт. ст. 26
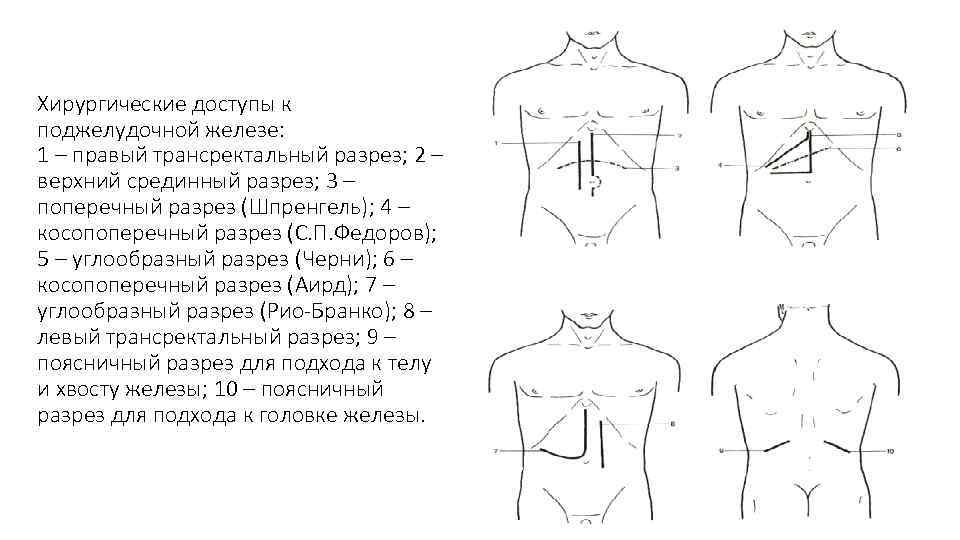 Хирургические доступы к поджелудочной железе: 1 – правый трансректальный разрез; 2 – верхний срединный разрез; 3 – поперечный разрез (Шпренгель); 4 – косопоперечный разрез (С. П. Федоров); 5 – углообразный разрез (Черни); 6 – косопоперечный разрез (Аирд); 7 – углообразный разрез (Рио-Бранко); 8 – левый трансректальный разрез; 9 – поясничный разрез для подхода к телу и хвосту железы; 10 – поясничный разрез для подхода к головке железы.
Хирургические доступы к поджелудочной железе: 1 – правый трансректальный разрез; 2 – верхний срединный разрез; 3 – поперечный разрез (Шпренгель); 4 – косопоперечный разрез (С. П. Федоров); 5 – углообразный разрез (Черни); 6 – косопоперечный разрез (Аирд); 7 – углообразный разрез (Рио-Бранко); 8 – левый трансректальный разрез; 9 – поясничный разрез для подхода к телу и хвосту железы; 10 – поясничный разрез для подхода к головке железы.
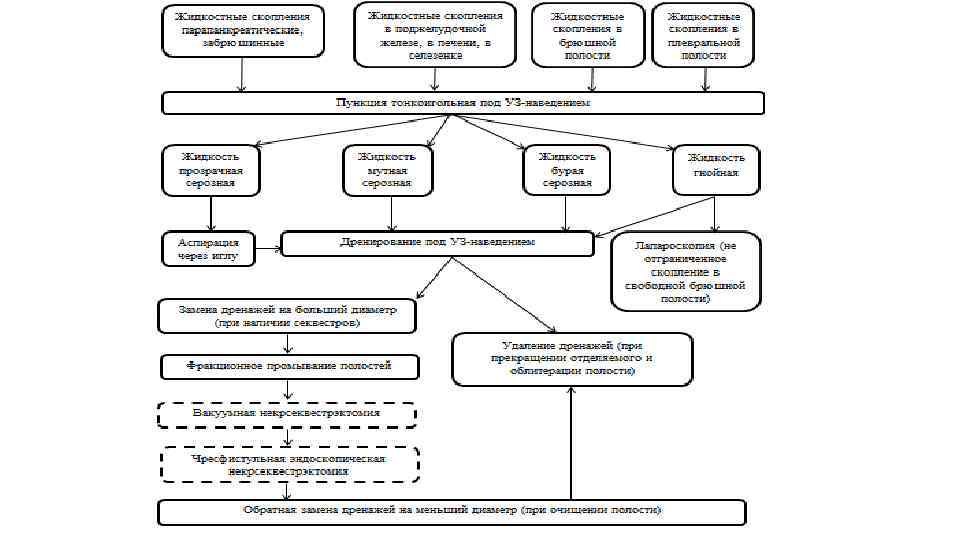
 Лечение • Методы хирургического лечения широко варьируют, что определяется динамикой патоморфологического процесса в ТОК, забрюшинной клетчатке и брюшной полости. Техническое решение этапа некрсеквестрэктомии однотипно, поэтому особое значение необходимо придавать выбору метода дренирующих операций в забрюшинном пространстве, так как избранный уже на первой операции метод дренирования существенно определяет выбор режима оперативной тактики. • В настоящее время используют три основных метода дренирующих операций при панкреонекрозе, которые обеспечивают различные условия для дренирования забрюшинного пространства и брюшной полости в зависимости от масштаба и характера поражения ПЖ, забрюшинной клетчатки и брюшной полости.
Лечение • Методы хирургического лечения широко варьируют, что определяется динамикой патоморфологического процесса в ТОК, забрюшинной клетчатке и брюшной полости. Техническое решение этапа некрсеквестрэктомии однотипно, поэтому особое значение необходимо придавать выбору метода дренирующих операций в забрюшинном пространстве, так как избранный уже на первой операции метод дренирования существенно определяет выбор режима оперативной тактики. • В настоящее время используют три основных метода дренирующих операций при панкреонекрозе, которые обеспечивают различные условия для дренирования забрюшинного пространства и брюшной полости в зависимости от масштаба и характера поражения ПЖ, забрюшинной клетчатки и брюшной полости.
 • Предлагаемые методы дренирующих операций включают определенные технические способы наружного дренирования различных отделов забрюшинной клетчатки и брюшной полости, что обязательно предполагает выбор определенных тактических режимов повторных вмешательств: • • программируемых ревизий и санаций всех зон некротической деструкции и инфицирования в различных отделах забрюшинного пространства ("по программе") • • неотложных и вынужденных повторных вмешательств ("по требованию") вследствие имеющихся и/или развившихся осложнений (продолжающаяся секвестрация, неадекватное дренирование, кровотечение и т. д. ) в динамике патоморфологической трансформации зон некроза/инфекции в забрюшинном пространстве и брюшной полости.
• Предлагаемые методы дренирующих операций включают определенные технические способы наружного дренирования различных отделов забрюшинной клетчатки и брюшной полости, что обязательно предполагает выбор определенных тактических режимов повторных вмешательств: • • программируемых ревизий и санаций всех зон некротической деструкции и инфицирования в различных отделах забрюшинного пространства ("по программе") • • неотложных и вынужденных повторных вмешательств ("по требованию") вследствие имеющихся и/или развившихся осложнений (продолжающаяся секвестрация, неадекватное дренирование, кровотечение и т. д. ) в динамике патоморфологической трансформации зон некроза/инфекции в забрюшинном пространстве и брюшной полости.
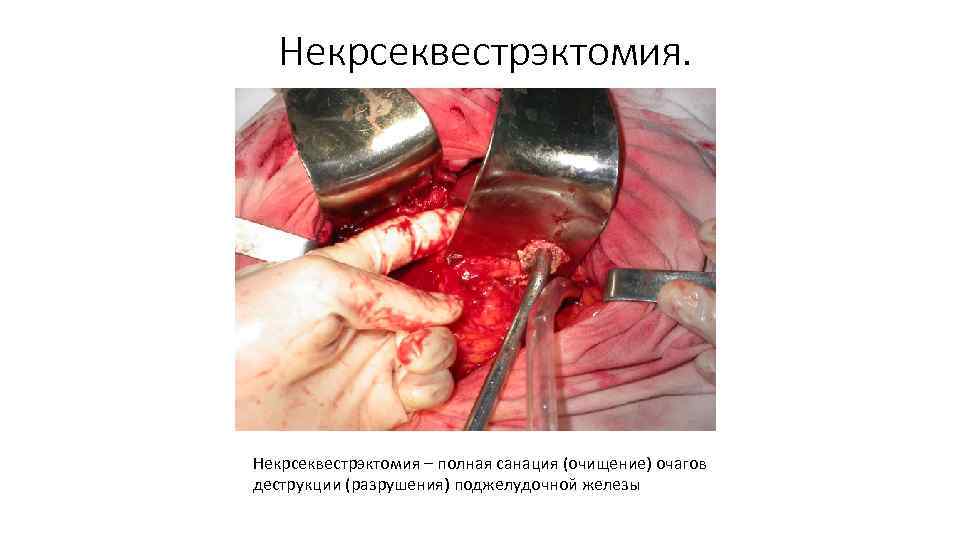 Некрсеквестрэктомия. Некрсеквестрэктомия – полная санация (очищение) очагов деструкции (разрушения) поджелудочной железы
Некрсеквестрэктомия. Некрсеквестрэктомия – полная санация (очищение) очагов деструкции (разрушения) поджелудочной железы
 • Методы дренирующих операций забрюшинного пространства при панкреонекрозе классифицируют следующим образом: • • "Закрытый" • • "Открытый" • • "Полуоткрытый"
• Методы дренирующих операций забрюшинного пространства при панкреонекрозе классифицируют следующим образом: • • "Закрытый" • • "Открытый" • • "Полуоткрытый"
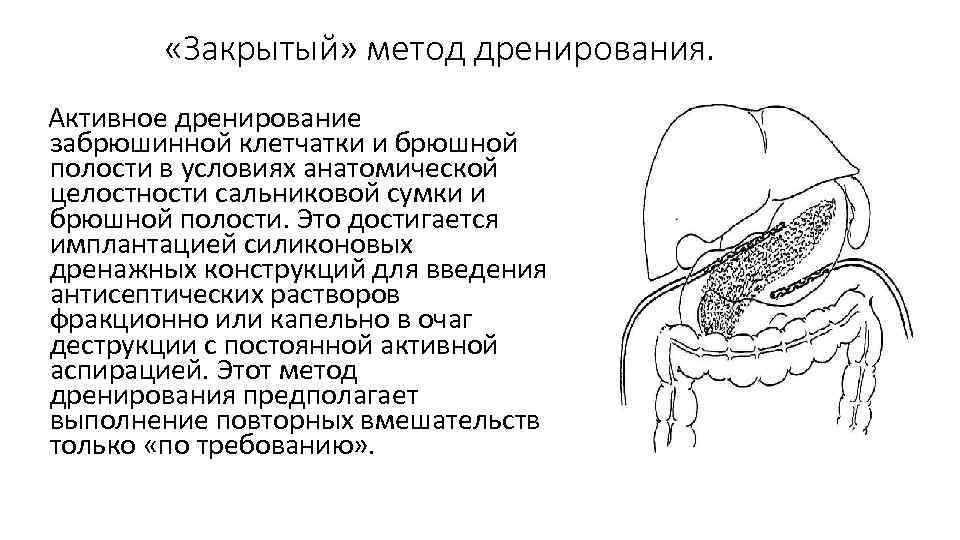 «Закрытый» метод дренирования. Активное дренирование забрюшинной клетчатки и брюшной полости в условиях анатомической целостности сальниковой сумки и брюшной полости. Это достигается имплантацией силиконовых дренажных конструкций для введения антисептических растворов фракционно или капельно в очаг деструкции с постоянной активной аспирацией. Этот метод дренирования предполагает выполнение повторных вмешательств только «по требованию» .
«Закрытый» метод дренирования. Активное дренирование забрюшинной клетчатки и брюшной полости в условиях анатомической целостности сальниковой сумки и брюшной полости. Это достигается имплантацией силиконовых дренажных конструкций для введения антисептических растворов фракционно или капельно в очаг деструкции с постоянной активной аспирацией. Этот метод дренирования предполагает выполнение повторных вмешательств только «по требованию» .
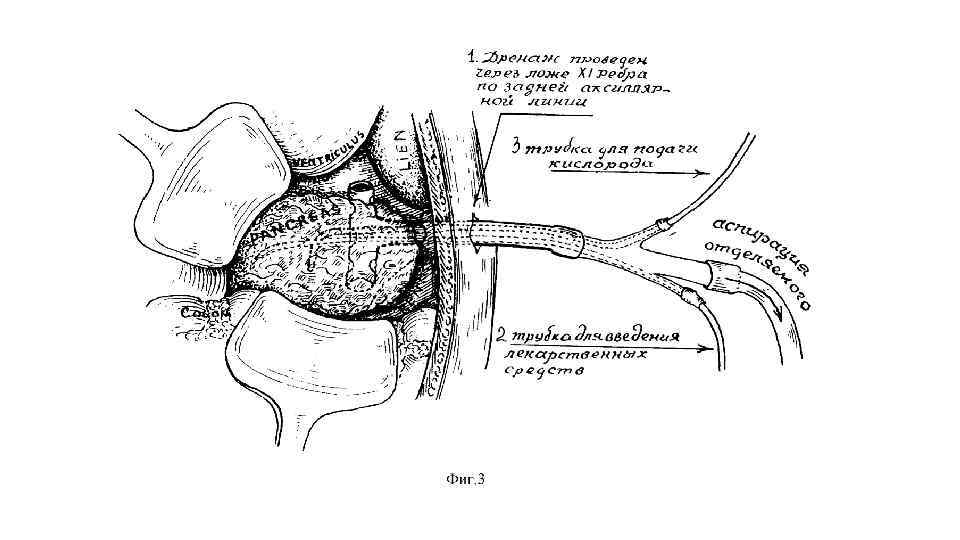
 А Б Закрытый лаваж полости после некрэктомии (по Werner et al. ). А) Сальниковая сумка вскрыта и большой сальник разделен вблизи желудочно сальниковых сосудов. В саль нико вую сумку введено четыре катетера (по два с каждой стороны) для постоянного лаважа в после опера цион ном периоде. Кончики катетеров расположены у хвоста поджелудочной железы позади нис ходя щей кишки и у головки позади восходящей кишки. Б) Сальниковая сумка ушита путем подшивания большого сальника к поперечной ободочной кишке для закрытого послеоперационного лаважа.
А Б Закрытый лаваж полости после некрэктомии (по Werner et al. ). А) Сальниковая сумка вскрыта и большой сальник разделен вблизи желудочно сальниковых сосудов. В саль нико вую сумку введено четыре катетера (по два с каждой стороны) для постоянного лаважа в после опера цион ном периоде. Кончики катетеров расположены у хвоста поджелудочной железы позади нис ходя щей кишки и у головки позади восходящей кишки. Б) Сальниковая сумка ушита путем подшивания большого сальника к поперечной ободочной кишке для закрытого послеоперационного лаважа.
 «Открытый» метод дренирования. 1)Панкреатооментобурсостомия + люмботомия Показана при инфицированном и стерильном панкреонекрозе в сочетании с поражением парапанкреатической, параколической и тазовой клетчатки. 2)Панкреатооментобурсостомия + лапаростомия. Показана при развитии распространенного гнойного перитонита и крайней степени тяжести состояния больного при распространенном и/или инфицированном панкреонекрозе.
«Открытый» метод дренирования. 1)Панкреатооментобурсостомия + люмботомия Показана при инфицированном и стерильном панкреонекрозе в сочетании с поражением парапанкреатической, параколической и тазовой клетчатки. 2)Панкреатооментобурсостомия + лапаростомия. Показана при развитии распространенного гнойного перитонита и крайней степени тяжести состояния больного при распространенном и/или инфицированном панкреонекрозе.
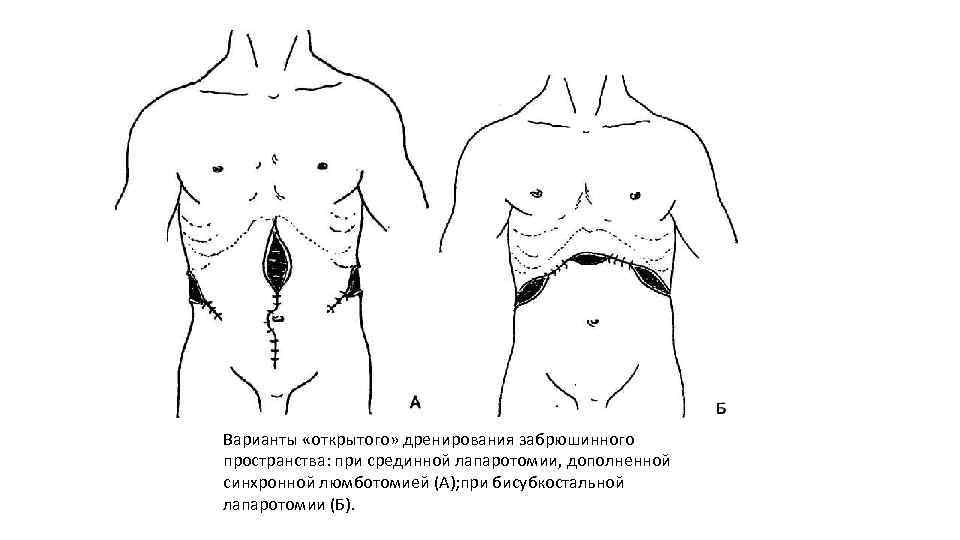 Варианты «открытого» дренирования забрюшинного пространства: при срединной лапаротомии, дополненной синхронной люмботомией (А); при бисубкостальной лапаротомии (Б).
Варианты «открытого» дренирования забрюшинного пространства: при срединной лапаротомии, дополненной синхронной люмботомией (А); при бисубкостальной лапаротомии (Б).
 • Силиконовые многопросветные или сквозные «активные» дренажи, «мягкие» дренажи Пенроза устанавливают в парапанкреальной области по верхнему, нижнему краю поджелудочной железы или в ретропанкреаль ном пространстве. Брюшную полость (подпеченочное, поддиафрагмаль ное пространство, полость малого таза, латеральные каналы) дренируют гравитационными или «активными» силиконовыми дренажами, которые выводят через отдельные контрапертуры.
• Силиконовые многопросветные или сквозные «активные» дренажи, «мягкие» дренажи Пенроза устанавливают в парапанкреальной области по верхнему, нижнему краю поджелудочной железы или в ретропанкреаль ном пространстве. Брюшную полость (подпеченочное, поддиафрагмаль ное пространство, полость малого таза, латеральные каналы) дренируют гравитационными или «активными» силиконовыми дренажами, которые выводят через отдельные контрапертуры.
 • Этапные программируемые некр и секвестрэктомии проводят под общим нарко зом в условиях операционной до полного очищения всех отделов забрюшинной клетатки от некрозов и детрита, о чем свидетельствует появление грануляционной ткани. Как правило, к 3 4 этапной некр и секвестрэктомии появляются признаки четкой де маркации, очищения раневых поверхностей, наблюдается развитие грануляционной ткани, что позволяет программируемые вмешательства проводить в меньшем объеме (в виде перевязок) под внутривенным обезболиванием, интервал между операциями увеличивают до 3 4 суток. В эти сроки от момента первого вмешательства хорошо сформированные широкие каналы делают возможным ежедневную смену дренажей Пенроза и контролировать функцию трубчатых конструкций в отделении интенсив ной терапии. На этом этапе лечения больного оптимальным является переход к вари анту «закрытого» дренирования. Для этого на последней этапной санации выполняют хирургическую обработку операционной раны с иссечением ее краев, а в очагах пора жения устанавливают «сквозные» или многоканальные ( «активные» ) силиконовые дренажи, которые выводят через контрапертуры, послойно ушивают наглухо лапаро томную и люмботомную раны. Такое техническое решение завершающего этапа про граммируемых вмешательств позволяет предупредить формирование больших после операционных вентральных грыж. В зависимости от динамики состояния гнойно не кротического очага число этапных санационных вмешательств может варьировать от 2 до 10 у одного больного. • При инфицированном панкреонекрозе, осложненном развитием рас пространенного (диффузного или разлитого) фибринозно гнойного пери тонита, прибегают ко второму варианту «открытого» дренирования ла паростомии. В этой ситуации проводят дренирование не только верхнего этажа забрюшинного пространства, включая паракольную и/или паранеф ральную зоны, но и всех отлогих мест брюшной полости. При этом множе ственные дренажи Пенроза выводят через люмботомную и/или лапаро томную раны. Края лапаротомной раны сближают лавсановыми лигатура ми через все слои с определенным диастазом для обеспечения адекватного оттока перитонеального экссудата и снижения высокого внутрибрюшного давления (технические варианты лапаростомии и особенности ведения больных с распространенным перитонитом в условиях «открытого живо та» описаны в соответствующей главе руководства). По мере регрессиро вания перитонита, очищения забрюшинной клетчатки от лапаростомии переходят к варианту панкреатооментобурсостомии, а затем и «закрыто му» дренированию.
• Этапные программируемые некр и секвестрэктомии проводят под общим нарко зом в условиях операционной до полного очищения всех отделов забрюшинной клетатки от некрозов и детрита, о чем свидетельствует появление грануляционной ткани. Как правило, к 3 4 этапной некр и секвестрэктомии появляются признаки четкой де маркации, очищения раневых поверхностей, наблюдается развитие грануляционной ткани, что позволяет программируемые вмешательства проводить в меньшем объеме (в виде перевязок) под внутривенным обезболиванием, интервал между операциями увеличивают до 3 4 суток. В эти сроки от момента первого вмешательства хорошо сформированные широкие каналы делают возможным ежедневную смену дренажей Пенроза и контролировать функцию трубчатых конструкций в отделении интенсив ной терапии. На этом этапе лечения больного оптимальным является переход к вари анту «закрытого» дренирования. Для этого на последней этапной санации выполняют хирургическую обработку операционной раны с иссечением ее краев, а в очагах пора жения устанавливают «сквозные» или многоканальные ( «активные» ) силиконовые дренажи, которые выводят через контрапертуры, послойно ушивают наглухо лапаро томную и люмботомную раны. Такое техническое решение завершающего этапа про граммируемых вмешательств позволяет предупредить формирование больших после операционных вентральных грыж. В зависимости от динамики состояния гнойно не кротического очага число этапных санационных вмешательств может варьировать от 2 до 10 у одного больного. • При инфицированном панкреонекрозе, осложненном развитием рас пространенного (диффузного или разлитого) фибринозно гнойного пери тонита, прибегают ко второму варианту «открытого» дренирования ла паростомии. В этой ситуации проводят дренирование не только верхнего этажа забрюшинного пространства, включая паракольную и/или паранеф ральную зоны, но и всех отлогих мест брюшной полости. При этом множе ственные дренажи Пенроза выводят через люмботомную и/или лапаро томную раны. Края лапаротомной раны сближают лавсановыми лигатура ми через все слои с определенным диастазом для обеспечения адекватного оттока перитонеального экссудата и снижения высокого внутрибрюшного давления (технические варианты лапаростомии и особенности ведения больных с распространенным перитонитом в условиях «открытого живо та» описаны в соответствующей главе руководства). По мере регрессиро вания перитонита, очищения забрюшинной клетчатки от лапаростомии переходят к варианту панкреатооментобурсостомии, а затем и «закрыто му» дренированию.
 «Полуоткрытый» метод дренирования. Предполагает установку трубчатых дренажных конструкций в комбинации с дренажем Пенроза. В этих условиях лапаротомную рану ушивают послойно, а дренажи выводят через широкую контрапертуру в пояснично боковых отделах живота(люмботомия). «Полуоткрытый» метод дренирования забрюшинной клетчатки при панкреонекрозе предполагает установку в зоны некроза и инфицирования трубчатых многока нальных (активных) дренажных конструкций в сочетании с рези ново марлевыми «сигарными, пассивными» дренажами Пенро за (в отечественной литературе они чаще именуется резиново марлевым тампоном). В этих ус ловиях лапаротомную рану уши вают наглухо, а комбинирован ную конструкцию «твердого» (трубчатого) и «мягкого» (Пен роза) дренажей выводят через широкую контрапертуру в пояс нично боковых областях или люмботомные раны.
«Полуоткрытый» метод дренирования. Предполагает установку трубчатых дренажных конструкций в комбинации с дренажем Пенроза. В этих условиях лапаротомную рану ушивают послойно, а дренажи выводят через широкую контрапертуру в пояснично боковых отделах живота(люмботомия). «Полуоткрытый» метод дренирования забрюшинной клетчатки при панкреонекрозе предполагает установку в зоны некроза и инфицирования трубчатых многока нальных (активных) дренажных конструкций в сочетании с рези ново марлевыми «сигарными, пассивными» дренажами Пенро за (в отечественной литературе они чаще именуется резиново марлевым тампоном). В этих ус ловиях лапаротомную рану уши вают наглухо, а комбинирован ную конструкцию «твердого» (трубчатого) и «мягкого» (Пен роза) дренажей выводят через широкую контрапертуру в пояс нично боковых областях или люмботомные раны.
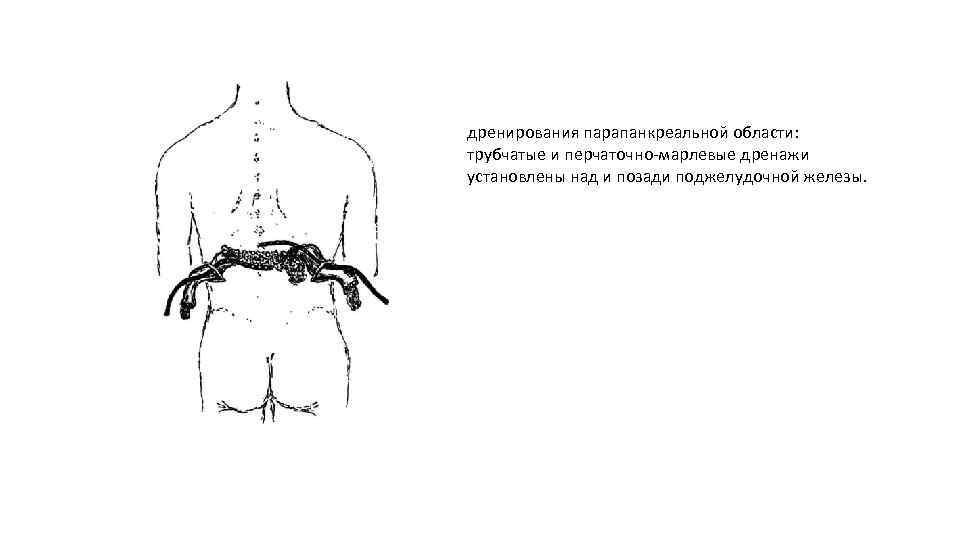 дренирования парапанкреальной области: трубчатые и перчаточно марлевые дренажи установлены над и позади поджелудочной железы.
дренирования парапанкреальной области: трубчатые и перчаточно марлевые дренажи установлены над и позади поджелудочной железы.
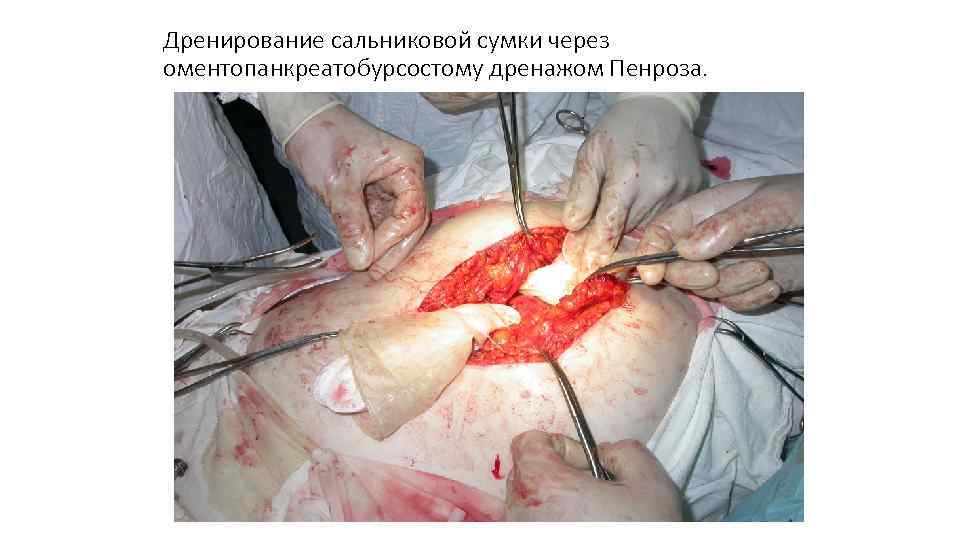 Дренирование сальниковой сумки через оментопанкреатобурсостому дренажом Пенроза.
Дренирование сальниковой сумки через оментопанкреатобурсостому дренажом Пенроза.
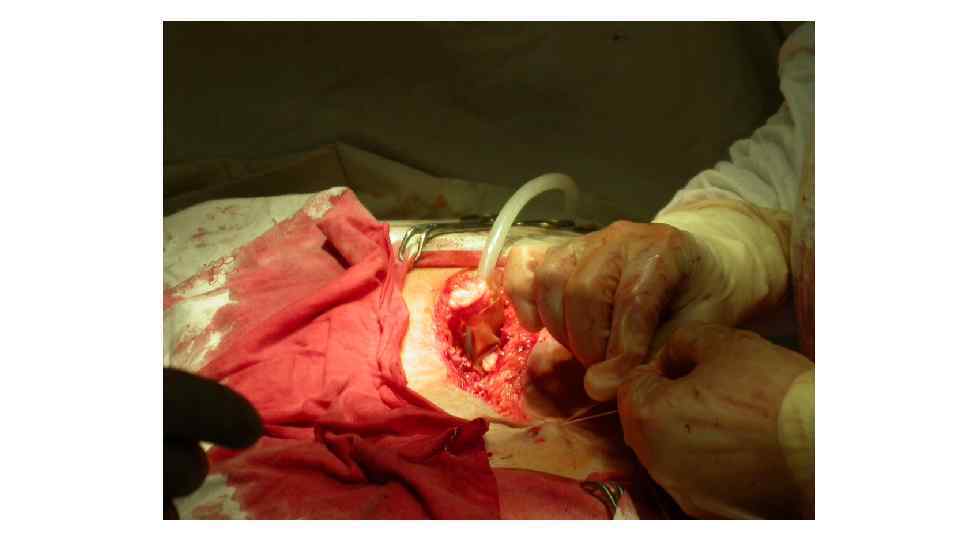
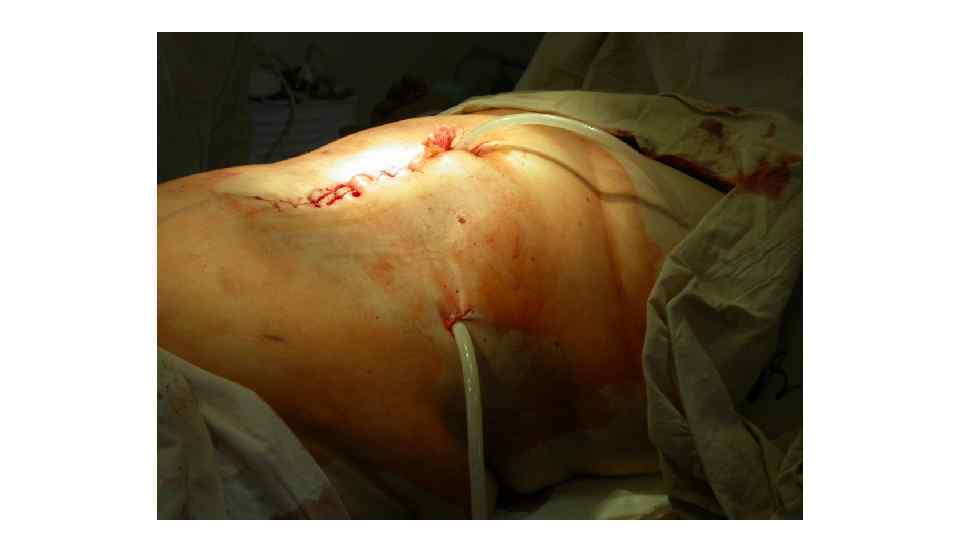
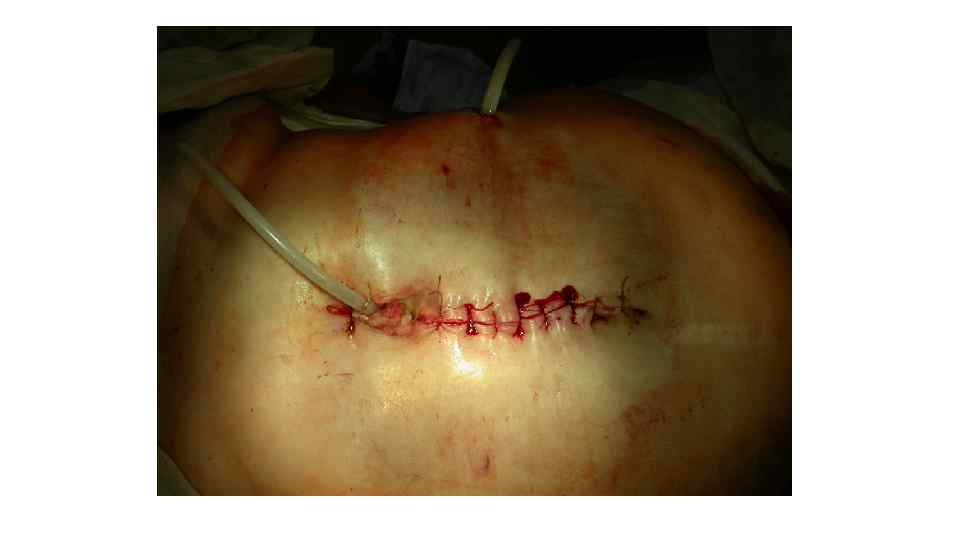
 • Основными показаниями к "открытому" и "полуоткрытому" методу дренирования забрюшинного пространства являются: • • крупномасштабные формы панкреонекроза в сочетании с поражением забрюшинной клетчатки; • • инфицированный панкреонекроз и панкреатогенный абсцесс в сочетании крупноочаговыми формами инфицированного панкреонекроза; • • релапаротомия после неэффективного "закрытого" или "полуоткрытого" методе дренирования.
• Основными показаниями к "открытому" и "полуоткрытому" методу дренирования забрюшинного пространства являются: • • крупномасштабные формы панкреонекроза в сочетании с поражением забрюшинной клетчатки; • • инфицированный панкреонекроз и панкреатогенный абсцесс в сочетании крупноочаговыми формами инфицированного панкреонекроза; • • релапаротомия после неэффективного "закрытого" или "полуоткрытого" методе дренирования.
 Этапы левосторонней резекции поджелудочной железы при панкреонекрозе (В, И. Филин, 1982) • После рассечения брюшины тупо и в основном бескровно выделяются тело и хвост железы. Перед выделением поджелудочной железы на протяжении над секается брюшина по верхнему ее краю и пальцем тупо делается окно позади железы. • В образованное окно под железой проводится мягкий резиновый катетер, который дважды опоясывает железу. При натягивании катетера сдавливаются селезеночные сосуды, что существенно уменьшает кровопотерю при мобилизации железы. • После этого проводится окончательная мобилизация хвоста поджелудочной железы вместе с селезенкой и мобилизованный препарат откидывается вправо. • Дальнейшую мобилизацию железы до перешейка и еще дальше к головке лучше вести под визуальным контролем. Здесь обычно имеются короткие и очень хрупкие вены поджелудочной железы, впадающие в верхнебрыжеечную вену. Повреждение их вызывает обильное кровотечение. Натягивая железу, можно их выявить, выделить и перевязать.
Этапы левосторонней резекции поджелудочной железы при панкреонекрозе (В, И. Филин, 1982) • После рассечения брюшины тупо и в основном бескровно выделяются тело и хвост железы. Перед выделением поджелудочной железы на протяжении над секается брюшина по верхнему ее краю и пальцем тупо делается окно позади железы. • В образованное окно под железой проводится мягкий резиновый катетер, который дважды опоясывает железу. При натягивании катетера сдавливаются селезеночные сосуды, что существенно уменьшает кровопотерю при мобилизации железы. • После этого проводится окончательная мобилизация хвоста поджелудочной железы вместе с селезенкой и мобилизованный препарат откидывается вправо. • Дальнейшую мобилизацию железы до перешейка и еще дальше к головке лучше вести под визуальным контролем. Здесь обычно имеются короткие и очень хрупкие вены поджелудочной железы, впадающие в верхнебрыжеечную вену. Повреждение их вызывает обильное кровотечение. Натягивая железу, можно их выявить, выделить и перевязать.
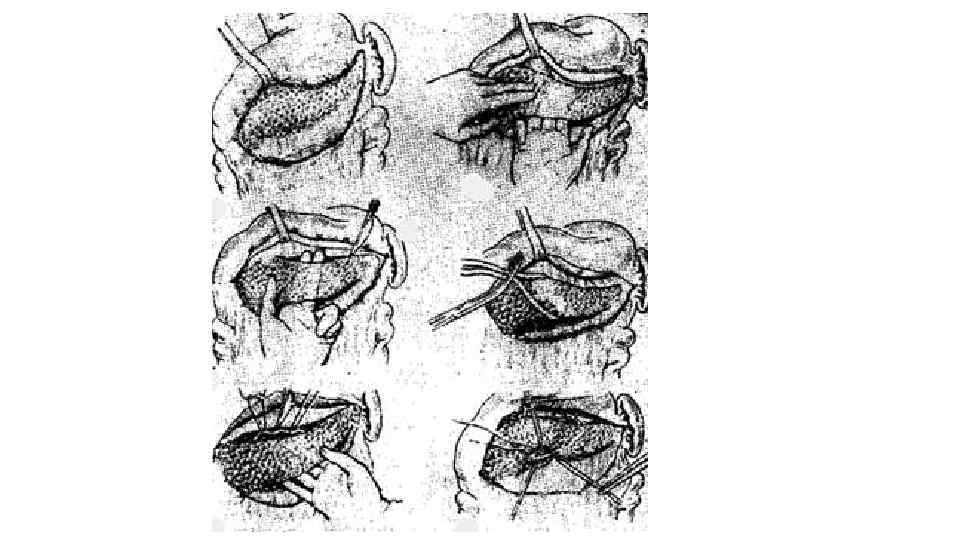
 • После этого приступают к выделению и перевязке селезеночных сосудов. Селезеночная вена идет по задней поверхности железы. Ее прошивают и перевязывают вместе с тканью железы. Селезеночная артерия лежит по верхнему краю железы. Ее можно выделить, перевязать и прошить. Затем по линии пересечения сосудов отсекаются острым путем поджелудочная железа. Кровотечение бывает небольшим, паренхиматозного типа. • Обработка культи поджелудочной железы проводится двумя способами. Чаще на фоне панкреонекроза увидеть панкреатический проток очень сложно и потому культя железы прошивается П образными швами. При отсутствии кровотечения из ткани культи поджелудочной железы можно ее не обрабатывать (Б. А. Королев и соавт. , 1978). • В ложе железы к культе ее подводится марлево перчаточный тампон, который выводится наружу через левое люмботомическое отверстие. Предварительно делается мобилизация и низведение левого изгиба ободочной кишки на протяжении около 10 см.
• После этого приступают к выделению и перевязке селезеночных сосудов. Селезеночная вена идет по задней поверхности железы. Ее прошивают и перевязывают вместе с тканью железы. Селезеночная артерия лежит по верхнему краю железы. Ее можно выделить, перевязать и прошить. Затем по линии пересечения сосудов отсекаются острым путем поджелудочная железа. Кровотечение бывает небольшим, паренхиматозного типа. • Обработка культи поджелудочной железы проводится двумя способами. Чаще на фоне панкреонекроза увидеть панкреатический проток очень сложно и потому культя железы прошивается П образными швами. При отсутствии кровотечения из ткани культи поджелудочной железы можно ее не обрабатывать (Б. А. Королев и соавт. , 1978). • В ложе железы к культе ее подводится марлево перчаточный тампон, который выводится наружу через левое люмботомическое отверстие. Предварительно делается мобилизация и низведение левого изгиба ободочной кишки на протяжении около 10 см.
 • Через сальниковую сумку проводится сквозной дренаж (Ринг дренаж), описанный выше. Целость сальниковой сумки восстанавливается до люмботомического отверстия. • Через дренаж вводится капельно охлажденный раствор новокаина с антибиотиком. Смена тампонов проводится на 7— 8 день после операции. Введением антисептической жидкости через трубку удаляются секвестры. Смена трубки делается через 12— 14 дней. Сквозной дренаж сохраняется до прекращения отхождения секвестров. Определяется состояние внепеченочных желчных путей. При выявлении гипертензии делается холецистостомия. Брюшная рана ушивается наглухо.
• Через сальниковую сумку проводится сквозной дренаж (Ринг дренаж), описанный выше. Целость сальниковой сумки восстанавливается до люмботомического отверстия. • Через дренаж вводится капельно охлажденный раствор новокаина с антибиотиком. Смена тампонов проводится на 7— 8 день после операции. Введением антисептической жидкости через трубку удаляются секвестры. Смена трубки делается через 12— 14 дней. Сквозной дренаж сохраняется до прекращения отхождения секвестров. Определяется состояние внепеченочных желчных путей. При выявлении гипертензии делается холецистостомия. Брюшная рана ушивается наглухо.
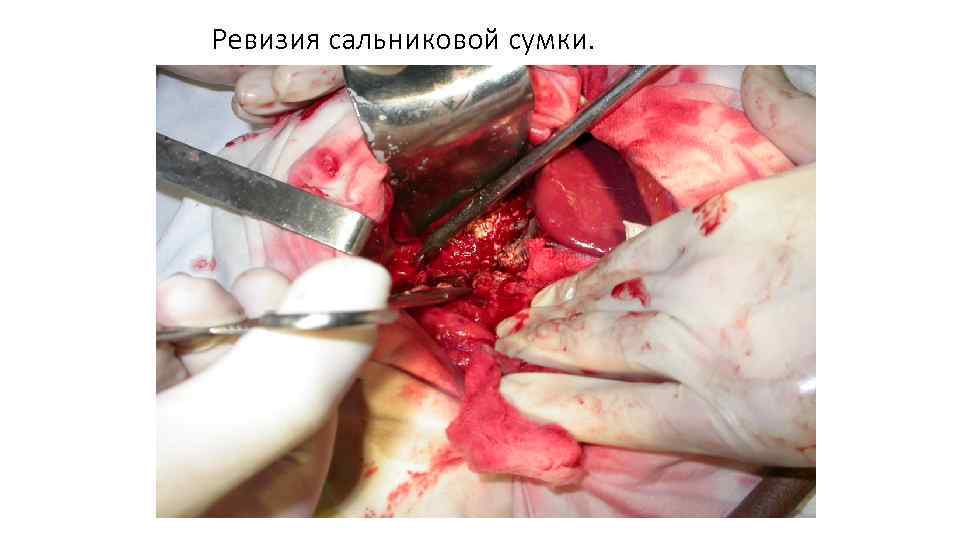 Ревизия сальниковой сумки.
Ревизия сальниковой сумки.
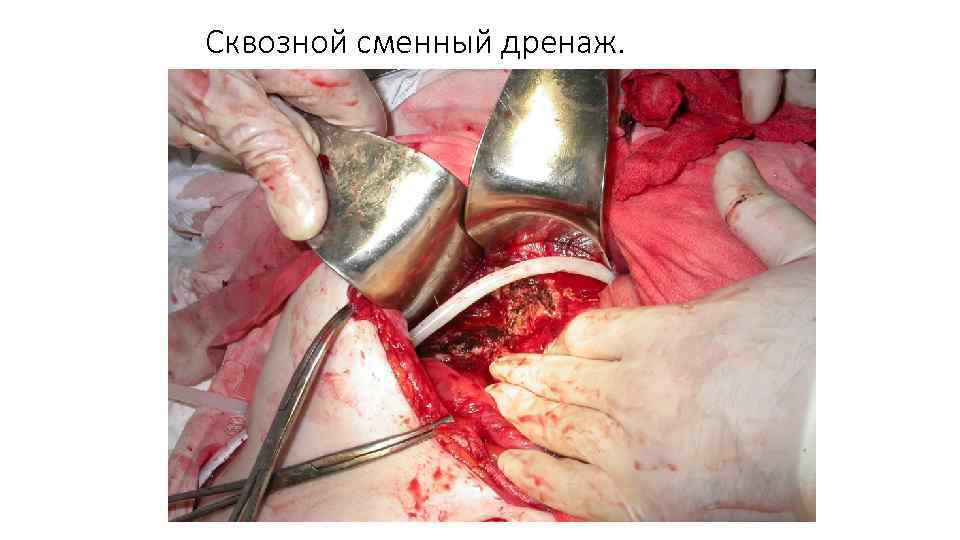 Сквозной сменный дренаж.
Сквозной сменный дренаж.
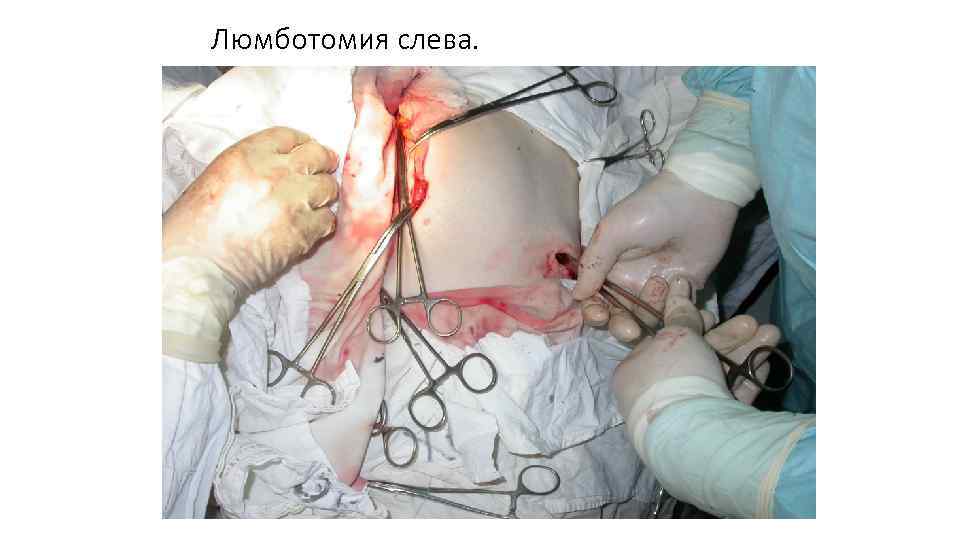 Люмботомия слева.
Люмботомия слева.


