 Средства для наркоза
Средства для наркоза
 Наркоз (греч. паrkоо — делать оцепенелым, усыплять) — вызванное наркозными средствами бесчувственное, бессознательное состояние, которое сопровождается утратой рефлексов, снижением тонуса скелетных мышц, но при этом функции дыхательного, сосудодвигательного центров и работа сердца остаются на уровне, достаточном для продления жизни.
Наркоз (греч. паrkоо — делать оцепенелым, усыплять) — вызванное наркозными средствами бесчувственное, бессознательное состояние, которое сопровождается утратой рефлексов, снижением тонуса скелетных мышц, но при этом функции дыхательного, сосудодвигательного центров и работа сердца остаются на уровне, достаточном для продления жизни.
 История наркоза Закись азота: 1842 г. хирург Кроуфорд Лонг (США) Эфир: 1844 г. Хорас Уэллс и 1846 г. Уильям Мортон (США) 1847 г. Иноземцев Федор Иванович (Россия) Хлороформ: 1847 г. Джеймс Симпсон (Шотландия) Галотан (фторотан) известен с 1956 года.
История наркоза Закись азота: 1842 г. хирург Кроуфорд Лонг (США) Эфир: 1844 г. Хорас Уэллс и 1846 г. Уильям Мортон (США) 1847 г. Иноземцев Федор Иванович (Россия) Хлороформ: 1847 г. Джеймс Симпсон (Шотландия) Галотан (фторотан) известен с 1956 года.
 Общий механизм действия наркозных средств Общие анестетики: изменяют физико-химические свойства липидов мембран нейронов и нарушают взаимодействие липидов с белками ионных каналов. При этом уменьшается транспорт в нейроны ионов натрия, сохраняется выход менее гидратированных ионов калия, возрастает проницаемость хлорных каналов, управляемых ГАМК А-рецепторами. Итогом этих эффектов становится гиперполяризация с усилением процессов торможения. подавляют вход в нейроны ионов кальция, блокируя Н-холинорецепторы и NMDA-рецепторы глутаминовой кислоты; снижают подвижность Са 2+ в мембране, поэтому препятствуют кальций-зависимому выделению возбуждающих нейромедиаторов. угнетают межнейронную (синаптическую) передачу возбуждения в ЦНС. Происходит нарушение передачи афферентных импульсов, изменение корково-подкорковых взаимоотношений. наиболее чувствительны к действию общих анестетиков полисинаптические системы ЦНС — кора больших полушарий, таламус, ретикулярная формация, спинной мозг. К наркозу устойчивы дыхательный и сосудодвигательный центры продолговатого мозга.
Общий механизм действия наркозных средств Общие анестетики: изменяют физико-химические свойства липидов мембран нейронов и нарушают взаимодействие липидов с белками ионных каналов. При этом уменьшается транспорт в нейроны ионов натрия, сохраняется выход менее гидратированных ионов калия, возрастает проницаемость хлорных каналов, управляемых ГАМК А-рецепторами. Итогом этих эффектов становится гиперполяризация с усилением процессов торможения. подавляют вход в нейроны ионов кальция, блокируя Н-холинорецепторы и NMDA-рецепторы глутаминовой кислоты; снижают подвижность Са 2+ в мембране, поэтому препятствуют кальций-зависимому выделению возбуждающих нейромедиаторов. угнетают межнейронную (синаптическую) передачу возбуждения в ЦНС. Происходит нарушение передачи афферентных импульсов, изменение корково-подкорковых взаимоотношений. наиболее чувствительны к действию общих анестетиков полисинаптические системы ЦНС — кора больших полушарий, таламус, ретикулярная формация, спинной мозг. К наркозу устойчивы дыхательный и сосудодвигательный центры продолговатого мозга.
 Стадии наркоза (эфирный наркоз) 1. Анальгезия (3 — 8 мин) Характерны помрачение сознания (нарушение ориентации, бессвязная речь), утрата болевой, затем тактильной и температурной чувствительности, в конце стадии наступают амнезия и потеря сознания (угнетение коры больших полушарий, таламуса, ретикулярной формации). 2. Возбуждение (делирий; 1 — 3 мин в зависимости от индивидуальных особенностей больного и квалификации анестезиолога) Наблюдаются бессвязная речь, двигательное беспокойство с попытками пациента уйти с операционного стола, повышаются рефлексы, тонус скелетных мышц, возможна рвота из-за раздражения желудка проглатываемой слизью, содержащей эфир. Типичные симптомы возбуждения — гипервентиляция, рефлекторная секреция адреналина с тахикардией и артериальной гипертензией (операция недопустима). В стадии возбуждения выключается внутрицентральное торможение в коре больших полушарий, а также ослабляется тормозящее влияние коры на базальные ганглии, мозжечок, ствол мозга и спинной мозг.
Стадии наркоза (эфирный наркоз) 1. Анальгезия (3 — 8 мин) Характерны помрачение сознания (нарушение ориентации, бессвязная речь), утрата болевой, затем тактильной и температурной чувствительности, в конце стадии наступают амнезия и потеря сознания (угнетение коры больших полушарий, таламуса, ретикулярной формации). 2. Возбуждение (делирий; 1 — 3 мин в зависимости от индивидуальных особенностей больного и квалификации анестезиолога) Наблюдаются бессвязная речь, двигательное беспокойство с попытками пациента уйти с операционного стола, повышаются рефлексы, тонус скелетных мышц, возможна рвота из-за раздражения желудка проглатываемой слизью, содержащей эфир. Типичные симптомы возбуждения — гипервентиляция, рефлекторная секреция адреналина с тахикардией и артериальной гипертензией (операция недопустима). В стадии возбуждения выключается внутрицентральное торможение в коре больших полушарий, а также ослабляется тормозящее влияние коры на базальные ганглии, мозжечок, ствол мозга и спинной мозг.
 Стадии наркоза (продолжение) 3. Хирургический наркоз, состоящий из 4 уровней (наступает через 10 — 15 мин после начала ингаляции) Уровень движения глазных яблок (легкий наркоз) Возникают кругообразные движения глазных яблок, сужение зрачков с сохранением живой реакции на свет (растормаживаются центры глазодвигательного нерва в среднем мозге), угасают поверхностные кожные рефлексы, сохраняется активное дыхание при участии межреберных мышц и диафрагмы. Уровень роговичного рефлекса (выраженный наркоз) Глазные яблоки фиксированы, зрачки умеренно сужены, роговичный, глоточный и гортанный рефлексы утрачены, тонус скелетных мышц снижается в результате распространения торможения на базальные ганглии, ствол головного мозга и спинной мозг. Уровень расширения зрачков (глубокий наркоз) Зрачки расширяются, вяло реагируют на свет, рефлексы утрачены, тонус скелетных мышц снижен, дыхание поверхностное, частое, приобретает диафрагмальный характер. Глубокий наркоз непосредственно граничит с агональной стадией. В настоящее время анестезиологи используют для проведения хирургических операций уровень выраженного наркоза, а полное расслабление скелетных мышц обеспечивают введением миорелаксантов.
Стадии наркоза (продолжение) 3. Хирургический наркоз, состоящий из 4 уровней (наступает через 10 — 15 мин после начала ингаляции) Уровень движения глазных яблок (легкий наркоз) Возникают кругообразные движения глазных яблок, сужение зрачков с сохранением живой реакции на свет (растормаживаются центры глазодвигательного нерва в среднем мозге), угасают поверхностные кожные рефлексы, сохраняется активное дыхание при участии межреберных мышц и диафрагмы. Уровень роговичного рефлекса (выраженный наркоз) Глазные яблоки фиксированы, зрачки умеренно сужены, роговичный, глоточный и гортанный рефлексы утрачены, тонус скелетных мышц снижается в результате распространения торможения на базальные ганглии, ствол головного мозга и спинной мозг. Уровень расширения зрачков (глубокий наркоз) Зрачки расширяются, вяло реагируют на свет, рефлексы утрачены, тонус скелетных мышц снижен, дыхание поверхностное, частое, приобретает диафрагмальный характер. Глубокий наркоз непосредственно граничит с агональной стадией. В настоящее время анестезиологи используют для проведения хирургических операций уровень выраженного наркоза, а полное расслабление скелетных мышц обеспечивают введением миорелаксантов.
 Стадии наркоза (продолжение) 4. Пробуждение Функции восстанавливаются в последовательности, обратной их исчезновению. В агональной стадии дыхание становится поверхностным, нарушается согласованность в дыхательных движениях межреберных мышц и диафрагмы, прогрессирует гипоксия, кровь приобретает темный цвет, зрачки максимально расширяются, на свет не реагируют. Артериальное давление быстро падает, венозное — возрастает, развивается тахикардия, ослабляются сердечные сокращения. Если срочно не прекратить наркоз и не оказать неотложную помощь, наступает смерть от паралича дыхательного центра.
Стадии наркоза (продолжение) 4. Пробуждение Функции восстанавливаются в последовательности, обратной их исчезновению. В агональной стадии дыхание становится поверхностным, нарушается согласованность в дыхательных движениях межреберных мышц и диафрагмы, прогрессирует гипоксия, кровь приобретает темный цвет, зрачки максимально расширяются, на свет не реагируют. Артериальное давление быстро падает, венозное — возрастает, развивается тахикардия, ослабляются сердечные сокращения. Если срочно не прекратить наркоз и не оказать неотложную помощь, наступает смерть от паралича дыхательного центра.
 Последовательность действия средств для наркоза на ЦНС следующая: - кора головного мозга (сознание); - спинной мозг (скелетные мышцы); - продолговатый мозг (жизненно важные центры - дыхание, кровообращение).
Последовательность действия средств для наркоза на ЦНС следующая: - кора головного мозга (сознание); - спинной мозг (скелетные мышцы); - продолговатый мозг (жизненно важные центры - дыхание, кровообращение).
 Классификация наркозных средств 1) средства для ингаляционного наркоза: - ингаляционные летучие жидкости (эфир для наркоза, фторотан). - газообразные средства для наркоза (закись азота, циклопропан, ксенон). 2) средства для неингаляционного наркоза (тиопентал-натрий, натрия оксибутират, кетамин, пропанидид, диприван).
Классификация наркозных средств 1) средства для ингаляционного наркоза: - ингаляционные летучие жидкости (эфир для наркоза, фторотан). - газообразные средства для наркоза (закись азота, циклопропан, ксенон). 2) средства для неингаляционного наркоза (тиопентал-натрий, натрия оксибутират, кетамин, пропанидид, диприван).
 Эфир для наркоза (диэтиловый эфир) Достоинства: 1) Обладает выраженной наркотизирующей активностью. При использовании эфира выражены стадии наркоза, эфир позволяет проводить некоторые хирургические манипуляции даже при использовании концентраций, не дающих полного хирургического наркоза (сознание сохранено, нарушена ориентация). 2) Вызывает хирургический наркоз без премедикации. 3) Эфир для наркоза вызывает в стадии хирургического наркоза хорошую миорелаксацию, облегчающую проведение операции. 4) Обладая достаточной активностью, эфир, вместе с тем, имеет большую широту действия, относительно безопасен даже при использовании его неопытными специалистами. 5) Под влиянием эфира не изменяется АД на уровнях 1 и 2 стадии хирургического наркоза и не сенсибилизируется миокард к адреналину, а поэтому препарат не провоцирует нарушений ритма сердечной деятельности. 6) Незначительно, по сравнению с другими общими анестетиками, угнетает дыхание. 7) Эфир лишен выраженной гепато- и нефротоксичности. 8) Эфир не требует использования сложной аппаратуры (масочный наркоз). 9) Экономически эфир является дешевым средством для наркоза.
Эфир для наркоза (диэтиловый эфир) Достоинства: 1) Обладает выраженной наркотизирующей активностью. При использовании эфира выражены стадии наркоза, эфир позволяет проводить некоторые хирургические манипуляции даже при использовании концентраций, не дающих полного хирургического наркоза (сознание сохранено, нарушена ориентация). 2) Вызывает хирургический наркоз без премедикации. 3) Эфир для наркоза вызывает в стадии хирургического наркоза хорошую миорелаксацию, облегчающую проведение операции. 4) Обладая достаточной активностью, эфир, вместе с тем, имеет большую широту действия, относительно безопасен даже при использовании его неопытными специалистами. 5) Под влиянием эфира не изменяется АД на уровнях 1 и 2 стадии хирургического наркоза и не сенсибилизируется миокард к адреналину, а поэтому препарат не провоцирует нарушений ритма сердечной деятельности. 6) Незначительно, по сравнению с другими общими анестетиками, угнетает дыхание. 7) Эфир лишен выраженной гепато- и нефротоксичности. 8) Эфир не требует использования сложной аппаратуры (масочный наркоз). 9) Экономически эфир является дешевым средством для наркоза.
 Эфир для наркоза (продолжение) Недостатки: 1) Для эфирного наркоза характерна длительная стадия возбуждения (до 20 -30 минут). Наркоз под его влияние наступает медленно и иногда сопровождается сильным возбуждением и повышенной двигательной активностью. 2) Неприятное вхождение, а именно удушье, запах раздражающий повышают саливацию и секрецию слизистой оболочки бронхов, что сопровождается кашлем и ларингоспазмом, рвотой. Может быть даже рефлекторная остановка дыхания, а возможность сенсибилизации барорецепторов при наркозе эфиром иногда приводит к рефлекторной остановке сердца. 3) После операций под эфирным наркозом могут развиваться ателектазы, пневмонии (раздражение, охлаждение легких, растворение сурфактанта). 4) Активируя центральные звенья симпатоадреналовой системы и освобождая адреналин, увеличивает частоту сердечных сокращений (тахикардия). 5) Рефлекторно стимулируется n. vagus, что, помимо остановки сердца, может снизить двигательную активность желудочно-кишечного тракта. 6) Медленный выход (пробуждение) из наркоза. У лиц, страдающих алкоголизмом, наблюдается толерантность к эфиру, в результате чего наркоз может быть затруднен. 7) Препарат нестабилен на свету, поэтому хранят в темном стекле; взрывоопасен.
Эфир для наркоза (продолжение) Недостатки: 1) Для эфирного наркоза характерна длительная стадия возбуждения (до 20 -30 минут). Наркоз под его влияние наступает медленно и иногда сопровождается сильным возбуждением и повышенной двигательной активностью. 2) Неприятное вхождение, а именно удушье, запах раздражающий повышают саливацию и секрецию слизистой оболочки бронхов, что сопровождается кашлем и ларингоспазмом, рвотой. Может быть даже рефлекторная остановка дыхания, а возможность сенсибилизации барорецепторов при наркозе эфиром иногда приводит к рефлекторной остановке сердца. 3) После операций под эфирным наркозом могут развиваться ателектазы, пневмонии (раздражение, охлаждение легких, растворение сурфактанта). 4) Активируя центральные звенья симпатоадреналовой системы и освобождая адреналин, увеличивает частоту сердечных сокращений (тахикардия). 5) Рефлекторно стимулируется n. vagus, что, помимо остановки сердца, может снизить двигательную активность желудочно-кишечного тракта. 6) Медленный выход (пробуждение) из наркоза. У лиц, страдающих алкоголизмом, наблюдается толерантность к эфиру, в результате чего наркоз может быть затруднен. 7) Препарат нестабилен на свету, поэтому хранят в темном стекле; взрывоопасен.
 Показание к применению эфира 1) мононаркоз при операциях на органах грудной и бронхиальной полостей; 2) комбинированный наркоз; 3) смешанный наркоз.
Показание к применению эфира 1) мононаркоз при операциях на органах грудной и бронхиальной полостей; 2) комбинированный наркоз; 3) смешанный наркоз.
 Закись азота В субнаркотических концентрациях (20 — 30 %) азота закись вызывает эйфорию (веселящий газ) и сильную анальгезию. В концентрации 20 % обеспечивает обезболивание в такой же степени, как 15 мг морфина. При наркозе даже в случае использования высоких концентраций азота закиси (95 %) не достигается полное подавление рефлексов, не снижается тонус скелетной мускулатуры. Для получения глубокого наркоза азота закись комбинируют с ингаляционными и неингаляционными наркозными средствами и миорелаксантами. После наркоза не возникают депрессия и другие явления последействия.
Закись азота В субнаркотических концентрациях (20 — 30 %) азота закись вызывает эйфорию (веселящий газ) и сильную анальгезию. В концентрации 20 % обеспечивает обезболивание в такой же степени, как 15 мг морфина. При наркозе даже в случае использования высоких концентраций азота закиси (95 %) не достигается полное подавление рефлексов, не снижается тонус скелетной мускулатуры. Для получения глубокого наркоза азота закись комбинируют с ингаляционными и неингаляционными наркозными средствами и миорелаксантами. После наркоза не возникают депрессия и другие явления последействия.
 Закись азота (продолжение) Возможна диффузионная гипоксия — нарушается транспорт кислорода в кровь из-за интенсивной диффузии газового анестетика в просвет альвеол. Во избежание гипоксии проводят ингаляцию кислорода в течение 4 — 5 мин после окончания наркоза. Азота закись при мононаркозе не угнетает дыхательный и сосудодвигательный центры, но при комбинированном и потенцированном наркозе усиливает угнетение дыхания. В больших концентрациях нарушает сердечную деятельность. Умеренно увеличивает АД вследствие освобождения адреналина из надпочечников и сенсибилизации β-адренорецепторов сосудов. При повторном наркозе азота закисью возможно развитие макроцитарной анемии, лейкопении и тромбоцитопении (ингибирует зависимый от витамина В 12 фермент метионинсинтетазу). У медицинского персонала операционных блоков известны случаи анемии, нейропатии, тератогенного и эмбриотоксического действия. В полостях тела одна молекула азота воздуха замещается 35 молекулами азота закиси. Во время наркоза повышается давление в среднем ухе, плевральной полости, почечных чашечках и лоханках, петлях кишечника. Появляется опасность воздушной эмболии, повреждения барабанной перепонки, сдавления легких и почек.
Закись азота (продолжение) Возможна диффузионная гипоксия — нарушается транспорт кислорода в кровь из-за интенсивной диффузии газового анестетика в просвет альвеол. Во избежание гипоксии проводят ингаляцию кислорода в течение 4 — 5 мин после окончания наркоза. Азота закись при мононаркозе не угнетает дыхательный и сосудодвигательный центры, но при комбинированном и потенцированном наркозе усиливает угнетение дыхания. В больших концентрациях нарушает сердечную деятельность. Умеренно увеличивает АД вследствие освобождения адреналина из надпочечников и сенсибилизации β-адренорецепторов сосудов. При повторном наркозе азота закисью возможно развитие макроцитарной анемии, лейкопении и тромбоцитопении (ингибирует зависимый от витамина В 12 фермент метионинсинтетазу). У медицинского персонала операционных блоков известны случаи анемии, нейропатии, тератогенного и эмбриотоксического действия. В полостях тела одна молекула азота воздуха замещается 35 молекулами азота закиси. Во время наркоза повышается давление в среднем ухе, плевральной полости, почечных чашечках и лоханках, петлях кишечника. Появляется опасность воздушной эмболии, повреждения барабанной перепонки, сдавления легких и почек.
 Показание к применению закиси азота 1) чистый газ закиси азота назначается для неглубокого т. н. рауш-наркоза, т. е. для обезболивания на этапах транспортировки (перелом бедра, инфаркт миокарда), для обезболивания некоторых болезненных медицинских манипуляций; 2) в комбинации с фторотаном, как основной наркоз при различных обширных операциях, при добавлении миорелаксантов для комбинированного наркоза (закись азота плюс фторотан плюс миорелаксант); 3) обезболивание родов; 4) вводный наркоз.
Показание к применению закиси азота 1) чистый газ закиси азота назначается для неглубокого т. н. рауш-наркоза, т. е. для обезболивания на этапах транспортировки (перелом бедра, инфаркт миокарда), для обезболивания некоторых болезненных медицинских манипуляций; 2) в комбинации с фторотаном, как основной наркоз при различных обширных операциях, при добавлении миорелаксантов для комбинированного наркоза (закись азота плюс фторотан плюс миорелаксант); 3) обезболивание родов; 4) вводный наркоз.
 Ксенон Инертный газ ксенон считают лучшей альтернативой закиси азота, так как он обладает более выраженным наркозным действием, индифферентностью и экологической безопасностью. Способность ксенона вызвать наркоз была открыта в связи с практикой глубоководных погружений и развитием гипербарической физиологии. Ксенон бесцветен, не горит и не обладает запахом, при соприкосновении со слизистой оболочкой рта создает на языке ощущение горьковатого металлического вкуса. Отличается низкой вязкостью и высокой растворимостью в липидах, выводится легкими в неизмененном виде. Разработана технология ксенонсберегающей анестезии с включением минимального потока и системы рециклинга для повторного многократного использования газа. Такая технология успешно решает важную в практическом отношении проблему дефицита и дороговизны ксенона.
Ксенон Инертный газ ксенон считают лучшей альтернативой закиси азота, так как он обладает более выраженным наркозным действием, индифферентностью и экологической безопасностью. Способность ксенона вызвать наркоз была открыта в связи с практикой глубоководных погружений и развитием гипербарической физиологии. Ксенон бесцветен, не горит и не обладает запахом, при соприкосновении со слизистой оболочкой рта создает на языке ощущение горьковатого металлического вкуса. Отличается низкой вязкостью и высокой растворимостью в липидах, выводится легкими в неизмененном виде. Разработана технология ксенонсберегающей анестезии с включением минимального потока и системы рециклинга для повторного многократного использования газа. Такая технология успешно решает важную в практическом отношении проблему дефицита и дороговизны ксенона.
 Наркоз ксеноном (80 %) в смеси с кислородом (20 %) протекает в виде четырех стадий: паральгезия и гипоалъгезия (через 1 — 2 мин) — тяжесть в нижних конечностях, пояснице, эпигастрии, парестезия кожных покровов, шум в ушах и чувство сдавления головы, сознание ясное, словесный контакт полностью сохранен, порог болевой чувствительности возрастает вдвое; эйфория и психомоторная активность (на 2 — 3 -й мин) — эйфория, болтливость, повышенная психомоторная активность, гипертонус скелетных мышц, неравномерное, частое дыхание, тахикардия, умеренная артериальная гипертензия, рефлексы сохранены (эффекты возбуждения намного слабее, чем при наркозе эфиром); анальгезия и частичная амнезия (через 4 — 5 мин) — выраженная анальгезия, сонливость, сознание заторможено, нереальные зрительные образы, дыхание редкое, равномерное, пульс и АД возвращаются к исходному уровню, кожа розовая, сухая, теплая; хирургический наркоз (через 5 — 7 мин) — болевая чувствительность, сознание, глоточный и конъюнктивальный рефлексы утрачены, зрачки сужены, глазные яблоки находятся сначала в положении расходящегося косоглазия, затем центрируются, дыхание и кровообращение поддерживаются на нормальном уровне.
Наркоз ксеноном (80 %) в смеси с кислородом (20 %) протекает в виде четырех стадий: паральгезия и гипоалъгезия (через 1 — 2 мин) — тяжесть в нижних конечностях, пояснице, эпигастрии, парестезия кожных покровов, шум в ушах и чувство сдавления головы, сознание ясное, словесный контакт полностью сохранен, порог болевой чувствительности возрастает вдвое; эйфория и психомоторная активность (на 2 — 3 -й мин) — эйфория, болтливость, повышенная психомоторная активность, гипертонус скелетных мышц, неравномерное, частое дыхание, тахикардия, умеренная артериальная гипертензия, рефлексы сохранены (эффекты возбуждения намного слабее, чем при наркозе эфиром); анальгезия и частичная амнезия (через 4 — 5 мин) — выраженная анальгезия, сонливость, сознание заторможено, нереальные зрительные образы, дыхание редкое, равномерное, пульс и АД возвращаются к исходному уровню, кожа розовая, сухая, теплая; хирургический наркоз (через 5 — 7 мин) — болевая чувствительность, сознание, глоточный и конъюнктивальный рефлексы утрачены, зрачки сужены, глазные яблоки находятся сначала в положении расходящегося косоглазия, затем центрируются, дыхание и кровообращение поддерживаются на нормальном уровне.
 Пробуждение после прекращения ингаляции ксенона быстрое и приятное независимо от длительности наркоза. Через 2 — 3 мин восстанавливается сознание с полной амнезией и сохранением посленаркозной анальгезии. Через 4 — 5 мин появляется ориентация во времени и пространстве. Как и после наркоза азота закисью, возможна диффузионная гипоксия, поэтому необходимо компенсировать легочную вентиляцию в первые 2 — 3 мин после отключения анестетика. Ксенон в масочном варианте мононаркоза, угнетая дыхательный центр, снижает частоту дыхания, но увеличивает дыхательный объем и уровень оксигенации крови. Не рекомендуется комбинация ксенона с наркотическими анальгетиками. Ксенон не вызывает значительных изменений пульса, силы сердечных сокращений, в начале ингаляции повышает мозговой кровоток. На наиболее травматичных этапах операции колебания АД не превышают 10 — 15 мм рт. ст. , у больных артериальной гипертензией не возникают опасные подъемы АД. В эксперименте ингаляция ксенона во время раннего реперфузионного периода (в первые 15 мин) уменьшала размер зоны инфаркта. Ксенон может быть рекомендован для наркоза пациентам с компрометированной сердечно-сосудистой системой, в детской хирургии, при проведении болезненных манипуляций, перевязок, для обезболивания родов, купирования болевых приступов (стенокардия, инфаркт миокарда, почечная и печеночная колики). Наркоз ксеноном противопоказан при нейрохирургических операциях.
Пробуждение после прекращения ингаляции ксенона быстрое и приятное независимо от длительности наркоза. Через 2 — 3 мин восстанавливается сознание с полной амнезией и сохранением посленаркозной анальгезии. Через 4 — 5 мин появляется ориентация во времени и пространстве. Как и после наркоза азота закисью, возможна диффузионная гипоксия, поэтому необходимо компенсировать легочную вентиляцию в первые 2 — 3 мин после отключения анестетика. Ксенон в масочном варианте мононаркоза, угнетая дыхательный центр, снижает частоту дыхания, но увеличивает дыхательный объем и уровень оксигенации крови. Не рекомендуется комбинация ксенона с наркотическими анальгетиками. Ксенон не вызывает значительных изменений пульса, силы сердечных сокращений, в начале ингаляции повышает мозговой кровоток. На наиболее травматичных этапах операции колебания АД не превышают 10 — 15 мм рт. ст. , у больных артериальной гипертензией не возникают опасные подъемы АД. В эксперименте ингаляция ксенона во время раннего реперфузионного периода (в первые 15 мин) уменьшала размер зоны инфаркта. Ксенон может быть рекомендован для наркоза пациентам с компрометированной сердечно-сосудистой системой, в детской хирургии, при проведении болезненных манипуляций, перевязок, для обезболивания родов, купирования болевых приступов (стенокардия, инфаркт миокарда, почечная и печеночная колики). Наркоз ксеноном противопоказан при нейрохирургических операциях.
 НАРКОЗНЫЕ СРЕДСТВА — ЛЕТУЧИЕ ЖИДКОСТИ Современные наркозные средства — летучие жидкости (фторотан, энфлуран, изофлуран, десфлуран) являются галогензамещенными производными алифатического ряда. Галогены усиливают наркозное действие. Препараты не горят, не взрываются, имеют высокую температуру испарения. Галогенсодержащие анестетики вызывают наркоз в 4 — 5 раз более глубокий, чем эфирный наркоз. Анальгезия и стадия возбуждения выражены слабо. Хирургический наркоз начинается через 3 — 7 мин после начала ингаляции. Миорелаксация значительная в связи с блокадой Нхолинорецепторов скелетных мышц. Пробуждение после наркоза быстрое (у 10 — 15% пациентов возможны нарушения умственной деятельности, тремор, тошнота, рвота).
НАРКОЗНЫЕ СРЕДСТВА — ЛЕТУЧИЕ ЖИДКОСТИ Современные наркозные средства — летучие жидкости (фторотан, энфлуран, изофлуран, десфлуран) являются галогензамещенными производными алифатического ряда. Галогены усиливают наркозное действие. Препараты не горят, не взрываются, имеют высокую температуру испарения. Галогенсодержащие анестетики вызывают наркоз в 4 — 5 раз более глубокий, чем эфирный наркоз. Анальгезия и стадия возбуждения выражены слабо. Хирургический наркоз начинается через 3 — 7 мин после начала ингаляции. Миорелаксация значительная в связи с блокадой Нхолинорецепторов скелетных мышц. Пробуждение после наркоза быстрое (у 10 — 15% пациентов возможны нарушения умственной деятельности, тремор, тошнота, рвота).
 Фторотан (галотан) Достоинства Недостатки Отсутствие раздражающего действия Глубокий наркоз Быстрое развитие хирургической стадии наркоза Выраженная миорелаксация Быстрое пробуждение Возможность совместного применения с кислородом и азота закисью Управляемая артериальная гипотензия Расслабление матки для операций на плоде в пренатальном периоде Угнетение дыхания, гипоксия Брадикардия, аритмия Сильная артериальная гипотензия, коллапс Повышение внутричерепного давления Гепатит, некроз печени Нарушение течения беременности Сенсибилизация β-адренорецепторов сосудов, опасность аритмий
Фторотан (галотан) Достоинства Недостатки Отсутствие раздражающего действия Глубокий наркоз Быстрое развитие хирургической стадии наркоза Выраженная миорелаксация Быстрое пробуждение Возможность совместного применения с кислородом и азота закисью Управляемая артериальная гипотензия Расслабление матки для операций на плоде в пренатальном периоде Угнетение дыхания, гипоксия Брадикардия, аритмия Сильная артериальная гипотензия, коллапс Повышение внутричерепного давления Гепатит, некроз печени Нарушение течения беременности Сенсибилизация β-адренорецепторов сосудов, опасность аритмий
 НЕИНГАЛЯЦИОННЫЙ НАРКОЗ — метод общей анестезии, основанный на введении в организм пациента средств, обеспечивающих общую анестезию любым иным путем, кроме ингаляционного. В 1909 г. неингаляционный наркоз гедоналом был проведен хирургом С. П. Федоровым в госпитальной хирургической клинике Военно-медицинской академии Санкт-Петербурга при ампутации голени. Операция прошла с полным клиническим эффектом и без осложнений. Снотворное средство группы уретанов гедонал предложил основоположник отечественной фармакологии Н. П. Кравков. Гедонал не угнетает дыхательный центр и лишь умеренно снижает АД (в настоящее время этот препарат не используют из-за слабого наркозного эффекта). Наркоз гедоналом вскоре стал известен за рубежом, где получил название «русский наркоз» .
НЕИНГАЛЯЦИОННЫЙ НАРКОЗ — метод общей анестезии, основанный на введении в организм пациента средств, обеспечивающих общую анестезию любым иным путем, кроме ингаляционного. В 1909 г. неингаляционный наркоз гедоналом был проведен хирургом С. П. Федоровым в госпитальной хирургической клинике Военно-медицинской академии Санкт-Петербурга при ампутации голени. Операция прошла с полным клиническим эффектом и без осложнений. Снотворное средство группы уретанов гедонал предложил основоположник отечественной фармакологии Н. П. Кравков. Гедонал не угнетает дыхательный центр и лишь умеренно снижает АД (в настоящее время этот препарат не используют из-за слабого наркозного эффекта). Наркоз гедоналом вскоре стал известен за рубежом, где получил название «русский наркоз» .
 Неингаляционный наркозные средства Препараты короткого действия (3 — 5 мин) ПРОПАНИДИД (СОМБРЕВИН) ПРОПОФОЛ (ДИПРИВАН, РЕКОФОЛ) Препараты средней продолжительности действия (20 — 30 мин) КЕТАМИН (КАЛИПСОЛ, КЕТАЛАР, КЕТАНЕСТ) МИДАЗОЛАМ (ДОРМИКУМ, ФЛОРМИДАЛ) ГЕКСЕНАЛ (ГЕКСОБАРБИТАЛ-НАТРИЙ) ТИОПЕНТАЛ-НАТРИЙ (ПЕНТОТАЛ) Препараты длительного действия (0, 5 — 2 ч) НАТРИЯ ОКСИБУТИРАТ
Неингаляционный наркозные средства Препараты короткого действия (3 — 5 мин) ПРОПАНИДИД (СОМБРЕВИН) ПРОПОФОЛ (ДИПРИВАН, РЕКОФОЛ) Препараты средней продолжительности действия (20 — 30 мин) КЕТАМИН (КАЛИПСОЛ, КЕТАЛАР, КЕТАНЕСТ) МИДАЗОЛАМ (ДОРМИКУМ, ФЛОРМИДАЛ) ГЕКСЕНАЛ (ГЕКСОБАРБИТАЛ-НАТРИЙ) ТИОПЕНТАЛ-НАТРИЙ (ПЕНТОТАЛ) Препараты длительного действия (0, 5 — 2 ч) НАТРИЯ ОКСИБУТИРАТ
 ПРОПАНИДИД (СОМБРЕВИН) При введении в вену оказывает наркозное действие в течение 3 — 5 мин, так как подвергается быстрому гидролизу псевдохолинэстеразой крови и перераспределяется в жировую ткань. Блокирует натриевые каналы мембран нейронов и нарушает деполяризацию. Выключает сознание, в субнаркотических дозах оказывает лишь слабое анальгетическое влияние. Пропанидид избирательно стимулирует двигательные зоны коры, поэтому вызывает мышечное напряжение, вздрагивания, повышает спинальные рефлексы. Активирует рвотный и дыхательный центры. При наркозе пропанидидом в первые 20 — 30 с наблюдается гипервентиляция, сменяемая вследствие гипокапнии остановкой дыхания на 10 — 15 с. Ослабляет сердечные сокращения (до остановки сердца) и вызывает артериальную гипотензию, блокируя β-адренорецепторы сердца. При назначении пропанидида возникает риск аллергических реакций, обусловленных освобождением гистамина (анафилактический шок, бронхоспазм). Возможна перекрестная аллергия с новокаином.
ПРОПАНИДИД (СОМБРЕВИН) При введении в вену оказывает наркозное действие в течение 3 — 5 мин, так как подвергается быстрому гидролизу псевдохолинэстеразой крови и перераспределяется в жировую ткань. Блокирует натриевые каналы мембран нейронов и нарушает деполяризацию. Выключает сознание, в субнаркотических дозах оказывает лишь слабое анальгетическое влияние. Пропанидид избирательно стимулирует двигательные зоны коры, поэтому вызывает мышечное напряжение, вздрагивания, повышает спинальные рефлексы. Активирует рвотный и дыхательный центры. При наркозе пропанидидом в первые 20 — 30 с наблюдается гипервентиляция, сменяемая вследствие гипокапнии остановкой дыхания на 10 — 15 с. Ослабляет сердечные сокращения (до остановки сердца) и вызывает артериальную гипотензию, блокируя β-адренорецепторы сердца. При назначении пропанидида возникает риск аллергических реакций, обусловленных освобождением гистамина (анафилактический шок, бронхоспазм). Возможна перекрестная аллергия с новокаином.
 КЕТАМИН вызывает наркоз при введении в вену в течение 5 — 10 мин, при введении в мышцы — на протяжении 30 мин. Имеется опыт эпидурального применения кетамина, что пролонгирует эффект до 10 — 12 ч. Метаболит кетамина — норкетамин оказывает анальгетическое влияние еще в течение 3 — 4 ч после окончания наркоза.
КЕТАМИН вызывает наркоз при введении в вену в течение 5 — 10 мин, при введении в мышцы — на протяжении 30 мин. Имеется опыт эпидурального применения кетамина, что пролонгирует эффект до 10 — 12 ч. Метаболит кетамина — норкетамин оказывает анальгетическое влияние еще в течение 3 — 4 ч после окончания наркоза.
 КЕТАМИН Наркоз кетамином получил название диссоциативной анестезии: у наркотизируемого отсутствует боль (ощущается где-то в стороне), частично утрачивается сознание, но сохраняются рефлексы, повышается тонус скелетных мышц. Препарат нарушает проведение импульсов по специфическим и неспецифическим путям к ассоциативным зонам коры, в частности прерывает таламо-кортикальные связи. Синаптические механизмы действия кетамина многообразны. Он является неконкурентным антагонистом возбуждающих медиаторов головного мозга глутаминовой и аспарагиновой кислот в отношении NMDA-рецепторов (NMDA — N-метил-Dаспартат). Эти рецепторы активируют натриевые, калиевые и кальциевые каналы мембран нейронов. При блокаде рецепторов нарушается деполяризация. Кроме того, кетамин стимулирует освобождение энкефалинов и β-эндорфина; тормозит нейрональный захват серотонина и норадреналина. Последний эффект проявляется тахикардией, ростом АД и внутричерепного давления. Кетамин расширяет бронхи.
КЕТАМИН Наркоз кетамином получил название диссоциативной анестезии: у наркотизируемого отсутствует боль (ощущается где-то в стороне), частично утрачивается сознание, но сохраняются рефлексы, повышается тонус скелетных мышц. Препарат нарушает проведение импульсов по специфическим и неспецифическим путям к ассоциативным зонам коры, в частности прерывает таламо-кортикальные связи. Синаптические механизмы действия кетамина многообразны. Он является неконкурентным антагонистом возбуждающих медиаторов головного мозга глутаминовой и аспарагиновой кислот в отношении NMDA-рецепторов (NMDA — N-метил-Dаспартат). Эти рецепторы активируют натриевые, калиевые и кальциевые каналы мембран нейронов. При блокаде рецепторов нарушается деполяризация. Кроме того, кетамин стимулирует освобождение энкефалинов и β-эндорфина; тормозит нейрональный захват серотонина и норадреналина. Последний эффект проявляется тахикардией, ростом АД и внутричерепного давления. Кетамин расширяет бронхи.
 При выходе из кетаминового наркоза возможны бред, галлюцинации, двигательное возбуждение (эти нежелательные явления предупреждают введением дроперидола или транквилизаторов). Важным терапевтическим эффектом кетамина является нейропротективный. Как известно, в первые минуты гипоксии мозга происходит выброс возбуждающих медиаторов — глутаминовой и аспарагиновой кислот. Последующая активация NMDAрецепторов, увеличивая во внутриклеточной среде концентрацию ионов натрия и кальция и осмотическое давление, вызывает набухание и гибель нейронов. Кетамин как антагонист NMDA-рецепторов устраняет перегрузку нейронов ионами и связанный с этим неврологический дефицит. Противопоказания к применению кетамина — нарушения мозгового кровообращения, артериальная гипертензия, эклампсия, сердечная недостаточность, эпилепсия и другие судорожные заболевания.
При выходе из кетаминового наркоза возможны бред, галлюцинации, двигательное возбуждение (эти нежелательные явления предупреждают введением дроперидола или транквилизаторов). Важным терапевтическим эффектом кетамина является нейропротективный. Как известно, в первые минуты гипоксии мозга происходит выброс возбуждающих медиаторов — глутаминовой и аспарагиновой кислот. Последующая активация NMDAрецепторов, увеличивая во внутриклеточной среде концентрацию ионов натрия и кальция и осмотическое давление, вызывает набухание и гибель нейронов. Кетамин как антагонист NMDA-рецепторов устраняет перегрузку нейронов ионами и связанный с этим неврологический дефицит. Противопоказания к применению кетамина — нарушения мозгового кровообращения, артериальная гипертензия, эклампсия, сердечная недостаточность, эпилепсия и другие судорожные заболевания.
 МИДАЗОЛАМ — неингаляционное наркозное средство бензодиазепиновой структуры. При введении в вену вызывает наркоз в течение 15 мин, при введении в мышцы длительность действия составляет 20 мин. Воздействует на бензодиазепиновые рецепторы и аллостерически усиливает кооперацию ГАМК с ГАМКрецепторами типа А. Подобно транквилизаторам оказывает миорелаксирующий и противосудорожный эффекты. Наркоз мидазоламом проводят только с искусственной вентиляцией легких, так как он значительно угнетает дыхательный центр. Этот препарат противопоказан при миастении, недостаточности кровообращения, в первые 3 мес. беременности.
МИДАЗОЛАМ — неингаляционное наркозное средство бензодиазепиновой структуры. При введении в вену вызывает наркоз в течение 15 мин, при введении в мышцы длительность действия составляет 20 мин. Воздействует на бензодиазепиновые рецепторы и аллостерически усиливает кооперацию ГАМК с ГАМКрецепторами типа А. Подобно транквилизаторам оказывает миорелаксирующий и противосудорожный эффекты. Наркоз мидазоламом проводят только с искусственной вентиляцией легких, так как он значительно угнетает дыхательный центр. Этот препарат противопоказан при миастении, недостаточности кровообращения, в первые 3 мес. беременности.
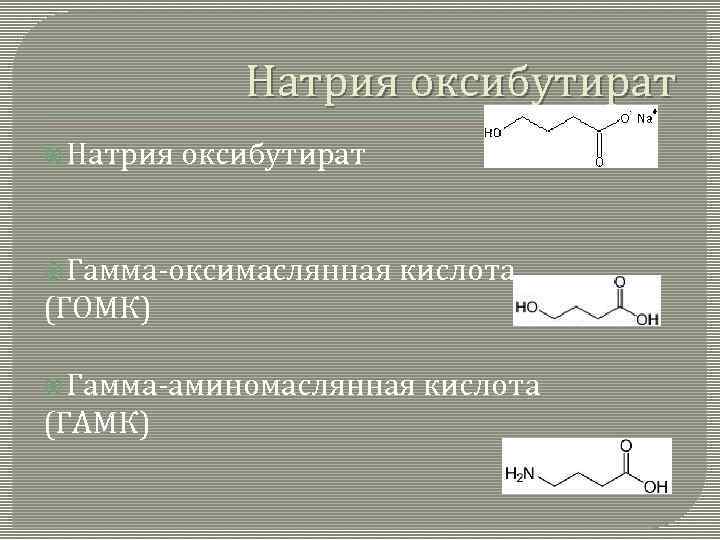 Натрия оксибутират Гамма-оксимаслянная кислота (ГОМК) Гамма-аминомаслянная (ГАМК) кислота
Натрия оксибутират Гамма-оксимаслянная кислота (ГОМК) Гамма-аминомаслянная (ГАМК) кислота
 НАТРИЯ ОКСИБУТИРАТ (ГОМК) При введении в вену вызывает наркоз через 30 — 40 мин продолжительностью 1, 5— 3 ч. Этот препарат превращается в медиатор ГАМК. ГОМК и ГАМК уменьшают высвобождение возбуждающих медиаторов и усиливают постсинаптическое торможение, влияя на ГАМКА-рецепторы. При наркозе натрия оксибутиратом рефлексы частично сохраняются, хотя наступает сильная миорелаксация. Расслабление скелетных мышц обусловлено специфическим тормозящим влиянием ГАМК на спинной мозг. не угнетает дыхательный, сосудодвигательный центры, умеренно повышает АД. Является сильным антигипоксантом в мозге, сердце, сетчатке глаза. ГОМК, превращаясь в янтарный полуальдегид, образует систему ГОМК — янтарный полуальдегид. Эта система, участвуя в транспорте ионов водорода в дыхательной цепи митохондрий, улучшает окисление пировиноградной и молочной кислот с ликвидацией внутриклеточного ацидоза. ГОМК превращается в янтарную кислоту. В результате этих метаболических эффектов усиливается синтез макроэргов, легче проникают в клетки ионы калия (ликвидируется гипокалигистия, но может возникать гипокалиемия, что потребует коррекции с помощью калия хлорида). Используют для вводного и базисного наркоза, обезболивания родов, в качестве противошокового средства, в комплексной терапии гипоксии, включая гипоксию головного мозга. Противопоказан при миастении, гипокалиемии, с осторожностью назначается при токсикозе беременныхс артериальной гипертензией, а также людям, работа
НАТРИЯ ОКСИБУТИРАТ (ГОМК) При введении в вену вызывает наркоз через 30 — 40 мин продолжительностью 1, 5— 3 ч. Этот препарат превращается в медиатор ГАМК. ГОМК и ГАМК уменьшают высвобождение возбуждающих медиаторов и усиливают постсинаптическое торможение, влияя на ГАМКА-рецепторы. При наркозе натрия оксибутиратом рефлексы частично сохраняются, хотя наступает сильная миорелаксация. Расслабление скелетных мышц обусловлено специфическим тормозящим влиянием ГАМК на спинной мозг. не угнетает дыхательный, сосудодвигательный центры, умеренно повышает АД. Является сильным антигипоксантом в мозге, сердце, сетчатке глаза. ГОМК, превращаясь в янтарный полуальдегид, образует систему ГОМК — янтарный полуальдегид. Эта система, участвуя в транспорте ионов водорода в дыхательной цепи митохондрий, улучшает окисление пировиноградной и молочной кислот с ликвидацией внутриклеточного ацидоза. ГОМК превращается в янтарную кислоту. В результате этих метаболических эффектов усиливается синтез макроэргов, легче проникают в клетки ионы калия (ликвидируется гипокалигистия, но может возникать гипокалиемия, что потребует коррекции с помощью калия хлорида). Используют для вводного и базисного наркоза, обезболивания родов, в качестве противошокового средства, в комплексной терапии гипоксии, включая гипоксию головного мозга. Противопоказан при миастении, гипокалиемии, с осторожностью назначается при токсикозе беременныхс артериальной гипертензией, а также людям, работа


