Спондилоартропатии- группа воспалительных ревматических
















































Спондилоартропатии.итоговый вариант1.ppt
- Количество слайдов: 49
 Спондилоартропатии- группа воспалительных ревматических заболеваний суставов предположительно инфекционной этиологии, характеризуется воспалением позвоночника, крестцово- подвздошных и периферических суставов, чаще возникающих у генетически предрасположенных индивидуумов.
Спондилоартропатии- группа воспалительных ревматических заболеваний суставов предположительно инфекционной этиологии, характеризуется воспалением позвоночника, крестцово- подвздошных и периферических суставов, чаще возникающих у генетически предрасположенных индивидуумов.
 Классификация: К спондилоартропатиям относятся следующие основные нозологические формы: • Анкилозирующий спондилоартрит • Реактивный артрит • Псориатический артрит • Артрит и спондилит при воспалительных заболеваниях кишечника • Недифференцированная спондилоартропатия
Классификация: К спондилоартропатиям относятся следующие основные нозологические формы: • Анкилозирующий спондилоартрит • Реактивный артрит • Псориатический артрит • Артрит и спондилит при воспалительных заболеваниях кишечника • Недифференцированная спондилоартропатия
 Основанием для объединения этих заболеваний в одну группу является наличие следующих общих признаков: • сакроилеит и спондилит • асимметричный артрит суставов нижних конечностей • энтезопатии осевого и периферического скелета • явное или скрытое воспаление кишечника • внесуставные проявления ( увеит, поражения кожи и
Основанием для объединения этих заболеваний в одну группу является наличие следующих общих признаков: • сакроилеит и спондилит • асимметричный артрит суставов нижних конечностей • энтезопатии осевого и периферического скелета • явное или скрытое воспаление кишечника • внесуставные проявления ( увеит, поражения кожи и
 Анкилозирующий спондилит ( АС) – хроническое системное воспалительное заболевание осевого скелета, характеризующееся преимущественным поражением крестцово- подвздошных сочленений и позвоночника.
Анкилозирующий спондилит ( АС) – хроническое системное воспалительное заболевание осевого скелета, характеризующееся преимущественным поражением крестцово- подвздошных сочленений и позвоночника.
 Классификация: Условно выделяют первичную (болезнь Бехтерева) и вторичную (связанную с реактивным артритом, псориазом или воспалительными заболеваниями кишечника) формы заболевания.
Классификация: Условно выделяют первичную (болезнь Бехтерева) и вторичную (связанную с реактивным артритом, псориазом или воспалительными заболеваниями кишечника) формы заболевания.
 Клинические признаки и симптомы Конституциональные симптомы: лихорадка, слабость, потеря аппетита, похудание ( наблюдается редко).
Клинические признаки и симптомы Конституциональные симптомы: лихорадка, слабость, потеря аппетита, похудание ( наблюдается редко).
 Поражение позвоночника: - Постепенно нарастающая боль без четкой локализации и скованность в нижней части спины, ягодицах или грудной клетке является обычно первым симптомом. - Иногда болевые ощущения носят острый характер, усиливаются при кашле, резких поворотах туловища, наклонах. - Отличительная особенность болей и скованности- усиление в покое, в ночное время и в ранние утренние часы, и уменьшение при физической нагрузке.
Поражение позвоночника: - Постепенно нарастающая боль без четкой локализации и скованность в нижней части спины, ягодицах или грудной клетке является обычно первым симптомом. - Иногда болевые ощущения носят острый характер, усиливаются при кашле, резких поворотах туловища, наклонах. - Отличительная особенность болей и скованности- усиление в покое, в ночное время и в ранние утренние часы, и уменьшение при физической нагрузке.
 У некоторых пациентов боли в спине не наблюдается, а преобладает скованность, миалгии и боли в местах прикрепления связок или «корешковые боли» без неврологических нарушений, характерных для радикулита. Иногда симптомы (-), несмотря на типичные рентгенологические изменения в крестцово-подвздошных сочленениях и позвоночнике.
У некоторых пациентов боли в спине не наблюдается, а преобладает скованность, миалгии и боли в местах прикрепления связок или «корешковые боли» без неврологических нарушений, характерных для радикулита. Иногда симптомы (-), несмотря на типичные рентгенологические изменения в крестцово-подвздошных сочленениях и позвоночнике.
 Характерный, но поздний признак, позволяющий поставить диагноз при 1 ом осмотре, - своеобразная осанка больного, напоминающая «позу просителя» , которая связана с фиксированным сгибанием позвоночника, обусловленным шейно- грудным кифозом.
Характерный, но поздний признак, позволяющий поставить диагноз при 1 ом осмотре, - своеобразная осанка больного, напоминающая «позу просителя» , которая связана с фиксированным сгибанием позвоночника, обусловленным шейно- грудным кифозом.
 Поражение суставов, энтезит: Очень редко ( в первую очередь у детей) заболевание начинается с периферического моноолигоартрита коленных суставов или с энтезита (ахиллоденита, подошвенного фасцита), проявляющегося характерными болями в пятках при ходьбе. Иногда (чаще у детей) преобладает двустороннее поражение плечевых и тазобедренных, реже грудино- ключичных суставов. Вовлечение др. периферических суставов менее характерно, обычно выражено умеренно, носит транзиторный характер и, как правило, не приводит к развитию эрозий и деформаций.
Поражение суставов, энтезит: Очень редко ( в первую очередь у детей) заболевание начинается с периферического моноолигоартрита коленных суставов или с энтезита (ахиллоденита, подошвенного фасцита), проявляющегося характерными болями в пятках при ходьбе. Иногда (чаще у детей) преобладает двустороннее поражение плечевых и тазобедренных, реже грудино- ключичных суставов. Вовлечение др. периферических суставов менее характерно, обычно выражено умеренно, носит транзиторный характер и, как правило, не приводит к развитию эрозий и деформаций.
 У 10% пациентов наблюдается поражение височно -нижнечелюстного сустава, приводящее к затруднению жевания. В дебюте заболевания часто развивается энтезопатия крестцово-подвздошных суставов, межпозвоночных дисков, грудино-реберных сочленений, лобкового симфиза, области прикрепления связок к остистым отросткам, гребня подвздошной кости и вертела бедренной кости, надколенника и особенно пяточных костей.
У 10% пациентов наблюдается поражение височно -нижнечелюстного сустава, приводящее к затруднению жевания. В дебюте заболевания часто развивается энтезопатия крестцово-подвздошных суставов, межпозвоночных дисков, грудино-реберных сочленений, лобкового симфиза, области прикрепления связок к остистым отросткам, гребня подвздошной кости и вертела бедренной кости, надколенника и особенно пяточных костей.
 Системные проявления: • Острый передний увеит (30%) обычно односторонний, рецидивирующий, проявляется болями, фотофобией, нарушениями зрения, иногда предшествует артриту. Поражение сердечно-сосудистой системы иногда наблюдается при тяжелом длительном анкилозирующем спондилите с периферич. артритом. Вовлечение в патологич. процесс восходящего отдела аорты приводит к дилатации и недостаточности аортального клапана. У лиц молодого возраста с минимальными проявлениями спондилита возможно нарушение функции миокарда. Фиброз субаортальных отделов может вызвать нарушение проводимости и даже полную поперечную блокаду.
Системные проявления: • Острый передний увеит (30%) обычно односторонний, рецидивирующий, проявляется болями, фотофобией, нарушениями зрения, иногда предшествует артриту. Поражение сердечно-сосудистой системы иногда наблюдается при тяжелом длительном анкилозирующем спондилите с периферич. артритом. Вовлечение в патологич. процесс восходящего отдела аорты приводит к дилатации и недостаточности аортального клапана. У лиц молодого возраста с минимальными проявлениями спондилита возможно нарушение функции миокарда. Фиброз субаортальных отделов может вызвать нарушение проводимости и даже полную поперечную блокаду.
 • Поражение легких наблюдается редко. Наиболее характерно развитие медленно прогрессирующего фиброза верхушек легких ( апикальный фиброз), иногда осложняющегося вторичной инфекцией. • Поражение почек является редким системным
• Поражение легких наблюдается редко. Наиболее характерно развитие медленно прогрессирующего фиброза верхушек легких ( апикальный фиброз), иногда осложняющегося вторичной инфекцией. • Поражение почек является редким системным
 Для установления диагноза АС применяются модифицированные Нью-йоркские критерии: Клинические признаки: • Боли в нижней части спины, длящиеся не менее 3 месяцев, уменьшающиеся после физич. упражнений и не стихающие в покое. • Ограничения движений в поясничном отделе позвоночника в саггитальной и фронтальной плоскости. • Уменьшение дыхательной экскурсии грудной клетки в сравнении с нормальными значениями ( для пола и
Для установления диагноза АС применяются модифицированные Нью-йоркские критерии: Клинические признаки: • Боли в нижней части спины, длящиеся не менее 3 месяцев, уменьшающиеся после физич. упражнений и не стихающие в покое. • Ограничения движений в поясничном отделе позвоночника в саггитальной и фронтальной плоскости. • Уменьшение дыхательной экскурсии грудной клетки в сравнении с нормальными значениями ( для пола и
 • Достоверный АС при наличии одностороннего сакроилеита 3 -4 стадии или двустороннего сакроилеита 2 -4 стадии + одного из клинических критериев
• Достоверный АС при наличии одностороннего сакроилеита 3 -4 стадии или двустороннего сакроилеита 2 -4 стадии + одного из клинических критериев
 Алгоритм ранней диагностики: • Воспалительный характер болей устанавливается в том случае, если имеются любые 4 из 5 следующих признаков: • Возраст начала болей менее 45 лет • Постепенное начало болевых ощущений • Длительность болей не менее 3 месяцев • Наличие утренней скованности • Уменьшение болей после упражнений
Алгоритм ранней диагностики: • Воспалительный характер болей устанавливается в том случае, если имеются любые 4 из 5 следующих признаков: • Возраст начала болей менее 45 лет • Постепенное начало болевых ощущений • Длительность болей не менее 3 месяцев • Наличие утренней скованности • Уменьшение болей после упражнений
 Наличие любых 4 из этих 5 признаков позволяет заподозрить воспалительный характер заболевания позвоночника, что диктует необходимость более детального клинического обследования пациентов: •
Наличие любых 4 из этих 5 признаков позволяет заподозрить воспалительный характер заболевания позвоночника, что диктует необходимость более детального клинического обследования пациентов: •
 ДИАГНОЗ АС 1. При обнаружении у пациента с воспалительными болями в спине по крайней мере 3 из этих признаков вероятность АС- 80 -95%. 1. Если же находят только 1 -2 признака, вероятность АС меньше (35 -70%), в связи с чем целесообразно определение HLA B 27. 2. При обнаружении HLA B 27 диагноз АС можно считать обоснованным (вероятность около 90%), а при отсутствии HLA B 27 – маловероятным.
ДИАГНОЗ АС 1. При обнаружении у пациента с воспалительными болями в спине по крайней мере 3 из этих признаков вероятность АС- 80 -95%. 1. Если же находят только 1 -2 признака, вероятность АС меньше (35 -70%), в связи с чем целесообразно определение HLA B 27. 2. При обнаружении HLA B 27 диагноз АС можно считать обоснованным (вероятность около 90%), а при отсутствии HLA B 27 – маловероятным.
 Клинические рекомендации: Немедикаментозное лечение: - связано с ежедневным выполнением пациентом спец. физических упражнений. - 1 или 2 раза в день в течение 30 мин должны проводиться дыхательная гимнастика и – - упражнения, направленные на поддержание достаточной амплитуды движений позвоночника ( с акцентом на разгибательные движения), крупных суставов, а также на укрепление мышц спины. - при небольшой активности АС показан регулярный массаж мышц спины и бальнеотерапия.
Клинические рекомендации: Немедикаментозное лечение: - связано с ежедневным выполнением пациентом спец. физических упражнений. - 1 или 2 раза в день в течение 30 мин должны проводиться дыхательная гимнастика и – - упражнения, направленные на поддержание достаточной амплитуды движений позвоночника ( с акцентом на разгибательные движения), крупных суставов, а также на укрепление мышц спины. - при небольшой активности АС показан регулярный массаж мышц спины и бальнеотерапия.
 Медикаментозная терапия: Основной метод лечения- применение НПВС в максимальных суточных дозах, позволяющих уменьшить интенсивность болей и скованности. Противоболевой эффект реализуется в течение 1 -2 нед, для оценки переносимости избранного препарата требуется около 1 мес. В случае эффективности и хорошей переносимости НПВС применяют длительно.
Медикаментозная терапия: Основной метод лечения- применение НПВС в максимальных суточных дозах, позволяющих уменьшить интенсивность болей и скованности. Противоболевой эффект реализуется в течение 1 -2 нед, для оценки переносимости избранного препарата требуется около 1 мес. В случае эффективности и хорошей переносимости НПВС применяют длительно.
 Глюкокортикоиды- (ГК) используют при периферическом артрите и энтезитах, а также поражения области крестцово-подвздошных сочленений. Сульфасазалин - показан при недостаточной эффективности симптоматической терапии и стойком сохранении высокой активности заболевания, особенно при наличии упорного воспаления периферических суставов и энтезисов. Метотрексат - данные противоречивы, подавляет симптомы периферического артрита, но не влияет на поражение позвоночника.
Глюкокортикоиды- (ГК) используют при периферическом артрите и энтезитах, а также поражения области крестцово-подвздошных сочленений. Сульфасазалин - показан при недостаточной эффективности симптоматической терапии и стойком сохранении высокой активности заболевания, особенно при наличии упорного воспаления периферических суставов и энтезисов. Метотрексат - данные противоречивы, подавляет симптомы периферического артрита, но не влияет на поражение позвоночника.
 Инфликсимаб - эффективность доказана в нескольких открытых и рандоминизированных плацебо- контролируемых исследованиях у пациентов с тяжелым течением заболевания и высокой активностью, несмотря на применение НПВС, ГК, а в некоторых случаях также метотрексата и сульфасазалина.
Инфликсимаб - эффективность доказана в нескольких открытых и рандоминизированных плацебо- контролируемых исследованиях у пациентов с тяжелым течением заболевания и высокой активностью, несмотря на применение НПВС, ГК, а в некоторых случаях также метотрексата и сульфасазалина.
 ПСОРИАТИЧЕСКИЙ АРТРИТ(ПА)- артрит, ассоциирующийся с псориазом, по некоторым проявлениям сходен с РА. Как правило, псориаз предшествует развитию артрита( часто за много лет), реже артрит и псориаз развив-ся одновременно. Очень редко ( обычно у детей, имеющих семейный анамнез по псориазу) артрит предшествует развитию псориаза. В большинстве случаев артрит развивается постепенно, иногда- остро, внесуставные проявления обычно отсутствуют.
ПСОРИАТИЧЕСКИЙ АРТРИТ(ПА)- артрит, ассоциирующийся с псориазом, по некоторым проявлениям сходен с РА. Как правило, псориаз предшествует развитию артрита( часто за много лет), реже артрит и псориаз развив-ся одновременно. Очень редко ( обычно у детей, имеющих семейный анамнез по псориазу) артрит предшествует развитию псориаза. В большинстве случаев артрит развивается постепенно, иногда- остро, внесуставные проявления обычно отсутствуют.
 Поражение суставов. Характерным признаком ПА является поражение дистальных межфаланговых суставов, часто в сочетании с «псориатическими» изменениями ногтей. Выделяют 3 формы заболевания: • Асимметричный олигомоноартрит крупных суставов ( например, коленных), напоминающий таковой при спондилоартропатиях, в сочетании с поражением 1 или 2 межфаланговых суставов и дактилитом ( теносивитом и артритои дистальных и проксимальных межфаланговых сустаовов) кистей и /или стоп.
Поражение суставов. Характерным признаком ПА является поражение дистальных межфаланговых суставов, часто в сочетании с «псориатическими» изменениями ногтей. Выделяют 3 формы заболевания: • Асимметричный олигомоноартрит крупных суставов ( например, коленных), напоминающий таковой при спондилоартропатиях, в сочетании с поражением 1 или 2 межфаланговых суставов и дактилитом ( теносивитом и артритои дистальных и проксимальных межфаланговых сустаовов) кистей и /или стоп.
 • Симметричный полиартрит мелких суставов кистей и стоп, лучезапястных, коленных и плечевых суставов. По клиническим проявлениям он не отличим от РА, но часто сопровождается вовлечением в процесс дистальных межфаланговых суставов и развитием анкилозов дистальных и проксимальных межфаланговых суставов.
• Симметричный полиартрит мелких суставов кистей и стоп, лучезапястных, коленных и плечевых суставов. По клиническим проявлениям он не отличим от РА, но часто сопровождается вовлечением в процесс дистальных межфаланговых суставов и развитием анкилозов дистальных и проксимальных межфаланговых суставов.
 • Редко встречающийся (5%) спондилит, а также сакроилеит и /или артрит тазобедренных и плечевых суставов. Как правило, протекают без симптомов ( боли в спине отсутствуют, несмотря на выраженные рентгенологические изменения), почти никогда не бывают первыми проявлениями заболевания. Рентгенологические признаки сакроилеита (обычно ассиметричного) выявляются у 1/3 больных ПА.
• Редко встречающийся (5%) спондилит, а также сакроилеит и /или артрит тазобедренных и плечевых суставов. Как правило, протекают без симптомов ( боли в спине отсутствуют, несмотря на выраженные рентгенологические изменения), почти никогда не бывают первыми проявлениями заболевания. Рентгенологические признаки сакроилеита (обычно ассиметричного) выявляются у 1/3 больных ПА.
 При любой форме ПА возможны: поражение дистальных межфаланговых суставов, спондилит, в некоторых случаях мутилирующий артрит, который характериз-ся редко встреч-ся остеолизом концевых фаланг и головок пястных костей кистей.
При любой форме ПА возможны: поражение дистальных межфаланговых суставов, спондилит, в некоторых случаях мутилирующий артрит, который характериз-ся редко встреч-ся остеолизом концевых фаланг и головок пястных костей кистей.
 Поражение других органов и тканей: Как и при др. спондилоартритах, при ПА нередко развиваются энтезиты, у трети больных- конъюнктивиты, редко- увеит, аортальная недостаточность и легочный фиброз. У HLA- В 27 позитивных пациентов с поздним псориазом может наблюдаться быстрое прогрессирование спондилита и сакроилеита, развитие ирита, редко- периферического артрита. Полагают, что в случае таких клинич. проявлений также имеет место не ПА, а сочетание псориаза и анкилозирующего спондилита. Возможно также сочетание псориаза с РА.
Поражение других органов и тканей: Как и при др. спондилоартритах, при ПА нередко развиваются энтезиты, у трети больных- конъюнктивиты, редко- увеит, аортальная недостаточность и легочный фиброз. У HLA- В 27 позитивных пациентов с поздним псориазом может наблюдаться быстрое прогрессирование спондилита и сакроилеита, развитие ирита, редко- периферического артрита. Полагают, что в случае таких клинич. проявлений также имеет место не ПА, а сочетание псориаза и анкилозирующего спондилита. Возможно также сочетание псориаза с РА.
 Диагноз и рекомендуемые клинические исследования: • Лабораторные исследования не специфичны. 2. В ОАК определ-ся ↑ СОЭ, корелирующее с активностью ПА. 3. Рентгенологические изменения такие же, как и при РА.
Диагноз и рекомендуемые клинические исследования: • Лабораторные исследования не специфичны. 2. В ОАК определ-ся ↑ СОЭ, корелирующее с активностью ПА. 3. Рентгенологические изменения такие же, как и при РА.
 Вместе с тем ПА присущи некоторые особенности: • ассиметричность поражения • (-) дистальных межфалагновых суставов • (-) околосуставной остеопении • акроостеолиз • чашеобразная деформация проксимальной
Вместе с тем ПА присущи некоторые особенности: • ассиметричность поражения • (-) дистальных межфалагновых суставов • (-) околосуставной остеопении • акроостеолиз • чашеобразная деформация проксимальной
 • Иногда рентгенологические изменения в позвоночнике напоминают «бамбуковую палку» , как и при АС. • Но поскольку паравертебральные оссификаты при ПА не связаны с позвонками, позвонки не имеют квадратной формы.
• Иногда рентгенологические изменения в позвоночнике напоминают «бамбуковую палку» , как и при АС. • Но поскольку паравертебральные оссификаты при ПА не связаны с позвонками, позвонки не имеют квадратной формы.
 При постановке диагноза ПА используют классификационные критерии: Характерное для псориаза поражение кожи и ногтей в сочетании с 1 из следующих признаков: • поражение дистальных межфаланговых суставов кистей и стоп. • ассиметричное поражение суставов • симметричное поражение суставов в (-) РФ и подкожных узлов • Выявление при рентгенографии периферических суставов, пораженных эрозивным артритом, с минимальной остеопенией, эрозией и анкилоза дистальных межфалагновых суставов • боли и скованность в спине более 4 нед. • Выявление при рентгенографии крестцово-подвздошных сочленений двухстороннего сакроилеита 2 ой стадии или одностороннего сакроилеита 3 -4 стадии.
При постановке диагноза ПА используют классификационные критерии: Характерное для псориаза поражение кожи и ногтей в сочетании с 1 из следующих признаков: • поражение дистальных межфаланговых суставов кистей и стоп. • ассиметричное поражение суставов • симметричное поражение суставов в (-) РФ и подкожных узлов • Выявление при рентгенографии периферических суставов, пораженных эрозивным артритом, с минимальной остеопенией, эрозией и анкилоза дистальных межфалагновых суставов • боли и скованность в спине более 4 нед. • Выявление при рентгенографии крестцово-подвздошных сочленений двухстороннего сакроилеита 2 ой стадии или одностороннего сакроилеита 3 -4 стадии.
 Лечение. НПВС. Монотерапия НПВС показана только при относительно благоприятных вариантах ПА ( олигоартрит, поражение дистальных межфаланговых суставов). При неэффективности монотерапии н. ПВС ( в течение 2 -3 нед) необходимо назначение БПВС. В некоторых случаях НПВС приводит к обострению кожного псориаза.
Лечение. НПВС. Монотерапия НПВС показана только при относительно благоприятных вариантах ПА ( олигоартрит, поражение дистальных межфаланговых суставов). При неэффективности монотерапии н. ПВС ( в течение 2 -3 нед) необходимо назначение БПВС. В некоторых случаях НПВС приводит к обострению кожного псориаза.
 ГК. Системное лечение ГК (10 -15 мг/сут) применяют редко. Потенциальные показания- генерализованный периферический артрит с выраженной функциональной недостаточностью суставов, высокой активностью воспалительного процесса, неэффективность НПВС, наличие системных проявлений ( аортита, диффузного гломерулонефрита, злокачественной формы). Локальная терапия ГК показана при ограниченном поражении суставов ( моно-, олигоартрит) и энтезопатии.
ГК. Системное лечение ГК (10 -15 мг/сут) применяют редко. Потенциальные показания- генерализованный периферический артрит с выраженной функциональной недостаточностью суставов, высокой активностью воспалительного процесса, неэффективность НПВС, наличие системных проявлений ( аортита, диффузного гломерулонефрита, злокачественной формы). Локальная терапия ГК показана при ограниченном поражении суставов ( моно-, олигоартрит) и энтезопатии.
 БПВС. Их следует назначать больным с распространенным артритом и поражением позвоночника, высокой активностью заболевания на протяжении 3 и более м -цев.
БПВС. Их следует назначать больным с распространенным артритом и поражением позвоночника, высокой активностью заболевания на протяжении 3 и более м -цев.
 Метотрексат Показан при высокой активности заболевания в сочетании с прогрессирующей стадией распространенного псориаза и при атипичном дерматозе ( пустулезном и эритродермическом). Сульфасазалин Оказывает умеренный эффект в отношении поражения суставов и кожи, но не влияет на клнич. проявления поражения позвоночника и прогрессирования артрита. Нередко эффект достигается применении более высоких доз ЛС, чем при РА, но это приводит к нарастанию частоты побочных эффектов. Лефлуномид Перспективный препарат для лечения ПА, эффективность которого в отношении поражения суставов и кожи доказана в РКИ.
Метотрексат Показан при высокой активности заболевания в сочетании с прогрессирующей стадией распространенного псориаза и при атипичном дерматозе ( пустулезном и эритродермическом). Сульфасазалин Оказывает умеренный эффект в отношении поражения суставов и кожи, но не влияет на клнич. проявления поражения позвоночника и прогрессирования артрита. Нередко эффект достигается применении более высоких доз ЛС, чем при РА, но это приводит к нарастанию частоты побочных эффектов. Лефлуномид Перспективный препарат для лечения ПА, эффективность которого в отношении поражения суставов и кожи доказана в РКИ.
 Инфликсимаб. Эффективность его в отношении клинических проявлений артрита и поражений кожи и, возможно, замедления прогрессирования деструкции суставов при ПА ( и псориазе) продемонстрирована в контролируемых исследованиях. Согласно предварительным международным рекомендациям назначение инфликсимаба показано у следующих категорий больных: • периферический артрит • энтезит • спондилит На фоне лечения инфликсимабом наблюд-ся замедление прогрессирования как периферического артрита, так, и, возможно поражения крестцово- подвздошных суставов и позвоночника.
Инфликсимаб. Эффективность его в отношении клинических проявлений артрита и поражений кожи и, возможно, замедления прогрессирования деструкции суставов при ПА ( и псориазе) продемонстрирована в контролируемых исследованиях. Согласно предварительным международным рекомендациям назначение инфликсимаба показано у следующих категорий больных: • периферический артрит • энтезит • спондилит На фоне лечения инфликсимабом наблюд-ся замедление прогрессирования как периферического артрита, так, и, возможно поражения крестцово- подвздошных суставов и позвоночника.
 Реактивный артрит (РА)- воспалительное заболевание суставов, развивающиеся после определенных видов инфекций ( чаще всего урогенитальных или кишечных). Синдром Рейтера- сочетание реактивного артрита с уретритом и конъюнктивитом. Начало артрита, как правило, острое с припухлостью, гипертермией кожи над суставами, болезненностью суставов, лейкоцитозом, ↑ СОЭ.
Реактивный артрит (РА)- воспалительное заболевание суставов, развивающиеся после определенных видов инфекций ( чаще всего урогенитальных или кишечных). Синдром Рейтера- сочетание реактивного артрита с уретритом и конъюнктивитом. Начало артрита, как правило, острое с припухлостью, гипертермией кожи над суставами, болезненностью суставов, лейкоцитозом, ↑ СОЭ.
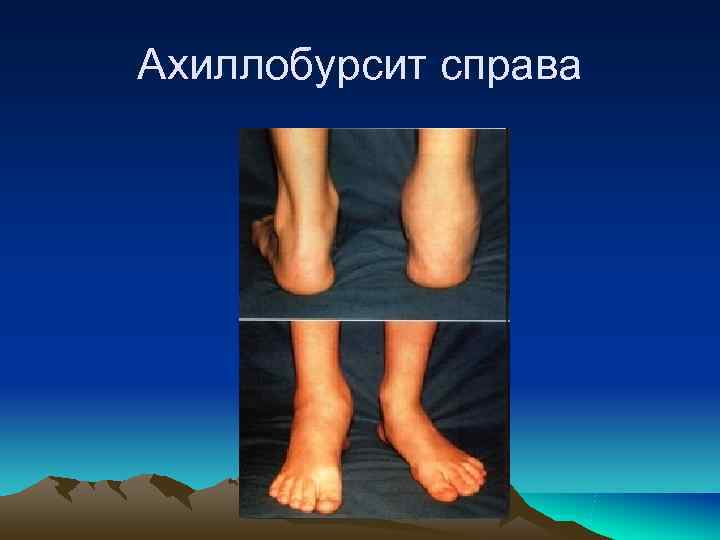
 Поражение суставов. Обычно асимметричное. У большинства пациентов преимущественно поражаются суставы нижних конечностей (коленные, голеностопные, мелкие суставы стоп), реже плечевые, грудинно- ключичные, височно-челюстные. Характерно развитие энтезита и/или теносиновита (ахиллоденит, подошвенный фасциит), проявляющихся выраженными болями, затрудняющими ходьбу.
Поражение суставов. Обычно асимметричное. У большинства пациентов преимущественно поражаются суставы нижних конечностей (коленные, голеностопные, мелкие суставы стоп), реже плечевые, грудинно- ключичные, височно-челюстные. Характерно развитие энтезита и/или теносиновита (ахиллоденит, подошвенный фасциит), проявляющихся выраженными болями, затрудняющими ходьбу.
 Ахиллобурсит справа
Ахиллобурсит справа
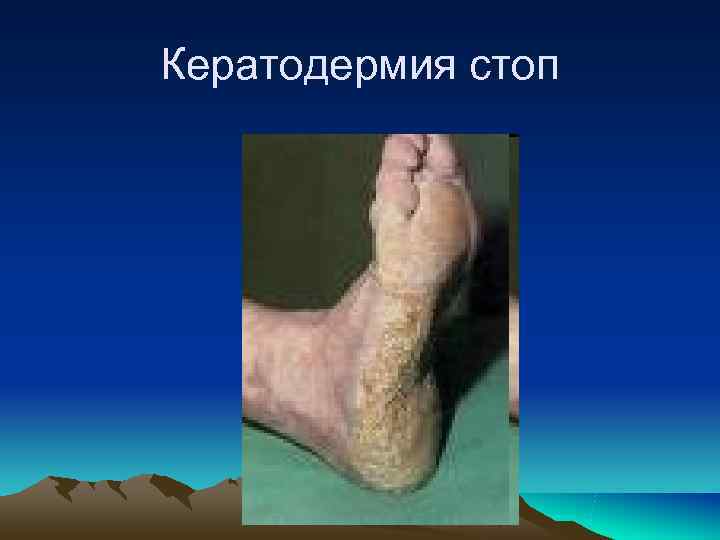
 Кератодермия стоп
Кератодермия стоп
 Поражение кожи и слизистых оболочек. К поражением кожи и слизистых относятся безболезненные эрозии слизистой полости рта, половых органов ( кольцевидный баланит), кератодермия (псориазоформные изменения на пятках). Поражение ногтей ( ониходистрофии) и кожи трудно отличить от псориатических.
Поражение кожи и слизистых оболочек. К поражением кожи и слизистых относятся безболезненные эрозии слизистой полости рта, половых органов ( кольцевидный баланит), кератодермия (псориазоформные изменения на пятках). Поражение ногтей ( ониходистрофии) и кожи трудно отличить от псориатических.
 Системные проявления. Поражение глаз различной тяжести- от легкого преходящего конъюнктивита до тяжелого увеита -встречается наиболее часто. Поражение почек в виде небольшой протеинурии, микрогематурии и асептической пиурии наблюд-ся у ½ пациентов, оч. редко встреч-ся гломерулонефрит и Ig. A- нефропатия. Сердечно-сосудистая система. Поражается редко, чаще всего в виде умеренного перикардита и миокардита , проявляющихся нарушениями ритма и проводимости сердца. Оч. редко при тяжелом рецидивирующем течении наблюд-ся аортит и аортальная недостаточность. Изменения со стороны нервной системы проявляются радикулитом, периферическим невритом, энцефалопатией.
Системные проявления. Поражение глаз различной тяжести- от легкого преходящего конъюнктивита до тяжелого увеита -встречается наиболее часто. Поражение почек в виде небольшой протеинурии, микрогематурии и асептической пиурии наблюд-ся у ½ пациентов, оч. редко встреч-ся гломерулонефрит и Ig. A- нефропатия. Сердечно-сосудистая система. Поражается редко, чаще всего в виде умеренного перикардита и миокардита , проявляющихся нарушениями ритма и проводимости сердца. Оч. редко при тяжелом рецидивирующем течении наблюд-ся аортит и аортальная недостаточность. Изменения со стороны нервной системы проявляются радикулитом, периферическим невритом, энцефалопатией.
 Диагноз и рекомендуемые клинические исследования. При исследовании крови в острой фазе обнаружив-ся лейкоцитоз, тромбоцитоз, увеличение СОЭ, СРБ и Ig. A. АНФ и РФ не обнаружив-ся. В хроническую фазу наблюд-ся нормохромная, нормоцитарная анемия. Отражающая развитие хронического воспаления. В синовиальной жидкости выявляются признаки воспаления: низкая вязкость, плохое образование муцинового сгустка, лейкоцитоз ( 5 -10 тыс/мм 3) с преобладанием сегментоядерных лейкоцитов, увеличение белка и комплемента. В отличие от септического артрита выраженного снижения концентрации глюкозы не наблюдается.
Диагноз и рекомендуемые клинические исследования. При исследовании крови в острой фазе обнаружив-ся лейкоцитоз, тромбоцитоз, увеличение СОЭ, СРБ и Ig. A. АНФ и РФ не обнаружив-ся. В хроническую фазу наблюд-ся нормохромная, нормоцитарная анемия. Отражающая развитие хронического воспаления. В синовиальной жидкости выявляются признаки воспаления: низкая вязкость, плохое образование муцинового сгустка, лейкоцитоз ( 5 -10 тыс/мм 3) с преобладанием сегментоядерных лейкоцитов, увеличение белка и комплемента. В отличие от септического артрита выраженного снижения концентрации глюкозы не наблюдается.
 При хроническом течении у носителей HLA В 27 в 40 -60% выявляются рентгенологические признаки сакроилеита, обычно одностороннего, менне выраженного, чем при анкилозирующем спондилите. Изменений в позвоночнике, за исключением немногочисленных грубых ассиметричных паравертебральных оссификаций, не наблюдается. Рентгенологические изменения в периферических суставах и поражения связок такие же, как и при анкилозирующем спондилите.
При хроническом течении у носителей HLA В 27 в 40 -60% выявляются рентгенологические признаки сакроилеита, обычно одностороннего, менне выраженного, чем при анкилозирующем спондилите. Изменений в позвоночнике, за исключением немногочисленных грубых ассиметричных паравертебральных оссификаций, не наблюдается. Рентгенологические изменения в периферических суставах и поражения связок такие же, как и при анкилозирующем спондилите.
 Общепринятые диагностические критерии реактивного артрита не разработаны. При постановке диагноза следует учитывать: • наличие периферического артрита ( ассиметричный
Общепринятые диагностические критерии реактивного артрита не разработаны. При постановке диагноза следует учитывать: • наличие периферического артрита ( ассиметричный
 Клинические рекомендации. Помимо общих рекомендаций, при реактивном хламидийном артрите обязательно назначают антимикробные ЛС для эрадикации возбудителя в мочеполовой системе. Это позволяет снизить частоту рецидивов и риск хронизации заболевания. Целесообразно также обследование и лечение полового партнера.
Клинические рекомендации. Помимо общих рекомендаций, при реактивном хламидийном артрите обязательно назначают антимикробные ЛС для эрадикации возбудителя в мочеполовой системе. Это позволяет снизить частоту рецидивов и риск хронизации заболевания. Целесообразно также обследование и лечение полового партнера.
 • Азитромицин внутрь 1 г в 1 -ый день, далее по 0, 5 г 1 р/сут, 10 -30, или • Доксициклина гидрохлорид внутрь 100 мг/сут, 10 -30 сут. или • Ломефлоксацин внутрь 0, 4 г 1 -2 рсут, 10 -30 сут. , или • Офлоксацин внутрь 0, 2 г 3 р/сут, 10 -30 сут, или • Ципрофлоксацин внутрь 0, 5 г 2 -3 р/сут, 10 - 30 сут. • Пенициллины и цефалоспорины неэффективны из-за формирования устойчивых форм хламидий.
• Азитромицин внутрь 1 г в 1 -ый день, далее по 0, 5 г 1 р/сут, 10 -30, или • Доксициклина гидрохлорид внутрь 100 мг/сут, 10 -30 сут. или • Ломефлоксацин внутрь 0, 4 г 1 -2 рсут, 10 -30 сут. , или • Офлоксацин внутрь 0, 2 г 3 р/сут, 10 -30 сут, или • Ципрофлоксацин внутрь 0, 5 г 2 -3 р/сут, 10 - 30 сут. • Пенициллины и цефалоспорины неэффективны из-за формирования устойчивых форм хламидий.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!!!!!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!!!!!

