спинальная родовая травма1.ppt
- Количество слайдов: 82
 Спинальная родовая травма Крюкова И. А.
Спинальная родовая травма Крюкова И. А.
 Спинальная родовая травма Частота – от 3 до 30 % n Тяжелая травма – 1, 5 – 2 % n 1 место - родовые повреждения на шейном уровне n
Спинальная родовая травма Частота – от 3 до 30 % n Тяжелая травма – 1, 5 – 2 % n 1 место - родовые повреждения на шейном уровне n
 Классификация натальных спинальных повреждений (Ратнер А. Ю. , 1978; Михайлов М. К. , 1983) n n Повреждение мягких тканей позвоночного столба (растяжение связок, растяжение + разрыв связок) Повреждение костных структур позвоночного столба (переломы отростков, повреждения дисков, отрыв боковых масс атланта, смещение зубовидного отростка, подвывхи, вывихи) Сочетание повреждений позвоночника и спинного мозга Повреждение спинного мозга (компрессия, перерастяжение, кровоизлияния, первичное натальное повреждение сосудов, питающих спинной мозг → вторичные спинальные нарушения)
Классификация натальных спинальных повреждений (Ратнер А. Ю. , 1978; Михайлов М. К. , 1983) n n Повреждение мягких тканей позвоночного столба (растяжение связок, растяжение + разрыв связок) Повреждение костных структур позвоночного столба (переломы отростков, повреждения дисков, отрыв боковых масс атланта, смещение зубовидного отростка, подвывхи, вывихи) Сочетание повреждений позвоночника и спинного мозга Повреждение спинного мозга (компрессия, перерастяжение, кровоизлияния, первичное натальное повреждение сосудов, питающих спинной мозг → вторичные спинальные нарушения)
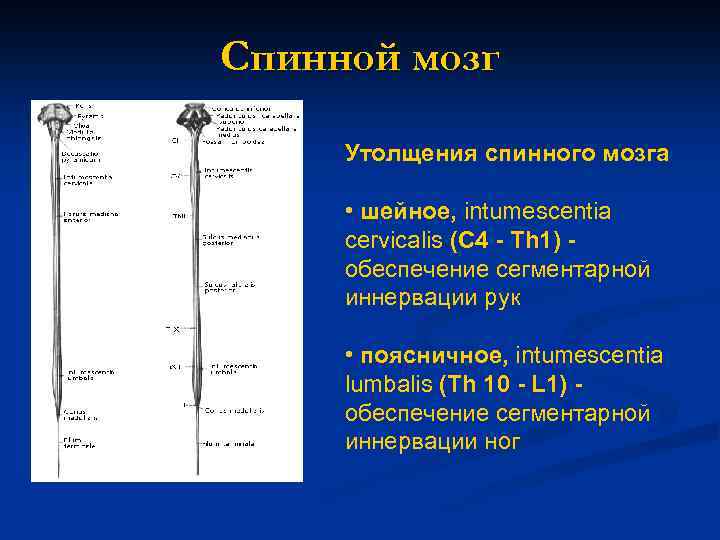 Спинной мозг Утолщения спинного мозга • шейное, intumescentia cervicalis (С 4 - Тh 1) обеспечение сегментарной иннервации рук • поясничное, intumescentia lumbalis (Тh 10 - L 1) обеспечение сегментарной иннервации ног
Спинной мозг Утолщения спинного мозга • шейное, intumescentia cervicalis (С 4 - Тh 1) обеспечение сегментарной иннервации рук • поясничное, intumescentia lumbalis (Тh 10 - L 1) обеспечение сегментарной иннервации ног
 Распределение сегментов спинного мозга по иннервационным зонам С 1 – С 4 – кожа и мышцы шеи n С 5 - Тh 2 - кожа и мышцы рук n Тh 2 - Тh 12 - кожа и мышцы туловища n L 1 – S 2 - кожа и мышцы ног n S 3 – Со 1 - кожа и мышцы промежности, органы малого таза n
Распределение сегментов спинного мозга по иннервационным зонам С 1 – С 4 – кожа и мышцы шеи n С 5 - Тh 2 - кожа и мышцы рук n Тh 2 - Тh 12 - кожа и мышцы туловища n L 1 – S 2 - кожа и мышцы ног n S 3 – Со 1 - кожа и мышцы промежности, органы малого таза n
 Дифференциальный диагноз между центральным и периферическим параличом Признак Уровень поражения Мышечный тонус Трофика Глубокие рефлексы Клонусы Патологические Рефлексы ( Вид паралича Центральный (спастический) Периферический (вялый) Центральный Периферический двигательный нейрон (от двигательный нейрон коры г/м до мотонейрона переднего рога) (передний рог, корешки, сплетения, нервы) ↑ ↓ Не страдает ↑ Атрофия мышц ↓ или отсутствуют Могут вызываться Вызываются Отсутствуют
Дифференциальный диагноз между центральным и периферическим параличом Признак Уровень поражения Мышечный тонус Трофика Глубокие рефлексы Клонусы Патологические Рефлексы ( Вид паралича Центральный (спастический) Периферический (вялый) Центральный Периферический двигательный нейрон (от двигательный нейрон коры г/м до мотонейрона переднего рога) (передний рог, корешки, сплетения, нервы) ↑ ↓ Не страдает ↑ Атрофия мышц ↓ или отсутствуют Могут вызываться Вызываются Отсутствуют
 Механизмы родовой травмы n n ротационный (поворот руками акушерки или акушерскими щипцами) дистракционный (растягивание при извлечении плода за голову или тазовый конец) сгибательно-компрессионный (при чрезмерной защите промежности, при стремительных родах, при родах крупным плодом, разгибательных вставлениях головки, при родах со стимуляцией) сочетанный
Механизмы родовой травмы n n ротационный (поворот руками акушерки или акушерскими щипцами) дистракционный (растягивание при извлечении плода за голову или тазовый конец) сгибательно-компрессионный (при чрезмерной защите промежности, при стремительных родах, при родах крупным плодом, разгибательных вставлениях головки, при родах со стимуляцией) сочетанный
 Механизмы спинальной травмы 1. 2. 3. 4. Экстензия Флексия Тракция Компрессия
Механизмы спинальной травмы 1. 2. 3. 4. Экстензия Флексия Тракция Компрессия
 Механизмы спинальной травмы 1. Экстензия n n Затылочное предлежание → нагрузка на краниовертебральный стык (С 0 -С 3)→ деформация большого затылочного отверстия, вывихи, подвывихи верхнешейных позвонков. Ножное, ягодичное предлежание → нагрузка на поясничный отдел
Механизмы спинальной травмы 1. Экстензия n n Затылочное предлежание → нагрузка на краниовертебральный стык (С 0 -С 3)→ деформация большого затылочного отверстия, вывихи, подвывихи верхнешейных позвонков. Ножное, ягодичное предлежание → нагрузка на поясничный отдел
 Механизмы спинальной травмы 2. Флексия Быстрые, стремительные роды, крупный плод → перерастяжение, надрывы, разрывы связочного аппарата позвонков, компрессия сосудов (С 3 -С 4 – позвоночная артерия, L 1 -L 2 – артерия Адамкевича) → миелоишемия n С 4 - С 6, L 1 -L 2 – вершины максимального сгибания. Нестабильность: кормление, пеленание → апноэ, посинение лица, судороги n
Механизмы спинальной травмы 2. Флексия Быстрые, стремительные роды, крупный плод → перерастяжение, надрывы, разрывы связочного аппарата позвонков, компрессия сосудов (С 3 -С 4 – позвоночная артерия, L 1 -L 2 – артерия Адамкевича) → миелоишемия n С 4 - С 6, L 1 -L 2 – вершины максимального сгибания. Нестабильность: кормление, пеленание → апноэ, посинение лица, судороги n
 Механизмы спинальной травмы 3. Тракция • форсированное увеличение расстояния между плечиками и основанием черепа • тяга за голову при фиксированных плечиках • тяга за плечики при фиксированной голове при ягодичном предлежании • чрезмерная ротация при лицевом предлежании • экстренное кесарево сечение, вакуум- экстракция, акушерские щипцы • страдают С 0 -С 4 суставы, в основном подвывихи С 1 -С 2 • кровоизлияния в мягкие ткани → болевой синдром • кровоизлияния в позвоночный канал
Механизмы спинальной травмы 3. Тракция • форсированное увеличение расстояния между плечиками и основанием черепа • тяга за голову при фиксированных плечиках • тяга за плечики при фиксированной голове при ягодичном предлежании • чрезмерная ротация при лицевом предлежании • экстренное кесарево сечение, вакуум- экстракция, акушерские щипцы • страдают С 0 -С 4 суставы, в основном подвывихи С 1 -С 2 • кровоизлияния в мягкие ткани → болевой синдром • кровоизлияния в позвоночный канал
 Механизмы спинальной травмы 4. Компрессия • наиболее тяжелый механизм • неадекватная родовая деятельность (ригидность шейки, экстренное выдавливание плода, защита промежности) • есть упор головы, а туловище двигает голову → максимальная нагрузка на верхне-шейный отдел → вывихи, подвывихи С 1 -С 2 , переломы тел, отростков, отрыв боковой массы атланта
Механизмы спинальной травмы 4. Компрессия • наиболее тяжелый механизм • неадекватная родовая деятельность (ригидность шейки, экстренное выдавливание плода, защита промежности) • есть упор головы, а туловище двигает голову → максимальная нагрузка на верхне-шейный отдел → вывихи, подвывихи С 1 -С 2 , переломы тел, отростков, отрыв боковой массы атланта
 Спинальная травма Спинальный шок n При тяжелой травме n Развивается сразу после рождения n Вялость, адинамия, гипотония, гипорефлексия n Спустя 24 ч - 1 нед. вялый паралич переходит в спастический
Спинальная травма Спинальный шок n При тяжелой травме n Развивается сразу после рождения n Вялость, адинамия, гипотония, гипорефлексия n Спустя 24 ч - 1 нед. вялый паралич переходит в спастический
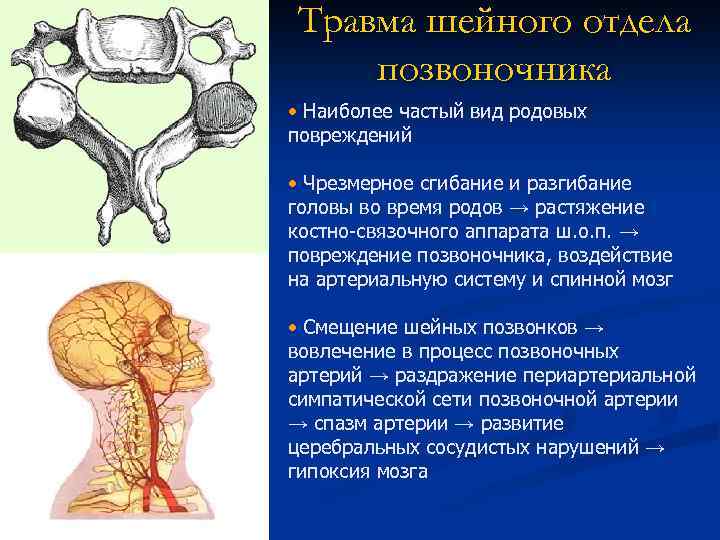 Травма шейного отдела позвоночника • Наиболее частый вид родовых повреждений • Чрезмерное сгибание и разгибание головы во время родов → растяжение костно-связочного аппарата ш. о. п. → повреждение позвоночника, воздействие на артериальную систему и спинной мозг • Смещение шейных позвонков → вовлечение в процесс позвоночных артерий → раздражение периартериальной симпатической сети позвоночной артерии → спазм артерии → развитие церебральных сосудистых нарушений → гипоксия мозга
Травма шейного отдела позвоночника • Наиболее частый вид родовых повреждений • Чрезмерное сгибание и разгибание головы во время родов → растяжение костно-связочного аппарата ш. о. п. → повреждение позвоночника, воздействие на артериальную систему и спинной мозг • Смещение шейных позвонков → вовлечение в процесс позвоночных артерий → раздражение периартериальной симпатической сети позвоночной артерии → спазм артерии → развитие церебральных сосудистых нарушений → гипоксия мозга
 Положение головы по отношению к туловищу n n Запрокидывание головы назад Фиксация головы к плечу (кривошея )
Положение головы по отношению к туловищу n n Запрокидывание головы назад Фиксация головы к плечу (кривошея )
 Кривошея неправильное положение головы – наклон вбок и поворот лица n мышечные, нейрогенные, костные и кожные формы n первичные – возникают внутриутробно (аномалия развития) n вторичные (приобретенные) – возникают во время или после родов n
Кривошея неправильное положение головы – наклон вбок и поворот лица n мышечные, нейрогенные, костные и кожные формы n первичные – возникают внутриутробно (аномалия развития) n вторичные (приобретенные) – возникают во время или после родов n
 Мышечная кривошея 1. Врожденная n n n порок развития кивательной мышцы кивательная мышца недоразвита или укорочена наклон головы в сторону пораженной мышцы и поворот лица в противоположную сторону не удается вывести голову в срединное положение асимметрия ушных раковин если ребенка не лечить, то с возрастом выраженность деформации увеличивается (отставание в росте кивательной мышцы при правильном росте ш. о. п. )
Мышечная кривошея 1. Врожденная n n n порок развития кивательной мышцы кивательная мышца недоразвита или укорочена наклон головы в сторону пораженной мышцы и поворот лица в противоположную сторону не удается вывести голову в срединное положение асимметрия ушных раковин если ребенка не лечить, то с возрастом выраженность деформации увеличивается (отставание в росте кивательной мышцы при правильном росте ш. о. п. )
 Мышечная кривошея 2. Приобретенная травма кивательной мышцы в родах (кровоизлияние, надрыв) n отсутствие признаков кривошеи сразу после рождения n
Мышечная кривошея 2. Приобретенная травма кивательной мышцы в родах (кровоизлияние, надрыв) n отсутствие признаков кривошеи сразу после рождения n
 Нейрогенная кривошея родовая травма ш. о. п. n с первых дней после рождения n возможны подвывихи, переломы позвонков n
Нейрогенная кривошея родовая травма ш. о. п. n с первых дней после рождения n возможны подвывихи, переломы позвонков n
 Паралитическая мышечная кривошея причина – гипоксия, ишемия миелобульбарного перехода (ядра ХІ пары ЧМН), травма шоп, травма позвоночной артерии n симптом «длинной шеи» , симптом «падающей головы» n Воротник Шанца, ноотропы, электрофорез n
Паралитическая мышечная кривошея причина – гипоксия, ишемия миелобульбарного перехода (ядра ХІ пары ЧМН), травма шоп, травма позвоночной артерии n симптом «длинной шеи» , симптом «падающей головы» n Воротник Шанца, ноотропы, электрофорез n
 Положение головы по отношению к туловищу 1. Запрокидывание головы назад n во сне до 2 мес норма n запрокидывание назад + фиксация к плечу – анталгическая поза при травмах кранио-вертебрального стыка. Попытка вывести в срединное положение – усиление боли + брадикардия n менингеальный синдром при нейроинфекции n повышение ВЧД - запрокидывание назад + фиксация к плечу при окклюзионной гидроцефалии. Попытка вывести в срединное положение – можно легко сделать, но затем рвота, срыгивание, икота n после длительной ИВЛ. Значимое напряжение и болезненность мышц воротниковой зоны
Положение головы по отношению к туловищу 1. Запрокидывание головы назад n во сне до 2 мес норма n запрокидывание назад + фиксация к плечу – анталгическая поза при травмах кранио-вертебрального стыка. Попытка вывести в срединное положение – усиление боли + брадикардия n менингеальный синдром при нейроинфекции n повышение ВЧД - запрокидывание назад + фиксация к плечу при окклюзионной гидроцефалии. Попытка вывести в срединное положение – можно легко сделать, но затем рвота, срыгивание, икота n после длительной ИВЛ. Значимое напряжение и болезненность мышц воротниковой зоны
 Фиксация головы к плечу Аномалия кранио-вертебральной области n не болит n движения симметричны и не ограничены, а голова набок n на стороне фиксации легкая гипоплазия лица n Ds: установочная кривошея. Краниовертебральная дисплазия.
Фиксация головы к плечу Аномалия кранио-вертебральной области n не болит n движения симметричны и не ограничены, а голова набок n на стороне фиксации легкая гипоплазия лица n Ds: установочная кривошея. Краниовертебральная дисплазия.
 Фиксация головы к плечу Травматическая мышечная кривошея n n n n n Травматическое поражение кивательной мышцы (кровоизлияние, надрыв, разрыв) Невыраженный болевой синдром, усиливающийся при пальпации мышцы Проявляется со 2 - 3 недели жизни Ограничение поворота в больную сторону Наклон головы в одну сторону, поворот лица в другую Сокращение кивательной мышцы на травму (посттравматический спазм) Посттравматическое уплотнение в мышце пальпируется не раньше 2 -3 недели Уплотнение (индурированная гематома) = участок надрыва + склерозирование в зоне надрыва Ограничение двигательной активности, выраженность фиксации головы к плечу нарастают ко 2 -му месяцу жизни (реакция на травму – тоническое сокращение и укорочение)
Фиксация головы к плечу Травматическая мышечная кривошея n n n n n Травматическое поражение кивательной мышцы (кровоизлияние, надрыв, разрыв) Невыраженный болевой синдром, усиливающийся при пальпации мышцы Проявляется со 2 - 3 недели жизни Ограничение поворота в больную сторону Наклон головы в одну сторону, поворот лица в другую Сокращение кивательной мышцы на травму (посттравматический спазм) Посттравматическое уплотнение в мышце пальпируется не раньше 2 -3 недели Уплотнение (индурированная гематома) = участок надрыва + склерозирование в зоне надрыва Ограничение двигательной активности, выраженность фиксации головы к плечу нарастают ко 2 -му месяцу жизни (реакция на травму – тоническое сокращение и укорочение)
 Фиксация головы к плечу Травматическая (спастическая, радикулярная, нейрогенная) кривошея n перерастяжение дискосвязочного аппарата ш. о. п. в родах n повреждение капсульно-связочного аппарата атлантоокципитального сустава → радикулярный синдром n С 1 – С 4 – ядра ХІ пары ЧМН → вовлечение кивательной и трапецевидной мышцы n беспокойство, болевой феномен при манипуляции с головой n часто мышца на стороне фиксации укорочена и уплотнена (тонический спазм), мышца безболезненна n Н-р, Ds: Травматическое поражение ЦНС. Правосторонняя травматическая кривошея. Радикулярный синдром С 2 -С 3 справа
Фиксация головы к плечу Травматическая (спастическая, радикулярная, нейрогенная) кривошея n перерастяжение дискосвязочного аппарата ш. о. п. в родах n повреждение капсульно-связочного аппарата атлантоокципитального сустава → радикулярный синдром n С 1 – С 4 – ядра ХІ пары ЧМН → вовлечение кивательной и трапецевидной мышцы n беспокойство, болевой феномен при манипуляции с головой n часто мышца на стороне фиксации укорочена и уплотнена (тонический спазм), мышца безболезненна n Н-р, Ds: Травматическое поражение ЦНС. Правосторонняя травматическая кривошея. Радикулярный синдром С 2 -С 3 справа
 Травма ш. о. п. n n n болевой синдром при манипуляциях с головой возможна фиксированная кривошея укороченная или длинная шея обилие поперечных складок на шее напряжение и болезненная пальпация трапецивидных и задних шейных мышц отечность задних шейных мышц в первые сутки кровоподтеки и уплотнение мягких тканей шеи отсутствие пота и сухая кожа над местом поражения симптом «приподнятых надплечий» - повышение тонуса трапецивидных и задних шейных мышц при одностороннем поражении - фиксация головы к приподнятому плечу, ограничение поворота в сторону этого плеча + поворот головы в противоположную сторону (радикулярная кривошея) попытка пассивно повернуть голову в сторону фиксации – болевая реакция.
Травма ш. о. п. n n n болевой синдром при манипуляциях с головой возможна фиксированная кривошея укороченная или длинная шея обилие поперечных складок на шее напряжение и болезненная пальпация трапецивидных и задних шейных мышц отечность задних шейных мышц в первые сутки кровоподтеки и уплотнение мягких тканей шеи отсутствие пота и сухая кожа над местом поражения симптом «приподнятых надплечий» - повышение тонуса трапецивидных и задних шейных мышц при одностороннем поражении - фиксация головы к приподнятому плечу, ограничение поворота в сторону этого плеча + поворот головы в противоположную сторону (радикулярная кривошея) попытка пассивно повернуть голову в сторону фиксации – болевая реакция.
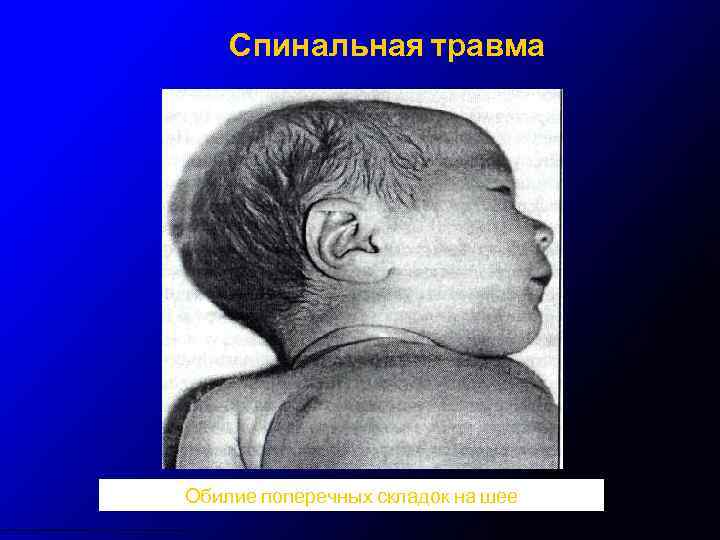 Спинальная травма Обилие поперечных складок на шее
Спинальная травма Обилие поперечных складок на шее
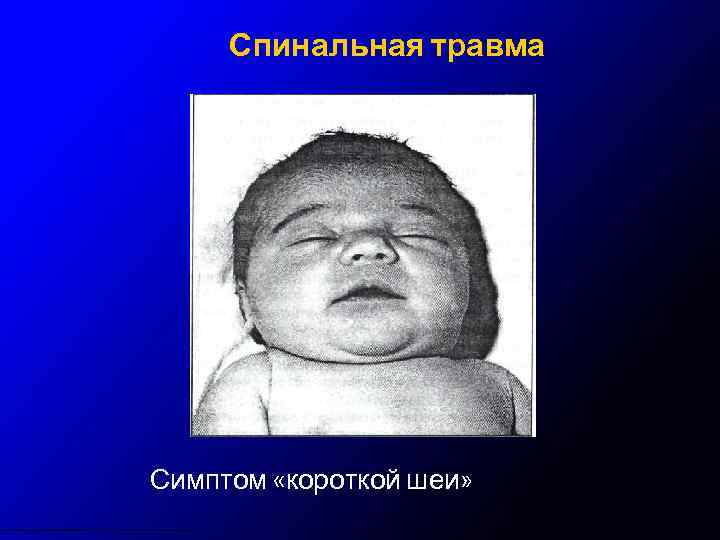 Спинальная травма Симптом «короткой шеи»
Спинальная травма Симптом «короткой шеи»
 Родовая краниовертебральная травма Рентгенологически • подвывихи С 1 -С 2 (ротационные, вертикальные) • смещение боковых масс атланта • перерастяжение и разрывы диско-связочного аппарата • переломы поперечных и остистых отростков и др. Отсутствие рентгенологических признаков не исключает повреждения спинного мозга
Родовая краниовертебральная травма Рентгенологически • подвывихи С 1 -С 2 (ротационные, вертикальные) • смещение боковых масс атланта • перерастяжение и разрывы диско-связочного аппарата • переломы поперечных и остистых отростков и др. Отсутствие рентгенологических признаков не исключает повреждения спинного мозга
 Повреждение спинного мозга Клиника зависит от локализации и вида повреждения
Повреждение спинного мозга Клиника зависит от локализации и вида повреждения
 Родовая краниовертебральная травма n n n n наибольшая нагрузка в родах на краниовертебральный переход нижние отделы ствола мозга, миелобульбарный переход, первые четыре сегмента с/м → вегетативные, сосудо-двигательный и дыхательный центры низкая оценка по шкале Апгар (от 0 -3 до 5 -7 баллов) первые дни – клиника спинального шока синдром дыхательных расстройств, апноэ при перемене положения вегетативные нарушения, нарушения кровообращения признаки отека иили ишемия в ВББ (миелобульбарного перехода и верхних сегментов спинного мозга) * очаговые симптомы поражения каудальной группы ЧМН (бульбарный синдром) * нарушение функции тазовых органов * двигательные нарушения n С 1 -С 4 – парез диафрагмы
Родовая краниовертебральная травма n n n n наибольшая нагрузка в родах на краниовертебральный переход нижние отделы ствола мозга, миелобульбарный переход, первые четыре сегмента с/м → вегетативные, сосудо-двигательный и дыхательный центры низкая оценка по шкале Апгар (от 0 -3 до 5 -7 баллов) первые дни – клиника спинального шока синдром дыхательных расстройств, апноэ при перемене положения вегетативные нарушения, нарушения кровообращения признаки отека иили ишемия в ВББ (миелобульбарного перехода и верхних сегментов спинного мозга) * очаговые симптомы поражения каудальной группы ЧМН (бульбарный синдром) * нарушение функции тазовых органов * двигательные нарушения n С 1 -С 4 – парез диафрагмы
 Спинальная травма n n Повреждение шейного утолщения вялые параличи рук спастические параличи ног синдром Бернара – Горнера задержка мочи и кала
Спинальная травма n n Повреждение шейного утолщения вялые параличи рук спастические параличи ног синдром Бернара – Горнера задержка мочи и кала
 Спинальная травма Повреждение грудного отдела спинного мозга (Т 1 -Т 12): n n дыхательные расстройства верхние конечности интактны Т 3 -Т 4 – нижний спастический парапарез нижнегрудные сегменты – симптом «распластанного живота» , слабый крик
Спинальная травма Повреждение грудного отдела спинного мозга (Т 1 -Т 12): n n дыхательные расстройства верхние конечности интактны Т 3 -Т 4 – нижний спастический парапарез нижнегрудные сегменты – симптом «распластанного живота» , слабый крик
 Спинальная травма Повреждение пояснично-крестцового отдела спинного мозга n n нижний вялый парапарез паралитическая косолапость (стопа выводится в правильное положение) крестцовый отдел – отсутствие анального рефлекса, зияние ануса, недержание мочи и кала в дальнейшем – гипотрофия мышц, контрактуры голеностопных суставов
Спинальная травма Повреждение пояснично-крестцового отдела спинного мозга n n нижний вялый парапарез паралитическая косолапость (стопа выводится в правильное положение) крестцовый отдел – отсутствие анального рефлекса, зияние ануса, недержание мочи и кала в дальнейшем – гипотрофия мышц, контрактуры голеностопных суставов
 Кровоизлияние в спинной мозг (Р 11. 5) n n Основные причины – механические факторы при патологическом течении родов (растяжение, разрыв, надрыв с травмой или без травмы позвоночника) Редко, около 1% и преимущественно у доношенных Аномалии предлежания плода (ягодичное и ножное), неправильное выполнение акушерских пособий (например, избыточные боковые тракции или ротация туловища при фиксированной головке) Предрасполагающие факторы – гипоксия, коагулопатии, сосудистые мальформации
Кровоизлияние в спинной мозг (Р 11. 5) n n Основные причины – механические факторы при патологическом течении родов (растяжение, разрыв, надрыв с травмой или без травмы позвоночника) Редко, около 1% и преимущественно у доношенных Аномалии предлежания плода (ягодичное и ножное), неправильное выполнение акушерских пособий (например, избыточные боковые тракции или ротация туловища при фиксированной головке) Предрасполагающие факторы – гипоксия, коагулопатии, сосудистые мальформации
 Кровоизлияние в спинной мозг (Р 11. 5) Три варианта клинического течения: n катастрофический - мертворождение или летальный исход в первые часы после рождения на фоне прогрессирующих дыхательных и сердечно-сосудистых расстройств. Наблюдается при краниоспинальном уровне повреждения. n среднетяжелый – кратковременная клиника спинального шока, умеренно выраженные двигательные и рефлекторные нарушения
Кровоизлияние в спинной мозг (Р 11. 5) Три варианта клинического течения: n катастрофический - мертворождение или летальный исход в первые часы после рождения на фоне прогрессирующих дыхательных и сердечно-сосудистых расстройств. Наблюдается при краниоспинальном уровне повреждения. n среднетяжелый – кратковременная клиника спинального шока, умеренно выраженные двигательные и рефлекторные нарушения
 Кровоизлияние в спинной мозг (Р 11. 5) Тяжелый * наблюдается при поражении средне – и нижне-шейных, верхне-грудных отделов спинного мозга * спинальный шок (от нескольких дней до нескольких недель) - адинамия, арефлексия, атония, живот вздут, парез кишечника, “парадоксальное” диафрагмальное дыхание, атония анального сфинктера и мускулатуры мочевого пузыря, отсутствие болевой чувствительности ниже уровня поражения * иногда синдром Клода Бернара – Горнера * рефлекторные реакции и чувствительность в области лица и головы сохранены * при прогрессировании дыхательной недостаточности летальный исход в периоде новорожденности n
Кровоизлияние в спинной мозг (Р 11. 5) Тяжелый * наблюдается при поражении средне – и нижне-шейных, верхне-грудных отделов спинного мозга * спинальный шок (от нескольких дней до нескольких недель) - адинамия, арефлексия, атония, живот вздут, парез кишечника, “парадоксальное” диафрагмальное дыхание, атония анального сфинктера и мускулатуры мочевого пузыря, отсутствие болевой чувствительности ниже уровня поражения * иногда синдром Клода Бернара – Горнера * рефлекторные реакции и чувствительность в области лица и головы сохранены * при прогрессировании дыхательной недостаточности летальный исход в периоде новорожденности n
 Тактика при травме ш. о. п. n n Острый период (до 2 недель) иммобилизация шейного отдела позвоночника n воротник Шанца n кольцевидная ватно-марлевая повязка по О. М. Юхновой на 10 -14 дней n фиксация на валике, на бублике, под контролем ЧСС снятие болевого синдрома седуксен 0, 1 мг/кг х 2 – 3 р/д; спазган, трамал n гель траумель С на ш. о. п. х 2 – 3 р/д щадящий уход (осторожное пеленание с поддержкой шеи, кормление из бутылочки или через зонд до снятия болевого синдрома и стабилизации состояния ребенка) лазикс 2 -3 мг/кг х 2 -3 р/д викасол в/м (если не вводили вит К при рождении) n n
Тактика при травме ш. о. п. n n Острый период (до 2 недель) иммобилизация шейного отдела позвоночника n воротник Шанца n кольцевидная ватно-марлевая повязка по О. М. Юхновой на 10 -14 дней n фиксация на валике, на бублике, под контролем ЧСС снятие болевого синдрома седуксен 0, 1 мг/кг х 2 – 3 р/д; спазган, трамал n гель траумель С на ш. о. п. х 2 – 3 р/д щадящий уход (осторожное пеленание с поддержкой шеи, кормление из бутылочки или через зонд до снятия болевого синдрома и стабилизации состояния ребенка) лазикс 2 -3 мг/кг х 2 -3 р/д викасол в/м (если не вводили вит К при рождении) n n
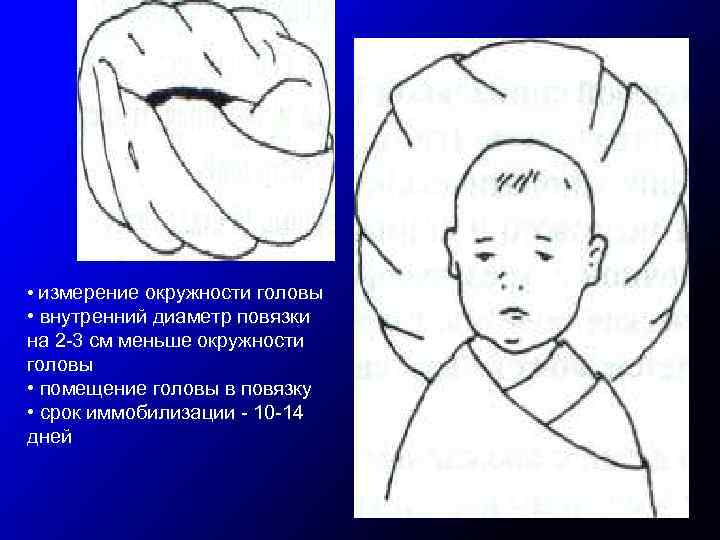 • измерение окружности головы • внутренний диаметр повязки на 2 -3 см меньше окружности головы • помещение головы в повязку • срок иммобилизации - 10 -14 дней
• измерение окружности головы • внутренний диаметр повязки на 2 -3 см меньше окружности головы • помещение головы в повязку • срок иммобилизации - 10 -14 дней
 Показания к наложению новорожденным укладки О. М. Юхновой, воротника Шанца n n осложнения родов (акушерские вмешательства, быстрые роды, крупный плод и др. тазовое и ягодичное предлежание признаки кровоизлияния в шейные мышцы (отеки, кровоподтеки) клинические симптомы спинальной травмы или травмы позвоночника: а) беспокойство ребенка, особенно при изменении положения, болевой синдром б) повторные срыгивания в) снижение рефлексов орального автоматизма г) фиксированная кривошея д) укороченная или удлиненная шея е) напряжение шейно-затылочных мышц ж) СДР, особенно ухудшающийся при перемене положения, поворотах головы з) акушерские" парезы и параличи, спастические тетрапарезы и) миатонический синдром
Показания к наложению новорожденным укладки О. М. Юхновой, воротника Шанца n n осложнения родов (акушерские вмешательства, быстрые роды, крупный плод и др. тазовое и ягодичное предлежание признаки кровоизлияния в шейные мышцы (отеки, кровоподтеки) клинические симптомы спинальной травмы или травмы позвоночника: а) беспокойство ребенка, особенно при изменении положения, болевой синдром б) повторные срыгивания в) снижение рефлексов орального автоматизма г) фиксированная кривошея д) укороченная или удлиненная шея е) напряжение шейно-затылочных мышц ж) СДР, особенно ухудшающийся при перемене положения, поворотах головы з) акушерские" парезы и параличи, спастические тетрапарезы и) миатонический синдром
 Длительность наложения укладки Юхновой, воротника Шанца 3 -4 дня - при осложненных родах без клинической симптоматики или с легкими преходящими неврологическими нарушениями n 12 -14 дней - при выраженных неврологических проявлениях n 4 недели - при подвывихах и вывихах позвонков, переломах, нестабильности позвонков n
Длительность наложения укладки Юхновой, воротника Шанца 3 -4 дня - при осложненных родах без клинической симптоматики или с легкими преходящими неврологическими нарушениями n 12 -14 дней - при выраженных неврологических проявлениях n 4 недели - при подвывихах и вывихах позвонков, переломах, нестабильности позвонков n
 Тактика при травме ш. о. п. Острый период (до 2 недель) n ФТЛ с 8 дня n электрофорез по Ратнеру (поперечно на вернешейный отдел позвоночника: «+» – С 2 -С 7, «-» – верхний край грудины, 8 -10 минут, ежедневно или через день, № 1012. Препараты, улучшающие кровоток в ВББ – трентал; магний, кавинтон; 0, 5 % эуфиллин + 0, 5 % - 1 % никотиновая кислота n электрофорез с новокаином на ш. о. п. n УВЧ паравертебрально, 5 мин, № 3 -5 n светолечение: инфракрасная матрица паравертебрально; фотохромотерапия на воротниковую зону - синяя матрица ( болевого синдрома, отечности, ускорение регенерации периферического нерва) n магнитотерапия паравертебрально
Тактика при травме ш. о. п. Острый период (до 2 недель) n ФТЛ с 8 дня n электрофорез по Ратнеру (поперечно на вернешейный отдел позвоночника: «+» – С 2 -С 7, «-» – верхний край грудины, 8 -10 минут, ежедневно или через день, № 1012. Препараты, улучшающие кровоток в ВББ – трентал; магний, кавинтон; 0, 5 % эуфиллин + 0, 5 % - 1 % никотиновая кислота n электрофорез с новокаином на ш. о. п. n УВЧ паравертебрально, 5 мин, № 3 -5 n светолечение: инфракрасная матрица паравертебрально; фотохромотерапия на воротниковую зону - синяя матрица ( болевого синдрома, отечности, ускорение регенерации периферического нерва) n магнитотерапия паравертебрально
 Подострый период (2 нед. - 2 мес. ) • массаж (поглаживание + пассивные движения) • улучшение трофики мышечной ткани - АТФ, В 1, В 6 - с конца 2 нед – В 12 № 15 • восстановление нервно-мышечной проводимости - дибазол, прозерин, галантамин - электрофорез (прозерин, дибазол с тыла кисти (+), С 5 - Th 1 - никотиновая кислота) - КВЧ (э/магнит поле крайне высокой частоты) сегментарно
Подострый период (2 нед. - 2 мес. ) • массаж (поглаживание + пассивные движения) • улучшение трофики мышечной ткани - АТФ, В 1, В 6 - с конца 2 нед – В 12 № 15 • восстановление нервно-мышечной проводимости - дибазол, прозерин, галантамин - электрофорез (прозерин, дибазол с тыла кисти (+), С 5 - Th 1 - никотиновая кислота) - КВЧ (э/магнит поле крайне высокой частоты) сегментарно
 Подострый период (2 недели - 2 месяца) • рассасывающая терапия с 2 – 4 недели - электрофорез с лидазой КВЧ сегментарно • улучшение кровоснабжения - э/з с магнием, кавинтоном, тренталом, инстеноном - ДМВ на воротниковую зону - ФХТ (зеленая матрица) • улучшение миелинизации с 3 -4 недели - глиатилин, церебролизин, АТФ, В 12 № 15 -20 - КВЧ сегментарно
Подострый период (2 недели - 2 месяца) • рассасывающая терапия с 2 – 4 недели - электрофорез с лидазой КВЧ сегментарно • улучшение кровоснабжения - э/з с магнием, кавинтоном, тренталом, инстеноном - ДМВ на воротниковую зону - ФХТ (зеленая матрица) • улучшение миелинизации с 3 -4 недели - глиатилин, церебролизин, АТФ, В 12 № 15 -20 - КВЧ сегментарно
 Ранний восстановительный период • • • повторные курсы восстановительного лечения 3 -4 раза в год массаж, ЛФК улучшение миелинизации (В 12, церебролизин, глиатилин, АТФ, В 12 № 15 -20, нейромидин 1 -1, 5 мг/кг 1 мес (10 -20 мг/сут парентерально и 20 -40 мг/сут энтерально) восстановление нервно-мышечной проводимости - дибазол, прозерин, галантамин, аксамон, нейромидин ФТЛ (тепловые процедуры - аппликации парафина или озокерита на шейногрудной отдел позвоночника, ДДТ, электростимуляция мышц, иглорефлексотерапия гидрокинезотерапия, соляно-хвойные ванны
Ранний восстановительный период • • • повторные курсы восстановительного лечения 3 -4 раза в год массаж, ЛФК улучшение миелинизации (В 12, церебролизин, глиатилин, АТФ, В 12 № 15 -20, нейромидин 1 -1, 5 мг/кг 1 мес (10 -20 мг/сут парентерально и 20 -40 мг/сут энтерально) восстановление нервно-мышечной проводимости - дибазол, прозерин, галантамин, аксамон, нейромидин ФТЛ (тепловые процедуры - аппликации парафина или озокерита на шейногрудной отдел позвоночника, ДДТ, электростимуляция мышц, иглорефлексотерапия гидрокинезотерапия, соляно-хвойные ванны
 Родовая травма периферической нервной системы (Р 14)
Родовая травма периферической нервной системы (Р 14)
 Варианты родовых повреждений плечевого сплетения • Травма шейных корешков и сплетения • Травмы плечевого сплетения в сочетании с травмой ключицы и шейного отдела позвоночника • Травма плечевого сплетения в сочетании с краниовертебральной аномалией • Травмы плечевого сплетения с поражением спинного мозга • Травмы плечевого сплетения в сочетании с черепно- мозговой травмой
Варианты родовых повреждений плечевого сплетения • Травма шейных корешков и сплетения • Травмы плечевого сплетения в сочетании с травмой ключицы и шейного отдела позвоночника • Травма плечевого сплетения в сочетании с краниовертебральной аномалией • Травмы плечевого сплетения с поражением спинного мозга • Травмы плечевого сплетения в сочетании с черепно- мозговой травмой
 Акушерские параличи • • 2 -3 : 1000 новорожденных (> у доношенных) поражение плечевого сплетения, но могут быть затронуты и корешки, и спинной мозг Причины акушерские манипуляции при низведении запрокинутой ручки плода, затрудненном выведении головки и плечиков неправильное наложение щипцов, перелом ключицы и плечевой кости предрасполагающие факторы – крупный плод, ягодичное или ножное предлежание
Акушерские параличи • • 2 -3 : 1000 новорожденных (> у доношенных) поражение плечевого сплетения, но могут быть затронуты и корешки, и спинной мозг Причины акушерские манипуляции при низведении запрокинутой ручки плода, затрудненном выведении головки и плечиков неправильное наложение щипцов, перелом ключицы и плечевой кости предрасполагающие факторы – крупный плод, ягодичное или ножное предлежание
 Типы повреждений плечевого сплетения (C 5 -D 1) 1. Верхний (C 5 -C 6) - плексит Эрба – Дюшенна (поражаются мышцы надплечья и проксимальных отделов руки); 2. Нижний (C 7 -D 1) - плексит Дежерина – Клюмпке (поражаются мышцы дистальных отделов руки); 3. Тотальный паралич плечевого сплетения (рука свисает вдоль туловища, выражена мышечная гипотония, сухожильные рефлексы отсутствуют); Верхний плексит наблюдается у 57% больных, нижний - у 9% и тотальный - у 34%. Кроме двигательных расстройств при наличии травматического повреждения плечевого сплетения появляется мышечная гипотония, арефлексия, атрофия мышц.
Типы повреждений плечевого сплетения (C 5 -D 1) 1. Верхний (C 5 -C 6) - плексит Эрба – Дюшенна (поражаются мышцы надплечья и проксимальных отделов руки); 2. Нижний (C 7 -D 1) - плексит Дежерина – Клюмпке (поражаются мышцы дистальных отделов руки); 3. Тотальный паралич плечевого сплетения (рука свисает вдоль туловища, выражена мышечная гипотония, сухожильные рефлексы отсутствуют); Верхний плексит наблюдается у 57% больных, нижний - у 9% и тотальный - у 34%. Кроме двигательных расстройств при наличии травматического повреждения плечевого сплетения появляется мышечная гипотония, арефлексия, атрофия мышц.
 Р 14. 0 Проксимальный тип (Эрба-Дюшенна) • • • повреждение верхнего первичного пучка плечевого сплетения или С 5 – С 6 –корешков вялый парез проксимального отдела руки страдает отведение (поднятие выше горизонтального уровня) и наружная ротация плеча, сгибание и супинация предплечья, тыльное сгибание кисти, движения в пальцах сохранены рука приведена к туловищу, разогнута во всех суставах, плечо ротировано внутрь, предплечье пронировано, кисть в ладонном сгибании и повернута назад и кнаружи спастическая кривошея (голова наклонена к больному плечу, плечо опущено)
Р 14. 0 Проксимальный тип (Эрба-Дюшенна) • • • повреждение верхнего первичного пучка плечевого сплетения или С 5 – С 6 –корешков вялый парез проксимального отдела руки страдает отведение (поднятие выше горизонтального уровня) и наружная ротация плеча, сгибание и супинация предплечья, тыльное сгибание кисти, движения в пальцах сохранены рука приведена к туловищу, разогнута во всех суставах, плечо ротировано внутрь, предплечье пронировано, кисть в ладонном сгибании и повернута назад и кнаружи спастическая кривошея (голова наклонена к больному плечу, плечо опущено)
 Р 14. 0 Проксимальный тип (Эрба-Дюшенна) • • мышечный тонус снижен в проксимальных отделах отсутствует рефлекс с двуглавой мышцы плеча болевая и тактильная чувствительность снижены симптом «кукольной ручки» Новика пассивные движения безболезненны не вызываются рефлекс Бабкина, рефлексы Моро, верхний хватательный снижены при удержании ребенка горизонтально лицом вниз – паретичная рука свисает в 5% случаев сочетается с парезом диафрагмального нерва
Р 14. 0 Проксимальный тип (Эрба-Дюшенна) • • мышечный тонус снижен в проксимальных отделах отсутствует рефлекс с двуглавой мышцы плеча болевая и тактильная чувствительность снижены симптом «кукольной ручки» Новика пассивные движения безболезненны не вызываются рефлекс Бабкина, рефлексы Моро, верхний хватательный снижены при удержании ребенка горизонтально лицом вниз – паретичная рука свисает в 5% случаев сочетается с парезом диафрагмального нерва
 Р 14. 0 Проксимальный тип (Эрба-Дюшенна) • • • пронаторная контрактура Фолькмана - пронаторная установка предплечья внутриротаторная контрактуры плеча (установка плеча в положении приведения и внутренней ротации) при тяжелой форме – м. б. подвывих или вывих головки плечевой кости из-за резкого снижения тонуса мышц, фиксирующих плечевой сустав в процесс могут вовлекаться пирамидные пути → пирамидная недостаточность в одноименной ноге (↑ рефлексов, ↑ мышечного тонуса в приводящих мышцах бедер) при резком повороте головы может возникнуть спазм позвоночной артерии → ишемия ретикулярной формации → клиника спинального шока (синдром Унтерхарншедта)
Р 14. 0 Проксимальный тип (Эрба-Дюшенна) • • • пронаторная контрактура Фолькмана - пронаторная установка предплечья внутриротаторная контрактуры плеча (установка плеча в положении приведения и внутренней ротации) при тяжелой форме – м. б. подвывих или вывих головки плечевой кости из-за резкого снижения тонуса мышц, фиксирующих плечевой сустав в процесс могут вовлекаться пирамидные пути → пирамидная недостаточность в одноименной ноге (↑ рефлексов, ↑ мышечного тонуса в приводящих мышцах бедер) при резком повороте головы может возникнуть спазм позвоночной артерии → ишемия ретикулярной формации → клиника спинального шока (синдром Унтерхарншедта)
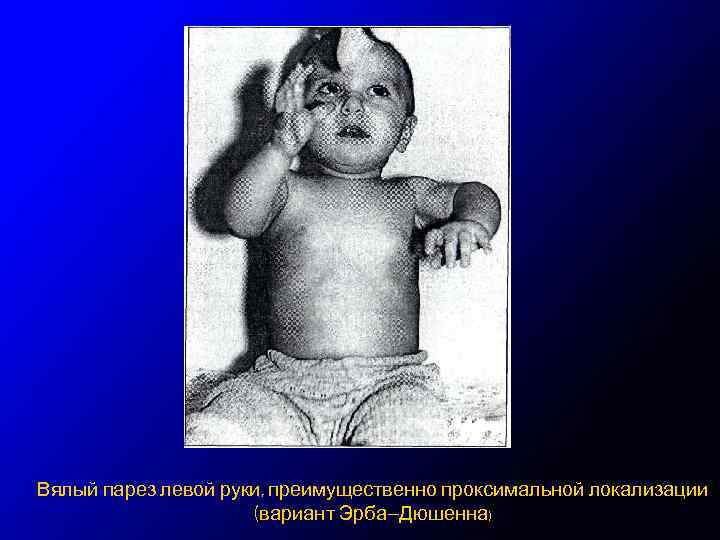 Вялый парез левой руки, преимущественно проксимальной локализации (вариант Эрба—Дюшенна)
Вялый парез левой руки, преимущественно проксимальной локализации (вариант Эрба—Дюшенна)
 Р 14. 1 Дистальный (нижний) тип Дежерина– Клюмпке • Поражение среднего и нижнего первичных пучков плечевого сплетения или С 7 – Д 1 корешков спинного мозга • Вялый парез дистального отдела руки • Поражаются длинные сгибатели кисти и пальцев, межкостные и червеобразные мышцы кисти, мышцы тенора и гипотенора • • Рука разогнута во всех суставах, лежит вдоль туловища, пронирована в предплечье • Спонтанные движения в локтевом и лучезапястном суставах отсутствуют, движения в пальцах ограничены • Кисть свисает - «тюленья лапка» (лучевой нерв) или «когтистая лапка» (локтевой нерв)
Р 14. 1 Дистальный (нижний) тип Дежерина– Клюмпке • Поражение среднего и нижнего первичных пучков плечевого сплетения или С 7 – Д 1 корешков спинного мозга • Вялый парез дистального отдела руки • Поражаются длинные сгибатели кисти и пальцев, межкостные и червеобразные мышцы кисти, мышцы тенора и гипотенора • • Рука разогнута во всех суставах, лежит вдоль туловища, пронирована в предплечье • Спонтанные движения в локтевом и лучезапястном суставах отсутствуют, движения в пальцах ограничены • Кисть свисает - «тюленья лапка» (лучевой нерв) или «когтистая лапка» (локтевой нерв)
 Р 14. 1 Дистальный (нижний) тип Дежерина– Клюмпке • Кисть уплощена, атрофична, холодна на ощупь • Движения в плечевом суставе сохранены • Хватательный и ладонно-ротовой рефлексы на стороне поражения не вызываются, Моро ослаблен • Часто трофические нарушения – вовлечение срединного • нерва (отек, гиперемия или бледность, цианоз, дистрофические изменения ногтей) • Снижение чувствительности по внутренней поверхности, больше в дистальных отделах • Иногда данному повреждению сопутствует синдром Клода – Бернара - Горнера на стороне поражения
Р 14. 1 Дистальный (нижний) тип Дежерина– Клюмпке • Кисть уплощена, атрофична, холодна на ощупь • Движения в плечевом суставе сохранены • Хватательный и ладонно-ротовой рефлексы на стороне поражения не вызываются, Моро ослаблен • Часто трофические нарушения – вовлечение срединного • нерва (отек, гиперемия или бледность, цианоз, дистрофические изменения ногтей) • Снижение чувствительности по внутренней поверхности, больше в дистальных отделах • Иногда данному повреждению сопутствует синдром Клода – Бернара - Горнера на стороне поражения
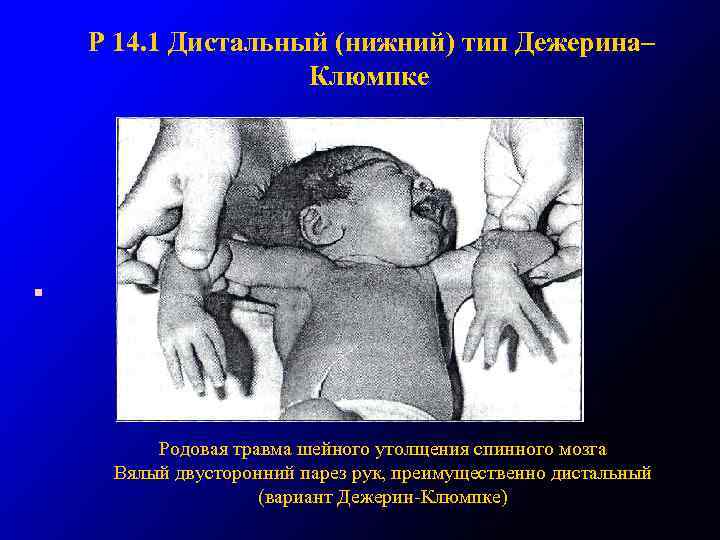 Р 14. 1 Дистальный (нижний) тип Дежерина– Клюмпке • Родовая травма шейного утолщения спинного мозга Вялый двусторонний парез рук, преимущественно дистальный (вариант Дежерин-Клюмпке)
Р 14. 1 Дистальный (нижний) тип Дежерина– Клюмпке • Родовая травма шейного утолщения спинного мозга Вялый двусторонний парез рук, преимущественно дистальный (вариант Дежерин-Клюмпке)
 Р 14. 3 Тотальный тип Керера (С 5 - Th 1) • • • повреждение верхнего и нижнего первичных пучков плечевого сплетения или спинного мозга на уровне С 7 – Д 1, отрыва соответствующих корешков от спинного мозга рука пассивно свисает вдоль туловища активные движения во всех отделах руки полностью отсутствуют диффузная гипотония мышц, симптом «шарфа» арефлексия нарушение всех видов чувствительности трофические расстройства (бледность, холодная на ощупь) часто сочетается с синдромом Клода Бернара-Горнера на стороне поражения атрофия мышц к 3 -4 неделе при резком повороте головы может возникнуть спазм позвоночной артерии → ишемия ретикулярной формации → клиника спинального шока (синдром Унтерхарншедта)
Р 14. 3 Тотальный тип Керера (С 5 - Th 1) • • • повреждение верхнего и нижнего первичных пучков плечевого сплетения или спинного мозга на уровне С 7 – Д 1, отрыва соответствующих корешков от спинного мозга рука пассивно свисает вдоль туловища активные движения во всех отделах руки полностью отсутствуют диффузная гипотония мышц, симптом «шарфа» арефлексия нарушение всех видов чувствительности трофические расстройства (бледность, холодная на ощупь) часто сочетается с синдромом Клода Бернара-Горнера на стороне поражения атрофия мышц к 3 -4 неделе при резком повороте головы может возникнуть спазм позвоночной артерии → ишемия ретикулярной формации → клиника спинального шока (синдром Унтерхарншедта)
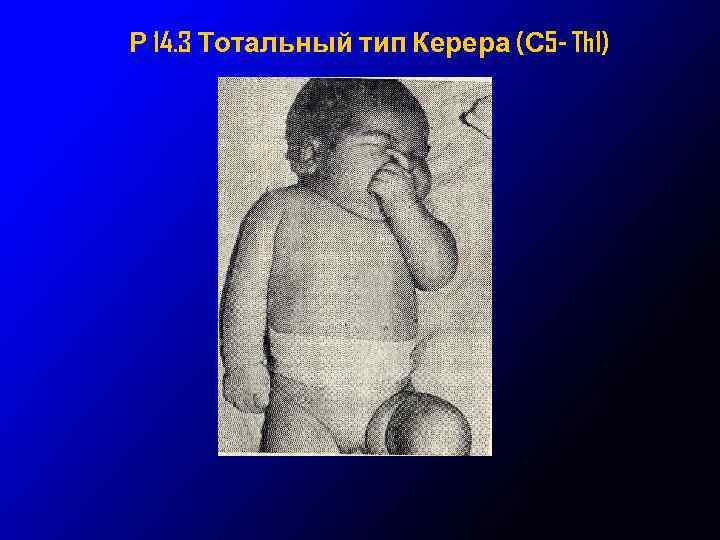 Р 14. 3 Тотальный тип Керера (С 5 - Th 1)
Р 14. 3 Тотальный тип Керера (С 5 - Th 1)
 Контрактуры • Внутриротаторная – контрактуры дельтовидной, большой грудной, над- и подостных мышц – затруднено отведение плеча и наружная ротация. Лопатка на стороне пареза поднята вверх, при поднятии руки вперед и вверх уходит кнаружи. Препятствует заведению руки за голову и прикосновению ладонной стороной к затылку • Пронаторная контрактура предплечья (Фолькмана) – не может коснуться ладонью губ. При попытке поднести руку ко рту – отводит локоть кнаружи до уровня плеча и подносит её тыльной стороной.
Контрактуры • Внутриротаторная – контрактуры дельтовидной, большой грудной, над- и подостных мышц – затруднено отведение плеча и наружная ротация. Лопатка на стороне пареза поднята вверх, при поднятии руки вперед и вверх уходит кнаружи. Препятствует заведению руки за голову и прикосновению ладонной стороной к затылку • Пронаторная контрактура предплечья (Фолькмана) – не может коснуться ладонью губ. При попытке поднести руку ко рту – отводит локоть кнаружи до уровня плеча и подносит её тыльной стороной.
 Р 14. 2 Травматические повреждения диафрагмальных нервов • • • Парез диафрагмы (синдром Кофферата) Травма диафрагмального нерва, С 3 -С 5 сегментов спинного мозга Крупный плод, затрудненное выведение плечиков В 80 -90% случаев сочетается с травматическими повреждениями плечевого сплетения (тотальный и проксимальный тип), изолированные парезы крайне редки Односторонние парезы клинически протекают практически бессимптомно или с минимальными проявлениями дыхательной недостаточности.
Р 14. 2 Травматические повреждения диафрагмальных нервов • • • Парез диафрагмы (синдром Кофферата) Травма диафрагмального нерва, С 3 -С 5 сегментов спинного мозга Крупный плод, затрудненное выведение плечиков В 80 -90% случаев сочетается с травматическими повреждениями плечевого сплетения (тотальный и проксимальный тип), изолированные парезы крайне редки Односторонние парезы клинически протекают практически бессимптомно или с минимальными проявлениями дыхательной недостаточности.
 Р 14. 2 Травматические повреждения диафрагмальных нервов Двусторонний парез диафрагмы · Дыхательные нарушения с первых часов жизни– одышка, учащенное, нерегулярное дыхание, приступы цианоза · Парадоксальное дыхание – западение брюшной стенки на вдохе и выпячивание на выдохе · Асимметрия грудной клетки, отставание в акте дыхания пораженной половины · Аускультация – на стороне пареза дыхание ослаблено · М. б. припухлость в области шеи на стороне пареза (затруднен венозный отток) · Способствует пневмонии · Нарушения метаболизма характерные для дыхательной недостаточности · УЗИ, рентгеноскопия грудной клетки – высокое стояние и малая подвижность (релаксация) купола диафрагмы на пораженной стороне/сторонах.
Р 14. 2 Травматические повреждения диафрагмальных нервов Двусторонний парез диафрагмы · Дыхательные нарушения с первых часов жизни– одышка, учащенное, нерегулярное дыхание, приступы цианоза · Парадоксальное дыхание – западение брюшной стенки на вдохе и выпячивание на выдохе · Асимметрия грудной клетки, отставание в акте дыхания пораженной половины · Аускультация – на стороне пареза дыхание ослаблено · М. б. припухлость в области шеи на стороне пареза (затруднен венозный отток) · Способствует пневмонии · Нарушения метаболизма характерные для дыхательной недостаточности · УЗИ, рентгеноскопия грудной клетки – высокое стояние и малая подвижность (релаксация) купола диафрагмы на пораженной стороне/сторонах.
 Р 11. 3 Травматическое повреждение лицевого нерва Причины • аномальное предлежание плода • повреждение периферического участка нерва выходными акушерскими щипцами • длительное стояние головки в родовых путях, прижатие её к костям таза • кровоизлияние в ствол нерва • перелом височной кости • кровоизлияние в ядро нерва. Чаще всего травмируются ветви лицевого нерва у места выхода из шилососцевидного отверстия
Р 11. 3 Травматическое повреждение лицевого нерва Причины • аномальное предлежание плода • повреждение периферического участка нерва выходными акушерскими щипцами • длительное стояние головки в родовых путях, прижатие её к костям таза • кровоизлияние в ствол нерва • перелом височной кости • кровоизлияние в ядро нерва. Чаще всего травмируются ветви лицевого нерва у места выхода из шилососцевидного отверстия
 Р 11. 3 Травматическое повреждение лицевого нерва На стороне поражения: • Обычно односторонние Проявляется сразу после рождения • Асимметрия лица особенно заметна при крике • Лагофтальм • Сглаженность носогубной складки • Угол рта опущен • При крике рот перетягивается в здоровую сторону, поисковый рефлекс ослаблен • Отсутствие надбровного рефлекса • Захват груди и сосание затруднены, молоко вытекает из угла рта на стороне пареза • ЭНМГ – снижение проводимости по лицевому нерву (после 10 дня появляются фибрилляции и улучшается проводимость по нерву. При синдроме Мебиуса динамики биопотенциалов нет).
Р 11. 3 Травматическое повреждение лицевого нерва На стороне поражения: • Обычно односторонние Проявляется сразу после рождения • Асимметрия лица особенно заметна при крике • Лагофтальм • Сглаженность носогубной складки • Угол рта опущен • При крике рот перетягивается в здоровую сторону, поисковый рефлекс ослаблен • Отсутствие надбровного рефлекса • Захват груди и сосание затруднены, молоко вытекает из угла рта на стороне пареза • ЭНМГ – снижение проводимости по лицевому нерву (после 10 дня появляются фибрилляции и улучшается проводимость по нерву. При синдроме Мебиуса динамики биопотенциалов нет).
 Р 14. 8 Травматические повреждения других периферических нервов · Встречаются редко · Аномалии предлежания плода (ягодичное и ножное), неправильное выполнение акушерских пособий. В постнатальном периоде - как правило, ятрогенного генеза или вторичного характера (воспалительные и травматические изменения в костях и суставах конечностей) · Повреждение нервов конечностей клинически проявляется нарушением движений и мышечного тонуса в соответствующих зонах иннервации: локтевого, лучевого, седалищного, запирательного и берцовых нервов · При выявлении симптоматики, характерной для повреждения того или иного периферического нерва, необходимо провести комплексное обследование для исключения травматических и гнойно - воспалительных процессов в костях, суставах и мягких тканях
Р 14. 8 Травматические повреждения других периферических нервов · Встречаются редко · Аномалии предлежания плода (ягодичное и ножное), неправильное выполнение акушерских пособий. В постнатальном периоде - как правило, ятрогенного генеза или вторичного характера (воспалительные и травматические изменения в костях и суставах конечностей) · Повреждение нервов конечностей клинически проявляется нарушением движений и мышечного тонуса в соответствующих зонах иннервации: локтевого, лучевого, седалищного, запирательного и берцовых нервов · При выявлении симптоматики, характерной для повреждения того или иного периферического нерва, необходимо провести комплексное обследование для исключения травматических и гнойно - воспалительных процессов в костях, суставах и мягких тканях
 Р 14. 8 Травматические повреждения других периферических нервов Поражение лучевого нерва • при переломах плеча, некрозе подкожной жировой клетчатки • ограничение или полное отсутствие тыльного сгибания кисти и пальцев, невозможность отведения большого пальца • восстановление в течение 2 -3 нед.
Р 14. 8 Травматические повреждения других периферических нервов Поражение лучевого нерва • при переломах плеча, некрозе подкожной жировой клетчатки • ограничение или полное отсутствие тыльного сгибания кисти и пальцев, невозможность отведения большого пальца • восстановление в течение 2 -3 нед.
 Р 14. 8 Травматические повреждения других периферических нервов Поражение седалищного нерва В- в/м инъекции, тромбоз ягодичной артерии (после введения аналептиков и хлорида кальция в пупочную артерию), перелом бедренной кости. - мышечный тонус в ноге снижен, стопа свисает, движения пальцев ограничены. Быстро развивается атрофия мышц ягодиц, бедра и голени. Ахиллов рефлекс отсутствует - - медленное восстановление – несколько лет ·
Р 14. 8 Травматические повреждения других периферических нервов Поражение седалищного нерва В- в/м инъекции, тромбоз ягодичной артерии (после введения аналептиков и хлорида кальция в пупочную артерию), перелом бедренной кости. - мышечный тонус в ноге снижен, стопа свисает, движения пальцев ограничены. Быстро развивается атрофия мышц ягодиц, бедра и голени. Ахиллов рефлекс отсутствует - - медленное восстановление – несколько лет ·
 Р 14. 8 Травматические повреждения других периферических нервов Поражение запирательного нерва • следствие чрезмерного разведения бедер ребенка в матке • ноги отведены, ротированы кнаружи, согнуты в коленных суставах, мышечный тонус снижен • восстановление в течение 2 -3 нед.
Р 14. 8 Травматические повреждения других периферических нервов Поражение запирательного нерва • следствие чрезмерного разведения бедер ребенка в матке • ноги отведены, ротированы кнаружи, согнуты в коленных суставах, мышечный тонус снижен • восстановление в течение 2 -3 нед.
 Лечение акушерских параличей
Лечение акушерских параличей
 Основные принципы лечебных мероприятий n n n раннее начало патогенетической восстановительной терапии; длительность и непрерывность; комплексное применение различных видов восстановительной терапии
Основные принципы лечебных мероприятий n n n раннее начало патогенетической восстановительной терапии; длительность и непрерывность; комплексное применение различных видов восстановительной терапии
 Основные лечебные мероприятия n n n лечебная физкультура медикаментозная терапия физиотерапия
Основные лечебные мероприятия n n n лечебная физкультура медикаментозная терапия физиотерапия
 В комплекс ЛФК входят: n n лечение положением; лечение стимуляцией; лечение расслаблением; лечение пассивными и пассивно-активными упражнениями.
В комплекс ЛФК входят: n n лечение положением; лечение стимуляцией; лечение расслаблением; лечение пассивными и пассивно-активными упражнениями.
 ЛЕЧЕНИЕ ПОЛОЖЕНИЕМ • • Парализованная ручка укладывается на специальную пластмассовую или гипсовую отводящую шину отведение плеча под прямым углом, наружная ротация, сгибание в локтевом суставе под углом 100 -110 °, супинация предплечья. Кисть фиксируют лонгетой в тыльном сгибании. Отведение плеча сначала под углом 60 -70 ° (боль) → 90° шина одевается на 2 -3 часа, во время сна и между кормлениями, ежедневно в течении 3 -6 месяцев. первые 2 – 3 недели шину снимают только для проведения гигиенических мероприятий, массажа, ЛФК
ЛЕЧЕНИЕ ПОЛОЖЕНИЕМ • • Парализованная ручка укладывается на специальную пластмассовую или гипсовую отводящую шину отведение плеча под прямым углом, наружная ротация, сгибание в локтевом суставе под углом 100 -110 °, супинация предплечья. Кисть фиксируют лонгетой в тыльном сгибании. Отведение плеча сначала под углом 60 -70 ° (боль) → 90° шина одевается на 2 -3 часа, во время сна и между кормлениями, ежедневно в течении 3 -6 месяцев. первые 2 – 3 недели шину снимают только для проведения гигиенических мероприятий, массажа, ЛФК
 ЛЕЧЕНИЕ СТИМУЛЯЦИЕЙ • проведение лечебного и точечного массажа • С 7 -10 дня жизни • с 2 нед до 1, 5 мес – поглаживание, с 1, 5 мес + растирание, позже + разминание)
ЛЕЧЕНИЕ СТИМУЛЯЦИЕЙ • проведение лечебного и точечного массажа • С 7 -10 дня жизни • с 2 нед до 1, 5 мес – поглаживание, с 1, 5 мес + растирание, позже + разминание)
 ЛЕЧЕНИЕ ПАССИВНЫМИ И ПАССИВНОАКТИВНЫМИ УПРАЖНЕНИЯМИ • Начало с дистальных отделов руки (с пальцев рук и кисти, затем переходят к движению в локтевом и плечевом суставах) • первые 2 -3 недели – на здоровой руке → пассивные движения на «больной » руке до 5 раз в день → после появления активных движений – пассивноактивные упражнения
ЛЕЧЕНИЕ ПАССИВНЫМИ И ПАССИВНОАКТИВНЫМИ УПРАЖНЕНИЯМИ • Начало с дистальных отделов руки (с пальцев рук и кисти, затем переходят к движению в локтевом и плечевом суставах) • первые 2 -3 недели – на здоровой руке → пассивные движения на «больной » руке до 5 раз в день → после появления активных движений – пассивноактивные упражнения
 Цель ФТЛ при родовой травме • Обезболивающее • Противовоспалительное • Дегидратация в области плечевого сплетения (СМ? ). • Профилактика развития спаек • Улучшение проводимости по нерву • Восстановление функции конечности • В год 4 -5 курсов, лечение раннее, комплексное.
Цель ФТЛ при родовой травме • Обезболивающее • Противовоспалительное • Дегидратация в области плечевого сплетения (СМ? ). • Профилактика развития спаек • Улучшение проводимости по нерву • Восстановление функции конечности • В год 4 -5 курсов, лечение раннее, комплексное.
 ФТЛ при акушерских параличах • • • - ФТЛ с 8 дня со 2 нед – УВЧ № 4 -6 на область сплетения (↓ отека) светолечение (инфракрасная матрица паравертебрально; фотохромотерапия на сплетение – синяя матрица ( болевого синдрома, отечности, ускорение регенерации периферического нерва) магнитотерапия на сплетение, паравертебрально электрофорез: с 20 % йодистым калием с периода новорожденности; с 8 дня эуфиллин, никотиновая кислота; трентал (улучшение кровообращения) с 3 недели лидаза (рассасывающее действие) с 1 месяца - улучшение проводимости по нерву (прозерин, дибазол с тыла кисти (+), С 5 -Th 1 - никотиновая кислота)
ФТЛ при акушерских параличах • • • - ФТЛ с 8 дня со 2 нед – УВЧ № 4 -6 на область сплетения (↓ отека) светолечение (инфракрасная матрица паравертебрально; фотохромотерапия на сплетение – синяя матрица ( болевого синдрома, отечности, ускорение регенерации периферического нерва) магнитотерапия на сплетение, паравертебрально электрофорез: с 20 % йодистым калием с периода новорожденности; с 8 дня эуфиллин, никотиновая кислота; трентал (улучшение кровообращения) с 3 недели лидаза (рассасывающее действие) с 1 месяца - улучшение проводимости по нерву (прозерин, дибазол с тыла кисти (+), С 5 -Th 1 - никотиновая кислота)
 ФТЛ при акушерских параличах • • • с конца 1 -го месяца – аппликации парафина и озокерита (плечо, рука), горячие шерстяные укутывания № 15 -20, за 30 мин до ЛФК с 1 мес КВЧ сегментарно (рассасывающее действие, восстановление нервно-мышечной проводимости, улучшение миелинизации) улучшение кровообращения (ДМВ на воротниковую зону, ФХТ - зеленая матрица) иглорефлексотерапия с 9 – 10 мес – электростимуляция мышц и соответствующих сегментов спинного мозга
ФТЛ при акушерских параличах • • • с конца 1 -го месяца – аппликации парафина и озокерита (плечо, рука), горячие шерстяные укутывания № 15 -20, за 30 мин до ЛФК с 1 мес КВЧ сегментарно (рассасывающее действие, восстановление нервно-мышечной проводимости, улучшение миелинизации) улучшение кровообращения (ДМВ на воротниковую зону, ФХТ - зеленая матрица) иглорефлексотерапия с 9 – 10 мес – электростимуляция мышц и соответствующих сегментов спинного мозга
 Медикаментозная терапия при акушерских параличах ЦЕЛЬ: • снятие отека • восстановление кровообращения • регенерация корешков и нервов
Медикаментозная терапия при акушерских параличах ЦЕЛЬ: • снятие отека • восстановление кровообращения • регенерация корешков и нервов
 Медикаментозная терапия при акушерских параличах • • дегидратация – лазикс 1 – 3 мг/кг/сут 5 – 6 дней, сернокислая магнезия 0. 2 мл/кг в/м снятие болевого синдрома (седуксен 0, 1 мг/кг х 2 – 3 р/д; спазган, трамал; гель траумель С на ш. о. п. ) препараты кальция, викасол улучшение трофики мышечной ткани (АТФ, В 6, с конца 2 нед – В 12 № 15 через день) восстановление нервно-мышечной проводимости (дибазол с первых дней жизни 0. 001 в сутки, прозерин, галантамин 1 мес) рассасывающая терапия с 4 недели - алоэ в/м № 15 -20 улучшение миелинизации с 3 -4 недели - глиатилин, церебролизин, нейромидин, АТФ, В 12 № 15 -20
Медикаментозная терапия при акушерских параличах • • дегидратация – лазикс 1 – 3 мг/кг/сут 5 – 6 дней, сернокислая магнезия 0. 2 мл/кг в/м снятие болевого синдрома (седуксен 0, 1 мг/кг х 2 – 3 р/д; спазган, трамал; гель траумель С на ш. о. п. ) препараты кальция, викасол улучшение трофики мышечной ткани (АТФ, В 6, с конца 2 нед – В 12 № 15 через день) восстановление нервно-мышечной проводимости (дибазол с первых дней жизни 0. 001 в сутки, прозерин, галантамин 1 мес) рассасывающая терапия с 4 недели - алоэ в/м № 15 -20 улучшение миелинизации с 3 -4 недели - глиатилин, церебролизин, нейромидин, АТФ, В 12 № 15 -20
 • • КВЧ-терапия: На брюшки мышц стабильно: трапецевидная, дельтовидная, 3 -х главая (средняя треть предплечья). По 2 минуты. При 2 -х стороннем поражении сумм 16 минут. Затем стимуляция. Длина волны 5, 6 мм ускоряет восстановление поврежденного нерва за счет ускорения процессов миелинизации
• • КВЧ-терапия: На брюшки мышц стабильно: трапецевидная, дельтовидная, 3 -х главая (средняя треть предплечья). По 2 минуты. При 2 -х стороннем поражении сумм 16 минут. Затем стимуляция. Длина волны 5, 6 мм ускоряет восстановление поврежденного нерва за счет ускорения процессов миелинизации
 Парез диафрагмы 1. профилактика респираторных осложнений – лечебная гимнастика 2. антихолинэстеразные препараты (прозерин, галантамин ) 3. витамины группы В 4. рассасывающие препараты (лидаза, ронидаза ) 5. средства, улучшающие капиллярный кровоток.
Парез диафрагмы 1. профилактика респираторных осложнений – лечебная гимнастика 2. антихолинэстеразные препараты (прозерин, галантамин ) 3. витамины группы В 4. рассасывающие препараты (лидаза, ронидаза ) 5. средства, улучшающие капиллярный кровоток.
 Спасибо за внимание
Спасибо за внимание
 Спасибо за внимание
Спасибо за внимание


