спец.восп.pptx
- Количество слайдов: 30

Специфические воспалительные заболевания женских половых органов

По данным ВОЗ, воспалительные заболевания женских половых органов составляют 65% от всей гинекологической патологии. Основной особенностью специфических воспалительных заболеваний является то, что ими все чаще страдают молодые женщины до 25 -30, еще не выполнившие свою репродуктивную функцию. Кроме того, в большинстве случаев инфекции половых путей имеют смешанный характер, то есть вызваны ассоциацией микроорганизмов.

Специфические воспаления вызываются половыми инфекциями (гонококк, трихомонада, бледная трепонема, хламидия, микоплазмы (M. genitalium, M. hominis и другие), уреаплазма (Ureaplasma urealiticum)). Иногда сюда относят и гарднереллу. Инфекций, вызвавших воспаление того или иного органа, одновременно может быть несколько, они могут присутствовать вместе с другими бактериями, вирусами, грибами. Но если они есть (если хоть одно из них есть), то воспаление считается специфическим. .
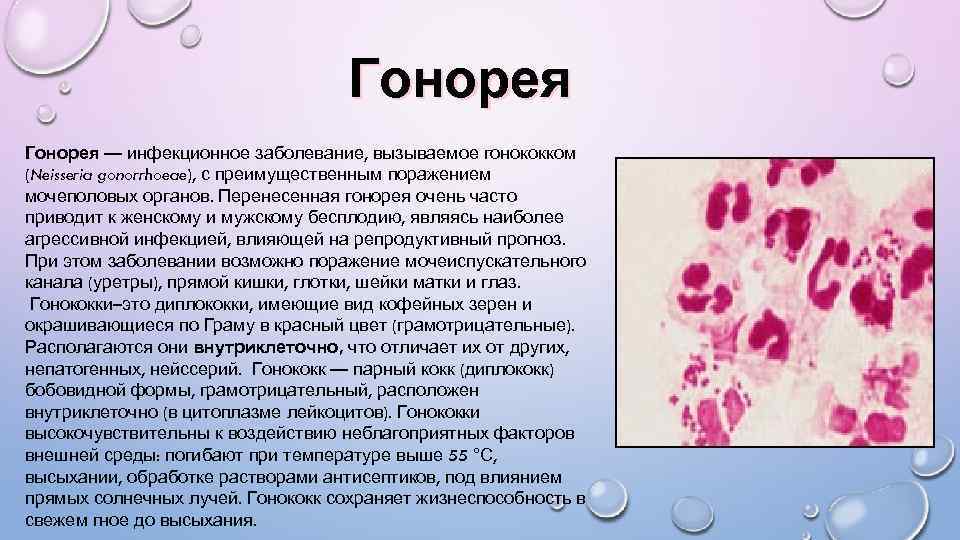
Гонорея — инфекционное заболевание, вызываемое гонококком (Neisseria gonorrhoeae), с преимущественным поражением мочеполовых органов. Перенесенная гонорея очень часто приводит к женскому и мужскому бесплодию, являясь наиболее агрессивной инфекцией, влияющей на репродуктивный прогноз. При этом заболевании возможно поражение мочеиспускательного канала (уретры), прямой кишки, глотки, шейки матки и глаз. Гонококки–это диплококки, имеющие вид кофейных зерен и окрашивающиеся по Граму в красный цвет (грамотрицательные). Располагаются они внутриклеточно, что отличает их от других, непатогенных, нейссерий. Гонококк — парный кокк (диплококк) бобовидной формы, грамотрицательный, расположен внутриклеточно (в цитоплазме лейкоцитов). Гонококки высокочувствительны к воздействию неблагоприятных факторов внешней среды: погибают при температуре выше 55 °С, высыхании, обработке растворами антисептиков, под влиянием прямых солнечных лучей. Гонококк сохраняет жизнеспособность в свежем гное до высыхания.

Заражение гонореей В большинстве случаев заражение гонореей происходит при половых контактах во влагалище и прямую кишку. Возможно заражение при оральном сексе. При прохождении через родовые пути возможно инфицирование новорожденного с развитием у него гонококкового конъюнктивита. Бытовое заражение маловероятно. Это обусловлено тем, что (1) гонококк быстро погибает вне организма человека; (2) для заражения необходимо, чтобы в организм попало достаточное количество гонококков. Бытовой способ заражения не может обеспечить попадания нужного количества гонококков. Поэтому причиной заражения не могут быть сидения унитазов, плавательные бассейны, бани, общая посуда и полотенца. Вероятность заражения при незащищенном половом контакте (вагинальном, анальном) с больным гонореей составляет около 50%. При оральном сексе вероятность заражения ниже. Инкубационный период гонореи у мужчин обычно составляет от 2 до 5 суток; у женщин – от 5 до 10 суток.
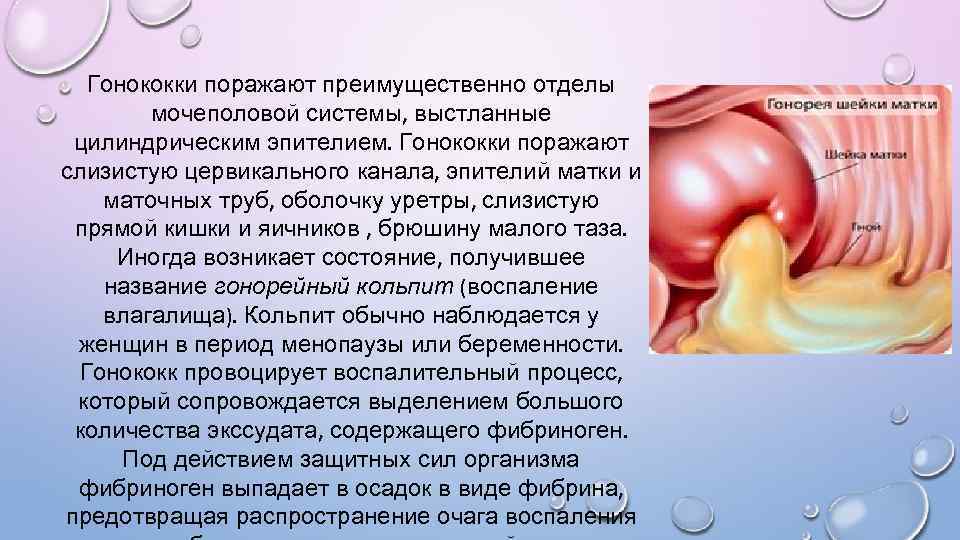
Гонококки поражают преимущественно отделы мочеполовой системы, выстланные цилиндрическим эпителием. Гонококки поражают слизистую цервикального канала, эпителий матки и маточных труб, оболочку уретры, слизистую прямой кишки и яичников , брюшину малого таза. Иногда возникает состояние, получившее название гонорейный кольпит (воспаление влагалища). Кольпит обычно наблюдается у женщин в период менопаузы или беременности. Гонококк провоцирует воспалительный процесс, который сопровождается выделением большого количества экссудата, содержащего фибриноген. Под действием защитных сил организма фибриноген выпадает в осадок в виде фибрина, предотвращая распространение очага воспаления

Выделяют: 1. свежую гонорею (длительность до 2 мес), которая подразделяется на острую, подострую, торпидную (малосимптомную или бессимптомную со скудным экссудатом, в котором обнаруживаются гонококки), 2. хроническую гонорею (продолжительность более 2 мес или неустановленной давности). Хроническая гонорея может протекать с обострениями. Возможно гонококконосительство, когда возбудитель не вызывает появления экссудата и субъективных расстройств нет. Торпидная форма, которая часто встречается у женщин, характеризуется бессимптомным течением, при котором возбудитель обнаружен, а клинические признаки практически отсутствуют. Гонорея у женщин симптомы в случае латентной формы заболевания отсутствуют, в мазках гонококк не обнаружен, но, тем не менее, женщина является носителем заболевания и представляет опасность как источник заражения.

Симптомы гонореи у женщин: - желтовато-белые выделения из влагалища - боль при мочеиспускании - межменструальные кровотечения - боль внизу живота Гонококковый фарингит (поражение глотки) часто протекает бессимптомно. Иногда он проявляется болью в горле. Гонококковый проктит (поражение прямой кишки) обычно протекает бессимптомно. Возможна боль в прямой кишке, зуд и выделения из прямой кишки.
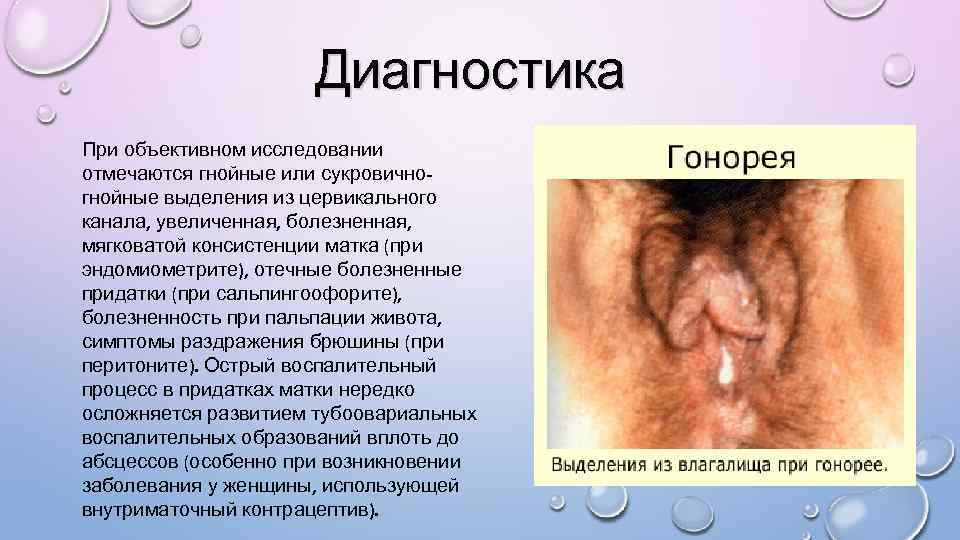
Диагностика При объективном исследовании отмечаются гнойные или сукровичногнойные выделения из цервикального канала, увеличенная, болезненная, мягковатой консистенции матка (при эндомиометрите), отечные болезненные придатки (при сальпингоофорите), болезненность при пальпации живота, симптомы раздражения брюшины (при перитоните). Острый воспалительный процесс в придатках матки нередко осложняется развитием тубоовариальных воспалительных образований вплоть до абсцессов (особенно при возникновении заболевания у женщины, использующей внутриматочный контрацептив).

Диагностика гонореи при малосимптомной, бессимптомной и хронической формах проводится после провокации: биологической - введение гоновакцины; химической - введение нитрата серебра, раствора Люголя; механической введение металического бужа; алиментарной - острая, соленая пища, небольшие дозы алкоголя. Менструация является естественной провокацией гонореи.

Материал для анализов берут из мочеиспускательного канала, шейки матки, а также иногда из глотки и прямой кишки. Используются следующие методы диагностики гонореи: 1. Бактериоскопический анализ на гонорею проводится у лиц выраженными симптомами острой и подострой гонореи. Условием для достоверного анализа на гонорею является неупотребление самостоятельно пациентом антибактериальных средств и отсутствие местного введения (в уретру, во влагалище) дезинфицирующих растворов. 2. Бактериологический анализ на гонорею. Этот метод диагностики гонореи используется у пациентов с выраженными симптомами и подозрением на наличие гонококка при бактериоскопическом анализе. Этот анализ на гонорею может использоваться в качестве критерия излеченности гонореи и проводится через 7 дней после окончания антибактериального и местного (при необходимости) лечения гонореи. 3. Серологический анализ на гонорею (реакция Борде-Жангу) проводится при хронической гонорее при отрицательном бактериологическом анализе. Этот метод диагностики гонореи имеет вспомогательное значение. 4. Иммунофлюоресцентный анализ на гонорею позволяет выявить гонококка в более ранние сроки и, что особенно важно, комбинации гонококка с другими микробами ( сочетание гонореи с сифилисом.

5. Иммуноферментный анализ на гонорею позволяет выявить нежизнеспособные штаммы и устойчивые Lформы гонококка. 6. Анализ ДНК на гонорею (полимеразная цепная реакция) -ПЦР является генетической идентификацией гонококка. Этот метод диагностики гонореи является высокочувствительным и специфичным: у мужчин на 98%, у женщин - на 89%.

Осложнения чаще дает не острая, а хроническая форма гонореи, потому что при хроническом малозаметном развитии гонококкового процесса воспаление переходит на многие органы и системы, и охватывает, в конечном счете, весь организм. У женщин воспаление распространяется восходящим путем из влагалища в полость матки и маточные трубы. В свою очередь, воспалительный процесс в маточных трубах чреват развитием их непроходимости, которая, в свою очередь, приводит к бесплодию. Вообще бесплодие у женщин является одним из наиболее распространенных осложнений хронической гонореи: его вызывают любые воспалительные заболевания матки и придатков. Кстати, риск развития воспаления придатков и матки увеличивается при использовании женщиной внутриматочной спирали, а также во время менструации. Кроме того, изменения в маточных трубах могут спровоцировать в дальнейшем развитие внематочной беременности - крайне опасного для женщины состояния. Скопление гноя в маточных трубах может привести к развитию гидросальпинкса — скопления в маточной трубе женщин транссудата, прозрачной жидкости бледно-жёлтого цвета, вследствие нарушения крово- и лимфообращения в маточной трубе при её воспалении. Крайне неприятным осложнением гонореи у женщин может стать развившийся бартолинит - воспаление больших вестибулярных желез, начинающееся через 2— 3 недели после заражения гонореей

Лечение Сегодня гонококковую инфекцию лечат цефалоспоринами (цефотаксим, цефтриаксон) и фторхинолонами (офлоксацин, ципрофлоксацин), спектиномицином. Современное применение фторхинолонов для лечения гонореи обусловлено повышенной резистентностью возбудителя. Эффективны также синтомицин, стрептомицин, биомицин, левомицетин (на усмотрение врача). Иногда назначаются сульфаниламидные препараты (сульфадимезин, норсульфазол, сульфазин). Препараты для лечения выбираются врачом с учетом анамнеза (наличие аллергий) и чувствительности гонококка к антибактериальным препаратам. Кроме того, пациентам показана иммунотерапия (препараты, повышающие сопротивляемость к инфекции), физиотерапия (ионизация, диатермия, парафин, озокерит). На время лечения исключают алкоголь и половые контакты. В период диспансерного наблюдения настоятельно рекомендуется использовать презерватив. После окончания лечения антибактериальными препаратами целесообразно назначать эубиотики интравагинально (лактобактерин, бифидумбактерин, ацилакт). Критериями излеченности гонореи (через 7 -10 дней после окончания терапии) служат исчезновение симптомов заболевания и элиминация гонококков из уретры, цервикального канала и прямой кишки по данным бактериоскопии.

Трихомониаз Специфический воспалительный процесс в урогенитальном тракте. Возбудитель — одноклеточное простейшее трихомонада (Trichomonas vaginalis), относящееся к классу жгутиковых. В организме человека живут 3 вида трихомонад – влагалищная, кишечная и ротовая. Заражение происходит преимущественно половым путем, но возможен и бытовой путь при пользовании общим бельем и постелью. Основным местом паразитирования трихомонад является влагалище, реже – мочеиспускательный канал, мочевой пузырь, выводные протоки бартолиниевых желез, слизитая оболочка цервикального канала, придатки матки. У мужчин трихомонады обитают в предстательной железе и семенных пузырьках. Различают острую, подострую и хроническую формы трихомонадного кольпита.

Клиника – зуд, наличие пенистых гнойных белей, покраснение и отек слизистой. Диагностика – бактериоскопическое исследование, при котором обнаруживают грушевидные клетки с удлиненным ядром и жгутиком. Однако очень часто, особенно после предшествующего лечения метронидазолом, которое проводится и по поводу другой патологии (хронический гастрит, розовые угри и т. д. ) трихомонады теряют свою классическую форму и могут быть спутаны с эпителиальными клетками. Поэтому для исключения трихомониаза необходимо использование дополнительных методов диагностики – люминесцентной микроскопии, иммуноферментного анализа и ПЦР. При многоочаговости поражения необходимо тщательно обследовать больных на наличие гонореи. Сочетание гонореи и трихомониаза опасно по двум причинам: 1. ) гонорея находится внутри трихомонады, поэтому на нее практически не действуют антибиотики. 2. ) трихомониаз способствует более быстрой восходящей инфекции при гонорее изза большей подвижности трихомонад вследствие наличия у них жгутиков.

Осложнения • трихомонада способна поглощать некоторые патогенные бактерии, например, гонококки, не убивая их. В результате этого гонококки вместе с трихомонадами передаются от одного человека к другому, а, кроме того, затрудняется полноценное лечение гонококковой инфекции, потому что уничтожаются гонококки, которые свободно находились в тканях, а поглощенные трихомонадами сохраняют жизнеспособность. Именно этой причиной вызвано столь частое сочетание трихомониаза и гонореи. • активная жизнедеятельность трихомонад в организме человека подрывает иммунитет и создает предпосылки для попадания внутрь организма любых инфекций, вплоть до самых тяжелых. Например, считается, что присутствие трихомониаза значительно увеличивает риск заражения ВИЧ-инфекцией. Кроме того, трихомонады, поглощая питательные вещества хозяина, заглатывая эритроциты и лейкоциты, выделяют продукты жизнедеятельности, которые, скапливаясь в больших количествах, приводят к интоксикации организма. В сильно запущенных случаях при обширном заселении организма трихомонадами болезнь может привести к истощению, малокровию, кислородному голоданию, разрушению кроветворных и лимфоидных тканей в организме человека. Могут возникать или обостряться хронические инфекции мочевыводящих путей, такие как цистит или пиелонефрит.

Лечение Необходимо лечить женщину и ее полового партнера, в период лечения необходимо воздерживаться от половых контактов и алкоголя. К противо трихомонадным средствам относятся препараты группы имидазола – метронидазол, трихопол, клион, метрогил, флагил, тинидазол, атрикан, тиберал. Местно назначают свечи, в состав которых входит метронидазол – макмирор, клион-Д, неопенотран, гиналгин, тержинан. Для лучшего проникновения антибиотиков в ткани назначают ферментные препараты (вобэнзим, флогэнзим, химотрипсин).
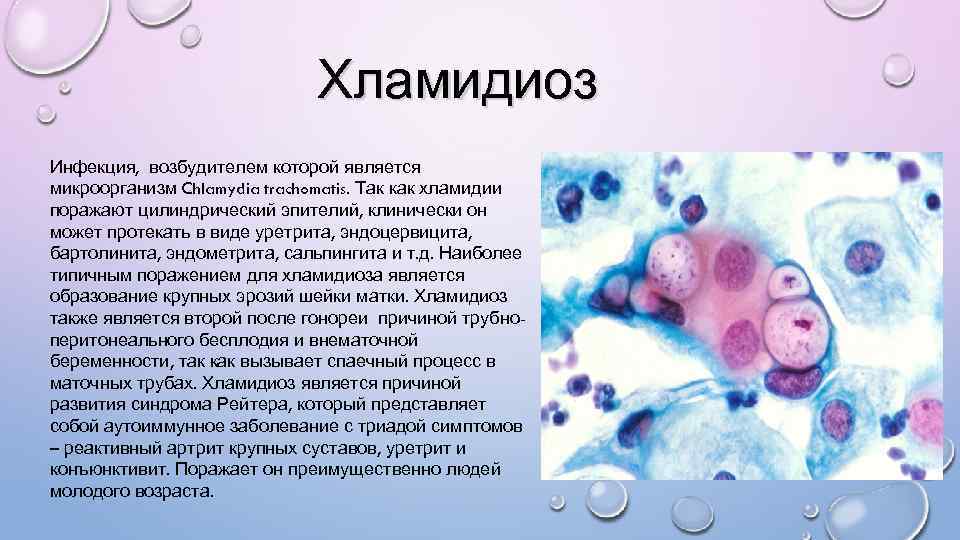
Хламидиоз Инфекция, возбудителем которой является микроорганизм Chlamydia trachomatis. Так как хламидии поражают цилиндрический эпителий, клинически он может протекать в виде уретрита, эндоцервицита, бартолинита, эндометрита, сальпингита и т. д. Наиболее типичным поражением для хламидиоза является образование крупных эрозий шейки матки. Хламидиоз также является второй после гонореи причиной трубноперитонеального бесплодия и внематочной беременности, так как вызывает спаечный процесс в маточных трубах. Хламидиоз является причиной развития синдрома Рейтера, который представляет собой аутоиммунное заболевание с триадой симптомов – реактивный артрит крупных суставов, уретрит и конъюнктивит. Поражает он преимущественно людей молодого возраста.

Во время беременности хламидиоз приводит к выкидышам и преждевременным родам, развитию внутриутробного инфицирования и вследствие этого – фетоплацентарной недостаточности. У новорожденных хламидиоз вызывает тяжелую патологию, которая иногда заканчивается летальным исходом – хламидийную пневмонию, конъюнктивит, менингоэнцефалит и сепсис. Поэтому выявление и лечение хламидиоза играет важную роль в профилактике репродуктивных потерь. По статистике, в тех регионах, где осуществляется скрининг на хламидиоз у беременных и его обязательное лечение во время беременности, в частности, в нашей области, на протяжении многих лет смертность новорожденных от хламидийного менингоэнцефалита равна нолю, а летальность от хламидийной пневмонии – казуистические случаи.
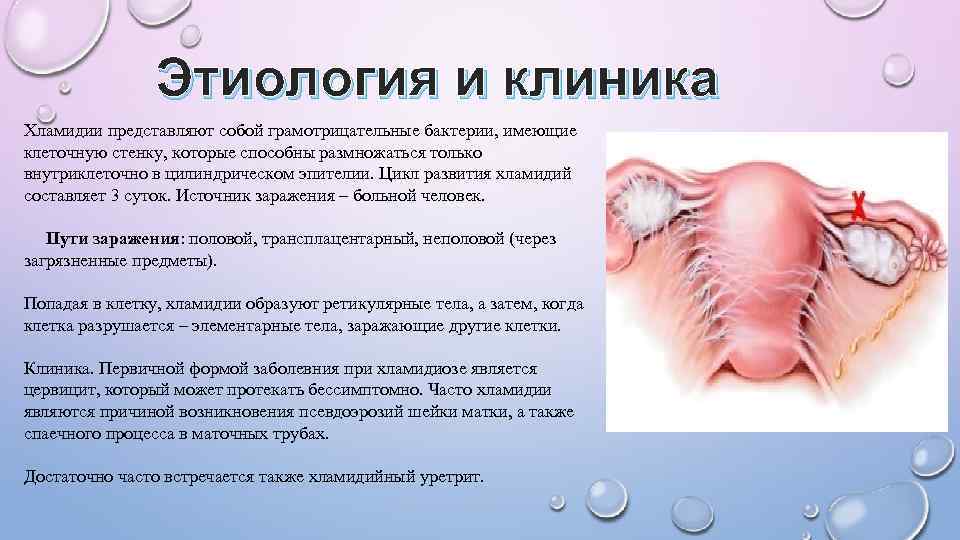
Этиология и клиника Хламидии представляют собой грамотрицательные бактерии, имеющие клеточную стенку, которые способны размножаться только внутриклеточно в цилиндрическом эпителии. Цикл развития хламидий составляет 3 суток. Источник заражения – больной человек. Пути заражения: половой, трансплацентарный, неполовой (через загрязненные предметы). Попадая в клетку, хламидии образуют ретикулярные тела, а затем, когда клетка разрушается – элементарные тела, заражающие другие клетки. Клиника. Первичной формой заболевния при хламидиозе является цервицит, который может протекать бессимптомно. Часто хламидии являются причиной возникновения псевдоэрозий шейки матки, а также спаечного процесса в маточных трубах. Достаточно часто встречается также хламидийный уретрит.

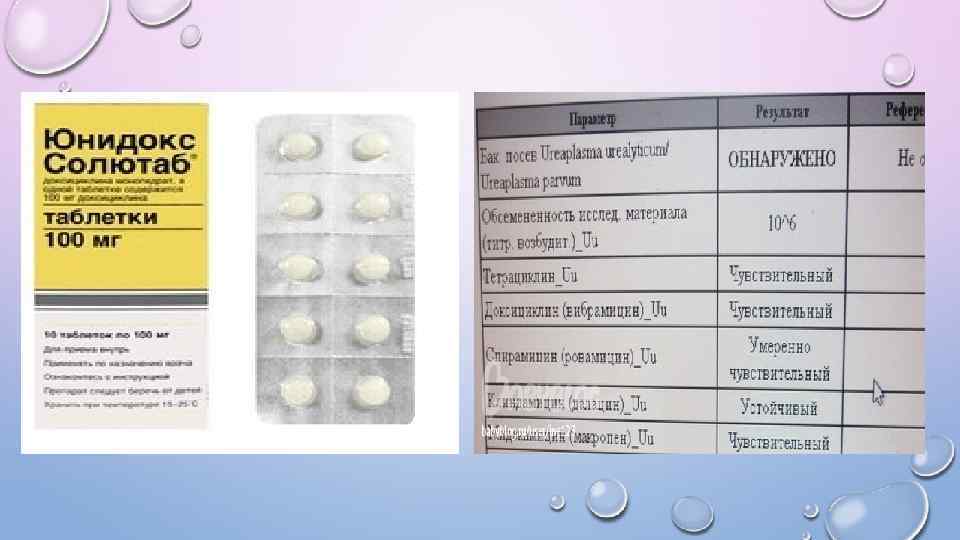
Диагностика и лечение Диагностика. Для постановки диагноза используют ПЦР, ИФА, ПИФ, а также посев на культуру клеток Mc. Coy (золотой стандарт). Антибиотикотерапия: 1. ) макролиды (сумамед, ровамицин, вильпрафен, рулид) 2. ) фторхинолоны (норфлоксацин, спарфлоксацин (спарфло), левофлоксацин, моксифлоксацин (авелокс) 3. ) тетрациклины (доксициклин (Юнидокс Солютаб)) Иммунотерапия: Иммуностимулирующие препараты (иммуномакс, гепон, тималин, тимоген, тактивин) Индукторы интерферона (циклоферон) и интерфероны (генферон, виферон, кипферон) Препараты цитокинов (ронколейкин (интерлейкин-2)) Ферменты: Вобэнзим, флогэнзим, трипсин, химотрипсин Антиоксиданты (тиосульфат натрия, триовит) Эубиотики (бифиформ, линнекс, бифидумбактерин, нормофлорин)
Уреаплазмоз Уреаплазмы – это мельчайшие бактерии, которые обитают на слизистых половых органов и мочевых путей человека. Сначала уреаплазмы относились к микоплазмам, но были выделены в отдельный род из-за своей способности расщеплять мочевину. Ранее выделяляли два биовара Ureaplasma urealyticum: (1) parvum и (2) Т-960. В настоящее время эти биовары расцениваются, как два самостоятельных вида: Ureaplasma parvum и. Ureaplasma urealyticum соответственно. Сразу надо сказать, что уреаплазмы являются условнопатогенными микроорганизмами. Они способны вызвать ряд заболеваний, но в тоже время нередко их выявляют и у здоровых людей.

Заражение уреаплазмами возможно от матери во время родов. Их выявляют на половых органах (чаще у девочек) и в носоглотке новорожденных. Взрослые заражаются при половых контактах. Бытовое заражение маловероятно. Заболевания, причиной которых могут быть Ureaplasma parvum и Ureaplasma urealyticum - Уретрит (воспаление мочеиспускательного канала) у мужчин - Воспалительные заболевания матки и придатков - Мочекаменная болезнь (образование камней в почках) - Самопроизвольные аборты и преждевременные роды

Для выявления Ureaplasma parvum и Ureaplasma urealyticum используют посев и ПЦР. ИФА и ПИФ широко применяются в нашей стране, но характеризуются невысокой точностью (около 50 -70%). Выявление антител к Ureaplasma parvum и Ureaplasma urealyticum имеет ограниченное значение в диагностике уреаплазмоза.

С 1986 года U. urealyticum то вносится, то исключается из списка инфекций, передаваемых половым путем. Связано это с тем, что по сей день существуют разные мнения учёных по поводу патогенности (возможность микроорганизма вызывать воспаление) уреаплазмы. С 1998 года уреаплазмоз в России учитывался как половая инфекция. Но в связи с введением «Международной классификации болезней Х пересмотра» был исключен из списка заболеваний, передающиеся половым путем. Поэтому под уреаплазмозом в настоящее время понимают воспалительный процесс в мочеполовых органах, когда при лабораторном обследовании обнаружена U. urealyticum и не выявлен другой патогенный микроорганизм, способный вызвать данное воспаление. У мужчин — уретриты, простаатиты , у женщин — уретриты, циститы, эндоцервициты и вагиниты.

Лечить или не лечить? Мнения врачей всё так же расходятся в решении этого вопроса: одни считают это совершенно необходимым, другие отказываются признавать уреаплазму виновницей воспалительного процесса. Так как уреаплазма условно патогенна, необходимо выяснить, патогенна ли она в каждом конкретном случае, прежде чем навязывать какое-либо лечение. • Если у обоих партнеров нет никаких жалоб, при осмотре не выявлено воспаления, пара не планирует в скором времени заводить ребенка, при этом ранее лечение уреаплазмы ими проводилось, возможно, неоднократно, назначать лечение не имеет смысла. • Если же у одного или обоих партнеров жалобы присутствуют, во время обследования выявлено наличие воспалительного процесса, если планируется бнрнменность или какая-либо пластическая операция на влагалище, мочевом пузыре или шейке матки, а также в случае желания воспользоваться внутриматочным контрацептивом (ВМС), лечение следует провести обоим партнерам.

По современным представлениям подход к лечению должен быть следующим. При выявлении заболеваний, возбудителями которых могут быть уреаплазмы (уретрит, воспалительные заболевания матки и придатков, мочекаменная болезнь), врач должен помнить о том, что они могут вызываться уреаплазмами. Стоит отметить, что возбудителями упомянутых заболеваний (уретрит, воспалительные заболевания матки и придатков, мочекаменная болезнь) являются не только уреаплазмы, но и многие другие микроорганизмы. На долю уреаплазм приходится лишь часть этих заболеваний. Лечение острого неосложненного уреаплазмоза включает: - азитромицин, 1 гр внутрь однократно или - доксициклин, 100 мг 2 раза в сутки в течение 7 сут Коммерческие названия азитромицина: Азивок, Азитрал, Азитрокс, Зитролид, Сумизид, Сумамед, Хемомицин Коммерческие названия доксициклина: Апо-Докси, Вибрамицин, Доксал, Доксициклина гидрохлорид, Доксициклин Никомед, Доксициклин-Риво, Медомицин, Юнидокс Солютаб При хроническом уреаплазмозе (тем более осложненном) антибиотикотерапия более длительная, часто комбинированная (применяют несколько антибиотиков). Кроме того назначают дополнительное лечение (иммунотерапия, инстилляции уретры, физиотерапия и т. д. ).

СПАСИБО ЗА ВНИМАНИЕ!
спец.восп.pptx