Специфические воспалительные заболевания.ppt
- Количество слайдов: 66

Специфические воспалительные заболевания Кафедра акушерства и гинекологии педиатрического факультета К. м. н. Усова Анна Владимировна

Гонококковая инфекция

Этиология l Возбудителем гонореи является Возбудителем гонококк Нейссера-неподвижный парный гонококк (диплококк); l Инкубационный период от 1 -2 дней Инкубационный период до месяца; l Путь передачи- половой; l У женщин поражаются шейка матки, уретра, маточные трубы, прямая кишка.

Свойства гонококков Гонококки малоустойчивы во внешней среде: l Гибнут при высыхании субстрата, в котором они находятся; l Моментально гибнут в мыльной воде; l Погибают под действием слабого раствора антисептиков и антибактериальных препаратов; l В организме человека гонококки быстро приобретают устойчивость к антибиотикам и сульфаниламидным препаратам; l Некоторые штаммы имеют капсулу, которая защищает их от фагоцитоза лейкоцитами; l В неблагоприятных условиях, под воздействием антибиотиков, гонококки могут трансформироваться в L-форму или изменять свои свойства, что приводит к развитию хронической инфекции;

Эпидемиология Единственным естественным хозяином гонококков служит человек. l Уровень заболеваемости гонореей и ее распространенность зависят: - от возраста; - пола; - способа полового сношения; - расовой принадлежности; - социально-экономического статуса; - супружеского статуса; - места проживания в городе; - уровня образования. l

Особенности инфекции на современном этапе l В настоящее время гонококки обнаруживаются редко даже у женщин, контактировавших с этим возбудителем, хотя иногда гонококки выявляются в сочетании с хламидиями. В данном случае симптоматика также выражена незначительно либо отсутствует, а гонококки часто обнаруживаются случайно.

Классификация l Гонококковая инфекция нижних отделов мочеполовой системы без абсцедирования периуретральных и придаточных желез; l Гонококковая инфекция нижних отделов мочеполовой системы с абсцедированием периуретральных и придаточных желез;

Классификация l l l Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов; Гонококковая инфекция глаз; Гонококковая инфекция костно-мышечной системы; Гонококковый фарингит; Гонококковая инфекция аноректальной области; Другие гонококковые инфекции;

Классификация 2 l Гонорея нижних отделов мочеполовой системы без осложнений; l Гонорея нижних отделов мочеполовой системы с осложнениями; l Гонорея верхних отделов мочеполовой системы и органов малого таза; l Гонорея других органов;

Классификация по клинике l Свежая гонорея (до 2 мес. ) - острая; - подострая; - торпидная; l Хроническая (более 2 мес. ) l Гонококконосительство;

Клиническая картина У женщин острая неосложненная гонорея сопровождается: l дизурией, l учащенным мочеиспусканием, l увеличением количества выделений из влагалища за счет экссудативного эндоцервицита (воспаление шейки матки), l нарушением менструального цикла, l неприятными ощущениями в области прямой кишки и заднего прохода.

Диссеминированная гонококковая инфекция Для больных типичны симптомы и признаки либо гонококкемии, либо гнойного артрита (один или два сустава); l Начало гонококкемии характеризуется повышением температуры тела, полиартралгиями и папулезными, петехиальными, пустулезными, геморрагическими или некротическими кожными высыпаниями. l

Диагностика l l l Микроскопия. Обнаружение большого количества лейкоцитов в мазке, типичных грамотрицательных расположенных внутриклеточно диплококков, частым одновременным присутствием больших количеств различных бактерий. Культуральное исследование; Серодиагностика.

Лечение l l l Антибактериальная терапия: Пенициллин, 2, 4 млн ЕД, в/м или внутрь; Амоксициллин, 3 раза по 750 мг/сут; Тетрациклины 2 г/сут; Спектиномицин, 1 раз в день 2 г в/м( можно использовать против штаммов, продуцирующих влактамазу); Цефалоспорины (можно использовать против штаммов, продуцирующих в-лактамазу); Фторхинолоны

Продолжительность терапии В случае неосложненного гонококкового цервицита терапия может быть короткой: от 1 до 3 дней; в случае неосложненного цервицита или при диссеминации инфекции терапия должна продолжаться 5 -10 дней. Большое значение имеет лечение полового партнера.

Критерии излеченности Через 7 -10 дней после окончания терапии l Комбинированная провокация и мазки через 24, 48 и 72 часа, посев выделений через 2 или 3 сут. l Провокация: - физиологическая – менструация, -химическая – смазывание уретры 1 -2 % р-ром нитрата серебра, - биологическая - в/м введение гоновакцины 500 млн микробных тел, - физическая – индуктотермия, - алиментарная – острая, соленая пища, алкоголь; l

Критерии излеченности 2 контрольное исследование – в дни ближайшей менструации – бактериоскопия отделяемого из уретры, цервикального канала и прямой кишки, взятого 3 раза с интервалом 24 часа; l 3 контрольное исследование – после менструации проводят комбинированную провокацию, после чего проводят бактериоскопическое (через 24, 48 и 72 часа) и бактериологическое (через 2 -3 суток) исследования. l

Хламидиоз Урогенитальный хламидиоз ИППП Цикл развития составляет 48 -72 часа Высокая тропность к клеткам цилиндрического эпителия; Инкубационный период – 5 -30 дней;

Устойчивость l Может существовать в кислой, нейтральной и слабощелочной средах; l При неблагоприятных условиях существования (действие лекарственных веществ, радиация, изменение температуры) обладает способностью сбрасывать свои органоиды движения - жгутики, округляться и переходить в неподвижную устойчивую стадию.

Устойчивость l быстро погибает при высыхании, l повышении температуры до 45°С, l изменении осмотического давления. l В воде трихомонады погибают быстрее, чем гонококки.
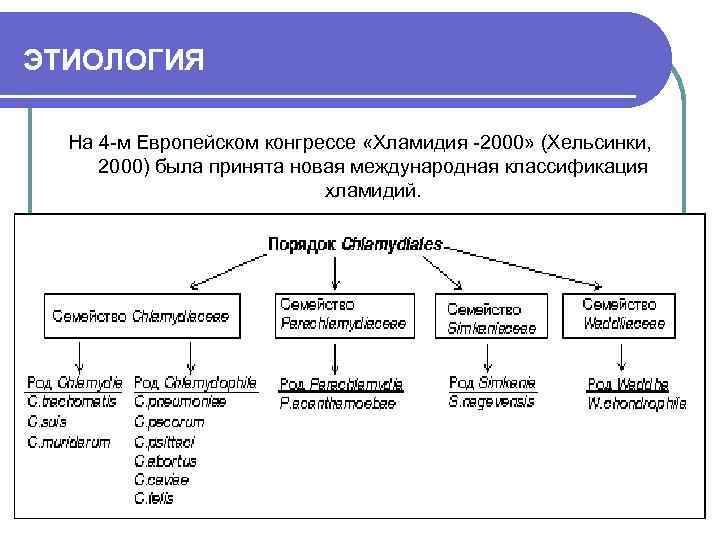
ЭТИОЛОГИЯ На 4 -м Европейском конгрессе «Хламидия -2000» (Хельсинки, 2000) была принята новая международная классификация хламидий.

Этиология Возбудителем УГХ является C. trachomatis (серовары D, Da, E, F, G, H, I, Ia, J, K). l Возбудитель отличается уникальным циклом развития, затрудняющим воздействие на него специфических средств, возможностью к персистенции и образованию атипичной инфекции (одновременное присутствие всех стадий цикла размножения хламидий); l Элементарные тельца (ЭТ) представителей этого рода, внедрившись в клетку организма-хозяина, стремятся слиться в одно общее большое включение, биологический смысл которого состоит в обмене генетической информацией, что обусловливает большую генетическую вариабельность возбудителя. l

Основные факторы, способствующие распространению хламидиоза l l l Социальные факторы: l алкоголизм, наркомания, l низкий уровень жизни, l увеличение числа разводов. Демографические факторы: l молодые люди в возрасте 15 -30 лет l (хламидийная инфекция среди молодых женщин встречается в 5 раз чаще, чем у мужчин этой возрастной группы); l снижение возраста полового созревания, l увеличение возраста вступления в брак. Экономические факторы: l международный туризм (в том числе секс-туры).

Основные факторы распространения хламидиоза l Поведенческие факторы: l раннее начало половой жизни, l количество половых партнеров, l недавняя смена полового партнера l нетрадиционные половые контакты

Механизм передачи инфекции l l Контактный – реализация половым и неполовым (контактно -бытовым) путями. l Передача хламидий при сексуальном контакте с инфицированным больным происходит в 32 -40% случаев. Вертикальный – антенатальным, интранатальным путями. Восходящая хламидийная инфекция, пути передачи: l l l каналикулярный, - через цервикальный канал, полость матки, маточные трубы, на брюшину и органы брюшной полости; лимфогенный – по лимфатическим капиллярам; гематогенный – о чем свидетельствует наличие экстрагенитальных поражений (глотка, суставные сумки).

клиника Классификация по МКБ-10 Хламидийная инфекция нижних отделов мочеполового тракта: l l l Хламидийная инфекция органов малого таза и других мочеполовых органов: l l l l цервицит; цистит; уретрит; вульвовагинит. эпидидимит; воспалительные заболевания органов малого таза у женщин; орхит. Хламидийная инфекция аноректальной области. Хламидийный фарингит. Хламидийная инфекция другой локализации.

клиника Классификация по клинике: l острый, l подострый, l хронический l на современном этапе преобладает бессимптомное течение.

клиника Клинические симптомы отмечаются лишь в ¹/³ случаев УХ: l слизистые, слизисто-гнойные выделения из цервикального канала и/или влагалища; l боли в нижней части живота; l посткоитальные и межменструальные кровянистые выделения; l хронические тазовые боли; l дизурия; l диспареуния.

Осложнения l l l l l Синдром Фитца-Хью Куртиса Бесплодие. Внематочная беременность. Привычное невынашивание беременности (1325%). Преждевременный разрыв плодного пузыря. Преждевременные роды. Послеродовый эндометрит. Хориоамнионит, плацентит. Внутриутробное инфицирование плода (8 -12%), внутриутробная гибель плода. Неудачи в попытках ЭКО.

диагностика Типичные жалобы: желтые липкие выделения, контактные кровотечения Клиническая картина. После введения зеркала обнаруживается желтый цирвикальный секрет, микрофлора влагалища обычная Кольпоскопия. Расширение сосудов-может являться единственным признаком инфекции, так как сохраняется в течении долгого времени. Микроскопия. Выделения из влагалища обычно содержат очень много лейкоцитов( гранулоцитов и лимфоцитов), микрофлора влагалища у большинства пациенток представлена нормальными лактобактериями Флуоресцентные тесты с несколькими образцами

диагностика Тесты с ДНК-зондами ( например, с генным зондом) l Тесты с амплификацией (ПЦР): высокая специфичность и чувствительность; подходят даже для анализа мочи ( первой порции мочи) и других биологических материалов Дополнительные диагностические мероприятия l

Дополнительные диагностические мероприятия Серодианостика: наличие антител указывает на то, что организм реагирует на возбудителя. Некоторые тесты позволяют заподозрить активную инфекцию, однако ни один не доказывает ее: l Проба с фиксацией комплемента( только групповая специфичность); l Микроиммунофлуоресценция: видовая специфичность; однако методика характеризуется дороговизной и субъективностью; l Тесты с синтетическими пептидами: видовая специфичность, высокочувствительные, однако включают не все типы.

Лечение должно быть комплексным. Оно включает терапию антибиотиками и антимикробными препаратами, эубиотиками, стимуляцию защитных сил организма и поддержание микрофлоры кишечника. Э. В. Малинина (1997) предлагает следующую схему лечения взрослых: 1. Вибрамицин по 1 капсуле 2 раза в сутки, 10 дней; 2. Затем еще 10 дней таривид по 200 мг в день ( через 12 часов); 3. Химотрипсин по 5 мл внутримышечно через день, 20 дней, или вобэнзим перорально по 6 таблеток 3 раза в день, 10 дней, и по 4 таблетки 3 раза в сутки, 15 дней. 4. Свечи виферона( эндогенный интерферон), 10 дней; 5. Индукторы интерферона- ларифан или ридостин по 1 инъекции через каждые 3 дня ( всего 3 или 5 инъекций). На фоне такой терапии увеличивается количество иммуноглобулина. G, повышается число Т и В-лимфоцитов.

Лечение Однако не все препараты, применяемые для взрослых, можно рекомендовать для лечения детей. А. Из антибиотиков детям модно назначить: l Доксициклин по 0, 1 г. 2 раза в сут, 7 дней; l Эритромицин по 2 г в сут ( детям до 8 лет) по 50 мг на 1 кг массы тела ребенка в сутки, разделив на 4 приема, 7 дней; l Вильпрафен 2 г в сут, 7 дней; l Суммамед по 10 мг/сут на 1 кг массы тела в 1 -ый день лечения, затем 4 дня по 5 мг на 1 кг массы тела ребенка, принимать за 1 ч до еды; l Метациклин 0, 6 г в сутки, 10 дней; l Вибрамицин по 1 капсуле 2 раза в сутки, 10 дней; l Жозамицин ( макролид) по 1 г в сут, 10 дней. Одновременно с антибиотиками назначают нистатин до 2 млн в сут. Б. Эубиотики: бифидумбактерин от 2 до 5 доз 3 раза в день, 2 -3 не подряд. Свечи с лактобактерином во влагалище.

Лечение В. Для стимуляции защитных сил организма- поливитамины, отвар цветов каштана, одуванчика и льняного семени. Целесообразно применение интерферона или препаратов, стимулирующих продукцию собственного интерферона ( ларифан, ридостин в инъекциях 3 -5 раз через зонд). Интерферон ( виферон) может вводиться во влагалище в свечах. Контрольное исследование влагалищных мазков проводят в завершающий период лечения.

Лечение Рекомендуется следующая продолжительность лечения: 10 дней при цервиците l 20 дней при сальпингите l 30 -90 дней при артрите l

Урогенитальный трихомоноз l Возбудителем урогенитального трихомоноза является трихомонада; l В организме человека паразитируют 3 штамма трихомонад: Tr. tenax (ротовая), Tr. intestinalis (кишечная) и Tr. vaginalis (мочеполовая). Первые 2 штамма являются непатогенными. Tr. vaginalis - подвижный, одноклеточный организм грушевидной или овальной формы. Вагинальная трихомонада отличается наиболее крупными размерами. l Двигается с помощью жгутиков.

Устойчивость Может существовать в кислой, нейтральной и слабощелочной средах; l При неблагоприятных условиях существования( действие лекарственных веществ, радиация, изменения температуры) обладают способностью сбрасывать свои органоиды движения- жгутики, округляться и переходить в неподвижную устойчивую стадию; l Чувствительна ко всем факторам внешней среды и быстро погибают при высыхании, повышении температуры до +45 градусов, изменении осмотического давления. Очень быстро погибают в воде. l

Особенности детского возраста Трихомонадными вульвовагинитами болееют девочки пубертатного возраста, имеющие достаточный уровень в крови эстрогенов, так как для существования трихомонад необходим гликоген, образующийся лишь в зрелом эпителии вульвы и влагалища.

Клиника Обильные пенистые выделения желтого цвета; l Зуд вульвы; l При осмотре: яркая гиперемия и отек вульвы, стенок влагалища; l В нативном влагалищном мазке обнаруживаются трихомонады. l

Пути передачи Заболевание передается половым путем, возможно заражение во время родов; l Бытовой путь заражения сомнителен, поэтому необходимо выявлять возможные источники заражения и проводить соответствующее лечение. l

Лечение Эффективно лечение метронидозолом- по 1 таблетке 4 раза в день, 5 дней подряд. l В настоящее время фирма «Хоффман-Ля Рош» (Швейцария) производит препарат « Тиберал» - производное нитроимидозола, чрезвычайно эффективный в лечении трихомонадного вульвовагинита. Больная принимает по 1 таблетке 2 раза в день, в течение 5 дней. Местно проводится туалет слабодезинфицирующими средствами. l Фирма «Бушара» предлагает вагинальные таблетки «Тержинан» ( по 1 таблетке в сутки в течение 10 дней). l

Генитальный герпес l Генитальный герпес вызывается 2 патогенными герпес-вирусами. Это впг -1 и впг-2 l Впг-1 считается оральным типом вируса, который обнаруживается почти исключительно за пределами области гениталий, а впг-2 – генитальным типом вируса

Передача и вирулентность Передается контактным путем( через предметы крайне редко) l Входные ворота – слизистые или поврежденная кожа l Наибольшей вирулентностью обладают везикулы-язвочки-струп (по мере убывания) l Выделение вируса может происходить и без видимых элементов l

Эпидемиология l Примерно 50% детей инфицируются впг-1 в раннем возрасте, однако клиника наблюдается редко l С началом половой жизни впг-2 приобретает эпидемиологическое значение l 70 -80% взрослых имеют ат к впг-1, а 20 -30% к впг-2

патогенез l В активной фазе впг проникает вдоль сенсорных нервных трактов в дорсальные ганглии сакроспинальных корешков, где вирусы персистируют в латентной форме после санации более крупных очагов l При стрессах происходит реактивация латентной инфекции с возобновлением продукции вирусов

клиника l Только 30% случаев имеет четкую клиническую картину и правильно диагностируется l Различают: первичный генитальный герпес и рецидив

возбудители l Первичный генитальный герпес: впг-1 3050%, впг-2 50 -70% l Рецидив: впг-1 1020%, впг-2 80 -90%

передача Первичный l Рецидив: генитальный l Вследствие герпес: реактивации l При половом эндогенной контакте, оральноинфекции генитальном контакте l Инкубационный период от 3 -8 дней, изредка до 14 дней l

клиника l l l ПГГ: Отечность вульвы Широкая и двусторонняя локализация пузырьков Длительная персистенция кожных элементов (до 3 -х недель) Болезненное увеличение паховых лимфатических узлов Могут возникать системные симптомы (лихорадка, головная боль, недомогание) РГГ: l Общая симптоматика возникает реже l Расположение очагов при рецидиве может изменяться по отношению к локализации первичных очагов, смещаясь кверху, книзу, кпереди или кзади l

диагностика ПГГ: l Обнаружение возбудителя в материале, полученном из пузырьков, с поверхности язв l РГГ: l Анамнез, клиника и выявление возбудителя l

терапия l Основа-раннее начало систематической терапии l Ацикловир ( 5*200 мг внутрь не менее 5 дней) l Местно анестетики

Цитомегаловирусная инфекция l Принадлежит к группе герпес-вирусов l Распространенность: l Примерно 50 -60% взрослого населения имеют ат к ЦМВИ l Примерно 10% инфицируются во время родов от матерей

клиника Самая частая форма проявления цитомегаловирусной инфекции - ОРЗ, с характерными для данного заболевания симптомами: l высокой температурой, l головной болью, l слабостью. l Достатоточно редко цитомегаловирус может вызвать более серьезные заболевания: пневмонию, артрит, энцефалит и т. д.

клиника воспаление органов мочеполовой системы. l кольпит l Эктопия шейки матки l цервицит, l эндометрит, l Сальпингит и оофорит. l Наиболее опасно болезнь, если она возникает во время беременности. Инфицирование плода ведет к различным порокам его развития.

диагностика ПЦР исследование под микроскопом мазков слюны, спермы, отделяемое из шейки матки и влагалища, околоплодные воды (при беременности); l Выявление самого вируса ( посев, выявление антигенов, ПЦР ) имеет ограниченное значение. Особое место занимают серологические методы диагностики цитомегаловируса ( ЦМВ ). Основной метод диагностики цитомегаловируса – выявление антител к ЦМВ. l l

лечение Иммуностимуляторы l препараты интерферона и иммуноглобулинов l Противовирусные препараты l ни один из современных методов лечения ЦМВ не позволяет полностью избавиться от вируса. l

Генитальный туберкулез l Вызывается микобактерией l Развивается чаще вторично (в результате заноса инфекции из легких, кишечника); l Прижизненная диагностика – 6, 5%;

Этиология и патогенез l Распространение: - гематогенным путем, чаще при первичной диссеминации в детстве или в периоде полового созревания; - лимфогенным путем - половой путь невозможен;

Частота поражения органов l Маточные трубы – 90 – 100%; l Эндометрий – 25 -30%; l Яичники – 6 -10%; l Шейка матки – 1 -6 %; l Образуются казеозные бугорки – туберкулы, облитерирующие трубы;

Класификация Хронические формы с нерезко выраженными клиническими симптомами; l Подострая форма с экссудативнопролиферативными изменениями; l Казеозная форма с тяжелыми и острыми процессами; l Законченный туберкулезный процесс с инкапсулированием обызвествленных очагов; l

Клиника l Бесплодие; l Нарушение менструальной функции; l Субфебрильная температура и тянущие боли внизу живота; l Признаки туберкулезной интоксикации: слабость, лихорадка, ночные поты, снижение аппетита, похудание

Диагностика l l l l Тщательно собранный анамнез; Туберкулиновые пробы Микробиологические методы (обнаружение микобактерий в тканях) ПЦР Лапароскопия – казеозные очаги; Цитологический метод – обнаружение клеток Лангханса Гистеросальпингография; УЗИ

Лечение l В противотуберкулезном диспансере; l Химиотерапия -средства первого ряда: рифампицин, стрептомицин, пиразинамид, этамбутол; - 2 ряда (резервные): аминогликозиды, фторхинолоны, l Прием от 6 до 24 мес 3 -8 препаратов;

Лечение l Антиоксиданты; l Иммуномодуляторы; l Специфический препарат туберкулин; l Витамины группы В; l Аскорбиновая кислота; l Хирургическое лечение; l Физиотерапия после стихания острых явлений;

Спасибо за внимание
Специфические воспалительные заболевания.ppt