НЕДОНОШЕННЫЕ ДЕТИ.ppt
- Количество слайдов: 103
 Современные технологии выхаживания детей с малой массой тела д. мед. н. , професор Пясецкая Н. М.
Современные технологии выхаживания детей с малой массой тела д. мед. н. , професор Пясецкая Н. М.
 Наказ № 584 від 29. 08. 2006 р. “Про затвердження Протоколу медичного догдяду за новонародженою дитиною з малою масою тіла при народженні” Недоношенные дети – новорожденные дети, родившиеся в возрасте гестации от 22 до 36, 6 (37) полных недель (154 -259 полных дня, считая от первого дня последнего менструального цикла). В Украине с 2007 г регистрируют рождение и смерть новорожденных, начиная с полных 22 нед гестации.
Наказ № 584 від 29. 08. 2006 р. “Про затвердження Протоколу медичного догдяду за новонародженою дитиною з малою масою тіла при народженні” Недоношенные дети – новорожденные дети, родившиеся в возрасте гестации от 22 до 36, 6 (37) полных недель (154 -259 полных дня, считая от первого дня последнего менструального цикла). В Украине с 2007 г регистрируют рождение и смерть новорожденных, начиная с полных 22 нед гестации.
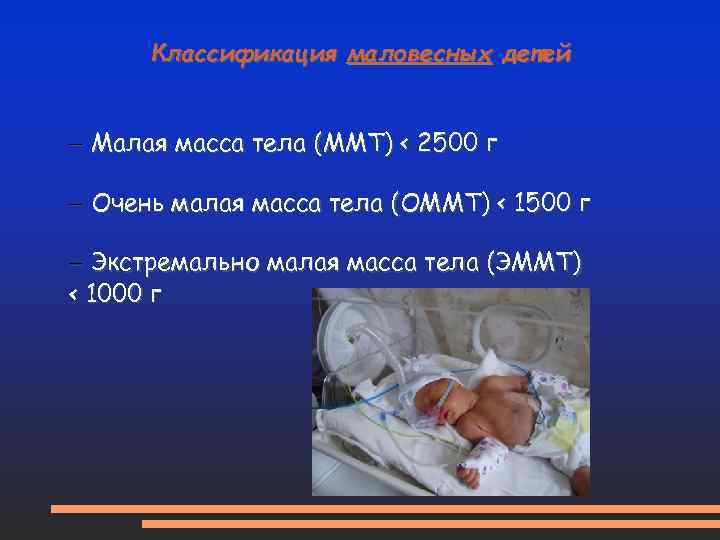 Классификация маловесных детей – Малая масса тела (ММТ) < 2500 г – Очень малая масса тела (ОММТ) < 1500 г – Экстремально малая масса тела (ЭММТ) < 1000 г
Классификация маловесных детей – Малая масса тела (ММТ) < 2500 г – Очень малая масса тела (ОММТ) < 1500 г – Экстремально малая масса тела (ЭММТ) < 1000 г
 Высокие показатели заболеваемости и летальности Повышенная чувствительность к родовому стрессу Сложность и своеобразие адаптационных процессов к новым условиям Особенность последующего развития и формирования заболеваний
Высокие показатели заболеваемости и летальности Повышенная чувствительность к родовому стрессу Сложность и своеобразие адаптационных процессов к новым условиям Особенность последующего развития и формирования заболеваний
 РАЗВИТИЕ ДЕТЕЙ с ММТ ЯВЛЯЕТСЯ ОДНИМ ИЗ ПРИОРИТЕТНЫХ НАПРАВЛЕНИЙ МЕЖДУНАРОДНЫХ ИССЛЕДОВАНИЙ В ОБЛАСТИ НЕОНАТОЛОГИИ XXI СТОЛЕТИЯ PEDIATRICS 2005; 115 : 468 -474 ГВ 26 -27 нед – 90 % детей выживает, имеют хороший прогноз (Рагнал Тунелл, Швеция, 2005 г)
РАЗВИТИЕ ДЕТЕЙ с ММТ ЯВЛЯЕТСЯ ОДНИМ ИЗ ПРИОРИТЕТНЫХ НАПРАВЛЕНИЙ МЕЖДУНАРОДНЫХ ИССЛЕДОВАНИЙ В ОБЛАСТИ НЕОНАТОЛОГИИ XXI СТОЛЕТИЯ PEDIATRICS 2005; 115 : 468 -474 ГВ 26 -27 нед – 90 % детей выживает, имеют хороший прогноз (Рагнал Тунелл, Швеция, 2005 г)
 Для обозначения недоношенности ребенка в клиническом диагнозе необходимо ставить точный ГВ, а не массу тела при рождении (дети могут быть маловесные к сроку гестации, могут быть крупные к сроку гестации) Например: При рождении - Недоношенный ребенок (ГВ 27 недель с ОММТ) При выписке в возрасте 8 нед жизни (оценка постнатального развития) — Недоношенный ребенок (ГВ 27 недель, ПКВ 35 недель = 27 + 8 недель хронологичного возраста).
Для обозначения недоношенности ребенка в клиническом диагнозе необходимо ставить точный ГВ, а не массу тела при рождении (дети могут быть маловесные к сроку гестации, могут быть крупные к сроку гестации) Например: При рождении - Недоношенный ребенок (ГВ 27 недель с ОММТ) При выписке в возрасте 8 нед жизни (оценка постнатального развития) — Недоношенный ребенок (ГВ 27 недель, ПКВ 35 недель = 27 + 8 недель хронологичного возраста).
 После достижения ПКВ (постконцептуального возраста) 40 недель для объективной оценки дальнейшего постнатального развития недоношенных детей необходимо высчитывать скоррегированный возраст ребенка. Например: Ребенок родился в 28 недель гестации. Сейчас его хронологичний возраст 5 мес. До достижения постконцептуального возраста 40 нед ребенок прожил 12 нед (40 - 28 = 12) или 3 мес. На данный момент его скоррегированный возраст = 5 мес – 3 мес = 2 мес. Объективной будет оценка физического и психомоторного развития данного ребенка соответственно его скоригированного возраста - 2 мес.
После достижения ПКВ (постконцептуального возраста) 40 недель для объективной оценки дальнейшего постнатального развития недоношенных детей необходимо высчитывать скоррегированный возраст ребенка. Например: Ребенок родился в 28 недель гестации. Сейчас его хронологичний возраст 5 мес. До достижения постконцептуального возраста 40 нед ребенок прожил 12 нед (40 - 28 = 12) или 3 мес. На данный момент его скоррегированный возраст = 5 мес – 3 мес = 2 мес. Объективной будет оценка физического и психомоторного развития данного ребенка соответственно его скоригированного возраста - 2 мес.
 МОРФОФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ НЕДОНОШЕННОСТИ МОРФОЛОГИЧЕСКИЕ: Непропорциональное телосложение (вертикальный размер головы составляет ≈ 1/3 длины тела; размеры мозгового черепа преобладают над лицевым; пупочное кольцо ниже средней точки тела; относительно большое туловище и короткие ноги) Незрелость свода черепа (открытые малый и боковые роднички и швы черепа, податливость костей черепа из-за их тонкости и низкой минерализации) Обильное лануго, низкий рост волос на лбу, недоразвитие ногтей, тонкая кожа, отсутствие п/ж клетчатки Мягкие ушные раковины Недоразвитие грудных желез и отсутствие их физиологического нагрубания Недоразвитие половых органов
МОРФОФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ НЕДОНОШЕННОСТИ МОРФОЛОГИЧЕСКИЕ: Непропорциональное телосложение (вертикальный размер головы составляет ≈ 1/3 длины тела; размеры мозгового черепа преобладают над лицевым; пупочное кольцо ниже средней точки тела; относительно большое туловище и короткие ноги) Незрелость свода черепа (открытые малый и боковые роднички и швы черепа, податливость костей черепа из-за их тонкости и низкой минерализации) Обильное лануго, низкий рост волос на лбу, недоразвитие ногтей, тонкая кожа, отсутствие п/ж клетчатки Мягкие ушные раковины Недоразвитие грудных желез и отсутствие их физиологического нагрубания Недоразвитие половых органов
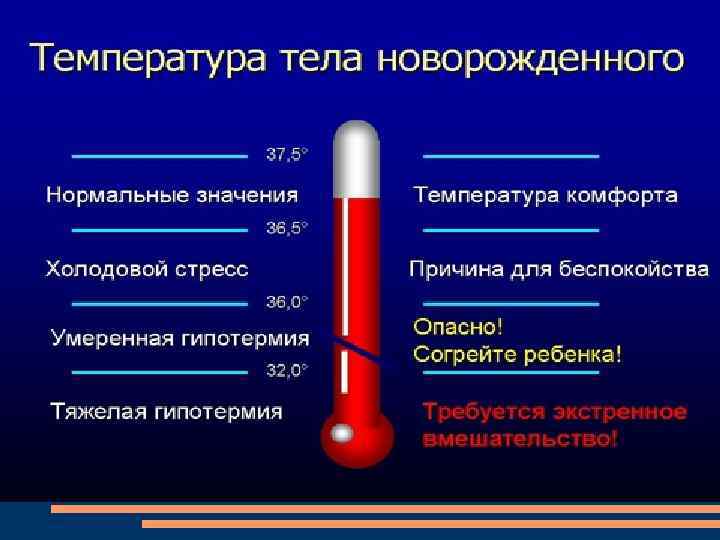
 МОРФОФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ НЕДОНОШЕННОСТИ ФУНКЦИОНАЛЬНЫЕ Низкий мышечный тонус (неполное сгибание конечностей, «поза лягушки» ) Длительная физиологическая эритема и желтуха Склонность к гипотермии (малая теплопродукция и повышенная теплоотдача) Слабость и быстрое истощение физиологических рефлексов Учет признаков морфофункциональной зрелости можно проводить с учетом модифицированной системы Балларда (1991) (количественная оценка степени выраженности отдельных морфологических и функциональных признаков с подсчетом их суммы)
МОРФОФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ НЕДОНОШЕННОСТИ ФУНКЦИОНАЛЬНЫЕ Низкий мышечный тонус (неполное сгибание конечностей, «поза лягушки» ) Длительная физиологическая эритема и желтуха Склонность к гипотермии (малая теплопродукция и повышенная теплоотдача) Слабость и быстрое истощение физиологических рефлексов Учет признаков морфофункциональной зрелости можно проводить с учетом модифицированной системы Балларда (1991) (количественная оценка степени выраженности отдельных морфологических и функциональных признаков с подсчетом их суммы)
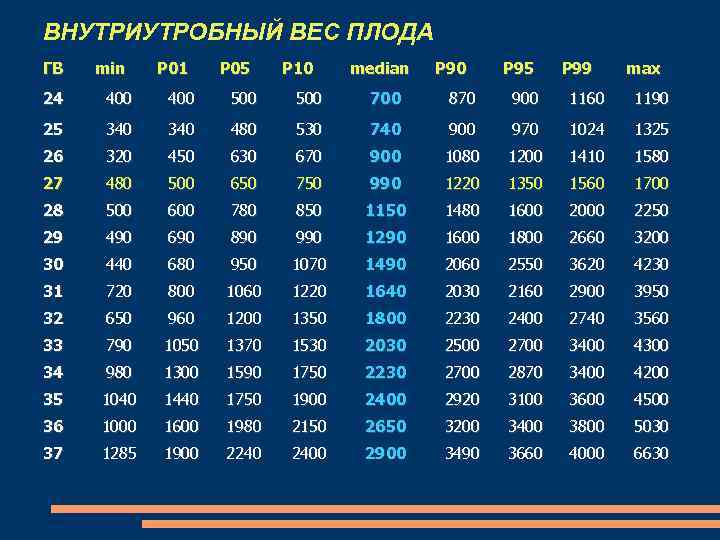 ВНУТРИУТРОБНЫЙ ВЕС ПЛОДА ГВ min Р 01 Р 05 Р 10 median Р 90 Р 95 Р 99 max 24 400 500 700 870 900 1160 1190 25 340 480 530 740 900 970 1024 1325 26 320 450 630 670 900 1080 1200 1410 1580 27 480 500 650 750 990 1220 1350 1560 1700 28 500 600 780 850 1150 1480 1600 2000 2250 29 490 690 890 990 1290 1600 1800 2660 3200 30 440 680 950 1070 1490 2060 2550 3620 4230 31 720 800 1060 1220 1640 2030 2160 2900 3950 32 650 960 1200 1350 1800 2230 2400 2740 3560 33 790 1050 1370 1530 2030 2500 2700 3400 4300 34 980 1300 1590 1750 2230 2700 2870 3400 4200 35 1040 1440 1750 1900 2400 2920 3100 3600 4500 36 1000 1600 1980 2150 2650 3200 3400 3800 5030 37 1285 1900 2240 2400 2900 3490 3660 4000 6630
ВНУТРИУТРОБНЫЙ ВЕС ПЛОДА ГВ min Р 01 Р 05 Р 10 median Р 90 Р 95 Р 99 max 24 400 500 700 870 900 1160 1190 25 340 480 530 740 900 970 1024 1325 26 320 450 630 670 900 1080 1200 1410 1580 27 480 500 650 750 990 1220 1350 1560 1700 28 500 600 780 850 1150 1480 1600 2000 2250 29 490 690 890 990 1290 1600 1800 2660 3200 30 440 680 950 1070 1490 2060 2550 3620 4230 31 720 800 1060 1220 1640 2030 2160 2900 3950 32 650 960 1200 1350 1800 2230 2400 2740 3560 33 790 1050 1370 1530 2030 2500 2700 3400 4300 34 980 1300 1590 1750 2230 2700 2870 3400 4200 35 1040 1440 1750 1900 2400 2920 3100 3600 4500 36 1000 1600 1980 2150 2650 3200 3400 3800 5030 37 1285 1900 2240 2400 2900 3490 3660 4000 6630
 СПЕЦИФИЧЕСКИЕ МЕДИЦИНСКИЕ ПРОБЛЕМЫ Результат структурной и функциональной незрелости основных систем и органов у недоношенных детей + Неблагоприятные факторы перинатального периода
СПЕЦИФИЧЕСКИЕ МЕДИЦИНСКИЕ ПРОБЛЕМЫ Результат структурной и функциональной незрелости основных систем и органов у недоношенных детей + Неблагоприятные факторы перинатального периода
 Дети с ОММТ и ЭММТ склонны к развитию: Респираторных проблем после рождения (РДС, пневмония) с развитием хронизации процесса (БЛД, ХБЛ, бронхиальная астма …) Гемодинамических проблем (ОАП) Гипотермии Метаболических нарушений (гипогликемия, гипербилирубинемия, гипокальциемия и др. ) Трудности с кормлением Инфекционной патологии Неврологических проблем (ВЖК, ПВЛ, гидроцефалия, ДЦП) Задержки развития Некротического энтероколита РН и слепоты, Глухоты Остеопении и рахита Ранней и поздней анемии
Дети с ОММТ и ЭММТ склонны к развитию: Респираторных проблем после рождения (РДС, пневмония) с развитием хронизации процесса (БЛД, ХБЛ, бронхиальная астма …) Гемодинамических проблем (ОАП) Гипотермии Метаболических нарушений (гипогликемия, гипербилирубинемия, гипокальциемия и др. ) Трудности с кормлением Инфекционной патологии Неврологических проблем (ВЖК, ПВЛ, гидроцефалия, ДЦП) Задержки развития Некротического энтероколита РН и слепоты, Глухоты Остеопении и рахита Ранней и поздней анемии
 Катамнез детей с ОММТ в Украине (Яблонь О. С. Автореф. дис. д. мед. н. , 2008) Катамнез 267 детей (82, 7%) в возрасте 36 мес (скоррегированный возраст): 46, 8% - практически здоровы 12, 7% - отставали в физическом и психическом развитии 17, 2% - инвалиды вследствии ДЦП (15, 4%), слепоты (1, 5%) и глухоты (0, 4%) 6% - умерли (большинство в результате постгеморрагической гидроцефалии) 17, 3% - умерли в неонатальному центре
Катамнез детей с ОММТ в Украине (Яблонь О. С. Автореф. дис. д. мед. н. , 2008) Катамнез 267 детей (82, 7%) в возрасте 36 мес (скоррегированный возраст): 46, 8% - практически здоровы 12, 7% - отставали в физическом и психическом развитии 17, 2% - инвалиды вследствии ДЦП (15, 4%), слепоты (1, 5%) и глухоты (0, 4%) 6% - умерли (большинство в результате постгеморрагической гидроцефалии) 17, 3% - умерли в неонатальному центре
 Современные технологии • Неинвазивная респираторная поддержка n-CPAP в разных режимах • Длительное парентеральное питание, минимальное трофическое питание, фортификация грудного молока • Фототерапия (разные режимы) • Кардио-респираторный мониторинг • Диагностическое обследование: ультразвуковые и лучевые методы обследования (ЭХО-КГ, Ro-гр, КТ. . . ), ЭХО-скрин, клинико-офтальмологический мониторинг РН • ЭПО-терапия • Перинатальный уход по методу «Кенгуру»
Современные технологии • Неинвазивная респираторная поддержка n-CPAP в разных режимах • Длительное парентеральное питание, минимальное трофическое питание, фортификация грудного молока • Фототерапия (разные режимы) • Кардио-респираторный мониторинг • Диагностическое обследование: ультразвуковые и лучевые методы обследования (ЭХО-КГ, Ro-гр, КТ. . . ), ЭХО-скрин, клинико-офтальмологический мониторинг РН • ЭПО-терапия • Перинатальный уход по методу «Кенгуру»
 Респираторные проблемы у недоношенных детей Первичная реанимация в родильном зале Тепловая защита Введение сурфактантзамещающих препаратов Респираторная поддержка Белково-энергетическое обеспечение Поддержка кровообращения Лечение дыхательной недостаточности Профилактика и лечение РДС, БЛД.
Респираторные проблемы у недоношенных детей Первичная реанимация в родильном зале Тепловая защита Введение сурфактантзамещающих препаратов Респираторная поддержка Белково-энергетическое обеспечение Поддержка кровообращения Лечение дыхательной недостаточности Профилактика и лечение РДС, БЛД.
 Натуральные Сурфактантзамещающие препараты НАЗВАНИЕ ПРЕПАРАТА СПОСОБ ПОЛУЧЕНИЯ ФИРМА, СТРАНА КУРОСУРФ порактант альфа Экстракт измельченных легких свиней Италия SURVANTA берактант Экстракт измельченных легких крупного рогатого скота «Ross Laboratories» США ALVEOFACT бовактант Экстракт легких крупного рогатого скота «Boehringer Ingelheim» Германия ИНФАСУРФ кальфактант Лаваж легких телят США NEOSURF Лаваж легких свиней Украина «Докфарм» Введение сурфактанта согласно приказу МОЗ № 484 от 21. 08. 2008 г «Про затвердження клінічного Протоколу надання допомоги новонародженій дитині з дихальними розладами»
Натуральные Сурфактантзамещающие препараты НАЗВАНИЕ ПРЕПАРАТА СПОСОБ ПОЛУЧЕНИЯ ФИРМА, СТРАНА КУРОСУРФ порактант альфа Экстракт измельченных легких свиней Италия SURVANTA берактант Экстракт измельченных легких крупного рогатого скота «Ross Laboratories» США ALVEOFACT бовактант Экстракт легких крупного рогатого скота «Boehringer Ingelheim» Германия ИНФАСУРФ кальфактант Лаваж легких телят США NEOSURF Лаваж легких свиней Украина «Докфарм» Введение сурфактанта согласно приказу МОЗ № 484 от 21. 08. 2008 г «Про затвердження клінічного Протоколу надання допомоги новонародженій дитині з дихальними розладами»
 Респираторные проблемы: Развитие легких к 26 нед еще не завершено Альвеолы к 26 нед едва развиты Дифференциация леток респираторного эпителия на пневмоциты I типа (ответственные за газообмен) и пневмоциты II типа (ответственные за продукцию сурфактанта) начинается в 23 -24 нед С 28 нед - пневмоциты ІІ типа становятся функционально активными, после 36 нед. - наступает период зрелости сурфактантной системы Склонность к развитию интерстициального отека, связанного с инфекцией, СН, токсическим действием О 2 Дефицит и повышенное разрушение сурфактанта РДС, ЛГН ИВЛ, экзогенный сурфактант, лечение отека БЛД зависит от степени недоношенности, инвазивных вмешательств, гипероксигенации
Респираторные проблемы: Развитие легких к 26 нед еще не завершено Альвеолы к 26 нед едва развиты Дифференциация леток респираторного эпителия на пневмоциты I типа (ответственные за газообмен) и пневмоциты II типа (ответственные за продукцию сурфактанта) начинается в 23 -24 нед С 28 нед - пневмоциты ІІ типа становятся функционально активными, после 36 нед. - наступает период зрелости сурфактантной системы Склонность к развитию интерстициального отека, связанного с инфекцией, СН, токсическим действием О 2 Дефицит и повышенное разрушение сурфактанта РДС, ЛГН ИВЛ, экзогенный сурфактант, лечение отека БЛД зависит от степени недоношенности, инвазивных вмешательств, гипероксигенации
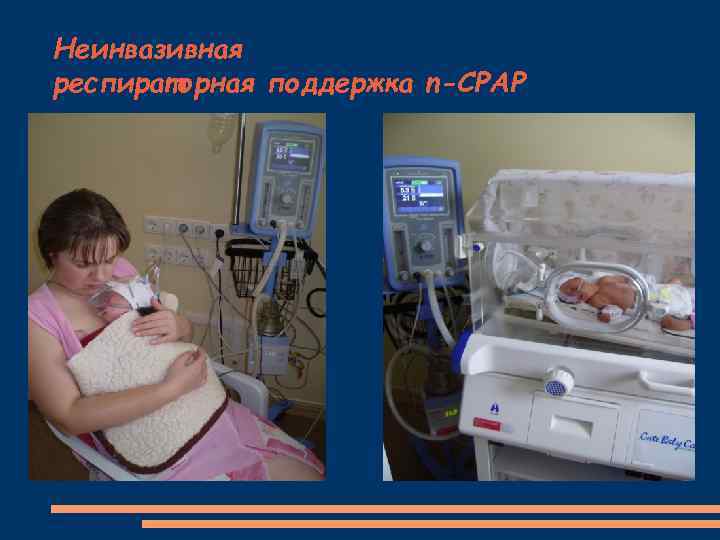 Неинвазивная респираторная поддержка n-СРАР
Неинвазивная респираторная поддержка n-СРАР
 Неинвазивная респираторная поддержка n-СРАР Преимущества: -Сокращается количество переводов детей в ОРИТ с связи с апноэ - Предупреждает развитие тяжелых ятрогенных и инфекционных осложнений, вызванных интубацией трахеи и аппаратной ИВЛ - Предупреждает формирование тяжелого течения БЛД - Предоставляет возможность раннего перевода из родильных стационаров детей, нуждающихся в неинвазивной респираторной поддержке
Неинвазивная респираторная поддержка n-СРАР Преимущества: -Сокращается количество переводов детей в ОРИТ с связи с апноэ - Предупреждает развитие тяжелых ятрогенных и инфекционных осложнений, вызванных интубацией трахеи и аппаратной ИВЛ - Предупреждает формирование тяжелого течения БЛД - Предоставляет возможность раннего перевода из родильных стационаров детей, нуждающихся в неинвазивной респираторной поддержке
 БЛД Любое респираторное расстройство, длящееся до 1 месяца и больше эндогенный фактор - незрелость легких экзогенный фактор - баротравма, О 2 -терапия, инфекции (хламидии? ) = эпителиальный некроз=фиброз=альвеолярная недостаточность, обструкция периферических дыхательных путей
БЛД Любое респираторное расстройство, длящееся до 1 месяца и больше эндогенный фактор - незрелость легких экзогенный фактор - баротравма, О 2 -терапия, инфекции (хламидии? ) = эпителиальный некроз=фиброз=альвеолярная недостаточность, обструкция периферических дыхательных путей
 БЛД - Респираторная терапия (сурфактант, СДППД, ИВЛ) Инфузионная терапия: ограничить суточный объем свести до минимума коллоидные растворы в первые дни жизни - Фармакологическая поддержка: активное закрытие ОАП (индометацином) пульсовые курсы дексаметазоном (по 0, 5 мг/кг в теч. 3 дней каждые 10 дней) до момента экстубации трахеи диуретики метилксантины ингаляционные бронходилятаторы - Аспекты питания: - витамины A, E - микроэлементы - калораж: 150/ккал/кг/д Уход Дальнейшие действия: диспансерное наблюдение профилактика респираторных инфекций
БЛД - Респираторная терапия (сурфактант, СДППД, ИВЛ) Инфузионная терапия: ограничить суточный объем свести до минимума коллоидные растворы в первые дни жизни - Фармакологическая поддержка: активное закрытие ОАП (индометацином) пульсовые курсы дексаметазоном (по 0, 5 мг/кг в теч. 3 дней каждые 10 дней) до момента экстубации трахеи диуретики метилксантины ингаляционные бронходилятаторы - Аспекты питания: - витамины A, E - микроэлементы - калораж: 150/ккал/кг/д Уход Дальнейшие действия: диспансерное наблюдение профилактика респираторных инфекций
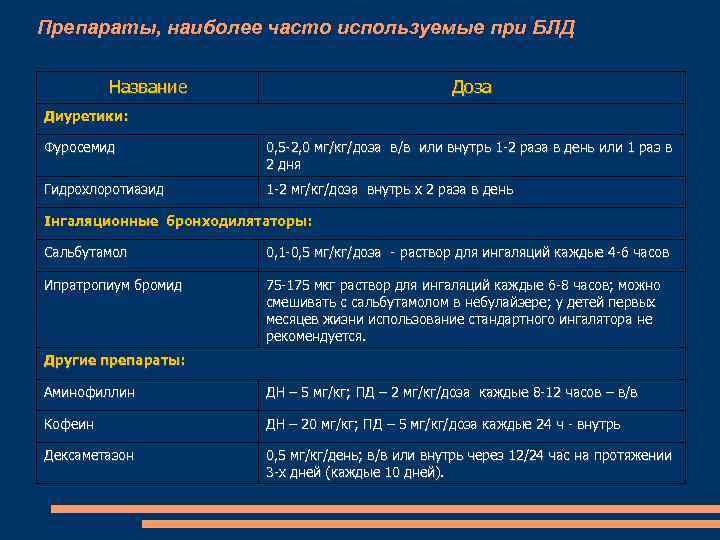 Препараты, наиболее часто используемые при БЛД Название Доза Диуретики: Фуросемид 0, 5 -2, 0 мг/кг/доза в/в или внутрь 1 -2 раза в день или 1 раз в 2 дня Гидрохлоротиазид 1 -2 мг/кг/доза внутрь х 2 раза в день Інгаляционные бронходилятаторы: Сальбутамол 0, 1 -0, 5 мг/кг/доза - раствор для ингаляций каждые 4 -6 часов Ипратропиум бромид 75 -175 мкг раствор для ингаляций каждые 6 -8 часов; можно смешивать с сальбутамолом в небулайзере; у детей первых месяцев жизни использование стандартного ингалятора не рекомендуется. Другие препараты: Аминофиллин ДН – 5 мг/кг; ПД – 2 мг/кг/доза каждые 8 -12 часов – в/в Кофеин ДН – 20 мг/кг; ПД – 5 мг/кг/доза каждые 24 ч - внутрь Дексаметазон 0, 5 мг/кг/день; в/в или внутрь через 12/24 час на протяжении 3 -х дней (каждые 10 дней).
Препараты, наиболее часто используемые при БЛД Название Доза Диуретики: Фуросемид 0, 5 -2, 0 мг/кг/доза в/в или внутрь 1 -2 раза в день или 1 раз в 2 дня Гидрохлоротиазид 1 -2 мг/кг/доза внутрь х 2 раза в день Інгаляционные бронходилятаторы: Сальбутамол 0, 1 -0, 5 мг/кг/доза - раствор для ингаляций каждые 4 -6 часов Ипратропиум бромид 75 -175 мкг раствор для ингаляций каждые 6 -8 часов; можно смешивать с сальбутамолом в небулайзере; у детей первых месяцев жизни использование стандартного ингалятора не рекомендуется. Другие препараты: Аминофиллин ДН – 5 мг/кг; ПД – 2 мг/кг/доза каждые 8 -12 часов – в/в Кофеин ДН – 20 мг/кг; ПД – 5 мг/кг/доза каждые 24 ч - внутрь Дексаметазон 0, 5 мг/кг/день; в/в или внутрь через 12/24 час на протяжении 3 -х дней (каждые 10 дней).
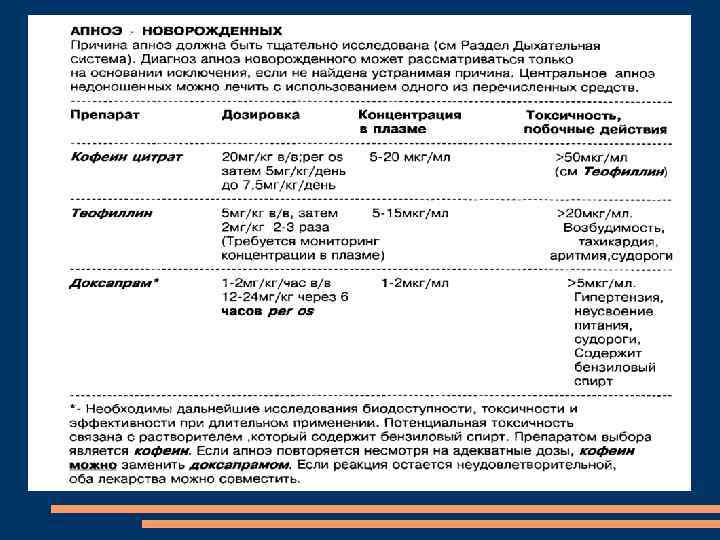
 Апное недоношенных детей – результат незрелости ЦНС (респираторных центров) и рецепторного аппарата легких Апное – отсутствие потока в дыхательных путях (Pohl C. , Spitzer A. , 2000) Патологическое апное – это отсутствие самостоятельного дыхания, длящееся > 20 сек или < 20 сек, но сопровождающееся брадикардией и десатурацией. Брадикардия – снижение ЧСС на 30 и более по сравнению с ЧСС в покое или менее 80 в минуту. Десатурация – снижение Sa. О 2 менее 80 -85% на 5 сек и более. Частота апное обратно пропорциональна ГВ (Henderrson-Smart D J, 1981): ≈ 50% детей с м. т. менее 1500 г получают фармакологическое лечение или респираторную поддержку в случае апное.
Апное недоношенных детей – результат незрелости ЦНС (респираторных центров) и рецепторного аппарата легких Апное – отсутствие потока в дыхательных путях (Pohl C. , Spitzer A. , 2000) Патологическое апное – это отсутствие самостоятельного дыхания, длящееся > 20 сек или < 20 сек, но сопровождающееся брадикардией и десатурацией. Брадикардия – снижение ЧСС на 30 и более по сравнению с ЧСС в покое или менее 80 в минуту. Десатурация – снижение Sa. О 2 менее 80 -85% на 5 сек и более. Частота апное обратно пропорциональна ГВ (Henderrson-Smart D J, 1981): ≈ 50% детей с м. т. менее 1500 г получают фармакологическое лечение или респираторную поддержку в случае апное.
 Механизм возникновения синдрома внезапной смерти ОСНОВА синдрома — остановка сердца или дыхания. Функция дыхания является жизненно важной. Автоматизм дыхания обусловлен подачей сигнала из дыхательных центров головного мозга. У грудных детей отмечается феномен эпизодической задержки дыхания во сне (апноэ). Эти эпизоды наблюдаются в норме у совершенно здоровых малышей. Их продолжительность не должна превышать 20 секунд даже у самых маленьких детей. Во время таких пауз не происходит снижения насыщения крови кислородом. Возникновение апноэ у детей на первом году жизни связывают с незрелостью отделов центральной нервной системы, отвечающих за регуляцию дыхания. Частота и длительность задержек дыхания выше у недоношенных, но по мере развития организма ребенка они исчезают; становятся редкими уже после достижения ребенком трех месяцев.
Механизм возникновения синдрома внезапной смерти ОСНОВА синдрома — остановка сердца или дыхания. Функция дыхания является жизненно важной. Автоматизм дыхания обусловлен подачей сигнала из дыхательных центров головного мозга. У грудных детей отмечается феномен эпизодической задержки дыхания во сне (апноэ). Эти эпизоды наблюдаются в норме у совершенно здоровых малышей. Их продолжительность не должна превышать 20 секунд даже у самых маленьких детей. Во время таких пауз не происходит снижения насыщения крови кислородом. Возникновение апноэ у детей на первом году жизни связывают с незрелостью отделов центральной нервной системы, отвечающих за регуляцию дыхания. Частота и длительность задержек дыхания выше у недоношенных, но по мере развития организма ребенка они исчезают; становятся редкими уже после достижения ребенком трех месяцев.
 Тактика при апное недоношенных детей Мероприятия первой очереди (Неотложные мероприятия) Осмотреть на предмет наличия дыхания и цвета кожных покровов: q Тактильная стимуляция q Изменить положение тела - меньше эпизодов апное отмечено в положении на животе с приподнятым головным концом (Jenni O. , 1997) q Кислородотерапия при снижении оксигенации q Вентиляция маской и мешком (при отсутствии ответа на тактильную стимуляцию) с отсасыванием слизи из ВДП и возможной интубацией трахеи.
Тактика при апное недоношенных детей Мероприятия первой очереди (Неотложные мероприятия) Осмотреть на предмет наличия дыхания и цвета кожных покровов: q Тактильная стимуляция q Изменить положение тела - меньше эпизодов апное отмечено в положении на животе с приподнятым головным концом (Jenni O. , 1997) q Кислородотерапия при снижении оксигенации q Вентиляция маской и мешком (при отсутствии ответа на тактильную стимуляцию) с отсасыванием слизи из ВДП и возможной интубацией трахеи.
 Апное недоношенных детей Непрерывный мониторинг - пульсоксиметрия (Sa. O 2 от 85 до 95%), ЭКГ, ЧД Легкая стимуляция Фармакологическое воздействие на дыхательный центр: Кофеина цитрат (через рот, в/м, в/в) – доза насыщ. – 20 мг/кг/сут (10 мг/кг/сут кофеина) доза поддерж. – 5 мг/кг/сут (2, 5 мг/сут) !!! Апное может быть ранним признаком гипоксического и/или метаболического (гипогликемия, гипербилирубинемия) поражения ЦНС, а также проявлением инфекции
Апное недоношенных детей Непрерывный мониторинг - пульсоксиметрия (Sa. O 2 от 85 до 95%), ЭКГ, ЧД Легкая стимуляция Фармакологическое воздействие на дыхательный центр: Кофеина цитрат (через рот, в/м, в/в) – доза насыщ. – 20 мг/кг/сут (10 мг/кг/сут кофеина) доза поддерж. – 5 мг/кг/сут (2, 5 мг/сут) !!! Апное может быть ранним признаком гипоксического и/или метаболического (гипогликемия, гипербилирубинемия) поражения ЦНС, а также проявлением инфекции
 Апноэ недоношенных Мобильные мониторы дыхания SNUZA В случае критического замедления или прекращения дыхания монитор Snuza экстренно сигнализирует об этом громкими звуковыми сигналами, а модель Halo интенсивно вибрирует, стимулируя восстановление дыхания малыша.
Апноэ недоношенных Мобильные мониторы дыхания SNUZA В случае критического замедления или прекращения дыхания монитор Snuza экстренно сигнализирует об этом громкими звуковыми сигналами, а модель Halo интенсивно вибрирует, стимулируя восстановление дыхания малыша.


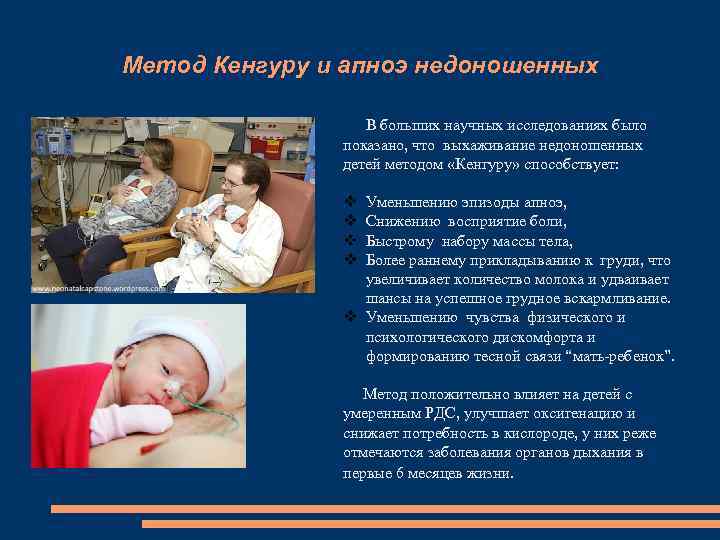 Метод Кенгуру и апноэ недоношенных В больших научных исследованиях было показано, что выхаживание недоношенных детей методом «Кенгуру» способствует: v v Уменьшению эпизоды апноэ, Снижению восприятие боли, Быстрому набору массы тела, Более раннему прикладыванию к груди, что увеличивает количество молока и удваивает шансы на успешное грудное вскармливание. v Уменьшению чувства физического и психологического дискомфорта и формированию тесной связи “мать-ребенок”. Метод положительно влияет на детей с умеренным РДС, улучшает оксигенацию и снижает потребность в кислороде, у них реже отмечаются заболевания органов дыхания в первые 6 месяцев жизни.
Метод Кенгуру и апноэ недоношенных В больших научных исследованиях было показано, что выхаживание недоношенных детей методом «Кенгуру» способствует: v v Уменьшению эпизоды апноэ, Снижению восприятие боли, Быстрому набору массы тела, Более раннему прикладыванию к груди, что увеличивает количество молока и удваивает шансы на успешное грудное вскармливание. v Уменьшению чувства физического и психологического дискомфорта и формированию тесной связи “мать-ребенок”. Метод положительно влияет на детей с умеренным РДС, улучшает оксигенацию и снижает потребность в кислороде, у них реже отмечаются заболевания органов дыхания в первые 6 месяцев жизни.

 Гемодинамические проблемы: Чувствительность эндотелия АП к суживающему эффекту О 2 повышается с ГВ, поэтому у большинства недоношенных детей АП остается открытым Открытый артериальный проток лево-правый шунт крови (ГЗФАП) с развитием застойной СН, отечногеморрагического синдрома (кардиогенный отек легких), ишемии мозга, ВЖК, ишемии почек, кишечника, кожи
Гемодинамические проблемы: Чувствительность эндотелия АП к суживающему эффекту О 2 повышается с ГВ, поэтому у большинства недоношенных детей АП остается открытым Открытый артериальный проток лево-правый шунт крови (ГЗФАП) с развитием застойной СН, отечногеморрагического синдрома (кардиогенный отек легких), ишемии мозга, ВЖК, ишемии почек, кишечника, кожи
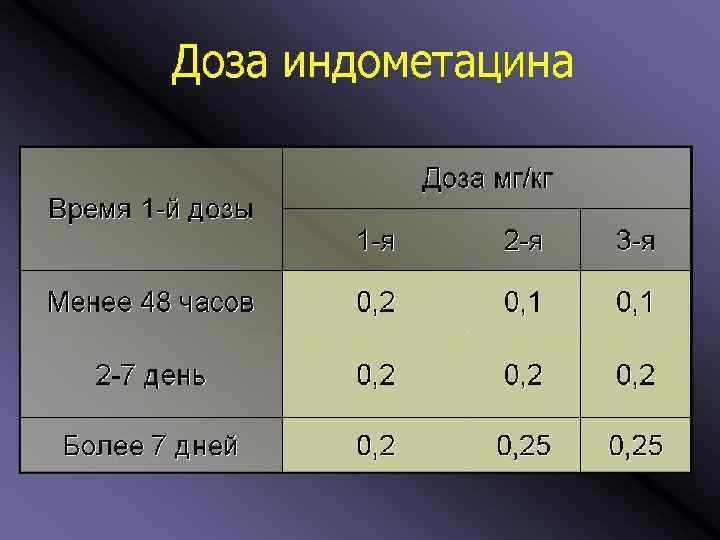
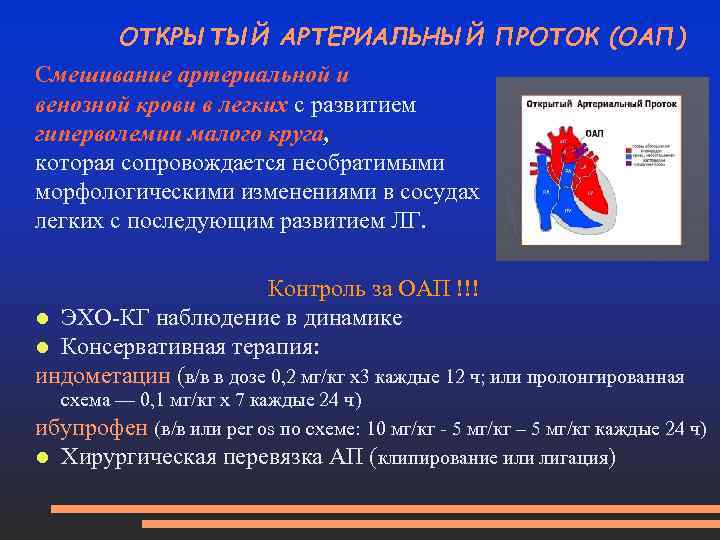 ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК (ОАП) Смешивание артериальной и венозной крови в легких с развитием гиперволемии малого круга, которая сопровождается необратимыми морфологическими изменениями в сосудах легких с последующим развитием ЛГ. Контроль за ОАП !!! ЭХО-КГ наблюдение в динамике Консервативная терапия: индометацин (в/в в дозе 0, 2 мг/кг х3 каждые 12 ч; или пролонгированная схема — 0, 1 мг/кг х 7 каждые 24 ч) ибупрофен (в/в или per os по схеме: 10 мг/кг - 5 мг/кг – 5 мг/кг каждые 24 ч) Хирургическая перевязка АП (клипирование или лигация)
ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК (ОАП) Смешивание артериальной и венозной крови в легких с развитием гиперволемии малого круга, которая сопровождается необратимыми морфологическими изменениями в сосудах легких с последующим развитием ЛГ. Контроль за ОАП !!! ЭХО-КГ наблюдение в динамике Консервативная терапия: индометацин (в/в в дозе 0, 2 мг/кг х3 каждые 12 ч; или пролонгированная схема — 0, 1 мг/кг х 7 каждые 24 ч) ибупрофен (в/в или per os по схеме: 10 мг/кг - 5 мг/кг – 5 мг/кг каждые 24 ч) Хирургическая перевязка АП (клипирование или лигация)
 Диагностика ПАП (ОАП) ЭХО-КГ с цветной допплерографией - единственный достоверный метод диагностики. Определяет: направление и скорость кровотока (только лево-правый) анатомические характеристики протока (диаметр, длина, форма) увеличение ЛЖ расширение легочной артерии обратный или отсутствующий диастолический поток в нисходящей аорте отношение Ла/Ао >1, 3 – массивный лево-правый шунт по ОАП (норма 0, 8 -1, 0) отношение конечно-диастолического размера левого желудочка к диаметру аорты более 1, 92
Диагностика ПАП (ОАП) ЭХО-КГ с цветной допплерографией - единственный достоверный метод диагностики. Определяет: направление и скорость кровотока (только лево-правый) анатомические характеристики протока (диаметр, длина, форма) увеличение ЛЖ расширение легочной артерии обратный или отсутствующий диастолический поток в нисходящей аорте отношение Ла/Ао >1, 3 – массивный лево-правый шунт по ОАП (норма 0, 8 -1, 0) отношение конечно-диастолического размера левого желудочка к диаметру аорты более 1, 92
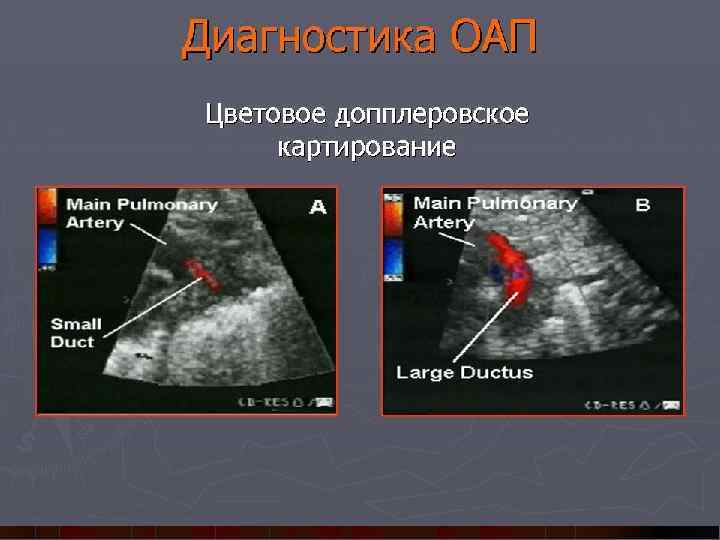
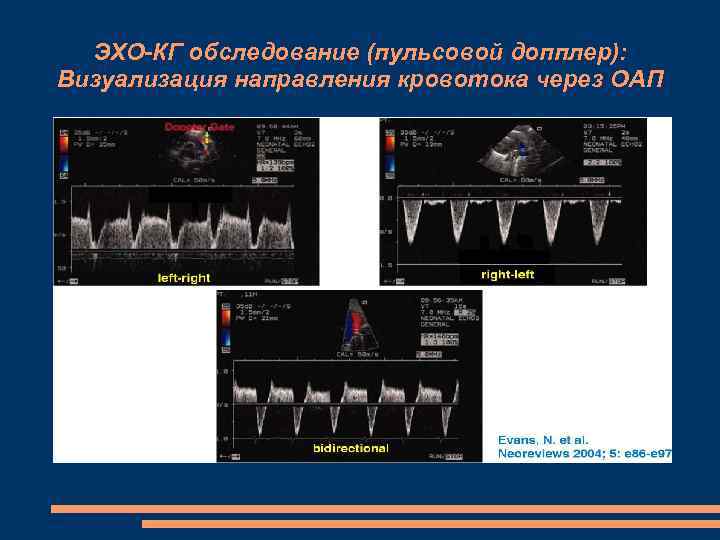 ЭХО-КГ обследование (пульсовой допплер): Визуализация направления кровотока через ОАП
ЭХО-КГ обследование (пульсовой допплер): Визуализация направления кровотока через ОАП
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ОСЛОЖНЕНИЯ ГЗПАП: ГЗПАП – это клинический диагноз!!! Ежедневная оценка клинического состояния Первые признаки ПАП появляются к концу 2 -3 -х суток жизни. Клиническая тяжесть определяется размерами протока, углом отхождения, величиной легочного сопротивления Клиническая картина ПАП складывается из симптомокомплекса перегрузки МКК и уменьшения объема кровотока в БКК
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ОСЛОЖНЕНИЯ ГЗПАП: ГЗПАП – это клинический диагноз!!! Ежедневная оценка клинического состояния Первые признаки ПАП появляются к концу 2 -3 -х суток жизни. Клиническая тяжесть определяется размерами протока, углом отхождения, величиной легочного сопротивления Клиническая картина ПАП складывается из симптомокомплекса перегрузки МКК и уменьшения объема кровотока в БКК

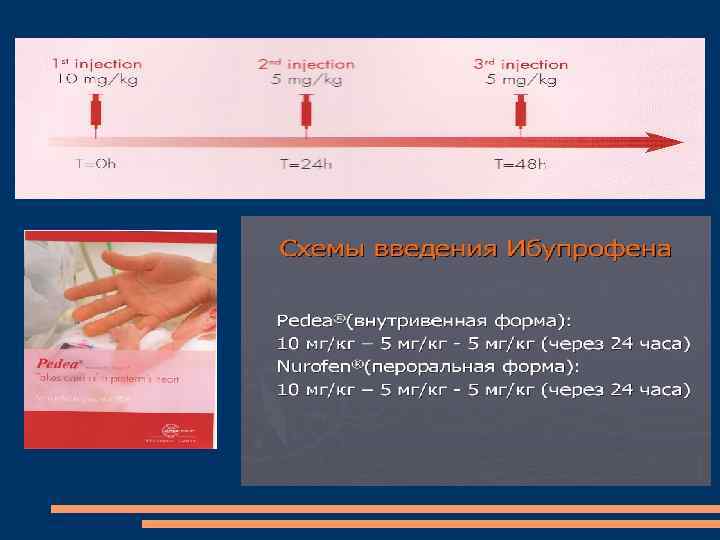
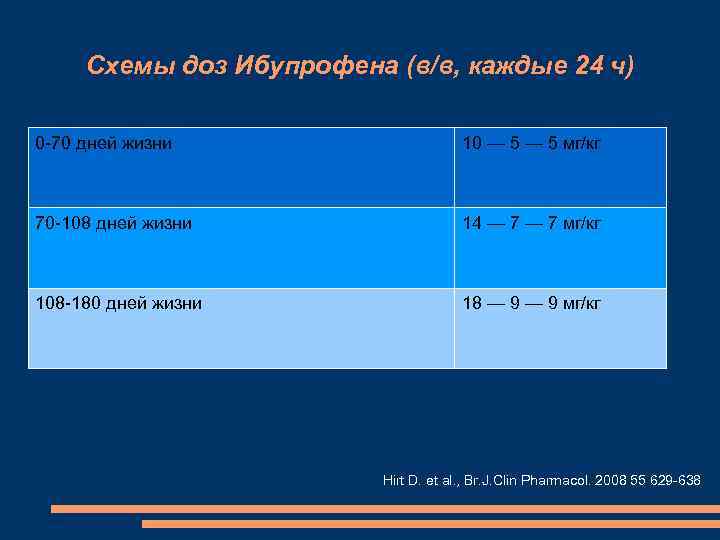 Схемы доз Ибупрофена (в/в, каждые 24 ч) 0 -70 дней жизни 10 — 5 мг/кг 70 -108 дней жизни 14 — 7 мг/кг 108 -180 дней жизни 18 — 9 мг/кг Hirt D. et al. , Br. J. Clin Pharmacol. 2008 55 629 -638
Схемы доз Ибупрофена (в/в, каждые 24 ч) 0 -70 дней жизни 10 — 5 мг/кг 70 -108 дней жизни 14 — 7 мг/кг 108 -180 дней жизни 18 — 9 мг/кг Hirt D. et al. , Br. J. Clin Pharmacol. 2008 55 629 -638
 Показания к хирургическому лечению ОАП у недоношенных детей ► Отсутствие эффекта от медикаментозного лечения ► Зависимость от ИВЛ и кислорода ► Клиническое проявление сердечной и дыхательной недостаточности ► Инструментальное подтверждение гемодинамической значимости ОАП
Показания к хирургическому лечению ОАП у недоношенных детей ► Отсутствие эффекта от медикаментозного лечения ► Зависимость от ИВЛ и кислорода ► Клиническое проявление сердечной и дыхательной недостаточности ► Инструментальное подтверждение гемодинамической значимости ОАП
 Выводы В течение первых двух лет недоношенный ребенок должен находится под наблюдением кардиолога. Необходимо проведение - электрокадиографии (ЭКГ), позволяющей оценить правильную работу сердечной мышцы в 2, 4, 6 , 12 месяцев жизни. Ультразвуковое исследование сердца (эхокардиография - ЭХО-КГ), позволяет выявить пороки и другие анатомические дефекты сердца, желательно провести в 2 , 6, 12, 24 месяцев жизни ребенка Трактовку любых результатов исследований должен проводить кардиолог СОВМЕСТНО с неонатологом (педиатром).
Выводы В течение первых двух лет недоношенный ребенок должен находится под наблюдением кардиолога. Необходимо проведение - электрокадиографии (ЭКГ), позволяющей оценить правильную работу сердечной мышцы в 2, 4, 6 , 12 месяцев жизни. Ультразвуковое исследование сердца (эхокардиография - ЭХО-КГ), позволяет выявить пороки и другие анатомические дефекты сердца, желательно провести в 2 , 6, 12, 24 месяцев жизни ребенка Трактовку любых результатов исследований должен проводить кардиолог СОВМЕСТНО с неонатологом (педиатром).
 ВЗАИМОИСКЛЮЧАЮЩИЕ ОСОБЕННОСТИ НЕДОНОШЕННЫХ ДЕТЕЙ 1. ПОВЫШЕННАЯ ПОТРЕБНОСТЬ В ПИТАТЕЛЬНЫХ ВЕЩЕСТВАХ более интенсивные темпы роста по сравнению с доношенными детьми ( «догоняющий рост» ) нуждаются в более интенсивном поступлении с пищей энергии и пластического материала
ВЗАИМОИСКЛЮЧАЮЩИЕ ОСОБЕННОСТИ НЕДОНОШЕННЫХ ДЕТЕЙ 1. ПОВЫШЕННАЯ ПОТРЕБНОСТЬ В ПИТАТЕЛЬНЫХ ВЕЩЕСТВАХ более интенсивные темпы роста по сравнению с доношенными детьми ( «догоняющий рост» ) нуждаются в более интенсивном поступлении с пищей энергии и пластического материала
 ВЗАИМОИСКЛЮЧАЮЩИЕ ОСОБЕННОСТИ НЕДОНОШЕННЫХ ДЕТЕЙ 2. ФУНКЦИОНАЛЬНАЯ НЕЗРЕЛОСТЬ ЖКТ функциональная способность пищеварительной системы к усвоению пищевых веществ относительно ограничена толерантность к пище ниже, чем у доношенных детей
ВЗАИМОИСКЛЮЧАЮЩИЕ ОСОБЕННОСТИ НЕДОНОШЕННЫХ ДЕТЕЙ 2. ФУНКЦИОНАЛЬНАЯ НЕЗРЕЛОСТЬ ЖКТ функциональная способность пищеварительной системы к усвоению пищевых веществ относительно ограничена толерантность к пище ниже, чем у доношенных детей
 Основные вопросы организации вскармливания недоношенных детей: когда ? в каком объеме ? Время и объем первого кормления определяется ГВ, массой тела при рождении и состоянием ребенка - и при этом, как можно ранее.
Основные вопросы организации вскармливания недоношенных детей: когда ? в каком объеме ? Время и объем первого кормления определяется ГВ, массой тела при рождении и состоянием ребенка - и при этом, как можно ранее.
 Основные вопросы организации вскармливания недоношенных детей: каким методом ? чем проводить кормление ? Необходимо обеспечить энтеральное питание ребенка не вызывая у него «усталость» и обеспечивая переход к другому, более физиологичному методу кормления.
Основные вопросы организации вскармливания недоношенных детей: каким методом ? чем проводить кормление ? Необходимо обеспечить энтеральное питание ребенка не вызывая у него «усталость» и обеспечивая переход к другому, более физиологичному методу кормления.
 Несоблюдение принципов рационального вскармливания может привести к: Нарушению темпов роста, которые должны отвечать примерно внутриутробным, развития болезней дефицита: – анемия – гипотрофия – рахит и пр. Снижению иммунобиологической реактивности Нарушению адаптации
Несоблюдение принципов рационального вскармливания может привести к: Нарушению темпов роста, которые должны отвечать примерно внутриутробным, развития болезней дефицита: – анемия – гипотрофия – рахит и пр. Снижению иммунобиологической реактивности Нарушению адаптации
 Дискуссионные вопросы энтерального питания Время начала кормления тип молока частота быстрота увеличения объема способ кормления обогащение грудного молока раннее трофическое вскармливание болюсное или постоянное назогастральное ненутритивное сосание нутриентная поддержка
Дискуссионные вопросы энтерального питания Время начала кормления тип молока частота быстрота увеличения объема способ кормления обогащение грудного молока раннее трофическое вскармливание болюсное или постоянное назогастральное ненутритивное сосание нутриентная поддержка
 Ненутритивное питание (сосание) изолированная сосательная модель увеличивает сосательную активность не влияет на динамику массы, ЧСС, сатурацию увеличивает толерантность к пище
Ненутритивное питание (сосание) изолированная сосательная модель увеличивает сосательную активность не влияет на динамику массы, ЧСС, сатурацию увеличивает толерантность к пище
 Минимальное трофическое питание (МТП) Цель: питание энтероцитов, ускорение их функционального и структурного созревания стимуляция гормональной реакции ЖКТ профилактика морфологических и инфекционных изменений слизистой оболочки кишечника подготовка к проведению адекватного энтерального питания
Минимальное трофическое питание (МТП) Цель: питание энтероцитов, ускорение их функционального и структурного созревания стимуляция гормональной реакции ЖКТ профилактика морфологических и инфекционных изменений слизистой оболочки кишечника подготовка к проведению адекватного энтерального питания
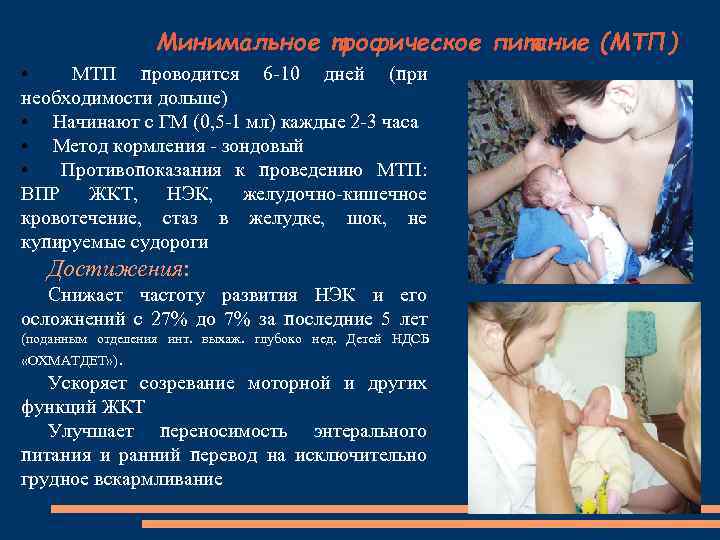 Минимальное трофическое питание (МТП) • МТП проводится 6 -10 дней (при необходимости дольше) • Начинают с ГМ (0, 5 -1 мл) каждые 2 -3 часа • Метод кормления - зондовый • Противопоказания к проведению МТП: ВПР ЖКТ, НЭК, желудочно-кишечное кровотечение, стаз в желудке, шок, не купируемые судороги Достижения: Снижает частоту развития НЭК и его осложнений с 27% до 7% за последние 5 лет (поданным отделения инт. выхаж. глубоко нед. Детей НДСБ «ОХМАТДЕТ» ). Ускоряет созревание моторной и других функций ЖКТ Улучшает переносимость энтерального питания и ранний перевод на исключительно грудное вскармливание
Минимальное трофическое питание (МТП) • МТП проводится 6 -10 дней (при необходимости дольше) • Начинают с ГМ (0, 5 -1 мл) каждые 2 -3 часа • Метод кормления - зондовый • Противопоказания к проведению МТП: ВПР ЖКТ, НЭК, желудочно-кишечное кровотечение, стаз в желудке, шок, не купируемые судороги Достижения: Снижает частоту развития НЭК и его осложнений с 27% до 7% за последние 5 лет (поданным отделения инт. выхаж. глубоко нед. Детей НДСБ «ОХМАТДЕТ» ). Ускоряет созревание моторной и других функций ЖКТ Улучшает переносимость энтерального питания и ранний перевод на исключительно грудное вскармливание
 Минимальное трофическое питание (МТП) Систематический обзор результатов международных исследований показывает, что применение МТП (МЭП): - не повышает риск развития НЭК - сокращает длительность периода достижения полного объема питания - сокращает длительность пребывания в стационаре - способствует снижению частоты инфекционных заболеваний. J. Tyson, K. Kennedy, Cochrane Library, 2005
Минимальное трофическое питание (МТП) Систематический обзор результатов международных исследований показывает, что применение МТП (МЭП): - не повышает риск развития НЭК - сокращает длительность периода достижения полного объема питания - сокращает длительность пребывания в стационаре - способствует снижению частоты инфекционных заболеваний. J. Tyson, K. Kennedy, Cochrane Library, 2005
 Переходной период энтерального питания По мере формирования переносимости к энтеральному питанию и увеличению его объема одновременно осуществляется уменьшение общего ПП Прекращение общего ПП при переносимости ЭП в объеме 100 мл/кг/день Сохранение введения белка на уровне 3, 0 -3, 5 г/кг/день с помощью ПП и ЭП
Переходной период энтерального питания По мере формирования переносимости к энтеральному питанию и увеличению его объема одновременно осуществляется уменьшение общего ПП Прекращение общего ПП при переносимости ЭП в объеме 100 мл/кг/день Сохранение введения белка на уровне 3, 0 -3, 5 г/кг/день с помощью ПП и ЭП
 Кратность энтеральных кормлений определяется: степенью морфофункциональной зрелости массой тела ребенка общим состоянием Наиболее часто используют 7 -8 – кратное кормление (интервал 3 часа) Для детей с м. т. < 1000 г кратность кормлений может быть увеличена до 10 -12 раз.
Кратность энтеральных кормлений определяется: степенью морфофункциональной зрелости массой тела ребенка общим состоянием Наиболее часто используют 7 -8 – кратное кормление (интервал 3 часа) Для детей с м. т. < 1000 г кратность кормлений может быть увеличена до 10 -12 раз.
 Основные способы энтерального питания недоношенных детей: Кормление через зонд (используется в случае вскармливания глубоконедоношенных с угнетенным сосательным рефлексом, а также у детей в тяжелом состоянии) Кормление из бутылочки (или чашечки) (появление сосательного рефлекса и улучшение общего состояния) Кормление из груди
Основные способы энтерального питания недоношенных детей: Кормление через зонд (используется в случае вскармливания глубоконедоношенных с угнетенным сосательным рефлексом, а также у детей в тяжелом состоянии) Кормление из бутылочки (или чашечки) (появление сосательного рефлекса и улучшение общего состояния) Кормление из груди
 Способы вскармливания недоношенных новорожденных
Способы вскармливания недоношенных новорожденных
 МЕТОДЫ ЭНТЕРАЛЬНОГО КОРМЛЕНИЯ до 32 нед гестации – ПП + зондовое кормление 33 -35 нед –зондовое кормление (полиуретановый или силиконовый катетер), возможно грудное прикладывание и/или грудное кормление возможна комбинация методик кормления: зонд+чашечка/бутылочка грудь + чашечка > 35 нед – грудное кормление или комбинация (грудь + чашечка)
МЕТОДЫ ЭНТЕРАЛЬНОГО КОРМЛЕНИЯ до 32 нед гестации – ПП + зондовое кормление 33 -35 нед –зондовое кормление (полиуретановый или силиконовый катетер), возможно грудное прикладывание и/или грудное кормление возможна комбинация методик кормления: зонд+чашечка/бутылочка грудь + чашечка > 35 нед – грудное кормление или комбинация (грудь + чашечка)
 Время (режим) кормления Фиксированное (каждые 2 -3 часа) обеспечивает эффективное усвоение поступающей пищи для недоношенных детей не используется свободный режим кормления ( «по требованию» ), т. к. они не способны регулировать объем
Время (режим) кормления Фиксированное (каждые 2 -3 часа) обеспечивает эффективное усвоение поступающей пищи для недоношенных детей не используется свободный режим кормления ( «по требованию» ), т. к. они не способны регулировать объем
 Чем кормить недоношенных детей? МАТЕРИНСКОЕ МОЛОКО – «золотой стандарт» однако в течение периода лактации в нем снижается протеин и натрий, а содержание кальция, фосфора, магния, цинка, железа и некоторых витаминов недостаточно, чтобы обеспечить высокие потребности растущего недоношенного ребенка
Чем кормить недоношенных детей? МАТЕРИНСКОЕ МОЛОКО – «золотой стандарт» однако в течение периода лактации в нем снижается протеин и натрий, а содержание кальция, фосфора, магния, цинка, железа и некоторых витаминов недостаточно, чтобы обеспечить высокие потребности растущего недоношенного ребенка
 Грудное молока после преждевременных родов …. . в течение периода лактации в нем снижается протеин и натрий, а содержание кальция, фосфора, магния, цинка, железа и некоторых витаминов (В 2, В 6, С, Д, Е, К, фолиевой к-ты) недостаточно, чтобы обеспечить высокие потребности растущего недоношенного ребенка Необходимость в оптимизации питания – обогащение рациона
Грудное молока после преждевременных родов …. . в течение периода лактации в нем снижается протеин и натрий, а содержание кальция, фосфора, магния, цинка, железа и некоторых витаминов (В 2, В 6, С, Д, Е, К, фолиевой к-ты) недостаточно, чтобы обеспечить высокие потребности растущего недоношенного ребенка Необходимость в оптимизации питания – обогащение рациона
 Обогатители грудного молока (ОГМ) белок высокой биологической ценности в комбинации с широким комплексом основных макро- и микроэлементов, водо- и жирорастворимых витаминов • ОГМ растворяются в сцеженном грудном молоке непосредственно перед каждым кормлением ребенка из расчета 1 порция на 50 -100 мл молока • ОГМ используют до достижения ребенком массы тела 2, 500 -3000 кг.
Обогатители грудного молока (ОГМ) белок высокой биологической ценности в комбинации с широким комплексом основных макро- и микроэлементов, водо- и жирорастворимых витаминов • ОГМ растворяются в сцеженном грудном молоке непосредственно перед каждым кормлением ребенка из расчета 1 порция на 50 -100 мл молока • ОГМ используют до достижения ребенком массы тела 2, 500 -3000 кг.
 Обогатители грудного молока (ОГМ) Обогатители грудного молока для недоношенных и маловесных детей предназначены для того, чтобы насыщать грудное молоко необходимыми питательными элементами. Преимущества: Сохраняется грудное вскармливание Повышается питательная ценность ГМ Обеспечивается адекватный рост ребенка “Застосування збагачувача грудного молока для вигодовування недоношених дітей” - Інформаційний лист № 25 -2012, Київ (кафедра неонатологии НМАПО, зав. каф. проф. Шунько Є. Є. )
Обогатители грудного молока (ОГМ) Обогатители грудного молока для недоношенных и маловесных детей предназначены для того, чтобы насыщать грудное молоко необходимыми питательными элементами. Преимущества: Сохраняется грудное вскармливание Повышается питательная ценность ГМ Обеспечивается адекватный рост ребенка “Застосування збагачувача грудного молока для вигодовування недоношених дітей” - Інформаційний лист № 25 -2012, Київ (кафедра неонатологии НМАПО, зав. каф. проф. Шунько Є. Є. )
 Обогатители грудного молока (ОГМ) ПРЕИМУЩЕСТВА Обогатитель грудного молока для недоношенных и маловесных детей Friso предназначен для того, чтобы насыщать грудное молоко необходимыми питательными элементами. Сохраняется грудное вскармливание Повышается питательная ценность ГМ Обеспечивается адекватный рост ребенка
Обогатители грудного молока (ОГМ) ПРЕИМУЩЕСТВА Обогатитель грудного молока для недоношенных и маловесных детей Friso предназначен для того, чтобы насыщать грудное молоко необходимыми питательными элементами. Сохраняется грудное вскармливание Повышается питательная ценность ГМ Обеспечивается адекватный рост ребенка
 Pre. NAN FM 85 (обогатитель грудного молока) 1 гр на 20 мл ГМ 100 ml prematur morsmelk beriket med 5 g FM 85 – 2, 5 g protein – 10, 3 g karbohydrat – 85 kcal – 100 mg Ca – 59 mg P – Ca/ P = 1, 7 – RSL = 169, 7 mosm/l (eller 20 m. Osm/100 kcal) – PRSL = 231, 6 mosm/l (eller 27, 2 m. Osm/100 kcal)
Pre. NAN FM 85 (обогатитель грудного молока) 1 гр на 20 мл ГМ 100 ml prematur morsmelk beriket med 5 g FM 85 – 2, 5 g protein – 10, 3 g karbohydrat – 85 kcal – 100 mg Ca – 59 mg P – Ca/ P = 1, 7 – RSL = 169, 7 mosm/l (eller 20 m. Osm/100 kcal) – PRSL = 231, 6 mosm/l (eller 27, 2 m. Osm/100 kcal)
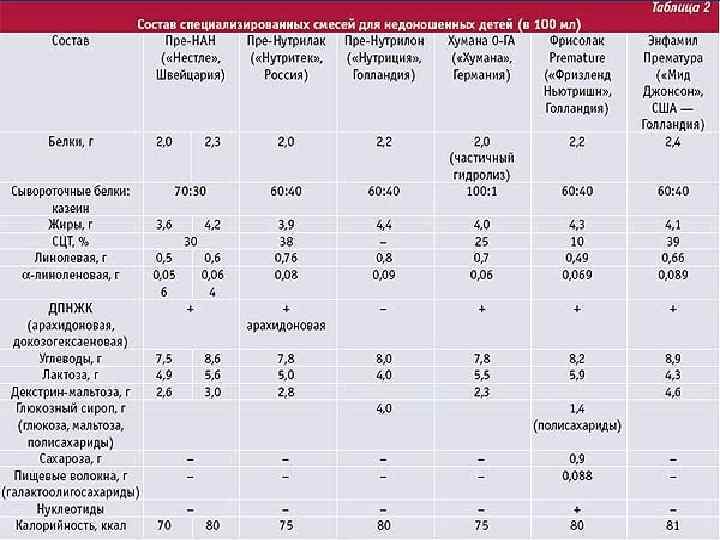
 Эффективный источник L-карнитина Улучшает аппетит
Эффективный источник L-карнитина Улучшает аппетит

 Анемия недоношенных детей Ранняя анемия недоношенных Разработан Протокол профилактики и лечения РАН с использованием альтернатив гемотрансфузионной терапии (ЭПО-терапия) Поздняя анемия недоношенных Препараты железа
Анемия недоношенных детей Ранняя анемия недоношенных Разработан Протокол профилактики и лечения РАН с использованием альтернатив гемотрансфузионной терапии (ЭПО-терапия) Поздняя анемия недоношенных Препараты железа

 ДОСТИЖЕНИЯ: 1. Поменялся взгляд врачей на гемотрансфузионную практику: - до минимума сведены «показания» и повышены требования к ее безопасности; - учитывается во внимание воля родителей ( «информированное согласие» , «информированный отказ» ). 2. Изменилось отношение врачей к «стандартам» красной крови. 3. Учитывается риск/эффект от планируемой ГТ 4. Увеличивается количество научных разработок в области клинической эффективности ЭПО-терапии в неонатологии (накапливается опыт применения все большего числа препаратов ЭПО при различных клинических состояниях – кровопотери, ГБН, хирургическая патология, инфекционная патология, неонатальная гипоксия и др. ) 5. Расширился опыт применения препаратов р-ЭПО в неонатальных отделениях разных регионов Украины. 6. Тысячи новорожденных детей уже избежали необоснованных и небезопасных гемотрансфузий.
ДОСТИЖЕНИЯ: 1. Поменялся взгляд врачей на гемотрансфузионную практику: - до минимума сведены «показания» и повышены требования к ее безопасности; - учитывается во внимание воля родителей ( «информированное согласие» , «информированный отказ» ). 2. Изменилось отношение врачей к «стандартам» красной крови. 3. Учитывается риск/эффект от планируемой ГТ 4. Увеличивается количество научных разработок в области клинической эффективности ЭПО-терапии в неонатологии (накапливается опыт применения все большего числа препаратов ЭПО при различных клинических состояниях – кровопотери, ГБН, хирургическая патология, инфекционная патология, неонатальная гипоксия и др. ) 5. Расширился опыт применения препаратов р-ЭПО в неонатальных отделениях разных регионов Украины. 6. Тысячи новорожденных детей уже избежали необоснованных и небезопасных гемотрансфузий.
 ПРЕПАРАТЫ РЕКОМБИНАНТНОГО ЭРИТРОПОЭТИНА (Эпоэтин- ): • ЭПРЕКС (раствор для инъекций) - "Cilag AG", Швейцарія. Не содержит человеческий альбумин. Разрешен к применению у детей старше 6 мес. • ЭПОГЕН (генерическая версия оригинального препарата фирмы Амген) - (раствор для инъекций). Содержит человеческий альбумин. • ГЕМАКС Порошок лиофилизированный для инъекций. Содержит челов. альбумин. Разрешен к применению у новонароджених та недоношених дітей. • ВЕПОКС® (раствор для инъекций), "Wockhardt Lіmited", Індия. Содержит человеческий альбумин. • ЭПОБИОКРИН (раствор для инъекций) - «Биофарма» , Украина. Содержит человеческий альбумин. Разрешен к применению у новонароджених та недоношених дітей.
ПРЕПАРАТЫ РЕКОМБИНАНТНОГО ЭРИТРОПОЭТИНА (Эпоэтин- ): • ЭПРЕКС (раствор для инъекций) - "Cilag AG", Швейцарія. Не содержит человеческий альбумин. Разрешен к применению у детей старше 6 мес. • ЭПОГЕН (генерическая версия оригинального препарата фирмы Амген) - (раствор для инъекций). Содержит человеческий альбумин. • ГЕМАКС Порошок лиофилизированный для инъекций. Содержит челов. альбумин. Разрешен к применению у новонароджених та недоношених дітей. • ВЕПОКС® (раствор для инъекций), "Wockhardt Lіmited", Індия. Содержит человеческий альбумин. • ЭПОБИОКРИН (раствор для инъекций) - «Биофарма» , Украина. Содержит человеческий альбумин. Разрешен к применению у новонароджених та недоношених дітей.
 ПРЕПАРАТЫ РЕКОМБИНАНТНОГО ЭРИТРОПОЭТИНА (Эпоэтин- ): • РЕКОРМОН (Epoetin beta) (раствор для инъекций) - "Roche Diagnostics Gmb. H" дочернее предприятие "F. Hoffmann-La Roche Ltd", Германия/Швейцария. • Эритростим (Epoetin beta) (раствор для инъекций 2000 МО/1 мл по 1 мл в ампулах № 10. Федеральное государственное унитарное предприятие "Научно-производственное объединение "Микроген", Российская Федерация (содержит 10 % раствор альбумина) • ВЕРО-ЭПОЭТИН (Epoetin beta) ТОВ "ЛЕНС-Фарм", Российская Федерация. Порошок лиофилизированный для инъецкий.
ПРЕПАРАТЫ РЕКОМБИНАНТНОГО ЭРИТРОПОЭТИНА (Эпоэтин- ): • РЕКОРМОН (Epoetin beta) (раствор для инъекций) - "Roche Diagnostics Gmb. H" дочернее предприятие "F. Hoffmann-La Roche Ltd", Германия/Швейцария. • Эритростим (Epoetin beta) (раствор для инъекций 2000 МО/1 мл по 1 мл в ампулах № 10. Федеральное государственное унитарное предприятие "Научно-производственное объединение "Микроген", Российская Федерация (содержит 10 % раствор альбумина) • ВЕРО-ЭПОЭТИН (Epoetin beta) ТОВ "ЛЕНС-Фарм", Российская Федерация. Порошок лиофилизированный для инъецкий.
 ЭПО-терапия ЯВЛЯЕТСЯ ОДНИМ ИЗ ПРИОРИТЕТНЫХ НАПРАВЛЕНИЙ МЕЖДУНАРОДНЫХ ИССЛЕДОВАНИЙ В ОБЛАСТИ НЕОНАТОЛОГИИ ХХ и XXI СТОЛЕТИЯ Haiden N. , Klebermass K. , et al. A randomized, Controlled Trial of the Effects of Adding Vitamin B 12 and Folate to Erythropoietin for the Treatment of Anemia of Prematurity //Pediatrics 2006; 118; 180 -188. Обращено внимание на нейропротективный эффект ЭПО как в эксперименте (Iwai M. , et al. , 2010), так и при изучении неврологического статуса детей, получавших ЭПО с целью лечения анемии (Elmandy H. et al. , 2010). Авторы делают вывод о возможном применении ЭПО у новорожденных с ГИЭ.
ЭПО-терапия ЯВЛЯЕТСЯ ОДНИМ ИЗ ПРИОРИТЕТНЫХ НАПРАВЛЕНИЙ МЕЖДУНАРОДНЫХ ИССЛЕДОВАНИЙ В ОБЛАСТИ НЕОНАТОЛОГИИ ХХ и XXI СТОЛЕТИЯ Haiden N. , Klebermass K. , et al. A randomized, Controlled Trial of the Effects of Adding Vitamin B 12 and Folate to Erythropoietin for the Treatment of Anemia of Prematurity //Pediatrics 2006; 118; 180 -188. Обращено внимание на нейропротективный эффект ЭПО как в эксперименте (Iwai M. , et al. , 2010), так и при изучении неврологического статуса детей, получавших ЭПО с целью лечения анемии (Elmandy H. et al. , 2010). Авторы делают вывод о возможном применении ЭПО у новорожденных с ГИЭ.

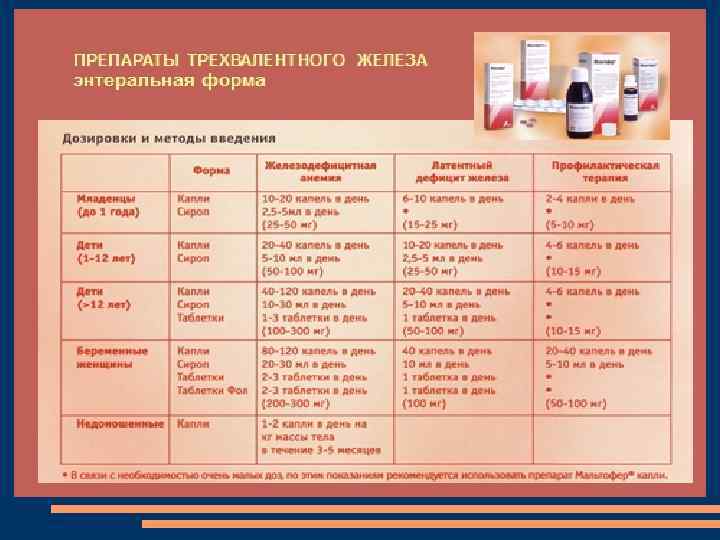
 Оригинальный препарат трехвалентного железа из Швейцарии Доказанная ффективность и высокий профиль безопасности в лечении железодефицитной анемии Высокая приверженность к терапии: совместимость с компонентами пищи и другими лекарственными средствами Рекомендован с первых дней жизни
Оригинальный препарат трехвалентного железа из Швейцарии Доказанная ффективность и высокий профиль безопасности в лечении железодефицитной анемии Высокая приверженность к терапии: совместимость с компонентами пищи и другими лекарственными средствами Рекомендован с первых дней жизни

 Ретинопатия недоношенных (РН) Незрелость и нарушение развития сосудов сетчатки (вазопролиферативная ретинопатия) занимает одно из ведущих мест в мире среди причин слепоты и слабовидения с детского возраста Разработан и внедрен клинико-офтальмологический мониторинг РН Достижения: • Позволяет выявить группы риска и проводить динамическое офтальмологическое наблюдение • Улучшилась диагностика РН • Своевременное лечение пороговой РН привело к снижению частоты РН IV и V стадии • Профилактика детской слепоты
Ретинопатия недоношенных (РН) Незрелость и нарушение развития сосудов сетчатки (вазопролиферативная ретинопатия) занимает одно из ведущих мест в мире среди причин слепоты и слабовидения с детского возраста Разработан и внедрен клинико-офтальмологический мониторинг РН Достижения: • Позволяет выявить группы риска и проводить динамическое офтальмологическое наблюдение • Улучшилась диагностика РН • Своевременное лечение пороговой РН привело к снижению частоты РН IV и V стадии • Профилактика детской слепоты
 Факторы риска развития РН О 2 – терапия Масса тела при рождении < 1500 г Фототерапия Трансфузия крови СДР, ОАП Начало скрининга детей – БЛД с 4 -6 нед жизни Сепсис Офтальмоскопический контроль в динамике – регулярно с интервалом 1 -2 недели
Факторы риска развития РН О 2 – терапия Масса тела при рождении < 1500 г Фототерапия Трансфузия крови СДР, ОАП Начало скрининга детей – БЛД с 4 -6 нед жизни Сепсис Офтальмоскопический контроль в динамике – регулярно с интервалом 1 -2 недели
 Активная фаза РН (длительность 3 -6 мес) I стадия – формирование демаркационной линии II стадия – формирование выступа III стадия (пороговая) – фибрознососудистая пролиферация IV-V стадии – неполная и полная отслойка сетчатки
Активная фаза РН (длительность 3 -6 мес) I стадия – формирование демаркационной линии II стадия – формирование выступа III стадия (пороговая) – фибрознососудистая пролиферация IV-V стадии – неполная и полная отслойка сетчатки

 Отдаленные последствия регрессирующей РН Анизометрия Миопия высокой степени Астигматизм Различные виды косоглазия Амблиопия Дистрофические изменения сетчатки
Отдаленные последствия регрессирующей РН Анизометрия Миопия высокой степени Астигматизм Различные виды косоглазия Амблиопия Дистрофические изменения сетчатки
 Лазерная коагуляция и осмотр ребенка
Лазерная коагуляция и осмотр ребенка
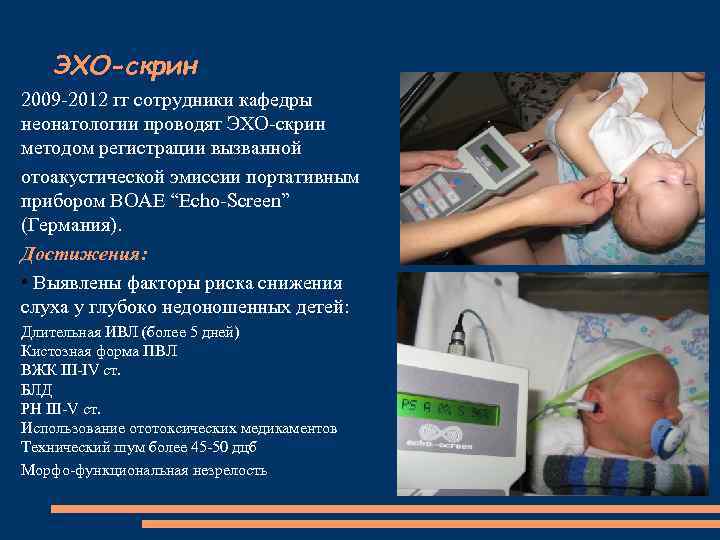 ЭХО-скрин 2009 -2012 гг сотрудники кафедры неонатологии проводят ЭХО-скрин методом регистрации вызванной отоакустической эмиссии портативным прибором ВОАЕ “Еcho-Screen” (Германия). Достижения: • Выявлены факторы риска снижения слуха у глубоко недоношенных детей: Длительная ИВЛ (более 5 дней) Кистозная форма ПВЛ ВЖК III-IV ст. БЛД РН III-V ст. Использование ототоксических медикаментов Технический шум более 45 -50 дцб Морфо-функциональная незрелость
ЭХО-скрин 2009 -2012 гг сотрудники кафедры неонатологии проводят ЭХО-скрин методом регистрации вызванной отоакустической эмиссии портативным прибором ВОАЕ “Еcho-Screen” (Германия). Достижения: • Выявлены факторы риска снижения слуха у глубоко недоношенных детей: Длительная ИВЛ (более 5 дней) Кистозная форма ПВЛ ВЖК III-IV ст. БЛД РН III-V ст. Использование ототоксических медикаментов Технический шум более 45 -50 дцб Морфо-функциональная незрелость
 Разработаны рекомендации проведения аудиологического скрининга у глубоко недоношенных детей: “Скринінг слуху у новонароджених шляхом реєстрації викликаної отоакустичної емісії” - Інформаційний лист № 24 -2012, Київ (кафедра неонатологии НМАПО, зав. каф. проф. Шунько Є. Є) Всем глубоко недоношенным детям перед выпиской из стационара необходимо проведение аудиологического скрининга (созревание рецепторного отдела слухового анализатора продолжается до 40 нед ГВ) После выписки из неонатологического стационара все глубоко недоношенные дети подлежат обязательному проведению второго этапа скрининга – объективной аудиометрии в специализированных центрах слуховой реабилитации. Проведение объективной диагностики состояния слухового аппарата до 34 -х мес возраста ребенка позволяет своевременно диагностировать патологию слухового анализатора и при необходимости провести слухопротезирование с целью профилактики инвалидизации ребенка по развитию глухонемоты.
Разработаны рекомендации проведения аудиологического скрининга у глубоко недоношенных детей: “Скринінг слуху у новонароджених шляхом реєстрації викликаної отоакустичної емісії” - Інформаційний лист № 24 -2012, Київ (кафедра неонатологии НМАПО, зав. каф. проф. Шунько Є. Є) Всем глубоко недоношенным детям перед выпиской из стационара необходимо проведение аудиологического скрининга (созревание рецепторного отдела слухового анализатора продолжается до 40 нед ГВ) После выписки из неонатологического стационара все глубоко недоношенные дети подлежат обязательному проведению второго этапа скрининга – объективной аудиометрии в специализированных центрах слуховой реабилитации. Проведение объективной диагностики состояния слухового аппарата до 34 -х мес возраста ребенка позволяет своевременно диагностировать патологию слухового анализатора и при необходимости провести слухопротезирование с целью профилактики инвалидизации ребенка по развитию глухонемоты.

 Внедрена модель перинатального ухода «Мама-кенгуру» Совместно с Проектом “Здоровье матери и ребенка”/JSI Ukraine 2010 г.
Внедрена модель перинатального ухода «Мама-кенгуру» Совместно с Проектом “Здоровье матери и ребенка”/JSI Ukraine 2010 г.
 Возможности метода кенгуру Развивающий уход и ранняя реабилитация Питание Лечение МК Гуманизация помощи Транспортировка 24/7 Оптимальный микроклимат Обследование ребенка
Возможности метода кенгуру Развивающий уход и ранняя реабилитация Питание Лечение МК Гуманизация помощи Транспортировка 24/7 Оптимальный микроклимат Обследование ребенка
 Гуманизация интенсивного лечения глубоко недоношенных детей: 1. Приблизить мать, семью к лечению и выхаживанию недоношенного ребенка (24) 2. Окружить ребенка материнской любовью и заботой, создать условия максимального психо-эмоционального комфорта матери и ребенку 3. Уменьшить влияние техногенных факторов на новорожденного ребенка (боль, шум, свет, нарушение температурного режима) 4. Создать оптимальные условия для начала раннего грудного вскармливания 5. Сократить длительность пребывания пациента в стационаре.
Гуманизация интенсивного лечения глубоко недоношенных детей: 1. Приблизить мать, семью к лечению и выхаживанию недоношенного ребенка (24) 2. Окружить ребенка материнской любовью и заботой, создать условия максимального психо-эмоционального комфорта матери и ребенку 3. Уменьшить влияние техногенных факторов на новорожденного ребенка (боль, шум, свет, нарушение температурного режима) 4. Создать оптимальные условия для начала раннего грудного вскармливания 5. Сократить длительность пребывания пациента в стационаре.
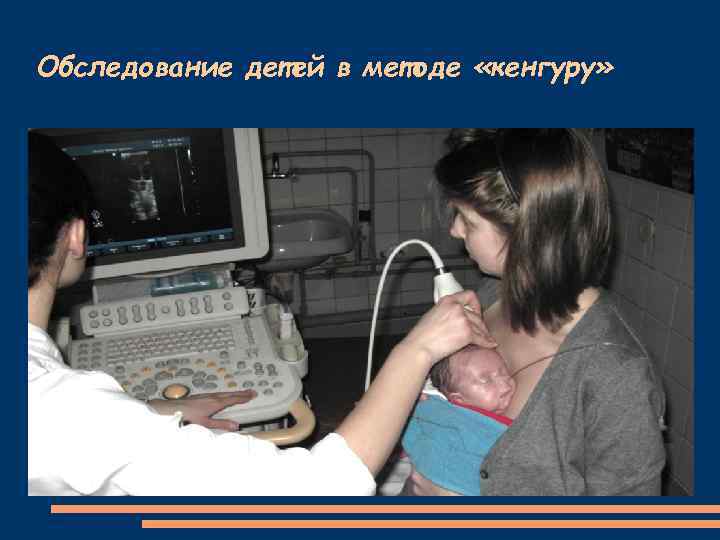 Обследование детей в методе «кенгуру»
Обследование детей в методе «кенгуру»
 Осмотр ребенка без прерывания МК Фото Киев Охматдет
Осмотр ребенка без прерывания МК Фото Киев Охматдет
 Мама может отдыхать, ходить с ребенком, принимать пищу, заниматься личными делами Фото Киев Охматдет
Мама может отдыхать, ходить с ребенком, принимать пищу, заниматься личными делами Фото Киев Охматдет
 Преимущества метода Кенгуру • МК ускоряет рост и развитие недоношенного ребенка • Обеспечивает взаимодействие медицинского персонала на новом, более высоком уровне • Привлекает семью к уходу за ребенком сразу после его рождения • Предполагает взгляд на недоношенного ребенка с очень низкой и экстремально низкой массой тела как на личность, которая развивается психически, физически, психологически и социально в лечебнопрофилактическом учреждении и в кругу семьи • Амбулаторное наблюдение за детьми, выхоженными по методу «Кенгуру»
Преимущества метода Кенгуру • МК ускоряет рост и развитие недоношенного ребенка • Обеспечивает взаимодействие медицинского персонала на новом, более высоком уровне • Привлекает семью к уходу за ребенком сразу после его рождения • Предполагает взгляд на недоношенного ребенка с очень низкой и экстремально низкой массой тела как на личность, которая развивается психически, физически, психологически и социально в лечебнопрофилактическом учреждении и в кругу семьи • Амбулаторное наблюдение за детьми, выхоженными по методу «Кенгуру»
 СОВРЕМЕННЫЕ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИЕ ТЕХНОЛОГИИ ВЫХАЖИВАНИЯ ДЕТЕЙ С МАЛОЙ МАССОЙ ТЕЛА ВКЛЮЧАЮТ Позитивную установку врачебного и сестринского персонала на выхаживание маловесных недоношенных новорожденных Полное соответствие между техническими возможностями отделения и индивидуальными потребностями детей Минимизацию инвазивных методов диагностики и лечения Лечебно-охранительный режим Гумманизация и индивидуализация интенсивной терапии и интенсивного ухода с максимальным сохранением и поддержанием собственных витальных функций организма.
СОВРЕМЕННЫЕ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИЕ ТЕХНОЛОГИИ ВЫХАЖИВАНИЯ ДЕТЕЙ С МАЛОЙ МАССОЙ ТЕЛА ВКЛЮЧАЮТ Позитивную установку врачебного и сестринского персонала на выхаживание маловесных недоношенных новорожденных Полное соответствие между техническими возможностями отделения и индивидуальными потребностями детей Минимизацию инвазивных методов диагностики и лечения Лечебно-охранительный режим Гумманизация и индивидуализация интенсивной терапии и интенсивного ухода с максимальным сохранением и поддержанием собственных витальных функций организма.
 ВЫВОДЫ 1. Проблема эффективного выхаживания недоношенных детей с благоприятным прогнозом их дальнейшего развития остается сложной и многофакторной. 2. Решение этой проблемы во многом определяется более широким и полноценным внедрением в практику здравоохранения усовершенствованных организационных, диагностических, лечебных и реабилитационных мероприятий. 3. Помощь, которая оказывается недоношенному ребенку носит мультидисциплинарный характер: это технический аспект, уход, родительская забота и вопросы этики. 4. Мировые исследования показывают, что необходимо оказание семье ранней психологической поддержки и помощи (когда ребенок находится в специализированном неонатологическом центре, а также после выписки). При этом улучшаются взаимоотношения между родителями и ребенком, что положительно влияет на психо-эмоциональное развитие ребенка и его поведение в дальнейшей жизни.
ВЫВОДЫ 1. Проблема эффективного выхаживания недоношенных детей с благоприятным прогнозом их дальнейшего развития остается сложной и многофакторной. 2. Решение этой проблемы во многом определяется более широким и полноценным внедрением в практику здравоохранения усовершенствованных организационных, диагностических, лечебных и реабилитационных мероприятий. 3. Помощь, которая оказывается недоношенному ребенку носит мультидисциплинарный характер: это технический аспект, уход, родительская забота и вопросы этики. 4. Мировые исследования показывают, что необходимо оказание семье ранней психологической поддержки и помощи (когда ребенок находится в специализированном неонатологическом центре, а также после выписки). При этом улучшаются взаимоотношения между родителями и ребенком, что положительно влияет на психо-эмоциональное развитие ребенка и его поведение в дальнейшей жизни.
 ХОЧУ БЫТЬ ЛЮБИМЫМ И ЗДОРОВЫМ!
ХОЧУ БЫТЬ ЛЮБИМЫМ И ЗДОРОВЫМ!
 БЛАГОДАРЮ ЗА ВНИМАНИЕ !
БЛАГОДАРЮ ЗА ВНИМАНИЕ !


